Осложнения обезболивания.pptx
- Количество слайдов: 25

ОСЛОЖНЕНИЯ ПРИ ПРОВЕДЕНИИ МЕСТНОГО ОБЕЗБОЛИВАНИЯ. ОСНОВНЫЕ МЕТОДЫ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ. Санкт-Петербург 2012 г.

ОСЛОЖНЕНИЯ ПРИ ПРОВЕДЕНИИ МЕСТНОГО ОБЕЗБОЛИВАНИЯ ДЕЛЯТСЯ НА: Общие Местные • Обморок • Возникающие непосредственно во время проведения анестезии • Развивающиеся после проведения анестезии • Коллапс • Анафилактический шок • Аллергические реакции

МЕСТНЫЕ ОСЛОЖНЕНИЯ ИНЪЕКЦИОННОГО ОБЕЗБОЛИВАНИЯ СОСУДИСТЫЕ РАССТРОЙСТВА Ранение сосудов с образованием гематомы Развивается в результате повреждения кровеносных сосудов инъекционной иглой и выхода крови во внесосудистые пространства. Профилактика осложнений: Не всегда возможно предотвратить появление гематомы, но риск ее развития можно свести до минимума при соблюдении следующих рекомендаций: количество проникновений иглы в ткани должно быть минимальным любая методика проведения анестезии должна соответствовать особенностям анатомии пациента; необходимо точно знать нормальную анатомию места предполагаемой инъекции. без потребности не продвигать иглу к сосудистому сплетению ; продвигать иглу вдоль кости так, чтобы она срезом скользила по надкостнице, выпуская впереди струю анестетика (гидравлическое препарирование тканей); в месте введения анестетика проводить аспирационную пробу — поршень шприца оттянуть на себя.

Лечение: Незначительное кровотечение легко остановить прижатием места укола пальцем. Кровотечение с больших сосудов, что чаще всего возникает при туберальной анестезии, останавливают сильным нажатием руки, сомкнутой в кулак, на участок гематомы со следующим наложением пузыря со льдом. Иногда гематома возникает больших размеров, тогда на участок гематомы накладывают сжимающую повязку, для остановки кровотечения назначают 10% раствор кальция хлорида, викасол. При возникновении гематомы первые 2 3 дня рекомендуют накладывать сухую ватную повязку. Для предупреждения нагноения гематомы с профилактической целью назначают антибиотики, проводят противовоспалительную терапию. Боль при сдавлении гематомой нервных стволов снимают анальгетиками. Назначают физиотерапевтические процедуры для ускорения рассасывания гематомы. При нагноении гематомы вскрытие и дренирование ее, медикаментозная терапия, как при лечении абсцессов.

Ишемия участков кожи лица — наблюдают при проведении различных видов проводникового обезболивания. Это явление связано со спазмом сосудов, который возникает как при повреждении сосуда иглой, так и при обмывании его раствором анестетика с вазоконстриктором. Указанное осложнение встречается редко и проходит после прекращения действия обезболивающего раствора.

НЕВРОЛОГИЧЕСКИЕ РАССТРОЙСТВА Повреждение нервных стволов Повреждения нервных стволов инъекциооной иглой— чаще всего встречаются при проведении инфраорбитальной, проводниковой анестезии на нижней челюсти. Вследствие поражения нервного ствола возникают явления парестезии, приступы боли по типу невралгии. Парестезия (остаточная анестезия). Большинство парестезии после проведения стоматологических вмешательств связано с самим вмешательством. Повреждение нижнего альвеолярного и язычного нервов происходит в результате хирургических вмешательств. Особенно неприятны парестезии при повреждении нижнечелюстного нерва, так как снижение чувствительности половины губы и подбородка приводит к ожогам и к прикусыванию нижней губы.

Лечение повреждения нерва проводят совместно с невропатологом. При острой боли применяют антиконвульсионные препараты — финлепсин и пр. , а для усиления их действия — антигистаминные средства (димедрол, супрастин, пипольфен). Кроме того, назначают витамины группы В, физиотерапевтические процедуры (диадинамические токи, электрофорез с обезболивающими веществами). Для лечения чувствительных расстройств назначают нейрогенные стимуляторы: прозерин, улучшающий проводимость нервных волокон, и дибазол, стимулирующий восстановление нарушенной чувствительности. Профилактика поражения нерва аналогична предупреждению ранению сосуда. При проведении инфраорбитальной анестезии не вводить раствор анестетика внутриканально, а вводить его только в устье подглазничного канала.

Диплопия При проведении внутриканальной инфраорбитальной анестезии раствор анестетика может проникнуть в глазницу и выключить волокна глазодвигательного нерва, иннервирующие мышцу глаза. При этом возникает диплопия — двоение зрения. Чтобы предупредить возникновение диплопии не рекомендуют сильные анестетики на основе 4% артикаина вводить в подглазничный канал, достаточно ввести раствор анестетика в устье канала, при этом результат блокады не уступает внутриканальным методам и уменьшается риск повреждения сосудисто нервного пучка в канале. При проведении длительных оперативных вмешательств иногда возможно осторожное введение раствора анестетика в подглазничный канал на глубину не более 3 мм.
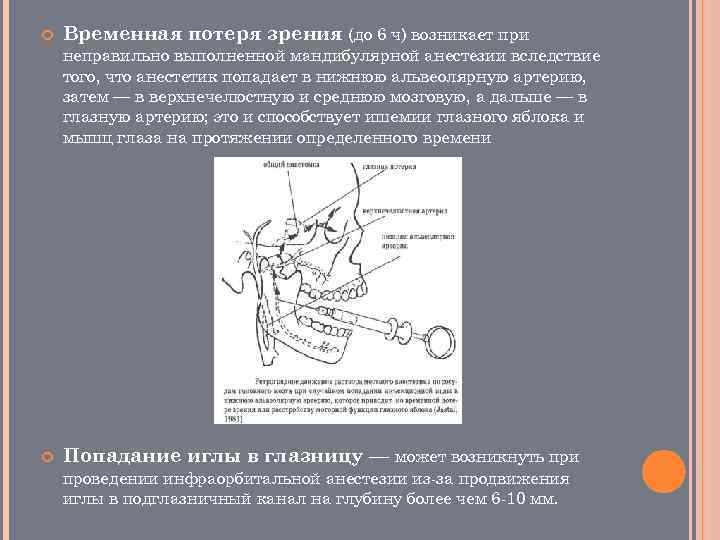
Временная потеря зрения (до 6 ч) возникает при неправильно выполненной мандибулярной анестезии вследствие того, что анестетик попадает в нижнюю альвеолярную артерию, затем — в верхнечелюстную и среднюю мозговую, а дальше — в глазную артерию; это и способствует ишемии глазного яблока и мышц глаза на протяжении определенного времени Попадание иглы в глазницу — может возникнуть при проведении инфраорбитальной анестезии из за продвижения иглы в подглазничный канал на глубину более чем 6 10 мм.

Парез мягкого нёба Возникает при неправильном проведении небной анестезии: — обезболивающий раствор вводят позади большого небного отверстия; — вводят больше чем 0, 5 мл раствора анестетика. В обоих случаях возникает ощущение значительного онемения, сопровождающееся кашлем и тошнотой, иногда возникает рвота. Парез мягкого неба не приносит вреда и быстро проходит. Для снятия неприятных ощущений пациенту дают выпить немного холодной воды и предлагают дышать носом. При возникновении указанного осложнения нужно успокоить пациента. Осложнение не требует лечения. Предупреждение осложнения — знание анатомических ориентиров и техники проведение небной анестезии.

Послеинъекционная травматическая контрактура Встречается при повреждении височной и внутренней крыловидной мышцы, при неправильном выполнении мандибулярной анестезии. В особенности часто возникает применении затупленной иглы или иглы большого диаметра 0, 6 0, 8 мм и при неоднократном прокалывании указанных мышц (3 5 раз и больше), когда начинающий врач не может достичь целевого пункта при выполнении мандибулярной анестезии Лечение: противовоспалительная терапия, физиотерапия (УВЧ, диадинамичные токи, механотерапия). Предупреждение осложнения — технически правильное выполнение мандибулярной анестезии, применение тонких карпульных игл диаметром 0, 3 0, 4 мм.

Боль или жжение при инъекции зависит от физико химических свойств местноанестезирующего раствора и скорости его введения. Данные ощущения всегда кратковременны и могут быть предотвращены. Медленное введение местного анестетика повышает как безопасность, так и комфортность инъекции. Введение содержимого полной карпулы должно осуществляться в течение одной минуты. Послеинъекционная боль Встречается при: — травмировании мягких тканей затупленной иглой или иглой большого диаметра; — травмировании надкостницы срезом иглы при неправильном проведении иглы вдоль кости — кончик иглы углубляется в ткани и травмирует надкостницу , может быть симптомом асептического травматического периостита; — отслоении надкостницы большим количеством раствора анестетика (1 мл и больше).

Поломка иглы Возникает в месте соединения канюли с иглой. Происходит в результате резких движений шприцем в тот момент, когда игла уже погружена вглубь мышечных тканей. Вероятность осложнения возрастает, если иглу погружают полностью до канюли. Профилактика перелома иглы — нужно использовать иглы из нержавеющей стали только известных фирм. Длину иглы подбирают индивидуально так, чтобы после ее проведения к целевому пункту за пределами мягких тканей оставалось не меньше чем 10 мм иглы — в случае перелома иглы в участке канюли отломок легко можно достать из тканей пинцетом или зажимом. Чаще всего перелом иглы наблюдают при проведении мандибулярной анестезии. Проведение проводникового обезболивания короткой иглой НЕДОПУСТИМО При отломе иглы ее можно удалить в амбулаторных условиях только при условии, что виден ее конец. Если весь отломок иглы находится в мягких тканях, оперативное вмешательство проводят в условиях стационара , так как оперативному вмешательству должно предшествовать тщательное рентгенологическое обследование, а объем операции может оказаться значительным.

Ошибочное введение вместо обезболивающего раствора другой жидкости При этом отмечают сильную боль, что должно насторожить врача. Нужно приостановить проведение инъекции, что возможно при медленном введении жидкости и наблюдении за поведением пациента. Известны случаи, когда по ошибке вводили перекись водорода, нашатырный спирт, 10% раствор кальция хлорида и пр. Первый признак – резкая боль, появляющаяся уже в начале введения такого раствора. Необходимо немедленно прекратить инъекцию, установить характер примененного раствора, инфильтрировать ткани слабым раствором анестетика либо 0, 9 % раствором Na. Cl в объеме в 5 раз превышающем объем введенной агрессивной жидкости, по возможности широко рассечь их в проекции инфильтрата, обеспечив полноценное дренирование, промыть рану раствором слабого антисептика (фурацилином) или физраствором. Общие мероприятия: анальгин в 50 % растворе 2 мл в/м, антидот местно и системно при наличии, антибактериальная терапия. Наблюдение у хирурга – стоматолога или госпитализация. Если неизотоничный раствор введен в глубокие ткани, то после оказания помощи в указанном объеме больной должен быть немедленно госпитализирован, так как уже в ближайшее время может развиться значительный отек тканей, который может распространиться на шею, вызвать затруднение дыхания, в связи с чем потребуется проведение неотложных реанимационных мероприятий.

ОБЩИЕ ОСЛОЖНЕНИЯ ПРИ МЕСТНОМ ОБЕЗБОЛИВАНИИ. Обморок( syncope) внезапная кратковременная потеря сознания, обусловленная острой гипоксией головного мозга вследствие острого спазма сосудов головного мозга, ослабления деятельности сердечно – сосудистой и дыхательной систем. Характеризуется побледнением кожных покровов, похолоданием конечностей, расширяются зрачки, дыхание становится поверхностным, пульс — слабый и редкий (иногда наблюдается тахикардия), понижается артериальное давление, возникает тошнота. Сам пациент чувствует затмение сознания, умопомрачение, чувство неуверенности, слабости, у него темнеет в глазах. В большинстве случаев до наступления обморочного состояния пациент находит удобное место, чтобы сесть или лечь, в отличие от эпилептического припадка, который наступает внезапно. У здорового человека обморок возникает при сильном переутомлении, в приемной врача, в душном помещении, при боли во время инъекции и т. д.
Неотложная помощь: Врачебные действия при потере сознания включают в себя правильное размещение пациента и контроль состояния дыхательных путей. Остановить введение анестетика, придать пациенту горизонтальное положение с запрокинутой назад головой и немного поднятыми вверх нижними конечнос тями, расстегнуть тесную одежду (воротничок), обеспечить доступ свежего воздуха побрызгать на лицо и грудь холодную воду, потереть виски и поднести к носу ватку с нашатырным спиртом в целях возбуждения дыхательного центра. При затяжном течении обморока в/в или в/м ( не п/к!) ввести 1 мл 10 % раствора кофеин бензоата натрия. При отсутствии эффекта в/м вводят 1 мл 5% раствора эфедрина или 1 мл 1% раствора мезатона, а при брадикардии – 0, 5 мл 0, 1% раствора атропина сульфата п/к. При выходе из обморочного состояния продолжить стоматологические манипуляции с принятием мер к профилактике рецидива: лечение проводить в горизонтальном положении с адекватной премедикацией транквилизаторами, М холиноблокаторами и с достаточной анестезией.

Острое падение АД, Коллапс Характеризуется резким падением тонуса периферических сосудов, уменьшением ОЦК, что приводит к острой сердечно сосудистой недостаточности. В отличие от обморока, ключевым звеном коллапса является тяжелое нарушение функции вазомоторных центров с прогрессирующим уменьшением венозного возврата крови к сердцу, уменьшением работы сердца, ухудшением кровоснабжения головного мозга ПРИЗНАКИ сознание чаще сохранено; бледная, холодная кожа с мраморным оттенком, возможна синюшност губ, носа, кончиков ушей, пальцев; холодный липкий пот; частый, слабый, «нитевидный» пульс, возможны аритмии; резкая слабость, головокружение, шум в ушах, иногда зевота, тошнота и рвота; спавшиеся вены, падение АД ниже 80/60 мм рт. ст. ; при длительном течении резкое уменьшение количества выделяемой мочи

Первая помощь обеспечить полный покой; придать больному горизонтальное положение; придать ногам возвышенное положение (если нет признаков левожелудочковой недостаточности), больного укрыть, к ногам — грелки; ввести внутривенно или внутриязычно (под нижней челюстью по средней линии на 2 поперечных пальца от подбородка на глубину 2 3 см) Мезатон 1% р р 1 мл, Преднизолон 60 90 мг (2 3 мл), Кордиамин 2 4 мл, при отсутствии эффекта — Реополиглюкин (Полиглюкин) в/в струйно добавив при необходимости Мезатон 1%, или Норадреналин 0, 2% р р 1 2 мл или Дофамин 4% р р 5 мл; устранить причину. При необходимости проводят искусственную вентиляцию легких. ГОСПИТАЛИЗАЦИЯ Вызывают бригаду скорой помощи для коррекции лечения и госпитализации больного в реанимационное отделение. В случае ухудшения состояния коллапс переходит в шок, дальше может наступить смерть от остановки дыхания.
СУДОРОЖНЫЕ СОСТОЯНИЯ Развитию эпилептического приступа (припадка) могут способствовать шум, яркий свет, ограничение подвижности, страх, эмоциональное напряжение, поэтому на этапе подготовки к стоматологическому вмешательству больному эпилепсией требуется адекватная премедикация. Если приступы происходят в определенное время суток (дни недели), лечение следует планировать в "светлые" периоды. Возникновение ауры должно быть поводом для отказа от немедленного стоматологического вмешательства. Больным эпилепсией при стоматологических манипуляциях требуется оптимальная анестезия, при этом следует учесть, что некоторые противоэпилептические средства (барбитураты, дифенин) ускоряют биотрансформацию местных анестетиков, т. е. укорачивают длительность анестезии.

Профилактика сбор общемедицинского (а не только стоматологического!) анамнеза. При оказании стоматологической помощи больному эпилепсией рациональна премедикация в/м введением диазепама (сибазона) в разовой дозе 20 мг (4 мл 0, 5% раствора). Вмешательство должно быть максимально щадящим (приступ может спровоцировать даже осмотр полости рта и подготовка к инъекции местного анестетика), обезболивание — полным, рационально использовать роторасширитель. При возникновении приступа генерализованных судорог у больного эпилепсией неотложная помощь сводится лишь к недопущению механических травм и ушибов. Профилактика прикусывания языка введением роторасширителя, полотенца, других предметов в полость рта допустима лишь в отсутствие тризма жевательной мускулатуры: известно, что попытки насильственного разжимания челюстей сопровождаются едва ли не большей травматизацией твердых и мягких тканей челюстно лицевой области больного (а нередко и пальцев врача), нежели сам приступ судорог.
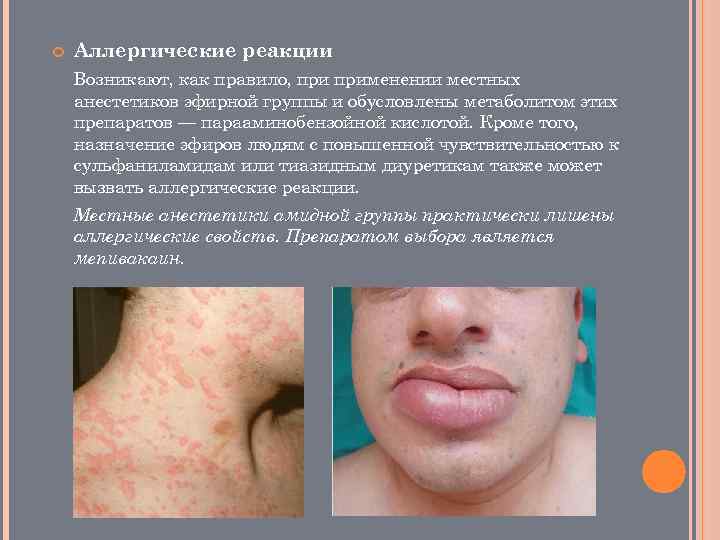
Аллергические реакции Возникают, как правило, применении местных анестетиков эфирной группы и обусловлены метаболитом этих препаратов — парааминобензойной кислотой. Кроме того, назначение эфиров людям с повышенной чувствительностью к сульфаниламидам или тиазидным диуретикам также может вызвать аллергические реакции. Местные анестетики амидной группы практически лишены аллергические свойств. Препаратом выбора является мепивакаин.

Крапивница- высыпание на коже зудящих волдырей, представляющих собой отек сосочкового слоя кожи ПРИЗНАКИ мучительный локальный или распространенный кожный зуд; появление зудящих волдырей бледно розового или белого цвета; озноб; тошнота, рвота, боль в животе. Отек Квинке – ангионевротический отек с распространением на кожу, подкожную клетчатку, слизистые оболочки. Признаки появление отека губ, щек, лба, век, ушей, волосистой части головы, кистей и стоп, половых органов, слизистой рта; при отеке гортани — затрудненное дыхание вплоть до удушья и остановки дыхания, осиплость голоса, затрудненное глотание, синюшность; боли в животе, рвота, может быть понос. Неотложная помощь при крапивнице и отеке Квинке 1. Необходимо прекратить введение препарата. 2. Придать больному горизонтальное положение 3. Инфильтрировать место инъекции анестетика 0, 5 мл 0, 1% раствора адреналина и такую же дозу подкожно в любое другое место 4. пипольфен 2 мл 2, 5% р ра в/м; супрастин 2 мл 2% р ра или димедрол 2 мл 1% р ра 5. больному дают кислород, эуфиллин( 10 мл 2, 4 % раствора эуфиллина + 20 мл 40% раствора глюкозы внутривенно) 6. глюкокортикоидные гормоны – ( 1 2 мл 3% раствора преднизолона + 5% раствор глюкозы внутривенно) 7. При угрозе асфиксии проводят коникотомию или трахеостомию.

Анафилактический шок может развиться у лиц с заболеваниями аллергической природы или перенесших аллергическую реакцию на какой либо препарат. Различают типичную форму, кардиальную, астмоидную, церебральную и абдоминальную формы анафилактического шока. По течению его выделяют молниеносную, тяжелую, средней тяжести, легкую формы. При анафилактическом шоке внезапно возникают ощущение стеснения в груди, удушье, беспокойство, резкий жар во всем теле, тяжесть в голове, головная боль, сыпь, кожный зуд, отек Квинке. В тяжелых случаях гиперемия кожных покровов сменяется бледностью, появляется акроцианоз, расширяются зрачки, падает давление, пульс не прощупывается, возникают клонические судороги. При молниеносной форме через 2 5 мин развивается терминальное состояние.

Неотложная помощь: 1. Прекращение введения аллергена 2. Уложить больного 3. Обкалывание места введения аллергена 0, 1% 0, 5 мл адреналина + 0, 5 мл подкожно 4. Вдыхание кислорода 5. В/в в одном шприце: преднизолон 60 120 мг или гидрокортизон 125 250 мг; супрастин 2% 2 мл или димедрол 1% 1 мл; физиологичсекий расствор 10 мл 6. Вызов бригады скорой помощи 7. В/в эуфиллин 2, 4% 10 мл При молниеносном течении реанимационные мероприятия в полном объеме.

СПАСИБО ЗА ВНИМАНИЕ
Осложнения обезболивания.pptx