осложнения переломов.ppt
- Количество слайдов: 20
 Осложнения при неогнестрельных травмах мягких тканей и костей лица. Горшков В. Ю. 495 гр.
Осложнения при неогнестрельных травмах мягких тканей и костей лица. Горшков В. Ю. 495 гр.
 l l l l l Все посттравматические осложнения, которые могут возникнуть у больных с неогнестрельными и огнестрельными переломами челюстей можно систематизировать следующим образом. Классификация осложнений переломов по Д. А. Тимофееву (1998): I. Ранние осложнения: • кровоизлияния и гематомы; • нагноение костной (послеоперационной) раны; • вторичное смещение отломков; • эмфизема мягких тканей; • воспалительные процессы в мягких тканях (лимфаденит, воспалительный инфильтрат, абсцесс или флегмона, тромбофлебит вен лица и др. ); • прочие (смещение глазного яблока, диплопия и др. ). II. Поздние осложнения: • посттравматический и огнестрельный остеомиелит; • посттравматический и огнестрельный гайморит; • замедленная консолидация отломков; • несросшийся перелом челюсти; • ложный сустав нижней челюсти; • деформации челюстей; • заболевания височно-нижнечелюстного сустава; • контрактура нижней челюсти; • травматический токсикоз; • прочие (повреждения нервов, бронхопульмональные осложнения, церебральные нарушения и др. ).
l l l l l Все посттравматические осложнения, которые могут возникнуть у больных с неогнестрельными и огнестрельными переломами челюстей можно систематизировать следующим образом. Классификация осложнений переломов по Д. А. Тимофееву (1998): I. Ранние осложнения: • кровоизлияния и гематомы; • нагноение костной (послеоперационной) раны; • вторичное смещение отломков; • эмфизема мягких тканей; • воспалительные процессы в мягких тканях (лимфаденит, воспалительный инфильтрат, абсцесс или флегмона, тромбофлебит вен лица и др. ); • прочие (смещение глазного яблока, диплопия и др. ). II. Поздние осложнения: • посттравматический и огнестрельный остеомиелит; • посттравматический и огнестрельный гайморит; • замедленная консолидация отломков; • несросшийся перелом челюсти; • ложный сустав нижней челюсти; • деформации челюстей; • заболевания височно-нижнечелюстного сустава; • контрактура нижней челюсти; • травматический токсикоз; • прочие (повреждения нервов, бронхопульмональные осложнения, церебральные нарушения и др. ).
 l l Ранние посттравматические осложнения (кровоизлияния, гематома, абсцесс, флегмона и др. ) возникают в первые часы или дни после повреждения. Нагноение костной раны при переломе нижней челюсти наблюдается в первые 3 -7 дней после травмы. Возникает инфицирование гематомы, которая находится между отломками кости. Инфицирование гематомы происходит обычно из одонтогенных очагов хронической инфекции (периодонтиты, пародонтит, гингивит, перикоронит и др. ). Развитию инфекции в щели перелома способствуют: плохая (низкая) сопротивляемость организма больного; хроническая интоксикация алкоголем (наркомания) или ядохимикатами; отказ пострадавшего от лечения; нарушение техники оперативного лечения; неправильное отношение к зубу, находящемуся в линии перелома; нестабильная фиксация костных отломков и др. При переломе нижней челюсти наблюдается обильная саливация и в щель перелома затекает слюна. Это способствует проникновению патогенных микроорганизмов, гематома инфицируется. Следует отметить, что речевые и глотательные акты усиливают проникновение слюны в щель перелома, а оттуда и в окружающие мягкие ткани. Необходимо помнить, что патогенная микрофлора может поступать в щель перелома и через поврежденные мягкие ткани челюстно - лицевой области. Нагнои-тельные процессы в ране чаще возникают при локализации перелома в пределах зубного ряда (открытые переломы) и значительно реже - при закрытых переломах.
l l Ранние посттравматические осложнения (кровоизлияния, гематома, абсцесс, флегмона и др. ) возникают в первые часы или дни после повреждения. Нагноение костной раны при переломе нижней челюсти наблюдается в первые 3 -7 дней после травмы. Возникает инфицирование гематомы, которая находится между отломками кости. Инфицирование гематомы происходит обычно из одонтогенных очагов хронической инфекции (периодонтиты, пародонтит, гингивит, перикоронит и др. ). Развитию инфекции в щели перелома способствуют: плохая (низкая) сопротивляемость организма больного; хроническая интоксикация алкоголем (наркомания) или ядохимикатами; отказ пострадавшего от лечения; нарушение техники оперативного лечения; неправильное отношение к зубу, находящемуся в линии перелома; нестабильная фиксация костных отломков и др. При переломе нижней челюсти наблюдается обильная саливация и в щель перелома затекает слюна. Это способствует проникновению патогенных микроорганизмов, гематома инфицируется. Следует отметить, что речевые и глотательные акты усиливают проникновение слюны в щель перелома, а оттуда и в окружающие мягкие ткани. Необходимо помнить, что патогенная микрофлора может поступать в щель перелома и через поврежденные мягкие ткани челюстно - лицевой области. Нагнои-тельные процессы в ране чаще возникают при локализации перелома в пределах зубного ряда (открытые переломы) и значительно реже - при закрытых переломах.
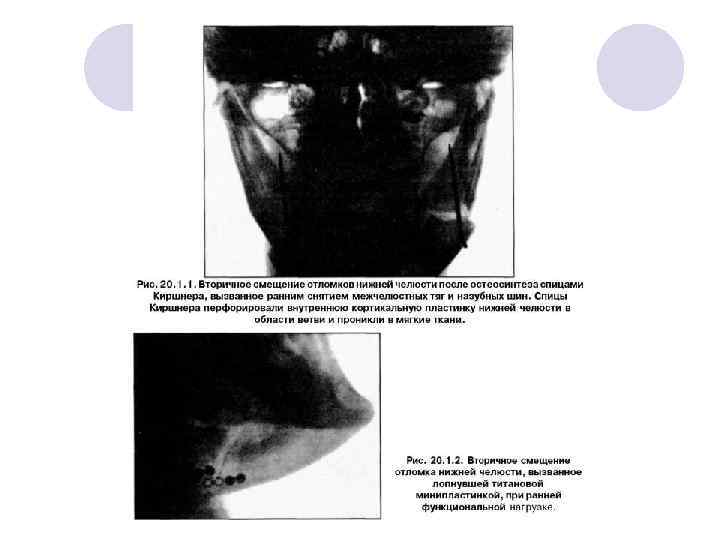
 Нагноение костной раны при переломе верхней челюсти наблюдается при несвоевременной фиксации отломков. Подвижность фрагментов верхнечелюстной кости способствует "подсасыванию" в костную рану содержимого полости рта через поврежденную слизистую оболочку. Инфицированию костной раны способствуют ранее перечисленные факторы. l Вторичное смещение отломков встречается как при консервативном лечении перелома, так и проведении остеосинтеза. Основная причина смещения отломков - недостаточная фиксация костных фрагментов между собой, использование ранних функциональных нагрузок, нарушение больными режима лечения (самостоятельное снятие межчелюстной тяги), дополнительная травма и др. l
Нагноение костной раны при переломе верхней челюсти наблюдается при несвоевременной фиксации отломков. Подвижность фрагментов верхнечелюстной кости способствует "подсасыванию" в костную рану содержимого полости рта через поврежденную слизистую оболочку. Инфицированию костной раны способствуют ранее перечисленные факторы. l Вторичное смещение отломков встречается как при консервативном лечении перелома, так и проведении остеосинтеза. Основная причина смещения отломков - недостаточная фиксация костных фрагментов между собой, использование ранних функциональных нагрузок, нарушение больными режима лечения (самостоятельное снятие межчелюстной тяги), дополнительная травма и др. l
 Нагноение мягких тканей. l Наличие богатой сети кровеносных сосудов и нервов в области челюстей и околочелюстном мышечном футляре предопределяет их частое повреждение при огнестрельных и неогнестрельных переломах. Поэтому переломы челюстей сопровождаются ушибами, разрывом мягких тканей, при которых возникают кровоизлияния. Вследствие инфицирования гематом происходит нагноение мягких тканей. При позднем обращении пострадавших в лечебные учреждения и неадекватной терапии развиваются абсцессы и флегмоны околочелюстных тканей. Клиническая картина нагноения мягких тканей характеризуется острым началом, проявлением местных и общих симптомов воспаления (интенсивные боли, инфильтрация и отечность околочелюстных тканей, гиперемия кожи, повышение температуры тела, лейкоцитоз, увеличение СОЭ и др. ) Нагноение мягких тканей при несвоевременном лечении может быть фактором, предрасполагающим к развитию травматического остеомиелита.
Нагноение мягких тканей. l Наличие богатой сети кровеносных сосудов и нервов в области челюстей и околочелюстном мышечном футляре предопределяет их частое повреждение при огнестрельных и неогнестрельных переломах. Поэтому переломы челюстей сопровождаются ушибами, разрывом мягких тканей, при которых возникают кровоизлияния. Вследствие инфицирования гематом происходит нагноение мягких тканей. При позднем обращении пострадавших в лечебные учреждения и неадекватной терапии развиваются абсцессы и флегмоны околочелюстных тканей. Клиническая картина нагноения мягких тканей характеризуется острым началом, проявлением местных и общих симптомов воспаления (интенсивные боли, инфильтрация и отечность околочелюстных тканей, гиперемия кожи, повышение температуры тела, лейкоцитоз, увеличение СОЭ и др. ) Нагноение мягких тканей при несвоевременном лечении может быть фактором, предрасполагающим к развитию травматического остеомиелита.
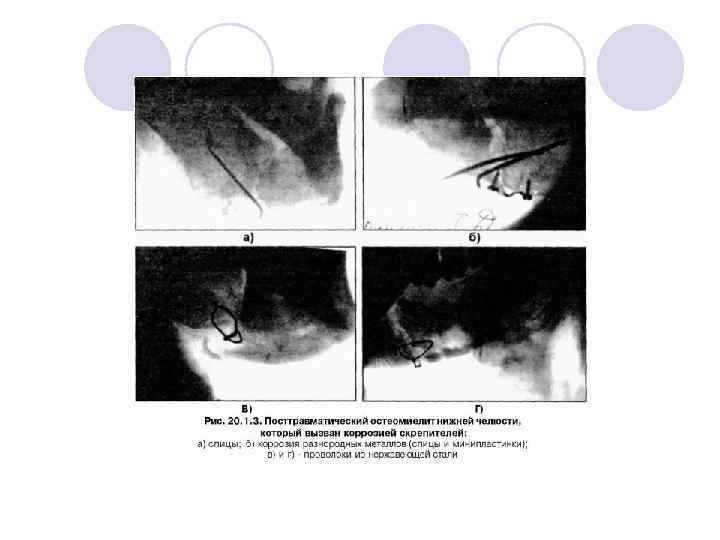
 Посттравматический остеомиелит. l l Патогенез посттравматического остеомиелита нижней челюсти А. И. Неробеев (1969) представил следующим образом; микроорганизмы полости рта попадают в щель перелома через разорванную слизистую оболочку альвеолярного отростка, фиксируются в гематоме в зоне первичного костного некроза и в мягких тканях, кровяной сгусток разрушается и очаг инфицируется. Поскольку в мягких тканях процессы деструкции выражены сильнее, то наибольшая активность патологического процесса наблюдается у нижнего края нижней челюсти, т. е. там, где находится основной мышечный массив. Из одонтогенных очагов микробы дополнительно проникают в поврежденный участок кости, способствуя расширению зоны некроза. развитии этого посттравматического осложнения играют микроорганизмы, которые находятся в одонтогенных очагах хронической инфекции, а также оказывает влияние и механический фактор (наличие осколков кости, подвижность отломков, участки некроза, разрывы сосудов и др. ). Возможной причиной появления посттравматического остеомиелита может быть коррозия разнородных металлов (шины, лигатурные проволоки, скрепители для остеосинтеза), при воспалении мягких тканей (в кислой среде) коррозия усиливается, что способствует возникновению гальванических токов в полости рта.
Посттравматический остеомиелит. l l Патогенез посттравматического остеомиелита нижней челюсти А. И. Неробеев (1969) представил следующим образом; микроорганизмы полости рта попадают в щель перелома через разорванную слизистую оболочку альвеолярного отростка, фиксируются в гематоме в зоне первичного костного некроза и в мягких тканях, кровяной сгусток разрушается и очаг инфицируется. Поскольку в мягких тканях процессы деструкции выражены сильнее, то наибольшая активность патологического процесса наблюдается у нижнего края нижней челюсти, т. е. там, где находится основной мышечный массив. Из одонтогенных очагов микробы дополнительно проникают в поврежденный участок кости, способствуя расширению зоны некроза. развитии этого посттравматического осложнения играют микроорганизмы, которые находятся в одонтогенных очагах хронической инфекции, а также оказывает влияние и механический фактор (наличие осколков кости, подвижность отломков, участки некроза, разрывы сосудов и др. ). Возможной причиной появления посттравматического остеомиелита может быть коррозия разнородных металлов (шины, лигатурные проволоки, скрепители для остеосинтеза), при воспалении мягких тканей (в кислой среде) коррозия усиливается, что способствует возникновению гальванических токов в полости рта.
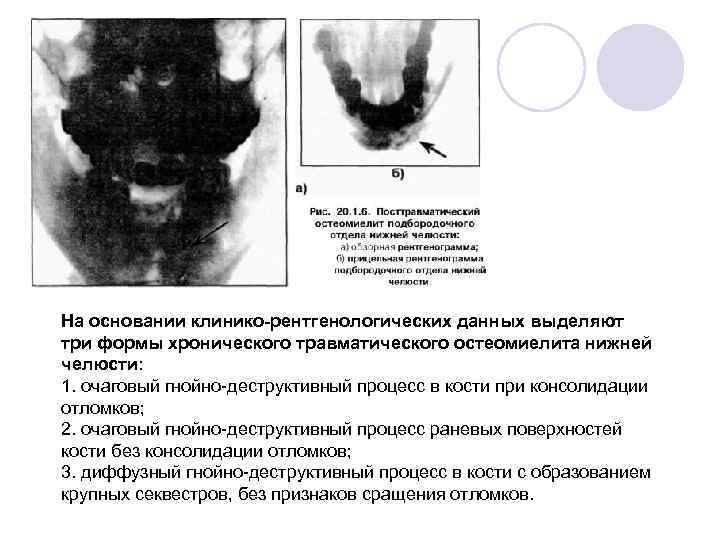 На основании клинико-рентгенологических данных выделяют три формы хронического травматического остеомиелита нижней челюсти: 1. очаговый гнойно-деструктивный процесс в кости при консолидации отломков; 2. очаговый гнойно-деструктивный процесс раневых поверхностей кости без консолидации отломков; 3. диффузный гнойно-деструктивный процесс в кости с образованием крупных секвестров, без признаков сращения отломков.
На основании клинико-рентгенологических данных выделяют три формы хронического травматического остеомиелита нижней челюсти: 1. очаговый гнойно-деструктивный процесс в кости при консолидации отломков; 2. очаговый гнойно-деструктивный процесс раневых поверхностей кости без консолидации отломков; 3. диффузный гнойно-деструктивный процесс в кости с образованием крупных секвестров, без признаков сращения отломков.
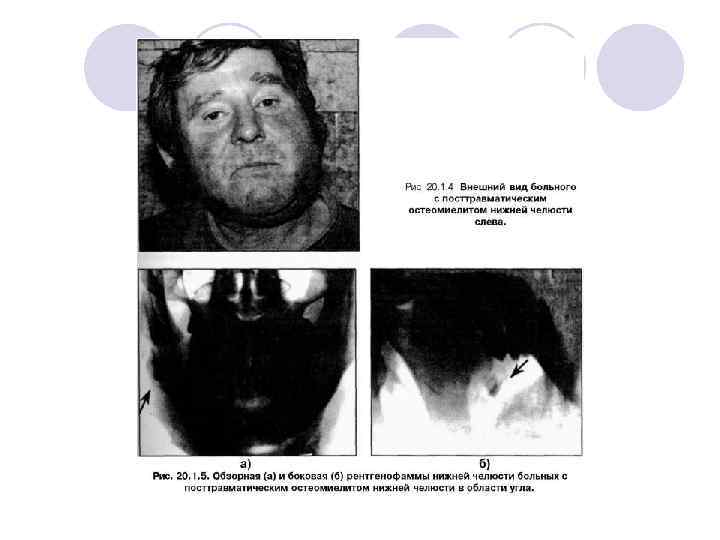
 l Клиническое течение посттравматического остеомиелита может быть острым и хроническим. Следует отметить, что в острой стадии заболевания нередко бывает трудно определить, имеется ли у больного развитие посттравматического остеомиелита или же нагноение костной раны , т. к. в обоих случаях преобладают воспалительные проявления в мягких тканях, которые находятся вокруг щели перелома. Острая стадия остеомиелита часто остается незамеченной, что можно объяснить свободным оттоком воспалительного экссудата из щели перелома. Острая стадия посттравматического остеомиелита может развиться как в первые дни после травмы, так и спустя 7 -10 дней. Общее состояние больного ухудшается, т. к. нарастают симптомы интоксикации Боли в области перелома усиливаются. Появляется отечность и воспалительная инфильтрация мягких тканей, которые окружают щель перелома. В дальнейшем могут осложниться развитием абсцесса или флегмоны. Жалобы больного и клинические симптомы заболевания зависят от места перелома и локализации формирования гнойного очага в околочелюстных мягких тканях, наличия неудаленного зуба (препятствующего выходу гноя) в щели перелома Со стороны полости рта также имеется отек и инфильтрация слизистой оболочки и надкостницы, могут формироваться подслизистые или поднадкостничные абсцессы. На рентгенограммах нижней челюсти рентгенологических признаков остеомиелита в острой стадии нет. Не ранее, чем через две недели после развития воспалительных явлений в кости, рентгенологически определяется расширение щели перелома с признаками остеопороза, а вдоль линии повреждения челюсти обнаруживаются разной формы и размеров секвестры.
l Клиническое течение посттравматического остеомиелита может быть острым и хроническим. Следует отметить, что в острой стадии заболевания нередко бывает трудно определить, имеется ли у больного развитие посттравматического остеомиелита или же нагноение костной раны , т. к. в обоих случаях преобладают воспалительные проявления в мягких тканях, которые находятся вокруг щели перелома. Острая стадия остеомиелита часто остается незамеченной, что можно объяснить свободным оттоком воспалительного экссудата из щели перелома. Острая стадия посттравматического остеомиелита может развиться как в первые дни после травмы, так и спустя 7 -10 дней. Общее состояние больного ухудшается, т. к. нарастают симптомы интоксикации Боли в области перелома усиливаются. Появляется отечность и воспалительная инфильтрация мягких тканей, которые окружают щель перелома. В дальнейшем могут осложниться развитием абсцесса или флегмоны. Жалобы больного и клинические симптомы заболевания зависят от места перелома и локализации формирования гнойного очага в околочелюстных мягких тканях, наличия неудаленного зуба (препятствующего выходу гноя) в щели перелома Со стороны полости рта также имеется отек и инфильтрация слизистой оболочки и надкостницы, могут формироваться подслизистые или поднадкостничные абсцессы. На рентгенограммах нижней челюсти рентгенологических признаков остеомиелита в острой стадии нет. Не ранее, чем через две недели после развития воспалительных явлений в кости, рентгенологически определяется расширение щели перелома с признаками остеопороза, а вдоль линии повреждения челюсти обнаруживаются разной формы и размеров секвестры.
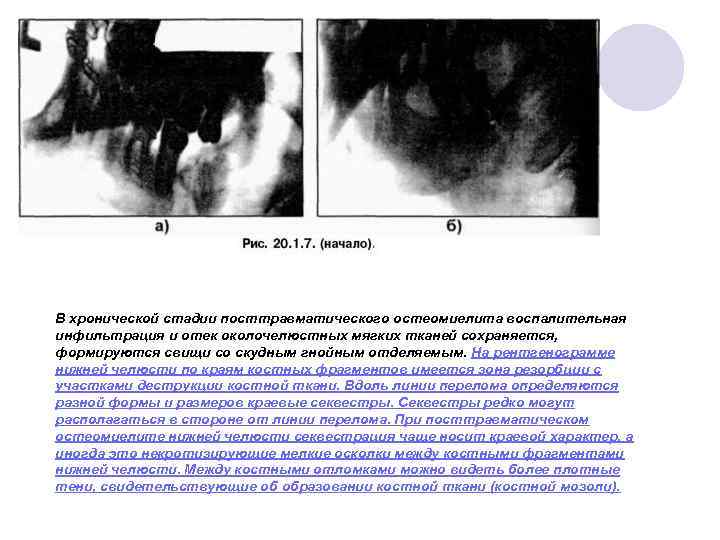 В хронической стадии посттравматического остеомиелита воспалительная инфильтрация и отек околочелюстных мягких тканей сохраняется, формируются свищи со скудным гнойным отделяемым. На рентгенограмме нижней челюсти по краям костных фрагментов имеется зона резорбции с участками деструкции костной ткани. Вдоль линии перелома определяются разной формы и размеров краевые секвестры. Секвестры редко могут располагаться в стороне от линии перелома. При посттравматическом остеомиелите нижней челюсти секвестрация чаще носит краевой характер, а иногда это некротизирующие мелкие осколки между костными фрагментами нижней челюсти. Между костными отломками можно видеть более плотные тени, свидетельствующие об образовании костной ткани (костной мозоли).
В хронической стадии посттравматического остеомиелита воспалительная инфильтрация и отек околочелюстных мягких тканей сохраняется, формируются свищи со скудным гнойным отделяемым. На рентгенограмме нижней челюсти по краям костных фрагментов имеется зона резорбции с участками деструкции костной ткани. Вдоль линии перелома определяются разной формы и размеров краевые секвестры. Секвестры редко могут располагаться в стороне от линии перелома. При посттравматическом остеомиелите нижней челюсти секвестрация чаще носит краевой характер, а иногда это некротизирующие мелкие осколки между костными фрагментами нижней челюсти. Между костными отломками можно видеть более плотные тени, свидетельствующие об образовании костной ткани (костной мозоли).
 Лечение. l l Посттравматический остеомиелит челюсти не подвергается самостоятельному излечению. Лечение больных в острой стадии заболевания заключается в оперативном раскрытии гнойника по общепринятой методике, адекватном дренировании гнойной раны, санации полости рта (удаляют зуб из щели перелома), обеспечении иммобилизации подвижных отломков челюсти (в том случае, если этого не было сделано ранее), назначении противовоспалительного и общеукрепляющего лечения, гигиенический уход за полостью рта. Б хронической стадии течения посттравматического остеомиелита проводятся мероприятия, направленные на ускорение регенераторных процессов в костной ране, а после отторжения секвестров - операцию секвестрэктомии. Наиболее оптимальным сроком для проведения данного оперативного вмешательства считается 3 -4 неделя после перелома. Однако в некоторых случаях, когда секвестром является осколок кости, хирургическое вмешательство можно проводить и спустя две недели после травмы. При медленно протекающих репаратив-ных процессах в челюсти сроки проведения операции могут увеличиваться до 5 -6 недель. Секвестрэктомию чаще следует проводить внеротовым доступом, реже - одновременно внутри и внеротовым. Удаляя секвестры нужно следить за тем, чтобы не разрушить фиброзные спайки между костными отломками.
Лечение. l l Посттравматический остеомиелит челюсти не подвергается самостоятельному излечению. Лечение больных в острой стадии заболевания заключается в оперативном раскрытии гнойника по общепринятой методике, адекватном дренировании гнойной раны, санации полости рта (удаляют зуб из щели перелома), обеспечении иммобилизации подвижных отломков челюсти (в том случае, если этого не было сделано ранее), назначении противовоспалительного и общеукрепляющего лечения, гигиенический уход за полостью рта. Б хронической стадии течения посттравматического остеомиелита проводятся мероприятия, направленные на ускорение регенераторных процессов в костной ране, а после отторжения секвестров - операцию секвестрэктомии. Наиболее оптимальным сроком для проведения данного оперативного вмешательства считается 3 -4 неделя после перелома. Однако в некоторых случаях, когда секвестром является осколок кости, хирургическое вмешательство можно проводить и спустя две недели после травмы. При медленно протекающих репаратив-ных процессах в челюсти сроки проведения операции могут увеличиваться до 5 -6 недель. Секвестрэктомию чаще следует проводить внеротовым доступом, реже - одновременно внутри и внеротовым. Удаляя секвестры нужно следить за тем, чтобы не разрушить фиброзные спайки между костными отломками.
 Выскабливать необходимо только бледные, вялые грануляции. Следует помнить, что удалять секвестры нужно все (включая и мелкие), а также зубы, корни которых не покрыты костной тканью. При обнаружении или наличии сообщения с полостью рта необходимо изолировать операционную рану путем наложения швов на слизистую оболочку. Обнаружив при проведении операции костный дефект, восполняют его гидроксиапатитом (в чистом виде или с антибиотиками), биокерамикой или костным трансплантатом. Если во время хирургического вмешательства обнаружена патологическая подвижность костных фрагментов, то необходимо проведение отсроченного остеосинтеза нижней челюсти (титановыми минипластинами в чистом виде или покрытыми биокерамикой). Необходимо помнить, что на всех этапах лечения посттравматического остеомиелита нужна прочная иммобилизация отломков. l Исходы лечения заболевания, как правило, благоприятные, т. е. наблюдается полное восстановление анатомической формы и функциональных особенностей нижней челюсти. В некоторых случаях посттравматический остеомиелит может осложниться образованием ложного сустава, деформацией челюсти, неправильным сращением костных фрагментов, развитием сепсиса и т. д. l
Выскабливать необходимо только бледные, вялые грануляции. Следует помнить, что удалять секвестры нужно все (включая и мелкие), а также зубы, корни которых не покрыты костной тканью. При обнаружении или наличии сообщения с полостью рта необходимо изолировать операционную рану путем наложения швов на слизистую оболочку. Обнаружив при проведении операции костный дефект, восполняют его гидроксиапатитом (в чистом виде или с антибиотиками), биокерамикой или костным трансплантатом. Если во время хирургического вмешательства обнаружена патологическая подвижность костных фрагментов, то необходимо проведение отсроченного остеосинтеза нижней челюсти (титановыми минипластинами в чистом виде или покрытыми биокерамикой). Необходимо помнить, что на всех этапах лечения посттравматического остеомиелита нужна прочная иммобилизация отломков. l Исходы лечения заболевания, как правило, благоприятные, т. е. наблюдается полное восстановление анатомической формы и функциональных особенностей нижней челюсти. В некоторых случаях посттравматический остеомиелит может осложниться образованием ложного сустава, деформацией челюсти, неправильным сращением костных фрагментов, развитием сепсиса и т. д. l
 Анкилоз. l l Анкилоз – стойкое сведение челюстей, вызванное срастанием поверхности головки нижней челюсти с суставной впадиной височной кости. По типу ткани, образующей анкилоз, выделяют фиброзный и костный. Заболевание чаще возникает в детском возрасте. Но вследствие огнестрельных ранений челюстно-лицевой области может образоваться фиброзный анкилоз (суставная контрактура). Лечение - хирургическое. Стойкая контрактура жевательных мышц должна дифференцироваться с нестойкими контрактурами, которые более правильно именовать «сведение челюстей» , возникающее при вовлечении в воспалительный процесс жевательных мышц. Контрактуры жевательных мышц подразделяют еще на внесуставные и суставные, которые следует дифференцировать с анкилозом нижней челюсти. Лечение контрактур, как правило, хирургическое. Под ложным суставом следует понимать несросшийся перелом со стойкой патологической подвижностью отломков. Ложный сустав возникает при несовершенной репозиции и иммобилизации отломков нижней челюсти в случаях интерпозиции мягких тканей, нижнего альвеолярного нерва, при возникновении травматических остеомиелитов с обширной секвестрацией костной ткани. Особенно часто ложный сустав возникает при огнестрельных переломах нижней челюсти с обширными разрушениями костной ткани и огнестрельных остеомиелитах. Лечение ложного сустава нижней челюсти – хирургическое. В случаях больших дефектов костной ткани прибегают к костной пластике.
Анкилоз. l l Анкилоз – стойкое сведение челюстей, вызванное срастанием поверхности головки нижней челюсти с суставной впадиной височной кости. По типу ткани, образующей анкилоз, выделяют фиброзный и костный. Заболевание чаще возникает в детском возрасте. Но вследствие огнестрельных ранений челюстно-лицевой области может образоваться фиброзный анкилоз (суставная контрактура). Лечение - хирургическое. Стойкая контрактура жевательных мышц должна дифференцироваться с нестойкими контрактурами, которые более правильно именовать «сведение челюстей» , возникающее при вовлечении в воспалительный процесс жевательных мышц. Контрактуры жевательных мышц подразделяют еще на внесуставные и суставные, которые следует дифференцировать с анкилозом нижней челюсти. Лечение контрактур, как правило, хирургическое. Под ложным суставом следует понимать несросшийся перелом со стойкой патологической подвижностью отломков. Ложный сустав возникает при несовершенной репозиции и иммобилизации отломков нижней челюсти в случаях интерпозиции мягких тканей, нижнего альвеолярного нерва, при возникновении травматических остеомиелитов с обширной секвестрацией костной ткани. Особенно часто ложный сустав возникает при огнестрельных переломах нижней челюсти с обширными разрушениями костной ткани и огнестрельных остеомиелитах. Лечение ложного сустава нижней челюсти – хирургическое. В случаях больших дефектов костной ткани прибегают к костной пластике.
 Нарушение репаративной способности. l l l Нарушение репаративнои регенерации костной ткани нижней челюсти может проявляться в виде: • замедленной консолидации отломков; • костного дефекта челюсти; • несросшегося перелома; • ложного сустава О репаративнои регенерации нижней челюсти подробно сказано в разделе 18. 4 Однако сроки нормальной консолидации отломков могут запаздывать на 2 -4 недели и возникает замедленная консолидация. Этому способствуют общие и местные причины. Среди общих причин существенная роль принадлежит патологическому остеопорозу (на фоне возрастных изменений, заболеваний обмена веществ, органов пищеварения, нарушений водно-солевого и белкового обмена, болезней крови и т. д. ), встречается при авитаминозе, инфекционных, эндокринных заболеваниях, ревматоидном артрите, системной красной волчанке, ожоговой болезни и т. п. Местные причины - плохая фиксация костных фрагментов или их смещение; интерпозиция мягких тканей; нейро - трофические расстройства, связанные с повреждением нижнечелюстного нервно - сосудистого пучка; воспалительные осложнения в кости; возникновение гальванических токов и т. д. Клиническим подтверждением замедленной консолидации челюсти является постепенное увеличение прочности в месте соединения отломков (в области перелома), при наблюдении за больным в динамике его лечения (через определенные периоды иммобилизации). Однократное рентгенологическое исследование диагностической ценности не имеет, т. к. не позволяет отличить несросшийся перелом нижней челюсти от замедленной консолидации.
Нарушение репаративной способности. l l l Нарушение репаративнои регенерации костной ткани нижней челюсти может проявляться в виде: • замедленной консолидации отломков; • костного дефекта челюсти; • несросшегося перелома; • ложного сустава О репаративнои регенерации нижней челюсти подробно сказано в разделе 18. 4 Однако сроки нормальной консолидации отломков могут запаздывать на 2 -4 недели и возникает замедленная консолидация. Этому способствуют общие и местные причины. Среди общих причин существенная роль принадлежит патологическому остеопорозу (на фоне возрастных изменений, заболеваний обмена веществ, органов пищеварения, нарушений водно-солевого и белкового обмена, болезней крови и т. д. ), встречается при авитаминозе, инфекционных, эндокринных заболеваниях, ревматоидном артрите, системной красной волчанке, ожоговой болезни и т. п. Местные причины - плохая фиксация костных фрагментов или их смещение; интерпозиция мягких тканей; нейро - трофические расстройства, связанные с повреждением нижнечелюстного нервно - сосудистого пучка; воспалительные осложнения в кости; возникновение гальванических токов и т. д. Клиническим подтверждением замедленной консолидации челюсти является постепенное увеличение прочности в месте соединения отломков (в области перелома), при наблюдении за больным в динамике его лечения (через определенные периоды иммобилизации). Однократное рентгенологическое исследование диагностической ценности не имеет, т. к. не позволяет отличить несросшийся перелом нижней челюсти от замедленной консолидации.
 Лечение заключается в устранении причин замедленной консолидации и назначении средств, направленных на ускорение репаративнои регенерации и повышение защитных сил организма больного. l По мнению А. А. Скагера и соавт. (1981), критерием в установлении диагноза "костного дефекта" является наличие или отсутствие нарушения формы и функции челюсти после соединения концов отломков с учетом компенсаторных процессов кости как органа. Авторы отмечают, что изменение прикуса наблюдается при укорочении нижней челюсти больше 2 -3 мм, l а при беззубых челюстях протезированием может быть компенсировано укорочение нижней челюсти до 5 -7 мм. При наличии дефекта в челюсти больше 1 см с попыткой сопоставить и фиксировать концы отломков возникают нарушения со стороны височно-нижнечелюстного сустава. l
Лечение заключается в устранении причин замедленной консолидации и назначении средств, направленных на ускорение репаративнои регенерации и повышение защитных сил организма больного. l По мнению А. А. Скагера и соавт. (1981), критерием в установлении диагноза "костного дефекта" является наличие или отсутствие нарушения формы и функции челюсти после соединения концов отломков с учетом компенсаторных процессов кости как органа. Авторы отмечают, что изменение прикуса наблюдается при укорочении нижней челюсти больше 2 -3 мм, l а при беззубых челюстях протезированием может быть компенсировано укорочение нижней челюсти до 5 -7 мм. При наличии дефекта в челюсти больше 1 см с попыткой сопоставить и фиксировать концы отломков возникают нарушения со стороны височно-нижнечелюстного сустава. l
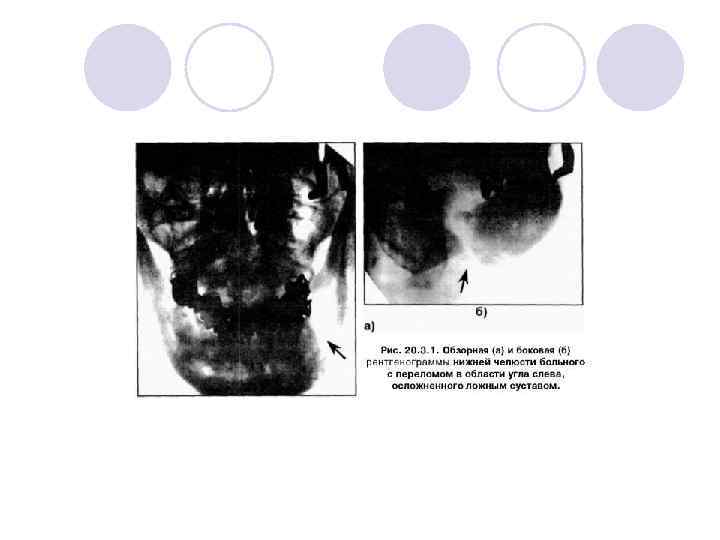
 При несросшемся переломе нижней челюсти щель заполняется грубоволокнистои соединительной тканью, которая препятствует регенерации кости. В этой ткани можно обнаружить лишь небольшие участки хрящевой и костной ткани. Клинически можно обнаружить незначительную подвижность отломков, что затрудняет полноценный процесс жевания. Лечение заключается в удалении не только грубоволокнистои соединительной ткани, но и в освежении склерозированных концов отломков с последующим созданием оптимальных условий для ре-паративной костной регенерации (репозиция и фиксация отломков и т. д. ). l Ложный сустав - стойкое нарушение оссификации кости, характеризующееся закруглением и сглаживанием концов фрагментов с заполнением щели перелома грубоволокнистои соединительной тканью и наличием патологической подвижности. Клинически это проявляется значительным объемом движения челюсти в необычном месте. На рентгенограмме со стороны края каждого отломка четко прослеживается замыкательная компактная пластинка (рис 18. 2. 1). Причины образования ложного сустава или несросшегося перелома заключаются в нарушении реларативной регенерации нижней челюсти. Причины ее аналогичны ранее указанным. Лечение - хирургическое с обязательным удалением замыкательной компактной пластинки по краям щели перелома с последующим остеосинтезом (при отсутствии дефекта челюсти) или костной пластикой (при наличии дефекта более 2 см). l
При несросшемся переломе нижней челюсти щель заполняется грубоволокнистои соединительной тканью, которая препятствует регенерации кости. В этой ткани можно обнаружить лишь небольшие участки хрящевой и костной ткани. Клинически можно обнаружить незначительную подвижность отломков, что затрудняет полноценный процесс жевания. Лечение заключается в удалении не только грубоволокнистои соединительной ткани, но и в освежении склерозированных концов отломков с последующим созданием оптимальных условий для ре-паративной костной регенерации (репозиция и фиксация отломков и т. д. ). l Ложный сустав - стойкое нарушение оссификации кости, характеризующееся закруглением и сглаживанием концов фрагментов с заполнением щели перелома грубоволокнистои соединительной тканью и наличием патологической подвижности. Клинически это проявляется значительным объемом движения челюсти в необычном месте. На рентгенограмме со стороны края каждого отломка четко прослеживается замыкательная компактная пластинка (рис 18. 2. 1). Причины образования ложного сустава или несросшегося перелома заключаются в нарушении реларативной регенерации нижней челюсти. Причины ее аналогичны ранее указанным. Лечение - хирургическое с обязательным удалением замыкательной компактной пластинки по краям щели перелома с последующим остеосинтезом (при отсутствии дефекта челюсти) или костной пластикой (при наличии дефекта более 2 см). l



