Осложнения инфаркта миокарда.ppt
- Количество слайдов: 57
 Осложнения инфаркта миокарда
Осложнения инфаркта миокарда
 Осложнения ОИМ • Нарушения сердечного ритма: Мерцательная аритмия Желудочковая тахикардия Фибрилляция желудочков • Нарушения проводимости АВ-блокады Синоатриальные блокады • Острая сердечная недостаточность Кардиогенный шок Отек легких • Вне- и внутрисердечные разрывы • Делирий
Осложнения ОИМ • Нарушения сердечного ритма: Мерцательная аритмия Желудочковая тахикардия Фибрилляция желудочков • Нарушения проводимости АВ-блокады Синоатриальные блокады • Острая сердечная недостаточность Кардиогенный шок Отек легких • Вне- и внутрисердечные разрывы • Делирий
 Нарушения ритма, угрожающие смерти – экстренное восстановление ритма – электроимпульсная терапия
Нарушения ритма, угрожающие смерти – экстренное восстановление ритма – электроимпульсная терапия
 Оборудование, необходимое для ЭИТ • Дефибриллятор, желательно с функцией синхронизации разряда с зубцом R • Источник кислорода • Мешок Амбу • Ларингоскоп, интубационная трубка, воздуховод • Амиодарон • Препараты для сердечно-легочной реанимации – адреналин, атропин • Желательно: аппарат для временной кардиостимуляции (наружной, чрезпищеводной, эндокардиальной)
Оборудование, необходимое для ЭИТ • Дефибриллятор, желательно с функцией синхронизации разряда с зубцом R • Источник кислорода • Мешок Амбу • Ларингоскоп, интубационная трубка, воздуховод • Амиодарон • Препараты для сердечно-легочной реанимации – адреналин, атропин • Желательно: аппарат для временной кардиостимуляции (наружной, чрезпищеводной, эндокардиальной)
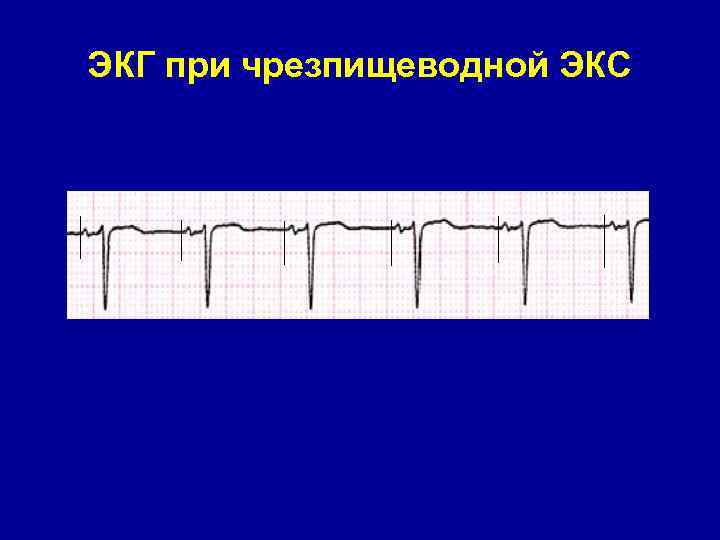 ЭКГ при чрезпищеводной ЭКС
ЭКГ при чрезпищеводной ЭКС
 Анестезиологическое обеспечение ЭИТ Гемодинамика стабильна: • Низкие дозы пропофола (0, 6 -0, 8 мг/кг веса) + • Низкие дозы кетамина (0, 2 -0, 3 мг/кг веса) ИЛИ • Фентанил 50 -100 мкг
Анестезиологическое обеспечение ЭИТ Гемодинамика стабильна: • Низкие дозы пропофола (0, 6 -0, 8 мг/кг веса) + • Низкие дозы кетамина (0, 2 -0, 3 мг/кг веса) ИЛИ • Фентанил 50 -100 мкг
 Анестезиологическое обеспечение ЭИТ Аритмогенный шок: • Мидазолам (0, 1 -0, 15 мг/кг веса) или диазепам (0, 15 -0, 2 мг/кг веса) + • Кетамин (0, 7 -0, 9 мг/кг веса)
Анестезиологическое обеспечение ЭИТ Аритмогенный шок: • Мидазолам (0, 1 -0, 15 мг/кг веса) или диазепам (0, 15 -0, 2 мг/кг веса) + • Кетамин (0, 7 -0, 9 мг/кг веса)
 Методика проведения ЭИТ • Начальный разряд • при мерцательной аритмии 150 -200 Дж • при ЖТ – 100 -150 Дж • При неэффективности – разряд увеличить в два раза (максимально возможный разряд – 360 Дж) • При двукратной неэффективности ЭИТ – ввести 150 -300 мг амиодарона в/в, после чего повторить ЭИТ разрядом 360 Дж (при неэффективности – 3 раза)
Методика проведения ЭИТ • Начальный разряд • при мерцательной аритмии 150 -200 Дж • при ЖТ – 100 -150 Дж • При неэффективности – разряд увеличить в два раза (максимально возможный разряд – 360 Дж) • При двукратной неэффективности ЭИТ – ввести 150 -300 мг амиодарона в/в, после чего повторить ЭИТ разрядом 360 Дж (при неэффективности – 3 раза)
 Профилактика желудочковых аритмий при ОИМ • Бета-блокаторы • У больных, перенесших ЖТ или ФЖ: Бета-блокаторы Сульфат магния (длительная инфузия) Амиодарон
Профилактика желудочковых аритмий при ОИМ • Бета-блокаторы • У больных, перенесших ЖТ или ФЖ: Бета-блокаторы Сульфат магния (длительная инфузия) Амиодарон
 Купирование пароксизма фибрилляции предсердий на фоне ОИМ • Контроль ЧСС (бета-блокаторы, низкие дозы амиодарона) • Амиодарон • Электрическая кардиоверсия
Купирование пароксизма фибрилляции предсердий на фоне ОИМ • Контроль ЧСС (бета-блокаторы, низкие дозы амиодарона) • Амиодарон • Электрическая кардиоверсия
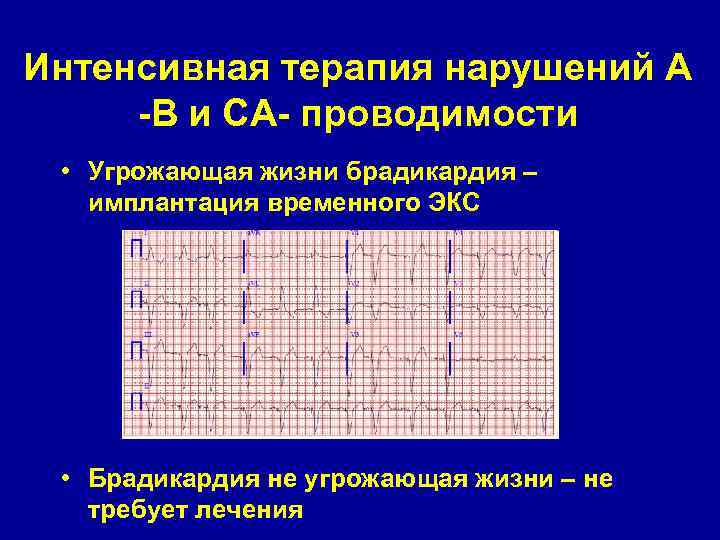 Интенсивная терапия нарушений А -В и СА- проводимости • Угрожающая жизни брадикардия – имплантация временного ЭКС • Брадикардия не угрожающая жизни – не требует лечения
Интенсивная терапия нарушений А -В и СА- проводимости • Угрожающая жизни брадикардия – имплантация временного ЭКС • Брадикардия не угрожающая жизни – не требует лечения
 Показания для имплантации временного ЭКС • Брадикардия менее 35 в мин при нормальном АД • Брадикардия менее 45 в мин у больного в состоянии шока • АВ-блокада II-III ст. • СА-блокада II-III ст.
Показания для имплантации временного ЭКС • Брадикардия менее 35 в мин при нормальном АД • Брадикардия менее 45 в мин у больного в состоянии шока • АВ-блокада II-III ст. • СА-блокада II-III ст.
 Острая сердечная недостаточность при ОИМ
Острая сердечная недостаточность при ОИМ
 Две классификации ОСН при ОИМ Классификация по Killip Классификация по Forrester Цель: дать клиническую оценку тяжести ОСН у больного с ИМ Цель: клинический и гемодинамический статус при ОИМ Класс I. Нет СН. Клинических проявлений СН нет. 1. Нормальное перфузионное давление и давление заклинивания в легочной артерии Класс II. СН. Определяющий критерий: 2. Низкое перфузионное давление и не влажные хрипы, дополнительный тон высокое давление заклинивание в (ритм галопа). Застой в легких с влажными легочной артерии (гиповолемия) хрипами в нижних отделах. Класс III. Серьезная СН. Отек легких, влажные хрипы над всей поверхностью легких. 3. Незначительно изменнено перфузионное давление и высокое давление заклинивания (отек легких) Класс IV. Кардиогенный шок. Артериальная гипотония (САД < 90 мм. рт. ст. ) и симптомы периферической вазоконстрикции (олигурия, мраморность 4. Низкое перфузионное давление и высокое давление заклинивания в легочной артерии (кардиогенный шок)
Две классификации ОСН при ОИМ Классификация по Killip Классификация по Forrester Цель: дать клиническую оценку тяжести ОСН у больного с ИМ Цель: клинический и гемодинамический статус при ОИМ Класс I. Нет СН. Клинических проявлений СН нет. 1. Нормальное перфузионное давление и давление заклинивания в легочной артерии Класс II. СН. Определяющий критерий: 2. Низкое перфузионное давление и не влажные хрипы, дополнительный тон высокое давление заклинивание в (ритм галопа). Застой в легких с влажными легочной артерии (гиповолемия) хрипами в нижних отделах. Класс III. Серьезная СН. Отек легких, влажные хрипы над всей поверхностью легких. 3. Незначительно изменнено перфузионное давление и высокое давление заклинивания (отек легких) Класс IV. Кардиогенный шок. Артериальная гипотония (САД < 90 мм. рт. ст. ) и симптомы периферической вазоконстрикции (олигурия, мраморность 4. Низкое перфузионное давление и высокое давление заклинивания в легочной артерии (кардиогенный шок)
 Кардиогенный шок • Выраженное падение сердечного выброса в результате: • Снижения сократимости миокарда • Снижения диастолического наполнения • Препятствия выбросу
Кардиогенный шок • Выраженное падение сердечного выброса в результате: • Снижения сократимости миокарда • Снижения диастолического наполнения • Препятствия выбросу
 Критерии кардиогенного шока • Систолическое АД менее 90 мм рт. ст. • Снижение сердечного выброса менее 1, 8 л/мин*м 2 • Повышение ДЗЛА более 18 мм т. ст.
Критерии кардиогенного шока • Систолическое АД менее 90 мм рт. ст. • Снижение сердечного выброса менее 1, 8 л/мин*м 2 • Повышение ДЗЛА более 18 мм т. ст.
 Шок = снижение АД A. Jarisch 1891 -1965 Шок = снижение перфузии тканей «…Большинству органов требуется не давление, а объем кровотока» A. Jarisch, 1928
Шок = снижение АД A. Jarisch 1891 -1965 Шок = снижение перфузии тканей «…Большинству органов требуется не давление, а объем кровотока» A. Jarisch, 1928
 Отсутствие признаков гипоперфузии тканей при низком АД у больного с ОИМ – это НЕ шок Введение дофамина больному с ИМ без шока повышает летальность!
Отсутствие признаков гипоперфузии тканей при низком АД у больного с ОИМ – это НЕ шок Введение дофамина больному с ИМ без шока повышает летальность!
 Причины кардиогенного шока • Истинный кардиогенный шок – выраженное снижение сократимости миокарда – Инфаркт миокарда – Миокардиальная депрессия после искусственного кровообращения • Аритмогенный шок • Обструктивный шок – Тампонада сердца – Тромбоэмболия легочной артерии
Причины кардиогенного шока • Истинный кардиогенный шок – выраженное снижение сократимости миокарда – Инфаркт миокарда – Миокардиальная депрессия после искусственного кровообращения • Аритмогенный шок • Обструктивный шок – Тампонада сердца – Тромбоэмболия легочной артерии
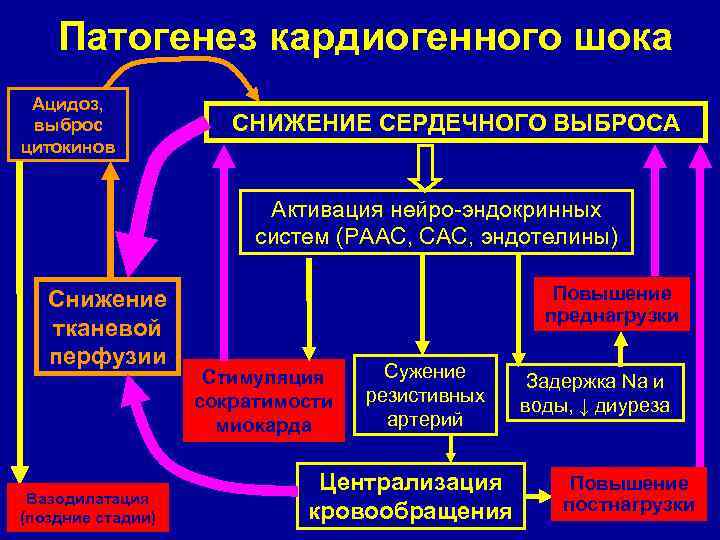 Патогенез кардиогенного шока Ацидоз, выброс цитокинов СНИЖЕНИЕ СЕРДЕЧНОГО ВЫБРОСА Активация нейро-эндокринных систем (РААС, САС, эндотелины) Снижение тканевой перфузии Вазодилатация (поздние стадии) Повышение преднагрузки Стимуляция сократимости миокарда Сужение резистивных артерий Централизация кровообращения Задержка Na и воды, ↓ диуреза Повышение постнагрузки
Патогенез кардиогенного шока Ацидоз, выброс цитокинов СНИЖЕНИЕ СЕРДЕЧНОГО ВЫБРОСА Активация нейро-эндокринных систем (РААС, САС, эндотелины) Снижение тканевой перфузии Вазодилатация (поздние стадии) Повышение преднагрузки Стимуляция сократимости миокарда Сужение резистивных артерий Централизация кровообращения Задержка Na и воды, ↓ диуреза Повышение постнагрузки
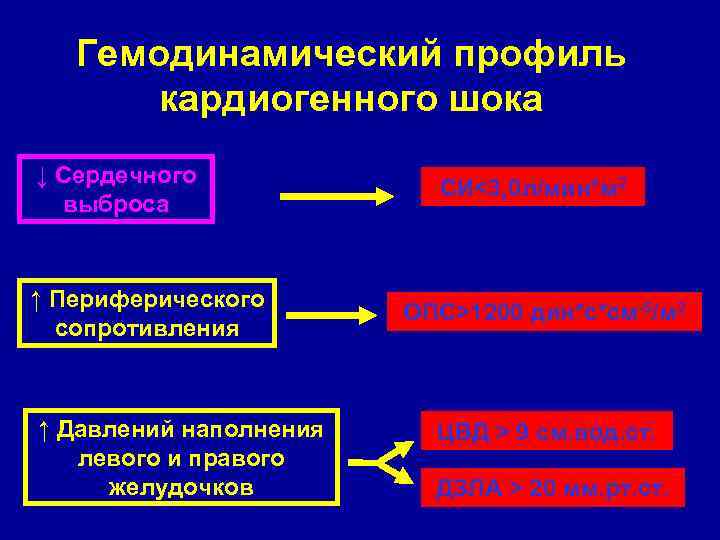 Гемодинамический профиль кардиогенного шока ↓ Сердечного выброса ↑ Периферического сопротивления ↑ Давлений наполнения левого и правого желудочков СИ<3, 0 л/мин*м 2 ОПС>1200 дин*с*см-5/м 2 ЦВД > 9 см. вод. ст. ДЗЛА > 20 мм. рт. ст.
Гемодинамический профиль кардиогенного шока ↓ Сердечного выброса ↑ Периферического сопротивления ↑ Давлений наполнения левого и правого желудочков СИ<3, 0 л/мин*м 2 ОПС>1200 дин*с*см-5/м 2 ЦВД > 9 см. вод. ст. ДЗЛА > 20 мм. рт. ст.
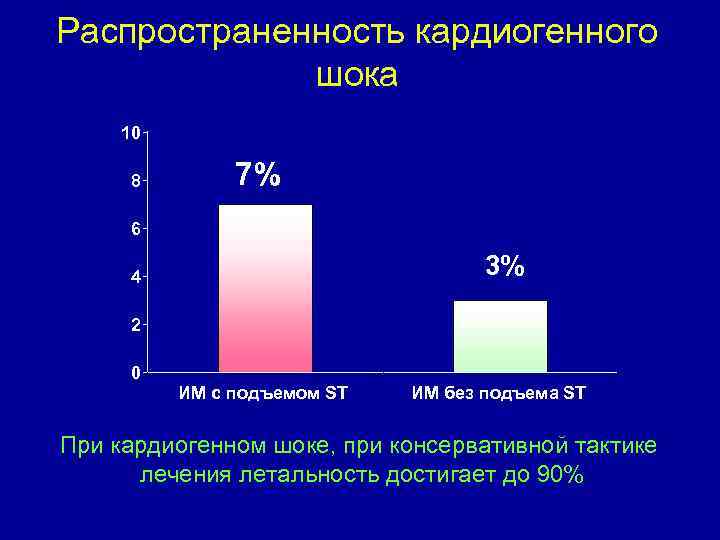 Распространенность кардиогенного шока 10 8 7% 6 3% 4 2 0 ИМ с подъемом ST ИМ без подъема ST При кардиогенном шоке, при консервативной тактике лечения летальность достигает до 90%
Распространенность кардиогенного шока 10 8 7% 6 3% 4 2 0 ИМ с подъемом ST ИМ без подъема ST При кардиогенном шоке, при консервативной тактике лечения летальность достигает до 90%
 Причины шока при инфаркте миокарда • Большая зона некроза • Неполный разрыв свободной стенки • Внутрисердечные разрывы • разрыв межжелудлочковой перегородки • Отрыв папиллярной мышцы митрального клапана • Инфаркт правого желудочка
Причины шока при инфаркте миокарда • Большая зона некроза • Неполный разрыв свободной стенки • Внутрисердечные разрывы • разрыв межжелудлочковой перегородки • Отрыв папиллярной мышцы митрального клапана • Инфаркт правого желудочка
 Подозрение на разрыв миокарда • Развитие шока после интенсивного болевого синдрома или эпизода психо-моторного возбуждения • Появление грубого систолического шума • Развитие отека легких одновременно с шоком (отрыв папиллярной мышцы)
Подозрение на разрыв миокарда • Развитие шока после интенсивного болевого синдрома или эпизода психо-моторного возбуждения • Появление грубого систолического шума • Развитие отека легких одновременно с шоком (отрыв папиллярной мышцы)
 Подозрение на инфаркт правого желудочка • Чаще всего задний (нижний) инфаркт миокарда • Внезапное повышение ЦВД, набухание шейных вен • Развитие наджелудочковых нарушений ритма и АВ-блокады
Подозрение на инфаркт правого желудочка • Чаще всего задний (нижний) инфаркт миокарда • Внезапное повышение ЦВД, набухание шейных вен • Развитие наджелудочковых нарушений ритма и АВ-блокады
 Цели терапии • Реваскуляризация миокарда (при ИМ) • Повышение сердечного выброса • Замещение насосной функции сердца • Снижение потребления кислорода
Цели терапии • Реваскуляризация миокарда (при ИМ) • Повышение сердечного выброса • Замещение насосной функции сердца • Снижение потребления кислорода
 Реваскуляризация миокарда • Предпочтительна – ЧТКА со стентированием коронарной артерии • Желательно проведение в первые 12 часов от начала ИМ • Высокая летальность при проведении АКШ
Реваскуляризация миокарда • Предпочтительна – ЧТКА со стентированием коронарной артерии • Желательно проведение в первые 12 часов от начала ИМ • Высокая летальность при проведении АКШ
 Повышение сердечного выброса – инотропная стимуляция • Адреномиметики • Левосеминдан • Сердечные гликозиды
Повышение сердечного выброса – инотропная стимуляция • Адреномиметики • Левосеминдан • Сердечные гликозиды
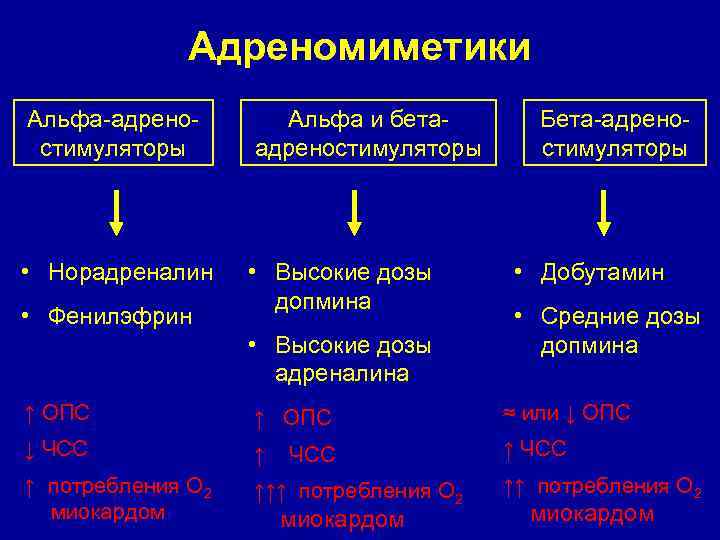 Адреномиметики Альфа-адреностимуляторы Альфа и бетаадреностимуляторы • Норадреналин • Высокие дозы допмина • Фенилэфрин • Высокие дозы адреналина Бета-адреностимуляторы • Добутамин • Средние дозы допмина ↑ ОПС ≈ или ↓ ОПС ↓ ЧСС ↑ ↑ ЧСС ↑ потребления О 2 миокардом ↑↑↑ потребления О 2 ЧСС миокардом ↑↑ потребления О 2 миокардом
Адреномиметики Альфа-адреностимуляторы Альфа и бетаадреностимуляторы • Норадреналин • Высокие дозы допмина • Фенилэфрин • Высокие дозы адреналина Бета-адреностимуляторы • Добутамин • Средние дозы допмина ↑ ОПС ≈ или ↓ ОПС ↓ ЧСС ↑ ↑ ЧСС ↑ потребления О 2 миокардом ↑↑↑ потребления О 2 ЧСС миокардом ↑↑ потребления О 2 миокардом
 Дозы адреномиметиков • Норадреналин: 0, 1 -0, 3 -0, 5 мкг/кг веса*мин • Фенилэфрин: 0, 2 -1, 5 мкг/кг веса*мин • Допмин • НИЗКИЕ ДОЗЫ: < 2 мкг/кг веса*мин – воздействие на допаминэргические рецепторы - стимуляция диуреза • СРЕДНИЕ ДОЗЫ: 2 -10 мкг/кг веса*мин – воздействие на бета-рецепторы – инотропная стимуляция • ВЫСОКИЕ ДОЗЫ: > 10 мкг/кг веса*мин – воздействие на альфа- и на бета-рецепторы – инотропная стимуляция и вазоконстрикция
Дозы адреномиметиков • Норадреналин: 0, 1 -0, 3 -0, 5 мкг/кг веса*мин • Фенилэфрин: 0, 2 -1, 5 мкг/кг веса*мин • Допмин • НИЗКИЕ ДОЗЫ: < 2 мкг/кг веса*мин – воздействие на допаминэргические рецепторы - стимуляция диуреза • СРЕДНИЕ ДОЗЫ: 2 -10 мкг/кг веса*мин – воздействие на бета-рецепторы – инотропная стимуляция • ВЫСОКИЕ ДОЗЫ: > 10 мкг/кг веса*мин – воздействие на альфа- и на бета-рецепторы – инотропная стимуляция и вазоконстрикция
 Дозы адреномиметиков • Добутамин: 5 -25 мкг/кг веса*мин • Адреналин • НИЗКИЕ ДОЗЫ: < 0, 02 мкг/кг веса*мин бета 2 - стимуляция • СРЕДНИЕ ДОЗЫ: 0, 03 – 0, 2 мкг/кг веса*мин – преимущественно бета-стимуляция • ВЫСОКИЕ ДОЗЫ: > 0, 2 мкг/кг веса*мин – альфа- и бета-стимуляция
Дозы адреномиметиков • Добутамин: 5 -25 мкг/кг веса*мин • Адреналин • НИЗКИЕ ДОЗЫ: < 0, 02 мкг/кг веса*мин бета 2 - стимуляция • СРЕДНИЕ ДОЗЫ: 0, 03 – 0, 2 мкг/кг веса*мин – преимущественно бета-стимуляция • ВЫСОКИЕ ДОЗЫ: > 0, 2 мкг/кг веса*мин – альфа- и бета-стимуляция
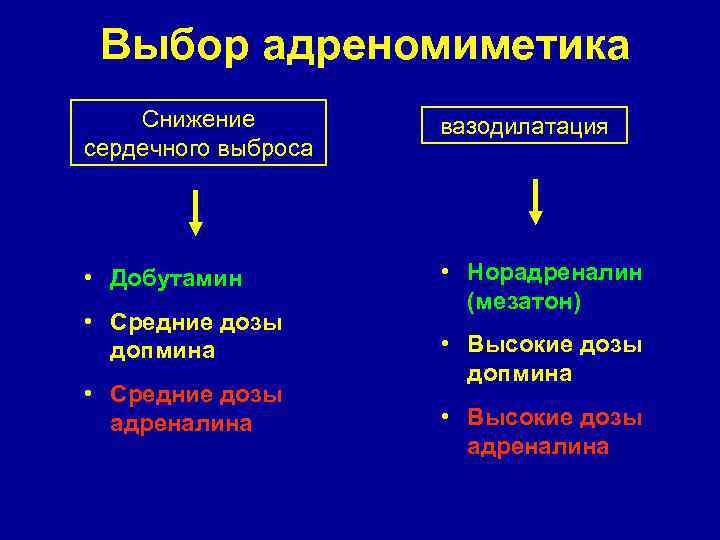 Выбор адреномиметика Снижение сердечного выброса вазодилатация • Добутамин • Норадреналин (мезатон) • Средние дозы допмина • Средние дозы адреналина • Высокие дозы допмина • Высокие дозы адреналина
Выбор адреномиметика Снижение сердечного выброса вазодилатация • Добутамин • Норадреналин (мезатон) • Средние дозы допмина • Средние дозы адреналина • Высокие дозы допмина • Высокие дозы адреналина
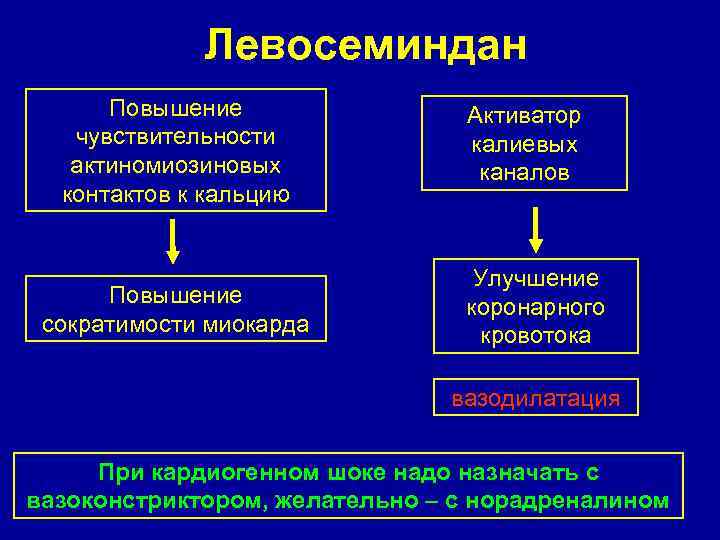 Левосеминдан Повышение чувствительности актиномиозиновых контактов к кальцию Повышение сократимости миокарда Активатор калиевых каналов Улучшение коронарного кровотока вазодилатация При кардиогенном шоке надо назначать с вазоконстриктором, желательно – с норадреналином
Левосеминдан Повышение чувствительности актиномиозиновых контактов к кальцию Повышение сократимости миокарда Активатор калиевых каналов Улучшение коронарного кровотока вазодилатация При кардиогенном шоке надо назначать с вазоконстриктором, желательно – с норадреналином
 Режим дозирования левосеминдана • Начальная болюсная доза: 12 -24 мкг/кг • В среднем поддерживающая доза – 0, 1 мкг/кг веса*мин
Режим дозирования левосеминдана • Начальная болюсная доза: 12 -24 мкг/кг • В среднем поддерживающая доза – 0, 1 мкг/кг веса*мин
 Замещение насосной функции сердца • Внутриаортальная баллонная контрпульсация • Обход левого желудочка
Замещение насосной функции сердца • Внутриаортальная баллонная контрпульсация • Обход левого желудочка
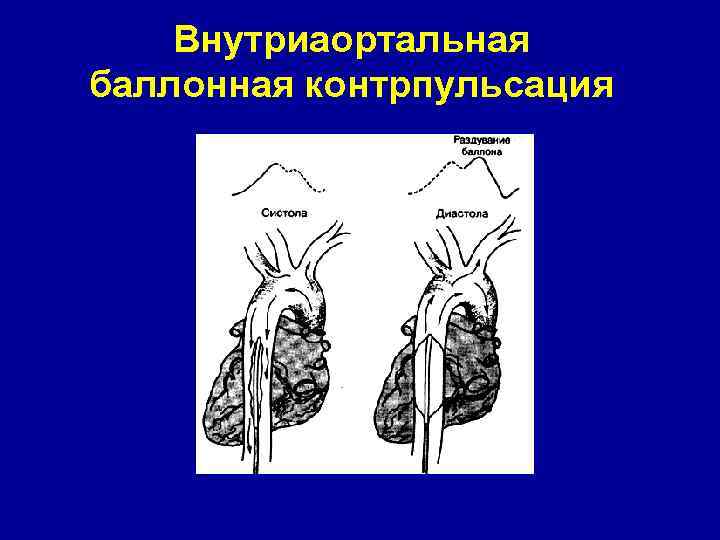 Внутриаортальная баллонная контрпульсация
Внутриаортальная баллонная контрпульсация
 Снижение потребления кислорода • Седация • Морфин • Мидазолам, диазепам • Пропофол • ИВЛ • Средний дыхательный объем • Низкий PEEP
Снижение потребления кислорода • Седация • Морфин • Мидазолам, диазепам • Пропофол • ИВЛ • Средний дыхательный объем • Низкий PEEP
 Интенсивная терапия шока при инфаркте правого желудочка • Инфузионная терапия, несмотря на высокое ЦВД коллоиды: кристаллоиды – 1: 11: 2 • Избегать назначения дофамина, и морфина
Интенсивная терапия шока при инфаркте правого желудочка • Инфузионная терапия, несмотря на высокое ЦВД коллоиды: кристаллоиды – 1: 11: 2 • Избегать назначения дофамина, и морфина
 Кардиогенный отек легких
Кардиогенный отек легких
 • Повышение гидростатического давления в легочных капилляров • Пропотевание жидкой части плазмы в альвеолы и межальвеолярное пространство • Острая дыхательная недостаточность
• Повышение гидростатического давления в легочных капилляров • Пропотевание жидкой части плазмы в альвеолы и межальвеолярное пространство • Острая дыхательная недостаточность
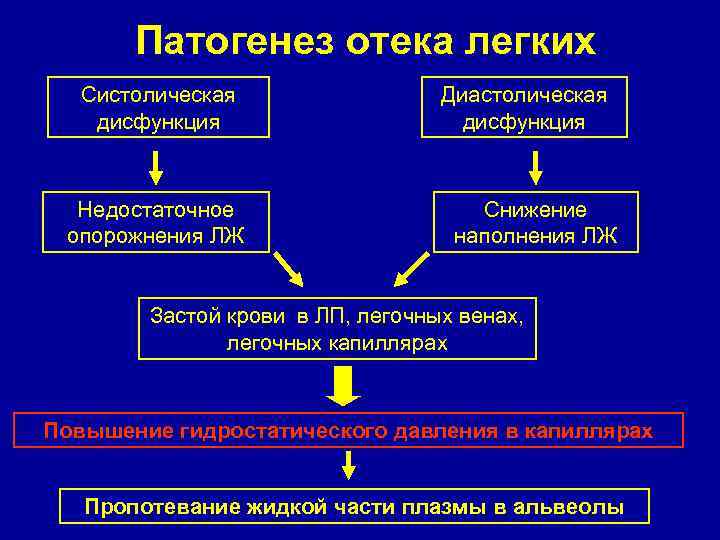 Патогенез отека легких Систолическая дисфункция Недостаточное опорожнения ЛЖ Диастолическая дисфункция Снижение наполнения ЛЖ Застой крови в ЛП, легочных венах, легочных капиллярах Повышение гидростатического давления в капиллярах Пропотевание жидкой части плазмы в альвеолы
Патогенез отека легких Систолическая дисфункция Недостаточное опорожнения ЛЖ Диастолическая дисфункция Снижение наполнения ЛЖ Застой крови в ЛП, легочных венах, легочных капиллярах Повышение гидростатического давления в капиллярах Пропотевание жидкой части плазмы в альвеолы
 Причины отека легких 1. Систолическая дисфункция • Инфаркт миокарда • Постинфарктный кардиосклероз • Ишемическая кардиомиопатия • Дилатационная кардиомиопатия • Острый миокардит
Причины отека легких 1. Систолическая дисфункция • Инфаркт миокарда • Постинфарктный кардиосклероз • Ишемическая кардиомиопатия • Дилатационная кардиомиопатия • Острый миокардит
 Причины отека легких 1. Диастолическая дисфункция • Гипертонический криз • Тахиаритмии (чаще всего мерцательная аритмия) • Острая ишемия и инфаркт миокарда • Гипертрофическая кардиомиопатия • Острый гломерулонефрит
Причины отека легких 1. Диастолическая дисфункция • Гипертонический криз • Тахиаритмии (чаще всего мерцательная аритмия) • Острая ишемия и инфаркт миокарда • Гипертрофическая кардиомиопатия • Острый гломерулонефрит
 Причины отека легких 1. Пороки сердца • Митральный стеноз • Острая недостаточность митрального клапана • Стеноз устья аорты • Инфекционный эндокардит с быстрым развитием недостаточности аортального клапана
Причины отека легких 1. Пороки сердца • Митральный стеноз • Острая недостаточность митрального клапана • Стеноз устья аорты • Инфекционный эндокардит с быстрым развитием недостаточности аортального клапана
 Клиника отека легких • Одышка, удушье • Тахипноэ • Ортопноэ • Вначале сухие, затем влажные разнокалиберные хрипы • Клокочущее дыхание
Клиника отека легких • Одышка, удушье • Тахипноэ • Ортопноэ • Вначале сухие, затем влажные разнокалиберные хрипы • Клокочущее дыхание
 Диагностика кардиогенного отека легких • Характерная клиническая картина • Снижение Sa. O 2, Ра. О 2, Ра. СО 2 • Признаки застоя в малом круге Rg • Высокое ДЗЛА
Диагностика кардиогенного отека легких • Характерная клиническая картина • Снижение Sa. O 2, Ра. О 2, Ра. СО 2 • Признаки застоя в малом круге Rg • Высокое ДЗЛА
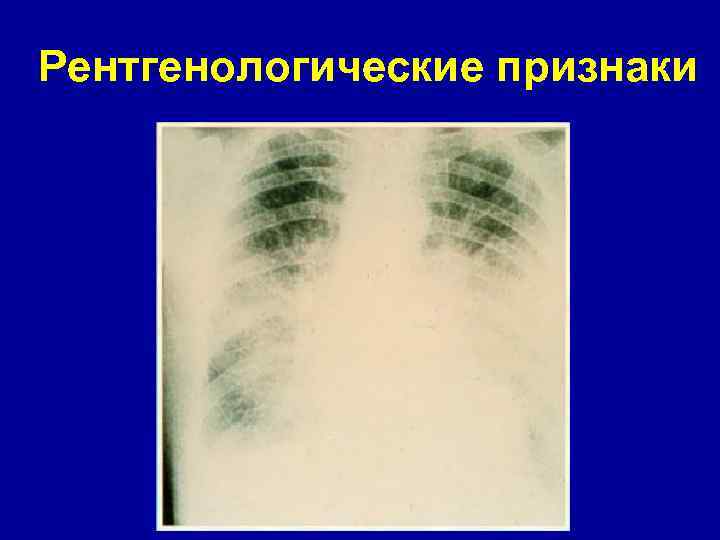 Рентгенологические признаки
Рентгенологические признаки
 Принципы лечения кардиогенного отека легких 1. Улучшение оксигенации – ингаляция кислорода, неинвазивная ИВЛ, инвазивная ИВЛ 2. Снижение работы дыхательных мышц, седация 3. Снижение давления в легочных капиллярах Снижение преднагрузки Легочная вазодилатация 4. Повышение сократимости миокарда (при систолической дисфункции) или улучшение наполнение ЛЖ (при диастолической дисфункции)
Принципы лечения кардиогенного отека легких 1. Улучшение оксигенации – ингаляция кислорода, неинвазивная ИВЛ, инвазивная ИВЛ 2. Снижение работы дыхательных мышц, седация 3. Снижение давления в легочных капиллярах Снижение преднагрузки Легочная вазодилатация 4. Повышение сократимости миокарда (при систолической дисфункции) или улучшение наполнение ЛЖ (при диастолической дисфункции)
 Снижение работы дыхательных мышц 1. Медикаментозное подавление дыхательног центра: • Морфин 3 -10 мг в/в • Промедол 10 -20 мг • Мидазолам 2, 5 -7, 5 мг в/в • Диазепам 5 -10 мг 2. Неинвазивная вентиляция в режиме CPAP, Bi. PAP.
Снижение работы дыхательных мышц 1. Медикаментозное подавление дыхательног центра: • Морфин 3 -10 мг в/в • Промедол 10 -20 мг • Мидазолам 2, 5 -7, 5 мг в/в • Диазепам 5 -10 мг 2. Неинвазивная вентиляция в режиме CPAP, Bi. PAP.
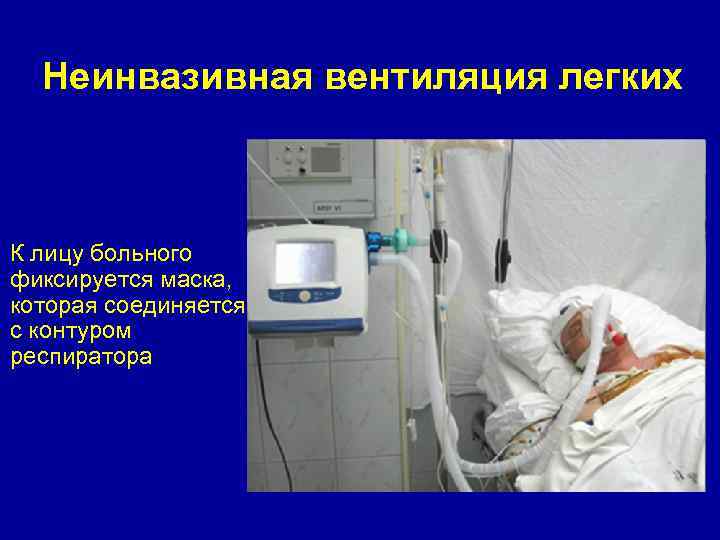 Неинвазивная вентиляция легких К лицу больного фиксируется маска, которая соединяется с контуром респиратора
Неинвазивная вентиляция легких К лицу больного фиксируется маска, которая соединяется с контуром респиратора
 Режимы неинвазивной вентиляции легких • PS (pressure suport, CPAP, CSP): – Самостоятельное дыхание больного – Респиратор распознает начало вдоха и вдувает поток воздуха (с заданным давлением) облегчая вдох – Положительное давление конца выдоха
Режимы неинвазивной вентиляции легких • PS (pressure suport, CPAP, CSP): – Самостоятельное дыхание больного – Респиратор распознает начало вдоха и вдувает поток воздуха (с заданным давлением) облегчая вдох – Положительное давление конца выдоха
 Эффекты неинвазивной вентиляции легких 1. Снижение работы дыхательных мышц 2. Положительное давление (особенно на выдохе) снижает пропотевание жидкой части в альвеолы 3. Положительное давление в дыхательных путях снижает венозный возврат – снижение преднагрузки 4. Улучшение оксигенации
Эффекты неинвазивной вентиляции легких 1. Снижение работы дыхательных мышц 2. Положительное давление (особенно на выдохе) снижает пропотевание жидкой части в альвеолы 3. Положительное давление в дыхательных путях снижает венозный возврат – снижение преднагрузки 4. Улучшение оксигенации
 Преимущества неинвазивной вентиляции легких • Возможность быстрого начала (без предварительной интубации трахеи) • Комфорт для больного • Нет необходимости седации больного и миоплегии • Прохождение воздуха по естественным дыхательным путям (физиологическое увлажнение и антибактериальная защита) – снижение риска инфицирования • Возможность самостоятельного использования в домашних условиях, в машине скорой помощи
Преимущества неинвазивной вентиляции легких • Возможность быстрого начала (без предварительной интубации трахеи) • Комфорт для больного • Нет необходимости седации больного и миоплегии • Прохождение воздуха по естественным дыхательным путям (физиологическое увлажнение и антибактериальная защита) – снижение риска инфицирования • Возможность самостоятельного использования в домашних условиях, в машине скорой помощи
 Снижение давления в легочных капиллярах 1. Петлевые диуретики: фуросемид 40 -100200 мг 2. Нитроглицерин в/в – 20 -200 мкг/мин
Снижение давления в легочных капиллярах 1. Петлевые диуретики: фуросемид 40 -100200 мг 2. Нитроглицерин в/в – 20 -200 мкг/мин
 Повышение сократимости миокарда • Левосеминдан • Адреномиметики – повышают летальность от отека легких
Повышение сократимости миокарда • Левосеминдан • Адреномиметики – повышают летальность от отека легких
 Улучшение наполнения ЛЖ • Снижение АД при артериальной гипертензии • • Инфузия нитроглицерина Снижение ЧСС • Бета-блокаторы ультракороткого действия (эсмолол)
Улучшение наполнения ЛЖ • Снижение АД при артериальной гипертензии • • Инфузия нитроглицерина Снижение ЧСС • Бета-блокаторы ультракороткого действия (эсмолол)
 Профилактика сосудистых психозов при ОИМ • Адекватное обезболивание • Регулярные беседы с больным о его заболевании • Доброжелательное отношение медперсонала • Посещение родственниками • Ранняя активизация больных • Минимальное использование инвазивных методов мониторинга
Профилактика сосудистых психозов при ОИМ • Адекватное обезболивание • Регулярные беседы с больным о его заболевании • Доброжелательное отношение медперсонала • Посещение родственниками • Ранняя активизация больных • Минимальное использование инвазивных методов мониторинга


