осложнение.ppt
- Количество слайдов: 24
 Осложнения ИМ
Осложнения ИМ
 Клиническое течение инфаркта миокарда нередко отягощается различными осложнениями. Их развитие обусловлено не только размерами поражения, но и комбинацией причин (прежде всего, состоянием миокарда на фоне атеросклероза коронарных артерий, перенесенных ранее болезней миокарда, наличием электролитных нарушений).
Клиническое течение инфаркта миокарда нередко отягощается различными осложнениями. Их развитие обусловлено не только размерами поражения, но и комбинацией причин (прежде всего, состоянием миокарда на фоне атеросклероза коронарных артерий, перенесенных ранее болезней миокарда, наличием электролитных нарушений).
 Осложнения инфаркта миокарда можно разделить на три основные группы • электрические — нарушения ритма и проводимости (брадитахиаритмии, экстрасистолии, внутрижелудочковые и АВблокады) — практически постоянные осложнения крупноочагового ИМ. Часто аритмии не являются угрожающими для жизни, но свидетельствуют о серьезных нарушениях (электролитных, продолжающейся ишемии, вагальной гиперактивности и др. ), требующих коррекции; • гемодинамические вследствие нарушений насосной функции сердца (ОЛЖН, ОПЖН и бивентрикулярная недостаточность, КШ, аневризма желудочка, расширение инфаркта); дисфункции сосочковых мышц; механических нарушений (острая митральная регургитация вследствие разрыва сосочковых мышц, разрывы сердца, свободной стенки или межжелудочковой перегородки, аневризмы ЛЖ, отрывы сосочковых мышц); электромеханической диссоциации; • реактивные и прочие осложнения — эпистенокардический перикардит, тромбоэмболии сосудов малого и большого круга кровообращения, ранняя постинфарктная стенокардия, синдром Дресслера.
Осложнения инфаркта миокарда можно разделить на три основные группы • электрические — нарушения ритма и проводимости (брадитахиаритмии, экстрасистолии, внутрижелудочковые и АВблокады) — практически постоянные осложнения крупноочагового ИМ. Часто аритмии не являются угрожающими для жизни, но свидетельствуют о серьезных нарушениях (электролитных, продолжающейся ишемии, вагальной гиперактивности и др. ), требующих коррекции; • гемодинамические вследствие нарушений насосной функции сердца (ОЛЖН, ОПЖН и бивентрикулярная недостаточность, КШ, аневризма желудочка, расширение инфаркта); дисфункции сосочковых мышц; механических нарушений (острая митральная регургитация вследствие разрыва сосочковых мышц, разрывы сердца, свободной стенки или межжелудочковой перегородки, аневризмы ЛЖ, отрывы сосочковых мышц); электромеханической диссоциации; • реактивные и прочие осложнения — эпистенокардический перикардит, тромбоэмболии сосудов малого и большого круга кровообращения, ранняя постинфарктная стенокардия, синдром Дресслера.
 о времени появления осложнения инфаркта миокарда классифицируют на: ранние осложнения — возникают в первые часы (нередко на этапе транспортировки больного в стационар) или в острейший период (3 -4 дня): 1) нарушения ритма и проводимости (90%), вплоть до ФЖ и полной АВ-блокады (самые частые осложнения и причина летальности на догоспитальном этапе). У большей части больных аритмии возникают во время пребывания в отделении интенсивной терапии и реанимации (ОИТР); 2) внезапная остановка сердца; 3) острая недостаточность насосной функции сердца — ОЛЖН и КШ (до 25%); 4) разрывы сердца — наружные, внутренние; медленнотекущие, одномоментные (1 -3%); 5) острая дисфункция сосочковых мышц (митральная регургитация); 6) ранний эпистенокардический перикардит;
о времени появления осложнения инфаркта миокарда классифицируют на: ранние осложнения — возникают в первые часы (нередко на этапе транспортировки больного в стационар) или в острейший период (3 -4 дня): 1) нарушения ритма и проводимости (90%), вплоть до ФЖ и полной АВ-блокады (самые частые осложнения и причина летальности на догоспитальном этапе). У большей части больных аритмии возникают во время пребывания в отделении интенсивной терапии и реанимации (ОИТР); 2) внезапная остановка сердца; 3) острая недостаточность насосной функции сердца — ОЛЖН и КШ (до 25%); 4) разрывы сердца — наружные, внутренние; медленнотекущие, одномоментные (1 -3%); 5) острая дисфункция сосочковых мышц (митральная регургитация); 6) ранний эпистенокардический перикардит;
 поздние осложнения (возникают на 2— 3 -й неделе, в период активного расширения режима): 1) постинфарктный синдром Дресслера (3%); 2) пристеночный тромбоэндокардит (до 20%); 3) ХСН; 4) нейротрофические расстройства (плечевой синдром, синдром передней грудной стенки).
поздние осложнения (возникают на 2— 3 -й неделе, в период активного расширения режима): 1) постинфарктный синдром Дресслера (3%); 2) пристеночный тромбоэндокардит (до 20%); 3) ХСН; 4) нейротрофические расстройства (плечевой синдром, синдром передней грудной стенки).
 Как на ранних, так и на поздних стадиях течения инфаркта миокарда могут возникать острая патология ЖКТ (острые язвы, желудочно-кишечный синдром, кровотечения и др. ), психические изменения (депрессия, истерические реакции, психоз), аневризмы сердца (у 3— 20% больных), тромбоэмболические осложнения — системные (вследствие пристеночного тромбоза) и ТЭЛА (из-за тромбоза глубоких вен голеней). Так, тромбоэмболии клинически выявляются у 5— 10% больных (на аутопсии — у 45%), часто протекают бессимптомно и являются причиной смерти у ряда госпитализированных больных ИМ (до 20%).
Как на ранних, так и на поздних стадиях течения инфаркта миокарда могут возникать острая патология ЖКТ (острые язвы, желудочно-кишечный синдром, кровотечения и др. ), психические изменения (депрессия, истерические реакции, психоз), аневризмы сердца (у 3— 20% больных), тромбоэмболические осложнения — системные (вследствие пристеночного тромбоза) и ТЭЛА (из-за тромбоза глубоких вен голеней). Так, тромбоэмболии клинически выявляются у 5— 10% больных (на аутопсии — у 45%), часто протекают бессимптомно и являются причиной смерти у ряда госпитализированных больных ИМ (до 20%).
 Нарушение ритма и проводимости - в 60% случаев (по данным Холтер). Причины аритмий на фоне ИМ - нарушение коронарного кровообращения, волнение, страх, появление эктопических очагов на фоне катехолемии. Последствия аритмий в плане гемодинамики - снижение ударного объёма сердца, усиление СН если она имелась у больного, снижение АД вплоть до аритмического шока. Виды аритмий (спутники инфартка): экстрасистолы пароксизмальная желудочковая тахикардия (ПЖТ) - 70% фибрилляция предсердий - 8 -20% фибрилляция желудочков - 6%. Они могут сочетаться, сменять друга.
Нарушение ритма и проводимости - в 60% случаев (по данным Холтер). Причины аритмий на фоне ИМ - нарушение коронарного кровообращения, волнение, страх, появление эктопических очагов на фоне катехолемии. Последствия аритмий в плане гемодинамики - снижение ударного объёма сердца, усиление СН если она имелась у больного, снижение АД вплоть до аритмического шока. Виды аритмий (спутники инфартка): экстрасистолы пароксизмальная желудочковая тахикардия (ПЖТ) - 70% фибрилляция предсердий - 8 -20% фибрилляция желудочков - 6%. Они могут сочетаться, сменять друга.
 Принципы лечения и профилактики аритмий на фоне ИМ: профилактика фибрилляций - Б-АБ, лидокаин постоянный мониторинг ЭКГ (мониторы - минимум 3 дня) выявление гипокалиемии, гипомагнезии, ацидоза малые дозы антиаритмиков по строгим показаниям СГ и эуфиллин - только по строгим показаниям электроимпульсное лечение по жизненным показаниям С точки зрения прогноза аритмии делят на: прогностически не опасные - синусовая тахи- или брадикардия, миграция водителя ритма прогностически неблагоприятные (ЧСС меньше 40 или больше 140) - частые экстрасистолы, СБ, СТ, блокады 1 -2 ст. тяжёлые аритмии (ЧСС меньше 40 или больше 140) - наджелудочковая пароксизмальная тахикардия, отказ син. узла, полная АВ-блокада аритмии, опасные для жизни - ПЖТ, фибрилляция желудочков, асистолия желудочков. Требуют электроимпульсной терапии.
Принципы лечения и профилактики аритмий на фоне ИМ: профилактика фибрилляций - Б-АБ, лидокаин постоянный мониторинг ЭКГ (мониторы - минимум 3 дня) выявление гипокалиемии, гипомагнезии, ацидоза малые дозы антиаритмиков по строгим показаниям СГ и эуфиллин - только по строгим показаниям электроимпульсное лечение по жизненным показаниям С точки зрения прогноза аритмии делят на: прогностически не опасные - синусовая тахи- или брадикардия, миграция водителя ритма прогностически неблагоприятные (ЧСС меньше 40 или больше 140) - частые экстрасистолы, СБ, СТ, блокады 1 -2 ст. тяжёлые аритмии (ЧСС меньше 40 или больше 140) - наджелудочковая пароксизмальная тахикардия, отказ син. узла, полная АВ-блокада аритмии, опасные для жизни - ПЖТ, фибрилляция желудочков, асистолия желудочков. Требуют электроимпульсной терапии.
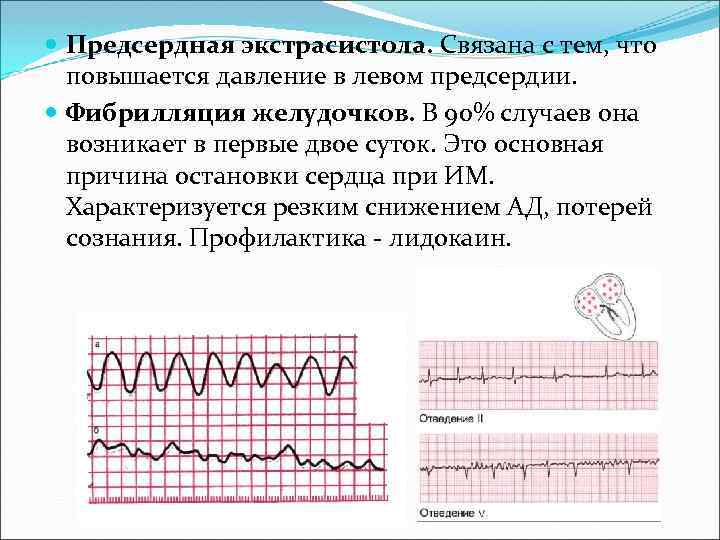 Предсердная экстрасистола. Связана с тем, что повышается давление в левом предсердии. Фибрилляция желудочков. В 90% случаев она возникает в первые двое суток. Это основная причина остановки сердца при ИМ. Характеризуется резким снижением АД, потерей сознания. Профилактика - лидокаин.
Предсердная экстрасистола. Связана с тем, что повышается давление в левом предсердии. Фибрилляция желудочков. В 90% случаев она возникает в первые двое суток. Это основная причина остановки сердца при ИМ. Характеризуется резким снижением АД, потерей сознания. Профилактика - лидокаин.
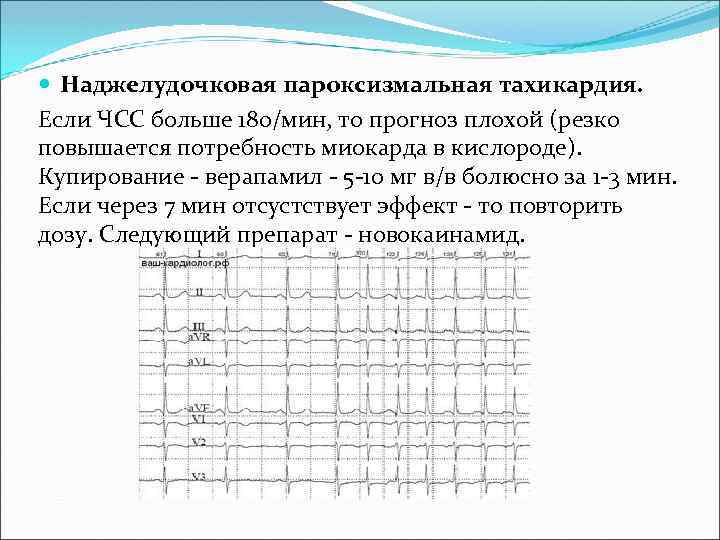 Наджелудочковая пароксизмальная тахикардия. Если ЧСС больше 180/мин, то прогноз плохой (резко повышается потребность миокарда в кислороде). Купирование - верапамил - 5 -10 мг в/в болюсно за 1 -3 мин. Если через 7 мин отсустствует эффект - то повторить дозу. Следующий препарат - новокаинамид.
Наджелудочковая пароксизмальная тахикардия. Если ЧСС больше 180/мин, то прогноз плохой (резко повышается потребность миокарда в кислороде). Купирование - верапамил - 5 -10 мг в/в болюсно за 1 -3 мин. Если через 7 мин отсустствует эффект - то повторить дозу. Следующий препарат - новокаинамид.
 Брадиаритмии - атропин 0, 4 -0, 6 мг каждые 6 мин (до 2 мг), эуфиллин, наружная чрескожная электростимуляция, если нет условий - вазопрессоры (дофамин, адреналин). Разрывы ЛЖ - развивается гемоперикард с последующей тампонадой сердца. При остром - смерть. При медленном развитии - снижение АД, электромеханическая диссоциация (сердце сокращается, но кровь поступае в перикард). Разрывы межжелудочковой перегородки - характеризуется систолическим шумом. Диагноз ставиться с помощью ЭХО. Разрывы сосочковых мышц - могут быть полными и неполными. Быстро развивается отёк лёгких. Большая часть кови идёт не в аорту, а в ЛП. Проводят протезирование клапанов.
Брадиаритмии - атропин 0, 4 -0, 6 мг каждые 6 мин (до 2 мг), эуфиллин, наружная чрескожная электростимуляция, если нет условий - вазопрессоры (дофамин, адреналин). Разрывы ЛЖ - развивается гемоперикард с последующей тампонадой сердца. При остром - смерть. При медленном развитии - снижение АД, электромеханическая диссоциация (сердце сокращается, но кровь поступае в перикард). Разрывы межжелудочковой перегородки - характеризуется систолическим шумом. Диагноз ставиться с помощью ЭХО. Разрывы сосочковых мышц - могут быть полными и неполными. Быстро развивается отёк лёгких. Большая часть кови идёт не в аорту, а в ЛП. Проводят протезирование клапанов.
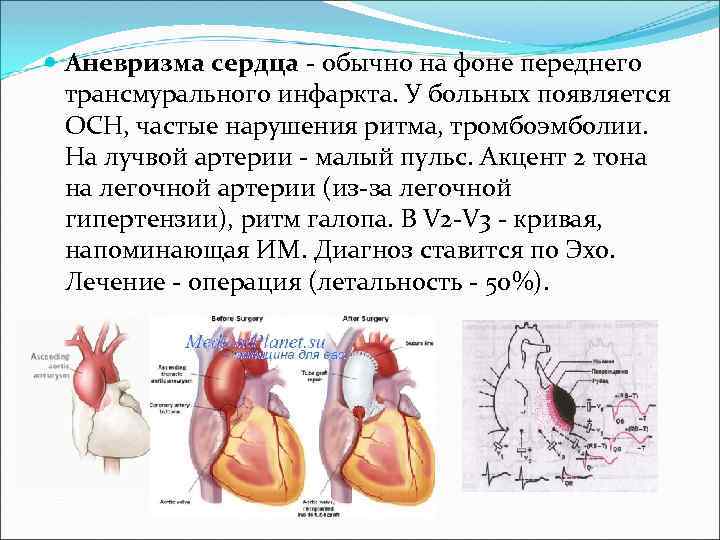 Аневризма сердца - обычно на фоне переднего трансмурального инфаркта. У больных появляется ОСН, частые нарушения ритма, тромбоэмболии. На лучвой артерии - малый пульс. Акцент 2 тона на легочной артерии (из-за легочной гипертензии), ритм галопа. В V 2 -V 3 - кривая, напоминающая ИМ. Диагноз ставится по Эхо. Лечение - операция (летальность - 50%).
Аневризма сердца - обычно на фоне переднего трансмурального инфаркта. У больных появляется ОСН, частые нарушения ритма, тромбоэмболии. На лучвой артерии - малый пульс. Акцент 2 тона на легочной артерии (из-за легочной гипертензии), ритм галопа. В V 2 -V 3 - кривая, напоминающая ИМ. Диагноз ставится по Эхо. Лечение - операция (летальность - 50%).
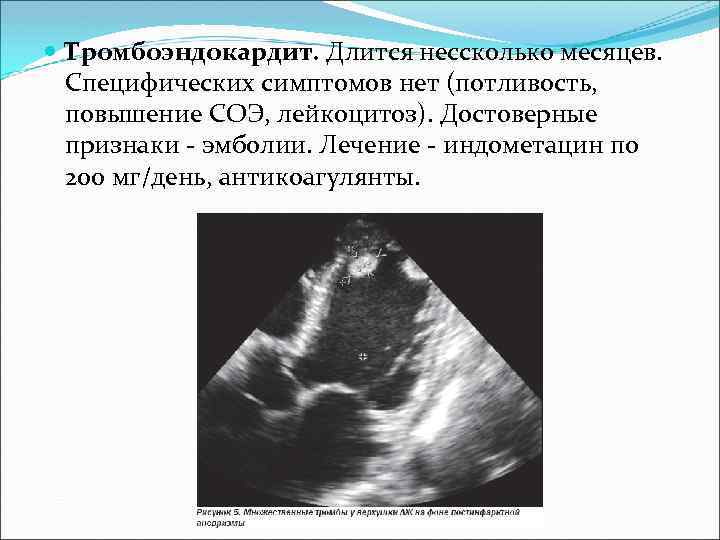 Тромбоэндокардит. Длится нессколько месяцев. Специфических симптомов нет (потливость, повышение СОЭ, лейкоцитоз). Достоверные признаки - эмболии. Лечение - индометацин по 200 мг/день, антикоагулянты.
Тромбоэндокардит. Длится нессколько месяцев. Специфических симптомов нет (потливость, повышение СОЭ, лейкоцитоз). Достоверные признаки - эмболии. Лечение - индометацин по 200 мг/день, антикоагулянты.
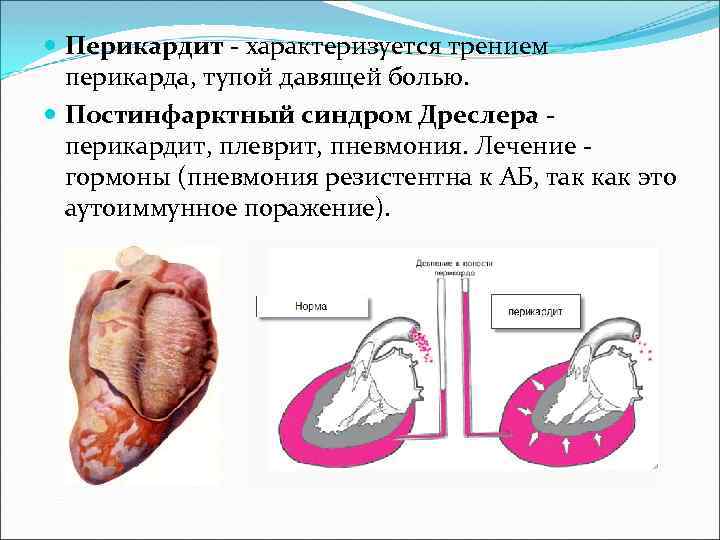 Перикардит - характеризуется трением перикарда, тупой давящей болью. Постинфарктный синдром Дреслера - перикардит, плеврит, пневмония. Лечение - гормоны (пневмония резистентна к АБ, так как это аутоиммунное поражение).
Перикардит - характеризуется трением перикарда, тупой давящей болью. Постинфарктный синдром Дреслера - перикардит, плеврит, пневмония. Лечение - гормоны (пневмония резистентна к АБ, так как это аутоиммунное поражение).
 Тромбоэмболия легочной артерии (ТЭЛА) - внезапная остановка кровотока в ветви легочной артерии вследствие закупорки ее кровяным сгустком (тромбом), влекущая за собой прекращение поступления крови в кровоснабжаемый этой ветвью участок легочной ткани. Следует уточнить, что упомянутый тромб является фрагментом другого тромба, образовавшегося и расположенного вне легочной артерии. Состояние же, при котором происходит распространение тромбов по сосудам организма, называют тромбоэмболией. ТЭЛА - одно из наиболее распространенных и грозных осложнений многих заболеваний послеоперационного и послеродового периодов, неблагоприятно влияющее на их течение и исход. Внезапная смерть в 1/3 случаев объясняется тромбоэмболией легочной артерии. Умирают около 20% больных с ТЭЛА, причем более половины из них в первые 2 часа после возникновения эмболии.
Тромбоэмболия легочной артерии (ТЭЛА) - внезапная остановка кровотока в ветви легочной артерии вследствие закупорки ее кровяным сгустком (тромбом), влекущая за собой прекращение поступления крови в кровоснабжаемый этой ветвью участок легочной ткани. Следует уточнить, что упомянутый тромб является фрагментом другого тромба, образовавшегося и расположенного вне легочной артерии. Состояние же, при котором происходит распространение тромбов по сосудам организма, называют тромбоэмболией. ТЭЛА - одно из наиболее распространенных и грозных осложнений многих заболеваний послеоперационного и послеродового периодов, неблагоприятно влияющее на их течение и исход. Внезапная смерть в 1/3 случаев объясняется тромбоэмболией легочной артерии. Умирают около 20% больных с ТЭЛА, причем более половины из них в первые 2 часа после возникновения эмболии.
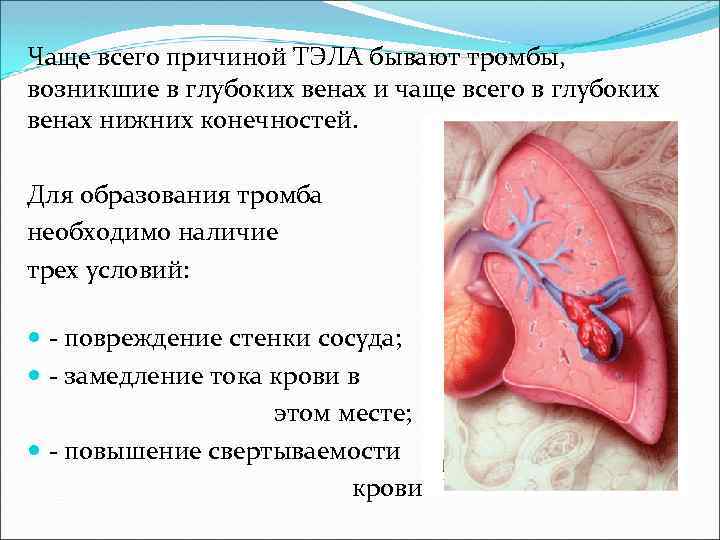 Чаще всего причиной ТЭЛА бывают тромбы, возникшие в глубоких венах и чаще всего в глубоких венах нижних конечностей. Для образования тромба необходимо наличие трех условий: - повреждение стенки сосуда; - замедление тока крови в этом месте; - повышение свертываемости крови.
Чаще всего причиной ТЭЛА бывают тромбы, возникшие в глубоких венах и чаще всего в глубоких венах нижних конечностей. Для образования тромба необходимо наличие трех условий: - повреждение стенки сосуда; - замедление тока крови в этом месте; - повышение свертываемости крови.
 Стенка вены может повреждаться при воспалительных заболеваниях, внутривенных инъекциях, травмах. Условия для замедления кровотока возникают вследствие сердечной недостаточности, длительном вынужденном положении: постельный режим, особенно у больных с заболеваниями легких, инфарктом миокарда, операциями по поводу перелома бедра. И чаще всего у больных с повреждениями спинного мозга. Изредка тромбоэмболия легочных артерий может возникнуть и у здоровых людей, которые долго находятся в вынужденном положении. Например, при перелете на самолете. Причинами повышения свертываемости крови являются некоторые наследственные нарушения в свертывающей системе крови, прием противозачаточных средств, СПИД.
Стенка вены может повреждаться при воспалительных заболеваниях, внутривенных инъекциях, травмах. Условия для замедления кровотока возникают вследствие сердечной недостаточности, длительном вынужденном положении: постельный режим, особенно у больных с заболеваниями легких, инфарктом миокарда, операциями по поводу перелома бедра. И чаще всего у больных с повреждениями спинного мозга. Изредка тромбоэмболия легочных артерий может возникнуть и у здоровых людей, которые долго находятся в вынужденном положении. Например, при перелете на самолете. Причинами повышения свертываемости крови являются некоторые наследственные нарушения в свертывающей системе крови, прием противозачаточных средств, СПИД.
 Симптомы ТЭЛА Проявления ТЭЛА зависят от массивности процесса, состояния сердечно-сосудистой системы и легких. В зависимости от объема поражения сосудов легких ТЭЛА может быть: массивная более 50% сосудов легких; субмассивная от 30 до 50% сосудов легких; немассивная менее 30% сосудов легких.
Симптомы ТЭЛА Проявления ТЭЛА зависят от массивности процесса, состояния сердечно-сосудистой системы и легких. В зависимости от объема поражения сосудов легких ТЭЛА может быть: массивная более 50% сосудов легких; субмассивная от 30 до 50% сосудов легких; немассивная менее 30% сосудов легких.
 Самое частое проявление тромбоэмболии легочной артерии одышка и учащенное дыхание. Одышка возникает внезапно. Больной лучше чувствует себя в положении лежа. Боль в грудной клетке имеет различный характер. У больного могут быть сильные болевые ощущения или дискомфорт в грудной клетке. Изредка возникает кровохарканье. Может появиться цианоз бледность или синюшная окраска носа, губ, ушей вплоть до чугунного оттенка. Также может наблюдаться учащенное сердцебиение, кашель, холодный пот, сонливость, заторможенность, головокружение, кратковременная или длительная потеря сознания, судороги в конечностях.
Самое частое проявление тромбоэмболии легочной артерии одышка и учащенное дыхание. Одышка возникает внезапно. Больной лучше чувствует себя в положении лежа. Боль в грудной клетке имеет различный характер. У больного могут быть сильные болевые ощущения или дискомфорт в грудной клетке. Изредка возникает кровохарканье. Может появиться цианоз бледность или синюшная окраска носа, губ, ушей вплоть до чугунного оттенка. Также может наблюдаться учащенное сердцебиение, кашель, холодный пот, сонливость, заторможенность, головокружение, кратковременная или длительная потеря сознания, судороги в конечностях.
 Инструментальные методы диагностики Электрокардиография На ЭКГ пациента с ТЭЛА синусовая тахикардия (примерно 150 ударов в минуту) и блокада правой ножки пучка Гиса. Признаки ТЭЛА на электрокардиограмме не специфичны и у большинства больных отсутствуют. Часто выявляют синусовую тахикардию, высокий и заострённый зубец P (P-pulmonale, признак перегрузки правого предсердия) Рентгенография органов грудной клетки При рентгенографии органов грудной клетки обнаруживают признаки лёгочной гипертензии тромбоэмболического происхождения: высокое стояние купола диафрагмы на стороне поражения, расширение правых отделов сердца и корней лёгкого Эхокардиография при ТЭЛА можно выявить нарушение функции правого желудочка (его расширение и гипокинез, выбухание межжелудочковой перегородки в сторону левого желудочка), признаки лёгочной гипертензии, трикуспидальную регургитацию. Иногда удаётся обнаружить тромбы в полости сердца (для этого информативнее чреспищеводная Эхо. КГ).
Инструментальные методы диагностики Электрокардиография На ЭКГ пациента с ТЭЛА синусовая тахикардия (примерно 150 ударов в минуту) и блокада правой ножки пучка Гиса. Признаки ТЭЛА на электрокардиограмме не специфичны и у большинства больных отсутствуют. Часто выявляют синусовую тахикардию, высокий и заострённый зубец P (P-pulmonale, признак перегрузки правого предсердия) Рентгенография органов грудной клетки При рентгенографии органов грудной клетки обнаруживают признаки лёгочной гипертензии тромбоэмболического происхождения: высокое стояние купола диафрагмы на стороне поражения, расширение правых отделов сердца и корней лёгкого Эхокардиография при ТЭЛА можно выявить нарушение функции правого желудочка (его расширение и гипокинез, выбухание межжелудочковой перегородки в сторону левого желудочка), признаки лёгочной гипертензии, трикуспидальную регургитацию. Иногда удаётся обнаружить тромбы в полости сердца (для этого информативнее чреспищеводная Эхо. КГ).
 Спиральная компьютерная томография позволяет обнаружить тромбы в лёгочной артерии. При данном методе датчик вращается вокруг больного, которому предварительно вводится внутривенно контрастный препарат. В результате создаётся объёмная картина лёгких. Однако пациент должен суметь задержать дыхание во время процедуры (несколько секунд). Метод менее инвазивен и более безопасен, чем ангиография. Ультразвуковое исследование глубоких вен нижней конечности позволяет выявить тромбы в венах нижних конечностей. Вентиляционно-перфузионная сцинтиграфия позволяет выявить участки лёгкого, которые вентилируются, но не кровоснабжаются (в результате обструкции тромбом). Нормальная сцинтиграмма лёгких позволяет с точностью до 90 % исключить ТЭЛА. Однако дефицит перфузии может встречаться при множестве других патологий лёгких. Обычно данный метод применяют при противопоказаниях к КТ. Ангиография сосудов лёгких — самый точный метод диагностики ТЭЛА, но в то же время инвазивный и не имеет преимуществ перед КТ. Критериями достоверного диагноза считают внезапный обрыв ветви лёгочной артерии и контуры тромба, критериями вероятного диагноза — резкое сужение ветви лёгочной артерии и медленное вымывание контраста.
Спиральная компьютерная томография позволяет обнаружить тромбы в лёгочной артерии. При данном методе датчик вращается вокруг больного, которому предварительно вводится внутривенно контрастный препарат. В результате создаётся объёмная картина лёгких. Однако пациент должен суметь задержать дыхание во время процедуры (несколько секунд). Метод менее инвазивен и более безопасен, чем ангиография. Ультразвуковое исследование глубоких вен нижней конечности позволяет выявить тромбы в венах нижних конечностей. Вентиляционно-перфузионная сцинтиграфия позволяет выявить участки лёгкого, которые вентилируются, но не кровоснабжаются (в результате обструкции тромбом). Нормальная сцинтиграмма лёгких позволяет с точностью до 90 % исключить ТЭЛА. Однако дефицит перфузии может встречаться при множестве других патологий лёгких. Обычно данный метод применяют при противопоказаниях к КТ. Ангиография сосудов лёгких — самый точный метод диагностики ТЭЛА, но в то же время инвазивный и не имеет преимуществ перед КТ. Критериями достоверного диагноза считают внезапный обрыв ветви лёгочной артерии и контуры тромба, критериями вероятного диагноза — резкое сужение ветви лёгочной артерии и медленное вымывание контраста.
 Лечение: Коррекция гемодинамики и гипоксии При остановке сердца выполняют сердечно-лёгочную реанимацию. В случае возникновения гипоксии у пациента с ТЭЛА проводят оксигенотерапию (маски, носовые катетеры); реже требуется искусственная вентиляция лёгких. Для устранения гипотензии внутривенно вводят солевые растворы или вазопрессоры (адреналин, добутамин, допамин). Антикоагулянтная терапия Своевременная антикоагулянтная терапия снижает риск смерти и рецидивов тромбоэмболий, поэтому её рекомендуют начинать не только при подтверждённом диагнозе, но ещё в процессе диагностики при высокой вероятности ТЭЛА.
Лечение: Коррекция гемодинамики и гипоксии При остановке сердца выполняют сердечно-лёгочную реанимацию. В случае возникновения гипоксии у пациента с ТЭЛА проводят оксигенотерапию (маски, носовые катетеры); реже требуется искусственная вентиляция лёгких. Для устранения гипотензии внутривенно вводят солевые растворы или вазопрессоры (адреналин, добутамин, допамин). Антикоагулянтная терапия Своевременная антикоагулянтная терапия снижает риск смерти и рецидивов тромбоэмболий, поэтому её рекомендуют начинать не только при подтверждённом диагнозе, но ещё в процессе диагностики при высокой вероятности ТЭЛА.
 Реперфузионная терапия Цель реперфузионной терапии — удаление тромба и восстановление нормального лёгочного кровотока. Чаще всего для этого применяют тромболитическую терапию. Её рекомендуют проводить больным высокого риска. Некоторые авторы допускают применение тромболизиса при умеренном риске, однако польза такой терапии в этой группе больных в настоящее время не ясна. Применяют следующие препараты: Стрептокиназа Урокиназа Альтеплаза Кровотечение — основная проблема тромболитической терапии. Массивное кровотечение развивается в 13% случаев, в 1, 8% — внутримозговое кровоизлияние.
Реперфузионная терапия Цель реперфузионной терапии — удаление тромба и восстановление нормального лёгочного кровотока. Чаще всего для этого применяют тромболитическую терапию. Её рекомендуют проводить больным высокого риска. Некоторые авторы допускают применение тромболизиса при умеренном риске, однако польза такой терапии в этой группе больных в настоящее время не ясна. Применяют следующие препараты: Стрептокиназа Урокиназа Альтеплаза Кровотечение — основная проблема тромболитической терапии. Массивное кровотечение развивается в 13% случаев, в 1, 8% — внутримозговое кровоизлияние.
 Хирургические методы Хирургическое удаление тромба (тромбэктомия) рассматривают как альтернативный метод лечения ТЭЛА высокого риска, когда тромболитическая терапия противопоказана. Больным с высоким риском рецидива и при абсолютных противопоказаниях к антикоагулянтной терапии возможна установка кава-фильтров. Они представляют собой сетчатые фильтры, которые улавливают отрывающиеся от стенки тромбы и предотвращают их попадание в лёгочную артерию. Кава-фильтр вводят чрескожно, чаще через внутреннюю яремную или бедренную вену, и устанавливают ниже почечных вен (выше — при наличии тромбов в почечных венах).
Хирургические методы Хирургическое удаление тромба (тромбэктомия) рассматривают как альтернативный метод лечения ТЭЛА высокого риска, когда тромболитическая терапия противопоказана. Больным с высоким риском рецидива и при абсолютных противопоказаниях к антикоагулянтной терапии возможна установка кава-фильтров. Они представляют собой сетчатые фильтры, которые улавливают отрывающиеся от стенки тромбы и предотвращают их попадание в лёгочную артерию. Кава-фильтр вводят чрескожно, чаще через внутреннюю яремную или бедренную вену, и устанавливают ниже почечных вен (выше — при наличии тромбов в почечных венах).


