Осложнения, диагностика, лечение и остехондроза.pptx
- Количество слайдов: 19

Осложнения, диагностика, лечение и остехондроза Ким Глеб МЛ 602

Осложнения остеохондроза носят неврологический характер и развиваются в 3 стадии: • 1 - Клинические проявления на первой стадии неврологических осложнений остеохондроза обусловлены протрузией МПД назад, в сторону позвоночного канала, и раздражением задней продольной связки, богатой болевыми рецепторами. Основным проявлением этой стадии является локальный болевой синдром. Особенности данного синдрома зависят от локализации поврежденного ПДС, что находит отражение в названии вариантов клинического синдрома. Если он проявляется на поясничном уровне, то обозначается как люмбаго, люмбалгия, если на шейном уровне — цервикаго, цервикалгия, если на грудном уровне — торакалгия. Торакалгия вследствие остеохондроза отмечается редко, поскольку грудной отдел позвоночника малоподвижен. Наряду с локальной болью на уровне пораженного ПДС, вследствие рефлекторной мышечной реакции, в первой стадии возникает выраженное напряжение ( «дефанс» ) паравертебральных мышц, что ведет к усилению болевого синдрома и уплощению, сглаживанию шейного или поясничного физиологического лордоза (в зависимости от локализации патологического процесса), а также ограничению подвижности позвоночника. В острый период дефанс паравертебральных мышц можно рассматривать как защитную реакцию. При осмотре больного могут выявляться болезненность остистых отростков и паравертебральных точек на уровне проявлений дископатии и протрузии МПД.

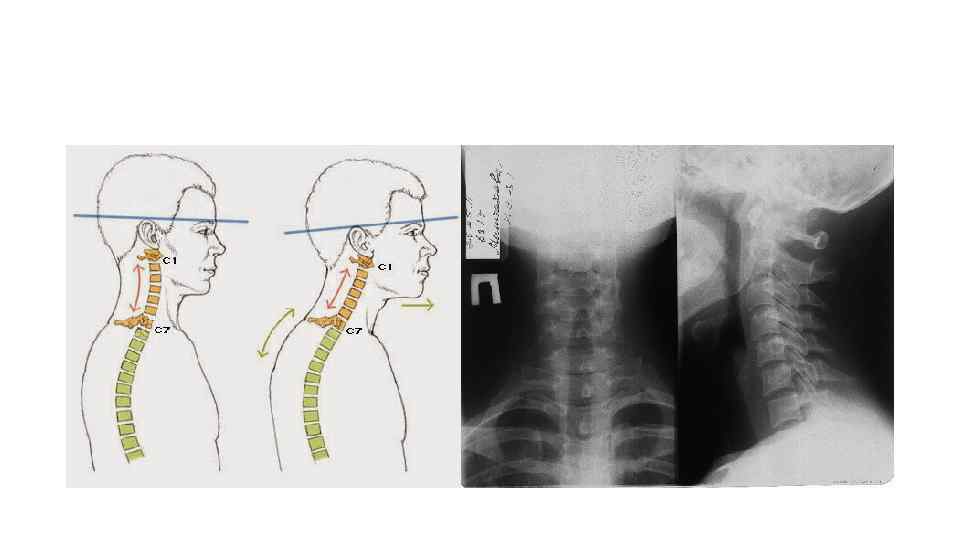

• 2 - задняя продольная связка подвергается перфорации чаще в области истонченного края ( «где тонко, там и рвется» ), а не в центральной, наиболее прочной ее части. Таким образом чаще возникает заднелатеральная грыжа МПД, а не заднемедиальная (срединная). В результате перфорации задней продольной связки пролабирующая ткань МПД проникает в эпидуральное пространство, чаще в дорсолатеральном направлении, то есть вблизи от межпозвонкового отверстия и проходящих через него спинномозговых корешков и корешковых артерий. В таких случаях диск может непосредственно раздражать спинальные корешки и спинномозговой нерв, вызывая клинику корешкового синдрома на уровне пораженного спинального сегмента. Однако важное значение среди причин патологического воздействия на спинальные корешки имеют не только механические факторы, но и биохимические и иммунологические. Они обусловлены реакцией тканей эпидурального пространства на проникновение в них формирующего грыжу фрагмента хрящевой ткани МПД. Оказавшаяся в эпидуральном пространстве хрящевая ткань выполняет в таких случаях функции антигена. В результате в эпидуральном пространстве возникает очаг асептического аутоиммунного воспаления. В таких случаях в воспалительный процесс вовлекаются и нервные корешки. Это позволяет объяснить нередко возникающую пролонгацию болевого синдрома во второй стадии неврологических осложнений при остеохондрозе. Эта стадия может быть названа корешковой стадией или стадией дискогенного радикулита.


• Таким образом, вторая (корешковая) стадия неврологических осложнений при остеохондрозе позвоночника характеризуется болью на уровне пораженного ПДС и корешковой симптоматикой, обычно гомолатеральной по отношению к стороне выпячивания грыжи диска. На этой стадии проявляются такие симптомы натяжения как · симптом Ласега (прямой и контрлатеральный) – при поднятии выпрямленной ноги возникает боль по задней поверхности и в пояснице (сближаются передние отделы тел позвоночников и травмируются ткани позади смещенного диска); · симптом Нери (при наклонене головы к грудине возникает боль в ноге); · симптом Мацкевича (боль по передней поверхности бедра при сгибании ноги в коленном суставе в положении на животе); · симптом Вассермана (тоже самое – при поднятии ноги); · симптом Секара (боль по задней поверхности бедра и голени при тыльном сгибании стопы); · симптом Турина (тоже самое при тыльном сгибании большого пальца); · симптом Бехтерева (боль при разгибании ноги, согнутой в коленном суставе); · симптом Дежерина (боль по задней поверхности бедра при кашле, чихании – как результат повышения в/брюшного давления, когда через вены давление передается на корешки и нерв).

• 3 - сосудисто-корешковая стадия неврологических расстройств при остеохондрозе позвоночника. Сосудисто-корешковый конфликт Ишемия соответствующих корешков или спинномозгового нерва у больных с остеохондрозом позвоночника, осложненном образованием грыжи МПД и возникновением при этом окклюзии соответствующей корешковой артерии, ведет к развитию двигательных расстройств и нарушению чувствительности.

Диагностика • Диагностика остеохондроза начинается со сбора анамнеза. Установление жалоб больного имеет решающее значение для установления диагноза заболевания. Пациенты, как правило, жалуются на боль в шейном или поясничном отделе. Проявление боли в грудном отделе происходит редко из-за меньшей подвижности позвонков в этом отделе. При сборе анамнеза врач обращает внимание на возраст больного (остеохондроз чаще развивается у лиц пожилого возраста) и на эволюцию симптомов с момента их появления и до момента обращения к врачу. Для остеохондроза характерно медленное развитие с периодической сменой периодов обострения и ремиссии. • Далее производится физиологическое исследование пациента, выявляются клинические признаки, характерные для неврологических осложнений остеохондроза (симптомы натяжения, напряжение длинных мышц спины, выравнивание лордоза)

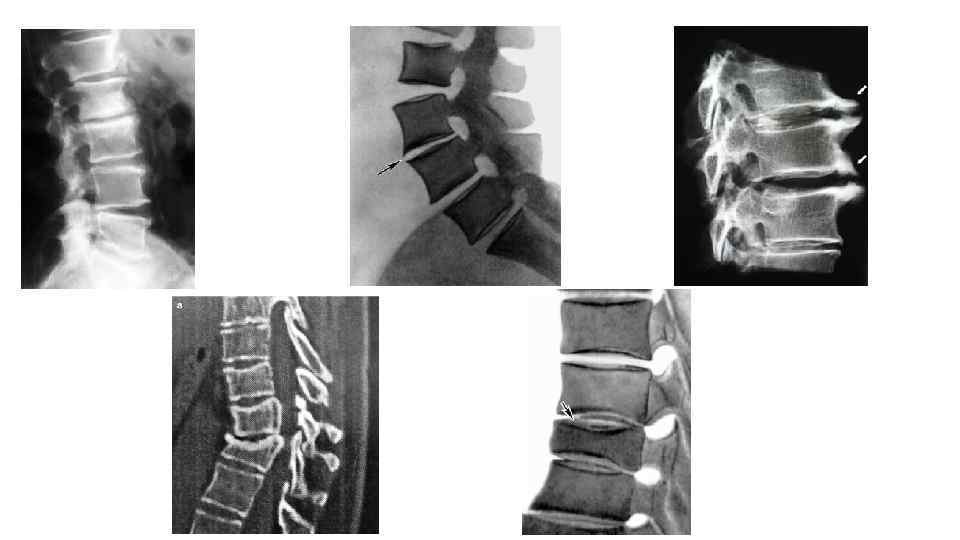
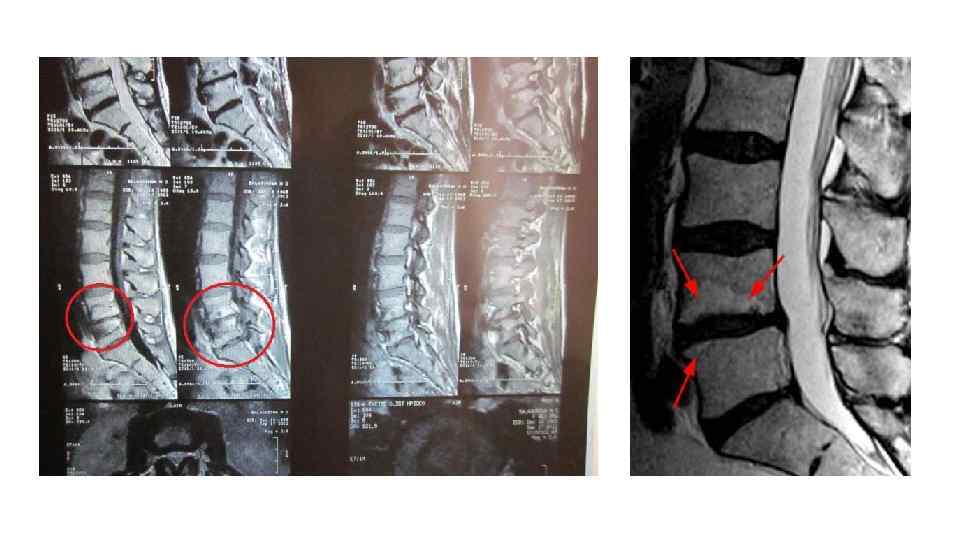
Дополнительные методы исследования • Рентгенологические исследования являются наиболее доступным и достаточно информативным методом диагностики остеохондроза. Различаем несколько видом рентгенологических методов диагностики этого заболевания: Обзорная рентгенография позвоночника – наиболее простой рентгенологический метод диагностики остеохондроза. Суть метода заключается в получении рентгенологического изображения позвоночного столба в целом или отдельных его сегментов. Чаще всего выполняют прицельную рентгенографию – определение места поражения позвоночника осуществляют на основе симптомов заболевания и жалоб больного. На рентгенологическом снимке сегмента позвоночника пораженного остеохондрозом можно заметить уменьшение толщины (атрофия) межпозвоночных дисков – в виде уменьшения пространства между двумя позвонками, появление остеофитов – костных выростов тел позвонков, резорбцию (частичное растворение) костной ткани тела позвонка и изменение формы сегмента позвоночника (например, сглаживание поясничного лордоза).
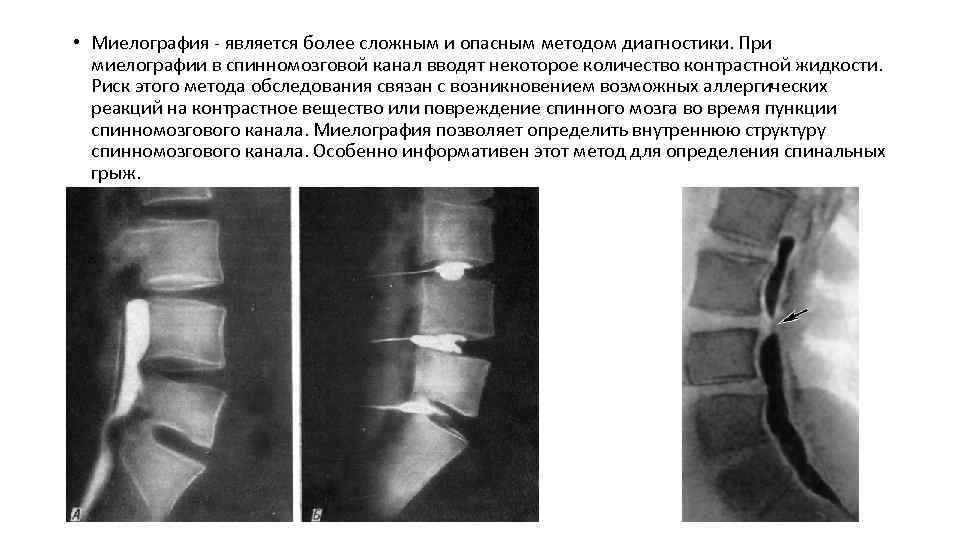
• Миелография - является более сложным и опасным методом диагностики. При миелографии в спинномозговой канал вводят некоторое количество контрастной жидкости. Риск этого метода обследования связан с возникновением возможных аллергических реакций на контрастное вещество или повреждение спинного мозга во время пункции спинномозгового канала. Миелография позволяет определить внутреннюю структуру спинномозгового канала. Особенно информативен этот метод для определения спинальных грыж.
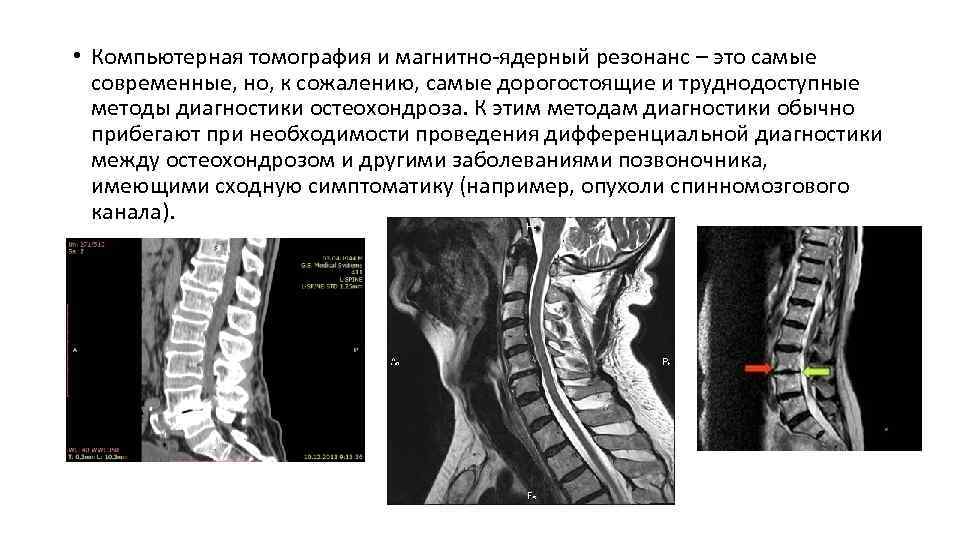
• Компьютерная томография и магнитно-ядерный резонанс – это самые современные, но, к сожалению, самые дорогостоящие и труднодоступные методы диагностики остеохондроза. К этим методам диагностики обычно прибегают при необходимости проведения дифференциальной диагностики между остеохондрозом и другими заболеваниями позвоночника, имеющими сходную симптоматику (например, опухоли спинномозгового канала).
Лечение • В лечении остеохондроза различаем несколько основных видов лечения: симптоматическое (устранение основных симптомов заболевания), хирургическое лечение (устранение спинномозговых грыж и деформации позвоночника), восстановительная терапия (реабилитация больного).

• Симптоматическое лечение Основной задачей симптоматического лечения является купирование (устранение) болевого синдрома. Лечение болевого синдрома при остеохондрозе предусматривает назначение противовоспалительных нестероидных препаратов и анальгетиков. Наиболее распространенными противовоспалительными нестероидными препаратами, используемыми в неврологической практике, являются Диклофенак, Ибупрофен, Пироксикам. Эти препараты тормозят активность фермента образующего медиаторы воспаления. Длительное применение этих препаратов заметно снижает активность воспалительного процесса в позвоночном столбе и надежно купирует болевой синдром. Побочные эффекты этих препаратов связаны с агрессивным действием на слизистую оболочку желудочно-кишечного тракта, в результате чего возникают такие нежелательные реакции как тошнота, рвота, дискомфорт в эпигастральной области, обострение язвенной болезни желудка и кровотечения.

• Хирургическое лечение остеохондроза В ряде случаев возникает необходимость хирургического лечения остеохондроза. Наиболее частыми показаниями к хирургическому лечению являются – образование спинномозговой грыжи с компрессией спинномозговых корешков, подвывих позвонков, выраженная деформация позвоночного столба.

• Разновидности операций по поводу остеохондроза • Дискэктомия. Целью операции является удаление поврежденного межпозвонкового диска и формирование спондилодеза (неподвижное сочленение двух позвонков). К сожалению, это решение идет вразрез с нормальной физиологией и биомеханикой, поэтому сейчас чаще используют опорный спондилодез. Такая операция предполагает, что на место диска помещают никелид -титановый имплантат, имеющий пористую структуру. Это помогает сохранить подвижность. • Следующий метод хирургического лечения остеохондроза – динамическая стабилизация позвоночного столба. Силиконовый имплантат внедряется между остистых отростков позвонков. Эта конструкция помогает как бы «раздвинуть» позвонки, а значит, снимает нагрузку с пострадавшего межпозвонкового диска. • Иногда специалисты настаивают на проведении лазерной вапоризации ядра диска (перкутанной лазерной нуклеотомии). Этот метод хирургического лечения остеохондроза признан на данный момент одним из самых передовых. С помощью катетера в межпозвоночный диск вводят световод, после этого ядро диска выпаривают лазерным лучом. Объем ядра уменьшается, грыжа втягивается. Такая операция является малотравматичной, ее без проблем можно осуществить под местной анестезией. Однако, таким методом нельзя лечить спондилолистез выше II степени и межпозвонковые грыжи более 6 мм.

Другие осложнения • Осложнение шейного остеохондроза • Опасность болезни заключается в том, что в шейном отделе находится большое количество кровеносных сосудов и нервных окончаний, которые питают головной мозг. При их сдавлении могут развиться расстройства такие как: мигрень, гипертония, нарушение работы сердца, проблемы с дыханием, слухом, зрением, координацией внимания. • Несвоевременное лечение или при запущенной форме шейного остеохондроза появляется риск ишемии головного мозга, спинальный инсульт и другие тяжелые патологии, угрожающие жизни больного.
Осложнения, диагностика, лечение и остехондроза.pptx