Орындаған: Мұсаханов Ж. Б 40 9 ЖМ



























- Размер: 1.8 Mегабайта
- Количество слайдов: 29
Описание презентации Орындаған: Мұсаханов Ж. Б 40 9 ЖМ по слайдам
 Орындаған: Мұсаханов Ж. Б 40 9 ЖМ Тексерген: Баубекова А. Ш Астана 201 3 Астана Медицина Университеті. Акушерства ж не гинекология кафедрасы. ә
Орындаған: Мұсаханов Ж. Б 40 9 ЖМ Тексерген: Баубекова А. Ш Астана 201 3 Астана Медицина Университеті. Акушерства ж не гинекология кафедрасы. ә
 • Н — hemolysis (микроангиопатиялы қ гемолитикалы қ анемия) • EL- elevated liver ferments ( бауырда плазмада ферменттер концентрациясыны жо арылауы). ң ғ • LP — low platelet quantity ( тромбоциттерді аз болуы). ң HELLP- синдром:
• Н — hemolysis (микроангиопатиялы қ гемолитикалы қ анемия) • EL- elevated liver ferments ( бауырда плазмада ферменттер концентрациясыны жо арылауы). ң ғ • LP — low platelet quantity ( тромбоциттерді аз болуы). ң HELLP- синдром:
 HELLP-синдром нег ізінен жүктіліктін 3 -ші триместірінде пайда болуы мумкін, 35 -ші аптасында.
HELLP-синдром нег ізінен жүктіліктін 3 -ші триместірінде пайда болуы мумкін, 35 -ші аптасында.
 к линикалық белгілері жедем симптом мен байкалады. Бас ауруы. шаршау. жүрек айну. Құсу. іш аймағының ауру сезімі асіресе оң жақ қабырға аймағы.
к линикалық белгілері жедем симптом мен байкалады. Бас ауруы. шаршау. жүрек айну. Құсу. іш аймағының ауру сезімі асіресе оң жақ қабырға аймағы.
 Бауыр ішілік қантамырларда қанайналым бұзылысы- фибрин болмауына байланысты бауыр клеткаларының дегенерациясына және бауыр энзим дәрежесінің жоғарылауына әкеледі. Гепатоцитте қанайналым бұзылысы мен дистрофиялық өзгерісіне байланысты эпигастралды аймақта және бел аймағында ауыру сезімі шағымымен көрінетін глиссонды капсуланың созылуына, бауырдың субкапсулалы гематомасына және жыртылуына әкелуі мүмкін.
Бауыр ішілік қантамырларда қанайналым бұзылысы- фибрин болмауына байланысты бауыр клеткаларының дегенерациясына және бауыр энзим дәрежесінің жоғарылауына әкеледі. Гепатоцитте қанайналым бұзылысы мен дистрофиялық өзгерісіне байланысты эпигастралды аймақта және бел аймағында ауыру сезімі шағымымен көрінетін глиссонды капсуланың созылуына, бауырдың субкапсулалы гематомасына және жыртылуына әкелуі мүмкін.
 Тромбоцитопения –эндотелии қантамырларының бұзылысы кезінде микротромб болуы. HELLP – синдромында аутоиммунды реакция негізгі орынды алады.
Тромбоцитопения –эндотелии қантамырларының бұзылысы кезінде микротромб болуы. HELLP – синдромында аутоиммунды реакция негізгі орынды алады.
 КЛАССИФИКАЦИЯ Дж. Н. Мартиннің ашқан принципі бойынша ол HELLP-синдромомымен ауырған айелдерді екі класқа болген: Бірінші класс- қан құрамындағы тромбациттің концентрациясы 50 * 109 г/л аз болуы. Екінші класс- қан құрамындағы тромбацит концентрациясы 50 – 100 * 109 г/л тен.
КЛАССИФИКАЦИЯ Дж. Н. Мартиннің ашқан принципі бойынша ол HELLP-синдромомымен ауырған айелдерді екі класқа болген: Бірінші класс- қан құрамындағы тромбациттің концентрациясы 50 * 109 г/л аз болуы. Екінші класс- қан құрамындағы тромбацит концентрациясы 50 – 100 * 109 г/л тен.
 HELLP-синдром частотасы 2– 15% артериальды гипертензиялы (АГ) жүктілікте, ауыр преэклампсия – эклампсия синдромда 4– 12% , аналарда ( 75%) және перинатальды (79%) өлім байқалады. Ауыр преэклампсияда жүктілік АГ 160/110 мм рт. ст. және көп, олигурия және зәрмен бірге белокты 5 г/күніне жоғалту болады. .
HELLP-синдром частотасы 2– 15% артериальды гипертензиялы (АГ) жүктілікте, ауыр преэклампсия – эклампсия синдромда 4– 12% , аналарда ( 75%) және перинатальды (79%) өлім байқалады. Ауыр преэклампсияда жүктілік АГ 160/110 мм рт. ст. және көп, олигурия және зәрмен бірге белокты 5 г/күніне жоғалту болады. .
 Негізгі патология простаноидтар (простациклин) метаболизма бұзылысымен байланысты. Плацента аймагында қантамырларда генерализованған спазмы болады, ол эндотелия зақымдануына, тромбоцит , активациясы әкеледі, плацентарлы тромбопластиннің босап, ананың қанайналымына түсуі көрінеді. Содан соң микроциркуляцияда тромбоциттің адгезия және агрегация активациясы фибрин процесіне, коллагенге, комплемент жүйесіне, Ig. G және Ig. M әсер етіп, тромбоцитопенияға әкеледі. Микроциркуляция бұзылысына байланысты гемолиз дамиды. HELLP – синдромының негізгі симптомы- гемолиз, ол эритроциттердің деформациясында, полихромазияда дамиды. Эритроциттердің бұзылысы фосфолипидтердің босауына және созылмалы ДВС- синдормының дамуына әкеледі.
Негізгі патология простаноидтар (простациклин) метаболизма бұзылысымен байланысты. Плацента аймагында қантамырларда генерализованған спазмы болады, ол эндотелия зақымдануына, тромбоцит , активациясы әкеледі, плацентарлы тромбопластиннің босап, ананың қанайналымына түсуі көрінеді. Содан соң микроциркуляцияда тромбоциттің адгезия және агрегация активациясы фибрин процесіне, коллагенге, комплемент жүйесіне, Ig. G және Ig. M әсер етіп, тромбоцитопенияға әкеледі. Микроциркуляция бұзылысына байланысты гемолиз дамиды. HELLP – синдромының негізгі симптомы- гемолиз, ол эритроциттердің деформациясында, полихромазияда дамиды. Эритроциттердің бұзылысы фосфолипидтердің босауына және созылмалы ДВС- синдормының дамуына әкеледі.

 HELLP-синдрома дифференциальный диагнозда гемолиз, бауыр ферменттерінің жоғарылауы және тромбоцитопения қадағаланады: кокаинды наркомания, жүктіде бауыр жыртылуы, красной волчанка жүйесі, Дабина–Джонсон синдромы және Бадда–Киари, жүкті әйелде үздіксіз лоқсу, гепатобилиарлы жүйенің патологиясы (ішкі бауырлық холестаз, өт тас ауруы, вирусты және токсикалық гепатит, бауыр циррозы), жүкті әйелдің бауырдың жедел майлы дистрофиясы, гемолитико-уремикалық синдром (ГУС).
HELLP-синдрома дифференциальный диагнозда гемолиз, бауыр ферменттерінің жоғарылауы және тромбоцитопения қадағаланады: кокаинды наркомания, жүктіде бауыр жыртылуы, красной волчанка жүйесі, Дабина–Джонсон синдромы және Бадда–Киари, жүкті әйелде үздіксіз лоқсу, гепатобилиарлы жүйенің патологиясы (ішкі бауырлық холестаз, өт тас ауруы, вирусты және токсикалық гепатит, бауыр циррозы), жүкті әйелдің бауырдың жедел майлы дистрофиясы, гемолитико-уремикалық синдром (ГУС).
 HELLP-синдромы лабораторлық көрсеткіштерге, клиникалық көріністерге қарап бөлінеді. Кейбір авторлар ауруларды үш топқа бөледі : анық, күмәнді және жасырын қантамыр коагуляциясы. Негізгі классификация тромбоцит саны мен перифериялық қанга байланысты. Ол асқынуды, перинатальды жоғалту және плазмаферез жүргізуді бағыттайды : 1 класс – тромбоцит 50· 10 9 /л аз; 2 класс –тромбоцит 50– 100· 10 9 /л; 3 класс – тромбоцит (100– 150)· 10 9 /л.
HELLP-синдромы лабораторлық көрсеткіштерге, клиникалық көріністерге қарап бөлінеді. Кейбір авторлар ауруларды үш топқа бөледі : анық, күмәнді және жасырын қантамыр коагуляциясы. Негізгі классификация тромбоцит саны мен перифериялық қанга байланысты. Ол асқынуды, перинатальды жоғалту және плазмаферез жүргізуді бағыттайды : 1 класс – тромбоцит 50· 10 9 /л аз; 2 класс –тромбоцит 50– 100· 10 9 /л; 3 класс – тромбоцит (100– 150)· 10 9 /л.

 HELLP-синдромының лабораториялық белгілері : 1) қансарысуында трансаминаз дәрежесінің жоғарылауы (Ас. АТ – более 200 ЕД/л; Ал. АТ – более 70 ЕД/л; ЛДГ – более 600 ЕД/л); 2) тромбоцитопения (100· 10 9 /л аз); 3) қантамыр гемолизі (зәрде және қансарысуында бос гемоглобин ); 4) антитромбин III төмендеуі ( 70% аз); 5) билирубин жоғарылауы; 6) протромбин уақыты жойылуы және АЧТВ; 7) фибриноген төмендеуі, жүктілік кезінде ( 2 г/л аз); 8) глюкоза төмендеуі ( гипогликемияға дейін); 9) азотисті шлактың жоғарылауы.
HELLP-синдромының лабораториялық белгілері : 1) қансарысуында трансаминаз дәрежесінің жоғарылауы (Ас. АТ – более 200 ЕД/л; Ал. АТ – более 70 ЕД/л; ЛДГ – более 600 ЕД/л); 2) тромбоцитопения (100· 10 9 /л аз); 3) қантамыр гемолизі (зәрде және қансарысуында бос гемоглобин ); 4) антитромбин III төмендеуі ( 70% аз); 5) билирубин жоғарылауы; 6) протромбин уақыты жойылуы және АЧТВ; 7) фибриноген төмендеуі, жүктілік кезінде ( 2 г/л аз); 8) глюкоза төмендеуі ( гипогликемияға дейін); 9) азотисті шлактың жоғарылауы.
 Патогенезі: Негізгі орынды простациклин қызметінің бұзылуы. Вазодилитатор. Тромбоцит агрегациясының ингибиторы. Простациклин қызметінің томендеуі плацента аймағында вазоконструкция шақыруы мумкін, эндотелидің микроангиопатиялық озгеріске ұшырауы. Тромбоциттің адгезиясы және агрегациясы, тромбоцитопатия дамуы мүмкін.
Патогенезі: Негізгі орынды простациклин қызметінің бұзылуы. Вазодилитатор. Тромбоцит агрегациясының ингибиторы. Простациклин қызметінің томендеуі плацента аймағында вазоконструкция шақыруы мумкін, эндотелидің микроангиопатиялық озгеріске ұшырауы. Тромбоциттің адгезиясы және агрегациясы, тромбоцитопатия дамуы мүмкін.
 Қазіргі таңға дейін HELLP- синдромының нақты себебі анықталмаған, біракта бірнеше аспектілер бар: Иммуносупрессия ( депрессия Т-лимфоцит жане В- лимфоцит ) Аутоиммунды агрессия (антитромбоцитарные, антиэндотелиальные АТ). простациклин/тромбоксан қатынасының томендеуі. Гемостаз қызметінің өзгерісі ( бауыр қан тамырларының тромбозы ) АФС Бауырдағы генетикалық ферменттердің дефектісі. Дарілік препараттарды қолдануы (тетрациклин, хлорамфеникол). Этиологиясы
Қазіргі таңға дейін HELLP- синдромының нақты себебі анықталмаған, біракта бірнеше аспектілер бар: Иммуносупрессия ( депрессия Т-лимфоцит жане В- лимфоцит ) Аутоиммунды агрессия (антитромбоцитарные, антиэндотелиальные АТ). простациклин/тромбоксан қатынасының томендеуі. Гемостаз қызметінің өзгерісі ( бауыр қан тамырларының тромбозы ) АФС Бауырдағы генетикалық ферменттердің дефектісі. Дарілік препараттарды қолдануы (тетрациклин, хлорамфеникол). Этиологиясы
 Кауіп- қатер факторлары: Бозғылт тері. Жукті әйелдің жасы 25 тен жоғары. Коп босанған әйелдер. Коп жуктілік.
Кауіп- қатер факторлары: Бозғылт тері. Жукті әйелдің жасы 25 тен жоғары. Коп босанған әйелдер. Коп жуктілік.
 Бұл кезде басқа факторларды жоққа шығаруға болмайды, олар гемолизді күшейтетін және антиэритроциттердің меншікті анти денелері. Негізгі патофизиологиялық процестері бауырда журеді- бауыр паренхимасы некрозға ұшырап субкапсулярлы гематомаға айналып, ауру сезімі пайда болады. Бул синдромның алдын алу болдырмау үшін ана мен ұрықтың дер кезінде алдын алу тексеріп есепке алу керек.
Бұл кезде басқа факторларды жоққа шығаруға болмайды, олар гемолизді күшейтетін және антиэритроциттердің меншікті анти денелері. Негізгі патофизиологиялық процестері бауырда журеді- бауыр паренхимасы некрозға ұшырап субкапсулярлы гематомаға айналып, ауру сезімі пайда болады. Бул синдромның алдын алу болдырмау үшін ана мен ұрықтың дер кезінде алдын алу тексеріп есепке алу керек.
 HELLP-синдромы кезінде емдік тактика : 1)тез және сақтықпен босандыру. Табиғи жолмен боандыру мүмкіндігі болмаса, абдоминалды арқылы босандыру жүргізеді. HELLP-синдромы дамыған кезде кесар тілігі «алтын» стандарт болып табылады; 2) ауыр интра- және операциядан кейін қан кету ( жатыр артериясына тігіс салу, фибринолиз ингибиторы); 3)зақымданған мүшелерге стабилизация, гепатопротективті және антибактериалды терапия.
HELLP-синдромы кезінде емдік тактика : 1)тез және сақтықпен босандыру. Табиғи жолмен боандыру мүмкіндігі болмаса, абдоминалды арқылы босандыру жүргізеді. HELLP-синдромы дамыған кезде кесар тілігі «алтын» стандарт болып табылады; 2) ауыр интра- және операциядан кейін қан кету ( жатыр артериясына тігіс салу, фибринолиз ингибиторы); 3)зақымданған мүшелерге стабилизация, гепатопротективті және антибактериалды терапия.
 Емдік компоненттер 1. Инфузионно-трансфузионная терапия ОЦК қалыпқа келтіру, плазманың коллоидты-осмотикалық қысымын, реологиялық және коагуляциялық қан құрамы: альбумин 10– 20%, үнемі инфузияның ұзақтығы анықталады; предоперация алды және интраоперациялық сатыда плазма 20 мл/кг/күніне , операциядан кейін 12– 15 мл/кг/күніне; гидроксиэтилді крахмал (Хаес, Рефортан, Стабизол) 6– 10%, кристаллоидты ерітінділер, тромбоконцентрат , тромбоцит50 • 10 9 /л аз. Объем инфузионды-трансфузиялық терапияда гематокрит анықталалды ( 0, 27 аз емес және 0, 35 көп емес), сағаттық диурез (50– 100 мл/ч), гемостаз көрсеткіші (эндогенді гепарин 0, 07 ЕД/мл аз емес, АТIII 70% аз емес), қандағы жалпы белок ( 60 г/л аз емес), АҚ дәрежесі. Терапия басында инфузия жылдамдығы диурезді 2– 3 есе жоғарлату , ал зәрде – шырыш бөлу жылдамдығы 1, 5– 2 есе.
Емдік компоненттер 1. Инфузионно-трансфузионная терапия ОЦК қалыпқа келтіру, плазманың коллоидты-осмотикалық қысымын, реологиялық және коагуляциялық қан құрамы: альбумин 10– 20%, үнемі инфузияның ұзақтығы анықталады; предоперация алды және интраоперациялық сатыда плазма 20 мл/кг/күніне , операциядан кейін 12– 15 мл/кг/күніне; гидроксиэтилді крахмал (Хаес, Рефортан, Стабизол) 6– 10%, кристаллоидты ерітінділер, тромбоконцентрат , тромбоцит50 • 10 9 /л аз. Объем инфузионды-трансфузиялық терапияда гематокрит анықталалды ( 0, 27 аз емес және 0, 35 көп емес), сағаттық диурез (50– 100 мл/ч), гемостаз көрсеткіші (эндогенді гепарин 0, 07 ЕД/мл аз емес, АТIII 70% аз емес), қандағы жалпы белок ( 60 г/л аз емес), АҚ дәрежесі. Терапия басында инфузия жылдамдығы диурезді 2– 3 есе жоғарлату , ал зәрде – шырыш бөлу жылдамдығы 1, 5– 2 есе.

 2. Мембранды стабилизаторлар: глюкокортикоидтар ( 1000 мг дейін преднизолон күніне). 3. Гипотензивті терапия ( систолалық АҚ > 140 мм рт. ст. ). 4. Гепатопротекторлар (декстроза 10%, витамин С до 10 г/сут, эссенциалды фосфолипид 5 мл 3 рет күніне). 5. іріңді-септикалық асқынуына профилактика: антибактериальды терапия (роцефин, тиенам, имипенем, меропенем, тиментин ) 6. протеаз ингибиторы(транексамазды кислота 750 мг ). 7. гемостаз коррекциясы. 8. плазмаферез емдік эффективтілігін жоғарылату (ультрафильтрация) яғни жойылған плазма пациентки на донорскую в объеме 1, 5– 2 л.
2. Мембранды стабилизаторлар: глюкокортикоидтар ( 1000 мг дейін преднизолон күніне). 3. Гипотензивті терапия ( систолалық АҚ > 140 мм рт. ст. ). 4. Гепатопротекторлар (декстроза 10%, витамин С до 10 г/сут, эссенциалды фосфолипид 5 мл 3 рет күніне). 5. іріңді-септикалық асқынуына профилактика: антибактериальды терапия (роцефин, тиенам, имипенем, меропенем, тиментин ) 6. протеаз ингибиторы(транексамазды кислота 750 мг ). 7. гемостаз коррекциясы. 8. плазмаферез емдік эффективтілігін жоғарылату (ультрафильтрация) яғни жойылған плазма пациентки на донорскую в объеме 1, 5– 2 л.
 HELLP-синдромының емі: Негізгі емі болып аутоиммунды жоғары эффект беретін-плазмофере з қабыну, плазма алмастырушы заттар қолданылады. Көбіне HELLP-синдром асқынуы болып ДВС-синдромы болып келеді. ДВС-синдромның негізгі интенсивті терапиясы болып гемостаздың фазасы мен бұзылу деңгейіне байланысты.
HELLP-синдромының емі: Негізгі емі болып аутоиммунды жоғары эффект беретін-плазмофере з қабыну, плазма алмастырушы заттар қолданылады. Көбіне HELLP-синдром асқынуы болып ДВС-синдромы болып келеді. ДВС-синдромның негізгі интенсивті терапиясы болып гемостаздың фазасы мен бұзылу деңгейіне байланысты.
 Емінің негізгі мақсаты : бұзылған гемостазды қалпына келтіру. МЕДИКАМЕНТОЗ ды емі: Гепотопротекторлар (витамин C, фоли қышқылы), гепатопротекторлы липоид қышқылын күніне 0, 025 г 3– 4 қолдану. Жаңадан алынған плазманы күніне 20 мл/кг дозада дене салмағына қарай. Тромбоконцентраттарды құю ( 2 дозада, құрамында тромбоциттер 50× 109/л аз емес), Глюкокортикоидты тромбоконцентрат құю (преднизолон в дозе не менее 500 мг/сут тамырға ).
Емінің негізгі мақсаты : бұзылған гемостазды қалпына келтіру. МЕДИКАМЕНТОЗ ды емі: Гепотопротекторлар (витамин C, фоли қышқылы), гепатопротекторлы липоид қышқылын күніне 0, 025 г 3– 4 қолдану. Жаңадан алынған плазманы күніне 20 мл/кг дозада дене салмағына қарай. Тромбоконцентраттарды құю ( 2 дозада, құрамында тромбоциттер 50× 109/л аз емес), Глюкокортикоидты тромбоконцентрат құю (преднизолон в дозе не менее 500 мг/сут тамырға ).
 НЕМЕДИКАМЕНТОЗ ды емі. Босануга руқсат беру, инфузионды-транс фузиялық терапияны қолданамыз, наркоз беру аркылы.
НЕМЕДИКАМЕНТОЗ ды емі. Босануга руқсат беру, инфузионды-транс фузиялық терапияны қолданамыз, наркоз беру аркылы.
 HELLP- синдромды клиникалық позициясына физиологиясына қарай полиорганды жетіспеушілік ретінде қарастырамыз, яғни кең колемді, жоғары сапалы және интенсивті емді қажет етеді. қазіргі мәліметтерге суйенетін болсақ, кесар тілігінен кейін перитонит 1, 5 % дан 2 % жағдайға дейін жағарылайды екен. Іріңді-септикалық асқынуларда 37 % ана өлімі орын алып отырады. Қазіргі жаңа тенденцияларға суйене отырып кесар тілігінің коп болуы, аперациядан кейінгі кезеңде перитониттің даму қаупін төмендетіп отыр. Перитониттің дамуында бірінші себеп болып ауру және вирулентті микрооргонизмдер арасындағы тепе-теңдік, резиденттілік.
HELLP- синдромды клиникалық позициясына физиологиясына қарай полиорганды жетіспеушілік ретінде қарастырамыз, яғни кең колемді, жоғары сапалы және интенсивті емді қажет етеді. қазіргі мәліметтерге суйенетін болсақ, кесар тілігінен кейін перитонит 1, 5 % дан 2 % жағдайға дейін жағарылайды екен. Іріңді-септикалық асқынуларда 37 % ана өлімі орын алып отырады. Қазіргі жаңа тенденцияларға суйене отырып кесар тілігінің коп болуы, аперациядан кейінгі кезеңде перитониттің даму қаупін төмендетіп отыр. Перитониттің дамуында бірінші себеп болып ауру және вирулентті микрооргонизмдер арасындағы тепе-теңдік, резиденттілік.
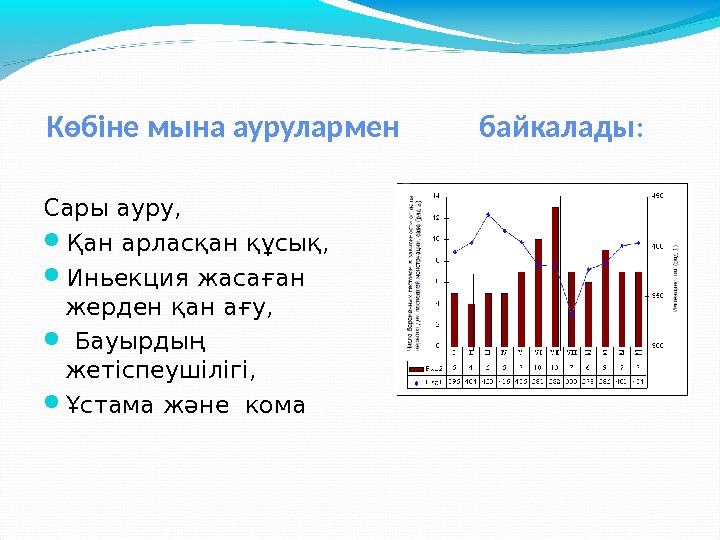
 Көбіне мына аурулармен байкалады : Сары ауру, Қан арласқан құсық, Иньекция жасаған жерден қан ағу, Бауырдың жетіспеушілігі, Ұстама және кома
Көбіне мына аурулармен байкалады : Сары ауру, Қан арласқан құсық, Иньекция жасаған жерден қан ағу, Бауырдың жетіспеушілігі, Ұстама және кома
 Прафилактикасы: Өз уақытында диагностикалау, гестоздын адекватты емі.
Прафилактикасы: Өз уақытында диагностикалау, гестоздын адекватты емі.
 Қолданылған әдебиеттер: 1. Баркаган З. С. // Вестник интенсивной терапии. – 1992. – № 1. – С. 11– 16. 2. Зильбер А. П. , Шифман Е. М. , Вартанова В. Я. // Вестник интенсивной терапии. – 1992. – № 1. – С. 28– 31 www. google. kz www. yandex. kz www. mail. ru
Қолданылған әдебиеттер: 1. Баркаган З. С. // Вестник интенсивной терапии. – 1992. – № 1. – С. 11– 16. 2. Зильбер А. П. , Шифман Е. М. , Вартанова В. Я. // Вестник интенсивной терапии. – 1992. – № 1. – С. 28– 31 www. google. kz www. yandex. kz www. mail. ru

