Л-2 ОРВИ,ЧБД,Туб-Эв.ppt
- Количество слайдов: 167

ОРВИ Часто болеющие дети Туберкулез Эверт Л. С. - д. м. н. , проф.

Определение ОРВИ • Острые респираторные вирусные инфекции (ОРВИ) — группа острых инфекционных заболеваний, вызываемых РНК- и ДНК-содержащими вирусами и характеризующихся поражением различных отделов дыхательного тракта, интоксикацией, частым присоединением бактериальных осложнений.

По данным МЗ РФ ОРВИ занимают первое место в структуре инфекционных заболеваний и составляют 95% всей инфекционной патологии

Актуальность проблемы ОРВИ • ОРВИ — самое распространённое на Земле заболевание, в том числе у детей, • Даже вне эпидемии заболеваемость ОРВИ много раз превышает заболеваемость всеми основными инфекционными болезнями. • В период пандемий за 9— 10 мес в эпидемический процесс вовлекается более 30% населения земного шара, более половины из них составляют дети.

Актуальность проблемы ОРВИ • Заболеваемость среди детей различных возрастных групп может отличаться в зависимости от свойств вируса, вызвавшего эпидемию. • Наиболее высокий уровень заболеваемости отмечают у детей от 3 до 14 лет.

Актуальность проблемы ОРВИ • Наибольшая заболеваемость приходится на возраст 2 -5 лет (посещают д/сады, больше контактов), • Ребенок может переболеть ОРВИ до 1012 раз на 1 -ом году, 5 -7 раз - на 2 -ом году и 3 -5 р/год - на 3 -году. • Снижение заболеваемости объясняется приобретением специфического иммунитета.

Актуальность проблемы ОРВИ • Дети первых месяцев жизни болеют редко (относительная изоляция, пассивный иммунитет от матери) • По данным ВОЗ ежегодно в мире умирают от ОРЗ около 2. 2 млн детей , ¾ из них - от осложнений ОРВИ - пневмонии

Актуальность проблемы ОРВИ • Основная масса возбудителей передается воздушно-капельным путем (кашель, чихание). • Респираторные вирусы могут передаваться и контактным путем (грязные руки). • Заболеваемость ОРВИ в умеренном климате повышается в холодные и сырые сезоны (скопление людей в помещениях, худшая вентиляция). • Спазм сосудов слизистой оболочки носа под воздействием холода, снижение ее температуры также способствует проникновению вирусов в организм.

Актуальность проблемы ОРВИ • ОРВИ нередко протекают с осложнениями (воспалипельные процессы в бронхах, лёгких, околоносовых пазухах и т. д. ) и вызывают обострения хронических заболеваний. • Перенесённые ОРВИ обычно не оставляют после себя длительного стойкого иммунитета. • Возможно развитие заболевания у одного и того же ребёнка несколько раз в год (отсутствие перекрёстного иммунитета, большое количество серотипов возбудителей ОРВИ).

Актуальность проблемы ОРВИ Повторные ОРВИ приводят к: • снижению общей сопротивляемости организма, • развитию транзиторных иммунодефицитных состояний, • задержке физического и психомоторного развития, • вызывают аллергизацию, • препятствуют проведению профилактических прививок и т. д.

Актуальность проблемы ОРВИ • Весьма значимы и экономические потери, обусловленные ОРВИ, — как прямые (лечение и реабилитация больного ребёнка), так и непрямые (связанные с нетрудоспособностью родителей). • Неоспорима приоритетность проблемы ОРВИ для здравоохранения любой страны.

ОРВИ: актуальность проблемы Потери ВВП ٭ Общественные потери вследствие одного случая ОРВИ составляют в среднем 50 долл. США из-за недополучения общественного продукта ٭ Потери валового внутреннего продукта (ВВП) составляют не менее 0, 72% ٭ Потери ВВП по уходу за заболевшим ребенком составляют в среднем 0, 6% 1 - Потери ВВП вследствие нетрудоспособности по ОРВИ 2 - Потери ВВП по уходу за ребенком одного трудоспособного родителя 3 - Потери ВВП вследствие нетрудоспособности по острому синуситу ٭ Суммарные потери составляют 1, 32%, что означает, что Россия в течение 4, 7 дней в году не производит ВВП

ОРВИ: актуальность проблемы ЗАБОЛЕВАЕМОСТЬ • • Заболеваемость ОРВИ по данным МЗ РФ в России в 2000 г. выросла на 12% по сравнению с 1999 г. Уровни заболеваемости ОРВИ в Москве превышают таковые по стране в целом: для взрослого населения в 1. 3 раза, для детей до 14 лет - в 1. 4 раза Уровень заболеваемости детей в 2. 3 раза выше, чем взрослых Реальные уровни заболеваемости ОРВИ еще выше, поскольку часть заболевших не обращается за медицинской помощью

Этиология ОРВИ Возбудителями ОРВИ могут быть: • вирусы гриппа (типы А, В, С), • парагриппа (4 типа), • аденовирус (более 40 серотипов), • РСВ (2 серовара), • рео- и риновирусы (113 сероваров). • реже - энтеровирусы Коксаки и ECHO.

Этиология ОРВИ Большинство возбудителей — РНКсодержащие вирусы, исключение составляет аденовирус, в вирион которого входит ДНК. Длительно сохраняются в окружающей среде рео- и аденовирусы, остальные быстро гибнут при высыхании, под действием УФО, обычных дезинфицирующих средств.

Эпидемиология ОРВИ • Болеют дети любого возраста. • Источник инфекции — больной человек. • Пути передачи инфекции— воздушнокапельный и контактно-бытовой (реже). Естественная восприимчивость детей к ОРВИ высокая. Больные наиболее контагиозны в течение первой недели заболевания. Для ОРВИ характерна сезонность — пик заболеваемости приходится на холодное время года. После перенесённого заболевания формируется типоспецифический иммунитет.

Эпидемиология ОРВИ • ОРВИ распространены повсеместно. • Крупные эпидемии гриппа возникают в среднем 1 раз в 3 года, • Их обычно вызывают новые штаммы вируса, • Но возможна рециркуляция сходных по антигенному составу штаммов после нескольких лет их отсутствия. • При ОРВИ другой этиологии в основном регистрируют спорадические случаи и небольшие вспышки в детских коллективах, эпидемий практически не бывает.

Патогенез ОРВИ • Входные ворота инфекции: - чаще верхние дыхательные пути, - реже конъюнктива глаз и пищеварительный тракт. • Все возбудители ОРВИ эпителиотропны. • Вирусы фиксируются на эпителиальных клетках, • проникают в их цитоплазму, • подвергаются ферментативной дезинтеграции.

Патогенез ОРВИ • последующая репродукция возбудителя • дистрофические изменения • воспалительная реакция слизистой оболочки в месте входных ворот. Каждое заболевание из группы ОРВИ имеет отличительные черты в соответствии с тропностью тех или иных вирусов к определенным отделам дыхательной системы.

Патогенез ОРВИ • Вирусы гриппа, РСВ и аденовирусы могут поражать эпителий как верхних, так и нижних дыхательных путей с развитием бронхита, бронхиолита и синдрома обструкции дыхательных путей, • При риновирусной инфекции - преимущественно эпителий носовой полости, • При парагриппе — эпителий гортани. Кроме того, аденовирусы обладают тропностью к лимфоидной ткани и эпителиальным клеткам слизистой оболочки конъюнктивы.

Патогенез ОРВИ • Через повреждённые эпителиальные барьеры вирусы проникают в кровоток. • Выраженность и продолжительность фазы вирусемии зависит: - от степени дистрофических изменений эпителия, - распространённости процесса, - состояния местного и гуморального иммунитета, - преморбидного фона и возраста ребёнка, - а также от особенностей возбудителя.

Патогенез ОРВИ • Продукты распада клеток, поступающие наряду с вирусами в кровь, оказывают токсическое и токсико-аллергическое действие. • Токсическое действие в основном направлено на ЦНС и сердечно-сосудистую систему. • Из-за нарушений микроциркуляции возникают гемодинамические расстройства в различных органах и системах.

Патогенез ОРВИ • При наличии предшествующей сенсибилизации возможно развитие аллергических и аутоаллергических реакций. • Поражение эпителия дыхательных путей приводит: - к нарушению его барьерной функции - способствует присоединению бактериальной флоры с развитием осложнений.

Клиническая картина ОРВИ • Интоксикация и лихорадка наиболее выражены при гриппе. • Парагрипп - интоксикация выражена меньше - вирусемия более кратковременна - часто развивается ложный круп (дети раннего возраста).

Клиническая картина ОРВИ • Аденовирусную инфекцию отличает: - постепенно нисходящее поражение дыхательных путей, - репродукция вируса не только в эпителии, но и в лимфоидной ткани, - длительная вирусемия, - развитие некоторых серотипов вируса (40, 41) в энтероцитах с развитием диареи. • РСВ: - поражение мелких бронхов и бронхиол, - нарушение вентиляции в лёгких - возникновение ателектазов и пневмоний.

Классификация ОРВИ Общепринятая классификация ОРВИ у детей отсутствует. • По тяжести течения различают: - лёгкую, - среднетяжёлую, - тяжёлую и - гипертоксическую формы (при гриппе). Тяжесть заболевания определяется выраженностью симптомов интоксикации и катаральных явлений.

Грипп • Инкубационный период - от нескольких часов до 1 -2 дней. • Особенность начального периода гриппа – преобладание симптомов интоксикации над катаральными явлениями. • В типичных случаях: - начало острое, без продромального периода: - температура тела 39 -40 С - озноб - головокружение - общая слабость - ощущение разбитости

Грипп У детей раннего возраста интоксикация проявляется: • лихорадкой, • вялостью, • адинамией, • ухудшением аппетита. Дети старшего возраста жалуются на: • головную боль, • светобоязнь, • боли в глазных яблоках, • Боли в животе, мышцах, суставах, • ощущение разбитости, • першение в горле, • жжение за груди» • иногда рвота и менингеальные знаки. Катаральные явления в разгар болезни обычно выражены умеренно и ограничиваются сухим кашлем, чиханием, скудным слизистым отделяемым из носа, умеренной гиперемией слизистой оболочки зева, «зернистостью» задней стенки глотки.

Грипп Иногда: • точечные кровоизлияния на мягком нёбе. Часто: • лёгкая гиперемия лица • инъекция сосудов склер (реже - носовые кровотечения) • тахикардия • приглушённость сердечных тонов. При выраженном токсикозе: • транзиторные изменения со стороны мочевывыделительной системы (микроальбуминурия, микрогематурия, снижение диуреза).

Грипп Состояние улучшается с 3— 4 -го дня болезни: • температура тела становится ниже, • интоксикация уменьшается • катаральные явления могут сохраняться и даже усиливаться, • окончательно они исчезают через 1, 5— 2 нед. Характерная черта гриппа — длительная астения в период реконвалесценции (слабость, быстрая утомляемость, потливость и другие признаки, сохраняющиеся несколько дней, иногда недель).

Грипп В тяжёлых случаях возможно: - развитие геморрагического бронхита и - пневмонии (в течение нескольких часов). Иногда в течение 2 суток от начала заболевания: • прогрессивное усиление одышки и цианоза, • кровохарканье, • развитие отёка лёгких. Так манифестирует молниеносная вирусная или смешанная вирусно-бактериальная пневмония, нередко заканчивающаяся летально. Показатели общего анализа крови: • со 2— 3 -го дня болезни — лейкопения, • нейтропения, • лимфоцитоз при нормальной СОЭ.

Парагрипп Инкубационный период 2 -7 дней, в среднем 2 -4 дня. Начало острое: • умеренное повышение температуры тела, • катаральные явления • незначительная интоксикация В последующие 3 -4 дня: • все симптомы нарастают, • температура обычно не выше 38 -38, 5 °С, редко держится более 1 нед.

Парагрипп Катаральное воспаление верхних дыхательных путей - постоянный признак с первых дней заболевания: • сухой грубый «лающий» кашель, • осиплость и изменение тембра голоса, • саднение и боли за грудиной, • боль в горле, • насморк. Выделения из носа - серозно-слизистые. При осмотре больного: • гиперемия и отечность миндалин, • нёбных дужек, • зернистость задней стенки глотки.

Парагрипп Часто первое проявление парагриппа у детей 2 -5 лет - синдром крупа: • внезапно, чаще ночью, появляются грубый «лающий» кашель, • осиплость голоса, • шумное дыхание (стеноз гортани). Иногда эти симптомы появляются на 2— 3 -й день болезни. У детей раннего возраста возможно поражение и нижних дыхательных путей: • развивается картина обструктивного бронхита. При неосложненном течении парагриппа продолжительность болезни - 7 -10 дней.

Аденовирусная инфекция Инкубационный период - от 2 до 12 дней. Основные клинические формы у детей: • фаринго-конъюнктивальная лихорадка, • ринофарингит, • ринофаринготонзиллит, • конъюнктивит и кератоконъюнктивит, • пневмония. Начало острое: • повышение температуры тела, • кашель, • насморк. Лихорадка обычно 6 дней и более, иногда она двухволновая. Интоксикация умеренная.

Аденовирусная инфекция Постоянные симптомы аденовирусной инфекции: • выраженные катаральные явления со значительным экссудативным компонентом, • ринит с обильным серозно-слизистым отделяемым, • гранулёзный фарингит, • ринофаринготонзиллит, • тонзиллит с отёком миндалин (часто с фибринозными наложениями), • влажный кашель, • полилимфаденопатия, • реже увеличение печени и селезёнки.

Аденовирусная инфекция В разгар заболевания: - признаки ларингита, - трахеита, - бронхита. Патогномоничный симптом аденовирусной инфекции: - конъюнктивит (катаральный, фолликулярный, плёнчатый). - чаще односторонний, в основном нижнего века. - через 1 -2 дня возникает конъюнктивит другого глаза.

Аденовирусная инфекция У детей раннего возраста (до 2 лет): • нередко диарея • боли в животе (поражение мезентериальных л/у). • течение довольно длительное, • возможно волнообразное течение (связанное с новой локализацией патологического процесса). • возможно длительное сохранение некоторых серотипов аденовирусов (1 -й, 2 -й и 5 -й) в миндалинах в латентном состоянии.

Респираторно-синцитиальная инфекция Инкубационный период - 2 -7 дней. У детей старшего возраста РСИ: • обычно в виде лёгкого катарального заболевания, • реже по типу острого бронхита. • температура тела субфебрильная, • интоксикация не выражена. • отмечается ринит • фарингит.

Респираторно-синцитиальная инфекция У детей раннего возраста (особенно первого года жизни): • частое поражение нижних дыхательных путей • развитие бронхиолита с бронхообструктивным синдромом. • начало постепенное • поражение слизистых оболочек носа, • скудное вязкое отделяемое из носа • умеренная гиперемия зева, нёбных дужек, задней стенки глотки • Температура тела нормальная или субфебрильная.

Респираторно-синцитиальная инфекция • частое чихание. • присоединение сухого кашля (навязчивый, напоминает кашель при коклюше), • в конце приступа кашля – выделение густой, вязкой мокроты. По мере вовлечения в патологический процесс мелких бронхов и бронхиол нарастают явления дыхательной недостаточности: • дыхание более шумное, • усиление одышки (преимущественно экспираторного характера). • втяжение уступчивых мест грудной клетки на вдохе, • усиление цианоза, • возможны короткие периоды апноэ.

Респираторно-синцитиальная инфекция В лёгких: • много рассеянных средне- и мелкопузырчатых хрипов, • нарастает эмфизема. Общая продолжительность заболевания: • не менее 10 -12 дней, • иногда течение затяжное, • сопровождается рецидивами. В общем анализе крови: • выраженных изменений обычно нет • содержание лейкоцитов нормальное, • может быть небольшой сдвиг лейкоцитарной формулы влево, • СОЭ в пределах нормы.

Риновирусная инфекция Инкубационный период – 1 -6 дней (2 -3 дня). Протекает: • без выраженной интоксикации • без повышения температуры тела, • сопровождается обильным серозно-слизистым отделяемым из носа. Тяжесть состояния определяется обычно количеством носовых платков, использованных за сутки. Выделения из носа: • очень обильные, • мацерация кожи вокруг носовых ходов. • часто сухой кашель, • гиперемия век, • слезотечение. Осложнения развиваются редко.

Осложнения ОРВИ Осложнения при ОРВИ: • возникают на любом сроке заболевания • обусловлены непосредственным воздействием возбудителя или присоединением бактериальной микрофлоры Наиболее частые осложнения : • пневмонии, • бронхиты • бронхиолиты. Второе место занимают: • • гаймориты, отиты, фронтиты синуситы. Грозное осложнение (особенно у детей раннего возраста): • острый стеноз гортани (ложный круп).

Осложнения ОРВИ Реже неврологические осложнения: • менингиты, • менингоэнцефалиты, • невриты, • полирадикулоневриты. При тяжелой форме гриппа общемозговые реакции: • менингеальный синдром • судорожный синдром • геморрагический синдром (кровоизлияния на коже и слизистых оболочках, повышенная кровоточивость и т. д. ).

Осложнения ОРВИ На высоте интоксикации возможны: • функциональные нарушения деятельности сердца • иногда развитие миокардита Осложнениями ОРВИ у детей любого возраста могут быть: • инфекция мочевыводящих путей • холангит • панкреатит • септикопиемия • мезаденит

Диагностика ОРВИ Диагноз ОРВИ ставят на основании клинической картины заболевания. Учитывают выраженность и динамику появления основных клинических симптомов: • лихорадки, • интоксикации, • катаральных явлений со стороны слизистых оболочек дыхательных путей, • физикальных изменений в лёгких и Эпидемиологические данные.

Диагностика ОРВИ Для лабораторного подтверждения диагноза используют: • экспресс-методы - РИФ и ПЦР (определение Аг респираторных вирусов в цилиндрическом эпителии носовых ходов - в «отпечатках» со слизистой оболочки полости носа). • реже - определение вирусной нейраминидазной активности в реакциях со специфическим субстратом (для выявления вируса гриппа).

Диагностика ОРВИ Вирусологические и серологические методы имеют ретроспективное значение. Исследование парных сывороток в начале болезни и в период реконвалесценции с помощью: • ИФА • реакции связывания комплемента (РСК) • реакции торможения гемагглютинации (РТГА).
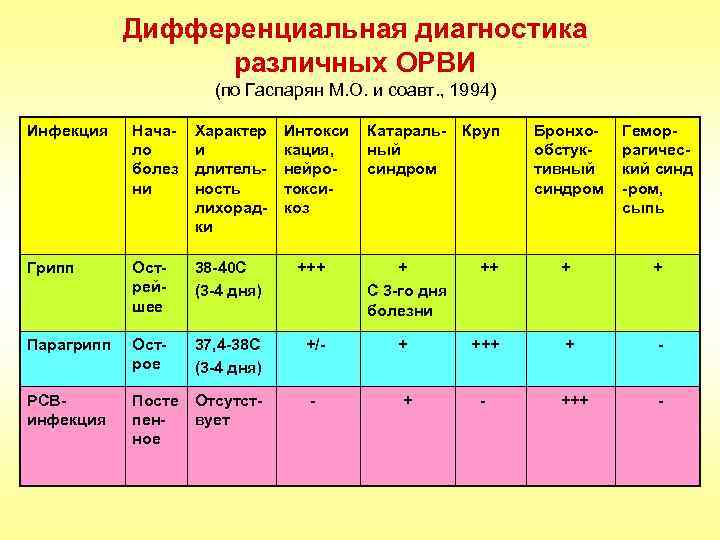
Дифференциальная диагностика различных ОРВИ (по Гаспарян М. О. и соавт. , 1994) Инфекция Начало болез ни Характер и длительность лихорадки Интокси кация, нейротоксикоз Катараль- Круп ный синдром Бронхообстуктивный синдром Геморрагический синд -ром, сыпь Грипп Острейшее 38 -40 С (3 -4 дня) +++ + С 3 -го дня болезни ++ + + Парагрипп Острое 37, 4 -38 С (3 -4 дня) +/- + +++ + - РСВинфекция Посте Отсутстпенвует ное - +++ -
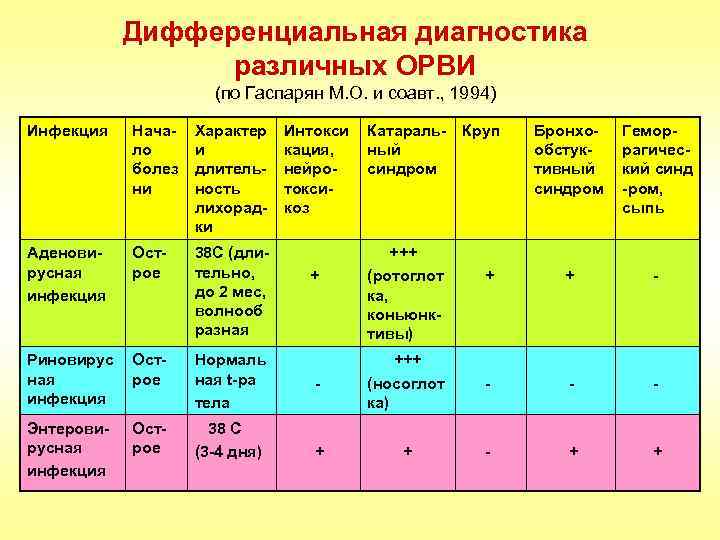
Дифференциальная диагностика различных ОРВИ (по Гаспарян М. О. и соавт. , 1994) Инфекция Начало болез ни Характер и длительность лихорадки Аденовирусная инфекция Острое 38 С (длительно, до 2 мес, волнооб разная Риновирус ная инфекция Острое Нормаль ная t-ра тела Энтеровирусная инфекция Острое 38 С (3 -4 дня) Интокси кация, нейротоксикоз Бронхообстуктивный синдром Геморрагический синд -ром, сыпь + + - - +++ (носоглот ка) - - - + + + Катараль- Круп ный синдром +++ (ротоглот ка, коньюнктивы)

Лечение ОРВИ Лечение обычно проводят в домашних условиях. Госпитализация показана при тяжёлом или осложнённом течении заболевания. Объём лечебных мероприятий определяется тяжестью состояния и характером патологии. В период лихорадки необходимо соблюдать постельный режим. Широко используют симптоматические: - обильное теплое питьё - полноценное питание - десенсибилизирующие (хлоропирамин, клемастин, ципрогептадин) - жаропонижающие (парацетамол, ибупрофен) средства. Ацетилсалициловая кислота детям противопоказана (опасность развития синдрома Рея).

Лечение ОРВИ Используют: • отхаркивающие средства (алтея лекарственного экстракт, амброксол, бромгексин и др. ) • витамины • комплексные препараты [парацетамол + хлорфенамин + аскорбиновая кислота ( «Антигриппин» ), парацетамол + фенилэфрин + хлорфенамин ( «Лорейн» ), кофеин + парацетамол + фенилэфрин + терпингидрат + аскорбиновая кислота ( «Колдрекс» ), и др. ].

Лечение ОРВИ При выраженном рините интраназально: • растворы эфедрина, • нафазолина, • ксилометазолина и др. При поражении глаз: • мази с бромнафтохиноном ( «Бонафтон» , «Флореналь» ). Антибактериальные препараты: • только при наличии бактериальных осложнении, лечение проводят по общим правилам.

Лечение ОРВИ Этиотропная терапия (оказывает эффект в ранние сроки заболевания), используют: • интерферон альфа-2 ( «Гриппферон» ) для интраназального введения, • индукторы эндогенных интерферонов α, β и γ ( «Анаферон детский» ), амантадин, ремантадин (при гриппе А), осельтамивир, оксолиновая мазь, противогриппозный γ-глобулин, рибавирин и др. Комплексное лечение тяжелых форм ОРВИ, помимо, этиотропного, включает: • проведение дезинтоксикационной патогенетической терапии. В период реконвалесценции: • адаптогены • витамины (повышают иммунную защиту).

Профилактика ОРВИ Меры специфической профилактики до настоящего времени остаются ещё недостаточно эффективными. В эпидемическом очаге рекомендуют профилактически использовать интерфероны: • например интерферон альфа-2 ( «Гриппферон» , по 1 -2 капли в каждый носовой ход 3 -4 раза в день, 3 -5 дней), • индукторы эндогенных интерферонов α, β и γ (например, «Анаферон детский» - по 1 таблетке 1 раз в сутки курсом от 1 до 3 мес), • строго соблюдать санитарно-гигиенический режим (проветривание, УФО и влажная уборка помещения слабым раствором хлорамина, кипячение посуды и т. д. ).

Профилактика ОРВИ Большое внимание уделяют мероприятиям общего плана: • введение в период эпидемии гриппа ограничительных мер для уменьшения скученности населения (отмена массовых праздничных мероприятий, удлинение школьных каникул, ограничение посещения больных в стационарах и т. д. ); • предупреждение распространения инфекции в детских учреждениях, семьях (ранняя изоляция больного);

Профилактика ОРВИ • повышение устойчивости ребёнка к заболеваниям: - закаливающие процедуры, - прием неспецифических иммуномодуляторов (эхинацея пурпурная, «Арбидол» , лизаты бактерий смеси ( «ИРС-19» ), «Рибомунил» ); • профилактические прививки: - детям до 10 лет вакцину (например, «Ваксигрипп» ) вводят в/м дважды по 0, 25 мл с интервалом 1 мес, а в возрасте старше 10 лет — однократно в дозе 0, 5 мл; - применяют и другие специфические вакцины: зарубежные (Инфлювак, Бегривак, Флюарикс) и отечественную (Гриппол);

Профилактика ОРВИ В ряде стран используют ежегодную сезонную профилактику инактивированной вакциной против гриппа ( «Ваксигрип» ), которую вводят до начала эпидемии (в начале октября) или во время эпидемии, если пациент ещё не заразился. ПРОГНОЗ В большинстве случаев благоприятный. Тяжёлые формы (с развитием энцефалопатии, отёка лёгких, крупа III—IV степени) могут представлять угрозу для жизни.

Часто болеющие дети (ЧБД) Это дети, подверженные частым острым респираторным инфекциям (ОРИ). В разных возрастных группах на них приходится 20– 45% общего количества детей. Подавляющее большинство часто и длительно болеющих составляют дети дошкольного возраста.

Часто болеющие дети Частые ОРИ могут приводить к нарушению: • физического развития • нервно-психического развития детей, Способствуют: • снижению иммунитета, • формированию хронических воспалительных процессов в органах дыхания, • социальной дезадаптации ребёнка. Экономический ущерб, связанный с частой заболеваемостью детей, обусловлен как непосредственными затратами на лечение, так и потерей трудового времени родителей.

Часто болеющие дети • ЧБД — не нозологическая форма и не диагноз, а группа диспансерного наблюдения, включающая детей с частыми респираторными инфекциями, возникающими из-за транзиторных, корригируемых отклонений в защитных системах организма и не имеющих стойких органических нарушений в них.

Часто болеющие дети • Ребёнка правомочно отнести в эту группу в тех случаях, когда его повышенная восприимчивость к респираторным инфекциям не связана со стойкими врождёнными и наследственными патологическими состояниями.

Критерии ЧБД • В группу ЧБД относят детей на основании критериев, предложенных В. Ю. Альбицким и А. А. Барановым (1986): В возрасте до 1 года — 4 и более ОРИ в год; с 1 года до 3 лет — 6 и более, с 3 до 4 лет — 5 и более, с 4 до 6 лет — 4 и более, старше 6 — 3 и более. У детей старше 3 лет используют также инфекционный индекс: отношение суммы всех случаев ОРИ в течение года к возрасту ребёнка, годы.

Критерии ЧБД У эпизодически болеющих инфекционный индекс составляет 0, 2– 0, 3, у ЧБД — 1, 1– 1, 3. Следует учитывать не только ОРВИ, перенесённые ребёнком, но и все обострения хронических заболеваний носоглотки (тонзиллита, аденоидита и т. п. ). Причины формирования контингента ЧБД включают экзогенные и эндогенные факторы.

Экзогенные факторы Дефекты ухода за детьми: • нерациональное вскармливание; • отсутствие закаливания, в том числе на первом году жизни; • нерегулярность и малая продолжительность прогулок; • отсутствие утренней гимнастики; • недостаточный сон. • пассивное курение.

Экзогенные факторы Табачный дым: • содержит около 750 химических веществ, в том числе угарный газ, окись азота, аммиак, летучие углеводороды, альдегиды, кетоны и др. , • вызывает нарушение функций мерцательного эпителия, • избыточную секрецию слизи, • уменьшение высоты цилиндрического эпителия, перерождение его в плоский, • снижение синтеза сурфактанта, • снижение синтеза ингибиторов протеаз с развитием приобретённой α 1 -антитрипсиновой недостаточности.

Экзогенные факторы Неблагоприятные социально-бытовые условия: • отсутствие летнего отдыха за городом; • посещение детских дошкольных учреждений с первых лет жизни; • использование общественного транспорта по дороге в дошкольное учреждение. Ятрогенные воздействия — неоправданно частое назначение антибактериальных, жаропонижающих и других лекарственных средств. Наличие хронической патологии носоглотки у членов семьи.

Экзогенные факторы Неблагоприятные экологические воздействия: Из всех химических веществ, поступающих в организм человека, 53, 3% попадают с воздухом, 32, 8% - с водой, 12, 2% - с пищей, 1, 7% - с почвой, 0, 3% - через кожу (Запруднов А. М. , 1996). В их число входят: • пестициды; • металлорганические соединения ртути, свинца, кадмия, цинка; • окислы азота, серы; • микотоксины, присутствующие на птицефермах, хлебопекарнях, заводах по производству антибиотиков; • натуральные полимеры (лаки, канифоль); • скипидар, эпоксидные смолы, эфиры, акриловая кислота; • антибиотики и гормоны, используемые в животноводстве.

Экзогенные факторы Основные пути воздействия ксенобиотиков на организм: • образование конъюгатов с белками (формирование аллергенов техногенной природы), • воздействие на иммунокомпетентную систему: - угнетение Т-хелперов - угнетение Т-супрессоров - гиперпродукция Ig. E и Ig. G), • образование фагоцитами активных форм кислорода, • повышение синтеза гистамина, лейкотриенов, участвующих в реализации бронхоспазма, • механическое воздействие, приводящее к гиперреактивности бронхов.

Эндогенные факторы Неблагоприятное анте- и постнатальное развитие ребёнка: • • • заболевания матери во время беременности; лечение антибиотиками во время беременности; гестозы; угроза выкидыша; преждевременные роды; патология родов; недоношенность, морфофункциональная незрелость, гипотрофия, анемия, рахит, раннее искусственное вскармливание.

Эндогенные факторы Изменения функционального состояния ЦНС: • нарушения терморегуляции, • метеолабильность, • изменения со стороны ВНС Дисбактериозы (ЖКТ, кожи, слизистых, бронхолёгочной системы).

Эндогенные факторы Аллергия и наследственная предрасположенность, обуславливающая неадекватную иммунную реактивность. У таких детей иммунный ответ чаще происходит по Тh 2 -типу: • выделяется недостаточное количество интерферона-g и ИЛ 2, • усилен синтез Ig. E, • снижен — Ig. G. Эти факторы способствуют формированию более кратковременной иммунной защиты и, как следствие, большей респираторной заболеваемости у детей с аллергическими заболеваниями.

Эндогенные факторы Очаги хронической инфекции рото- и носоглотки. Снижение защитной функции этих периферических органов иммунной системы также обусловливает частые ОРИ. В этой ситуации следует предостеречь от необоснованного оперативного удаления миндалин или аденоидов (что влечёт возникновение у детей фарингитов, бронхитов и другой патологии бронхолёгочной системы). Обычно частые ОРИ развиваются как следствие сразу нескольких причин. Задача медицинского работника заключается в выявлении этих причин с целью оздоровления каждого конкретного ребёнка.

Обследование ЧБД должно быть направлено на выявление всех причин и сопутствующих состояний, способствующих частой заболеваемости. Многочисленные исследования учёных позволили отвергнуть положение о том, что частые ОРИ являются следствием иммунодефицитного состояния.

Обследование ЧБД Особенности иммунного ответа у ЧБД являются не причиной, а следствием частых респираторных заболеваний. У ЧБД выявляют: • нарушение функциональной активности Тлимфоцитов, нейтрофильного фагоцитоза, изменение соотношения Т-супрессоры/Тхелперы; • дисиммуноглобулинемию; • снижение факторов местной защиты (секреторного Ig. A, лизоцима).

Принципы оздоровления и лечения часто болеющих детей • В отличие от эпизодически болеющих детей, у которых ОРИ возникают лишь в периоды сезонных подъёмов заболеваемости, ЧБД болеют равномерно в течение года. • Поэтому у таких детей необходимы постоянные мероприятия, направленные на снижение частоты ОРИ. • Отдельные эпизодические курсы оздоровления или иммуномодуляторов не уменьшают на продолжительное время заболеваемость детей.

Принципы оздоровления и лечения часто болеющих детей Важное значение имеет: • рациональный режим дня. • исключить занятия и игры, приводящие к переутомлению и перевозбуждению ребёнка. • увеличить продолжительность сна на 1– 1, 5 ч, • спокойные прогулки на свежем воздухе перед сном. • ограничить поездки в транспорте.

Принципы оздоровления и лечения часто болеющих детей Необходимо: • оптимальное количество и соотношение белков, жиров, углеводов, минеральных солей • включение в ежедневный рацион свежих овощей, фруктов и ягод • при их недостаточном потреблении - использовать поликомпонентные витаминомикроэлементные препараты. Детям с пищевой аллергией необходимо соблюдать диету с исключением продуктов, содержащих причинно-значимые аллергены.

Принципы оздоровления и лечения часто болеющих детей Огромное значение имеют: • закаливающие процедуры, • гимнастика • массаж грудной клетки (двухнедельные курсы массажа 2 -4 раза в год). • специальные комплексы лечебной физкультуры (обеспечение хорошего дренажа бронхов и повышение тонуса дыхательной мускулатуры, особенно диафрагмы).

Принципы оздоровления и лечения часто болеющих детей Использование иммуномодулирующих препаратов - на фоне обязательного соблюдения общих принципов профилактики и оздоровления. Решение о необходимости применения иммунокорригирующих и иммуномодулирующих препаратов принимают: • после обследования • при наличии чётких клинико-иммунологических показаний.

Принципы оздоровления и лечения часто болеющих детей Подавляющее большинство иммуномодуляторов обладает невысокой селективностью воздействия. Их применение возможно только после выявления конкретно выраженных иммунологических сдвигов. Возможно сезонное курсовое применение препаратов интерферона с целью повышения неспецифической резистентности к ОРИ.

Принципы оздоровления и лечения часто болеющих детей Для лечения ЧБД рекомендуют: • адаптогены, • биогенные стимуляторы, • общеукрепляющие, К таким средствам относят: • маточное молочко ( «Апилак» ), • прополис, • экстракты родиолы розовой, левзеи, элеутерококка, заманихи, лимонника китайского, пантокрин и др.

Принципы оздоровления и лечения часто болеющих детей Эти средства имеют противопоказания: • повышенная возбудимость, • эпилепсия, • артериальная гипертензия. Препараты женьшеня, зверобоя, ункарии у детей не применяют. В целом применение адаптогенов должно основываться на конкретных показаниях (например, анорексия, астения после перенесённых заболеваний и т. д. ).

Принципы оздоровления и лечения часто болеющих детей Назначение иммунокорригирующих лекарственных препаратов - сложная задача. Даже при клинически выраженной картине иммунологической недостаточности не всегда удаётся выявить нарушения в лабораторных параметрах иммунной системы.

Принципы оздоровления и лечения часто болеющих детей Проведение неспецифической стимуляции иммунитета препаратами тимуса, цитокинами и их аналогами, синтетическими иммуностимуляторами разных групп вызывает немало возражений, так как они в большинстве случаев активируют как хелперные, так и супрессорные клетки, оказывая разнонаправленный эффект. Назначение неспецифической иммуностимулирующей терапии без учёта «точек приложения» препаратов и патогенетических основ заболевания может привести к ещё большему дисбалансу в иммунной системе.

Принципы оздоровления и лечения часто болеющих детей Существуют рекомендации по применению у ЧБД лекарственных средств бактериального происхождения, которые: • обладают вакцинальным эффектом, • повышают активность неспецифических факторов иммунной защиты • способствуют формированию специфического иммунного ответа к наиболее значимым пневмотропным бактериальным возбудителям.

Принципы оздоровления и лечения часто болеющих детей К препаратам этого ряда относят: • высокоочищенные бактериальные лизаты, • рибосомальные фракции, • мембранные фракции. Использование последних не требует предварительного иммунологического обследования и характеризуется хорошей переносимостью.

Туберкулез • Туберкулез - это хроническое заболевание, характеризуется системностью поражения, развитием тяжелых осложнений и высокой летальностью. • вызывается микобактериями туберкулеза, • характеризуется различным течением и исходом, в значительной степени определяемыми состоянием макроорганизма и окружающей среды. • Источники: больной человек и животное (крупный и мелкий рогатый скот), инфицированные люди.

Пути передачи инфекции • Воздушно-капельный (94%). Механизмы передачи - аэрогенный (во время кашля, с мокротой) и пылевой. • Алиментарный путь (через мясо, молоко зараженных животных) - 5% • Контактный путь - попадание инфекта через поврежденную кожу. - особенно высок риск инфицирования этим путем ветеринарных врачей, работников мясокомбинатов, патологоанатомов, суд. мед. экспертов. • Транспланцентарный путь - с развитием врожденного туберкулеза (впервые описан ученым Киселем).

Микобактерия характеризуется: - морфологическим полиморфизмом (от древовидных до фильтрующихся форм). - обладает способностью менять форму, не теряя вирулентности. - во внешней среде достаточна устойчива (к гаммаизлучению). - может длительно (до 1 года) сохраняться в окружающей среде, в местах влажных, не подверженных солнечному излучению, - разрушается при УФ - облучении, кипячении, пастеризации.

Патогенез туберкулеза Из входных ворот инфекции происходит: • лимфогематогенная диссеминация по всему организму, • концентрация микобактерий в лимфатической ткани с развитием микроспецифического воспаления (это зона творожистого некроза, окруженная зоной перифокальной реакцией). • реактивное воспаление и развитие иммуноаллергического воспаления.

Патогенез туберкулеза • очаг творожистого некроза подвергается рассасыванию, либо инкапсуляции с последующей кальцификацией. • внутри сохраняются Mycobacterium tuberculosis и при определенных условиях возможен их выход. Следующий этап - формирование первичного туберкулезного комплекса, • его можно выявить современными диагностическими методами. • Исходом может быть - рассасывание, инкапсуляция.
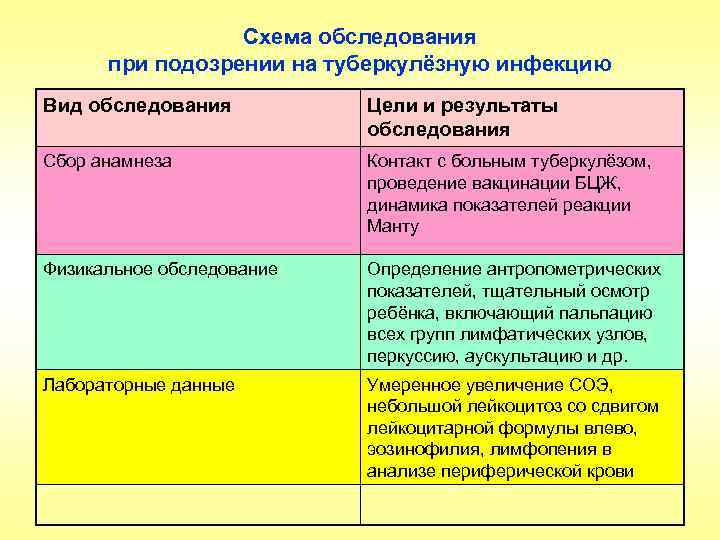
Схема обследования при подозрении на туберкулёзную инфекцию Вид обследования Цели и результаты обследования Сбор анамнеза Контакт с больным туберкулёзом, проведение вакцинации БЦЖ, динамика показателей реакции Манту Физикальное обследование Определение антропометрических показателей, тщательный осмотр ребёнка, включающий пальпацию всех групп лимфатических узлов, перкуссию, аускультацию и др. Лабораторные данные Умеренное увеличение СОЭ, небольшой лейкоцитоз со сдвигом лейкоцитарной формулы влево, эозинофилия, лимфопения в анализе периферической крови
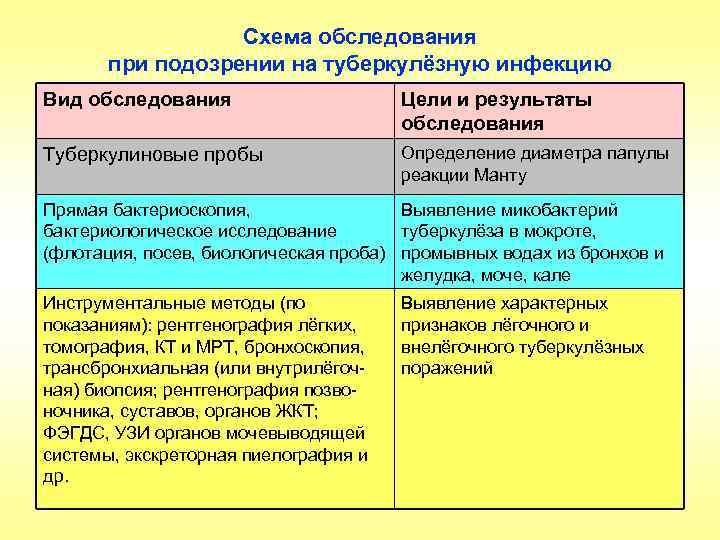
Схема обследования при подозрении на туберкулёзную инфекцию Вид обследования Цели и результаты обследования Туберкулиновые пробы Определение диаметра папулы реакции Манту Прямая бактериоскопия, Выявление микобактерий бактериологическое исследование туберкулёза в мокроте, (флотация, посев, биологическая проба) промывных водах из бронхов и желудка, моче, кале Инструментальные методы (по показаниям): рентгенография лёгких, томография, КТ и МРТ, бронхоскопия, трансбронхиальная (или внутрилёгочная) биопсия; рентгенография позвоночника, суставов, органов ЖКТ; ФЭГДС, УЗИ органов мочевыводящей системы, экскреторная пиелография и др. Выявление характерных признаков лёгочного и внелёгочного туберкулёзных поражений

Туберкулез • Микобактерии бычьего типа, проникая в организм человека с молоком больных туберкулезом животных, чаще всего вызывают: • Туберкулез органов брюшной полости • Туберкулез ротовой полости • Миндалин • Шейных лимфоузлов При инфицировании аэрогенным (или пылевым) путем – наиболее часто первичный туберкулезный очаг локализуется в легких

Туберкулез Различают два основных периода туберкулеза: первичный и вторичный. Первичный туберкулез – развивается у человека, впервые встретившегося с туберкулезной инфекцией и не обладающего иммунитетом к ней. Вторичный – у инфицированного туберкулезом, обладающего определенной степенью иммунитета.

Туберкулез Основные клинические формы туберкулеза у детей относятся к первичному периоду, который характеризуется: • склонностью к генерализации инфекции, • ее распространению преимущественно лимфогематогенным путем • образованием внелегочных локализаций • поражением лимфатического аппарата, • склонностью к гиперергическому характеру воспалительных реакций.

ТУБЕРКУЛИНОДИАГНОСТИКА Диагностика (туберкулинодиагностика) - метод инфицированности микобактериями туберкулеза, а также определения реактивности инфицированных или вакцинированных людей, основанный на применении туберкулиновых проб. Используется проба Манту - внутрикожное введение 0. 1 мл (2 ТЕ) туберкулина. Проба Манту более безопасна, ставится на границе верхней и средней трети предплечья. При этом разыгрывается иммуноаллергическая реакция по типу гиперчувствительности замедленного типа, результат которой читается через 72 часа.

Проба Манту ставится с целью: • выявление инфицированности ребенка • ранняя диагностика туберкулеза • подбор детей на ревакцинацию • для дифференциальной диагностики Проводится проба один раз в год

Контингенты детей, которым проба Манту с 2 т. е. ставится 2 раза в год в условиях общей лечебной сети: Ø не привитым вакциной БЦЖ в период новорожденности, пробу Манту ставят 2 раза в год, начиная с 6 -месячного возраста, вплоть до вакцинации; Ø больным сахарным диабетом, язвенной болезнью, болезнями крови, системными заболеваниями, ВИЧ-инфицированным, длительно (более 1 мес. ) получающим гормональную терапию; Ø страдающим хроническими неспецифическими заболеваниями (пневмонией, бронхитом, тонзиллитом), субфебрилитетом неясной этиологии.

Детям и подросткам из социальных групп "риска", включая мигрантов и беженцев, а также в приютах, приемниках-распределителях и т. д. • При отсутствии медицинской документации проба Манту с 2 ТЕ проводится при поступлении под наблюдение и далее 2 раза в год в течение 2 -х лет с последующим переводом на ежегодную туберкулинодиагностику; • При наличии документов пробу Манту с 2 ТЕ проводят, если после предыдущей и прошло более 6 месяцев, с последующей постановкой 1 раз в год при регулярном медицинском наблюдении

Противопоказания для проведения массовой туберкулинодиагностики: Ø кожные заболевания, острые и хронические инфекционные и соматические заболевания (в том числе эпилепсия) в период обострения; Ø аллергические состояния, ревматизм в острой и подострой фазах, бронхиальная астма, идиосинкразии с выраженными кожными проявлениями в период обострения. Не допускается проведение пробы Манту в коллективах, где имеется карантин по детским инфекциям.

Усиливают пробу Манту Ослабляют пробу Манту 1. Гипертиреоз 1. Снижение функции 2. Паразитарные щитовидной заболевания железы 3. Тонзиллит 2. Лечение гормональными 4. Холецистит препаратами 5. Аллергические реакции и 3. Менструация аллергические 4. Беременность заболевания 5. Лихорадочные состояния 6. Лечение белковыми 6. Детские инфекции ( препаратами (кровь, скарлатина, плазма, коклюш, корь, ветряная оспа) сыворотка Филатова и 7. Цитостатическая и лучевая пр. ) терапии 7. Лечение тиреоидином 8. Заболевания крови 8. Продукты, содержащие 9. Онкологические красители, эмульгаторы, 10. ОРВИ
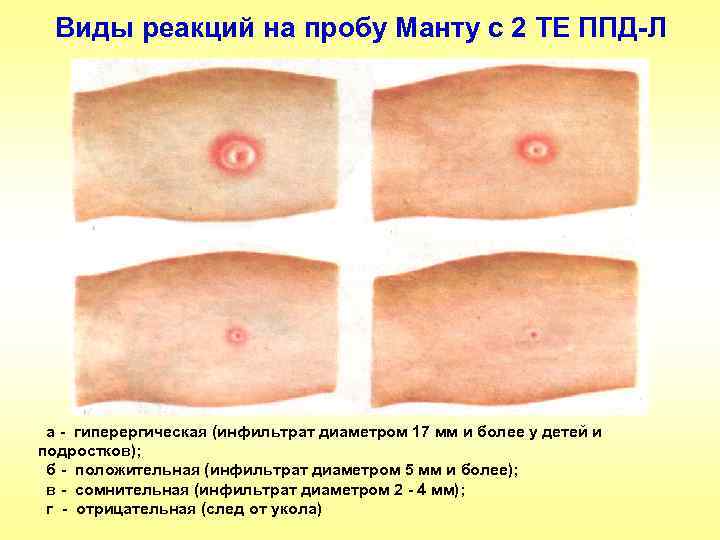
Виды реакций на пробу Манту с 2 ТЕ ППД-Л а - гиперергическая (инфильтрат диаметром 17 мм и более у детей и подростков); б - положительная (инфильтрат диаметром 5 мм и более); в - сомнительная (инфильтрат диаметром 2 - 4 мм); г - отрицательная (след от укола)

К ФТИЗИАТРУ НЕОБХОДИМО НАПРАВИТЬ ЛИЦ, ИМЕЮЩИХ: 1. Вираж туб. проб БЦЖ руб. 5 мм р. Манту с 2 т. е. 1 г. - отр. 2 г. - отр. 3 г. - 5 мм р. Манту с 2 т. е. 1 г. - 12 мм 2 г. - 8 мм 3 г. - 6 мм 4 г. - 12 мм 2. Гиперпробу Пр. Манту с 2 т. е. 17 мм и более для детей и подростков, 21 мм и более - для взрослых Для всех: везикулонекротические реакции (везикула, пустула, некроз), лимфангиит, лимфаденит 3. Нарастание чувствительности у инфицированных БЦЖ - руб. 5 мм р. Манту с 2 т. е. 1 г. - отр. 2 г. - отр. 3 г. - отр. 4 г. - отр. 5 г. - 7 мм 6 г. -12 мм 1 г. - 8 мм 2 г. - 10 мм 3 г. - 12 мм 4. Стойко сохраняющую ся чувствительность БЦЖ руб. 5 мм и р. Манту с 2 т. е. 1 г. - 12 мм 2 г. - 12 мм 3 г. - 12 мм 4 г. - 12 мм

ДЕТИ, НАПРАВЛЕННЫЕ НА КОНСУЛЬТАЦИЮ ФТИЗИАТРА, ПРИ СЕБЕ ДОЛЖНЫ ИМЕТЬ СВЕДЕНИЯ: о вакцинации (ревакцинации БЦЖ); о результатах туберкулиновых проб по годам; о контакте с больным туберкулезом (подробный диагноз больного, наличие или отсутствие бактериовыделения, сроки наблюдения и подробности проведенного лечения контактному лицу) наличии медико-социальных факторов риска; о флюорографическом обследовании окружения ребенка; о перенесенных заболеваниях;

ДЕТИ, НАПРАВЛЕННЫЕ НА КОНСУЛЬТАЦИЮ ФТИЗИАТРА, ПРИ СЕБЕ ДОЛЖНЫ ИМЕТЬ СВЕДЕНИЯ: • о предыдущих обследованиях у фтизиатра, сроках и объемах специфической терапии; • общий анализ крови, мочи; • исследование мокроты на МБТ (бактериоскопия, посев); • заключение соответствующих специалистов при наличии сопутствующей патологии; • рентгено-томографическое обследование; • при подозрении на наличие локальных изменений и гиперчувствительности к туберкулину - УЗИ органов брюшной полости.

Профилактика туберкулеза Одним из основных методов борьбы с туберкулезом у детей является специфическая иммунопрофилактика противотуберкулезной вакциной БЦЖ. Эффективность этого метода доказана, особенно у детей раннего возраста. Новорожденным делают прививку против туберкулеза в родильном доме на 3 -й день жизни, а затем для поддержания иммунитета или невосприимчивости к туберкулезу и их повторяют в возрасте 7 и 14 лет.

Профилактика туберкулеза Привитые дети редко заражаются и заболевают туберкулезом. Риск заражения детей туберкулезом возрастает при продолжительном и тесном общении с больным открытой формой туберкулеза. С 15 лет проводится флюорографическое обследование не реже 1 раза в 2 года. Флюорография выявляет изменения в легких, которые указывают на возникновение заболевания.

- Приказ Министерства здравоохранения Российской Федерации от 21. 03. 2003 г. № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации» - Приказ Министерства здравоохранения Российской Федерации от 27. 06. 2001 г. № 229 «О национальном календаре профилактических прививок и календаре по эпидемиологическим показателям» - Письмо от 10. 12. 2001 г. № 2510/12419 -01 -32 «О внедрении приказа Министерства здравоохранения Российской Федерации от 27. 06. 2001 г. № 229

ПРОТИВОПОКАЗАНИЯ К ПРОВЕДЕНИЮ ПРОТИВОТУБЕРКУЛЕЗНЫХ ПРИВИВОК: К вакцинации 1. Недоношенность 2 -4 степени (при массе тела при рождении менее 2500 г). 2. Острые заболевания и обострение хронических заболеваний(внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения и т. п. ) до исчезновения клинических проявлений заболевания. 3. Иммунодефицитное состояние (первичное). 4. Генерализованная инфекция БЦЖ, выявленная у других детей в семье. 5. ВИЧ - инфекция у матери. К ревакцинации 1. Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний, в том числе аллергических. Прививку проводят через 1 мес. после выздоровления или наступления ремиссии. 2. Иммунодефицитные состояния, злокачественные новообразования любой локализации. При назначении иммунодепрессантов и лучевой терапии прививку проводят не ранее, чем через 6 мес. после окончания лечения. 3. Туберкулез, диагноз инфицирования МБТ в анамнезе. 4. Положительная и сомнительная реакция Манту с 2 ТЕ ППД-Л. 5. Осложненные реакции на предыдущее введение вакцины БЦЖ ( келоидный

Вакцина БЦЖ-М предназначена для вакцинации: 1) в родильном доме – недоношенных новорожденных с массой тела 2000 г и более; 2) в детской поликлинике – детей, не получивших прививку в роддоме по медицинским противопоказаниям.

Проблемы вакцинопрофилактики туберкулеза: Ü Вакцинопрофилактика детей, рожденных от ВИЧ-инфицированных матерей Ü Осложнения после введения вакцины у детей раннего возраста Ü Увеличение частоты осложнений с поражением костной системы

Приказ Министра Обороны РФ № 240 и Министра здравоохранения РФ № 168 от 23. 05. 2001 г. «Об организации медицинского обеспечения подготовки граждан РФ к военной службе» - подростки обследуются флюорографически с 14 - 15 летнего возраста ежегодно

Правительства Российской Федерации Постановление 25 декабря 2001 года № 892 «О реализации Федерального закона «О предупреждении распространения туберкулёза в Российской Федерации»

1. 2. В групповом порядке по эпидемическим показаниям (независимо от наличия или отсутствия признаков заболевания туберкулезом) профилактические медицинские осмотры в целях выявления туберкулеза проводить 1 раз в год следующим группам населения: а) больным хроническими неспецифическими заболеваниями органов дыхания, желудочно-кишечного тракта, мочеполовой системы, сахарным диабетом; лицам, получающим кортикостероидную, лучевую и цитостатическую терапию. б) лицам, принадлежащим к социальным группам высоко риска заболевания туберкулезом: без определенного места жительства, мигрантам, беженцам, вынужденным переселенцам, проживающим в стационарных учреждениях социального обслуживания в учреждениях для лиц без определенного места жительства и занятий. в) работникам учреждений социального обслуживания детей и подростков, лечебно-профилактических, санаторно-курортных, образовательных, оздоровительных и спортивных учреждений для

1. 3. В групповом порядке по эпидемическим показаниям (независимо от наличия или отсутствия признаков заболевания туберкулезом) профилактические медицинские осмотры в целях выявления туберкулеза проводить 2 раза в год следующим группам населения: а) военнослужащим, проходящим военную службу по призыву; б) работникам родильных домов (отделений); в) лицам, находящимся в тесном бытовом или профессиональном контакте с источником туберкулезной инфекции; г) лицам, снятым с диспансерного учета в лечебнопрофилактических специализированных противотуберкулезных учреждениях в связи с выздоровлением, в течение первых 3 лет после снятия с учета; д) лицам, перенесшим туберкулез и имеющим остаточные изменения в легких в течение первых 3 лет с момента выявления заболевания; е) ВИЧ-инфицированным; ж) пациентам состоящим на диспансерном учете в наркологических и психиатрических учреждениях; з) лицам, освободившимся из следственных изоляторов и исправительных учреждений - в течение первых 2 лет после освобождения.

1. 4. В индивидуальном (внеочередном) порядке профилактические медицинские осмотры в целях выявления туберкулеза проводить: а) лицам, обратившимся в лечебно-профилактические учреждения за медицинской помощью с подозрением на заболевание туберкулезом; б) лицам, проживающие совместно с беременными женщинами и новорожденными; в) гражданам, призываемым на военную службу, или поступающим на нее по контракту; г) лицам, с впервые установленным диагнозом ВИЧинфекция.
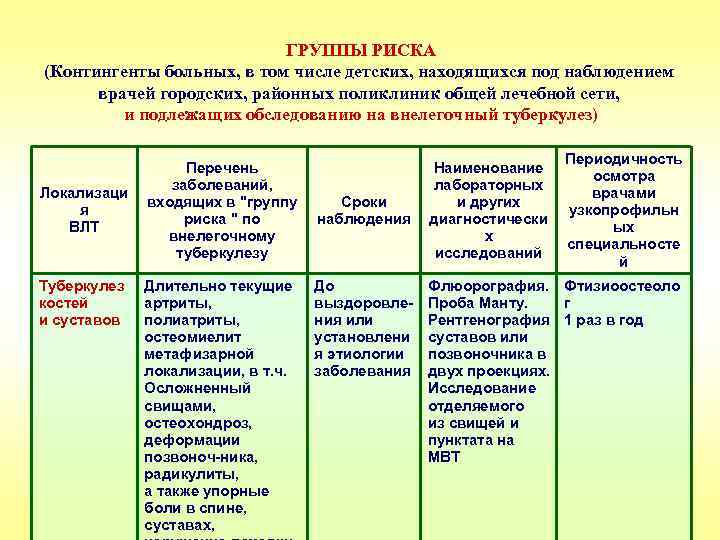
ГРУППЫ РИСКА (Контингенты больных, в том числе детских, находящихся под наблюдением врачей городских, районных поликлиник общей лечебной сети, и подлежащих обследованию на внелегочный туберкулез) Локализаци я ВЛТ Туберкулез костей и суставов Перечень заболеваний, входящих в "группу риска " по внелегочному туберкулезу Длительно текущие артриты, полиатриты, остеомиелит метафизарной локализации, в т. ч. Осложненный свищами, остеохондроз, деформации позвоноч-ника, радикулиты, а также упорные боли в спине, суставах, Сроки наблюдения До выздоровления или установлени я этиологии заболевания Наименование лабораторных и других диагностически х исследований Периодичность осмотра врачами узкопрофильн ых специальносте й Флюорография. Фтизиоостеоло Проба Манту. г Рентгенография 1 раз в год суставов или позвоночника в двух проекциях. Исследование отделяемого из свищей и пунктата на МВТ
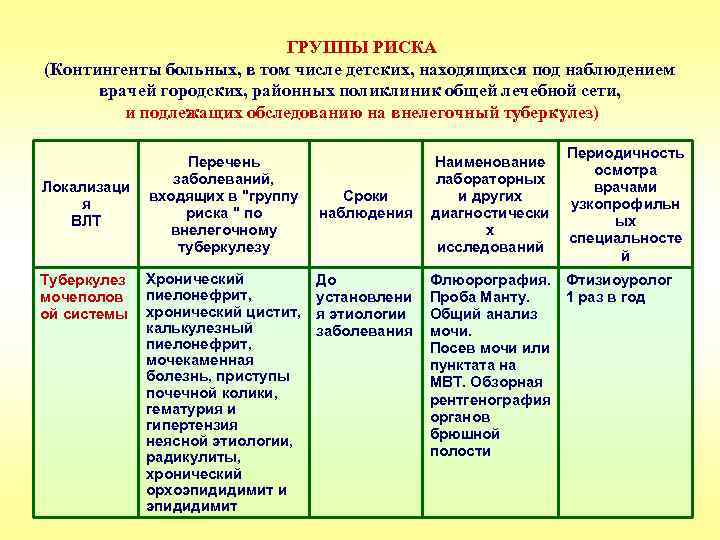
ГРУППЫ РИСКА (Контингенты больных, в том числе детских, находящихся под наблюдением врачей городских, районных поликлиник общей лечебной сети, и подлежащих обследованию на внелегочный туберкулез) Локализаци я ВЛТ Туберкулез мочеполов ой системы Перечень заболеваний, входящих в "группу риска " по внелегочному туберкулезу Хронический пиелонефрит, хронический цистит, калькулезный пиелонефрит, мочекаменная болезнь, приступы почечной колики, гематурия и гипертензия неясной этиологии, радикулиты, хронический орхоэпидидимит и эпидидимит Сроки наблюдения До установлени я этиологии заболевания Наименование лабораторных и других диагностически х исследований Периодичность осмотра врачами узкопрофильн ых специальносте й Флюорография. Фтизиоуролог Проба Манту. 1 раз в год Общий анализ мочи. Посев мочи или пунктата на МВТ. Обзорная рентгенография органов брюшной полости

ГРУППЫ РИСКА (Контингенты больных, в том числе детских, находящихся под наблюдением врачей городских, районных поликлиник общей лечебной сети, и подлежащих обследованию на внелегочный туберкулез) Локализаци я ВЛТ Туберкулез глаз Перечень заболеваний, входящих в "группу риска " по внелегочному туберкулезу Хронические рецидивирующие воспалительные заболевания оболочки глаза: ириты, иридоциклиты, хориоидиты; заболевания хориоидеи с вовлечением других оболочек: кератоувеиты, склероувеиты, хориоретиниты и др. Сроки наблюдения До установлени я этиологии заболевания Наименование лабораторных и других диагностически х исследований Периодичность осмотра врачами узкопрофильн ых специальносте й Флюорография. Фтизиоофталь Исследование молог 1 раз в крови на год реакцию Вассермана. Дополнительн ые обследования по назначению районного окулиста и фтизиоофталь молога
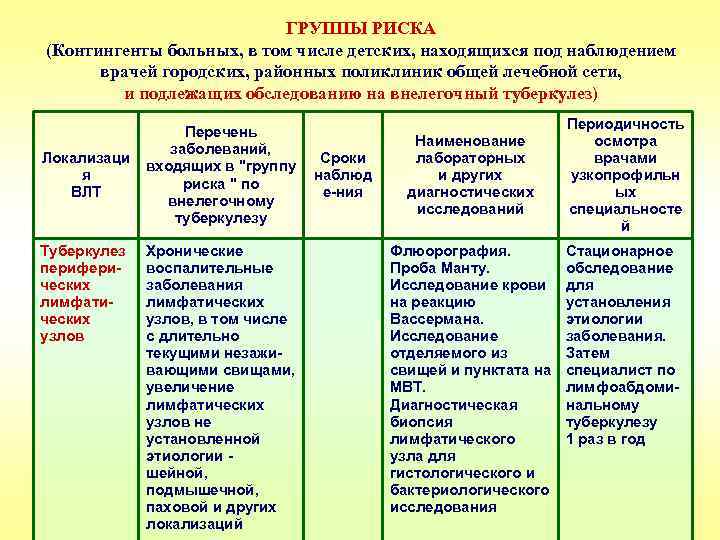
ГРУППЫ РИСКА (Контингенты больных, в том числе детских, находящихся под наблюдением врачей городских, районных поликлиник общей лечебной сети, и подлежащих обследованию на внелегочный туберкулез) Локализаци я ВЛТ Туберкулез периферических лимфатических узлов Перечень заболеваний, входящих в "группу риска " по внелегочному туберкулезу Хронические воспалительные заболевания лимфатических узлов, в том числе с длительно текущими незаживающими свищами, увеличение лимфатических узлов не установленной этиологии шейной, подмышечной, паховой и других локализаций Сроки наблюд е-ния Наименование лабораторных и других диагностических исследований Флюорография. Проба Манту. Исследование крови на реакцию Вассермана. Исследование отделяемого из свищей и пунктата на МВТ. Диагностическая биопсия лимфатического узла для гистологического и бактериологического исследования Периодичность осмотра врачами узкопрофильн ых специальносте й Стационарное обследование для установления этиологии заболевания. Затем специалист по лимфоабдоминальному туберкулезу 1 раз в год

Клиника туберкулезного менингита ПРОДРОМАЛЬНЫЙ ПЕРИОД (1 -4 недель) I. ПЕРИОД РАЗДРАЖЕНИЯ МОЗГОВЫХ ОБОЛОЧЕК ( 7 -10 ДНЕЙ ) II. ПЕРИОД (8 - 14 ДЕНЬ) Недомогание, утомляемость, непостоянная головная боль и субфебрилитет, ухудшение аппетита, настроения, раздражительность, уменьшение интереса к окружающему Температура повышается до 38 -38, 5°, светобоязнь, гиперестезия кожи, вялость, сонливость, угнетение сознания, отказ от еды и питья, постоянная головная боль, фонтановидная рвота, задержка стула, брадикардия, стойкий красный дермографизм, пятна Труссо; нерезко выраженные менингиальные симптомы: ригидность затылочных мышц, симптомы Кернига и Брудзинского; патологические рефлексы: с-мы Бабинского, Гордона и пр. , повышены сухожильные рефлексы. Температура 39° и более, быстрая потеря массы, усиление всех симптомов; парезы III, VII, VIII пары ЧМН; глазное дно – застойные соски или неврит зрительных нервов, туб. бугорки, снижение остроты зрения. III период. 15 - 24 день Сознание отсутствует, менингиальные симптомы резко выражены, вынужденная поза, поражение IX, X, XII пары ЧМН, параличи конечностей, гиперкинезы, судороги, автоматические движения, расстройства чувствительности, кахексия, смерть через 3 -4 -5 недель – паралич дыхательного и сосудодвигательного центров.
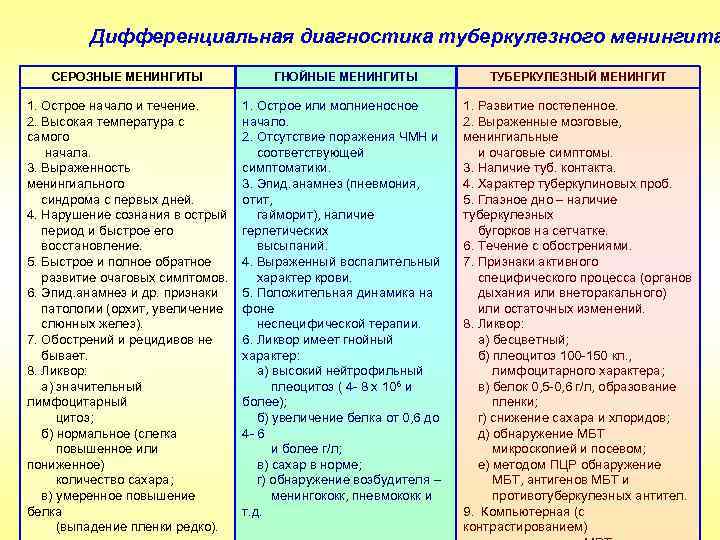
Дифференциальная диагностика туберкулезного менингита СЕРОЗНЫЕ МЕНИНГИТЫ ГНОЙНЫЕ МЕНИНГИТЫ ТУБЕРКУЛЕЗНЫЙ МЕНИНГИТ 1. Острое начало и течение. 2. Высокая температура с самого начала. 3. Выраженность менингиального синдрома с первых дней. 4. Нарушение сознания в острый период и быстрое его восстановление. 5. Быстрое и полное обратное развитие очаговых симптомов. 6. Эпид. анамнез и др. признаки патологии (орхит, увеличение слюнных желез). 7. Обострений и рецидивов не бывает. 8. Ликвор: а) значительный лимфоцитарный цитоз; б) нормальное (слегка повышенное или пониженное) количество сахара; в) умеренное повышение белка (выпадение пленки редко). 1. Острое или молниеносное начало. 2. Отсутствие поражения ЧМН и соответствующей симптоматики. 3. Эпид. анамнез (пневмония, отит, гайморит), наличие герпетических высыпаний. 4. Выраженный воспалительный характер крови. 5. Положительная динамика на фоне неспецифической терапии. 6. Ликвор имеет гнойный характер: а) высокий нейтрофильный плеоцитоз ( 4 - 8 х 10 6 и более); б) увеличение белка от 0, 6 до 4 - 6 и более г/л; в) сахар в норме; г) обнаружение возбудителя – менингококк, пневмококк и т. д. 1. Развитие постепенное. 2. Выраженные мозговые, менингиальные и очаговые симптомы. 3. Наличие туб. контакта. 4. Характер туберкулиновых проб. 5. Глазное дно – наличие туберкулезных бугорков на сетчатке. 6. Течение с обострениями. 7. Признаки активного специфического процесса (органов дыхания или внеторакального) или остаточных изменений. 8. Ликвор: а) бесцветный; б) плеоцитоз 100 -150 кл. , лимфоцитарного характера; в) белок 0, 5 -0, 6 г/л, образование пленки; г) снижение сахара и хлоридов; д) обнаружение МБТ микроскопией и посевом; е) методом ПЦР обнаружение МБТ, антигенов МБТ и противотуберкулезных антител. 9. Компьютерная (с контрастированием)

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Туберкулез

Диагностика туберкулеза

Туберкулез

Туберкулез

Туберкулез

Лечение туберкулеза у детей

Лечение туберкулеза у детей

Лечение туберкулеза у детей

Лечение туберкулеза у детей

Лечение туберкулеза у детей

Лечение туберкулеза у детей

Профилактика туберкулеза у детей

Профилактика туберкулеза у детей

Профилактика туберкулеза у детей

Дети с виражом нуждаются в специфической терапии одним противотуберкулезным препаратом (тубазид, фтивазид) в течение 3 -х мес. В течение года ребенок наблюдается фтизиатром по 4 -ой группе диспансерного учета. Если по истечении 1 -го года при повторном клинико-лабораторном обследовании ребенка не выявляются локальные проявления туберкулеза, функциональные нарушения, скрытые признаки активности туберкулезной инфекции и если проба Манту нормализуется, то он может быть снят с диспансерного учета.

Ранняя туберкулезная интоксикация. Под этим понятием понимают одно из проявлений периода первичной туберкулезной инфекции, характеризующееся симптомокомплексом функциональных нарушений и объективными признаками интоксикации, выявляющихся в периоде виража туберкулезных реакций.

Ранняя туберкулезная интоксикация. Клиника: повышение температуры (постоянный субфебрилитет), ухудшение аппетита, изменение поведения ребенка, у школьников снижение успеваемости. Параспецифические изменения: кератоконьюктивит, блефарит, узловая эритема и т. д. , увеличение более 5 -6 групп периферических лимфоузлов. Увеличение ЧСС, приглушенности тонов. В легких -непостоянного характера сухие хрипы. В моче - умеренная нестойкая протеинурия. В гемограмме лейкоцитоз, гипохромная анемия, эозинофилия, повышение СОЭ (15 -25 мм/ч).

Если выше перечисленные симптомы наблюдаются у ребенка более 1 года, говорят о хронической туберкулезной интоксикации. Морфологической основой туберкулезной интоксикации является микроспецифический процесс в лимфоструктурах организма. Первичный туберкулезный комплекс. У детей в 96% обнаруживается в легких (верхняя доля правого легкого). Симптомы те же + физикальные данные со стороны легких: локальное укорочение при перкуссии.

Принципы лечения • Неспецифическое: адекватное питание, воздушные ванны. • Специфическое: ранняя туберкулезная интоксикация - 2 противотуберкулезных препарата в течение 6 -ти мес. (этамбутол +фтивазид или тубазид+этамбутол). • Хроническая туберкулезная интоксикация - 2 препарата в течение 8 -12 месяцев. • Первичный туберкулезный комплекс - 3 препарата первые 3 месяца, далее 2 препарата последующие 7 -10 мес. Критерии эффективности: • клиническое, • иммунологическое, • Рентгенологическое выздоровление при условии нормальных показателей в течение не менее 3 лет.
Л-2 ОРВИ,ЧБД,Туб-Эв.ppt