л12_Орто-, парамиксо-, коронавирусы.ppt
- Количество слайдов: 144

Ортомиксовирусы Парамиксовирусы Коронавирусы Шабан Ж. Г.

Острые респираторные вирусные инфекции (ОРВИ) • группа заболеваний, занимает 1 место по удельному весу в структуре инфекционной патологии человека • > 200 вирусов могут быть причиной ОРВИ • значительный разрыв между возможностями диагностики ОРВИ, предоставляемыми современными методами вирусологии и молекулярной биологии, и уровнем реализации этих возможностей в практических лабораториях • проблема этиотропной терапии ОРВИ, так как ограничен арсенал лекарственных средств, активных против респираторных вирусов

Основные возбудители ОРВИ 1. Семейство Ортомиксовирусы - вирусы гриппа: 2 серотипа вируса гриппа А (Н 1 N 1 и Н 3 N 2) и вирус гриппа В; дрейф АГ - каждые 2 -3 года измененный вариант в. гриппа А/В, шифт АГ - каждые 15 -20 лет новый вариант в. гриппа А 2. Семейство Парамиксовирусы - 4 серотипа в. парагриппа, 2 серотипа РСВ 2. Семейство Коронавирусы - 4 серотипа, 10% ОРВИ 3. Семейство Пикорнавирусы - 4 рода. Представители родов Риновирусы и Энтеровирусы включают возбудителей ОРВИ: род риновирусов - 113 серотипов, 40% ОРВИ род энтеровирусов - в. Коксаки и ЕСНО 5. Семейство Реовирусы - 3 серотипа ортореовирусов 6. Семейство Аденовирусы - 47 серотипов , 15% ОРВИ

Ортомиксовирусы

Семейство Orthomyxoviridae Роды: 1. Influenzavirus: - вирус гриппа A (1933 г. , Смит, Эндрюс, Лейдлоу) - вирус гриппа В (1940 г. , Френсис, Меджилл) 2. Influenza: - вирус гриппа С (1947 г. , Тейлор)

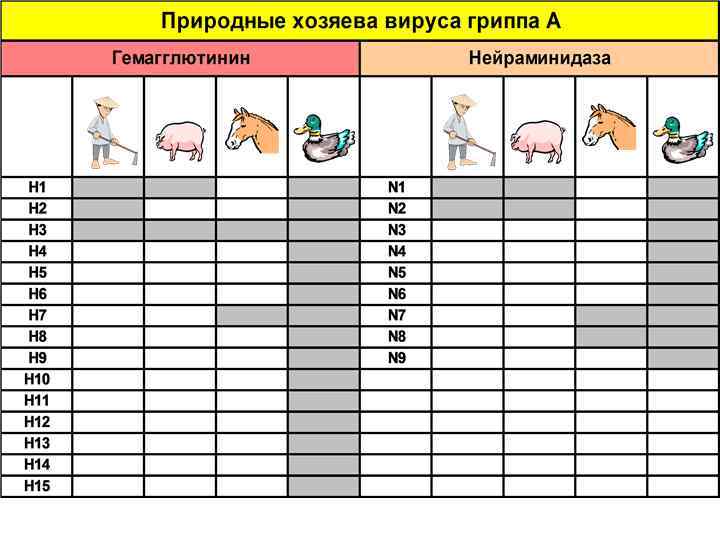
Классификация вирусов гриппа А Царство: VIRA Семейство: Orthomyxoviridae Подсемейство: нет Род: Influenzavirus Вид: вирус гриппа А Подвид: вирусы гриппа А человека Варианты: H 1 N 1, H 2 N 2, H 3 N 2 Cубварианты: H 1 N 1, H 0 N 1, Hsw 1 N 1

Номенклатура вирусов гриппа Название штамма включает: • • • тип вируса место первичного выделения цифровое обозначение штамма год выделения субтип НА и NA Пример:

Штаммы вируса гриппа А (H 3 N 2) • • • A/Port Chalmer/73 A/Victoria/3/75 A/Texas/1/77 A/Bangkok/79 A/Philippines/2/82
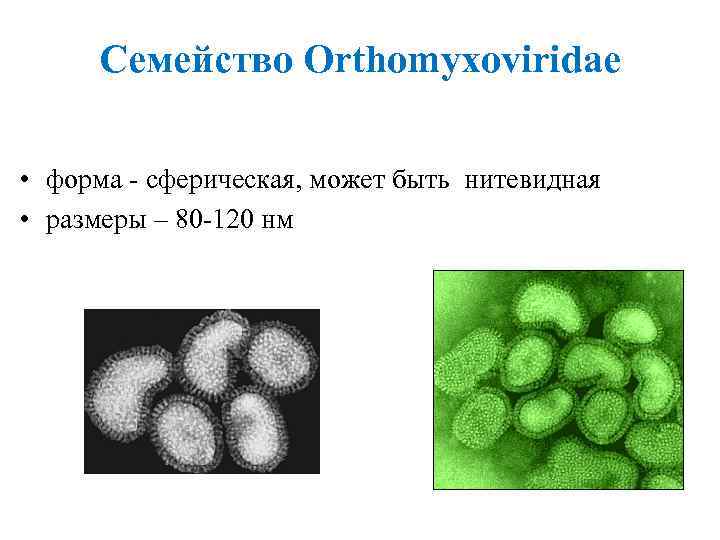
Семейство Orthomyxoviridae • форма - сферическая, может быть нитевидная • размеры – 80 -120 нм

Геном вируса гриппа представлен однонитчатой -РНК, фрагментированной, содержащей 8 генов, кодирующих 10 белков
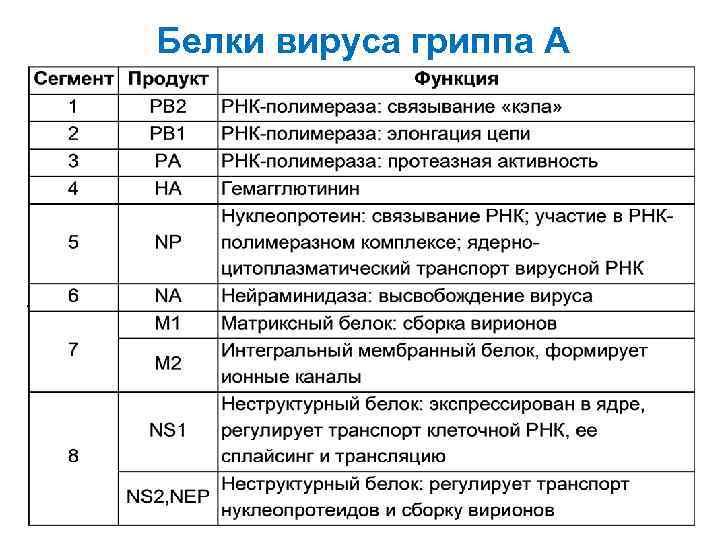
Белки вируса гриппа А .
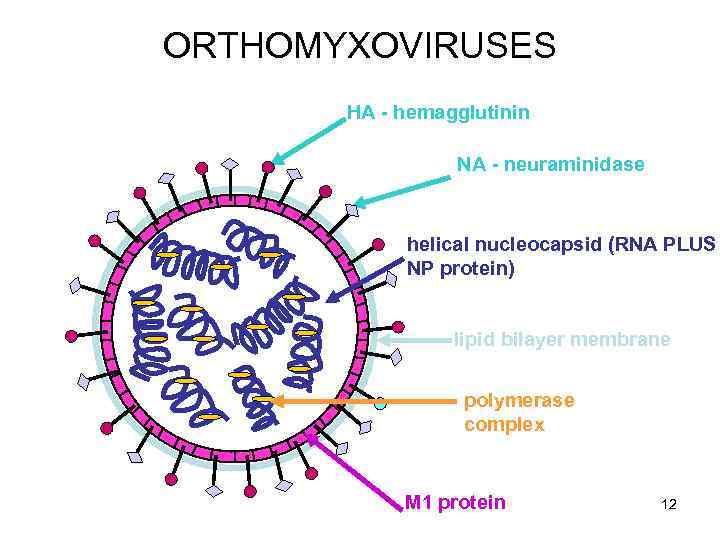
ORTHOMYXOVIRUSES HA - hemagglutinin NA - neuraminidase helical nucleocapsid (RNA PLUS NP protein) lipid bilayer membrane polymerase complex M 1 protein 12
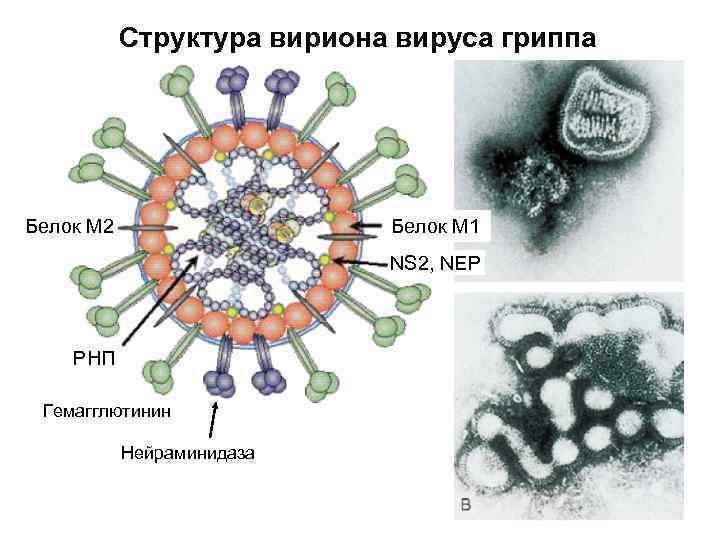
Структура вириона вируса гриппа Белок М 2 Белок М 1 NS 2, NEP РНП Гемагглютинин Нейраминидаза
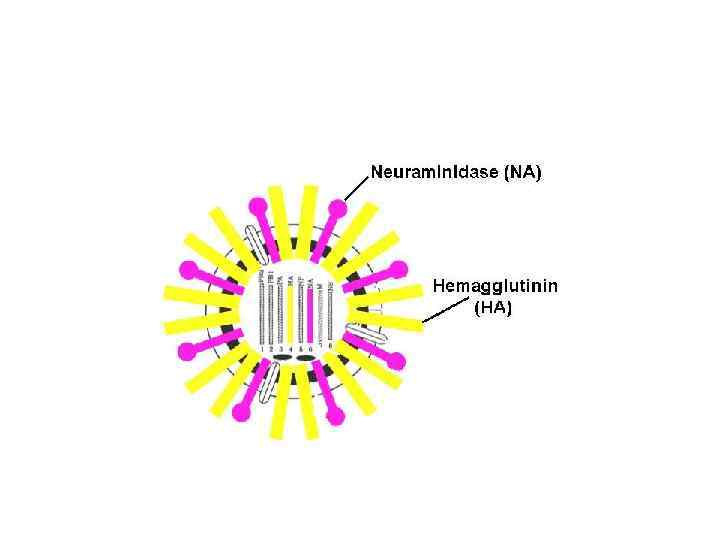

Антигенный дрейф • Термин обозначает незначительные изменения в структуре агглютинина и нейраминидазы вируса гриппа А. • Дрейф вызывается мутациями в сегментах РНК, кодирующих гемагглютинин и/или нейраминидазу (замена отдельных аминокислот). • Дрейф не приводит к смене серотипа.

Антигенный шифт • Термин обозначает значительные изменения в гемагглютинине и/или нейраминидазе • Шифт обусловлен рекомбинацией сегментов генов нескольких вирусов гриппа А. • Штаммы, образующиеся в результате шифта могут вызвать пандемии, поскольку все население восприимчиво к вирусу

Механизмы шифта • Появление реассортантов вирусов человека и птиц/животных, состоящих из генов вирусов человека с новым НА (± NA) (1957, 1968) • Прямое заражение людей вирусами птиц (H 5 N 1 -1997, 2003, 2004; H 7 N 7 -2003; H 1 N 1 -1918) • Пробуждение забытых человеческих вирусов (сохранившихся гделибо) (1977 -H 1 N 1)

Характеристика вирусов гриппа Вирус гриппа Заболевание у людей Заболевание у животных Пандемии у людей Эпидемии у людей Вариабельность Геном, сегменты Амантадин Занамивир Гликопротеины A B C ++++ + шифт, дрейф 8 + + 2 ++ + дрейф 8 + 2 + дрейф 7 (1)
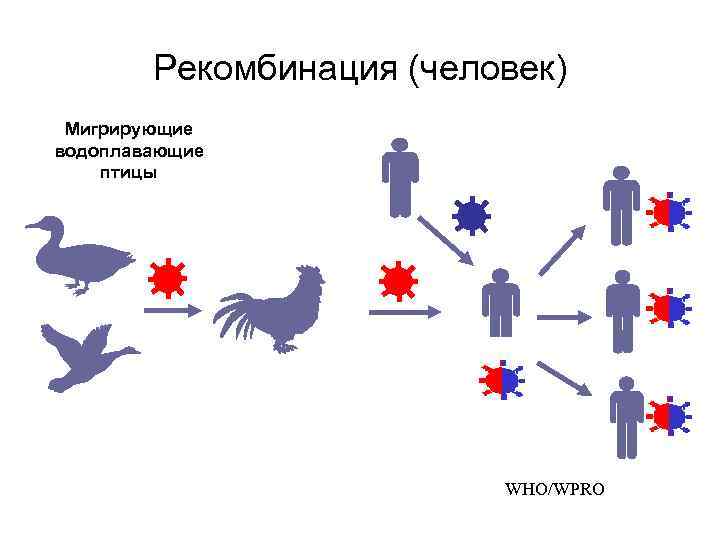
Рекомбинация (человек) Мигрирующие водоплавающие птицы WHO/WPRO
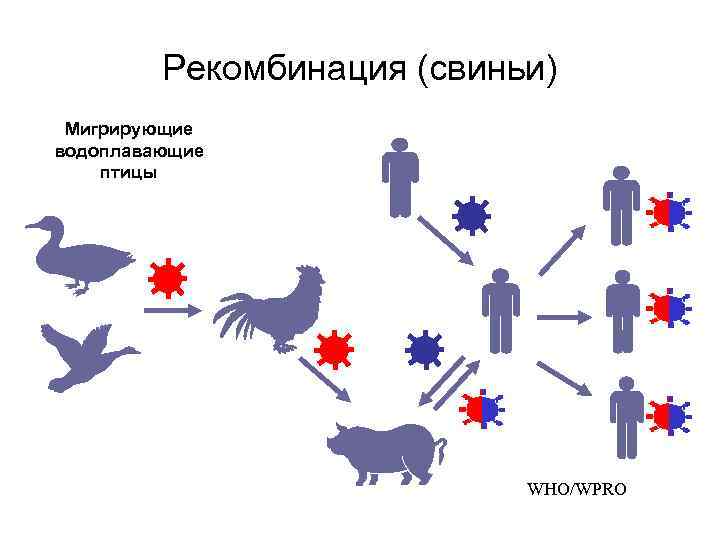
Рекомбинация (свиньи) Мигрирующие водоплавающие птицы WHO/WPRO
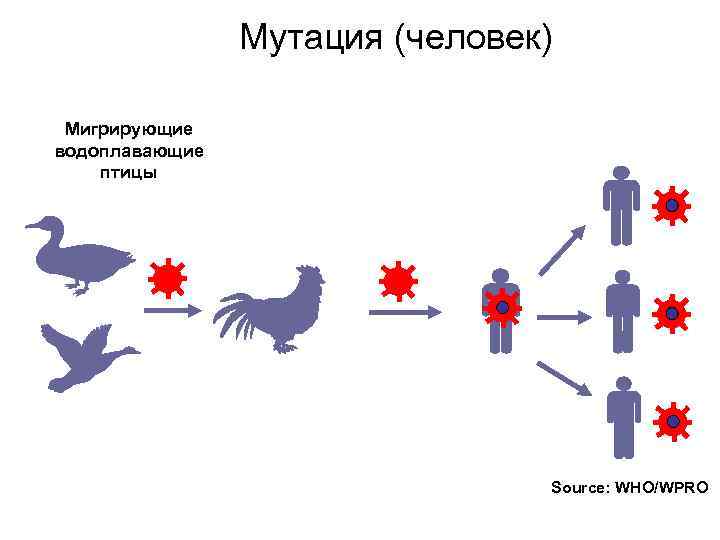
Мутация (человек) Мигрирующие водоплавающие птицы Source: WHO/WPRO
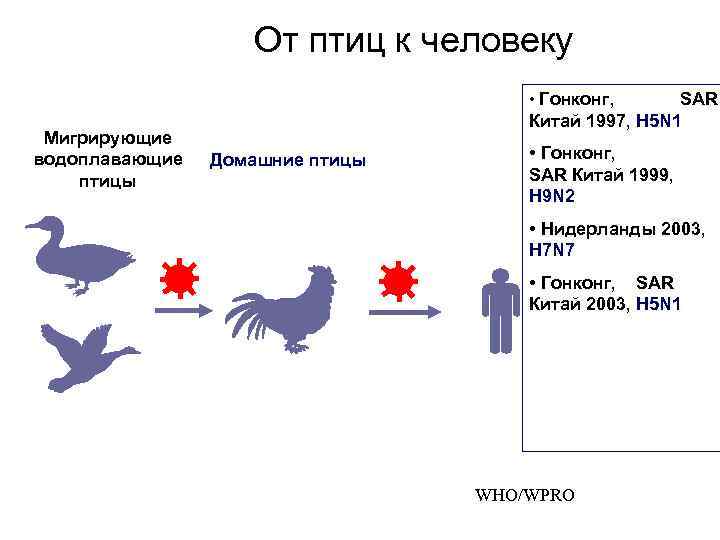
От птиц к человеку • Гонконг, Мигрирующие водоплавающие птицы SAR Китай 1997, H 5 N 1 Домашние птицы • Гонконг, SAR Китай 1999, H 9 N 2 • Нидерланды 2003, H 7 N 7 • Гонконг, SAR Китай 2003, H 5 N 1 WHO/WPRO

История гриппа • 412 до н. э. – первое упоминание (Гиппократ) • 1580 – первая описанная пандемия • 1580 -1900 - 28 пандемий

Пандемии гриппа • 1781, 1803, 1837, 1889, 1918 -1919 (наиболее жестокая - погибло более 20 млн. человек - вирус «испанка» - Н 1 N 1) • 1957 -1967 - пандемия гриппа А (H 2 N 2) • 1968 - до настоящего времени - вирус гриппа А (H 3 N 2) • 1977 - до настоящего времени - вирус гриппа А (H 1 N 1)

Зафиксированные пандемии гриппа 10 событий с потенциалом пандемии!!! 1: эпидемия 2: вероятная пандемия 3: пандемия

Пандемии гриппа в XX веке 1918 -19 “Spanish Flu” 1957 -58 “Asian Flu” 1968 -69 “Hong Kong Flu” “Испанский грипп” “Азиатский грипп” “Гонконгский грипп” A(H 1 N 1) A(H 2 N 2) 1 млн умерших A (H 3 N 2) 20 -40 млн умерших 1 млн умерших
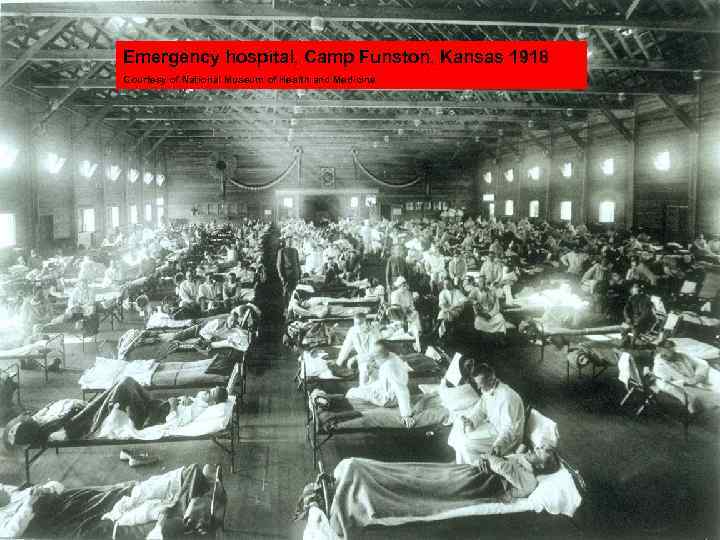
Emergency hospital, Camp Funston, Kansas 1918 Courtesy of National Museum of Health and Medicine
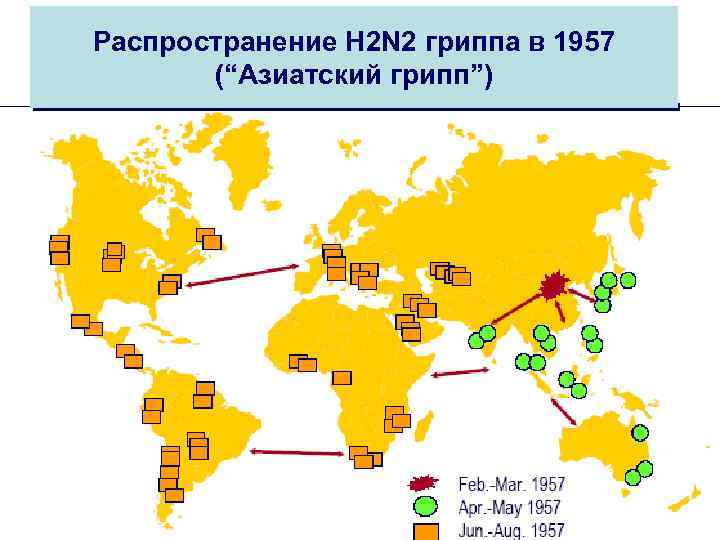
Распространение H 2 N 2 гриппа в 1957 (“Азиатский грипп”)

Вирусы - возбудители пандемий Пандемия Субтип
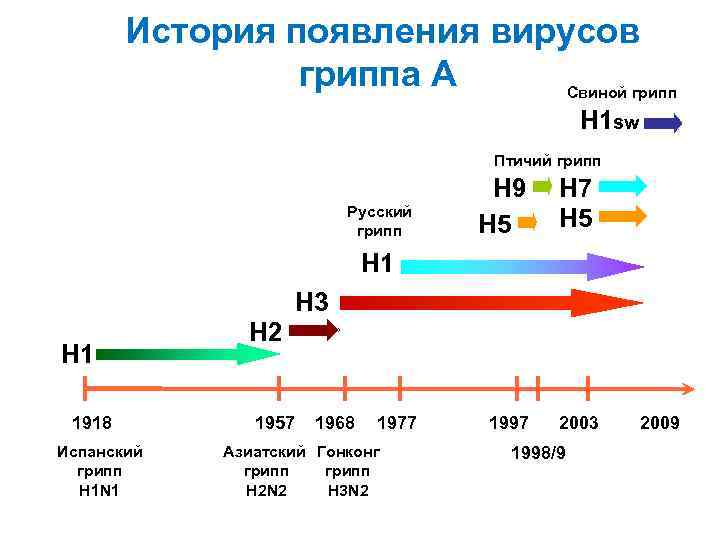
История появления вирусов гриппа А Свиной грипп H 1 sw Птичий грипп Русский грипп H 9 H 5 H 7 H 5 H 1 H 3 H 1 1918 Испанский грипп H 1 N 1 H 2 1957 1968 1977 Азиатский Гонконг грипп H 2 N 2 H 3 N 2 1997 2003 1998/9 2009
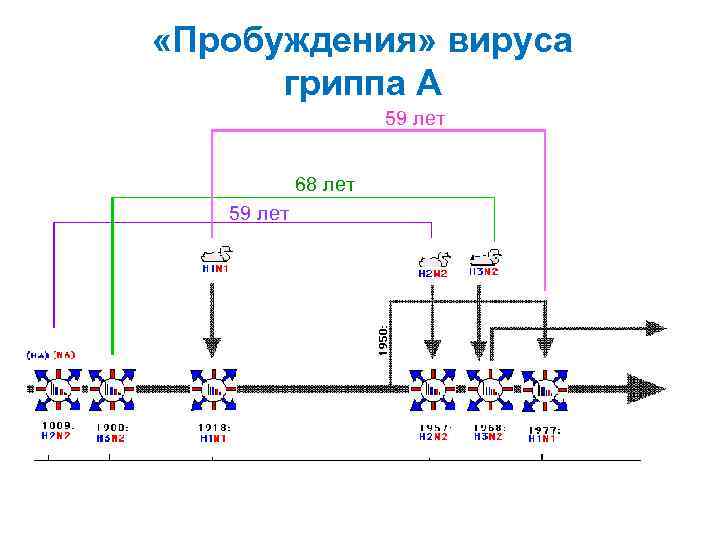
«Пробуждения» вируса гриппа А 59 лет 68 лет 59 лет .

Репродукция вируса гриппа Адгезия • Адгезия осуществляется путем взаимодействия HA с гликопротеинами, содержащими N-ацетил нейраминовую кислоту. • Существует видовая рестрикция. • Нейраминидаза может освобождать вирус при непродуктивном взаимодействии (эритроциты, мертвые клетки, слизь).
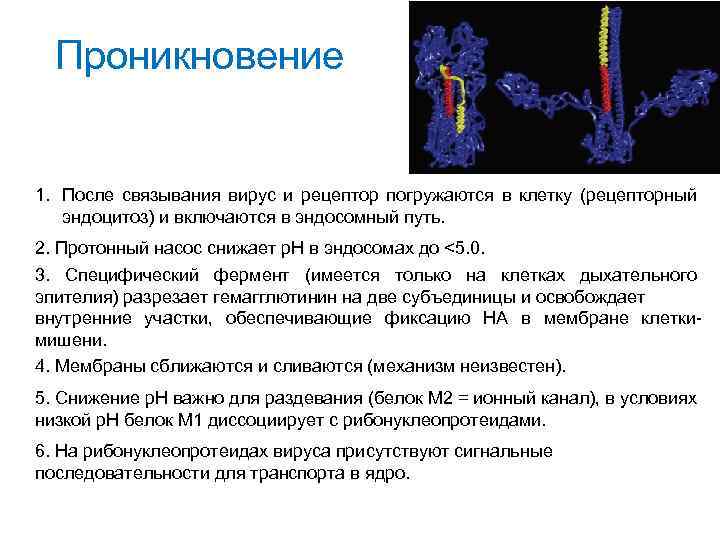
Проникновение 1. После связывания вирус и рецептор погружаются в клетку (рецепторный эндоцитоз) и включаются в эндосомный путь. 2. Протонный насос снижает р. Н в эндосомах до <5. 0. 3. Специфический фермент (имеется только на клетках дыхательного эпителия) разрезает гемагглютинин на две субъединицы и освобождает внутренние участки, обеспечивающие фиксацию НА в мембране клеткимишени. 4. Мембраны сближаются и сливаются (механизм неизвестен). 5. Снижение р. Н важно для раздевания (белок М 2 = ионный канал), в условиях низкой р. Н белок М 1 диссоциирует с рибонуклеопротеидами. 6. На рибонуклеопротеидах вируса присутствуют сигнальные последовательности для транспорта в ядро.

Транспорт в ядро 1. Геномная РНК вируса гриппа всегда находится в цитоплазме в составе нуклеопротеида. 2. Нуклеопротеиды состоят из РНК, NP - главная составляющая РНП (защитная функция + упаковка); белки РА, РВ 1 и РВ 2 образуют полимеразный комплекс, соединяются с 3`и 5`концами РНК и формируют “ручку” нуклеопротеида. 3. РНП вируса гриппа образуют комплекс с кариоферином альфа и бета и транспортируются в ядро.

Транскрипция генома 1. 5` конец геномной - РНК связывается с РВ 1 2. Клеточная м. РНК связывается с PB 2 3. 3` конец геномной -РНК связывается с РВ 1 4. Клеточная м. РНК обрезается (кэппированная часть остается связанной с РВ 2). 5. Элонгация вирусной +м. РНК (завершается РВ 1+РА). 6. Полиаденилирование.

Репликация генома 1. При репликации генома образуется полноразмерная +с. РНК, которая служит матрицей для синтеза новых геномных -РНК. 2. Инициация синтеза происходит без участия клеточной м. РНК и без полиаденилирования (участок поли-U считывается до конца). 3. Важную роль в образовании с. РНК играет NP. NP синтезируется в цитоплазме и, вместе с NEP, NS 1, М 1 и белками полимеразного комплекса поступает в ядро. 4. NP является регулятором транскрипции / репликации вирусного генома. 5. Вновь образующаяся РНК немедленно образует нуклеопротеид.
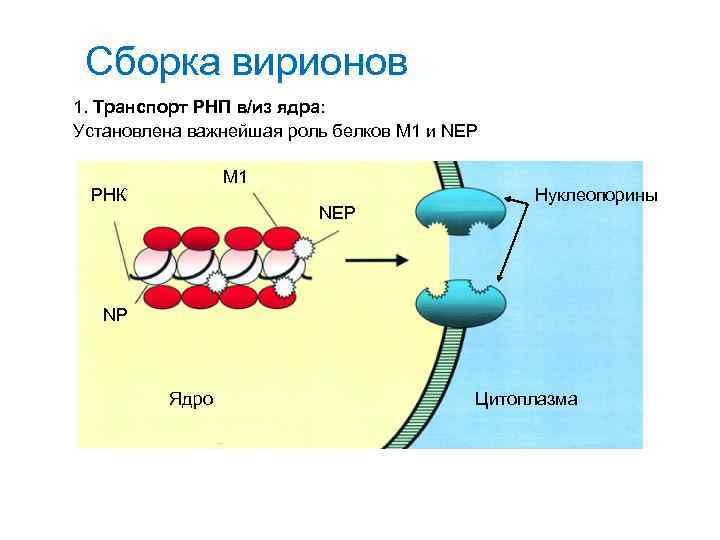
Сборка вирионов 1. Транспорт РНП в/из ядра: Установлена важнейшая роль белков М 1 и NEP М 1 РНК NEP Нуклеопорины NP Ядро Цитоплазма
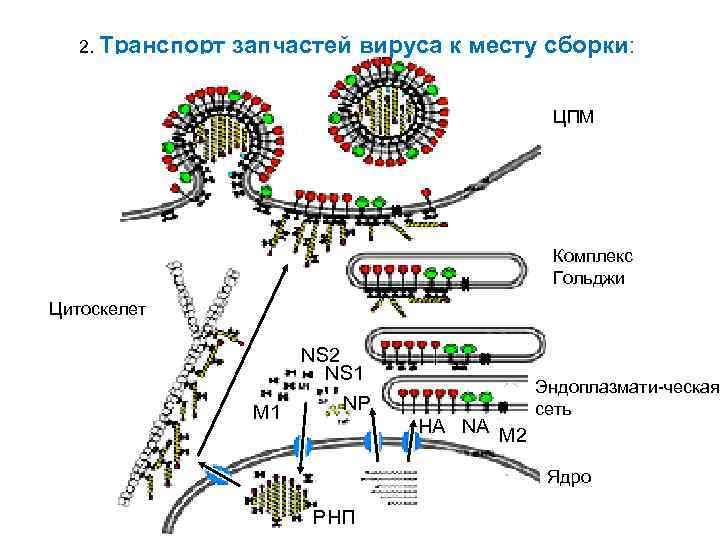
2. Транспорт запчастей вируса к месту сборки: ЦПМ Комплекс Гольджи Цитоскелет М 1 NS 2 NS 1 NP НА NA М 2 Эндоплазмати-ческая сеть Ядро РНП

3. Сборка и почкование вирионов: • 4 часа после заражения на клеточной мембране появляется М 1 белок и гликопротеины вируса; • РНП вируса транспортируются по цитоскелету либо на секреторных везикулах комплекса Гольджи; • упаковка РНП в вирионы не изучена: • случайная: • 12 РНП/вирион = 10% живых вирусов • 14 РНП/вирион = 20% • закономерная. • Вирионы почкуются из клетки несколько часов. • Важную роль в выходе вируса играет нейраминидаза.

Грипп Острое инфекционное заболевание Поражает органы дыхания Принимающее обычно эпидемическое пандемическое распространение и

Контагиозность Грипп - это высоко заразное заболевание Типичный инкубационный период - 2 дня (колебание 1 -4 дня) Индивидуумы заразны в течение 1 - 4 дней до появления симптомов и около 5 дней после первых симтомов Пик заразности - первые 3 дня заболевания Проходит обычно к 5 -7 дню у взрослых может длиться 10+ дней у детей Около 50% инфицированных людей не проявляют никаких симтомов болезни, но остаются при этом заразными
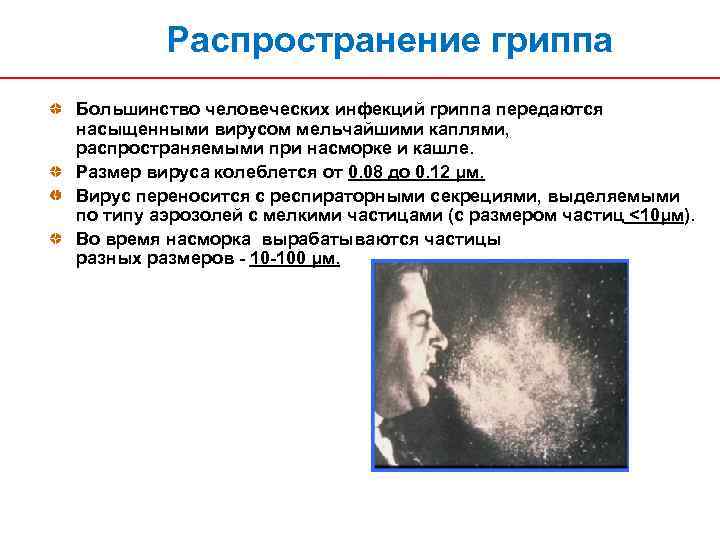
Распространение гриппа Большинство человеческих инфекций гриппа передаются насыщенными вирусом мельчайшими каплями, распространяемыми при насморке и кашле. Размер вируса колеблется от 0. 08 до 0. 12 μм. Вирус переносится с респираторными секрециями, выделяемыми по типу аэрозолей с мелкими частицами (с размером частиц <10μм). Во время насморка вырабатываются частицы разных размеров - 10 -100 μм.

Виды передачи вируса Капельная Передача по воздуху Контактная

Капельная передача Происходит, когда контагиозные капельки, выделяемые инфицированным человеком при кашле и насморке, пролетая короткое расстояние, достигают другого человека его конъюктивы его рта или слизистой оболочки носа

Передача по воздуху Происходит, когда вирус передвигается на частицах пыли или на мелких респираторных каплях, которые могут аэрозолироваться, когда люди сморкаются, кашляют, смеются, выдыхают. - Вирусы могут находиться в воздухе в подвешенном состоянии как невидимый дым. Они могут путешествовать с потоками воздуха на значительные расстояния. Благодаря воздушной передаче для заражения вирусом необязателен контакт с инфицированным человеком.

Контактная передача 2 типа Прямая: контакты от тела к телу - Непрямая: контакты через контаминированные промежуточные объекты: руки или предметы, через которые передается инфекция (дверные ручки, телефоны, полотенца, деньги, одежда, посуда, книги, иглы и т. д. )

Патогенез гриппа 1. Поражение эпителия ВДП и НДП 2. Виремия 3. Поражения эндотелия сосудов 4. Вторичные поражения ДП и внутренних органов 5. Осложнения

Патогенез гриппа Воздействие вируса на клетки • NS 1 отключает синтез клеточных белков; • морфологически клетки округляются, уменьшаются в размере, отслаиваются от субстрата (мелкоклеточная дегенерация) и погибают. В цитоплазме обнаруживаются включения. • инфицированные клетки лизируются ИС. • Вирус попадает в респираторный тракт воздушно-капельным путем. • Аэрозоль, содержащий вирус (до 100000 вирионов/каплю) образуется при разговоре, кашле, чихании. • Размеры капель в биоаэрозоле мелкие = попадание вирионов в ВДП и НДП. • Симптомы гриппа обусловлены локальной гибелью клеток, местным и системным воспалительным ответом на инфекцию

Симптомы гриппа 1. Лихорадка (с ознобом) 2. Головная боль 3. Миалгии, артралгии 4. Кашель (сухой) 5. Слабость 6. Боли в горле 7. Геморрагическая сыпь

Осложнения гриппа Ø Средний отит Ø Первичная вирусная пневмония Ø Вторичная бактериальная пневмония (S. pneumoniae, H. influenzae, S. aureus) Ø Синдром Рея (острая энцефалопатия) • • • печень - жировая дистрофия мозг - отек тошнота, рвота, интоксикация сопор, кома факторы риска: – молодой возраст – вирусные инфекции (грипп, ветряная оспа) – применение аспирина

Грипп и иммунная система 1. Интерфероны (a и b) появляются в значительных количествах при первых симптомах заболевания и ограничивают вирусную инфекцию. 2. ЕК лизируют инфицированные клетки. 3. Специфические Т-к появляются на 3 -5 день заболевания и лизируют инфицированные клетки. 4. Противовирусные АТ на слизистых оболочках появляются на 7 -10 день заболевания. 5. Противовирусные АТ в сыворотке крови появляются на 7 день (макс. на 10 -14 день) и сохраняются длительно.

Диагностика гриппа Ø Клиническая диагностика+эпидемиологическая Ø Экспресс-методы: РИФ, ПЦР Ø Выделение вируса -смыв из носа и носоглотки -заражение куриных эмбрионов и культур клеток Ø Серологический метод

Контроль гриппа • Иммунопрофилактика (вакцины) • Химиопрофилактика и химиотерапия • Общесанитарные мероприятия
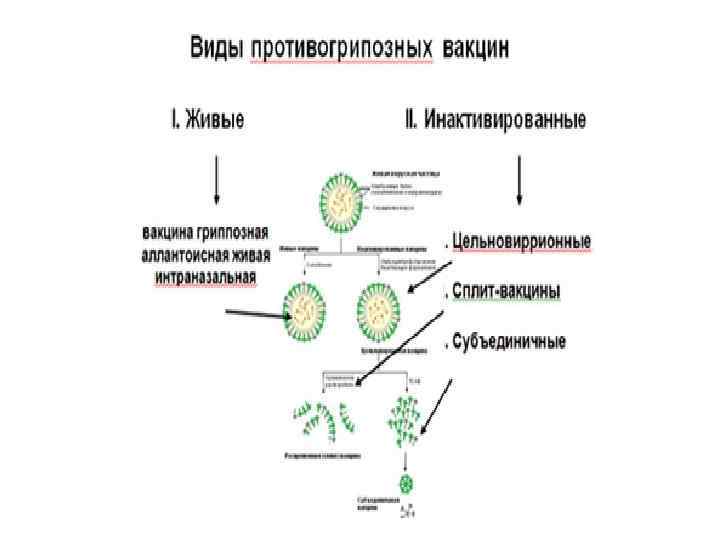
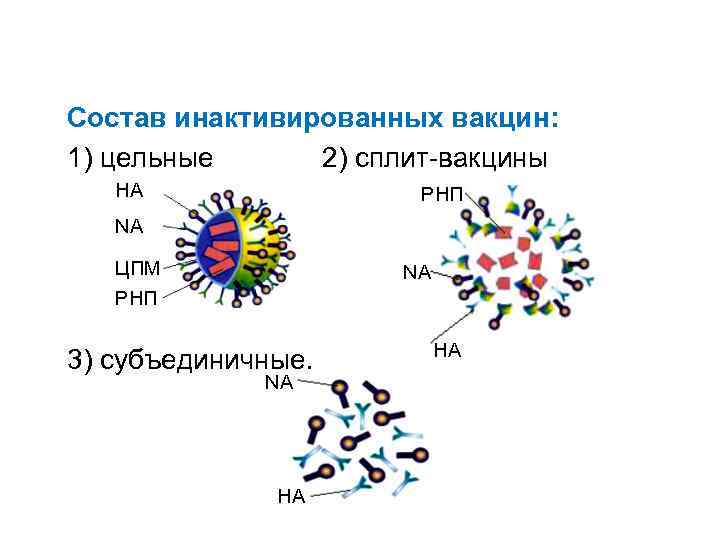
Состав инактивированных вакцин: 1) цельные 2) сплит-вакцины HA РHП NA ЦПМ РHП NA 3) субъединичные. NA HA HA

Показания к вакцинации • • • Лица старше 50 лет Лица с заболеваниями сердечной, дыхательной, мочевыделительной систем, диабетом (в стадии декомпенсации) Больные в стационарных медицинских учреждениях • Беременные, относящиеся к группам повышенного риска • Дети и подростки (от 6 месяцев до 18 лет), получающие длительное лечение аспирином • Лица с иммунодефицитами

16 марта 2012 года ВОЗ опубликовала рекомендации по составу вакцин против гриппа для Северного полушария на сезон 2012 -2013 -A/California/7/2009 (H 1 N 1)- пандемический штамм, такой же как в предыдущий сезон -A/Victoria/361/2011 (H 3 N 2) - новый штамм - B/Wisconsin/1/2010 - новый штамм

Химиопрофилактика гриппа Крайне ограничена, используют: - озетальмивир (тамифлю) – профилактика гриппа А и В у детей > 1 года и взрослых из группах риска инфицирования (в/части, большие коллективы, ослабленные больные). Профилактическое действие продолжается сколько длится приём. >12 лет – по 75 мг (1 капсуле) 1 раз/сут: - во время сезонной эпидемии – в течение 6 нед - после контакта с инфицированным – не < 10 дней; начинать не позже 2 дней после контакта < 40 кг – рекомендованную дозу (суспензия) - амантадин (ремантадин) - профилактика гриппа А - интерфероногены (индукторы INF)
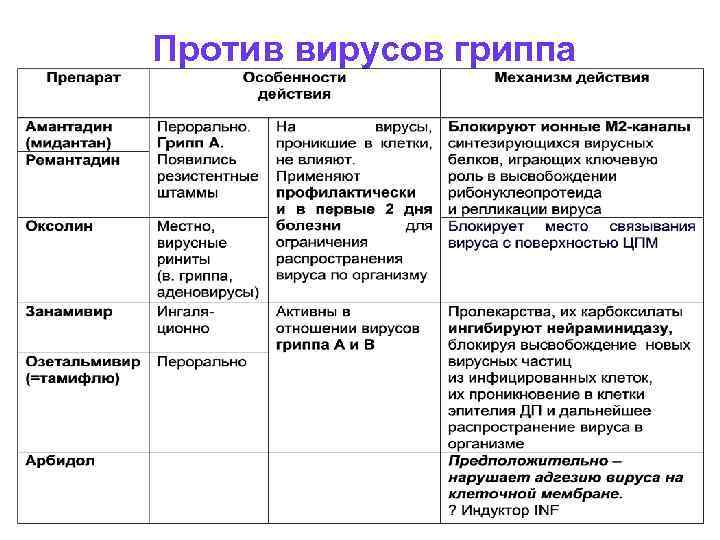
Против вирусов гриппа

Химиопрепараты • Ремантадин, амантадин в 2005 -9 году H 3 N 2 вирус оказался устойчивым к адамантанам в 92% случаев • Ингибиторы нейраминидазы: Занамивир (ZANAMIVIR) = РЕЛЕНЗА, Озелтамивир (OSELTAMIVIR) = ТАМИФЛЮ • Вирулицидные средства: оксолин

Лечение гриппа • Этиотропная терапия: • Ремантадин, амантадин • Ингибиторы нейраминидазы: • Занамивир (ZANAMIVIR), Озелтамивир (OSELTAMIVIR) • Донорский нормальный или противогриппозный иммуноглобулин • Рибавирин • Интерферон

Лечение гриппа • Патогенетическая терапия: • Противовоспалительные средства (аспирин!!!!!) • Ангиопротекторы • Дезинтоксикация • Профилактика осложнений • Симптоматическая терапия • Психологическая

Ущерб от гриппа Сезонный грипп В мире: 250, 000 - 500, 000 смертей ежегодно Пандемия гриппа Постоянно существующая угроза Потенциальная угроза следующей пандемии: (по оценкам CDC) 2 – 7, 4 миллиона смертей по всему миру

Птичий грипп H 5 N 1 вспышки с 2003
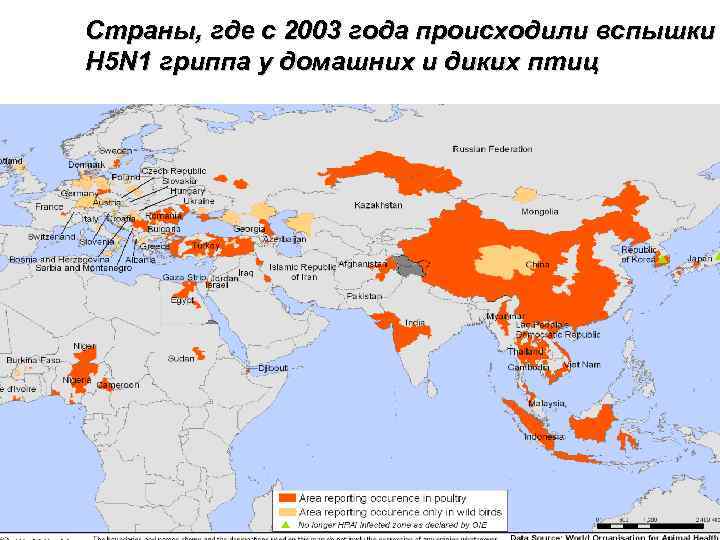
Страны, где с 2003 года происходили вспышки H 5 N 1 гриппа у домашних и диких птиц
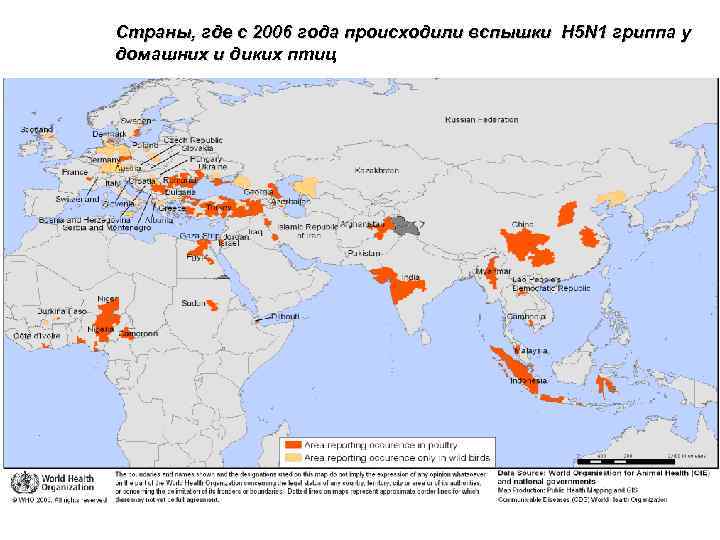
Страны, где с 2006 года происходили вспышки H 5 N 1 гриппа у домашних и диких птиц

Птичий грипп Ø Открыт в Италии более 100 лет назад Ø Поражает большинство видов птиц Ø Вспышки регистрируются по всему миру Ø Вирусы сильно варьируют по вирулентности
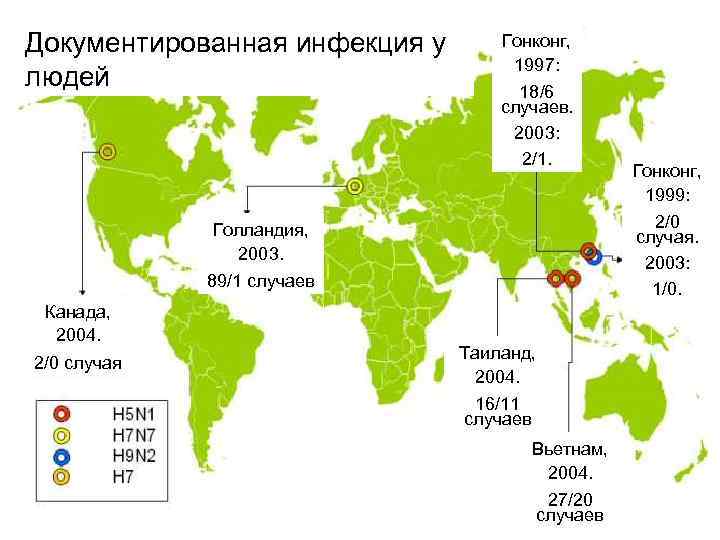
Документированная инфекция у людей Гонконг, 1997: 18/6 случаев. 2003: 2/1. 2/0 случая. 2003: 1/0. Голландия, 2003. 89/1 случаев Канада, 2004. 2/0 случая Гонконг, 1999: Таиланд, 2004. 16/11 случаев Вьетнам, 2004. 27/20 случаев
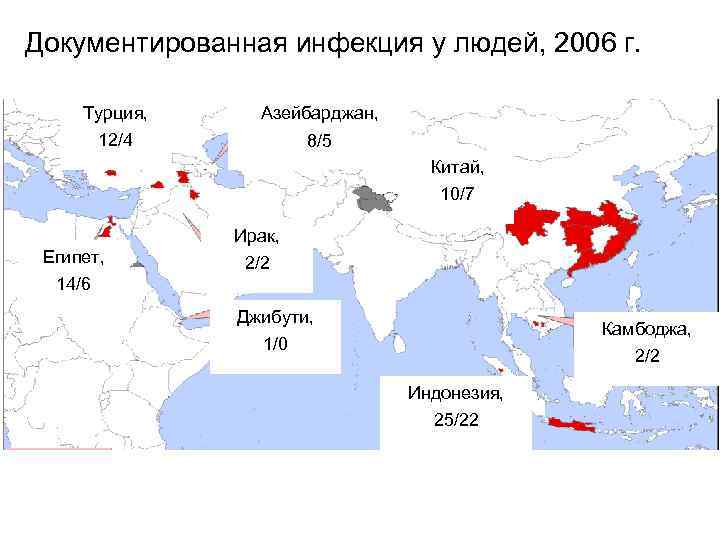
Документированная инфекция у людей, 2006 г. Турция, Азейбарджан, 12/4 8/5 Китай, 10/7 Ирак, Египет, 2/2 14/6 Джибути, Камбоджа, 1/0 2/2 Индонезия, 25/22
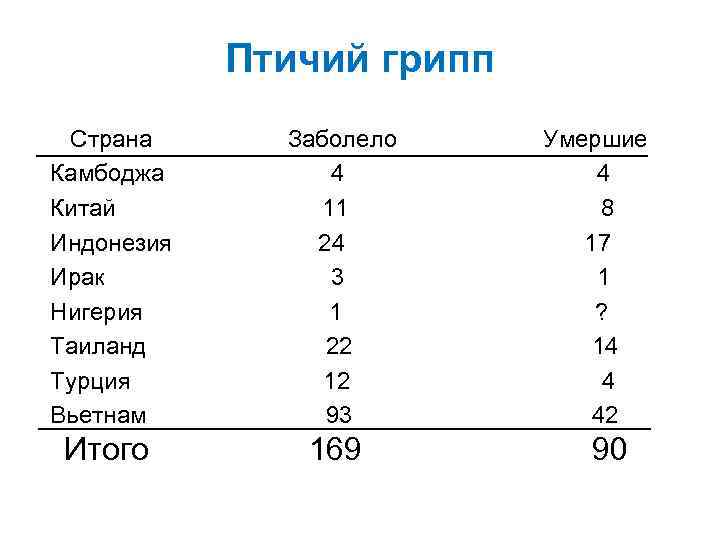
Птичий грипп Страна Камбоджа Китай Индонезия Ирак Нигерия Таиланд Турция Вьетнам Заболело 4 11 24 3 1 22 12 93 Итого 169 Умершие 4 8 17 1 ? 14 4 42 90
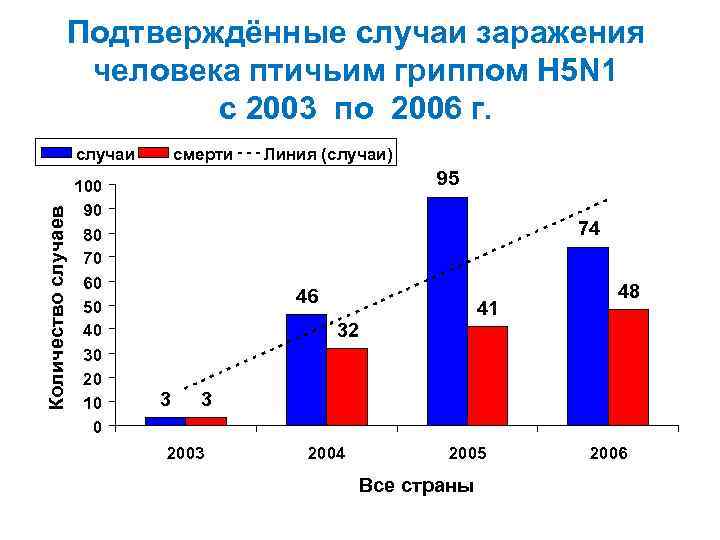
Подтверждённые случаи заражения человека птичьим гриппом H 5 N 1 с 2003 по 2006 г. Количество случаев случаи 100 90 80 70 60 50 40 30 20 10 0 смерти Линия (случаи) 95 74 46 41 32 3 48 3 2004 2005 Все страны 2006
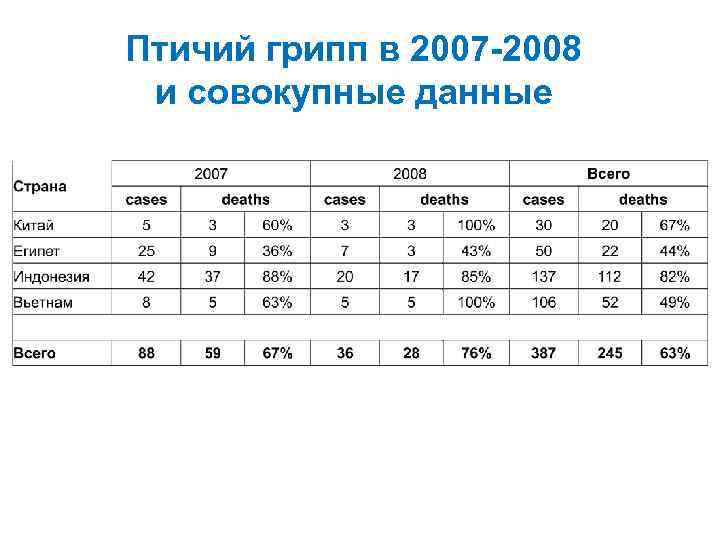
Птичий грипп в 2007 -2008 и совокупные данные

Профилактика птичьего гриппа Ø Разработано много типов вакцин: живые, убитые, рекомбинантные, векторные. . . Ø Нет рекомендованной и коммерчески доступной Ø Проблемы: - вирусы слабоиммуногенны - вирусы быстро изменяются - надо много дешёвой вакцины

Профилактика птичьего гриппа Ø Необходимо вакцинировать 95% жителей Ø Расходы на профилактику: - США тратят 6 млрд долларов/год - Китай - 5 млрд долларов/год - Россия - 1 млрд руб. Своя вакцина планировалась на 2008 г. - РБ?

Безопасность пищи Стандартная обработка пищи (при t выше 70°C во всех частях) инактивирует H 5 N 1 вирус. Вирус H 5 N 1, если он присутствует в мясе птицы, не убивается при охлаждении и заморозке. Практика домашнего убоя и приготовления больной и мертвой птицы должна быть прекращена. Яйца могут содержать H 5 N 1 вирус как на скорлупе, так и внутри. Яйца из областей со вспышками птичьего гриппа нельзя варить всмятку, плохо прожаривать и потреблять в сыром виде. Нет эпидемиологических свидетельств о заражении людей после потребления мяса птицы и яиц, приготовленных надлежащим способом. Хорошо приготовленное мясо птицы безопасно. Самый большой риск заразиться - через содержание и убой инфицированной птицы. Важна хорошая гигиена, чтобы предотвратить заражение через мясо птицы, а также перекрестное заражение мясом птицы других продуктов, поверхностей и пищевого оборудования.
Свиной грипп (H 1 N 1 2009)

Свиной грипп (H 1 N 1 2009) Условное название заболевания людей и животных, вызываемого штаммами вируса гриппа А (А/H 1 N 1, А/H 1 N 2, А/H 3 N 1, А/H 3 N 2 и А/H 2 N 3). Распространён среди домашних свиней в США, Мексике, Канаде, Южной Америке, Европе, Кении, материковом Китае, Тайване, Японии и др. странах Азии. Циркулирует также среди людей, птиц и др. животных. Вирус свиного гриппа быстро эволюционирует.
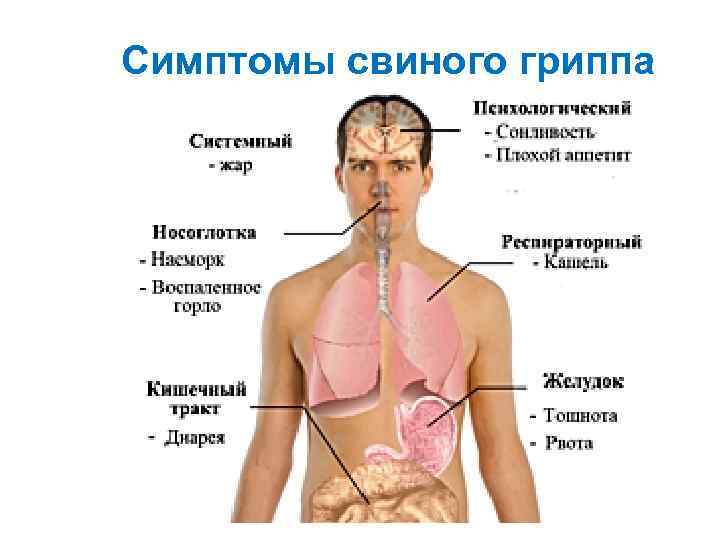
Симптомы свиного гриппа
Грипп 2009

Вакцинопрофилактика гриппа 2009 Сезон 2009/2010 Вакцинные штаммы для Северного полушария H 1 N 1 A/Brisbane/59/2007 H 3 N 2 A/Brisbane/10/2007 B/Brisbane/10/2007 Циркулирующий штамм H 1 N 1 A/California/04/2009
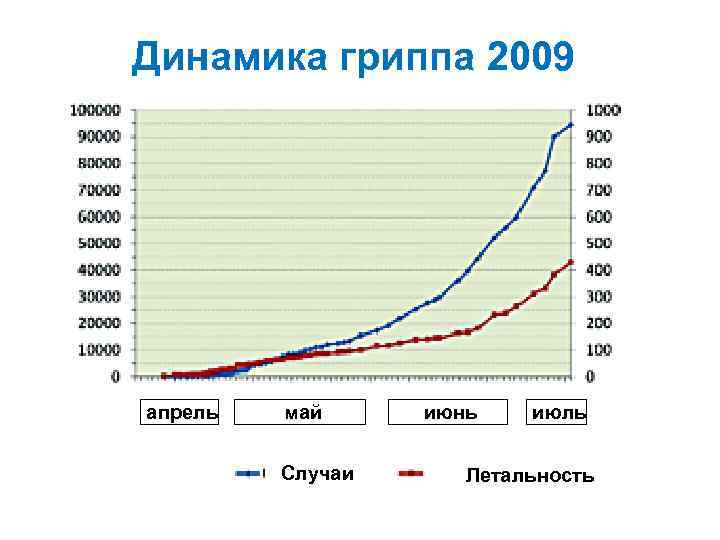
Динамика гриппа 2009 апрель май Случаи июнь июль Летальность
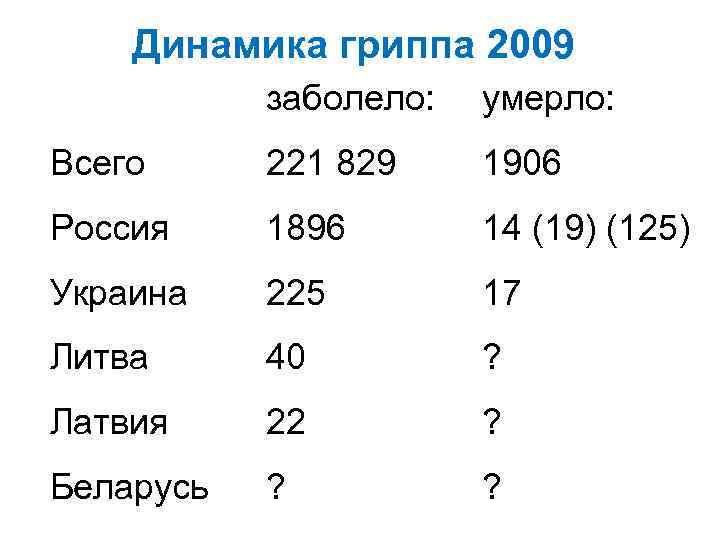
Динамика гриппа 2009 заболело: умерло: Всего 221 829 1906 Россия 1896 14 (19) (125) Украина 225 17 Литва 40 ? Латвия 22 ? Беларусь ? ?

Парамиксовирусы
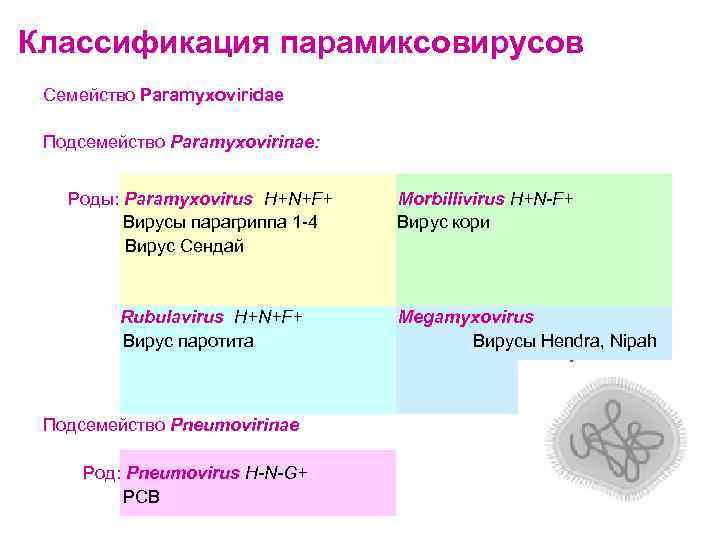
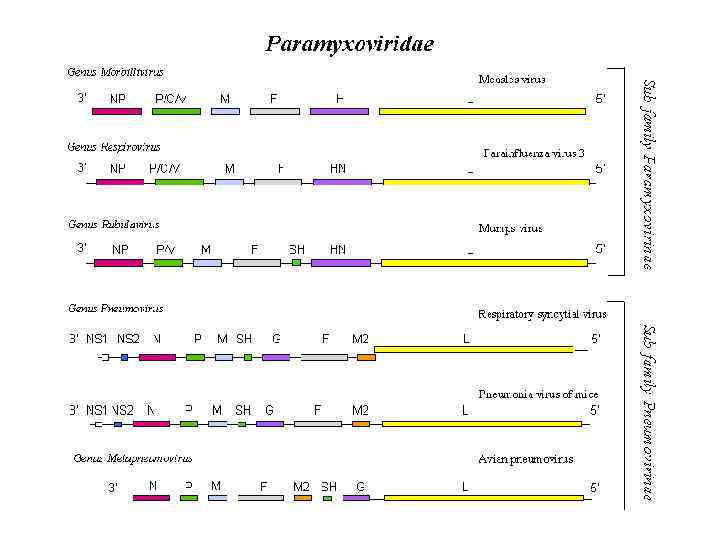
Классификация парамиксовирусов Семейство Paramyxoviridae Подсемейство Paramyxovirinae: Роды: Paramyxovirus H+N+F+ Вирусы парагриппа 1 -4 Вирус Сендай Rubulavirus H+N+F+ Вирус паротита Подсемейство Pneumovirinae Род: Pneumovirus H-N-G+ РСВ Morbillivirus H+N-F+ Вирус кори Megamyxovirus Вирусы Hendra, Nipah

Структура парамиксовирусов Сложный вирус сферической формы Размеры: 150 -300 нм Суперкапсид содержит два гликопротеина: • HN/G -белок и F-белок (не характерна антигенная изменчивость) • Внутренняя поверхность суперкапсида выстлана М-белком Нуклеокапсид нитевидной формы, содержит спирально уложенную - РНК, одноцепочечную, нефрагментированную, линейную С РНК ассоциирован полимеразный комплекс: • Нуклеопротеин NP • Фосфопротеин P • Большой протеин L
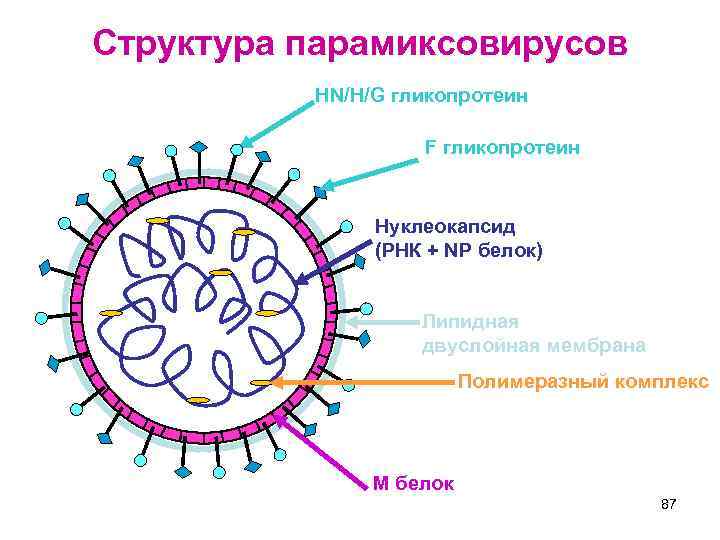
Структура парамиксовирусов HN/H/G гликопротеин F гликопротеин Нуклеокапсид (РНК + NP белок) Липидная двуслойная мембрана Полимеразный комплекс M белок 87
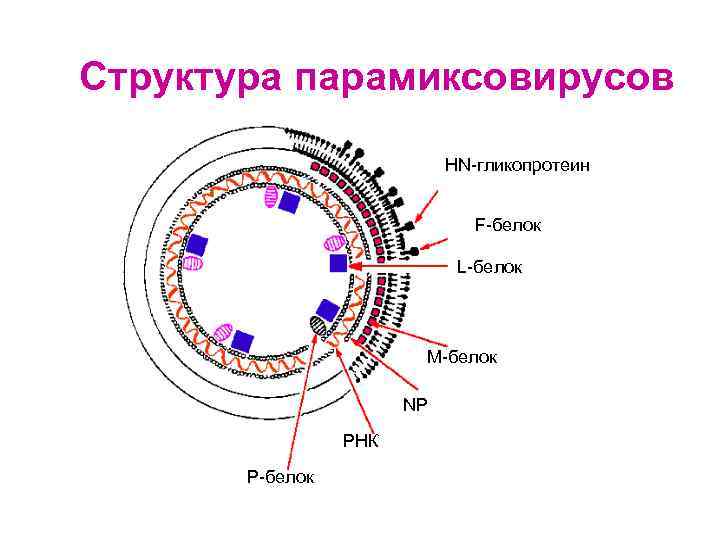
Структура парамиксовирусов HN-гликопротеин F-белок L-белок M-белок NP РНК Р-белок

Семейство Paramyxoviridae • Капсид: NP-белок • Суперкапсид: внутренний слой - М-белок билипидный слой • - Рецепторы: гемагглютинин (Н) нейраминидаза (N) фактор гемолиза и слияния клеток (F) белок для прикрепления к клетке у пневмовирусов (G)
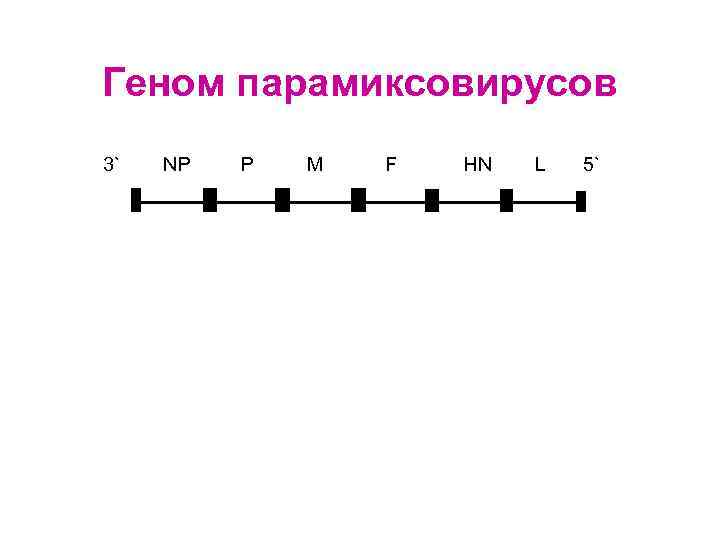
Геном парамиксовирусов 3` NP P M F HN L 5`

Поверхностные белки парамиксовирусов
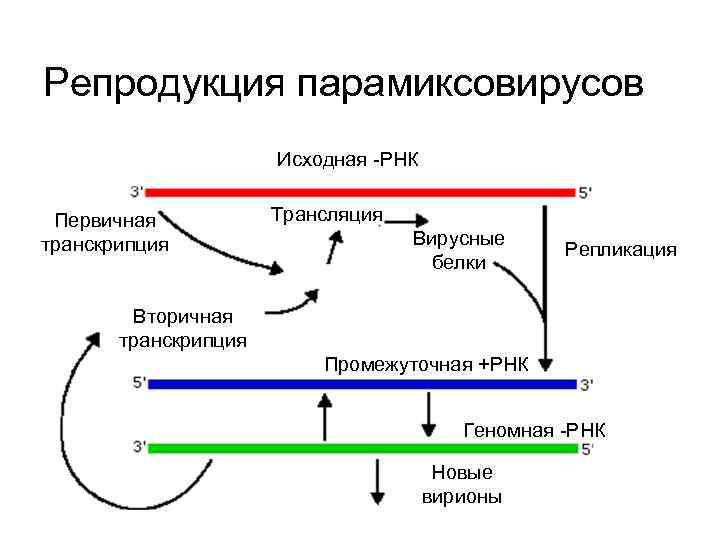
Репродукция парамиксовирусов Исходная -РНК Первичная транскрипция Трансляция Вирусные белки Репликация Вторичная транскрипция Промежуточная +РНК Геномная -РНК Новые вирионы

Репродукция парамиксовирусов Подобна ортомиксовирусам Отличия: 1. Вирус прикрепляется к сиаловым кислотам на клетке (HN/G), затем F-белок вызывает слияние мембран без образования эндосом 2. Репродукция в ЦП 3. Сопровождается перепроизводством нуклеокапсидов (образуются характерные включения) 4. Вирионы собираются на ЦПМ и почкуются из клетки 5. Экспрессия F-белка на ЦПМ приводит к слиянию клеток

Эпидемиология и иммунитет при парамиксовирусных инфекциях : Источник инфекции - больные, в основном дети Путь передачи - аэрозольный Иммунитет: - при парагриппе и РСВ-инфекции - малонапряженный и непродолжительный - при эпидпаротите и кори - стойкий, пожизненный
Патогенез парагриппа и респираторно-синтициальной инфекции

Вирусы парагриппа • 5 серотипов: 1, 2, 3, 4 а, 4 b • Вызывают ОРВИ: -1, 2, 4 серотипы - лёгкие формы (фаринголарингит), у детей может быть ларингит с ложным крупом - 3 серотип – тяжёлые бронхиолиты и пневмонии у детей и стариков

Парагрипп • Распространен повсеместно – вспышки респираторных инфекций • Источник инфекции - больной человек (до 7 дней) • Пути инфицирования: - воздушно-капельный - контактный (сохраняется до 10 часов) • Первичное инфицирование до 5 лет, большинство болеют в инаппарантной форме • ИП 2 -6 дней • Клиника: - ринит, фарингит, круп, бронхиолит, пневмония - средний отит, паротит, менингит • ВПГЧ-3 вызывает тяжёлые бронхиолиты и пневмонии у детей до 2 лет • Возможны повторные заболевания • У лиц с ИДС – тяжёлое течение, персистенция и длительное выделение вируса

Диагностика парагриппа • Материал - назофарингеальные смывы/соскобы • Экспресс-методы- непосредственное обнаружение в клиническом материале: - вирусных антигенов: РИФ, ИФА - вирусных НК: ПЦР • Вирусологический метод: Выделение вируса в культуре клеток почек обезьян или эмбрионов человека, позволяет диагностировать инфекцию за 4 -7 дней. Индикация: -Феномен гемадсорбции -ЦПД (округление клеток, ЦП включения, образование синцития) и гибель клеток. Идентификация: РИФ • Серологический метод применяют для эпидемиологических целей (РСК).

РСВ-инфекция ØВирус открыт в 1956 г. ØНе имеет гемагглютинина и нейраминидазы ØЧастая причина тяжёлого поражения респираторного тракта (бронхиолиты и пневмонии) у новорожденных и детей раннего возраста ØДети переболевают к 2 -4 х летнему возрасту ØРинит у взрослых ØИммунитет нестойкий, возможны реинфекции Диагностика: 1. Определение антигенов в назофарингеальном аспирате в РИФ, экспресс-диагностика важна для нуждающихся в лечении 2. НК обнаруживают в ПЦР 3. Вирус м. б. выделен из назофарингеального аспирата за несколько дней. 4. Серологический метод для ретроспективной диагностики (РСК). Лечение: рибавирин при тяжёлом течении
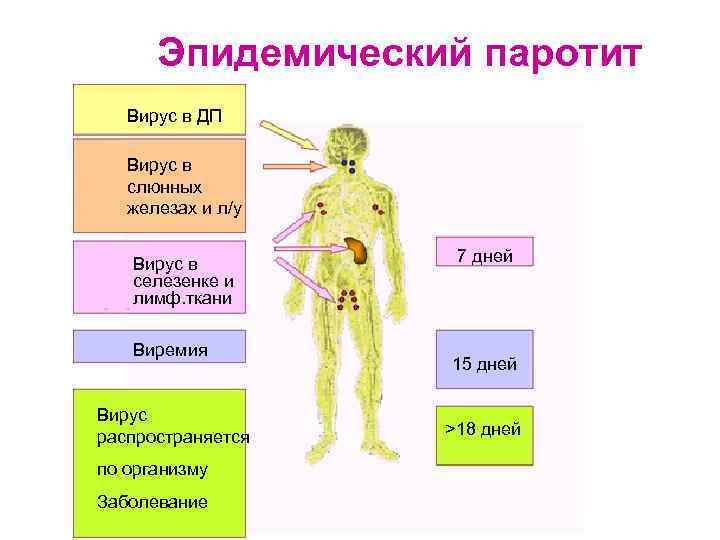
Эпидемический паротит Вирус в ДП Вирус в слюнных железах и л/у Вирус в селезенке и лимф. ткани Виремия Вирус распространяется по организму Заболевание 7 дней 15 дней >18 дней
Патогенез эпидемического паротита
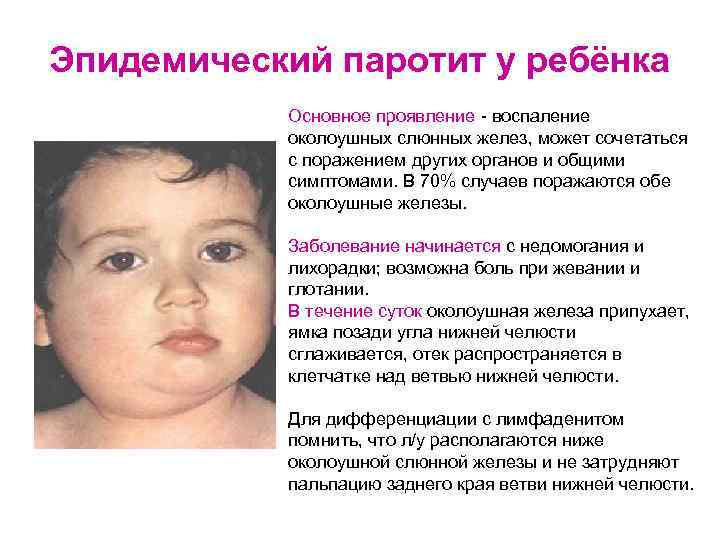
Эпидемический паротит у ребёнка Основное проявление - воспаление околоушных слюнных желез, может сочетаться с поражением других органов и общими симптомами. В 70% случаев поражаются обе околоушные железы. Заболевание начинается с недомогания и лихорадки; возможна боль при жевании и глотании. В течение суток околоушная железа припухает, ямка позади угла нижней челюсти сглаживается, отек распространяется в клетчатке над ветвью нижней челюсти. Для дифференциации с лимфаденитом помнить, что л/у располагаются ниже околоушной слюнной железы и не затрудняют пальпацию заднего края ветви нижней челюсти.
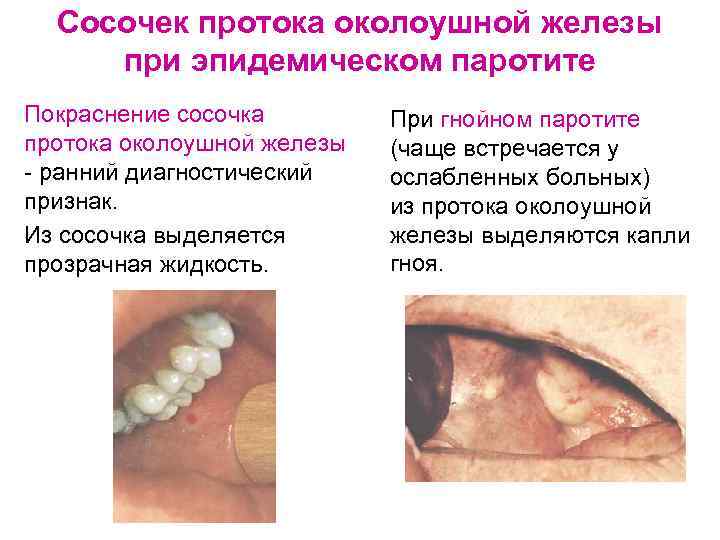
Сосочек протока околоушной железы при эпидемическом паротите Покраснение сосочка протока околоушной железы - ранний диагностический признак. Из сосочка выделяется прозрачная жидкость. При гнойном паротите (чаще встречается у ослабленных больных) из протока околоушной железы выделяются капли гноя.
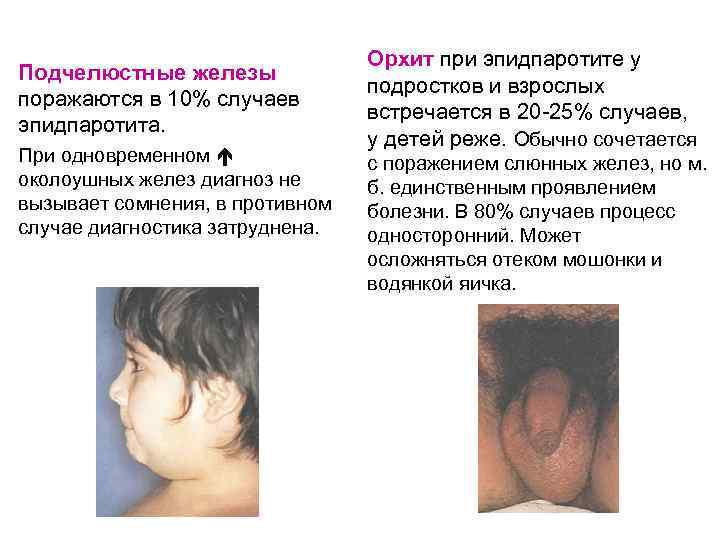
Подчелюстные железы поражаются в 10% случаев эпидпаротита. При одновременном околоушных желез диагноз не вызывает сомнения, в противном случае диагностика затруднена. Орхит при эпидпаротите у подростков и взрослых встречается в 20 -25% случаев, у детей реже. Обычно сочетается с поражением слюнных желез, но м. б. единственным проявлением болезни. В 80% случаев процесс односторонний. Может осложняться отеком мошонки и водянкой яичка.

Эпидемический паротит (острый период): отёк тканей. околоушной железы может сочетаться с отеком окружающих тканей, который распространяется на дно рта и шею. Отёк часто имеет студенистую консистенцию. Тот же юноша после выздоровления

Эпидпаротит у взрослого • 60% взрослых знают о том, что перенесли эпидпаротит, однако серологические исследования свидетельствуют о ещё более широкой распространенности заболевания. • У взрослых эпидпаротит, как правило, протекает тяжелее, с болевым синдромом. • У пожилых паротит чаще обусловлен попаданием бактерий в проток околоушной железы.
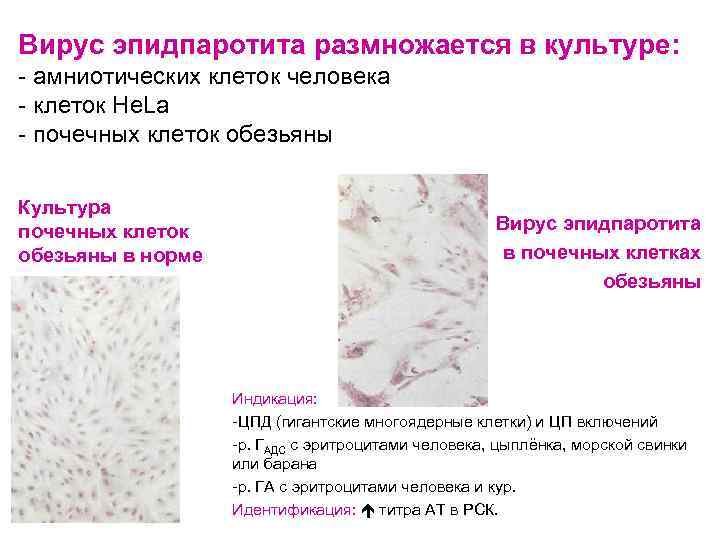
Вирус эпидпаротита размножается в культуре: - амниотических клеток человека - клеток He. La - почечных клеток обезьяны Культура почечных клеток обезьяны в норме Вирус эпидпаротита в почечных клетках обезьяны Индикация: -ЦПД (гигантские многоядерные клетки) и ЦП включений -р. ГАДС с эритроцитами человека, цыплёнка, морской свинки или барана -р. ГА с эритроцитами человека и кур. Идентификация: титра АТ в РСК.

Осложнения эпидпаротита Поражение ЦНС в 15% случаев (симптомы мениннгита) Орхит Орхи 20 -50% в постпубертатном периоде Панкреатит 2 -5% Смерть 1 -3 / 10, 000
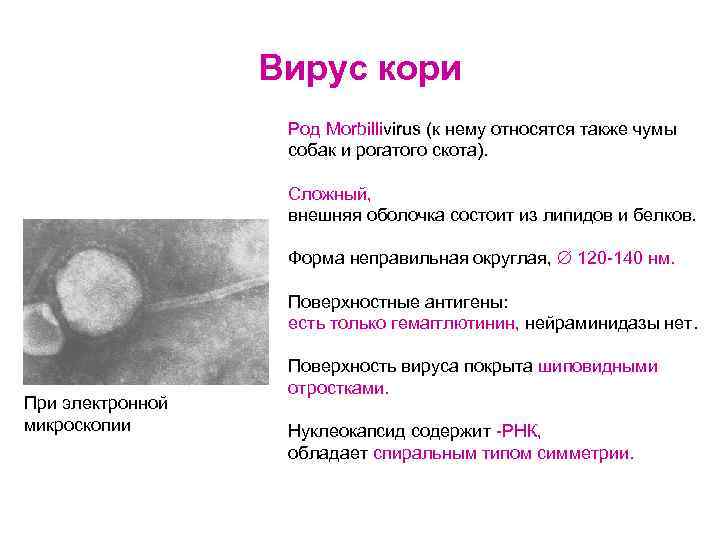
Вирус кори Род Morbillivirus (к нему относятся также чумы собак и рогатого скота). Сложный, внешняя оболочка состоит из липидов и белков. Форма неправильная округлая, 120 -140 нм. Поверхностные антигены: есть только гемагглютинин, нейраминидазы нет. При электронной микроскопии Поверхность вируса покрыта шиповидными отростками. Нуклеокапсид содержит -РНК, обладает спиральным типом симметрии.
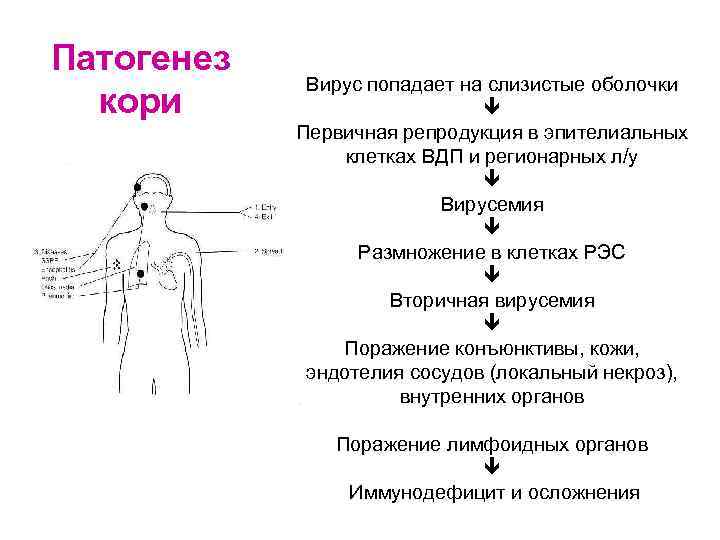
Патогенез кори Вирус попадает на слизистые оболочки Первичная репродукция в эпителиальных клетках ВДП и регионарных л/у Вирусемия Размножение в клетках РЭС Вторичная вирусемия Поражение конъюнктивы, кожи, эндотелия сосудов (локальный некроз), внутренних органов Поражение лимфоидных органов Иммунодефицит и осложнения
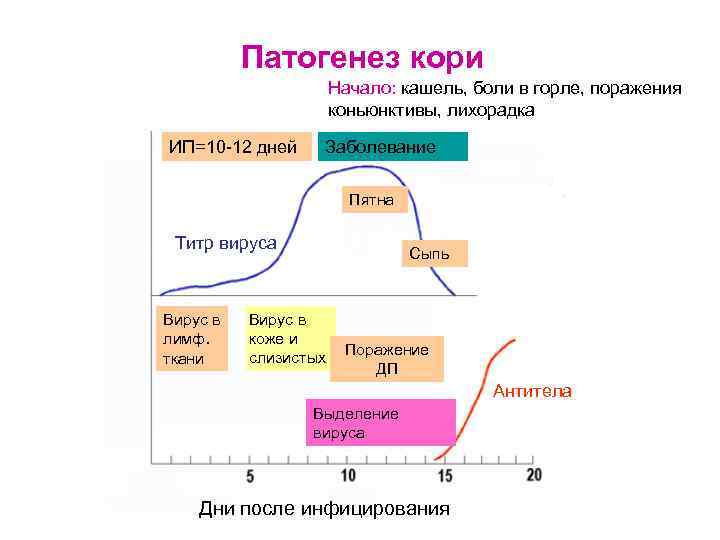
Патогенез кори Начало: кашель, боли в горле, поражения коньюнктивы, лихорадка ИП=10 -12 дней Заболевание Пятна Титр вируса Вирус в лимф. ткани Сыпь Вирус в коже и слизистых Поражение ДП Антитела Выделение вируса Дни после инфицирования

Корь ØЧастая причина детской смертности в развивающихся странах. ØПодлежит календарной вакцинопрофилактике. ØПостинфекционный иммунитет - пожизненный. Заболеваемость: по Европе > 21000 случаев Франция – 13000 Испания – 2500 Румыния, Италия, Германия, Беларусь
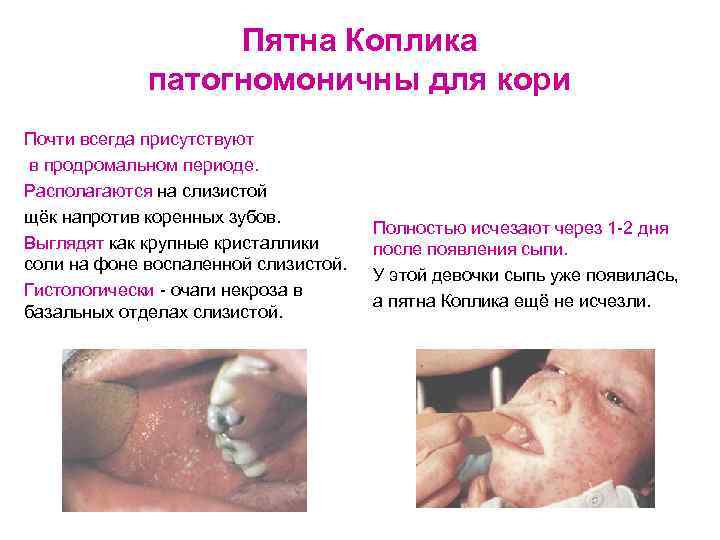
Пятна Коплика патогномоничны для кори Почти всегда присутствуют в продромальном периоде. Располагаются на слизистой щёк напротив коренных зубов. Выглядят как крупные кристаллики соли на фоне воспаленной слизистой. Гистологически - очаги некроза в базальных отделах слизистой. Полностью исчезают через 1 -2 дня после появления сыпи. У этой девочки сыпь уже появилась, а пятна Коплика ещё не исчезли.
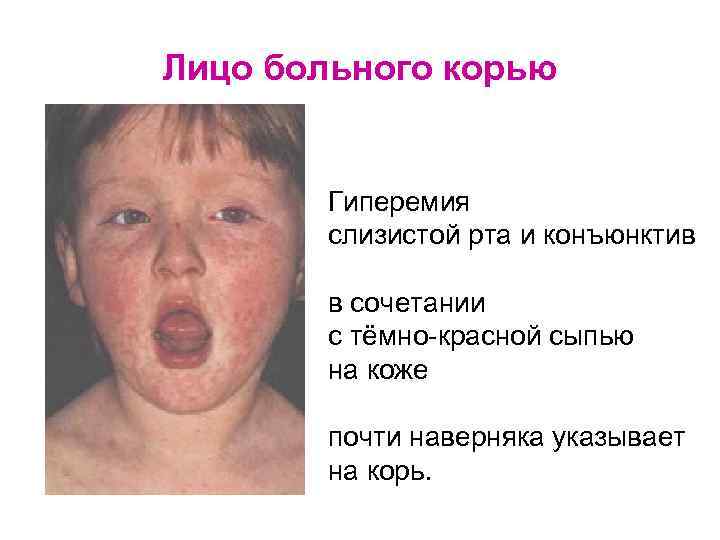
Лицо больного корью Гиперемия слизистой рта и конъюнктив в сочетании с тёмно-красной сыпью на коже почти наверняка указывает на корь.

Сыпь пятнистая, крупнопапулёзная Элементы сыпи сливаются, образуя пятна неправильной формы. Первый день. Сыпь на лице обильна, на др. участках тела – отдельные элементы. Иногда в продроме на коже появляется преходящая скарлатиноподобная сыпь, но при осмотре рта обычно выявляют пятна Коплика. Истинная сыпь с характерной динамикой: голова и шея - туловище и руки - ноги Появляется вначале за ушами и вдоль линии роста волос, быстро покрывает лицо, распространяется по телу сверху вниз.
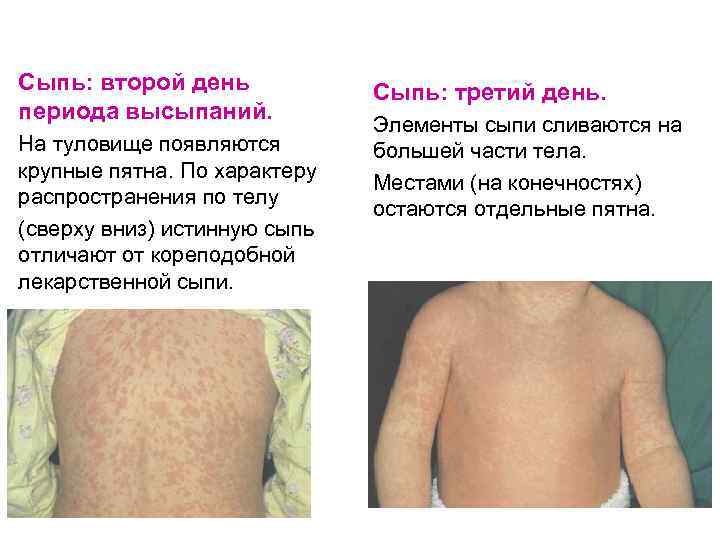
Сыпь: второй день периода высыпаний. На туловище появляются крупные пятна. По характеру распространения по телу (сверху вниз) истинную сыпь отличают от кореподобной лекарственной сыпи. Сыпь: третий день. Элементы сыпи сливаются на большей части тела. Местами (на конечностях) остаются отдельные пятна.
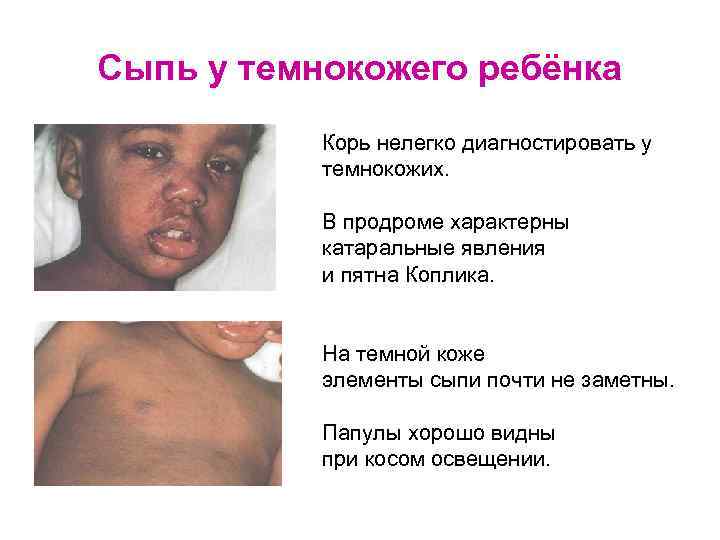
Сыпь у темнокожего ребёнка Корь нелегко диагностировать у темнокожих. В продроме характерны катаральные явления и пятна Коплика. На темной коже элементы сыпи почти не заметны. Папулы хорошо видны при косом освещении.
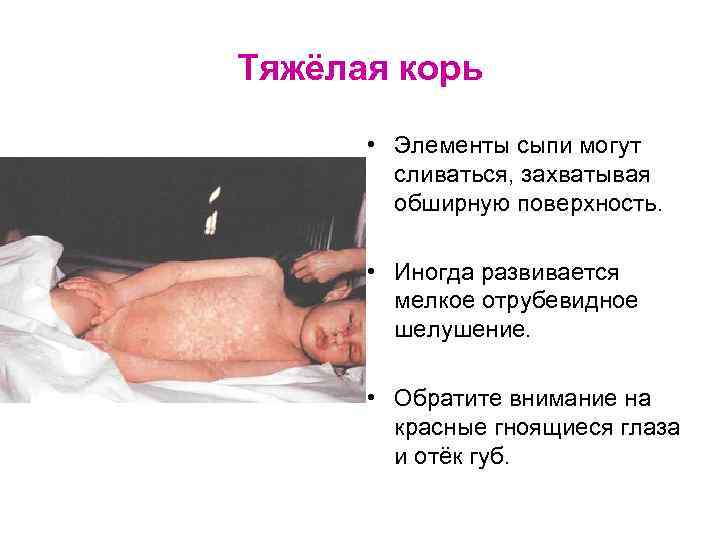
Тяжёлая корь • Элементы сыпи могут сливаться, захватывая обширную поверхность. • Иногда развивается мелкое отрубевидное шелушение. • Обратите внимание на красные гноящиеся глаза и отёк губ.

Гиперпигментация Сыпь исчезает в той же последовательности, что и появляется (сначала на лице, потом на туловище), оставляя на ко же буроватую гиперпигментацию. Она бывает сплошной либо пятнистой и в отличие от исходной пятнистопапулёзной сыпи не исчезает при надавливании. Гиперпигментация сохраняется 7 -10 дней, затем бесследно исчезает.

Осложнения кори ØАктивация хронических инфекций ØБактериальные осложнения – средний отит, пневмония, нома ØЭнцефалит ØПСПЭ
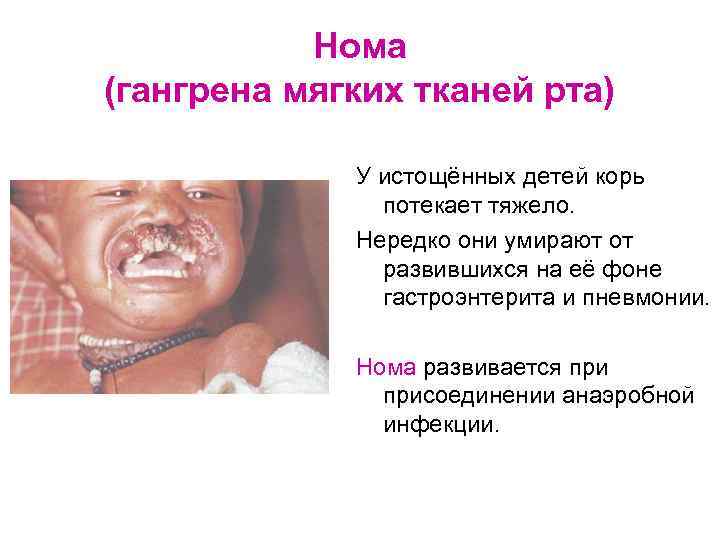
Нома (гангрена мягких тканей рта) У истощённых детей корь потекает тяжело. Нередко они умирают от развившихся на её фоне гастроэнтерита и пневмонии. Нома развивается присоединении анаэробной инфекции.
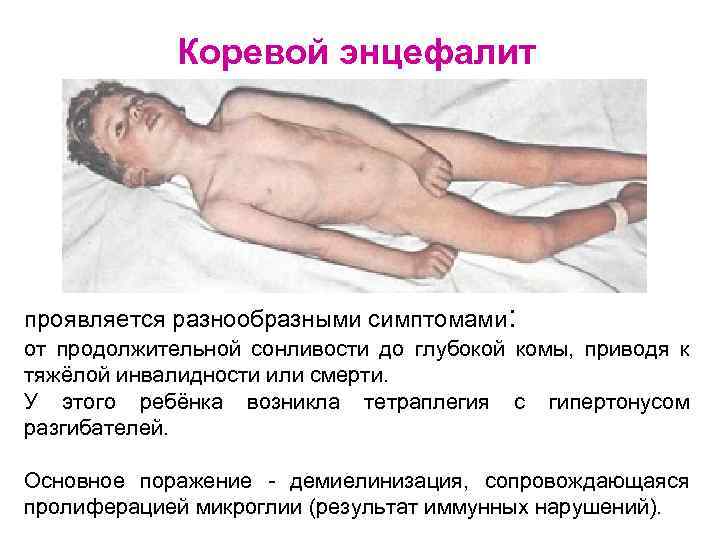
Коревой энцефалит проявляется разнообразными симптомами: от продолжительной сонливости до глубокой комы, приводя к тяжёлой инвалидности или смерти. У этого ребёнка возникла тетраплегия с гипертонусом разгибателей. Основное поражение - демиелинизация, сопровождающаяся пролиферацией микроглии (результат иммунных нарушений).

Подострый склерозирующий панэнцефалит (ПСПЭ) - хроническое нейродегенеративное поражение ЦНС • Редкое осложнение (~1 на 300 000), развивается через несколько лет после перенесенной кори. • Вирус кори персистирует в ГМ, проникает в клетки ЦНС: - происходит абортивный цикл размножения вируса, не образуется М-белок - F-рецептор вызывает слияние клеток мозга и образование симпластов губчатое поражение мозга • Наблюдается пролиферация микроглии и незначительная демиелинизация. • Медленная инфекция: болезнь неуклонно прогрессирует, приводя к смерти в течение 2 лет (100% летальность).

Диагностика кори 1. Экспресс-методы – непосредственное обнаружение в клиническом материале: - вирусных антигенов: РИФ - вирусных НК: ПЦР 2. Вирусологический метод: выделение вируса в культуре клеток 3. Серологический метод
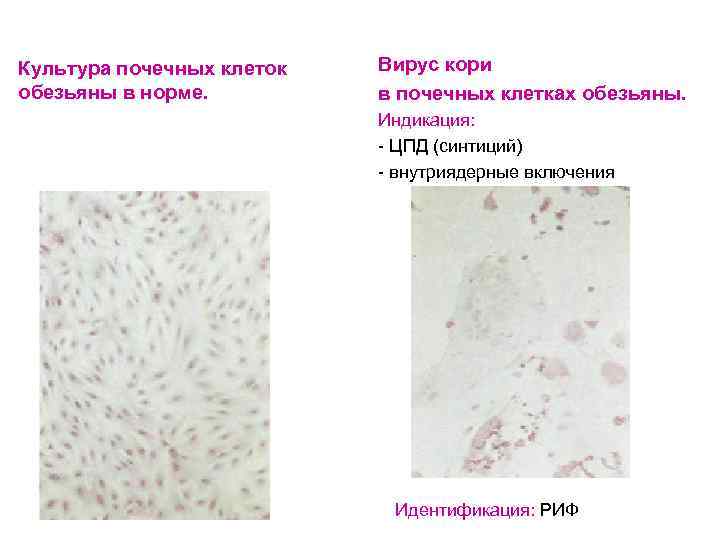
Культура почечных клеток обезьяны в норме. Вирус кори в почечных клетках обезьяны. Индикация: - ЦПД (синтиций) - внутриядерные включения Идентификация: РИФ

Иммунитет при парамиксовирусных инфекциях : • неспецифические факторы: лихорадка, выделительные реакции, связывание рецепторов парамиксовирусов в слизи ВДП неспецифическими противовирусными ингибиторами • интерферон, образование которого индуцировано вирусом в первые дни заболевания • синтез противовирусных АТ • действие ЕК и Тк

Специфическая профилактика при парамиксовирусных инфекциях Ø : Активная при парагриппе и РС-инфекции отсутствует Ø Активная при эпидпаротите и кори: - аттенуированные моновакцины - ассоциированная тривакцина (против кори, краснухи, эпидпаротита) ( «Тримовакс» (Франция), КПК (Индия)) Ø Пассивная: - при кори: противокоревой человеческий -глобулин контактным детям до 5 дней с момента контакта - при РС-инфекции: РСВ иммуноглобулин для защиты детей при риске развития заболевания

Вирусы Hendra и Nipah • 1994, Австралия - Респираторные и неврологические заболевания лошадей - Схожие заболевания у людей - Выделен новый парамиксовирус Hendra • 1998 -1999, Малайзия – Респираторные и неврологические инфекционные синдромы у свиней – Энцефалиты у человека: • > 250 случаев; > 100 человек погибли – Выделен новый парамиксовирус Nipah

Происхождение вирусов Hendra и Nipah • Фруктовые летучие мыши: – Носители, сами не болеют – Выделют вирус с мочой и слюной – Склонны к сезонной миграции

Вспышка Nipah-инфекции в Бангладеш • С 2002 г. регистрируется вспышка неизвестного заболевания с высокой t, нарушением сознания, рвотой, головной болью • Высокая летальность • Выделен и идентифицирован вирус Nipah • Путь передачи предположительно – алиментарный (с фруктами)

Коронавирусы

Семейство Coronaviridae • • открыты в 1968 г. форма - сферическая размеры – 50 -120 нм геном - нефрагментированная однонитчатая +РНК • капсид - NP-белок • суперкапсид (билипидный слой, снаружи гиколипопротеидная оболочка 7 -8 нм с выростами грушевидной формы, напоминающими корону)
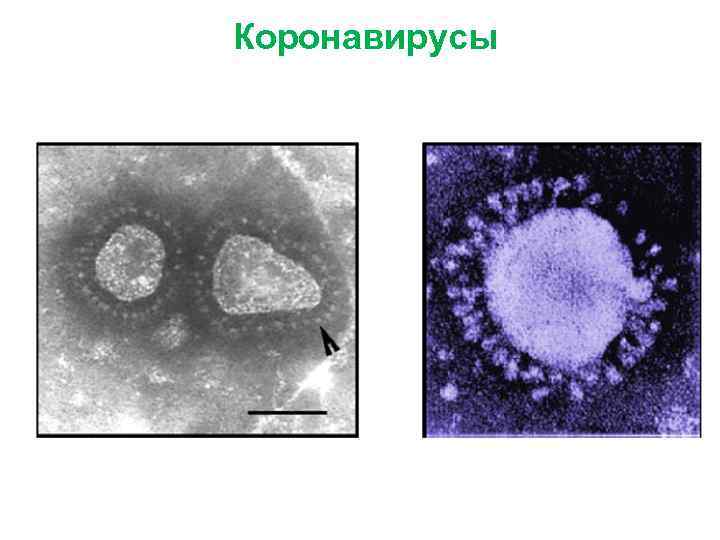
Коронавирусы
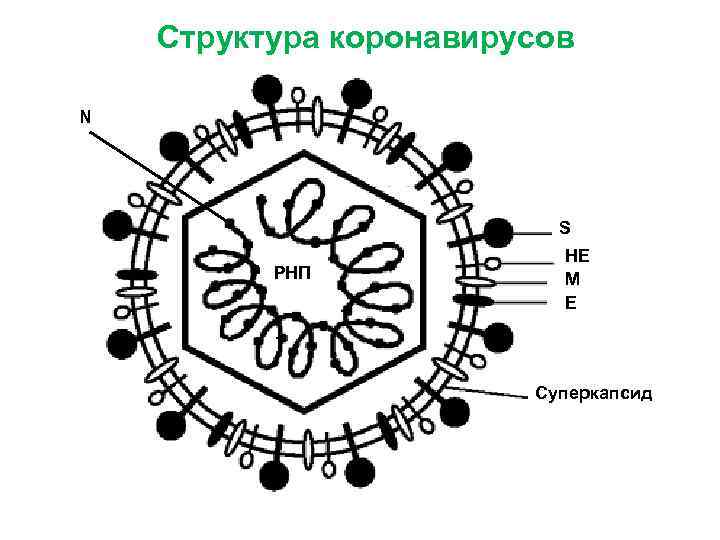
Структура коронавирусов N S РНП HE M E Суперкапсид

Свойства белков коронавирусов

Цикл репродукции коронавирусов 1. Рецепторная адгезия (эндоцитоз) Рецепторы коронавирусов: Белки семейства раково-эмбрионального антигена Аминопептидаза N Ангиотензин-конвертирующий фермент II типа. 2. Слияние мембран требует кислого или нейтрального р. Н 3. Транскрипция, репликация 4. Транспорт и сборка вирионов, почкование
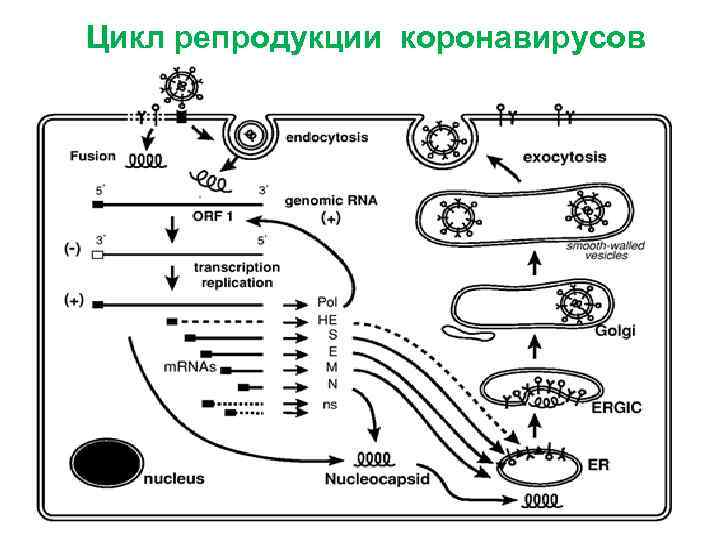
Цикл репродукции коронавирусов

ЦПД коронавирусов 1. Слияние клеток 2. Апоптоз 3. Угнетение синтеза клеточных белков 4. Цитолиз, персистенция 5. Усиление синтеза цитокинов, хемокинов, фиброз тканей

Патогенез коронавирусной инфекции 1. Вирус репродуцируется в ВДП. 2. Вирус температурочувствительный. 3. Заболевание обычно бессимптомное (30%) или мягкое (70%): лихорадка, озноб, интоксикация, головная боль, кашель. 4. Длительность 3 -18 дней. 5. Реже (5 -8%) поражаются НДП. 6. Другие заболевания: - поражение кишечника - рассеянный склероз

Патогенез SARS 1. Первая неделя похожа на обычную коронавирусную инфекцию. 2. Затем в лёгких формируются инфильтраты, иммунные клетки мобилизуются в легочную ткань. 3. Развивается массивное поражение легочной ткани. Часто требуется ИВЛ. 4. Летальность около 10%. У пожилых (>60 лет) - 30 -40%;

Диагностика коронавирусной инфекции 1. В начальной фазе инфекции Лейкоциты = или снижены. Затем развивается лейко-, лимфо- и тромбоцитопения. Трансаминазы значительно повышены 2. Окончательный диагноз: • обнаружение АТ против коронавирусов в ДТ или в парных сыворотках • обнаружение РНК коронавирусов в ПЦР • индикация и идентификация короновирусов

Лечение коронавирусной инфекции 1. Этиотропное: интерферон, рибавирин 2. Патогенетическое: • контроль воспаления: кортикостероиды • контроль гемодинамики • контроль функции дыхания 3. Симптоматическое

Благодарю за внимание !
л12_Орто-, парамиксо-, коронавирусы.ppt