Proped_Organy_dykhania.ppt
- Количество слайдов: 31
 Органы дыхания. Григорьева Н. В.
Органы дыхания. Григорьева Н. В.
 Органы дыхания
Органы дыхания
 У детей раннего возраста носовые ходы • узкие, нижний носовой ход формируется к 4 годам, слизистая оболочка нежная, богато васкуляризирована. Поэтому даже небольшой отек вызывает затруднение дыхания через нос. • Придаточные пазухи носа к рождению недостаточно развиты. Частично сформированы гайморовы, этмоидальная и сфеноидальная пазухи. Они имеют маленькие размеры. Фронтальная пазуха отсутствует.
У детей раннего возраста носовые ходы • узкие, нижний носовой ход формируется к 4 годам, слизистая оболочка нежная, богато васкуляризирована. Поэтому даже небольшой отек вызывает затруднение дыхания через нос. • Придаточные пазухи носа к рождению недостаточно развиты. Частично сформированы гайморовы, этмоидальная и сфеноидальная пазухи. Они имеют маленькие размеры. Фронтальная пазуха отсутствует.
 Глотка • У новорожденного сравнительно узкая. • Лимфоидное кольцо развито слабо. После года небные миндалины выходят за пределы небных дужек, но крипты развиты слабо, поэтому ангины у детей раннего возраста бывают редко.
Глотка • У новорожденного сравнительно узкая. • Лимфоидное кольцо развито слабо. После года небные миндалины выходят за пределы небных дужек, но крипты развиты слабо, поэтому ангины у детей раннего возраста бывают редко.
 Гортань • У детей имеет воронкообразную форму, относительно узкая, хрящи ее нежны и податливы. Слизистая оболочка у детей первых 2 – 3 лет богато васкуляризирована, что часто приводит к отеку гортани.
Гортань • У детей имеет воронкообразную форму, относительно узкая, хрящи ее нежны и податливы. Слизистая оболочка у детей первых 2 – 3 лет богато васкуляризирована, что часто приводит к отеку гортани.
 Грудная клетка • Новорожденного выпуклая, сагитальный размер ее почти равен поперечному. Общая форма грудной клетки новорожденного имеет бочкообразную или цилиндрическую форму. Ребра соединены с позвоночником в более горизонтальном положении(почти под прямым углом). Эластическая ткань развита
Грудная клетка • Новорожденного выпуклая, сагитальный размер ее почти равен поперечному. Общая форма грудной клетки новорожденного имеет бочкообразную или цилиндрическую форму. Ребра соединены с позвоночником в более горизонтальном положении(почти под прямым углом). Эластическая ткань развита
 Трахея • Состоит из 14 – 20 хрящевых полуколец, соединенных сзади хрящевой перепонкой (вместо хрящевой замыкающей пластины у взрослых). Мягкость хрящей, слабое развитие эластической ткани и большая подвижность могут приводить к ее щелевидному спадению и возникновению шумного хрипящего
Трахея • Состоит из 14 – 20 хрящевых полуколец, соединенных сзади хрящевой перепонкой (вместо хрящевой замыкающей пластины у взрослых). Мягкость хрящей, слабое развитие эластической ткани и большая подвижность могут приводить к ее щелевидному спадению и возникновению шумного хрипящего
 Бронхиальное дерево • К рождению уже сформировано. Правый бронх является продолжением трахеи и поэтому при аспираци инородные тела попадают чаще в него. • У детей раннего возраста слабо развита мышечная и эластическая ткань, поэтому явления бронхоспазма менее выражены. • Бронхиальная обструкция связана с отеком слизистой оболочки и продукцией вязкого секрета.
Бронхиальное дерево • К рождению уже сформировано. Правый бронх является продолжением трахеи и поэтому при аспираци инородные тела попадают чаще в него. • У детей раннего возраста слабо развита мышечная и эластическая ткань, поэтому явления бронхоспазма менее выражены. • Бронхиальная обструкция связана с отеком слизистой оболочки и продукцией вязкого секрета.
 Легкие • Число альвеол у новорожденных в 9 раз меньше, чем у 12 летнего ребенка. Легкие у детей до 2 лет богаты соединительной тканью, обильно кровоснабжаются, эластическая ткань развита слабо. Вследствие этого они менее воздушны и более полнокровны, чем у взрослых.
Легкие • Число альвеол у новорожденных в 9 раз меньше, чем у 12 летнего ребенка. Легкие у детей до 2 лет богаты соединительной тканью, обильно кровоснабжаются, эластическая ткань развита слабо. Вследствие этого они менее воздушны и более полнокровны, чем у взрослых.
 Правое легкое имеет 3 доли: • верхнюю, среднюю и нижнюю. • Спереди слева расположена верхняя доля. • Справа – верхняя и средняя. • Граница между ними проходит по 4 ребру. • Сбоку справа расположены 3 доли. • Слева – 2 доли. • Сзади с обеих сторон расположены верхняя и нижняя доли.
Правое легкое имеет 3 доли: • верхнюю, среднюю и нижнюю. • Спереди слева расположена верхняя доля. • Справа – верхняя и средняя. • Граница между ними проходит по 4 ребру. • Сбоку справа расположены 3 доли. • Слева – 2 доли. • Сзади с обеих сторон расположены верхняя и нижняя доли.
 Методика исследования • Анамнез • Осмотр –голос, кашель, грудная клетка, Частота дыхания, ритм дыхания, тип дыхания, пальпация, перкуссия, аускультация.
Методика исследования • Анамнез • Осмотр –голос, кашель, грудная клетка, Частота дыхания, ритм дыхания, тип дыхания, пальпация, перкуссия, аускультация.
 - Необходимо оценить ритм дыхания. У здорового доношенного новорождённого возможны неустойчивость ритма и короткие (до 5 с) остановки дыхания (апноэ). В возрасте до 2 лет (особенно в течение первых месяцев жизни) ритм дыхания может быть неправильным, особенно во время сна.
- Необходимо оценить ритм дыхания. У здорового доношенного новорождённого возможны неустойчивость ритма и короткие (до 5 с) остановки дыхания (апноэ). В возрасте до 2 лет (особенно в течение первых месяцев жизни) ритм дыхания может быть неправильным, особенно во время сна.
 ЧДД (табл. ) удобнее подсчитывать за 1 мин во время сна ребёнка. При обследовании новорождённых и маленьких детей можно воспользоваться стетоскопом (раструб держат около носа ребёнка). Чем младше ребёнок, тем выше ЧДД. У новорождённого поверхностный характер дыхания компенсируется его высокой частотой.
ЧДД (табл. ) удобнее подсчитывать за 1 мин во время сна ребёнка. При обследовании новорождённых и маленьких детей можно воспользоваться стетоскопом (раструб держат около носа ребёнка). Чем младше ребёнок, тем выше ЧДД. У новорождённого поверхностный характер дыхания компенсируется его высокой частотой.
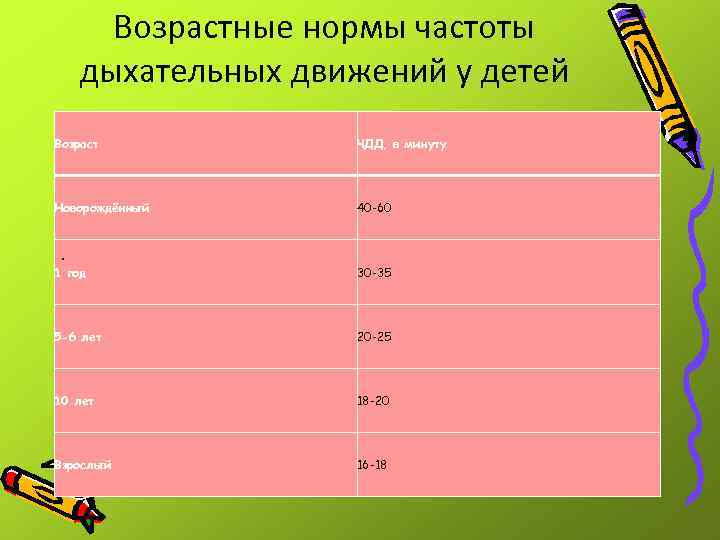 Возрастные нормы частоты дыхательных движений у детей Возраст ЧДД, в минуту Новорождённый 40 -60 . 1 год 30 -35 5 -6 лет 20 -25 10 лет 18 -20 Взрослый 16 -18
Возрастные нормы частоты дыхательных движений у детей Возраст ЧДД, в минуту Новорождённый 40 -60 . 1 год 30 -35 5 -6 лет 20 -25 10 лет 18 -20 Взрослый 16 -18
 Пальпация • Выполняется обеими руками, при этом ладони накладываются на исследуемые участки симметрично. • Сдавливая грудную клетку спереди и с боков, определяют резистентность – ощущение податливости.
Пальпация • Выполняется обеими руками, при этом ладони накладываются на исследуемые участки симметрично. • Сдавливая грудную клетку спереди и с боков, определяют резистентность – ощущение податливости.
 Перкуссия • При перкуссии задней поверхности предлагают ребенку скрестить руки на груди и слегка наклониться вперед.
Перкуссия • При перкуссии задней поверхности предлагают ребенку скрестить руки на груди и слегка наклониться вперед.
 При перкуссии передней поверхности • – ребенок должен опустить руки вдоль тела. • Переднюю поверхность грудной клетки у детей раннего возраста удобнее перкутировать в положении лежа на спине.
При перкуссии передней поверхности • – ребенок должен опустить руки вдоль тела. • Переднюю поверхность грудной клетки у детей раннего возраста удобнее перкутировать в положении лежа на спине.
 Спину перкутируют в положении сидя • причем маленького ребенка лучше поддерживать. • Непосредственная перкуссия производится согнутым средним или указательным пальцем. • Опосредованная перкуссия – перкуссия пальцем по пальцу
Спину перкутируют в положении сидя • причем маленького ребенка лучше поддерживать. • Непосредственная перкуссия производится согнутым средним или указательным пальцем. • Опосредованная перкуссия – перкуссия пальцем по пальцу
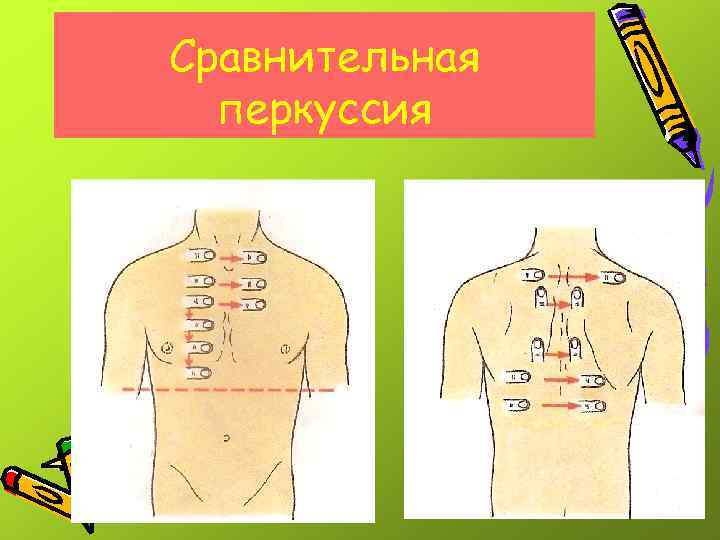 Сравнительная перкуссия
Сравнительная перкуссия
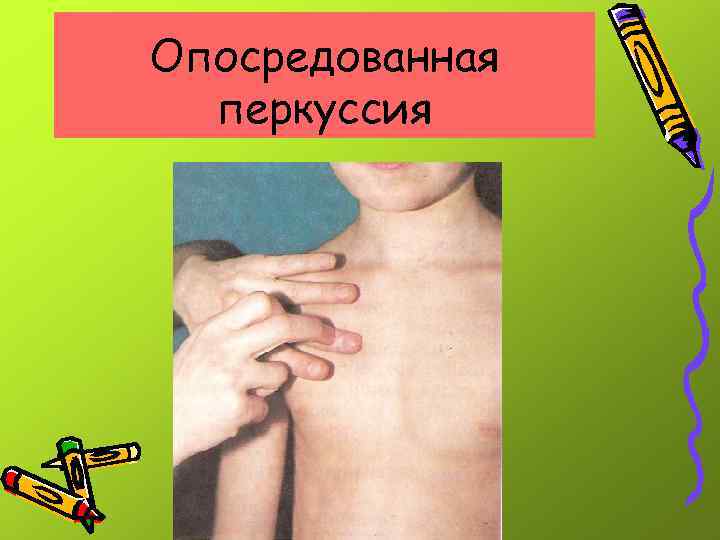 Опосредованная перкуссия
Опосредованная перкуссия
 В качестве плессиметра • используется фаланга среднего пальца левой руки, которую плотно прикладывают к исследуемой поверхности. Перкуссионные удары наносятся слабыми ударами согнутым под прямым углом пальцем правой руки.
В качестве плессиметра • используется фаланга среднего пальца левой руки, которую плотно прикладывают к исследуемой поверхности. Перкуссионные удары наносятся слабыми ударами согнутым под прямым углом пальцем правой руки.
 Сравнительная перкуссия • Верхняя граница легких • у детей дошкольного возраста не определяется, так как верхушки легких у них не выходят за ключицу.
Сравнительная перкуссия • Верхняя граница легких • у детей дошкольного возраста не определяется, так как верхушки легких у них не выходят за ключицу.
 • Определение высоты стояния верхушек легких у старших детей начинают спереди. • Палец – плессиметр ставят над ключицей, концевой фалангой касаясь наружного края грудиноключично-сосцевидной мышцы. • Перкутируют по пальцуплессиметру, передвигая его вверх до появления укорочения звука. • В норме – 2 -4 от середины
• Определение высоты стояния верхушек легких у старших детей начинают спереди. • Палец – плессиметр ставят над ключицей, концевой фалангой касаясь наружного края грудиноключично-сосцевидной мышцы. • Перкутируют по пальцуплессиметру, передвигая его вверх до появления укорочения звука. • В норме – 2 -4 от середины
 Сзади • перкуссию верхушек ведут от spina scapulae к остистому отростку 7 шейного позвонка. • В норме высота стояния верхушек сзади определяется на уровне остистого отростка 7 шейного позвонка.
Сзади • перкуссию верхушек ведут от spina scapulae к остистому отростку 7 шейного позвонка. • В норме высота стояния верхушек сзади определяется на уровне остистого отростка 7 шейного позвонка.
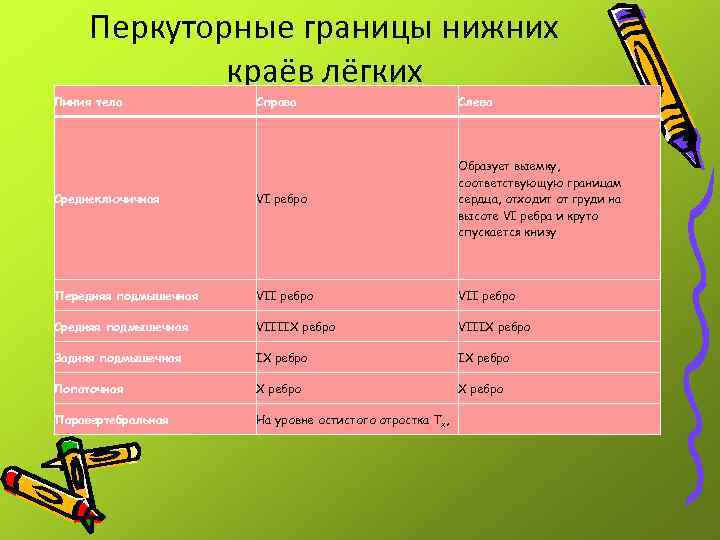 Перкуторные границы нижних краёв лёгких Линия тела Справа Слева Среднеключичная VI ребро Образует выемку, соответствующую границам сердца, отходит от груди на высоте VI ребра и круто спускается книзу Передняя подмышечная VII ребро Средняя подмышечная VIIIIX ребро VIIIX ребро Задняя подмышечная IX ребро Лопаточная X ребро Паравертебральная На уровне остистого отростка Тх,
Перкуторные границы нижних краёв лёгких Линия тела Справа Слева Среднеключичная VI ребро Образует выемку, соответствующую границам сердца, отходит от груди на высоте VI ребра и круто спускается книзу Передняя подмышечная VII ребро Средняя подмышечная VIIIIX ребро VIIIX ребро Задняя подмышечная IX ребро Лопаточная X ребро Паравертебральная На уровне остистого отростка Тх,
 Подвижность нижнего края лёгких. • Сначала перкуторно находят нижнюю границу лёгкого по средней или задней подмышечной линии. Затем, попросив ребёнка глубоко вдохнуть и задержать дыхание, определяют стояние нижнего края лёгкого (отметку проводят по стороне пальца, обращенной к ясному перкуторному звуку).
Подвижность нижнего края лёгких. • Сначала перкуторно находят нижнюю границу лёгкого по средней или задней подмышечной линии. Затем, попросив ребёнка глубоко вдохнуть и задержать дыхание, определяют стояние нижнего края лёгкого (отметку проводят по стороне пальца, обращенной к ясному перкуторному звуку).
 • Таким же образом определяют нижнюю границу лёгких в состоянии выдоха, для чего просят пациента выдохнуть и задержать дыхание.
• Таким же образом определяют нижнюю границу лёгких в состоянии выдоха, для чего просят пациента выдохнуть и задержать дыхание.
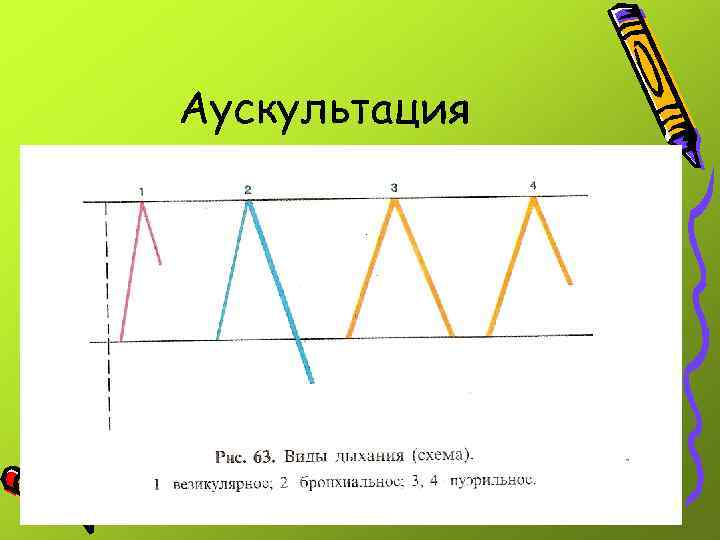
 Аускультация • У новорожденных детей и детей в возрасте 3 -6 мес. Выслушивается несколько ослабленное дыхание. • С 6 месяцев до 5 -7 лет – пуэрильное(дыхательный шум более громкий и продолжительный в течение обеих фаз дыхания). • С 7 лет дыхание становится
Аускультация • У новорожденных детей и детей в возрасте 3 -6 мес. Выслушивается несколько ослабленное дыхание. • С 6 месяцев до 5 -7 лет – пуэрильное(дыхательный шум более громкий и продолжительный в течение обеих фаз дыхания). • С 7 лет дыхание становится
 Аускультация
Аускультация
 Особенности строения органов дыхания у детей, обусловливающие наличие пуэрильного дыхания. • Короткое расстояние от голосовой щели до места аускультации из-за малых размеров грудной клетки, что приводит к частичному выслушиванию дыхательных шумов гортани. • Узкий просвет бронхов. • Большая эластичность и малая толщина стенки грудной клетки, увеличивающие её вибрацию.
Особенности строения органов дыхания у детей, обусловливающие наличие пуэрильного дыхания. • Короткое расстояние от голосовой щели до места аускультации из-за малых размеров грудной клетки, что приводит к частичному выслушиванию дыхательных шумов гортани. • Узкий просвет бронхов. • Большая эластичность и малая толщина стенки грудной клетки, увеличивающие её вибрацию.
 • Значительное развитие интерстициальной ткани, уменьшающей воздушность ткани лёгких. • После 7 лет дыхание у детей постепенно приобретает характер везикулярного. • Бронхофония - проведение звуковой волны с бронхов на грудную клетку, определяемое при помощи аускультации. Пациент шёпотом произносит слова, содержащие звуки "ш" и "ч" (например, "чашка чая"). Бронхофонию обязательно исследуют над симметричными участками лёгких.
• Значительное развитие интерстициальной ткани, уменьшающей воздушность ткани лёгких. • После 7 лет дыхание у детей постепенно приобретает характер везикулярного. • Бронхофония - проведение звуковой волны с бронхов на грудную клетку, определяемое при помощи аускультации. Пациент шёпотом произносит слова, содержащие звуки "ш" и "ч" (например, "чашка чая"). Бронхофонию обязательно исследуют над симметричными участками лёгких.


