Организация нефрологической службы.ppt
- Количество слайдов: 98

Организация нефрологической службы Познай самого себя, а затем познай противника, узнай, где существуют проблемы, и победа будет за тобой.
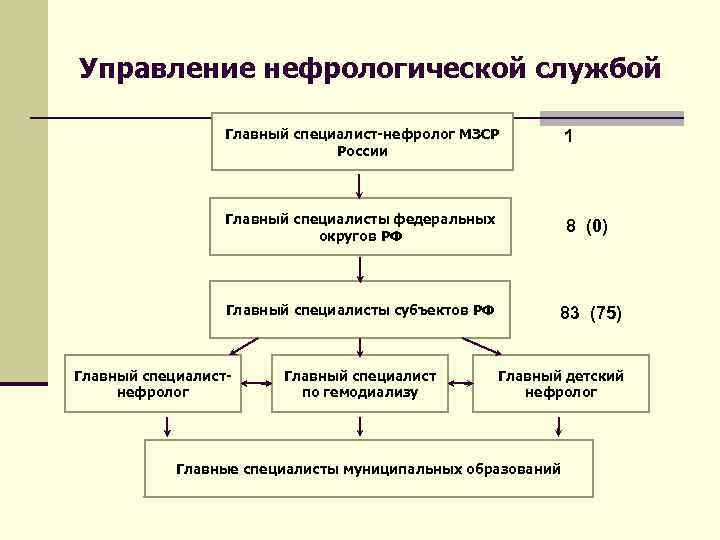
Управление нефрологической службой Главный специалист-нефролог МЗСР 1 России Главный специалисты федеральных округов РФ 8 (0) Главный специалисты субъектов РФ 83 (75) Главный специалист- Главный специалист Главный детский нефролог по гемодиализу нефролог Главные специалисты муниципальных образований

Порядок оказания медицинской помощи взрослому населению по профилю «нефрология» Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «нефрология» В соответствии со статьей 37. 1 Основ законодательства Российской Федерации об охране здоровья граждан от 22 июля 1993 г. № 5487 -1 (Ведомости Съезда народных депутатов Российской Федерации и Верховного Совета Российской Федерации, 1993, № 33, ст. 1318; Собрание законодательства Российской Федерации, 2007, № 1, ст. 21; № 43, ст. 5084) п р и к а з ы в а ю: Утвердить Порядок оказания медицинской помощи взрослому населению по профилю «нефрология» согласно приложению. Министр Т. А. Голикова
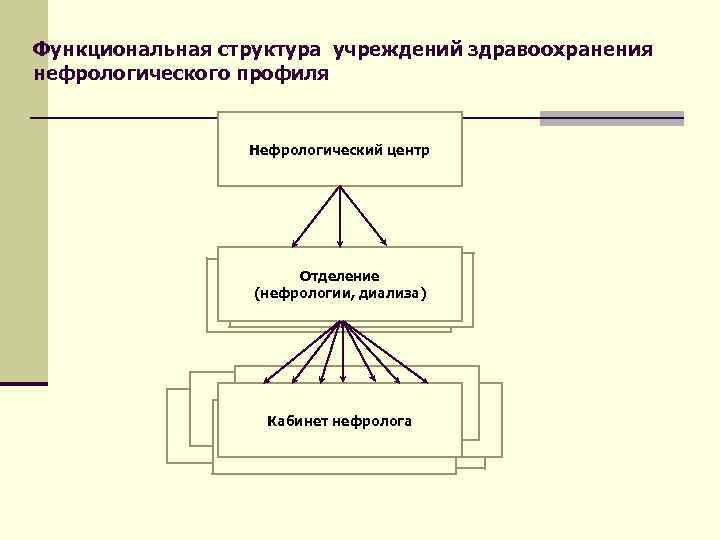
Функциональная структура учреждений здравоохранения нефрологического профиля Нефрологический центр Отделение (нефрологии, диализа) Кабинет нефролога

Порядок оказания медицинской помощи взрослому населению по профилю «нефрология» Приложения: 1. Положение об организации деятельности кабинета врача-нефролога медицинской организации 2. Рекомендуемые штатные нормативы медицинского персонала кабинета врача- нефролога медицинской организации 3. Стандарт оснащения кабинета врача-нефролога медицинской организации 4. Положение об организации деятельности нефрологического отделения медицинской организации 5. Рекомендуемые штатные нормативы медицинского и другого персонала нефрологического отделения медицинской организации 6. Стандарт оснащения нефрологического отделения медицинской организации

Порядок оказания медицинской помощи взрослому населению по профилю «нефрология» Приложения: 7. Положение об организации деятельности отделения диализа медицинской организации 8. Рекомендуемые штатные нормативы медицинского и другого персонала отделения диализа медицинской организации 9. Стандарт оснащения отделения диализа медицинской организации 10. Положение об организации деятельности нефрологического центра медицинской организации 11. Порядок выявления лиц с латентным течением хронических болезней почек; лиц с высоким риском развития нефрологических заболеваний и проведения мероприятий по профилактике и торможению прогрессирования нефропатий 12. Положение об организации деятельности кабинета «Школа для больных с хронической болезнью почек»

Гарантированное обеспечение населения России качественной нефрологической помощью, в соответствии с Концепцией развития здравоохранения РФ до 2020 г, требует: n Конкретизации государственных гарантий оказания бесплатной нефрологической помощи, включая ЗПТ n Стандартизации нефрологической помощи на разных стадиях ХБП n Рациональной организации нефрологической помощи n Обеспечения в нужном объеме качественными лекарственными средствами и расходными материалами для диализа n Осуществления единой кадровой политики n Инновационного развития системы нефрологической помощи n Информатизации здравоохранения n Модернизации системы финансового обеспечения n Законодательного и нормативно-правого обеспечения
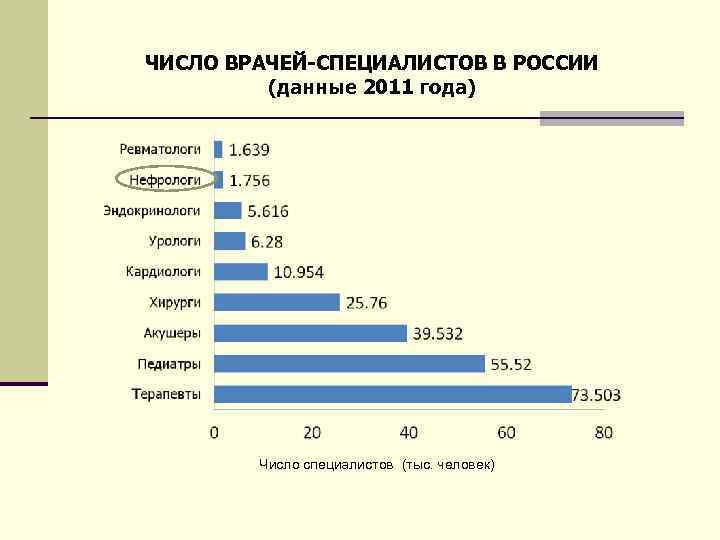
ЧИСЛО ВРАЧЕЙ-СПЕЦИАЛИСТОВ В РОССИИ (данные 2011 года) Число специалистов (тыс. человек)
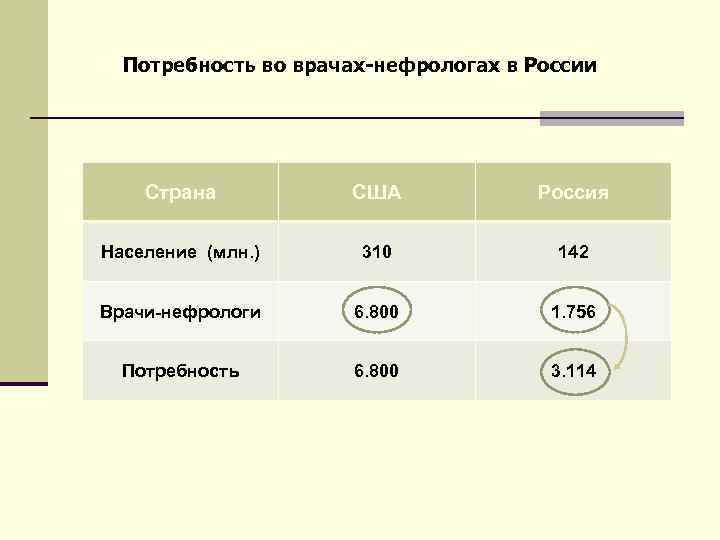
Потребность во врачах-нефрологах в России Страна США Россия Население (млн. ) 310 142 Врачи-нефрологи 6. 800 1. 756 Потребность 6. 800 3. 114

Потребность во врачах-нефрологах в первичном звене (Порядок оказания медицинской помощи взрослому населению по профилю «нефрология» ) Взрослое население – 114 млн. (80% от всего населения) 114. 000 : 50. 000 = 2. 280 Первичное звено потребность – 2. 280 нефрологов
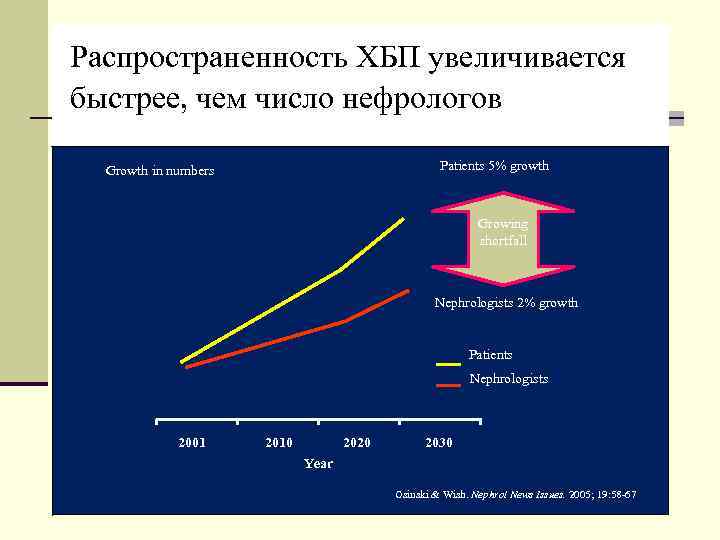
Распространенность ХБП увеличивается быстрее, чем число нефрологов Growth in numbers Patients 5% growth Growing shortfall Nephrologists 2% growth Patients Nephrologists 2001 2010 2020 2030 Year Osinski & Wish. Nephrol News Issues. 2005; 19: 58 67
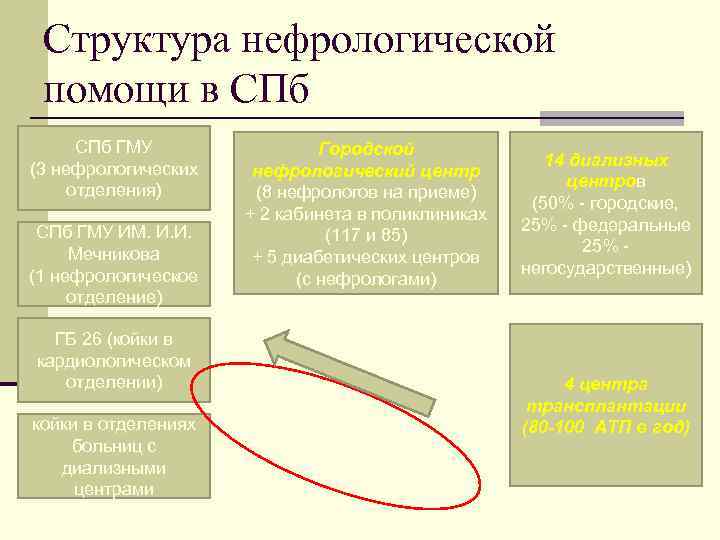
Структура нефрологической помощи в СПб ГМУ Городской 14 диализных (3 нефрологических нефрологический центр центров отделения) (8 нефрологов на приеме) (50% - городские, + 2 кабинета в поликлиниках СПб ГМУ ИМ. И. И. 25% - федеральные (117 и 85) Мечникова 25% - + 5 диабетических центров (1 нефрологическое негосударственные) (с нефрологами) отделение) ГБ 26 (койки в кардиологическом 60% отделении) кой 4 центра дне к 60 о 6 трансплантации й– 6 койки в отделениях ди пац 06060 (80 -100 АТП в год) больниц с пре ализн иенты 06 - дди ы диализными али е и зны центрами е)
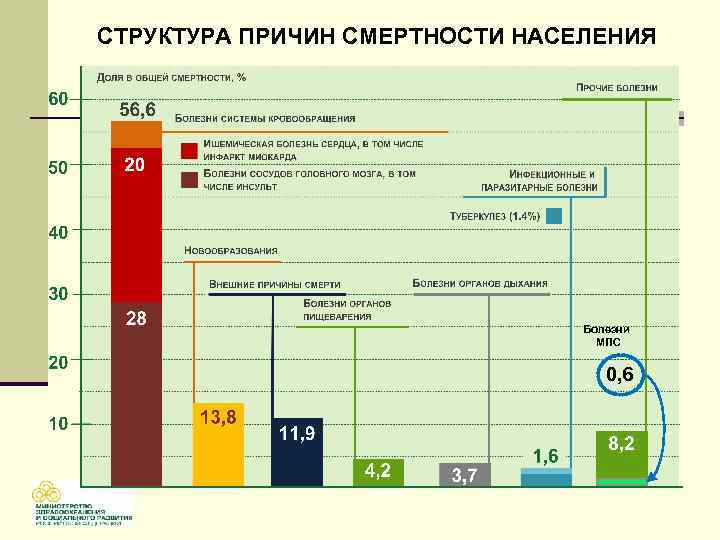
СТРУКТУРА ПРИЧИН СМЕРТНОСТИ НАСЕЛЕНИЯ Болезни МПС 0, 6
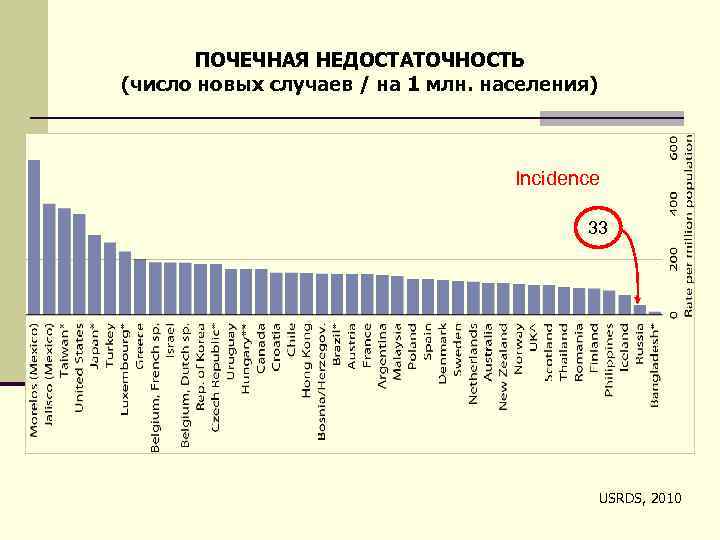
ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ (число новых случаев / на 1 млн. населения) Incidence 33 USRDS, 2010

Законодательные документы n ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21. 11. 2011 г. № 323 -ФЗ. n Приказ Минздравсоцразвития РФ от 18. 01. 2012 г. № 17 н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «нефрология» . n Приказ Министерства здравоохранения РФ от 06. 12. 2012 г. № 1011 н «Об утверждении Порядка проведения профилактического медицинского осмотра» . n Приказ Министерства здравоохранения России от 21. 12. 2012 г. № 1344 Н «Об утверждении Порядка проведения диспансерного наблюдения» . n Распоряжение правительства РФ № 2511 -р от 24. 12. 2012 г. «Об утверждении государственной программы РФ « Развитие здравоохранения» .
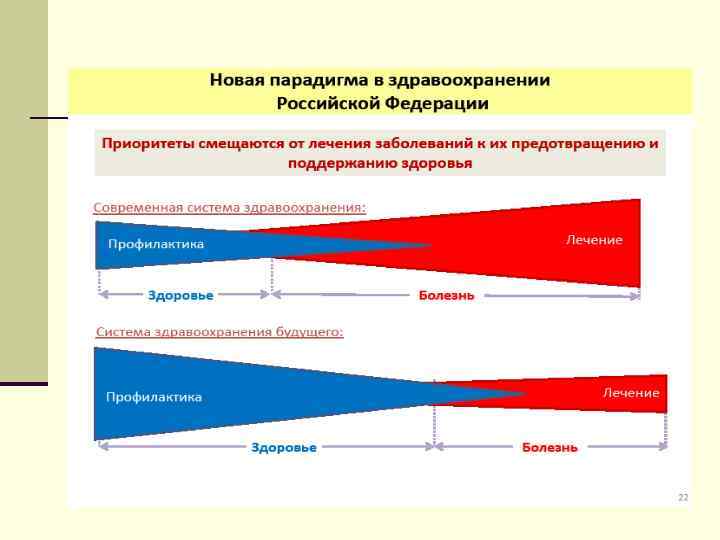
Рост числа неинфекционных заболеваний влияет на все страны, однако государства с низким и средним уровнями доходов несут дополнительное бремя, поскольку их системы здравоохранения, как правило, имеют меньше ресурсов как для профилактики и раннего выявления болезней, так и для оказания всесторонней медицинской помощи заболевшим. Важную роль играют также социальное неравенство и детерминанты здоровья, включая гендерные аспекты. Представители наиболее социально незащищенных групп подвергаются более значительному риску не только потому, что им труднее получать доступ к услугам здравоохранения, но и в связи с тем, что у них меньше внутренних ресурсов в плане уровня образования, трудоустройства, жилья, участия в деятельности гражданского общества и свободы выбора, позволяющих вести более здоровый образ жизни.

ХБП n Одна из наиболее актуальных медицинских проблем n Распространенность ХБП в общей популяции – 10% n Ежегодное увеличение на 5 -8% n Проблема ХБП – мультидисциплинарная n Результатом прогрессирования ХБП является формирование т ХПН, которая требует ЗПТ n Раннее начало нефропротективной терапии n ЗПТ составляет видимую дорогостоящую часть лечения, но это лишь верхушка айсберга n Распространенность ХБП намного шире, чем показывают диализные регистры n Уже начальное снижение функции почек неблагоприятно влияет на прогноз, резко повышая риск сердечно сосудистых заболеваний, в результате большинство пациентов не доживает до диализа n Негативные социально-экономические последствия эпидемии ХБП намного глубже, чем высокие затраты на диализ

Социально-экономическое значение проблемы т. ХПН в России: • Средний возраст больных, получающих заместительную терапию (ЗПТ) - 47 лет, в первую очередь, страдает активная, трудоспособная часть населения • Стоимость 1 процедуры гемодиализа в среднем по России составляет 3 -8 тыс. рублей стоимость лечения одного пациента в течение года (165 диализов) – 0, 5 -1, 5 млн. руб. • По данным регистра РДО число больных т. ХПН, получающих ЗПТ, за период 1998 -2005 г. увеличилось с 66 до 115 человек на млн. населения • Обеспеченность населения России ЗПТ остается в 6 раз ниже, чем в странах ЕС • 5 из 6 больных т. ХПН в России погибают, не получая диализ, ввиду его недоступности



Хроническая болезнь почек – не узкоспециализированная «нефрологическая» , а общесоциальная медицинская проблема n Расходы на ЗПТ составляют значительную часть национальных бюджетов здравоохранения n Основные причины т. ХПН – не первичные заболевания почек, а вторичные нефропатии (диабетическая, гипертоническая, ишемическая) n Основная причина смерти пациентов с ХБП – не уремия, а сердечно - сосудистые осложнения, встречающиеся у пациентов с нарушенной функцией почек в десятки раз чаще, чем в обычной популяции и имеющие свои особенности. n Возможностью диагностики ХБП на ранней стадии обладают не нефрологи, а представители других специальностей (эндокринологи, кардиологи, урологии), терапевты, к которым в первую очередь обращаются пациенты n Наличие ХБП лимитирует многие методы лечения и диагностики, широко применяемые в популяции n Задача мониторинга пациентов с ХБП: обеспечение эффективной нефропротективной терапии, достижение рекомендованных целевых клинико- лабораторных показателей, - может быть решена только при совместных усилиях всего медицинского сообщества

Диагностика ХБП Для диагностики ХБП требуется набор доступных и недорогих диагностических исследований: n Общий анализ мочи – часто (≈ в 90% случаев!) мало информативный n Биохимический анализ крови с определением уровня креатинина и расчет скорости клубочковой фильтрации (СКФ) n Ультразвуковое исследование почек n Белок в моче n У больных с отсутствием протеинурии – тест на микроальбуминурию

Рекомендации группы экспертов НПФ n Цели в решении социальных проблем при ХБП и повышенном риске развития ХБП n 1. Определить национальную задачу и приоритеты по улучшению исходов ХБП n 2. Привести в исполнение существующие меры по улучшению качества жизни лиц с ХБП n 3. Определить новые меры по улучшению качества жизни n 4. Осуществлять наблюдение за течением ХБП и факторами риска её развития n 5. Проводить скрининг ХБП в популяциях высокого риска n 6. Выявить и ликвидировать пробелы в знаниях о первичном и вторичном прогнозировании исходов ХБП n 7. Разработать прогностически значимые методики отслеживания прогрессирования ХБП

Цели: относящиеся к врачам, больницам, клиническим лабораториям n 8. Улучшить обучение врачей n 9. Усовершенствовать лабораторные мероприятия для предоставления отчета по ХБП n Цель: относящаяся к широкой общественности: n 10. Увеличить информированность широкой общественности о ХБП

1. Факторы предрасположенности к развитию ХБП 1. Малый вес при рождении 2. Пожилой возраст 3. Низкий уровень соц. защищённости 4. Асоциальный статус 5. Низкий образовательный ценз 6. Болезни почек у ближних родственников 7. Неблагоприятная среда обитания 8. Антисанитарные условия жизни, труда 9. Низкая культура быта

2. Факторы инициации почечного повреждения 1. Инфекция МВП (дети, женщины, пожилые люди, беременные и т. д. ) 2. Сахарный диабет 3. Артериальная гипертензия 4. Системная инфекция (твс, вич, цмв, гепатит и т. д. ) 5. Аутоиммунные заболевания 6. Лекарства и токсины

3. Факторы прогрессирования ХБП и развития осложнений ХПН 1. Неблагоприятное течение основного заболевания почек 2. Массивная протеинурия (альбуминурия) 3. Плохо контролируемая систолическая гипертензия 4. Не контролируемая гликемия 5. Курение
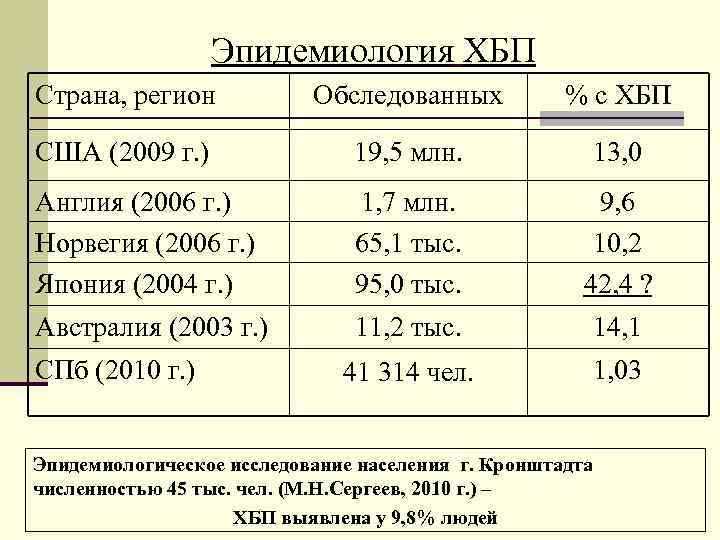
Эпидемиология ХБП Страна, регион Обследованных % с ХБП США (2009 г. ) 19, 5 млн. 13, 0 Англия (2006 г. ) 1, 7 млн. 9, 6 Норвегия (2006 г. ) 65, 1 тыс. 10, 2 Япония (2004 г. ) 95, 0 тыс. 42, 4 ? Австралия (2003 г. ) 11, 2 тыс. 14, 1 СПб (2010 г. ) 41 314 чел. 1, 03 Эпидемиологическое исследование населения г. Кронштадта численностью 45 тыс. чел. (М. Н. Сергеев, 2010 г. ) – ХБП выявлена у 9, 8% людей
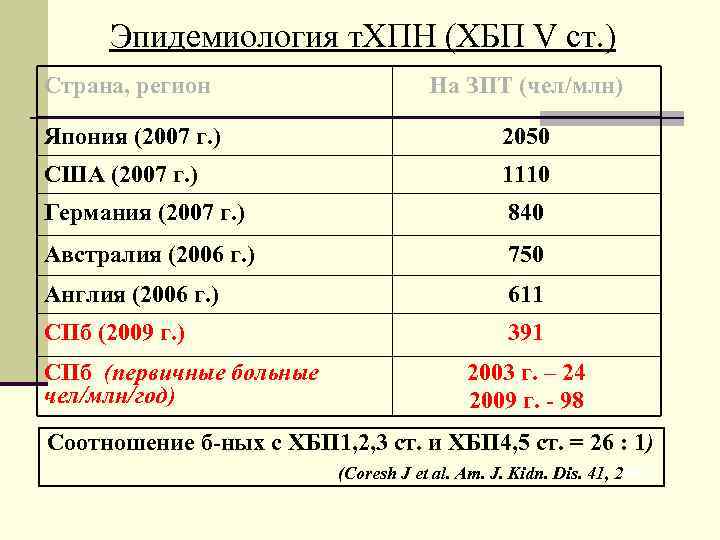
Эпидемиология т. ХПН (ХБП V ст. ) Страна, регион На ЗПТ (чел/млн) Япония (2007 г. ) 2050 США (2007 г. ) 1110 Германия (2007 г. ) 840 Австралия (2006 г. ) 750 Англия (2006 г. ) 611 СПб (2009 г. ) 391 СПб (первичные больные 2003 г. – 24 чел/млн/год) 2009 г. - 98 Соотношение б-ных с ХБП 1, 2, 3 ст. и ХБП 4, 5 ст. = 26 : 1) (Coresh J et al. Am. J. Kidn. Dis. 41, 2003)

Болезни, ведущие к т. ХПН (%) Нозология СПб Япония Англия США 2012 г. 2004 г. 2006 г. 2004 г. Диабетическая нефропатия 11 31 19 36 Гломерулярные болезни 30 47 13 14 (в т. ч. СКВ) Болезни сосудов почек (АГ; стеноз, 18 10 14 30 атеросклероз, васкулит) Урология (Хр. ПН, МКБ, ТИН, 36 17 7 рефрюкс-нефропатии и др. ) Другие и не уточнённые 5 6 37 13
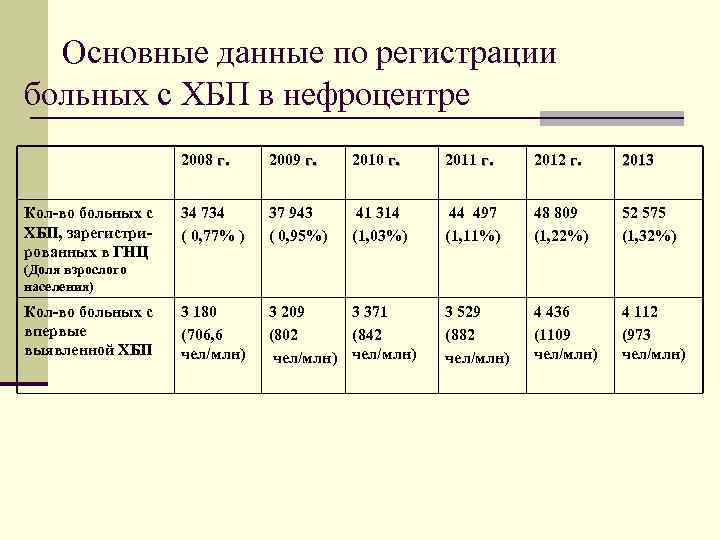
Основные данные по регистрации больных с ХБП в нефроцентре 2008 г. 2009 г. 2010 г. 2011 г. 2012 г. 2013 Кол-во больных с 34 734 37 943 41 314 44 497 48 809 52 575 ХБП, зарегистри- ( 0, 77% ) ( 0, 95%) (1, 03%) (1, 11%) (1, 22%) (1, 32%) рованных в ГНЦ (Доля взрослого населения) Кол-во больных с 3 180 3 209 3 371 3 529 4 436 4 112 впервые (706, 6 (802 (842 (882 (1109 (973 выявленной ХБП чел/млн) чел/млн)
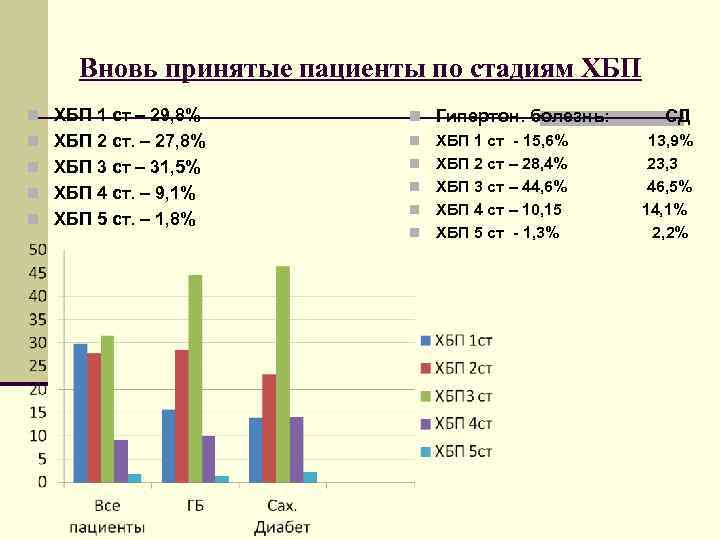
Вновь принятые пациенты по стадиям ХБП n ХБП 1 ст – 29, 8% n Гипертон. болезнь: СД n ХБП 2 ст. – 27, 8% n ХБП 1 ст - 15, 6% 13, 9% n ХБП 3 ст – 31, 5% n ХБП 2 ст – 28, 4% 23, 3 n ХБП 4 ст. – 9, 1% n ХБП 3 ст – 44, 6% 46, 5% n ХБП 4 ст – 10, 15 14, 1% n ХБП 5 ст. – 1, 8% n ХБП 5 ст - 1, 3% 2, 2%
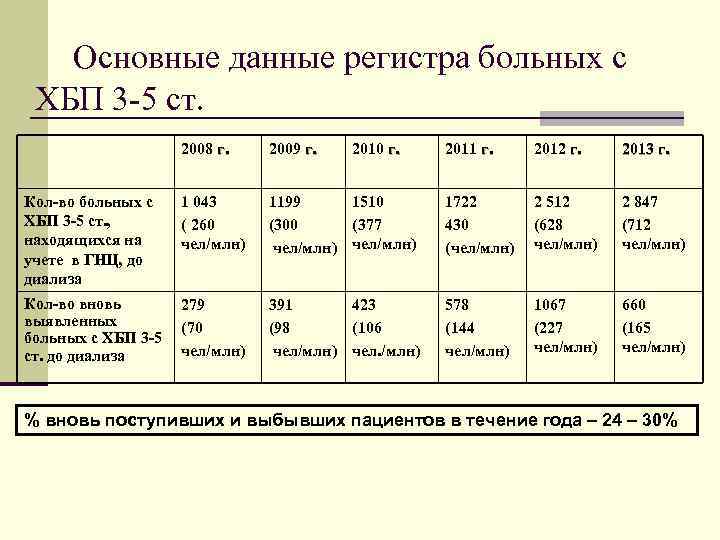
Основные данные регистра больных с ХБП 3 5 ст. 2008 г. 2009 г. 2010 г. 2011 г. 2012 г. 2013 г. Кол-во больных с 1 043 1199 1510 1722 2 512 2 847 ХБП 3 -5 ст. , ( 260 (300 (377 430 (628 (712 находящихся на чел/млн) (чел/млн) учете в ГНЦ, до диализа Кол-во вновь 279 391 423 578 1067 660 выявленных (70 (98 (106 (144 (227 (165 больных с ХБП 3 -5 чел/млн) чел. /млн) чел/млн) ст. до диализа % вновь поступивших и выбывших пациентов в течение года – 24 – 30%
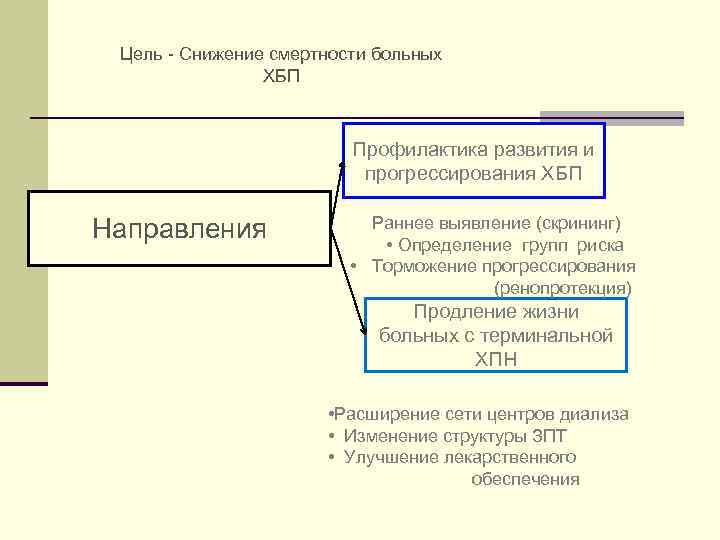
Цель - Снижение смертности больных ХБП Профилактика развития и прогрессирования ХБП Направления • Раннее выявление (скрининг) • Определение групп риска • Торможение прогрессирования (ренопротекция) Продление жизни больных с терминальной ХПН • Расширение сети центров диализа • Изменение структуры ЗПТ • Улучшение лекарственного обеспечения
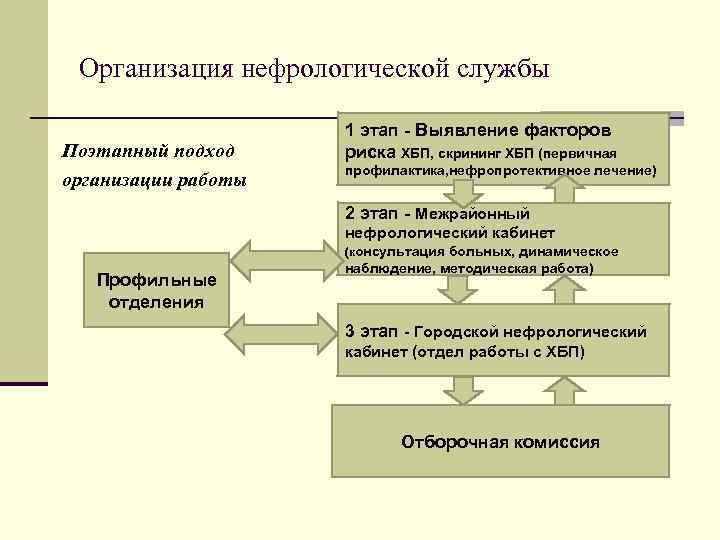
Организация нефрологической службы 1 этап - Выявление факторов Поэтапный подход риска ХБП, скрининг ХБП (первичная профилактика, нефропротективное лечение) организации работы 2 этап - Межрайонный нефрологический кабинет (консультация больных, динамическое наблюдение, методическая работа) Профильные отделения 3 этап - Городской нефрологический кабинет (отдел работы с ХБП) Отборочная комиссия

Скрининг n Скрининг – это вид деятельности, с помощью которого в определенных популяциях людей, которые не знают о ХБП, проводят обследование для выявления болезни и впоследствии проводят лечение для снижения риска прогрессирования ХБП и ее осложнений. В настоящее время не существуют государственной программы скрининга ХБП. Программа раннего выявления патологии почек (KEEP) [Национальный почечный фонд (NKF) – это пока единственный пример проводящейся в настоящее время скрининговой программы, нацеленной обследование популяции повышенного риска развития ХБП. n Наблюдение - относится к основному виду деятельности, предоставляющей ключевую информацию о ХБП, такую, как время, локализация, выраженность и тяжесть нарушений, для того, чтобы управлять внедрением действенных медико- санитарных мероприятий и социальных мероприятий органов здравоохранения с целью контроля прогрессирования ХБП и её осложнений.

Диспансерное наблюдение n Диспансеризация (БСЭ) – система медицинских мероприятий, осуществляемая лечебными учреждениями в целях профилактики и своевременного лечения заболеваний. n Диспансерный метод - активное динамическое наблюдение за состоянием здоровья определенных контингентов населения ( здоровых и больных), взятие этих групп населения на учет с целью раннего выявления заболеваний, динамического наблюдения, комплексного лечения заболевших, проведение мероприятий по оздоровлению их условий труда и быта, предупреждению развития и распространения болезней, восстановлению трудоспособности и продлению периода активной жизнедеятельности ( А. Ф. Серенко). n Диспансерный метод - …система лечебно-профилактического обслуживания населения, состоящая в активном выявлении начальных стадий заболевания, …своевременном применении лечебно -профилактических мер-тий (Петровский Б. В. )

Показания к амбулаторной консультации нефролога n Впервые выявленные и подтвержденные при повторном исследовании- n - изменения в анализах мочи (протеинурия, микроальбуминурия, гематурия) n - повышение уровня креатинина или мочевины крови n - снижение СКФ менее 60 мл/мин/1, 73 м 2 n - артериальная гипертония, впервые выявленная в возроасте моложе 40 лет или старше 60 лет; резистентная к лечению артериальная гипертония n - анемия (после предварительного обследования , исключения гематолог. Патологии) n - нарушение концентрационной функции почек, канальцевые нарушения ( никтурия, полиурия, стойкая депрессия удельного веса мочи, глюкозурия при нормальном уровне сахара в крови)

Диспансерное наблюдение больных с нефрологическими заболеваниями n - в первые 5 лет после перенесенной острой почечной недостаточности; n - пожизненно после трансплантации почки ( при отсутствии организованного наблюдения в региональном центре трансплантации); n - страдающие нефрогенной или вазоренальной артериальной гипертензией; n - страдающие любыми вариантами гломерулонефритов и получающие поддерживающую иммуносупрессивную терапию; n - страдающие ХБП 3 -5 стадий, за исключением больных получающих программный диализ; n - страдающие нефротическим синдромом любой природы; n - имеющие рецидивирующую инфекцию мочевых путей, не подлежащую наблюдению и лечению у уролога; n - страдающие любыми вариантами наследственных или врожденных заболеваний почек и мочевой системы.





Наблюдение нефрологического больного n Больные группы риска, или имеющие факторы риска развития ХБП, должны наблюдаться семейными врачами или врачами – специалистами, регулярно сдавать анализы мочи, определение креатинина, расчет СКФ, УЗИ почек, СПБ - не реже 1 раза в год. n При ведении больных с ХБП нефролог подтверждает диагноз основного заболевания почек, определяет его стадию, составляет план лечения, планирует сроки начала (СКФ менее 15 мл/мин. ) и вид заместительной почечной терапии, и определяет меры профилактики осложнений. n Рациональные установки ведения нефрологического больного сводятся к следующему: n 1. Правильная оценка клинического значения симптомов болезни, а также механизмов их развития. n 2. Строгая индивидуальная оценка проявлений болезни, ее этиологии и особенности течения. n 3. Рациональность советов по общему режиму, включая психологические и социальные аспекты реабилитации, санаторно-курортному лечению. n 4. Строго индивидуальный и крайне осторожный подход к назначению диеты. n 5. Осторожность в назначении любого лечения. n 6. При назначении лечения четкое выделение этиологического, патогенетического и симптоматического его видов. n 7. Настойчивость в активном лечении, если оно назначено. n 8. Ограниченное использование лекарственных средств вообще.
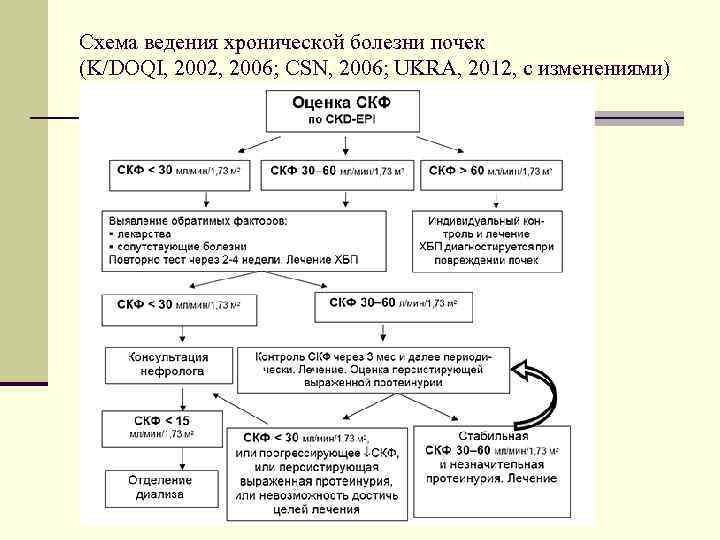
Схема ведения хронической болезни почек (K/DOQI, 2002, 2006; CSN, 2006; UKRA, 2012, с изменениями)


Межрайонный нефрологический кабинет n Оказание консультативной, диагностической и лечебной помощи больным с нефрологическими заболеваниями; n Нефропротективное лечение; n Диспансерное наблюдение и реабилитация больных с нефрологическими заболеваниями; (получающих патогенетическое лечение, быстропрогрессирущие нефропатии, системные васкулиты с поражением почек) n Динамическое наблюдение пациентов с нефрологическими заболеваниями n Направление больных на стационарное лечение в специализированные стационары; n Организация скрининга ХБП; n Проведение мероприятий по профилактике ХБП; n Методическая работа

Городской нефрологический кабинет (нефроцентр) n Оказание специализированной медицинской помощи больным с ХБП n Динамическое наблюдение больных с нефрологическими заболеваниями n Организация программ по скринингу ХБП n Организация школы для больных с ХБП n Организационно-методическая помощь по совершенствованию работы с нефрологическими больными n Консультативная помощь врачам других специальностей по вопросам диагностики и лечения нефрологических заболеваний n Организация отдела по работе с ХБП 3 – 5 ст.

Отдел лечения больных с ХБП 3 5 ст. (до начала ЗПТ) n Нефролог n Специализированный средний мед. персонал преддиализной подготовки n Диетолог n Сосудистый хирург n Клинический фармаколог n Социальный работник n Консультанты (кардиолог, эндокринолог, уролог)

Задачи центра ХБП 1. Минимизация темпа утраты функции почек 2. Отработка принципов диетотерапии 3. Профилактика и лечение осложнений ХБП: АГ, электролиты, КОС, анемия, остеопатия, БЭН, инфекции (гепатиты, tbc, сепсис) 4. Выбор способа диализа (ГД, ПД) и преддиализная подготовка (обучение, вакцинация) 5. Формирование диализного доступа 6. Предтрансплантационная подготовка реципиента и предполагаемого живого донора 7. Физическая, психологическая и социальная адаптация, трудоустройство, соц. защита 8. Начало диализа до развития симптомов уремии 9. Паллиативная терапия и помощь

Основные цели наблюдения больных с ХБП 3 5 ст. : 1. Увеличение показателей общей и додиализной выживаемости больных. 2. Снижение показателей морбидности 3. Повышение качества жизни и функционирования больных 4. Вторичная профилактика осложнений ХБП (воздействие на первопричину развития ХБП, факторы риска её прогрессии и осложнения: артериальная гипертензия, ожирение, курение, дислипидемия, протеинурия, гипергликемия, нарушения минерального обмена и вторичный гиперпаратиреоз, анемия, метаболический ацидоз, гиперурикемия, БЭН, болезни ССС) 5. Своевременное плановое начало диализа

Додиализное наблюдение n Главные цели додиализного наблюдения 1. профилактика потери почечной функции, 2. отсрочка выхода на диализ, 3. снижение летальности n Практические аспекты амбулаторного наблюдения включают разработку и внедрение стандартных операционных процедур, направленных на выявление и воздействие на факторы риска прогрессирования ХБП, что позволяет в среднесрочной перспективе судить о результативности вмешательств по традиционным (летальность, выживаемость, КЖ) и так называемым суррогатным критериям качества медицинской помощи

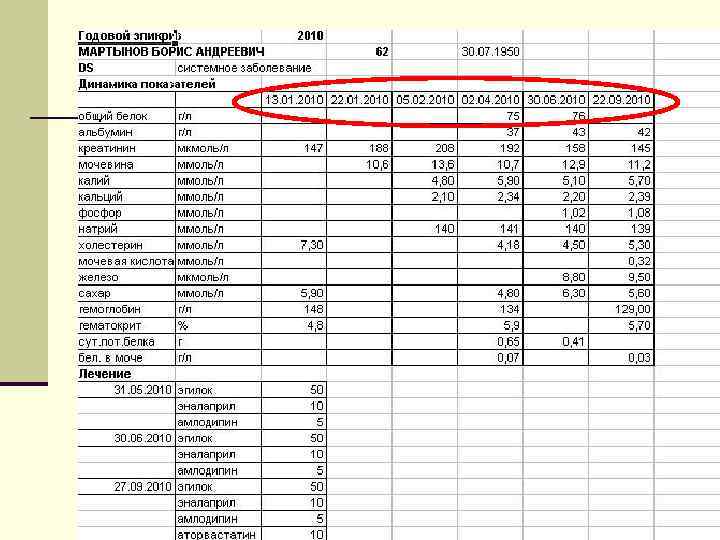
База данных регистра больных с ХБП 3 – 5 ст. n Демографические показатели, вес, рост n Диагноз и стадия ХБП n Лечение n Клинико-лабораторные показатели n СКФ (по 6 -ти компонентной формуле MDRD), креатинин, мочевина n Гемоглобин, % нас. трансфер. Fe и/или ферритин n Са, Р, К, Na n БЭН (альбумин, индекс Кетле) n ЩФ, билирубин, трансаминазы, ПТГ, глюкоза n Маркеры вирусного гепатита Другие исследования по показаниям
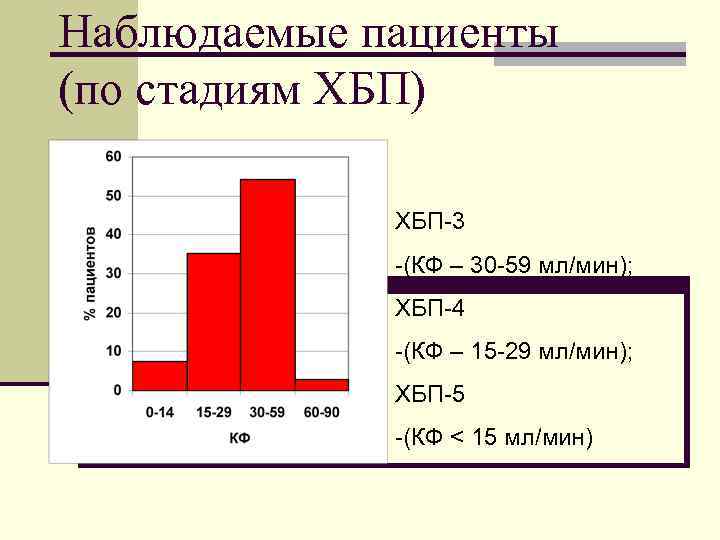
Наблюдаемые пациенты (по стадиям ХБП) ХБП-3 -(КФ – 30 -59 мл/мин); ХБП-4 -(КФ – 15 -29 мл/мин); ХБП-5 -(КФ < 15 мл/мин)
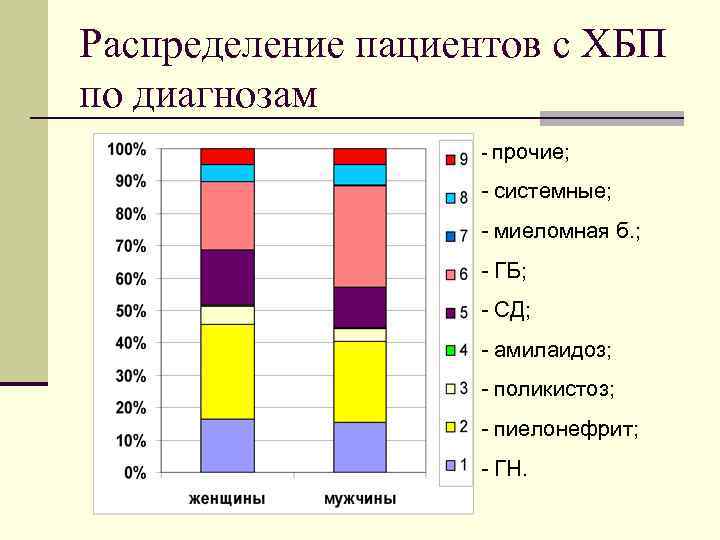
Распределение пациентов с ХБП по диагнозам - прочие; - системные; - миеломная б. ; - ГБ; - СД; - амилаидоз; - поликистоз; - пиелонефрит; - ГН.
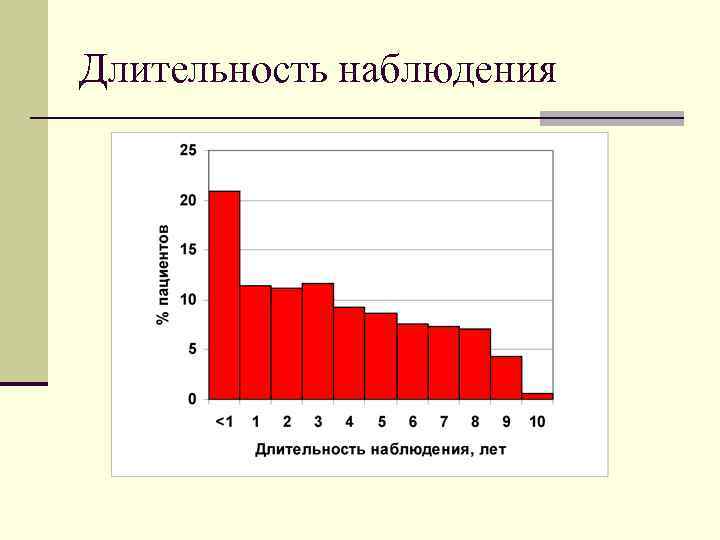
Длительность наблюдения
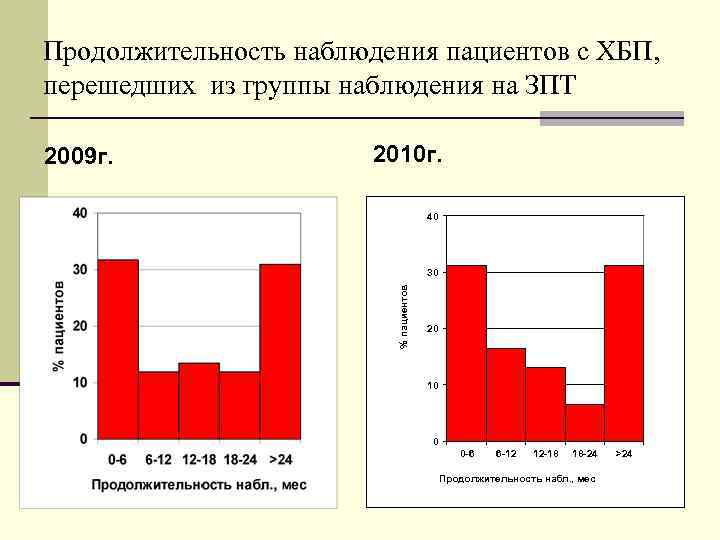
Продолжительность наблюдения пациентов с ХБП, перешедших из группы наблюдения на ЗПТ 2009 г. 2010 г. 40 30 % пациентов 20 10 0 -6 6 -12 12 -18 18 -24 >24 Продолжительность набл. , мес
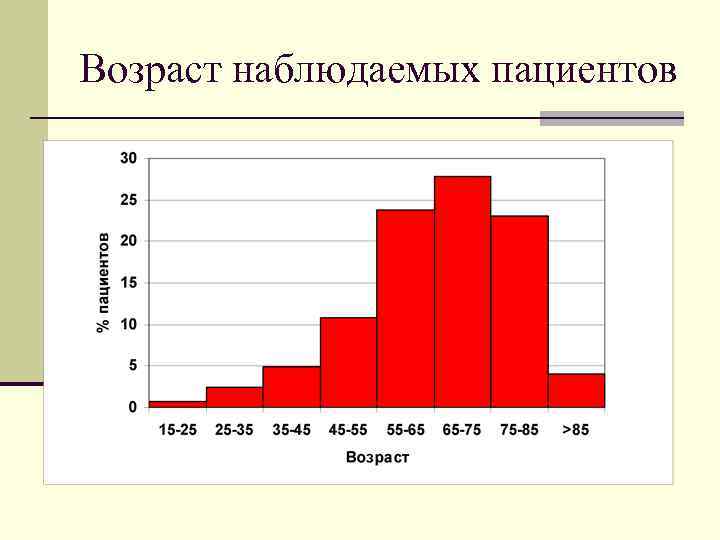
Возраст наблюдаемых пациентов

Методы нефропротективной терапии n Ограничение соли 5 г/сут. , белка до 0, 6 0, 8 г/кг в. т. , борьба с курением n Максимально раннее назначение ингибиторов АПФ и/или блокаторов ангиотензиновых рецепторов n Строгий контроль АД (130/80 мм рт ст) n Назначение статинов n Коррекция анемии n Коррекция фосфорно кальциевого обмена n Важность раннего начала лечения! n Данные доказательной медицины: использование методов нефропротекции снижает относительный риск развития ТПН на 30 -50%

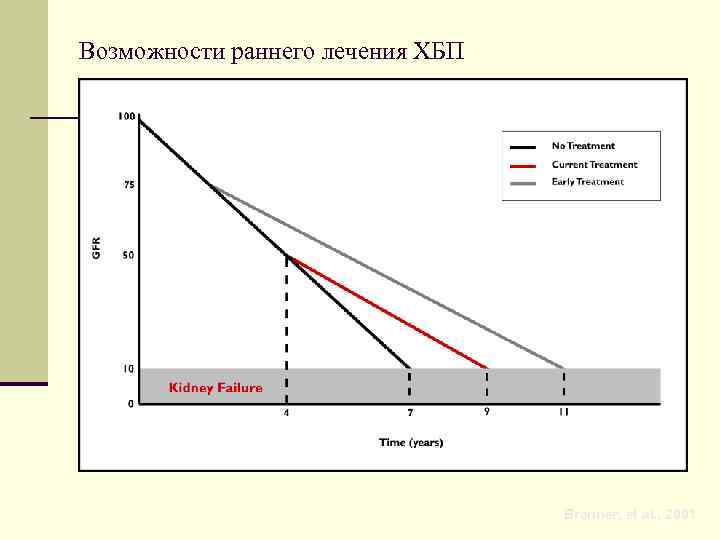
Возможности раннего лечения ХБП Brenner, et al. , 2001

Больная П. , 1978 г. р. n Наблюдается в ГНЦ с 2004 года. n Диагноз: «Сахарный диабет, 1 тип, тяжелое течение. Диабетическая нефропатия 4 ст. единственной левой почки. Хронический пиелонефрит, латентное течение. ХБП 4 ст. ХПН 2. Анемия. Артериальная гипертония.
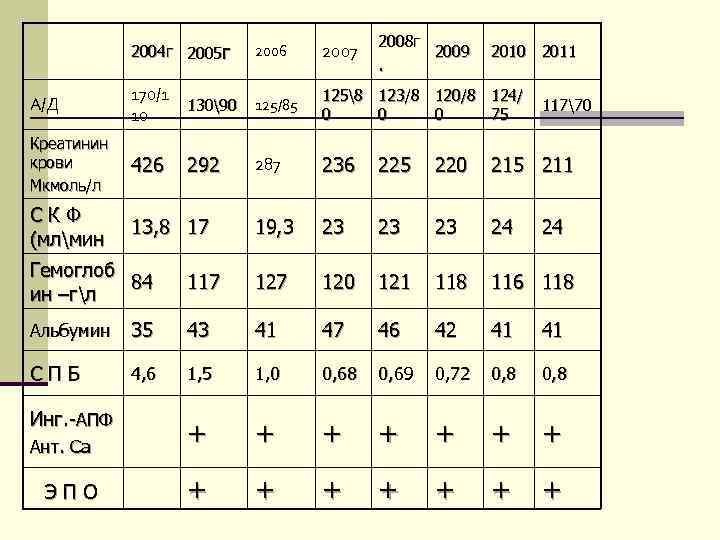
2008 г 2004 г 2005 г 2006 2007 2009 2010 2011 170/1 1258 123/8 120/8 124/ А/Д 13090 125/85 11770 10 0 0 0 75 Креатинин крови 426 292 287 236 225 220 215 211 Мкмоль/л С К Ф 13, 8 17 19, 3 23 24 24 (млмин Гемоглоб 84 117 120 121 118 116 118 ин –гл Альбумин 35 43 41 47 46 42 41 С П Б 4, 6 1, 5 1, 0 0, 68 0, 69 0, 72 0, 8 Инг. -АПФ Ант. Са + + + + + Э П О + + + + +


Пациент Т. , 1959 г. р. Пациент И. , 1979 г. р. 2002 г. 2006 2012 2002 г 2007 2012 140/8 А/Д 19090 5 13580 Креатинин А/д 150/90 140/90 210/11 0 крови(мкм 120 147 233 оль Cr 160 2300 С К Ф КРОВИ 60 42 25 (млмин) Ан-з Белок- Нв-гл 135 123 120 мочи до 1 г Альбумин 43 41 37 С П Б ( 1, 5 2, 9 4, 58 гсут) Инг. -АПФ, БРА + + + Ант. Са Симп. Леч. + + +

Динамика СКФ за 3 4 года: число пациентов в подгруппах >10 10 -5 5 -0 0…-5 -5…-10 -10…-15 -15…-20 >20 скорость снижения СКФ, мл/мин за год (CKD-EPI) пациенты с полным набором значений СКФ
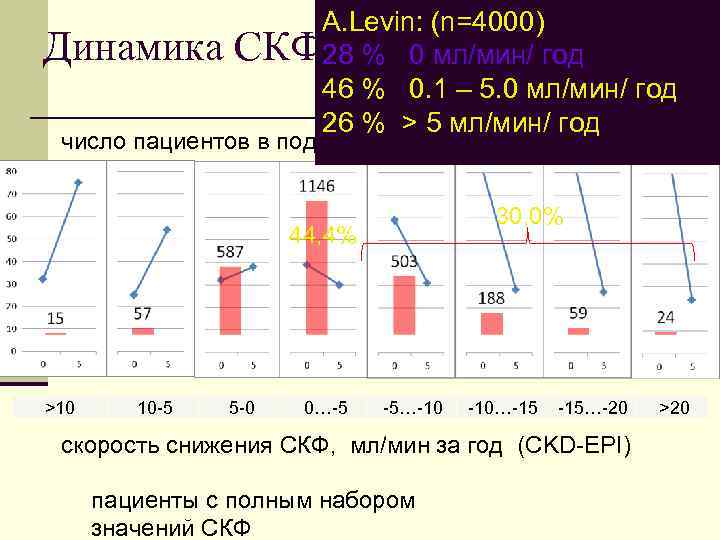
A. Levin: (n=4000) Динамика СКФ 28 %3 4 мл/мин/ год за 0 года: 46 % 0. 1 – 5. 0 мл/мин/ год 26 % > 5 мл/мин/ год число пациентов в подгруппах 30, 0% 44, 4% >10 10 -5 5 -0 0…-5 -5…-10 -10…-15 -15…-20 >20 скорость снижения СКФ, мл/мин за год (CKD-EPI) пациенты с полным набором значений СКФ

Подходы к замедлению прогрессирования ХБП n Диета n Умеренное ограничение потребление белка (0, 6 -0. 75 г/кгхсут), при необходимости применение кетоаналогов незаменимых аминокислот. n Малосолевая диета – потребление натрия не более 60 -80 ммоль/сут (соответствует 4 -5 г/сут поваренной соли). n МБД Подавление деградации собственных тканевых белков n Стимуляция синтеза белков n Снижение выраженности уремических симптомов; n Улучшение почечной остеодистрофии; n Замедление скорости прогрессирования ХПН; n Снижение протеинурии; n Положительный эффект на нарушенный метаболизм углеводов; n Возможность варьировать различными источниками белка; n Диеты с ограничением белка – терапевтическое мероприятие и требует соблюдения от пациента и контроля от врача

Кетокислоты: ь Стимулируют синтез белка ь Поддерживают азотистый баланс ь Ингибируют распад белка ь Снижают выделение белка с мочой Разветвленные АК (изолейцин, валин) более 42% в составе кетостерила оказывают меньшее влияние на клубочковую фильтрацию, чем другие АК. Кетокислоты представляют собой аналоги аминокислот, свободные от азота, которые в организме человека могут превращаться (трансамини- роваться) в соответствующие аминокислоты

В 2009 г. Aparicio et al. опубликовали решение консенсуса по использования малобелковой диеты в сочетании с кетокислотами [18]. Согласно консенсусу, малобелковая диета в сочетании с кето/аминокислотами (МБД в сочетании с КК) должна быть одним из основных подходов ренопротекции у пациентов с ХБП. n Эффекты от назначения малобелковой диеты в сочетании с кетокислотами: n уменьшение уремических токсинов; n уменьшение протеинурии; n улучшение кальций-фосфорного метаболизма / уменьшение проявлений гиперпаратиреоидизма; n улучшение липидного профиля; n замедление прогрессирования хронической почечной недостаточности; n увеличение додиализного периода лечения; n не вызывает нарушения пищевого статуса; n улучшает качество жизни.

Общие принципы коррекции артериальной гипертензии у больных с ХБП n Установить наличие и уровень артериальной гипертензии, ретинопатии, гипертрофии левого желудочка, атеросклеротических изменений крупных сосудов n Исключить причины гипертензии, не связанной с ХПН n Оценить уровень потребления Na. Cl, массу тела, водный баланс (задержка жидкости, диурез) n Определить целевой уровень АД: n Ограничить потребление Na. Cl, назначить диуретики, диетические ограничения при избытке веса, не медикаментозные способы коррекции гипертензии n Если эффекта нет, назначить антигипертензивные средства

Целевые уровни АД n ХБП 3 -5 стадий является АД < 130/80 мм рт. ст, n при наличии протеинурии - АД < 125/75 мм рт. ст. n у больных СД-2 АД < 120/80 мм рт. ст. Сейчас – целевой уровень для всех больных, в том числе с СД – 130/80 мм рт. ст. (Joint National Committee VII -2003; NKF KDOQI-2007; Российское общество эндокринологов и Всероссийское научное общество кардиологов *ВНОК- 2002 -2007 г. г. ) Для достижения целевого АД могут быть использованы все классы антигипертензивных препаратов, при этом подавляющему большинству пациентов требуется комбинированная терапия. Все пациенты с ХБП должны получать ингибиторы ангиотензин- превращающего фермента (ИАПФ) или антагонисты рецепторов ангиотензина II (АРА II) (уровень доказанности А), большинству пациентов требуется диуретик (уровень доказанности А). Выбор третьего препарата зависит от наличия сопутствующих состояний и показаний для назначения того или иного класса (уровень доказанности В).

Немедикаментозное лечение АД (доказанная эффективность) n Отказ от курения n Снижение избыточной массы тела n Уменьшение потребления поваренной соли n Уменьшение потребления алкоголя- 20 -30 г этанола для мужчин (=50 -60 мл водки=200 -250 мл сухого вина=500 - 600 мл пива) и 10 -20 г для женщин n Модификация диеты-фрукты, овощи, богатые К, Mg, Cа, рыба, ограничение животных жиров n Увеличение физической активности – ходьба, плаванье в течение 30 -45 мин. 3 -4 раза в неделю, изометрические нагрузки противопоказаны.

Лечение анемии n Эритропоэтин назначается при уровне Hb < 110 г/л Рекомбинантный эритропоэтин удлиняет додиализный период в среднем на 6 мес. n Перед назначением эритропоэтина определить запасы железа в организме и провести курс лечения препаратами железа n Цель лечения: Hb не < 110 г/л, Ht не < 30%, ферритин 200 – 500 г/л, насыщение трансферрина железом 30 – 40%, гипохромных эритроцитов < 2, 5% n Средняя доза эритропоэтина 4000 – 6000 ед/нед.
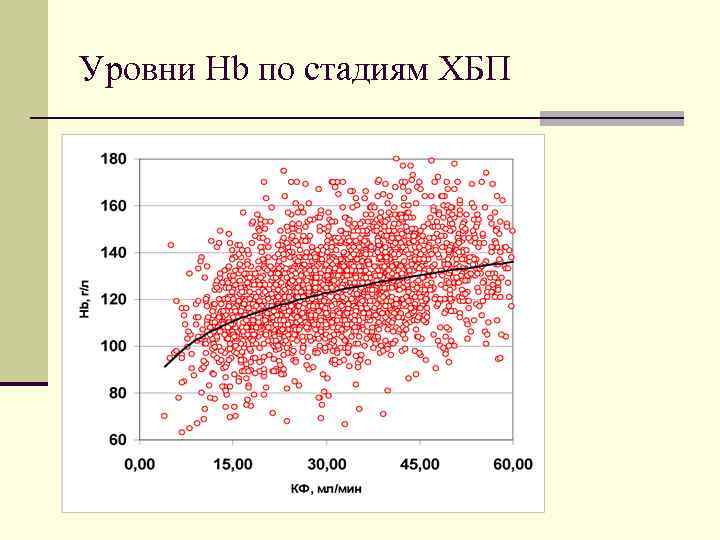
Уровни Hb по стадиям ХБП

Уровень Hb у пациентов, перешедших из группы наблюдения на ЗПТ 2010 2011 2012

Нарушения фосфорно кальциевого обмена n Устранение гиперпаратиреоза n Достижение целевых уровней кальция и фосфора, паратиреоидного гормона –между нормальным и двукратно повышенным уровнем. n Уменьшить потребление фосфатов до 8– мг/сут n Назначение препаратов витамина Д.

Опасности гиперфосфатемии (РО 4 >1, 6 ммоль/л) у больных с ХБП IV V n Гиперфосфатемия – основной фактор развития и прогрессирования вторичного гиперпаратиреоидизма и ренальной остеодистрофии (вызывает снижение Са и кальцитриола в сыворотке крови, гиперпродукцию ПТГ и гиперплазию паращитовидных желез) n Гиперфосфатемия увеличивает риск кальцификации сосудов и сердечно-сосудистых катастроф n Риск смерти значительно возрастает при РО 4 >2, 1 ммоль/л, риск кальцификации – при Cа Р = 4. 4 ммоль2/л 2 (55 мг 2/дл 2) n Целевой уровень РО 4 должен быть близким к нормальному: 0, 8– 1, 5 ммоль/л

Нарушения фосфорно кальциевого обмена и повышение ПТГ n одно из основных составляющих прогрессирующего поражения почек. n формируют основные ведущие синдромы: резорбцию костной ткани и эктопическую кальцификацию. n клиническая значимость кальцификации - фатальное повышение рисков кардиоваскулярной смертности. n независимые факторы риска сердечно-сосудистой смертности: гиперфосфатемия, гиперкальцемия, повышение паратиреоидного гормона (ПТГ). n ПТГ – универсальный уремический токсин. n Гиперсекреция ПТГ способствует развитию ренальной остеодистрофии, уремической кардиомиопатии, «кальцификации миокарда» , клапанов сердца и его проводящей системы, внескелетной кальцификации, артериальной гипертензии, ускорению развития атеросклероза, генерализованной васкулопатии, энцефалопатии, влияет на все стадии гемопоэза, нарушает секрецию инсулина.
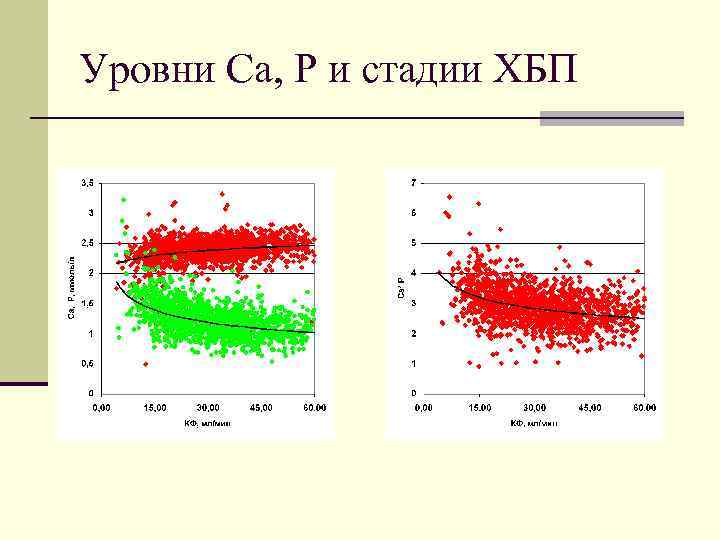
Уровни Ca, P и стадии ХБП
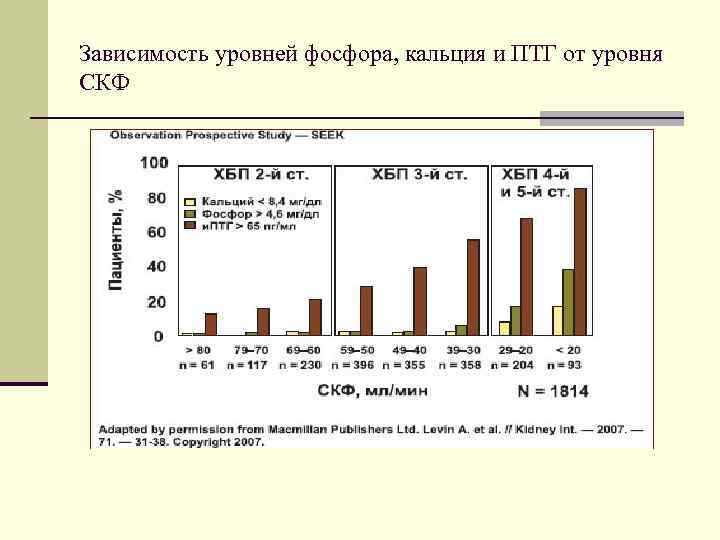
Зависимость уровней фосфора, кальция и ПТГ от уровня СКФ
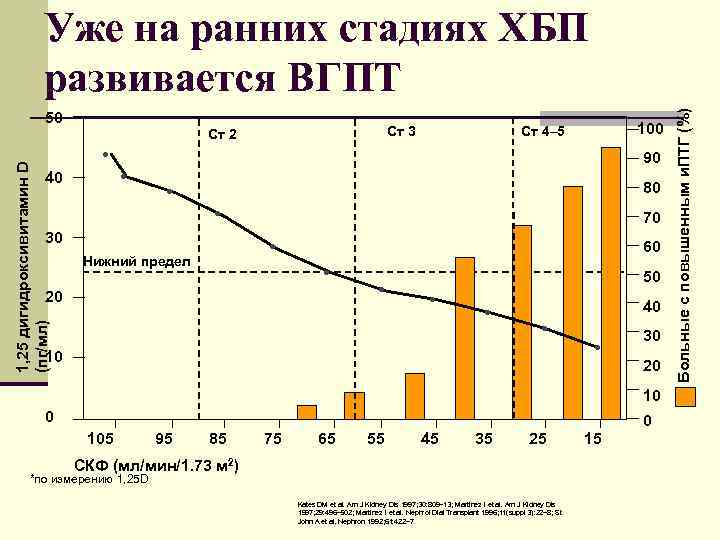
Уже на ранних стадиях ХБП развивается ВГПТ Больные с повышенным и. ПТГ (%) 50 Ст 2 Ст 3 Ст 4– 5 100 ● 90 1, 25 дигидроксивитамин D 40 ● 80 ● 70 30 ● 60 Нижний предел ● 50 ● 20 ● 40 (пг/мл) ● 30 ● 10 20 10 0 105 95 85 75 65 55 45 35 25 15 СКФ (мл/мин/1. 73 м 2) *по измерению 1, 25 D Kates DM et al. Am J Kidney Dis 1997; 30: 809– 13; Martinez I et al. Am J Kidney Dis 1997; 29: 496– 502; Martinez I et al. Nephrol Dial Transplant 1996; 11(suppl 3): 22– 8; St John A et al. Nephron 1992; 61: 422– 7
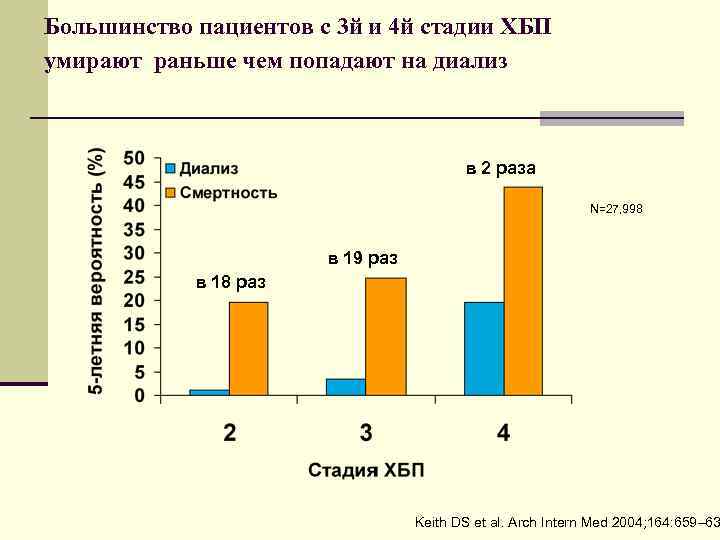
Большинство пациентов с 3 й и 4 й стадии ХБП умирают раньше чем попадают на диализ в 2 раза N=27, 998 в 19 раз в 18 раз Keith DS et al. Arch Intern Med 2004; 164: 659– 63

МКН n Минерально-костные нарушения при ХБП являются осложнениями определяющими прогноз больных n В большинстве случаев эта проблема диагностируется поздно n Наши данные подтверждают актуальность ранней диагностики, когда практически у половины обследованных нами больных уже на 3 стадии ХБП паратгормон оказался выше нормальных значений

Коррекция гиперфосфатемии n Ограничение белка в пище n Фосфоросвязывающие препараты n Препараты, содержащие алюминий n Карбонат кальция n Ацетат кальция + карбонат магния + окись магния n Севеламер n Лантан n Полимеры трехвалентной гидроокиси железа n Препараты витамина D
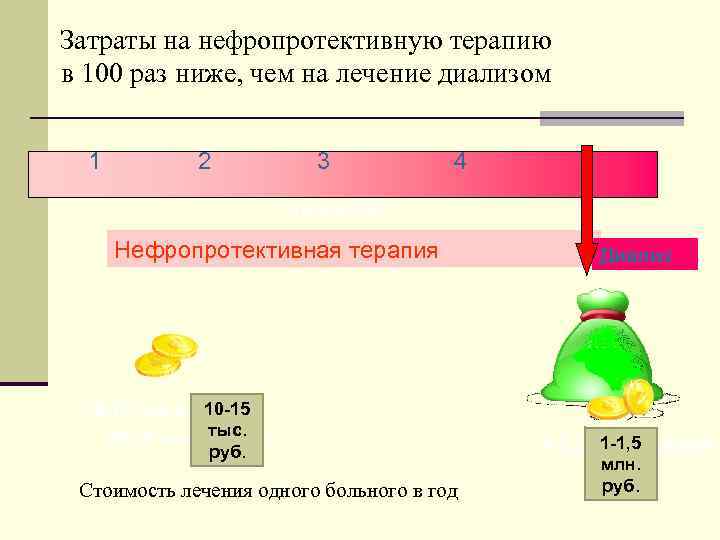
Затраты на нефропротективную терапию в 100 раз ниже, чем на лечение диализом 1 2 3 4 Стадии ХБП Нефропротективная терапия Диализ 10 -15 тыс. руб. тыс. 10 -15 тыс. рублей 1 -1, 5 млн. рублей руб. млн. Стоимость лечения одного больного в год руб.
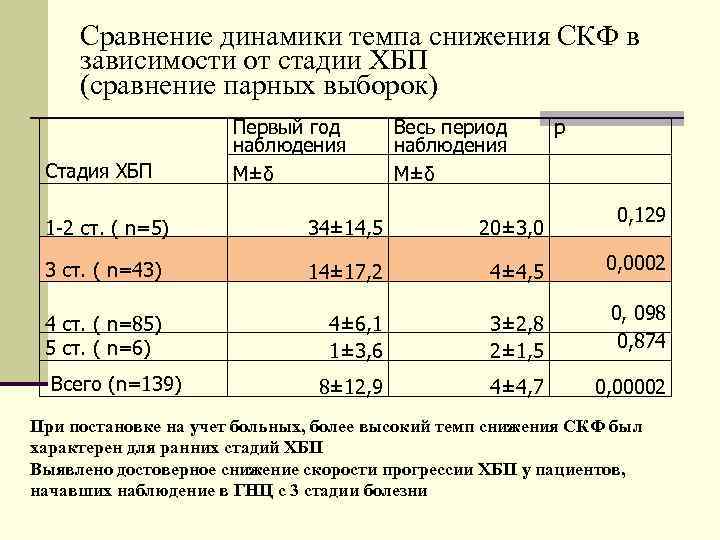
Сравнение динамики темпа снижения СКФ в зависимости от стадии ХБП (сравнение парных выборок) Первый год Весь период р наблюдения Стадия ХБП М±δ 0, 129 1 -2 ст. ( n=5) 34± 14, 5 20± 3, 0 3 ст. ( n=43) 14± 17, 2 4± 4, 5 0, 0002 0, 098 4 ст. ( n=85) 4± 6, 1 3± 2, 8 5 ст. ( n=6) 1± 3, 6 2± 1, 5 0, 874 Всего (n=139) 8± 12, 9 4± 4, 7 0, 00002 При постановке на учет больных, более высокий темп снижения СКФ был характерен для ранних стадий ХБП Выявлено достоверное снижение скорости прогрессии ХБП у пациентов, начавших наблюдение в ГНЦ с 3 стадии болезни
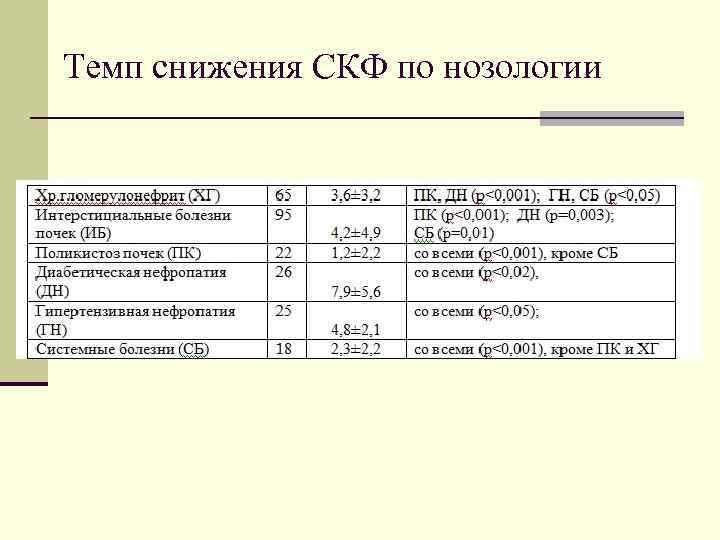
Темп снижения СКФ по нозологии
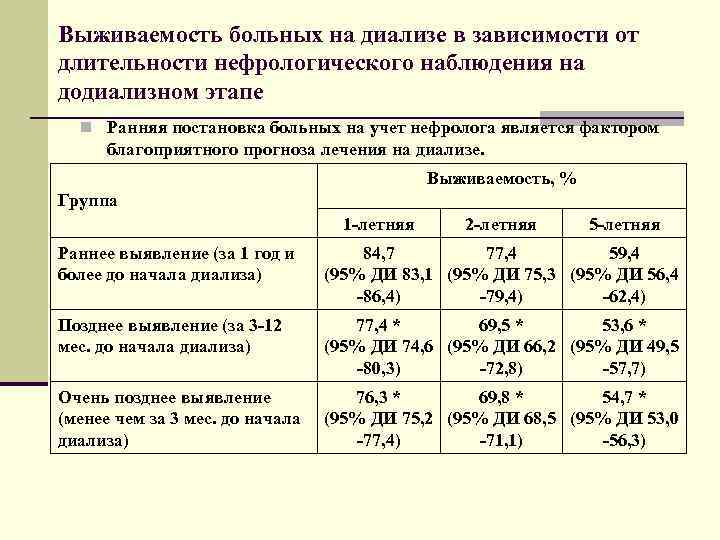
Выживаемость больных на диализе в зависимости от длительности нефрологического наблюдения на додиализном этапе n Ранняя постановка больных на учет нефролога является фактором благоприятного прогноза лечения на диализе. Выживаемость, % Группа 1 -летняя 2 -летняя 5 -летняя Раннее выявление (за 1 год и 84, 7 77, 4 59, 4 более до начала диализа) (95% ДИ 83, 1 (95% ДИ 75, 3 (95% ДИ 56, 4 -86, 4) -79, 4) -62, 4) Позднее выявление (за 3 -12 77, 4 * 69, 5 * 53, 6 * мес. до начала диализа) (95% ДИ 74, 6 (95% ДИ 66, 2 (95% ДИ 49, 5 -80, 3) -72, 8) -57, 7) Очень позднее выявление 76, 3 * 69, 8 * 54, 7 * (менее чем за 3 мес. до начала (95% ДИ 75, 2 (95% ДИ 68, 5 (95% ДИ 53, 0 диализа) -77, 4) -71, 1) -56, 3)

Ожидаемый социально-экономический эффект от реализации программы n Сохранение работоспособной части населения n За счет продления додиализной стадии ХБП, как минимум, на 3 -4 года – уменьшение потребности в дорогостоящей заместительной почечной терапии n Снижение затрат на лечение сердечно - сосудистых осложнений ( госпитализации, лекарственное обеспечение) n Увеличение продолжительности жизни n Оздоровление нации.

Выводы n Благодаря целенаправленному устранению факторов риска и контролю осложнений, как правило, удается продлить период жизни больных с ХБП, предшествующий ЗПТ, что не противоречит основному положению о её своевременном начале. n Цель выявления и предупреждения ХБП в общей популяции – предупреждение необратимой утраты СКФ и снижение частоты осложнений ХПН, прежде всего сердечно- сосудистых осложнений. n Наличие ХБП с указанием её стадии должно быть отражено в медицинской документации, поскольку во всех случаях требуется включение определенных дополнительных лечебных мероприятий. n Борьба с ХБП требует участия клиницистов различных специальностей, а также работников социальных служб, самих пациентов и их родственников. n Своевременное выявление, предупреждение и лечение ХБП – один из наиболее эффективных способов повышения качества и увеличения продолжительности активной жизни представителей общей популяции населения страны.
Организация нефрологической службы.ppt