Dispansernoe_nabl_s_khronich_zab.ppt
- Количество слайдов: 68

Организация диспансерного наблюдения детей с хроническими заболеваниями к. м. н. , доцент кафедры детских болезней № 1 Бектенова Г. Е.

Организация диспансерного наблюдения за детьми с железодефицитной анемией (ЖДА). ЖДА (сидеропеническая анемия) - это патологическое состояние, характеризующееся снижением содержания гемоглобина из-за дефицита железа в организме в результате нарушения его поступления, усвоения или патологических его потерь. Клинически различают 3 степени ЖДА: I степень (легкая) - уровень гемоглобина 110 -90 г/л, количество эритроцитов 3 • 10|2/л II степень (средней тяжести) - уровень гемоглобина 90 -70 г/л, количество эритроцитов 3 - 2, 5 • 1012 /л III степень (тяжелая) - уровень гемоглобина < 70 г/л, количество эритроцитов < 2, 5 • 10|2/л, гематокрит низкий. При ЖДА II - III степени показана госпитализация.

В клинике преобладают : • эпителиальные изменения - трофические нарушения кожи, ногтей, волос, слизистых оболочек; • извращение вкуса и обоняния, • астено-вегетативные нарушения, • нарушения процессов кишечного всасывания, дисфагия и диспепсические изменения, • снижение местного иммунитета (повышенная заболеваемость острыми кишечными и респираторными инфекциями), • общеанемические симптомы

• Диспансерное наблюдение и контрольные обследования: - Дети, страдающие ЖДА и получающие ферропрепараты должны наблюдаться педиатром 1 раз в 7 -10 дней, с обязательным контролем анализа крови. - При нормализации уровня гемоглобина диспансерный осмотр проводится 1 раз в месяц, с обязательным анализом крови. В дальнейшем - ежеквартально. - Консультация гематолога проводится по показаниям. -Параллельно проводят профилактику и лечение интеркуррентных заболеваний. - Через 6 месяцев после нормализации показателей крови ребенок снимается с диспансерного учета, и переводится из 11 группы здоровья в I

Диета и объем медикаментозной терапии Диетотерапия - один из важных вспомогательных компонентов терапии и профилактики ЖДА. Она подразумевает употребление в пищу железосодержащих продуктов (мясо, печень, рыба) с одновременным применением овощей и фруктов. Препараты, содержащие железо : ферроград, актиферрин, ферроплет, тардиферон. железа фумарат, хеферол, фериатум, гемофер и т. д. После выбора железосодержащего препарата и способа его применения определяют ежедневную суточную дозу лекарственного вещества и кратность приема. Лечение ЖДА целесообразно назначать с дозы равной 1/2 -1/4 от терапевтической с последующим постепенным достижением полной дозы в течении 7 -14 дней. Такой подход к лечению уменьшает риск развития побочных эффектов.

ЛФК. Физиотерапия. Санаторно-курортное лечение • Детям, страдающим анемией, нужен особенно • • тщательный уход, так как уровень гемоглобина у них снижен и их организм страдает от недостатка кислорода, то очень важно обеспечить им пребывание на свежем воздухе. Массаж и гимнастика уменьшают вялость и гиподинамию, стимулируют обменные процессы, всасывание пищевых продуктов и их утилизацию. После стационара показан санаторный этап лечения в местном санатории общего типа.

Кратность реабилитационных мероприятии • Ферротерапию целесообразно продолжать после достижения нормального уровня гемоглобина (120 -130 г/л) еще в течение 2 -3 месяцев. • Суточная доза элементарного железа при этом должна соответствовать 1/2 терапевтической дозы.

Критерии эффективности реабилитационных мероприятий Отсутствие прогрессирования клинических проявлений ЖДА и нормализация уровня гемоглобина в крови, а также значительное снижение инфекционной заболеваемости (особенно ОРВИ).

Организация диспансерного наблюдения за детьми с рахитом Рахит - это гетерогенное заболевание, характеризующееся изменениями костной, мышечной и нервной систем, при тяжелом течении - с нарушениями функций внутренних органов, этиологически связанное с различными экзо- и эндогенными факторами.

Различают: - рахит I, III степени; - по течению - острое, подострое, рецидивирующее, непрерывно - рецидивирующее, - периоды: начальный, разгара, остаточных явлений.
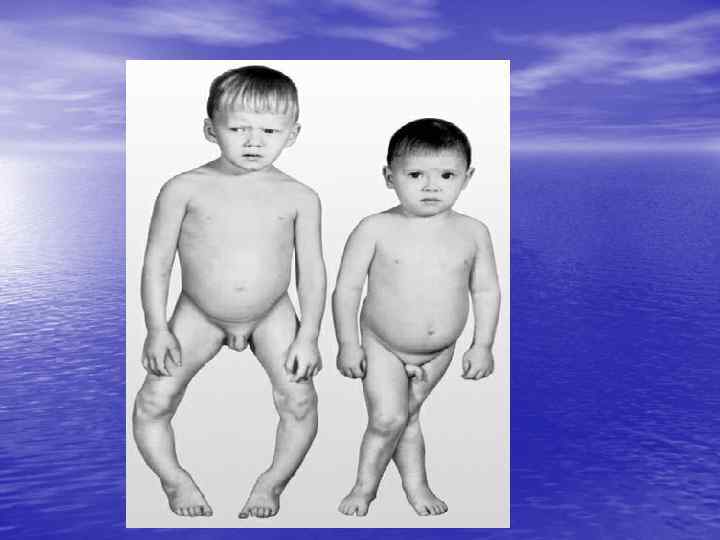

Начальные проявления: беспокойство, пугливость, раздражительность, вздрагивание при ярком свете, звуке, нарушение сна, потливость (липкий пот), красный дермографизм; повышенная влажность, снижение тургора, «упорная» потница, «облысение» затылка; мышечная гипотония, появление запоров; небольшая «податливость краев» большого родничка; содержание кальция в крови в норме, фосфора в крови в норме или незначительно снижено, щелочная фосфатаза (ЩФ) в крови повышена, метаболический ацидоз, фосфор мочи повышен; рентгенологические изменения отсутствуют. Таким образом, преобладают нарушения со стороны нервной системы, из биохимических нарушений информативным является повышение ЩФ сыворотки крови.

Симптомы разгара болезни: усиление потливости, нарастание общей слабости, отставание в психомоторном развитии, эмоциональная лабильность; мышечная гипотония (возможно усиление запоров), «разболтанность» суставов, «лягушачий живот» , высокое стояние диафрагмы; краниотабес (уплощение затылка), «квадратная» форма черепа, увеличение лобных и теменных бугров, «олимпийский» лоб, «седловидный» нос, нарушение прорезывания зубов (несвоевременное и неправильное), нарушение прикуса, деформация грудной клетки ( «грудь сапожника» , «куриная» грудь, кифоз, лордоз, сколиоз), развернутость нижней аппертуры ( «гаррисонова» борозда),

«плоскорахитический» таз, «четки» на ребрах, «браслетки» в области запястья. «нити жемчуга» в межфаланговых суставах пальцев рук; содержание кальция и фосфора крови снижено, повышение щелочной фосфатазы, ацидоз, фосфор мочи повышен или в норме; рентгенологически: остеопороз, бокаловидные расширения метафизов, размытость и нечеткость зон предварительного обызвествления. Таким образом, превалируют костные изменения (клинически и рентгенологически ). нарушения минерального обмена (кальций, фосфор, ЩФ, ацидоз).

• Дополнительные методы исследования: --Моча на реакцию Сулковича, --общий анализ крови, анализ крови на фосфор, кальций и щелочную фосфатазу - 1 раз в квартал; --кислотно-основное состояние (КОС) по показаниям; -- рентгенография костей - по показаниям.

Режим. Диета. Режим : Охранительный - устранение различных раздражителей (яркий свет, шум и т. д. ), организация достаточного отдыха в соответствии с возрастом ребенка, достаточное пребывание на свежем воздухе, регулярное проветривание помещения и влажная уборка. Диета: При грудном вскармливании - правильное питание кормящей матери (суточный рацион разнообразный, включает необходимое количество белка, в том числе и животного, жиров, углеводов, витаминов и микроэлементов). У детей введение прикорма на 2 - 4 недели раньше обычных сроков - в 5 - 5, 5 месяцев жизни. При смешанном и искусственном вскармливании - адаптированные кисломолочные смеси ("NAN кисломолочный", "Nestle", "Galia" (Франция)), введение прикорма в 5 - 5, 5 месяцев жизни.

Медикаментозная терапия: Водный раствор витамина Д - начинают с 2000 ME в сутки в течение 3 -5 дней, затем при хорошей переносимости дозу повышают до индивидуальной лечебной дозы (чаще всего 3000 ME в сутки), при выраженных костных изменениях - 5000 ME в сутки (1 капля раствора содержит около 500 ME холекальциферола). Курс лечения 30 - 45 дней, затем переходят на профилактическую дозу 500 ME - 2 года и зима третьего года. Детям на грудном вскармливании - препараты кальция (глицерофосфат кальция 0, 05 г 2 - 3 раз в день, глюконат кальция 0. 15 - 0, 25 г 2 - 3 раза в день). Препараты калия (панангин, аспаркам) 10 мг/кг массы в сутки в течение 3 -4 недель. Оротат калия 10 - 20 мг/кг массы в сутки,

Меры специфической и неспецифической профилактики Специфическая профилактика: Водный раствор витамина Дз в дозе 400 - 500 ME в сутки ежедневно в течение осеннее-зимне -весеннего периода в течение первых 2 -х лет жизни. Профилактику начинают с 3 - недельного возраста. • Для недоношенных детей профилактическая доза витамина Д составляет: при I степени - 400 -500 -1000 ME в сутки ежедневно в течение первых 2 -х лет; II - III степени - 1000 - 2000 ME ежедневно в течение первого года жизни, а на втором году в дозе 500 - 1000 ME, исключая летние месяцы. Таким образом, специфическая терапия рахита длительная (2 года и зима третьего года), проводится только витамином Д 3 водным раствором. Профилактика (специфическая) витамином Д 3 водным раствором проводится 2 года с исключением летних месяцев.

Дети, которым противопоказаны витамин Д и УФО: - при органическом поражении ЦНС, с симптомами микроцефалии и краниостеноза, непереносимостью витамина Д, идиопатической семейной гиперкальциемией (болезнь Вильямса-Бурне), черепными дизостозами, а также родившиеся с закрытым родничком. - Дети с малыми размерами родничка имеют лишь относительные противопоказания к назначению витамина Д. Специфическая профилактика им проводится, начиная с 3 -4 месяцев жизни.

Диспансерное наблюдение Участковый педиатр осматривает 1 раз в квартал, а ортопед и окулист — 1 раз в год. Критерии эффективности и длительность реабилитационных мероприятий Снижение частоты рахита, уменьшение среднетяжелых и тяжелых форм рахита, нормализация биохимических показателей крови, улучшение показателей физического развития детей, снижение заболеваемости и младенческой смертности. Лечение в течение 2 -х лет жизни, а также зимний период третьего года. Специфическая профилактика в течение 2 -х лет с исключением летних месяцев. Осмотр пульмонолога, ортопеда, кардиолога, гастроэнтеролога - по показаниям.

Организация диспансерного наблюдения за детьми раннего возраста с хроническими расстройствами питания.

БЭНП - это группа синдромов, чаще всего встречающихся у младенцев и маленьких детей, вызывается диетой, бедной как белком, так и калориями По данным ВОЗ, в развивающихся странах дети раннего возраста страдают БЭНП до 2030%

Этиологические факторы 1. экзогенные причины: алиментарные факторы (количественный и/или качественный недокорм, вследствие гипогалактии, недостатка белков, витаминов, микроэлементов) инфекционные факторы (внутриутробные генерализованные инфекции, интранатальные инфекции, кишечные инфекции и др. ) токсические факторы (использование при искусственном вскармливании молочных смесей с истекшим сроком хранения или некачественных, гипервитаминозы Д и А, в том числе лекарственные анорексия

2. эндогенные причины: перинатальные энцефалопатии разного генеза врожденные пороки развития ЖКТ синдром мальабсорбции и мальдигестии наследственные аномалии обмена веществ эндокринные заболевания

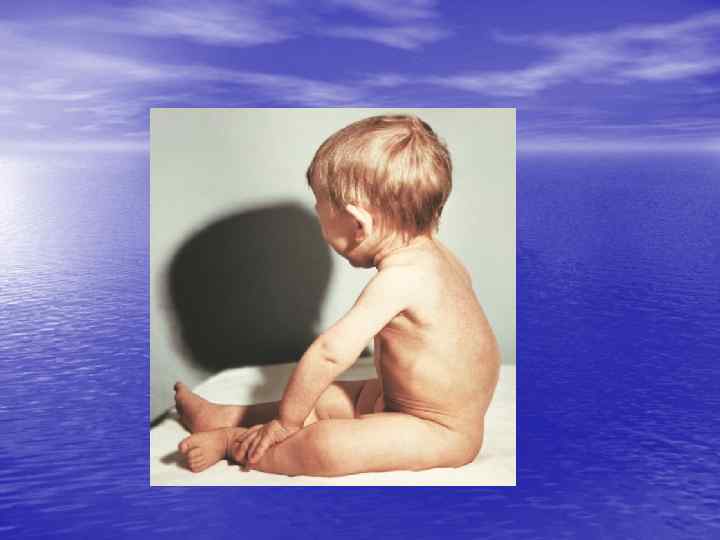
БЭНП I степени (легкая) - характеризуется истончением подкожного жирового слоя на всех участках тела и прежде всего на животе. Индекс упитанности Чулицкой составляет 10 -15. Жировая складка дряблая, тургор тканей и тонус мышц снижены. Наблюдаются некоторая бледность кожных покровов и слизистых оболочек, снижение упругости и эластичности кожи. Рост ребенка не отстает от нормы, а масса тела на 11 -20% ниже нормы. Кривая нарастания массы тела уплощена. Общее самочувствие ребенка удовлетворительное, психомоторное развитие соответствует возрасту, однако, он раздражителен, беспокоен, легко утомляется, сон нарушен. Имеется склонность к срыгиванию.

БЭНП 11 степени (средне-тяжелая ) - подкожный жировой слой отсутствует на животе, иногда на груди, резко истончен на конечностях. Индекс Чулицкой равен 1 -10. Кожа бледная с сероватым оттенком, сухая, легко собирается в складки. Как правило, имеются признаки полигиповитаминозов. Тургор тканей снижен, уменьшение массы мышц конечностей. Снижение мышечного тонуса приводит, в частности, к увеличению живота из-за гипотонии мышц передней брюшной стенки, атонии кишечника и метеоризму. Масса тела уменьшена по сравнению с нормой на 20 -30%, имеется отставание в росте. Кривая нарастания массы тела плоская. Аппетит снижен. Ребенок беспокоен, криклив. Лицо принимает озабоченное взрослое выражение. Такие дети склонны к частым заболеваниям (отит, пневмония, пиелонефрит и другие инфекционные заболевания ). Стул у таких больных не устойчивый: запор сменяется диспепсическим стулом.
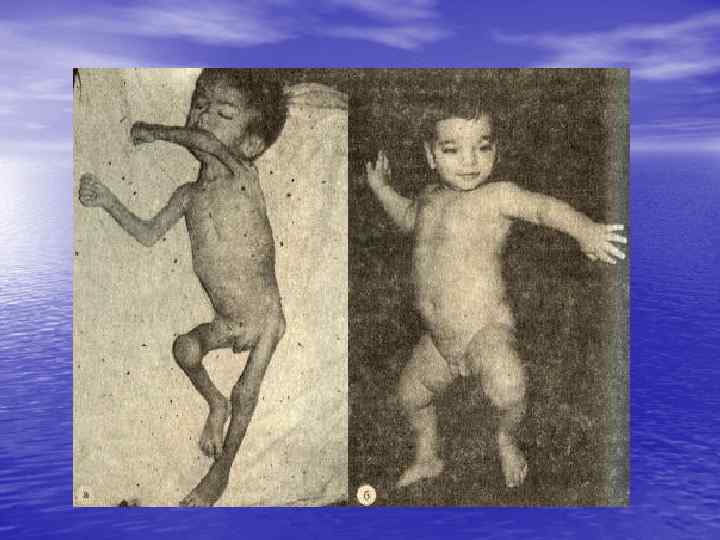

БЭНП III степени (тяжелая - маразм, атрофия) — характеризуется крайней степенью истощения: внешний вид ребенка напоминает скелет, обтянутый кожей. Подкожный жировой слой отсутствует на животе, туловище конечностях, резко истончен или отсутствует на лице. Кожа бледновато-серого цвета, сухая, конечности холодные. Кожная складка не расправляется. Индекс Чулицкой отрицательный. Выявляют молочницу, стоматит. Рот выглядит ярким, большим ( «рот воробья» ). Щеки западают, так как исчезают комочки Биша. Лицо ребенка напоминает лицо старика ( «вольтеровское лицо» ). Живот растянут, вздут или контурируются петли кишечника. Стул не устойчивый.

Температура тела чаще понижена. Масса тела на 30% и более меньше средних показателей. Ребенок резко отстает в росте. Кривая нарастания массы тела отрицательная, больной с каждым днем худеет. Вследствие резкого снижения иммунологической реактивности у таких детей часто обнаруживают гнойно-септические заболевания (сепсис, отит, пневмония, энтероколит и др. ).

БЭНП I степени (лечение амбулаторное) 1. Пища, количественно и качественно соответствующая возрасту. С 5 месяцев ввести прикорм и проводить коррекцию. Соки, фруктовое пюре. При искусственном и смешанном вскармливании НАН-кисломолочный, НАН 0 -6 мес, НАН 6 -12 мес, Галия-1. 2. Ферментотерапия — Абомин, фестал, мезим, креон 3. Коррекция дисбактериоза -Хилак-форте, бифидумбактерин, лактобактерин, бификол, энтерол 4. Витаминотерапия - витамины С, А, Е, РР, гр. В (Пиковит - сироп, Гровит в каплях) Симптоматическая терапия Выявление и санация очагов инфекции

БЭНП II, III степени (лечение стационарное): Выявление толерантности к пище 6 -7 дней Расчет объема пищи при БЭНП II степени 1 '/2 и БЭНП III степени '/3 от должного по массе тела Недостающий объем пищи восполнять внутрь раствором 5% глюкозы, соки, кисель Ферментотерапия - Абомин, фестал, мезим, креон Коррекция дисбактериоза -Хилак-форте, бифидумбактерин, лактобактерин, бификол, энтерол Витаминотерапия - витамины С, А, Е, РР, гр. В (Пиковит - сироп, Гровит в каплях) Симптоматическая терапия Выявление и санация очагов инфекции Анаболические гормоны (нерабол, ретаболил, метиландростендиол, виливар) Смекта Фитотерапия - Ромашка, зверобой, брусника, укроп и др. Выявление и санация очагов инфекции

Тактика участкового врача. Диспансеризации. На нервом месяце жизни с врожденной БЭНП Iстепени должен наблюдаться участковым педиатром не реже 1 раза в неделю, семья должна быть обеспечена весами. Необходим осмотр невролога, по показаниями эндокринолога. Далее наблюдение проводится в декретированные сроки. Дети со II и Ш-стененью БЭНП наблюдаются диспансерно по ф. № 30 по основному заболеванию, которое и определяет длительность диспансерного наблюдения. Контроль крови один раз в квартал. Иммунизация не противопоказана при БЭНП I-степени, при отсутствии фоновой патологии - анемии, диатезов, рахита и т. д.

Профилактика. Важны естественное вскармливание, раннее выявление и рациональное лечение гипогалактии, правильное питание с расширением его в соответствии с возрастом, достаточная витаминизация пищи, организация соответствующих возрасту ухода и режима, профилактика рахита. Важным звеном профилактики БЭНП являются мероприятия, направленные на антенатальную охрану здоровья плода.

Аномальная прибавка массы тела (паратрофия) - хроническое расстройство питания у детей раннего возраста, характеризующееся избыточным весом тела и гидролабильностью тканей. В настоящее время аномальная прибавка массы тела встречается у 12 -14% детей раннего возраста.

Основной причиной развития паратрофии является неправильное кормление ребенка с нарушением рационального соотношения между основными пищевыми ингредиентами и перекормом углеводами (избыточное количество сладких соков, несколько прикормов из каш в день, злоупотребление бананами, печеньем, использование приготовлении адаптированных смесей большего количества сухого порошка, чем положено), белками (большое количество цельного коровьего молока, творога и др. ). Способствуют развитию паратрофии: лимфатико-гипопластическая и экссудативнокатаральная аномалии конституции частые инфекционные заболевания анемии сложность оценки достаточности исключительно грудного вскармливания

При I степени паратрофии избыток веса составляет 10 -19 %, II степени - 20 -29 %, III степени - 30 -43 %.

Объем медикаментозной и немедикаментозной терапии Пища, количественно и качественно соответствующая возрасту. С 5 месяцев ввести прикорм и проводить коррекцию. Соки, овощные пюре. При искусственном вскармливании - НАН-кисломолочный, НАН 0 -6 мес, НАН 6 -12 мес, Галия-1. Особенно следует ограничить в диете ребенка легко усваиваемые углеводы. Жиры вводятся в умеренном количестве, но белком должно быть максимальное обеспечение. Обеспечение основными пищевыми ингредиентами поддерживается на нижней границе нормы до выведения ребенка из состояния паратрофии. 2. Витаминотерапия - витамины С, А, Е, РР, ip. B (Пиковит - сироп, Гровит в каплях) 3. Ферментотерапия - Абомин, фестал. мезим, креон 4. Рациональное лечение рахита (или его профилактика), анемии

Тактика участкового врача. Диспансеризация Дети с аномальной прибавкой массы тела (паратрофией) наблюдаются в декретированные сроки. При быстром нарастании массы тела, необходимы консультации врача-эндокринолога и других специалистов по показаниям (офтальмолог, невролог). Контроль крови - один раз в квартал, если отягощен семейный анамнез по сахарному диабету - кровь и мочу на сахар.

Профилактика. Важны естественное вскармливание, раннее выявление и рациональное лечение гипогалактии, правильное питание с расширением его в соответствии с возрастом, достаточная витаминизация пищи, организация соответствующих возрасту ухода и режима. Важным звеном профилактики паратофии являются мероприятия, направленные на антенатальную охрану здоровья плода.

Организация диспансерного наблюдения за детьми с тонзиллитами.

Ангина (острый тонзиллит) — острое общее инфекционное заболевание, поражающее лимфоидную ткань, связанную со слизистыми оболочками, с местными явлениями в виде острого воспаления одного или нескольких компонентов лимфаденоидного глоточного кольца, чаще всего небных миндалин.

Катаральная ангина характеризуется преимущественно поверхностными поражениями миндалин и нередко предшествует более глубокому их поражению. Продромальный период длится от нескольких часов до 2 -4 дней. Заболевание начинается внезапно с ощущения сухости, першения в горле, общего недомогания, головной боли, боли в суставах, мышцах. Вскоре появляется боль в глотке, усиливающаяся при глотании. Возможна ее иррадиация в ухо. Температура тела повышается незначительно, но может быть и озноб. При осмотре небные миндалины гиперемированы, отечны. Лимфатические узлы у угла нижней челюсти увеличены, слегка болезненны при пальпации. Изменения крови отсутствуют или незначительны. У детей все явления выражены резче, в том числе и температурная реакция. Заболевание длится 1 -2 дня, после чего явления воспаления в глотке стихают или ангина переходит в другую форму.

Лакунарная ангина начинается с резкого подъема температуры до 39 -40 С, сопровождающегося ознобом, значительным недомоганием, болью в горле, сердце, суставах, головной болью. Может быть задержка стула. Нередко отмечается повышенная саливация. У детей часто возникает рвота. Лакунарная ангина длится обычно 5 -7 дней. Течение ее бурное. Симптомы нарастают быстро и так же быстро стихают. В период стихания клинических проявлений ангины начинается очищение миндалин oт налетов. Температура снижается литически. Припухание регионарных (зачелюстных) лимфатических узлов . держится дольше других симптомов - до 10 -12 дней

Фолликулярная ангина характеризуется преимущественным поражением паренхимы миндалин, их фолликулярного аппарата. Начинается внезапным ознобом с повышением температуры тела до 40 С, сильной болью в горле. Выражены явления интоксикации; больных беспокоит резкая общая слабость, головная боль, боль в сердце, суставах и мышцах. Иногда отмечаются явления диспепсии, олигурии. Небные миндалины гиперемированы, резко отечны. Сквозь эпителиальный покров просвечивают нагноившиеся фолликулы в виде беловато-желтоватых образований величиной с булавочную головку.

Объем медикаментозной терапии 1. Диета молочно-растительная, соответственно возрасту 2. Обильное теплое питье 3. Антибактериальная терапия: острый тонзиллит (пенициллин, амоксициллин) хронический рецидивирующий тонзиллофарингит: A) Комбинированные препараты - амоксициллин - клавуланат (аугментин), ампициллин-сульбактам (уназин) Б) Макролиды — мидекамицин (макропен), спирамицин (ровамицин), азитромицин (сумамед), рокситромицин (рулид), кларитромицин (клапид) B) Оральные цефалоспорины- цефалексин (орацеф), цефаклор (цеклор, верцеф), цефиксим (цефаспан)

4. Местно применяют полоскание теплыми отварами шалфея или ромашки, а также растворами натрия хлорида, натрия гидрокарбоната, перманганата калия, фурацилина, этакридина лактата. Полоскание производится после еды 5. Физиотерапия. На область шеи применяется тепло: ватно-марлевая повязка или согревающий компресс. При резко выраженном регионарном лимфадените назначают микроволновую терапию или токи УВЧ. 6. Витаминотерапия - витамины А, С, Е, гр. В (Пиковит. Дуовит. Джунгли. Витамакс и др. )

7. Иммуномодулирующая терапия – рибомунил, иммунорм, иммудон , настойка эхинацеи и др. 8. Гомеопатическая терапия – Тонзилотрен, Циннабсин для лечения ангин, фарингитов и других заболеваний горла, а также для профилактики обострений хронических тонзиллитов. Принимают по 1 таблетке каждые 2 -3 часа в остром периоде и по 1 таблетке 3 раза в день с профилактической целью.

Диспансеризация По выписке в течение 1 месяца пациент подлежит наблюдению участкового терапевта (педиатра). Необходимо и заключение оториноларинголога о целесообразности взятия больного на диспансерный учет.

Организация диспансерного наблюдения за детьми с хроническим гастритом

Хронический гастрит- хроническое рецидивирующее, склонное к прогрессированию, воспалительно-дистрофическое поражение слизистой оболочки желудка (СОЖ).

70%в структуре детской гастроэнтерологической патологии. Только у 10 -15% детей встречается изолированное поражение желудка, в остальных 85 -90% - сочетанное поражение желудка и двенадцатиперстной кишки.

Различают 2 группы причин: 1 Экзогенные - алиментарный фактор, - психоэмоциональный фактор, - экологический" фактор, - вредные привычки и прием медикаментов, - длительно текущие паразитарные инвазии.

2. Эндогенные - хронический гастрит может развиться на фоне заболеваний других органов и систем. На сегодняшний день необходимо рассматривать как один из важных «участников» патогенеза хронического гастрита хеликобактерную инфекцию. Эндоскопическая верификация доказывает что в 70 -80% случаев воспаления желудка двенадцатиперстной кишки связаны именно с Helicobacter pylori.

Клинические особенности Основными жалобами являются боль ноющего характера в эпигастрии, связанная с приемом пищи, неприятные ощущения в желудке, отрыжка, металлический вкус во рту. Аппетит снижен. Язык обложен. Дети недостаточно прибавляют в весе. При пальпации живота наблюдается болезненность в эпигастрии. Стул неустойчив. В копрограмме мышечные волокна, перевариваемая клетчатка, крахмал.

Методы обследования: 1. Анамнез 2. ФГДС 3. Морфогистологическое исследование слизистой оболочки желудка 4. Оценка секреторной функции желудка 5. Желудочное зондирование 6. Внутрижелудочная р. Н-метрия 7. Реогастрография 8. Бактериологический метод 9. ИФА с выявлением антител к Helicobact. рylori. 10. ПЦР 11. Дыхательные тесты - определение нарастания в выдыхаемом воздухе продуктов гидролиза хеликобактера

Медикаментозное лечение 1. Диета - питание должно быть полноценным с достаточным количеством белка, витаминов, микроэлементов. Необходимо исключить из рациона грубую клетчатку, блюда из баранины и свинины, жаренное, свежую выпечку, кофе, шоколад, крепкий чай, газированные напитки, жевательные резинки.

Примерный суточный режим питания детей при хроническом гастрите: 1 -й завтрак - жидкие протертые каши, сливочное несоленое масло, яйцо всмятку, молоко с белыми сухарями 2 -й завтрак - молоко с сухариком, омлет Обед - молочный суп или слизистый суп, овощное пюре, фруктовое пюре или кисель Полдник - молоко или кисель с сухариком или печеньем Ужин - протертый творог, пудинг, молоко 21 час - стакан молока или киселя

2. Антихеликобактерная терапия - включает в себя 3 главные группы препаратов с клинически доказанным эффектом: - производные 5 -нитронидазола (метронидазол, тинидазол) - антибиотики а) полусинтетические аминопенициллины (хиконцил или амоксициллины) б) макролиды (кларитромицин, азитромицин, мидекамицин) в)тетрациклины препараты коллоидного висмута

Существует несколько схем лечения для эрадикации хеликобактера: 1. ---Лансопрозол 30 мг 2 раза/день (14 -28 дней) + Хиконцил 1 г 2 раза/день (14 дней) + Кларитромицин 500 мг 2 раза/день (14 дней)- эрадикация HP 96% - ( Cayla) 2. ---Омепразол 20 мг 2 раза/день (15 дней) + Хиконцил 2 г (1 -10 дней) + Тинидазол 500 мг 2 раза/день (1 -10 дней) - эрадикация 63% - (Cayla) 3. ---Омепразол 20 мг 2 раза/день (28 дней) + Кларитромицин 250 мг 2 раза/день (7 дней) + Тинидазол 500 мг 2 раза/день (7 дней) - эрадикация 93 %- (Bazzoli)

С учетом данных, что хеликобактерная инфекция в 50% случаев сочетается с кандидозным поражением желудка была предложена следующая схема лечения (Рахимова К. В. , 2002 г. ): Хиконцил 1 ip. 2 раза в день № 12 Микосист 3 -6 мг. один раз в день № 10 Омепразол 20 мг. 2 раза в день № 15 Тинидазол 500 мг. 2 раза в день № 12

3. Антисекреторные средства: ---ингибиторы протонной помпы (омепразол, пантопразол, лансоиразол) ---средства, блокирующие Н 2 - гистаминовые рецепторы (квамател, ранитидин, фамотидин, пилорид и др. ) ---антацидные средства (алмагель, маалокс, фосфалюгель и др. )

4. Витаминотерапия - витамины группы В, А, Е, фолиевая кислота (пиковит, дуовит, джунгли, витамакс и др. ) 5. Седативная терапия - (отвар пустырника или валерианы, персен, новопассит) 6. Фитотерапия - (сборы ромашки, зверобоя, календулы, коры дуба, подорожника, шиповника и т. д. )

ЛФК. Санаторно-курортное лечение ---В период обострения показаны электрофорез с платифиллином на эпигастрий, электрофорез с кальцием или бромом на воротниковую область, электросон, трансаир. ---В период субремиссии показаны ультразвук на эпигастрий, лазеротерапия на максимально болезненную зону. В период ремиссии назначают глубокие прогревания парафином, озокеритом, грязелечение.

Санаторно-курортное лечение проводят в местных бальнеологических санаториях. Рекомендуют минеральные воды слабой минерализации из расчета 3 мл/кг 3 раза в день, при повышенной секреторной функции — за 1 -1, 5 часа до еды в теплом виде, при пониженной секреции - за 15 -20 минут до еды, при нормальной секреции вода комнатной температуры - за 45 минут до еды. Курс лечения 3 -4 недели. Назначают также минеральные ванны.

Диспансерное наблюдение Детей с хроническим гастритом участковый врач наблюдает в течении 5 лет, в первый год после обострения каждые 3 месяца (4 раза в год), со второго года — 2 раза в год. Отоларинголог, стоматолог, 2 раза в год. Необходим динамический контроль, который включает в себя ФГДС и исследования на хеликобактерную инфекцию.

Контрольные вопросы 1. План диспансерного наблюдения детей с рахитом. 2. Степени гипотрофии. Диспансерное наблюдение. 3. Критерии эффективности реабилитационных мероприятий детям с ЖДА.

Спасибо за внимание!
Dispansernoe_nabl_s_khronich_zab.ppt