Баева.ppt
- Количество слайдов: 48

Оренбургская государственная медицинская академия Крупный плод в современном акушерстве: вопросы классификации, диагностики, особенностей развития Кандидат мед. наук Баева И. Ю.

В современном акушерстве под термином «крупный плод» или «макросомия» большинство исследователей принимают его вес при рождении 4000 г и более.

Макросомия – это состояние, при котором масса плода превышает 4500 г; - превышает 90 -й процентиль массы ; - на два стандартных отклонения больше средней массы плода для определенного срока гестации. Zhang X, Decker A, Platt R. W, Kramer M. S. How big is too big? The perinatal consequences of fetal macrosomia. Am. J. Obstet. Gynecol. 2008; 198 (5): 517. e 1– 6. Bjorstad A. R. , Irgens-Hansen K. Macrosomia: mode of delivery and pregnancy outcome. Acta Obstet. Gynecol. Scand. 2010; 89 (5): 664– 9.

Э. Поттер (1971) впервые применил понятие «макросомия» для случаев рождения детей, у которых масса внутренних органов превышала обычную при определенной массе тела и привел соответствующие таблицы.

По данным европейских исследований, количество новорожденных, имеющих при рождении массу тела 4000 г и более, составляет 5− 10% (50 лет назад — всего 0, 5− 1%). Donma M. M. Macrosomia, top of the iceberg: the charm of underlying factors. Pediatr. Int. 2010. Lahmann P. H. , Wills R. A. , Coory M. Trends in birth size and macrosomia in Queensland, Australia, from 1988 to 2005. Paediatr. Perinat. Epidemiol. 2009; 23 (6): 533– 41.
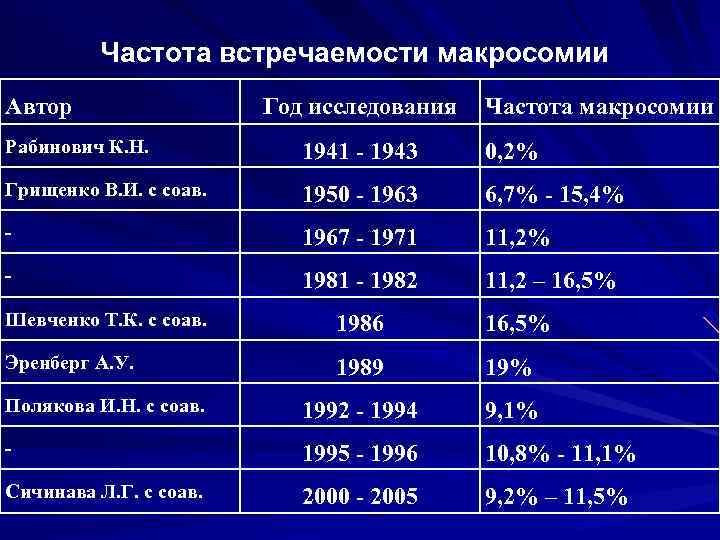
Частота встречаемости макросомии Автор Год исследования Частота макросомии Рабинович К. Н. 1941 - 1943 0, 2% Грищенко В. И. с соав. 1950 - 1963 6, 7% - 15, 4% - 1967 - 1971 11, 2% - 1981 - 1982 11, 2 – 16, 5% Шевченко Т. К. с соав. 1986 16, 5% Эренберг А. У. 1989 19% Полякова И. Н. с соав. 1992 - 1994 9, 1% - 1995 - 1996 10, 8% - 11, 1% Сичинава Л. Г. с соав. 2000 - 2005 9, 2% – 11, 5%

Факторы риска развития крупного плода • Материнские факторы: существующий сахарный диабет или гестационный, ожирение, переношенность, большой паритет, возраст матери, высокий рост; • Плодовые факторы: генетические или врожденные расстройства, мужской пол.

В большинстве случаев у новорожденных весом в 4500 г не удается выявить ни одного изученного фактора риска. Jolly M. C. , Sebire N. J. , Harris J. P. Risk factors for macrosomia and its clinical consequences: a study of 350 311 pregnancies. Eur. J. Obstet. Gynecol. Reprod. Biol. 2003; 111 (1): 9– 14.

Анализ демографических факторов риска макросомии (масса тела при рождении более 4000 г) в когорте 350 311 беременных показал, что макросомия намного чаще встречается у женщин - с индексом массы тела (ИМТ) более 30 кг/м² (ОШ 2, 1; 95% ДИ 2, 0– 2, 2), у женщин - с существующим диабетом (ОШ 6, 97; 95% ДИ 5, 36; CI, 8, 16) - или с гестационным диабетом (ОШ 2, 77; 95% ДИ 2, 51– 3, 07). Jolly M. C. , Sebire N. J. , Harris J. P. Risk factors for macrosomia and its clinical consequences: a study of 350 311 pregnancies. Eur. J. Obstet. Gynecol. Reprod. Biol. 2003; 111 (1): 9– 14.

Громова О. А. , Торшин И. Ю. Применение фолиевой кислоты в акушерской практике. Обучающие программы ЮНЕСКО. М. , 2009. Черепнина А. Л. Крупный плод: современная тактика ведения беременности и родов. Перинатальные исходы. Автореф. дис. канд. мед. наук. – Москва. 2006. Henriksen T. Nutrition, weight and pregnancy Tidsskr. Nor. Laegeforen. 2007; 127 (18): 2399– 401. Kallen B, Otterblad Olausson P. Use of anti-asthmatic drugs during pregnancy. Maternal characteristics, pregnancy and delivery complications. Eur. J. Clin. Pharmacol. 2007; 63(4): 363 73. Fisher J. E. , Smith R. S. , Lagrandeur R. , Lorenz R. P. Gestational diabetes mellitus in women receiving beta-adrenergics and corticosteroids for threatened preterm delivery. Obstet. Gynecol. 1997; 90 (6): 880– 3.

Классификация крупных плодов Симметричная форма – ускоренное пропорциональное опережающее развитие плода на 1 – 4 нед. срок гестации; Ассиметричная форма - преимущественное увеличение размеров живота и головки плода, длина бедренной кости соответствует гестационному сроку. Ибрагимов Р. Р. Анализ развития фетоплацентарного комплекса при макросомии плода в III триместре беременности по данным ультразвукового исследования. Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. – 2001. - № 2. – С. 116 – 120.

Степени ускоренного развития плода I степень – опережение роста среднего диаметра живота плода на 2 недели срок гестации; II степень – опережение роста среднего диаметра живота плода на 3 недели срок гестации; III степень – опережение роста среднего диаметра живота плода на 4 и более недель срок гестации.

Коэффициент гармоничности (ponderal-индекс) – отношение массы тела к росту индивидуума в третьей степени (кг/м 3). Классификация крупных новорожденных: - высокие, гармонично развитые (22, 5 – 25, 5 кг/м 3); - высокие, относительно пониженного питания (менее 22, 5 кг/м 3); - среднего роста повышенного питания (более 25, 5 кг/м 3). Грищенко В. И. , Яковцева А. Ф. Крупный плод (клиникоморфологическое исследование) Киев, 1991.

Большинство исследований указывают на возможность диагностики макросомии плода только в 3 -м триместре беременности или непосредственно перед родами. Слабинская Т. В. Способ определения массы тела внутриутробного плода с макросомией в сроке доношенной беременности. Патент на изобретение № 2138200 – М. , 1999. Черепнина А. Л. Крупный плод: современная тактика ведения беременности и родов. Перинатальные исходы. Автореф. дис. … канд. мед. наук. – Москва. 2006. O`Reilly-Green C. , Diron M. Sonographic and clinical methods in the diagnosis of macrosomia. Clin. Obstet. Gynecol. – 2000. – Vol. 43: 309. Gilby J. R. , Williams M. C. , Spellacy W. N. Fetal abdominal circumference measurements of 35 and 38 cm as predictors of macrosomia. A risk factor for shoulder dystocia. J. Reprod. Мed. – 2000. 45: 936.

Performance of screening for macrosomia by maternal factors only, maternal factors with fetal NT thickness, free ß-h. CG and PAPP-A Screening test AUROC (95% CI) Maternal factors 0. 715 (0. 710– 0. 719) Maternal factors plus Fetal NT 0. 718 (0. 713– 0. 723) Serum ß-h. CG 0. 716 (0. 712– 0. 721) Serum PAPP-A 0. 723 (0. 718– 0. 728) NT, ß-h. CG, PAPP-A 0. 727 (0. 722– 0. 732) Leona C. Y. Poon, G. Karagiannis, V. Stratieva, A. Syngelaki, K. H. Nicolaides. First-Trimester Prediction of Macrosomia Harris Birthright Research Centre for Fetal Medicine, King’s College Hospital, and Fetal Medicine Unit, University College Hospital, London , UK, 2010.
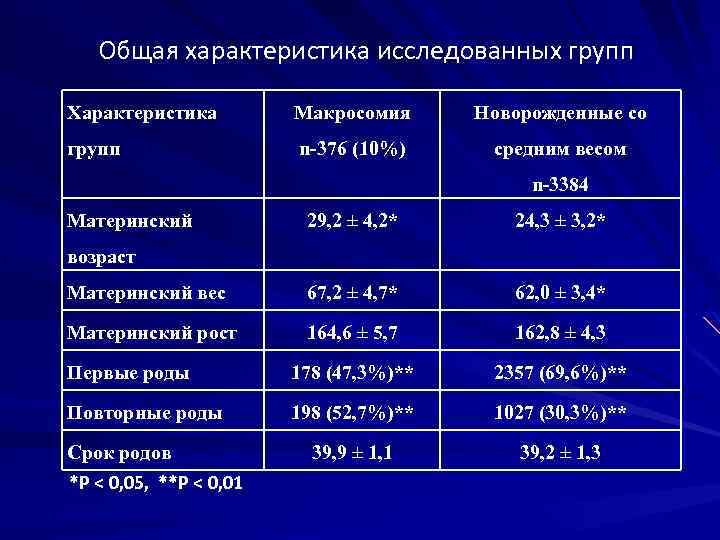
Общая характеристика исследованных групп Характеристика Макросомия Новорожденные со групп n-376 (10%) средним весом n-3384 Материнский 29, 2 ± 4, 2* 24, 3 ± 3, 2* Материнский вес 67, 2 ± 4, 7* 62, 0 ± 3, 4* Материнский рост 164, 6 ± 5, 7 162, 8 ± 4, 3 Первые роды 178 (47, 3%)** 2357 (69, 6%)** Повторные роды 198 (52, 7%)** 1027 (30, 3%)** 39, 9 ± 1, 1 39, 2 ± 1, 3 возраст Срок родов *Р < 0, 05, **Р < 0, 01
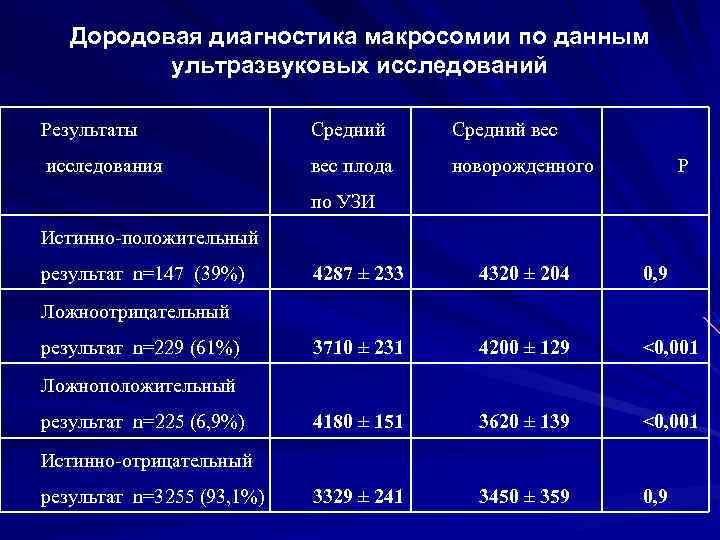
Дородовая диагностика макросомии по данным ультразвуковых исследований Результаты Средний вес исследования вес плода новорожденного Р по УЗИ Истинно-положительный результат n=147 (39%) 4287 ± 233 4320 ± 204 0, 9 3710 ± 231 4200 ± 129 <0, 001 4180 ± 151 3620 ± 139 <0, 001 3329 ± 241 3450 ± 359 0, 9 Ложноотрицательный результат n=229 (61%) Ложноположительный результат n=225 (6, 9%) Истинно-отрицательный результат n=3255 (93, 1%)

Диагностическая ценность УЗИ в дородовой диагностике макросомии - чувствительность - 39% - специфичность – 93, 5% - прогностическая ценность положительного результата – 39, 5% - прогностическая ценность отрицательного результата – 93, 4% - индекс точности – 90, 5%
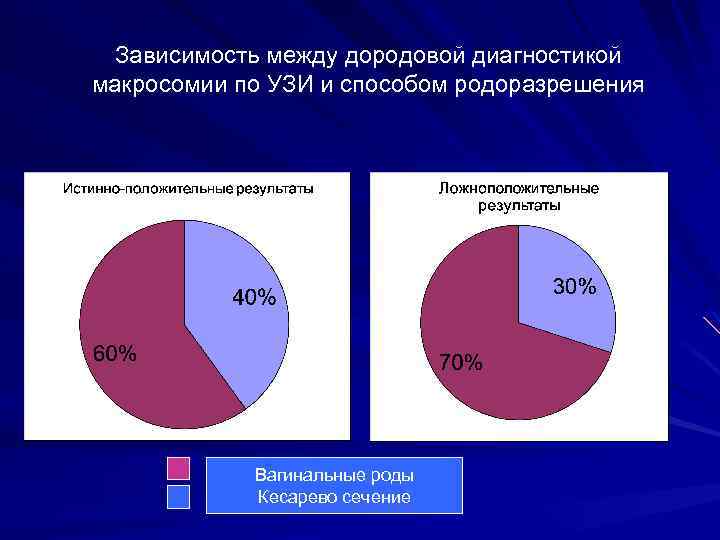
Зависимость между дородовой диагностикой макросомии по УЗИ и способом родоразрешения Вагинальные роды Кесарево сечение
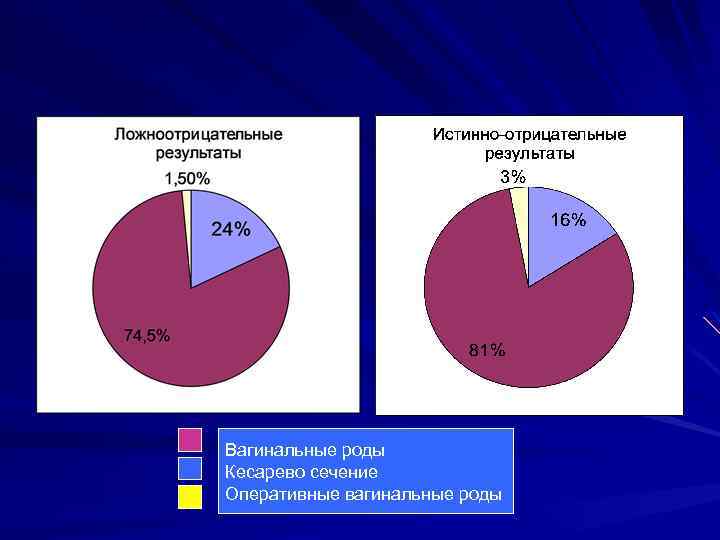
Вагинальные роды Кесарево сечение Оперативные вагинальные роды
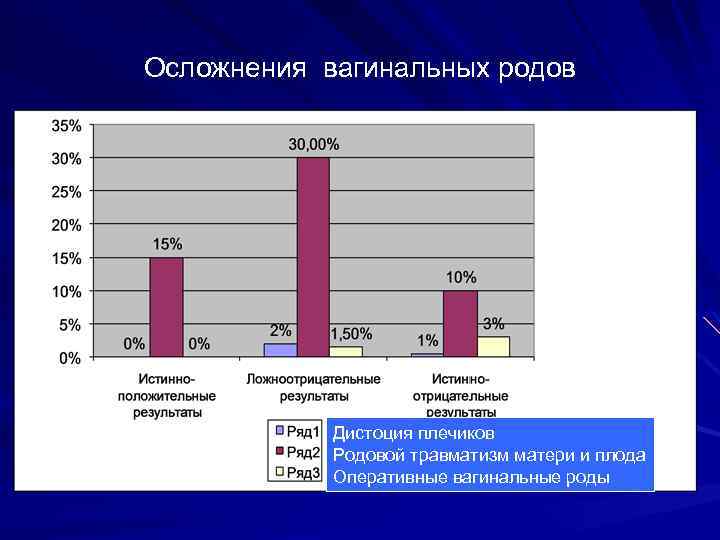
Осложнения вагинальных родов Дистоция плечиков Родовой травматизм матери и плода Оперативные вагинальные роды
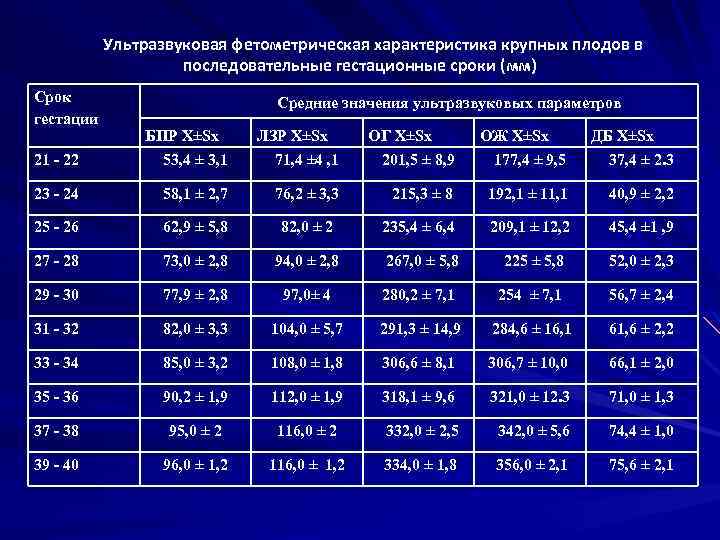
Ультразвуковая фетометрическая характеристика крупных плодов в последовательные гестационные сроки (мм) Срок гестации Средние значения ультразвуковых параметров 21 - 22 БПР X±Sx 53, 4 ± 3, 1 ЛЗР X±Sx 71, 4 ± 4 , 1 ОГ X±Sx 201, 5 ± 8, 9 ОЖ X±Sx 177, 4 ± 9, 5 ДБ X±Sx 37, 4 ± 2. 3 23 - 24 58, 1 ± 2, 7 76, 2 ± 3, 3 215, 3 ± 8 192, 1 ± 11, 1 40, 9 ± 2, 2 25 - 26 62, 9 ± 5, 8 82, 0 ± 2 235, 4 ± 6, 4 209, 1 ± 12, 2 45, 4 ± 1 , 9 27 - 28 73, 0 ± 2, 8 94, 0 ± 2, 8 267, 0 ± 5, 8 225 ± 5, 8 52, 0 ± 2, 3 29 - 30 77, 9 ± 2, 8 97, 0± 4 280, 2 ± 7, 1 254 ± 7, 1 56, 7 ± 2, 4 31 - 32 82, 0 ± 3, 3 104, 0 ± 5, 7 291, 3 ± 14, 9 284, 6 ± 16, 1 61, 6 ± 2, 2 33 - 34 85, 0 ± 3, 2 108, 0 ± 1, 8 306, 6 ± 8, 1 306, 7 ± 10, 0 66, 1 ± 2, 0 35 - 36 90, 2 ± 1, 9 112, 0 ± 1, 9 318, 1 ± 9, 6 321, 0 ± 12. 3 71, 0 ± 1, 3 37 - 38 95, 0 ± 2 116, 0 ± 2 332, 0 ± 2, 5 342, 0 ± 5, 6 74, 4 ± 1, 0 39 - 40 96, 0 ± 1, 2 116, 0 ± 1, 2 334, 0 ± 1, 8 356, 0 ± 2, 1 75, 6 ± 2, 1
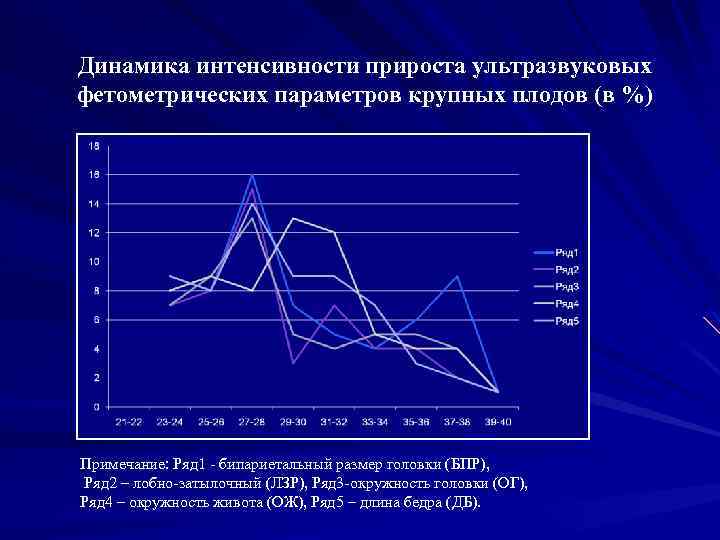
Динамика интенсивности прироста ультразвуковых фетометрических параметров крупных плодов (в %) Примечание: Ряд 1 - бипариетальный размер головки (БПР), Ряд 2 – лобно-затылочный (ЛЗР), Ряд 3 -окружность головки (ОГ), Ряд 4 – окружность живота (ОЖ), Ряд 5 – длина бедра (ДБ).
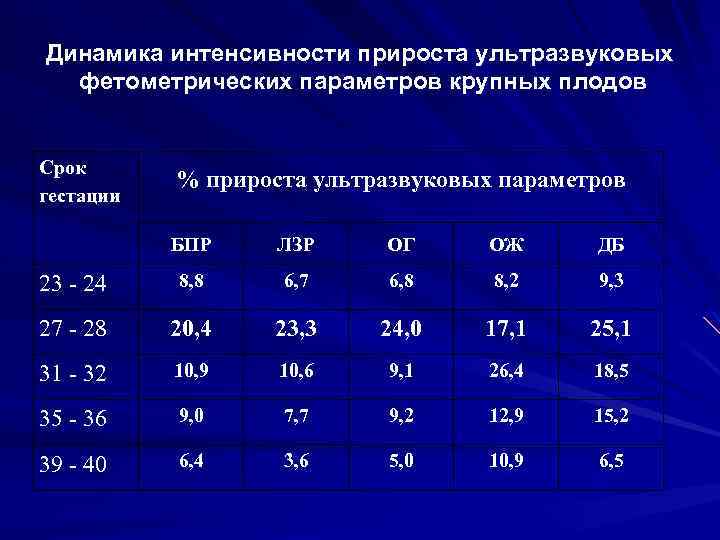
Динамика интенсивности прироста ультразвуковых фетометрических параметров крупных плодов Срок гестации % прироста ультразвуковых параметров БПР ЛЗР ОГ ОЖ ДБ 23 - 24 8, 8 6, 7 6, 8 8, 2 9, 3 27 - 28 20, 4 23, 3 24, 0 17, 1 25, 1 31 - 32 10, 9 10, 6 9, 1 26, 4 18, 5 35 - 36 9, 0 7, 7 9, 2 12, 9 15, 2 39 - 40 6, 4 3, 6 5, 0 10, 9 6, 5


Плацентарная недостаточность синдром, обусловленный морфофункциональными изменениями в плаценте, при прогрессировании которых развивается ЗРП, нередко сочетающаяся с гипоксией.

ЭПИДЕМИОЛОГИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ - при невынашивании беременности – 50 – 77% - при гестозе – 32% При экстрагенитальной патологии – 2545% Вирусная и бактериальная инфекция – 60%

ЭТИОЛОГИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ - патология трофобласта - неполноценная децидуальная реакция - эндотелиоз

ФАКТОРЫ РИСКА ПН - социально-бытовые: возраст матери более 30 и менее 18 -ти лет, недостаточное питание, тяжелый физический труд, наличие профессиональных вредностей, курение, употребление алкоголя и наркотиков;

- экстрагенитальные заболевания: заболевания сердечно-сосудистой системы, почек, легких, болезни системы крови; - акушерско-гинекологические факторы; - гестоз; - угроза прерывания беременности; - аномалии прикрепления плаценты;

- инфекции; - врожденная и наследственная патология у матери и плода; - оинизирующая радиация, - физические и химические воздействия; - лекарственные препараты

ЭТАПЫ НАРУШЕНИЯ МАТОЧНОПЛАЦЕНТАРНОГО КРОВООБРАЩЕНИЯ - нарушение эндоваскулярной миграции трофобласта; - недостаточность инвазии вневорсинчатого хориона; - нарушение дифференцировки ворсин

ПАТОГЕНЕЗ ПН - ишемия; - нарушение микроциркуляции; - отложение иммунных комплексов в трофобласте; - нарушение структуры синтициотрофобласта; - дисбаланс между разветвляющим и неразветвляющим ангиогенезом

- нарушение транспорта кислорода и питательных веществ через плаценту; - нарушение диффузии; - нарушение активного транспорта; - нарушение доставки кислорода к плоду.

ЭТАПЫ НАРУШЕНИЯ ДОСТАВКИ КИСЛОРОДА К ПЛОДУ - гипоксемия – снижение содержания кислорода в артериальной крови плода; - стимуляция гемопоэза; - активация глюконеогенеза; - снижение темпов роста плода.

- гипоксия – недостаточное содержание внутриклеточного кислорода; - перераспределение кровотока; - метаболический ацидоз.

- асфиксия – нарушение функции жизненно важных органов у плода

КЛАССИФИКАЦИЯ ПН - острая; - хроническая; - обострение хронической.

КЛАСИФИКАЦИЯ ПН - идиопатическая или первичная плацентарная недостаточность без видимых причин, - вторичная

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ПН - признаки гипоксии у плода; - задержка роста плода.

При весе плода менее 10 процентили в 20% случаях наблюдается ЗРП, в 80% случаях конституционально маленькие плоды.

ЭТИОЛОГИЯ ЗРП - плацентарный фактор в 75% - другие факторы 25%

СТАДИИ ЗРП 0 - вес плода менее 10 процентили с нормальными показателями доплерометрии, I - плоды с масcой тела менее 10 процентили и номальным кровотоком в средней мозговой артерии и пуповине, II – реверсный кровоток в артерии пуповины, III – реверсный кровоток в венозном протоке

ОЦЕНКА КОЛИЧЕСТВА ОКОЛОПЛОДНЫХ ВОД - индекс амниотической жидкости (ИАЖ) менее 5 см – маловодие. Имеет неблагоприятное прогностическое значение

АКУШЕРСКАЯ ТАКТИКА ПРИ ЗРП - I степень – наблюдение, родоразрешение в 36 недель - II степень – профилактика СДР плода, через 2 недели решить вопрос о дальнейшей тактике ведения, родоразрешение не позднее 34 недель - III степень требует исключения генетических синдромов, родоразрешение не позднее 32 недель

ДИАГНОСТИКА ПН - клиническое обследование; - лабораторное исследование; - УЗИ; - биофизический профиль плода; - исследование кровотока маточных и плодовых сосудов; - КТГ.

ЛЕЧЕНИЕ ПН - улучшение реологических свойств крови; - гидротация; - стимуляция обмена веществ.
Баева.ppt