ARDS_Suborov.pptx
- Количество слайдов: 54

ОРДС: патофизиология и лечение Суборов Евгений Валерьевич

Dedikasjon til S.

План лекции 1. Искусственная вентиляция 2. Патофизиология и диагностика ОРДС 3. Лечение ОРДС

Андрей Везалий «…Для восстановления жизни животного, необходим раскрыть трахею, после чего установить трубку из тростника. После этого, следует дуть в эту трубку, так что лёгкие будут снова наполняться воздухом» (de Humani Corporis Fabrica, 1555)
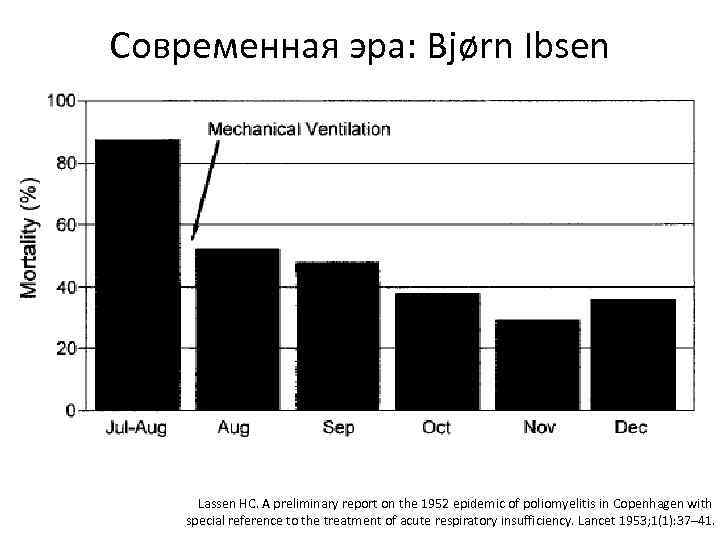
Современная эра: Bjørn Ibsen Lassen HC. A preliminary report on the 1952 epidemic of poliomyelitis in Copenhagen with special reference to the treatment of acute respiratory insufficiency. Lancet 1953; 1(1): 37– 41.
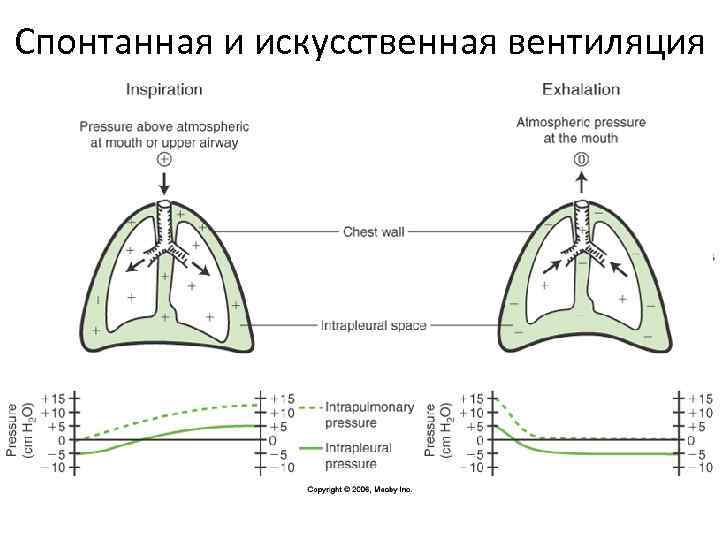
Спонтанная и искусственная вентиляция

Респираторный комплайнс • Эластические силы, противостоящие раздуванию – (C = V / P) • Статический комплайнс = нет газотока – (TV/Pплато – PEEP) • Мониторинг важен (70 – 100 мл/см вод ст) • Изменения состояния лёгких/грудной стенки • ОРДС – сниженный комплайнс • Эмфизема – повышенный комплайнс
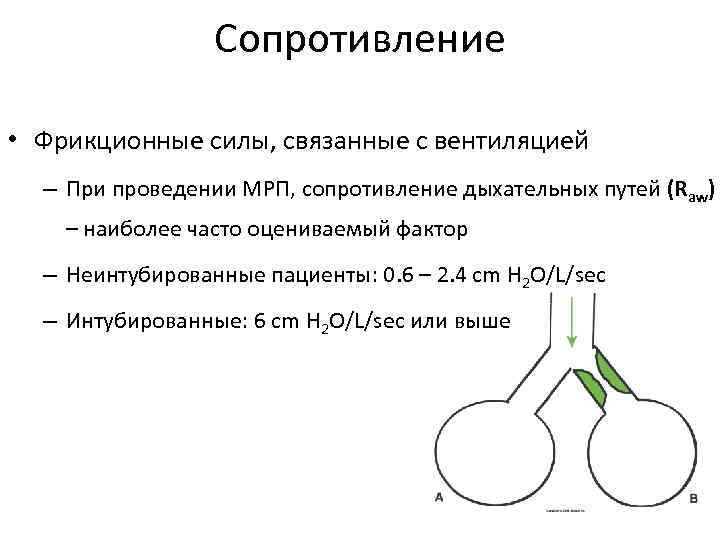
Сопротивление • Фрикционные силы, связанные с вентиляцией – При проведении МРП, сопротивление дыхательных путей (Raw) – наиболее часто оцениваемый фактор – Неинтубированные пациенты: 0. 6 – 2. 4 cm H 2 O/L/sec – Интубированные: 6 cm H 2 O/L/sec или выше
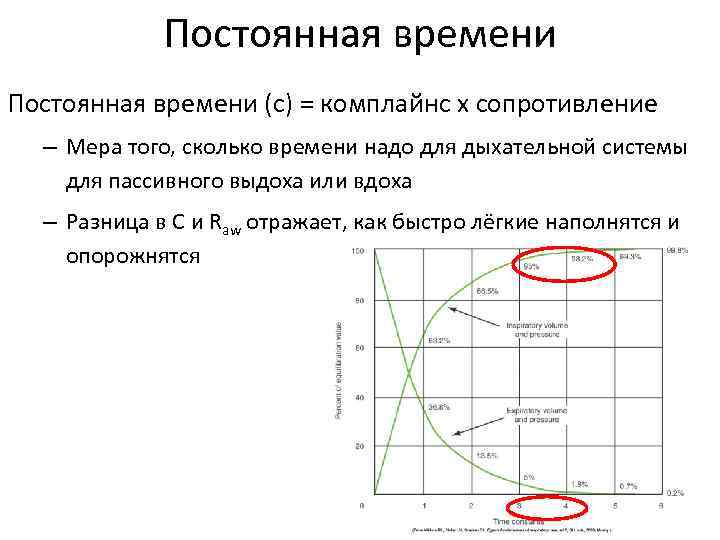
Постоянная времени (с) = комплайнс x сопротивление – Мера того, сколько времени надо для дыхательной системы для пассивного выдоха или вдоха – Разница в C и Raw отражает, как быстро лёгкие наполнятся и опорожнятся
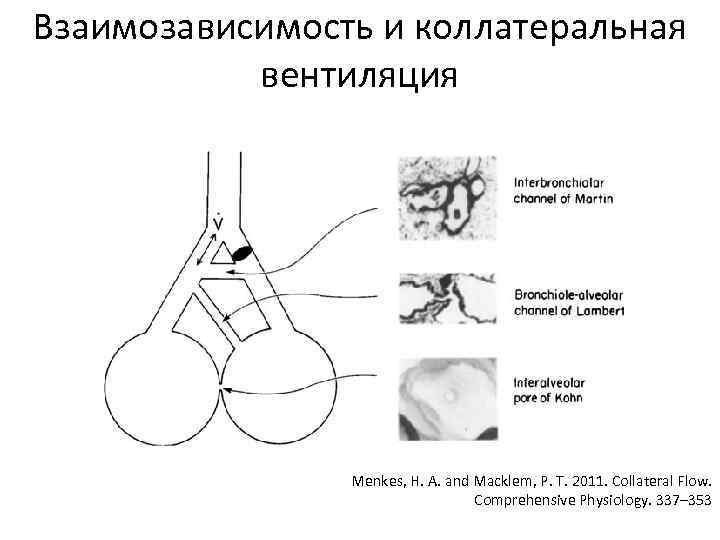
Взаимозависимость и коллатеральная вентиляция Menkes, H. A. and Macklem, P. T. 2011. Collateral Flow. Comprehensive Physiology. 337– 353
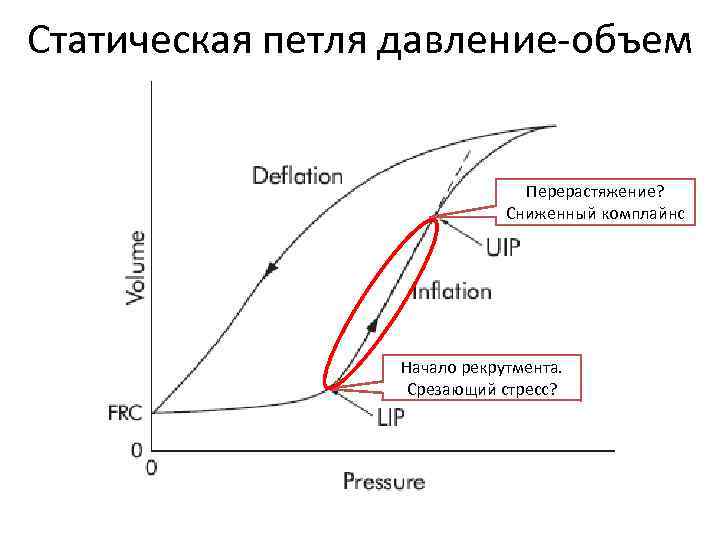
Статическая петля давление-объем Перерастяжение? Сниженный комплайнс Начало рекрутмента. Срезающий стресс?

Искусственная вентиляция лёгких Респиратор доставляет газ к лёгким в условиях положительного давления, с определенной частотой. Количество доставленного газа лимитировано временем, давлением или объемом. Длительность может циклироваться по времени, давлении или потоку. Паттерн дыхания: • Нормальные лёгкие и нарушение контроля дыхания – легко сымитировать нормальный паттерн дыхания • Сильно поврежденные лёгкие – нет привычного паттерна дыхания, который можно был бы смоделировать с использованием привычных цифр давлений. . – Невозможно сымитировать обычный паттерн дыхания – Давления, циклирование будут отличаться от нормальных

Давления при проведении ИВЛ Предотвращает выдох до нуля (атмосферное давление) Повышает объем газа, остающегося в лёгких в конце нормального выдоха – повышает ФОЕ • Базовое давление
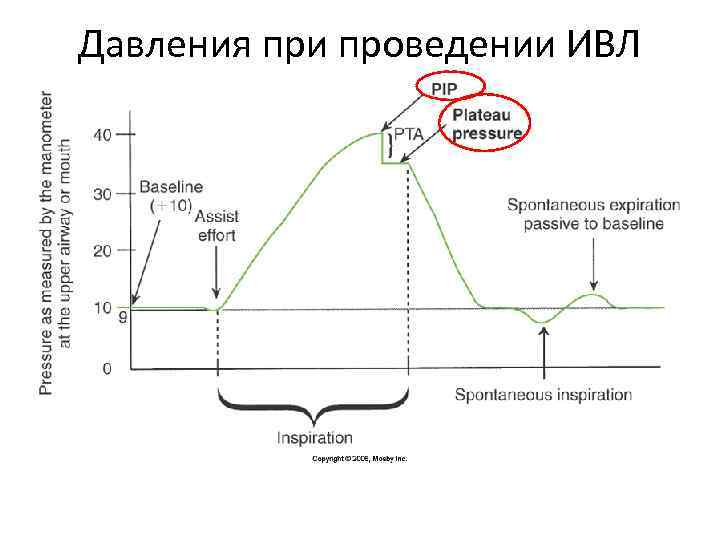
Давления при проведении ИВЛ
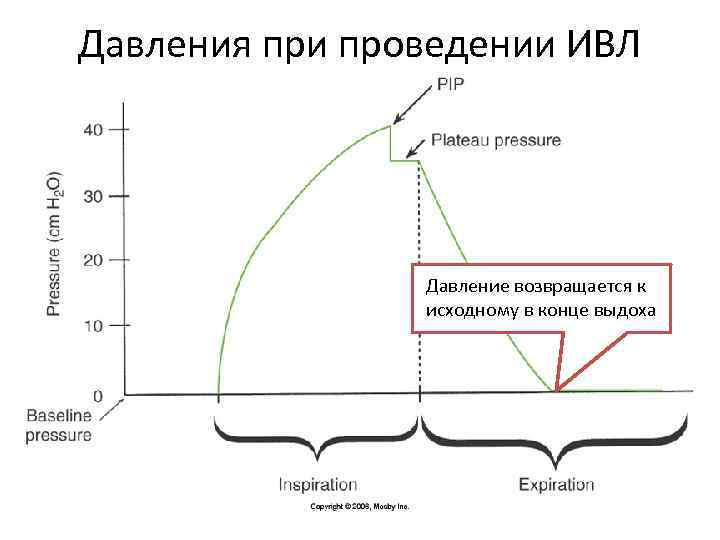
Давления при проведении ИВЛ Давление возвращается к исходному в конце выдоха
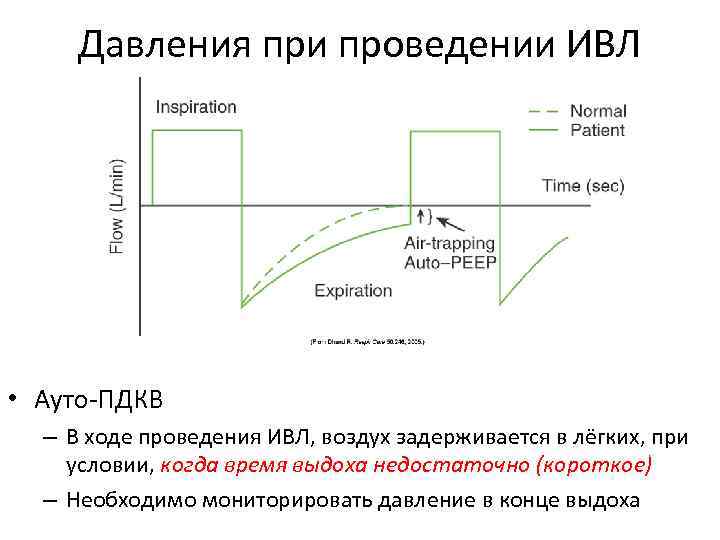
Давления при проведении ИВЛ • Ауто-ПДКВ – В ходе проведения ИВЛ, воздух задерживается в лёгких, при условии, когда время выдоха недостаточно (короткое) – Необходимо мониторировать давление в конце выдоха

ИВЛ: выводы • Улучшение оксигенации Искусственная вентиляция лёгких • Удаление CO 2 • является важнейшим компонентом Различные режимы: – ИВЛ, контролируемая по объему/давлению интенсивной терапии у пациентов с – Поддержка давлением – Bi. PAP/APRV ОРДС – ”Экзотические” режимы (NAVA, автоматизированные режимы) – HFOV

Острое повреждение легких: история • Легкое Da-nang • Влажное лёгкое • Шоковое лёгкое • Травматическое лёгкое • Постперфузионное лёгкое • Респираторный дистресс-синдром взрослых (Ashbaugh DG et al. Lancet 1967; 2: 319 -323). • Определение ОПЛ (Murray JF et al. Am Rev Resp Dis 1988; 138: 720 -723).

Острое повреждение легких • 1971 год – Petty и Ashbaugh улучшили диагностические критерии синдрома на основании клинической картины - Тяжелое нарушение дыхания - Цианоз, рефрактерный к кислородотерапии - Сниженный лёгочный комплайнс - Диффузные альвеолярные инфильтраты на Rg - Ателектазы, сосудистые нарушения, кровотечение, отёк лёгких и гиалиновые мембраны на аутопсии

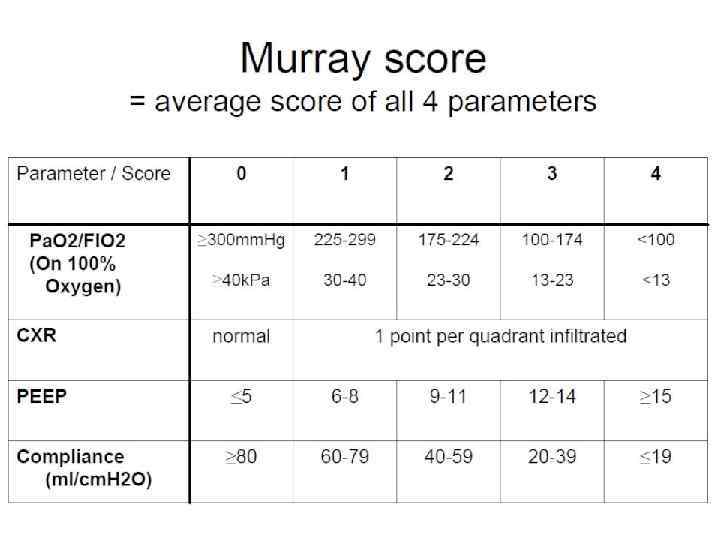
Шкала Murray (1988) • Более развернутое определение, система, состоящую из 4 пунктов - Уровень ПДКВ Отношение P/F Статический лёгочный комплайнс Степень инфильтрации на Rg ОГК Murray JF, Matthay MA, Luce JM, Flick MR. An expanded definition of adult respiratory distress syndrome. Am Rev Respir Dis 1988; 138: 720 -3

American - European Consensus Conference Committee (1994) • Определение, использующееся до сих пор • Также изменилось название: из респираторного дистресс-синдрома взрослых стало острым респираторным дистресс-синдромом

Король мертв… Время? ? ? Начало • Острое Fi. O 2/PEEP Чувствительность 84% • ОПЛ: Pa. O 2/Fi. O 2 < 300 mm Hg Звонок Оксигенация Специфичность 51% • ОРДС: Pa. O 2/Fi. O 2 < 200 mm Hg эксперту? Повышенное Ppl Пациенты с Pa. O 2/Fi. O 2 201 -300 Инфузионная терапия Rg ОГК • Билатеральная инфильтрация Насколько хорошо для клиники? Критерии исключения • ДЗЛА > 18 mm Hg • Признаки гипертензии ЛП International Consensus Conference on ALI and ARDS: Bernard GR et al. Am J Resp Crit Care Med 1994; 149: 818 -824

Берлинское определение Время В течение 1 недели после начала заболевания или появления новых/ухудшения симптомов ДН Rg ОГК Билатеральное затемнение — не объясняемое полностью выпотом, долевым/лёгочным коллапсом Этиология отёка ДН, не объясняемая полностью сердечной недостаточностью или перегрузкой жидкостью; Необходимо объективное исследование (ЭХОКГ) для исключения гидростатического отёка при отсутствии факторов риска Оксигенация Лёгкая 200<Pa. O 2/Fi. O 2≤ 300 при PEEP или CPAP≥ 5 cm. H 2 O Умеренная 100<Pa. O 2/Fi. O 2≤ 200 при PEEP≥ 5 cm. H 2 O Тяжелая Pa. O 2/Fi. O 2≤ 100 при PEEP≥ 5 cm. H 2 O ESCIM Congress Highlights (2011) ARDS: The ‘‘Berlin Definition’’.

Дополнительные измерения • Давление плато • Статический комплайнс • Повышенное мертвое пространство • Увеличенная фракция шунта • минутная вентиляция, корректированная для Pa. CO 2 • ИВСВЛ >10 мл/кг Ashbaugh DG et al. , Lancet 1967 Nuckton TJ et al. , NEJM 2002 Wexler HR et al. , Can J Respir Crit Care 2001 Michard F et al. , Crit Care Med 2012 Не входят в Берлинское определение, но полезны для ежедневного использования!!!

Эпидемиология • Проблема – как распознавать случаи заболевания • Попытки использовать разные определения привели к сильному разбросу заболеваемости (1. 5 - 8. 3 - 75/100, 000) • Первое исследование с использованием определения AECC было проведено в Скандинавии (заболеваемость 17. 6/100, 000 для ОПЛ и 13. 5/100, 000 для ОРДС) • Исследование ARDSNet study: - ОПЛ - 86. 2/100, 000 - Ежегодное количество случаев примерно 190, 600 Luhr OR, Antonsen K, Karlsson M. Incidence and mortality after acute respiratory failure and acute respiratory distress syndrome in Sweden, Denmark, and Iceland. The ARF Study Group. Am J Respir Crit Care Med. Jun 1999; 159(6): 1849 -61.

Заболеваемость и смертность • До исследования ARDSNet – смертность при ОРДС составляла примерно 40 -70% • ARDSNet определил гораздо более низкую смертность: 30 -40% • Отмечено увеличение смертности с возрастом: 24 % в возрасте 15 -19 лет и 60 % в возрасте > 85 лет • Смертность связана с сепсисом и ПОН Davidson TA, Caldwell ES, Curtis JR. Reduced quality of life in survivors of acute respiratory distress syndrome compared with critically ill control patients. JAMA. Jan 27 1999; 281(4): 354 -60

Заболеваемость и смертность • Заболеваемость – Удлинение сроков госпитализации, нозокомиальная инфекция, ВАП – Потеря веса – Мышечная слабость – Длительный восстановительный период

ОПЛ: этиология Прямое Факторы риска Непрямое • Пневмония Частое • Нелегочный сепсис • Аспирация желудочного содержимого • Сепсис • Пневмония • Шок, тяжелая травма • Трансфузии (TRALI) • Контузия лёгкого • Панкреатит Относительно редкие • Ингаляционное повреждение • Ингаляция токсинов • Панкреатит • Тяжелая ожоговая травма • Контузия лёгких • АИК • Некардиогенный шок • Жировая эмболия • Отравление токсинами • Передозировка препаратами • Утопление • Множественные трансфузии или TRALI • ДВС-синдром • Реперфузия • Ожоги • Утопление • ЧМТ • Лёгочный васкулит ESCIM Congress Highlights (2011) ARDS: The ‘‘Berlin Definition’’ Martin GS et al. Intensive Care Med 2001; 27: S 63 -S 79; Ware LB, Matthay MA. The acute respiratory distress syndrome. N Engl J Med 2000; 342: 1334 -49.

Патофизиология • Диффузное альвеолярное повреждение • Повреждение капилляров лёгких • Воспаление/отёк лёгких • Развитие тяжелой гипоксемии и снижение комплайнса лёгких

Патофизиология: стадии 1. 2. 3. 4. Экссудативная (острая фаза) – 1 -5 дней Пролиферативная – 3 -10 дней Фибротическая - >1 -2 недель Восстановление

Экссудативная фаза (острая фаза) • Альвеолокапиллярный барьер сформирован эндотелием капилляров и альвеолярным эпителием • В нормальных условиях, эпителий менее проницаем, по сравнению с эндотелием • Эпителий состоит из клеток I и II типа • Тип I легко повреждается, а тип II более устойчив к повреждению.

Экссудативная фаза (острая фаза) • При ОРДС – повреждение любого из компонентов приводит к увеличению проницаемости барьера • Появление богатой белком отёчной жидкости в просвете альвеол • Повреждение клеток I типа приводит к потере целостности эпителия и экстравазации жидкости (отёк) • Повреждение клеток II типа приводит к нарушению механизма фильтрации жидкости из просвета альвеол

Экссудативная фаза (острая фаза) • Дисфункция клеток II типа также ведет к уменьшению выработки сурфактанта, что приводит к коллапсу альвеол • При тяжелом повреждении эпителия – дезорганизация/недостаточность восстановления эпителия приводит к фиброзу • В дополнение к воспалению присоединяются нарушения системы свертывания


Фибротическая стадия • После острой стадии, некоторые пациенты быстро восстанавливаются – неосложненное течение • У некоторых пациентов процесс переходит в фибротическую стадию • Такой тип повреждения развивается на 5 -7 день

Фибротическая стадия • Интенсивное воспаление приводит к нарушению нормальной архитектуры лёгких • Просвет альвеол заполняется мезенхимальными клетками и продуктами их распада • Реэпителизация и формирование новых сосудов происходят неорганизованно • Пролиферация фибробластов, депонирование коллагена, что ведет к утолщению эпителия • Фиброзирующий альвеолит и формирование кист

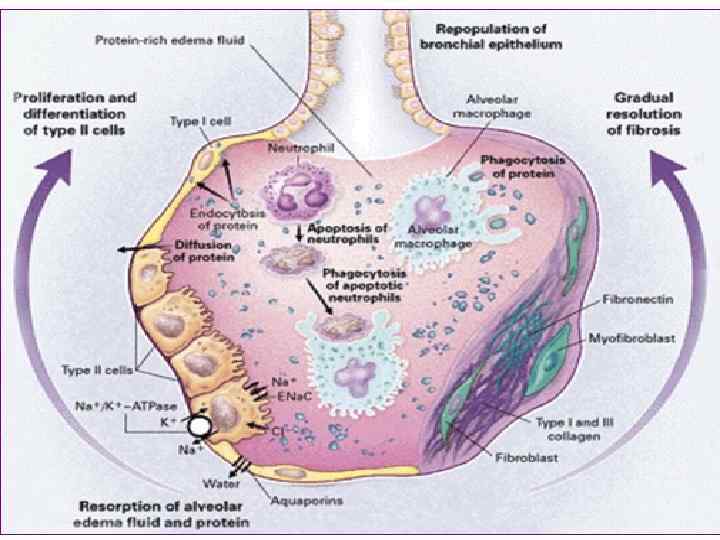
Пролиферативная стадия • С началом лечения (МРП) происходит очищение просвета альвеол от отёчной жидкости • Растворимые белки удаляются путем диффузии между альвеолярными эпителиальными клетками • Нерастворимые белки удаляются с помощью эндоцитоза и трансцитоза через эпителиальные клетки и фагоцитозом через макрофаги

Пролиферативная стадия • Клетки II типа начинают дифференцироваться в клетки I типа и реэпителизировать разрушенный эпителий альвеол • Дальнейшая эпителизация приводит к очищению альвеол от жидкости

Последствия • Нарушение газообмена, приводящее к тяжелой гипоксемии – вентиляционно-перфузионные нарушения, повышение физиологического МП • Сниженный комплайнс лёгких – ввиду жёсткости плохо или вообще неаэрированных лёгочных единиц • Легочная гипертензия – у 25% пациентов, из-за развития гипоксической лёгочной вазоконстрикции. Компрессия сосудов положительным давлением в дыхательных путях, коллапс дыхательных путей и разрушение лёгочной паренхимы

Клинические особенности • Все пациенты с такой патологией - критические • Быстро развивается, выраженное тахипноэ, диспноэ, гипоксия, требующая назначения высокого Fi. O 2 • Развитие: часы/дни (обычно 12 -48 ч) • Ранние клинические признаки отражают скорость развития ОРДС • Осмотр: цианоз, тахикардия, тахипноэ, диффузные хрипы и другие клинические признаки

Диагностика • ОРДС – клинический диагноз • Нет специфических лабораторных тестов, за исключением газового состава крови • Рентгенограмма – дополнительный метод диагностики, но не решающий • Важно определить этиологический фактор, или исключить другие заболевания

Диагностика - ОАК, почечные тесты, коагулограмма, печеночные тесты, - ферменты ПЖ, анализ мочи Посев крови, мочи Токсикологический анализ ПНП (низкий ПНП может указывать на ОРДС) ЭХО КГ RG ОГК КТ Бронхоскопия/БАЛ: [белок секрета]: [белок плазмы] – >70 -80% ЦВД, ДЗЛА Levitt JE, Vinayak AG, Gehlbach BK, et al. Diagnostic utility of BNP in critically ill patients with pulmonary edema: a prospective cohort study. Crit Care 2008; 12: R 3

Рентгенологические находки
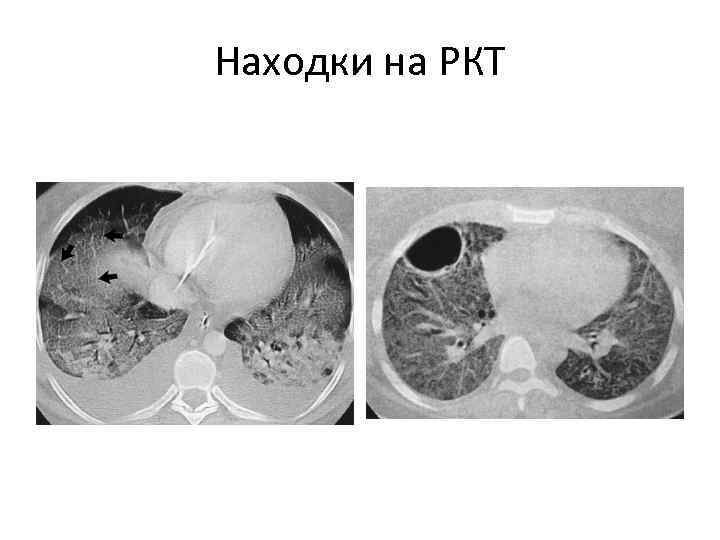
Находки на РКТ
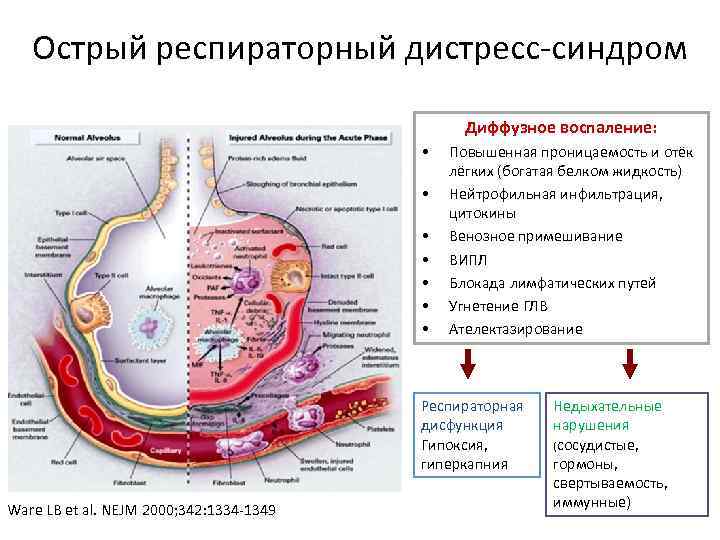
Острый респираторный дистресс-синдром Диффузное воспаление: • • Повышенная проницаемость и отёк лёгких (богатая белком жидкость) Нейтрофильная инфильтрация, цитокины Венозное примешивание ВИПЛ Блокада лимфатических путей Угнетение ГЛВ Ателектазирование Респираторная дисфункция Гипоксия, гиперкапния Ware LB et al. NEJM 2000; 342: 1334 -1349 Недыхательные нарушения (сосудистые, гормоны, свертываемость, иммунные)
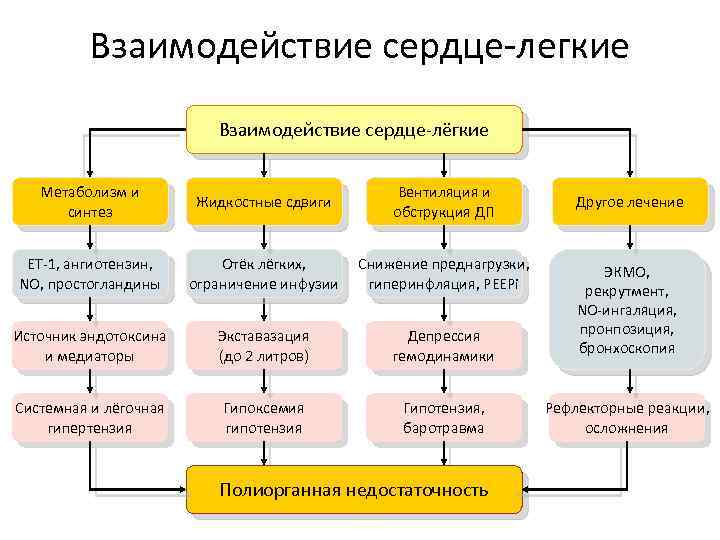
Взаимодействие сердце-легкие Взаимодействие сердце-лёгкие Метаболизм и синтез Жидкостные сдвиги Вентиляция и обструкция ДП ET-1, ангиотензин, NO, простогландины Отёк лёгких, ограничение инфузии Снижение преднагрузки, гиперинфляция, PEEPi Источник эндотоксина и медиаторы Экставазация (до 2 литров) Депрессия гемодинамики ЭКМО, рекрутмент, NO-ингаляция, пронпозиция, бронхоскопия Системная и лёгочная гипертензия Гипоксемия гипотензия Гипотензия, баротравма Рефлекторные реакции, осложнения Полиорганная недостаточность Другое лечение

Фармакологическое лечение ОРДС • Раннее распознавание и лечение инфекции • Миорелаксанты • Ингаляция оксида азота • Кортикостероиды • Инфузионная терапия Su L et al. , Intensive Care Med 2009 Rivers E et al. , NEJM 2001 Papazian L et al. , NEJM 2010 Afshari A et al. , Cocharne Database 2010 Wiedemann HP et al. , NEJM 2006

ОРДС: терапевтические возможности
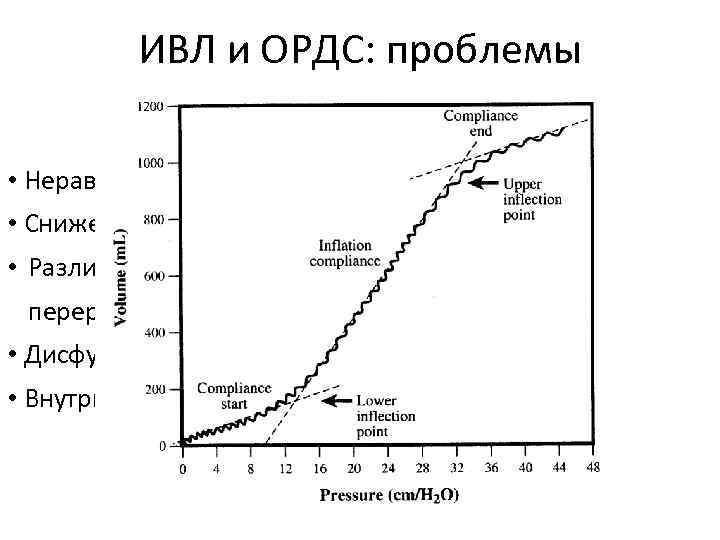
ИВЛ и ОРДС: проблемы • Неравномерность поражения – “детские лёгкие” • Сниженный комплайнс респираторной системы • Различные части петли «давление-объем» – перерастяжение и ателектазы • Дисфункция сурфактанта • Внутрилегочное шунтирование

ИВЛ у пациентов с ОРДС • Неинвазивная вентиляция – все еще полезна? • ДО и давления – низкий VT против высокого VT • Титрование PEEP • Поддержка спонтанного дыхания – насколько полезна? ü Airway pressure release ventilation (APRV) ü Biphasic positive-pressure ventilation (Bi. PAP) ü Neurally-adjusted ventilatory assist (NAVA) • HFOV – нужна ли она нам? • Пронпозиция? • ЭКМО – старый новый метод… Keenan SP et al. , Crit Care Med 2004 Zhan Q et al. , Crit Care Med 2012 Bower RG et al. , NEJM 2000 Amato MB et al. , NEJM 1998 Villar J et al. , Crit Care Med 2006 Maung AA et al. , Crit Care Clin 2011 Abroug F et al. , Crit Care 2011

Выводы • ИВЛ – важная составляющая терапии ОРДС • Ранее распознание ОРДС и максимальное блокирование факторов риска позволяют повысить эффективность лечения • Патофизиология ОРДС комплексная, а основная причина смерти - ПОН • Различные схемы и способы лечения пациентов с ОРДС могут улучшить прогноз заболевания • В «рейтинге» средств лечения ОРДС – МРП занимает первое место

Спасибо за внимание!!!
ARDS_Suborov.pptx