Антикоагулянты в ОВП, ФП, 16 марта.ppt
- Количество слайдов: 116

ОРАЛЬНЫЕ АНТИКОАГУЛЯНЫ В ОВП (ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ) К. м. н. , доцент кафедры семейной медицины и внутренних болезней ТРОХОВА Мария Васильевна

Антитромботические препараты Антикоагулянты: предотвращение образования и увеличения тромба Тромболитические препараты: растворение образовавшихся тромбов Антитромбоцитарные препараты: угнетение прокоагулянтной активности тромбоцитов

АНТИКОАГУЛЯНТЫ 1. Антоганисты витамина К: • монокумарины (варфарин, маркумар, синкумар) • дикумарины (дикумарин, тромексан) • индандионы (фенилин, дипаксин) 2. Новые антикоагулянты: • прямой ингибитор тромбина (Ximelogatran, Dabigatran) • ингибиторы фактора Ха (Apixaban, Betrixaban, Rivaraxaban, DU 176 b, Indraparinux) • другие

Показания для применения непрямых антикоагулянтов Абсолютные показания 1. Крупноочаговый инфаркт миокарда с выраженной систолической дисфункцией левого желудочка, дилатацией полостей сердца и наличием: • ФП (1– 3 месяца); • тромбоэмболии в анамнезе (1– 3 месяца). 2. Острая и хроническая аневризма сердца с пристеночным тромбозом. 3. Хроническая аневризма сердца без пристеночного тромбоза при отсутствии дилатации полостей и сохраненной насосной функцией и тромбоэмболией в анамнезе.

Абсолютные показания непрямых антикоагулянтов 4. Застойная сердечная недостаточность с выраженной систолической дисфункцией левого желудочка, дилатацией полостей сердца и тромбоэмболией в анамнезе и/ или с фибрилляцией предсердий. 5. Пристеночный тромбоз полостей сердца любого генеза. 6. Ревматический порок (особенно митральный стеноз) с ФП без/с тромбоэмболией в анамнезе. 7. Механические клапаны сердца. 8. Биопротез митрального клапана в первые 3 месяца после операции, а при наличии системных тромбоэмболий терапия продлевается еще на 12 месяцев.

Абсолютные показания непрямых антикоагулянтов 9. Биопротез и ФП и/или тромбоэмболия в анамнезе. 10. За 3 недели до электрической или фармакологической кардиоверсии и 4 недели после нее. 11. Рецидивирующие артериальные тромбоэмболии. 12. Острый симптоматический венозный тромбоз. 13. Рецидив венозного тромбоза, или первый идиопатический тромбоз, или первый тромбоз до 45 лет, или семейный анамнез венозных тромбозов. 14. Тромбоэмболия легочной артерии (ТЭЛА). 15. Рецидив ТЭЛА или идиопатического венозного тромбоза

Относительные показания непрямых антикоагулянтов 1. Хроническая аневризма сердца без пристеночного тромбоза при незначительном снижении насосной функции и отсутствии дилатации полостей. 2. Крупноочаговый обширный передний Q-инфаркт миокарда с ФП при снижении насосной функции и отсутствии выраженной дилатации полостей. 3. Неревматические пороки клапанов сердца и ФП при снижении насосной функции и отсутствии дилатации полостей. 4. ФП и ишемический инсульт, системные эмболии, факторы риска возникновения ТЭО. 5. Митральный порок с синусовым ритмом и размером левого предсердия более 5, 5 см.

Фибрилляция предсердий Неклапанная фибрилляция предсердий (ФП) увеличивает риск развития ишемического инсульта в 5 -7 раз, а при митральном стенозе с ФП он возрастает в 12 -14 раз. Более 50% тромбоэмболий, источником которых является сердце, связано с неклапанной ФП. Около 45% ишемических инсультов при ФП фатальные или сопровождаются тяжелыми неврологическими нарушениями (летальность в 3 раза выше, чем без ФП). Низкий риск инсульта (около 1% в год) у больных моложе 60 лет с идиопатической ФП.

Фибрилляция предсердий способствует трехкратному увеличению риска сердечной недостаточности, двукратному – деменции и смертности. Ишемический инсульт у больных с ФП часто заканчивается смертью и по сравнению с инсультом другой природы приводит к наиболее выраженной инвалидизации и чаще рецидивирует. Кардиоэмболический ишемический инсульт у лиц с ФП характеризуется высокой летальностью, которая в 3 раза превышает ее частоту у пациентов, не имеющих ФП.

Согласно исследованию Framingham Heart Study, риск инсультов, предположительно связанных с наличием МА, увеличивается с 1, 5% в группе пациентов 50– 59 лет до 23, 5% в группе 80– 89 лет. По результатам исследования Stroke Prevention in Atrial Fibrillation (SPAF), частота ишемических инсультов составила 3, 2% при рецидивирующей и 3, 3% при постоянной форме МА.

Риск развития инсульта и системных эмболий у больных с ФП обусловлен различными механизмами, наиболее часто имеет кардиоэмболическое происхождение (тромбообразование в ЛП или ушке ЛП). У 15 -30% пациентов с ФП обнаруживается тромбоз УЛП, что обязывает рассматривать ФП в качестве важного фактора риска кардиогенных тромбоэмболий.

Основные механизмы образования тромбов при ФП соответствуют постулатам теории тромбообразования Вирхова: стаз крови, дисфункция эндотелия и гиперкоагуляция. В условиях замедленного кровотока основным способом предотвращения тромбоза является блокирование реакций образования тромбина Тромбы, образующиеся в условиях замедленного кровотока, подвергаются резорбции на фоне адекватной антикоагулянтной терапии

Федеральные клинические рекомендации: диагностика и лечение фибрилляции предсердий (Российское кардиологическое общество, Всероссийское общество аритмологов и Ассоциация сердечнососудистых хирургов России ), 2012 г Федеральные клинические рекомендации по диагностике и лечению нарушений ритма и проводимости сердца, 2013
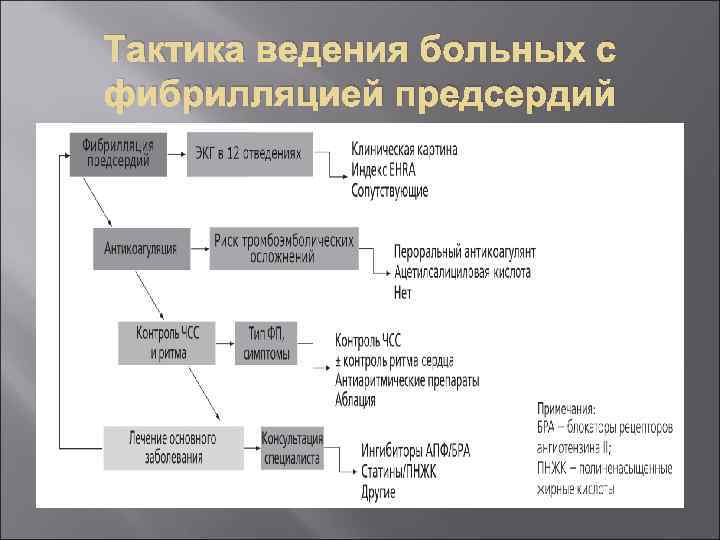
Тактика ведения больных с фибрилляцией предсердий

Фибрилляция предсердий В настоящее время могут быть использованы три типа оральных антикоагулянтов, имеют высокие класс рекомендаций и уровень доказательности: классические антагонисты витамина K: варфарин (при показателях МНО 2, 0– 3, 0) – IА, новые оральные антикоагулянты: прямой ингибитор тромбина - дабигатрана этексилат – IB, селективные блокаторы Ха фактораривароксабан – IB, апиксабан – IB.
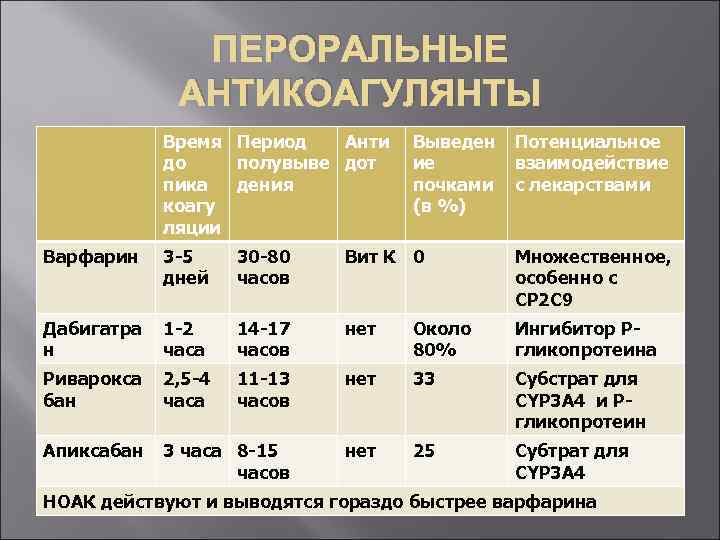
ПЕРОРАЛЬНЫЕ АНТИКОАГУЛЯНТЫ Время Период Анти до полувыве дот пика дения коагу ляции Выведен Потенциальное ие взаимодействие почками с лекарствами (в %) Варфарин 3 -5 дней 30 -80 часов Вит К 0 Множественное, особенно с СР 2 С 9 Дабигатра н 1 -2 часа 14 -17 часов нет Около 80% Ингибитор Ргликопротеина Риварокса бан 2, 5 -4 часа 11 -13 часов нет 33 Субстрат для СYР 3 А 4 и Ргликопротеин Апиксабан 3 часа 8 -15 часов нет 25 Субтрат для СYР 3 А 4 НОАК действуют и выводятся гораздо быстрее варфарина

Антитромботическая терапия для профилактики тромбоэмболических осложнений рекомендуется всем пациентам с ФП, кроме групп низкого риска (мужчины и женщины в возрасте <65 лет с изолированной ФП), или при наличии противопоказаний (уровень доказанности I А).

Выбор антитромботической терапии должен быть основан на абсолютных рисках инсульта/тромбоэмболии и кровотечения, а также совокупного клинического преимущества для данного пациента (уровень доказанности I А).

Во время длительной антитромботической терапии соотношение пользы и риска, а также необходимость продолжения лечения должны регулярно пересматриваться (уровень доказанности II а, C).

Для оценки риска инсульта при неклапанной ФП рекомендуется использовать шкалу CHA 2 DS 2 -VASc (ком. неклапанная ФП) (уровень доказанности I А).

шкала CHA 2 DS 2 -VASc Фактор риска Баллы Застойная сердечная недостаточность / ФВ ЛЖ ≤ 40% 1 Артериальная гипертензия 1 Возраст ≥ 75 лет 2 Сахарный диабет 1 Инсульт / ТИА / ТЭ в анамнезе 2 СС заболевание [инфаркт миокарда в анамнезе, заболевания периферических артерий, атероматоз аорты] 1 Женский пол 1 Возраст 65 -75 1 Низкий риск – нет факторов риска (0 баллов) Умеренный риск – 1 «комбинированный» фактор риска (СН/ ФВ ЛЖ≤ 40, АГ, СД, СС заболевание, женский пол, возраст 65 -74) (1 балл) Высокий риск –инсульт, ТИА или ТЭО в анамнезе или возраст ≥ 75 лет; или ≥ 2 «комбинированных» факторов риска (≥ 2 баллов)

шкала CHA 2 DS 2 -VASc Пациентам с количеством баллов по шкале CHA 2 DS 2 -VASc = 0 (включая женщин моложе 65 лет с изолированной ФП), что соответствует низкому риску, и отсутствием других факторов риска, антитромботическая терапия не рекомендуется (уровень доказанности I В).

шкала CHA 2 DS 2 -VASc Пациентам с количеством баллов по шкале CHA 2 DS 2 -VASc = 1 на основании оценки риска кровотечения и предпочтений пациента следует рассмотреть использование пероральных антикоагулянтов: • антагонист витамина К (варфарин) в подобранной дозе (МНО 2 -3); или • прямой ингибитор тромбина (дабигатран); или • пероральный ингибитор фактора Xa (например, ривароксабан или апиксабан) (уровень доказанности II а А)

шкала CHA 2 DS 2 -VASc Пациентам с количеством баллов по шкале CHA 2 DS 2 -VASc ≥ 2 рекомендуется терапия пероральными антикоагулянтами при отсутствии противопоказаний: • антагонист витамина К (варфарин) в подобранной дозе (МНО 2 -3); или • прямой ингибитор тромбина (дабигатран); или • пероральный ингибитор фактора Xa (например, ривароксабан или апиксабан) (уровень доказанности I А).

шкала CHA 2 DS 2 -VASc Женщины в возрасте <65 лет с изолированной ФП (но с количеством баллов по шкале CHA 2 DS 2 -VASc = 1 за счет женского пола) имеют низкий риск инсульта; в этих случаях следует рассмотреть отсутствие антитромботической терапии (уровень доказанности II а, В).

шкала CHA 2 DS 2 -VASc Если пациенты отказываются принимать любые пероральные антикоагулянты (как антагонисты витамина К, так и НОАК), следует рассмотреть использование антиагрегантов: сочетание ацетилсалициловой кислоты в дозе 75 -100 мг с клопидогрелом в дозе 75 мг ежедневно (при низком риске кровотечения) или — что менее эффективно — монотерапию ацетилсалициловой кислотой в дозе 75 -325 мг ежедневно (уровень доказанности II а, В)

Рекомендации по профилактике тромбоэмболиических осложнений при неклапанной ФП Если пациенту с ФП рекомендуется прием пероральных антикоагулянтов, но антагонисты витамина К в подобранной дозе (МНО 2 -3) нельзя использовать из-за трудностей поддержания терапевтического уровня антикоагуляции, побочных эффектов антагонистов витамина К или невозможности контролировать МНО, рекомендуется один из новых пероральных антикоагулянтов: • прямой ингибитор тромбина (дабигатран); или • пероральный ингибитор фактора Xa (например, ривароксабан, апиксабан). (уровень доказанности I В)

Рекомендации по профилактике тромбоэмболиических осложнений при неклапанной ФП Если рекомендуется прием пероральных антикоагулянтов, у большинству пациентов с неклапанной ФП вместо антагонистов витамина К в подобранной дозе (МНО 2 -3) следует рассмотреть применение одного из новых пероральных антикоагулянтов, основываясь на их совокупном клиническом преимуществе: • прямой ингибитор тромбина (дабигатран); или • пероральный ингибитор фактора Xa (например, ривароксабан или апиксабан) (уровень доказанности IIа, А).

Рекомендации по профилактике тромбоэмболических осложнений при неклапанной ФП — до и после кардиоверсия Пациентам с продолжительностью ФП ≥ 48 часов или неизвестной давностью ФП рекомендуются пероральные антикоагулянты (например, антагонист витамина К [варфарин] с достижением МНО 2 -3 или дабигатран) в течение ≥ 3 недель до и ≥ 4 недель после кардиоверсии вне зависимости от способа восстановления синусового ритма (электрическая или пероральная/в/в лекарственная кардиоверсия) (уровень доказанности I B). У пациентов с факторами риска инсульта или рецидива ФП терапию пероральными антикоагулянтами (антагонисты витамина К [варфарин] в подобранной дозе (МНО 2 -3) или новые пероральные антикоагулянты) следует продолжать пожизненно вне зависимости от очевидного удержания синусового ритма после кардиоверсии (уровень доказанности I B).

Рекомендации по профилактике тромбоэмболических осложнений при неклапанной ФП — кровотечения При назначении антитромботической терапии (антагонисты витамина К, новые пероральные антикоагулянты, ацетилсалициловая кислота/клопидогрел или монотерапия ацетилсалициловой кислотой) рекомендуется оценка риска кровотечений. (уровень доказанности IА)

Рекомендации по профилактике тромбоэмболических осложнений при неклапанной ФП — кровотечения Для оценки риска кровотечений следует рассматривать применение шкалы HAS-BLED, где количество баллов ≥ 3 указывает на высокий риск, требующий соблюдения осторожности и регулярного контроля после начала антитромботической терапии, как с использованием пероральных антикоагулянтов, так и антитромбоцитарной терапии (уровень доказательности IIa, A).

Шкала расчета риска кровотечения HASBLED у пациентов с неклапанной ФП АГ, не поддающаяся лечению (Н) (САД ≥ 160 мм рт. ст) -1 балл Заболевания печени и почек (А)-1 -2 балла Инсульт (S) -1 балл Кровотечения (В) – 1 балл Нестабильное МНО (L) – 1 балл Возраст >65 лет (Е) – 1 балл Прием лекарств или употребление алкоголя – 1 -2 балла Максимальное количество баллов - 9
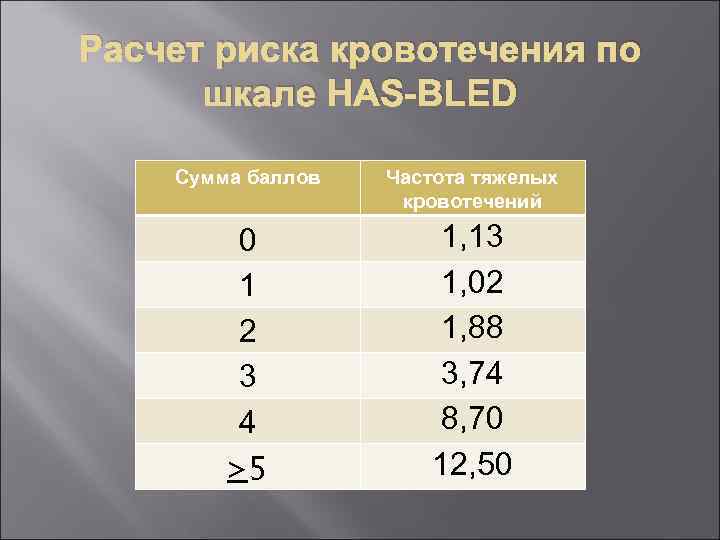
Расчет риска кровотечения по шкале HAS-BLED Сумма баллов Частота тяжелых кровотечений 0 1 2 3 4 >5 1, 13 1, 02 1, 88 3, 74 8, 70 12, 50

Рекомендации по профилактике тромбоэмболических осложнений при неклапанной ФП — кровотечения Необходимо воздействие на поддающиеся коррекции факторы риска кровотечений (неконтролируемое АД, лабильное МНО приеме антагонистов витамина К, сопутствующая терапия (ацетилсалициловая кислота, НПВС, и т. д. ), алкоголь, и т. д. ) (уровень доказательности II a, B). Шкалу HAS-BLED следует использовать для выявления модифицируемых факторов риска кровотечений, но она не должна рассматриваться как единственное основание для отказа от терапии пероральными антикоагулянтами (уровень доказательности II a, B).

Рекомендации по профилактике тромбоэмболических осложнений при неклапанной ФП — кровотечения Риск серьезных кровотечений на фоне антитромбоцитарной терапии (сочетание ацетилсалициловой кислоты с клопидогрелом и – особенно у пожилых – также монотерапия ацетилсалициловой кислотой) следует считать таким же, как на фоне пероральных антикоагулянтов (уровень доказанности II a B).
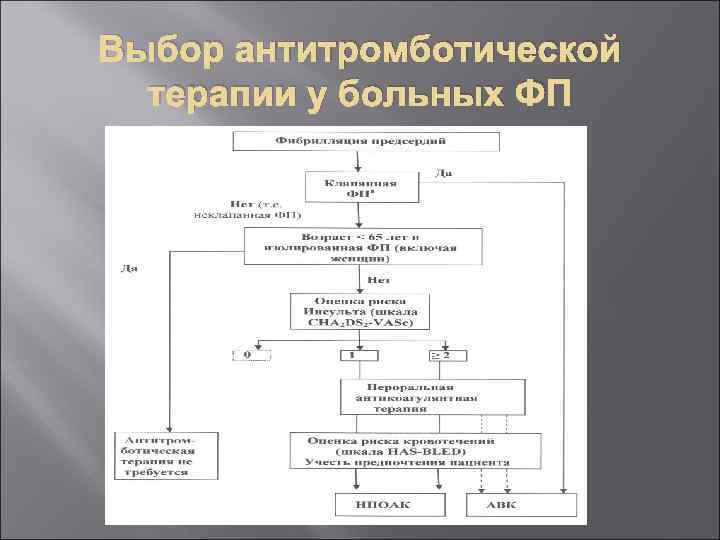
Выбор антитромботической терапии у больных ФП

Непрямые антикоагулянты

Мировым стандартом пероральной антикоагулянтной терапии является варфарин.

Механизм действия оральных антикоагулянтов

Непрямые антикоагулянты Крысиный яд – WARFARIN (Wisconsin Alumni Research Foundation). 40 -е годы эти вещества стали применяться в клинической практике как противотромботические средства. В 1947 г. варфарин использован впервые для лечения инфаркта миокарда. Около 3 десятилетий непрямые антикоагулянты используются для профилактики тромбоэмболических осложнений у пациентов с ФП.

Варфарин(кумадин) производные монокумарина Время полужизни (часы) 30 -80 Время достижения оптимальной гипокоагуляции (дни) 3 -5

варфарин 1. 2. 3. 4. Принимается один раз в сутки в фиксированное время после еды, лучше в вечернее время (17 -19 часов) Контроль МНО производится через 12 часов. Действие варфарина начинается отсрочено – через 8 -12 часов после приема. Его антикоагуляционный эффект является следствием изменения баланса между частичным подавлением синтеза активного витамина К и неизмененной деградацией четырех витамин Кзависимых факторов свертывания крови.

ВАРФАРИН Метаболизм ОАК-АВК происходит при участии изоферментов цитохрома Р 450 (2 С 9, 2 С 19, 2 С 8, 3 А 4, 1 А 2) , основным из которых является CYP 2 C 9. Препарат быстро всасывается, максимальная концентрация в крови отмечается через 1, 5 часа после его приема. Варфарин почти полностью связывается с белками плазмы (97 -99%) и быстро накапливается в печени. Почти 90 % этого препарата выводится из организма с мочой в виде метаболитов и только небольшое количество лекарства выделяется в неизменном виде. Начало антикоагулянтного эффекта антивитаминов К колеблется от 12 часов до 3 суток. Оптимальное противосвертывающее действие варфарина наблюдается на 3 -5 день от начала его приема. Антикоагулянтное действие варфарина в организме человека определяется как генетическими особенностями пациента, так и приобретенными факторами, которые влияют на абсорбцию лекарства, его фармакокинетику и процессы выведения из организма.

варфарин Некоторые пищевые продукты, такие как клюквенный и грейпфрутовый соки, могут потенцировать антикоагулянтное действие варфарина за счет взаимодействия с системой цитохрома Р 450. На фоне совместного длительного приема варфарина и некоторых растений, таких как корень имбиря, папайя, чеснок, женьшень, гинкго, ананас и некоторые другие, возможно появление кровоточивости за счет их влияния на механизмы гемокоагуляции. Алкоголь способен усиливать противотромботическое действие ОАК-АВК, снижая в печени синтез факторов свертывания. При отсутствии патологии печени употребление небольшого количества алкоголя не должно оказывать существенного влияния на активность ОАК-АВК. При заболеваниях печени возрастает чувствительность к ОАК-антивитаминам К ( в т. ч. и к варфарину) вследствие сниженного синтеза факторов свертывания крови, при лихорадочных состояниях и гипертиреозе – вследствие их ускоренного метаболизма.

Чувствительность пациента к варфарину зависит от фармакогенетических особенностей, в частности от носительства полиморфизмов генов цитохрома Р 4502 C 9 (CYP 2 C 9), контролирующего метаболизм варфарина в печени, и витамин-Кэпоксидредуктазы (VKORC 1). Носительство различных генотипов CYP 2 C 9 и VKORC 1 оказывает влияние на потребность в суточной дозе варфарина и ассоциируется с риском кровотечений. Носительство полиморфизмов, повышающих чувствительность пациента к варфарину, нередко европейской популяции, и они могут сочетаться.
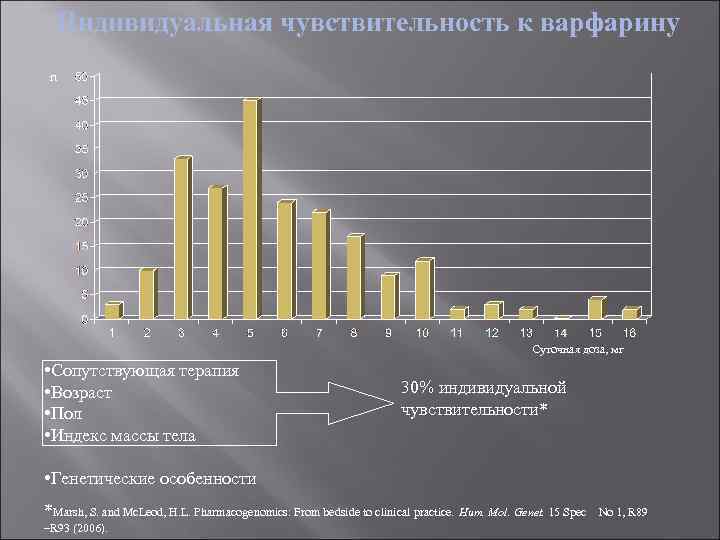
Индивидуальная чувствительность к варфарину n Суточная доза, мг • Сопутствующая терапия 30% индивидуальной • Возраст чувствительности* • Пол • Индекс массы тела • Генетические особенности *Marsh, S. and Mc. Leod, H. L. Pharmacogenomics: From bedside to clinical practice. Hum. Mol. Genet. 15 Spec No 1, R 89 –R 93 (2006).

Чувствительность пациента к варфарину зависит от фармакогенетических особенностей, в частности от носительства полиморфизмов гена цитохрома Р 450 2 C 9 (CYP 2 C 9), контролирующего метаболизм варфарина в печени и гена комплекса 1 витамин К эпоксид редуктазы (VKORC 1) – молекулы-мишени антагонистов витамина К. Носительство различных генотипов CYP 2 C 9 и VKORC 1 оказывают влияние на потребность в суточной дозе варфарина, и ассоциируется с риском кровотечений. генотип CYP 2 C 9 1/1 – 70% - самые большие дозы варфарина (медленно метаболизируется варфарин) (резистентность – более 15 мг в сутки); генотип CYP 2 C 9 3/3 – высокий риск кровотечений на малых дозах варфарина (например 1/4 табл в день) VKORC 1 G/G -нужны высокие дозы варфарина VKORC 1 А/G – риск кровотечений низкий VKORC 1 А/А – очень высокий риск кровотечений!

В настоящее время под резистентностью к варфарину понимают те случаи, когда для достижения терапевтического уровня МНО требуется приём более 15 мг в сутки (более 105 мг в неделю). Варфарин имеет узкий терапевтический индекс и значительную вариабельность терапевтической дозы у разных людей (от 0, 5 мг до 10 мг и более в сутки).
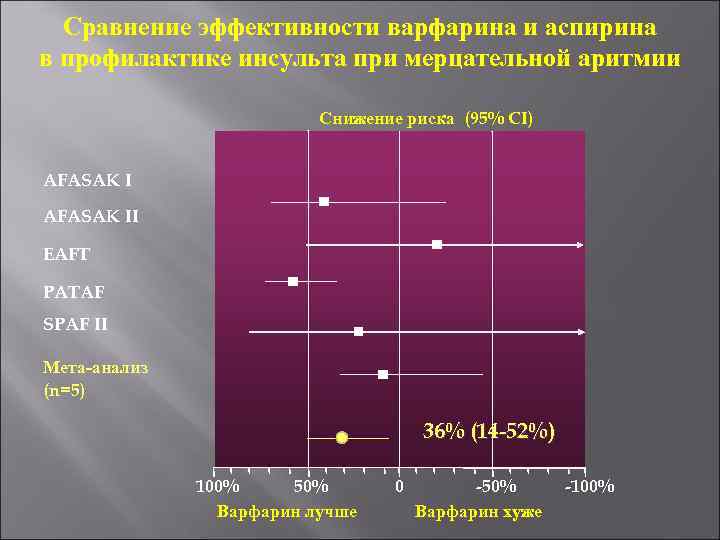
Сравнение эффективности варфарина и аспирина в профилактике инсульта при мерцательной аритмии Снижение риска (95% CI) AFASAK II EAFT PATAF SPAF II Мета-анализ (n=5) 36% (14 -52%) 100% 50% Варфарин лучше 0 -50% Варфарин хуже -100%

Антагонисты витамина К Мета-анализ контролируемых исследований показал, что применение препаратов этой группы у больных с неклапанной ФП снижает ОР развития всех инсультов на 64%, что соответствует абсолютному снижению риска на 2, 7% в год. Приём антагонистов витамина К снижал ОР ишемического инсульта на 67%. Общая смертность при лечении антагонистами витамина К также значительно снижалась (на 26%) по сравнению с контролем. Риск внутричерепных кровотечений был низким. Частота геморрагий в группе варфарина составила 0, 3% в год против 0, 1% в группе, получавшей плацебо.

Варфарин и Аспирин Назначение аспирина снижает риск инсультов на 19%, и в этом отношении он существенно уступает ОАК-АВК. Риск развития инсульта у больных, ранее перенесших транзиторную ишемическую атаку головного мозга (ТИА), составляет: при антикоагулянтной терапии - 4 случая на 100 больных в течение года, при лечении ацетилсалициловой кислотой - 10 случаев на 100 больных в течение года.

Антиагреганты У пациентов с ФП нет данных о возможности снижения общей или сердечно-сосудистой смертности при использовании ацетилсалициловой кислоты (или других антитромбоцитарных препаратов)

Противопоказания к применению непрямых антикоагулянтов ЯБ желудка и 12 ПК, эрозивный гастрит в стадии обострения НЯК, Болезнь Крона Цирроз печени Тромбоцитопения, анемия Геморрагические диатезы Миома матки Активный туберкулез АГ 3 степени Психические расстройства, в т. ч. Возрастные когнитивные расстройства Аневризма сердца Судорожный синдром Беременность

Противопоказания к применению непрямых антикоагулянтов Повышенная чувствительность к препарату Травма Хирургическое вмешательство Люмбальная пункция Лучевая терапия Наличие дренажных трубок Тяжелая почечная и печеночная недостаточность Декомпенсация тяжелого СД Алкоголизм

Только половина пациентов от должного их числа (примерно 51%) получают АВK и менее чем у половины из них достигаются и контролируются целевые значения МНО

Особенности терапии варфарином Непредсказуемый ответ Узкое терапевтическое окно (диапазон МНО 2 -3) Необходимость лабораторного контроля Медленное развитие/окончание эффекта Необходимость в частой коррекции дозы Лечение НАК имеет ряд ограничений, что затрудняет их назначение в клинической практике Взаимодействия со многими пищевыми продуктами Взаимодействия со многими лекарственными препаратами Резистентность к варфарину

ВАРФАРИН План обязательного обследования больного перед назначением варфарина включает: 1) общий анализ крови (для исключения анемии, тромбоцитопении); 2) биохимический анализ крови (активность печеночных ферментов, содержание белка, билирубина, креатинина); 3) коагулограмма (протромбиновое время, МНО); 4) общий анализ мочи (для исключения микрогематурии); 6) анализ кала на скрытую кровь; 7) ультразвуковое исследование почек для исключения уролитиаза.

ВАРФАРИН У всех больных с язвенной болезнью желудка и 12 ПК в анамнезе, а также при наличии положительного результат кала на скрытую кровь или боли в животе необходимо проводить эзофагогастродуоденоскопию. Назначение варфарина пациентам с АГ возможно только после подбора гипотензивной терапии и достижения величины артериального давления не превышающей 150/100 мм рт. ст.

два периода: период подбора (индукции) период поддерживающей дозы.

Лабораторный контроль противосвертывающего действия оральных антикоагулянтов-антивитаминов К. Под влиянием варфарина и других ОАК -АВК происходит снижение уровня прокоагулянтов - факторов II, VII, IX, X. Наиболее чувствительным тестом, отражающим этот эффект, является протромбиновое время (ПВ). При выполнении «протромбинового теста» определяется время, необходимое для образования сгустка фибрина после добавления в декальцинированную плазму тканевого тромбопластина (тканевого фактора) и кальция.

Лабораторный контроль гипокоагуляции Результаты протромбинового времени принято оценивать с помощью показателя МНО – Международное нормализованное отношение (INR – International Normaliezed Ratio). МНО – отношение ПВ пациента и ПВ стандартной плазмы, стандартизованное по чувствительности тромбопластина. МИЧ – международный индекс чувствительности

МНО = (ПВ пациента/ПВ контрольной нормальной плазмы)МИЧ

Например, протромбиновое время в плазме пациента, получающего ОАК, составляет 24 секунды, протромбиновое время контрольной плазмы – 12 секунд. МИЧ тромбопластина, использованного при определении ПВ, составляет 1, 1. Показатель МНО = (24: 12)1, 1=2, 14.

Требования на преаналитическом этапе при определении МНО: Использование венозной крови. Забор крови закрытым способом (желательно использовать вакуумные пробирки - вакутейнеры), пробирки только пластмассовые, желательно одноразовые. Щадящая венепункция (при возможности венепункцию проводить без наложения жгута, при использовании жгута максимально уменьшить время. Точное соотношение крови и цитрата в пробирке. Очень медленное перемешивание (нельзя встряхивать пробирки). Быстрая диагностика (до 4 часов). Хранение крови только при комнатной температуре.

Подбор стартовой дозы варфарина Препарат следует принимать один раз в день в фиксированное время после еды (17 до 19). Первый контроль МНО следует проводить через 8 -10 часов после приема препарата. На протяжении первой недели определение МНО рекомендуется производить ежедневно.

Достижение первого значения МНО ≥ 2, 0 на 3 и 5 -е сут. начала терапии варфарином достоверно связано с развитием чрезмерной гипокоагуляции (МНО ≥ 4, 0).

После достижения необходимого уровня МНО алгоритм дальнейшего наблюдения должен быть следующим: первое определение МНО следует производить через 5 -10 дней, второе – через 2 недели, третье – через 3 недели, четвертое и все последующие – через 4 недели.

Более частое определение МНО наблюдаются нестабильные результаты; изменяется доза препарата; изменяется сопутствующая терапия; появляется кровоточивость (носовые, маточные кровотечения, кровоточивость десен, появление петехий, гематом, гематурия); присоединяется другая патология (острая пневмония, пиелонефрит и др. )
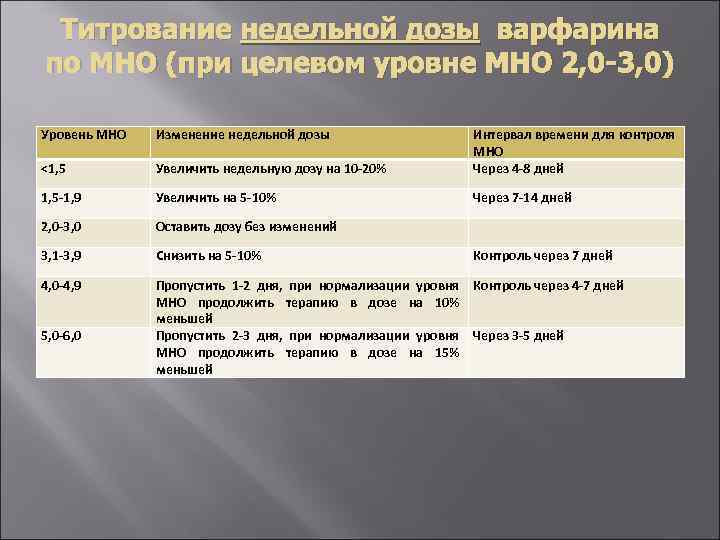
Титрование недельной дозы варфарина по МНО (при целевом уровне МНО 2, 0 -3, 0) Уровень МНО Изменение недельной дозы <1, 5 Увеличить недельную дозу на 10 -20% Интервал времени для контроля МНО Через 4 -8 дней 1, 5 -1, 9 Увеличить на 5 -10% Через 7 -14 дней 2, 0 -3, 0 Оставить дозу без изменений 3, 1 -3, 9 Снизить на 5 -10% 4, 0 -4, 9 Пропустить 1 -2 дня, при нормализации уровня Контроль через 4 -7 дней МНО продолжить терапию в дозе на 10% меньшей Пропустить 2 -3 дня, при нормализации уровня Через 3 -5 дней МНО продолжить терапию в дозе на 15% меньшей 5, 0 -6, 0 Контроль через 7 дней
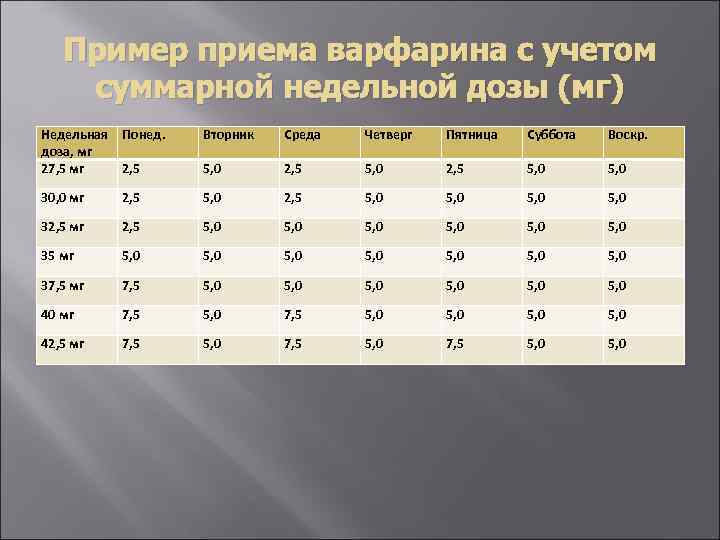
Пример приема варфарина с учетом суммарной недельной дозы (мг) Недельная доза, мг 27, 5 мг Понед. Вторник Среда Четверг Пятница Суббота Воскр. 2, 5 5, 0 30, 0 мг 2, 5 5, 0 5, 0 32, 5 мг 2, 5 5, 0 5, 0 35 мг 5, 0 5, 0 37, 5 мг 7, 5 5, 0 5, 0 40 мг 7, 5 5, 0 5, 0 42, 5 мг 7, 5 5, 0

ВАЖНО! Когортные исследования свидетельствуют о 2 -кратном увеличении риска инсульта при МНО 1, 5 -2, 0.

Обучение пациентов – дополнительный фактор эффективности терапии Обсуждение с больным цели антикоагулянтной терапии Обсуждение необходимости регулярного контроля МНО Консультации по совместному приему с варфарином других препаратов Развитие у пациента активной заинтересованности в осуществлении эффективной и безопасной терапии

Мониторирование лечения варфарином Создание специальных кабинетов, школ для больных, получающих варфарин ( «антикоагулянтные клиники» , школа гемостаза) Домашний контроль лечения (Coagucheck S)

Факторы влияющие на гипокоагуляционный эффект Диета (+плохой нутритивный статус, исходный дефицит витамина К в пище) Сотрудничество пациента Лекарственные препараты Функция печени Функция щитовидной железы Острые заболевания, в особенности лихорадочные Коллагенозы Застойная сердечная недостаточность Наследственная устойчивость или высокая чувствительность к действию препарата Другие сопутствующие заболевания (нефротический синдром, рак)

Причины резистентности к варфарину Несоблюдение врачебных рекомендаций. Диетические пристрастия и предрассудки, прием БАД Снижение всасываемости препарата (контроль терапевтической концентрации – в норме - 0, 5— 3 мкг/мл) Ускоренный метаболизм «Кажущаяся» резистентность

Лечебная тактика, рекомендуемая при наличии гипокоагуляции, индуцированной приемом ОАК-АВК I. Высокий показатель МНО без большого кровотечения 1. МНО менее 5, 0: пропустить 1 прием препарата, контроль МНО, уменьшить нед. дозу препарата на 10%. 2. МНО более 5 , но менее 9: пропустить 1 -2 приема препарата, произвести контроль МНО, возобновление терапии можно осуществлять только при терапевтических значениях МНО, снизить нед. дозу не менее 20%. При высоком риске кровотечения: вит К 1 -2, 5 мг внутрь 3. МНО более 9: преостановить прием препарата, участить контроль МНО. вит К 1 -2, 5 мг внутрь. Возобновить терапию при достижении терапевтических значениях МНО. Снизить нед. дозу не менее 20%.

Лечебная тактика, рекомендуемая при наличии гипокоагуляции, индуцированной приемом ОАК-АВК II. Небольшое кровотечение (гематурия, носовое кровотечение) 1. Прекратить прием препарата на 1 -2 дня 2. *Витамин К 1 0, 5 мг внутривенно или 5 -10 мг внутрь.

III. Угрожающее жизни кровотечение: отмена варфарина введение факторов коагуляции, используя плазму или концентраты факторов свертывания ввести внутривенно витамин К 1 (5 -10 мг в зависимости от величины МНО) хирургическая коррекция причины кровотечения обеспечение медицинской поддержки, включая трансфузии, при необходимости

Лечение кровотечения Свежезамороженная плазма. Концентрат протромбинового комплекса Используют только при больших кровотечениях, внутримозговых геморрагиях или неотложной хурургии (ASH, 2013). Sarode R et al. Circulation. 2013; 128: 123443

Осложнения антикоагулянтной терапии

С большим риском кровотечений обычно сопряжены первые месяцы лечения (неустойчивый уровень коагуляции при подборе дозы препарата). Первые 3 мес – 11 % пациентов в год, после 3 -х мес – 6%. При возникновении кровотечения на ОАК-АВК необходимо оценить степень его тяжести, определить показания МНО, уточнить режим приема варфарина и проанализировать прием пациентом иных лекарств или продуктов питания.

Кровоточивость Является наиболее значимым и опасным осложнением. Все геморрагические осложнения подразделяются на следующие группы: 1) Минимальные. Микрогематурия, появление петехий и мелких синяков на участках кожи, травмируемых одеждой, мочалкой или манжетой для измерения АД, а так же положительная проба Кончаловского-Румпель-Леедо; 2) Малые. Включают выраженную склонность к появлению синяков без соответствующих причин, гематурию, видимую на глаз (окраска мочи в розовый цвет), а так же умеренные носовые кровотечения. При этом прогрессирующее снижение уровня гемоглобина отсутствует. 3) Большие. Включают обильные кровотечения - профузные желудочно-кишечные, почечные (нередко с отхождением сгустков крови), носовые, а так же ретроперитонеальные и внутричерепные кровоизлияния, вызывающие снижение уровня гемоглобина и требующие срочной госпитализации больных и проведения интенсивной терапии.

Частота всех кровотечений на фоне лечения ОАК-АВК, возникающих ежегодно, составляет от 0, 9 до 2, 7%. при анализе реальной клинической ситуации результаты несколько отличаются и могут варьироваться от 1% до 7, 4%. Риск кровотечений резко возрастает при достижении уровня МНО >4, 0– 5, 0. При этом частота фатальных кровотечений колеблется от 0, 07 –до 0, 7%. Внутричерепные кровотечения составляют 2% от всех имеющихся.

Признаки кровотечений вследствие передозировки варфарина: Кровь в стуле, моче; Меноррагия, метроррагия; Синячковые кровоизлияния; Обильные носовые кровотечения, десневые кровотечения; Кровотечения из патологических образований (язва, опухоль); Кровоточивость из поверхностных повреждений кожи.

Кожные некрозы Кожные некрозы на фоне лечения ОАК-АВК чаще развиваются в первые недели (на 3 -8 сутки) терапии, преимущественно у женщин. Возникают на бедрах, передней брюшной стенке, молочных железах. Проявляясь первоначально в виде экхимозов, они быстро прогрессируют в геморрагические буллы. Причиной этого феномена считается развитие тромбоза мелких сосудов, вызванное быстрым снижением уровня естественных антикоагулянтов - протеина С и протеина S, у лиц с наследуемым дефицитом данных белков. Может быть следствием высоких стартовых доз ОАК-АВК. Лечение кожных некрозов заключается в прекращении приема препарата, введении витамина К, свежезамороженной плазмы и, при возможности, концентрата протеина С. При развитии кожных некрозов последующий прием ОАКАВК следует осуществлять только после точного выяснения причин их развития.

Беременности и варфарин Варфарин (как и все представители группы антагонистов витамина К) проникает через плаценту и, потенциально, обладает тератогенным эффектом (вызывая в 25% случаев эмбриопатии), может вызывать кровотечения и гибель плода. Основными проявлениями так называемой кумариновой эмбриопатии являются гипоплазия носа, конечностей, недоразвитие эпифиза. В основном кумариновая эмбриопатия является следствием приёма НАК во время первого триместра беременности.

Осложнения приема варфарина Терапия ОАК-АВК может сопровождаться развитием холестериновых эмболий, являющихся причиной синдрома « голубого пальца» , сетчатого кожного сосудистого рисунка, "вlue toe", livedo reticularis, и других ишемических осложнений. В этих случаях лечение ОАК-АВК должно быть немедленно прекращено. Среди редких осложнений применения ОАКАВК описаны алопеция и эктопическая кальцификация трахеобронхиального дерева.

Не требуется отмена варфарина Не требуют коррекции дозы ОАК-АВК следующие стоматологические процедуры: пломбировка, установка коронки, мостов, чистка канала, снятие зубного камня, удаление одного зуба. Пациентам, у которых возникает необходимость удаления зуба, перед процедурой необходимо определить значения МНО. Если его показатели находятся в пределах терапевтических значений, то процедуру можно проводить без коррекции терапии. Если значения МНО более 3, 5, то следует пропустить 1 -2 приема.

Новые оральные антикоагулянты

Применение новых. НОАК– дабигатрана (прадаксы) в дозе 110 мг 2 раза в сутки или 150 мг два раза в сутки, ривароксабана (ксарелто) 10 мг один раз в сутки и апиксабана (эликвис) 5 мг два раза в сутки

Показания к назначению НОАК профилактика венозной тромбоэмболии у больных после ортопедических операций; профилактика инсульта, системной тромбоэмболии и снижение сердечно-сосудистой смертности у пациентов с фибрилляцией предсердий; лечение острого тромбоза глубоких вен и/или тромбоэмболии легочной артерии и профилактика смертельных исходов, вызываемых этими заболеваниями; профилактика рецидивирующего тромбоза глубоких вен и/или тромбоэмболии легочной артерии и смертельных исходов, вызываемых этими заболеваниями.
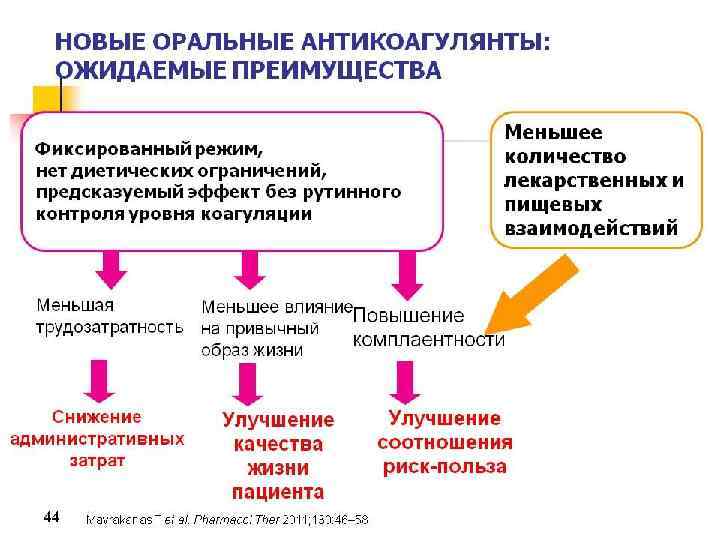
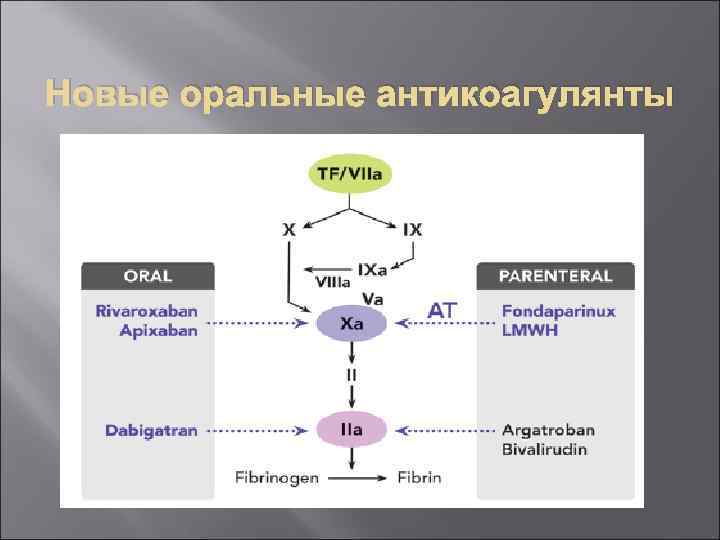
Новые оральные антикоагулянты

ПРОТИВОПОКАЗАНИЯ К НОАК 1. Гиперчувствительность к любому компоненту препаратов. 2. Клинически значимое кровотечение. 3. Тяжелые нарушения функции печени и почек. 4. Тяжелый митральный стеноз и искусственные клапаны сердца. 5. Возраст до 18 лет. 6. Беременность, период лактации. 7. Врожденный дефицит лактозы, непереносимость лактозы, лактозно-галактозная мальабсорбция. 8. Одновременное назначение с препаратами, действие которых может быть связано с развитием серьезных кровотечений

НОАК По сравнению с варфарином апиксабан, дабигатрана этексилат и ривароксабан обладают большим удобством применения на практике, способствуют снижению риска геморрагического инсульта и внутричерепных кровотечений, и как минимум сопоставимы по влиянию на частоту ишемического инсульта и крупных кровотечений (уровень доказанности I A).

НОАК При назначении любого нового перорального антикоагулянта рекомендуется исходная оценка функции почек (по величине клиренса креатинина). В дальнейшем клиренс креатинина на фоне терапии новым пероральным антикоагулянтом следует определять ежегодно, а у пациентов с умеренной почечной недостаточностью 2 -3 раза в год (уровень доказанности IIа В).

НОАК Новые пероральные антикоагулянты (дабигатран, ривароксабан и апиксабан) не рекомендуются у больных с тяжелой почечной недостаточностью: снижение клиренса креатинина ниже 30 мл/мин для дабигатрана и ниже 15 мл/мин для ривароксабана и апиксабана (уровень доказанности IIIB)
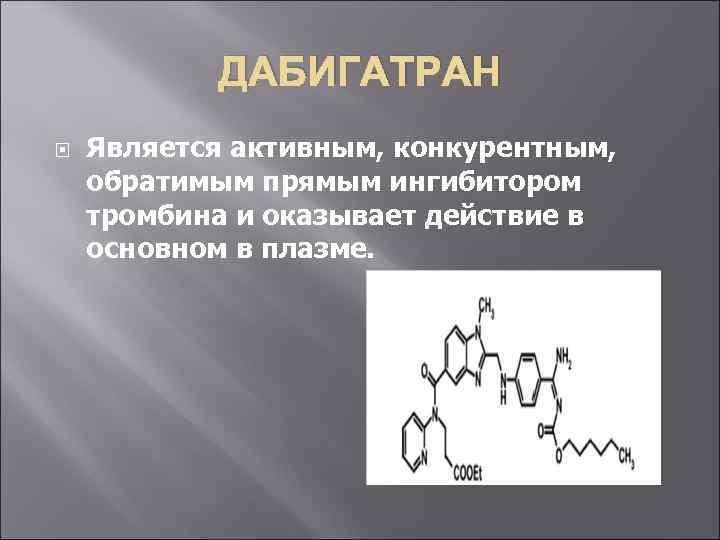
ДАБИГАТРАН Является активным, конкурентным, обратимым прямым ингибитором тромбина и оказывает действие в основном в плазме.

Дабигатрана этексилат Может использоваться как альтернативный варфарину антикоагулянт для профилактики инсульта и артериальных тромбоэмболии у больных с ФП и дополнительными факторами риска этих осложнений при условии отсутствия: гемодинамически значимых пороков или протезов клапанов сердца, тяжелой почечной недостаточности (клиренс креатинина <30 мл/мин), заболеваний печени со снижением образования факторов свертывания крови, а также инсульта в предшествующие 14 дней или инсульта с большим очагом поражения в предшествующие 6 месяцев. (уровень доказанности I В).

Дабигатрана этексилат При выборе дозировки дабигатрана следует учитывать, что доза 150 мг 2 раза в день эффективнее варфарина в отношении снижения риска инсульта как ишемического, так и геморрагического, а также сердечнососудистой смертности при одинаковом риске крупных кровотечений, а доза 110 мг 2 раза в день сравнима по эффективности с варфарином, но безопаснее в отношении риска крупных кровотечений (уровень доказанности I В).

ДАБИГАТРАН Доза 110 мг 2 раза в сутки рекомендуется в следующих ситуациях: • пожилые пациенты, возраст ≥ 80 лет; • одновременный прием препаратов, вступающих в лекарственное взаимодействие (например, верапамила, амиодарона); • высокий риск кровотечения (количество баллов по шкале HAS-BLED ≥ 3); • умеренная почечная недостаточность (клиренс креатинина 30 -49 мл/мин) (уровень доказанности IIа В).

Дабигатран может повысить риск острых коронарных событий.

Ривароксабан – высоко избирательный ин- гибитор фактора Ха. После приема внутрь быс- тро достигается максимальная концентрация в плазме (через 2. 5 -4 часа). Период полужизни — от 5 до 9 часов у здоровых ( возможно он более продолжителен у больных и лиц пожилого воз- раста)

Ривароксабан Может использоваться как альтернативный варфарину антикоагулянт для профилактики инсульта и артериальных тромбоэмболии у больных с ФП и дополнительными факторами риска этих осложнений при условии отсутствия: гемодинамически значимого митрального стеноза или протезов клапанов сердца, тяжелой почечной недостаточности (клиренс креатинина <30 мл/мин), заболеваний печени со снижением образования факторов свертывания крови, инвалидизирующего инсульта в предшествующие 3 мес. , Неинвалидизирующего инсульта в предшествующие 2 нед. или транзиторной ишемической атаки в предшествующие 3 суток. (уровень доказанности I В).

Ривароксабан показал большую, чем варфарин эффективность в профилактике геморрагического инсульта при сопоставимом риске больших кровотечений (уровень доказанности I В)

РИВАРОКСАБАН доза 20 мг ежедневно предпочтительнее дозы 15 мг ежедневно. Доза 15 мг ежедневно рекомендуется в следующих ситуациях: • высокий риск кровотечения (количество баллов по шкале HASBLED ≥ 3); • умеренная почечная недостаточность (клиренс креатинина 30 -49 мл/мин) (уровень доказанности II а С).

Апиксабан – высокоселективный и активный ингибитор фактора Ха, как свободного, так и связанного с протромбиназой. Характеризуется высокой биодоступностью после приема внутрь. Имеет несколько пути выведения (через почки, с калом).

Апиксабан Может использоваться как альтернативный варфарину антикоагулянт для профилактики инсульта и артериальных тромбоэмболии у больных с ФП и дополнительными факторами риска этих осложнений при условии отсутствия: гемодинамически значимого митрального стеноза или протезов клапанов сердца, тяжелой почечной недостаточности (клиренс креатинина <25 мл/мин), заболеваний печени со снижением образования факторов свертывания крови, геморрагического инсульта в анамнезе или ишемического инсульта в предшествующую неделю (уровень доказанности I В)

АПИКСАБАН Апиксабан показал большую эффективность в сравнении с варфарином в профилактике геморрагического инсульта и в снижении общей смертности при меньшем риске крупных кровотечени (уровень доказанности I В)

НОАК Биодоступность и фармакокинетика дабигатрана и апиксабана не зависят от приема пищи. В то же время биодоступность ривароксабана увеличивается на 39% приеме во время еды, поэтому данный препарат рекомендуется принимать вместе с пищей.

При передозировках НОАК Отмена препарата Пероральный прием активированного угля

Антитромботическая терапия у больных с трепетанием предсердий, проводится по тем же принципам, что и у больных с ФП (уровень доказанности I C)

Антикоагулянты при ФП после ИМ Варфарин – препарат выбора до 1 года. Ривароксабан (2. 5 мг 2 раза) при ФП неэффективен. Апиксабан – неэффективен, кровотечения. Дабигатран – нежелателен, кровотечения. Эдоксабан – не изучен.

ФП и протезы клапанов сердца У больных с ФП и механическими протезами клапанов сердца следует использовать только антагонисты витамина К (варфарин); целевой уровень МНО зависит от типа протеза и его локализации. При наличии протеза митрального клапана целевое МНО должно быть не менее 2, 5, аортального – не менее 2, 0 (уровень доказанности I B).

СПАСИБО ЗА ВНИМАНИЕ!
Антикоагулянты в ОВП, ФП, 16 марта.ppt