Рак яичников.ppt
- Количество слайдов: 103

опухоли яичников

n Доброкачественные опухоли яичников – эпителиальные и неэпителиальные опухоли яичников без признаков злокачественного процесса n Опухолевидные образования яичников – заболевания, не относящиеся к истинным опухолям, но сопровождающиеся увеличением яичника (воспалительные процессы, поликистоз, параовариальные кисты, функциональные кисты яичника) n Функциональные кисты яичника – полостные образования яичника, которые существуют не более 2 месяцев

n Доброкачественные опухоли яичников 67 -90% всех новообразований яичников n Среди доброкачественных опухолей преобладают эпителиальные новообразования n Пограничные опухоли – 9 -15%

Рак яичников заболеваемость – 7, 5 на 100 000 женского населения, n смертность – 5, 4 на 100 000 женского населения n n пик заболеваемости – 40 - 70 лет

Факторы, влияющие на развитие опухолей яичников Экзогенные Канцерогены окружающей среды (индустриальные загрязнения, выхлопные газы, радиация, химические вещества, пластмассы, асбест и т. д. ) n Эндогенные Генетические Гормональные Иммунные др. нарушения n

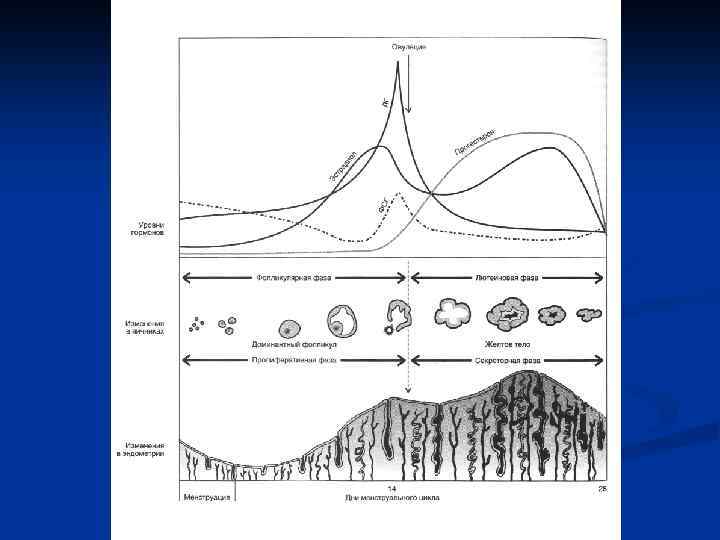
Теории патогенеза опухолей яичников нарушения гормонального баланса в системе «гипофиз-яичник» (гормональная теория) n Беременность снижает риск РЯ Бесплодие повышает риск РЯ, индукция овуляции более 12 циклов – увеличение риска в 2 -3 раза Относительный риск развития РЯ у женщин, принимавших КОК, - 0, 75 Прием КОК в течение 5 лет нерожавшими женщинами снижает риск до уровня рожавших Длительный прием ЗГТ в постменопаузе не ассоциируется с повышением риска РЯ Рак молочной железы в анамнезе повышает риск РЯ в 2 -4 раза

Теории патогенеза опухолей яичников гипотеза «непрерывных овуляций» Риск развития РЯ прямо связан с числом овуляторных циклов на протяжении жизни женщины n
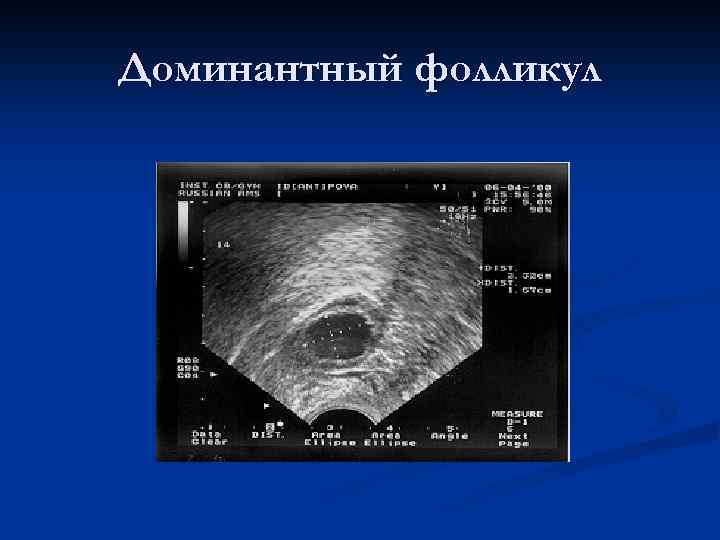
Доминантный фолликул

Теории патогенеза опухолей яичников n Неэпителиальные опухоли (стромальноклеточные, герминогенные) – неблагоприятные факторы периода эмбриогенеза n Гранулезоклеточные опухоли – гиперстимуляция яичников при лечении бесплодия

группы риска по развитию рака яичников Женщины, имеющие в анамнезе: n нарушение функции яичников (нарушения менструального цикла, бесплодие) n кровотечения в постменопаузе, не связанные с патологией матки n длительное наблюдение по поводу миомы матки, хронических воспалительных заболеваний придатков матки и доброкачественных опухолей яичников n операции в пре- и постменопаузе по поводу доброкачественных опухолей внутренних половых органов, с сохранением яичников

Наследственные факторы развития рака яичников n Большинство карцином яичника (95%) – спорадические (риск 1, 5%; 1 из 100 женщин) n Наследственные формы – 5%, при этом риск - 50% (каждая вторая)

Наследственные формы рака яичников n Семейный рак яичников. Риск РЯ в семьях, где был зарегистрирован РЯ, риск заболеть 4 -5% (в 2 -3 раза выше популяционного) и выше (в зависимости от количества случаев и степени родства) n Синдром рака молочной железы и рака яичников (breastovarian cancer syndrome) – 90 -95% всех случаев наследственного рака яичников. Часто – молодой возраст n Рак яичников, ассоциированный с высокой семейной встречаемостью рака толстой кишки (HNPCC, hereditary non-polyposis colorectal cancer) и раком эндометрия (5 -10% случаев) (Lynch syndrome II). Риск выше популяционного в 2 раза

Наследственные формы рака яичников Маркеры: n BRCA 1 - 17 хромосома n BRCA 2 – 13 хромосома Lynch syndrome II : MSH 2, MLH 1, MSH 6, PMS 2, PMS 1

Генетические факторы развития рака яичников K-ras (муцинозные опухоли) n c-erb. B 2/HER 2 n р53 (резистентность к химиотерапии) n регуляторы митоза n теломеразная активность n делеции генетического материала (хромосомы 1, 3, 5, 6, 8, 11, 13, 16, 17, 22 и Х) n

Генный полиморфизм ферментов метаболизма эстрогенов n гены группы цитохрома р450 – CYP 19 n гены метаболизма канцерогенов

Клиническое значение установления наследственной природы опухолей яичника n Прогнозирование клинического течения n Прогнозирование чувствительности к химиотерапии Профилактика: n Частота проведения проф. осмотров, УЗИ n Прогнозирование заболеваний молочных желез n Профилактическая овариэктомия у рожавших женщин (? )

ЭПИДЕМИОЛОГИЯ РАКА ЯИЧНИКОВ n Рак эндометрия n Рак шейки матки n Рак яичников 35% в структуре онкологической заболеваемости женщин

ЭПИДЕМИОЛОГИЯ РАКА ЯИЧНИКОВ n Рак яичников составляет 4 – 6% среди злокачественных опухолей у женщин n Ежегодно в мире регистрируется 165 тыс. новых случаев рака яичников, более 100 тыс. женщин умирают от рака яичников

ЭПИДЕМИОЛОГИЯ РАКА ЯИЧНИКОВ Частота заболеваемости: n наиболее высокая – Европа, Северная Америка – 10 и более на 100 тыс. женщин. n 7 и менее на 100 тыс женщин: Центральная и Южная Америка, Африка, Азия, в т. ч. Япония (исключая Израиль) В России: n 10, 17 на 100 тыс. женщин n 7 место в структуре общей онкологической заболеваемости (5%) n 3 место среди опухолей репродуктивной системы у женщин Прирост частоты заболеваемости на 8, 5% за последние 10 лет

Факторы, влияющие на частоту рака яичников n Широкое применение КОК - снижение n Сокращение числа беременностей и родов – «непрерывная овуляция» - повышение n Применение препаратов для стимуляции овуляции (лечение бесплодия) - повышение n Применение эстрогенов для ЗГТ в пери- и постменопаузе - ? ? ? n Фактор питания (повышенное потребление животных белков) повышение

Рак яичников Летальность в течение первого года после установления диагноза – 35% Рак яичников имеет самые высокие показатели смертности (поздняя диагностика) Общая выживаемость (Европа) 1 -летняя - 63%, 3 -летняя - 41%, 5 -летняя – 35% За последние 10 лет – увеличение пятилетней выживаемости в Европе на 3% (с 32% до 35%), в США – на 4% (с 36% до 39%); связано с широким применением препаратов платины Риск заболеть раком яичников на протяжении жизни 1, 5% (1 из 100 женщин может умереть)

Эмбриогенез яичников n n n Эндодерма Эктодерма Мезодерма n 20 -21 день эмбриогенеза – выявляются гоноциты (в первичных половых складках на задней стенке целома, связанных с мезонефросом - первичной почкой) n 34 -35 дни эмбриогенеза – развитие половой железы по женскому типу – редукция первичной почки – остаются рудиментарные структуры n Целомический эпителий половых складок – парамезонефральные (мюллеровы) протоки – маточные трубы, матка, верхняя треть влагалища n 20 -22 недели – начало фолликулогенеза
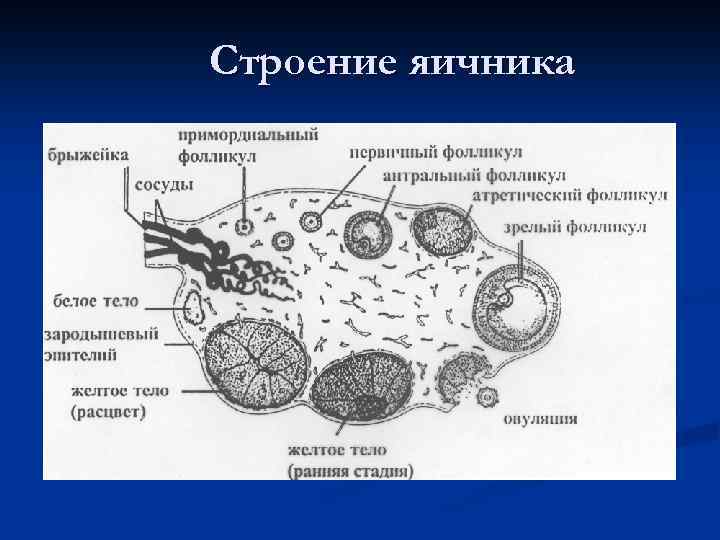
Строение яичника

Патогенез опухолей яичников Эпителиальные – покровный эпителий (серозная оболочка); мезодерма, мюллеровы протоки серозные опухоли – фаллопиевы трубы, муцинозные – эндоцервикс, эндометриоидные – эндометрий n n Герминогенные – зародышевые клетки, мигрирующие в гонады n Стромальноклеточные опухоли - мезенхима

ГИСТОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ОПУХОЛЕЙ ЯИЧНИКОВ (ВОЗБ 1977) I. ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ А. Серозные опухоли* (доброкачественные, пограничные, злокачественные) Б. Муцинозные опухоли* В. Эндометриоидные опухоли* Г. Светлоклеточные (мезонефроидные) опухоли* Д. Опухоли Бреннера* Е. Смешанные эпителиальные опухоли* Ж. Недифференцированные карциномы З. Неклассифицируемые эпителиальные опухоли

ГИСТОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ОПУХОЛЕЙ ЯИЧНИКОВ II. ОПУХОЛИ СТРОМЫ ПОЛОВОГО ТЯЖА А. Гранулезо-стромально-клеточные (гранулезоклеточная опухоль, группа теком-фибром, смешанные) Б. Андробластомы (высокодифференцированные – из клеток Сертоли, Лейдига; промежуточной дифференцировки, низкодифференцированные, с гетерологичными элементами) В. Гинандробластома Г. Неклассифицируемые опухоли стромы полового тяжа

ГИСТОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ОПУХОЛЕЙ ЯИЧНИКОВ III. ЛИПИДНОКЛЕТОЧНАЯ ОПУХОЛЬ IV. ГЕРМИНОГЕННЫЕ ОПУХОЛИ А. Дисгерминома Б. Опухоль эпидермального синуса В. Эмбриональная карцинома Г. Полиэмбриома Д. Хорионэпителиома Е. Тератомы (незрелые, монодермальные) Ж. Смешанные герминогенные опухоли

ГИСТОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ОПУХОЛЕЙ ЯИЧНИКОВ V. ГОНАДОБЛАСТОМА VI. ОПУХОЛИ мягких тканей, НЕСПЕЦИФИЧНЫЕ ДЛЯ ЯИЧНИКОВ VII. НЕКЛАССИФИЦИРУЕМЫЕ ОПУХОЛИ VIII. ВТОРИЧНЫЕ (МЕТАСТАТИЧЕСКИЕ) ОПУХОЛИ

ГИСТОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ОПУХОЛЕЙ ЯИЧНИКОВ IX. ОПУХОЛЕВИДНЫЕ ПРОЦЕССЫ: Лютеома беременности Гиперплазия стромы яичников и гипертекоз Массивный отек яичника Единичная фолликулярная киста и киста желтого тела Множественные фолликулярные кисты (поликистозные яичники) Множественные лютеинизированные фолликулярные кисты и/или желтого тела Эндометриоз Простые кисты Воспалительные процессы Параовариальные кисты

Гистологическая классификация опухолей яичников, 1999 г. n Поверхностно-эпителиальные стромальные опухоли n Стромальные опухоли полового тяжа n Герминогенно-клеточные опухоли n Гонадобластома n Опухоли ворот яичника n Мезотелиальные опухоли n Опухоли неопределенного органа и смешанные опухоли n Трофобластическая болезнь n Опухоли мягких тканей неспецифические для яичника n Неклассифицированные опухоли n Вторичные опухоли n Опухолеподобные поражения

Эпителиальные опухоли яичников 80% всех опухолей яичников

Серозная цистаденома яичника: многокамерное образование; макропрепарат
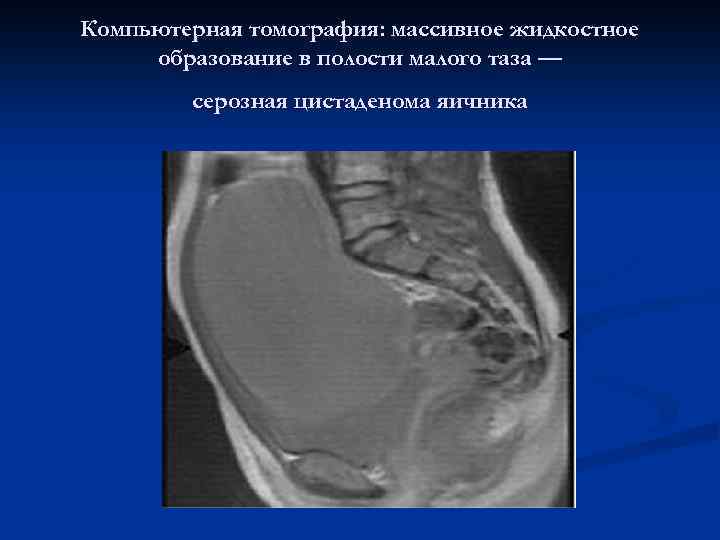
Компьютерная томография: массивное жидкостное образование в полости малого таза — серозная цистаденома яичника

Серозный рак примерно 1/3 всех эпителиальных опухолей яичников ВОЗ: рак, гистогенетически связанный с покровом яичника и отражающий дифференцировку опухолевых клеток в сторону выстилки маточной трубы Серозные опухоли могут содержать до 14 типов структур. Также ткани опухоли могут содержать: n соматостатин, n хорионический гонадотропин Средний возраст больных – 48, 9 лет

Муцинозная цистаденома яичника

Муцинозный рак цитологический эталон – энтероцит очень часто сочетается с раком кишечника Клинически возможно 3 варианта: 1) синхронный рак; 2) метахронный рак: вначале рак яичника, а потом рак толстой кишки 3) метахронный рак в обратной последовательности. яичник – частая локализация метастазов рака из желудочнокишечного тракта средний возраст больных – 51, 4 года
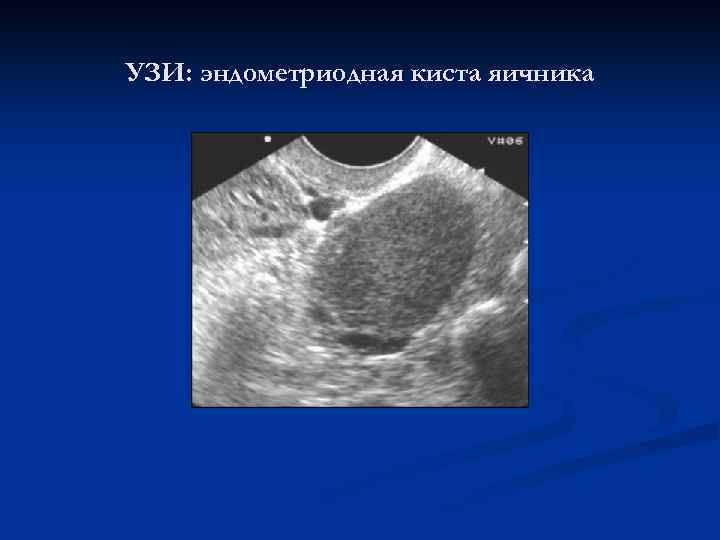
УЗИ: эндометриодная киста яичника
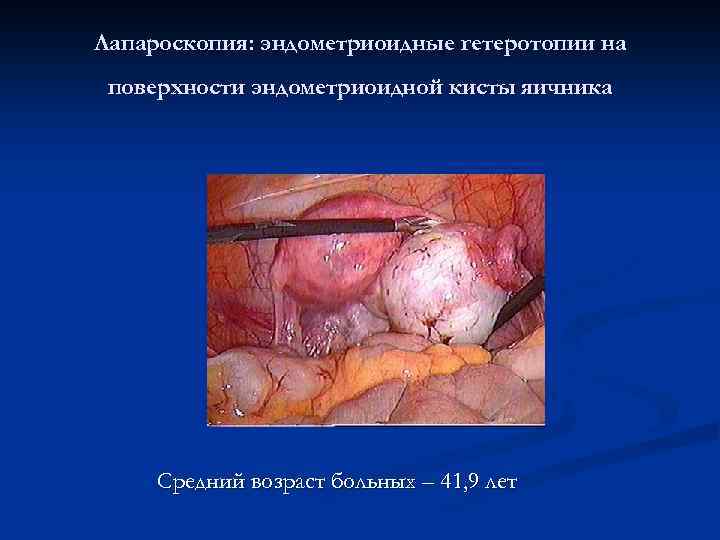
Лапароскопия: эндометриоидные гетеротопии на поверхности эндометриоидной кисты яичника Средний возраст больных – 41, 9 лет

Опухоль Бреннера 2 – 3% всех опухолей яичников Преимущественно доброкачественные опухоли Макроскопически – овальной формы опухоль, с неровной поверхностью, каменистой плотности, встречается преимущественно у пожилых женщин Средний возраст – 63, 4 года Микроскопически – строма (из стромы яичника), в которую вкраплены гнезда крупных эпителиальных клеток с ядрами, по форме напоминающие кофейные зерна Обладает эстрогенной активностью

Клиническая картина доброкачественных эпителиальных опухолей n Жалобы на боли внизу живота и пояснице n Дизурические явления n Диспептические явления n Нарушения менструального цикла - редко

Гранулезо-стромально-клеточные опухоли 1, 9% от общего числа опухолей яичников Средний возраст доброкачественных опухолей – 50 лет, Средний возраст злокачественных опухолей – 38, 7 года Клиническая картина: Ювенильная форма – преждевременное половое созревание Репродуктивный возраст – ациклические кровотечения Постменопауза – маточные кровотечения При озлокачествлении (4 -25%) – клинические проявления гормональной активности снижаются
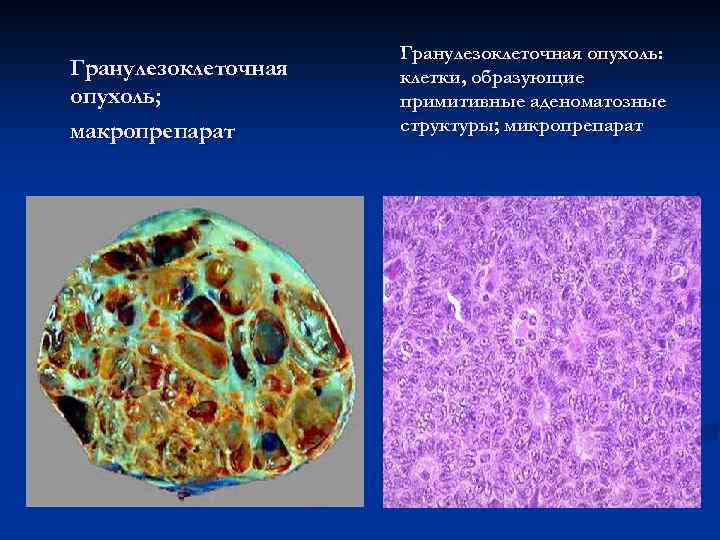
Гранулезоклеточная опухоль; макропрепарат Гранулезоклеточная опухоль: клетки, образующие примитивные аденоматозные структуры; микропрепарат

Текома n n вырабатывает эстрогены 3, 8% всех опухолей яичников Средний возраст доброкачественных опухолей – 57, 6 лет Средний возраст злокачественных опухолей – 41, 6 года Клинически – сходны с гранулезоклеточными Характерно наличие асцита
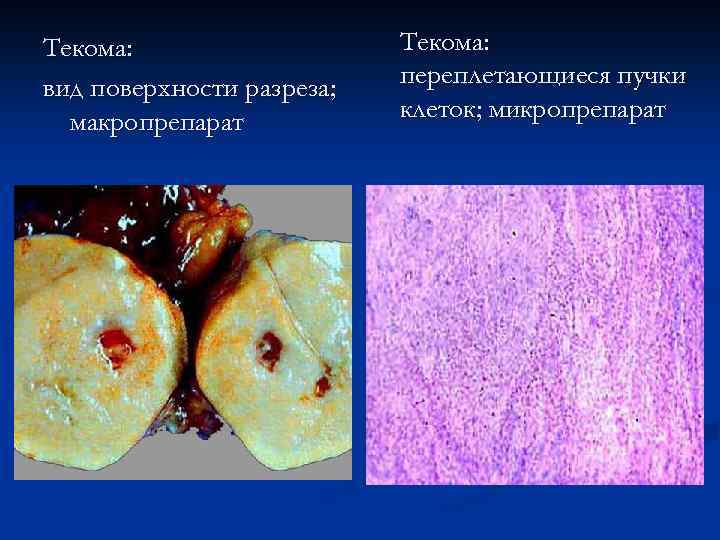
Текома: вид поверхности разреза; макропрепарат Текома: переплетающиеся пучки клеток; микропрепарат

Андробластомы, опухоли из клеток Сертоли и Лейдига Как правило, доброкачественные Средний возраст – 20 -35 лет Клинические проявления – дефеминизация, маскулинизация
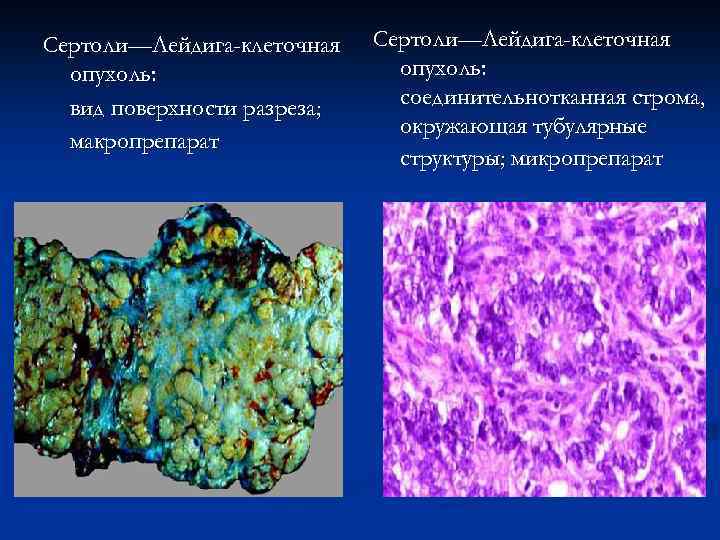
Сертоли—Лейдига-клеточная опухоль: вид поверхности разреза; макропрепарат Сертоли—Лейдига-клеточная опухоль: соединительнотканная строма, окружающая тубулярные структуры; микропрепарат

Дермоидная киста: полость кисты, содержащей волосы и зубы; макропрепарат Дермоидная киста: полость кисты, содержащей жировую ткань; макропрепарат
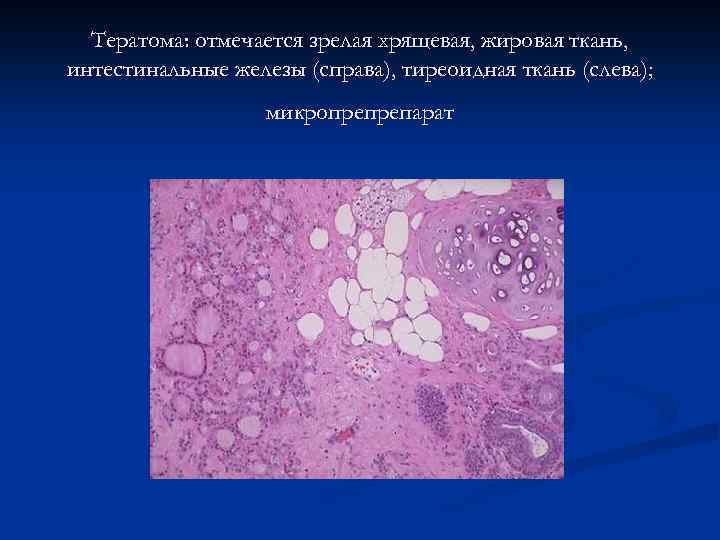
Тератома: отмечается зрелая хрящевая, жировая ткань, интестинальные железы (справа), тиреоидная ткань (слева); микропрепрепарат

Герминогенные опухоли n n n n Развиваются из первичных зародышевых клеток (6 -я неделя эмбриогенеза) Преимущественно молодой и детский возраст Зрелые тератомы развиваются из элементов одного или всех зародышевых листков Гистологически – зрелые структуры тканей и органов зародыша (кожа, зубы, щитовидная железа и т. д. ) Гормональной активностью не обладают Клиника – боли внизу живота (острые – при перекруте ножки кисты) Могут озлокачествляться
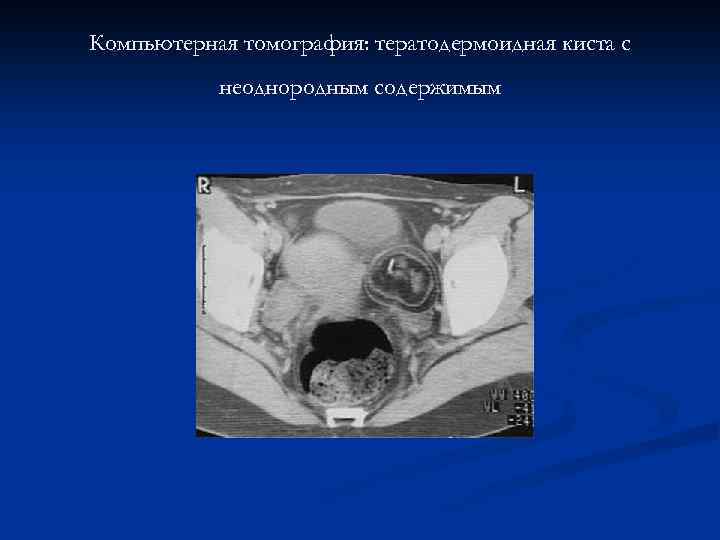
Компьютерная томография: тератодермоидная киста с неоднородным содержимым
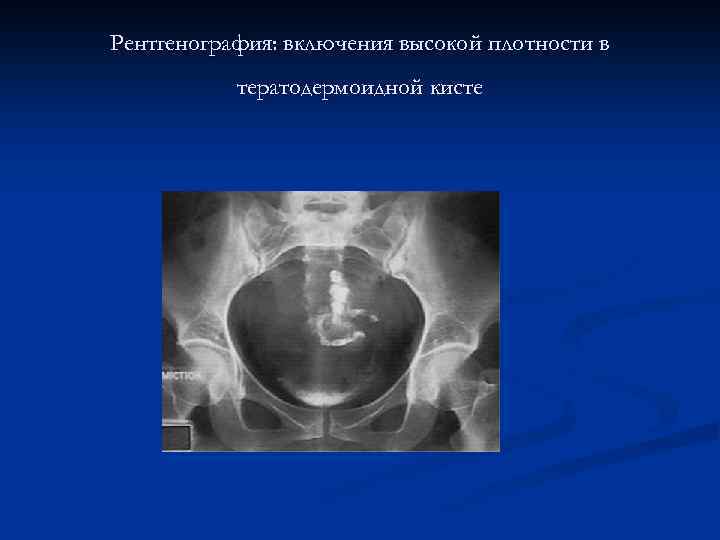
Рентгенография: включения высокой плотности в тератодермоидной кисте
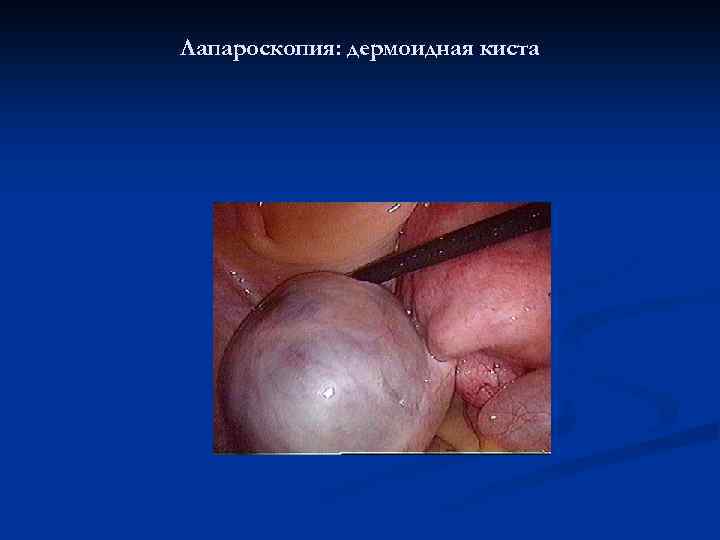
Лапароскопия: дермоидная киста

Метастатические опухоли n n карциномы молочной железы аденокарцинома эндометрия опухоли желудочно-кишечного тракта злокачественные лимфомы Частота метастатического рака яичников – 8% случаев Как правило, двусторонние Опухоль Крукенберга - исходит из любого органа, в котором развиваются слизистые карциномы (желудок, молочная железа, кишечник)

Опухолевидные образования n Функциональные кисты (фолликулярные, лютеиновые) n Воспалительные процессы n Эндометриоз яичника n Параовариальные кисты n Гиперплазия стромы яичника n Гипертекоз
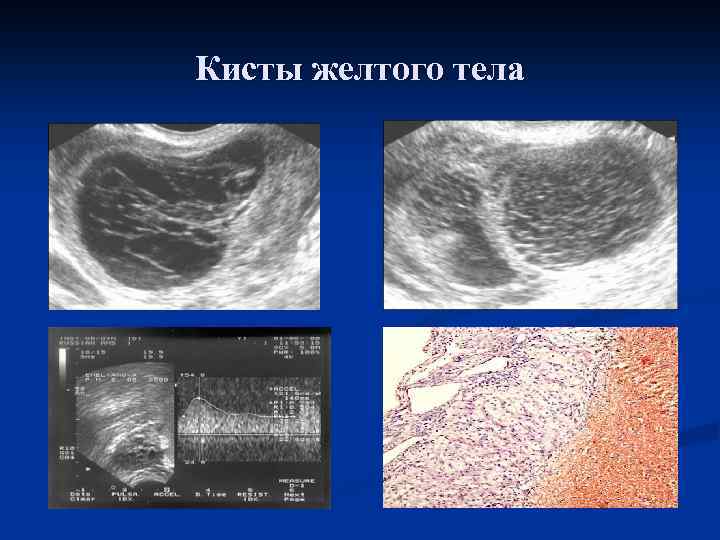
Кисты желтого тела
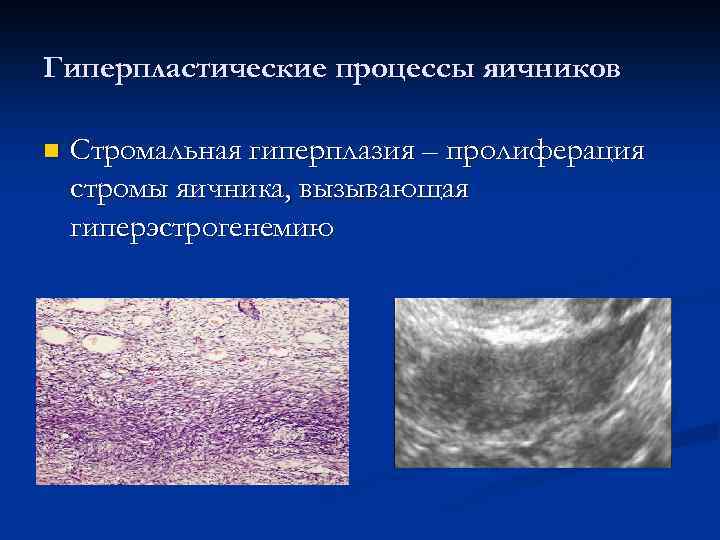
Гиперпластические процессы яичников n Стромальная гиперплазия – пролиферация стромы яичника, вызывающая гиперэстрогенемию
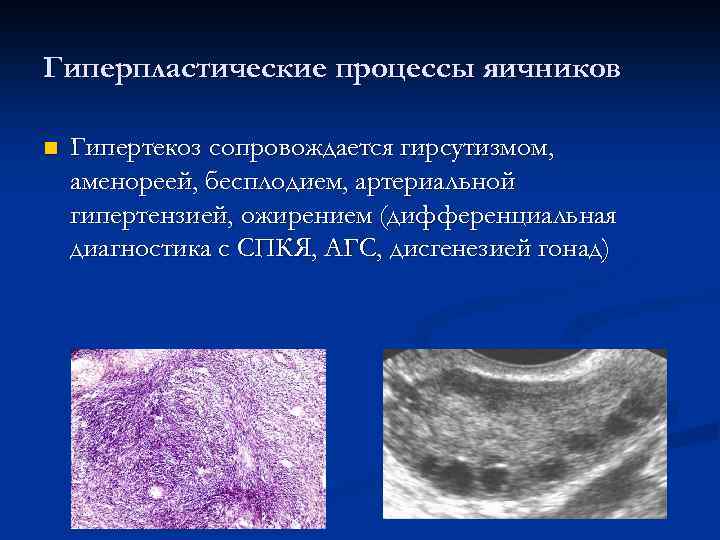
Гиперпластические процессы яичников n Гипертекоз сопровождается гирсутизмом, аменореей, бесплодием, артериальной гипертензией, ожирением (дифференциальная диагностика с СПКЯ, АГС, дисгенезией гонад)

ДИАГНОСТИКА ОПУХОЛЕЙ ЯИЧНИКОВ n n n n Осмотр УЗИ Рентгеновская компьютерная томография Магнитно-резонансная томография Опухолевые маркеры Рентгенологическое исследование Цитологическое исследование асцитической жидкости Лапароскопия, лапаротомия
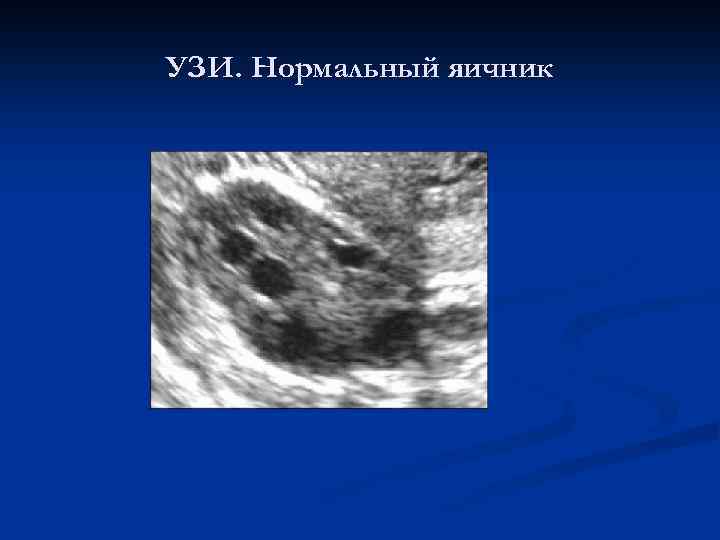
УЗИ. Нормальный яичник
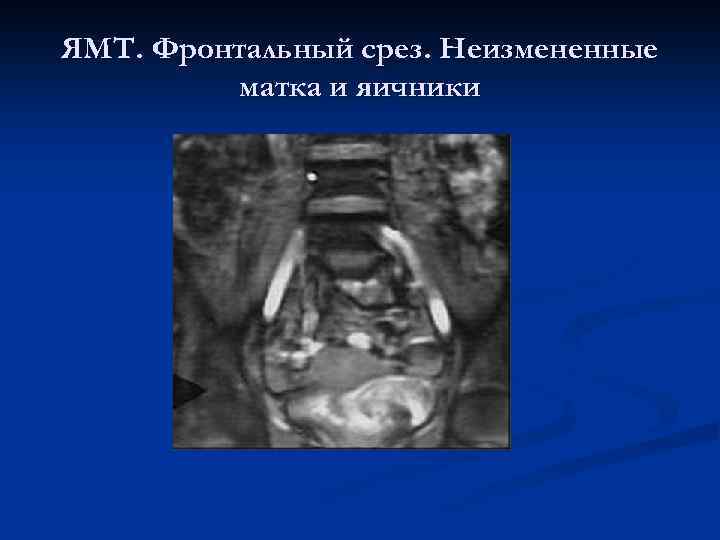
ЯМТ. Фронтальный срез. Неизмененные матка и яичники
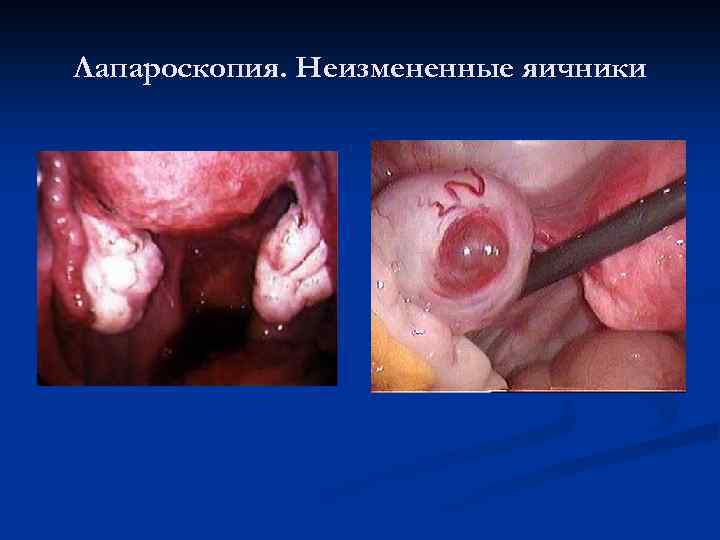
Лапароскопия. Неизмененные яичники
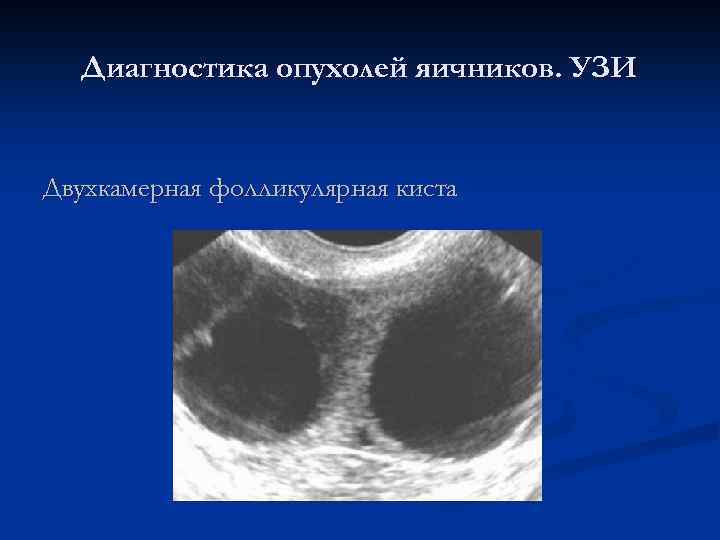
Диагностика опухолей яичников. УЗИ Двухкамерная фолликулярная киста
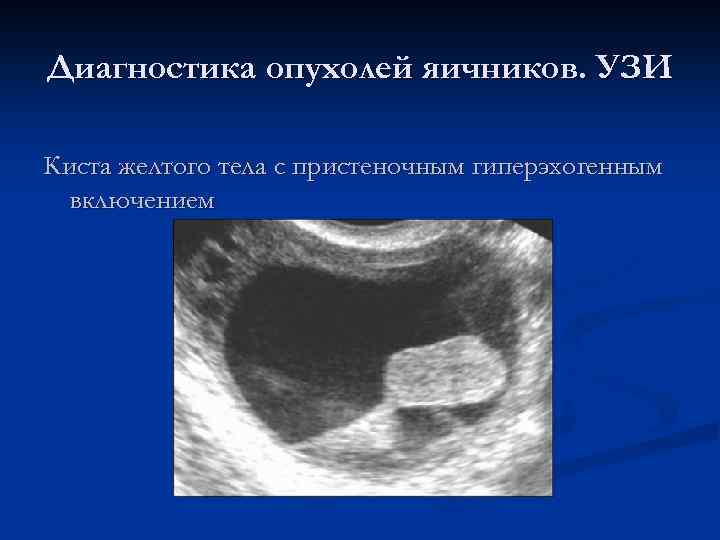
Диагностика опухолей яичников. УЗИ Киста желтого тела с пристеночным гиперэхогенным включением
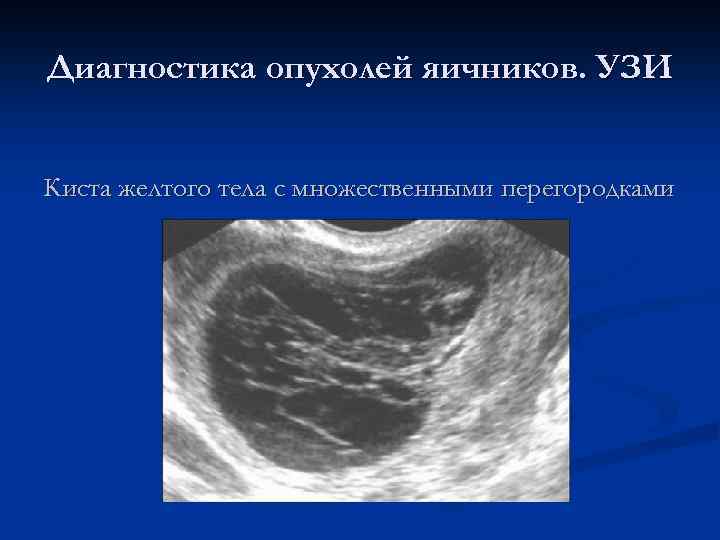
Диагностика опухолей яичников. УЗИ Киста желтого тела с множественными перегородками
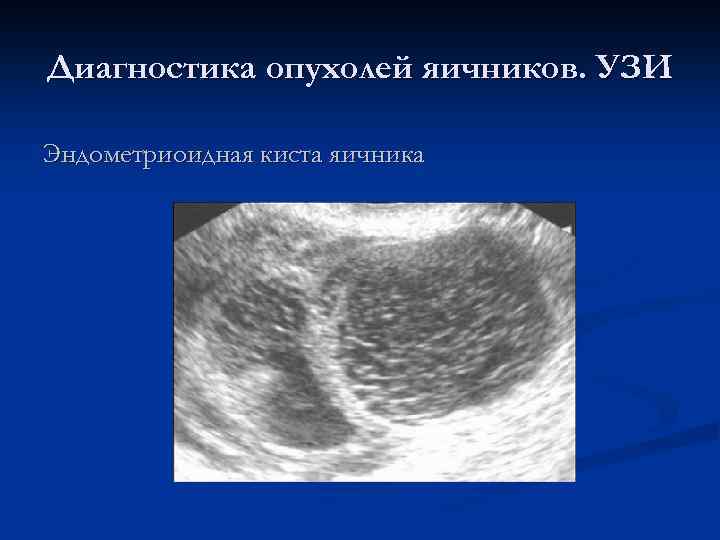
Диагностика опухолей яичников. УЗИ Эндометриоидная киста яичника
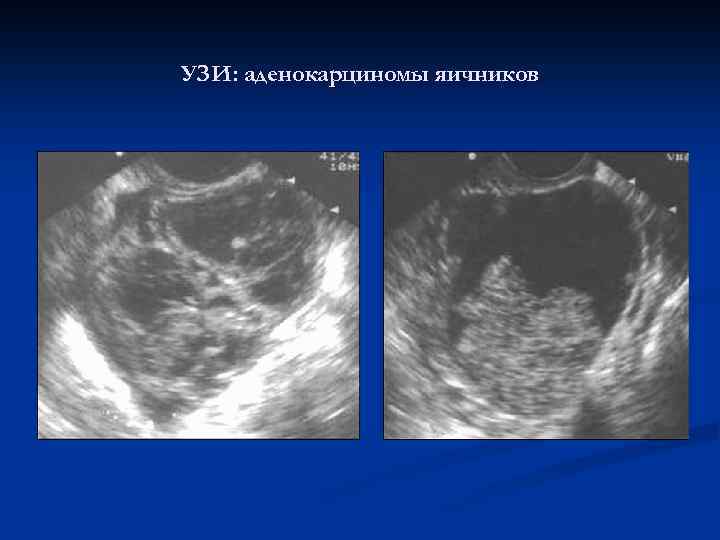
УЗИ: аденокарциномы яичников

Эхографические параметры рака яичников n Сосочковые разрастания с нечеткими контурами по внутренней стенке капсулы n Обширные папиллярные разрастания с нарушением целостности капсулы, асцит n Опухолевый конгломерат неправильной формы n Допплерометрия: ИР<0, 6; ПИ<1, 0 n ЦДК для выявления метастазов в печени
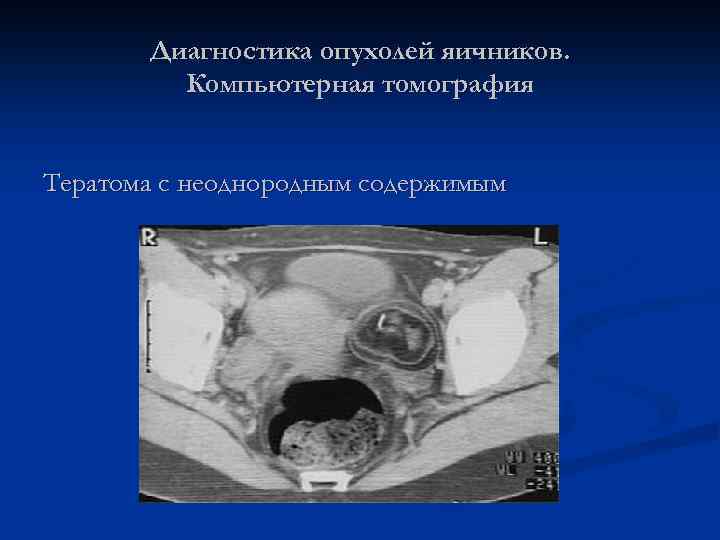
Диагностика опухолей яичников. Компьютерная томография Тератома с неоднородным содержимым
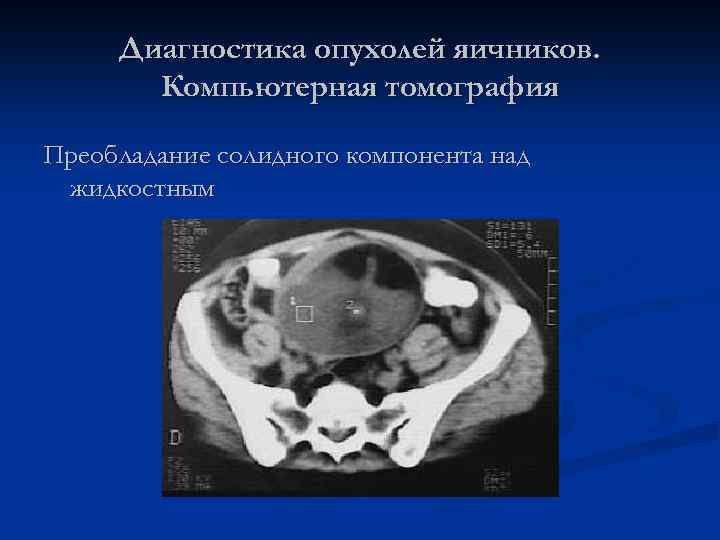
Диагностика опухолей яичников. Компьютерная томография Преобладание солидного компонента над жидкостным
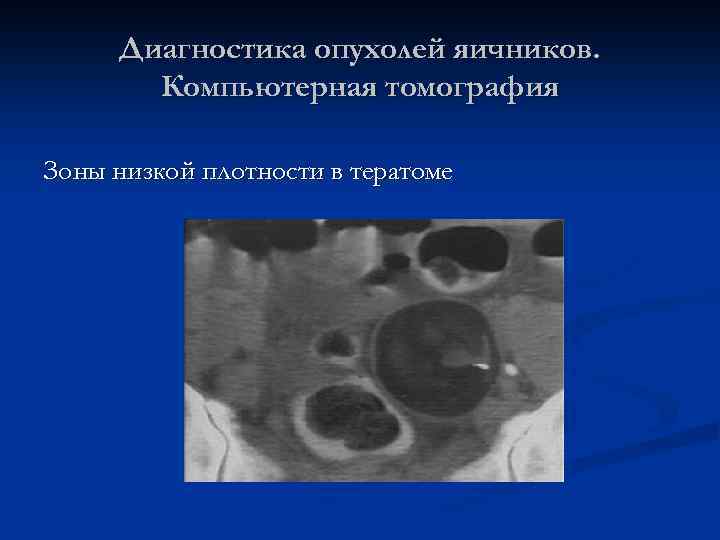
Диагностика опухолей яичников. Компьютерная томография Зоны низкой плотности в тератоме
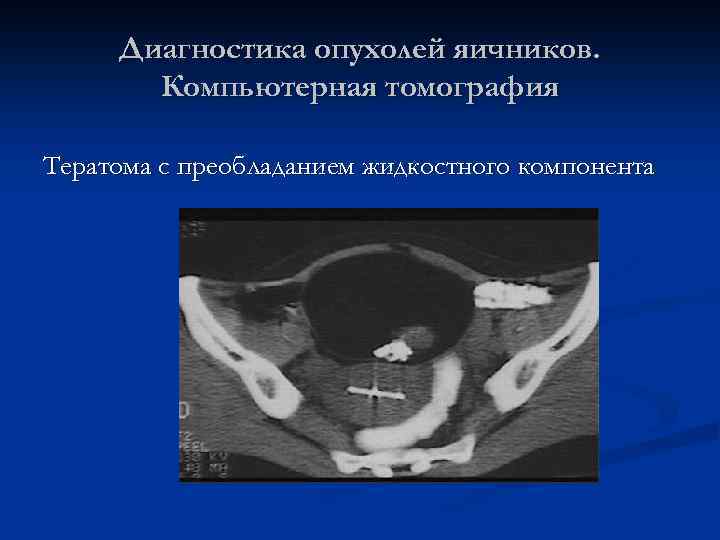
Диагностика опухолей яичников. Компьютерная томография Тератома с преобладанием жидкостного компонента

Диагностика опухолей яичников. Компьютерная томография n Чувствительность 80 -85% n Выявление метастазов в печение, сальнике, брыжейке кишки, забрюшинных лимфатических узлах n Затруднительна дифференциальная диагностика опухолей и гнойно-воспалительных процессов n Большая лучевая нагрузка n Высокая стоимость исследования
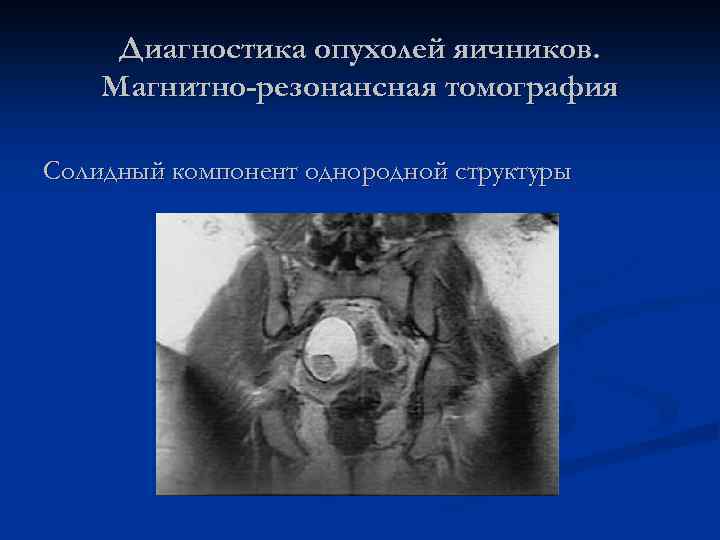
Диагностика опухолей яичников. Магнитно-резонансная томография Солидный компонент однородной структуры
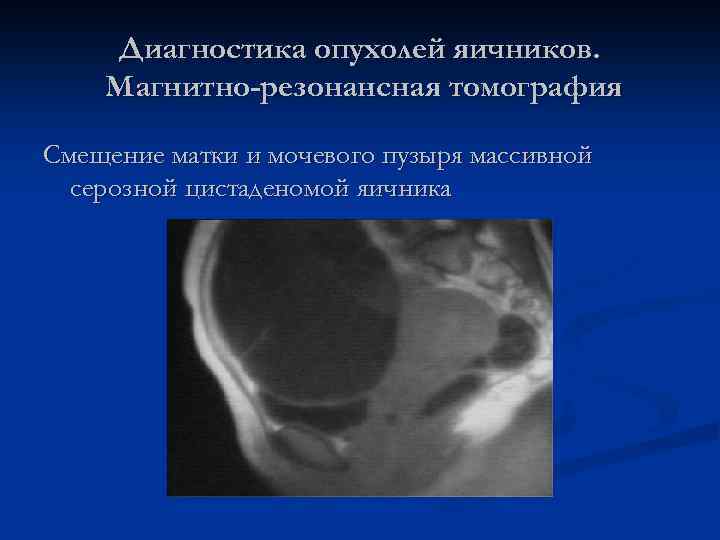
Диагностика опухолей яичников. Магнитно-резонансная томография Смещение матки и мочевого пузыря массивной серозной цистаденомой яичника
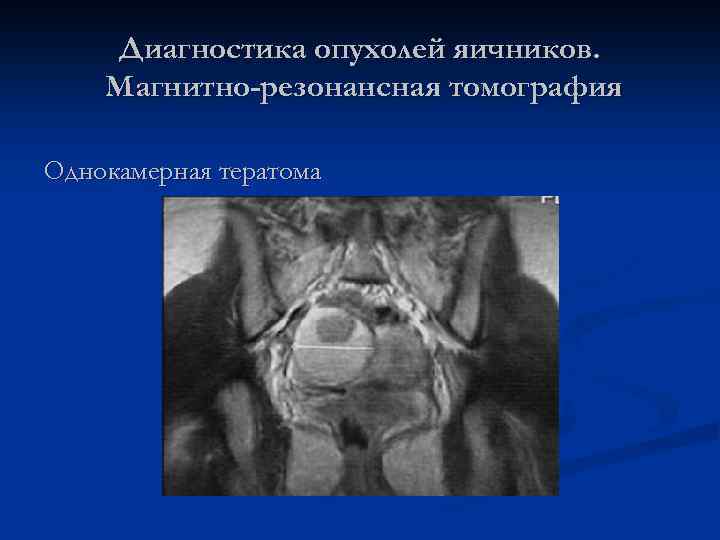
Диагностика опухолей яичников. Магнитно-резонансная томография Однокамерная тератома
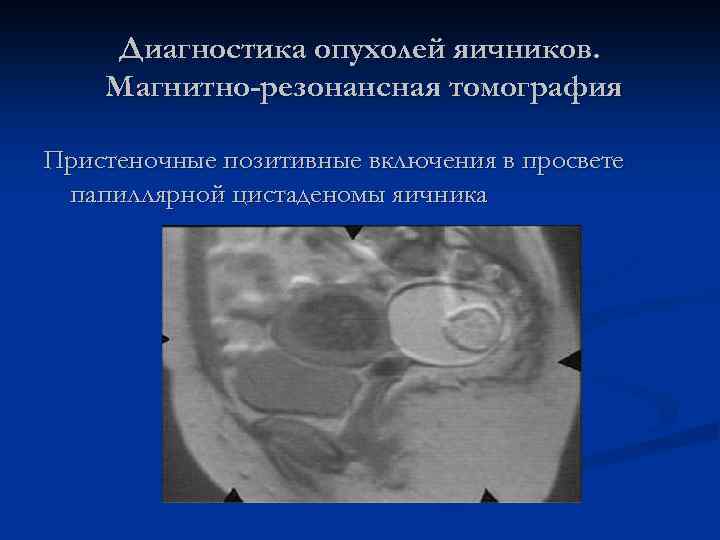
Диагностика опухолей яичников. Магнитно-резонансная томография Пристеночные позитивные включения в просвете папиллярной цистаденомы яичника

Диагностика опухолей яичников. Магнитно-резонансная томография n Изображение в различных проекциях – выявление распространения опухоли в соседние органы (мочевой пузырь, прямую кишку) n Меньшая лучевая нагрузка по сравнению с КТ n Высокая стоимость аппаратуры

Опухолевые маркеры Специфические биологические вещества, продуцируемые опухолью опухоль-ассоциированные антигены n СА-125 n СА-19 -9 n СА 72 -4 онкофетальные антигены n альфа-фетопротеин n хорионический гонадотропин Перспективные направления: n ингибин n макрофагальный колониестимулирующий фактор (М-CSF)

Опухолевые маркеры СА-125 гликопротеиновый антиген, вырабатываемый клетками серозных злокачественных опухолей яичников повышенный уровень СА-125 определяется при: n других локализациях опухолей серозно-папиллярного строения n циррозе печени n остром панкреатите n эндометриозе n миоме матки n беременности n на протяжении менструального цикла СА-125 более 35 Е/мл определяется почти у 80% больных РЯ, у 90% больных с распространенным РЯ, у 50% больных при ранних стадиях
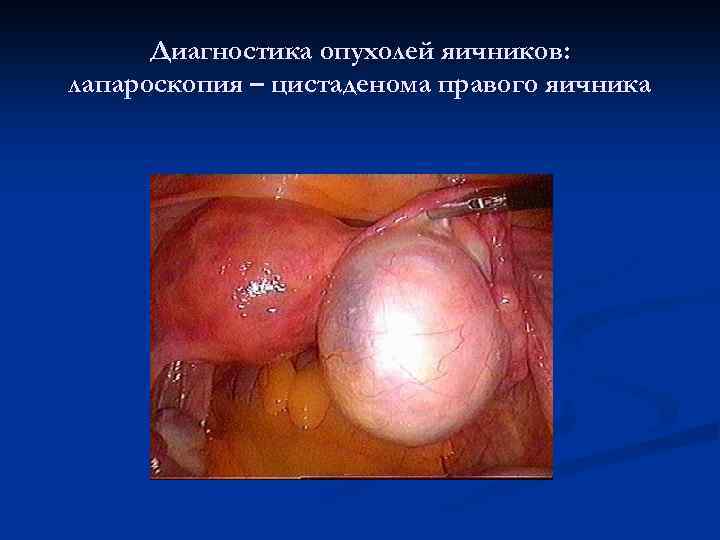
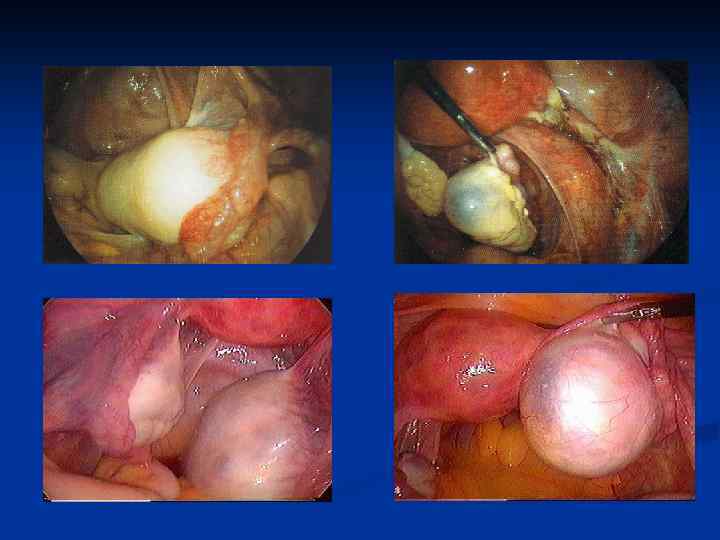
Диагностика опухолей яичников: лапароскопия – цистаденома правого яичника

Требования к скринингу (ВОЗ) 1. Надежный скрининг-тест, регистрирующий предклиническую фазу заболевания 2. Развитие заболевания до клинической фазы должно быть достаточно долгим 3. Наличие возможности морфологической верификации заболевания 4. Методы обследования должны быть приемлемы для населения 5. Существование общепринятой стратегии лечение заболевания 6. Лечение должно быть эффективным 7. Затраты на скрининг, уточнение диагноза, лечение должны быть экономически оправданы

Скрининг рака яичников Пальпация n УЗИ вагинально n СА-125 n Но! Для постановки окончательного диагноза необходима хирургическая процедура Скрининг неэффективен

КЛАССИФИКАЦИЯ РАКА ЯИЧНИКОВ ПО СТАДИЯМ (FIGO, 1976) I стадия – опухоль ограничена яичниками Ia стадия – опухоль ограничена одним яичником, асцита нет Iв стадия – опухоль ограничена обоими яичниками Iс стадия – опухоль ограничена одним или обоими яичниками при наличии асцита с наличием клеток опухоли II стадия – опухоль поражает один или оба яичника с распространением на область таза IIа стадия - опухоль поражает один или оба яичника с распространением на трубы и/или матку IIв стадия - опухоль поражает один или оба яичника с распространением на другие тазовые органы и брюшину IIс стадия – распространение как при стадии IIa или IIв, есть асцит с наличием клеток опухоли III стадия - распространение на один или оба яичника с метастазами по брюшине за пределами малого таза и/или метастазы в забрюшинных лимфатических узлах IV стадия – опухоль распространяется на один или оба яичника, помимо внутрибрюшных имеются отдаленные метастазы
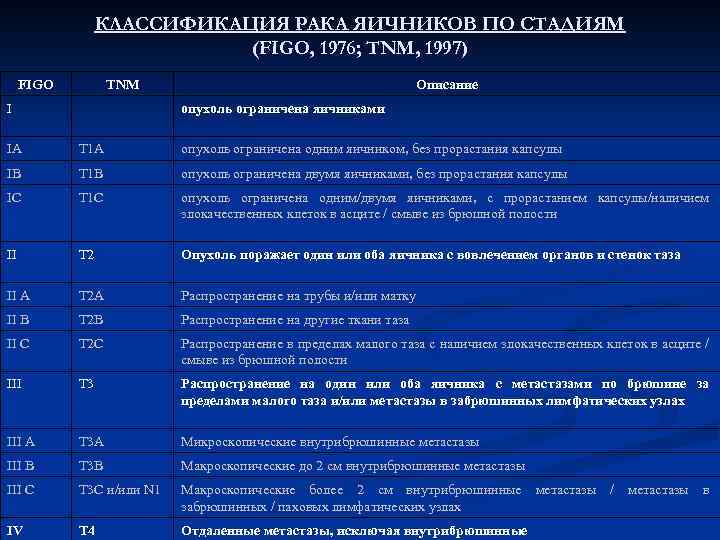
КЛАССИФИКАЦИЯ РАКА ЯИЧНИКОВ ПО СТАДИЯМ (FIGO, 1976; TNM, 1997) FIGO TNM I Описание опухоль ограничена яичниками IА Т 1 А опухоль ограничена одним яичником, без прорастания капсулы IВ Т 1 В опухоль ограничена двумя яичниками, без прорастания капсулы IС Т 1 С опухоль ограничена одним/двумя яичниками, с прорастанием капсулы/наличием злокачественных клеток в асците / смыве из брюшной полости II Т 2 Опухоль поражает один или оба яичника с вовлечением органов и стенок таза II А Т 2 А Распространение на трубы и/или матку II В Т 2 В Распространение на другие ткани таза II С Т 2 С Распространение в пределах малого таза с наличием злокачественных клеток в асците / смыве из брюшной полости III Т 3 Распространение на один или оба яичника с метастазами по брюшине за пределами малого таза и/или метастазы в забрюшинных лимфатических узлах III А Т 3 А Микроскопические внутрибрюшинные метастазы III В Т 3 В Макроскопические до 2 см внутрибрюшинные метастазы III С Т 3 С и/или N 1 Макроскопические более 2 см внутрибрюшинные метастазы / метастазы в забрюшинных / паховых лимфатических узлах IV Т 4 Отдаленные метастазы, исключая внутрибрюшинные
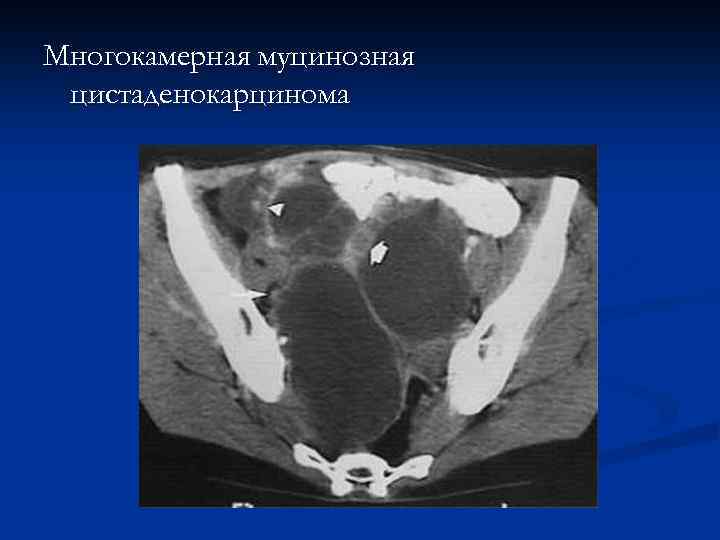
Многокамерная муцинозная цистаденокарцинома
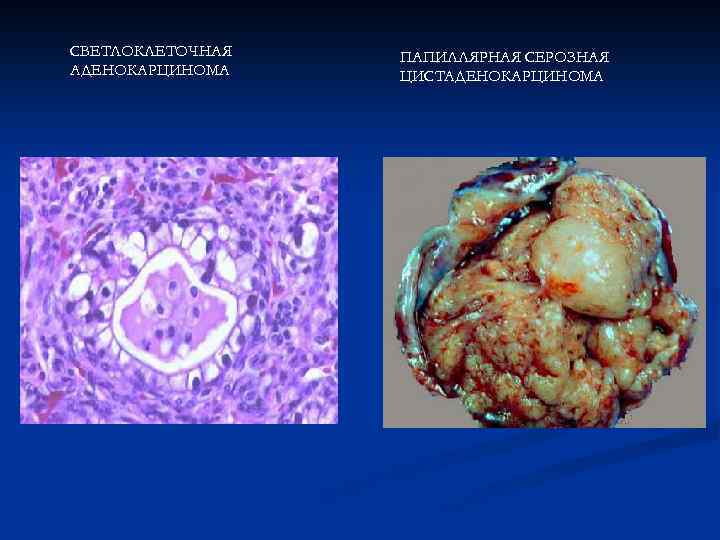
СВЕТЛОКЛЕТОЧНАЯ АДЕНОКАРЦИНОМА ПАПИЛЛЯРНАЯ СЕРОЗНАЯ ЦИСТАДЕНОКАРЦИНОМА
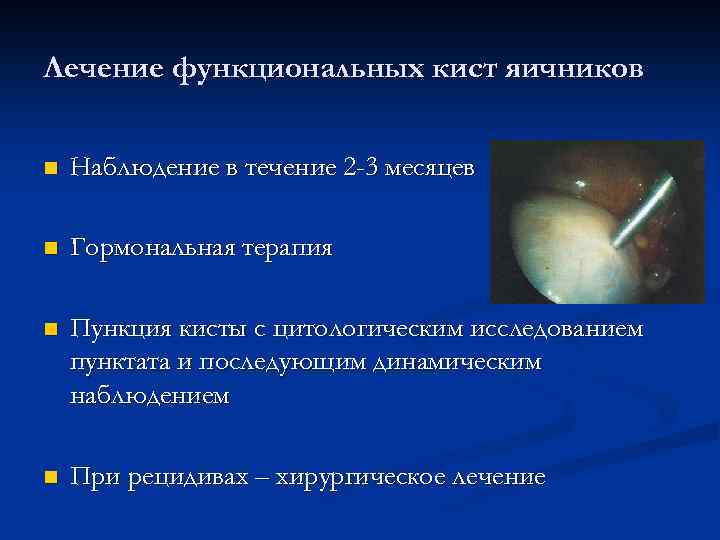
Лечение функциональных кист яичников n Наблюдение в течение 2 -3 месяцев n Гормональная терапия n Пункция кисты с цитологическим исследованием пунктата и последующим динамическим наблюдением n При рецидивах – хирургическое лечение

Лечение доброкачественных опухолей яичников n Все доброкачественные опухоли яичников после исключения функциональных кист требуют оперативного лечения n Операция необходима для решения вопроса о злокачественности процесса n Преимущественно применяется лапароскопический метод

Лечение доброкачественных опухолей яичников Объем операции n Цистэктомия n Резекция яичника n Овариэктомия n При наличии сочетанной патологии матки – экстирпация матки с удалением придатков матки n По показаниям – интраоперационно срочное гистологическое исследование опухоли

Лечение рака яичников n Хирургические методы n Химиотерапия n Лучевая терапия

Распространение рака яичников n Опухолевые клетки с поверхности – по брюшной полости (брюшина, правая половина диафрагмы, капсула печени) n Сальник n Лимфогенное распространение (чаще при распространенном раке, очень характерно для герминогенных) n Гематогенное распространение (2 -3%) – печень, кости, головной мозг n Прямое прорастание опухоли в ректо-сигмоидный отдел кишки, мочевой пузырь

Лимфогенное метастазирование рака яичников n Парааортальные лимфатические узлы (подвешивающая связка яичника) n Тазовые лимфатические узлы (широкая связка и параметрии) n Паховые лимфатические узлы (круглая связка)
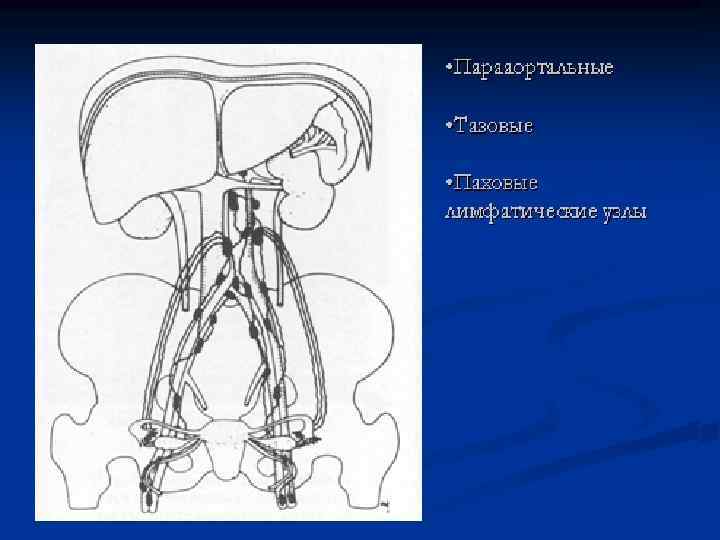

Лечение рака яичников ранних стадий Хирургическое лечение Экстирпация матки с двусторонним удалением придатков и оментэктомия на уровне поперечноободочной кишки Доступ – срединная лапаротомия Тщательная ревизия брюшной полости, цитологическое исследование выпота Тазовая, парааортальной лимфаденэктомии - ?

Лечение рака яичников ранних стадий Адъювантная химиотерапия – от 3 до 6 курсов При умеренно или низкодифференцированном раке IА /IВ, IС и IIА стадий

Лечение рака яичников ранних стадий У молодых женщин для сохранения фертильности при пограничных или высокодифференцированных опухолях одностороннее удаление придатков матки без гистерэктомии, биопсия второго яичника При нежелании пациентки сохранить фертильность выполняется радикальная операция

Лечение распространенного рака яичников «операция+химиотерапия» n первичная циторедуктивная операция n промежуточная циторедуктивная операция (после короткого курса химиотерапии) n операция «Second look» вторичная циторедуктивная операция (рецидивы после комбинированного лечения) n n паллиативные операции – для облегчения состояния больной

Химиотерапия рака яичников первой линии Платиновые производные: первое поколение – цисплатин второе поколение – карбоплатин третье поколение – оксалиплатин Таксаны: паклитаксел (Таксол) доцетаксел

Химиотерапия рака яичников второй линии n паклитаксел n топотекан n этопозид n доксорубицин n тамоксифен

Рецидивы рака яичников 1. Хирургическое лечение: возможно проведение вторичной циторедуктивной операции. 2. Системная химиотерапия n В случае позднего рецидива опухоли (более 12 мес после первичного лечения) возможно повторение схемы, аналогичной той, которая проводилась в адъювантном режиме n В случае раннего рецидива (менее, чем 8 – 12 мес после первичного лечения) - препараты второй линии (топотекан, этопозид, гемцитабин)

Рак яичников Cтадия Описание Частота 5 -летняя выобнаружения живаемость I Опухоль в пределах яичников 20% 73% II Распространение в пределах малого таза 5% 45% III Поражение брюшной полости и забрюшинных лимфатических узлов 58% 21% IV Отдаленные метастазы 17% 5%
Рак яичников.ppt