Рак яичка.ppt
- Количество слайдов: 27
 Опухоли яичка Эпидемиология Этиология Классификация Метастазирование рака яичка Клиника Диагностика Опухолевые маркёры Лечение
Опухоли яичка Эпидемиология Этиология Классификация Метастазирование рака яичка Клиника Диагностика Опухолевые маркёры Лечение
 Эпидемиология Опухоли яичка составляют 1 -2% всех злокачественных новообразований у мужчин, наиболее часто встречаются в возрасте 15 -44 лет и являются основной причиной смерти среди злокачественных новообразований в этой возрастной группе. В последнее время наблюдается неуклонный рост заболеваемости раком яичка. За последние 5 лет, по мировым статистическим данным, она возросла в среднем на 30%. Этот феномен отмечен в Англии и Уэльсе, а также в некоторых популяциях северной и западной Европы, а также Северной Америки.
Эпидемиология Опухоли яичка составляют 1 -2% всех злокачественных новообразований у мужчин, наиболее часто встречаются в возрасте 15 -44 лет и являются основной причиной смерти среди злокачественных новообразований в этой возрастной группе. В последнее время наблюдается неуклонный рост заболеваемости раком яичка. За последние 5 лет, по мировым статистическим данным, она возросла в среднем на 30%. Этот феномен отмечен в Англии и Уэльсе, а также в некоторых популяциях северной и западной Европы, а также Северной Америки.
 Эпидемиология Смертность от опухолей яичка неуклонно возрастала с начала нынешнего столетия до середины 70 -х годов, после чего началось ее снижение. Это являлось результатом внедрения в клиническую практику эффективных схем химиотерапии, основанных на цисплатине, а также совершенствованием лучевой терапии, появлением методики определения опухолевых маркеров и новых методов диагностики. В результате этого рак яичка был признан курабельной опухолью с частотой полного излечения, достигающей 90%. С начала 70 -х до начала 90 -х годов показатель смертности от опухолей яичка на 100 тыс. мужского населения в Европе упал с 1, 2 до 0, 3.
Эпидемиология Смертность от опухолей яичка неуклонно возрастала с начала нынешнего столетия до середины 70 -х годов, после чего началось ее снижение. Это являлось результатом внедрения в клиническую практику эффективных схем химиотерапии, основанных на цисплатине, а также совершенствованием лучевой терапии, появлением методики определения опухолевых маркеров и новых методов диагностики. В результате этого рак яичка был признан курабельной опухолью с частотой полного излечения, достигающей 90%. С начала 70 -х до начала 90 -х годов показатель смертности от опухолей яичка на 100 тыс. мужского населения в Европе упал с 1, 2 до 0, 3.
 Эпидемиология В России заболеваемость опухолями яичка ниже, чем в Европе, и составляет 0, 5% от всех злокачественных заболеваний у мужчин и 4, 1% от злокачественных заболеваний мочеполовой системы. Средний возраст заболевших - 15 -39 лет. В 1997 г. было зарегистрировано 1100 (1, 4 на 100000 мужского населения) новых случаев рака яичка. С 1992 г. общее число больных раком яичка увеличилось на 26% (с 840 до 1100 новых случаев). По приросту заболеваемости опухоли яичка находятся на втором месте. Данные о смертности от опухолей яичка в России отсутствуют. Смертность от злокачественных опухолей мужских половых органов (яичка и полового члена) в России в 1999 г. составила 4, 1.
Эпидемиология В России заболеваемость опухолями яичка ниже, чем в Европе, и составляет 0, 5% от всех злокачественных заболеваний у мужчин и 4, 1% от злокачественных заболеваний мочеполовой системы. Средний возраст заболевших - 15 -39 лет. В 1997 г. было зарегистрировано 1100 (1, 4 на 100000 мужского населения) новых случаев рака яичка. С 1992 г. общее число больных раком яичка увеличилось на 26% (с 840 до 1100 новых случаев). По приросту заболеваемости опухоли яичка находятся на втором месте. Данные о смертности от опухолей яичка в России отсутствуют. Смертность от злокачественных опухолей мужских половых органов (яичка и полового члена) в России в 1999 г. составила 4, 1.
 Этиология Несмотря на огромное количество исследований, посвященных раку яичка, этиология этой формы опухолей до сих пор не ясна. Можно выделить три группы факторов риска развития данной группы новообразований.
Этиология Несмотря на огромное количество исследований, посвященных раку яичка, этиология этой формы опухолей до сих пор не ясна. Можно выделить три группы факторов риска развития данной группы новообразований.
 Этиология Первая из них включает эндокринные факторы, действующие in utero, во время внутриутробного развития гонад. Это, в основном, эстрогены и эстрогеноподобные вещества. В экспериментальных работах эстрогены приводили к элиминации герминогенных клеток и нарушали процесс опущения яичек. Однако наибольший интерес вызывает предположительная способность женских половых гормонов индуцировать тетраплоидию примитивных герминогенных клеток, являющуюся одним из признаков carcinoma in situ - предшественника всех подтипов опухолей яичка, исходящих из семенного эпителия. Кроме того, возможно, что сперматогонии, подвергнутые гиперэкспозиции эстрогенами in utero, способны инициировать митоз сперматоцитов в фазе мейотической тетраплоидии. В последнее время подобные клетки расцениваются как предшественники клеток carcinoma in situ.
Этиология Первая из них включает эндокринные факторы, действующие in utero, во время внутриутробного развития гонад. Это, в основном, эстрогены и эстрогеноподобные вещества. В экспериментальных работах эстрогены приводили к элиминации герминогенных клеток и нарушали процесс опущения яичек. Однако наибольший интерес вызывает предположительная способность женских половых гормонов индуцировать тетраплоидию примитивных герминогенных клеток, являющуюся одним из признаков carcinoma in situ - предшественника всех подтипов опухолей яичка, исходящих из семенного эпителия. Кроме того, возможно, что сперматогонии, подвергнутые гиперэкспозиции эстрогенами in utero, способны инициировать митоз сперматоцитов в фазе мейотической тетраплоидии. В последнее время подобные клетки расцениваются как предшественники клеток carcinoma in situ.
 Этиология Вторая группа включает факторы, тем или иным путем приводящие к атрофии яичка: крипторхизм, химичесие факторы, травмы, идиопатическая атрофия яичка, а также различные инфекционные заболевания. Снижение выработки тестостерона атрофированными яичками приводит к увеличению гормональной активности гипоталамуса по механизму обратной отрицательной связи. Повышение уровня гонадотропина вызывает увеличение частоты мутаций и появлению значительного количества тетраплоидных клеток carcinoma in situ. Это приводит к клональному развитию множества фенотипов герминогенных опухолей.
Этиология Вторая группа включает факторы, тем или иным путем приводящие к атрофии яичка: крипторхизм, химичесие факторы, травмы, идиопатическая атрофия яичка, а также различные инфекционные заболевания. Снижение выработки тестостерона атрофированными яичками приводит к увеличению гормональной активности гипоталамуса по механизму обратной отрицательной связи. Повышение уровня гонадотропина вызывает увеличение частоты мутаций и появлению значительного количества тетраплоидных клеток carcinoma in situ. Это приводит к клональному развитию множества фенотипов герминогенных опухолей.
 Этиология К третьей группе относятся генетические факторы риска. Исследование семейных случаев рака яичка подтверждает их значение в этиологии этих новообразований. Несколькими исследователями подтверждено, что родство увеличивает вероятность заболеть раком яичка для отцов и сыновей больных в 2 -4 раза, а для братьев пациентов - в 8 -10 раз по сравнению с мужской популяцией. В литературе также имеются данные о возможности рецессивного наследования рака яичка.
Этиология К третьей группе относятся генетические факторы риска. Исследование семейных случаев рака яичка подтверждает их значение в этиологии этих новообразований. Несколькими исследователями подтверждено, что родство увеличивает вероятность заболеть раком яичка для отцов и сыновей больных в 2 -4 раза, а для братьев пациентов - в 8 -10 раз по сравнению с мужской популяцией. В литературе также имеются данные о возможности рецессивного наследования рака яичка.
 Классификация Гистологически, согласно классификации ВОЗ под ред. Ф. К. Мостофи (1977 г. ), различают: Герминогенные опухоли (развивающиеся из семенного эпителия) А. Опухоли одного гистологического строения: семинома; сперматоцитарная семинома; эмбриональный рак; опухоль желточного мешка; полиэмбриома; хорионэпителиома; тератома а)зрелая, б)незрелая, в)со злокачественной трансформацией. Б. Опухоли более, чем одного гистологического типа.
Классификация Гистологически, согласно классификации ВОЗ под ред. Ф. К. Мостофи (1977 г. ), различают: Герминогенные опухоли (развивающиеся из семенного эпителия) А. Опухоли одного гистологического строения: семинома; сперматоцитарная семинома; эмбриональный рак; опухоль желточного мешка; полиэмбриома; хорионэпителиома; тератома а)зрелая, б)незрелая, в)со злокачественной трансформацией. Б. Опухоли более, чем одного гистологического типа.
 Классификация Опухоли стромы полового тяжа А. Хорошо дифференцированные формы: лейдигома; сертолиома; гранулезоклеточная опухоль. Б. Смешанные формы; В. Не полностью дифференцированные опухоли.
Классификация Опухоли стромы полового тяжа А. Хорошо дифференцированные формы: лейдигома; сертолиома; гранулезоклеточная опухоль. Б. Смешанные формы; В. Не полностью дифференцированные опухоли.
 Классификация Опухоли и опухолеподобные поражения, содержащие герминативные клетки и клетки стромы полового тяжа А. Гонадобластома; Б. Другие. Смешанные опухоли Опухоли лимфоидной и кроветворной тканей Вторичные опухоли Опухоли прямых канальцев, сети яичка, придатка, семенного канатика, капсулы, поддерживающих структур, рудиментарных образований. Неклассифицируемые опухоли
Классификация Опухоли и опухолеподобные поражения, содержащие герминативные клетки и клетки стромы полового тяжа А. Гонадобластома; Б. Другие. Смешанные опухоли Опухоли лимфоидной и кроветворной тканей Вторичные опухоли Опухоли прямых канальцев, сети яичка, придатка, семенного канатика, капсулы, поддерживающих структур, рудиментарных образований. Неклассифицируемые опухоли
 Классификация T - первичная опухоль В случае, если орхфуникулэктомия не производиллась, следует использовать символ Tx T is - внутриканальцевая опухоль T 1 - опухоль ограничена яичком и придатком, нет инвазии венозных и лимфатических сосудов T 2 - опухоль ограничена яичком и придатком, ест инвазия венозных и лимфатических сосудов T 3 - опухоль распространяется на семенной канатик T 4 - опухоль прорастает белочную оболочку
Классификация T - первичная опухоль В случае, если орхфуникулэктомия не производиллась, следует использовать символ Tx T is - внутриканальцевая опухоль T 1 - опухоль ограничена яичком и придатком, нет инвазии венозных и лимфатических сосудов T 2 - опухоль ограничена яичком и придатком, ест инвазия венозных и лимфатических сосудов T 3 - опухоль распространяется на семенной канатик T 4 - опухоль прорастает белочную оболочку
 Классификация N - регионарные и ближайшие лимфоузлы. Для яичка регионарными являются паракавальные и парааортальные лимфоузлы. Если ранее в пахово- мошоночной области было оперативное вмешательство, то паховые лимфоузлы считаются регионарными. Ближайшими считаются внутритазовые, медиастинальные и надключичные. Nx - невозможно оценить состояние регионарных лимфоузлов N 0 - нет признаков вовлечения в процесс регионарных лимфоузлов N 1 - регионарные лимфоузлы менее 2 см N 2 - регионарные лимфоузлы более 2 см и менее 5 см N 3 - регионарные лимфоузлы более 5 см
Классификация N - регионарные и ближайшие лимфоузлы. Для яичка регионарными являются паракавальные и парааортальные лимфоузлы. Если ранее в пахово- мошоночной области было оперативное вмешательство, то паховые лимфоузлы считаются регионарными. Ближайшими считаются внутритазовые, медиастинальные и надключичные. Nx - невозможно оценить состояние регионарных лимфоузлов N 0 - нет признаков вовлечения в процесс регионарных лимфоузлов N 1 - регионарные лимфоузлы менее 2 см N 2 - регионарные лимфоузлы более 2 см и менее 5 см N 3 - регионарные лимфоузлы более 5 см
 Классификация М - отдаленные метастазы Мх - невозможно определить наличие отдаленных метастазов М 0 - признаков отдаленных метастазов нет М 1 а - метастазы в лимфоузлы выше диафрагмы и /или легкие M 1 b - метастазы в печень, кости, головной мозг Р - гистопатологические категории, соответствуют категориям T, N и М
Классификация М - отдаленные метастазы Мх - невозможно определить наличие отдаленных метастазов М 0 - признаков отдаленных метастазов нет М 1 а - метастазы в лимфоузлы выше диафрагмы и /или легкие M 1 b - метастазы в печень, кости, головной мозг Р - гистопатологические категории, соответствуют категориям T, N и М
 Классификация S - опухолевые маркеры Sx - опухолевые маркеры не определялись S 0 - опухолевые маркеры в пределах нормы S 1 - ЛДГ < 1, 5 x верхняя граница нормы, ХГ < 5000 Ед/мл, АФП < 1000 нг/мл. S 2 - ЛДГ 1, 5 -10 x верхняя граница нормы, ХГ 5000 - 50000 Ед/мл, АФП 1000 - 10000 нг/мл S 3 - ЛДГ > 10 x верхняя граница нормы, ХГ > 50000 Ед/мл, АФП > 10000 нг/мл
Классификация S - опухолевые маркеры Sx - опухолевые маркеры не определялись S 0 - опухолевые маркеры в пределах нормы S 1 - ЛДГ < 1, 5 x верхняя граница нормы, ХГ < 5000 Ед/мл, АФП < 1000 нг/мл. S 2 - ЛДГ 1, 5 -10 x верхняя граница нормы, ХГ 5000 - 50000 Ед/мл, АФП 1000 - 10000 нг/мл S 3 - ЛДГ > 10 x верхняя граница нормы, ХГ > 50000 Ед/мл, АФП > 10000 нг/мл
 Метастазирование Опухоли яичка отличаются ранним метастазированием. Чаще всего поражаются забрюшинные лимфатические узлы, являющиеся регионарными, и легкие. Затем, в порядке уменьшения частоты, печень, медиастинальные лимфатические узлы, головной мозг, почки. Основным путем метастазирования большинства герминогенных опухолей яичка, за исключением хорионкарциномы, является лимфогенный. Отводящие лимфатические сосуды, собирающие лимфу из внутриорганной лимфатической системы яичка, представленные 3 -8 стволами, сопровождают яичковые сосуды в составе семенного канатика на всем протяжении. Регионарные лимфоузлы первого порядка, дренирующие правое яичко, располагаются на передней поверхности нижней полой вены либо по ее правой или левой полуокружности, на уровне отхождения яичковой или нижней брыжеечной артерии. Регионарные лимфатические узлы первого порядка для левого яичка располагаются преимущественно на уровне яичковой артерии слева или спереди от аорты, реже - на уровне нижней брыжеечной артерии. Лимфатические узлы второго и следующего порядков, как правого, так и левого яичек располагаются преимущественно на аорте на уровне яичковых артерий.
Метастазирование Опухоли яичка отличаются ранним метастазированием. Чаще всего поражаются забрюшинные лимфатические узлы, являющиеся регионарными, и легкие. Затем, в порядке уменьшения частоты, печень, медиастинальные лимфатические узлы, головной мозг, почки. Основным путем метастазирования большинства герминогенных опухолей яичка, за исключением хорионкарциномы, является лимфогенный. Отводящие лимфатические сосуды, собирающие лимфу из внутриорганной лимфатической системы яичка, представленные 3 -8 стволами, сопровождают яичковые сосуды в составе семенного канатика на всем протяжении. Регионарные лимфоузлы первого порядка, дренирующие правое яичко, располагаются на передней поверхности нижней полой вены либо по ее правой или левой полуокружности, на уровне отхождения яичковой или нижней брыжеечной артерии. Регионарные лимфатические узлы первого порядка для левого яичка располагаются преимущественно на уровне яичковой артерии слева или спереди от аорты, реже - на уровне нижней брыжеечной артерии. Лимфатические узлы второго и следующего порядков, как правого, так и левого яичек располагаются преимущественно на аорте на уровне яичковых артерий.
 Метастазирование Из лимфоузлов первого порядка опухолевые клетки могут распространяться краниально - в лимфатические узлы средостения, левой надключичной области и, через грудной проток, в кровеносную систему. При блокировании лимфоузлов первого порядка и невозможности дальнейшего антеградного распространения, опухолевые клетки с ретроградным током лимфы переносятся каудально, оседая в подвздошных и бифуркационных лимфоузлах. Кроме того, вышеуказанные лимфоузлы могут поражаться первично, так как в месте пересечения яичковых сосудов с мочеточником часть лимфатических стволов отклоняется медиально и впадает в забрюшинные лимфатические узлы на этом уровне. Как правило, при опухолях яичка поражаются ипсилатеральные лимфатические узлы. Однако наблюдается перекрестное и билатеральное метастазирование, обусловленное наличием анастомозов между лимфатическими сосудами обеих сторон на уровне почечных сосудов. По данным Sheinfeld (1998), лимфатические сосуды чаще переходят справа налево, и перекрестное метастазтрование более характерно для опухолей правого яичка. Паховые лимфатические узлы поражаются при прорастании опухолью белочной оболочки или придатка яичка. Возможно ретроградное распространение клеток в паховые лимфоузлы. Кроме того, после операций в пахово- мошоночной области лимфоотток извращается и, в подобном случае, по классификации TNM, паховые лимфоузлы считаются регионарными.
Метастазирование Из лимфоузлов первого порядка опухолевые клетки могут распространяться краниально - в лимфатические узлы средостения, левой надключичной области и, через грудной проток, в кровеносную систему. При блокировании лимфоузлов первого порядка и невозможности дальнейшего антеградного распространения, опухолевые клетки с ретроградным током лимфы переносятся каудально, оседая в подвздошных и бифуркационных лимфоузлах. Кроме того, вышеуказанные лимфоузлы могут поражаться первично, так как в месте пересечения яичковых сосудов с мочеточником часть лимфатических стволов отклоняется медиально и впадает в забрюшинные лимфатические узлы на этом уровне. Как правило, при опухолях яичка поражаются ипсилатеральные лимфатические узлы. Однако наблюдается перекрестное и билатеральное метастазирование, обусловленное наличием анастомозов между лимфатическими сосудами обеих сторон на уровне почечных сосудов. По данным Sheinfeld (1998), лимфатические сосуды чаще переходят справа налево, и перекрестное метастазтрование более характерно для опухолей правого яичка. Паховые лимфатические узлы поражаются при прорастании опухолью белочной оболочки или придатка яичка. Возможно ретроградное распространение клеток в паховые лимфоузлы. Кроме того, после операций в пахово- мошоночной области лимфоотток извращается и, в подобном случае, по классификации TNM, паховые лимфоузлы считаются регионарными.
 Клиника Клиническая картина опухоли яичка складывается из симптомов, обусловленных наличием первичной опухоли, и метастазов. Наиболее частым проявлением опухоли яичка являются боль, увеличение в размерах соответствующей половины мошонки с появлением в ней пальпируемой опухоли. Симптоматика, обусловленная метастазами рака яичка, определяется тем, какой орган сдавливает опухолевый узел. Боли в спине могут свидетельствовать об увеличении забрюшинных лимфоузлов, которые сдавливают корешки нервов, или о вовлечении в опухолевый процесс поясничной мышцы. Сдавление нижней полой вены и блокада лимфатических путей влекут за собой появление отеков нижних конечностей. Нарушение оттока мочи по мочеточникам может привести к развитию почечной недостаточности. Следствием значительного увеличения забрюшинных лимфоузлов может являться кишечная непроходимость.
Клиника Клиническая картина опухоли яичка складывается из симптомов, обусловленных наличием первичной опухоли, и метастазов. Наиболее частым проявлением опухоли яичка являются боль, увеличение в размерах соответствующей половины мошонки с появлением в ней пальпируемой опухоли. Симптоматика, обусловленная метастазами рака яичка, определяется тем, какой орган сдавливает опухолевый узел. Боли в спине могут свидетельствовать об увеличении забрюшинных лимфоузлов, которые сдавливают корешки нервов, или о вовлечении в опухолевый процесс поясничной мышцы. Сдавление нижней полой вены и блокада лимфатических путей влекут за собой появление отеков нижних конечностей. Нарушение оттока мочи по мочеточникам может привести к развитию почечной недостаточности. Следствием значительного увеличения забрюшинных лимфоузлов может являться кишечная непроходимость.
 Клиника При распространении опухоли выше диафрагмы поражаются лимфоузлы средостения, в связи с чем появляются жалобы на одышку, кашель. Кроме того, могут увеличиваться надключичные лимфоузлы. При негерминогенных опухолях яичка возможно развитие дисгормональных проявлений. При этих новообразованиях в 24%-36% случаев отмечается гинекомастия, обусловленная выработкой опухолевой тканью значительного количества хорионического гонадотропина. Кроме того, у взрослых возможно снижение либидо, импотенция и феминизация, обусловленные гиперэстрогенэмией, а у детей - маскулинизация (макрогенитосомия, оволосение на лобке, мутация голоса, гирсутизм, преждевременное развитие костной и мышечной систем, частые эрекции) вследствие повышенной выработки андрогенов опухолью
Клиника При распространении опухоли выше диафрагмы поражаются лимфоузлы средостения, в связи с чем появляются жалобы на одышку, кашель. Кроме того, могут увеличиваться надключичные лимфоузлы. При негерминогенных опухолях яичка возможно развитие дисгормональных проявлений. При этих новообразованиях в 24%-36% случаев отмечается гинекомастия, обусловленная выработкой опухолевой тканью значительного количества хорионического гонадотропина. Кроме того, у взрослых возможно снижение либидо, импотенция и феминизация, обусловленные гиперэстрогенэмией, а у детей - маскулинизация (макрогенитосомия, оволосение на лобке, мутация голоса, гирсутизм, преждевременное развитие костной и мышечной систем, частые эрекции) вследствие повышенной выработки андрогенов опухолью
 Диагностика новообразований яичка осуществляется с помощью пальпации, ультразвукового исследования и определения уровня опухолевых маркеров сыворотки крови. С целью верификации диагноза в сложных диагностических случаях выполняется аспирационная биопсия с цитологическим исследованием пунктата, хотя это несет в себе опасность возникновения имплантационных метастазов. При сомнении в правильности установленного диагноза выполняется эксплоративная операция со срочным гистологическим исследованием.
Диагностика новообразований яичка осуществляется с помощью пальпации, ультразвукового исследования и определения уровня опухолевых маркеров сыворотки крови. С целью верификации диагноза в сложных диагностических случаях выполняется аспирационная биопсия с цитологическим исследованием пунктата, хотя это несет в себе опасность возникновения имплантационных метастазов. При сомнении в правильности установленного диагноза выполняется эксплоративная операция со срочным гистологическим исследованием.
 Диагностика Основными методами диагностики метастазов опухолей яичка являются рентгенография органов грудной клетки, ультразвуковое исследование (УЗИ), компьютерная томография (КТ) органов брюшной полости, забрюшинного пространства и грудной полости. При планировании забрюшинной лимфаденэктомии у больных с большими остаточными опухолевыми массами, вовлекающими магистральные сосуды, выполняется ангиографическое исследование (аортография, нижняя одно - и двухпроекционная кавография). В последнее время большое внимание уделяется позитронно-эмиссионной томографии, позволяющей с большой долей достоверности дифференцировать жизнеспособную опухоль от склерозированных тканей.
Диагностика Основными методами диагностики метастазов опухолей яичка являются рентгенография органов грудной клетки, ультразвуковое исследование (УЗИ), компьютерная томография (КТ) органов брюшной полости, забрюшинного пространства и грудной полости. При планировании забрюшинной лимфаденэктомии у больных с большими остаточными опухолевыми массами, вовлекающими магистральные сосуды, выполняется ангиографическое исследование (аортография, нижняя одно - и двухпроекционная кавография). В последнее время большое внимание уделяется позитронно-эмиссионной томографии, позволяющей с большой долей достоверности дифференцировать жизнеспособную опухоль от склерозированных тканей.
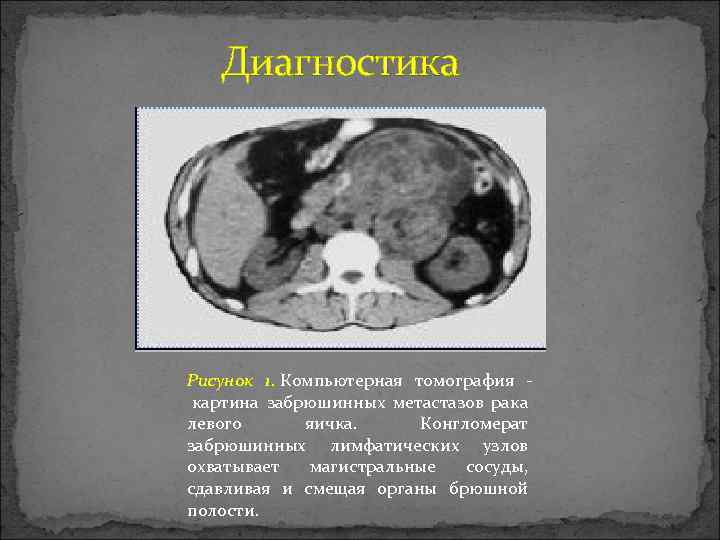 Диагностика Рисунок 1. Компьютерная томография картина забрюшинных метастазов рака левого яичка. Конгломерат забрюшинных лимфатических узлов охватывает магистральные сосуды, сдавливая и смещая органы брюшной полости.
Диагностика Рисунок 1. Компьютерная томография картина забрюшинных метастазов рака левого яичка. Конгломерат забрюшинных лимфатических узлов охватывает магистральные сосуды, сдавливая и смещая органы брюшной полости.
 Опухолевые маркёры На сегодняшний день практическое значение при герминогенных опухолях яичка имеют три основных маркера: альфа- фетопротеин (АФП), бетта - субъединица хорионического гонадотропина (b-ХГ) и лактатдегидрогеназа (ЛДГ). АФП - гликопротеин с молекулярной массой 70 к. Д с периодом полураспада 5 -7 дней. В норме он секретируется желточным мешком, печенью и желудочно-кишечным трактом плода. У детей старше года и взрослых верхняя граница нормы концентрации АФП в сыворотке крови составляет 15 мг/мл. Увеличение ее уровня может свидетельствовать о доброкачественных заболеваниях печени, гепатоцеллюлярной карциноме, раке желудка, кишечника, желчного пузыря, поджелудочной железы и легких. Повышение концентрации АФП сыворотки крови у больных герминогенными опухолями яичка впервые было выявлено Абелевым в 1967 г. В данных новообразованиях источником АФП являются элементы эндодермального синуса.
Опухолевые маркёры На сегодняшний день практическое значение при герминогенных опухолях яичка имеют три основных маркера: альфа- фетопротеин (АФП), бетта - субъединица хорионического гонадотропина (b-ХГ) и лактатдегидрогеназа (ЛДГ). АФП - гликопротеин с молекулярной массой 70 к. Д с периодом полураспада 5 -7 дней. В норме он секретируется желточным мешком, печенью и желудочно-кишечным трактом плода. У детей старше года и взрослых верхняя граница нормы концентрации АФП в сыворотке крови составляет 15 мг/мл. Увеличение ее уровня может свидетельствовать о доброкачественных заболеваниях печени, гепатоцеллюлярной карциноме, раке желудка, кишечника, желчного пузыря, поджелудочной железы и легких. Повышение концентрации АФП сыворотки крови у больных герминогенными опухолями яичка впервые было выявлено Абелевым в 1967 г. В данных новообразованиях источником АФП являются элементы эндодермального синуса.
 Опухолевые маркёры ХГ - гликопротеин с молекулярной массой 46 к. Д, состоящий из двух нековалентно связанных субъединиц - a и b, и периодом полураспада 12 -36 часов. ХГ вырабатывается клетками синцитиотрофобласта. У взрослых мужчин верхняя граница нормы концентрации ХГ в сыворотке крови составляет 5 Ед/л. Уровень сывороточного ХГ может быть повышен при аденокарциноме и островково- клеточных опухолях поджелудочной железы, опухолях желудочно- кишечного тракта, печени, легких, яичника, солочной железы и почек. Очень высокие концентрации ХГ отмечается при пузырных заносах и хорионкарциномах. В герминогенных опухолях он синтезируется трофобластическими структурами или гигантскими клетками синцитиотрофобласта. Уровень ХГ сыворотки крови находится в прямой зависимости от массы опухоли. Концентрация ХГ, равная 1 Ед/л, соответствует 10 000 опухолевых клеток. ЛДГ - фермент с молекулярной массой 134 к. Д, периодом полужизни 24 часа, вырабатываемый гладкой, поперечно- полосатой и сердечной мышцами, а также рядом других тканей. ЛДГ имеет 5 изоизомеров, каждый из которых состоит из 4 субъединиц. ЛДГ - 1 является наиболее часто вырабатываемым опухолями яичка изоферментом. Чувствительность и специфичность этого маркера при раке яичка невысока. Концентрацию ЛДГ сыворотки крови более 2000 Ед/л можно считать реальным признаком опухоли. В основном, уровень ЛДГ используется для прогнозирования течения заболевания.
Опухолевые маркёры ХГ - гликопротеин с молекулярной массой 46 к. Д, состоящий из двух нековалентно связанных субъединиц - a и b, и периодом полураспада 12 -36 часов. ХГ вырабатывается клетками синцитиотрофобласта. У взрослых мужчин верхняя граница нормы концентрации ХГ в сыворотке крови составляет 5 Ед/л. Уровень сывороточного ХГ может быть повышен при аденокарциноме и островково- клеточных опухолях поджелудочной железы, опухолях желудочно- кишечного тракта, печени, легких, яичника, солочной железы и почек. Очень высокие концентрации ХГ отмечается при пузырных заносах и хорионкарциномах. В герминогенных опухолях он синтезируется трофобластическими структурами или гигантскими клетками синцитиотрофобласта. Уровень ХГ сыворотки крови находится в прямой зависимости от массы опухоли. Концентрация ХГ, равная 1 Ед/л, соответствует 10 000 опухолевых клеток. ЛДГ - фермент с молекулярной массой 134 к. Д, периодом полужизни 24 часа, вырабатываемый гладкой, поперечно- полосатой и сердечной мышцами, а также рядом других тканей. ЛДГ имеет 5 изоизомеров, каждый из которых состоит из 4 субъединиц. ЛДГ - 1 является наиболее часто вырабатываемым опухолями яичка изоферментом. Чувствительность и специфичность этого маркера при раке яичка невысока. Концентрацию ЛДГ сыворотки крови более 2000 Ед/л можно считать реальным признаком опухоли. В основном, уровень ЛДГ используется для прогнозирования течения заболевания.
 Лечение опухолей яичка зависит, прежде всего, от стадии. Так при семиномах первой стадии (без распространения на лимфатические узлы) производится удаление яичка и облучение забрюшинных и подвздошных лимфатических узлов. Такое лечение позволяет добиться 5 -ти летней выживаемости на уровне 95 процентов. При второй стадии (с поражением лимфатических узлов, но при метастазах в лимфоузлы размерами не более 5 см) также проводится удаление пораженного яичка и облучение забрюшинных и подвздошных лимфатических узлов. 5 -ти летняя выживаемость в таком случае составляет 90 процентов. 3 стадия заболевания требуется не только хирургического и лучевого лечения, но и применения химиотерапии, в состав которой обязательно входит цисплатин. У 90 процентов больных удается достичь 5 -летней выживаемости. При четвертой стадии рака яичка также требуется комбинированное лечение, которое может принести успех. При несеминомных опухолях яичка лечение также включает операцию – орхэктомию (удаление яичка). При поражении лимфатических узлов требуется проведение химиотерапии, а также оперативное вмешательство, предусматривающее удаление забрюшинных лимфатических узлов.
Лечение опухолей яичка зависит, прежде всего, от стадии. Так при семиномах первой стадии (без распространения на лимфатические узлы) производится удаление яичка и облучение забрюшинных и подвздошных лимфатических узлов. Такое лечение позволяет добиться 5 -ти летней выживаемости на уровне 95 процентов. При второй стадии (с поражением лимфатических узлов, но при метастазах в лимфоузлы размерами не более 5 см) также проводится удаление пораженного яичка и облучение забрюшинных и подвздошных лимфатических узлов. 5 -ти летняя выживаемость в таком случае составляет 90 процентов. 3 стадия заболевания требуется не только хирургического и лучевого лечения, но и применения химиотерапии, в состав которой обязательно входит цисплатин. У 90 процентов больных удается достичь 5 -летней выживаемости. При четвертой стадии рака яичка также требуется комбинированное лечение, которое может принести успех. При несеминомных опухолях яичка лечение также включает операцию – орхэктомию (удаление яичка). При поражении лимфатических узлов требуется проведение химиотерапии, а также оперативное вмешательство, предусматривающее удаление забрюшинных лимфатических узлов.
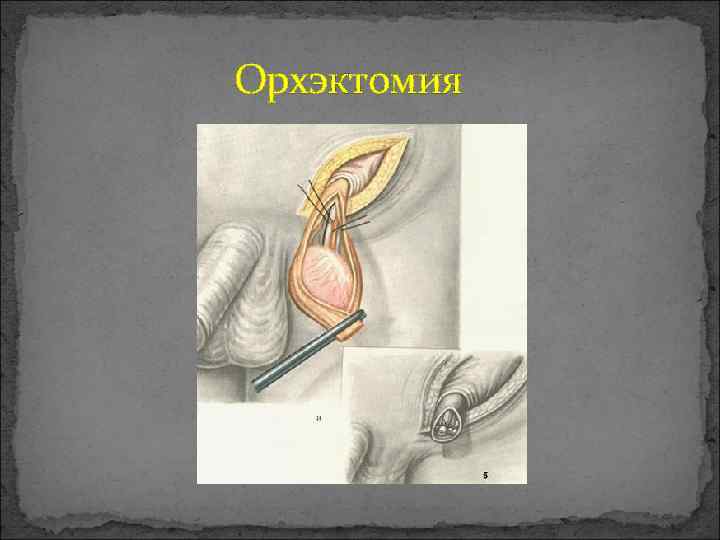 Орхэктомия
Орхэктомия
 Спасибо за внимание
Спасибо за внимание


