ОПУХОЛИ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ Выполнила:



















Борисова_опухоли вилочовой железы. през.pptx
- Количество слайдов: 23
 ОПУХОЛИ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ Выполнила: Борисова Анна Александровна
ОПУХОЛИ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ Выполнила: Борисова Анна Александровна
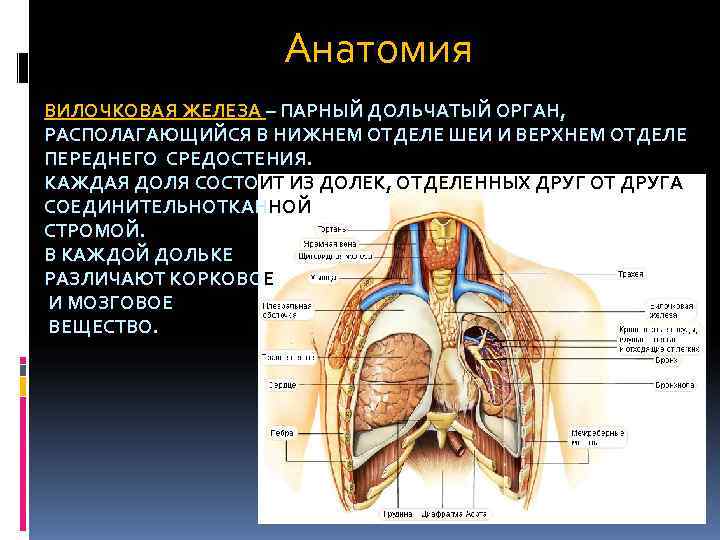
 Анатомия ВИЛОЧКОВАЯ ЖЕЛЕЗА – ПАРНЫЙ ДОЛЬЧАТЫЙ ОРГАН, РАСПОЛАГАЮЩИЙСЯ В НИЖНЕМ ОТДЕЛЕ ШЕИ И ВЕРХНЕМ ОТДЕЛЕ ПЕРЕДНЕГО СРЕДОСТЕНИЯ. КАЖДАЯ ДОЛЯ СОСТОИТ ИЗ ДОЛЕК, ОТДЕЛЕННЫХ ДРУГ ОТ ДРУГА СОЕДИНИТЕЛЬНОТКАННОЙ СТРОМОЙ. В КАЖДОЙ ДОЛЬКЕ РАЗЛИЧАЮТ КОРКОВОЕ И МОЗГОВОЕ ВЕЩЕСТВО.
Анатомия ВИЛОЧКОВАЯ ЖЕЛЕЗА – ПАРНЫЙ ДОЛЬЧАТЫЙ ОРГАН, РАСПОЛАГАЮЩИЙСЯ В НИЖНЕМ ОТДЕЛЕ ШЕИ И ВЕРХНЕМ ОТДЕЛЕ ПЕРЕДНЕГО СРЕДОСТЕНИЯ. КАЖДАЯ ДОЛЯ СОСТОИТ ИЗ ДОЛЕК, ОТДЕЛЕННЫХ ДРУГ ОТ ДРУГА СОЕДИНИТЕЛЬНОТКАННОЙ СТРОМОЙ. В КАЖДОЙ ДОЛЬКЕ РАЗЛИЧАЮТ КОРКОВОЕ И МОЗГОВОЕ ВЕЩЕСТВО.
 Главными компонентами вилочковой железы являются лимфоидный и эпителиальный. Эпителиальный подразделяется на две клеточные популяции – светлые клетки кортикальной зоны и темные клетки медуллярной зоны, соответственно, экто - и эндодермального происхождения. Эпителиальные клетки образуют трехмерную сеть ретикулум и продуцируют тимические гормоны (a-, b-тимозины, тимулин, тимопоэтины I, II и др. ). Лимфоидный компонент состоит из субпопуляций Т-лимфоцитов (тимоцитов) на разных этапах дифференцировки.
Главными компонентами вилочковой железы являются лимфоидный и эпителиальный. Эпителиальный подразделяется на две клеточные популяции – светлые клетки кортикальной зоны и темные клетки медуллярной зоны, соответственно, экто - и эндодермального происхождения. Эпителиальные клетки образуют трехмерную сеть ретикулум и продуцируют тимические гормоны (a-, b-тимозины, тимулин, тимопоэтины I, II и др. ). Лимфоидный компонент состоит из субпопуляций Т-лимфоцитов (тимоцитов) на разных этапах дифференцировки.
 Опухоли вилочковой железы: I группа (органоспецифические) – гистогенез которых связан с ее эпителиальным компонентом (тимома, рак тимуса); II группа (органонеспецифические) – гистогенез не связан с эпителиальным компонентом (карциноиды, герминогенные опухоли, лимфомы, мягкотканные опухоли, гиперплазия и кисты вилочковой железы). Отличить эти опухоли на светооптическом уровне в ряде случаев чрезвычайно сложно, и необходимо использовать иммуноморфологические и электронно-микроскопические методы исследования.
Опухоли вилочковой железы: I группа (органоспецифические) – гистогенез которых связан с ее эпителиальным компонентом (тимома, рак тимуса); II группа (органонеспецифические) – гистогенез не связан с эпителиальным компонентом (карциноиды, герминогенные опухоли, лимфомы, мягкотканные опухоли, гиперплазия и кисты вилочковой железы). Отличить эти опухоли на светооптическом уровне в ряде случаев чрезвычайно сложно, и необходимо использовать иммуноморфологические и электронно-микроскопические методы исследования.
 ЭПИДЕМИОЛОГИЯ ТИМОМЫ ОТНОСЯТСЯ К НАИБОЛЕЕ ЧАСТЫМ НОВООБРАЗОВАНИЯМ СРЕДОСТЕНИЯ. ОНИ ОДИНАКОВО ЧАСТО ВСТРЕЧАЮТСЯ У МУЖЧИН И ЖЕНЩИН, СОСТАВЛЯЮТ 3– 7 % ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ И 10– 20 % ПЕРВИЧНЫХ НОВООБРАЗОВАНИЙ СРЕДОСТЕНИЯ. ВОЗРАСТ ЗАБОЛЕВШИХ В ОСНОВНОМ ОТ 40 ДО 60 ЛЕТ. В 65– 70 % НАБЛЮДЕНИЙ ТИМОМА ИНКАПСУЛИРОВАНА, У 30– 35 % БОЛЬНЫХ ОТМЕЧАЕТСЯ ИНВАЗИВНЫЙ РОСТ, ПРИЧЕМ НАИБОЛЕЕ ХАРАКТЕРНО ПРОРАСТАНИЕ ОПУХОЛИ В ПРИЛЕЖАЩУЮ ПЛЕВРУ ИЛИ ПЕРИКАРД. ОТДАЛЕННЫЕ МЕТАСТАЗЫ ВСТРЕЧАЮТСЯ МЕНЕЕ ЧЕМ В 5 % НАБЛЮДЕНИЙ.
ЭПИДЕМИОЛОГИЯ ТИМОМЫ ОТНОСЯТСЯ К НАИБОЛЕЕ ЧАСТЫМ НОВООБРАЗОВАНИЯМ СРЕДОСТЕНИЯ. ОНИ ОДИНАКОВО ЧАСТО ВСТРЕЧАЮТСЯ У МУЖЧИН И ЖЕНЩИН, СОСТАВЛЯЮТ 3– 7 % ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ И 10– 20 % ПЕРВИЧНЫХ НОВООБРАЗОВАНИЙ СРЕДОСТЕНИЯ. ВОЗРАСТ ЗАБОЛЕВШИХ В ОСНОВНОМ ОТ 40 ДО 60 ЛЕТ. В 65– 70 % НАБЛЮДЕНИЙ ТИМОМА ИНКАПСУЛИРОВАНА, У 30– 35 % БОЛЬНЫХ ОТМЕЧАЕТСЯ ИНВАЗИВНЫЙ РОСТ, ПРИЧЕМ НАИБОЛЕЕ ХАРАКТЕРНО ПРОРАСТАНИЕ ОПУХОЛИ В ПРИЛЕЖАЩУЮ ПЛЕВРУ ИЛИ ПЕРИКАРД. ОТДАЛЕННЫЕ МЕТАСТАЗЫ ВСТРЕЧАЮТСЯ МЕНЕЕ ЧЕМ В 5 % НАБЛЮДЕНИЙ.
 Классификация тимом (ВОЗ 2004 г) Тип А – веретеноклеточная; Микроузловая тимома; медуллярная; Метапластическая тимома; Тип АВ – смешанная; Микроскопичекая Тип В 1 – богатая тимома; лимфоцитами; лимфоцитарная; преимущественно Склерозирующая тимома; кортикальная; органоидная; Тип В 2 – кортикальная; Липофиброаденома. Тип В 3 – эпителиальная; Карциномы тимуса: атипичная; сквамоидная; Плоскоклеточный рак; высокодифференцированн Базалоидный рак; ый рак тимуса;
Классификация тимом (ВОЗ 2004 г) Тип А – веретеноклеточная; Микроузловая тимома; медуллярная; Метапластическая тимома; Тип АВ – смешанная; Микроскопичекая Тип В 1 – богатая тимома; лимфоцитами; лимфоцитарная; преимущественно Склерозирующая тимома; кортикальная; органоидная; Тип В 2 – кортикальная; Липофиброаденома. Тип В 3 – эпителиальная; Карциномы тимуса: атипичная; сквамоидная; Плоскоклеточный рак; высокодифференцированн Базалоидный рак; ый рак тимуса;
 Классификация тимом (ВОЗ 2004 г) Мукоэпидермоидный Высокодифференцирова рак; нный нейроэндокринный Лимфоэпителиомаподоб рак (карциноидные ный рак; опухоли): Саркоматоидная Атипический карциноид. карцинома Низкодифференцирован (карциносаркома) ный нейроэндокринный Светлоклеточный рак; рак: Аденокарцинома; Крупноклеточный нейроэндокринный рак, Папиллярная аденокарцинома; Мелкоклеточный нейроэндокринный рак, Рак транслокацией; Недифференцированный Типический карциноид, рак.
Классификация тимом (ВОЗ 2004 г) Мукоэпидермоидный Высокодифференцирова рак; нный нейроэндокринный Лимфоэпителиомаподоб рак (карциноидные ный рак; опухоли): Саркоматоидная Атипический карциноид. карцинома Низкодифференцирован (карциносаркома) ный нейроэндокринный Светлоклеточный рак; рак: Аденокарцинома; Крупноклеточный нейроэндокринный рак, Папиллярная аденокарцинома; Мелкоклеточный нейроэндокринный рак, Рак транслокацией; Недифференцированный Типический карциноид, рак.
 Тимомы типа А (медуллярноклеточные, темноклеточные или веретеноклеточные) СОСТАВЛЯЮТ НЕ БОЛЕЕ 5 % ВСЕХ ТИМОМ РАСЦЕНИВАЮТСЯ КАК ДОБРОКАЧЕСТВЕННЫЕ И, ЗА РЕДКИМ ИСКЛЮЧЕНИЕМ, ГОРМОНАЛЬНО-НЕАКТИВНЫЕ. ВСТРЕЧАЮТСЯ ЧАШЕ У ЛИЦ СТАРШЕ 40 ЛЕТ, ДЛИТЕЛЬНО ПРОТЕКАЮТ БЕССИМПТОМНО, НО ПОЗЖЕ ХАРАКТЕРНЫ СИНДРОМЫ СДАВЛЕНИЯ ОРГАНОВ СРЕДОСТЕНИЯ И ТИМИЧЕСКОЙ НЕДОСТАТОЧНОСТИ.
Тимомы типа А (медуллярноклеточные, темноклеточные или веретеноклеточные) СОСТАВЛЯЮТ НЕ БОЛЕЕ 5 % ВСЕХ ТИМОМ РАСЦЕНИВАЮТСЯ КАК ДОБРОКАЧЕСТВЕННЫЕ И, ЗА РЕДКИМ ИСКЛЮЧЕНИЕМ, ГОРМОНАЛЬНО-НЕАКТИВНЫЕ. ВСТРЕЧАЮТСЯ ЧАШЕ У ЛИЦ СТАРШЕ 40 ЛЕТ, ДЛИТЕЛЬНО ПРОТЕКАЮТ БЕССИМПТОМНО, НО ПОЗЖЕ ХАРАКТЕРНЫ СИНДРОМЫ СДАВЛЕНИЯ ОРГАНОВ СРЕДОСТЕНИЯ И ТИМИЧЕСКОЙ НЕДОСТАТОЧНОСТИ.
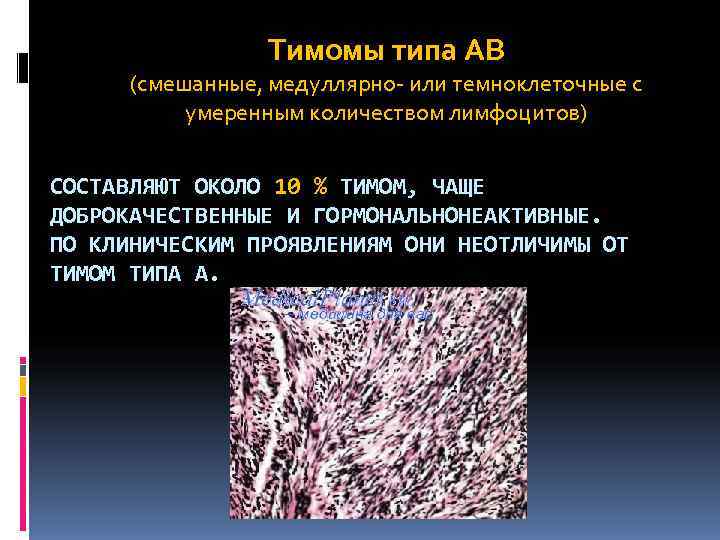
 Тимомы типа АВ (смешанные, медуллярно- или темноклеточные с умеренным количеством лимфоцитов) СОСТАВЛЯЮТ ОКОЛО 10 % ТИМОМ, ЧАЩЕ ДОБРОКАЧЕСТВЕННЫЕ И ГОРМОНАЛЬНОНЕАКТИВНЫЕ. ПО КЛИНИЧЕСКИМ ПРОЯВЛЕНИЯМ ОНИ НЕОТЛИЧИМЫ ОТ ТИМОМ ТИПА А.
Тимомы типа АВ (смешанные, медуллярно- или темноклеточные с умеренным количеством лимфоцитов) СОСТАВЛЯЮТ ОКОЛО 10 % ТИМОМ, ЧАЩЕ ДОБРОКАЧЕСТВЕННЫЕ И ГОРМОНАЛЬНОНЕАКТИВНЫЕ. ПО КЛИНИЧЕСКИМ ПРОЯВЛЕНИЯМ ОНИ НЕОТЛИЧИМЫ ОТ ТИМОМ ТИПА А.
 Тимомы типа В (В 1, В 2, В 3) СОСТАВЛЯЮТ ДО 70– 80 % ТИМОМ И ПРЕДСТАВЛЯЮТ НАИБОЛЕЕ НЕОДНОРОДНУЮ ГРУППУ, ОСОБЕННО В ПЛАНЕ ПРОГНОЗА И КЛИНИКО-МОРФОЛОГИЧЕСКИХ КОРРЕЛЯЦИЙ. МУЛЬТИЦЕНТРИЧНЫЙ РОСТ НАБЛЮДАЕТСЯ У 20– 30 %, А ИНВАЗИВНЫЙ – У 50 % БОЛЬНЫХ. ОБЫЧНО ГОРМОНАЛЬНО-АКТИВНЫЕ И ЯВЛЯЮТСЯ ЗЛОКАЧЕСТВЕННЫМИ БОЛЕЕ ЧЕМ В ПОЛОВИНЕ НАБЛЮДЕНИЙ НЕЗАВИСИМО ОТ НАЛИЧИЯ ИЛИ ОТСУТСТВИЯ АТИПИИ ОПУХОЛЕВЫХ КЛЕТОК. ДЛЯ НИХ ХАРАКТЕРНЫ СДАВЛЕНИЕ И ПРОРАСТАНИЕ ОРГАНОВ СРЕДОСТЕНИЯ, ПАРАНЕОПЛАСТИЧЕСКИЕ АУТОИММУННЫЕ ЗАБОЛЕВАНИЯ, НО НЕ СВОЙСТВЕННО РАЗВИТИЕ ИММУННОГО ДЕФИЦИТА.
Тимомы типа В (В 1, В 2, В 3) СОСТАВЛЯЮТ ДО 70– 80 % ТИМОМ И ПРЕДСТАВЛЯЮТ НАИБОЛЕЕ НЕОДНОРОДНУЮ ГРУППУ, ОСОБЕННО В ПЛАНЕ ПРОГНОЗА И КЛИНИКО-МОРФОЛОГИЧЕСКИХ КОРРЕЛЯЦИЙ. МУЛЬТИЦЕНТРИЧНЫЙ РОСТ НАБЛЮДАЕТСЯ У 20– 30 %, А ИНВАЗИВНЫЙ – У 50 % БОЛЬНЫХ. ОБЫЧНО ГОРМОНАЛЬНО-АКТИВНЫЕ И ЯВЛЯЮТСЯ ЗЛОКАЧЕСТВЕННЫМИ БОЛЕЕ ЧЕМ В ПОЛОВИНЕ НАБЛЮДЕНИЙ НЕЗАВИСИМО ОТ НАЛИЧИЯ ИЛИ ОТСУТСТВИЯ АТИПИИ ОПУХОЛЕВЫХ КЛЕТОК. ДЛЯ НИХ ХАРАКТЕРНЫ СДАВЛЕНИЕ И ПРОРАСТАНИЕ ОРГАНОВ СРЕДОСТЕНИЯ, ПАРАНЕОПЛАСТИЧЕСКИЕ АУТОИММУННЫЕ ЗАБОЛЕВАНИЯ, НО НЕ СВОЙСТВЕННО РАЗВИТИЕ ИММУННОГО ДЕФИЦИТА.
 Тимомы типа В (В 1, В 2, В 3) ЧАСТОТА ОПУХОЛЕЙ У МУЖЧИН И ЖЕНЩИН ОДИНАКОВА, СРЕДНИЙ ВОЗРАСТ ПАЦИЕНТОВ ОКОЛО 40 ЛЕТ. МЕТАСТАЗЫ (ИМПЛАНТАЦИОННЫЕ, ЛИМФО- ИЛИ ГЕМАТОГЕННЫЕ) НАБЛЮДАЮТСЯ ПОЗДНО. ПРОГНОЗ ОПРЕДЕЛЯЕТСЯ СТЕПЕНЬЮ ИНВАЗИИ ОПУХОЛИ: 5 -ЛЕТНЯЯ ВЫЖИВАЕМОСТЬ ПРИ ТИМОМАХ ТИПА В С МИНИМАЛЬНОЙ ИНВАЗИЕЙ СОСТАВЛЯЕТ ОКОЛО 90 %, А С РАСПРОСТРАНЕННОЙ – МЕНЕЕ 50 %.
Тимомы типа В (В 1, В 2, В 3) ЧАСТОТА ОПУХОЛЕЙ У МУЖЧИН И ЖЕНЩИН ОДИНАКОВА, СРЕДНИЙ ВОЗРАСТ ПАЦИЕНТОВ ОКОЛО 40 ЛЕТ. МЕТАСТАЗЫ (ИМПЛАНТАЦИОННЫЕ, ЛИМФО- ИЛИ ГЕМАТОГЕННЫЕ) НАБЛЮДАЮТСЯ ПОЗДНО. ПРОГНОЗ ОПРЕДЕЛЯЕТСЯ СТЕПЕНЬЮ ИНВАЗИИ ОПУХОЛИ: 5 -ЛЕТНЯЯ ВЫЖИВАЕМОСТЬ ПРИ ТИМОМАХ ТИПА В С МИНИМАЛЬНОЙ ИНВАЗИЕЙ СОСТАВЛЯЕТ ОКОЛО 90 %, А С РАСПРОСТРАНЕННОЙ – МЕНЕЕ 50 %.
 Тимомы типа В 1 (преимущественно кортикальноклеточные, лимфоидные, преимущественно лимфоцитарные, органоидные) составляют около 20 % тимом группы В, как правило, гормонально активны, неинвазивны, отличаются преобладанием лимфоидного компонента над эпителиальным и нередко органоидной дифференцировкой. Тимомы типа В 2 (кортикально- или светло- клеточные, лимфоэпителиальные) составляют около 60 % опухолей группы В, чаще злокачественные и гормонально активные, с умеренным содержанием лимфоцитов, без атипии или с минимальной атипией кортикальных (светлых) эпителиальных клеток.
Тимомы типа В 1 (преимущественно кортикальноклеточные, лимфоидные, преимущественно лимфоцитарные, органоидные) составляют около 20 % тимом группы В, как правило, гормонально активны, неинвазивны, отличаются преобладанием лимфоидного компонента над эпителиальным и нередко органоидной дифференцировкой. Тимомы типа В 2 (кортикально- или светло- клеточные, лимфоэпителиальные) составляют около 60 % опухолей группы В, чаще злокачественные и гормонально активные, с умеренным содержанием лимфоцитов, без атипии или с минимальной атипией кортикальных (светлых) эпителиальных клеток.
 Тимомы типа В 3 (кортикальноклеточные, эпидермоидные, эпителиальные, атипические, высокодифференцированный рак тимуса) составляют около 20 % тимом группы В, являясь в большинстве случаев злокачественными и гормонально активными. Термин «высокодифференцированный рак тимуса» , по сути, применим для любых вариантов злокачественных тимом. Субстратом злокачественных опухолей вилочковой железы являются клетки эпителиальной природы и лимфоциты.
Тимомы типа В 3 (кортикальноклеточные, эпидермоидные, эпителиальные, атипические, высокодифференцированный рак тимуса) составляют около 20 % тимом группы В, являясь в большинстве случаев злокачественными и гормонально активными. Термин «высокодифференцированный рак тимуса» , по сути, применим для любых вариантов злокачественных тимом. Субстратом злокачественных опухолей вилочковой железы являются клетки эпителиальной природы и лимфоциты.
 Рак тимуса ( «тимома типа C» или «злокачественная тимома II типа» ) ЭТО ГРУППА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ТИМУСА, ГИСТОГЕНЕЗ КОТОРЫХ СВЯЗАН С ЭГО ЭПИТЕЛИАЛЬНЫМ КОМПОНЕНТОМ, МОРФОЛОГИЧЕСКИ ГЕТЕРОГЕННА. ОТЛИЧИТЕЛЬНЫМИ ПРИЗНАКАМИ ЯВЛЯЮТСЯ: - ЯСНО ВЫРАЖЕННАЯ АТИПИЯ ОПУХОЛЕВЫХ КЛЕТОК; - НЕРЕДКО УТРАТА ОРГАНОСПЕЦИФИЧНОСТИ И ГОРМОНАЛЬНОЙ АКТИВНОСТИ; - ОТСУТСТВИЕ ИЛИ МИНИМАЛЬНАЯ ВЫРАЖЕННОСТЬ ЛИМФОИДНОЙ ИНФИЛЬТРАЦИИ, ПРИЧЕМ В СОСТАВЕ ИНФИЛЬТРАТА ОПРЕДЕЛЯЮТСЯ ЗРЕЛЫЕ Т- И В-ЛИМФОЦИТЫ, ПЛАЗМАТИЧЕСКИЕ КЛЕТКИ. КРОМЕ ТОГО, В ОДНОЙ ОПУХОЛИ ВОЗМОЖНО СОЧЕТАНИЕ УЧАСТКОВ, ИМЕЮЩИХ СТРОЕНИЕ ТОГО ИЛИ ИНОГО ВАРИАНТА РАКА И ТИМОМЫ ( «КОМБИНИРОВАННАЯ ЗЛОКАЧЕСТВЕННАЯ ТИМОМА» ).
Рак тимуса ( «тимома типа C» или «злокачественная тимома II типа» ) ЭТО ГРУППА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ТИМУСА, ГИСТОГЕНЕЗ КОТОРЫХ СВЯЗАН С ЭГО ЭПИТЕЛИАЛЬНЫМ КОМПОНЕНТОМ, МОРФОЛОГИЧЕСКИ ГЕТЕРОГЕННА. ОТЛИЧИТЕЛЬНЫМИ ПРИЗНАКАМИ ЯВЛЯЮТСЯ: - ЯСНО ВЫРАЖЕННАЯ АТИПИЯ ОПУХОЛЕВЫХ КЛЕТОК; - НЕРЕДКО УТРАТА ОРГАНОСПЕЦИФИЧНОСТИ И ГОРМОНАЛЬНОЙ АКТИВНОСТИ; - ОТСУТСТВИЕ ИЛИ МИНИМАЛЬНАЯ ВЫРАЖЕННОСТЬ ЛИМФОИДНОЙ ИНФИЛЬТРАЦИИ, ПРИЧЕМ В СОСТАВЕ ИНФИЛЬТРАТА ОПРЕДЕЛЯЮТСЯ ЗРЕЛЫЕ Т- И В-ЛИМФОЦИТЫ, ПЛАЗМАТИЧЕСКИЕ КЛЕТКИ. КРОМЕ ТОГО, В ОДНОЙ ОПУХОЛИ ВОЗМОЖНО СОЧЕТАНИЕ УЧАСТКОВ, ИМЕЮЩИХ СТРОЕНИЕ ТОГО ИЛИ ИНОГО ВАРИАНТА РАКА И ТИМОМЫ ( «КОМБИНИРОВАННАЯ ЗЛОКАЧЕСТВЕННАЯ ТИМОМА» ).
 Рак тимуса – редкая опухоль (менее 5 % новообразований тимуса), отличается: - быстрым инвазивным характером роста; - ранним проявлением имплантационных (по плевре и перикарду), лимфо- и гематогенных (в легких, печени, костях, реже в надпочечниках, головном мозгу) метастазов. Преобладают эпидермоидный (ороговевающий и неороговевающий плоскоклеточный), лимфоэпителиальный и саркоматоидный (веретеноклеточный) рак, описаны также карциносаркома, светлоклеточный, базальноклеточный, мукоэпидермоидный, папиллярный и недифференцированный рак. ф
Рак тимуса – редкая опухоль (менее 5 % новообразований тимуса), отличается: - быстрым инвазивным характером роста; - ранним проявлением имплантационных (по плевре и перикарду), лимфо- и гематогенных (в легких, печени, костях, реже в надпочечниках, головном мозгу) метастазов. Преобладают эпидермоидный (ороговевающий и неороговевающий плоскоклеточный), лимфоэпителиальный и саркоматоидный (веретеноклеточный) рак, описаны также карциносаркома, светлоклеточный, базальноклеточный, мукоэпидермоидный, папиллярный и недифференцированный рак. ф
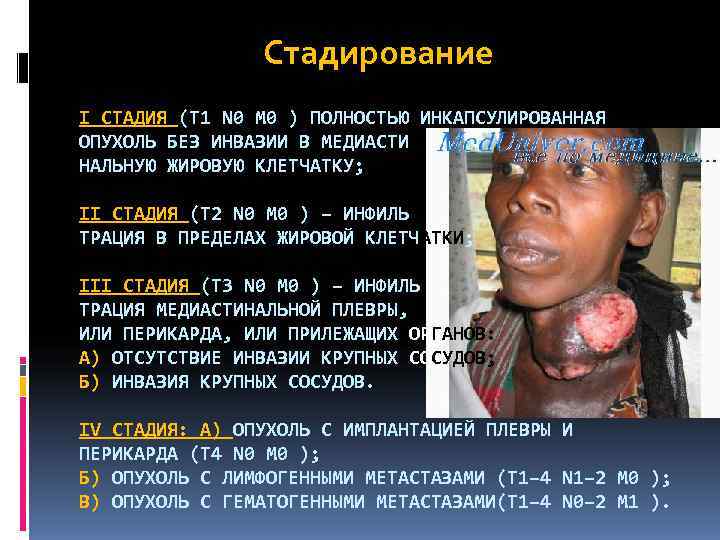
 Стадирование I СТАДИЯ (Т 1 N 0 М 0 ) ПОЛНОСТЬЮ ИНКАПСУЛИРОВАННАЯ ОПУХОЛЬ БЕЗ ИНВАЗИИ В МЕДИАСТИ НАЛЬНУЮ ЖИРОВУЮ КЛЕТЧАТКУ; II СТАДИЯ (Т 2 N 0 М 0 ) – ИНФИЛЬ ТРАЦИЯ В ПРЕДЕЛАХ ЖИРОВОЙ КЛЕТЧАТКИ; III СТАДИЯ (Т 3 N 0 М 0 ) – ИНФИЛЬ ТРАЦИЯ МЕДИАСТИНАЛЬНОЙ ПЛЕВРЫ, ИЛИ ПЕРИКАРДА, ИЛИ ПРИЛЕЖАЩИХ ОРГАНОВ: А) ОТСУТСТВИЕ ИНВАЗИИ КРУПНЫХ СОСУДОВ; Б) ИНВАЗИЯ КРУПНЫХ СОСУДОВ. IV СТАДИЯ: А) ОПУХОЛЬ С ИМПЛАНТАЦИЕЙ ПЛЕВРЫ И ПЕРИКАРДА (Т 4 N 0 М 0 ); Б) ОПУХОЛЬ С ЛИМФОГЕННЫМИ МЕТАСТАЗАМИ (Т 1– 4 N 1– 2 М 0 ); В) ОПУХОЛЬ С ГЕМАТОГЕННЫМИ МЕТАСТАЗАМИ(Т 1– 4 N 0– 2 М 1 ).
Стадирование I СТАДИЯ (Т 1 N 0 М 0 ) ПОЛНОСТЬЮ ИНКАПСУЛИРОВАННАЯ ОПУХОЛЬ БЕЗ ИНВАЗИИ В МЕДИАСТИ НАЛЬНУЮ ЖИРОВУЮ КЛЕТЧАТКУ; II СТАДИЯ (Т 2 N 0 М 0 ) – ИНФИЛЬ ТРАЦИЯ В ПРЕДЕЛАХ ЖИРОВОЙ КЛЕТЧАТКИ; III СТАДИЯ (Т 3 N 0 М 0 ) – ИНФИЛЬ ТРАЦИЯ МЕДИАСТИНАЛЬНОЙ ПЛЕВРЫ, ИЛИ ПЕРИКАРДА, ИЛИ ПРИЛЕЖАЩИХ ОРГАНОВ: А) ОТСУТСТВИЕ ИНВАЗИИ КРУПНЫХ СОСУДОВ; Б) ИНВАЗИЯ КРУПНЫХ СОСУДОВ. IV СТАДИЯ: А) ОПУХОЛЬ С ИМПЛАНТАЦИЕЙ ПЛЕВРЫ И ПЕРИКАРДА (Т 4 N 0 М 0 ); Б) ОПУХОЛЬ С ЛИМФОГЕННЫМИ МЕТАСТАЗАМИ (Т 1– 4 N 1– 2 М 0 ); В) ОПУХОЛЬ С ГЕМАТОГЕННЫМИ МЕТАСТАЗАМИ(Т 1– 4 N 0– 2 М 1 ).
 Клиническая картина ОКОЛО 50% СЛУЧАЕВ ОБРАЗОВАНИЯ ОПУХОЛЕЙ ПРОТЕКАЕТ БЕССИМПТОМНО И ВЫЯВЛЯЕТСЯ ВО ВРЕМЯ ПРОФИЛАКТИЧЕСКИХ РЕНТГЕНОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ ИЛИ ПРОЯВЛЯЕТСЯ СИМПТОМАМИ СДАВЛИВАНИЯ ОРГАНОВ ПЕРЕДНЕГО СРЕДОСТЕНИЯ. ПРИ ЗНАЧИТЕЛЬНОМ СДАВЛИВАНИИ: - ЧУВСТВО СТЕСНЕНИЯ ЗА ГРУДИНОЙ; - НЕПРИЯТНЫЕ ОЩУЩЕНИЯ И БОЛИ; - ОДЫШКА, НАБУХАНИЕ ШЕЙНЫХ ВЕН, ОДУТЛОВАТОСТЬ И СИНЮШНАЯ ОКРАСКА ЛИЦА; - ОБЩАЯ СЛАБОСТЬ, ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА, ПОТЛИВОСТЬ, ПОХУДАНИЕ
Клиническая картина ОКОЛО 50% СЛУЧАЕВ ОБРАЗОВАНИЯ ОПУХОЛЕЙ ПРОТЕКАЕТ БЕССИМПТОМНО И ВЫЯВЛЯЕТСЯ ВО ВРЕМЯ ПРОФИЛАКТИЧЕСКИХ РЕНТГЕНОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ ИЛИ ПРОЯВЛЯЕТСЯ СИМПТОМАМИ СДАВЛИВАНИЯ ОРГАНОВ ПЕРЕДНЕГО СРЕДОСТЕНИЯ. ПРИ ЗНАЧИТЕЛЬНОМ СДАВЛИВАНИИ: - ЧУВСТВО СТЕСНЕНИЯ ЗА ГРУДИНОЙ; - НЕПРИЯТНЫЕ ОЩУЩЕНИЯ И БОЛИ; - ОДЫШКА, НАБУХАНИЕ ШЕЙНЫХ ВЕН, ОДУТЛОВАТОСТЬ И СИНЮШНАЯ ОКРАСКА ЛИЦА; - ОБЩАЯ СЛАБОСТЬ, ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА, ПОТЛИВОСТЬ, ПОХУДАНИЕ
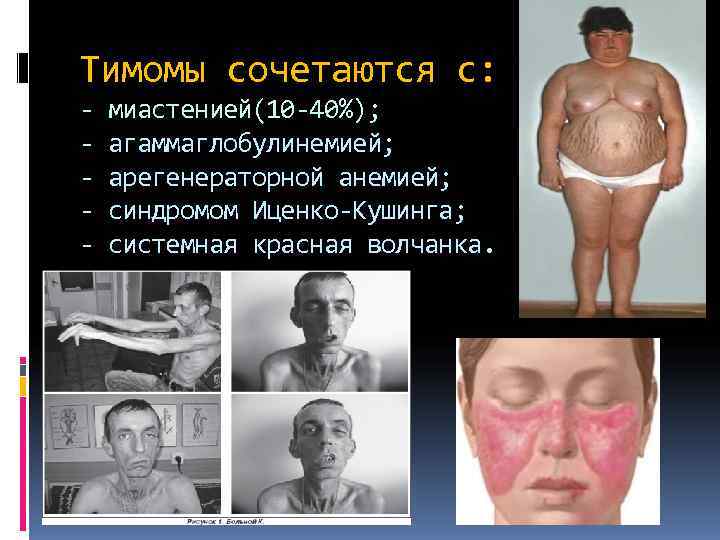
 Тимомы сочетаются с: - миастенией(10 -40%); - агаммаглобулинемией; - арегенераторной анемией; - синдромом Иценко-Кушинга; - системная красная волчанка.
Тимомы сочетаются с: - миастенией(10 -40%); - агаммаглобулинемией; - арегенераторной анемией; - синдромом Иценко-Кушинга; - системная красная волчанка.
 Диагностика - РЕНТГЕНОСКОПИЯ, РЕНТГЕНОГРАФИЯ ГРУДНОЙ КЛЕТКИ, КОНТРАСТНОЕ ИССЛЕДОВАНИЕ ПИЩЕВОДА. - МРТ, КТ - ВИДЕОТОРАКОСКОПИЯ - МЕДИАСТИНОСКОПИЯ И ПАРАСТЕРНАЛЬНАЯ МЕДИАСТИНОТОМИЯ - ИММУНОГИСТОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ - ЦИТОМОРФОЛОГИЧЕСКАЯ ДИАГНОСТИКА
Диагностика - РЕНТГЕНОСКОПИЯ, РЕНТГЕНОГРАФИЯ ГРУДНОЙ КЛЕТКИ, КОНТРАСТНОЕ ИССЛЕДОВАНИЕ ПИЩЕВОДА. - МРТ, КТ - ВИДЕОТОРАКОСКОПИЯ - МЕДИАСТИНОСКОПИЯ И ПАРАСТЕРНАЛЬНАЯ МЕДИАСТИНОТОМИЯ - ИММУНОГИСТОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ - ЦИТОМОРФОЛОГИЧЕСКАЯ ДИАГНОСТИКА
 Лечение ХИРУРГИЧЕСКИЙ МЕТОД ОПТИМАЛЬНЫМ ДОСТУПОМ ЯВЛЯЕТСЯ ЧАСТИЧНАЯ ИЛИ ПОЛНАЯ ПРОДОЛЬНАЯ СТЕРНОТОМИЯ, А АДЕКВАТНЫМ ОБЪЕМОМ ОПЕРАЦИИ – УДАЛЕНИЕ ОПУХОЛИ ВМЕСТЕ СО ВСЕЙ ТКАНЬЮ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ И ЖИРОВОЙ КЛЕТЧАТКОЙ С ЛИМФОУЗЛАМИ ПЕРЕДНЕГО СРЕДОСТЕНИЯ. ПЕРЕДНЕБОКОВОЙ ИЛИ БОКОВОЙ ДОСТУП ВОЗМОЖЕН ЛИШЬ ПРИ ОТНОСИТЕЛЬНО НЕБОЛЬШИХ НОВООБРАЗОВАНИЯХ, РАСПОЛОЖЕННЫХ В СРЕДНЕМ ЭТАЖЕ СРЕДОСТЕНИЯ И ИНТАКТНЫХ ПЛЕЧЕГОЛОВНЫХ ВЕНАХ И ВЕТВЯХ АОРТЫ, ВЫДЕЛЕНИЕ КОТОРЫХ ИЗ ЭТИХ ДОСТУПОВ ЗАТРУДНИТЕЛЬНО ИЛИ НЕВОЗМОЖНО. ПРИ НЕОБХОДИМОСТИ ВЫПОЛНЯЮТСЯ КОМБИНИРОВАННЫЕ ОПЕРАЦИИ – ТИМОМЭКТОМИЯ С РЕЗЕКЦИЕЙ ПЕРИКАРДА, ЛЕГКОГО, ГРУДНОЙ СТЕНКИ, ПЛАСТИКОЙ МАГИСТРАЛЬНЫХ СОСУДОВ, КОТОРЫЕ ПОЗВОЛЯЮТ УЛУЧШИТЬ ПОКАЗАТЕЛИ РЕЗЕКТАБЕЛЬНОСТИ С 60– 75 % ПРИ ТИПИЧНЫХ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВАХ ДО 85 %.
Лечение ХИРУРГИЧЕСКИЙ МЕТОД ОПТИМАЛЬНЫМ ДОСТУПОМ ЯВЛЯЕТСЯ ЧАСТИЧНАЯ ИЛИ ПОЛНАЯ ПРОДОЛЬНАЯ СТЕРНОТОМИЯ, А АДЕКВАТНЫМ ОБЪЕМОМ ОПЕРАЦИИ – УДАЛЕНИЕ ОПУХОЛИ ВМЕСТЕ СО ВСЕЙ ТКАНЬЮ ВИЛОЧКОВОЙ ЖЕЛЕЗЫ И ЖИРОВОЙ КЛЕТЧАТКОЙ С ЛИМФОУЗЛАМИ ПЕРЕДНЕГО СРЕДОСТЕНИЯ. ПЕРЕДНЕБОКОВОЙ ИЛИ БОКОВОЙ ДОСТУП ВОЗМОЖЕН ЛИШЬ ПРИ ОТНОСИТЕЛЬНО НЕБОЛЬШИХ НОВООБРАЗОВАНИЯХ, РАСПОЛОЖЕННЫХ В СРЕДНЕМ ЭТАЖЕ СРЕДОСТЕНИЯ И ИНТАКТНЫХ ПЛЕЧЕГОЛОВНЫХ ВЕНАХ И ВЕТВЯХ АОРТЫ, ВЫДЕЛЕНИЕ КОТОРЫХ ИЗ ЭТИХ ДОСТУПОВ ЗАТРУДНИТЕЛЬНО ИЛИ НЕВОЗМОЖНО. ПРИ НЕОБХОДИМОСТИ ВЫПОЛНЯЮТСЯ КОМБИНИРОВАННЫЕ ОПЕРАЦИИ – ТИМОМЭКТОМИЯ С РЕЗЕКЦИЕЙ ПЕРИКАРДА, ЛЕГКОГО, ГРУДНОЙ СТЕНКИ, ПЛАСТИКОЙ МАГИСТРАЛЬНЫХ СОСУДОВ, КОТОРЫЕ ПОЗВОЛЯЮТ УЛУЧШИТЬ ПОКАЗАТЕЛИ РЕЗЕКТАБЕЛЬНОСТИ С 60– 75 % ПРИ ТИПИЧНЫХ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВАХ ДО 85 %.
 Лечение ПОСЛЕОПЕРАЦИОННАЯ ЛУЧЕВАЯ ТЕРАПИЯ ДЛЯ БОЛЬНЫХ С II–IV СТАДИЯМИ. ХИМИОТЕРАПИЯ. В НАСТОЯЩЕЕ ВРЕМЯ В ЛЕЧЕНИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ВСЕ БОЛЬШЕЕ РАЗВИТИЕ ПОЛУЧАЕТ ПРЕДОПЕРАЦИОННАЯ (НЕОАДЪЮВАНТНАЯ) ХИМИОТЕРАПИЯ, В ТОМ ЧИСЛЕ РЕГИОНАРНАЯ. НАИБОЛЕЕ УДАЧНЫМИ СЧИТАЮТСЯ СЛЕДУЮЩИЕ СОЧЕТАНИЯ: А) ЦИСПЛАТИНА, ДОКСОРУБИЦИНА, ВИНКРИСТИНА, ЦИКЛОФОСФАМИДА; Б) ЦИТОКСАНА, ЭПИРУБИЦИНА, ВИНКРИСТИНА; В) ЦИСПЛАТИНА, ЭПИРУБИЦИНА, ЭТОПОЗИДА И ГЛЮКОКОРТИКОИДНЫХ ГОРМОНОВ.
Лечение ПОСЛЕОПЕРАЦИОННАЯ ЛУЧЕВАЯ ТЕРАПИЯ ДЛЯ БОЛЬНЫХ С II–IV СТАДИЯМИ. ХИМИОТЕРАПИЯ. В НАСТОЯЩЕЕ ВРЕМЯ В ЛЕЧЕНИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ВСЕ БОЛЬШЕЕ РАЗВИТИЕ ПОЛУЧАЕТ ПРЕДОПЕРАЦИОННАЯ (НЕОАДЪЮВАНТНАЯ) ХИМИОТЕРАПИЯ, В ТОМ ЧИСЛЕ РЕГИОНАРНАЯ. НАИБОЛЕЕ УДАЧНЫМИ СЧИТАЮТСЯ СЛЕДУЮЩИЕ СОЧЕТАНИЯ: А) ЦИСПЛАТИНА, ДОКСОРУБИЦИНА, ВИНКРИСТИНА, ЦИКЛОФОСФАМИДА; Б) ЦИТОКСАНА, ЭПИРУБИЦИНА, ВИНКРИСТИНА; В) ЦИСПЛАТИНА, ЭПИРУБИЦИНА, ЭТОПОЗИДА И ГЛЮКОКОРТИКОИДНЫХ ГОРМОНОВ.
 Лечение КОМБИНИРОВАННОЕ, ВКЛЮЧАЮЩЕЕ: - НЕОАДЪЮВАНТНУЮ ХИМИОТЕРАПИЮ; - ХИРУРГИЧЕСКУЮ РЕЗЕКЦИЮ ОСТАТОЧНОЙ ОПУХОЛИ; - ПОСЛЕОПЕРАЦИОННУЮ ЛУЧЕВУЮ ТЕРАПИЮ В КАЧЕСТВЕ ЗАВЕРШАЮЩЕГО ЭТАПА ЛЕЧЕНИЯ.
Лечение КОМБИНИРОВАННОЕ, ВКЛЮЧАЮЩЕЕ: - НЕОАДЪЮВАНТНУЮ ХИМИОТЕРАПИЮ; - ХИРУРГИЧЕСКУЮ РЕЗЕКЦИЮ ОСТАТОЧНОЙ ОПУХОЛИ; - ПОСЛЕОПЕРАЦИОННУЮ ЛУЧЕВУЮ ТЕРАПИЮ В КАЧЕСТВЕ ЗАВЕРШАЮЩЕГО ЭТАПА ЛЕЧЕНИЯ.
 Спасибо за внимание!!!
Спасибо за внимание!!!

