Опухоли у детей Нефробластома (опухоль Вильмса)


Опухоли у детей
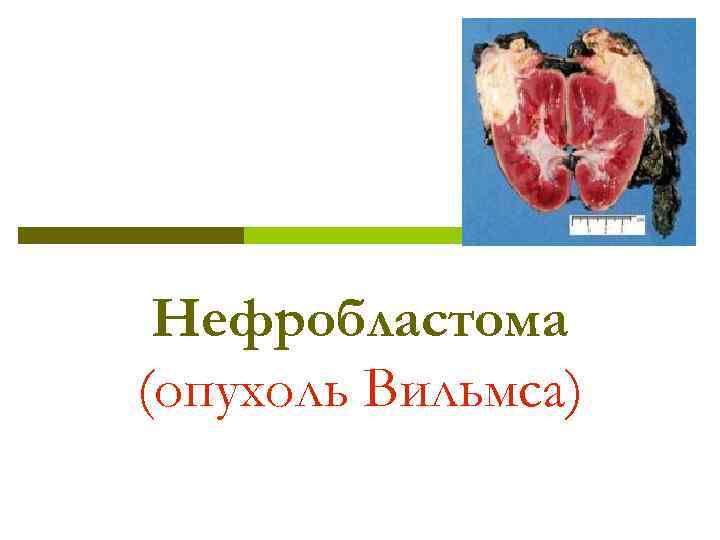
Нефробластома (опухоль Вильмса)

Нефробластома p Заболеваемость нефробластомой составляет 7, 5 случаев на 1 млн. белокожих детей и 7, 8 случаев на 1 млн. чернокожих детей. p Нефробластома обычно поражает одну почку. Однако у 5% больных может быть двустороннее поражение. p Опухоль Вильмса составляет ≈5 -6% всех раков, диагностируемых у детей младше 15 лет.

p Средний возраст постановки диагноза зависит от пола и латеральности поражения: • и одностороннее и двустороннее поражение почки немного чаще встречается у девочек, • одностороннее поражение почки чаще отмечается в возрасте 30 -43 месяца, • двустороннее несколько раньше – в возрасте 20 -30 месяцев, • средний возраст детей 2 -4 года. p У части больных детей развитию опухоли предшествуют хромосомная патология

Генетические и наследуемые факторы риска. p Случаи нефробластомы в семье. У 1 -3% детей с нефробластомой имеется один и более родственников, которые перенесли такое же заболевание. p У больных с семейными случаями нефробластомы по сравнению со спорадическими опухолями (без наличия родственников с подобной опухолью) отмечена большая вероятность возникновения двустороннего поражения почек.

p Нефробластома обычно поражает одну почку. p Однако у 5% больных может быть двустороннее поражение.
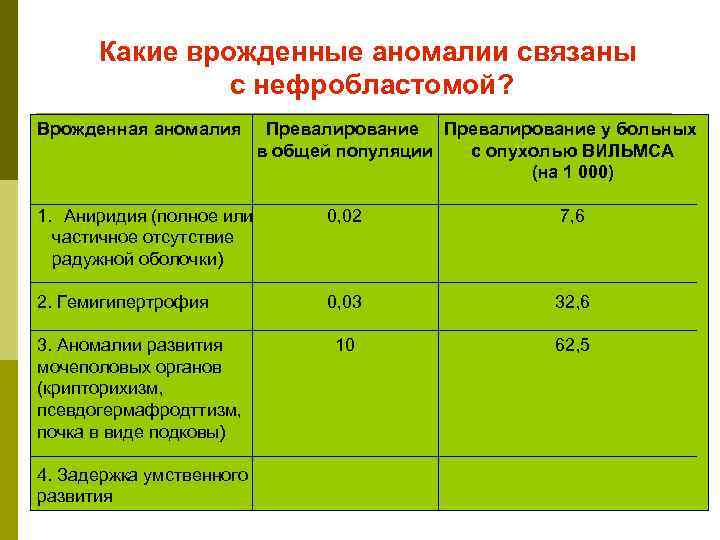
Какие врожденные аномалии связаны с нефробластомой? Врожденная аномалия Превалирование у больных в общей популяции с опухолью ВИЛЬМСА (на 1 000) 1. Аниридия (полное или 0, 02 7, 6 частичное отсутствие радужной оболочки) 2. Гемигипертрофия 0, 03 32, 6 3. Аномалии развития 10 62, 5 мочеполовых органов (крипторихизм, псевдогермафродттизм, почка в виде подковы) 4. Задержка умственного развития
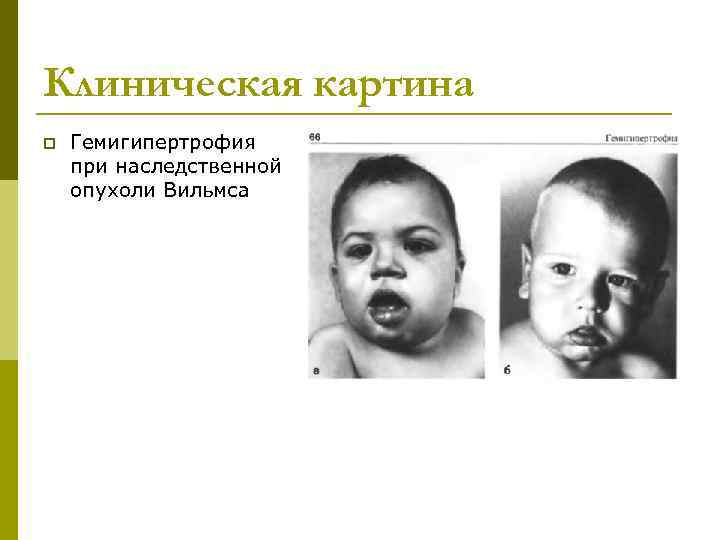
Клиническая картина p Гемигипертрофия при наследственной опухоли Вильмса

Что вызывает нефробластому? p У большинства детей с этой опухолью не обнаруживается никаких врожденных дефектов или наследуемых генетических изменений. p Некоторые клетки, которые должны были бы дифференцироваться в зрелые клетки почки, этого не делают и остаются эмбриональными (фетальными, или ранними). p Скопления этих ранних почечных клеток могут существовать в течение определенного периода времени после рождения ребенка. Обычно эти клетки созревают к 3 -4 годам ребенка. Если этого не случается, то клетки могут начать бесконтрольно делиться. Как результат такого процесса - развитие нефробластомы.

Возможно ли раннее выявление нефробластомы? p Дети, имеющие врожденные дефекты, связанные с возможностью возникновения нефробластомы, должны находиться под наблюдением и проходить специальное обследование. p Ультразвуковое исследование (УЗИ) должно выполняться каждые три месяца до достижения ребенком 6 -7 -летнего возраста с целью раннего распознавания опухоли почки, когда она еще не распространилась по другим органам. p Необходимо сообщить врачу о наличии в вашей семье родственника с нефробластомой и обследовать. всех других детей семьи с регулярным выполнением УЗИ.
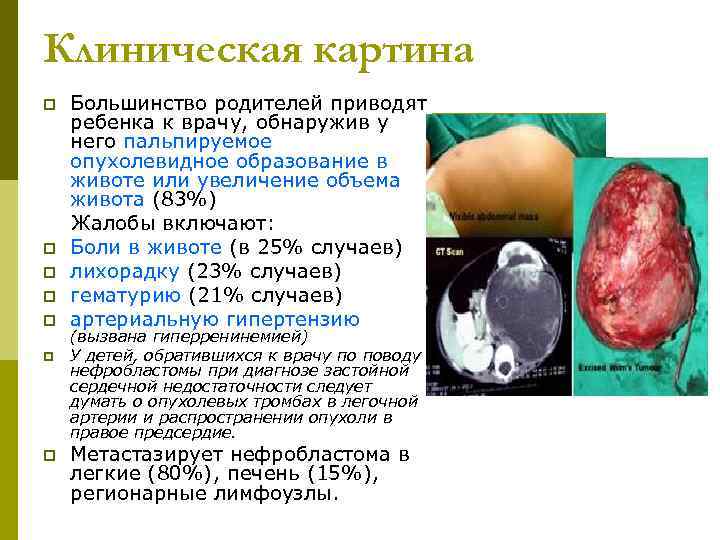
Клиническая картина p Большинство родителей приводят ребенка к врачу, обнаружив у него пальпируемое опухолевидное образование в животе или увеличение объема живота (83%) Жалобы включают: p Боли в животе (в 25% случаев) p лихорадку (23% случаев) p гематурию (21% случаев) p артериальную гипертензию (вызвана гиперренинемией) p У детей, обратившихся к врачу по поводу нефробластомы при диагнозе застойной сердечной недостаточности следует думать о опухолевых тромбах в легочной артерии и распространении опухоли в правое предсердие. p Метастазирует нефробластома в легкие (80%), печень (15%), регионарные лимфоузлы.
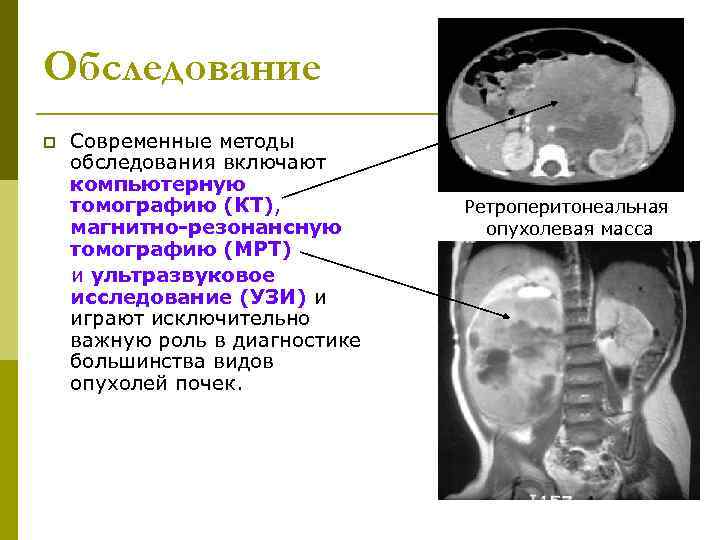
Обследование p Современные методы обследования включают компьютерную томографию (КТ), Ретроперитонеальная магнитно-резонансную опухолевая масса томографию (МРТ) и ультразвуковое исследование (УЗИ) и играют исключительно важную роль в диагностике большинства видов опухолей почек.
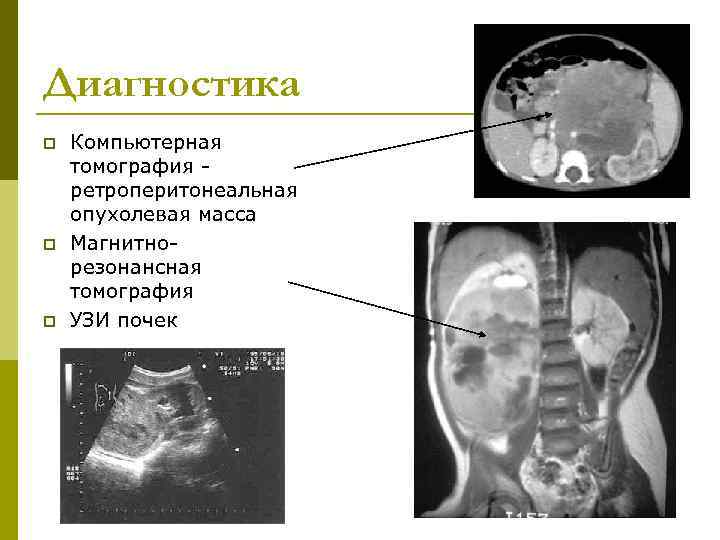
Диагностика p Компьютерная томография - ретроперитонеальная опухолевая масса p Магнитно- резонансная томография p УЗИ почек

Как отличить нефробластому от нейробластомы? p опухоль Вильмса p Нейробластома, (нефробластома), развивающаяся в надпочечнике или находящаяся в паренхиме парасимпатическом ганглии, почки, вызывает ее приводит к смещению почки. деформацию. p При рентгенологическом исследовании у больных нейробластомой часто обнаруживаются кальцификаты (более 50%) p Нейробластома – наиболее частое новообразование, расположенное в забрюшинном пространстве у детей. Диагноз нейробластомы ставится ошибочно до операции в 1/3 случаев больных нефробластомой.

Стадия опухолевого процесса p Стадия опухолевого процесса определяется после хирургического удаления и патоморфологическо го исследования. p Далее составляется план дальнейшего лечения
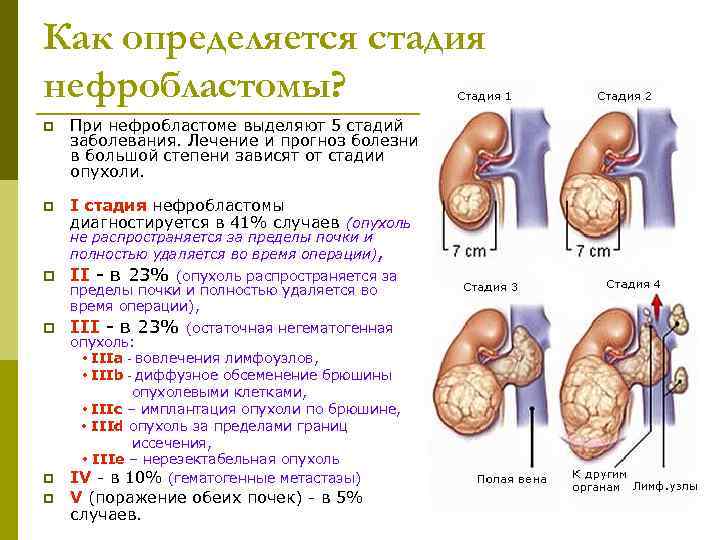
Как определяется стадия нефробластомы? p При нефробластоме выделяют 5 стадий заболевания. Лечение и прогноз болезни в большой степени зависят от стадии опухоли. p I стадия нефробластомы диагностируется в 41% случаев (опухоль не распространяется за пределы почки и полностью удаляется во время операции), p II - в 23% (опухоль распространяется за пределы почки и полностью удаляется во время операции), p III - в 23% (остаточная негематогенная опухоль: • IIIа - вовлечения лимфоузлов, • IIIb - диффузное обсеменение брюшины опухолевыми клетками, • IIIc – имплантация опухоли по брюшине, • IIId опухоль за пределами границ иссечения, • IIIe – нерезектабельная опухоль p IV - в 10% (гематогенные метастазы) p V (поражение обеих почек) - в 5% случаев.

Гистологические типы нефробластомы После биопсии или удаления пораженной почки опухолевую ткань исследуют под микроскопом. p Выделяют два главных гистологических типа нефробластомы: • Нефробластома с благоприятным гистологическим строением • Нефробластома с неблагоприятным гистологическим строением

Гистологические типы нефробластомы Опухоль Вильмса микроскопически состоит из 3 -х элементов (классическая трехкомпонентная опухоль): 1. бластема (округлые мелкие клетки с гиперхромными ядрами и узким ободком цитоплазмы), 2. эпителия (различного вида трубочки, отражающие разные стадии дифференцировки нефрона), 3. стромы (рыхлая незрелая соединительная ткань, в которой могут встречаться участки гладких и полосатых мышц, жировая ткань, хрящ, кости, нейроглия) Соотношение элементов непостоянно. Неблагоприятным прогнозом обладают: - анаплазия, - светлоклеточная саркома почки, - рабдоидная опухоль почки. Два последних типа сейчас не относят к опухоли Вильмса, но они считаются неблагоприятными по прогнозу. Благоприятный прогноз у классической по гистологическому строению опухоли

Лечение p Лечение начинается с лапаротомии. Такой подход позволяет: 1. Провести осмотр и пальпацию противоположной почки по поводу наличия второй опухоли (у 1/3 больных с двусторонним поражением почек не обнаруживается никаких признаков поражения другой почки во время проведения предоперационного инструментального обследования) 2. Провести пальпацию и биопсию печеночных и парааортальных лимфоузлов 3. Провести моноблочное удаление опухоли и почки. p Основной задачей лечения является удаление первичной опухоли, даже при наличии отдаленных метастазов, например, в легких.

Лечение p В отдельных случаях опухоль может быть слишком больших размеров и вовлекать в процесс жизненно важные структуры, что делает операцию в данный момент невозможной. p У некоторых больных поражение может быть двусторонним. У таких больных сначала применяется химиотерапия или лучевая терапия или комбинация двух методов лечения с целью сокращения размеров опухоли перед ее удалением.

Лучевая терапия в лечении нефробластомы p При I и II стадиях с благоприятным гистологическим типом – лучевая терапия не проводится. p При III стадии показана лучевая терапия в дозе 10 -20 Гр. p Лучевую терапию начинают в течение 10 дней после выполнения операции p В случае остаточной опухоли после первой операции может потребоваться лучевая терапия и повторное оперативное вмешательство.

Химиотерапия в лечении нефробластомы p В лечении больных опухолью Вильмса используются химиопрепараты: 1. винкристин, 2. актиномицин Д, 3. антрациклины (доксорубицин, адриабластин). p Химиотерапия применяется у больных с III-IV стадиями опухоли. p Начинается лечение на 5 день после операции.

Осложнения лечения нефробластомы p У больных, получавших лучевую терапию могут развиться заболевания мышечной и костной системы (сколиотическая атрофия). p У больных, получавших доксорубицин могут развиться заболевания сердечно-сосудистой системы. p Есть сообщения о появлении вторичных метахронных злокачественных опухолей.

Другие типы опухолей почки. p Около 90% опухолей почек у детей составляют нефробластомы, в то время как у взрослых нефробластома встречается крайне редко. p Почти все злокачественные опухоли почек у взрослых относятся к почечноклеточным карциномам, которые у детей диагностируются очень редко. p У детей могут диагностироваться и другие редкие опухоли: мезобластическая нефрома, светлоклеточная саркома и злокачественная рабдоидная опухоль. Если эти редкие опухоли почек у детей достигают больших размеров и выходят за пределы почек, то прогноз заболевания плохой. Эти опухоли лечатся более интенсивно по сравнению с нефробластомой.
Нейробластома

Нейробластома p Нейробластома — злокачественная опухоль симпатической нервной системы, является недифференцированной опухолью (состоит из мелких круглых клеток с темно-пятнистыми ядрами) и встречается только у детей. p Большинство опухолей локализуется в забрюшинном пространстве, преимущественно в надпочечниках, реже — в средостении и на шее. p Нейробластома имеет тенденцию к метастазированию в определенные зоны, такие как кости, костный мозг, лимфатические узлы.
Нейробластома p Ежегодно нейробластомой в России заболевают 6 -8 детей на 1 млн. детского населения до 15 лет (средний возраст- 2 года). p Каждый год в США диагностируется приблизительно 650 новых случаев нейробластомы и эта цифра держится стабильно в течение многих лет. p У мальчиков нейробластома возникает несколько чаще, чем у девочек. На каждые 6 случаев опухолей у мальчиков приходится 5 случаев у девочек.

Нейробластома p Нейробластома является самой частой злокачественной опухолью у детей младшего возраста и занимает четвертое место в структуре злокачественных новообразований детского возраста после лейкозов, злокачественных лимфом, опухолей ЦНС и сарком мягких тканей. p Средний возраст больных на момент обнаружения нейробластомы составляет 18 месяцев. Одна треть случаев регистрируется в возрасте до 1 года. Почти 90% нейробластом диагностируется до 5 -летнего возраста, лишь в 2% случаев диагноз устанавливается у детей старше 10 лет.

Каковы причины возникновения нейробластомы? p Нормальные эмбриональные нейробласты могут полностью не созреть в нервные клетки или клетки коры надпочечников к моменту рождения ребенка. Большинство таких клеток в итоге созревают в нервные клетки. p Иногда эмбриональные нейробласты, остающиеся у младенцев, продолжают расти и образуют опухоль, которая может даже метастазировать в различные органы. Однако многие такие опухоли, в конце концов, созревают или исчезают. p По мере роста ребенка вероятность созревания таких клеток уменьшается, а вероятность формирования нейробластомы увеличивается. При достижении нейробластомой больших размеров созревание клеток прекращается, они продолжают расти и метастазировать, если не проводится лечение. p Большинство нейробластом не являются следствием наследуемых мутаций ДНК. Они вызваны мутациями, приобретенными в ранний период жизни ребенка. Причины, вызывающие изменения ДНК и приводящие к возникновению нейробластом, не известны.
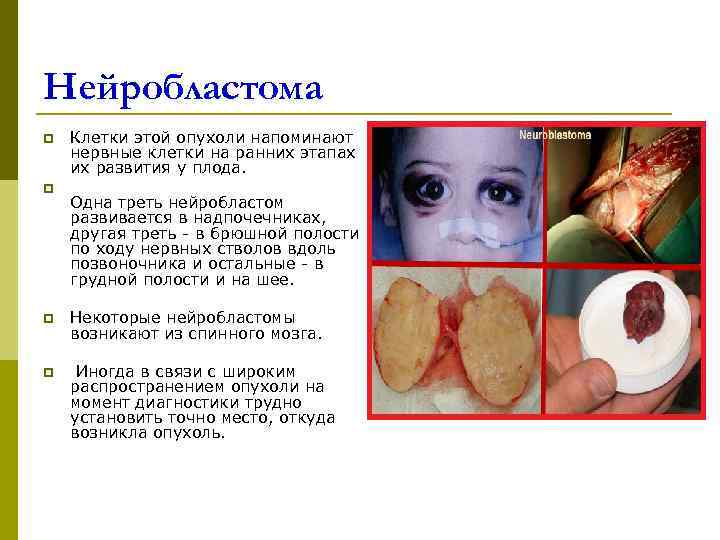
Нейробластома p Клетки этой опухоли напоминают нервные клетки на ранних этапах их развития у плода. p Одна треть нейробластом развивается в надпочечниках, другая треть - в брюшной полости по ходу нервных стволов вдоль позвоночника и остальные - в грудной полости и на шее. p Некоторые нейробластомы возникают из спинного мозга. p Иногда в связи с широким распространением опухоли на момент диагностики трудно установить точно место, откуда возникла опухоль.

Нейробластома. Факторы риска. p Единственным известным фактором является наследственность. p В 1 -2% случаев диагностируется семейная форма нейробластомы, т. е. возникновение опухоли у ребенка, в семье которого имелись случаи этого заболевания. p У детей с семейной нейробластомой возможно возникновение двух и более аналогичных опухолей в различных органах, например, в обоих надпочечниках.

Признаки и симптомы нейробластомы p Признаки и симптомы нейробластомы зависят от локализации первичной опухоли и степени распространения процесса в близлежащие или отдаленные органы и части тела. Первые симптомы заболевания включают в себя: потерю аппетита и веса, повышение температуры тела. Поздние симптомы нейробластомы зависят от локализации опухолевого процесса: p при расположении опухоли в животы, обычно это пальпируемая опухоль и запоры; Ребенок может жаловаться на чувство распирания живота, дискомфорт или боль, как результат наличия опухоли. p при наличии опухоли в грудной клетке - нарушение дыхания, дисфагия, сдавление вен; p при расположении новообразования на шее – узлы на шее, развитие синдрома Горнера; распространяясь на глазное яблоко, опухоль вызывает его выпячивание; p При образовании нейробластомы в области таза – нарушение дефекации и мочеиспускания; p при метастазировании нейробластомы в кости, могут развиться хромота, боли в руках и ногах; p при сдавлении опухолью спинного мозга, могут возникнуть парезы и параличи конечностей.

Признаки и симптомы нейробластомы p Иногда у больных возникает отек нижних конечностей и мошонки за счет сдавления кровеносных и лимфатических сосудов в области малого таза. p В ряде случаев растущая опухоль может привести к нарушению функции мочевого пузыря и толстой кишки. p Давление нейробластомы на верхнюю полую вену, которая несет кровь от головы и шеи к сердцу, может вызвать отек лица или глотки. Эти явления, в свою очередь, могут привести к нарушению дыхания или глотания. p В результате сдавления нервов в грудной полости и на шее могут возникнуть такие симптомы, как опущение век и сужение зрачка. p Сдавление нервов около позвоночника может привести к тому, что ребенок потеряет способность двигать руками или ногами. Нейробластома очень редко развивается как первичная опухоль ЦНС.
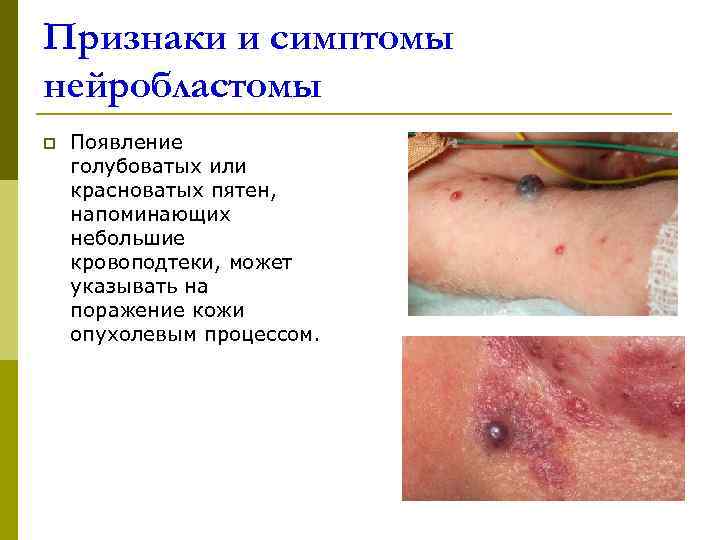
Признаки и симптомы нейробластомы p Появление голубоватых или красноватых пятен, напоминающих небольшие кровоподтеки, может указывать на поражение кожи опухолевым процессом.

Признаки и симптомы нейробластомы Нейробластома является необычной опухолью. p Эта опухоль выделяет гормон, приводящий к необычным изменениям в организме (паранеоплазиям): • вращательным движениям глазных яблок, • спастическим подергиваниям мышц, • наличию постоянного жидкого стула. Реже могут отмечаться: p Высокое артериальное давление, приводящее к раздражительности, p Учащенное сердцебиение, p Покраснение кожи, p Потливость. Нейробластома иногда может вести себя необычным образом: p иногда опухолевые клетки произвольно погибают и опухоль исчезает. Такое явление встречается чаще всего у очень маленьких детей и значительно реже у больных более старшего возраста. p В ряде случаев опухолевые клетки самопроизвольно созревают и перестают делиться. Таким образом нейробластома превращается в ганглионеврому - доброкачественную опухоль.

Диагностика нейробластомы p Исследование крови и мочи. p Нормальные нервные клетки p Важным тестом является поддерживают между собой определение суточной экскреции с связь за счет высвобождения мочой катехоламинов, их определенных химических предшественников и метаболитов веществ, основными из которых (ванилилминдальной и гомованилиновой кислот). являются катехоламины. p У детей с нейробластомой, в отличие p В организме катехоламины от других опухолей, наблюдается разлагаются на метаболиты, резкое повышение экскреции которые затем выводятся с указанных веществ почти в 85% мочой. случаев. p Некоторые симптомы, связанные с нейробластомой, например, высокое артериальное давление, учащенное сердцебиение и жидкий стул, непосредственно объясняются повышением уровня катехоламинов. p Биохимический анализ крови позволяет судить о функции печени и почек.
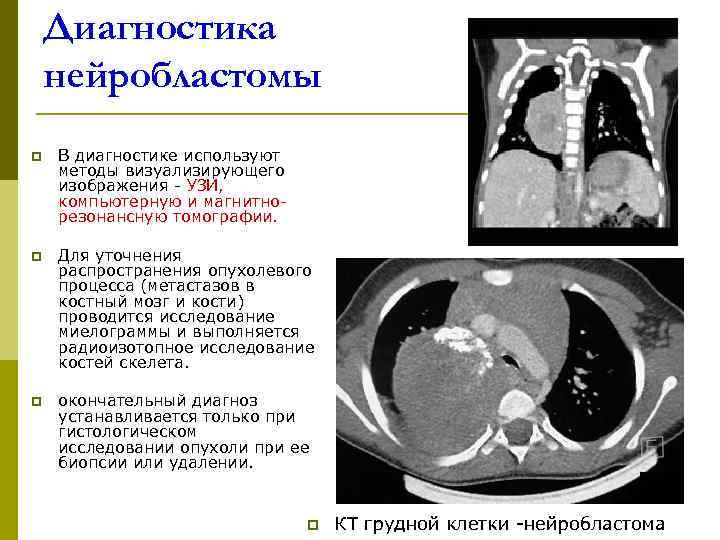
Диагностика нейробластомы p В диагностике используют методы визуализирующего изображения - УЗИ, компьютерную и магнитно- резонансную томографии. p Для уточнения распространения опухолевого процесса (метастазов в костный мозг и кости) проводится исследование миелограммы и выполняется радиоизотопное исследование костей скелета. p окончательный диагноз устанавливается только при гистологическом исследовании опухоли при ее биопсии или удалении. p КТ грудной клетки -нейробластома

Диагностика нейробластомы КТ - Образование в заднем средостении
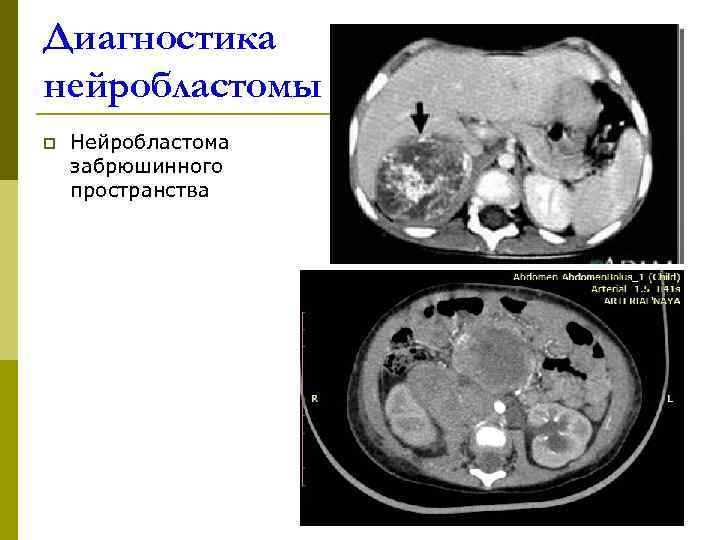
Диагностика нейробластомы p Нейробластома забрюшинного пространства
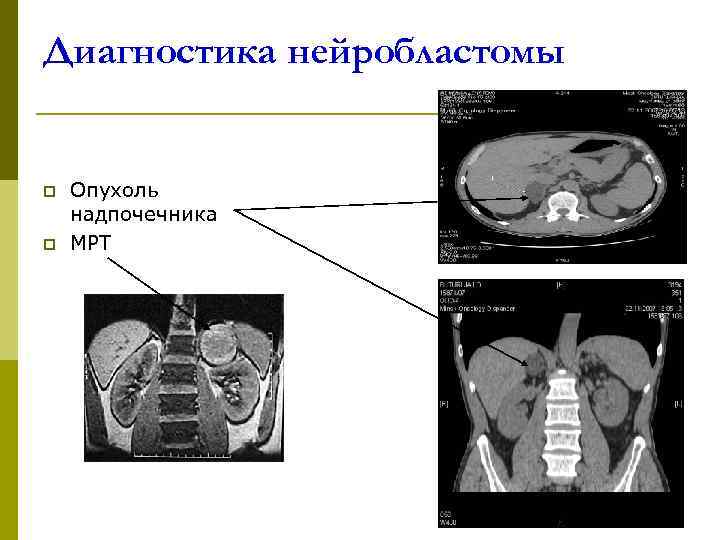
Диагностика нейробластомы p Опухоль надпочечника p МРТ

Стадии нейробластомы По международной p Стадия III: классификации развитие p Опухоль распространяется на нейробластомы подразделяется противоположную сторону с на следующие стадии: метастатическим поражением регионарных лимфатических узлов или без него; p Стадия I: Локализованная опухоль в p односторонняя опухоль с пределах зоны первичной локализации; метастазами в противолежащих опухоль удалена с микроскопическими лимфатических узлах; признаками её остатков или без них; p срединная опухоль с метастазами в макроскопически подтвержденное лимфатических узлах с обеих сторон отсутствие метастазов в лимфоузлах по обе стороны позвоночника p Стадия IV: Широко p Стадия IIA: Односторонняя опухоль с распространённая опухоль с отдалёнными метастазами в удалением большей её части; отсутствие лимфатических узлах, костях поражения лимфатических узлов с обеих скелета, легких и других органах сторон p Стадия IIB: Односторонняя опухоль, p Стадия IVS: Локализованная первичная опухоль, определяется в удаленная полностью или большая её стадии I и II с метастазами в печень, часть; есть метастатическое поражение кожу и/или костный мозг односторонних лимфатических узлов

Лечение нейробластомы p При лечении нейробластомы применяют следующие методы: p Хирургический p Химиотерапевтический p Лучевой p Трансплантация костного мозга p В случае своевременного обнаружения опухоли производится удаление первичного опухолевого узла. Как правило, опухоль не рецидивирует при наличии оставшихся опухолевых клеток, что также отличает нейробластому от других злокачественных опухолей.

Лечение нейробластомы p Лечение на стадиях I, II заключается в хирургическом вмешательстве, которому предшествует химиотерапия. p Как правило, в III стадии нейробластома уже неоперабельна, что делает обязательной предоперационную химиотерапию, которая позволяет добиться существенной регрессии опухоли до резектабельных размеров. p На IV стадии обязательна высокодозная химиотерапия, хирургическая операция и пересадка костного мозга.

Лечение нейробластомы p Лучевая терапия используется не во всех случаях ввиду её опасности для организма маленького ребёнка. p Однако она показана к применению при нерезектабельных опухолях или метастазах, малой эффективности использованной химиотерапии, а также для устранения возможных рецидивов. p Как разновидность лучевой терапии применяют введение в опухоль радиоактивного изотопа йода-131 , который избирательно накапливается нейробластомой.

Что происходит после окончания лечения нейробластомы? p Наилучший прогноз отмечен у детей в возрасте до 1 года с локализованным процессом. Опухоли у этих больных могут исчезнуть с помощью минимальной терапии. p У более старших детей с распространенной нейробластомой вероятность полного излечения снижается. Опухоли у них могут рецидивировать. p Нередко после проведенного лечения (операции, химиотерапии, лучевого лечения) возникает необходимость повторной операции для удаления оставшейся опухоли.

Прогноз p Как правило, нейробластома диагностируется уже на IV стадии, когда 5 -летняя выживаемость больных не превышает 20 %. p Прогноз наиболее благоприятен у детей раннего возраста, особенно когда нет метастазов в костный мозг. p В целом, выживаемость больных составляет около 50 % (49 -55 %). Выживаемость по стадиям: p на 1 -й стадии до 100 %, p на 2 -й стадии — 94 %, p на 3 -й стадии 60 % (67 -57 %), на 4 -й стадии — 10 -20 %. p для 4 S-стадии для детей в возрасте до 1 года выживаемость составляет около 75 %.

ретинобластома
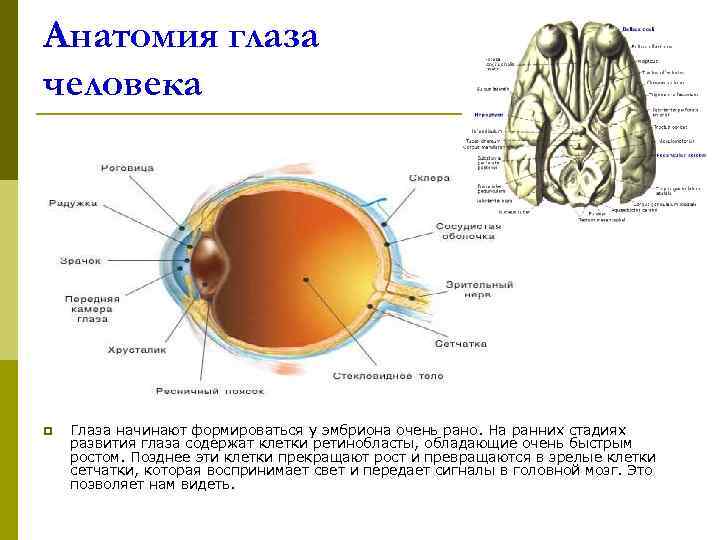
Анатомия глаза человека p Глаза начинают формироваться у эмбриона очень рано. На ранних стадиях развития глаза содержат клетки ретинобласты, обладающие очень быстрым ростом. Позднее эти клетки прекращают рост и превращаются в зрелые клетки сетчатки, которая воспринимает свет и передает сигналы в головной мозг. Это позволяет нам видеть.
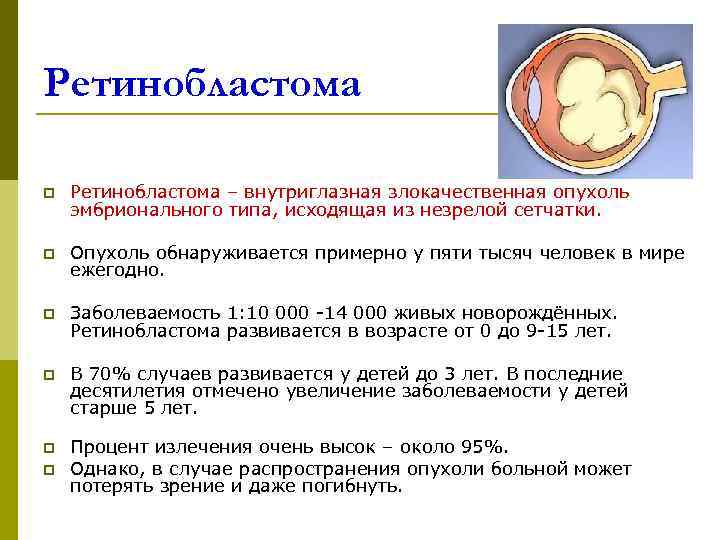
Ретинобластома p Ретинобластома – внутриглазная злокачественная опухоль эмбрионального типа, исходящая из незрелой сетчатки. p Опухоль обнаруживается примерно у пяти тысяч человек в мире ежегодно. p Заболеваемость 1: 10 000 -14 000 живых новорождённых. Ретинобластома развивается в возрасте от 0 до 9 -15 лет. p В 70% случаев развивается у детей до 3 лет. В последние десятилетия отмечено увеличение заболеваемости у детей старше 5 лет. p Процент излечения очень высок – около 95%. p Однако, в случае распространения опухоли больной может потерять зрение и даже погибнуть.
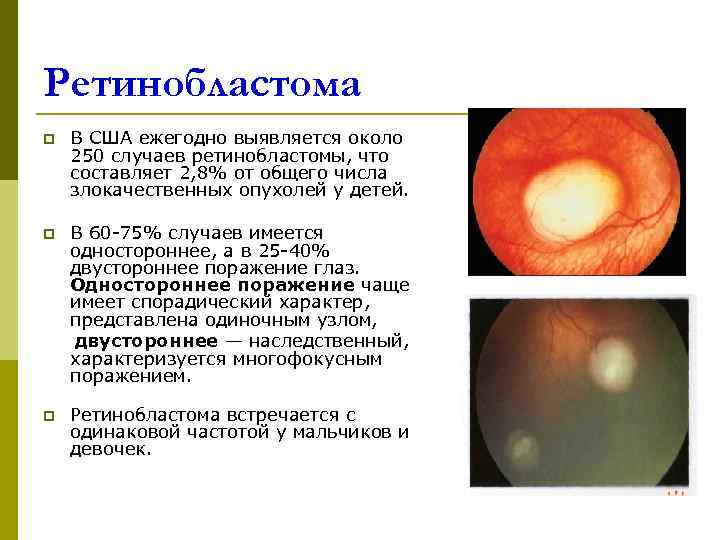
Ретинобластома p В США ежегодно выявляется около 250 случаев ретинобластомы, что составляет 2, 8% от общего числа злокачественных опухолей у детей. p В 60 -75% случаев имеется одностороннее, а в 25 -40% двустороннее поражение глаз. Одностороннее поражение чаще имеет спорадический характер, представлена одиночным узлом, двустороннее — наследственный, характеризуется многофокусным поражением. p Ретинобластома встречается с одинаковой частотой у мальчиков и девочек.
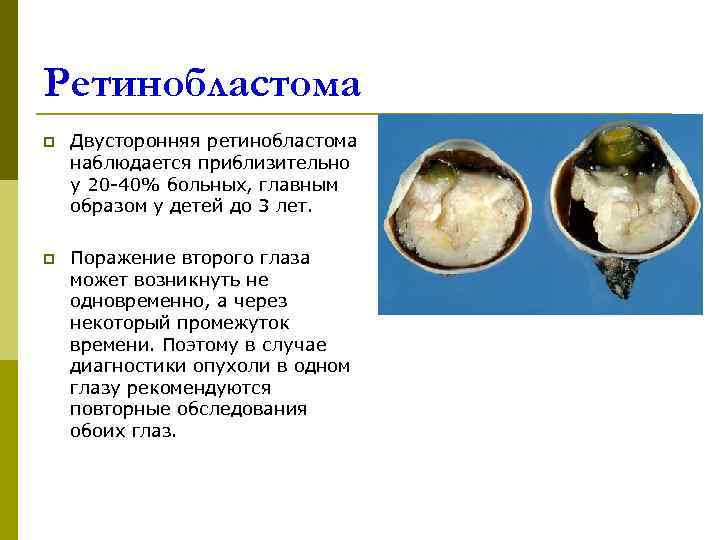
Ретинобластома p Двусторонняя ретинобластома наблюдается приблизительно у 20 -40% больных, главным образом у детей до 3 лет. p Поражение второго глаза может возникнуть не одновременно, а через некоторый промежуток времени. Поэтому в случае диагностики опухоли в одном глазу рекомендуются повторные обследования обоих глаз.
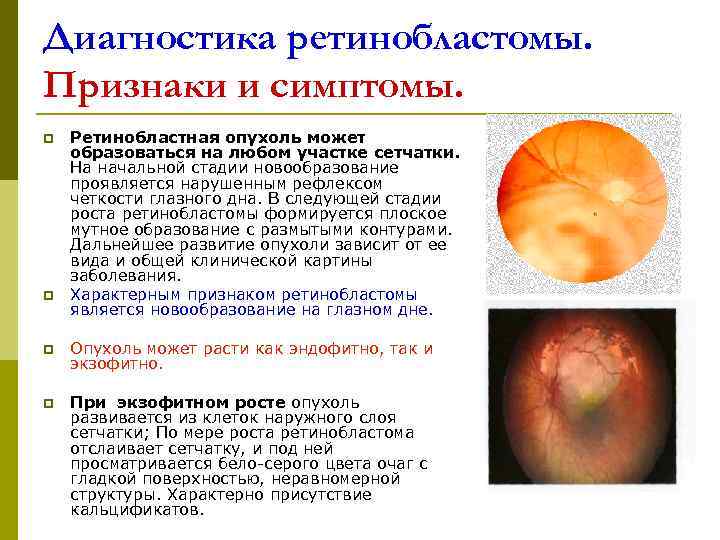
Диагностика ретинобластомы. Признаки и симптомы. p Ретинобластная опухоль может образоваться на любом участке сетчатки. На начальной стадии новообразование проявляется нарушенным рефлексом четкости глазного дна. В следующей стадии роста ретинобластомы формируется плоское мутное образование с размытыми контурами. Дальнейшее развитие опухоли зависит от ее вида и общей клинической картины заболевания. p Характерным признаком ретинобластомы является новообразование на глазном дне. p Опухоль может расти как эндофитно, так и экзофитно. p При экзофитном росте опухоль развивается из клеток наружного слоя сетчатки; По мере роста ретинобластома отслаивает сетчатку, и под ней просматривается бело-серого цвета очаг с гладкой поверхностью, неравномерной структуры. Характерно присутствие кальцификатов.
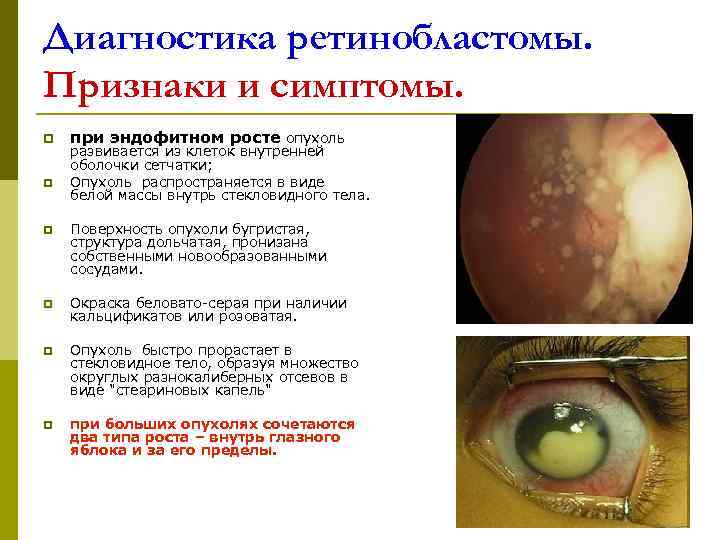
Диагностика ретинобластомы. Признаки и симптомы. p при эндофитном росте опухоль развивается из клеток внутренней оболочки сетчатки; p Опухоль распространяется в виде белой массы внутрь стекловидного тела. p Поверхность опухоли бугристая, структура дольчатая, пронизана собственными новообразованными сосудами. p Окраска беловато-серая при наличии кальцификатов или розоватая. p Опухоль быстро прорастает в стекловидное тело, образуя множество округлых разнокалиберных отсевов в виде "стеариновых капель" p при больших опухолях сочетаются два типа роста – внутрь глазного яблока и за его пределы.

Фазы роста ретинобластомы 1. Внутриглазная фаза роста. На данной стадии болезни злокачественная опухоль разрастается внутри глазного яблока. p Рост опухоли сопровождается повышением давления внутри глаза, появлением глаукомы, а иногда и наступлением полной слепоты. p Больной испытывает боль, головокружение, тошноту, периодически возникают p Внутриглазная рвотные позывы, в ряде стадия случаев может ретинобластомы сформироваться стойкая угрожает зрению. анорексия.

Фазы роста ретинобластомы 2. Экстраокулярная фаза роста. p Экстраокулярная p На данной стадии болезни стадия злокачественный рост не ретинобластомы ограничивается пространством угрожает не глазного яблока. только зрению, но p Попадая во внутричерепную область и жизни больного по зрительному нерву, опухолевые клетки распространяются по центральной нервной системе, метастазы захватывают лимфатические узлы. p Метастазирует ретинобластома лимфогенно и гематогенно. p Наиболее частая локализация лимфогенных метастазов – околоушные, подчелюстные, шейные лимфоузлы. p Локализация гематогенных метастазов – кости черепа, трубчатые кости, печень
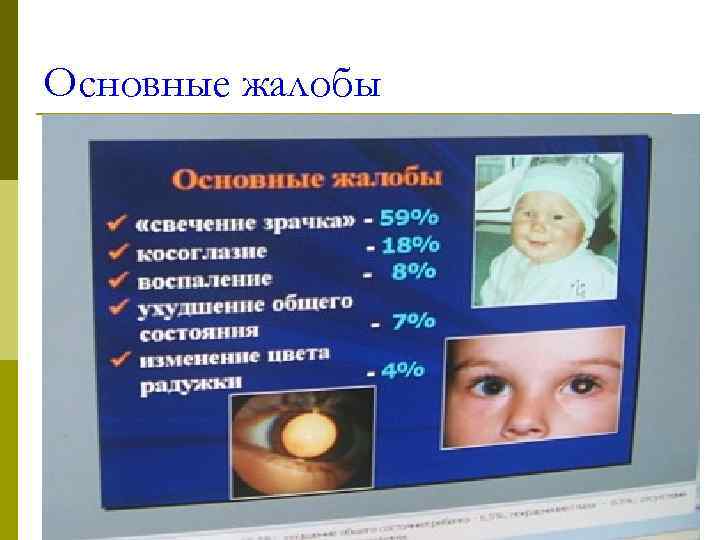
Основные жалобы

Клиническая картина. Латентная стадия. p Эти признаки могут Первые клинические сочетаться с небольшими признаки: изменениями на глазном p Одностороннее дне. расширение зрачка. p Замедление или отсутствие его реакции на свет. p Более выражен не прямой, а содружественный зрачковый рефлекс.
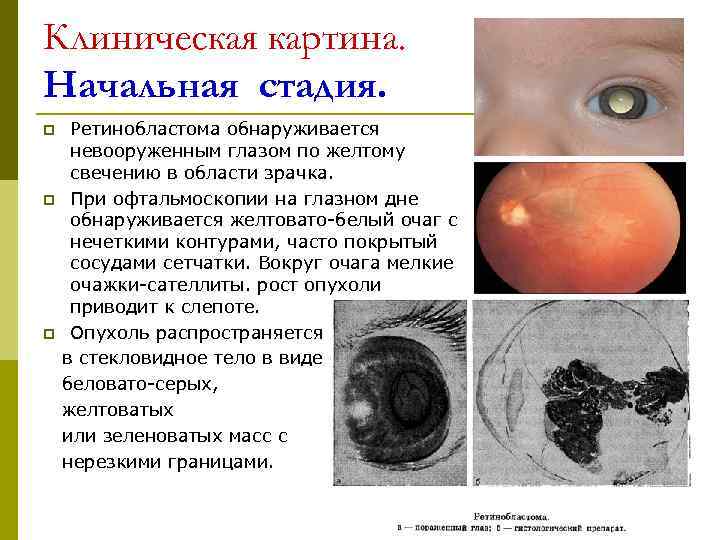
Клиническая картина. Начальная стадия. p Ретинобластома обнаруживается невооруженным глазом по желтому свечению в области зрачка. p При офтальмоскопии на глазном дне обнаруживается желтовато-белый очаг с нечеткими контурами, часто покрытый сосудами сетчатки. Вокруг очага мелкие очажки-сателлиты. рост опухоли приводит к слепоте. p Опухоль распространяется в стекловидное тело в виде беловато-серых, желтоватых или зеленоватых масс с нерезкими границами.
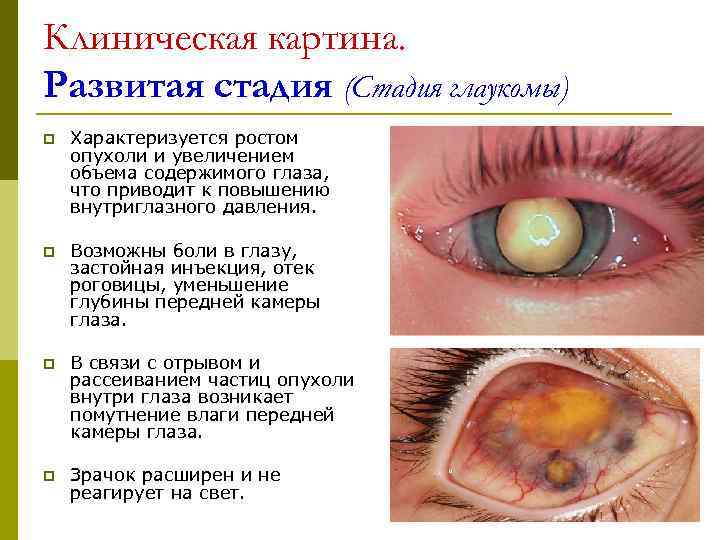
Клиническая картина. Развитая стадия (Стадия глаукомы) p Характеризуется ростом опухоли и увеличением объема содержимого глаза, что приводит к повышению внутриглазного давления. p Возможны боли в глазу, застойная инъекция, отек роговицы, уменьшение глубины передней камеры глаза. p В связи с отрывом и рассеиванием частиц опухоли внутри глаза возникает помутнение влаги передней камеры глаза. p Зрачок расширен и не реагирует на свет.
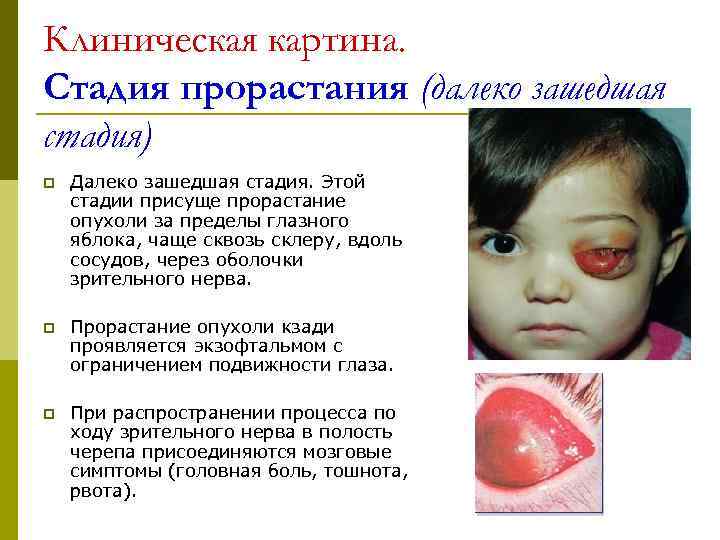
Клиническая картина. Стадия прорастания (далеко зашедшая стадия) p Далеко зашедшая стадия. Этой стадии присуще прорастание опухоли за пределы глазного яблока, чаще сквозь склеру, вдоль сосудов, через оболочки зрительного нерва. p Прорастание опухоли кзади проявляется экзофтальмом с ограничением подвижности глаза. p При распространении процесса по ходу зрительного нерва в полость черепа присоединяются мозговые симптомы (головная боль, тошнота, рвота).

Клиническая картина. Стадия метастазов (терминальная стадия) p Определяются увеличенные шейные, подчелюстные лимфатические узлы. p Со стороны глаза наблюдаются дальнейшие изменения вплоть до распада оболочки и резчайшего экзофтальма (глаз вывихнут). p Выявляются опухолевидные образования в костях черепа, увеличенные печень, селезенка, почки и др. органы. p Процесс сопровождается болевым синдромом, началом кахексии, изменениями картины крови.
Диагностическое обследование больных ретинобластомой p После сбора анамнеза, общего клинического обследования, офтальмологического обследования, необходимо выполнить дополнительные инструментальные исследования: 1. УЗИ, 2. флюоресцентную ангиографию, 3. рентгеновскую компьютерную томографию (РКТ) 4. или магнитно-резонансную томографию (МРТ).
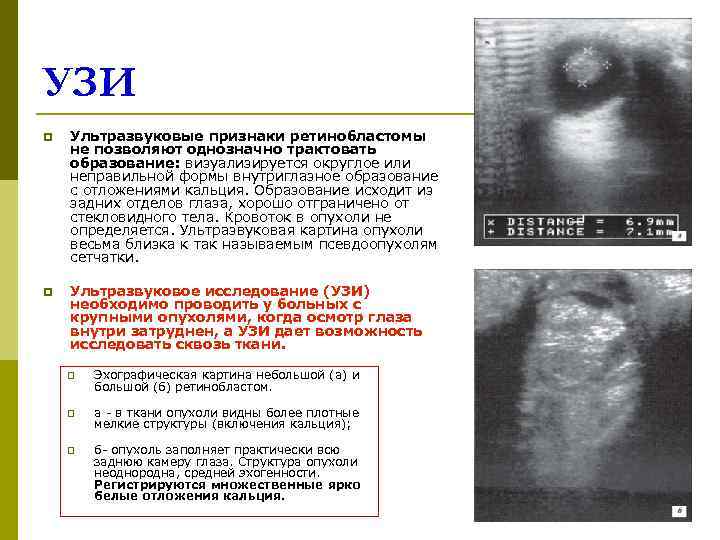
УЗИ p Ультразвуковые признаки ретинобластомы не позволяют однозначно трактовать образование: визуализируется округлое или неправильной формы внутриглазное образование с отложениями кальция. Образование исходит из задних отделов глаза, хорошо отграничено от стекловидного тела. Кровоток в опухоли не определяется. Ультразвуковая картина опухоли весьма близка к так называемым псевдоопухолям сетчатки. p Ультразвуковое исследование (УЗИ) необходимо проводить у больных с крупными опухолями, когда осмотр глаза внутри затруднен, а УЗИ дает возможность исследовать сквозь ткани. p Эхографическая картина небольшой (а) и большой (б) ретинобластом. p а - в ткани опухоли видны более плотные мелкие структуры (включения кальция); p б- опухоль заполняет практически всю заднюю камеру глаза. Структура опухоли неоднородна, средней эхогенности. Регистрируются множественные ярко белые отложения кальция.

КТ, МРТ p После ультразвуковых p Преимуществом КТ по исследований ребенка сравнению с УЗИ направляют на КТ или МРТ, является способность которые, как и эхография, метода выявить выявляют очаги кальцификации в ткани опухоли, типичные, но экстраокулярную не патогномоничные для экспансию опухоли ретинобластомы. p Кальцинаты в сетчатке наблюдаются при ретинальном ангиоматозе, астроцитоме, инвазии нематодами и других заболеваниях.

Лечение p В настоящее время в лечении ретинобластом используются: оперативный метод, лучевой и химиотерапия. p Правильное сочетание предложенных методов дает возможность получения хороших результатов. Поэтому при планировании лечения следующие принципиальные моменты имеют огромное значение: * поражение одностороннее или двухстороннее; * зрение сохранено и имеется возможность его сохранения; * поражение только внутриглазное или процесс уже распространился на зрительный нерв; * имеет ли место распространение процесса на орбиту, на цнс, наличие отдаленных метастазов

Лечение p В настоящее время существует тенденция к максимально возможному консервативному лечению. p Криотерапия и фотокоагуляция - два p Термохимиотерапия - метод, прекрасных метода лечения заключающийся в ретинобластом, позволяющие сохранить одномоментном системном глаз и зрение и практически не дающие осложнений. Их проведение возможно введении цитостатика и на I и II стадиях заболевания. воздействии на опухоль диодным лазером. Криотерапия показана при поражении p Брахитерапия, на сегодняшний переднего отдела сетчатки, день применяемая обычно на фотокоагуляция (лазерное лечение)- втором этапе лечения, после при поражении заднего отдела сетчатки. рецидива заболевания. p Опухоли, большие по размеру p Ретинобластома является нуждаются в использовании радиочувствительным предоперационной химиотерапии, новообразованием, поэтому при чтобы уменьшить размер опухоли (2 крупных размерах, а также о курса с интервалом в 3 недели). Если после курсов химиотерапии опухоль значительном витреальном регрессирует до размеров, распространении проводится позволяющих проводить локальное телегамматерапия, т. е. лечение, рассматривается возможность дистантное облучение всего криодеструкции, фотокоагуляции, глаза. термохимио-, брахитерапии.

Лечение ретинобластомы p На более поздних стадиях лечение заключается в хирургическом удалении опухоли (энуклеация пораженного глаза при одностороннем процессе или обоих глаз при двустороннем). Энуклеация выполняется с резекцией зрительного нерва на расстоянии 10 -15 мм от заднего полюса глазного яблока. p Дальнейшая тактика зависит от заключения патоморфолога. При наличии гистологических факторов риска дополнительно назначаются цитостатические средства, а в ряде случаев облучается орбита.

Прогноз p При строго интраокулярной локализации опухоли выздоровление наступает более чем в 90 % случаев. p Смертность при ретинобластоме составляет 15%. Прогноз особо неблагоприятен при двусторонних опухолях.
!!!детская_онкология.ppt
- Количество слайдов: 68

