Опухоли средостенья 22.pptx
- Количество слайдов: 70
 Опухоли средостенья Попов Е. М. 642 группа
Опухоли средостенья Попов Е. М. 642 группа
 Средостение - (mediastinum) - сложное анатомическое понятие, характеризующее пространство, находящееся посередине грудной полости между правой и левой плеврой. Боковыми границами средостения являются правый и левый листки плевры (медиастинальная плевра), задней - грудной отдел позвоночника и на небольшом пространстве - шейки ребер, передней грудина, нижней - диафрагма. Верхней границы средостение не имеет, так как выше рукоятки грудины оно переходит в клетчаточные пространства шеи. Поэтому верхним уровнем средостения считается верхний край рукоятки грудины (Б. В. Петровский, 1960).
Средостение - (mediastinum) - сложное анатомическое понятие, характеризующее пространство, находящееся посередине грудной полости между правой и левой плеврой. Боковыми границами средостения являются правый и левый листки плевры (медиастинальная плевра), задней - грудной отдел позвоночника и на небольшом пространстве - шейки ребер, передней грудина, нижней - диафрагма. Верхней границы средостение не имеет, так как выше рукоятки грудины оно переходит в клетчаточные пространства шеи. Поэтому верхним уровнем средостения считается верхний край рукоятки грудины (Б. В. Петровский, 1960).
 • Для удобства определения топографии средостения и локализации патологических процессов в нем, средостение условно делят на переднее и заднее, верхнее и нижнее. Границей между передним и задним средостением принято считать фронтальную плоскость, проведенную через центры обоих корней легких. Горизонтальная плоскость, проведенная через бифуркацию трахеи и между 4 -м и 5 м грудными позвонками, условно делит переднее и заднее средостение на верхний и нижний отделы.
• Для удобства определения топографии средостения и локализации патологических процессов в нем, средостение условно делят на переднее и заднее, верхнее и нижнее. Границей между передним и задним средостением принято считать фронтальную плоскость, проведенную через центры обоих корней легких. Горизонтальная плоскость, проведенная через бифуркацию трахеи и между 4 -м и 5 м грудными позвонками, условно делит переднее и заднее средостение на верхний и нижний отделы.
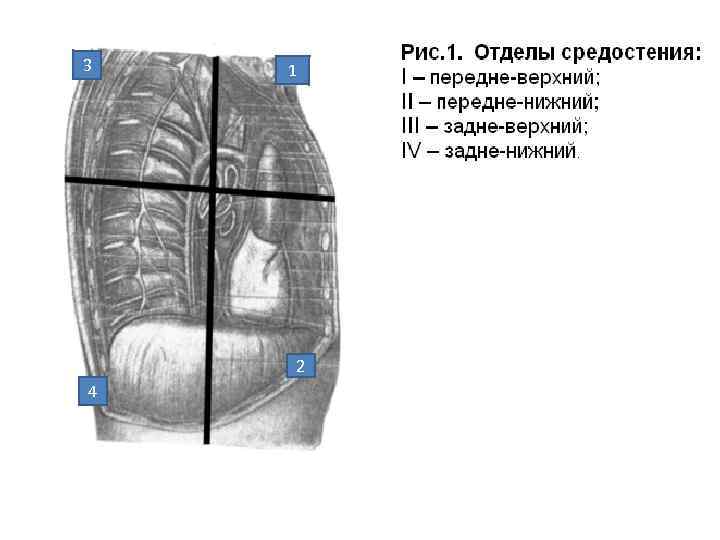 3 1 2 4
3 1 2 4
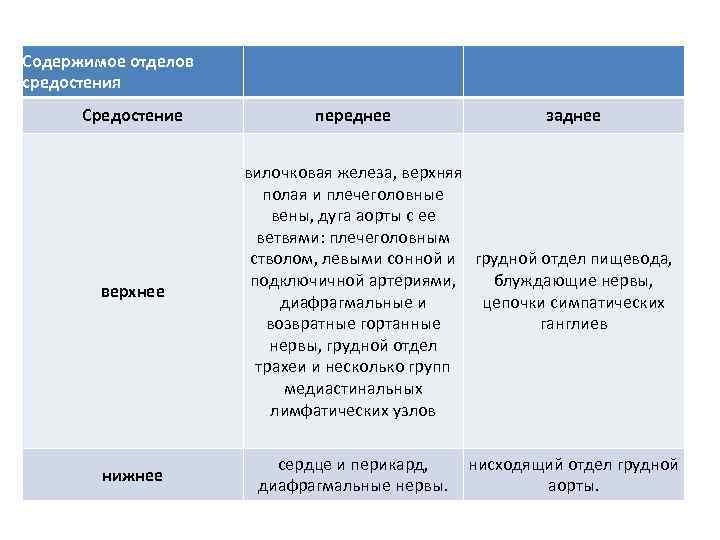 Содержимое отделов средостения Средостение верхнее нижнее переднее заднее вилочковая железа, верхняя полая и плечеголовные вены, дуга аорты с ее ветвями: плечеголовным стволом, левыми сонной и грудной отдел пищевода, подключичной артериями, блуждающие нервы, диафрагмальные и цепочки симпатических возвратные гортанные ганглиев нервы, грудной отдел трахеи и несколько групп медиастинальных лимфатических узлов сердце и перикард, диафрагмальные нервы. нисходящий отдел грудной аорты.
Содержимое отделов средостения Средостение верхнее нижнее переднее заднее вилочковая железа, верхняя полая и плечеголовные вены, дуга аорты с ее ветвями: плечеголовным стволом, левыми сонной и грудной отдел пищевода, подключичной артериями, блуждающие нервы, диафрагмальные и цепочки симпатических возвратные гортанные ганглиев нервы, грудной отдел трахеи и несколько групп медиастинальных лимфатических узлов сердце и перикард, диафрагмальные нервы. нисходящий отдел грудной аорты.
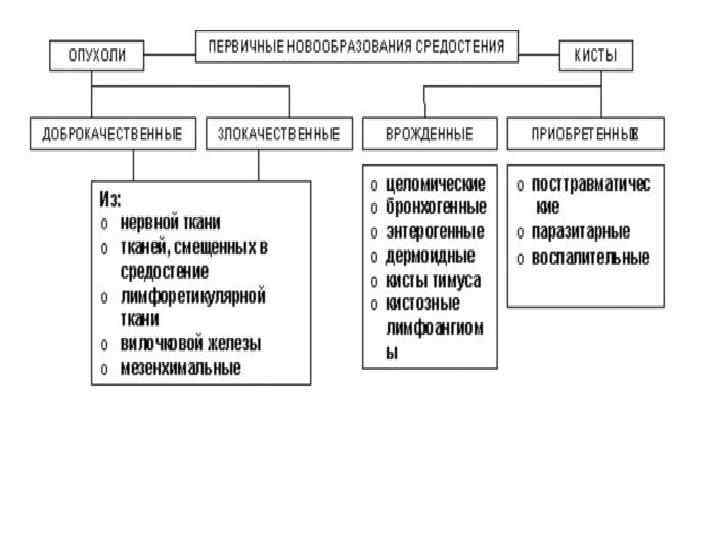
 Общая классификация 1. первичные опухоли средостения, развивающиеся из собственно ткани средостения и тканей, дистопированных в средостение при нарушении эмбриогенеза, а также новообразования вилочковой железы; 2. опухоли органов средостения (трахеи, пищевода, сердца, перикарда); 3. опухоли, исходящие из анатомических структур, ограничивающих средостение (плевра, грудная стенка, позвоночник, диафрагма); 4. вторичные злокачественные опухоли (медиастинальная форма рака легкого, метастазы опухолей других локализаций).
Общая классификация 1. первичные опухоли средостения, развивающиеся из собственно ткани средостения и тканей, дистопированных в средостение при нарушении эмбриогенеза, а также новообразования вилочковой железы; 2. опухоли органов средостения (трахеи, пищевода, сердца, перикарда); 3. опухоли, исходящие из анатомических структур, ограничивающих средостение (плевра, грудная стенка, позвоночник, диафрагма); 4. вторичные злокачественные опухоли (медиастинальная форма рака легкого, метастазы опухолей других локализаций).
 Частота опухолей средостения невелика. Эти больные составляют 0, 5 -5% больных с опухолями. Около 50% образований средостения приходится на пациентов в возрасте 20 -40 лет, встречаемость у мужчин и женщин одинаковая. Чаще в средостении обнаруживаются: тимомы и другие образования тимуса 14 -35%; нейрогенные опухоли 3 -13%; тератомы 7 -10%; лимфомы 15 -55%; разнообразные виды сарком 5 -8% (Nonaka et al. , 1996). Кроме того, средостение - нередкая локализация лимфогенных метастазов злокачественных опухолей самых разных органов.
Частота опухолей средостения невелика. Эти больные составляют 0, 5 -5% больных с опухолями. Около 50% образований средостения приходится на пациентов в возрасте 20 -40 лет, встречаемость у мужчин и женщин одинаковая. Чаще в средостении обнаруживаются: тимомы и другие образования тимуса 14 -35%; нейрогенные опухоли 3 -13%; тератомы 7 -10%; лимфомы 15 -55%; разнообразные виды сарком 5 -8% (Nonaka et al. , 1996). Кроме того, средостение - нередкая локализация лимфогенных метастазов злокачественных опухолей самых разных органов.
 Клиническая симптоматика Объективная симптоматика Яркая клиническая симптоматика в 39 - 58% больных; у детей физикальная симптоматика наблюдается сравнительно чаще, чем у взрослых: в 68 - 75% случаев, клинические проявления более характерны для злокачественных опухолей средостения и сопровождают до 80% подобных наблюдений (Davis R. D. Jret al. 1987). Благодаря физиологическим особенностям средостения, в связи с компенсаторноприспособительными механизмами, которые возникают при его смещении, опухоли средостения длительное время клинически не проявляются. Больные могут предъявлять жалобы на боли в грудной клетке, кашель, перемежающуюся или постоянную лихорадку Болевой синдром. Это обусловлено непосредственным механическим давлением опухоли на различные отделы сердца с нарушением его функции, трахею и главные бронхи, магистральные сосуды, а так же раздражением рефлексогенных зон, возникающих при смещении средостения. При физикальном исследовании нередко отмечаются телеангиэктазии кожи груди и спины, указывающие на гиперплазию медиастинальных лимфатических узлов. В некоторых случаях можно пальпировать образование через верхнюю грудную апертуру. Перкуторные границы сердца могут быть расширены за счет массивной опухоли переднего средостения. Такая же опухоль в заднем средостении может обусловить притупление перкуторного тона в околопозвоночных областях. Иногда большая опухоль переднего средостения может приглушить тоны сердца. Характерна неврологическая симптоматика. При этом следует различать поражение цереброспинальной, вегетативной и трофической нервной системы.
Клиническая симптоматика Объективная симптоматика Яркая клиническая симптоматика в 39 - 58% больных; у детей физикальная симптоматика наблюдается сравнительно чаще, чем у взрослых: в 68 - 75% случаев, клинические проявления более характерны для злокачественных опухолей средостения и сопровождают до 80% подобных наблюдений (Davis R. D. Jret al. 1987). Благодаря физиологическим особенностям средостения, в связи с компенсаторноприспособительными механизмами, которые возникают при его смещении, опухоли средостения длительное время клинически не проявляются. Больные могут предъявлять жалобы на боли в грудной клетке, кашель, перемежающуюся или постоянную лихорадку Болевой синдром. Это обусловлено непосредственным механическим давлением опухоли на различные отделы сердца с нарушением его функции, трахею и главные бронхи, магистральные сосуды, а так же раздражением рефлексогенных зон, возникающих при смещении средостения. При физикальном исследовании нередко отмечаются телеангиэктазии кожи груди и спины, указывающие на гиперплазию медиастинальных лимфатических узлов. В некоторых случаях можно пальпировать образование через верхнюю грудную апертуру. Перкуторные границы сердца могут быть расширены за счет массивной опухоли переднего средостения. Такая же опухоль в заднем средостении может обусловить притупление перкуторного тона в околопозвоночных областях. Иногда большая опухоль переднего средостения может приглушить тоны сердца. Характерна неврологическая симптоматика. При этом следует различать поражение цереброспинальной, вегетативной и трофической нервной системы.
 Синдром интоксикации • слабость, утомляемость (15 -17%); • снижение массы тела (11 -15%); • лихорадка (14 -17%).
Синдром интоксикации • слабость, утомляемость (15 -17%); • снижение массы тела (11 -15%); • лихорадка (14 -17%).
 Болевой синдром - вызван значительной величиной опухоли, поражением органов опухолевым процессом, давлением на нервные стволы и нервные сплетения. • Боли постоянные ноющие или сжимающие; иногда они носят ангинозный характер. • Боли в спине чаще беспокоят больных с опухолями в заднем средостении; при опухолях переднего средостения боли чаще локализуются за грудиной и в области сердца. • Встречаются у 30 -40% больных.
Болевой синдром - вызван значительной величиной опухоли, поражением органов опухолевым процессом, давлением на нервные стволы и нервные сплетения. • Боли постоянные ноющие или сжимающие; иногда они носят ангинозный характер. • Боли в спине чаще беспокоят больных с опухолями в заднем средостении; при опухолях переднего средостения боли чаще локализуются за грудиной и в области сердца. • Встречаются у 30 -40% больных.
 Неврологические синдромы: Цереброспинальный · головная боль (5 -7%); · бессонница (8 -10%); · интеркостальная невралгия и невриты (4 -8%); · парезы, анестезии (5 -7%); · параплегии, расстройства чувствительности и функции тазовых органов (3%); • · нарушения функций возвратного и диафрагмального нервов (6 -7%); • • •
Неврологические синдромы: Цереброспинальный · головная боль (5 -7%); · бессонница (8 -10%); · интеркостальная невралгия и невриты (4 -8%); · парезы, анестезии (5 -7%); · параплегии, расстройства чувствительности и функции тазовых органов (3%); • · нарушения функций возвратного и диафрагмального нервов (6 -7%); • • •
 Вегетативный • • • · бради-, тахикардия (4%); · гипергидроз (7%); · зуд (4%); · стенокардия (4%); · расстройства желудочно-кишечного тракта, функции желчного пузыря, почек (23%).
Вегетативный • • • · бради-, тахикардия (4%); · гипергидроз (7%); · зуд (4%); · стенокардия (4%); · расстройства желудочно-кишечного тракта, функции желчного пузыря, почек (23%).
 Трофический • Поражение суставов по типу «ревматоидного полиартрита» , что известно в литературе под названием синдрома Мари-Бамбергера (3%).
Трофический • Поражение суставов по типу «ревматоидного полиартрита» , что известно в литературе под названием синдрома Мари-Бамбергера (3%).
 Синдром верхней полой вены (ВПВ) (10 -12%) • · цианоз кожи головы, лица, шеи, верхних конечностей, верхней половины туловища, видимых слизистых оболочек; • · отечность мягких тканей этой же зоны, более заметную на лице и верхних конечностях; • · расширенные и напряженные вены шеи и верхних конечностей; • · усиление рисунка и расширение подкожных вен грудной стенки, иногда с формированием подобия caput Medusae; • · повышенное давление в системе ВПВ при нормальном давлении в системе нижней полой вены.
Синдром верхней полой вены (ВПВ) (10 -12%) • · цианоз кожи головы, лица, шеи, верхних конечностей, верхней половины туловища, видимых слизистых оболочек; • · отечность мягких тканей этой же зоны, более заметную на лице и верхних конечностях; • · расширенные и напряженные вены шеи и верхних конечностей; • · усиление рисунка и расширение подкожных вен грудной стенки, иногда с формированием подобия caput Medusae; • · повышенное давление в системе ВПВ при нормальном давлении в системе нижней полой вены.
 Компрессия дыхательных путей (19 -21%) • • одышка; дыхательная недостаточность; ортопноэ; рецидивирующие воспалительные заболевания легких.
Компрессия дыхательных путей (19 -21%) • • одышка; дыхательная недостаточность; ортопноэ; рецидивирующие воспалительные заболевания легких.
 Сдавление пищевода, возвратного нерва, сердца. • · дисфагия (7%); • · дисфония, дисфункция надгортанника (2%); • · компрессия и дислокация сердца (3%).
Сдавление пищевода, возвратного нерва, сердца. • · дисфагия (7%); • · дисфония, дисфункция надгортанника (2%); • · компрессия и дислокация сердца (3%).
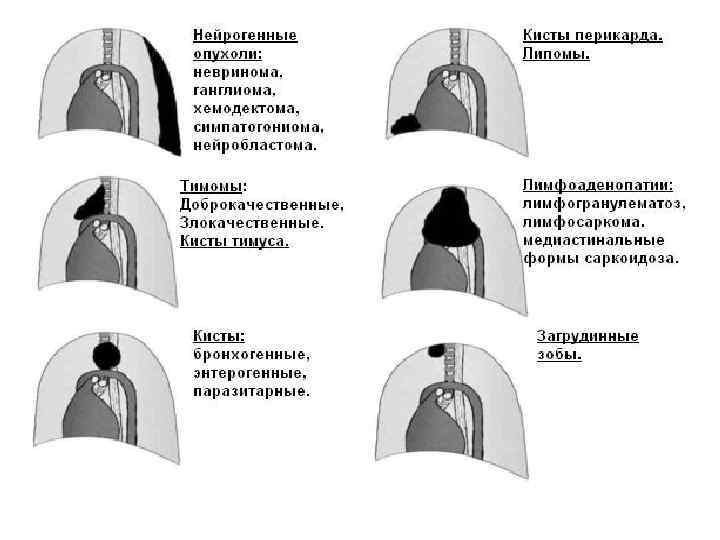
 ОПУХОЛИ ИЗ НЕРВНОЙ ТКАНИ • Неврогенные опухоли достаточно часто встречаются в средостении. Элементами нервной системы, из которых происходят эти опухоли, являются ганглии и стволы симпатического нерва (truncus simpathicus), блуждающие и межреберные нервы, оболочки спинного мозга (Godwin et al, 1950). • Наиболее часто опухоли средостения локализуются в заднем средостении. В переднем средостении единичные случаи. • Неврогенные опухоли делят в основном на две большие группы (Гольберт З. В. , Лавникова Г. А. , 1965): 1. Опухоли, исходящие из собственно нервной ткани - нервных клеток и нервных волокон (симпатогониомы, ганглионевромы, феохромоцитомы, хемодектомы. Развиваются почти исключительно из элементов симпатической нервной системы). 2. Опухоли исходящие из оболочек нервов (невриномы, неврофибромы, неврогенная саркома).
ОПУХОЛИ ИЗ НЕРВНОЙ ТКАНИ • Неврогенные опухоли достаточно часто встречаются в средостении. Элементами нервной системы, из которых происходят эти опухоли, являются ганглии и стволы симпатического нерва (truncus simpathicus), блуждающие и межреберные нервы, оболочки спинного мозга (Godwin et al, 1950). • Наиболее часто опухоли средостения локализуются в заднем средостении. В переднем средостении единичные случаи. • Неврогенные опухоли делят в основном на две большие группы (Гольберт З. В. , Лавникова Г. А. , 1965): 1. Опухоли, исходящие из собственно нервной ткани - нервных клеток и нервных волокон (симпатогониомы, ганглионевромы, феохромоцитомы, хемодектомы. Развиваются почти исключительно из элементов симпатической нервной системы). 2. Опухоли исходящие из оболочек нервов (невриномы, неврофибромы, неврогенная саркома).
 Опухоли из собственно нервной ткани • • Симпатогониомы Ганглионевромы Феохромоцитомы Хемодектома
Опухоли из собственно нервной ткани • • Симпатогониомы Ганглионевромы Феохромоцитомы Хемодектома
 Симпатогониомы или симпатикобластомы • наименее зрелые опухоли симпатической нервной системы, образованные симпатогониями и симпатобластами, напоминающие по структуре симпатический ганглий в эмбриональной стадии развития. • В средостении встречаются редко. Симпатогониомы обычно встречаются в молодом возрасте, могут развиваться у младенцев еще в период внутриутробного развития. У женщин симпатогониомы встречаются в 1, 5 раза чаще чем у мужчин. Локализуются они в задне-верхнем отделе средостения, чаще справа (Hollingsworth. , 1946). • Симпатогониомы по характеру роста и строения напоминают саркомы и обычно представляют собой одиночные инкапсулированные или без капсулы округлые или овальные узлы. Опухоль часто покрыта нервами, иногда в виде сплетения. Консистенция плотная. • Подобные опухоли отличаются выраженным злокачественным течением, быстрым ростом и способностью метастазировать, чаще в печень (симптом Пеппера), в кости черепа (симптом Гутчинсона), в лимфатические узлы и легкие.
Симпатогониомы или симпатикобластомы • наименее зрелые опухоли симпатической нервной системы, образованные симпатогониями и симпатобластами, напоминающие по структуре симпатический ганглий в эмбриональной стадии развития. • В средостении встречаются редко. Симпатогониомы обычно встречаются в молодом возрасте, могут развиваться у младенцев еще в период внутриутробного развития. У женщин симпатогониомы встречаются в 1, 5 раза чаще чем у мужчин. Локализуются они в задне-верхнем отделе средостения, чаще справа (Hollingsworth. , 1946). • Симпатогониомы по характеру роста и строения напоминают саркомы и обычно представляют собой одиночные инкапсулированные или без капсулы округлые или овальные узлы. Опухоль часто покрыта нервами, иногда в виде сплетения. Консистенция плотная. • Подобные опухоли отличаются выраженным злокачественным течением, быстрым ростом и способностью метастазировать, чаще в печень (симптом Пеппера), в кости черепа (симптом Гутчинсона), в лимфатические узлы и легкие.
 Ганглионевромы • зрелые опухоли, исходящие из нервных ганглиев и построенные из его элементов - ганглиозных клеток, нервных волокон и клеток глии. • Часто встречаются в средостении, составляют 30 -60% от всех неврогенных опухолей средостения. В отличие от симпатогониом чаще встречаются в возрасте 20 -30 лет. Частота поражения мужчин и женщин одинакова. Локализуются в заднем средостении, чаще слева. • Ганглионевромы имеют вид узла неправильной округлой формы, плотноэластической консистенции. Узел ограничен, иногда с нечеткой капсулой. Обычно они слабо васкуляризированы и могут быть соединены с одним из корешков спинного мозга. Нередко опухоль исходит из межпозвонковых узлов и тогда вырастает из межпозвонкового отверстия или, напротив, врастает в него, разрастаясь там, сдавливая спинной мозг, и образует узел, напоминающий по форме песочные часы. • Течение доброкачественное, длительное, растут медленно, достигают огромных размеров. Очень часто они сосуществуют с различными пороками развития, такими как волчья пасть, заячья губа, микроцефалия. Не метастазируют.
Ганглионевромы • зрелые опухоли, исходящие из нервных ганглиев и построенные из его элементов - ганглиозных клеток, нервных волокон и клеток глии. • Часто встречаются в средостении, составляют 30 -60% от всех неврогенных опухолей средостения. В отличие от симпатогониом чаще встречаются в возрасте 20 -30 лет. Частота поражения мужчин и женщин одинакова. Локализуются в заднем средостении, чаще слева. • Ганглионевромы имеют вид узла неправильной округлой формы, плотноэластической консистенции. Узел ограничен, иногда с нечеткой капсулой. Обычно они слабо васкуляризированы и могут быть соединены с одним из корешков спинного мозга. Нередко опухоль исходит из межпозвонковых узлов и тогда вырастает из межпозвонкового отверстия или, напротив, врастает в него, разрастаясь там, сдавливая спинной мозг, и образует узел, напоминающий по форме песочные часы. • Течение доброкачественное, длительное, растут медленно, достигают огромных размеров. Очень часто они сосуществуют с различными пороками развития, такими как волчья пасть, заячья губа, микроцефалия. Не метастазируют.
 Феохромоцитомы • зрелые опухоли, развивающиеся из хромаффинной ткани. Скопления хромаффинных клеток располагаются вблизи каждого превертебрального ганглия и известны под названием параганглионарных хромаффинных тел или параганглиев. Наибольшими и постоянными скоплениями хромаффинной ткани являются те, из которых формируется мозговое вещество надпочечников (Petten, 1959). Клетки хромафинной ткани секретируют катехоламины. • Феохромоцитомы крайне редко встречаются в средостении. Опухоли эти встречаются как у мужчин, так и у женщин, преимущественно в пожилом возрасте. Специфической локализации не имеют. Макроскопически - опухоль, округлой формы, инкапсулированная, плотная. Опухоли из хромаффинной ткани, являясь гормонально активными, сопровождаются определенной клинической симптоматикой: гипертензией, особенно пароксизмальной, с частыми кризами, сердцебиениями, болями в сердце.
Феохромоцитомы • зрелые опухоли, развивающиеся из хромаффинной ткани. Скопления хромаффинных клеток располагаются вблизи каждого превертебрального ганглия и известны под названием параганглионарных хромаффинных тел или параганглиев. Наибольшими и постоянными скоплениями хромаффинной ткани являются те, из которых формируется мозговое вещество надпочечников (Petten, 1959). Клетки хромафинной ткани секретируют катехоламины. • Феохромоцитомы крайне редко встречаются в средостении. Опухоли эти встречаются как у мужчин, так и у женщин, преимущественно в пожилом возрасте. Специфической локализации не имеют. Макроскопически - опухоль, округлой формы, инкапсулированная, плотная. Опухоли из хромаффинной ткани, являясь гормонально активными, сопровождаются определенной клинической симптоматикой: гипертензией, особенно пароксизмальной, с частыми кризами, сердцебиениями, болями в сердце.
 Хемодектома • опухоль, исходящая из клеток хеморецепторов или хеморецепторных телец. Наиболее мощным из хеморецепторных телец является каротидное тело или каротидный гломус. Встречающиеся в средостении опухоли этого типа могут исходить из аортальных телец, а также из мелких периартериальных хеморецепторов. • Хемодектомы встречаются крайне редко. В отечественной и мировой литературе описания случаев подобных опухолей встречаются крайне редко. Хемодектомы встречаются чаще в 30 -40 лет, пол значения не имеет. Могут локализоваться как в переднем, так и в заднем средостении. • Макроскопически хемодектома всегда хорошо ограничена, инкапсулирована, нередко тесно связана со стенкой прилегающих к ней крупных сосудов. Опухоли редко достигают крупных размеров, растут медленно, доброкачественные.
Хемодектома • опухоль, исходящая из клеток хеморецепторов или хеморецепторных телец. Наиболее мощным из хеморецепторных телец является каротидное тело или каротидный гломус. Встречающиеся в средостении опухоли этого типа могут исходить из аортальных телец, а также из мелких периартериальных хеморецепторов. • Хемодектомы встречаются крайне редко. В отечественной и мировой литературе описания случаев подобных опухолей встречаются крайне редко. Хемодектомы встречаются чаще в 30 -40 лет, пол значения не имеет. Могут локализоваться как в переднем, так и в заднем средостении. • Макроскопически хемодектома всегда хорошо ограничена, инкапсулирована, нередко тесно связана со стенкой прилегающих к ней крупных сосудов. Опухоли редко достигают крупных размеров, растут медленно, доброкачественные.
 Опухоли из оболочек нервов • Невриномы • Неврофибромы • Неврогенные саркомы
Опухоли из оболочек нервов • Невриномы • Неврофибромы • Неврогенные саркомы
 Невринома • зрелая опухоль, развивающаяся из шванновских клеток. Это наиболее часто встречающаяся опухоль из оболочек нервов. Встречается преимущественно в зрелом возрасте, в 40 -50 лет. У мужчин и у женщин невриномы встречаются одинаково часто. • Макроскопически невринома всегда представляет собой ограниченный инкапсулированный узел умеренной плотности, узел связан с нервом. Невринома, как правило, встречается в виде единичного узла, в средостении может достигать крупных размеров и веса до 2, 5 кг опухоли, исходящие из корешков спинномозговых нервов, нередко имеют вид песочных часов, как и ганглионевромы. • Невриномы доброкачественны, рост их медленный, иногда в течение многих лет. Малигнизация их исключительно редка.
Невринома • зрелая опухоль, развивающаяся из шванновских клеток. Это наиболее часто встречающаяся опухоль из оболочек нервов. Встречается преимущественно в зрелом возрасте, в 40 -50 лет. У мужчин и у женщин невриномы встречаются одинаково часто. • Макроскопически невринома всегда представляет собой ограниченный инкапсулированный узел умеренной плотности, узел связан с нервом. Невринома, как правило, встречается в виде единичного узла, в средостении может достигать крупных размеров и веса до 2, 5 кг опухоли, исходящие из корешков спинномозговых нервов, нередко имеют вид песочных часов, как и ганглионевромы. • Невриномы доброкачественны, рост их медленный, иногда в течение многих лет. Малигнизация их исключительно редка.
 Неврофиброма • зрелая опухоль из клеток оболочек нервов. Вопрос о частоте встречаемости неврофибром спорный, ряд авторов утверждает, что неврофиброма - наиболее часто встречаемая неврогенная опухоль в средостении и варьируется от 25, 5% до 45% всех неврогенных опухолей. Неврофиброма чаще встречается в возрасте 20 -30 лет, пол существенного значения не имеет. • Обычно неврофиброма - это опухоль каменистой плотности, дольчато-узловая, может быть инкапсулированной, размеры крупные. Растут медленно, но склонны к рецидивам, причем рецидивные опухолевые узлы более чем в половине случаев озлокачествляются. Неврофибромы в 13% случаев дают злокачественный рост.
Неврофиброма • зрелая опухоль из клеток оболочек нервов. Вопрос о частоте встречаемости неврофибром спорный, ряд авторов утверждает, что неврофиброма - наиболее часто встречаемая неврогенная опухоль в средостении и варьируется от 25, 5% до 45% всех неврогенных опухолей. Неврофиброма чаще встречается в возрасте 20 -30 лет, пол существенного значения не имеет. • Обычно неврофиброма - это опухоль каменистой плотности, дольчато-узловая, может быть инкапсулированной, размеры крупные. Растут медленно, но склонны к рецидивам, причем рецидивные опухолевые узлы более чем в половине случаев озлокачествляются. Неврофибромы в 13% случаев дают злокачественный рост.
 Неврогенные саркомы • злокачественные новообразования, развивающиеся из оболочек нервов, являются по сути дела озлокачественными неврофибромами. Неврогенные саркомы чаще встречаются в возрасте 20 -40 лет, в полтора раза чаще у мужчин. • Опухоль обычно инкапсулирована или хорошо отграничена, может представлять собой веретенообразное утолщение пораженного нервного ствола.
Неврогенные саркомы • злокачественные новообразования, развивающиеся из оболочек нервов, являются по сути дела озлокачественными неврофибромами. Неврогенные саркомы чаще встречаются в возрасте 20 -40 лет, в полтора раза чаще у мужчин. • Опухоль обычно инкапсулирована или хорошо отграничена, может представлять собой веретенообразное утолщение пораженного нервного ствола.
 Симптомы и клиника • • • симптомы и клиника: В отличие от других групп новообразований средостения они чаще проявляются рядом симптомов в ранние периоды развития. При нейрогенных опухолях все больные жалуются на боли, изменение чувствительности кожи, ухудшение зрения. Среди других симптомов наиболее часто выявляются различные неврологические явления. Боли в груди, отдающие по ходу межреберных промежутков, боли в сердце, упорные головные боли (чаще при ганглионевромах). При ганглионевромах, невриномах верхнего отдела средостения возможно сдавление симпатического ствола на уровне первого грудного симпатического ганглия, что проявляется синдромом Горнера (птоз, миоз, ангидроз и энофтальм на стороне поражения). Отмечаются секреторные, вазомоторные и трофические расстройства со стороны кожи верхней половины туловища, верхней конечности, шеи лица на стороне локализации опухоли, что проявляется сухостью кожи, понижением ее температуры, покраснение кожи и снижение потоотделения. У больных с опухолью в виде «песочных часов» выражены симптомы сдавления спинного мозга, что проявляется парезом, параличом конечностей, потерей чувствительности, болями, нарушением вегетативной иннервации соответственно уровню поражения спинного мозга. В редких случаях неврогенных опухолей блуждающего или возвратного нерва появляется охриплость голоса, а опухоли диафрагмального нерва могут обусловить длительную икоту. В некоторых случаях неврогенные опухоли средостения сопровождаются неврофиброматозом Реклингаузена. У этих больных обширные участки кожи поражены пигментными образованиями бородавчатого характера.
Симптомы и клиника • • • симптомы и клиника: В отличие от других групп новообразований средостения они чаще проявляются рядом симптомов в ранние периоды развития. При нейрогенных опухолях все больные жалуются на боли, изменение чувствительности кожи, ухудшение зрения. Среди других симптомов наиболее часто выявляются различные неврологические явления. Боли в груди, отдающие по ходу межреберных промежутков, боли в сердце, упорные головные боли (чаще при ганглионевромах). При ганглионевромах, невриномах верхнего отдела средостения возможно сдавление симпатического ствола на уровне первого грудного симпатического ганглия, что проявляется синдромом Горнера (птоз, миоз, ангидроз и энофтальм на стороне поражения). Отмечаются секреторные, вазомоторные и трофические расстройства со стороны кожи верхней половины туловища, верхней конечности, шеи лица на стороне локализации опухоли, что проявляется сухостью кожи, понижением ее температуры, покраснение кожи и снижение потоотделения. У больных с опухолью в виде «песочных часов» выражены симптомы сдавления спинного мозга, что проявляется парезом, параличом конечностей, потерей чувствительности, болями, нарушением вегетативной иннервации соответственно уровню поражения спинного мозга. В редких случаях неврогенных опухолей блуждающего или возвратного нерва появляется охриплость голоса, а опухоли диафрагмального нерва могут обусловить длительную икоту. В некоторых случаях неврогенные опухоли средостения сопровождаются неврофиброматозом Реклингаузена. У этих больных обширные участки кожи поражены пигментными образованиями бородавчатого характера.
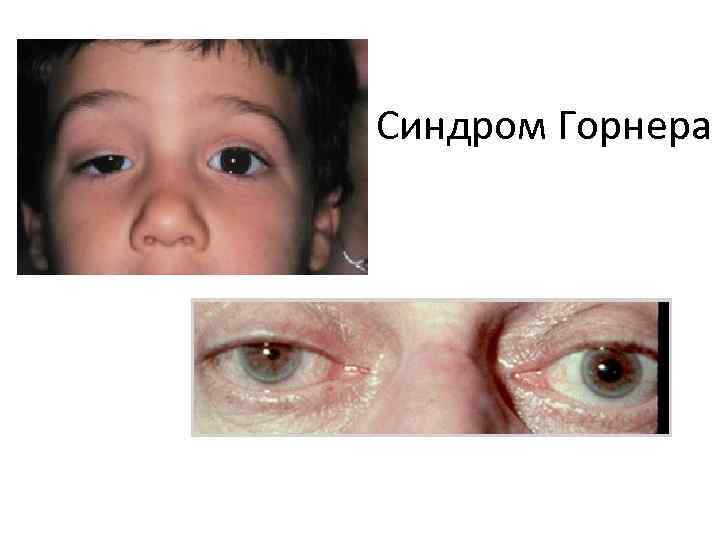 Синдром Горнера
Синдром Горнера
 МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ Мезенхимальные опухоли являются производными мезенхимы, встречаются в различных отделах средостения. • • • К мезенхимальным опухолям средостения относятся: 1. Опухоли волокнистой соединительной ткани: фибромы зрелые и фибросаркомы - незрелые; 2. Опухоли жировой ткани: липомы и гиберномы - зрелые и липосаркомы и злокачественные гиберномы - незрелые. 3. Опухоли из сосудов: гемангиомы, лимфангиомы, гломусные опухоли, ангиолейомиомы, гемангиоперицитомы, опухоли артерио-венозных анастомозов - зрелые; ангиоэндотелиомы, злокачественные гемангиоперицитомы и ангиосаркомы - незрелые; 4. Опухоли из гладкомышечной ткани: лейомиомы - зрелые, лейомиосаркомы - незрелые; 5. Опухоли из нескольких тканей мезенхимальной природы - мезенхиомы, злокачественные мезенхиомы.
МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ Мезенхимальные опухоли являются производными мезенхимы, встречаются в различных отделах средостения. • • • К мезенхимальным опухолям средостения относятся: 1. Опухоли волокнистой соединительной ткани: фибромы зрелые и фибросаркомы - незрелые; 2. Опухоли жировой ткани: липомы и гиберномы - зрелые и липосаркомы и злокачественные гиберномы - незрелые. 3. Опухоли из сосудов: гемангиомы, лимфангиомы, гломусные опухоли, ангиолейомиомы, гемангиоперицитомы, опухоли артерио-венозных анастомозов - зрелые; ангиоэндотелиомы, злокачественные гемангиоперицитомы и ангиосаркомы - незрелые; 4. Опухоли из гладкомышечной ткани: лейомиомы - зрелые, лейомиосаркомы - незрелые; 5. Опухоли из нескольких тканей мезенхимальной природы - мезенхиомы, злокачественные мезенхиомы.
 Опухоли волокнистой соединительной ткани. • Фибромы- зрелые опухоли из соединительной ткани, в средостении встречаются редко, составляют 3 -4% от всех опухолей средостенья. Возраст и пол значения не имеют. Фибромы могут локализоваться в любом отделе средостения, но чаще встречаются в. • Эти опухоли четко ограничены от окружающих тканей, находятся как бы в капсуле, плотные, растут медленно, достигая больших размеров, доброкачественные. Нередко протекают бессимптомно. Прогноз благоприятный.
Опухоли волокнистой соединительной ткани. • Фибромы- зрелые опухоли из соединительной ткани, в средостении встречаются редко, составляют 3 -4% от всех опухолей средостенья. Возраст и пол значения не имеют. Фибромы могут локализоваться в любом отделе средостения, но чаще встречаются в. • Эти опухоли четко ограничены от окружающих тканей, находятся как бы в капсуле, плотные, растут медленно, достигая больших размеров, доброкачественные. Нередко протекают бессимптомно. Прогноз благоприятный.
 • Фибросаркома - новообразование из незрелой волокнистой соединительной ткани, в средостении встречается редко, пол и возраст значения не имеют. Фибросаркомы могут локализоваться в различных отделах средостения. • Новообразование может достигать значительных размеров, при этом оно не отграниченно от окружающей ткани, а инфильтрирует ее, обычно прорастает межреберные мышцы, реже в процесс вовлекается перикард. Фибросаркома средостения имеет злокачественное течение и обычно плохой прогноз.
• Фибросаркома - новообразование из незрелой волокнистой соединительной ткани, в средостении встречается редко, пол и возраст значения не имеют. Фибросаркомы могут локализоваться в различных отделах средостения. • Новообразование может достигать значительных размеров, при этом оно не отграниченно от окружающей ткани, а инфильтрирует ее, обычно прорастает межреберные мышцы, реже в процесс вовлекается перикард. Фибросаркома средостения имеет злокачественное течение и обычно плохой прогноз.
 Опухоли жировой ткани Липомы- опухоли из зрелой жировой ткани. В средостении они встречаются чаще других опухолей мезенхимальной природы. Классификация основана на их локализации: • 1. Медиастинальные - расположенные только в средостении; • 2. Шейно-медиастинальные- расположенные на шее и в средостении; • 3. Абдомино-медиастинальные- локализующиеся в средостении и в верхних отделах живота; • 4. Интрамуральные- локализующиеся в органах грудной полости и в средостении; • 5. Парастернально-медиастинальныерасполагающиеся в виде песочных часов в переднем средостении и впереди от реберных хрящей.
Опухоли жировой ткани Липомы- опухоли из зрелой жировой ткани. В средостении они встречаются чаще других опухолей мезенхимальной природы. Классификация основана на их локализации: • 1. Медиастинальные - расположенные только в средостении; • 2. Шейно-медиастинальные- расположенные на шее и в средостении; • 3. Абдомино-медиастинальные- локализующиеся в средостении и в верхних отделах живота; • 4. Интрамуральные- локализующиеся в органах грудной полости и в средостении; • 5. Парастернально-медиастинальныерасполагающиеся в виде песочных часов в переднем средостении и впереди от реберных хрящей.
 Липомы • Макроскопически липомы могут иметь различную форму, достигают иногда гигантского размера и веса до 5 кг. • Липомы - доброкачественные опухоли, растут медленно, годами прогноз благоприятный
Липомы • Макроскопически липомы могут иметь различную форму, достигают иногда гигантского размера и веса до 5 кг. • Липомы - доброкачественные опухоли, растут медленно, годами прогноз благоприятный
 Гиберномы • опухоли из особого вида жировой ткани, носящей название бурой или коричневой. Бурый жир наиболее выражен у новорожденных, у взрослых он ограничен в своем распространении и образует такие анатомические структуры, как жировая капсула почки, межлопаточное тело и др. • Подобные новообразования встречаются очень редко, пол и возраст особого значения не имеют. Локализуются в различных отделах средостения. • Макроскопически гибернома выглядит как крупнодольчатое образование, заключенное в тонкой соединительнотканной капсуле. • Гибернома обычно имеет доброкачественное течение, хотя встречаются и злокачественные гиберномы, растет медленно, длительное время не вызывая выраженных клинических симптомов.
Гиберномы • опухоли из особого вида жировой ткани, носящей название бурой или коричневой. Бурый жир наиболее выражен у новорожденных, у взрослых он ограничен в своем распространении и образует такие анатомические структуры, как жировая капсула почки, межлопаточное тело и др. • Подобные новообразования встречаются очень редко, пол и возраст особого значения не имеют. Локализуются в различных отделах средостения. • Макроскопически гибернома выглядит как крупнодольчатое образование, заключенное в тонкой соединительнотканной капсуле. • Гибернома обычно имеет доброкачественное течение, хотя встречаются и злокачественные гиберномы, растет медленно, длительное время не вызывая выраженных клинических симптомов.
 Липосаркомы • злокачественные опухоли из незрелой жировой ткани. По сравнению с липомами, липосаркомы очень редки и составляют 0, 2 -0, 5% всех опухолей жировой ткани. Липосаркомы, в отличие от липом, чаще наблюдаются у, наиболее распространены в возрасте 20 -50 лет. Специфической локализации не имеют. • Макроскопически имеют разнообразную форму, чаще представляют собой массивные узловые образования, известны липосаркомы средостения весом до 3, 5 кг. • Течение липосарком злокачественное, во многом зависит от места их локализации, а также степени морфологической зрелости. Липосаркомы часто метастазируют.
Липосаркомы • злокачественные опухоли из незрелой жировой ткани. По сравнению с липомами, липосаркомы очень редки и составляют 0, 2 -0, 5% всех опухолей жировой ткани. Липосаркомы, в отличие от липом, чаще наблюдаются у, наиболее распространены в возрасте 20 -50 лет. Специфической локализации не имеют. • Макроскопически имеют разнообразную форму, чаще представляют собой массивные узловые образования, известны липосаркомы средостения весом до 3, 5 кг. • Течение липосарком злокачественное, во многом зависит от места их локализации, а также степени морфологической зрелости. Липосаркомы часто метастазируют.
 ОПУХОЛИ ИЗ ЛИМФОРЕТИКУЛЯРНОЙ ТКАНИ • К опухолям из лимфоретикулярной ткани относится лимфогранулематоз (болезнь Ходжкина), лимфосаркома (неходжкинская лимфома), ретикулосаркома, плазмоцитома. Для них типична локализация в верхнем отделе переднего и в среднем средостении. Опухоли лимфатической системы составляют почти половину передне-средостенных новообразований у детей и ¼ опухолей средостения у взрослых, с преобладанием после 40 лет. Как ходжкинские, так и неходжкинские лимфомы встречаются со сходной частотой. Болезнь Ходжкина в типичных случаях распространяется от одного регионарного лимфоузла к другому центростремительно. • Течение злокачественное. Клинически проявляются общими симптомами: повышение температуры, ночная потливость, зуд, потеря в массе. При значительном поражении средостенных узлов возникает клиника медиастинальной компрессии.
ОПУХОЛИ ИЗ ЛИМФОРЕТИКУЛЯРНОЙ ТКАНИ • К опухолям из лимфоретикулярной ткани относится лимфогранулематоз (болезнь Ходжкина), лимфосаркома (неходжкинская лимфома), ретикулосаркома, плазмоцитома. Для них типична локализация в верхнем отделе переднего и в среднем средостении. Опухоли лимфатической системы составляют почти половину передне-средостенных новообразований у детей и ¼ опухолей средостения у взрослых, с преобладанием после 40 лет. Как ходжкинские, так и неходжкинские лимфомы встречаются со сходной частотой. Болезнь Ходжкина в типичных случаях распространяется от одного регионарного лимфоузла к другому центростремительно. • Течение злокачественное. Клинически проявляются общими симптомами: повышение температуры, ночная потливость, зуд, потеря в массе. При значительном поражении средостенных узлов возникает клиника медиастинальной компрессии.
 ОПУХОЛИ ИЗ НЕСКОЛЬКИХ ТКАНЕЙ, СМЕЩЕННЫХ В СРЕДОСТЕНИЕ • • Тератомы Хорионэпителиома Медиастинальный зоб Внутригрудная аденома околощитовидной железы
ОПУХОЛИ ИЗ НЕСКОЛЬКИХ ТКАНЕЙ, СМЕЩЕННЫХ В СРЕДОСТЕНИЕ • • Тератомы Хорионэпителиома Медиастинальный зоб Внутригрудная аденома околощитовидной железы
 Внутригрудной и загрудинный зоб. • Медиастинальными называются зобы, располагающиеся в грудной полости. Локализация железы при этом может быть самой различной (полностью или частично загрудинной, в переднем, заднем средостении и др. ). • Класификация: 1. Внутригрудной зоб; 2. «Ныряющий» зоб; 3. Загрудинный зоб. «Ныряющий» зоб назван так, потому что при кашле, натуживании он может выходить из средостения в шею
Внутригрудной и загрудинный зоб. • Медиастинальными называются зобы, располагающиеся в грудной полости. Локализация железы при этом может быть самой различной (полностью или частично загрудинной, в переднем, заднем средостении и др. ). • Класификация: 1. Внутригрудной зоб; 2. «Ныряющий» зоб; 3. Загрудинный зоб. «Ныряющий» зоб назван так, потому что при кашле, натуживании он может выходить из средостения в шею
 • Перемещение зоба или отшнуровавшихся от него узлов в средостение приводит главным образом к возникновению «ныряющего» или загрудинного зоба. Развитие внутригрудного зоба в основном бывает обусловлено эмбриологическими причинами: смещение в средостение эмбриональных зачатков щитовидной железы. Макроскопически могут бить округлыми, овальными, неправильной формы. Размеры описанных струм варьируются от 3 -4 до 13 см. • Небольшие внутригрудные струмы часто протекают бессимптомно, по мере роста зоб может давить на органы средостения (трахею, пищевод, нервы, сосуды) и вызывать симптомы, обусловленные внутригрудной компрессией. При длительном существовании медиастинального зоба, в зоне его давления на трахею может возникнуть очаговая трахеомаляция.
• Перемещение зоба или отшнуровавшихся от него узлов в средостение приводит главным образом к возникновению «ныряющего» или загрудинного зоба. Развитие внутригрудного зоба в основном бывает обусловлено эмбриологическими причинами: смещение в средостение эмбриональных зачатков щитовидной железы. Макроскопически могут бить округлыми, овальными, неправильной формы. Размеры описанных струм варьируются от 3 -4 до 13 см. • Небольшие внутригрудные струмы часто протекают бессимптомно, по мере роста зоб может давить на органы средостения (трахею, пищевод, нервы, сосуды) и вызывать симптомы, обусловленные внутригрудной компрессией. При длительном существовании медиастинального зоба, в зоне его давления на трахею может возникнуть очаговая трахеомаляция.
 Внутригрудная аденома околощитовидной железы • зрелая, доброкачественная опухоль из смещенных зачатков околощитовидной железы. Аденомы околощитовидных желез относятся к редким новообразованиям. В настоящее время известно несколько десятков случаев паратиреоидаденом в. Аденомы околощитовидных желез чаще локализуются в переднем средостении, хотя нередко встречаются и в заднем, в подавляющем большинстве паратиреоидаденомы были обнаружены у женщин среднего возраста. • Аденомы околощитовидных желез имеют эллипсоидную или неправильно овоидную форму и размеры от нескольких миллиметров до 2 -3 см в диаметре. • С онкологической точки зрения течение паратиреоидных аденом доброкачественное, они медленно увеличиваются в размерах, не метастазируют. По клиническому течению среди них различают аденомы функционально инертные, не имеющие специфической клинической картины, и гормонально активные. Последние встречаются более и сопровождаются явлениями гиперпаратиреоза с поражением костной ткани (паратиреоидная остеодистрофия) и развитием в остальных органах известковых метастазов. Поэтому, несмотря на доброкачественное течение аденом, с онкологической точки зрения, гормонально активные паратиреоидаденомы могут вызывать тяжелые симптомы и без применения хирургического вмешательства привести к смерти больного.
Внутригрудная аденома околощитовидной железы • зрелая, доброкачественная опухоль из смещенных зачатков околощитовидной железы. Аденомы околощитовидных желез относятся к редким новообразованиям. В настоящее время известно несколько десятков случаев паратиреоидаденом в. Аденомы околощитовидных желез чаще локализуются в переднем средостении, хотя нередко встречаются и в заднем, в подавляющем большинстве паратиреоидаденомы были обнаружены у женщин среднего возраста. • Аденомы околощитовидных желез имеют эллипсоидную или неправильно овоидную форму и размеры от нескольких миллиметров до 2 -3 см в диаметре. • С онкологической точки зрения течение паратиреоидных аденом доброкачественное, они медленно увеличиваются в размерах, не метастазируют. По клиническому течению среди них различают аденомы функционально инертные, не имеющие специфической клинической картины, и гормонально активные. Последние встречаются более и сопровождаются явлениями гиперпаратиреоза с поражением костной ткани (паратиреоидная остеодистрофия) и развитием в остальных органах известковых метастазов. Поэтому, несмотря на доброкачественное течение аденом, с онкологической точки зрения, гормонально активные паратиреоидаденомы могут вызывать тяжелые симптомы и без применения хирургического вмешательства привести к смерти больного.
 Тератомы • Тератомы представляют собой особую группу опухолевых образований, состоящих из разнообразных тканевых элементов и органоподобных структур, с обязательным содержанием в них таких тканей, которые в норме в данной локализации не встречаются и не могут возникнуть в порядке метаплазии местных тканевых элементов. Тератоидные элементы возникают в процессе порочного эмбриогенеза. • Тератоидные образования, состоящие из одного эктодермального листка, принято называть дермоидами. Если же подобного рода опухолевидное образование состоит из 2 или 3 зародышевых листков, то оно причисляется к тератоме. • Среди тератом, в узком понимании этого слова, различают в основном две группы: группу зрелых или доброкачественных, и группу незрелых или злокачественных тератом. Тератомы средостения могут встречаться в любом возрасте. Зрелые наиболее часто встречаются в возрасте 20 -40 лет, чаще у женщин, тогда как незрелые почти исключительно у мужчин того же возраста. Тератомы, как правило, располагаются в переднем средостении, их частота 2 -3% от всех новообразований средостения.
Тератомы • Тератомы представляют собой особую группу опухолевых образований, состоящих из разнообразных тканевых элементов и органоподобных структур, с обязательным содержанием в них таких тканей, которые в норме в данной локализации не встречаются и не могут возникнуть в порядке метаплазии местных тканевых элементов. Тератоидные элементы возникают в процессе порочного эмбриогенеза. • Тератоидные образования, состоящие из одного эктодермального листка, принято называть дермоидами. Если же подобного рода опухолевидное образование состоит из 2 или 3 зародышевых листков, то оно причисляется к тератоме. • Среди тератом, в узком понимании этого слова, различают в основном две группы: группу зрелых или доброкачественных, и группу незрелых или злокачественных тератом. Тератомы средостения могут встречаться в любом возрасте. Зрелые наиболее часто встречаются в возрасте 20 -40 лет, чаще у женщин, тогда как незрелые почти исключительно у мужчин того же возраста. Тератомы, как правило, располагаются в переднем средостении, их частота 2 -3% от всех новообразований средостения.
 • Зрелые тератомы состоят исключительно из зрелых тканей, т. е. таких, которые находятся в состоянии законченной дифференцировки и поэтому подобны тканям взрослого организма. Все зрелые тератомы обычно хорошо инкапсулированы, форма их неправильная округлая или овальная. Величина колеблется в широких пределах от 2 -3 до 15 -20 см в диаметре. На разрезе зрелые тератомы представляют собой одно- или многокамерные кисты. Кисты выстланы кожей, хорошо различимой микроскопически и содержат салоподобную массу с волосами, образующими иногда целые клубки, или зубами. • Незрелые тератомы, в отличие от зрелых построены из эмбриональных тканей, имеющих степень дифференцировки раннего зародышевого периода. Незрелые тератомы, в отличие от зрелых, кистозных, как правило имеют вид солидных узлов, иногда содержащих мелкие кистозные полости. Незрелые тератомы обычно достигают больших размеров. • Зрелые тератомы растут медленно, годами, течение их доброкачественное, не способны к метастазированию. Незрелые тератомы являются истинными злокачественными новообразованиями, они быстро увеличиваются в размерах, дают метастазы. При своем росте могут инфильтрировать перикард, легкое, крупные сосуды, часто метастазируют в перибронхиальные лимфатические узлы, легкие, плевру, печень позвоночник.
• Зрелые тератомы состоят исключительно из зрелых тканей, т. е. таких, которые находятся в состоянии законченной дифференцировки и поэтому подобны тканям взрослого организма. Все зрелые тератомы обычно хорошо инкапсулированы, форма их неправильная округлая или овальная. Величина колеблется в широких пределах от 2 -3 до 15 -20 см в диаметре. На разрезе зрелые тератомы представляют собой одно- или многокамерные кисты. Кисты выстланы кожей, хорошо различимой микроскопически и содержат салоподобную массу с волосами, образующими иногда целые клубки, или зубами. • Незрелые тератомы, в отличие от зрелых построены из эмбриональных тканей, имеющих степень дифференцировки раннего зародышевого периода. Незрелые тератомы, в отличие от зрелых, кистозных, как правило имеют вид солидных узлов, иногда содержащих мелкие кистозные полости. Незрелые тератомы обычно достигают больших размеров. • Зрелые тератомы растут медленно, годами, течение их доброкачественное, не способны к метастазированию. Незрелые тератомы являются истинными злокачественными новообразованиями, они быстро увеличиваются в размерах, дают метастазы. При своем росте могут инфильтрировать перикард, легкое, крупные сосуды, часто метастазируют в перибронхиальные лимфатические узлы, легкие, плевру, печень позвоночник.
 Хорионэпителиома • средостения встречается редко и описана исключительно у мужчин. Часто сочетается с тератомой. Макроскопически имеет вид или ограниченных узлов, особенно если они сочетаются с тератобластомомой, или диффузных инфильтратов, выполняющих переднее средостения и прорастающих в окружающие органы: легкие, перикард, сердце, крупные сосуды. • Хорионэпителиомы обладают выраженным злокачественным течением, быстро растут, прорастают окружающие ткани и органы, метастазируют. Нередко метастазы по размерам намного превышают первичный узел.
Хорионэпителиома • средостения встречается редко и описана исключительно у мужчин. Часто сочетается с тератомой. Макроскопически имеет вид или ограниченных узлов, особенно если они сочетаются с тератобластомомой, или диффузных инфильтратов, выполняющих переднее средостения и прорастающих в окружающие органы: легкие, перикард, сердце, крупные сосуды. • Хорионэпителиомы обладают выраженным злокачественным течением, быстро растут, прорастают окружающие ткани и органы, метастазируют. Нередко метастазы по размерам намного превышают первичный узел.
 Сосудистые опухоли • Гемангиомы - зрелые опухоли, состоящие из новообразованных кровеносных сосудов. В средостении гемангиомы встречаются крайне редко. Наиболее часто локализуются в переднем отделе средостения, главным образом в верхней части. Гемангиомы чаще встречаются в детском и молодом возрасте, пол значения не имеет. • Гемангиома имеет вид округлого, овоидного или бугристого узла, иногда окруженного капсулой с расширенными сосудами по ее поверхности. • Микроскопически различают следующие формы гемангиом: а) капиллярная, б) кавернозная, в) венозная, г) смешанная, д) артериальная. В мировой и отечественной литературе не описано ни одного случая артериальной гемангиомы в средостении. • Рост гемангиом медленный. Распознаются они нередко случайно при рентгенологическом обследовании, при небольших размерах длительно протекают бессимптомно. • При значительном увеличении размеров вызывают симптомы сдавления органов средостения. Убедительных данных о метастазировании гемангиом нет.
Сосудистые опухоли • Гемангиомы - зрелые опухоли, состоящие из новообразованных кровеносных сосудов. В средостении гемангиомы встречаются крайне редко. Наиболее часто локализуются в переднем отделе средостения, главным образом в верхней части. Гемангиомы чаще встречаются в детском и молодом возрасте, пол значения не имеет. • Гемангиома имеет вид округлого, овоидного или бугристого узла, иногда окруженного капсулой с расширенными сосудами по ее поверхности. • Микроскопически различают следующие формы гемангиом: а) капиллярная, б) кавернозная, в) венозная, г) смешанная, д) артериальная. В мировой и отечественной литературе не описано ни одного случая артериальной гемангиомы в средостении. • Рост гемангиом медленный. Распознаются они нередко случайно при рентгенологическом обследовании, при небольших размерах длительно протекают бессимптомно. • При значительном увеличении размеров вызывают симптомы сдавления органов средостения. Убедительных данных о метастазировании гемангиом нет.
 • Лимфангиомы- зрелые опухоли, исходящие из лимфатических сосудов. В средостении лифангиомы встречаются еще реже, чем гемангиомы, чаще встречаются в детском возрасте. • Лимфангиома обычно представляет собой тонкостенную кисту. Встречаются однокамерные, реже - двухкамерные и чаще - многокамерные лимфангиомы. Характерным для лимфангиом является сращение с прилегающими органами, особенно с венами, перикардом и воротами легких, что затрудняет оперативное вмешательство. • Течение доброкачественное, медленно, часто бессимптомно. Озлокачествление их исключительно редко; злокачественные формы единичны.
• Лимфангиомы- зрелые опухоли, исходящие из лимфатических сосудов. В средостении лифангиомы встречаются еще реже, чем гемангиомы, чаще встречаются в детском возрасте. • Лимфангиома обычно представляет собой тонкостенную кисту. Встречаются однокамерные, реже - двухкамерные и чаще - многокамерные лимфангиомы. Характерным для лимфангиом является сращение с прилегающими органами, особенно с венами, перикардом и воротами легких, что затрудняет оперативное вмешательство. • Течение доброкачественное, медленно, часто бессимптомно. Озлокачествление их исключительно редко; злокачественные формы единичны.
 • Ангиосаркомы- незрелые, злокачественные опухоли, исходящие из сосудов. Злокачественные опухоли, исходящие из сосудов, встречаются несравненно редко, чаще локализуются в переднем средостении, достигают значительных размеров и иногда настолько велики, что бывает трудно установить их исходную локализацию - иногда они вдаются в обе плевральные полости. Течение злокачественное, прогноз неблагоприятный.
• Ангиосаркомы- незрелые, злокачественные опухоли, исходящие из сосудов. Злокачественные опухоли, исходящие из сосудов, встречаются несравненно редко, чаще локализуются в переднем средостении, достигают значительных размеров и иногда настолько велики, что бывает трудно установить их исходную локализацию - иногда они вдаются в обе плевральные полости. Течение злокачественное, прогноз неблагоприятный.
 МЕТОДЫ ДИАГНОСТИКИ НОВООБРАЗОВАНИЙ СРЕДОСТЕНИЯ • Рентгеноскопия и рентгенография грудной клетки • Компьютерная и магнитно-резонансная томография • Бронхоскопия • Аспирационная тонкоигольная биопсия • Парастернальная медиастинотомия • Медиастиноскопия • Торакоскопия
МЕТОДЫ ДИАГНОСТИКИ НОВООБРАЗОВАНИЙ СРЕДОСТЕНИЯ • Рентгеноскопия и рентгенография грудной клетки • Компьютерная и магнитно-резонансная томография • Бронхоскопия • Аспирационная тонкоигольная биопсия • Парастернальная медиастинотомия • Медиастиноскопия • Торакоскопия
 Рентгеноскопия и рентгенография грудной клетки • двух проекциях позволяют выявить образование в средостении, локализовать его в том или ином отделе и тем самым предположить наиболее вероятный нозологический диагноз. Для более точной локализации образования эти исследования целесообразно выполнять в условиях контрастирования пищевода, чтобы выявить или исключить его девиацию, нередкую при образованиях заднего средостения. Кроме того, мы получаем представление о состоянии легких (гиповентиляция, обусловленная компрессией дыхательных путей), плевральных полостей (реактивный плеврит, гидроторакс) и функции диафрагмы (компрессия диафрагмальных нервов). Однако дифференцировать опухоль с кистой, а также судить об инвазии опухолью окружающих структур на основании рутинного рентгенологического исследования чаще всего невозможно. Кроме того, приходится учитывать, что рутинное рентгенологическое обследование не всегда позволяет дифференцировать образования средостения с внутрилегочными и внутриплевральными; в таких случаях необходима томография в любом варианте. Стандартная томография средостения позволяет получить дополнительные сведения о форме, размерах, структуре образований, их взаимоотношения с окружающими органами и тканями.
Рентгеноскопия и рентгенография грудной клетки • двух проекциях позволяют выявить образование в средостении, локализовать его в том или ином отделе и тем самым предположить наиболее вероятный нозологический диагноз. Для более точной локализации образования эти исследования целесообразно выполнять в условиях контрастирования пищевода, чтобы выявить или исключить его девиацию, нередкую при образованиях заднего средостения. Кроме того, мы получаем представление о состоянии легких (гиповентиляция, обусловленная компрессией дыхательных путей), плевральных полостей (реактивный плеврит, гидроторакс) и функции диафрагмы (компрессия диафрагмальных нервов). Однако дифференцировать опухоль с кистой, а также судить об инвазии опухолью окружающих структур на основании рутинного рентгенологического исследования чаще всего невозможно. Кроме того, приходится учитывать, что рутинное рентгенологическое обследование не всегда позволяет дифференцировать образования средостения с внутрилегочными и внутриплевральными; в таких случаях необходима томография в любом варианте. Стандартная томография средостения позволяет получить дополнительные сведения о форме, размерах, структуре образований, их взаимоотношения с окружающими органами и тканями.
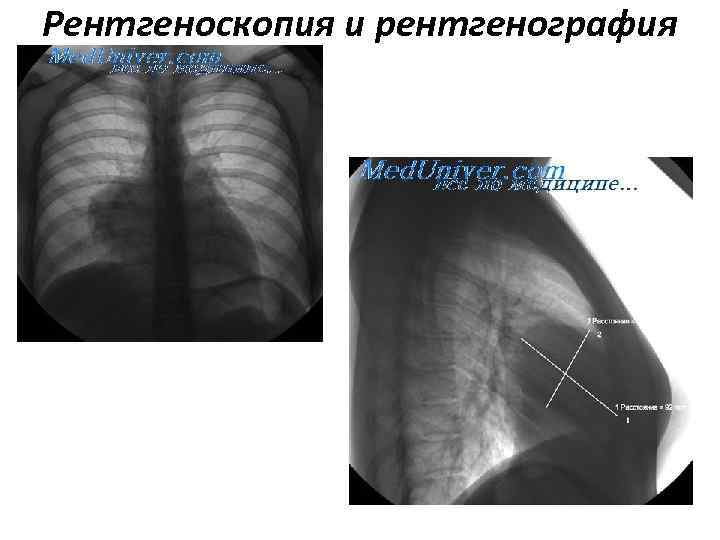 Рентгеноскопия и рентгенография
Рентгеноскопия и рентгенография
 • • Компьютерная и магнитнорезонансная томография подтверждая и уточняя локализацию образования, дают ответы на эти вопросы: анализ томограмм с высокой точностью демонстрирует связь образований средостения с теми или иными органами и структурами, а денситометрия позволяет отличить более плотную опухолевую ткань от менее плотного жидкостного содержимого кисты. Внедрение в клиническую практику спиральной компьютерной томографии позволяет изучить структуру новообразования, и за счет воссоздания трехмерной модели, наглядно представить в нужном объеме дальнейшее оперативное вмешательство. Контрастирование сосудов в момент исследования и применение магнитно-резонансной томографии повышает точность визуализации магистральных сосудов, что важно для исключения или выявления их инвазии или компрессии. Магнитно-резонансная томография представляется методом выбора и в случае подозрения на нейрогенную опухоль заднего средостения, так как в подобных ситуациях всегда необходимо исключить опухоль типа "песочных часов", а в отношении нервной ткани магнитно-резонансная томография более чувствительна, чем компьютерная. Однако, нозологическая диагностика по данным этих высокоточных методов исследования также может носить лишь предположительный характер. Инвазивная ангиография показана в тех сравнительно редких случаях, когда необходимо исключить или выявить инвазию или компрессию магистральных сосудов, либо дифференцировать образование от сосудистой аневризмы, а компьютерная или магнитно-резонансная томография не дают определенного ответа на эти вопросы. Адекватной заменой ангиографии является спиральная компьютерная томография с внутривенным болюсным контрастным усилением. Данная методика позволяет изучить структуру новообразования и установить точные топографо-анатомические взаимоотношения новообразований с магистральными сосудами средостения.
• • Компьютерная и магнитнорезонансная томография подтверждая и уточняя локализацию образования, дают ответы на эти вопросы: анализ томограмм с высокой точностью демонстрирует связь образований средостения с теми или иными органами и структурами, а денситометрия позволяет отличить более плотную опухолевую ткань от менее плотного жидкостного содержимого кисты. Внедрение в клиническую практику спиральной компьютерной томографии позволяет изучить структуру новообразования, и за счет воссоздания трехмерной модели, наглядно представить в нужном объеме дальнейшее оперативное вмешательство. Контрастирование сосудов в момент исследования и применение магнитно-резонансной томографии повышает точность визуализации магистральных сосудов, что важно для исключения или выявления их инвазии или компрессии. Магнитно-резонансная томография представляется методом выбора и в случае подозрения на нейрогенную опухоль заднего средостения, так как в подобных ситуациях всегда необходимо исключить опухоль типа "песочных часов", а в отношении нервной ткани магнитно-резонансная томография более чувствительна, чем компьютерная. Однако, нозологическая диагностика по данным этих высокоточных методов исследования также может носить лишь предположительный характер. Инвазивная ангиография показана в тех сравнительно редких случаях, когда необходимо исключить или выявить инвазию или компрессию магистральных сосудов, либо дифференцировать образование от сосудистой аневризмы, а компьютерная или магнитно-резонансная томография не дают определенного ответа на эти вопросы. Адекватной заменой ангиографии является спиральная компьютерная томография с внутривенным болюсным контрастным усилением. Данная методика позволяет изучить структуру новообразования и установить точные топографо-анатомические взаимоотношения новообразований с магистральными сосудами средостения.
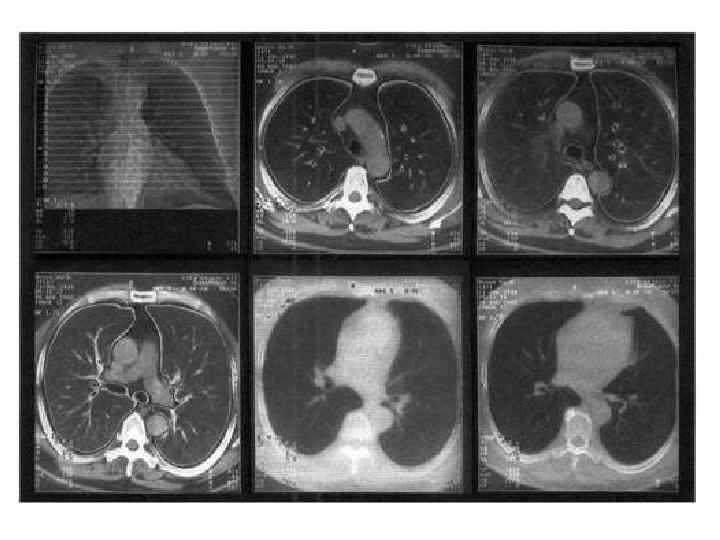
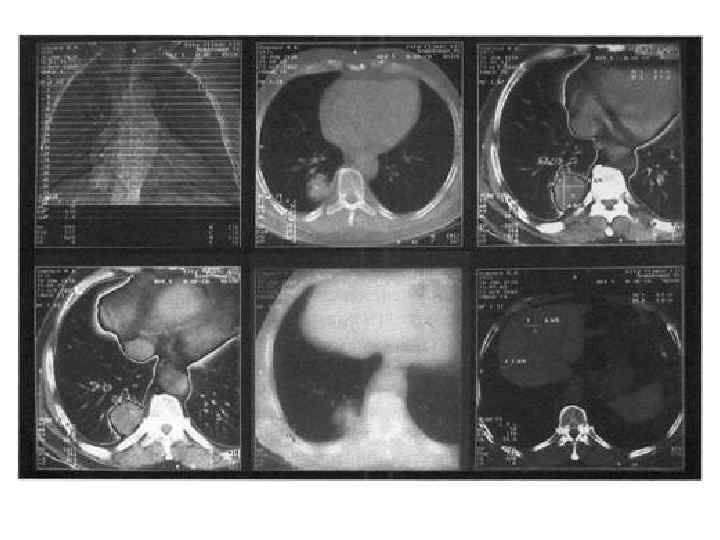
 Бронхоскопия • наименее инвазивный, но и наименее информативный из инструментальных методов диагностики образований средостения. Это исследование дает возможность выявления и визуальной количественной оценки степени компрессии дыхательных путей, а также определяет прорастание трахеи и крупных бронхов инвазивными опухолями средостения. Эндоскопически видимые девиация трахеи, выбухание той или иной ее стенки, расширение ее бифуркации служат косвенными признаками образования средостения и указывают на его локализацию. Однако, поставить с помощью бронхоскопии гистологический диагноз удается не более чем в 25% наблюдений.
Бронхоскопия • наименее инвазивный, но и наименее информативный из инструментальных методов диагностики образований средостения. Это исследование дает возможность выявления и визуальной количественной оценки степени компрессии дыхательных путей, а также определяет прорастание трахеи и крупных бронхов инвазивными опухолями средостения. Эндоскопически видимые девиация трахеи, выбухание той или иной ее стенки, расширение ее бифуркации служат косвенными признаками образования средостения и указывают на его локализацию. Однако, поставить с помощью бронхоскопии гистологический диагноз удается не более чем в 25% наблюдений.
 Аспирационная тонкоигольная биопсия • • метод более инвазивный, но существенно более информативный, чем бронхоскопия. Цитологическое исследование полученного этим методом пунктата обеспечивает морфологическую диагностику образований средостения, по данным литературы, в 50 -60% случаев. Диагноз кисты средостения пункция подтверждает немедленно. Тонкоигольной биопсии, выполняемой под контролем компьютерной томографии, доступны практически все анатомические отделы средостения. При необходимости пункция тонкой иглой может быть выполнена не только чрескожным, но и чреспищеводным, чрестрахеальным или чрезбронхиальным доступом. Немаловажное преимущество метода - возможность выполнения процедуры в амбулаторных условиях с применением местной анестезии, что особенно важно для больных с признаками медиастинальной компрессии. На основании вышеперечисленных достоинств многие авторы считают необходимым во всех случаях образований средостения начинать морфологическую диагностику с тонкоигольной аспирационной биопсии, применяя более инвазивные методы только в тех случаях, когда пункция образования не дает определенного диагноза. К недостаткам пункционной биопсии относится, прежде всего, определенное число сопровождающих ее осложнений: так, по данным Adler (1983), те или иные осложнения наблюдаются в 21, 4% пункционных биопсий средостения, в том числе пневмоторакс - у 3, 6% пациентов. Кроме того, количество патологического материала, аспирируемого через тонкую иглу, обычно весьма невелико, что ограничивает возможности его изучения цитологическим исследованием. К тому же, если биопсия представляет собой локальный метод исследования, результаты которого во многом зависят от того, в какую точку видимого субстрата придет биопсийный инструмент, то еще более локальна пункционная биопсия. Очевидно, последними двумя обстоятельствами и обусловлены не столь редкие расхождения пункционно-биопсийного и послеоперационного гистологического диагнозов. Таким образом, пункционная биопсия оправдана при всех образованиях средостения и особенно показана в тех случаях, когда дооперационная морфологическая диагностика имеет значение для лечебной тактики, но результаты этого исследования, к сожалению, нельзя абсолютизировать. Биопсия периферических лимфоузлов (при наличии в них патологических изменений: увеличения, уплотнения или болезненности) имеет особое значение для диагностики лимфом.
Аспирационная тонкоигольная биопсия • • метод более инвазивный, но существенно более информативный, чем бронхоскопия. Цитологическое исследование полученного этим методом пунктата обеспечивает морфологическую диагностику образований средостения, по данным литературы, в 50 -60% случаев. Диагноз кисты средостения пункция подтверждает немедленно. Тонкоигольной биопсии, выполняемой под контролем компьютерной томографии, доступны практически все анатомические отделы средостения. При необходимости пункция тонкой иглой может быть выполнена не только чрескожным, но и чреспищеводным, чрестрахеальным или чрезбронхиальным доступом. Немаловажное преимущество метода - возможность выполнения процедуры в амбулаторных условиях с применением местной анестезии, что особенно важно для больных с признаками медиастинальной компрессии. На основании вышеперечисленных достоинств многие авторы считают необходимым во всех случаях образований средостения начинать морфологическую диагностику с тонкоигольной аспирационной биопсии, применяя более инвазивные методы только в тех случаях, когда пункция образования не дает определенного диагноза. К недостаткам пункционной биопсии относится, прежде всего, определенное число сопровождающих ее осложнений: так, по данным Adler (1983), те или иные осложнения наблюдаются в 21, 4% пункционных биопсий средостения, в том числе пневмоторакс - у 3, 6% пациентов. Кроме того, количество патологического материала, аспирируемого через тонкую иглу, обычно весьма невелико, что ограничивает возможности его изучения цитологическим исследованием. К тому же, если биопсия представляет собой локальный метод исследования, результаты которого во многом зависят от того, в какую точку видимого субстрата придет биопсийный инструмент, то еще более локальна пункционная биопсия. Очевидно, последними двумя обстоятельствами и обусловлены не столь редкие расхождения пункционно-биопсийного и послеоперационного гистологического диагнозов. Таким образом, пункционная биопсия оправдана при всех образованиях средостения и особенно показана в тех случаях, когда дооперационная морфологическая диагностика имеет значение для лечебной тактики, но результаты этого исследования, к сожалению, нельзя абсолютизировать. Биопсия периферических лимфоузлов (при наличии в них патологических изменений: увеличения, уплотнения или болезненности) имеет особое значение для диагностики лимфом.
 Парастернальная медиастинотомия • полостная операция, требующая госпитализации пациента и общей анестезии - представляет собой вариант открытой эксцизионной биопсии. Количество получаемого при этом патологического материала, как правило, достаточно для полноценного морфологического исследования. Однако возможности визуализации патологического образования в средостении из этого доступа весьма ограничены, и спектр применения диагностической медиастинотомии сводится к биопсии образований переднего средостения, прилегающих парастернально к передней грудной стенке. Метод применяется нечасто, а внедрение в клиническую практику средств эндовидеохирургии, по-видимому, полностью заменит медиастинотомию.
Парастернальная медиастинотомия • полостная операция, требующая госпитализации пациента и общей анестезии - представляет собой вариант открытой эксцизионной биопсии. Количество получаемого при этом патологического материала, как правило, достаточно для полноценного морфологического исследования. Однако возможности визуализации патологического образования в средостении из этого доступа весьма ограничены, и спектр применения диагностической медиастинотомии сводится к биопсии образований переднего средостения, прилегающих парастернально к передней грудной стенке. Метод применяется нечасто, а внедрение в клиническую практику средств эндовидеохирургии, по-видимому, полностью заменит медиастинотомию.
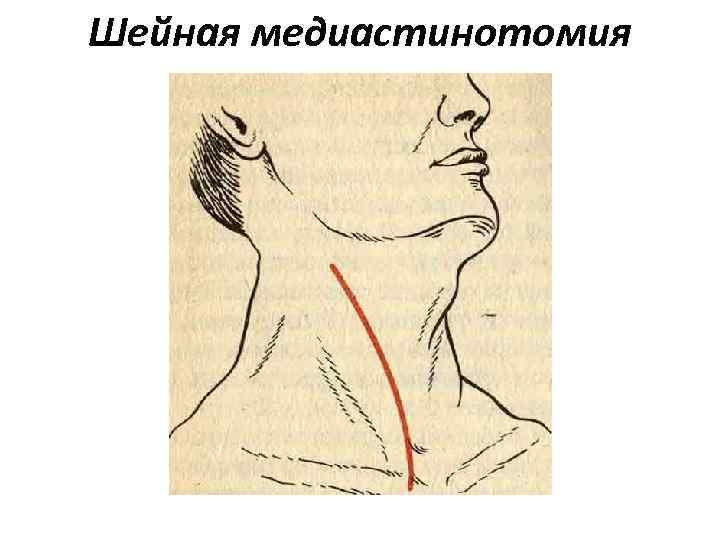 Шейная медиастинотомия
Шейная медиастинотомия
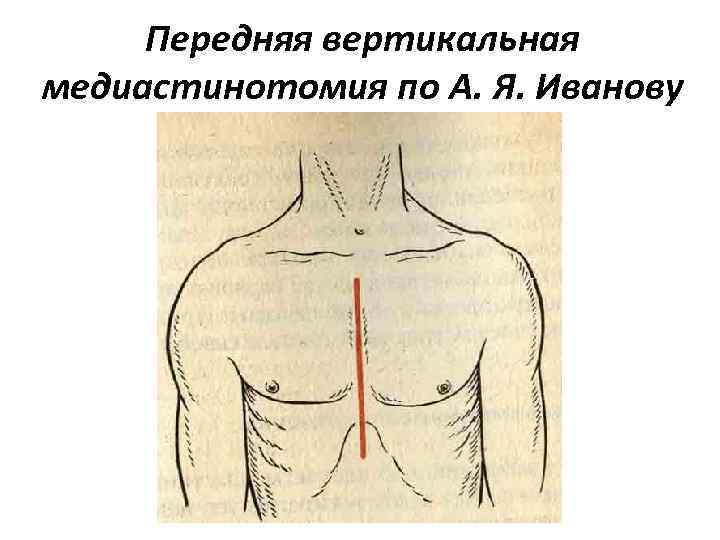 Передняя вертикальная медиастинотомия по А. Я. Иванову
Передняя вертикальная медиастинотомия по А. Я. Иванову
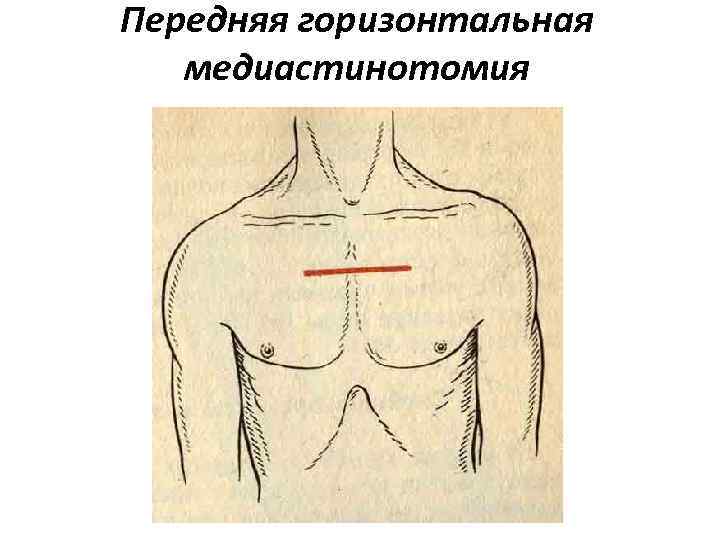 Передняя горизонтальная медиастинотомия
Передняя горизонтальная медиастинотомия
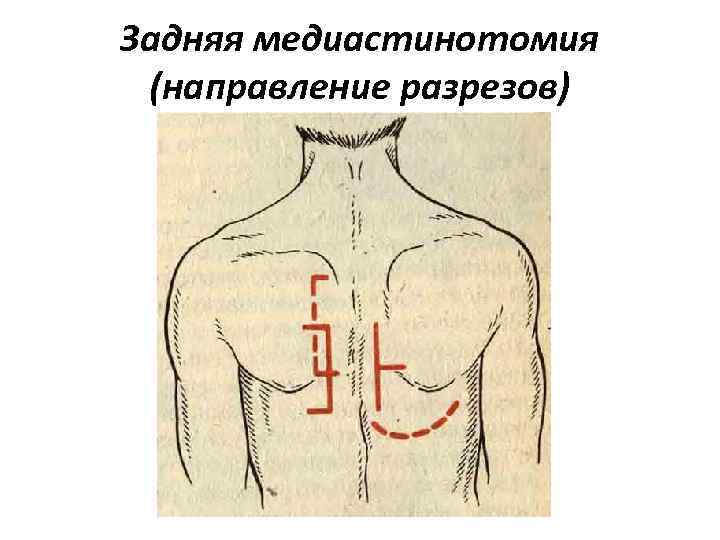 Задняя медиастинотомия (направление разрезов)
Задняя медиастинотомия (направление разрезов)
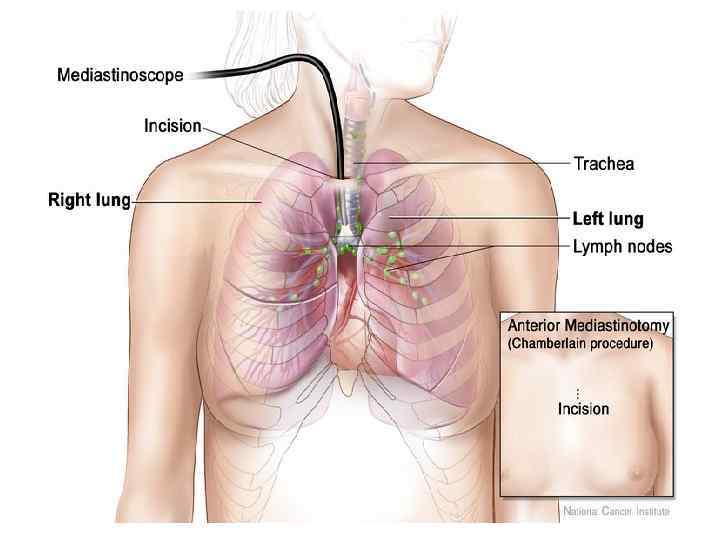
 Медиастиноскопия • в диагностике опухолей и кист средостения также имеет довольно ограниченное применение. Визуализации и эксцизионной биопсии путем классической чресшейной медиастиноскопии доступны лишь среднее и верхний отдел переднего средостения. В связи с ограниченностью обзора и инструментальных манипуляций поставить нозологический диагноз удается немногим более чем в половине случаев. При этом многие считают медиастиноскопию противопоказанной при опухолях переднего средостения в связи с реальной возможностью повреждения капсулы тимуса; в таком случае, если опухоль является тимомой, неизбежна контаминация тканей средостения.
Медиастиноскопия • в диагностике опухолей и кист средостения также имеет довольно ограниченное применение. Визуализации и эксцизионной биопсии путем классической чресшейной медиастиноскопии доступны лишь среднее и верхний отдел переднего средостения. В связи с ограниченностью обзора и инструментальных манипуляций поставить нозологический диагноз удается немногим более чем в половине случаев. При этом многие считают медиастиноскопию противопоказанной при опухолях переднего средостения в связи с реальной возможностью повреждения капсулы тимуса; в таком случае, если опухоль является тимомой, неизбежна контаминация тканей средостения.
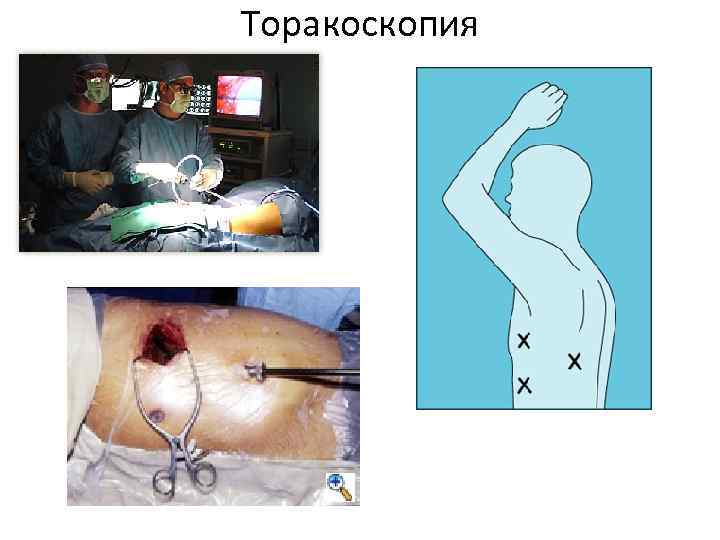
 Торакоскопия • представляется наиболее информативным диагностическим методом, сочетающим в себе возможность непосредственной визуализации образований средостения в различных ракурсах с эксцизионной биопсией под контролем зрения. Применение этой эндоскопической техники к диагностике, а затем и к лечению опухолей и кист средостения значительно расширилось после оснащения метода видеосопровождением. • Эта методика предоставляет хирургу значительно более широкий обзор и, как следствие, более точный выбор участка для биопсии по сравнению с медиастиноскопией и медиастинотомией. Оперативная видеоторакоскопия дает возможность не только определить взаимоотношения образования средостения с окружающими структурами, но и выявить в ряде случаев инвазию последних. По данным разных авторов, видеоторакоскопия с биопсией обеспечивает достоверный диагноз опухолей и кист средостения в 90 - 100% случаев. • В настоящее время, в связи с новыми технологическими разработками, накопленным опытом, видеоторакоскопия применяется не только с целью диагностики, но и лечения опухолей и кист средостения. При этом малоинвазивная видеоторакоскопия по радикальности не уступает открытым операциям. • В то же время, необходимо помнить, что торакоскопия - это внутриполостное хирургическое вмешательство, требующее общей анестезии, однолегочной искусственной вентиляции и сопровождающееся определенным процентом осложнений.
Торакоскопия • представляется наиболее информативным диагностическим методом, сочетающим в себе возможность непосредственной визуализации образований средостения в различных ракурсах с эксцизионной биопсией под контролем зрения. Применение этой эндоскопической техники к диагностике, а затем и к лечению опухолей и кист средостения значительно расширилось после оснащения метода видеосопровождением. • Эта методика предоставляет хирургу значительно более широкий обзор и, как следствие, более точный выбор участка для биопсии по сравнению с медиастиноскопией и медиастинотомией. Оперативная видеоторакоскопия дает возможность не только определить взаимоотношения образования средостения с окружающими структурами, но и выявить в ряде случаев инвазию последних. По данным разных авторов, видеоторакоскопия с биопсией обеспечивает достоверный диагноз опухолей и кист средостения в 90 - 100% случаев. • В настоящее время, в связи с новыми технологическими разработками, накопленным опытом, видеоторакоскопия применяется не только с целью диагностики, но и лечения опухолей и кист средостения. При этом малоинвазивная видеоторакоскопия по радикальности не уступает открытым операциям. • В то же время, необходимо помнить, что торакоскопия - это внутриполостное хирургическое вмешательство, требующее общей анестезии, однолегочной искусственной вентиляции и сопровождающееся определенным процентом осложнений.
 Торакоскопия
Торакоскопия
 Лечение опухолей средостения • Лечение доброкачественных опухолей средостения заключается в их радикальном хирургическом удалении, которое необходимо производить возможно раньше. Ранняя радикальная операция предупреждает сдавление органов средостения, злокачественное превращение опухолей и кист, а также уменьшает риск оперативного вмешательства. Летальность после удаления доброкачественных опухолей и кист средостения составляет 1— 3%, отдаленные результаты хорошие. • При большинстве злокачественных опухолей средостения также необходимо стремиться к их возможно более раннему и радикальному удалению. Однако вопрос о возможности такого удаления окончательно решается только после торакотомии и операционной ревизии. При этом сделать радикальную операцию удается у 30— 40% оперированных больных. Послеоперационная летальность достигает 10— 15%. В некоторых случаях показано удаление части опухоли, которое уменьшает ее массу, снижает тяжесть компрессионного синдрома и создает лучшие условия для последующей лучевой и лекарственной терапии. К лучевой терапии приходится прибегать также у тех больных со злокачественными опухолями средостения, у которых попытка хирургического удаления новообразования представляется бесперспективной.
Лечение опухолей средостения • Лечение доброкачественных опухолей средостения заключается в их радикальном хирургическом удалении, которое необходимо производить возможно раньше. Ранняя радикальная операция предупреждает сдавление органов средостения, злокачественное превращение опухолей и кист, а также уменьшает риск оперативного вмешательства. Летальность после удаления доброкачественных опухолей и кист средостения составляет 1— 3%, отдаленные результаты хорошие. • При большинстве злокачественных опухолей средостения также необходимо стремиться к их возможно более раннему и радикальному удалению. Однако вопрос о возможности такого удаления окончательно решается только после торакотомии и операционной ревизии. При этом сделать радикальную операцию удается у 30— 40% оперированных больных. Послеоперационная летальность достигает 10— 15%. В некоторых случаях показано удаление части опухоли, которое уменьшает ее массу, снижает тяжесть компрессионного синдрома и создает лучшие условия для последующей лучевой и лекарственной терапии. К лучевой терапии приходится прибегать также у тех больных со злокачественными опухолями средостения, у которых попытка хирургического удаления новообразования представляется бесперспективной.
 Лечение неврогенных опухолей • Стандартным оперативным доступом для удаления неврогенных опухолей средостения является боковая межреберная торакотомпя. Неврогенные опухоли в форме «песочных часов» удаляют комбинированным доступом: вначале производят боковую торакотомию, а затем из отдельного разреза на соответствующем уровне делают ламинэктомию с резекцией дужек двух или трех позвонков.
Лечение неврогенных опухолей • Стандартным оперативным доступом для удаления неврогенных опухолей средостения является боковая межреберная торакотомпя. Неврогенные опухоли в форме «песочных часов» удаляют комбинированным доступом: вначале производят боковую торакотомию, а затем из отдельного разреза на соответствующем уровне делают ламинэктомию с резекцией дужек двух или трех позвонков.
 Новообразования вилочковой железы • Все опухоли и кисты вилочковой железы подлежат возможно раннему и радикальному хирургическому удалению. В случаях локализации тимомы преимущественно в правой или левой половине грудной полости оперативное вмешательство производят из бокового межреберного доступа, а при ее срединной локализации пользуются частичной или полной продольной стернотомией. По время операций обычно требуется кропотливое отделение опухоли от сращенных с ней верхней полой вены, плечеголовных вен, плевральных листкон. • В случаях гиперплазии вилочковой железы с нерезко выраженными клиническими проявлениями применяют лучевую терапию, а при компрессионном синдроме— оперативное удаление увеличенной железы. Удаление вилочковой железы — тимэктомия — также применяется для лечения миастении, особенно у лиц молодого возраста. Симптомы миастении в ближайшее время после оперативного вмешательства часто обостряются, и для лечения больных требуются длительная искусственная вентиляция легких, введение антихолинэстеразных препаратов (прозерин, талантамнн, океазнл). При миастении хорошие отдаленные результаты после тимэктомни наблюдаются у 55— 75% оперированных больных.
Новообразования вилочковой железы • Все опухоли и кисты вилочковой железы подлежат возможно раннему и радикальному хирургическому удалению. В случаях локализации тимомы преимущественно в правой или левой половине грудной полости оперативное вмешательство производят из бокового межреберного доступа, а при ее срединной локализации пользуются частичной или полной продольной стернотомией. По время операций обычно требуется кропотливое отделение опухоли от сращенных с ней верхней полой вены, плечеголовных вен, плевральных листкон. • В случаях гиперплазии вилочковой железы с нерезко выраженными клиническими проявлениями применяют лучевую терапию, а при компрессионном синдроме— оперативное удаление увеличенной железы. Удаление вилочковой железы — тимэктомия — также применяется для лечения миастении, особенно у лиц молодого возраста. Симптомы миастении в ближайшее время после оперативного вмешательства часто обостряются, и для лечения больных требуются длительная искусственная вентиляция легких, введение антихолинэстеразных препаратов (прозерин, талантамнн, океазнл). При миастении хорошие отдаленные результаты после тимэктомни наблюдаются у 55— 75% оперированных больных.
 Загрудинный и внутригрудной зоб, помимо сдавления трахеи пищевода и крупных венозных стволов, может озлокачествляться, поэтому раннее радикальное удаление его является обязательным. Загрудннный зоб удаляют из шейного доступа, а внутригрудной — из бокового межреберного доступа или шейного разреза в сочетании с частичной продольной или продольно-поперечной стернотомией.
Загрудинный и внутригрудной зоб, помимо сдавления трахеи пищевода и крупных венозных стволов, может озлокачествляться, поэтому раннее радикальное удаление его является обязательным. Загрудннный зоб удаляют из шейного доступа, а внутригрудной — из бокового межреберного доступа или шейного разреза в сочетании с частичной продольной или продольно-поперечной стернотомией.
 • Спасибо за внимание
• Спасибо за внимание


