!!!опухоли сосудистой оболочки.pptx
- Количество слайдов: 105

ОПУХОЛИ СОСУДИСТОЙ ОБОЛОЧКИ Доцент, к. м. н. Волкович Татьяна Казимировна Кафедра офтальмологии ГУО «Бел. МАПО» , г. Минск

НЕВУС ХОРИОИДЕИ Встречается у 5 -10% людей европеоидной расы. Редко обнаруживается у темнокожих. Рост происходит главным образом в препубертатный период, редко в более старшем возрасте. Поэтому клинически зафиксированный рост невуса считается подозрением на малигнизацию.
НЕВУС ХОРИОИДЕИ Невус является гамартомой, состоящей из 4 типов клеток: веретенообразные, полигональные, дендритические, раздутые.
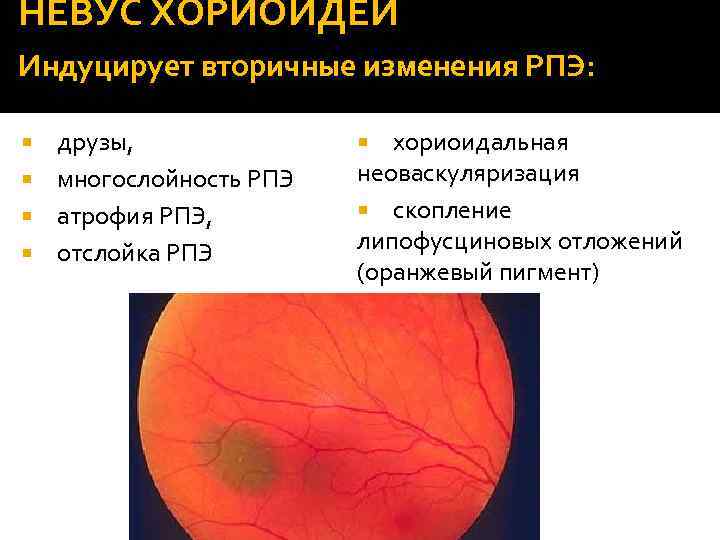
НЕВУС ХОРИОИДЕИ Индуцирует вторичные изменения РПЭ: друзы, многослойность РПЭ атрофия РПЭ, отслойка РПЭ хориоидальная неоваскуляризация скопление липофусциновых отложений (оранжевый пигмент)
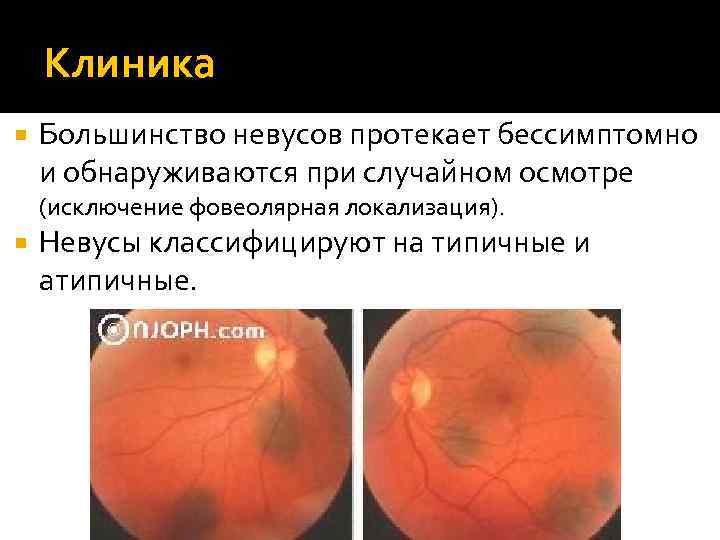
Клиника Большинство невусов протекает бессимптомно и обнаруживаются при случайном осмотре (исключение фовеолярная локализация). Невусы классифицируют на типичные и атипичные.
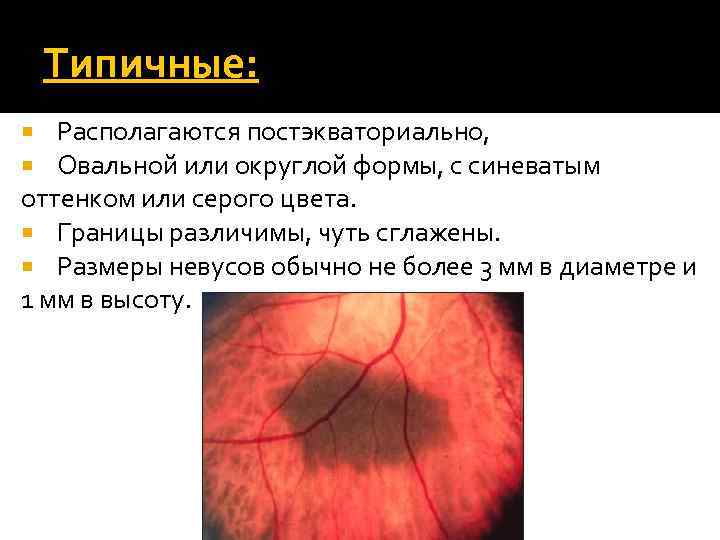
Типичные: Располагаются постэкваториально, Овальной или округлой формы, с синеватым оттенком или серого цвета. Границы различимы, чуть сглажены. Размеры невусов обычно не более 3 мм в диаметре и 1 мм в высоту.
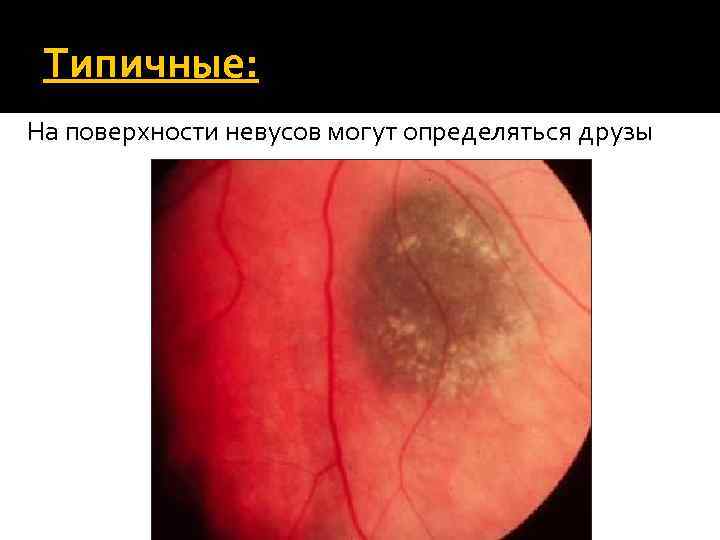
Типичные: На поверхности невусов могут определяться друзы
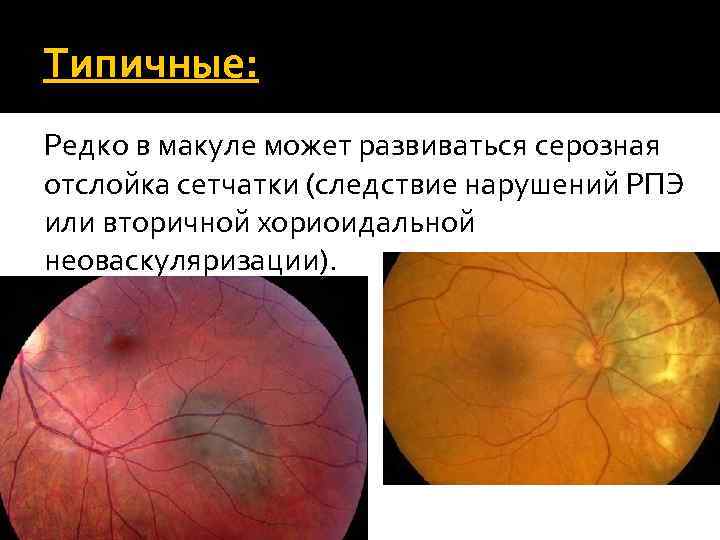
Типичные: Редко в макуле может развиваться серозная отслойка сетчатки (следствие нарушений РПЭ или вторичной хориоидальной неоваскуляризации).
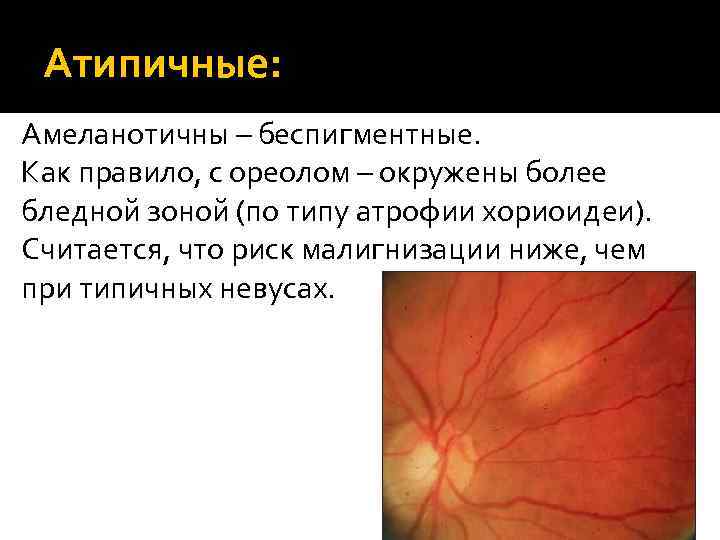
Атипичные: Амеланотичны – беспигментные. Как правило, с ореолом – окружены более бледной зоной (по типу атрофии хориоидеи). Считается, что риск малигнизации ниже, чем при типичных невусах.

Признаки подозрения на малигнизацию: Жалобы пациента: появление пятна перед глазом, метаморфопсии, фотопсии, изменения поля зрения. Размеры превышают в диаметре более 5 мм и в толщину более 1 мм. Отложение оранжевого пигмента на уровне РПЭ. Отсутствие друз на поверхности относительно высокого образования. Юкстапапиллярная локализация. Серозная отслойка сетчатки над образованием или в нижних его отделах. Чем больше признаков диагностировано, тем больше вероятность малигнизации – меланомы.
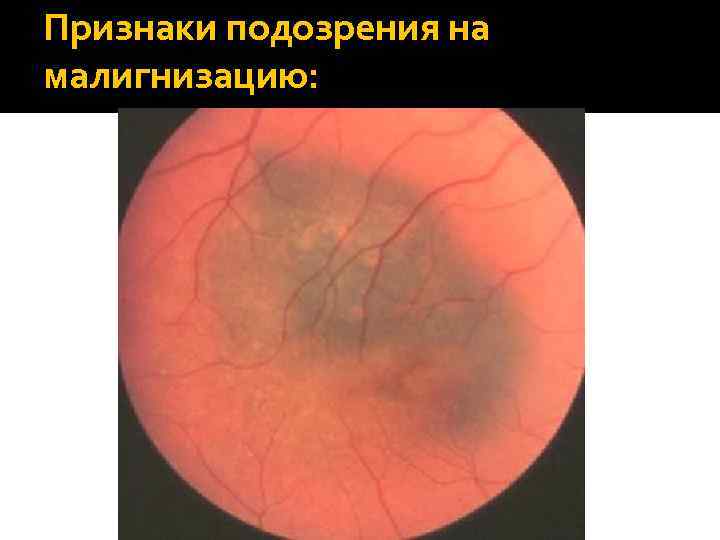
Признаки подозрения на малигнизацию:
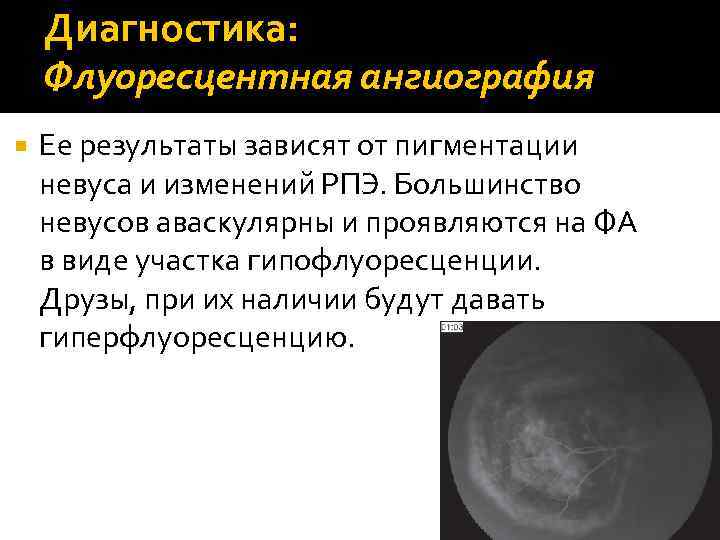
Диагностика: Флуоресцентная ангиография Ее результаты зависят от пигментации невуса и изменений РПЭ. Большинство невусов аваскулярны и проявляются на ФА в виде участка гипофлуоресценции. Друзы, при их наличии будут давать гиперфлуоресценцию.

Диагностика: УЗИ. Выявляет плоское или проминирующее образование с высокой рефлективностью. Снижение внутренней рефлективности указывает на злокачественный характер образования. Позволяет определить толщину образования, однако, учитывая пологие края, не позволяет определить диаметр основания.

Дифференциальная диагностика: Врожденная гипертрофия РПЭ: выглядит как пигментированное плоское образование с четкими границами. Меланоцитома хориоидеи: клинически не отличается от большого невуса. Небольшая меланома: обычно сопровождается серозной отслойкой сетчатки и появлением желтого пигмента на поверхности. Невозможно предсказать когда меланома начнет метастазировать. Летальная диссеминация может начаться тогда, когда меланома неотличима от большого невуса. А когда будет выставлен диагноз злокачественной меланомы может оказаться поздно.

Лечение Типичный невус не требует лечения. При подозрении на малигнизацию: обязательна фоторегистрация глазного дна и УЗИ при первом обращении. При подозрении на рост и малигнизацию фотографирование и УЗИ необходимо повторить. При документальном подтверждении роста образование следует считать меланомой.
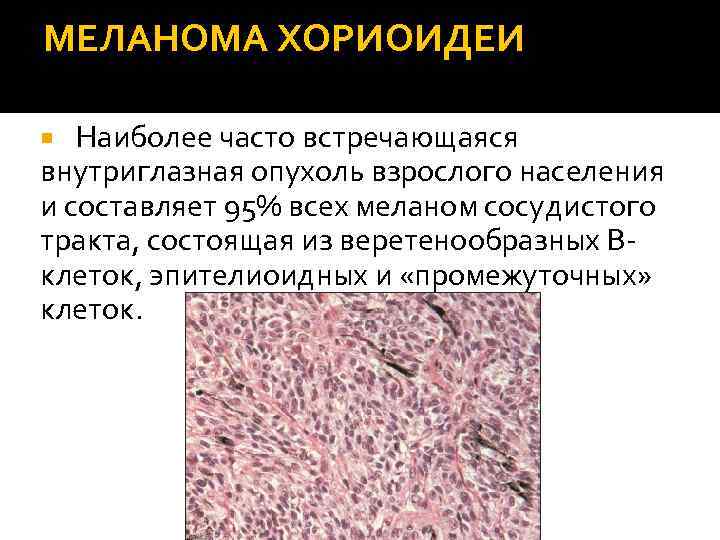
МЕЛАНОМА ХОРИОИДЕИ Наиболее часто встречающаяся внутриглазная опухоль взрослого населения и составляет 95% всех меланом сосудистого тракта, состоящая из веретенообразных Вклеток, эпителиоидных и «промежуточных» клеток.
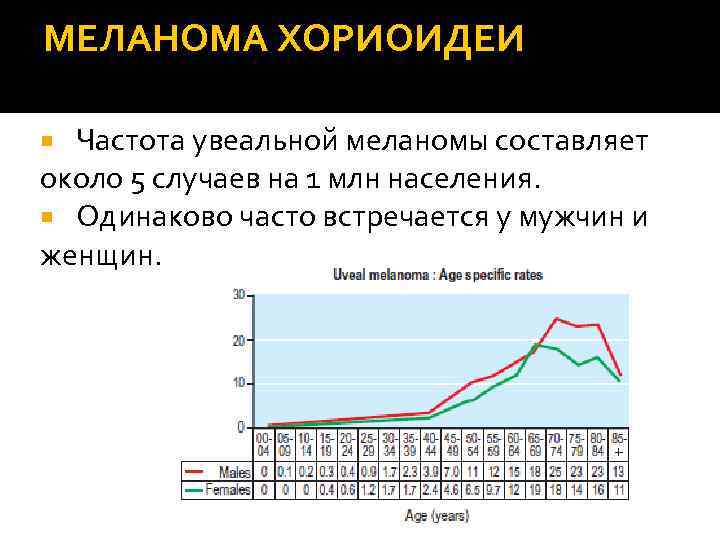
МЕЛАНОМА ХОРИОИДЕИ Частота увеальной меланомы составляет около 5 случаев на 1 млн населения. Одинаково часто встречается у мужчин и женщин.

МЕЛАНОМА ХОРИОИДЕИ Крайне редко выявляется у детей. Чаще всего развивается у людей европеоидной расы. Эпидемиологические исследования показали, что меланома развивается в 2 -3 раза чаще в серо-голубых глазах, чем в карих.

Предрасполагающие факторы: Врожденный глазной меланоцитоз (риск развития 1: 400). Характеризуется повышенным содержанием меланоцитов в сосудистой оболочке и эписклере (диффузная мультифокальная слабо серая пигментация склеры и гиперпигментация сосудистой оболочки, диффузные сосочкообразные разрастания переднего листка радужки, гиперпигментация кожи лица в области I и II ветвей тройничного нерва – окулодермальный меланоцитоз или невус Ота).
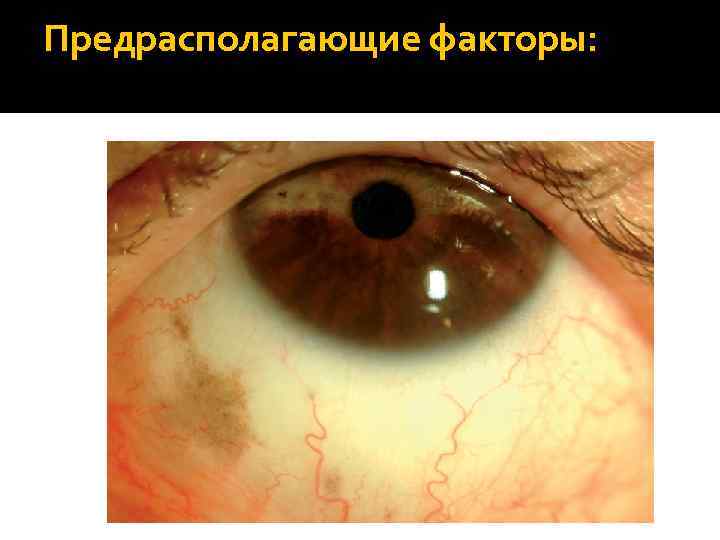
Предрасполагающие факторы:
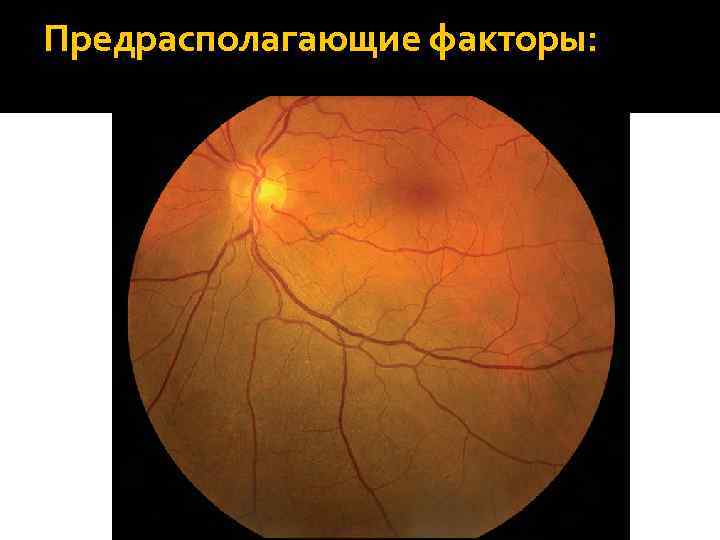
Предрасполагающие факторы:
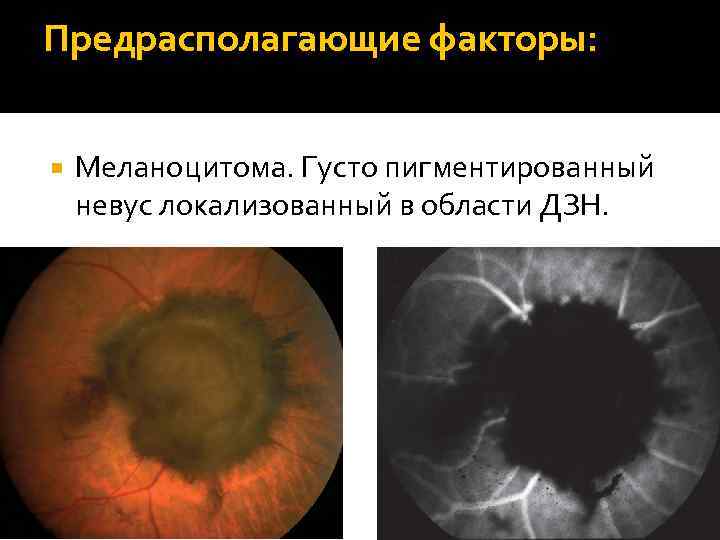
Предрасполагающие факторы: Меланоцитома. Густо пигментированный невус локализованный в области ДЗН.

Предрасполагающие факторы: Атипичные кожные невусы Наследственная меланома кожи Нейрофиброматоз I типа.

Классификация увеальных меланом по Callender Веретеноклеточные меланомы – составляют 45% всех опухолей. Образованы ветеренообразными клетками. Эпителиоидно-клеточная меланома – 5% случаев. Смешанно-клеточная меланома – 45% случаев, состоит из клеток 2 типов. Некротическая меланома – 5% случаев. Из-за некроза определить тип клеток не представляется возможным.
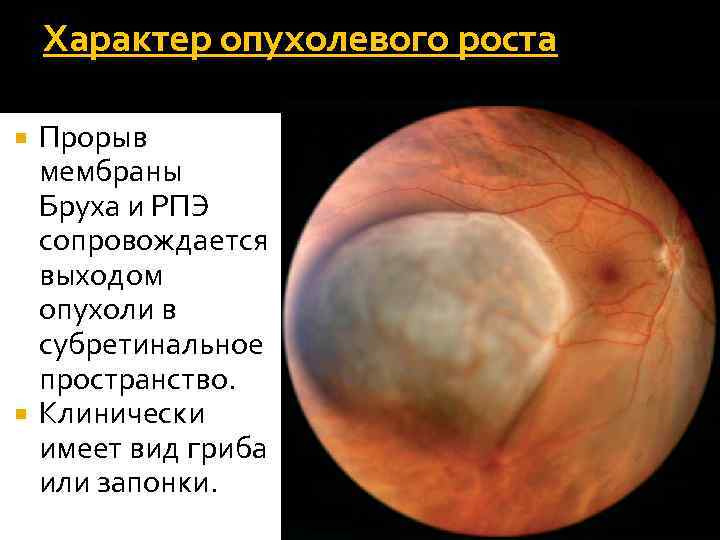
Характер опухолевого роста Прорыв мембраны Бруха и РПЭ сопровождается выходом опухоли в субретинальное пространство. Клинически имеет вид гриба или запонки.

Характер опухолевого роста Перфорация сетчатки, обсеменение стекловидного тела и витреальное кровоизлияние.

Характер опухолевого роста Инвазия опухолевыми клетками склеры по ходу сосудов и нервов приводит к росту опухоли в орбиту.

Характер опухолевого роста Опухоль может окружать зрительный нерв, но его инвазия происходит редко. Инвазия вортикозных вен с метастатическим распространением. Органами мишенями становятся печень, легкие, кости, кожа. Около 5% меланом растут диффузно в ширину, не сопровождаются заметным увеличением толщины. Вследствие чего их первичное диагностирование приходится уже при наличии экстраокулярного распространения.
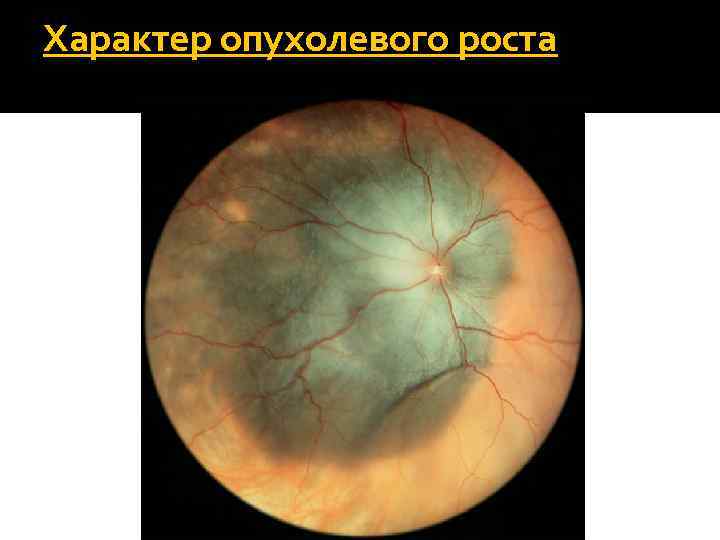
Характер опухолевого роста

Диагностика Пик манифестации меланомы приходится на возраст около 60 лет. Чаще всего течение бессимптомное, обнаруживается случайно. Может сопровождаться снижением зрения, метаморфопсиями, дефектами поля зрения, фотопсиями. Боли появляются в случаях развития неоваскулярной глаукомы или увеита. Проведение бинокулярной непрямой офтальмоскопии и непрямой биомикроскопии позволяет достоверно поставить диагноз в большинстве случаев.
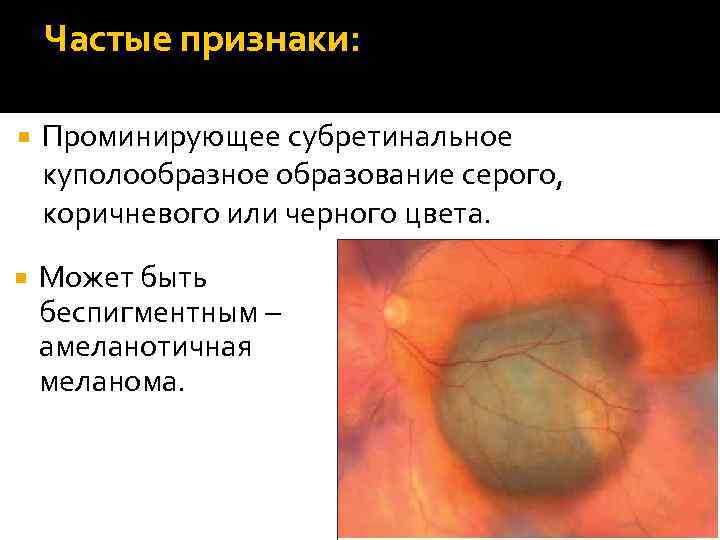
Частые признаки: Проминирующее субретинальное куполообразное образование серого, коричневого или черного цвета. Может быть беспигментным – амеланотичная меланома.
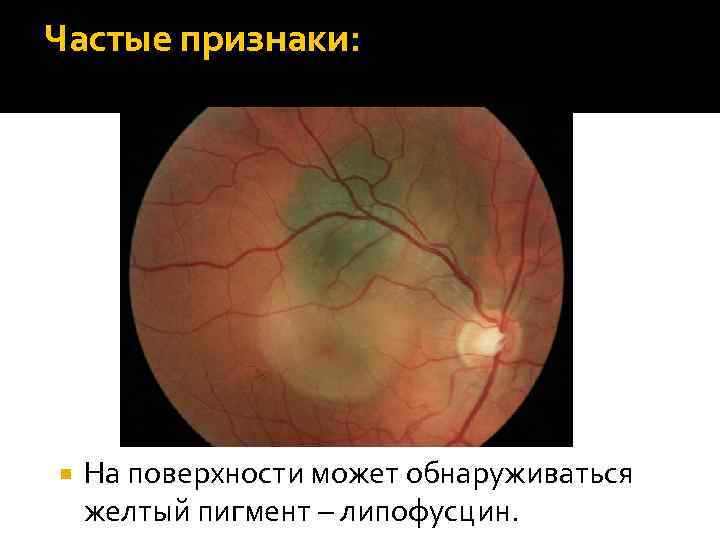
Частые признаки: На поверхности может обнаруживаться желтый пигмент – липофусцин.
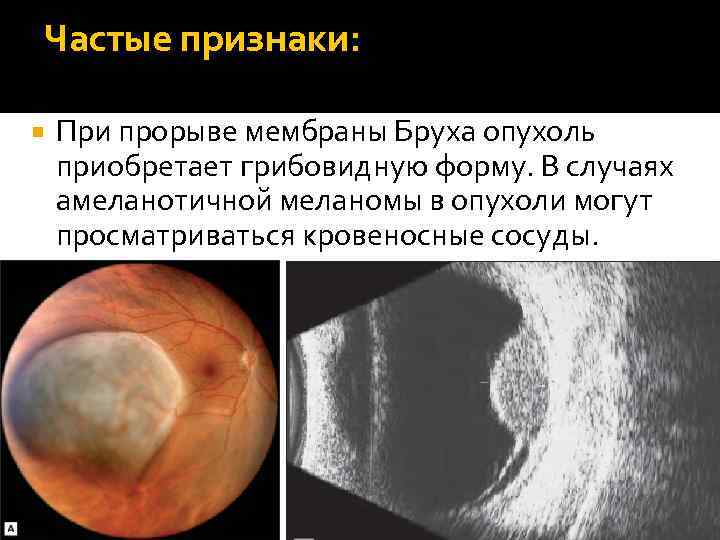
Частые признаки: При прорыве мембраны Бруха опухоль приобретает грибовидную форму. В случаях амеланотичной меланомы в опухоли могут просматриваться кровеносные сосуды.
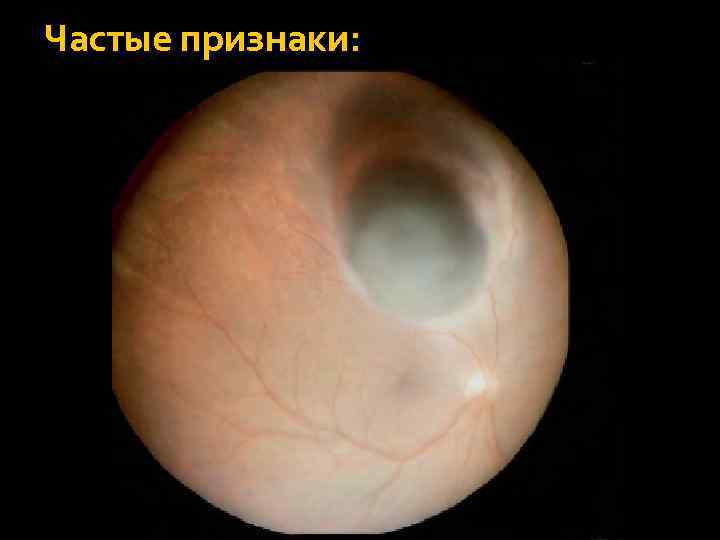
Частые признаки:
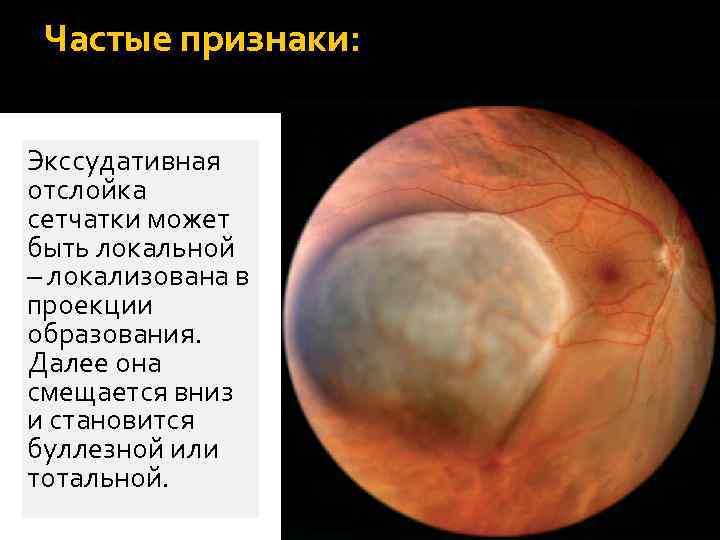
Частые признаки: Экссудативная отслойка сетчатки может быть локальной – локализована в проекции образования. Далее она смещается вниз и становится буллезной или тотальной.
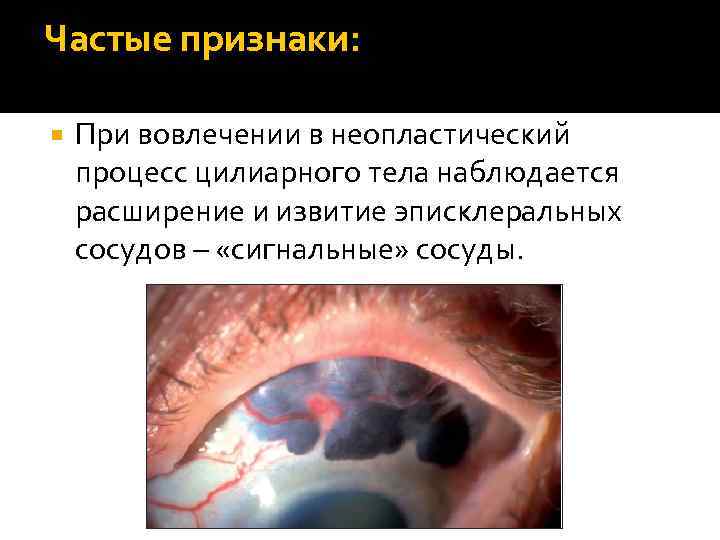
Частые признаки: При вовлечении в неопластический процесс цилиарного тела наблюдается расширение и извитие эписклеральных сосудов – «сигнальные» сосуды.

Редкие признаки: Нарушение хориоидального кровотока может приводить к «булыжной» дегенерации линейной формы. Могут определяться «костные тельца» .

Редкие признаки: Окклюзия центральной вены сетчатки при вовлечении в патологический процесс диска зрительного нерва. Диффузный рост опухоли – обширные плоские неравномерно окрашенные образования. Хориоидальные складки, геморрагии, рубеоз, вторичная глаукома, катаракта, увеит.

ДИАГНОСТИКА: Периметрия. Выявляет нарушения поля зрения. Они более выражены, чем при невусах хориоидеи. Трансиллюминация (диафаноскопия). Позволяет приблизительно оценить размер и распространенность опухоли, однако дифференциальнодиагностического значения не имеет.
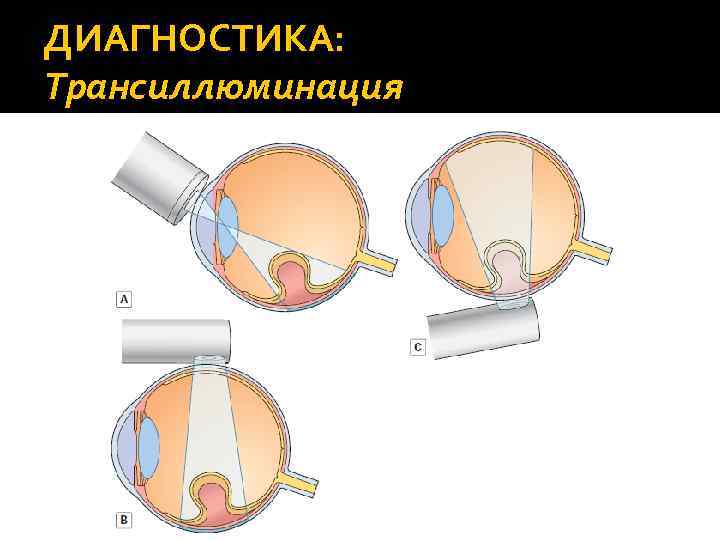
ДИАГНОСТИКА: Трансиллюминация

ДИАГНОСТИКА: УЗИ. Позволяет определить размер (толщину) опухоли, выявить экстраокулярное распространение. Характерные признаки: акустически пустое пространство внутри опухоли, хориоидальная экскавация, акустическая дорожка позади глазного яблока в орбите. Выявление грибовидной конфигурации является патогномоничным признаком меланомы. УЗИ в режиме цветового доплеровского картирования. Позволяет дифференцировать опухоль от кровоизлияний в глазах с непрозрачными средами.
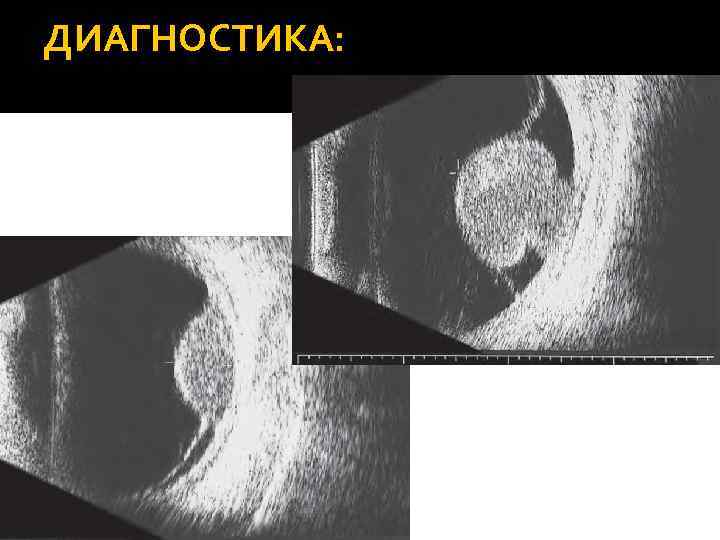
ДИАГНОСТИКА:

ДИАГНОСТИКА: ФА. Имеет ограниченную диагностическую значимость, так как отсутствуют признаки характерные исключительно для меланомы. Грибовидные меланомы выявляют двойное кровоснабжение. В большинстве случаев в артерио-венозную фазу выявляется пятнистая флуоресценция. Если над образованием ПРЭ отсутствует или не изменен может определяться гипофлуоресценция.
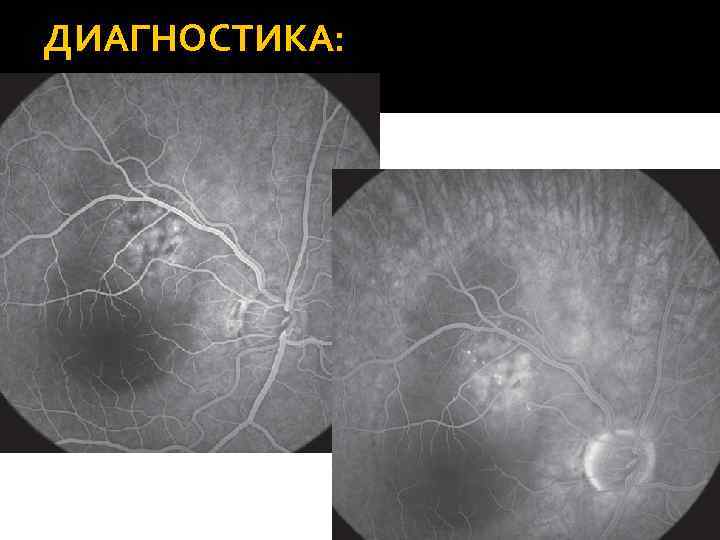
ДИАГНОСТИКА:

ДИАГНОСТИКА: МРТ-исследование. Выявляет гиперинтенсивное образование в Т 1 взвешенном режиме и гипоинтенсивное образование в Т 2 -взвешенном режиме. Использование гадолиния повышает качество и диагностическую информативность метода – позволяет диагностировать распространение опухоли по зрительному нерву и в орбиту.
ДИАГНОСТИКА: Тонкоигольная аспирационная биопсия с иммуногистохимией проводится в случаях невозможности постановки однозначного диагноза при помощи неинвазивных методов исследования.

ДИАГНОСТИКА: системное обследование

Дифференциальная диагностика С пигментными образованиями: Большой невус Меланоцитома Врожденная гипертрофия РПЭ Кровоизлияние в субретинальное пространство или в хориоидею. Метастазы меланомы кожи. С беспигментными образованиями: Диффузная гемангиома хориоидеи Метастазы Солитарные гранулемы хориоидеи при саркоидозе или туберкулезе. Задний склерит (сопровождается болью)

ЛЕЧЕНИЕ преследует несколько целей: Предотвращение метастазирования, по возможности сохранение глаза как органа и зрительных функций. Выбор лечения определяется индивидуально для каждого пациента с учетом: Размера, локализации и протяженности опухоли Степени влияния на зрительные функции Состояние парного глаза Общий соматический статус, возраст пациента Пожелания пациента. Оставить без лечения можно только опухоль на единственном зрячем глазу у пациента пожилого (старческого) возраста или при тяжелой сопутствующей патологии.

ЛЕЧЕНИЕ брахитерапия Является простым и эффективным методом лечения. Выполняют с радиоактивными аппликаторами 106 Ru 125 I. Продолжительность облучения составляет 3 -7 дней. Необходимая доза в среднем составляет 80 Гр. Показания: опухоли с диаметром основания менее 20 мм, есть шанс сохранить зрительные функции. Рутениевые аппликаторы применяют при опухолях толщиной менее 5 мм, с радиоактивным йодом – при толщине менее 10 мм. Может быть дополнена транспупиллярной термотерапией с целью снижения экссудации.
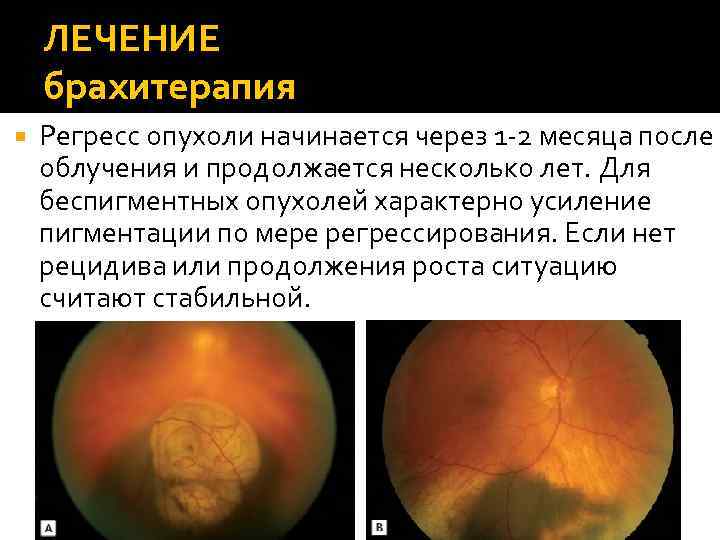
ЛЕЧЕНИЕ брахитерапия Регресс опухоли начинается через 1 -2 месяца после облучения и продолжается несколько лет. Для беспигментных опухолей характерно усиление пигментации по мере регрессирования. Если нет рецидива или продолжения роста ситуацию считают стабильной.
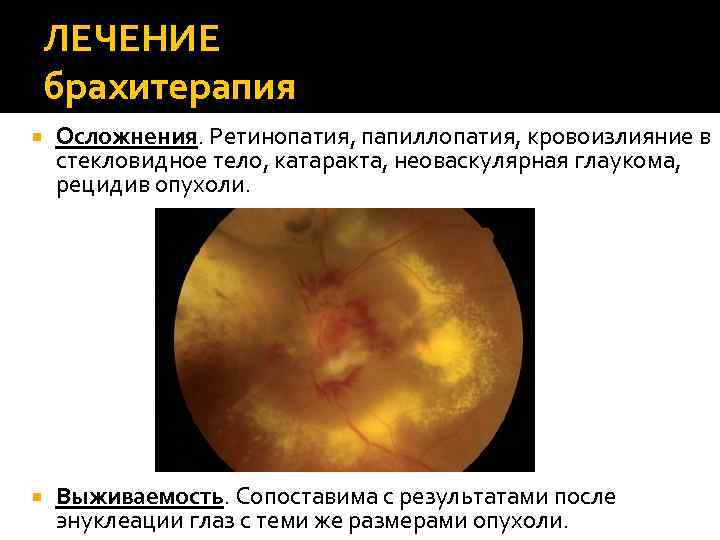
ЛЕЧЕНИЕ брахитерапия Осложнения. Ретинопатия, папиллопатия, кровоизлияние в стекловидное тело, катаракта, неоваскулярная глаукома, рецидив опухоли. Выживаемость. Сопоставима с результатами после энуклеации глаз с теми же размерами опухоли.

ЛЕЧЕНИЕ: лучевая терапия заряженными частицами – протонами Позволяет распределить лучевую дозу более гомогенно, чем при брахитерапии. Лечение разбивают на фракции в течении 4 дней. Разовая доза подается не менее 1 мин. Показания. Опухоли, при которых брахитерапия невозможна из-за больших размеров или задней локализации, когда нет возможности установить аппликатор.

ЛЕЧЕНИЕ: лучевая терапия заряженными частицами – протонами Техника: Производится радиографическая маркировка расположения опухоли радиоактивными танталовыми метками (подшивают к склере). Пациента усаживают в кресло с фиксацией головы. Пациент фиксирует взгляд на фиксационной метке. Регресс опухоли происходит медленнее, чем при брахитерапии.
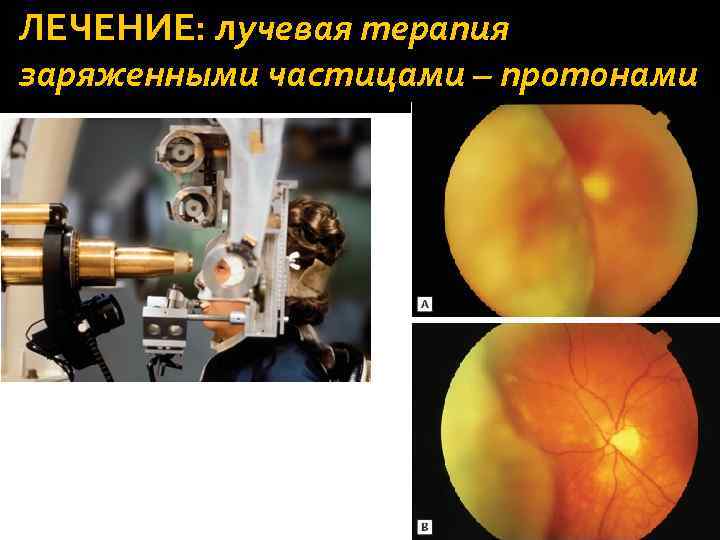
ЛЕЧЕНИЕ: лучевая терапия заряженными частицами – протонами

ЛЕЧЕНИЕ: лучевая терапия заряженными частицами – протонами Осложнения. Зависят от размера и локализации опухоли (близости к ДЗН и фовеоле). Выпадение ресниц, депигментация кожи век, каналикулит с эпифорой, постлучевой конъюнктивит с кератинизацией, кератит, макулопатия, оптическая нейропатия, экссудативная отслойка сетчатки, неоваскулярная глаукома. Рецидивы опухоли редки. Выживаемость сопоставима с результатами при брахитерапии или энуклеации.

ЛЕЧЕНИЕ Транспупиллярная термотерапия (ТТТ) С целью достижения гипертермии используют инфракрасное лазерное излучение. Показания: небольшие пигментированные опухоли, расположенные близко к макуле или ДЗН. Проводят как дополнение к радиотерапии для снятия отека и профилактики рецидива роста. В отличие от предыдущих методов вызывает быстрый опухолевый некроз. Лечение выполняют в амбулаторных условиях.

ЛЕЧЕНИЕ Транспупиллярная термотерапия (ТТТ) Техника: С помощью диодного лазера (810 нм) по всей поверхности опухоли наносят перекрывающиеся лазерные аппликации диаметром 3 мм. Мощность выбирается индивидуально – побледнение сетчатки должно наступать не ранее чем через 45 сек после начала облучения. Для профилактики рецидива по краю опухоли облучают кольцо нормальной хориоидеи шириной 2 мм. Дополнительно проводят брахитерапию для профилактики рецидива из глубоких интрасклеральных опухолевых клеток. Если имеется остаточная опухоль, лечение повторяют через 6 месяцев.
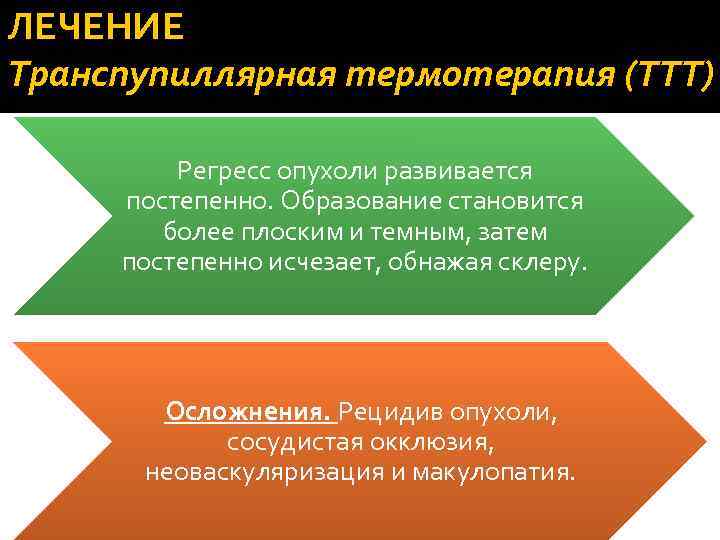
ЛЕЧЕНИЕ Транспупиллярная термотерапия (ТТТ) Регресс опухоли развивается постепенно. Образование становится более плоским и темным, затем постепенно исчезает, обнажая склеру. Осложнения. Рецидив опухоли, сосудистая окклюзия, неоваскуляризация и макулопатия.
ЛЕЧЕНИЕ Стереотаксическая радиотерапия Находится в стадии изучения. Показания, противопоказания и исходы окончательно не определены. Облучение подается к опухоли путем множества высококоллиминированных пучков излучения под различным углом одновременно или последовательно
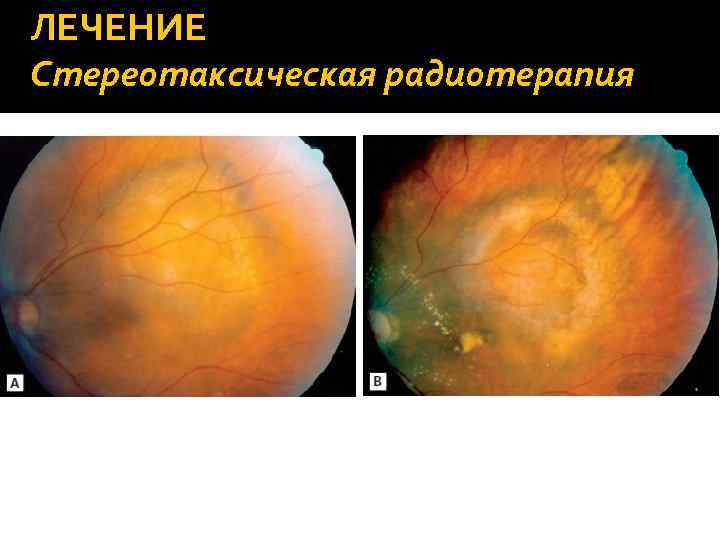
ЛЕЧЕНИЕ Стереотаксическая радиотерапия

ЛЕЧЕНИЕ Транссклеральная хориоэктомия Сложное хирургическое вмешательство, применяется редко. Показания. Опухоли слишком высокие для радиотерапии с диаметром основания не более 16 мм. Техника: Опухоль локализуют с помощью трансиллюминации. Выполняют ограниченную витрэктомию. Выкраивают послойный склеральный лоскут в проекции опухоли. Опухоль резицируют вместе с глубокими слоями склеры. Дефект закрывают склеральным лоскутом. Дополнительно проводят брахитерапию (сразу или после заживления операционной раны).
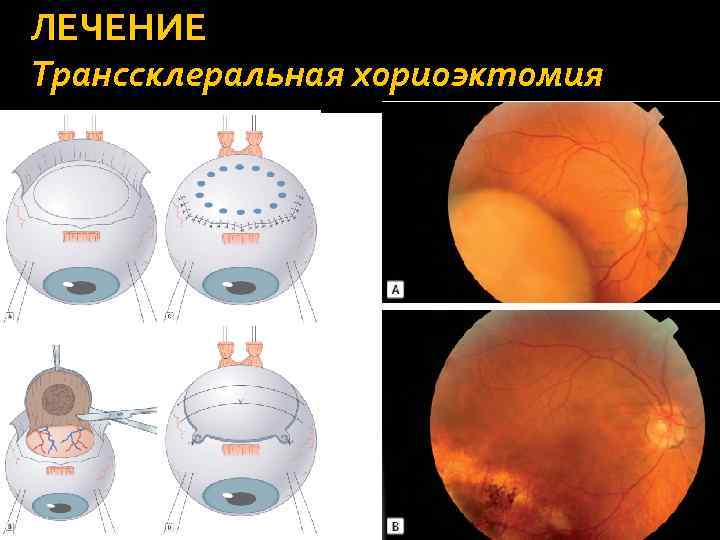
ЛЕЧЕНИЕ Транссклеральная хориоэктомия

ЛЕЧЕНИЕ Транссклеральная хориоэктомия В области колобомы и вокруг нее может появиться гиперпигментация – реакция РПЭ. Осложнения. Отслойка сетчатки, рецидив меланомы.

ЛЕЧЕНИЕ Энуклеация Показания. Очень большие по размеру опухоли, опухоли с прорастанием ДЗН, с вовлечением цилиарного тела, с распространением на угол передней камеры, необратимая полная потеря зрения, нежелание пациента сохранять глаз с опухолью. Техника выполнения энуклеации стандартна с установкой внутриглазничного имплантата. Осложнения. Такие же как при энуклеации по другому поводу. Рецидив в культе маловероятен (если было прорастание в ДЗН).

ЛЕЧЕНИЕ Экзентерация Производят в случаях удаления глаза с эпибульбарным ростом опухоли и невозможности провести оптимальную лучевую терапию для полного контроля опухоли.

ЛЕЧЕНИЕ лечение метастазов Системная химиотерапия и/или иммунотерапия редко бывает эффективной. Более целесообразно проведение внутрипеченочной химиотерапии. Частичная гепатэктомия. Выполняют при метастазах в печень.

Прогностические факторы выживаемости Гистологические признаки – большое число эпителиоидных клеток в поле зрения, лимфоцитарная инфильтрация, замкнутые петли ламинина внутри опухоли. Цитогенетические аномалии в опухолевых клетках (50% смертность при 5 летнем наблюдении). Экстрасклеральное распространение. Ухудшает прогноз выживаемости – более агрессивный рост и риск метастазирования. Размер. Большой размер ухудшает прогноз, особенно если диаметр основания опухоли превышает 16 мм. Опухоли передней локализации имеют худший прогноз, так как могут распространяться на цилиарное тело, угол передней камеры. Локальный рецидив роста опухоли после проведенного лечения.

МЕЛАНОЦИТОМА Редкий, густопигментированный невус, чаще всего локализующийся в области ДЗН Меланоцитома хориоидеи, цилиарного тела и радужки встречается редко. Может локализоваться и в любой другой области сосудистой оболочки. В отличие от меланомы, часто обнаруживается у темнокожих людей. Несколько чаще выявляется у женщин. Гистологически состоит из густопигментированных полигональных или веретеноклеточных клеток с маленьким ядром.

МЕЛАНОЦИТОМА Клиническая картина Чаще всего обнаруживается случайно. Меланоцитома ДЗН представляет собой темнокоричневый или черный очаг с перистыми краями, располагающаяся внутри нервных волокон сетчатки и распространяющаяся на ДЗН. Часто занимает нижнюю часть ДЗН. Реже проминирует и занимает всю поверхность ДЗН. Крайне редко меланоцитома может высвобождать частички пигмента в стекловидное тело, что может привести к развитию вторичной глаукомы.
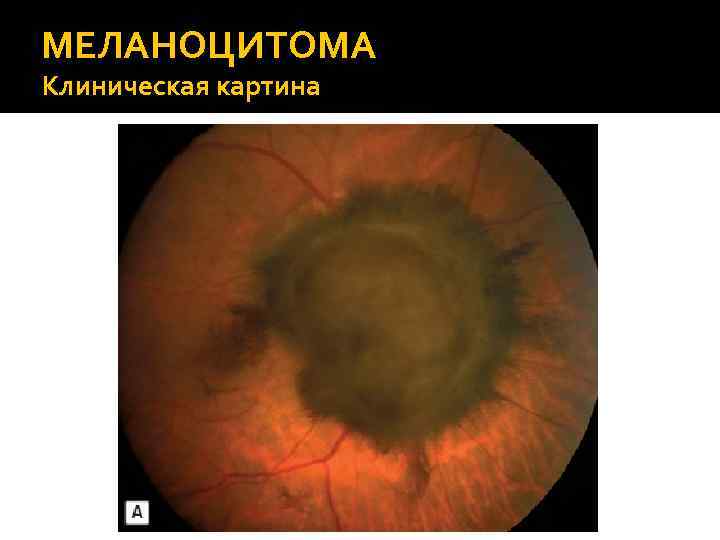
МЕЛАНОЦИТОМА Клиническая картина

МЕЛАНОЦИТОМА Осложнения Встречаются редко. Злокачественная трансформация в меланому. Дефекты поля зрения (расширение слепого пятна, дугообразная скотома). Выраженное снижение зрения наблюдается редко и вызвано злокачественной трансформацией опухоли, окклюзией центральной артерии или вены сетчатки, ишемической оптической нейроретинопатией, нейроретинитом или спонтанным опухолевым некрозом.

МЕЛАНОЦИТОМА Дифференциальная диагностика Меланома хориоидеи может прорастать ДЗН. Другие перипапиллярные пигментированные образования, которые протекают с вовлечением зрительного нерва и прилежащей сетчатки: аденома ПЭ, идиопатическая гиперплазия РПЭ, комбинированная гамартома сетчатки и ПЭ. Меланоцитома хориоидеи практически неотличима от невуса или небольшой меланомы. Лечения не требует (только при злокачественной трансформации)

ОСТЕОМА ХОРИОИДЕИ (остеогенная хористома) Очень редкая доброкачественная медленнорастущая оссифицированная опухоль. Чаще встречается у женщин. Оба глаза поражаются в 25% случаев (не одновременно). Гистологически состоит из элементов зрелой губчатой кости, вызывает атрофию прилежащего РПЭ.
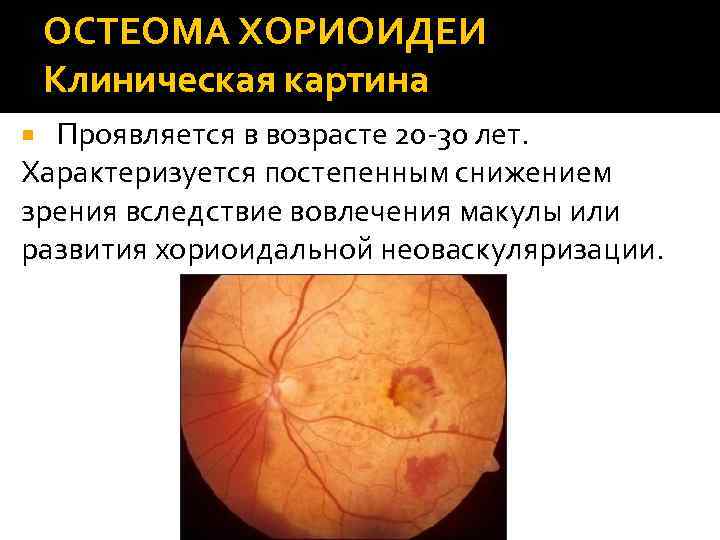
ОСТЕОМА ХОРИОИДЕИ Клиническая картина Проявляется в возрасте 20 -30 лет. Характеризуется постепенным снижением зрения вследствие вовлечения макулы или развития хориоидальной неоваскуляризации.
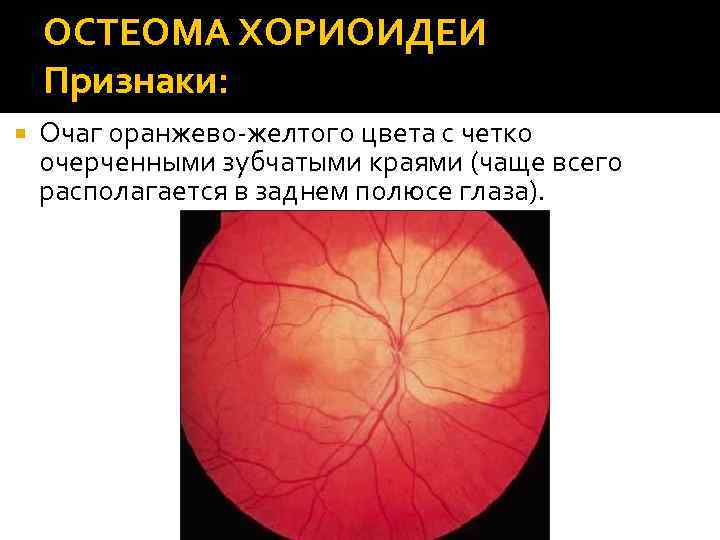
ОСТЕОМА ХОРИОИДЕИ Признаки: Очаг оранжево-желтого цвета с четко очерченными зубчатыми краями (чаще всего располагается в заднем полюсе глаза).
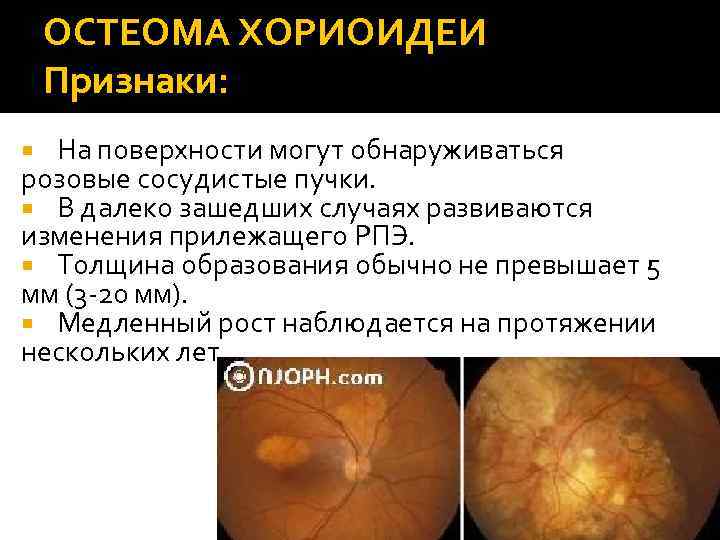
ОСТЕОМА ХОРИОИДЕИ Признаки: На поверхности могут обнаруживаться розовые сосудистые пучки. В далеко зашедших случаях развиваются изменения прилежащего РПЭ. Толщина образования обычно не превышает 5 мм (3 -20 мм). Медленный рост наблюдается на протяжении нескольких лет.
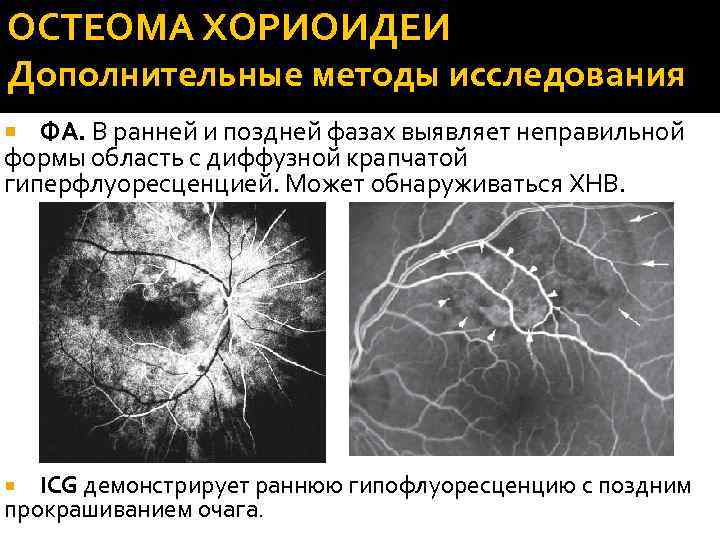
ОСТЕОМА ХОРИОИДЕИ Дополнительные методы исследования ФА. В ранней и поздней фазах выявляет неправильной формы область с диффузной крапчатой гиперфлуоресценцией. Может обнаруживаться ХНВ. ICG демонстрирует раннюю гипофлуоресценцию с поздним прокрашиванием очага.
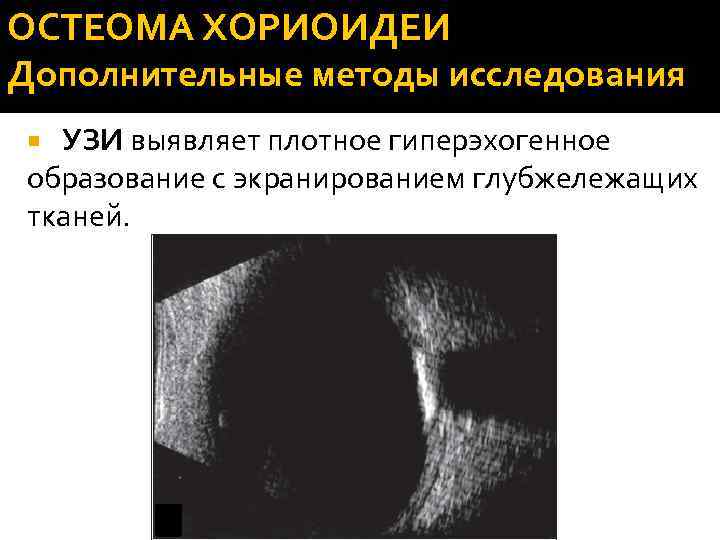
ОСТЕОМА ХОРИОИДЕИ Дополнительные методы исследования УЗИ выявляет плотное гиперэхогенное образование с экранированием глубжележащих тканей.
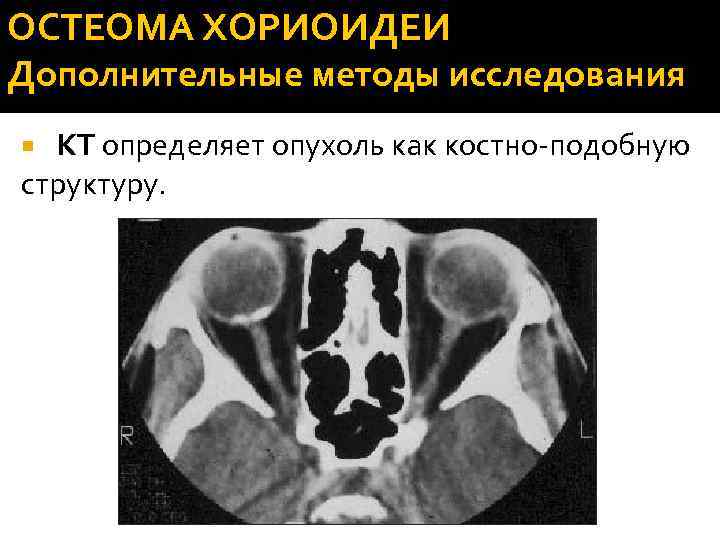
ОСТЕОМА ХОРИОИДЕИ Дополнительные методы исследования КТ определяет опухоль как костно-подобную структуру.

ОСТЕОМА ХОРИОИДЕИ: дополнительные методы исследования МРТ в Т 1 -взвешенном режиме выявляет гиперинтенсивное образование по отношению к стекловидному телу, в Т 2 взвешенном режиме – гипоинтенсивное.

ОСТЕОМА ХОРИОИДЕИ: дифференциальная диагностика Метастазы в хориоидею – могут быть двусторонними, чаще встречаются у пожилых людей. Беспигментный невус хориоидеи или меланома. Костная метаплазия. Склерохориоидальная кальцификация – развивается обычно в области сосудистых аркад на обоих глазах.
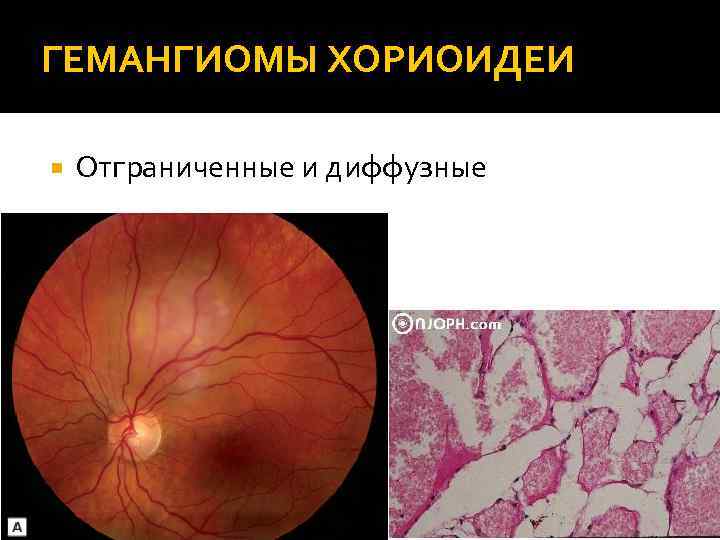
ГЕМАНГИОМЫ ХОРИОИДЕИ Отграниченные и диффузные

Отграниченная гемангиома хориоидеи Манифестация заболевания приходится на 4 -5 декаду жизни. Проявляется: Одностороннее снижение центрального зрения, дефекты поля зрения, метаморфопсии Появление гиперметропии на одном глазу (за счет приподнятости сетчатки над опухолью или скопления субретинальной жидкости) Жалобы и симптомы могут отсутствовать
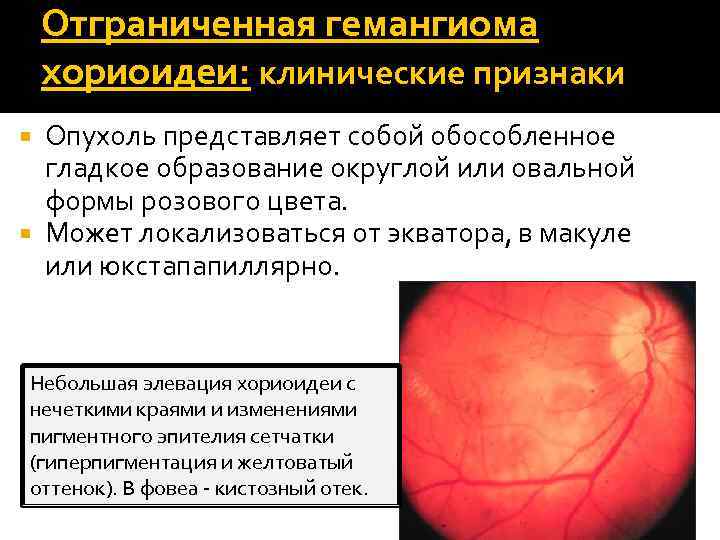
Отграниченная гемангиома хориоидеи: клинические признаки Опухоль представляет собой обособленное гладкое образование округлой или овальной формы розового цвета. Может локализоваться от экватора, в макуле или юкстапапиллярно. Небольшая элевация хориоидеи с нечеткими краями и изменениями пигментного эпителия сетчатки (гиперпигментация и желтоватый оттенок). В фовеа - кистозный отек.
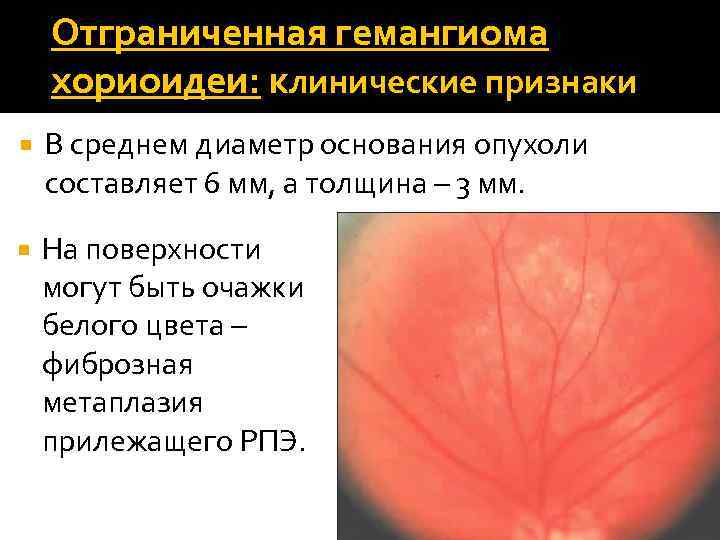
Отграниченная гемангиома хориоидеи: клинические признаки В среднем диаметр основания опухоли составляет 6 мм, а толщина – 3 мм. На поверхности могут быть очажки белого цвета – фиброзная метаплазия прилежащего РПЭ.

Отграниченная гемангиома хориоидеи: осложнения Интраретинальный отек, скопление субретинальной жидкости над опухолью, кистовидная дегенерация сетчатки. Отслойка сетчатки, неоваскулярная глаукома. Дегенерация РПЭ, субретинальный фиброз.

Отграниченная гемангиома хориоидеи: диагностика УЗИ. Выявляет акустически плотное образование с четким контуром передней поверхности и высоким внутренним акустическим отражением, без хориоидальной экскавации и затенения глубжележащих тканей.
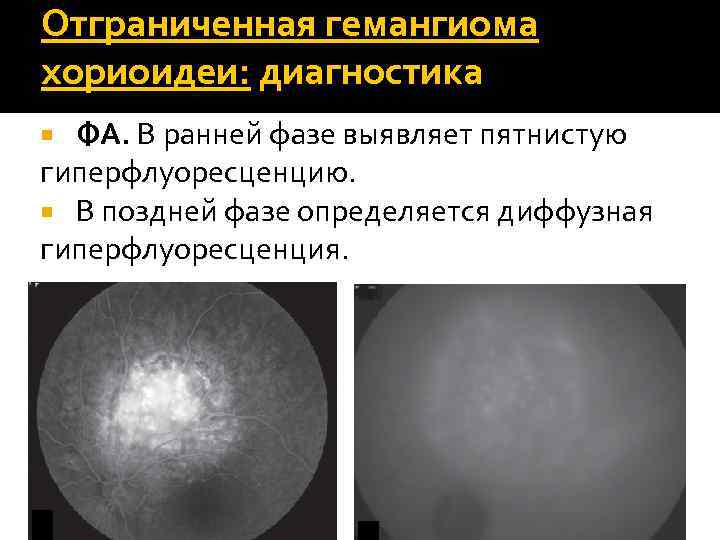
Отграниченная гемангиома хориоидеи: диагностика ФА. В ранней фазе выявляет пятнистую гиперфлуоресценцию. В поздней фазе определяется диффузная гиперфлуоресценция.

Отграниченная гемангиома хориоидеи: диагностика МРТ. В Т 1 -взвешенном режиме опухоль выглядит как изо- или гиперинтенсивное образование по отношению к стекловидному телу. В Т 2 -взвешенном режиме – имеет одинаковую интенсивность со стекловидным телом.

Отграниченная гемангиома хориоидеи: дифференциальная диагностика Амеланотичная меланома хориоидеи – имеет желтовато-коричневый цвет, может быть с небольшими вкраплениями пигмента. Метастазы в хориоидею – как правило, кремового цвета, могут быть мультифокальными. Почечно-клеточный рак и рак щитовидной железы дают метастазы оранжевого цвета и могут напоминать гемангиому хориоидеи. Отслойка ПЭ – на УЗИ выглядит акустически пустой.
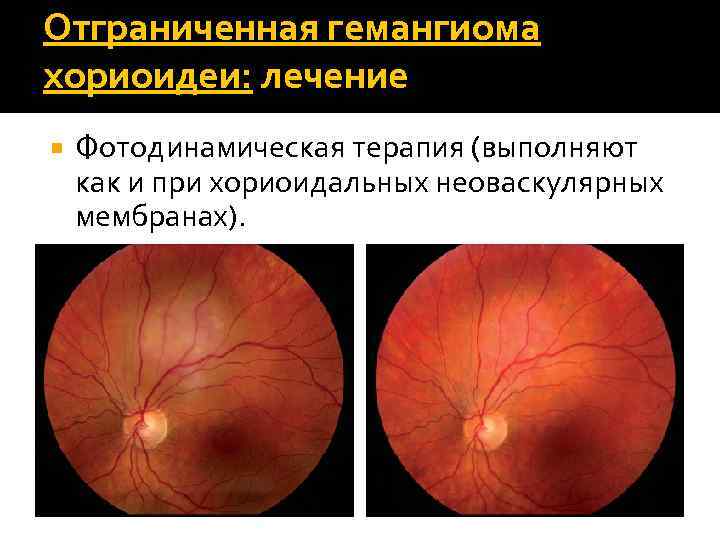
Отграниченная гемангиома хориоидеи: лечение Фотодинамическая терапия (выполняют как и при хориоидальных неоваскулярных мембранах).

Отграниченная гемангиома хориоидеи: лечение ТТТ применяют когда патологический процесс не затрагивает макулу. Приводит к формированию дефектов в поле зрения. Лучевые методы лечения: наружная γ-терапия, протонотерапия, брахитерапия.
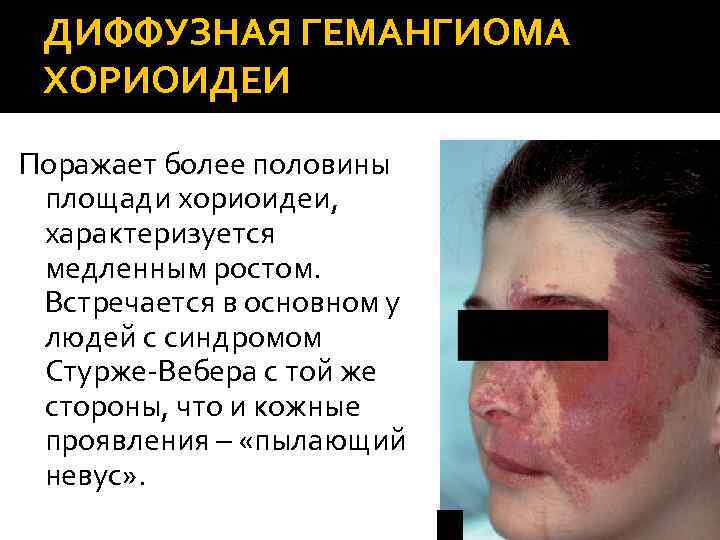
ДИФФУЗНАЯ ГЕМАНГИОМА ХОРИОИДЕИ Поражает более половины площади хориоидеи, характеризуется медленным ростом. Встречается в основном у людей с синдромом Стурже-Вебера с той же стороны, что и кожные проявления – «пылающий невус» .
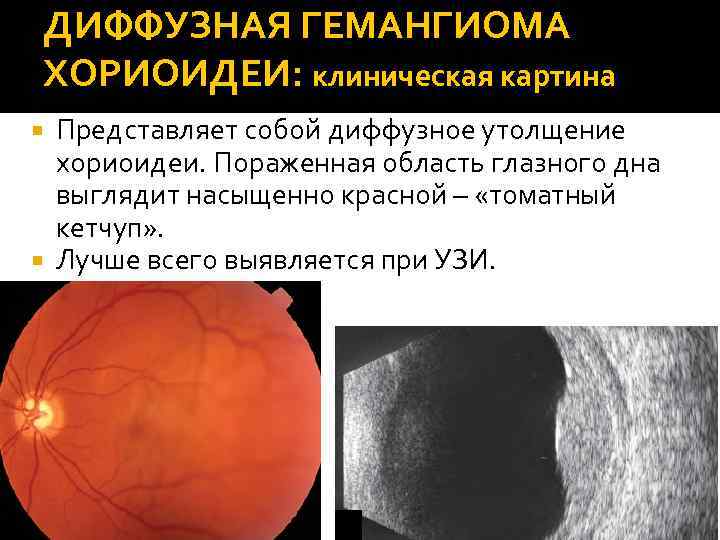
ДИФФУЗНАЯ ГЕМАНГИОМА ХОРИОИДЕИ: клиническая картина Представляет собой диффузное утолщение хориоидеи. Пораженная область глазного дна выглядит насыщенно красной – «томатный кетчуп» . Лучше всего выявляется при УЗИ.

ДИФФУЗНАЯ ГЕМАНГИОМА ХОРИОИДЕИ Осложнения: кистовидная дегенерация сетчатки, экссудативная отслойка сетчатки, неоваскулярная глаукома. Лечение. Наружная лучевая радиотерапия. Проводят при развитии осложнений.

СИНДРОМ СТУРЖЕ-ВЕБЕРА (энцефаломенингеальный ангиоматоз) – врожденный спорадический факоматоз Классифицируют в зависимости от области поражения: Синдром с трехсистемным поражением – лицо, мягкие мозговые оболочки и глаз. Синдром с двухсистемным поражением – поражение лица и глаза или лица и мягких мозговых оболочек.

СИНДРОМ СТУРЖЕ-ВЕБЕРА Клинические признаки: «пылающий невус» – располагается на лице в проекции иннервации одной или более ветвей тройничного нерва. Как правило, односторонний характер поражения. Ипсилатеральная гемангиома мягких мозговых оболочек теменной или затылочной областей может вызывать эпилептические припадки, гемипарез и/или гемианопсию.
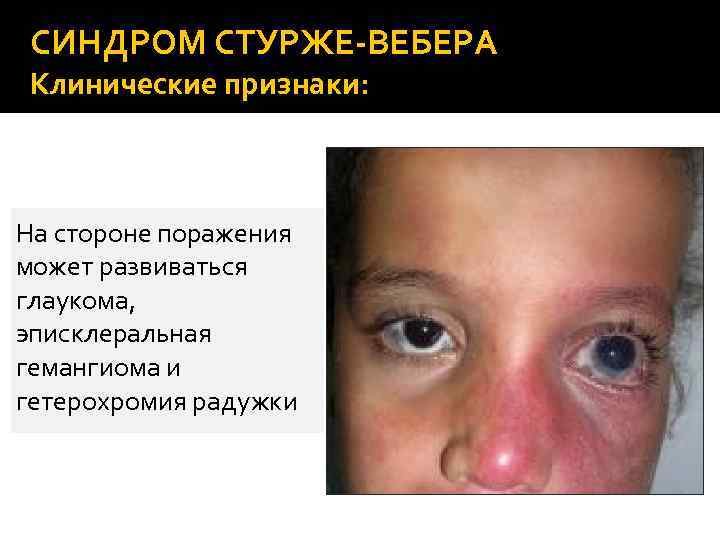
СИНДРОМ СТУРЖЕ-ВЕБЕРА Клинические признаки: На стороне поражения может развиваться глаукома, эписклеральная гемангиома и гетерохромия радужки

МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ ХОРИОИДЕИ Сосудистая оболочка является самым частым местом локализации метастазов (90% метастатических опухолей), реже встречаются в радужке и еще реже в цилиарном теле. Метастазы встречаются чаще, чем первичная опухоль хориоидеи. Наиболее часто это опухоли молочной железы, бронхолегочный рак, опухоли ЖКТ, почек и меланома кожи. Прогноз выживаемости для пациентов с метастазами в хориоидею неблагопрятный – 8 -12 мес.

Клиническая картина Очаги близко расположенные к макуле вызывают снижение зрения. При их локализации на периферии может быть бессимптомное течение. Признаки: Кремовато-белые очаги плакоидной или овальной формы, отличаются быстрым ростом, чаще располагаются в заднем полюсе. Может иметь шаровидную форму симулируя беспигментную меланому. В 30% случаев наблюдается мультифокальный рост, а в 10 -30% - двустороннее поражение. Часто развивается экссудативная отслойка, даже при небольшом размере опухоли.

Диагностика УЗИ. Характерно диффузное утолщение хориоидеи со средней эхогенной плотностью. ФА. Обнаруживает гипофлуоресценцию в ранней фазе исследования и диффузное прокрашивание в поздних фазах, двойное кровообращение не выявляется. КТ. Признаки неспецифичны. Позволяет определить распространение опухоли в глазу и орбите. МРТ. По отношению к стекловидному телу метастазы в Т 1 -взвешенном режиме выглядят гиперинтенсивными, в Т 2 взвешенном режиме – гипоинтенсивными. Биопсия. Проведение целесообразно при не выявленном первичном очаге.

Диагностика Системное обследование: Сбор анамнеза, физикальный осмотр Маммография Рентгенография грудной клетки и цитологическое исследование мокроты. КТ брюшной полости Исследование кала на скрытую кровь Анализ мочи на наличие эритроцитов

Лечение Наблюдение в случаях, когда пациент получает системную терапию и бессимптомное течение. Лучевая терапия: наружная лучевая γ-терапия или брахитерапия. ТТТ при небольшом размере опухоли и при отсутствии или малом количестве субретинальной жидкости. Системная терапия. Энуклеацию выполняют по поводу болящего слепого глаза.

БЛАГОДАРЮ ЗА ВНИМАНИЕ!
!!!опухоли сосудистой оболочки.pptx