 ОПУХОЛИ ПОЧЕК к. м. н. , доцент клиники урологии УО «ВГМУ» А. А. ЖЕБЕНТЯЕВ
ОПУХОЛИ ПОЧЕК к. м. н. , доцент клиники урологии УО «ВГМУ» А. А. ЖЕБЕНТЯЕВ
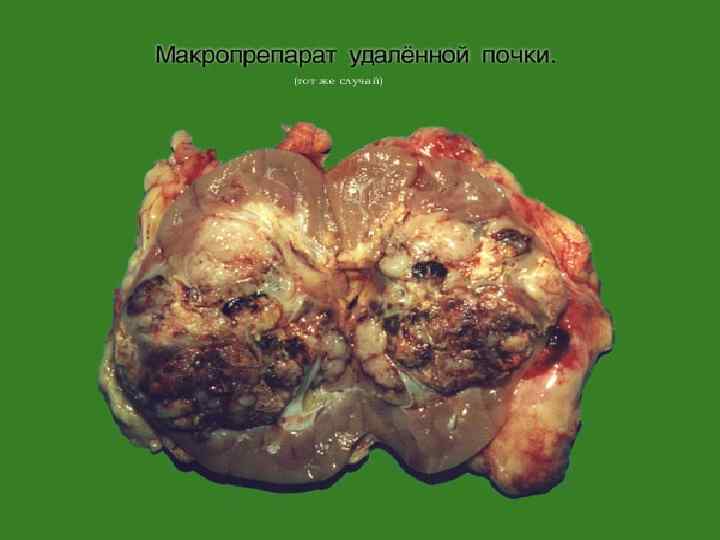
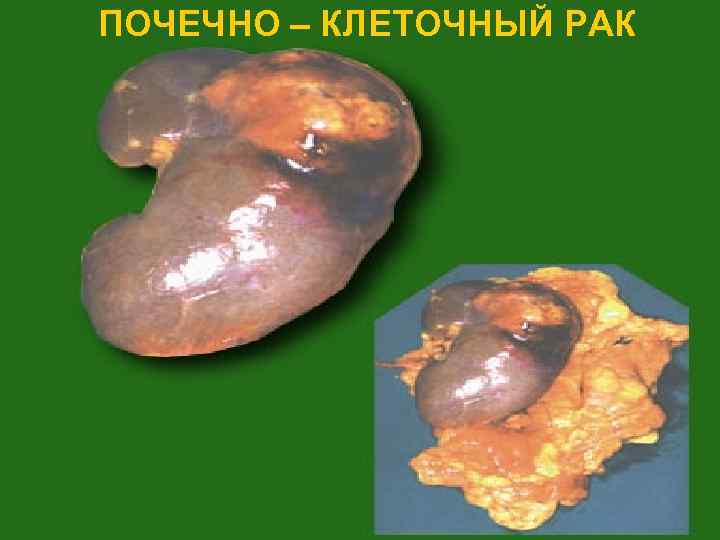 ПОЧЕЧНО – КЛЕТОЧНЫЙ РАК
ПОЧЕЧНО – КЛЕТОЧНЫЙ РАК
 ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК АНГИОМИОЛИПОМА q Редкая доброкачественная опухоль (<0, 5% всех опухолей почек); q Гиперэхогенная, круглая, с чётким ровным контуром при УЗИ; q Характеризуется 3 гистологическими структурами: кровеносные сосуды, гладкие мышцы, жир (хорошо дифференцируется при УЗИ и КТ); q Большинство этих опухолей асимптоматические, могут давать клинические проявления при спонтанном разрыве.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК АНГИОМИОЛИПОМА q Редкая доброкачественная опухоль (<0, 5% всех опухолей почек); q Гиперэхогенная, круглая, с чётким ровным контуром при УЗИ; q Характеризуется 3 гистологическими структурами: кровеносные сосуды, гладкие мышцы, жир (хорошо дифференцируется при УЗИ и КТ); q Большинство этих опухолей асимптоматические, могут давать клинические проявления при спонтанном разрыве.
 ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК ПОЧЕЧНАЯ ОНКОЦИТОМА q Эпителиальная опухоль из клеток собирательных канальцев; q Редко метастазирует; q 3 -7% солидных опухолей почек; q 80% - асимптоматические, обнаруживаются случайно; q Симптомы как при опухоли почки.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК ПОЧЕЧНАЯ ОНКОЦИТОМА q Эпителиальная опухоль из клеток собирательных канальцев; q Редко метастазирует; q 3 -7% солидных опухолей почек; q 80% - асимптоматические, обнаруживаются случайно; q Симптомы как при опухоли почки.
 ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК АДЕНОМА ПОЧКИ q небольшая, высокодифференцированная железистая опухоль из коркового вещества почки; q часто случайно обнаруживается при аутопсии; q 10 -20% человеческой популяции; q асимптоматическая; q точный диагноз устанавливается только после гистологического исследования.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК АДЕНОМА ПОЧКИ q небольшая, высокодифференцированная железистая опухоль из коркового вещества почки; q часто случайно обнаруживается при аутопсии; q 10 -20% человеческой популяции; q асимптоматическая; q точный диагноз устанавливается только после гистологического исследования.
 ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК ПОЧЕЧНО-КЛЕТОЧНЫЙ РАК (ПКР) q ПКР 2 -3% всех злокачественных опухолей, наиболее часто встречаются в более развитых странах; q Увеличение частоты обнаружения опухолей почки обусловлено применением УЗИ и КТ; q Соотношение мужчины : женщины = 1, 5: 1; q Наибольшая частота заболеваемости в возрасте 60– 70 лет;
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПОЧЕК ПОЧЕЧНО-КЛЕТОЧНЫЙ РАК (ПКР) q ПКР 2 -3% всех злокачественных опухолей, наиболее часто встречаются в более развитых странах; q Увеличение частоты обнаружения опухолей почки обусловлено применением УЗИ и КТ; q Соотношение мужчины : женщины = 1, 5: 1; q Наибольшая частота заболеваемости в возрасте 60– 70 лет;
 МОРФОЛОГИЧЕСКИЕ ФОРМЫ РАКА ПОЧКИ q светлоклеточный ПКР; q зернисто-клеточный ПКР; q железистый рак; q саркомоподобный рак. ПКР – 90% случаев злокачественных новообразований почек. Классификация 1996 г. выделяет 4 формы ПКР, для каждой из которых характерны специфические генетические альтерации, обусловливающие различное клиническое течение и разную чувствительность к проводимому лечению (см. следующий слайд).
МОРФОЛОГИЧЕСКИЕ ФОРМЫ РАКА ПОЧКИ q светлоклеточный ПКР; q зернисто-клеточный ПКР; q железистый рак; q саркомоподобный рак. ПКР – 90% случаев злокачественных новообразований почек. Классификация 1996 г. выделяет 4 формы ПКР, для каждой из которых характерны специфические генетические альтерации, обусловливающие различное клиническое течение и разную чувствительность к проводимому лечению (см. следующий слайд).
 ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ПОЧЕЧНО – КЛЕТОЧНОГО РАКА q ПКР возникает из эпителия проксимальных извитых канальцев; q Для характеристики степени злокачественности применяется классификация ФУРМАНА ФОРМЫ ПКР q традиционный светлоклеточный (непапиллярный); q папиллярный (хромофильный); q хромофобный; q рак собирательных протоков.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ПОЧЕЧНО – КЛЕТОЧНОГО РАКА q ПКР возникает из эпителия проксимальных извитых канальцев; q Для характеристики степени злокачественности применяется классификация ФУРМАНА ФОРМЫ ПКР q традиционный светлоклеточный (непапиллярный); q папиллярный (хромофильный); q хромофобный; q рак собирательных протоков.
 q. ФАКТОРЫ, ↑риск развития рака почки: - пол и возраст; - курение + ожирение + артериальная гипертензия ↑риск развития ПКР на 50%; - ЛС с амфетамином и фенацетином; - заболевания почек; - сахарный диабет; - особенности питания (пиролизисные амины, вырабатывающиеся при жарке мяса); - проф. вредности на ткацком, резиново – каучуковом, бумажном, красильном, нефтехимическом производствах, контакт с промышленными ядохимикатами и солями тяжелых металлов; - наследственный синдром мутации гена VHL.
q. ФАКТОРЫ, ↑риск развития рака почки: - пол и возраст; - курение + ожирение + артериальная гипертензия ↑риск развития ПКР на 50%; - ЛС с амфетамином и фенацетином; - заболевания почек; - сахарный диабет; - особенности питания (пиролизисные амины, вырабатывающиеся при жарке мяса); - проф. вредности на ткацком, резиново – каучуковом, бумажном, красильном, нефтехимическом производствах, контакт с промышленными ядохимикатами и солями тяжелых металлов; - наследственный синдром мутации гена VHL.
 КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ q Ранние стадии протекают бессимптомно, не пальпируются и обнаруживаютcя случайно при УЗИ почек; q Симптомы: - «триада симптомов» : гематурия, боль, пальпируемая опухоль; - синдром сдавления НПВ (при опухолевом тромбозе или компрессии опухолью/ увеличенными ЛУ): отёки ног, варикоцеле, расширение подкожных вен живота, тромбоз глубоких вен нижних конечностей, протеинурия; - нефрогенная артериальная гипертензия.
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ q Ранние стадии протекают бессимптомно, не пальпируются и обнаруживаютcя случайно при УЗИ почек; q Симптомы: - «триада симптомов» : гематурия, боль, пальпируемая опухоль; - синдром сдавления НПВ (при опухолевом тромбозе или компрессии опухолью/ увеличенными ЛУ): отёки ног, варикоцеле, расширение подкожных вен живота, тромбоз глубоких вен нижних конечностей, протеинурия; - нефрогенная артериальная гипертензия.
 СИМТОМЫ, ОБУСЛОВЛЕННЫЕ НАЛИЧИЕМ MTS (определяются у 20 -30% больных) q кашель и кровохарканье (при MTS-поражении лёгких); q боль в костях с развитием патологических переломов, компрессией спинного мозга (при MTS в кости); q появление и нарастание неврологической симптоматики (MTS в головной мозг); q желтуха и повышение температуры тела (при MTS поражении печени).
СИМТОМЫ, ОБУСЛОВЛЕННЫЕ НАЛИЧИЕМ MTS (определяются у 20 -30% больных) q кашель и кровохарканье (при MTS-поражении лёгких); q боль в костях с развитием патологических переломов, компрессией спинного мозга (при MTS в кости); q появление и нарастание неврологической симптоматики (MTS в головной мозг); q желтуха и повышение температуры тела (при MTS поражении печени).
 ОБЩИЕ СИМПТОМЫ q Анемия, высокая СОЭ, потеря аппетита, снижение массы тела, слабость, гипертермия, боли в мышцах и суставах, полицитемия, гиперкальциемия – так называемые «паранеопластические» симптомы, которые возникают в поздних стадиях ПКР и могут приводить к ошибочным терапевтическим диагнозам, которые исключаются при УЗИ почек. q При благоприятном прогнозе вышеуказанные симптомы исчезают после оперативного лечения.
ОБЩИЕ СИМПТОМЫ q Анемия, высокая СОЭ, потеря аппетита, снижение массы тела, слабость, гипертермия, боли в мышцах и суставах, полицитемия, гиперкальциемия – так называемые «паранеопластические» симптомы, которые возникают в поздних стадиях ПКР и могут приводить к ошибочным терапевтическим диагнозам, которые исключаются при УЗИ почек. q При благоприятном прогнозе вышеуказанные симптомы исчезают после оперативного лечения.
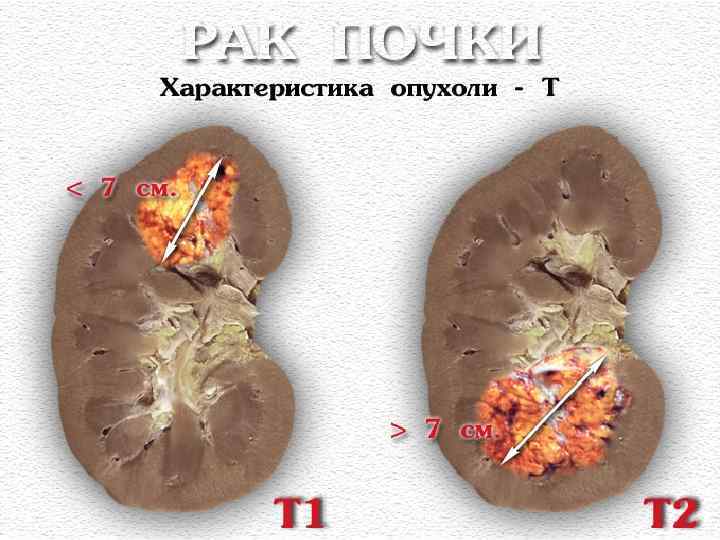
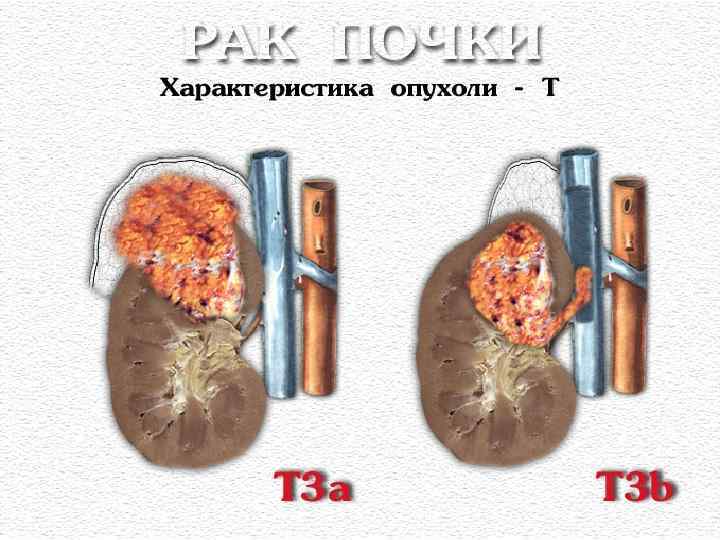
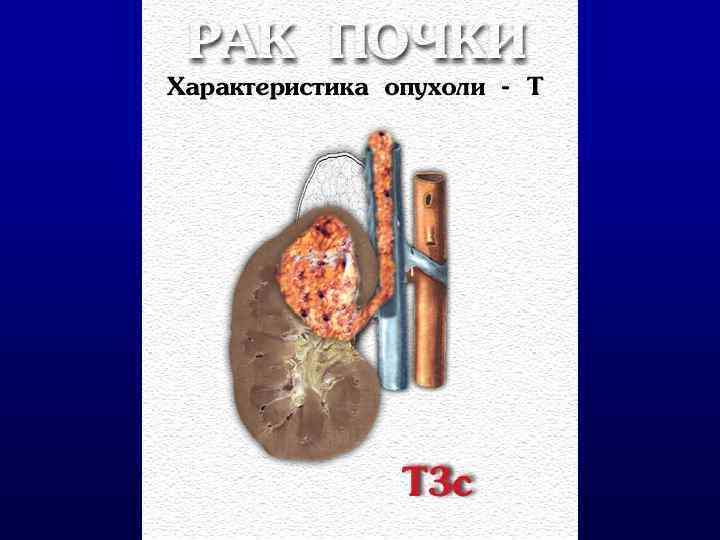
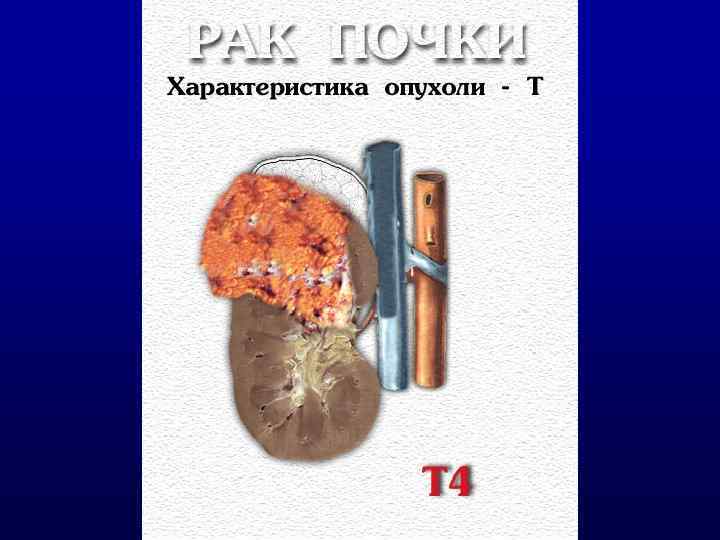
 КЛАССИФИКАЦИЯ TNM 2002 T 1: опухоль <7 cm. в наибольшем измерении, ограниченная почкой; T 1 a: опухоль <4 cm. ; T 1 b: опухоль 4 -7 cm. ; T 2: опухоль >7 cm. , ограниченная почкой; T 3: опухоль прорастает надпочечник или паранефрий (a), внутрь почечных вен или нижней полой вены (НПВ) ниже уровня диафрагмы (b), внутрь НПВ выше диафрагмы или врастает в стенку вены (c), но не прорастает фасцию Герота; T 4 – опухоль прорастает в рядом лежащие органы; NO, 1 (MTS в один ЛУ), 2 (MTS >1 ЛУ) M: отдаленные MTS (MO или M 1).
КЛАССИФИКАЦИЯ TNM 2002 T 1: опухоль <7 cm. в наибольшем измерении, ограниченная почкой; T 1 a: опухоль <4 cm. ; T 1 b: опухоль 4 -7 cm. ; T 2: опухоль >7 cm. , ограниченная почкой; T 3: опухоль прорастает надпочечник или паранефрий (a), внутрь почечных вен или нижней полой вены (НПВ) ниже уровня диафрагмы (b), внутрь НПВ выше диафрагмы или врастает в стенку вены (c), но не прорастает фасцию Герота; T 4 – опухоль прорастает в рядом лежащие органы; NO, 1 (MTS в один ЛУ), 2 (MTS >1 ЛУ) M: отдаленные MTS (MO или M 1).
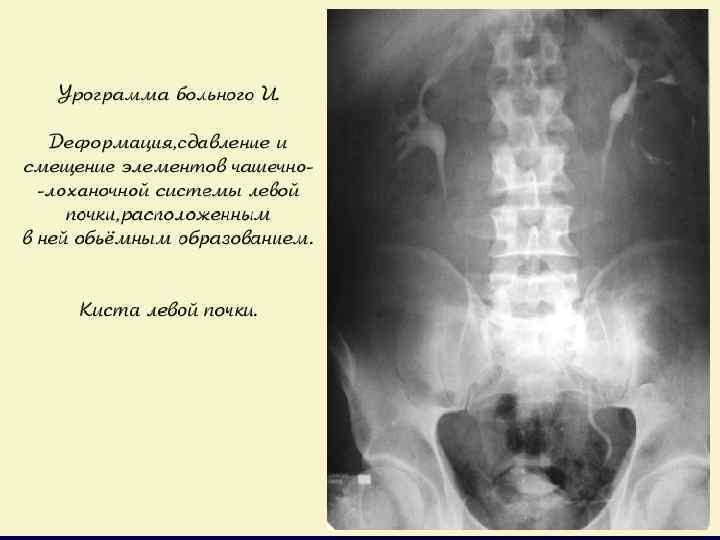
 ДИАГНОСТИКА § Лабораторная диагностика «паранеопластического» синдрома (ОАК, СОЭ) и ОАМ (60 -75% гематурия); § КТ высокого разрешения с контрастом → определении стадии TNM; § в/венная урография – для определения анатомии и функции контрлатеральной почки; § УЗИ брюшной полости; § МРТ при подозрении на опухолевый тромбоз НПВ, ХПН или аллергии на в/венный контраст; § Рентгенография грудной клетки → MTS? .
ДИАГНОСТИКА § Лабораторная диагностика «паранеопластического» синдрома (ОАК, СОЭ) и ОАМ (60 -75% гематурия); § КТ высокого разрешения с контрастом → определении стадии TNM; § в/венная урография – для определения анатомии и функции контрлатеральной почки; § УЗИ брюшной полости; § МРТ при подозрении на опухолевый тромбоз НПВ, ХПН или аллергии на в/венный контраст; § Рентгенография грудной клетки → MTS? .
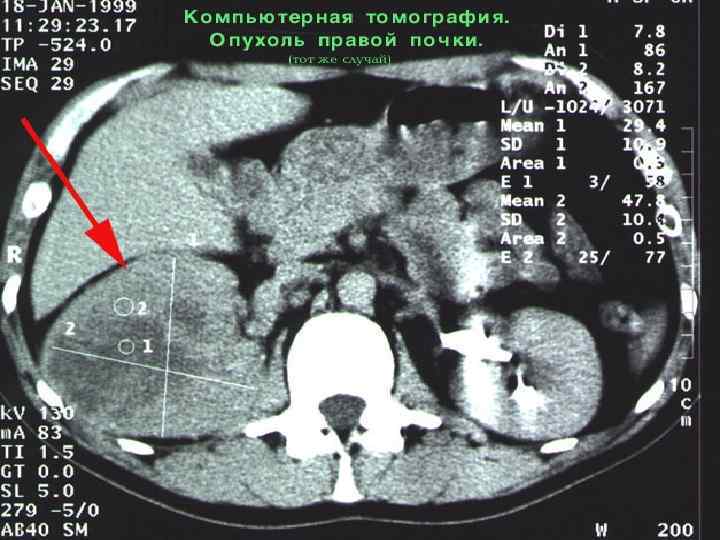
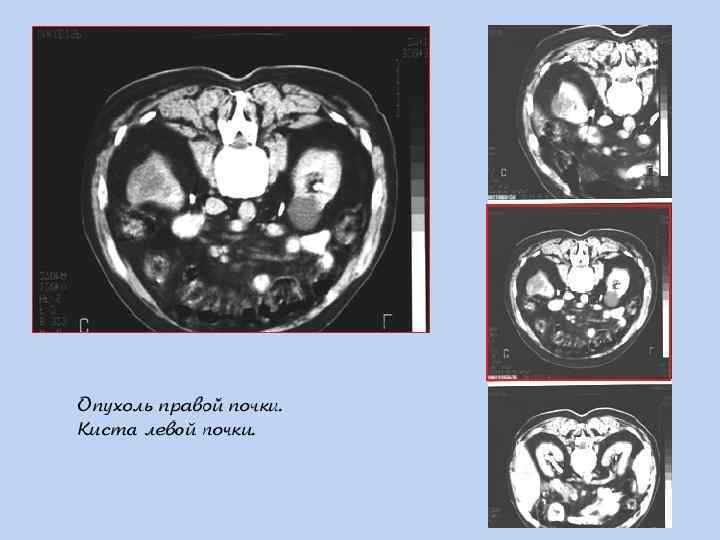
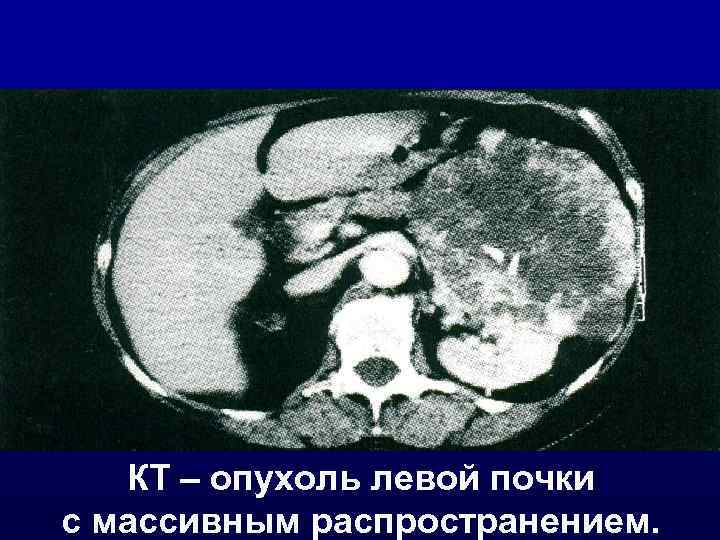 КТ – опухоль левой почки с массивным распространением.
КТ – опухоль левой почки с массивным распространением.
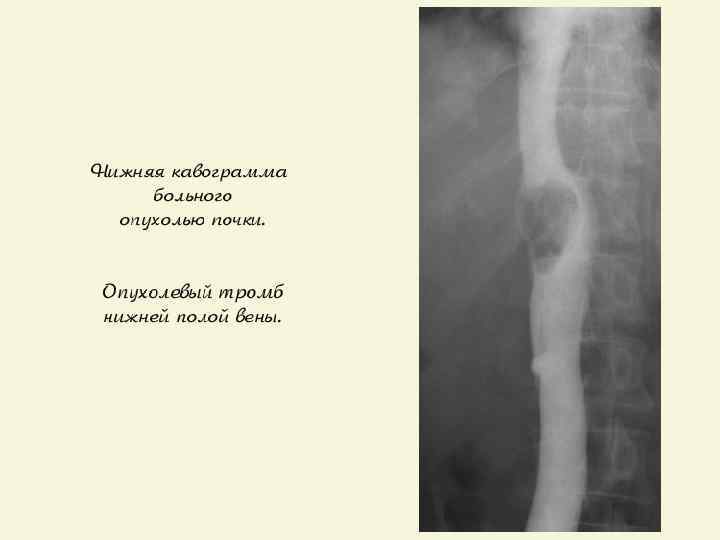
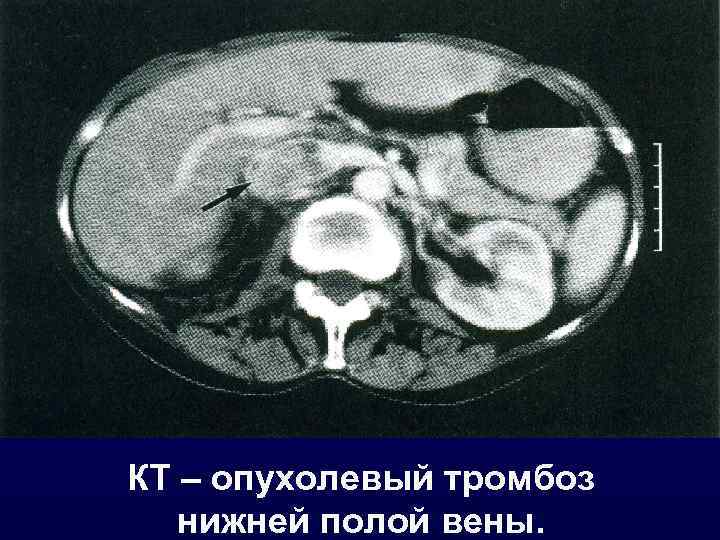 КТ – опухолевый тромбоз нижней полой вены.
КТ – опухолевый тромбоз нижней полой вены.
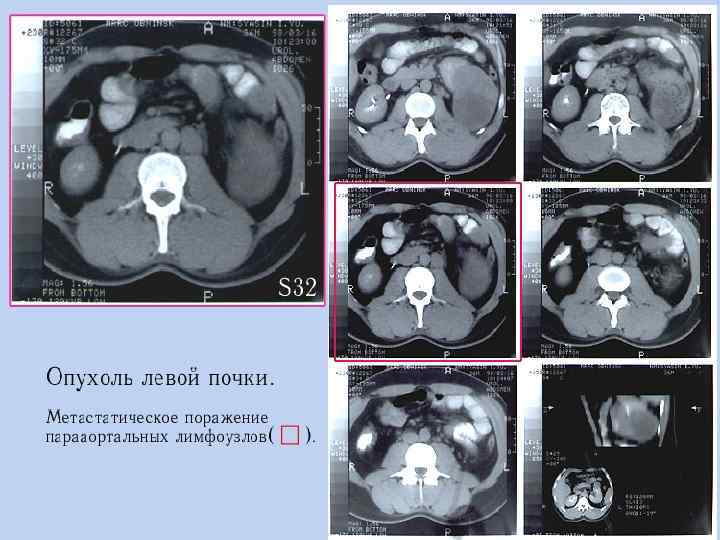
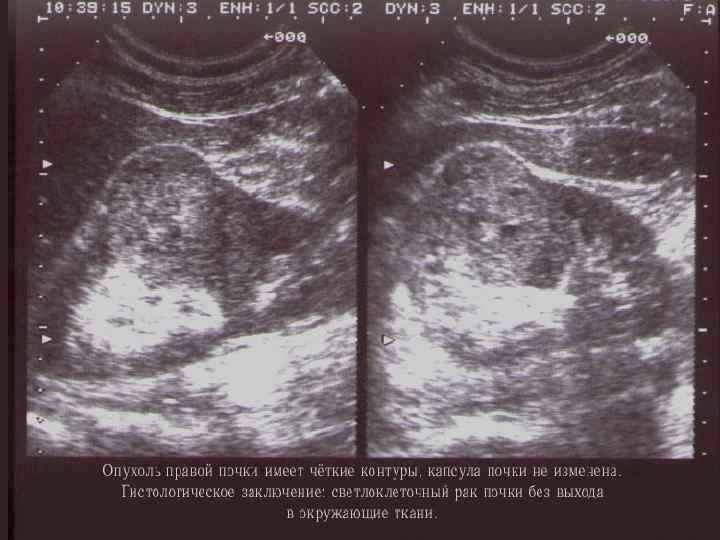
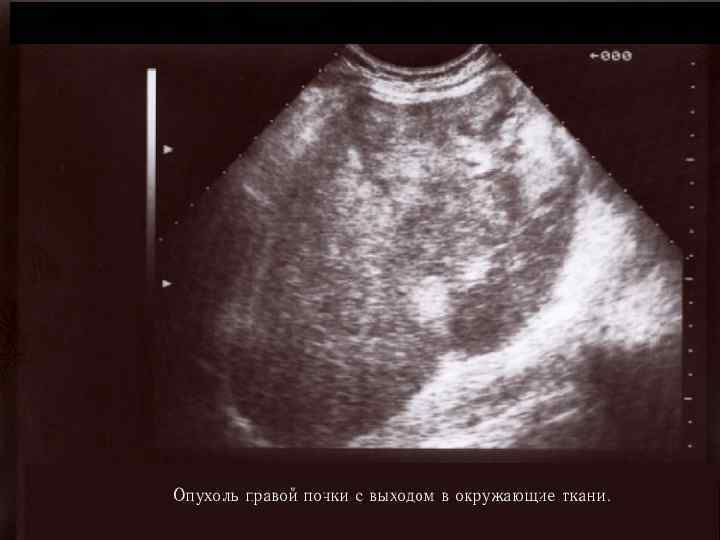
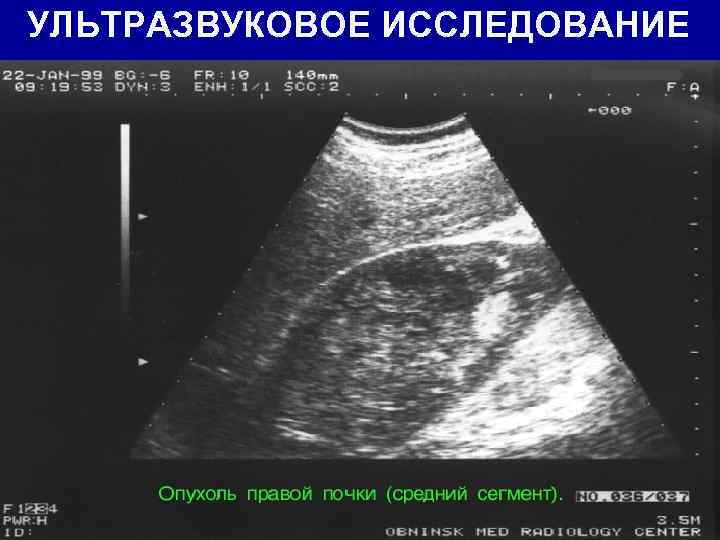 УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
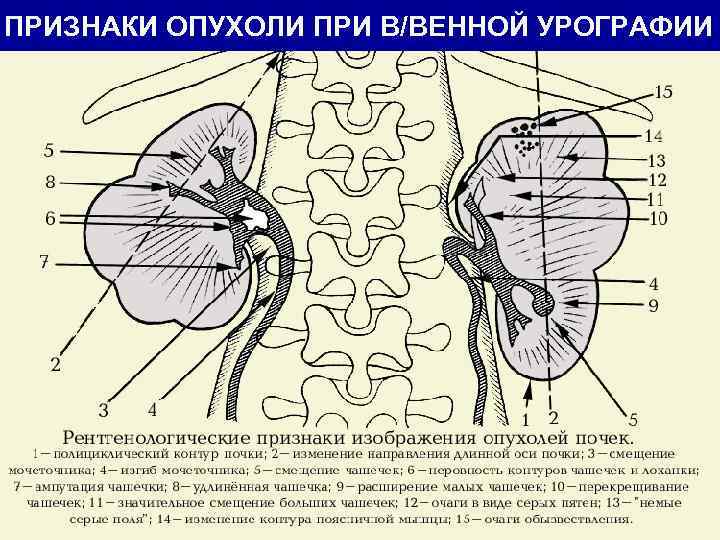 ПРИЗНАКИ ОПУХОЛИ ПРИ В/ВЕННОЙ УРОГРАФИИ
ПРИЗНАКИ ОПУХОЛИ ПРИ В/ВЕННОЙ УРОГРАФИИ
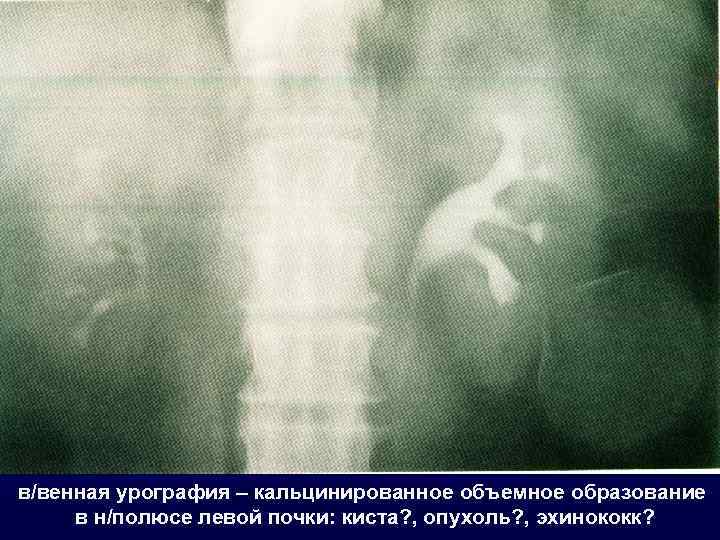 в/венная урография – кальцинированное объемное образование в н/полюсе левой почки: киста? , опухоль? , эхинококк?
в/венная урография – кальцинированное объемное образование в н/полюсе левой почки: киста? , опухоль? , эхинококк?

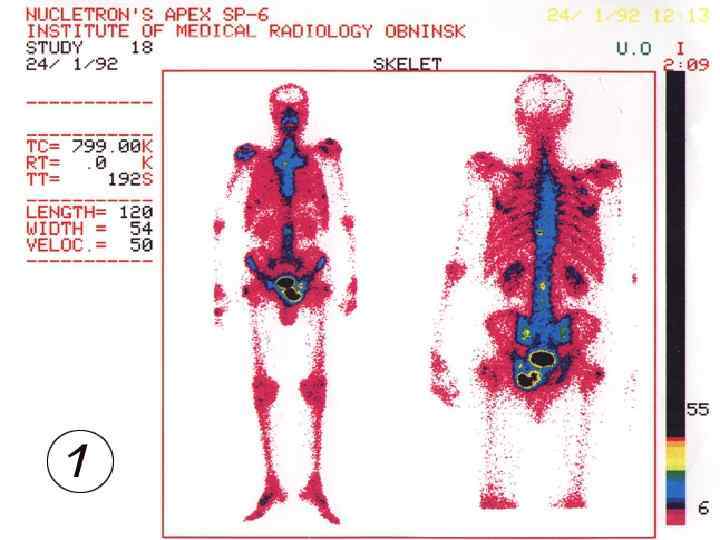
 ДИАГНОСТИКА § Дополнительные методы диагностики используются по показаниям (наличие клинической симптоматики или лабораторные признаки): - остеосцинтиграфия, МРТ или КТ головного мозга, почечная ангиография, кавография - тонкоигольная биопсия опухоли.
ДИАГНОСТИКА § Дополнительные методы диагностики используются по показаниям (наличие клинической симптоматики или лабораторные признаки): - остеосцинтиграфия, МРТ или КТ головного мозга, почечная ангиография, кавография - тонкоигольная биопсия опухоли.
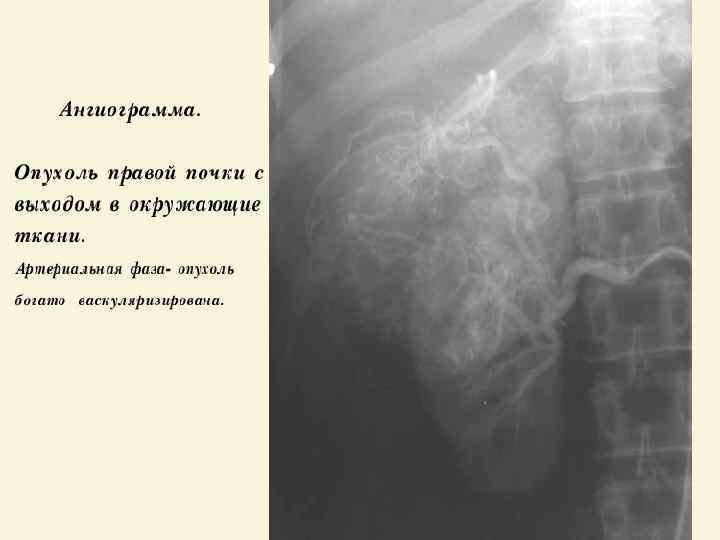
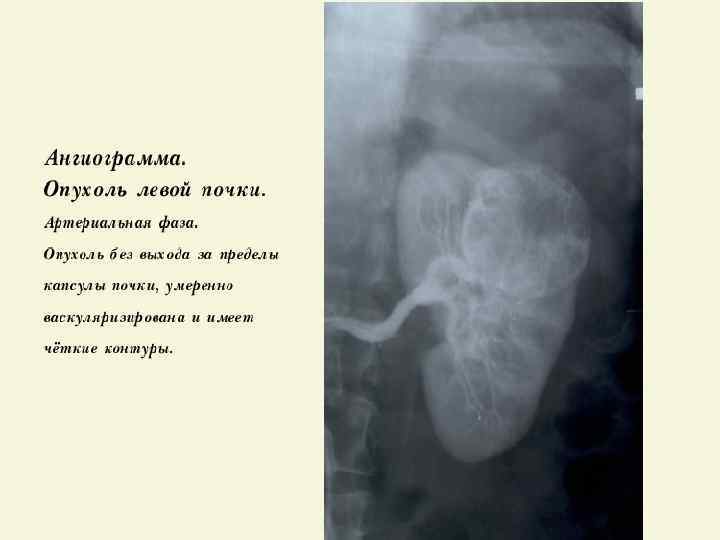
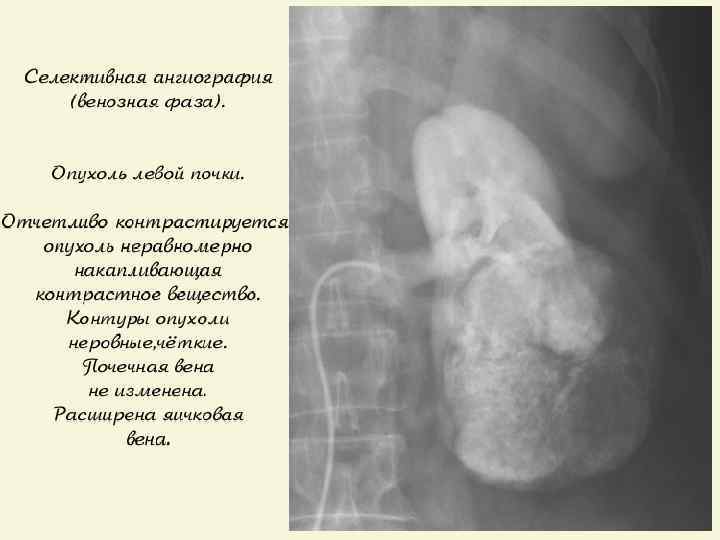
 ЛЕЧЕНИЕ ПОЧЕЧНО – КЛЕТОЧНОГО РАКА q Радикальная нефрэктомия (РН) – «золотой» стандарт лечения локализованного ПКР; q В настоящее время нет преимуществ трансабдоминального перед трансперитонеальным доступом; q Адреналэктомия рекомендуется, если есть опухоль в/полюса почки или КТ-признаки распространения ПКР на надпочечник; q Лимфаденэктомия (ЛАЭ) используется только для определения стадии заболевания (N), т. к. расширенная ЛАЭ не улучшает выживаемость; q ПКР с опухолевым тромбом без MTS имеет лучший прогноз после РН и полной тромбэктомии из НПВ, чем при прорастании стенки НПВ.
ЛЕЧЕНИЕ ПОЧЕЧНО – КЛЕТОЧНОГО РАКА q Радикальная нефрэктомия (РН) – «золотой» стандарт лечения локализованного ПКР; q В настоящее время нет преимуществ трансабдоминального перед трансперитонеальным доступом; q Адреналэктомия рекомендуется, если есть опухоль в/полюса почки или КТ-признаки распространения ПКР на надпочечник; q Лимфаденэктомия (ЛАЭ) используется только для определения стадии заболевания (N), т. к. расширенная ЛАЭ не улучшает выживаемость; q ПКР с опухолевым тромбом без MTS имеет лучший прогноз после РН и полной тромбэктомии из НПВ, чем при прорастании стенки НПВ.
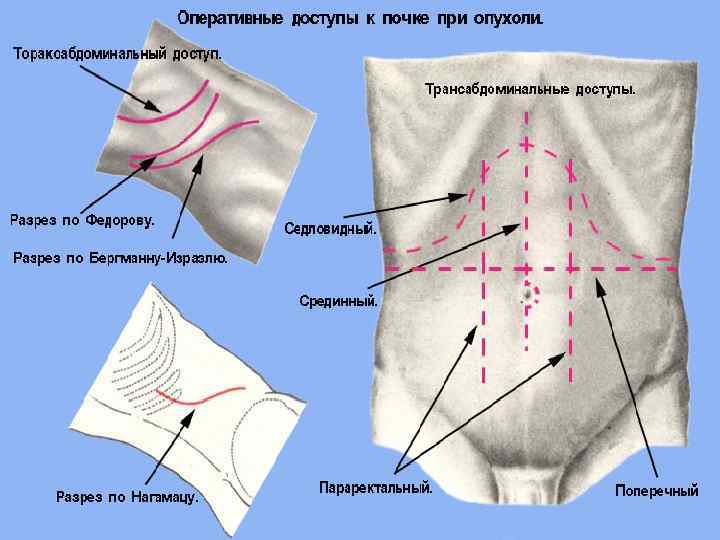
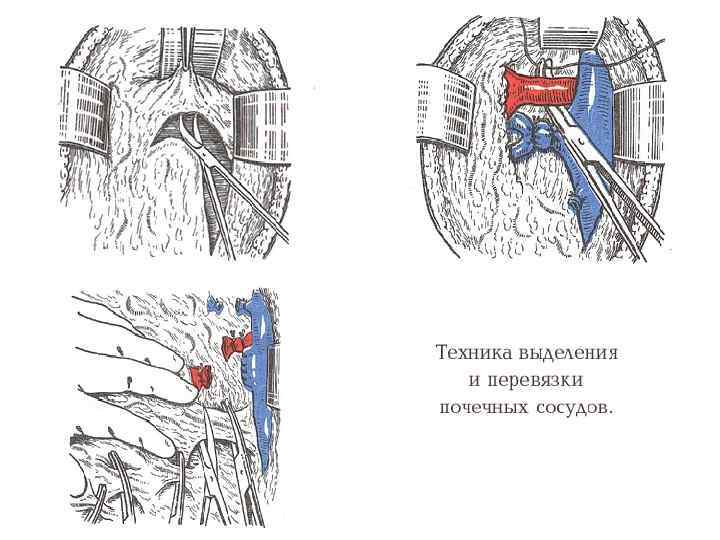
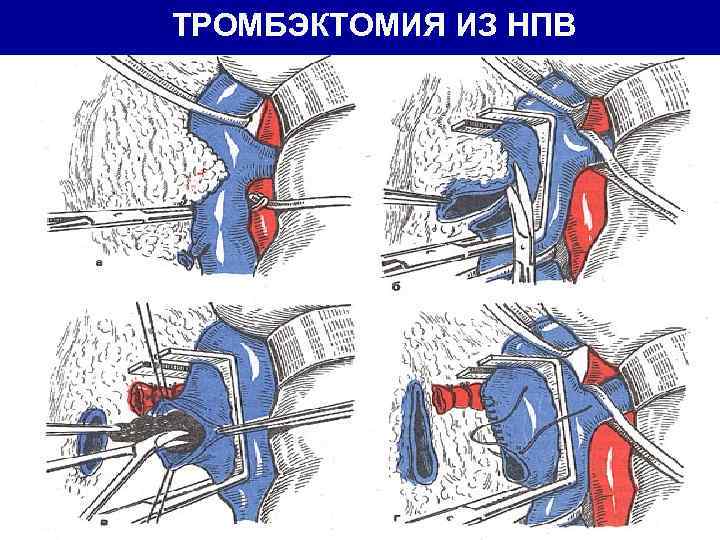 ТРОМБЭКТОМИЯ ИЗ НПВ
ТРОМБЭКТОМИЯ ИЗ НПВ
 ЭМБОЛИЗАЦИЯ СОСУДОВ ПОЧКИ q Эмболизация сосудов опухоли почки показано у пациентов с макрогематурией или местными симптомами, такими как боль, кому не показано оперативное лечение и перед резекцией MTS в кости; q Нет пользы выполнения эмболизации перед обычной нефрэктомией.
ЭМБОЛИЗАЦИЯ СОСУДОВ ПОЧКИ q Эмболизация сосудов опухоли почки показано у пациентов с макрогематурией или местными симптомами, такими как боль, кому не показано оперативное лечение и перед резекцией MTS в кости; q Нет пользы выполнения эмболизации перед обычной нефрэктомией.
 ОРГАНОСОХРАНЯЮЩАЯ ХИРУРГИЯ q Резекция показана при ПКР стадии T 1 a, приводит к длительной и безрецидивной выживаемости как при РН; q Абсолютные показания: анатомически или функционально единственная почка или двухсторонний ПКР; q Относительные показания: нормально функционирующая (к моменту операции) контрлатеральная почка, но имеющая заболевание, которое может повредить функцию почки или наследственные (семейные) формы ПКР с высоким риском развития опухоли в другой почке; q Резекция может применяться при здоровой контрлатеральной почке.
ОРГАНОСОХРАНЯЮЩАЯ ХИРУРГИЯ q Резекция показана при ПКР стадии T 1 a, приводит к длительной и безрецидивной выживаемости как при РН; q Абсолютные показания: анатомически или функционально единственная почка или двухсторонний ПКР; q Относительные показания: нормально функционирующая (к моменту операции) контрлатеральная почка, но имеющая заболевание, которое может повредить функцию почки или наследственные (семейные) формы ПКР с высоким риском развития опухоли в другой почке; q Резекция может применяться при здоровой контрлатеральной почке.
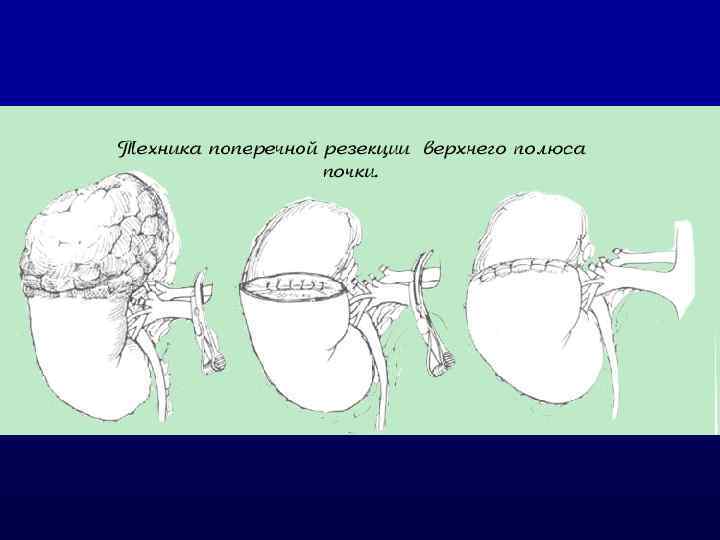
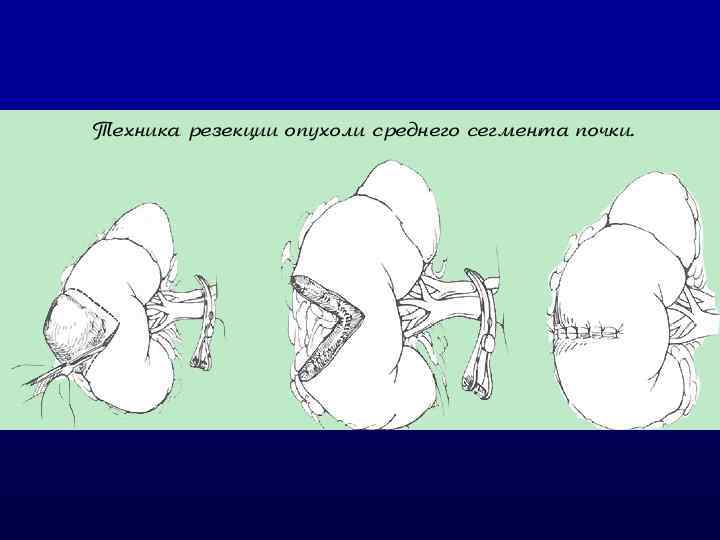
 ОРГАНОСОХРАНЯЮЩАЯ ХИРУРГИЯ q При выполнении отдельным пациентам с T 1 b (4 -7 см. ) открытой резекции почки могут быть получены такие же результаты лечения как при РН, но в данном случае резекция не рекомендуется из-за повышенного риска местного рецидива ПКР; q Лапароскопическая резекция показана при небольших периферических опухолях в тех клиниках, где есть большой опыт выполнения лапароскопических операций, так как имеется длительный (>25 мин. ) период тепловой ишемии и повышенный риск интраи послеоперационных осложнений по сравнению с открытой операцией.
ОРГАНОСОХРАНЯЮЩАЯ ХИРУРГИЯ q При выполнении отдельным пациентам с T 1 b (4 -7 см. ) открытой резекции почки могут быть получены такие же результаты лечения как при РН, но в данном случае резекция не рекомендуется из-за повышенного риска местного рецидива ПКР; q Лапароскопическая резекция показана при небольших периферических опухолях в тех клиниках, где есть большой опыт выполнения лапароскопических операций, так как имеется длительный (>25 мин. ) период тепловой ишемии и повышенный риск интраи послеоперационных осложнений по сравнению с открытой операцией.
 ЛАПАРОСКОПИЧЕСКАЯ НЕФРЭКТОМИЯ q При ЛН соблюдаются те же онкологические принципы как и при РН поэтому ЛН стала признанной операцией с небольшим количеством осложнений по сравнению с РН; q ЛН – «стандарт» лечения пациентов с ПКР в стадии T 1 -Т 2, а анализ результатов лечения показывает одинаковую выживаемость как при РН; q При оснащении всех урологических клиник лапароскопическим оборудованием ЛН станет широко используемым методом лечения ПКР.
ЛАПАРОСКОПИЧЕСКАЯ НЕФРЭКТОМИЯ q При ЛН соблюдаются те же онкологические принципы как и при РН поэтому ЛН стала признанной операцией с небольшим количеством осложнений по сравнению с РН; q ЛН – «стандарт» лечения пациентов с ПКР в стадии T 1 -Т 2, а анализ результатов лечения показывает одинаковую выживаемость как при РН; q При оснащении всех урологических клиник лапароскопическим оборудованием ЛН станет широко используемым методом лечения ПКР.
 МИНИМАЛЬНО-ИНВАЗИВАЯ ТЕРАПИЯ 1. Чрезкожное радиочастотное облучение; 2. Криотерапия; 3. Микроволновая терапия; 4. УЗ высокой интенсивности q Потенциальные преимущества: снижение количества осложнений, амбулаторный режим и возможность лечить пациентов с выраженной сопутствующей патологией, которым противопоказаны другие методы лечения; q Показания (экспериментальные) – отдельные пожилые пациенты с небольшими, случайно обнаруженными, множественными, двухсторонними, периферическими опухолями, при единственной почке.
МИНИМАЛЬНО-ИНВАЗИВАЯ ТЕРАПИЯ 1. Чрезкожное радиочастотное облучение; 2. Криотерапия; 3. Микроволновая терапия; 4. УЗ высокой интенсивности q Потенциальные преимущества: снижение количества осложнений, амбулаторный режим и возможность лечить пациентов с выраженной сопутствующей патологией, которым противопоказаны другие методы лечения; q Показания (экспериментальные) – отдельные пожилые пациенты с небольшими, случайно обнаруженными, множественными, двухсторонними, периферическими опухолями, при единственной почке.
 АДЬЮВАНТНАЯ ТЕРАПИЯ q Адьювантное применение опухолевой вакцины может увеличивать продолжительность выживаемости без прогрессирования, особенно у пациентов со стадией T 3; q Цитокинотерапия не улучшает выживаемость после РН. Кроме контролируемых клинических исследований, нет показаний для адьювантной цитокинотерапии после хирургического лечения.
АДЬЮВАНТНАЯ ТЕРАПИЯ q Адьювантное применение опухолевой вакцины может увеличивать продолжительность выживаемости без прогрессирования, особенно у пациентов со стадией T 3; q Цитокинотерапия не улучшает выживаемость после РН. Кроме контролируемых клинических исследований, нет показаний для адьювантной цитокинотерапии после хирургического лечения.
 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ MTS q Нефрэктомия у пациентов с хорошим общим состоянием имеет только паллиативный эффект. После нефрэктомии ИТ с ИНФ-α увеличивает длительность выживаемости; q Полное удавление MTS улучшает клинический прогноз. MTS-эктомия выполняется при резектабельности поражений, хорошем общем состоянии.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ MTS q Нефрэктомия у пациентов с хорошим общим состоянием имеет только паллиативный эффект. После нефрэктомии ИТ с ИНФ-α увеличивает длительность выживаемости; q Полное удавление MTS улучшает клинический прогноз. MTS-эктомия выполняется при резектабельности поражений, хорошем общем состоянии.
 ЛУЧЕВАЯ ТЕРАПИЯ MTS q. ЛТ используется у отдельных пациентов с нерезектабельными MTS в мозг и кости и приносит значительное облегчение.
ЛУЧЕВАЯ ТЕРАПИЯ MTS q. ЛТ используется у отдельных пациентов с нерезектабельными MTS в мозг и кости и приносит значительное облегчение.
 СИСТЕМНАЯ ТЕРАПИЯ MTS q Химиотерапия неэффективна у пациентов с ПКР q ИТ с использованием ИНФ-α эффективна у отдельных пациентов с хорошим общим состоянием, однако только некоторые пациенты реагируют на лечение. q При ИТ интерлейкином 2 (ИЛ-2) были получены хорошие отдаленные результаты у некоторых пациентов, однако сообщалось о высокой токсичности лечения. q Комбинация Ил-2 и ИНФ-а не показала улучшения результатов.
СИСТЕМНАЯ ТЕРАПИЯ MTS q Химиотерапия неэффективна у пациентов с ПКР q ИТ с использованием ИНФ-α эффективна у отдельных пациентов с хорошим общим состоянием, однако только некоторые пациенты реагируют на лечение. q При ИТ интерлейкином 2 (ИЛ-2) были получены хорошие отдаленные результаты у некоторых пациентов, однако сообщалось о высокой токсичности лечения. q Комбинация Ил-2 и ИНФ-а не показала улучшения результатов.
 Диспансеризация после операции преследует цели: 1. диагностика послеоперационных осложнений; 2. определение функции почки; 3. местный рецидив; 4. рецидив в контрлатеральной почке; 5. развитие метастазов.
Диспансеризация после операции преследует цели: 1. диагностика послеоперационных осложнений; 2. определение функции почки; 3. местный рецидив; 4. рецидив в контрлатеральной почке; 5. развитие метастазов.
 Диспансеризация после операции q Пациенты низкого риска развития MTS (p. T 1 N 0 M 0 G 1 -2) – объективный осмотр, рентген лёгких ежегодно; q Пациенты промежуточного риска (p. T 1 b 2 N 0 M 0 и p. T 1 a. N 0 M 0 G 3 -4) рентгенография грудной клетки каждые 6 месяцев в течение 2 лет и ежегодно в течение 5 лет; q Пациенты высокого риска (все p. T 3 -4 N 1 -2 M 0) – КТ живота и грудной клетки через 3 месяца, затем каждые 6 месяцев в течение 2 лет, затем ежегодно в теч. 5 л. q MTS – диспансеризация по индивидуальной программе.
Диспансеризация после операции q Пациенты низкого риска развития MTS (p. T 1 N 0 M 0 G 1 -2) – объективный осмотр, рентген лёгких ежегодно; q Пациенты промежуточного риска (p. T 1 b 2 N 0 M 0 и p. T 1 a. N 0 M 0 G 3 -4) рентгенография грудной клетки каждые 6 месяцев в течение 2 лет и ежегодно в течение 5 лет; q Пациенты высокого риска (все p. T 3 -4 N 1 -2 M 0) – КТ живота и грудной клетки через 3 месяца, затем каждые 6 месяцев в течение 2 лет, затем ежегодно в теч. 5 л. q MTS – диспансеризация по индивидуальной программе.


