опухоли почек.ppt
- Количество слайдов: 43

ОПУХОЛИ ПОЧЕК

Доброкачественные опухоли почек - 5 -9 % всех солидных новообразований • • ОНКОЦИТОМА АНГИОМИОЛИПОМА АДЕНОМА ЛЕЙОМИОМА р е ЛИПОМА д ГЕМАНГИОМА к и ФИБРОМА е По гистологическому строению: Мезенхимальные доброкачественные опухоли встречаются в 100 раз чаще, чем саркомы – – – эпителиальные мезенхимальные смешанные (врожденная мезобластическая нефрома) Представлены смешанными опухолями

АДЕНОМА - встречается от 4% до 9% всех новообразований • По цитологии: – – – • По строению: светлоклеточные; – базофильные; – эозинофильные; – зернистоклеточные; – смешанные. – Хорошо солидные; дифференциротубулярные; ванные аденомы до 1 см – папиллярные; кистозные; доброкачественные смешанные. Почечная аденома является структурно ранней формой почечно-клеточного рака: ненормальное содержание ДНК. При увеличении размеров и степени атипии доброкачественные аденомы преобразуются

Диагностика аденомы почки • • Рентгенологическое исследование; Компьютерная томография; УЗИ почек; объемный процесс Ангиография - аденома почки имеет вид аваскулярного образования (процесс васкуляризации говорит о злокачественности) Тактика лечения: Оперативная (как при раке почки)

Онкоцитома • Хорошо дифференцированная эозинофильная, зернисто-клеточная опухоль паренхимы почки, состоящей из онкоцитов. Онкоциты - крупные светлые клетки, содержащиеся в железистых клетках • Повреждение митохондриальной ДНК (специфический признак для онкоцитомы) • Макроскопически: на срезе желтоватого цвета, гомогенные, лишенные кистозных участков, отсутствуют очаги некроза - NB! • Онкоцитомы м. б. в различных органах - слюнные железы, щитовидная и паращитовидная железы, надпочечники и почки (реже).

Клиника: • Скудность симптоматики и отсутствие раковой интоксикации даже при больших размерах опухоли; • микрогематурия; • боль (редко); • находка м. б. случайной. • • • Диагностика КТ (признаки онкоцитомы - присутствие центрального низкоплотного «рубца» звездчатой формы) УЗИ Ангиография: – картина «велосипедного колеса со спицами» ; – равномерное контрастирование в паренхиматозную фазу исследования; – отсутствие патологической васкуляризации; – наличие капсулы и псевдокапсулы.

Онкоцитома Лечение Оперативное: Прогноз: • резекция почки (после • Благоприятный. интраопера-ционной • Отсутствие инэкспресс-биопсии) фильтративного • При множественной роста и отдаленонкоцитоме - удаление ных метастазов. лимфоузлов. • При подозрении на почечно-клеточную карциному проводится нефрэктомия (4%)

МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ • Опухоли врожденные или образовавшиеся в результате нарушения развития. • Истинные новообразования. Мезенхимальные опухоли - опухолеподобные поражения, состоящие из тканей перемещенных в место, где они в норме отсутствуют.

Ангиомиолипомы • Гистология: состоят из гладкомышечных волокон, кровеносных сосудов с утолщенными стенками зрелой жировой ткани. • Могут сочетаться с туберозным склерозом. • Особенности: – дебют в младенчестве или раннем детстве; –у больных без туберозного склероза ангиомиолипомы единичные и односторонние, выявляются взрелом возрасте. 1: 4

Клиника ангиомиолипомы: – Замедление умственного развития; – эпилепсия; наличие глиальных узелков в головном мозге; – факома ретины; – гамартомы в печени, сердце, почках. – боль в поясничной области и животе (ведущий симптом) как результат кровоизлияний в опухоль (у ~75%); – гематурия (26, 3%); – пальпируемая опухоль (42%); – гипертензия (редко); – картина острого живота и геморрагического шока в результате кровоизлияния в опухоль забрюшинного кровотечения.

Диагностика • УЗИ (чередование участков содержащих и не содержащих жир - гиперэхогенные очаги); • КТ (жировые включения); • Ангиография: – хорошо васкуляризированная опухоль с множественными мешотчатыми псевдоаневризмами и спиралевиднозакрученными сосудами;

Особенности и тактика ведения: • Агрессивный рост - исключение; • Ангиомиолипомы - до 4 -5 см бессимптомны. Рекомендовано наблюдение и проведение 1 раз в год УЗИ почек или КТ. • При отсутствии роста оперативное лечение не требуется. • Ангиолиолипомы > 5 см: – опасность геморрагических осложнений удаление. Оперативное вмешательство: эмболизация, энуклеация, резекция почки. – Озлокачествление.

Липома: • Происхождение неясно. • Рзмеры м. б. от нескольких см до 25 см в диаметре. • Макроскопически: хорошо отграничены, покрыты тонкой фиброзной капсулой, блестящие на вид. На срезе красноватого или серо-желтоватого цвета жировая ткань с фиброзными перегородками и сосудами. Клиника Липомы больших размеров - компрессия ЧЛС и почечных сосудов. Диагностика Практически аваскулярны • КТ - жировые включения • УЗИ - гиперэхогенные образования, четко отграниченные. Лечение Бессимптомные липомы лечения не требуют.

Ренинсекретирующая юкстагломерулярная опухоль • Опухоль не более 2 -3 см. • Клиника: – артериальная гипертензия; – повышение ренина сыворотки крови; – гиперальдостеронизм. • При ренгенологическом обследовании не выявляется. • При электронной микроскопии: юкстагломерулярные клетки. Клеточные экстракты содержат высокие концентрации ренина.

ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ Рак почки • • Источник рака почки эпителий почечных канальцев Причины: наследственность; травмы; хронический воспалительный процесс; аномалии развития; действие химических в-в (углеводороды, нитрозамины, ароматические амины); лучевое воздействие; действие радиоактивных веществ (торотраст); длительное применение эстрогенов.

Клинико-морфологическая классификация • • 4 типа Светлоклеточный альвеолярный (классический гипернефроидный рак) более выражена патологическая васкуляризация Зернисто-клеточный (темноклеточный), солиднотубулярный - характерно наличие базофильной зернистости в цитоплазме, вакуолизация отсутствует, менее выражена патологическая васкуляризация. Веретеноклеточный (полиморфно-клеточный), саркомоподобный - рост веретенообразных и полиморфных эпителиальных клеток. Железистый тип (аденокарцинома) Однако железистые клетки могут отсутствовать, опухоль может иметь солидное строение, а при выраженной анаплазии м. б. диффузной.

Клиника при III и IV стадиях рака Местные симптомы: – гематурия; – боль; – пальпируемая опухоль; – варикоцеле. • Гематурия - следствие деструкции сосудов опухолью, прорастанием в ЧЛС в области форниксов, венной гипертензии. • Гематурия тотальная с червеобразными сгустками. • Безболевая (при гематурии со сгустками - клиника почечной колики при отхождении сгустков купирование колики). микрогематурия у каждого 5 -го • Не сопровождается дизурией. больного

Боль в области поражения почки носит тупой, ноющий характер (в пояснице и/или подреберье) • Причины: – повышение внутрилоханочного давления; – прорастание опухоли в нервные структуры паранефрального пространства; – натяжение почечной сосудистой ножки; – контактирование опухоли с близлежащими органами. Прощупываемая опухоль: в 15 % м. б. ранним симптомом, но в основном - поздний симптом. В результате обструкции н. п. вены, почечных и яичковых вен м. б. варикоцеле, «голова медузы» - расширение п/к вен передней брюшной стенки, отеки нижних конечностей.

Варикоцеле в результате: • Сдавление или прорастание опухолью, а также опухолевый тромбоз левой почечной вены; • сдавление н. полой вены опухолью, увеличенными или пораженными метастазами лимфатическими узлами или ее опухолевый тромбоз; • сдавление опухолью одной из яичковых вен. Отличительный признак - варикоцеле не исчезает в горизонтальном положении

Общие симптомы Ранние (при I и II стадии): • лихорадка; • артериальная гипертензия; • вторичный эритроцитоз и эритремия; • печеночная дисфункция; • увеличение уровня щелочной фосфатазы; • гиперкальциемия (у 2%); • амилоидоз (у 2%) Поздние: • анемия; • потеря аппетита; • похудание; • прогрессирующее повышение уровня СОЭ Эти симптомы могут исчезать после радикальной операции (нефрэктомии ) Появление вновь может возникать при метастазировании - неблагоприятный прогноз

Лихорадка - у каждого 3 -го больного раком почки. Появление лихорадки после нефрэктомии развитие Mts Причины лихорадки: • эндогенные пирогены, продуцируемые опухолью; • нарушение оттка мочи вследствие сдавления ВМП опухолью с развитием пиелонефрита. Артериальная гипертензия - вследствие ишемии паренхимы почки при сдавлении опухолью, натяжении почечной артерии, а также способности ткани продуцировать ренин. Нормализация АД после нефрэктомии хороший прогностический признак

Печеночная дисфункция • гипоальбуминемия; у каждого второго больного, вследствие реакции • гиперглобулинемия; эндотелия на опухоль • гипопротромбинемия; • повышение уровня ЩФ (в результате секреции ее тканью опухоли). Может быть даже при отсутствии метастазов в печень У пациентов со светлоклеточным раком в 75% есть почечная дисфункция и после нефрэктомии при I и II стадиях рака почки - исчезают, а при IV стадии - не исчезают, а прогрессируют.

Вторичный эритроцитоз и эритремия Hb в 4% случаев. Причина: повышение выработки эритропоэтина тканью опухоли. Исчезает после нефрэктомии. Гиперкальциемия: у 2% пациентов. Клиника: тошнота, головокружение, боль в суставах, слабость. В ткани опухоли вещество, подобное паратиреоидному гормону, в крови высокий уровень паратиреоидного гормоноподобного вещества.

Метастазирование • Легкие Mts в л/у клиники не дают – кашель и кровохарканье – Mts м. б. бессимптомные (одиночные) – На рентгенограмме - имеют шаровидную форму, множественные Mts напоминают картину воспаления легких или туберкулеза • Кости (позвоночник, плечевые, бедренные кости, ребра): – боль в костях, часто интенсивная (требует применения наркотических средств). • Печень: – печеночная дисфункция или бессимптомно, если единичные Mts, при множественных Mts - желтуха Mts в спинной мозг (редко) • Головной мозг (редко) Клиника: боль, парез и – стойкая головная боль плегия конечностей – Mts могут приводить к гемиплегии

• Лабораторная: Диагностика – СОЭ – анемия не является характерным признаком рака почки, чаще эритроцитоз. – ЩФ, Ca. – микрогематурия – протеинурия (амилоидоз) – анализ мочи на атипичные клетки. • Инструментальная: – УЗИ • не подтверждает диагноз рака почки • при некрозе в толще опухоли скопление жидкости в месте некроза - УЗИ-картина кистозного образования. • выявляется опухоль не менее 2 см. • если есть кальцификаты неясного происхождения искать опухоль

Диагностика • Радиоизотопная диагностика не применяется. • Рентгенодиагностика: – Обзорная урограмма (форма и размеры образования, кальцификация м. б. рак почки, саркома, но м. б. стенке кисты почки), – экскреторная урография • • деформация ЧЛС ампутация одной или несколько чашечек отклонение медиально верхней/3 мочеточника «немая» почка при обширном раке – ретроградная пиелография (редко) - при подозрении на рак лоханки или мочеточника. Опасность диссеминации раковых клеток из-за внутрилоханочного давления и попадания раковых клеток в венозную систему в момент разрыва форниксов. – КТ (наиболее лучший метод) – почечная ангиография

Диагностика • Признаки рака почки при ангиографии: – патологические сосуды, чаще в виде артериовенозных вновь образованных анастомозов; – скопление контрастной жидкости в зоне опухоли в виде «лужиц» или «озёр» . Увеличение диаметра почечной артерии, артериальные тромбозы, аневризмоподобные расширения на конце артериальных сосудов в опухоли. Трудны в диагностике аваскулярные опухоли до 2 см проводят фармакологическую пробу с адреналином (0, 5 -1 мл)
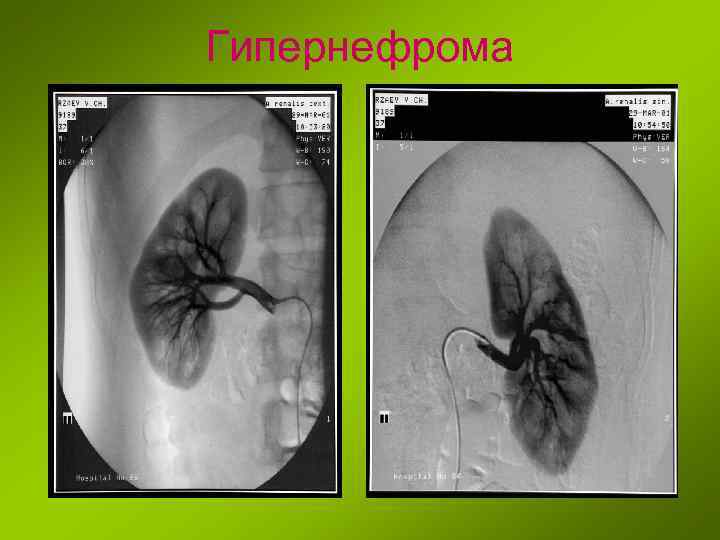
Гипернефрома
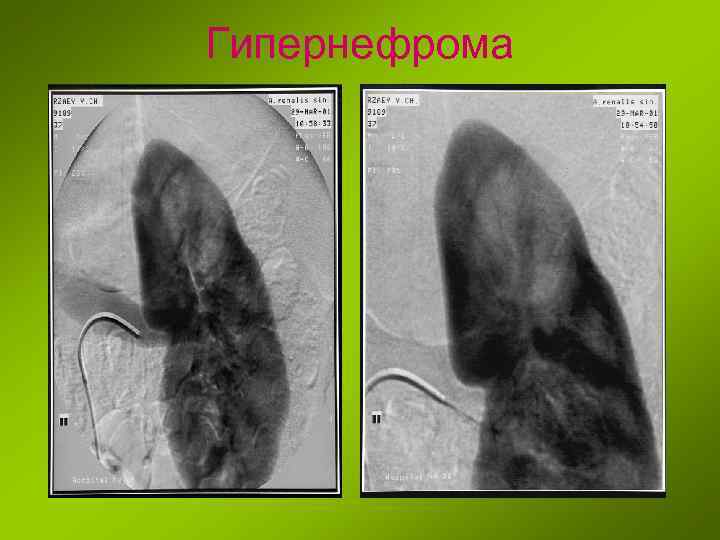
Гипернефрома

Диагностика • Венокавография – для определения объема оперативного вмешательства (если тромб перекрывает кровоток в н. п. вене, то операцию проводить нецелесообразно. Флотирующий тромб м. б. удален); – инвазия опухоли в н. п. вену - дефект наполнения.

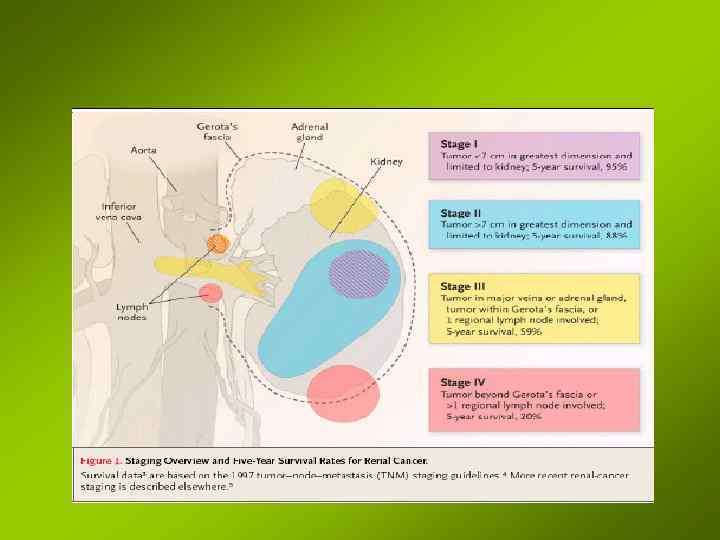
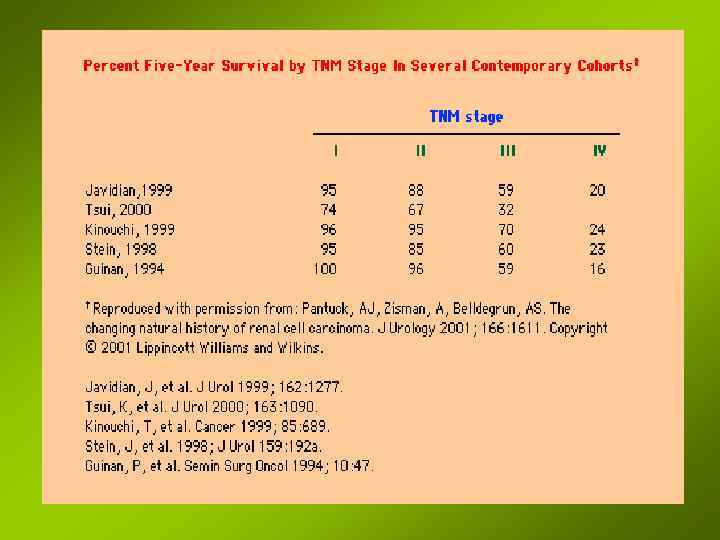

Лечение Оперативное Показания: • I и II стадии заболевания • III и IV стадии - в зависимости от наличия метастазов (+) моменты: Может быть ремиссия от 3 -4 мес. и 1 года и больше • нефрэктомия улучшает качество жизни: (прекращаются боли, ознобы, повышается аппетит); • операция ликвидирует осложнения, связанные с распадом опухоли (кровотечение); • удаление опухоли улучшает эффект химиотерапии. Противопоказания: • • кахексия и отеки; массивные метастазы; Значительные нарушения функции остаюшейся почки тяжелые сопутствующие заболевания, при которых п/п любое оперативное вмешательство

• При двустороннем опухолевом процессе (3 -5%) органосохраняющая операция. • Если опухоль > 5 см - резекция нецелесообразна. У 65% больных Mts появляются в первый год • Пересадка трупной почки после нефрэктомии не ранее, чем через 1 -2 г. Операции у пациентов с раком почки + Mts • Если возможно, то Mts удаляют вместе с опухолью нет химиотерапия Mts в легкие: пульмонэктомия, лобэктомия или резекция легкого. Mts в кости: костная резекция (хороший эффект т. к. ни химио- ни иммунотерапии не поддается).

Плохие прогностические признаки • Высокий уровень ЛДГ • Низкий уровень гемоглобина • Высокий уровень кальция

Консервативное лечение • Химиотерапия недостаточно эффективна – винкристин+блеомицин (курс 5 -6 мг/кг), – используются в лечении ЦФ, метотрексат, хлорамбуцил, винбластин. • Иммунотерапия (интерфероны , , ; роферон; интрон-А, интерлейкин-2). • Лучевая терапия: – как предоперационная подготовка; – как метод послеоперационного лечения метастазов. Симптоматическое лечение: – – – перидуральная денервация - 96% спирт. При лихорадке - ГКС 20 мг/сут на 4 приема; при тотальной гематурии - эмболизаия почечной артерии.

Вспомогательная терапия • Трансплантация стволовых клеток • Противоопухолевые вакцины

Нефробластома (опухоль Вильмса) • Встречается у детей в 20 -25% от всех злокачественных заболеваний у детей (по данным зарубежных авторов 5 - 6% от всех опухолей почек). Описывают • Может быть у взрослых. семейный характер • Предраспологающие факторы: – облучение во время первой 1/2 беременности; – генетические факторы (ген нефробластомы заложен в XI хромосоме). • Чаще односторонняя, в 5 -8% - двусторонняя; • Макроскопически: на срезе вид «рыбьего мяса» с участками кровоизлияния, некроза, кистами, с участками хрящевой и костной тканей. • Особенность: опухолевые узлы имеют фиброзную капсулу, быстро растут, но долго остаются отграниченными.

Клиника • Бедность клинической симптоматики • Общие: бледность, недомогание, субфебрилитет; • Местные: пальпируемая опухоль растет быстро сдавливает органы и ткани (сдавление магистральных сосудов приводит к отеку н/конечностей и асциту). • М. б. повышение АД (75 -90%); • Гематурия 25% случаев, может быть анемия. • В детстком возрасте - метастазы редки. • Протеинурия, микрогематурия, СОЭ, • Обнаружение -фетопротеина нехарактерено. Диагностика Общие + местные + лабораторная диагностика+ инструментальная (экскреторная урография 60 -70%, томография, ангиография редко). Метастазирование: в легкие - 60%, в печень 29%, в л/у - 50%, кости - 13, 5%.

Клиническая классификация 4 стадии опухоли Вильмса (1985) • I стадия – опухоль любого размера в пределах почки, не прорастающая ее капсулу. Региональные метастазы отсутствуют. • II а стадия – опухоль любого размера, прорастающая фиброзную капсулу почки. Региональные метастазы отсутствуют. • II б стадия – опухоль той же или меньшей степени распространения с метастазами в лимфатических узлах ворот почки. • III а стадия – опухоль любого размера с прорастанием в околопочечную клетчатку, диафрагму, брюшину, брыжейку тонкой и толстой кишки, надпочечник. Региональные метастазы отсутствуют. • III б стадия – опухоль той же степени местного распространения с метастазами в лимфатических узлах ворот почки, паракавальные и парааортальные. • IV а стадия – опухоль любого размера с прорастанием в соседние органы. Региональные метастазы отсутствуют. • IV б стадия – опухоль той же степени местного распространения с любыми вариантами метастазирования.

Лечение • У детей до 1 года с I стадией оперативное лечение не проводится. • Назначается предоперационная химиотерапия: винкристин + циклофосфан + Для детей до 1 дактиномицин + адриамицин года доза снижается на 50% Схема: винкристин 2, 0 мг/м 2 - 1 раз/неделю, в/в адриамицин 35 -45 мг/м 2 , в/в 1 -й и 2 -й дни циклофосфан - 900 мг/м 2 в/в 1 -й и 2 -й дни Адриамицин и ЦФ повторяют каждые 4 недели при лечении метастазов.

Лечение • Предоперационая химиотерапия для уменьшения опухолевой массы; • Оперативное вмешательство - радикальный метод. • Послеоперационная химиотерапия проводится при II стадии - 4 курса с интервалами в 1 месяц. • При IIб, III, IV стадиях назначается лучевая + химиотерапия на 1, 5 -2 года. Прогноз: I стадия - выздоровление у 90% II стадия - 70 -80% III стадия - 30 -40% IV стадия - 10 -15%
опухоли почек.ppt