111.ppt
- Количество слайдов: 130

Опухоли мочеполовой системы

Актуальность проблемы В структуре заболеваемости злокачественными новообразованиями у мужчин: опухоли мочеполовой системы составляют 17, 6% от всех злокачественных новообразований. В структуре смертности от злокачественных новообразований у мужчин на 3 -ем и 4 -ом местах соответственно новообразования мочевыделительной системы и предстательной железы.

Структура заболеваемости злокачественными новообразованиями мужского населения России.
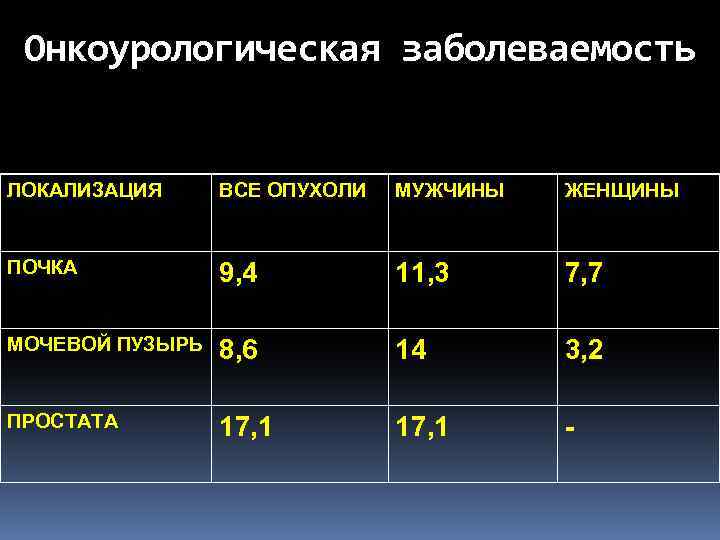
Онкоурологическая заболеваемость ЛОКАЛИЗАЦИЯ ВСЕ ОПУХОЛИ МУЖЧИНЫ ЖЕНЩИНЫ ПОЧКА 9, 4 11, 3 7, 7 МОЧЕВОЙ ПУЗЫРЬ 8, 6 14 3, 2 ПРОСТАТА 17, 1 -
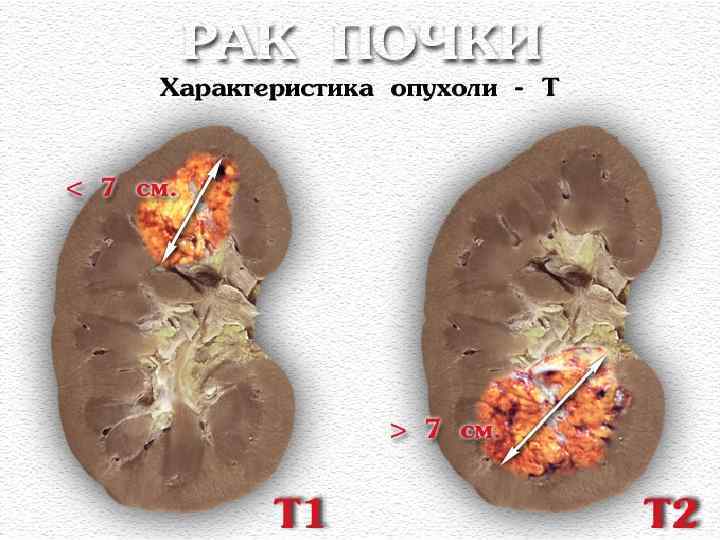
РАК ПОЧКИ

Под термином «рак почки» принято подразумевать так называемые почечно-клеточные карциномы (ПКК; renal cell carcinoma (RCC)), происходящие из клеток паренхимы данного органа. Помимо почечно-клеточных карцином, встречаются опухоли почечной лоханки и саркомы ( Wilms tumors).
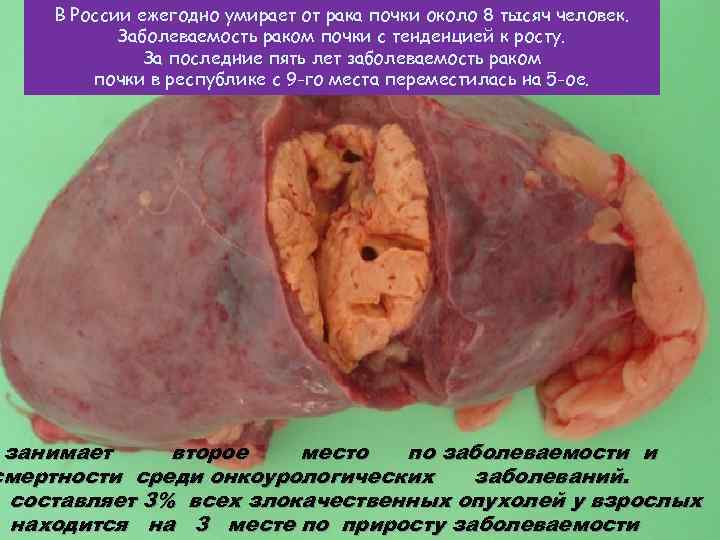
В России ежегодно умирает от рака почки около 8 тысяч человек. Заболеваемость раком почки с тенденцией к росту. За последние пять лет заболеваемость раком почки в республике с 9 -го места переместилась на 5 -ое. занимает второе место по заболеваемости и смертности среди онкоурологических заболеваний. составляет 3% всех злокачественных опухолей у взрослых находится на 3 месте по приросту заболеваемости

Наибольшая частота почечноклеточного рака отмечается в странах Северной Америки и Скандинавии.

В России ежегодно умирает от рака почки около 8 тысяч человек. Заболеваемость раком почки с тенденцией к росту. За последние пять лет заболеваемость раком почки в республике с 9 -го места переместилась на 5 -ое.
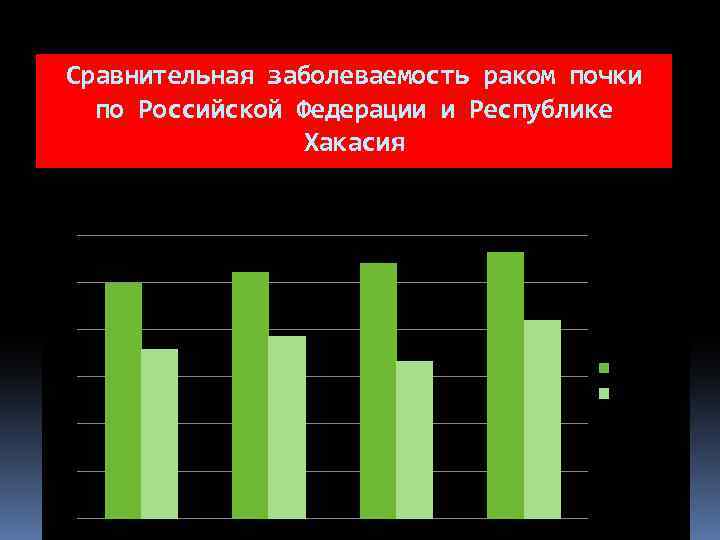
Сравнительная заболеваемость раком почки по Российской Федерации и Республике Хакасия РФ РХ
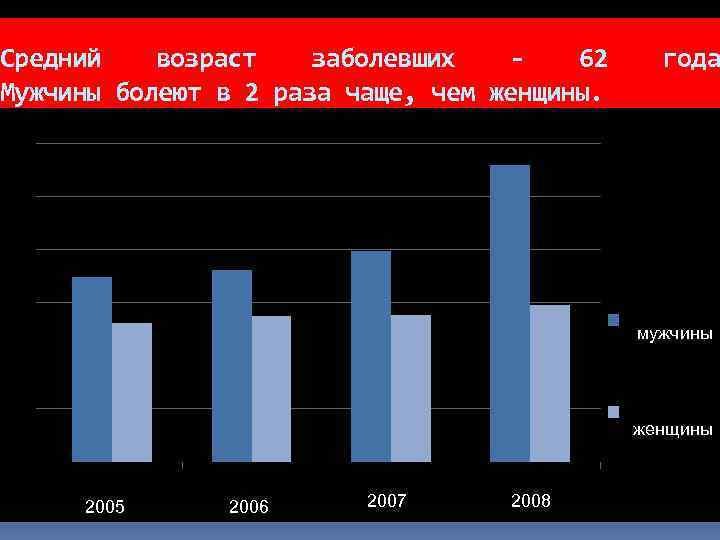
Средний возраст заболевших 62 Мужчины болеют в 2 раза чаще, чем женщины. года мужчины женщины 2005 2006 2007 2008

Морфологическая классификация рака почки - Светлоклеточный (альвеолярноклеточный, гипернефроидный, опухоль Гравитца) 73, 7% - Зернисто-клеточный (темно-клеточный) 17, 5% - Веретеноклеточный (полиморфно-клеточный, саркомоподобный) 3, 7% - Железистый 5, 1% - Смешанно-клеточный

В настоящее время принято выделять несколько разновидностей ПКК. Наиболее часто ( 70– 80%) наблюдается светлоклеточный тип опухоли (clear-cell -RCC). Предполагается, что светлоклеточные ПКК возникают из проксимальных отделов почечных канальцев. Другой типичной разновидностью ПКК (10– 15% случаев) являются папиллярные карциномы почек; многие папиллярные ПКК отличаются относительно благополучным течением.
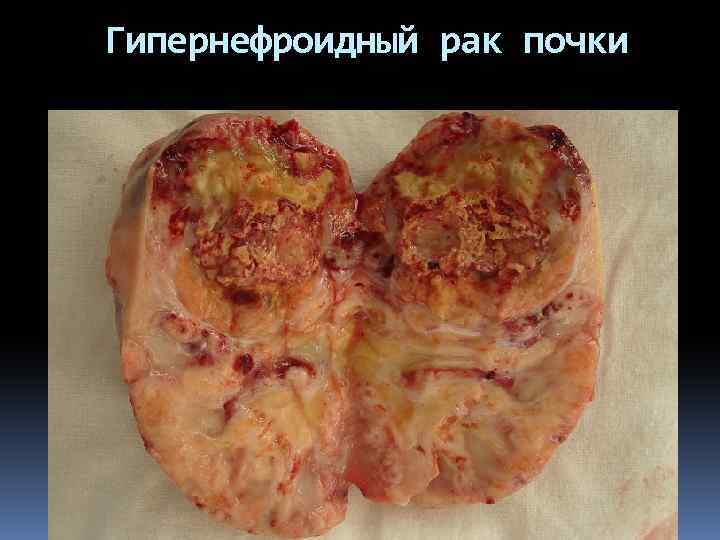
Гипернефроидный рак почки
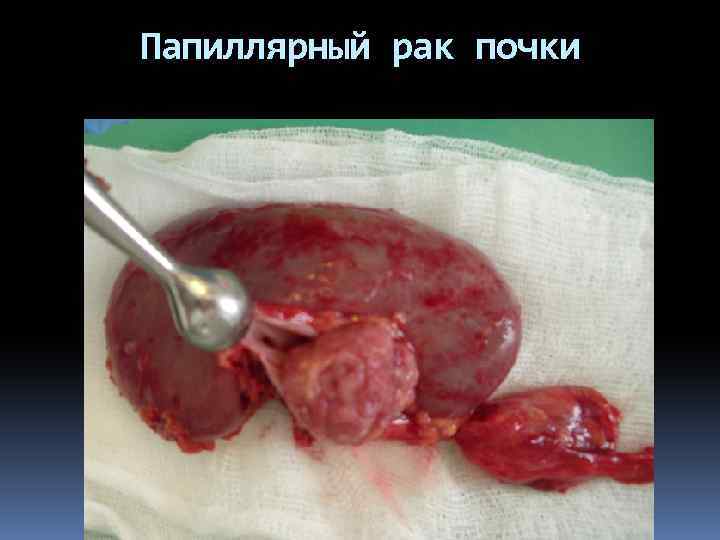
Папиллярный рак почки
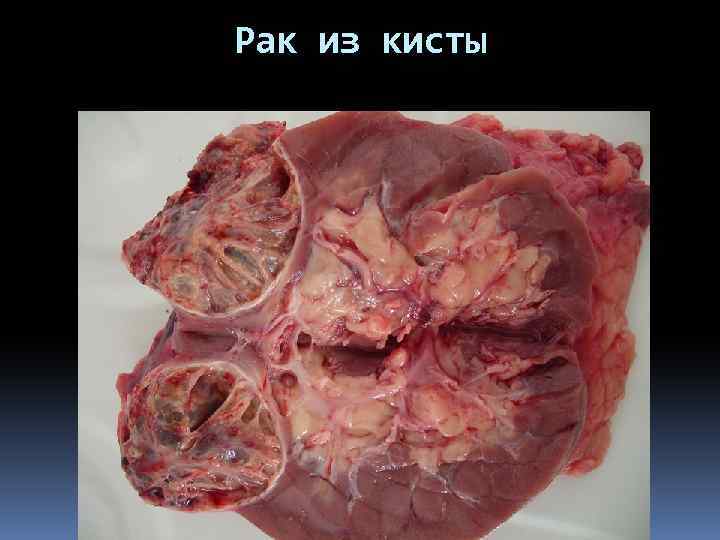
Рак из кисты
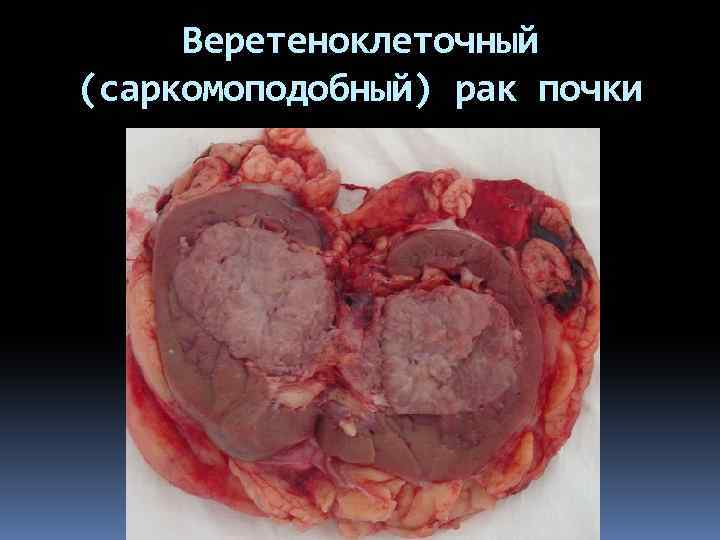
Веретеноклеточный (саркомоподобный) рак почки
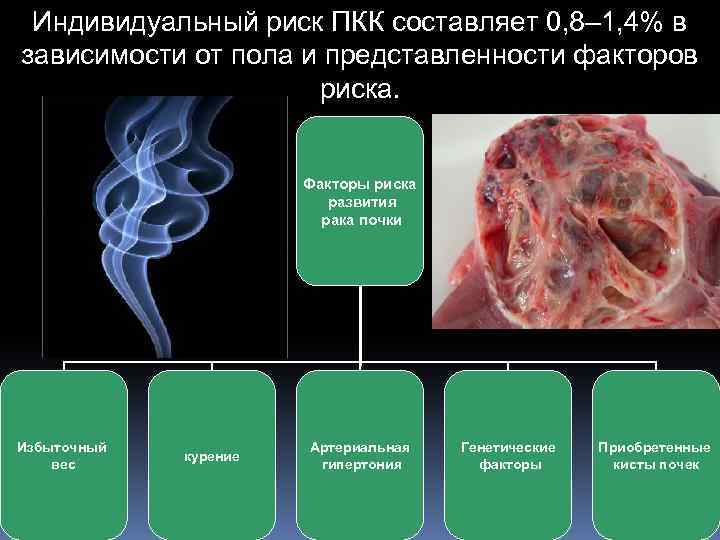
Индивидуальный риск ПКК составляет 0, 8– 1, 4% в зависимости от пола и представленности факторов риска. Факторы риска развития рака почки Избыточный вес курение Артериальная гипертония Генетические факторы Приобретенные кисты почек

Клиническая картина Классическая триада симптомов: - Макрогематурия - Боль в боку на стороне поражения - Пальпируемая опухоль Другие симптомы: - Варикоцеле - Паранеопластический синдром - Проявления отдалённых метастазов
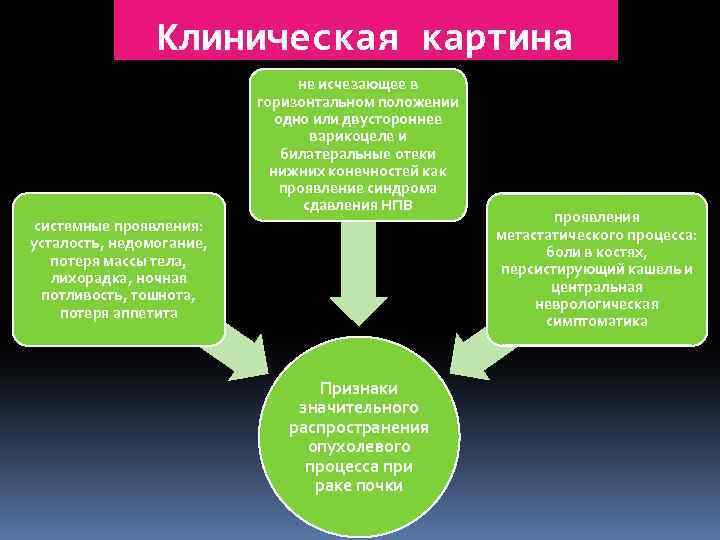
Клиническая картина не исчезающее в горизонтальном положении одно или двустороннее варикоцеле и билатеральные отеки нижних конечностей как проявление синдрома сдавления НПВ системные проявления: усталость, недомогание, потеря массы тела, лихорадка, ночная потливость, тошнота, потеря аппетита Признаки значительного распространения опухолевого процесса при раке почки проявления метастатического процесса: боли в костях, персистирующий кашель и центральная неврологическая симптоматика

Паранеопластические синдромы при раке почки 1. артериальная гипертензия – 10 -15% больных. 2. лихорадка с ознобами – 30 -40% больных. 3. анемия – 8 -12% больных. 4. эритроцитоз (полицитемия) - 2 -4% больных. 5. гиперкальциемия-2 -6% больных. 6. синдром Stouffera (снижение функциональных показателей печени) – 15% больных. 7. ферритин - 60% больных.
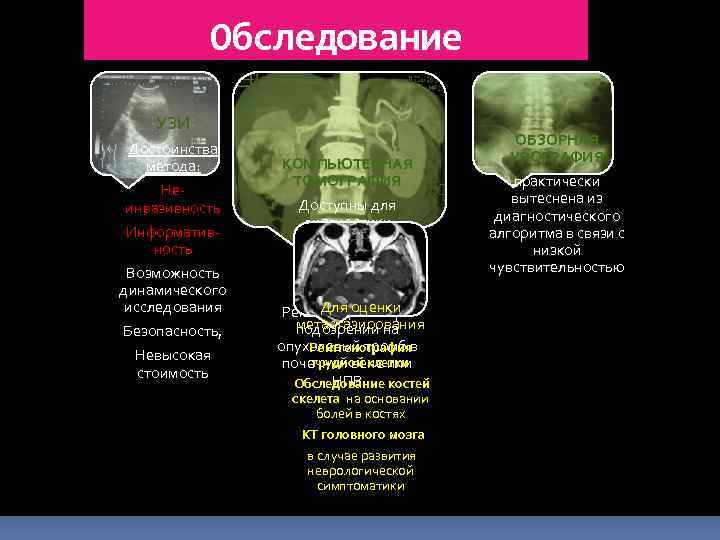
Обследование УЗИ Достоинства метода: Неинвазивность Информативность Возможность динамического исследования Безопасность, Невысокая стоимость КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ Доступны для диагностики опухоли от 0, 5 до 1, 0 см МРТ Для оценки Рекомендован при метастазирования подозрении на опухолевый тромб в Рентгенография грудной клетки почечной вене или НПВ Обследование костей скелета на основании болей в костях КТ головного мозга в случае развития неврологической симптоматики ОБЗОРНАЯ УРОГРАФИЯ практически вытеснена из диагностического алгоритма в связи с низкой чувствительностью

Ультразвуковое сканирование почек
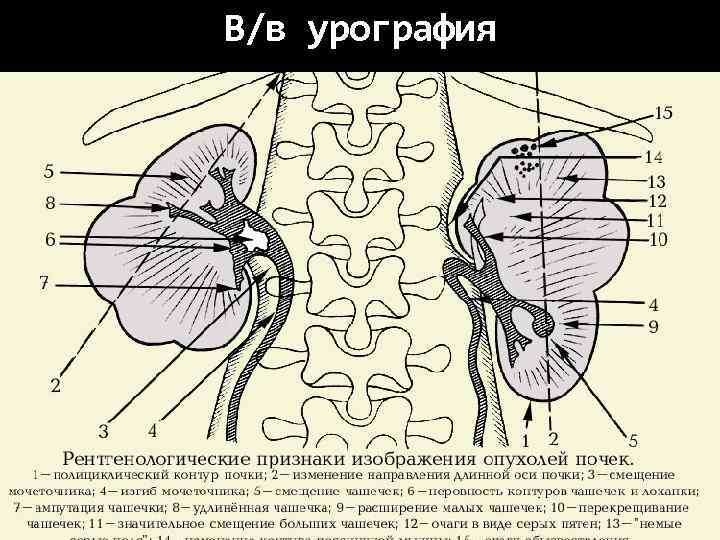
В/в урография
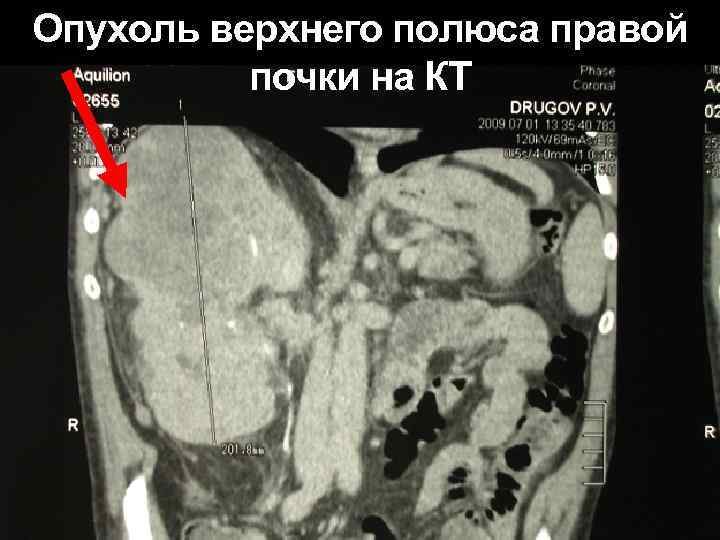
Опухоль верхнего полюса правой почки на КТ
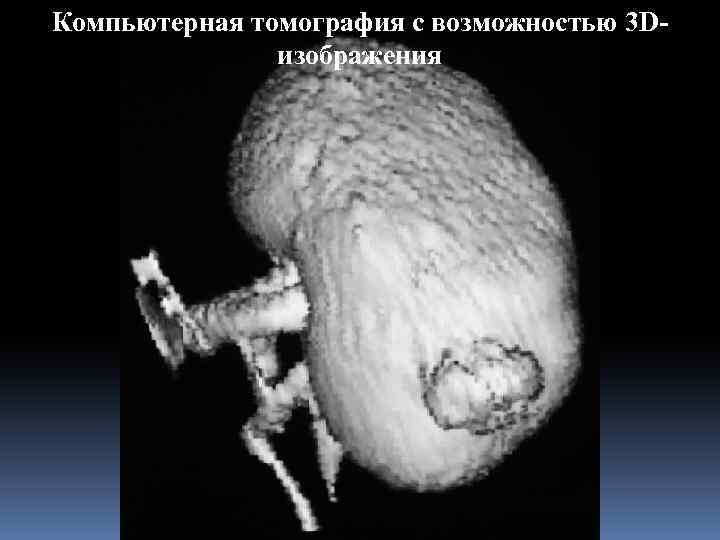
Компьютерная томография с возможностью 3 Dизображения
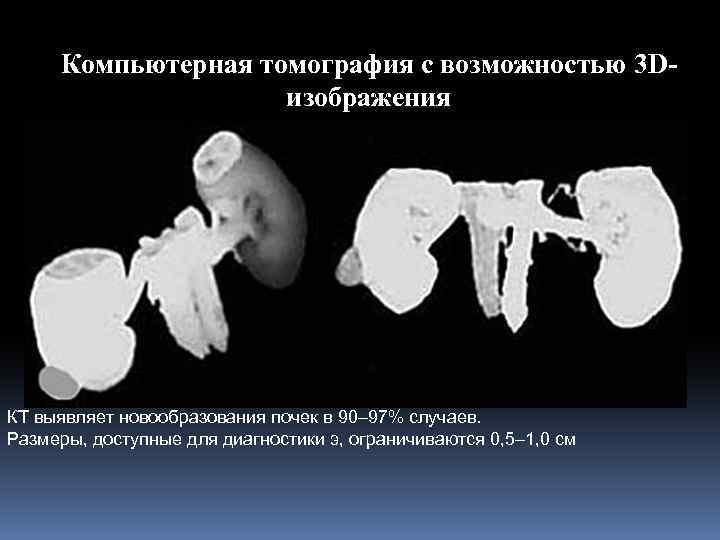
Компьютерная томография с возможностью 3 Dизображения КТ выявляет новообразования почек в 90– 97% случаев. Размеры, доступные для диагностики э, ограничиваются 0, 5– 1, 0 см
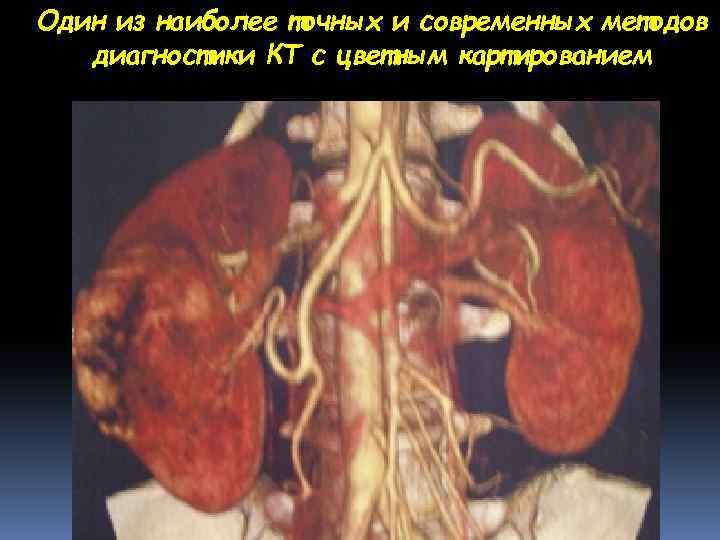
Один из наиболее точных и современных методов диагностики КТ с цветным картированием
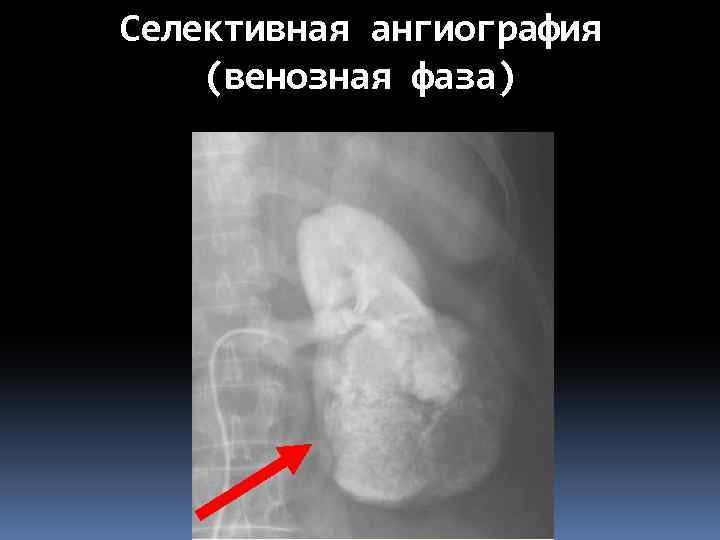
Селективная ангиография (венозная фаза)
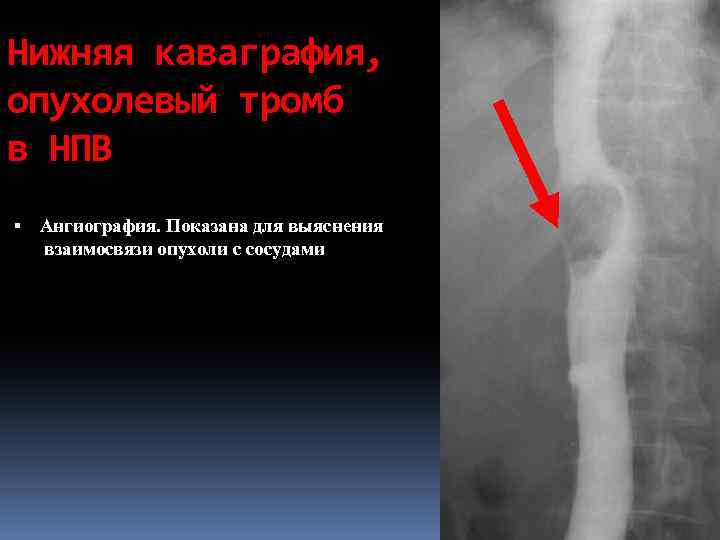
Нижняя каваграфия, опухолевый тромб в НПВ Ангиография. Показана для выяснения взаимосвязи опухоли с сосудами
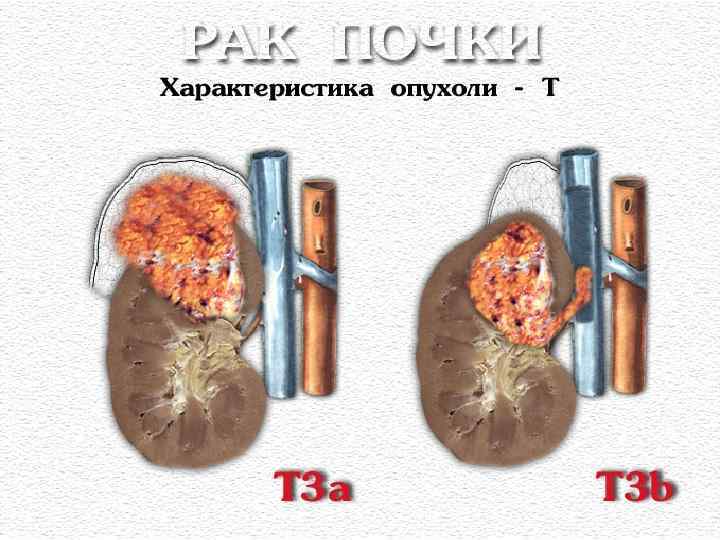


Nх – регионарные (л. у. ворот почки, абдоминальные, парааортальные, паракавальные) узлы не могут быть оценены - Nо – нет метастазов в регионарных лимфатических узлах - N 1 – метастаз в одном регионарном лимфатическом узле - N 2 – метастазы более, чем в одном лимфатическом узле

Метастазирование рака почки Легкие 55% Печень 33% Кости 32%
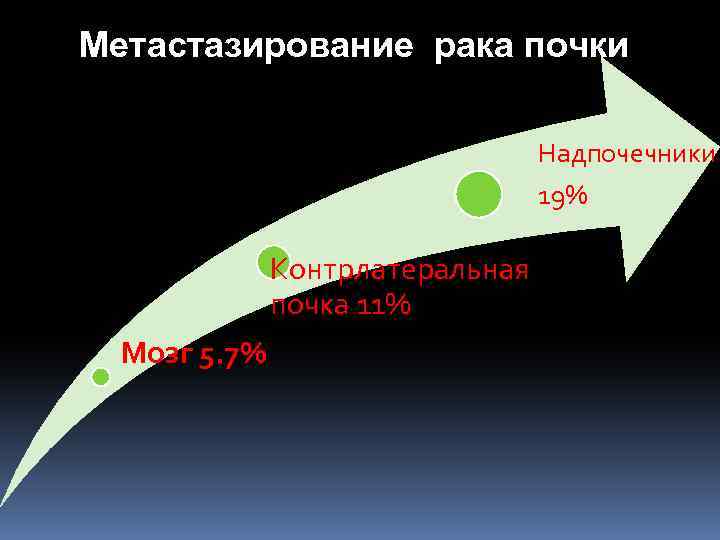
Метастазирование рака почки Надпочечники 19% Контрлатеральная почка 11% Мозг 5. 7%

Метастазирование рака почки 1. лёгкие – 55% 2. лимф. узлы – 34% 3. печень – 33% 4. кости – 32% 5. надпочечники – 19% 6. контралатер. почка – 11% 7. мозг – 5, 7% 8. сердце – 5% 9. селезёнка – 4, 5% 10. кишечник – 3, 8% 11. кожа – 3, 2% 12. диафрагма – 2, 3% 13. мочеточник, мышцы, желчный пузырь – 2% 14. перикард, яичник, кавернозные тела – 1%
Ранняя перевязка почечной артерии
Парааортальная лимфаденэктомия
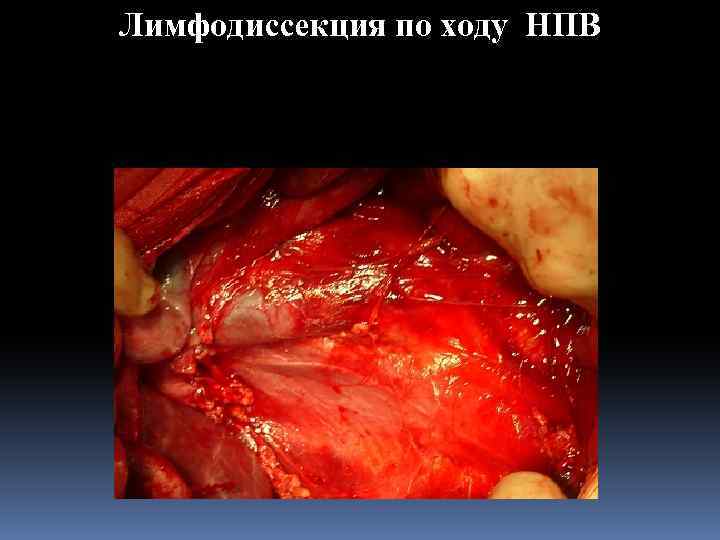
Лимфодиссекция по ходу НПВ
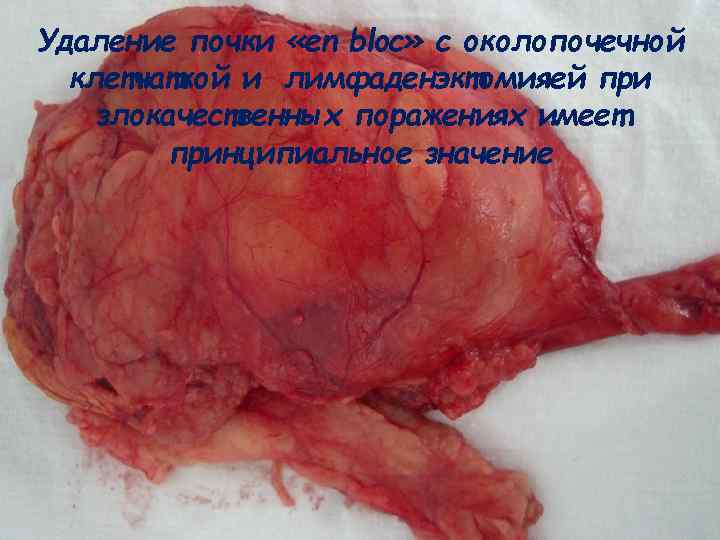
Удаление почки «en bloc» с околопочечной клетчаткой и лимфаденэктомияей при злокачественных поражениях имеет принципиальное значение
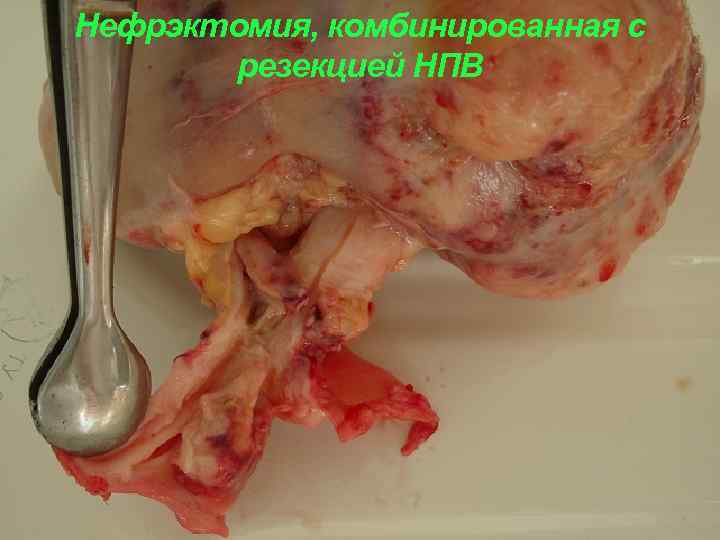
Нефрэктомия, комбинированная с резекцией НПВ

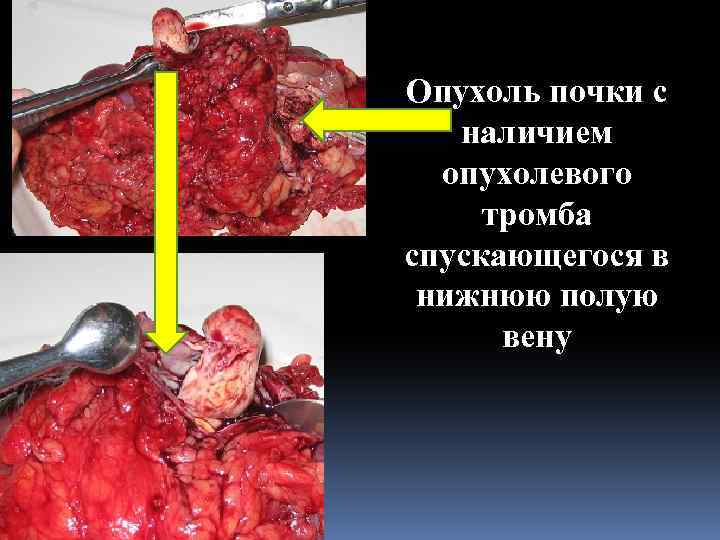
Опухоль почки с наличием опухолевого тромба спускающегося в нижнюю полую вену
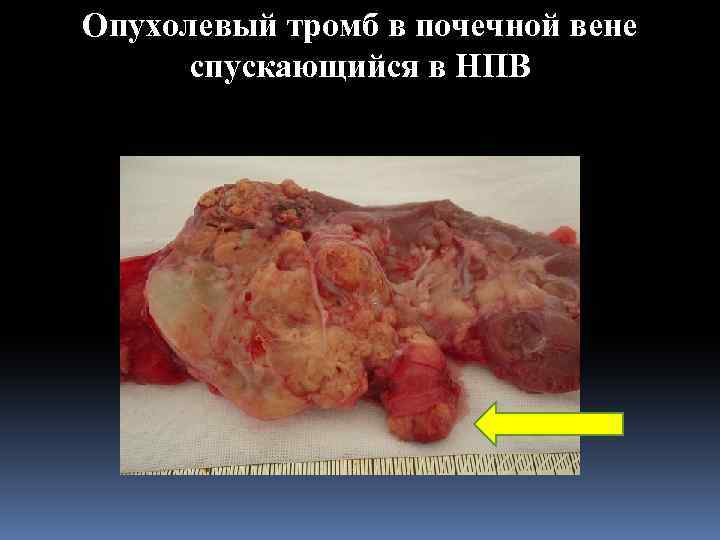
Опухолевый тромб в почечной вене спускающийся в НПВ
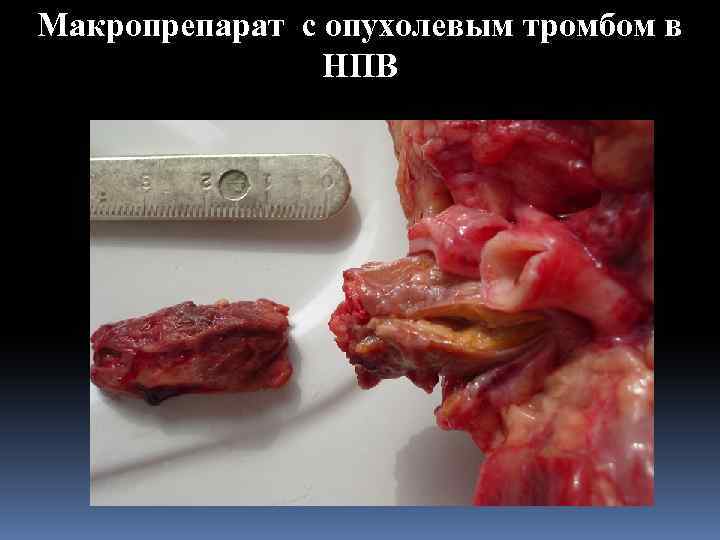
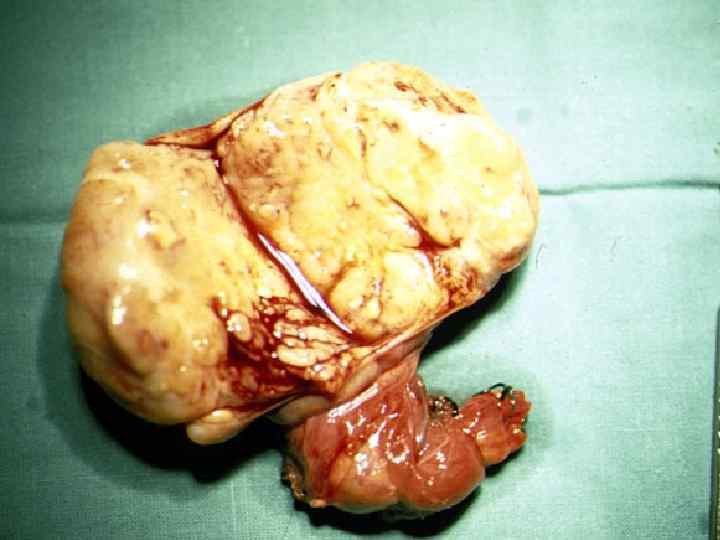
Макропрепарат с опухолевым тромбом в НПВ
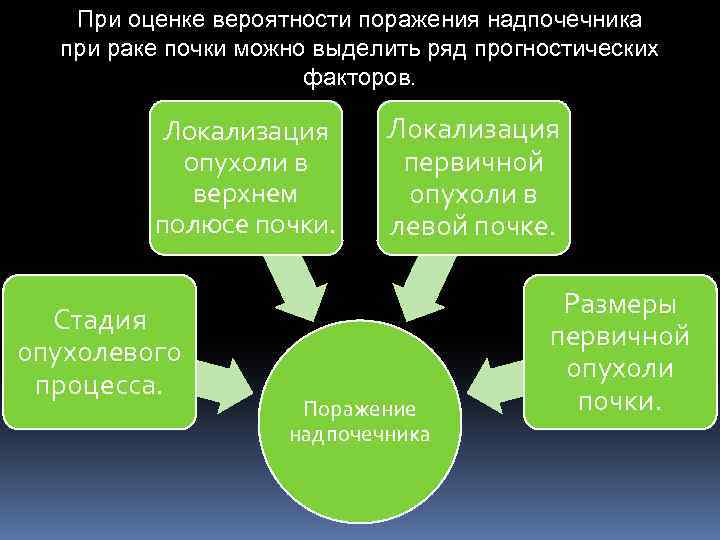
При оценке вероятности поражения надпочечника при раке почки можно выделить ряд прогностических факторов. Локализация опухоли в верхнем полюсе почки. Стадия опухолевого процесса. Локализация первичной опухоли в левой почке. Поражение надпочечника Размеры первичной опухоли почки.

почек ечная недостаточность а сыворотки крови венной почкой

Показания к органосохраняющей хирургии при раке почки Относительные: – поражение контралатеральной почки хроническим процессом (гломерулонефрит, нефросклероз). Рекомендуемые: – опухоль размерами до 4 см при нормальной контралатеральной почке. Целый ряд исследований показал, что выполнение органосохраняющей операции при нормальной контралатеральной почке показан, если диаметр опухоли менее 4 см.
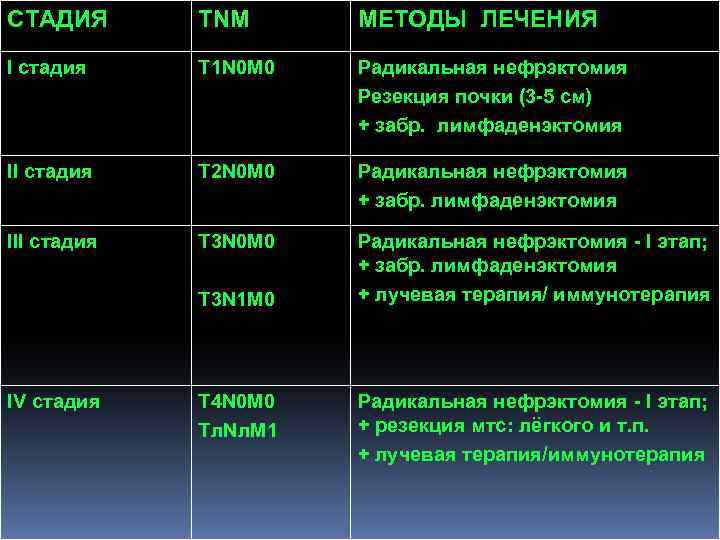
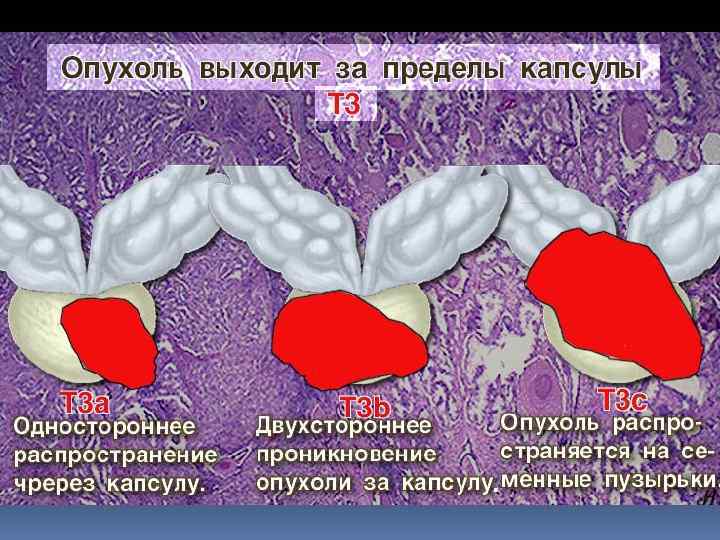
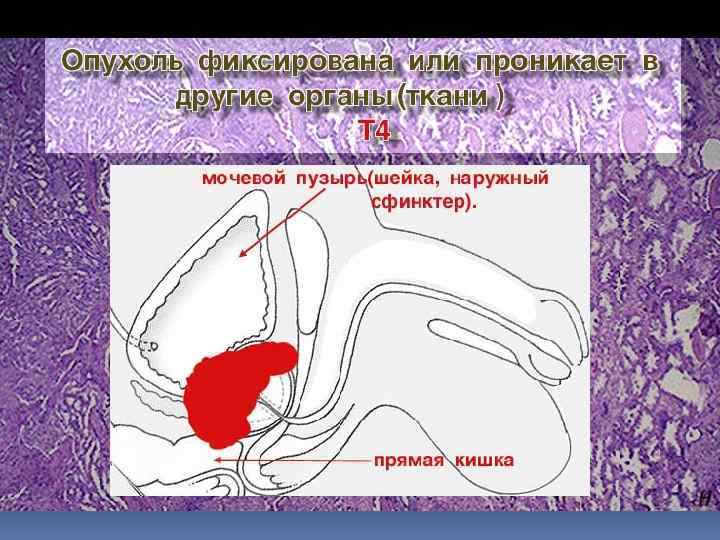
СТАДИЯ TNM МЕТОДЫ ЛЕЧЕНИЯ I стадия T 1 N 0 M 0 Радикальная нефрэктомия Резекция почки (3 -5 см) + забр. лимфаденэктомия II стадия T 2 N 0 M 0 Радикальная нефрэктомия + забр. лимфаденэктомия III стадия T 3 N 0 M 0 Радикальная нефрэктомия - I этап; + забр. лимфаденэктомия + лучевая терапия/ иммунотерапия T 3 N 1 M 0 IV стадия T 4 N 0 M 0 Tл. Nл. M 1 Радикальная нефрэктомия - I этап; + резекция мтс: лёгкого и т. п. + лучевая терапия/иммунотерапия

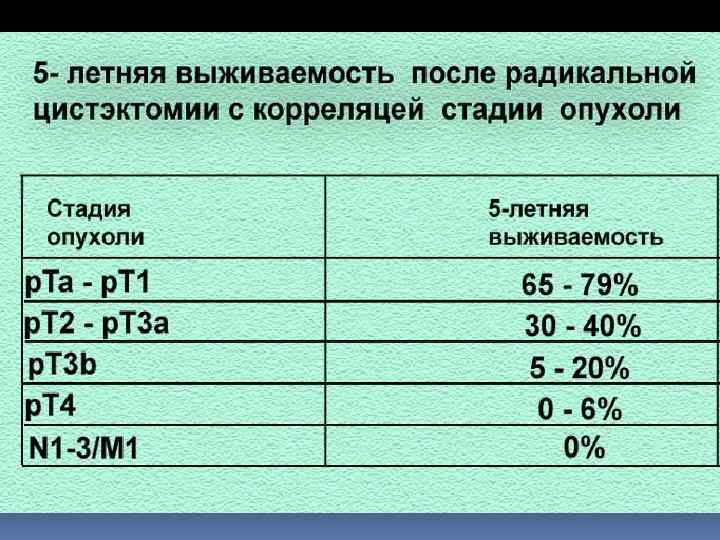
Выживаемость больных раком почки в зависимости от р. Т стадии заболевания 2 -х годичная выживаемость 5 -ти летняя выживаемость

Существующие подходы к терапии рака почки обескураживают своей неэффективностью. Основные поиски новых принципов лечения ПКК можно условно подразделить на 3 основные группы: 1) Индивидуализация существующих методов лечения; 2) Поиск принципиально новых, «таргетных» подходов к лекарственной терапии ПКК; 3) Совершенствование методов биотерапии рака почки.

В связи с тем, что рак почки на сегодняшней день остается резистентным ко всем существующим консервативным методам терапии, единственным эффективным методом лечения является хирургический.

рак мочевого пузыря По Российской Федерации – 8, 9 на 100 000 населения По республике Хакасия – 5, 0 Занимает 11 место в структуре онкологических заболеваний
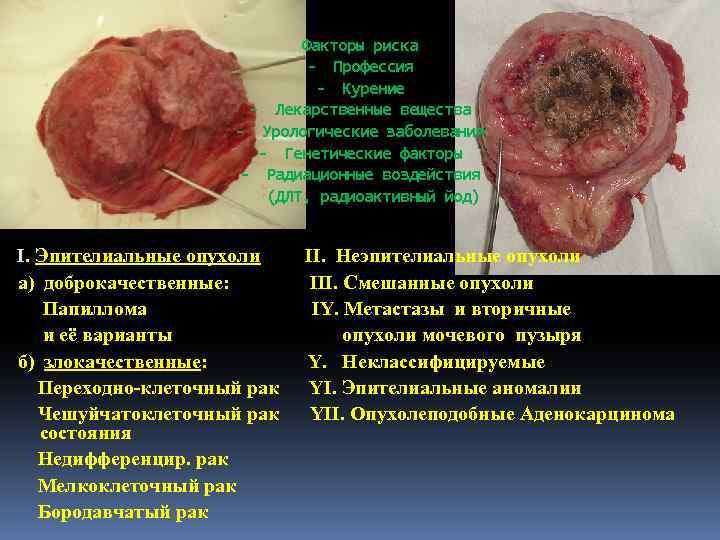
Факторы риска - Профессия - Курение - Лекарственные вещества - Урологические заболевания - Генетические факторы - Радиационные воздействия (ДЛТ, радиоактивный йод) I. Эпителиальные опухоли а) доброкачественные: Папиллома и её варианты б) злокачественные: Переходно-клеточный рак Чешуйчатоклеточный рак состояния Недифференцир. рак Мелкоклеточный рак Бородавчатый рак II. Неэпителиальные опухоли III. Смешанные опухоли IY. Метастазы и вторичные опухоли мочевого пузыря Y. Неклассифицируемые YI. Эпителиальные аномалии YII. Опухолеподобные Аденокарцинома

Методы обнаружения опухоли - Пальпация - Цитологическое исследование мочи или смывов из мочевого пузыря - Ультразвуковые, рентгеновские и магнитнорезонансные исследования - Цистоскопия гибкая или жесткая - Биопсия с последующим гистологическим исследованием. Полифокальная биопсия - Флюорисцентная цистоскопия

Стандарты обследования при подозрении на рак мочевого пузыря Цистоскопия с биопсией мочевого пузыря Трансабдоминальн ое УЗИ мочевого пузыря Рентгеновское обследование мочевого пузыря (КТ и МРТ)
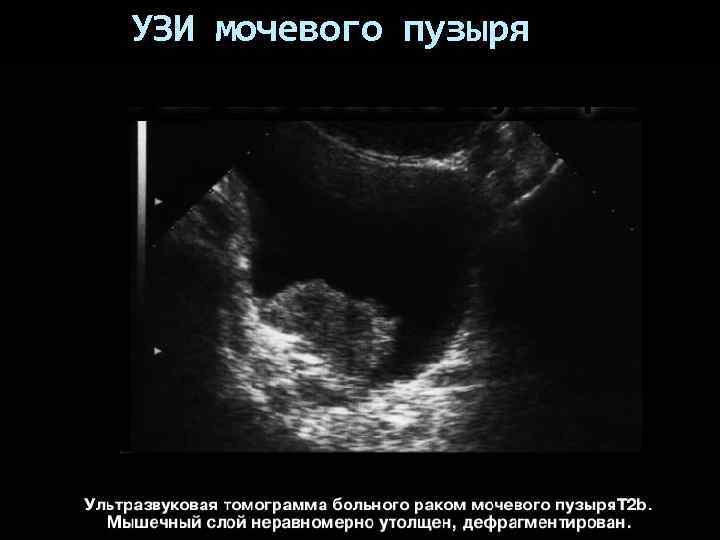
УЗИ мочевого пузыря
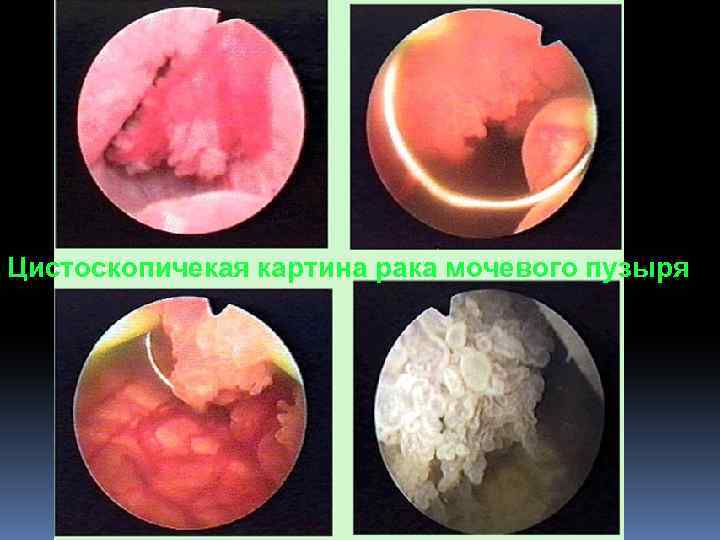
Цистоскопичекая картина рака мочевого пузыря

Флюоресцентная цистоскопия (фотодинамическая диагностика)
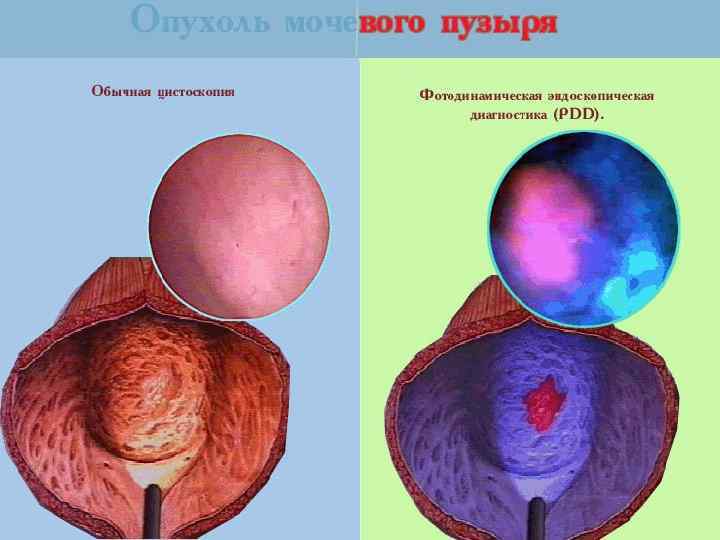
Флюоресцентная цистоскопия (фотодинамическая диагностика)
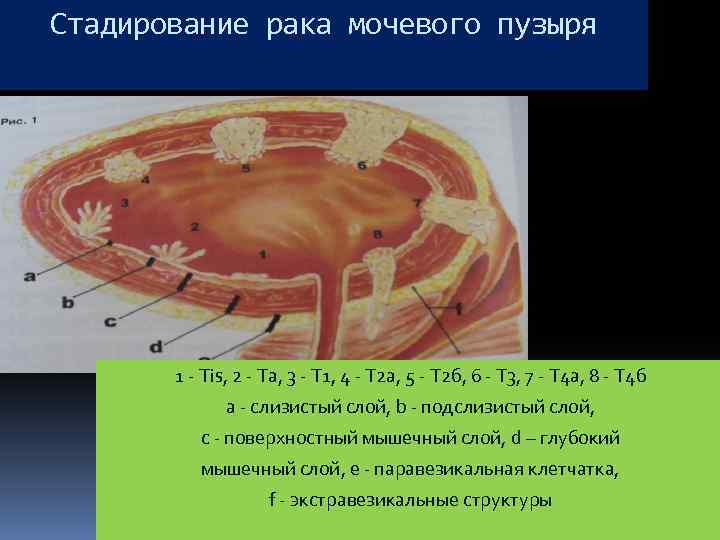
Стадирование рака мочевого пузыря 1 - Tis, 2 - Ta, 3 - T 1, 4 - T 2 a, 5 - T 2 б, 6 - T 3, 7 - T 4 a, 8 - T 4 б а - слизистый слой, b - подслизистый слой, c - поверхностный мышечный слой, d – глубокий мышечный слой, e - паравезикальная клетчатка, f - экстравезикальные структуры

Стадия Та, Тis
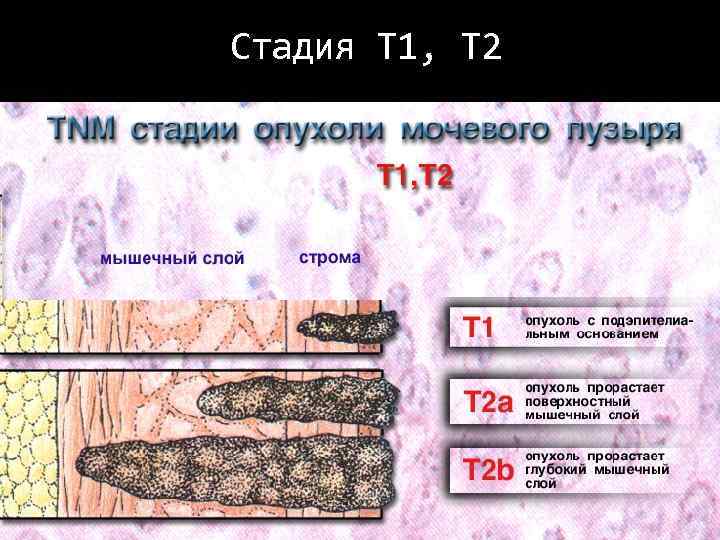
Стадия Т 1, Т 2
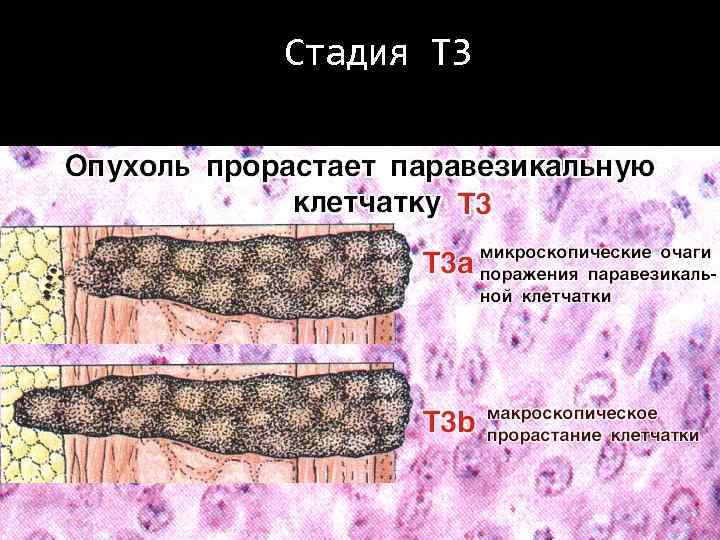
Стадия Т 3
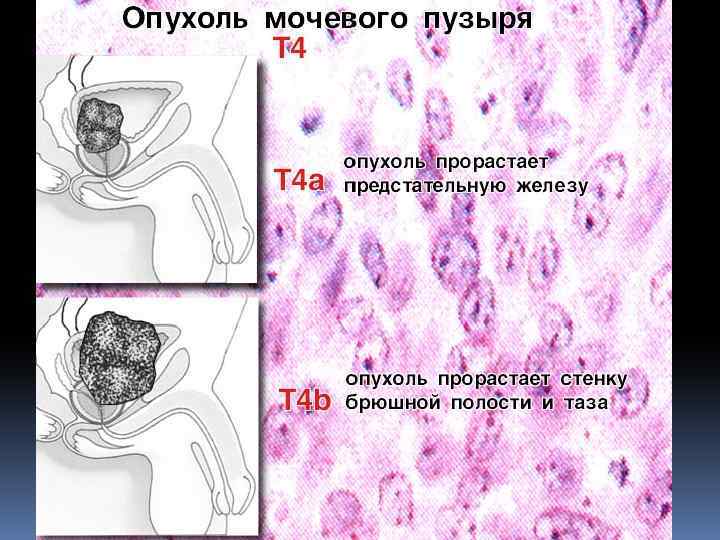
Стадия Т 4
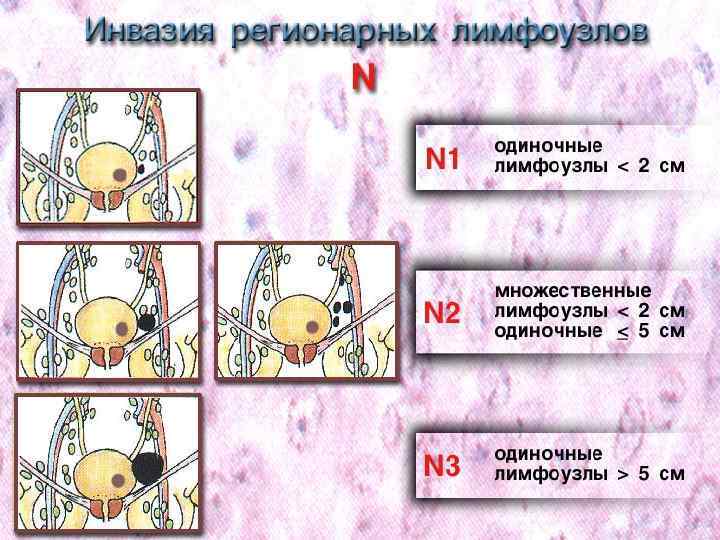
Метастазы в регионарные лимфоузлы


Общие принципы лечения больных раком мочевого пузыря Поверхностный рак мочевого пузыря (T 1 a-T 1) • Радикальное вмешательство ТУР мочевого пузыря с последующей внутрипузырной химиотерапией или иммунотерапией Инвазивный рак мочевого пузыря (Т 2 -Т 4) • Радикальная цистэктомия или резекция мочевого пузыря с неоадьювантной или адьювантной химиотерапией или лучевой терапией
МЕТОДЫ ДЕРИВАЦИИ МОЧИ

РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ

Заболеваемость раком предстательной железы По Российской Федерации – 27, 4 на 100 000 населения По республике Хакасия -16, 8 Заболеваемость в структуре онкологических заболеваний у мужчин переместилась на 4 место Прирост заболеваемости за последние 10 лет составил 65%
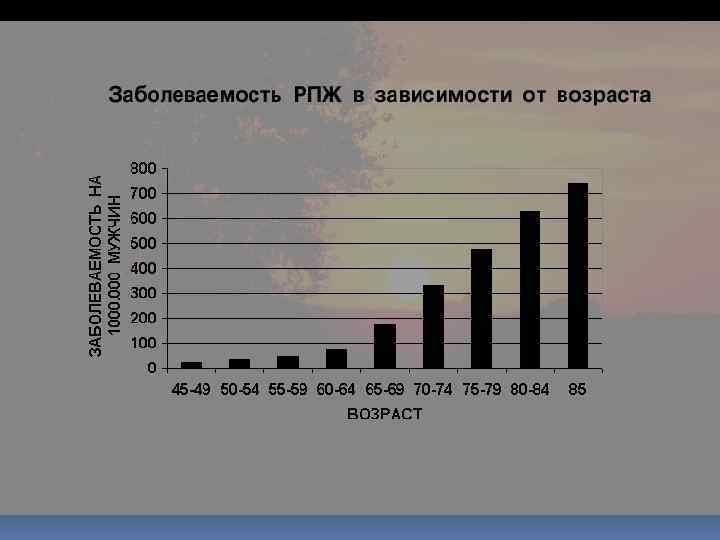

- Летальность на первом году жизни после установления диагноза составляет 30 -32%, что свидетельствует о крайне низкой выявляемости начальных стадий рака предстательной железы. - В связи с особенностями клинического течения и несовершенством ранней диагностики от 60 до 80% больных раком предстательной железы при первичном обращении уже имеют метастазы. Факторы риска рака предстательной железы - Питание: животные жиры, недостаток витамина А - Генетический фактор: х 8 раз




Стандарты обследования при подозрении на рак предстательной железы Пальпация предстательной железы через прямую кишку ПРИ Определение в сыворотке крови простатического специфического антигена ПСА ТРУЗИ с прицельной пункционной биопсией ( ТИАБ) Ультразвуковое исследование

Допустимые «нормальные» значения ПСА в зависимости от возраста Нормальный уровень ПСА(общ) – 4, 0 нг/мл Возраст 40 -49 50 -59 60 -69 70 -79 ПСА (нг/мл) 2, 5 3, 5 4, 5 6, 5 Уровень ПСА(общ) и частота РПЖ ПСА (нг/мл) ниже 4 5 -20 20 -30 более 30 РПЖ 0, 5% 27 -37% 74% 98% Что такое простатспецифический антиген(ПСА)? - Одноцепочечный гликопротеин с молекулярной массой 34000 Д - Вырабатывается практически исключительно эпителием простаты - Обеспечивает разжижение эякулята и увеличение подвижности спермы - Впервые описан в 1979 году M. C. Wang и соавторами
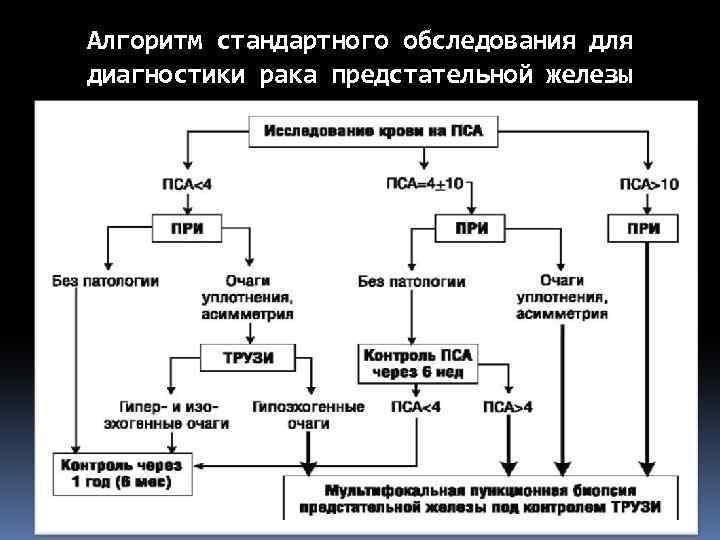
Алгоритм стандартного обследования для диагностики рака предстательной железы

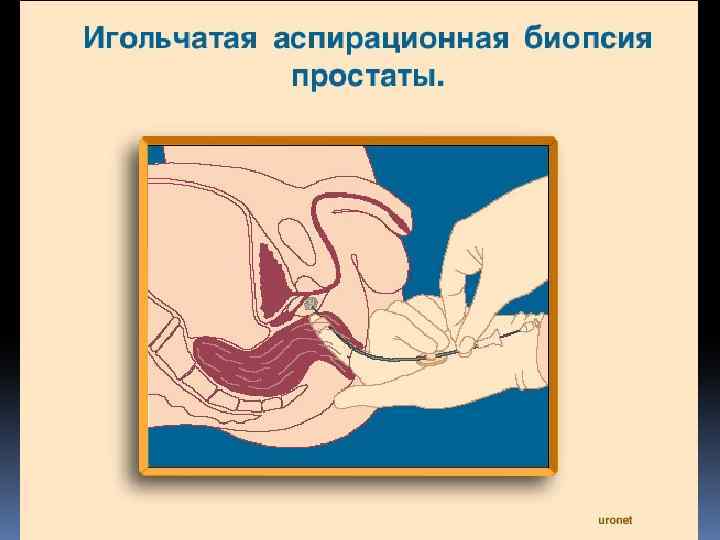
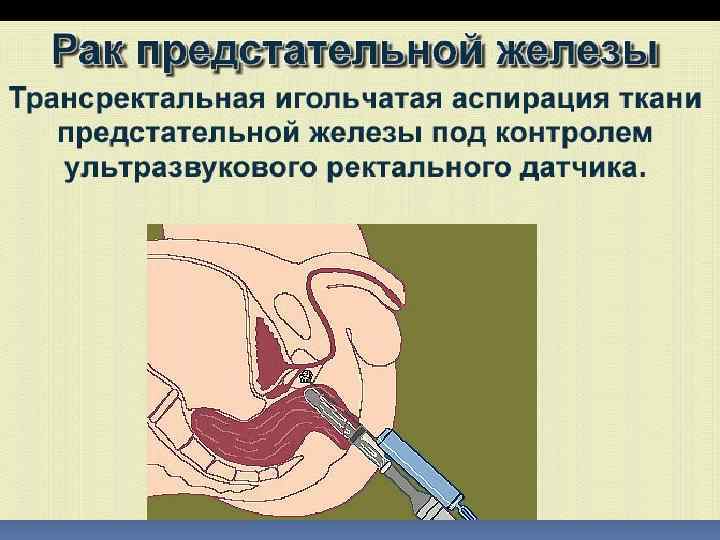

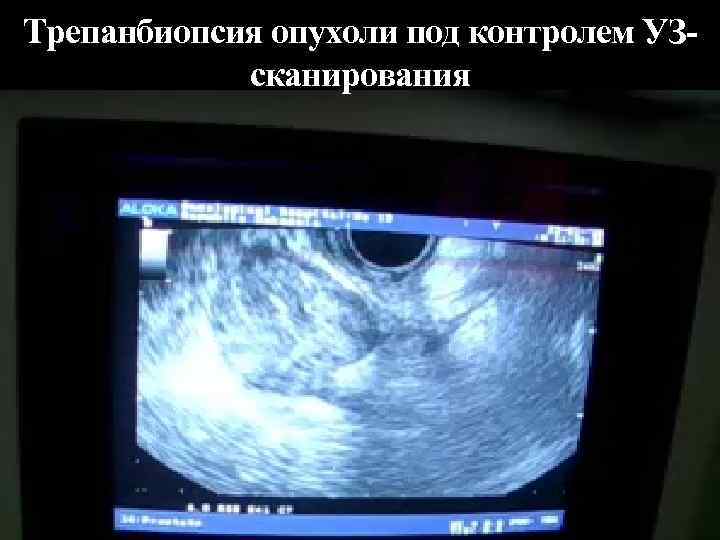
Трепанбиопсия опухоли под контролем УЗсканирования
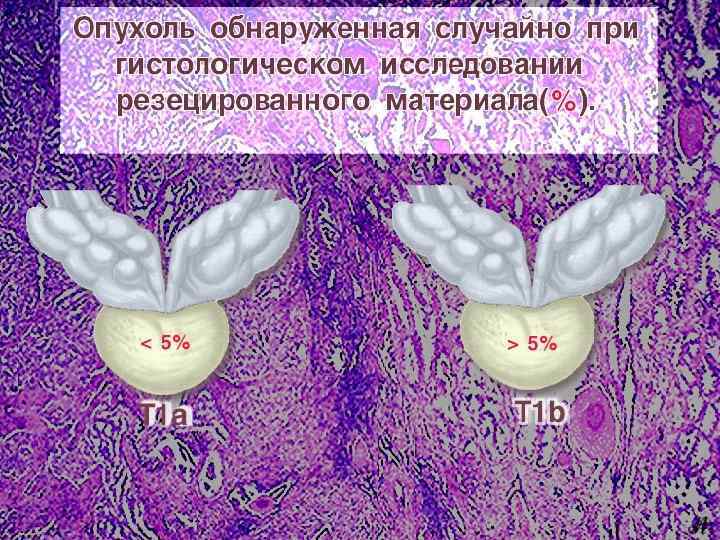
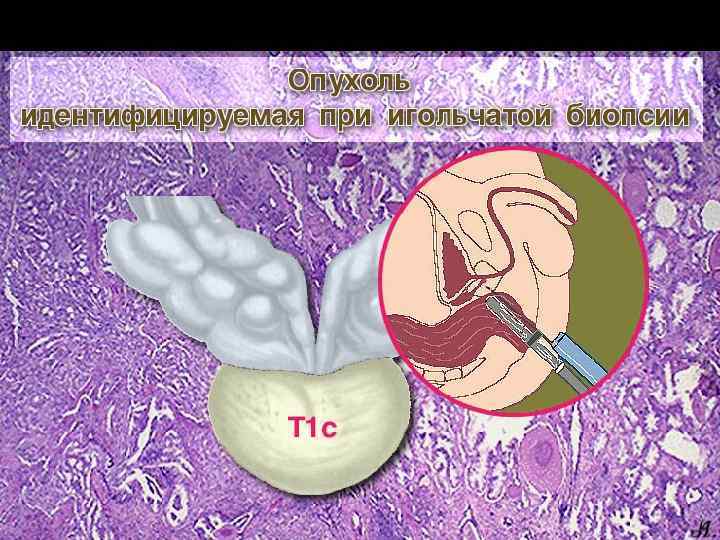
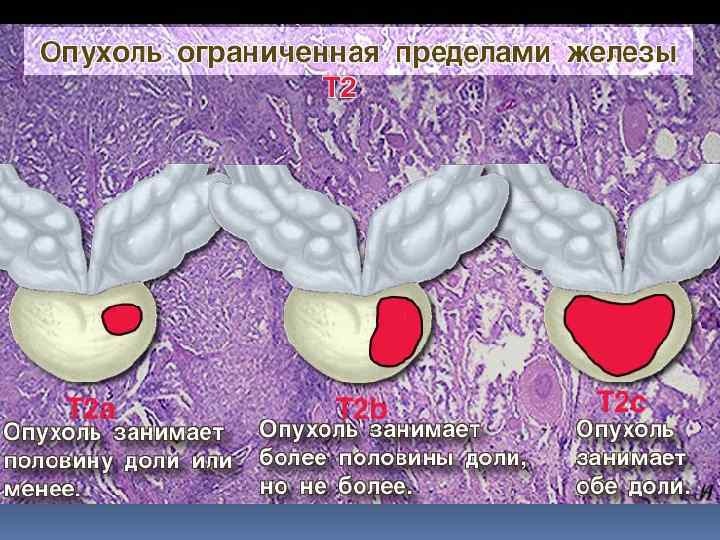

Для уточнения стадии процесса используют: - Сцинтиграфия костей скелета - УЗИ брюшной полости, забрюшинного пространства, зон регионарного метастазирования - КТ/МРТ малого таза - Рентген органов грудной клетки Кандидатами для хирургического метода лечения являются пациенты с клинически локализованным РПЖ и предполагаемой продолжительностью жизни более 10 лет.

Стандарты в лечении рака предстательной Локализованный рак предстательной железы: железы - Радикальная простатэктомия - Дистанционная лучевая терапия - Активное наблюдение (отсроченное лечение) МЕСТНОРАСПРОСТРАННЫЙ РАК ПРЕСТАТЕЛЬНОЙ ЖЕЛЕЗЫ сочетание лучевой и гормональной терапии Распространенный (метастатический) рак предстательной железы: Орхиэктомия + Гормонотерапия Орхиэктомия + МАБ

10 -летняя выживаемость больных после радикальной простатэктомии: G 1 – 94% G 2 – 87% G 3 – 67% Denis L. J. et al. , 2000 10 -летняя выживаемость больных после лучевой терапии предстательной железы по радикальной программе: G 1 – 90% G 2 – 76% G 3 – 53% Denis L. J. et al. , 2000 Среди всех гормонально зависимых опухолей рак предстательной железы является наиболее чувствительным к гормональным воздействиям.

Среди всех гормонально зависимых опухолей рак предстательной железы является наиболее чувствительным к гормональным воздействиям.

За период, в который умирает 100 пациентов с метастатическим раком предстательной железы, перенесших только кастрацию

. . . умирает 92 пациента, получавших в дополнение к кастрации флутамид 750 мг

За период , в который умирает 100 пациентов, перенесших одну лишь кастрацию, могло бы умереть только 80 пациентов, получавшие Касодекс 50 мг в комбинации с кастрацией
РАК ЯИЧКА

Заболеваемость раком яичка По Российской Федерации составляет 1, 98 на 100 000 населения По республике Хакасия – 1, 2 Более 50% случаев заболевание выявляется в возрастной группе мужчин до 35 лет На момент обращения только у 40% больных процесс ограничен яичком

Опухоли яичка составляют 1 -3% всех онкологических заболеваний у мужчин Для молодого возраста наиболее характерен эмбриональный рак Более 98% опухолей злокачественные новообразования Для старшей возрастной группы в 95% случаев встречается семинома яичка – Герминогенные опухоли составляют 95% всех опухолей яичка Негерминогенные - 3% Этиология - Негерминогенные опухоли распределяются равномерно по возрастам Правое яичко поражается чаще левого Крипторхизм - Травма - Орхит Гормональный дисбаланс

Классификация I. Герминогенные А. Семиномные В. Несеминомные: хорионэптелиома эмбриональный рак тератобластома II. Негерминогенные (опухоли из элементов стромы полового тяжа)

Диагностика опухолей яичка УЗИ Пункционная биопсия яичка Исследование сывороточных маркеров – альфа-фетопротеин (АФП), хорионического гонадотропина человека (ХГЧ) и лактодегидрогеназы (ЛДГ) Орхофуникулктомия
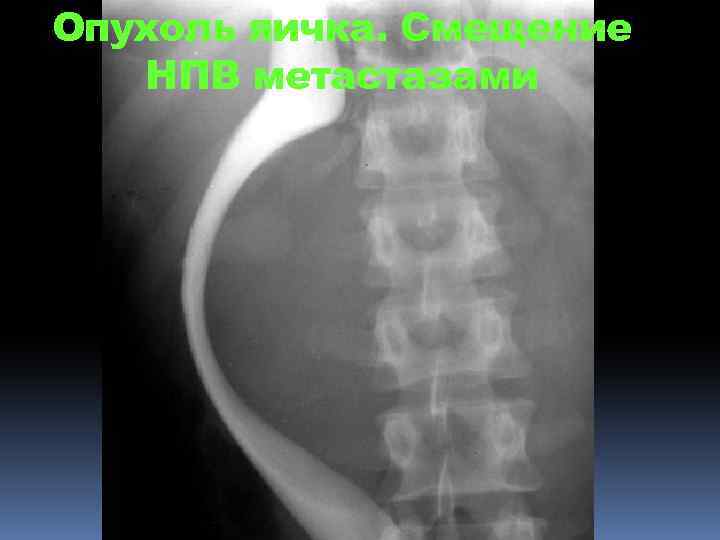
Опухоль яичка. Смещение НПВ метастазами
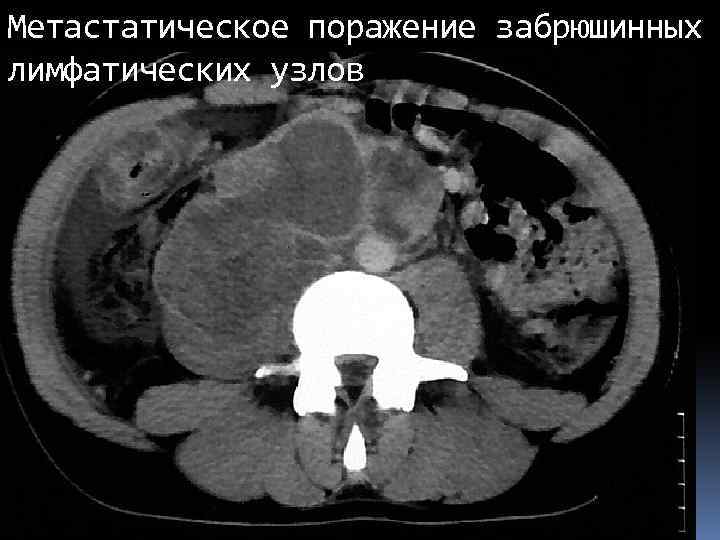
Метастатическое поражение забрюшинных лимфатических узлов
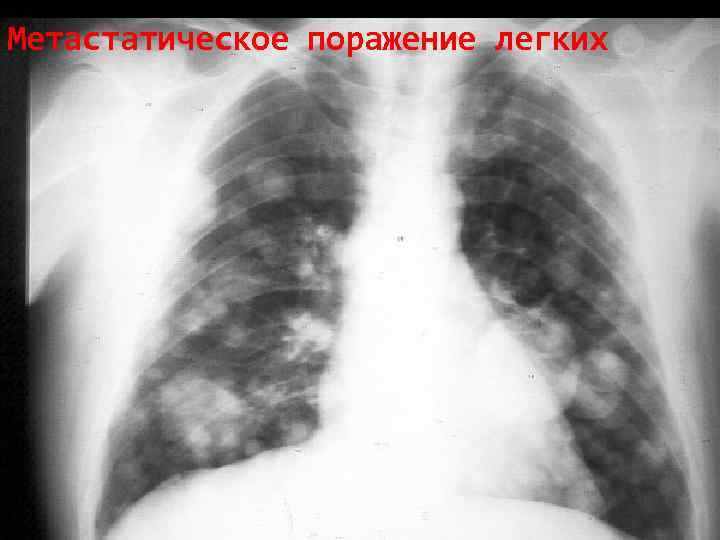
Метастатическое поражение легких

Регионарные узлы (для стадирования по международной системе TNM Парааортальные (периаортальные), преаортальные, ретроаортальные Интераортокавальные Прекавальные, паракавальные, ретрокавальные Лимфатические узлы по ходу яичковой вены Внутритазовые и паховые лимфатические узлы считаются регионарными после операции в паховой области и на мошонке Для оценки категории N применяют инструментальные методы диагностики

Клиническая классификация ТNМ Тх-используется, если не была произведена радикальная орхэктомия Т 0 -Т 4 – соответсвует р. Т 0 -р. Т 4 Nx – регионарные л. у. не могут быть оценены N 0 – метастазы в л. у. отсутствуют N 1 – метастазы в единичные л. у. не более 2 см в диаметре или множественные л. у. не более 2 см в наибольшем диаметре N 2 –метастазы в единичные л. у. более 2 см в наибольшем измерении, но менее 5 см или множественные метастазы в пределах от 2 до 5 см в наибольшем измерении N 3 – метастазы в л. у. более 5 см

Патологоанатомическая классификация р. ТNМ р. Тх – первичная опухоль не может быть оценена р. То – нет данных, подтверждающих первичную опухоль (гистологически – рубец на яичке) р. Тis – интратубулярная герминоклеточная неоплазия р. Т 1 – опухоль ограничена яичком и придатком без васкулярной/лимфатической инвазии; возможна опухолевая инвазия белочной оболочки, но не влагалищной р. Т 2 – опухоль ограничена яичком и придатком с васкулярной лимфоидной инвазией или распространяется за пределы белочной оболочки и вовлекает влагалищную р. Т 3 – опухоль инфильтрирует семенной канатик р. Т 4 – опухоль прорастает в мошонку

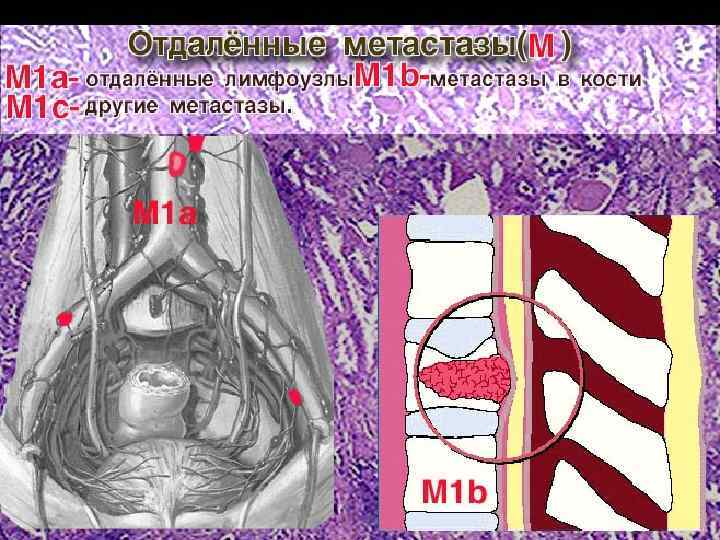
Мх – отдаленные метастазы не могут быть выявлены М 0 – отдаленные метастазы отсутствуют М 1 – имеются отдаленные метастазы: М 1 а – л. у. , не относящиеся к регионарным или легочные метастазы М 1 b – иные отдаленные метастазы S – сывороточные опухолевые маркеры Sx – изучение сывороточных маркеров недостаточно или не проводилось Sо – сывороточные маркеры в пределах нормы ЛДГ ХГ, м. МЕ/мл АФП, нг/мл S 1 <1, 5 x. N <5000 <1000 S 2 1, 5 -10 x. N 5000 -50000 1000 -10000 S 3 >10 x. N >50000 >10000 N- верхняя граница нормы для оценки уровня ЛДГ

Группировка по клиническим стадиям - Стадия 0: p. Tis No Mo So, Sx - Стадия IA: p. T 1 No Mo So - Стадия IB: p. T 2 -4 No Mo So - Стадия IC: любая p. T No Mo S 1 -3 - Стадия IIA: любая p. T N 1 Mo S 0 -1 - Стадия IIB: любая p. T N 2 M 0 S 0 -1 - Стадия IIC: любая p. T N 3 M 0 S 0 -1 - Стадия IIIA: любая p. T любая. N 3 M 1 -1 а S 0 -1 - Стадия IIIВ: любая p. T N 1 -3 M 0 S 2 любая p. T любая. N M 1 -1 а S 2 - Стадия IIIС: любая p. T N 1 -3 M 0 S 3 любая p. T любая. N M 1 -1 а S 3 любая p. T любая. N M 1 в любая. S

Подходы к лечению герминогенных опухолей определяются: Морфологической принадлежностью опухоли – семинома или несеминомная опухоль Степенью распространенности заболевания – I стадия или метастатический процесс

Лечебная стратегия Семинома: I стадия: радикальная орхфуникулэктомия II стадия: -радикальная орхфуникулэктомия -лучевая терапия на область забрюшинных л. у. -химиотерапия IIIстадия: -радикальная орхфуникулэктомия -комбинированная химиотерапия (BEP, ЕР – 4 курса с 3 -недельным интервалом; возможные – VAB-IV, PVB, VPV, VIP)

Лечебная стратегия Несеминома: I стадия: -радикальная орхфуникулэктомия -забрюшинная лимфаденэктомия II стадия: -радикальная орхфуникулэктомия -забрюшинная лимфаденэктомия -химиотерапия (при отсутствии нормализации маркеров после ОФЭ, при поражении л. у. более 5 см в диаметре). Режимы химиотерапии - ВЕР, ЕР. IIIстадия: -радикальная орхфуникулэктомия -химиотерапия (ВЕР – 3 -4 курса) -остаточная опухолевая масса удаляется хирургически
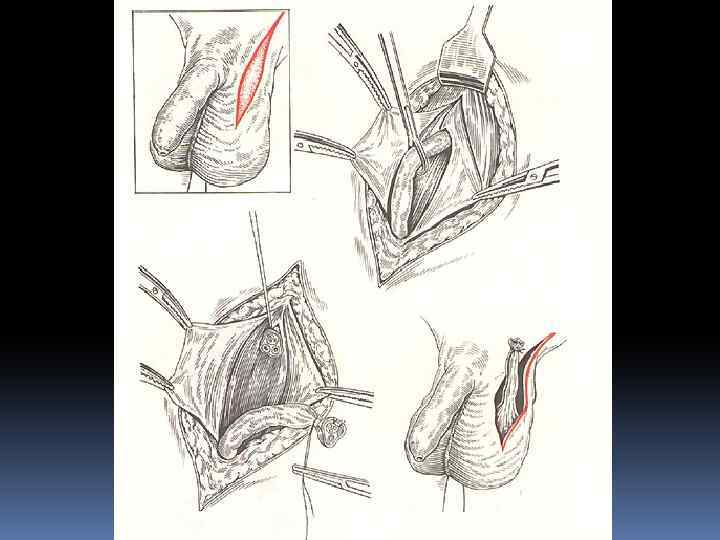
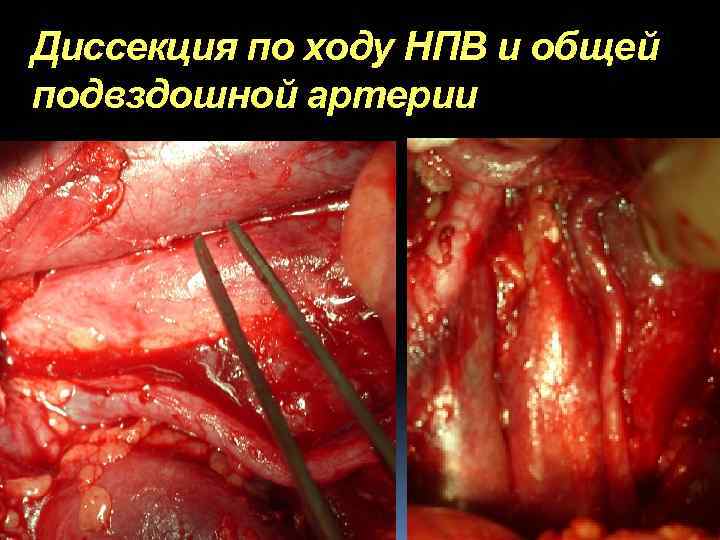
Диссекция по ходу НПВ и общей подвздошной артерии
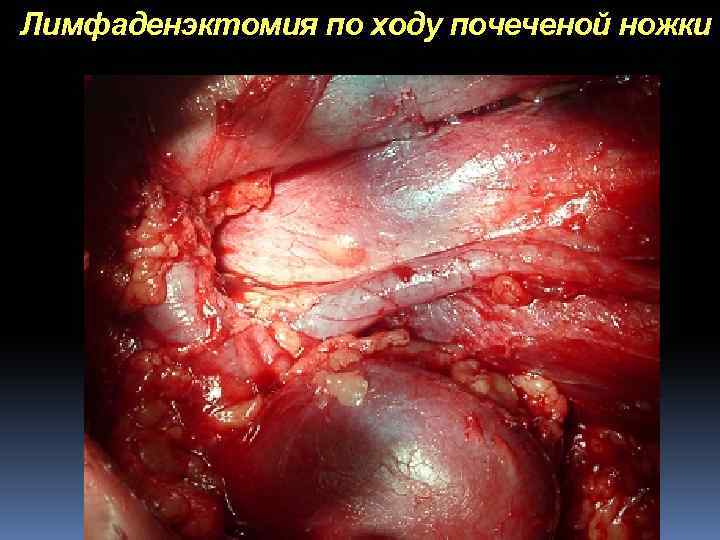
Лимфаденэктомия по ходу почеченой ножки
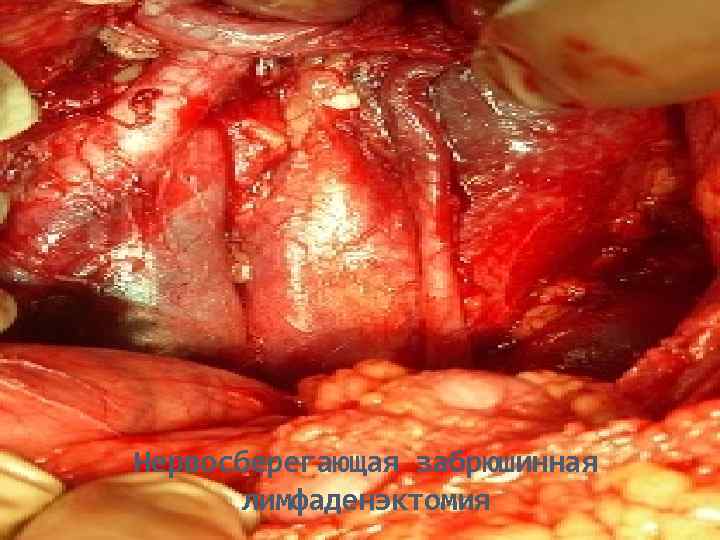
Нервосберегающая забрюшинная лимфаденэктомия
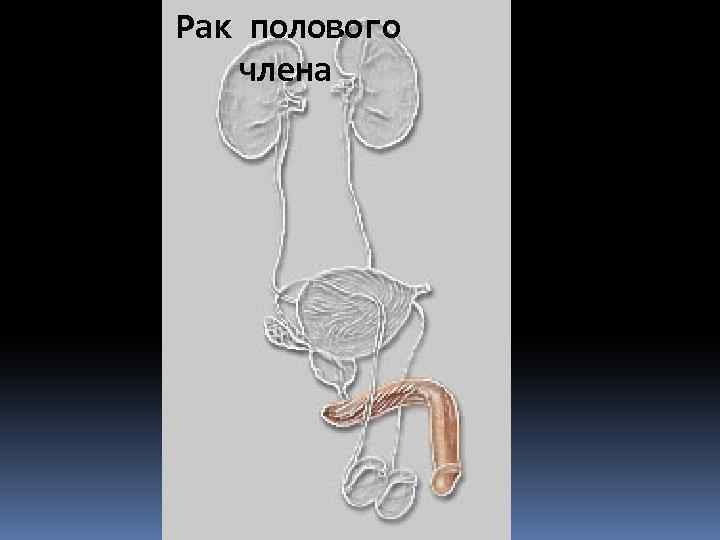
Рак полового члена

Рак полового члена является относительно редкой опухолью В России в структуре онкозаболеваний 0. 2% Заболеваемость 0. 54 на 100 тыс населения. В Европе 0. 64, в мире 0. 45 Средний возраст 62. 3. Наибольшая заболеваемость приходится на лиц старше 75 лет. В возрасте до 40 лет встречается крайне редко
Предраковые заболевания полового члена Кожный рог Эритроплазия Кейра Остроконечные кондиломы лекоплакия
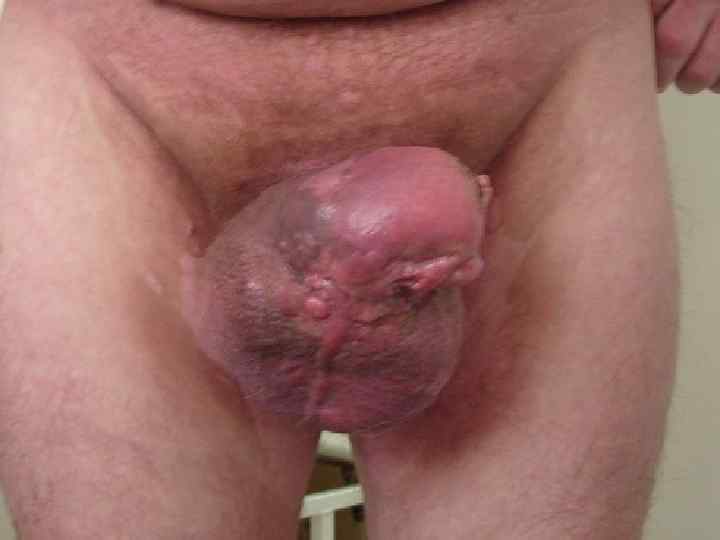

Классификация злокачественных опухолей полового члена Т – первичная опухоль Тis – carcinoma in situ Та – неинвазивная карцинома Т 1 – опухоль с инвазией в субэпителиальную соединительную ткань Т 2 – опухоль с инвазией в спонгиозное или кавернозное тела Т 3 – опухоль с инвазией в уретру или простату Т 4 – опухоль распространяется на окружающие структуры

N – региональные лимфатические узлы Nх – недостаточно данных для оценки состояния лимфоузлов N 0 – нет поражения лимфоузлов N 1 – метастаз в одном поверхностном паховом лимфоузле N 2 – множественные метастазы или метастазы в билатеральных поверхностных паховых лимфоузлах N 3 – метастазы в глубоких паховых или тазовых лимфоузлах ( с одной стороны или билатеральные)


СПАСИБО ЗА ВНИМАНИЕ!
111.ppt