d01f6887e059097c63c62b26abee2374.ppt
- Количество слайдов: 53
 Опухоли моче-половой системы. Клиника, диагностика, лечение Алтайский краевой онкологический диспансер Алтайский филиал ГУ РОНЦ им. Н. Н. Блохина РАМН Варламов С. А. , д. м. н.
Опухоли моче-половой системы. Клиника, диагностика, лечение Алтайский краевой онкологический диспансер Алтайский филиал ГУ РОНЦ им. Н. Н. Блохина РАМН Варламов С. А. , д. м. н.
 Эпидемиология В АК в 2012 г. зарегистрировано: Рак предстательной железы – 598 больных Рак почки – 386 больных Рак мочевого пузыря – 288 больных Рак яичка – 27 больных Рак полового члена – 7 больных Рак надпочечника – 11 больных Всего: 1317 больных (+7% к 2011 г. )
Эпидемиология В АК в 2012 г. зарегистрировано: Рак предстательной железы – 598 больных Рак почки – 386 больных Рак мочевого пузыря – 288 больных Рак яичка – 27 больных Рак полового члена – 7 больных Рак надпочечника – 11 больных Всего: 1317 больных (+7% к 2011 г. )
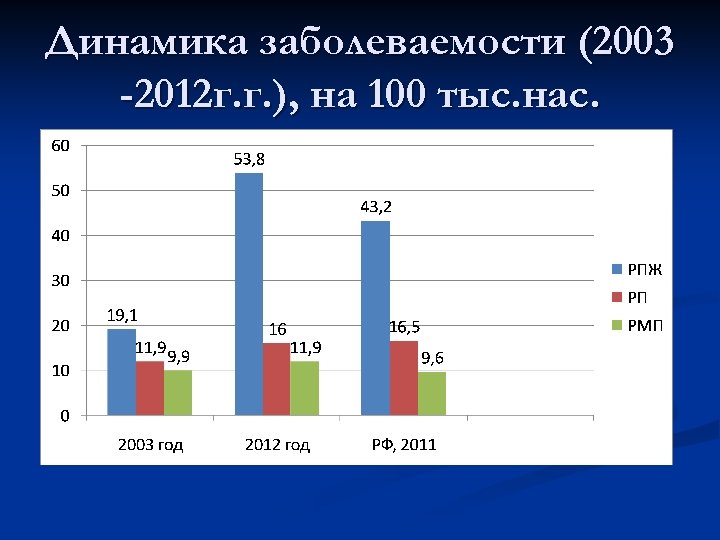 Динамика заболеваемости (2003 -2012 г. г. ), на 100 тыс. нас.
Динамика заболеваемости (2003 -2012 г. г. ), на 100 тыс. нас.
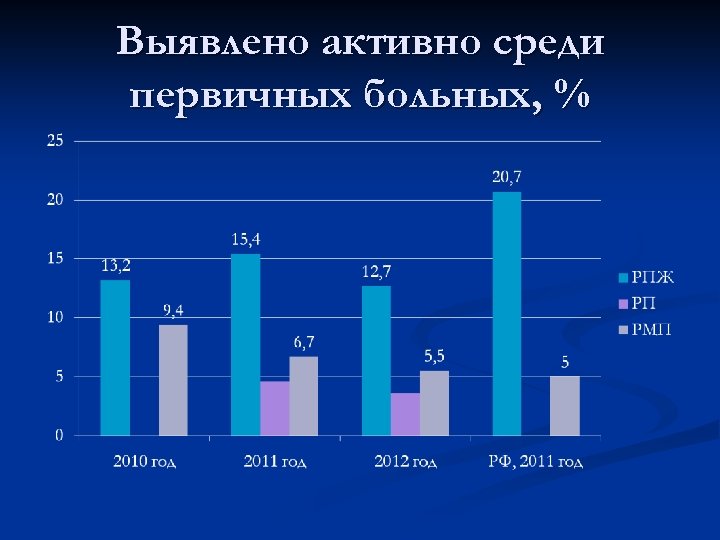 Выявлено активно среди первичных больных, %
Выявлено активно среди первичных больных, %
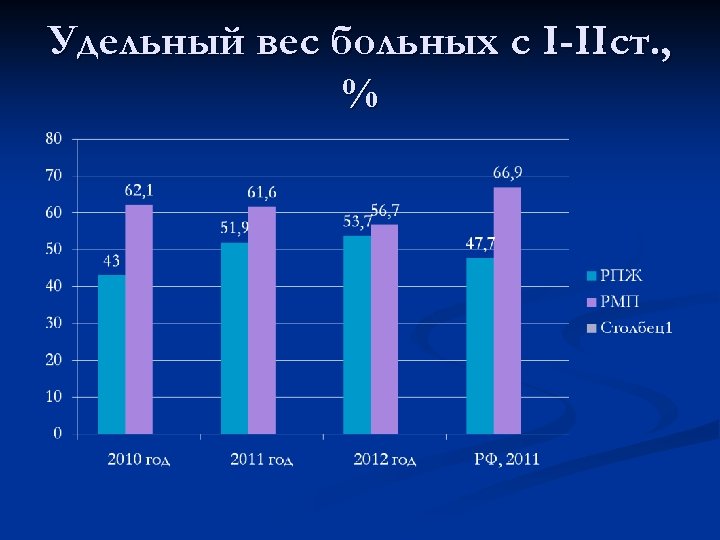 Удельный вес больных с I-IIст. , %
Удельный вес больных с I-IIст. , %
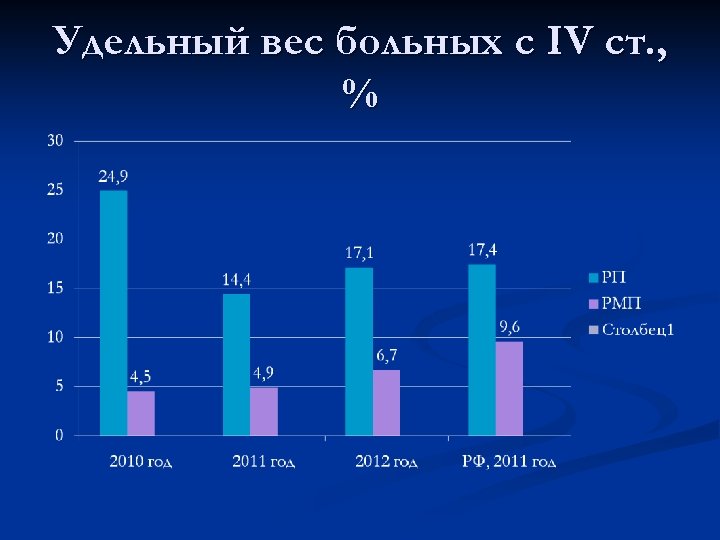 Удельный вес больных с IV cт. , %
Удельный вес больных с IV cт. , %
 Морфологическая верификация в Алтайском крае, 2012 год Рак предстательной железы – 92, 2% (РФ, 2011 – 92, 0%) n Рак мочевого пузыря – 94, 0% (РФ, 2011 – 87, 6%) n
Морфологическая верификация в Алтайском крае, 2012 год Рак предстательной железы – 92, 2% (РФ, 2011 – 92, 0%) n Рак мочевого пузыря – 94, 0% (РФ, 2011 – 87, 6%) n
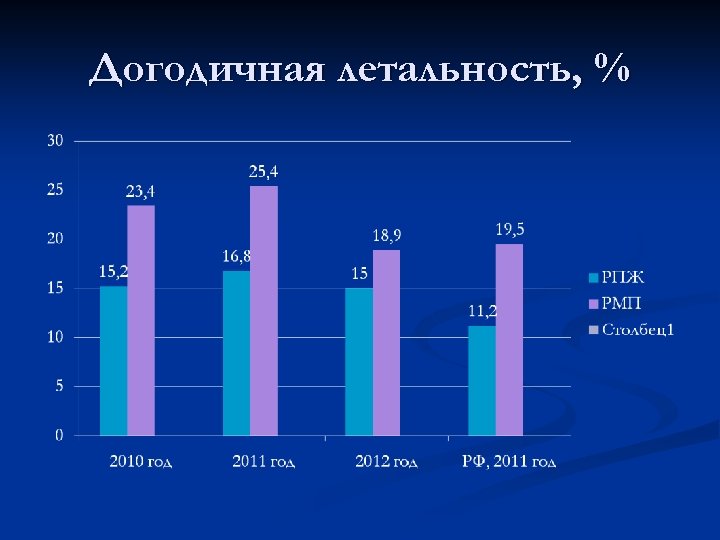 Догодичная летальность, %
Догодичная летальность, %
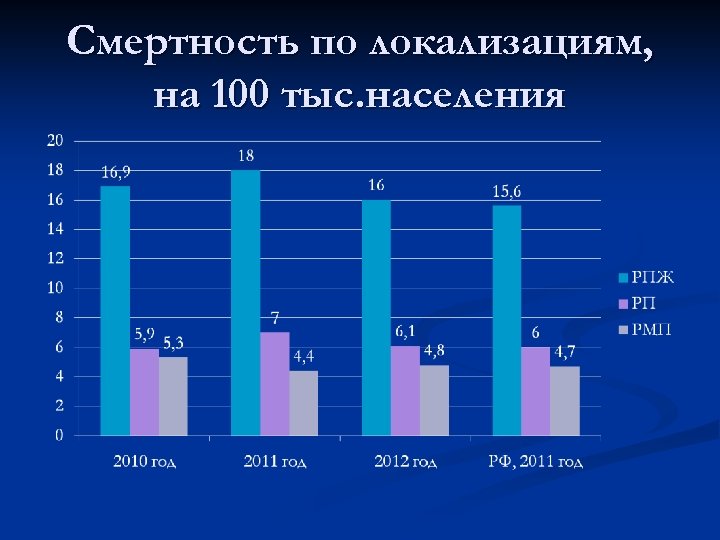 Смертность по локализациям, на 100 тыс. населения
Смертность по локализациям, на 100 тыс. населения
 Рак предстательной железы Факторы риска 1. 2. Наличие родственников с этим заболеванием (отец – в 3 раза, родной брат – в 8 раз) Возраст (риск повышается с возраста старше 40 лет) 3. Риск высокий у мужчины, если у его отца РПЖ выявлен в возрасте < 50 лет. 4. Употребление высококалорийной пищи с высоким содержанием жиров Ультрафиолетовое облучение Профвредности (кадмий, резиновая 5. 6.
Рак предстательной железы Факторы риска 1. 2. Наличие родственников с этим заболеванием (отец – в 3 раза, родной брат – в 8 раз) Возраст (риск повышается с возраста старше 40 лет) 3. Риск высокий у мужчины, если у его отца РПЖ выявлен в возрасте < 50 лет. 4. Употребление высококалорийной пищи с высоким содержанием жиров Ультрафиолетовое облучение Профвредности (кадмий, резиновая 5. 6.
 Рак предстательной железы Факторы риска Недостаток в пище : n Витамин A n Витамин C n Витамин D n Витамин E n Селен n Ликопены
Рак предстательной железы Факторы риска Недостаток в пище : n Витамин A n Витамин C n Витамин D n Витамин E n Селен n Ликопены
 Рак предстательной железы Скрининг Мужчины в возрасте 50 лет и старше n Пациенты с высоким риском развития РПЖ, у которых скрининг уже проводился ранее n
Рак предстательной железы Скрининг Мужчины в возрасте 50 лет и старше n Пациенты с высоким риском развития РПЖ, у которых скрининг уже проводился ранее n
 Рак предстательной железы Скрининг 1. 2. Пальцевое ректальное исследование Определение концентрации простатоспецифического антигена (ПСА) в крови – норма 0 – 4, 0 нг/мл. «Серая» зона – 4, 0 – 10, 0 нг/мл. При значениях 20, 0 нг/мл и более рак простаты выявляется у 90% мужчин.
Рак предстательной железы Скрининг 1. 2. Пальцевое ректальное исследование Определение концентрации простатоспецифического антигена (ПСА) в крови – норма 0 – 4, 0 нг/мл. «Серая» зона – 4, 0 – 10, 0 нг/мл. При значениях 20, 0 нг/мл и более рак простаты выявляется у 90% мужчин.
 Рак предстательной железы 1. 2. Уточняющая диагностика Трансректальное УЗИ предстательной железы Трансректальная биопсия под контролем УЗИ
Рак предстательной железы 1. 2. Уточняющая диагностика Трансректальное УЗИ предстательной железы Трансректальная биопсия под контролем УЗИ
 Биопсия простаты
Биопсия простаты
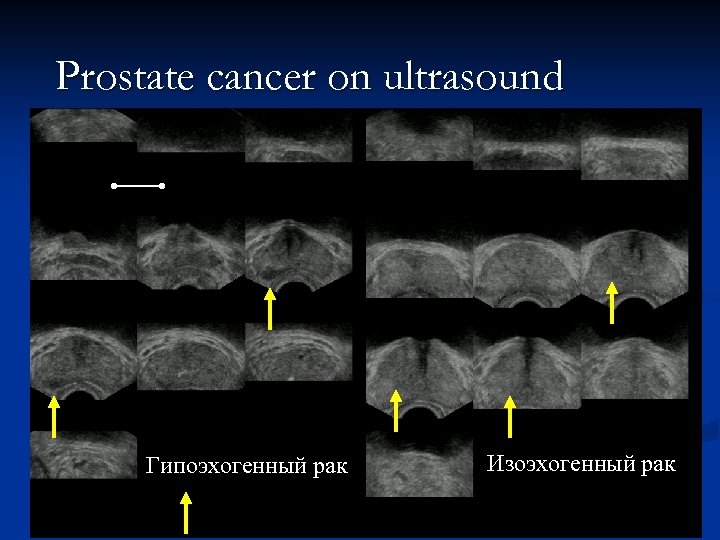 Prostate cancer on ultrasound Гипоэхогенный рак Изоэхогенный рак
Prostate cancer on ultrasound Гипоэхогенный рак Изоэхогенный рак
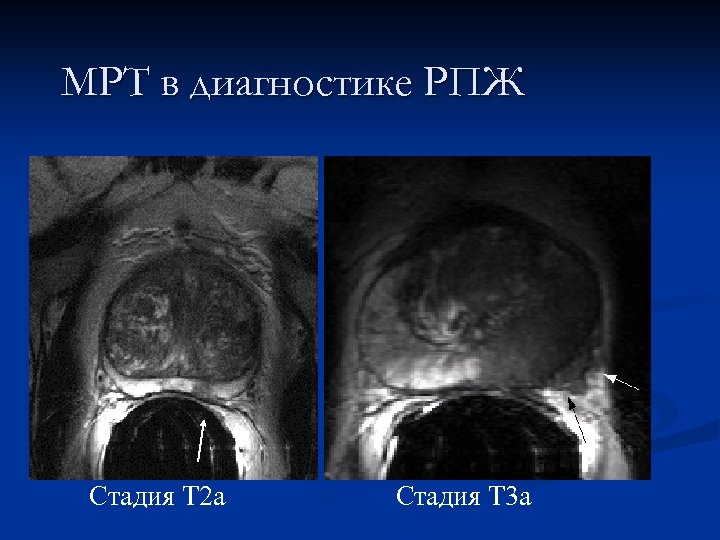 МРТ в диагностике РПЖ Стадия T 2 a Стадия T 3 a
МРТ в диагностике РПЖ Стадия T 2 a Стадия T 3 a
 Рак предстательной железы Клиника Характерных симптомов нет, соответсвует разной степени выраженности нарушения мочеиспускания, которая присутствует при аденоме предстательной железы, хроническом простатите и т. д. При ПРИ определяется асимметрия долей, плотное узловое образование, безболез-ненное. 75% РПЖ локализуются в периферической зоне ПЖ, доступной пальцевому обследованию.
Рак предстательной железы Клиника Характерных симптомов нет, соответсвует разной степени выраженности нарушения мочеиспускания, которая присутствует при аденоме предстательной железы, хроническом простатите и т. д. При ПРИ определяется асимметрия долей, плотное узловое образование, безболез-ненное. 75% РПЖ локализуются в периферической зоне ПЖ, доступной пальцевому обследованию.
 Рак предстательной железы Дифференциальный диагноз 1. 2. 3. 4. Аденома предстательной железы Хронический простатит Камни предстательной железы Инфаркт предстательной железы
Рак предстательной железы Дифференциальный диагноз 1. 2. 3. 4. Аденома предстательной железы Хронический простатит Камни предстательной железы Инфаркт предстательной железы
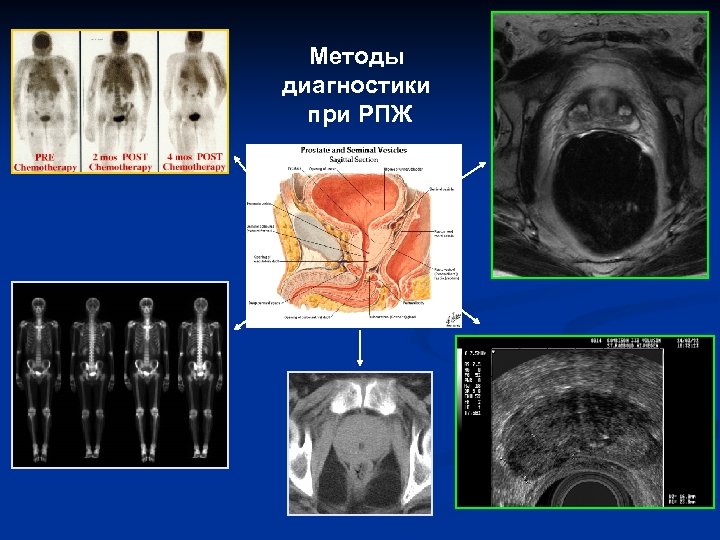 Методы диагностики при РПЖ
Методы диагностики при РПЖ
 Рак предстательной железы Лечение Хирургическое – РПЭ (локализованный и местнораспространенный РПЖ). 2. ДЛТ 3. Внутритканевая лучевая терапия(брахитерапия). 4. Криотерапия 5. HI-FU - терапия 6. Гормональная терапия У 90% больных лечение проводится в комбинированном или комплексном варианте. 1.
Рак предстательной железы Лечение Хирургическое – РПЭ (локализованный и местнораспространенный РПЖ). 2. ДЛТ 3. Внутритканевая лучевая терапия(брахитерапия). 4. Криотерапия 5. HI-FU - терапия 6. Гормональная терапия У 90% больных лечение проводится в комбинированном или комплексном варианте. 1.
 Рак предстательной железы 1. 2. Диспансеризация (предраки) Пациенты с ПИН высокой степени 1 раз в 6 мес – контроль ПСА с решением вопроса о ребиопсии, ПИН низкой и средней степени – контроль ПСА 1 раз в год Пациенты с хроническим простатитом, ДГПЖ 1 раз в 2 года
Рак предстательной железы 1. 2. Диспансеризация (предраки) Пациенты с ПИН высокой степени 1 раз в 6 мес – контроль ПСА с решением вопроса о ребиопсии, ПИН низкой и средней степени – контроль ПСА 1 раз в год Пациенты с хроническим простатитом, ДГПЖ 1 раз в 2 года
 Рак предстательной железы Диспансеризация (излеченный рак) 1. 2. 3. 1 год – каждые 3 месяца 2 год – каждые 6 месяцев 3 год и последующие – 1 раз в год
Рак предстательной железы Диспансеризация (излеченный рак) 1. 2. 3. 1 год – каждые 3 месяца 2 год – каждые 6 месяцев 3 год и последующие – 1 раз в год
 Алгоритмы объемов диагностики. Обязательные процедуры Рак предстательной железы n Пальцевое ректальное исследование n Определение в сыворотке крови содержание простат-специфического антигена n Трансректальное УЗИ предстательной железы n Биопсия предстательной железы с морфологическим исследованием n Обследование зон возможного метастазирования
Алгоритмы объемов диагностики. Обязательные процедуры Рак предстательной железы n Пальцевое ректальное исследование n Определение в сыворотке крови содержание простат-специфического антигена n Трансректальное УЗИ предстательной железы n Биопсия предстательной железы с морфологическим исследованием n Обследование зон возможного метастазирования
 Рак почки Группы риска n Табакокурение – 30% n Длительное использование диуретиков – 30% n Избыточная масса тела – 20% n Артериальная гипертензия – 20% n Пациенты с терминал. формой ХПН -15 % n Производство промышленных красителей, ядохимикатов, нефтепродуктов, контакт с солями тяжелых металлов – 20% n
Рак почки Группы риска n Табакокурение – 30% n Длительное использование диуретиков – 30% n Избыточная масса тела – 20% n Артериальная гипертензия – 20% n Пациенты с терминал. формой ХПН -15 % n Производство промышленных красителей, ядохимикатов, нефтепродуктов, контакт с солями тяжелых металлов – 20% n
 Рак почки n Скрининг Отсутствует. 60 % первично выявленных опухолей почки бессимптомные, выявляются при обследовании (УЗИ, КТ, МРТ) по поводу других причин.
Рак почки n Скрининг Отсутствует. 60 % первично выявленных опухолей почки бессимптомные, выявляются при обследовании (УЗИ, КТ, МРТ) по поводу других причин.
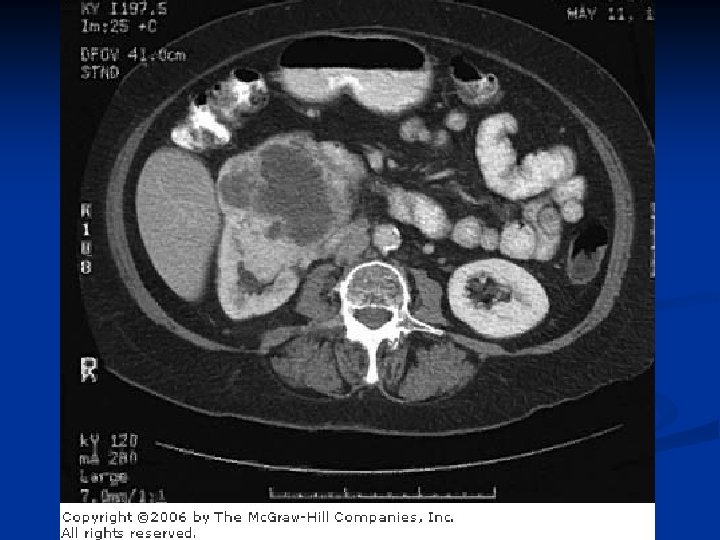
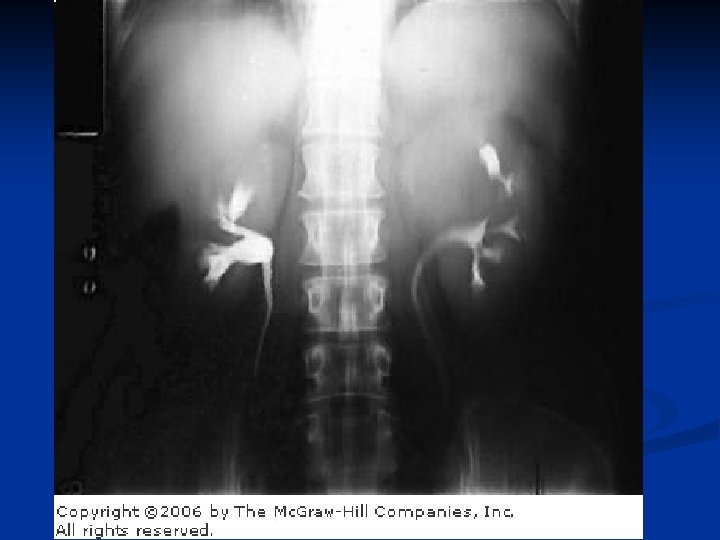
 Рак почки n n Обычно начинается с односторонней солитарной опухоли Может достигать довольно больших размеров n n По мере роста опухоли возможно распространение n n n cредний размер при диагностике: 5 см через чашечно-лоханочную систему в мочеточник в почечную, нижнюю полую вены и правое предсердие На момент диагностирования 25% пациентов имеют отдаленные метастазы n органы метастазирования: легкие, мягкие ткани, кости, печень
Рак почки n n Обычно начинается с односторонней солитарной опухоли Может достигать довольно больших размеров n n По мере роста опухоли возможно распространение n n n cредний размер при диагностике: 5 см через чашечно-лоханочную систему в мочеточник в почечную, нижнюю полую вены и правое предсердие На момент диагностирования 25% пациентов имеют отдаленные метастазы n органы метастазирования: легкие, мягкие ткани, кости, печень
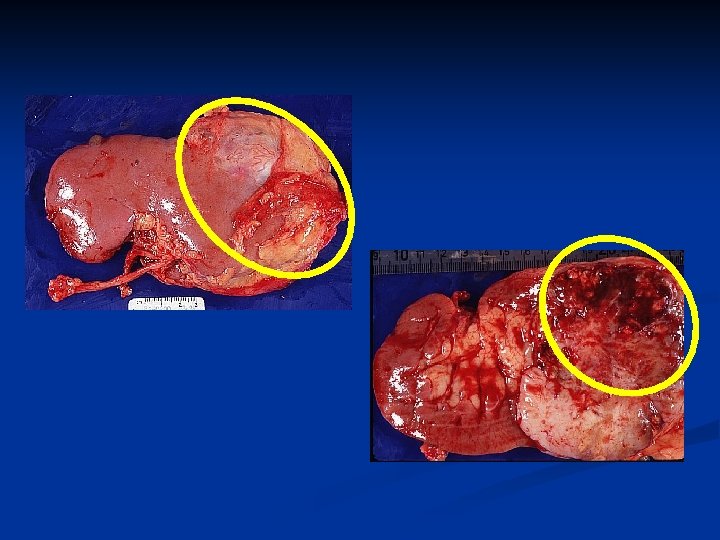
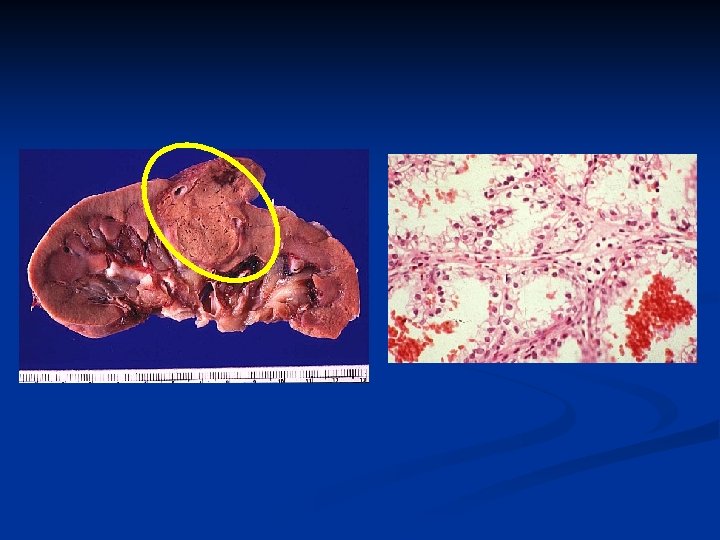
 Клиническая картина РП n n n Длительное бессимптомное течение К моменту клинических проявлений обычно достигает больших размеров В 25% случаев имеются метастазы n 75% в легкие n 36% в мягкие ткани n 20% в кости n 18% в печень В 25% случаев диагностируется местно распространенная форма В 50% - опухоль локализована
Клиническая картина РП n n n Длительное бессимптомное течение К моменту клинических проявлений обычно достигает больших размеров В 25% случаев имеются метастазы n 75% в легкие n 36% в мягкие ткани n 20% в кости n 18% в печень В 25% случаев диагностируется местно распространенная форма В 50% - опухоль локализована
 Клинические симптомы РП: классическая триада n Гематурия n Абдоминальная боль n Пальпируемая опухоль
Клинические симптомы РП: классическая триада n Гематурия n Абдоминальная боль n Пальпируемая опухоль
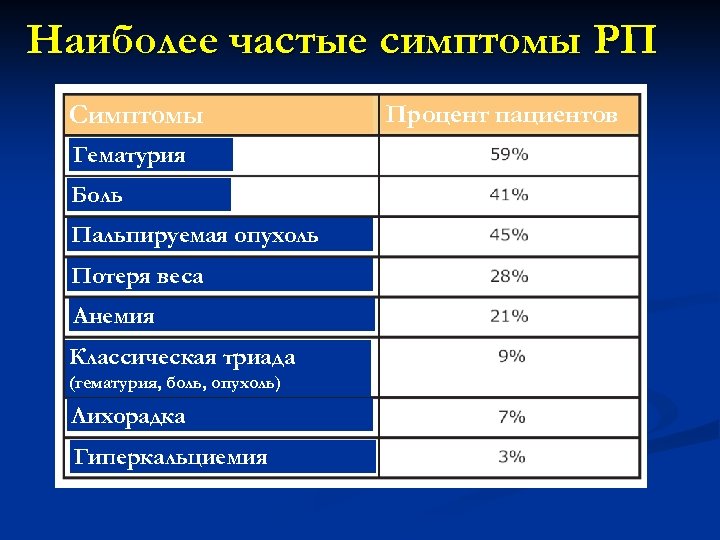 Наиболее частые симптомы РП Симптомы Гематурия Боль Пальпируемая опухоль Потеря веса Анемия Классическая триада (гематурия, боль, опухоль) Лихорадка Гиперкальциемия Процент пациентов
Наиболее частые симптомы РП Симптомы Гематурия Боль Пальпируемая опухоль Потеря веса Анемия Классическая триада (гематурия, боль, опухоль) Лихорадка Гиперкальциемия Процент пациентов
 Рак почки Дифференциальный диагноз 1. 2. 3. 4. Ангиомиолипома (характерная УЗИ, КТ – семиотика, низкая плотность ткани опухоли) Кисты (анэхогенные образования, но если определяется пристеночный компонент, м. б. рак в кисте) Очаговые воспалительные процессы (паранефрит, карбункул, туберкулез) Посттравматические организовавшиеся гематомы
Рак почки Дифференциальный диагноз 1. 2. 3. 4. Ангиомиолипома (характерная УЗИ, КТ – семиотика, низкая плотность ткани опухоли) Кисты (анэхогенные образования, но если определяется пристеночный компонент, м. б. рак в кисте) Очаговые воспалительные процессы (паранефрит, карбункул, туберкулез) Посттравматические организовавшиеся гематомы
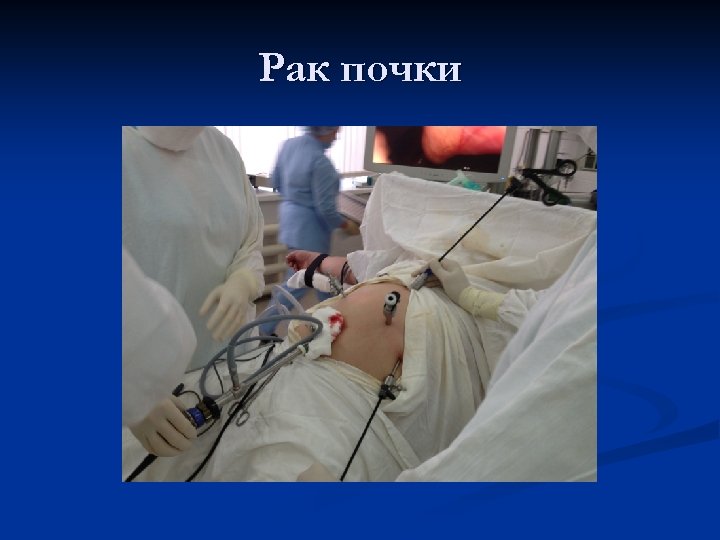
 Рак почки n Лечение – хирургическое (с открытым доступом, лапароскопическая или роботассистированная).
Рак почки n Лечение – хирургическое (с открытым доступом, лапароскопическая или роботассистированная).
 Рак почки
Рак почки
 Рак почки 1. Диспансеризация (доброкачественные объемные образования) УЗИ почек 1 раз в год. При увеличении размеров, изменении структуры опухоли, появлении пристеночного компонента в кисте, развитии гематурии – повторная консультация онкоуролога.
Рак почки 1. Диспансеризация (доброкачественные объемные образования) УЗИ почек 1 раз в год. При увеличении размеров, изменении структуры опухоли, появлении пристеночного компонента в кисте, развитии гематурии – повторная консультация онкоуролога.
 Рак почки Диспансеризация (излеченный рак) 1. 2. 3. 1 год – каждые 3 месяца 2 год – каждые 6 месяцев 3 год и последующие – 1 раз в год
Рак почки Диспансеризация (излеченный рак) 1. 2. 3. 1 год – каждые 3 месяца 2 год – каждые 6 месяцев 3 год и последующие – 1 раз в год
 Лекарственная терапия при прогрессе болезни
Лекарственная терапия при прогрессе болезни
 Рак мочевого пузыря Эпидемиология В России в 2010 г. 7 место среди мужчин, 14 место среди женщин в структуре онкологической заболеваемости; n Выявлено 11655 новых случаев n Заболеваемость среди мужчин 11, 3, среди женщин – 1, 6 на 100 тыс. населения n В США ежегодно 54400 новых случаев РМП, умирает около 12500 человек n
Рак мочевого пузыря Эпидемиология В России в 2010 г. 7 место среди мужчин, 14 место среди женщин в структуре онкологической заболеваемости; n Выявлено 11655 новых случаев n Заболеваемость среди мужчин 11, 3, среди женщин – 1, 6 на 100 тыс. населения n В США ежегодно 54400 новых случаев РМП, умирает около 12500 человек n
 Рак мочевого пузыря Группы риска n Табакокурение – 60% n Инфицирование вирусом Эпштейн - Барра – 40% n Производство промышленных красителей, ядохимикатов, нефтепродуктов, контакт с солями тяжелых металлов – 20% n Папиллома мочевого пузыря – облигатный предрак n
Рак мочевого пузыря Группы риска n Табакокурение – 60% n Инфицирование вирусом Эпштейн - Барра – 40% n Производство промышленных красителей, ядохимикатов, нефтепродуктов, контакт с солями тяжелых металлов – 20% n Папиллома мочевого пузыря – облигатный предрак n
 Рак мочевогопузыря Клиника 1. Безболевая гематурия, купирующаяся самостоятельно – у 60 -70% - характерна для поверхностных опухолей мочевого пузыря, при своевременном адекватном лечении 5 -летняя выживаемость 90%.
Рак мочевогопузыря Клиника 1. Безболевая гематурия, купирующаяся самостоятельно – у 60 -70% - характерна для поверхностных опухолей мочевого пузыря, при своевременном адекватном лечении 5 -летняя выживаемость 90%.

 Алгоритмы объемов диагностики. Обязательные процедуры Рак мочевого пузыря n Цистоскопия с биопсией опухоли n Ультразвуковая томография мочевого пузыря, почек n Цитологическое исследование осадка мочи n Пальцевое ректальное и вагинальное исследование n Обследование зон возможного метастазирования
Алгоритмы объемов диагностики. Обязательные процедуры Рак мочевого пузыря n Цистоскопия с биопсией опухоли n Ультразвуковая томография мочевого пузыря, почек n Цитологическое исследование осадка мочи n Пальцевое ректальное и вагинальное исследование n Обследование зон возможного метастазирования
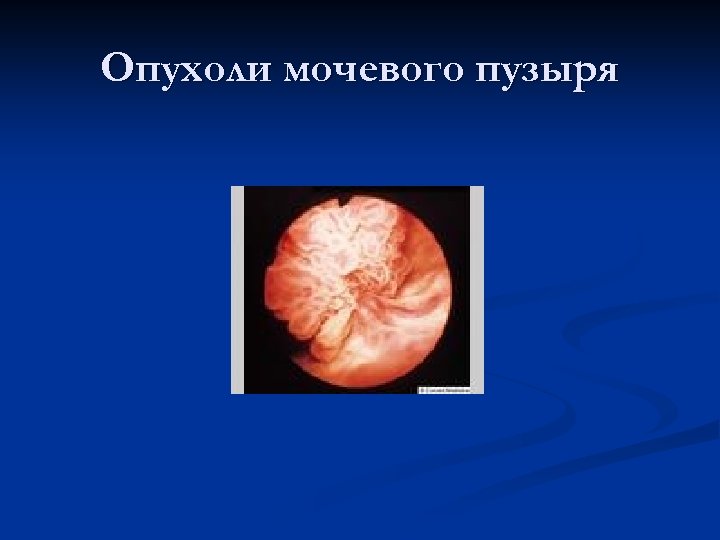 Опухоли мочевого пузыря
Опухоли мочевого пузыря
 Рак яичка. Эпидемиология 95 -98% первичных опухолей яичка герминогенные (несеминомные и семинома) опухоли n 2 -5% - негерминогенные (лейдигома, сертолиома, гонадобластома) опухоли n 1 -5% первичных опухолей яичка являются билатеральными (чаще у более молодых мужчин) n Несеминомные опухоли – 15 -25 лет n Семиномные опухоли – 30 -45 лет n
Рак яичка. Эпидемиология 95 -98% первичных опухолей яичка герминогенные (несеминомные и семинома) опухоли n 2 -5% - негерминогенные (лейдигома, сертолиома, гонадобластома) опухоли n 1 -5% первичных опухолей яичка являются билатеральными (чаще у более молодых мужчин) n Несеминомные опухоли – 15 -25 лет n Семиномные опухоли – 30 -45 лет n
 Рак яичка. Эпидемиология Расовые различия n Наследственная предрасположенность n Пренатальные эндокринные воздействия n Травма яичка (посттравматическая атрофия) n Вирусный орхит n Постпубертантные эндокринные расстройства n
Рак яичка. Эпидемиология Расовые различия n Наследственная предрасположенность n Пренатальные эндокринные воздействия n Травма яичка (посттравматическая атрофия) n Вирусный орхит n Постпубертантные эндокринные расстройства n
 Симптоматика, связанная с первичной опухолью Безболезненный пальпируемый опухолевый узел в мошонке (32 -57%) n Болезненная опухоль (17 -45%) n Опухоль, возникшая после травмы (3 -13%) n Бесплодие (менее 5%) n
Симптоматика, связанная с первичной опухолью Безболезненный пальпируемый опухолевый узел в мошонке (32 -57%) n Болезненная опухоль (17 -45%) n Опухоль, возникшая после травмы (3 -13%) n Бесплодие (менее 5%) n
 Симптоматика, связанная с лимфогенными метастазами n - 10 -20% больных первично обращаются с симптомами, связанными с лимфогенными и отдаленными метастазами боль в пояснице (2 -14%) симптомы интоксикации потеря веса одышка
Симптоматика, связанная с лимфогенными метастазами n - 10 -20% больных первично обращаются с симптомами, связанными с лимфогенными и отдаленными метастазами боль в пояснице (2 -14%) симптомы интоксикации потеря веса одышка
 Первичная диагностика n n n n Осмотр, пальпация, сбор анамнеза, жалоб Диафаноскопия УЗИ органов мошонки МРТ органов мошонки Биопсия яичка Орхфуникулэктомия с гистологическим исследованием Опухолевые маркеры (до и через 7 дней после орхфуникулэктомии) Биопсия контрлатерального яичка
Первичная диагностика n n n n Осмотр, пальпация, сбор анамнеза, жалоб Диафаноскопия УЗИ органов мошонки МРТ органов мошонки Биопсия яичка Орхфуникулэктомия с гистологическим исследованием Опухолевые маркеры (до и через 7 дней после орхфуникулэктомии) Биопсия контрлатерального яичка
 Дифференциальный диагноз n n n n n Острый эпидидимид Орхэпидидимид Туберкулез яичка Перекрут яичка Гидроцеле Паховая грыжа Гематоцеле Варикоцеле Гранулематозный орхит Эпидермоидные кисты
Дифференциальный диагноз n n n n n Острый эпидидимид Орхэпидидимид Туберкулез яичка Перекрут яичка Гидроцеле Паховая грыжа Гематоцеле Варикоцеле Гранулематозный орхит Эпидермоидные кисты
 Опухолевые маркеры α-Фетопротеин (АФП) n β-Хорионический Гонадотропин Человека (β-ХГЧ) n Лактатдегидрогеназа (ЛДГ) n
Опухолевые маркеры α-Фетопротеин (АФП) n β-Хорионический Гонадотропин Человека (β-ХГЧ) n Лактатдегидрогеназа (ЛДГ) n


