Опухоли ЦНС.pptx
- Количество слайдов: 21
 Опухоли ЦНС
Опухоли ЦНС
 АСТРОЦИТОМА • Астроцитома — глиальная опухоль головного мозга, возникающая из астроцитов. Может встречаться в любом возрасте. Является наиболее распространенной опухолью среди нейроэктодермальных. Опухоль бледно-розового цвета, по плотности практически не отличается от вещества мозга. Отграничена от вещества мозга, однако бывают случаи, когда определить границы астроцитомы невозможно. Внутри опухоли часто образуются кисты, которые растут медленно, но могут достигнуть существенно больших размеров. В основном, образование кист при астроцитоме происходит у детей. У взрослых астроцитома возникает чаще всего в полушариях большого мозга, у детей — в полушариях мозжечка в виде узлов с кистами. Наиболее характерным для астроцитомы является экспансивно-инфильтративный рост.
АСТРОЦИТОМА • Астроцитома — глиальная опухоль головного мозга, возникающая из астроцитов. Может встречаться в любом возрасте. Является наиболее распространенной опухолью среди нейроэктодермальных. Опухоль бледно-розового цвета, по плотности практически не отличается от вещества мозга. Отграничена от вещества мозга, однако бывают случаи, когда определить границы астроцитомы невозможно. Внутри опухоли часто образуются кисты, которые растут медленно, но могут достигнуть существенно больших размеров. В основном, образование кист при астроцитоме происходит у детей. У взрослых астроцитома возникает чаще всего в полушариях большого мозга, у детей — в полушариях мозжечка в виде узлов с кистами. Наиболее характерным для астроцитомы является экспансивно-инфильтративный рост.
 Классификация • Пилоцитарная астроцитома (I степень злокачественности) — доброкачественная опухоль с четкими границами, растет медленно. Чаще встречается у детей. В основном локализируется в мозжечке, стволе мозга и зрительных нервах. • Фибриллярная астроцитома (II степень злокачественности) — опухоль без четких границ, растет медленно. Встречается у больных 20 -30 лет. • Анапластическая астроцитома (III степень злокачественности) —злокачественная опухоль без четких границ, растет быстро, прорастает вмозговую ткань. Возраст у больных 30— 50 лет, чаще болеют мужчины. • Глиобластома (IV степень злокачественности) — наиболее злокачественная опухоль без четких границ, растет очень быстро, прорастает в мозговую ткань, Возраст у больных 40— 70 лет, чаще болеют мужчины.
Классификация • Пилоцитарная астроцитома (I степень злокачественности) — доброкачественная опухоль с четкими границами, растет медленно. Чаще встречается у детей. В основном локализируется в мозжечке, стволе мозга и зрительных нервах. • Фибриллярная астроцитома (II степень злокачественности) — опухоль без четких границ, растет медленно. Встречается у больных 20 -30 лет. • Анапластическая астроцитома (III степень злокачественности) —злокачественная опухоль без четких границ, растет быстро, прорастает вмозговую ткань. Возраст у больных 30— 50 лет, чаще болеют мужчины. • Глиобластома (IV степень злокачественности) — наиболее злокачественная опухоль без четких границ, растет очень быстро, прорастает в мозговую ткань, Возраст у больных 40— 70 лет, чаще болеют мужчины.
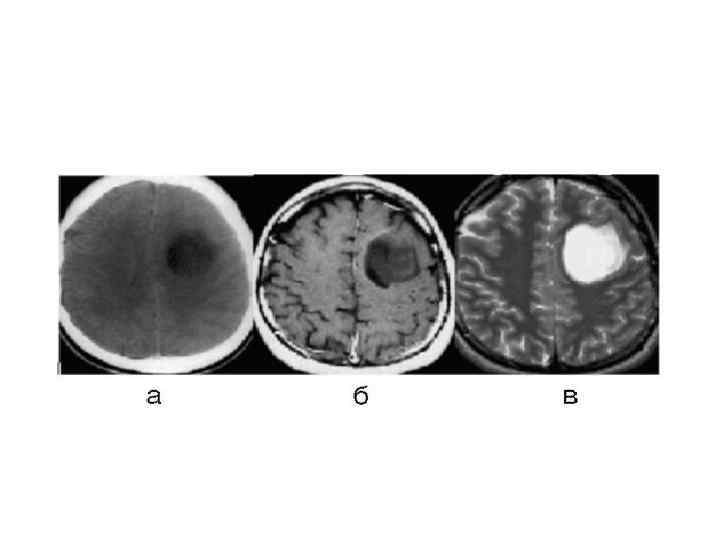
 Симптомы астроцитом разнообразны, они зависят от возраста и месторасположения опухоли. Наиболее частыми симптомами этого заболевания являются: • головные боли; • Тошнота и рвота; • потеря равновесия и затрудненная ходьба; • нарушение письма, замедленная речь; • вялость, сонливость; • снижение или увеличение веса.
Симптомы астроцитом разнообразны, они зависят от возраста и месторасположения опухоли. Наиболее частыми симптомами этого заболевания являются: • головные боли; • Тошнота и рвота; • потеря равновесия и затрудненная ходьба; • нарушение письма, замедленная речь; • вялость, сонливость; • снижение или увеличение веса.
 • Лечение • Основой лечения астроцитом является хирургическое вмешательство. При операции опухоль может быть удалена, особенно если она располагается в функционально менее значимых зонах (например, в правой височной доле). Важным методом, позволяющим локализовать опухоль является пункция мозга. Этот метод позволяет определить плотность ткани и обнаружить возможные в опухоли кисты. После операции проводят химиотерапию и лучевую терапию.
• Лечение • Основой лечения астроцитом является хирургическое вмешательство. При операции опухоль может быть удалена, особенно если она располагается в функционально менее значимых зонах (например, в правой височной доле). Важным методом, позволяющим локализовать опухоль является пункция мозга. Этот метод позволяет определить плотность ткани и обнаружить возможные в опухоли кисты. После операции проводят химиотерапию и лучевую терапию.
 МЕДУЛЛОБЛАСТОМА • Медуллобластома (примитивная нейроэктодермальная опухоль задней черепной ямки)— злокачественная опухоль, которая развивается из эмбриональных клеток. • Первичный узел новообразования располагается в задней черепной ямке в области средней линии мозжечка. Преимущественно медуллобластомы встречаются у детей и составляют у них около 20 % всех первичных опухолей центральной нервной системы. • Медуллобластомы — одни из немногих опухолей центральной нервной системы, которые метастазируют. Особенностью метастазирования данных новообразований является распространение опухолевых клеток по путям оттока спинномозговой жидкости в мягкую оболочку головного и спинного мозга и эпендиму желудочков мозга.
МЕДУЛЛОБЛАСТОМА • Медуллобластома (примитивная нейроэктодермальная опухоль задней черепной ямки)— злокачественная опухоль, которая развивается из эмбриональных клеток. • Первичный узел новообразования располагается в задней черепной ямке в области средней линии мозжечка. Преимущественно медуллобластомы встречаются у детей и составляют у них около 20 % всех первичных опухолей центральной нервной системы. • Медуллобластомы — одни из немногих опухолей центральной нервной системы, которые метастазируют. Особенностью метастазирования данных новообразований является распространение опухолевых клеток по путям оттока спинномозговой жидкости в мягкую оболочку головного и спинного мозга и эпендиму желудочков мозга.
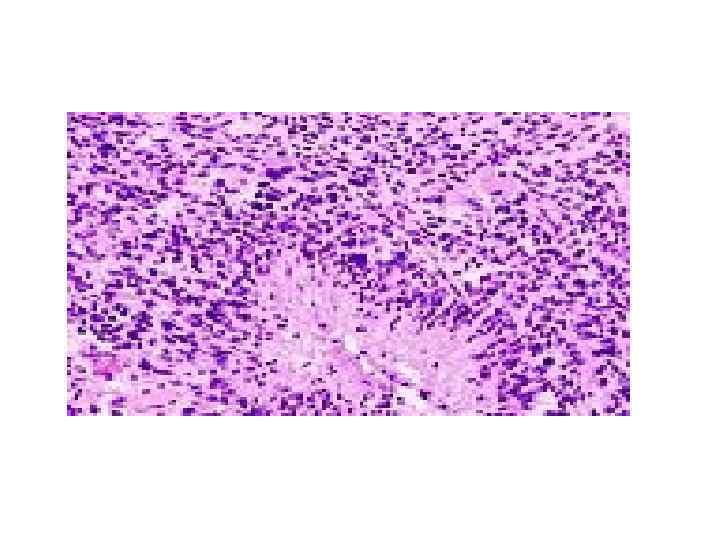
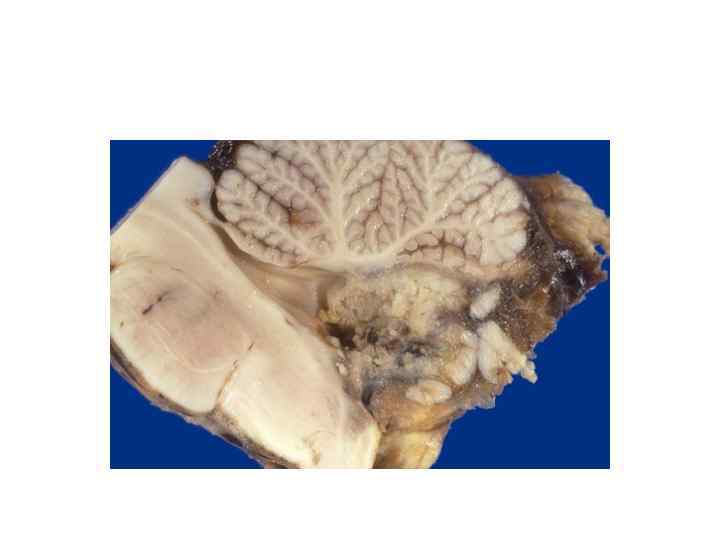
 • • • Макроскопически медуллобластомы представляют собой мягкий узел сероваторозового цвета, который чётко отграничен от окружающей ткани. Микроскопически опухоль состоит из густо расположенных недифференцированных клеток, которые образуют своеобразные структуры в виде правильных или беспорядочных рядов, которые сравнивают с «грядами» и «колоннами» . Для гистологического строения медуллобластом характерны структуры в виде «розеток» , образованных кольцевидно расположенными опухолевыми клетками, отростки которых сходятся в центре розетки. Опухолевые клетки обладают повышенной митотической активностью. Наряду с гиперхромными округлыми ядрамив клетках медуллобластом также встречаются овальные и вытянуто-овальные, удлинённые, а также более крупные светлые ядра с чётким ядрышком. Строма опухоли содержит небольшое количество мелких, тонкостенных сосудов. Очаги некроза и кисты для медуллобластом не типичны. Рост новообразования инфильтративный с прорастанием прилежащей ткани и мягкой оболочки мозга. Метастазируютмедуллобластомы главным образом по путям оттока спинномозговой жидкости в мягкую оболочку головного и спинного мозга и эпендиму желудочов мозга. В области метастазирования макроскопически определяют плоские, сливающиеся между собой белесоватые узелки, которые переходят в диффузные разрастания. Крайне редко медуллобластомы метастазируют за пределы центральной нервной системы.
• • • Макроскопически медуллобластомы представляют собой мягкий узел сероваторозового цвета, который чётко отграничен от окружающей ткани. Микроскопически опухоль состоит из густо расположенных недифференцированных клеток, которые образуют своеобразные структуры в виде правильных или беспорядочных рядов, которые сравнивают с «грядами» и «колоннами» . Для гистологического строения медуллобластом характерны структуры в виде «розеток» , образованных кольцевидно расположенными опухолевыми клетками, отростки которых сходятся в центре розетки. Опухолевые клетки обладают повышенной митотической активностью. Наряду с гиперхромными округлыми ядрамив клетках медуллобластом также встречаются овальные и вытянуто-овальные, удлинённые, а также более крупные светлые ядра с чётким ядрышком. Строма опухоли содержит небольшое количество мелких, тонкостенных сосудов. Очаги некроза и кисты для медуллобластом не типичны. Рост новообразования инфильтративный с прорастанием прилежащей ткани и мягкой оболочки мозга. Метастазируютмедуллобластомы главным образом по путям оттока спинномозговой жидкости в мягкую оболочку головного и спинного мозга и эпендиму желудочов мозга. В области метастазирования макроскопически определяют плоские, сливающиеся между собой белесоватые узелки, которые переходят в диффузные разрастания. Крайне редко медуллобластомы метастазируют за пределы центральной нервной системы.

 Симптомы • Клинические симптомы заболевания включают проявления гидроцефалии и повышения внутричерепного давления, а также непосредственного поражения срединных отделов мозжечка. Клинически синдром внутричерепной гипертензии и гидроцефалия проявляются головной болью, нередко вынужденным положением головы, тошнотой, рвотой. Возможны расстройства сознания, судорожные припадки [. • Поражение мозжечка, прежде всего червя (архи- и палеоцеребеллума), вызывает нарушение статики тела — способности поддержания стабильного положения его центра тяжести, обеспечивающего устойчивость. При расстройстве указанной функции возникает статическая атаксия (греч. ἀταξία — беспорядок). Больной становится неустойчивым, поэтому в положении стоя он стремится широко расставить ноги, балансирует руками. Особенно чётко статическая атаксия проявляется в позе Ромберга. Больному предлагают встать, плотно сдвинув ступни, слегка поднять голову и вытянуть вперёд руки. При наличии мозжечковых расстройств человек в этой позе оказывается неустойчивым, тело его раскачивается. Больной может упасть. • Походка у пациента с мозжечковой патологией весьма характерна и носит название «мозжечковой» . Больной в связи с неустойчивостью тела идёт неуверенно, широко расставляя ноги, при этом его «бросает» из стороны в сторону, а при поражении полушария мозжечка отклоняется при ходьбе от заданного направления в сторону патологического очага. Особенно отчётлива неустойчивость при поворотах. Во время ходьбы туловище человека избыточно выпрямлено (симптом Тома). Походка при поражении мозжечка во многом напоминает походку пьяного человека[.
Симптомы • Клинические симптомы заболевания включают проявления гидроцефалии и повышения внутричерепного давления, а также непосредственного поражения срединных отделов мозжечка. Клинически синдром внутричерепной гипертензии и гидроцефалия проявляются головной болью, нередко вынужденным положением головы, тошнотой, рвотой. Возможны расстройства сознания, судорожные припадки [. • Поражение мозжечка, прежде всего червя (архи- и палеоцеребеллума), вызывает нарушение статики тела — способности поддержания стабильного положения его центра тяжести, обеспечивающего устойчивость. При расстройстве указанной функции возникает статическая атаксия (греч. ἀταξία — беспорядок). Больной становится неустойчивым, поэтому в положении стоя он стремится широко расставить ноги, балансирует руками. Особенно чётко статическая атаксия проявляется в позе Ромберга. Больному предлагают встать, плотно сдвинув ступни, слегка поднять голову и вытянуть вперёд руки. При наличии мозжечковых расстройств человек в этой позе оказывается неустойчивым, тело его раскачивается. Больной может упасть. • Походка у пациента с мозжечковой патологией весьма характерна и носит название «мозжечковой» . Больной в связи с неустойчивостью тела идёт неуверенно, широко расставляя ноги, при этом его «бросает» из стороны в сторону, а при поражении полушария мозжечка отклоняется при ходьбе от заданного направления в сторону патологического очага. Особенно отчётлива неустойчивость при поворотах. Во время ходьбы туловище человека избыточно выпрямлено (симптом Тома). Походка при поражении мозжечка во многом напоминает походку пьяного человека[.
 • Медуллобластомы составляют около 20 % всех первичных опухолей центральной нервной системы у детей. У взрослых они чрезвычайно редки — ежегодно 5— 6 новых случаев на 10 миллионов. • В структуре заболеваемости определяются 2 пика — от 3 -х до 4 -х и от 8 -и до 9 -и лет. В Дании в 1960— 1984 годах соотношение мальчиков и девочек среди больных медуллобластомами составило 2 к 1.
• Медуллобластомы составляют около 20 % всех первичных опухолей центральной нервной системы у детей. У взрослых они чрезвычайно редки — ежегодно 5— 6 новых случаев на 10 миллионов. • В структуре заболеваемости определяются 2 пика — от 3 -х до 4 -х и от 8 -и до 9 -и лет. В Дании в 1960— 1984 годах соотношение мальчиков и девочек среди больных медуллобластомами составило 2 к 1.
 • Пятилетняя выживаемость (количество больных, которые живы через 5 лет после операции) колеблется от 35 % (в группе высокого риска) до 75 % (в группе низкого риска). Наихудший прогноз заболевания — у больных с рецидивом опухоли после операции.
• Пятилетняя выживаемость (количество больных, которые живы через 5 лет после операции) колеблется от 35 % (в группе высокого риска) до 75 % (в группе низкого риска). Наихудший прогноз заболевания — у больных с рецидивом опухоли после операции.
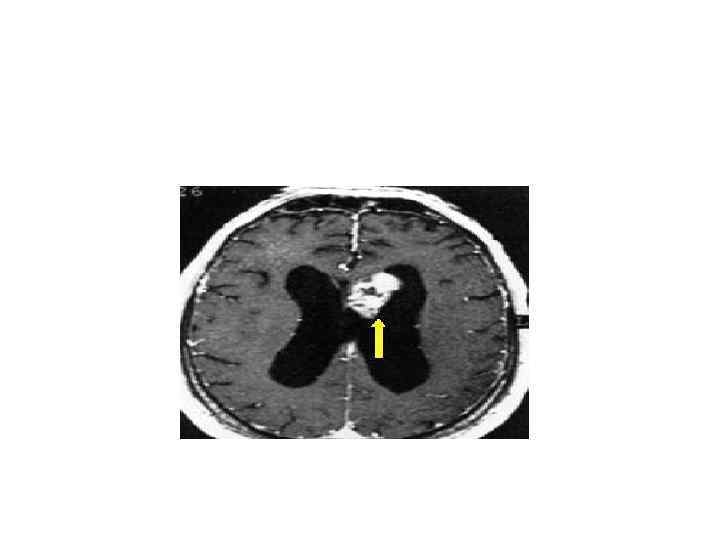
 Эпендимома • Эпендимома — опухоль центральной нервной системы, которая развивается из клеток эпендимы желудочков мозга и центрального канала спинного мозга. Встречается как у детей (ежегодно выявляют 2, 2 новых случая на 1 миллион населения), так и у взрослых (1, 5— 1, 6 новых случаев). Чаще всего располагается в задней черепной ямке. Эпендимомы — одни из немногих опухолей ЦНС, которые метастазируют. Особенностью метастазирования данных новообразований является распространение опухолевых клеток по путям оттока спинномозговой жидкости. • Клинические проявления зависят от того, в каком отделе центральной нервной системы развивается данное новообразование.
Эпендимома • Эпендимома — опухоль центральной нервной системы, которая развивается из клеток эпендимы желудочков мозга и центрального канала спинного мозга. Встречается как у детей (ежегодно выявляют 2, 2 новых случая на 1 миллион населения), так и у взрослых (1, 5— 1, 6 новых случаев). Чаще всего располагается в задней черепной ямке. Эпендимомы — одни из немногих опухолей ЦНС, которые метастазируют. Особенностью метастазирования данных новообразований является распространение опухолевых клеток по путям оттока спинномозговой жидкости. • Клинические проявления зависят от того, в каком отделе центральной нервной системы развивается данное новообразование.
 Лечение в основном комбинированное — хирургическое, дополняется лучевой терапией. При тотальной резекции опухоли 5 -летняя выживаемость (количество больных, которые живы через 5 лет после операции) составляет от 40 до 60 %. У детей прогноз значительно хуже, чем у взрослых.
Лечение в основном комбинированное — хирургическое, дополняется лучевой терапией. При тотальной резекции опухоли 5 -летняя выживаемость (количество больных, которые живы через 5 лет после операции) составляет от 40 до 60 %. У детей прогноз значительно хуже, чем у взрослых.
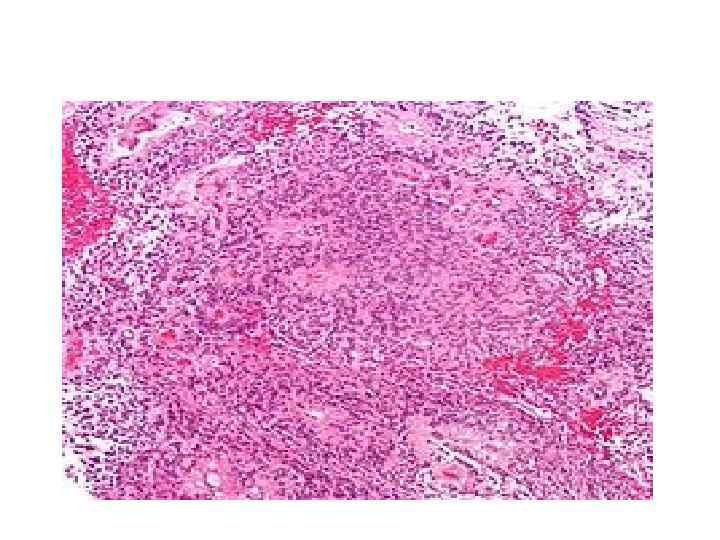
![• Согласно Международной гистологической классификации 1979 года выделяют четыре типа данных новообразований [2]: • Согласно Международной гистологической классификации 1979 года выделяют четыре типа данных новообразований [2]:](https://present5.com/presentation/1/60585864_348718303.pdf-img/60585864_348718303.pdf-19.jpg) • Согласно Международной гистологической классификации 1979 года выделяют четыре типа данных новообразований [2]: • Основным гистологическим типом является истинная эпендимома, для которой типично наличие периваскулярных и истинных «розеток» . Периваскулярные «розетки» ( «псевдорозетки» , «лучистая корона» ) состоят из клеток новообразования, которые располагаются вокруг кровеносных сосудов. В истинных «розетках» опухолевые клетки находятся вокруг каналов, которые выстланы эпендимарными клетками. Папиллярная эпендимома встречается значительно реже. Она состоит из ворсин и трабекул, которые покрыты эпендимарным эпителием. Этот тип опухоли чаще располагается экстрамедуллярно в области конского хвоста. . Миксопапиллярная эпендимома располагается экстрамедуллярно, чаще в области конского хвоста. Для ткани данного типа опухоли характерны слизистая дистрофия, расплавление ткани и образование слизистых кист. Субэпендимома (синонимы: субэпендимарная узловая астроцитома, эпендимоастроцитома, эпендимоглиома) развивается из субэпендимарной глии и состоит из островков мономорфных эпендимарных клеток, которые располагаются в густом окружении глиальных бесклеточных волокон. Субэпендимома имеет форму узла и располагается внутри желудочковой системы головного мозга. • • Кроме данных гистологических типов также выделяют злокачественный вариант эпендимомы — анапластическую эпендимому или эпендимобластому. Для данного типа характерны гистологические признаки анаплазии. При этой форме отмечается метастазирование опухолевых клеток по ликворным путям.
• Согласно Международной гистологической классификации 1979 года выделяют четыре типа данных новообразований [2]: • Основным гистологическим типом является истинная эпендимома, для которой типично наличие периваскулярных и истинных «розеток» . Периваскулярные «розетки» ( «псевдорозетки» , «лучистая корона» ) состоят из клеток новообразования, которые располагаются вокруг кровеносных сосудов. В истинных «розетках» опухолевые клетки находятся вокруг каналов, которые выстланы эпендимарными клетками. Папиллярная эпендимома встречается значительно реже. Она состоит из ворсин и трабекул, которые покрыты эпендимарным эпителием. Этот тип опухоли чаще располагается экстрамедуллярно в области конского хвоста. . Миксопапиллярная эпендимома располагается экстрамедуллярно, чаще в области конского хвоста. Для ткани данного типа опухоли характерны слизистая дистрофия, расплавление ткани и образование слизистых кист. Субэпендимома (синонимы: субэпендимарная узловая астроцитома, эпендимоастроцитома, эпендимоглиома) развивается из субэпендимарной глии и состоит из островков мономорфных эпендимарных клеток, которые располагаются в густом окружении глиальных бесклеточных волокон. Субэпендимома имеет форму узла и располагается внутри желудочковой системы головного мозга. • • Кроме данных гистологических типов также выделяют злокачественный вариант эпендимомы — анапластическую эпендимому или эпендимобластому. Для данного типа характерны гистологические признаки анаплазии. При этой форме отмечается метастазирование опухолевых клеток по ликворным путям.
 Более современная классификация опухолей эпендимы Всемирной организации здравоохранения 1993 года также делит данные новообразования на 4 типа. • Эпендимома (варианты: клеточная, папиллярная, эпителиальная, истинно клеточная, смешанная) — 2 -я степень злокачественности • Анапластическая эпендимома — 3 -я степень злокачественности • Миксопапиллярная эпендимома — 1 -я степень злокачественности • Субэпендимома — 1 -я степень злокачественности
Более современная классификация опухолей эпендимы Всемирной организации здравоохранения 1993 года также делит данные новообразования на 4 типа. • Эпендимома (варианты: клеточная, папиллярная, эпителиальная, истинно клеточная, смешанная) — 2 -я степень злокачественности • Анапластическая эпендимома — 3 -я степень злокачественности • Миксопапиллярная эпендимома — 1 -я степень злокачественности • Субэпендимома — 1 -я степень злокачественности
 Прогноз • Послеоперационная летальность составляет 5— 8 %. При тотальной резекции опухоли 5 -летняя выживаемость составляет от 40 до 60 %. • • Негативными прогностическими факторами являются: Возраст менее 5 лет. У детей 5 -летняя выживаемость составляет 20— 30 %[; Расположение опухоли в области задней черепной ямки; Анапластический тип опухоли; Субтотальное удаление во время операции. К положительным прогностическим факторам соответственно относят: Возникновение опухоли у взрослого человека. 5 -летняя выживаемость в данной группе достигает 80 %; Расположение новообразования над намётом мозжечка(супратенториально); Отсутствие признаков анаплазии согласно гистологическому исследованию; Тотальное удаление во время операции. • • •
Прогноз • Послеоперационная летальность составляет 5— 8 %. При тотальной резекции опухоли 5 -летняя выживаемость составляет от 40 до 60 %. • • Негативными прогностическими факторами являются: Возраст менее 5 лет. У детей 5 -летняя выживаемость составляет 20— 30 %[; Расположение опухоли в области задней черепной ямки; Анапластический тип опухоли; Субтотальное удаление во время операции. К положительным прогностическим факторам соответственно относят: Возникновение опухоли у взрослого человека. 5 -летняя выживаемость в данной группе достигает 80 %; Расположение новообразования над намётом мозжечка(супратенториально); Отсутствие признаков анаплазии согласно гистологическому исследованию; Тотальное удаление во время операции. • • •


