Методики исследования органа зрения.ppt
- Количество слайдов: 32
 «Определение остроты зрения»
«Определение остроты зрения»
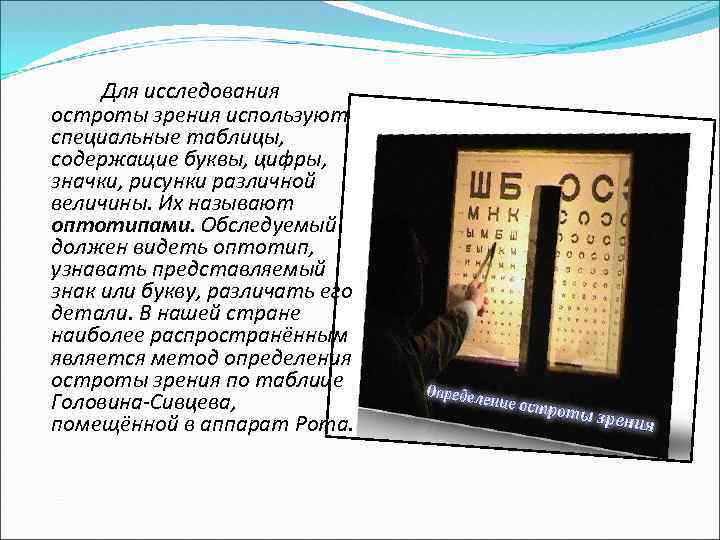 Для исследования остроты зрения используют специальные таблицы, содержащие буквы, цифры, значки, рисунки различной величины. Их называют оптотипами. Обследуемый должен видеть оптотип, узнавать представляемый знак или букву, различать его детали. В нашей стране наиболее распространённым является метод определения остроты зрения по таблице Головина-Сивцева, помещённой в аппарат Рота.
Для исследования остроты зрения используют специальные таблицы, содержащие буквы, цифры, значки, рисунки различной величины. Их называют оптотипами. Обследуемый должен видеть оптотип, узнавать представляемый знак или букву, различать его детали. В нашей стране наиболее распространённым является метод определения остроты зрения по таблице Головина-Сивцева, помещённой в аппарат Рота.
 Таблица с оптотипами (кольцами) Ландольта позволяет более точно исследовать остроту, т. к. исключает возможность узнавания буквы по размытому контуру. Таблица имеет 12 рядов букв или знаков, величина которых постепенно уменьшается от верхнего ряда к нижнему. При прочтении каждой последующей строчки острота зрения увеличивается на 0. 1 Справа от каждой строчки указана острота зрения, которой соответствует распознавание букв в этом ряду. Слева против каждой строки указано то расстояние, с которого эти буквы будут видны. Так, при нормальном зрении, принятом за 1. 0, верхняя строка будет видна с расстояния 50 м, десятая- с расстояния 5 м.
Таблица с оптотипами (кольцами) Ландольта позволяет более точно исследовать остроту, т. к. исключает возможность узнавания буквы по размытому контуру. Таблица имеет 12 рядов букв или знаков, величина которых постепенно уменьшается от верхнего ряда к нижнему. При прочтении каждой последующей строчки острота зрения увеличивается на 0. 1 Справа от каждой строчки указана острота зрения, которой соответствует распознавание букв в этом ряду. Слева против каждой строки указано то расстояние, с которого эти буквы будут видны. Так, при нормальном зрении, принятом за 1. 0, верхняя строка будет видна с расстояния 50 м, десятая- с расстояния 5 м.
 Зрение у детей можно исследовать с помощью показа им с различных расстояний разной величины ярких игрушек, красного шарика. Способность распознавать цвет впервые появляется у ребёнка в возрасте 2 -6 месяцев. Для проверки зрения ребёнка 2 -5 месяцев используют ярко красный шарик диаметром 4 см, висящий на нитке на фоне окна. Ребёнка постепенно приближают к шарику и отмечают расстояние, с которого он начинает следить за шариком глазами или тянется к нему рукой. При исследовании детей в возрасте 6 -12 месяцев можно пользоваться аналогичной методикой, но применяют шарик диаметром 7 мм. Для определения остроты зрения у детей в возрасте 1 -2 лет рекомендуется проба с белыми шариками диаметром 40; 30; 22; 15; 7 мм. У детей в возрасте 3 -х лет и старше остроту зрения каждого глаза офтальмологи определяют поочерёдно с расстояния 5 м по таблице Орловой с картинками.
Зрение у детей можно исследовать с помощью показа им с различных расстояний разной величины ярких игрушек, красного шарика. Способность распознавать цвет впервые появляется у ребёнка в возрасте 2 -6 месяцев. Для проверки зрения ребёнка 2 -5 месяцев используют ярко красный шарик диаметром 4 см, висящий на нитке на фоне окна. Ребёнка постепенно приближают к шарику и отмечают расстояние, с которого он начинает следить за шариком глазами или тянется к нему рукой. При исследовании детей в возрасте 6 -12 месяцев можно пользоваться аналогичной методикой, но применяют шарик диаметром 7 мм. Для определения остроты зрения у детей в возрасте 1 -2 лет рекомендуется проба с белыми шариками диаметром 40; 30; 22; 15; 7 мм. У детей в возрасте 3 -х лет и старше остроту зрения каждого глаза офтальмологи определяют поочерёдно с расстояния 5 м по таблице Орловой с картинками.
 Mетодика и интерпретация исследования Нижний край таблицы должен находиться на расстоянии 120 см от уровня пола. . Пациент садится на расстоянии 5 м от таблицы. Исследование проводят попеременно: сначала для правого (OD), затем для левого (OS) глаза. Глаз, не участвующий в исследовании, закрывают щитком (листом бумаги, ладонью). Знаки таблицы предъявляют в течение 2 -3 с и просят обследуемого назвать их. Остроту зрения характеризуют знаки наименьшего размера, которые различает пациент. При чтении первых 7 строк ошибок быть не должно; начиная с 8 -й строки, одной ошибкой в строке пренебрегают. При остроте зрения менее 0, 1 (пациент не видит с расстояния 5 метров 1 -й строки таблицы) следует подвести его на расстояние (d), с которого он сможет назвать знаки 1 -го ряда (нормальный глаз различает знаки этого ряда с 50 м; D=50 м). Расчёт по формуле Снеллена: Visus=d/D (м), где Visus (Vis, V)- острота зрения; d - расстояние, с которого исследуемый читает 1 -й ряд: D - расчётное расстояние, с которого детали знаков данного ряда видны под углом зрения в 1` (указано в каждом ряду слева от оптотипов)
Mетодика и интерпретация исследования Нижний край таблицы должен находиться на расстоянии 120 см от уровня пола. . Пациент садится на расстоянии 5 м от таблицы. Исследование проводят попеременно: сначала для правого (OD), затем для левого (OS) глаза. Глаз, не участвующий в исследовании, закрывают щитком (листом бумаги, ладонью). Знаки таблицы предъявляют в течение 2 -3 с и просят обследуемого назвать их. Остроту зрения характеризуют знаки наименьшего размера, которые различает пациент. При чтении первых 7 строк ошибок быть не должно; начиная с 8 -й строки, одной ошибкой в строке пренебрегают. При остроте зрения менее 0, 1 (пациент не видит с расстояния 5 метров 1 -й строки таблицы) следует подвести его на расстояние (d), с которого он сможет назвать знаки 1 -го ряда (нормальный глаз различает знаки этого ряда с 50 м; D=50 м). Расчёт по формуле Снеллена: Visus=d/D (м), где Visus (Vis, V)- острота зрения; d - расстояние, с которого исследуемый читает 1 -й ряд: D - расчётное расстояние, с которого детали знаков данного ряда видны под углом зрения в 1` (указано в каждом ряду слева от оптотипов)
 Если пациент не различает знаки 1 -го ряда с расстояния 50 см, то остроту зрения определяют по расстоянию, с которого он может сосчитать предъявленные врачом раздвинутые пальцы руки (пример: Visus OD = счёту пальцев с расстояния 15 см от лица). Если обследуемый не может сосчитать пальцы, но видит движение руки у лица, то данные об остроте зрения записывают следующим образом: Visus OS = движению руки у лица. Самая низкая острота зрения - способность глаза отличать свет от темноты; это проверяется в затемнённом помещении при освещении глаза ярким световым пучком. Если исследуемый видит свет, то острота зрения равна светоощущению (Visus OD= 1/*). Наводя на глаз пучок света с разных сторон (сверху, снизу, справа, слева), проверяют, как сохранилась способность отдельных участков сетчатки воспринимать свет. При помутнении оптических сред глаза (роговицы, хрусталика, СТ) острота зрения может быть снижена до светоощущения, однако проекция света почти всегда определяется правильно. При неправильной проекции света надо указывать, с какой стороны пациент видит свет(например, светоощущение со стороны виска, сверху и снизу). Отсутствие у обследуемого правильной проекции света (или полное отсутствие светоощущения (Visus=O) указывает на поражение сетчатки или зрительного нерва.
Если пациент не различает знаки 1 -го ряда с расстояния 50 см, то остроту зрения определяют по расстоянию, с которого он может сосчитать предъявленные врачом раздвинутые пальцы руки (пример: Visus OD = счёту пальцев с расстояния 15 см от лица). Если обследуемый не может сосчитать пальцы, но видит движение руки у лица, то данные об остроте зрения записывают следующим образом: Visus OS = движению руки у лица. Самая низкая острота зрения - способность глаза отличать свет от темноты; это проверяется в затемнённом помещении при освещении глаза ярким световым пучком. Если исследуемый видит свет, то острота зрения равна светоощущению (Visus OD= 1/*). Наводя на глаз пучок света с разных сторон (сверху, снизу, справа, слева), проверяют, как сохранилась способность отдельных участков сетчатки воспринимать свет. При помутнении оптических сред глаза (роговицы, хрусталика, СТ) острота зрения может быть снижена до светоощущения, однако проекция света почти всегда определяется правильно. При неправильной проекции света надо указывать, с какой стороны пациент видит свет(например, светоощущение со стороны виска, сверху и снизу). Отсутствие у обследуемого правильной проекции света (или полное отсутствие светоощущения (Visus=O) указывает на поражение сетчатки или зрительного нерва.
 Подбор очков Исправление зрения при аномалиях рефракции возможно с помощью очковых оптических стекол. Набор оптических стекол для подбора очков состоит из сферических линз выпуклых (положительных) и вогнутых (отрицательных) силой от 0, 25 до 20, 0 D, а также из цилиндрических стекол; кроме того, набор содержит призматические и цветные стекла, очковые оправы и диафрагмы. На оправе стекол и около гнезд футляра, в которые стекла вставлены, отмечена сила каждого стекла в диоптриях.
Подбор очков Исправление зрения при аномалиях рефракции возможно с помощью очковых оптических стекол. Набор оптических стекол для подбора очков состоит из сферических линз выпуклых (положительных) и вогнутых (отрицательных) силой от 0, 25 до 20, 0 D, а также из цилиндрических стекол; кроме того, набор содержит призматические и цветные стекла, очковые оправы и диафрагмы. На оправе стекол и около гнезд футляра, в которые стекла вставлены, отмечена сила каждого стекла в диоптриях.
 Начинают подбор очков с выяснения остроты зрения пациента. Затем к каждому глазу отдельно (другой глаз закрывают) приставляют сначала выпуклое стекло в 1, 0 D, а затем вогнутое стекло в 1, 0 D. Если улучшение зрения достигается с помощью выпуклого стекла, это свидетельствует о гиперметропии, если же с помощью вогнутого, значит имеет место миопия. Определив тем самым вид рефракции, продолжают приставлять к глазу все более сильные стекла до достижения наилучшего зрения. При гиперметропии назначают наиболее сильные, при миопии — наиболее слабые стекла из тех, которые дают достаточное улучшение зрения. Это необходимо для того, чтобы у гиперметропов полностью расслабить аккомодацию, которая при этом виде рефракции действует и при взгляде вдаль, а у близоруких — воспрепятствовать излишне сильному напряжению (спазму) аккомодации.
Начинают подбор очков с выяснения остроты зрения пациента. Затем к каждому глазу отдельно (другой глаз закрывают) приставляют сначала выпуклое стекло в 1, 0 D, а затем вогнутое стекло в 1, 0 D. Если улучшение зрения достигается с помощью выпуклого стекла, это свидетельствует о гиперметропии, если же с помощью вогнутого, значит имеет место миопия. Определив тем самым вид рефракции, продолжают приставлять к глазу все более сильные стекла до достижения наилучшего зрения. При гиперметропии назначают наиболее сильные, при миопии — наиболее слабые стекла из тех, которые дают достаточное улучшение зрения. Это необходимо для того, чтобы у гиперметропов полностью расслабить аккомодацию, которая при этом виде рефракции действует и при взгляде вдаль, а у близоруких — воспрепятствовать излишне сильному напряжению (спазму) аккомодации.
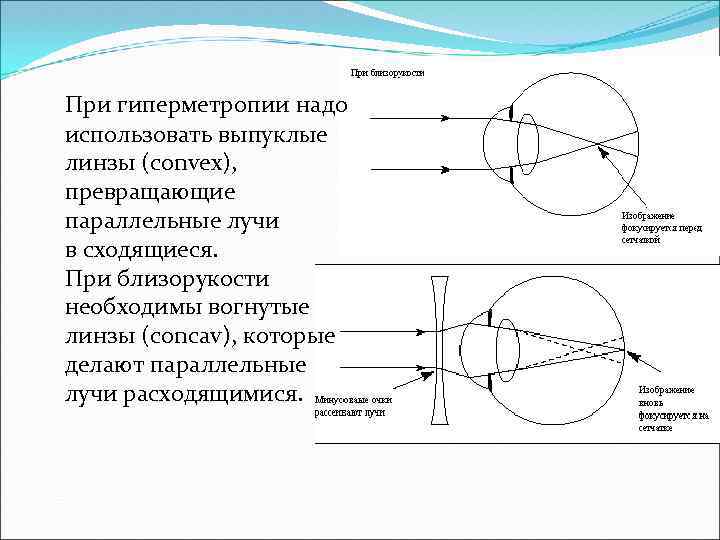 При гиперметропии надо использовать выпуклые линзы (convex), превращающие параллельные лучи в сходящиеся. При близорукости необходимы вогнутые линзы (concav), которые делают параллельные лучи расходящимися.
При гиперметропии надо использовать выпуклые линзы (convex), превращающие параллельные лучи в сходящиеся. При близорукости необходимы вогнутые линзы (concav), которые делают параллельные лучи расходящимися.
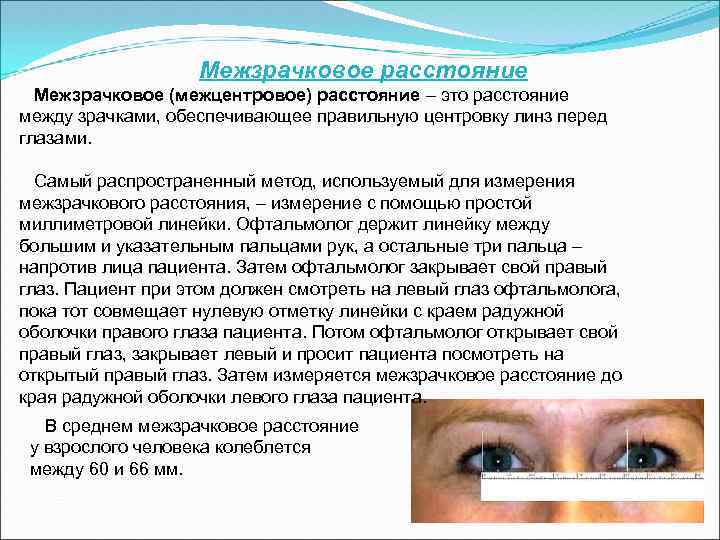 Межзрачковое расстояние Межзрачковое (межцентровое) расстояние – это расстояние между зрачками, обеспечивающее правильную центровку линз перед глазами. Самый распространенный метод, используемый для измерения межзрачкового расстояния, – измерение с помощью простой миллиметровой линейки. Офтальмолог держит линейку между большим и указательным пальцами рук, а остальные три пальца – напротив лица пациента. Затем офтальмолог закрывает свой правый глаз. Пациент при этом должен смотреть на левый глаз офтальмолога, пока тот совмещает нулевую отметку линейки с краем радужной оболочки правого глаза пациента. Потом офтальмолог открывает свой правый глаз, закрывает левый и просит пациента посмотреть на открытый правый глаз. Затем измеряется межзрачковое расстояние до края радужной оболочки левого глаза пациента. В среднем межзрачковое расстояние у взрослого человека колеблется между 60 и 66 мм.
Межзрачковое расстояние Межзрачковое (межцентровое) расстояние – это расстояние между зрачками, обеспечивающее правильную центровку линз перед глазами. Самый распространенный метод, используемый для измерения межзрачкового расстояния, – измерение с помощью простой миллиметровой линейки. Офтальмолог держит линейку между большим и указательным пальцами рук, а остальные три пальца – напротив лица пациента. Затем офтальмолог закрывает свой правый глаз. Пациент при этом должен смотреть на левый глаз офтальмолога, пока тот совмещает нулевую отметку линейки с краем радужной оболочки правого глаза пациента. Потом офтальмолог открывает свой правый глаз, закрывает левый и просит пациента посмотреть на открытый правый глаз. Затем измеряется межзрачковое расстояние до края радужной оболочки левого глаза пациента. В среднем межзрачковое расстояние у взрослого человека колеблется между 60 и 66 мм.
 Периметрия Поле зрения — все пространство, одновременно воспринимаемое неподвижным глазом. Различают центральную часть поля зрения, образованную слепым пятном и сосудистым пучком, и периферическую часть. Наиболее распространенным, простым и достаточно совершенным методом исследования периферического зрения является периметрия. Инструментальное исследование проводится настольными периметрами Форстера в форме свободно вращающейся дуги, что позволяет придать ей любой наклон для исследования поля зрения в разных меридианах, а также проекционными периметрами - сферопериметрами.
Периметрия Поле зрения — все пространство, одновременно воспринимаемое неподвижным глазом. Различают центральную часть поля зрения, образованную слепым пятном и сосудистым пучком, и периферическую часть. Наиболее распространенным, простым и достаточно совершенным методом исследования периферического зрения является периметрия. Инструментальное исследование проводится настольными периметрами Форстера в форме свободно вращающейся дуги, что позволяет придать ей любой наклон для исследования поля зрения в разных меридианах, а также проекционными периметрами - сферопериметрами.
 Определение границ поля зрения на белый цвет осуществляется объектами диаметром 3 мм, а измерение дефектов внутри поля зрения - объектами в 1 мм. Периметрию на цвета проводят объектами диаметром 5 мм. Перемещая объект по дуге периметра от периферии к центру, отмечают по градусной шкале дуги момент, когда исследуемый констатирует появление объекта. При этом необходимо следить, чтобы исследуемый не двигал глазом и постоянно фиксировал неподвижную точку в центре дуги периметра.
Определение границ поля зрения на белый цвет осуществляется объектами диаметром 3 мм, а измерение дефектов внутри поля зрения - объектами в 1 мм. Периметрию на цвета проводят объектами диаметром 5 мм. Перемещая объект по дуге периметра от периферии к центру, отмечают по градусной шкале дуги момент, когда исследуемый констатирует появление объекта. При этом необходимо следить, чтобы исследуемый не двигал глазом и постоянно фиксировал неподвижную точку в центре дуги периметра.
 Результаты измерений заносят на специальные стандартные бланки отдельно для каждого глаза. Бланк состоит из серии концентрических кругов с интервалом 10°, которые через центр поля зрения пересекает координатная сетка, обозначающая меридианы исследования. Последние наносят через 10 или 15°.
Результаты измерений заносят на специальные стандартные бланки отдельно для каждого глаза. Бланк состоит из серии концентрических кругов с интервалом 10°, которые через центр поля зрения пересекает координатная сетка, обозначающая меридианы исследования. Последние наносят через 10 или 15°.
 У каждого пациента границы монокулярного (для одного глаза) поля зрения для объектов белого цвета могут отличаться, но в основном составляют кнутри - 55°, кнаружи - 90°, внизу - 60°, вверху - 55°. Допустимы незначительные колебания в пределах 5 -10°. У детей дошкольного возраста данные исследования могут быть примерно на 10° уже, чем у взрослых пациентов. Поле зрения на хроматические цвета значительно уже, чем на белый. Крайняя периферия, где нет колбочек, воспринимает только белый цвет, ближе к центру начинают восприниматься синий, желтый, красный и зеленый цвета. Сужение поля зрения на синий и желтый цвета чаще обусловлено патологией сосудистой оболоч- ки, а на красный и зеленый — патологией проводящих путей.
У каждого пациента границы монокулярного (для одного глаза) поля зрения для объектов белого цвета могут отличаться, но в основном составляют кнутри - 55°, кнаружи - 90°, внизу - 60°, вверху - 55°. Допустимы незначительные колебания в пределах 5 -10°. У детей дошкольного возраста данные исследования могут быть примерно на 10° уже, чем у взрослых пациентов. Поле зрения на хроматические цвета значительно уже, чем на белый. Крайняя периферия, где нет колбочек, воспринимает только белый цвет, ближе к центру начинают восприниматься синий, желтый, красный и зеленый цвета. Сужение поля зрения на синий и желтый цвета чаще обусловлено патологией сосудистой оболоч- ки, а на красный и зеленый — патологией проводящих путей.
 В нормальном поле зрения всегда существует скотома известная под названием слепого пятна. Эта скотома соответствует проекции диска зрительного нерва, где располагаются только нервные волокна и отсутствуют свето чувствительный слой сетчатки и хориоидея. Патологические изменения поля зрения чаще наблюдаются при заболеваниях сетчатки, зрительного нерва и головного мозга, сопровождающихся поражением зрительных проводящих путей или зрительных центров. Они проявляются изменением границ поля зрения или появлением скотом внутри этих границ. Скотомой называется ограниченный дефект в поле зрения.
В нормальном поле зрения всегда существует скотома известная под названием слепого пятна. Эта скотома соответствует проекции диска зрительного нерва, где располагаются только нервные волокна и отсутствуют свето чувствительный слой сетчатки и хориоидея. Патологические изменения поля зрения чаще наблюдаются при заболеваниях сетчатки, зрительного нерва и головного мозга, сопровождающихся поражением зрительных проводящих путей или зрительных центров. Они проявляются изменением границ поля зрения или появлением скотом внутри этих границ. Скотомой называется ограниченный дефект в поле зрения.
 Исследование внутриглазного давления Ориентировочно внутриглазное давление можно исследовать методом пальпации. Для этого больного просят посмотреть вниз. Указательные пальцы обеих рук помещают на глазное яблоко и через веко поочередно надавливают на него. При этом ощущается флюктуация разной степени. О высоте внутриглазного давления судят по плотности, податливости склеры. Различают четыре степени плотности глаза: Тн — нормальное давление, Т + 1—глаз умеренно плотный, Т+ 2—глаз очень плотный, Т + 3—глаз тверд, как камень. При понижении внутриглазного давления различают три степени гипотонии: Т— 1—глаз мягче нормы; Т— 2— глаз мягкий; Т— 3 — глаз очень мягкий, палец почти не встречает сопротивления. В настоящее время пальпаторный метод применяют только в тех случаях, когда нельзя провести инструментального исследования: при изменениях роговой оболочки, ранениях роговицы, после глазных операций и т. п. Во всех остальных случаях используют тонометрию.
Исследование внутриглазного давления Ориентировочно внутриглазное давление можно исследовать методом пальпации. Для этого больного просят посмотреть вниз. Указательные пальцы обеих рук помещают на глазное яблоко и через веко поочередно надавливают на него. При этом ощущается флюктуация разной степени. О высоте внутриглазного давления судят по плотности, податливости склеры. Различают четыре степени плотности глаза: Тн — нормальное давление, Т + 1—глаз умеренно плотный, Т+ 2—глаз очень плотный, Т + 3—глаз тверд, как камень. При понижении внутриглазного давления различают три степени гипотонии: Т— 1—глаз мягче нормы; Т— 2— глаз мягкий; Т— 3 — глаз очень мягкий, палец почти не встречает сопротивления. В настоящее время пальпаторный метод применяют только в тех случаях, когда нельзя провести инструментального исследования: при изменениях роговой оболочки, ранениях роговицы, после глазных операций и т. п. Во всех остальных случаях используют тонометрию.
 В настоящее время пользуются отечественным аппланационным тонометром Маклакова, предложенным в 1884 г. Тонометр Маклакова представляет собой полый металлический цилиндр высотой 4 см. Основания цилиндра расширены и снабжены площадками из молочнобелого стекла диаметром 1 см. При помощи ручки-ухватика цилиндр можно держать в вертикальном положении. Масса груза 10 г. Перед измерением груз протирают спиртом, затем сухим стерильным тампоном. На площадки наносят тонким слоем специально приготовленную густую краску (колларгол, метиленовый синий, бирсмарк коричневый, растертые на глицерине). Больного укладывают на кушетку лицом вверх, в конъюнктивальный мешок дважды с интервалом 2— 3 мин инстиллируют 0, 25% раствор дикаина. Больному предлагают смотреть на фиксированную точку так, чтобы груз при опускании пришелся на центр роговицы. Левой рукой исследователь придерживает веки, а правой устанавливает тонометр на глаз, опуская при этом поддерживающую ручку на половину высоты цилиндра.
В настоящее время пользуются отечественным аппланационным тонометром Маклакова, предложенным в 1884 г. Тонометр Маклакова представляет собой полый металлический цилиндр высотой 4 см. Основания цилиндра расширены и снабжены площадками из молочнобелого стекла диаметром 1 см. При помощи ручки-ухватика цилиндр можно держать в вертикальном положении. Масса груза 10 г. Перед измерением груз протирают спиртом, затем сухим стерильным тампоном. На площадки наносят тонким слоем специально приготовленную густую краску (колларгол, метиленовый синий, бирсмарк коричневый, растертые на глицерине). Больного укладывают на кушетку лицом вверх, в конъюнктивальный мешок дважды с интервалом 2— 3 мин инстиллируют 0, 25% раствор дикаина. Больному предлагают смотреть на фиксированную точку так, чтобы груз при опускании пришелся на центр роговицы. Левой рукой исследователь придерживает веки, а правой устанавливает тонометр на глаз, опуская при этом поддерживающую ручку на половину высоты цилиндра.
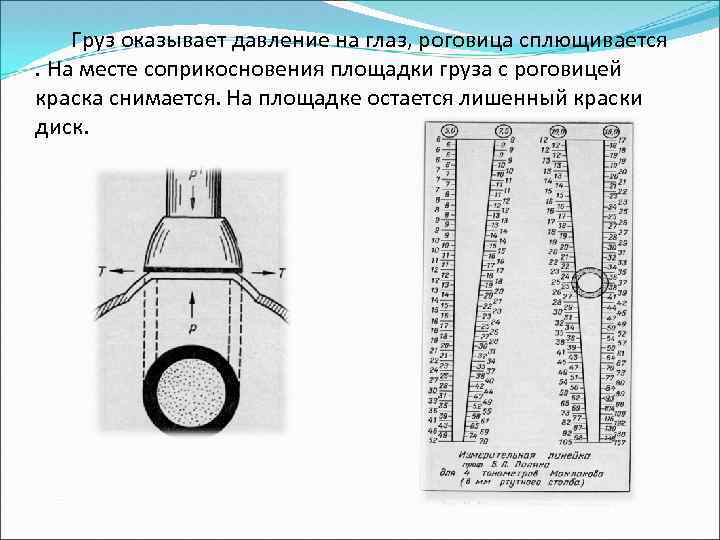 Груз оказывает давление на глаз, роговица сплющивается . На месте соприкосновения площадки груза с роговицей краска снимается. На площадке остается лишенный краски диск.
Груз оказывает давление на глаз, роговица сплющивается . На месте соприкосновения площадки груза с роговицей краска снимается. На площадке остается лишенный краски диск.
 Отпечаток переносят на слегка смоченную спиртом бумагу. По диаметру диска судят о величине внутриглазного давления. Чем меньше диск, тем выше давление и, наоборот, чем больше диаметр диска, тем ниже давление. Для перевода линейных вычислений в миллиметры ртутного столба проф. А. Н. Маклаков предложил таблицу. В норме внутриглазное давление находится в пределах 18 — 26 мм рт. ст. Позднее проф. Б. Л. Поляк, используя расчетные данные А. Н. Маклакова, перенес их на измерительную линейку, которая позволяет сразу получить ответ в миллиметрах ртутного столба.
Отпечаток переносят на слегка смоченную спиртом бумагу. По диаметру диска судят о величине внутриглазного давления. Чем меньше диск, тем выше давление и, наоборот, чем больше диаметр диска, тем ниже давление. Для перевода линейных вычислений в миллиметры ртутного столба проф. А. Н. Маклаков предложил таблицу. В норме внутриглазное давление находится в пределах 18 — 26 мм рт. ст. Позднее проф. Б. Л. Поляк, используя расчетные данные А. Н. Маклакова, перенес их на измерительную линейку, которая позволяет сразу получить ответ в миллиметрах ртутного столба.
 Эту линейку используют и при эластотонометрии. Метод эластотонометрии предложен В. П. Филатовым и С. Ф. Кальфой. Они взяли за основу принцип тонометра Маклакова, но, кроме груза 10 г, предложили измерять внутриглазное давление последовательно грузами массой 5, 7, 5, 10 и 15 г.
Эту линейку используют и при эластотонометрии. Метод эластотонометрии предложен В. П. Филатовым и С. Ф. Кальфой. Они взяли за основу принцип тонометра Маклакова, но, кроме груза 10 г, предложили измерять внутриглазное давление последовательно грузами массой 5, 7, 5, 10 и 15 г.
 Для измерения и регистрации внутриглазного давления применяют тонографы. При помощи тонографии можно получить количественную характеристику продукции и оттока внутриглазной жидкости. При тонографии датчик тонографа устанавливают на роговицу исследуемого глаза и удерживают в этом положении 4 мин. Для того чтобы веки не смыкались и не возникало помех, используют различной формы векорасширители. В течение 4 мин, пока датчик давит на роговицу, происходит постепенное снижение внутриглазного давления вследствие вытеснения водянистой влаги из глаза.
Для измерения и регистрации внутриглазного давления применяют тонографы. При помощи тонографии можно получить количественную характеристику продукции и оттока внутриглазной жидкости. При тонографии датчик тонографа устанавливают на роговицу исследуемого глаза и удерживают в этом положении 4 мин. Для того чтобы веки не смыкались и не возникало помех, используют различной формы векорасширители. В течение 4 мин, пока датчик давит на роговицу, происходит постепенное снижение внутриглазного давления вследствие вытеснения водянистой влаги из глаза.
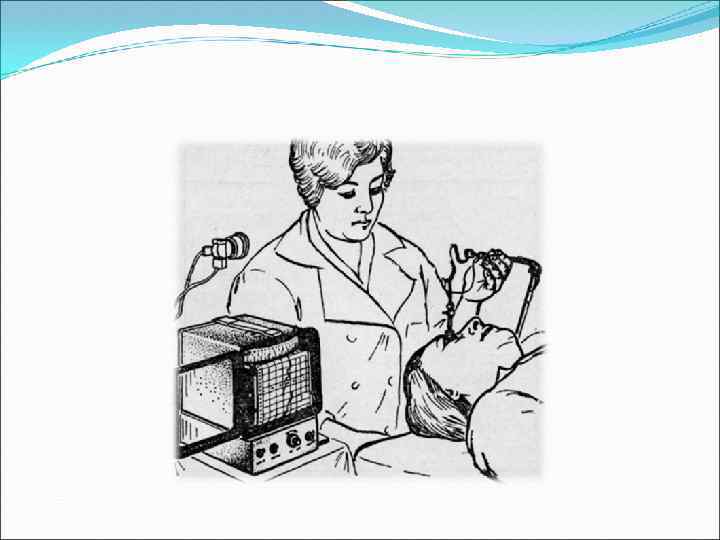
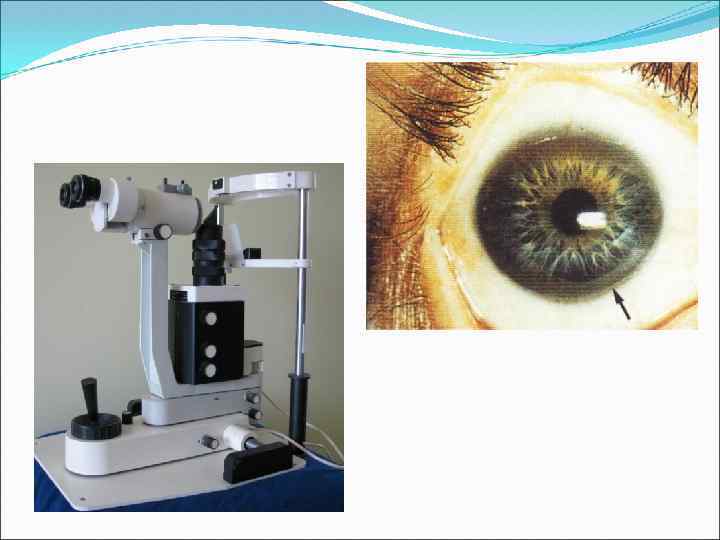
 Биомикроскопия — метод прижизненного визуального исследования оптических сред и тканей глаза, основанный на создании контраста между освещёнными и неосвещёнными участками и на увеличении изображения. Позволяет осмотреть конъюнктиву, роговицу, радужку, переднюю камеру глаза, хрусталик, СТ, а при использовании определённых линз — и глазное дно. Осуществляется с помощью щелевой лампы. Шведский офтальмолог Альвар Гульстранд (A. Gullstrand, 1862– 1930) в 1911 г. создал щелевую лампу — прибор, позволяющий проводить микроскопию живого глаза. Работа отмечена Нобелевской премией (1911).
Биомикроскопия — метод прижизненного визуального исследования оптических сред и тканей глаза, основанный на создании контраста между освещёнными и неосвещёнными участками и на увеличении изображения. Позволяет осмотреть конъюнктиву, роговицу, радужку, переднюю камеру глаза, хрусталик, СТ, а при использовании определённых линз — и глазное дно. Осуществляется с помощью щелевой лампы. Шведский офтальмолог Альвар Гульстранд (A. Gullstrand, 1862– 1930) в 1911 г. создал щелевую лампу — прибор, позволяющий проводить микроскопию живого глаза. Работа отмечена Нобелевской премией (1911).
 Офтальмоскопия - метод исследования диска зрительного нерва, сетчатки и хориоидеи (сосудистой оболочки) в лучах света, который отражается от глазного дна. В клинике в основном применяется два метода офтальмоскопии - обратная и прямая. Офтальмоскопия дает наиболее полные данные при широком зрачке.
Офтальмоскопия - метод исследования диска зрительного нерва, сетчатки и хориоидеи (сосудистой оболочки) в лучах света, который отражается от глазного дна. В клинике в основном применяется два метода офтальмоскопии - обратная и прямая. Офтальмоскопия дает наиболее полные данные при широком зрачке.
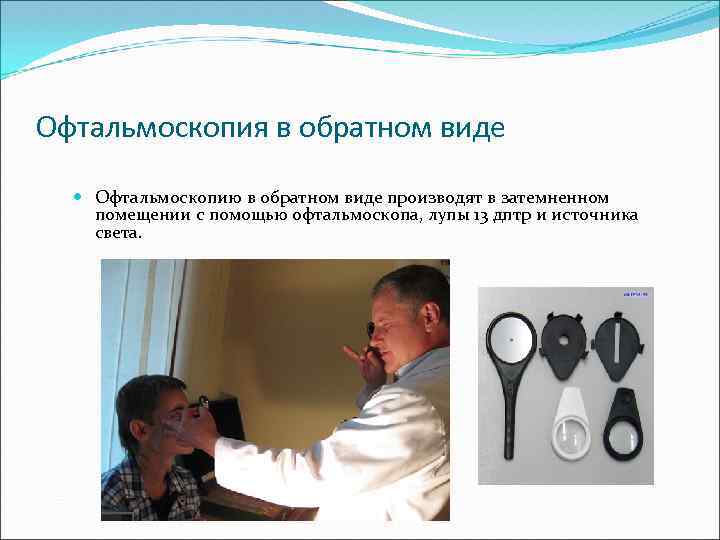 Офтальмоскопия в обратном виде Офтальмоскопию в обратном виде производят в затемненном помещении с помощью офтальмоскопа, лупы 13 дптр и источника света.
Офтальмоскопия в обратном виде Офтальмоскопию в обратном виде производят в затемненном помещении с помощью офтальмоскопа, лупы 13 дптр и источника света.
 Офтальмоскопия в прямом виде Для непосредственного детального осмотра дна глаза применяют офтальмоскопию в прямом виде. Это исследование можно сравнить с рассматриванием предмета через увеличительное стекло, роль которого в глазу выполняют роговица и хрусталик. Офтальмоскопию в прямом виде производят чаще с помощью ручного электроофтальмоскопа, в ручке которого в качестве источника света помещается маленькая электрическая лампа. Врач придвигается с офтальмоскопом как можно ближе к глазу больного и смотрит через зрачок. Осмотр лучше производить через широкий зрачок. Правый глаз больного осматривают правым глазом, левый - левым.
Офтальмоскопия в прямом виде Для непосредственного детального осмотра дна глаза применяют офтальмоскопию в прямом виде. Это исследование можно сравнить с рассматриванием предмета через увеличительное стекло, роль которого в глазу выполняют роговица и хрусталик. Офтальмоскопию в прямом виде производят чаще с помощью ручного электроофтальмоскопа, в ручке которого в качестве источника света помещается маленькая электрическая лампа. Врач придвигается с офтальмоскопом как можно ближе к глазу больного и смотрит через зрачок. Осмотр лучше производить через широкий зрачок. Правый глаз больного осматривают правым глазом, левый - левым.

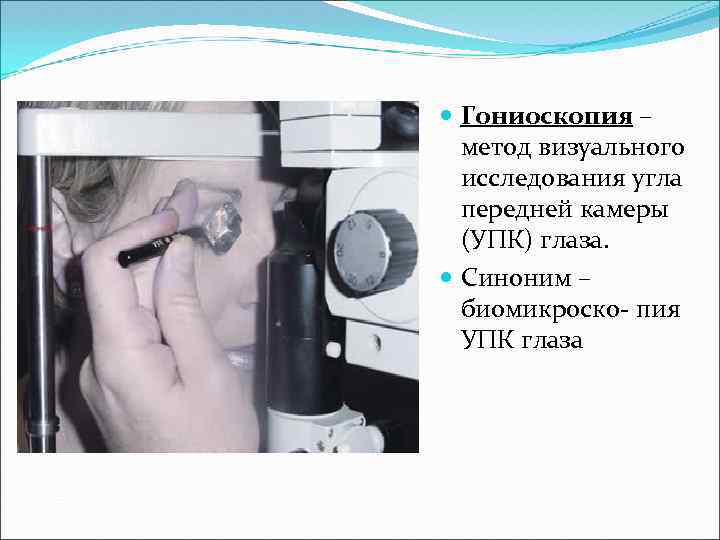 Гониоскопия – метод визуального исследования угла передней камеры (УПК) глаза. Синоним – биомикроско- пия УПК глаза
Гониоскопия – метод визуального исследования угла передней камеры (УПК) глаза. Синоним – биомикроско- пия УПК глаза
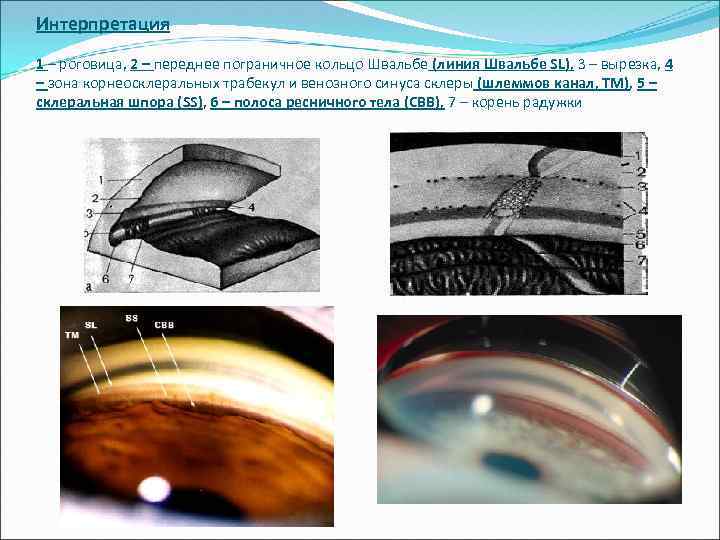 Интерпретация 1 – роговица, 2 – переднее пограничное кольцо Швальбе (линия Швальбе SL), 3 – вырезка, 4 – зона корнеосклеральных трабекул и венозного синуса склеры (шлеммов канал, ТМ), 5 – склеральная шпора (SS), 6 – полоса ресничного тела (СВВ), 7 – корень радужки
Интерпретация 1 – роговица, 2 – переднее пограничное кольцо Швальбе (линия Швальбе SL), 3 – вырезка, 4 – зона корнеосклеральных трабекул и венозного синуса склеры (шлеммов канал, ТМ), 5 – склеральная шпора (SS), 6 – полоса ресничного тела (СВВ), 7 – корень радужки
 Зав. поликлиникой И. В. Васильева Спасибо за внимание!
Зав. поликлиникой И. В. Васильева Спасибо за внимание!


