Гиповолемический шок.pptx
- Количество слайдов: 25

ОПРЕДЕЛЕНИЕ Гиповолемический шок — состояние, вызванное уменьшением объема циркулирующей крови. В результате потери жидкости (или крови) снижается наполнение желудочков сердца и снижается ударный объем. С другой стороны, уменьшение объема циркулирующей крови приводит к гипоксии и метаболическому ацидозу. Обычно наблюдается нарушение перфузии тканей.

Этиология Кровопотеря, диарея, длительная рвота при ОКИ, внутрибрюшинная секвестрация жидкости (в частности при панкреатите), внутрикишечная секвестрация жидкости (например, в случаях обструктивной кишечной непроходимости), секвестрация жидкости в интерстициальное пространство (например, при ожогах, обморожениях, травме тканей, острой потере плазменных белков).

Патогенез Большая часть последовательных повреждений при гиповолемическом шоке связана со снижением эффективной перфузии, что ухудшает транспорт кислорода, питание тканей и приводит к тяжёлым метаболическим нарушениям. В развитии гиповолемического шока выделяются следующие фазы: дефицит объёма циркулирующей крови, стимуляция симпатико-адреналовой системы, собственно шок.

Основные звенья патогенеза гиповолемического шока.
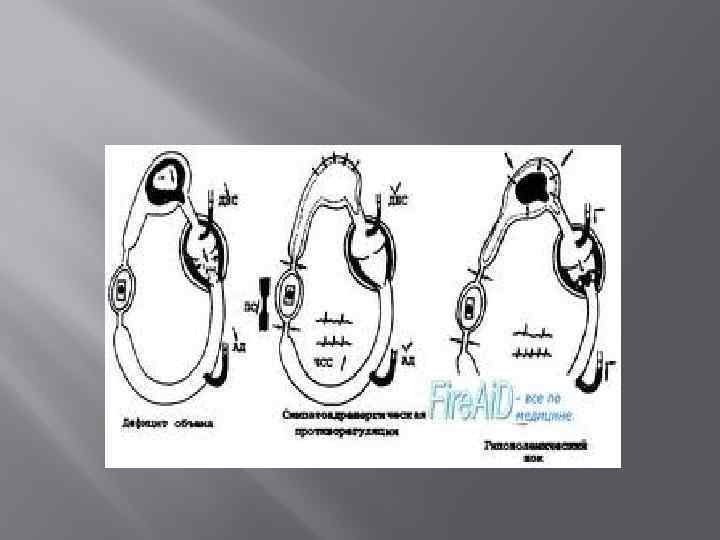

Стадии шока 1. Компенсированная — перфузия жизненно важных органов сохраняется за счет компенсаторных механизмов (как правило, не наблюдается выраженной гипотензии вследствие увеличения общего сосудистого сопротивления). 2. Декомпенсированная — компенсаторные механизмы не в состоянии поддерживать достаточную перфузию, запускаются и прогрессируют все патогенетические механизмы развития шока. 3. Необратимая — происходит массовая гибель клеток, что приводит к полиорганной недостаточности.

Этот тип шока хорошо изучен, его степени легко воспроизвести в эксперименте, вызывая у животных нарастающую кровопотерю. Многие полученные таким образом данные справедливы и для других типов шока со снижением сердечного выброса. При потере 10% ОЦК компенсаторные механизмы поддерживают сердечный выброс, несмотря на снижение конечно-диастолического и ударного объема. Активация симпатоадреналовой системы вызывает сужение артерий и вен, повышая венозный возврат, а также тахикардию. Спазм прекапилляров снижает давление в капиллярах, способствуя переходу жидкости из тканей в сосудистое русло. Активация ренин-ангиотензиновой системы , выброс АДГ , АКТГ и альдостерона ведут к задержке Na+ и воды. Всего этого обычно достаточно для поддержания АД, и небольшая гиповолемия может проявиться лишь ортостатической гипотонией. Но при быстрой потере 20 -25% ОЦК эти механизмы не справляются, и развивается шок. Падает сердечный выброс, и, несмотря на рост ОПСС , снижается АД. Ткани при ишемии переходят на анаэробный гликолиз , возникает лактацидоз. Повышается симпатический тонус и наступает централизация гемодинамики : это обусловлено тем, что в мозговых и коронарных сосудах преобладает ауторегуляция, а в сосудах других органов - симпатические влияния. Сильный спазм сосудов резко снижает кровоток, вызывая повреждение клеток. Повреждение эндотелия капилляров ведет к выходу из них жидкости и белка, что усугубляет гиповолемию. В итоге развивается полиорганная недостаточность.

Клиническиепризнаки Тахикардия (в терминальной стадии м. б. брадикардия), признаки нарущения микроциркуляции (снижение кожной температуры кистей и стоп при нормальной ректальной температуре, акроцианоз, гипоперфузия выражена не только при низком. но и повышенном и нормальном А/Д, низкое пульсовое давление, пульс слабого наполнения, низкое центральное венозное давление (< 50 мм. вод. ст. ), (но при кардиогенном шоке м. б. повышено), снижен темп диуреза (< 2 мл/кг/ч. ), метаболический ацидоз; тахипноэ или апноэ. Следует учитывать ответ на струйное введение 10 мл/кг 0, 9% раствора Na. Cl (при шоке с гиповолемией уменьшается тахикардия, повышаются А/Д и ЦВД, увеличивается темп диуреза.

Понос (испражнения водянистые, в виде рисового отвара), без болей в животе, без повышения температуры тела Рвота фонтаном, без тошноты Жажда Обезвоживание ІІІ степень дегидратации – потеря 7 -9 % массы тела (сухость кожи и слизистых оболочек, резкое снижение эластичности и тургора тканей, “руки прачки”, симптом очков; тахикардия, гипотония; афония; анурия; шум трения плевры и/или перикарда, распространенные судороги, тотальный цианоз); ІV степень – потеря 10 % и больше массы тела (гиповолемический шок, алгид)
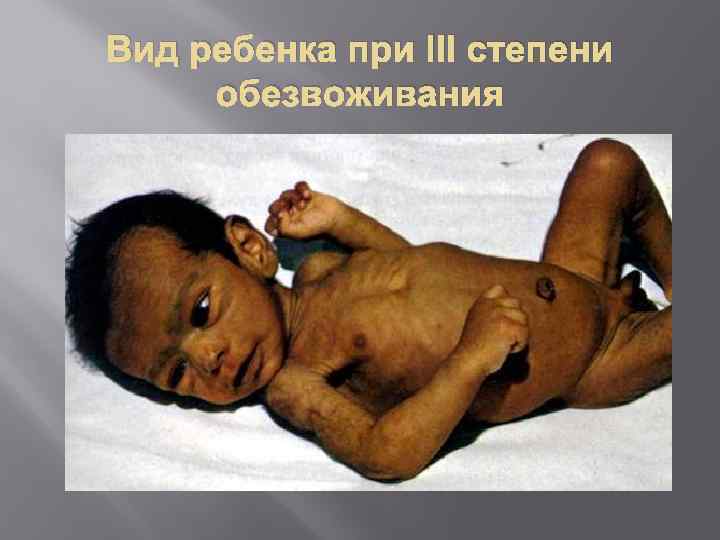
Вид ребенка при III степени обезвоживания
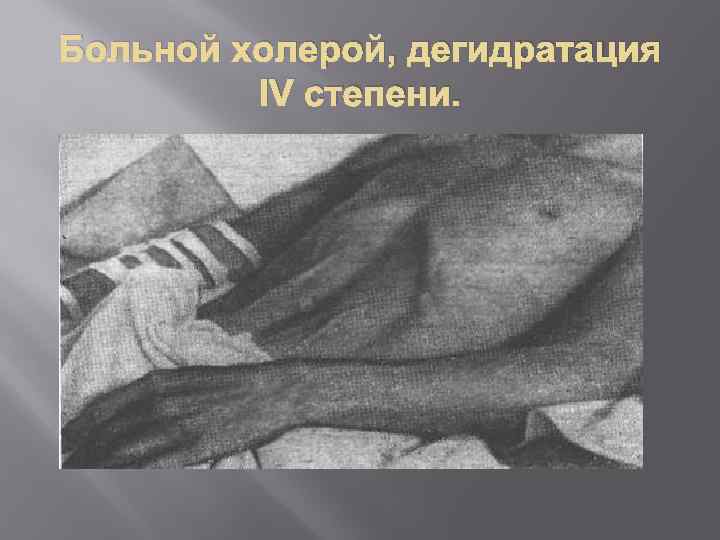
Больной холерой, дегидратация IV степени.

Лабораторнаядиагност и к а. КОС, газы крови: обычно метаболический ацидоз, гипоксемия, снижение артерио-венозной разницы по О 2. Гематокрит: снижение - м. б. кровопотеря; повышение - плазмопотеря. Позволяет выбрать трансфузионную среду для инфузионной терапии. Клинический анализ крови с подсчетом лейкоформулы (позволяет исключить сепсис как причину гипотензии). Определение содержания глюкозы, кальция, калия и натрия крови. Позволяет исключить метаболические причины гипотензии. Тест Клейхауэра-Бетке: Показан при подозрении на фетоматеринскую трансфузию. Тест позволяет выявить в материнской крови эритроциты плода с помощью техники отмывания на предметном стекле. Мазок материнской крови фиксируют и инкубируют в кислотном буфере. При этом гемоглобин взрослого вымывается из эритроцитов. Фетальный же гемоглобин устойчив к вымыванию. После окрашивания мазка клетки с фетальным гемоглобином выглядят темными. а материнские эритроциты прозрачными. Наличие клеток плода говорит о фетоматеринской трансфузии.

Э х о к а р д и о г р а ф и я: При нарушении сократимости миокарда проводят лекарственную терапию, направленную на увеличение сердечного выброса. Гемотрансфузия, как правило, не показана. Ц В Д: Измеряется с помощью катетера, введенного в полые вены выше купола диафрагмы. При низком ЦВД тебуется проведение инфузионнотрансфузионной терапии, направленной на восполнение дефицита ОЦК.

Лечение шока у детей Вне зависимости от причины развития шока терапия в общем схожа и имеет лишь некоторые нюансы. С позиции патофизиологии шоковые состояния целесообразно разделить на две категории: Со сниженным сердечным выбросом и нарушенной общей периферической тканевой перфузией; С нормальным или повышенным сердечным выбросом и нарушенным распределением периферического кровотока. Различить эти группы можно в случае устранения гиповолемии и обеспечения адекватной преднагрузки.

Интенсивная терапия при шоке должна быть направлена на: Восстановление ОЦК; Восстановление и стабилизацию артериального давления; Улучшение микроциркуляции; Уменьшение рефлекторной импульсации, с; вязанной с травмой; Улучшение газообмена; Ликвидацию ацидоза и метаболических расстройств.

Восстановление ОЦК Первостепенная задача терапии шока - восстановление ОЦК. Проводится пункция вены и установка венозного катетера для начала инфузионной терапии, а в ряде случаев катетеризируются несколько вен. Это позволяет увеличить скорость инфузии. При высокой скорости инфузионной терапии (10 -15 мл/кг/час) необходимо строго следить за величиной ЦВД. Скорость инфузии следует уменьшить сразу после определения положительной величины ЦВД и начале ее роста. Для инфузионных сред в терапии шока используются растворы кристаллоидов (раствор Рингера, 510% растворы глюкозы, лактасол, дисоль, ацесоль и др. ), коллоидные плазмозаменители (производные декстранов, крахмала, желатины), препараты крови (альбумин 5 и 10% раствор, свежая кровь, плазма). В большинстве случаев стартовыми растворами для терапии шока являются коллоидные препараты и альбумин. Никакая медикаментозная терапия не заменит восполнения необходимого количества жидкости! Задачами внутривенной терапии являются возмещение дефицита ОЦК, увеличение преднагрузки и СВ.

Гемодинамические проявления снижения ОЦК включают тахикардию, гипотензию, снижение системного венозного давления, периферическую вазоконстрикцию, снижение давления наполнения левого желудочка и связанное с этим снижение СВ. Своевременная инфузионная терапия быстро нивелирует эти проявления, однако при задержке лечения может осложниться развитием необратимости шока, которая в подобных случаях проявляется упорной гипотензией, не корригируемой даже с помощью гемотрансфузии.

Выбор инфузионной среды. Чрезвычайно важно при лечении шока выбрать соответствующую инфузионную среду. Принципиально это может быть кровь (хотя и не в первую очередь), коллоидные или кристаллоидные растворы. Известно, что выбор инфузионной среды зависит от многих факторов. Главными из них являются патофизиологические обстоятельства шока и фаза его развития. При потере воды, сопровождающейся гемоконцентрацией, показана инфузия гипотонических солевых растворов. При сопутствующей потере Nа+ коррекцию гиповолемии осуществляют с использованием изотонического раствора хлорида натрия, раствора Рингера и других распространенных солевых растворов. При шоке лактатный раствор Рингера предпочтительнее, поскольку входящий в его состав лактат, метаболизируясь с образованием НСО 3 - и воды, способен действовать как буфер. Однако у больных в септическом шоке из-за поражения функции печени метаболизм лактата существенно замедлен. Больным с гиповолемией необходимо ввести первоначально до 0. 5 -1. 0 объема ОЦК кристаллоидных растворов, прежде чем удается добиться, улучшения показателей артериального давления, пульса и диуреза. Если такая инфузионная терапия не дает эффекта и корригировать гемодинамическую несостоятельность не удается, особенно если продолжается кровопотеря, обязательно переливание крови с последующим дополнительным переливанием кристаллоидных растворов. Имеются достаточно веские аргументы в пользу коллоидных и кристаллоидных растворов в терапии шока. Тем не менее, вряд ли есть сейчас основания принимать какую-либо точку зрения по вопросу о выборе средства для замещения дефицита объема плазмы как единственную, которой можно руководствоваться в клинической практике. Опасность инфузии коллоидных растворов при выраженном синдроме капиллярного просачивания слишком реальна и очевидна. Отек легких, формирующийся в подобных ситуациях, обычно представляет собой главный и наиболее трудно поддающийся коррекции компонент синдрома дыхательных расстройств.

«Холерная» кровать.

Существуют 3 типа кристаллоидных расстворов: Гипотонические (5% р-р глюкозы) Изотонические (0, 9% р-р Na. Cl, дисоль, трисоль, ацесоль, Рингера-ацетата) Гипертонические (7% р-р Na. Cl)
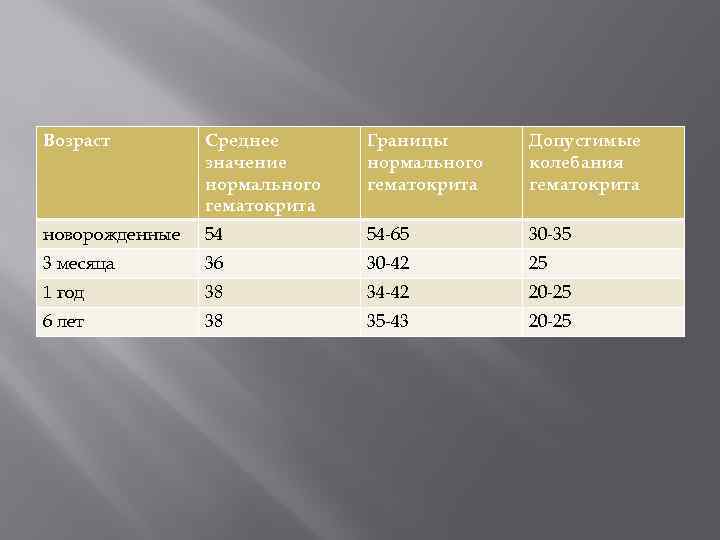
Возраст Среднее значение нормального гематокрита Границы нормального гематокрита Допустимые колебания гематокрита новорожденные 54 54 -65 30 -35 3 месяца 36 30 -42 25 1 год 38 34 -42 20 -25 6 лет 38 35 -43 20 -25

Коррекция м е т а б о л и ч е с к и хнарушений Устраняются гипокальциемия (10% р-р хлорида кальция), гипогликемия (20% р-р глюкозы - 1 -2 мл/кг), 4% р-р гидрокарбоната натрия (2 - 5 мл/кг или по данным КОС), т. к. их нарушения вызывают дисфункцию миокарда.

Коррекция р е с п и р а т о р н ы х расстройств С помощью оксигенотерапии или ИВЛ устраняется гипоксемия. При систолическом А/Д < 50 мм, рт. ст. , ИВЛ обязательна! Кроме того, перевод на ИВЛ осуществляется по общим показаниям.

СПЕЦИАЛЬНЫЕ МЕРОПРИЯТИЯ К р о в о п о т е р я, п л а з м о п о т е р я. а: Восполнение ДЕФИЦИТА ОЦК при тяжелой гиповолемии в начале лечения проводится коллоидными или кристаллоидными растворами с целью быстрой нормализации А/Д и ЦВД по общим правилам. Одновременно берется анализ крови (лучше из вены или артерии) на гематокрит для выбора препарата, которым будет проводиться окончательное восполнение ОЦК. б: ЗАМЕСТИТЕЛЬНАЯ ТРАНСФУЗИЯ. (1) Гематокрит менее 40%. Вводят эритромассу 5 -10 мл/кг в течение 30 -40 мин или используют следующую формулу: м. т. (кг) х ОЦК (мл/кг) х Htжелаемый - Ht больного Vэритромассы = ------------------------Htэритромассы при этом ОЦК = 80 мл/кг, Htэрмассы = 70%. (2) Гематокрит более 50%. Трансфузия нативной или свежезамороженной плазмы, 5 - 10 мл/кг и более до нормализации Ht. (3) Гематокрит 40 - 50%. В зависимости от показаний вводят эритромассу или плазму.

И н т р а н а т а л ь н а я а с ф и к с и я. Чаще всего вследствие ишемии миокарда встречается острая сердечная недостаточность, больной не реагирует на коррекцию ОЦК (или реагирует негативно), но имеется эффект от введения инотропных препаратов. Реже встречается распределительный тип шока, когда имеется эффект от коррекции гиповолемии. Проба с "водной нагрузкой" должна проводиться осторожно. 4. М е т а б о л и ч е с к и е н а р у ш е н и я. Чаще всего причиной гипотензии являются гипогликемия, гипокальциемия и гипонатриемия. При этом, наряду с артериальной гипотензией, встречаются быстрое развитие синдрома угнетения и судороги. Лечение заключается в заместительной терапии глюкозой. кальцием и хлоридом натрия. 5. Г и п о т е н з и я, в ы з в а н н а я в в е д е н и е м м ед и к а м е н т о в. Обычно восполнение ОЦК обеспечивает нормализацию А/Д. При недостаточной эффективности данного мероприятия используются сосудосуживающие препараты (оптимальным является допамин).
Гиповолемический шок.pptx