Болезни пищевода.ppt
- Количество слайдов: 50
 ОПРЕДЕЛЕНИЕ ДИСПЕПСИИ Диспепсия - это один из самых распространенных синдромов в клинике внутренних болезней ü ü Боли в верхней части живота или нижней половине грудной клетки, связанные с приемом пищи. Срыгивание, изжога, неприятный вкус во рту Анорексия, тошнота, рвота. Отрыжка, вздутие, урчание в животе, метеоризм.
ОПРЕДЕЛЕНИЕ ДИСПЕПСИИ Диспепсия - это один из самых распространенных синдромов в клинике внутренних болезней ü ü Боли в верхней части живота или нижней половине грудной клетки, связанные с приемом пищи. Срыгивание, изжога, неприятный вкус во рту Анорексия, тошнота, рвота. Отрыжка, вздутие, урчание в животе, метеоризм.
 НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ ДИСПЕПСИИ 1. Заболевания желудочно-кишечного тракта Язвенная болезнь желудка ü Гастро-эзофагеальный рефлюкс, заболевание может сочетаться с незаращением твердого неба. ü Острый гастрит. ü Желчно-каменная болезнь. ü Нарушения моторики желудочно-кишечного тракта, в том числе эзофагоспазм. ü Неязвенная (функциональная) диспепсия. ü Синдром раздраженной толстой кишки. ü Патология поджелудочной железы: хронический панкреатит, рак. ü Патология печени: гепатиты, метастазы опухоли. ü Опухоли (карцинома) толстой кишки.
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ ДИСПЕПСИИ 1. Заболевания желудочно-кишечного тракта Язвенная болезнь желудка ü Гастро-эзофагеальный рефлюкс, заболевание может сочетаться с незаращением твердого неба. ü Острый гастрит. ü Желчно-каменная болезнь. ü Нарушения моторики желудочно-кишечного тракта, в том числе эзофагоспазм. ü Неязвенная (функциональная) диспепсия. ü Синдром раздраженной толстой кишки. ü Патология поджелудочной железы: хронический панкреатит, рак. ü Патология печени: гепатиты, метастазы опухоли. ü Опухоли (карцинома) толстой кишки.
 НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ ДИСПЕПСИИ 2. Другая патология внутренних органов. ü Острый инфаркт миокарда, чаще задний стенки левого желудочка или осложненный желудочнокишечными нарушениями (острое вздутие желудка, острая язва желудка и др. ) ü Гипертонический криз с признаками энцефалопатии ü Кето-ацидотическая кома ü Острая и хроническая почечная недостаточность. ü Гиперкальциемия 3. Лекарственная терапия. ü Дигоксин и другие сердечные гликозиды ü Нестероидные противовоспалительные препараты ü Кортикостероиды ü Препараты железа и калия ü Хинидина сульфат
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ ДИСПЕПСИИ 2. Другая патология внутренних органов. ü Острый инфаркт миокарда, чаще задний стенки левого желудочка или осложненный желудочнокишечными нарушениями (острое вздутие желудка, острая язва желудка и др. ) ü Гипертонический криз с признаками энцефалопатии ü Кето-ацидотическая кома ü Острая и хроническая почечная недостаточность. ü Гиперкальциемия 3. Лекарственная терапия. ü Дигоксин и другие сердечные гликозиды ü Нестероидные противовоспалительные препараты ü Кортикостероиды ü Препараты железа и калия ü Хинидина сульфат
 НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ ДИСПЕПСИИ 4. Различные состояния, заболевания. ü Алкоголь, наркотики ü Пищевая токсикоинфекция. ü Беременность (токсикоз). ü Болезнь движения (синдром укачивания в транспорте, на атракционах). ü Психические заболевания: тревожное состояния, депрессия. ü Отравления хлор-, фторсодержащими или другими токсическими веществами. ü Тепловой удар, перегрев
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ПРИЧИНЫ ДИСПЕПСИИ 4. Различные состояния, заболевания. ü Алкоголь, наркотики ü Пищевая токсикоинфекция. ü Беременность (токсикоз). ü Болезнь движения (синдром укачивания в транспорте, на атракционах). ü Психические заболевания: тревожное состояния, депрессия. ü Отравления хлор-, фторсодержащими или другими токсическими веществами. ü Тепловой удар, перегрев
 Диспепсия является одним из самых распространенных синдромов, который возникал в разное время жизни примерно у 80% людей в популяции, но очень часто при обследовании у многих из них патологии не было выявлено, особенно у лиц молодого возраста. Пациенты старше 45 лет, имеюшие впервые возникшую диспепсию или молодые пациенты с дипепсией в течение 4 недель должны быть тщательно обследованы для выявления ее причины и исключения патологии желудочно-кишечного тракта.
Диспепсия является одним из самых распространенных синдромов, который возникал в разное время жизни примерно у 80% людей в популяции, но очень часто при обследовании у многих из них патологии не было выявлено, особенно у лиц молодого возраста. Пациенты старше 45 лет, имеюшие впервые возникшую диспепсию или молодые пациенты с дипепсией в течение 4 недель должны быть тщательно обследованы для выявления ее причины и исключения патологии желудочно-кишечного тракта.
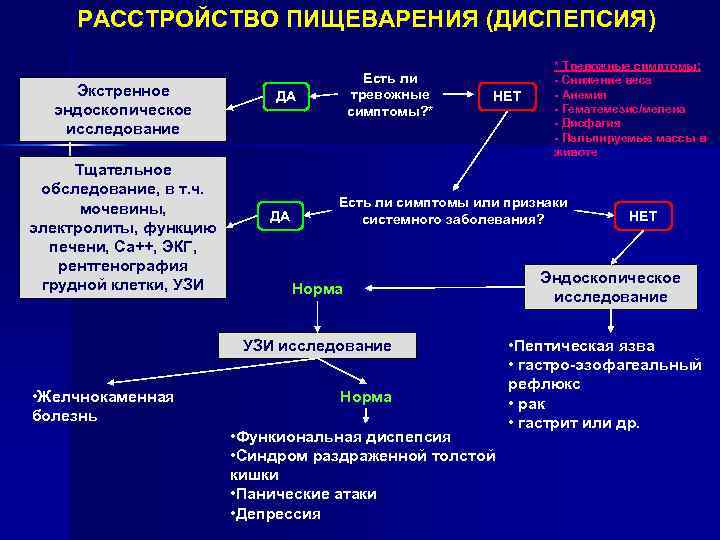 РАССТРОЙСТВО ПИЩЕВАРЕНИЯ (ДИСПЕПСИЯ) Экстренное эндоскопическое исследование Тщательное обследование, в т. ч. мочевины, электролиты, функцию печени, Ca++, ЭКГ, рентгенография грудной клетки, УЗИ Есть ли тревожные симптомы? * ДА ДА НЕТ Есть ли симптомы или признаки системного заболевания? Норма УЗИ исследование • Желчнокаменная болезнь * Тревожные симптомы: - Снижение веса - Анемия - Гематемезис/мелена - Дисфагия - Пальпируемые массы в животе Норма • Функиональная диспепсия • Синдром раздраженной толстой кишки • Панические атаки • Депрессия НЕТ Эндоскопическое исследование • Пептическая язва • гастро-эзофагеальный рефлюкс • рак • гастрит или др.
РАССТРОЙСТВО ПИЩЕВАРЕНИЯ (ДИСПЕПСИЯ) Экстренное эндоскопическое исследование Тщательное обследование, в т. ч. мочевины, электролиты, функцию печени, Ca++, ЭКГ, рентгенография грудной клетки, УЗИ Есть ли тревожные симптомы? * ДА ДА НЕТ Есть ли симптомы или признаки системного заболевания? Норма УЗИ исследование • Желчнокаменная болезнь * Тревожные симптомы: - Снижение веса - Анемия - Гематемезис/мелена - Дисфагия - Пальпируемые массы в животе Норма • Функиональная диспепсия • Синдром раздраженной толстой кишки • Панические атаки • Депрессия НЕТ Эндоскопическое исследование • Пептическая язва • гастро-эзофагеальный рефлюкс • рак • гастрит или др.
 ПРОГНОСТИЧЕСКИ НЕБЛАГОПРИЯТНЫЕ СИНДРОМЫ, СОПУТСТВУЮЩИЕ ДИСПЕПСИИ: ü ü ü ü Потеря веса, особенно в течение нескольких недель-месяцев. Анемия. Признаки кровотечения или мелена. Дисфагия. Пальпируемая опухоль в животе. Лимфаденопатия. Признаки заболевания (поражения метастазами) печени.
ПРОГНОСТИЧЕСКИ НЕБЛАГОПРИЯТНЫЕ СИНДРОМЫ, СОПУТСТВУЮЩИЕ ДИСПЕПСИИ: ü ü ü ü Потеря веса, особенно в течение нескольких недель-месяцев. Анемия. Признаки кровотечения или мелена. Дисфагия. Пальпируемая опухоль в животе. Лимфаденопатия. Признаки заболевания (поражения метастазами) печени.
 ДИСФАГИЯ Дисфагия – это затрудненное глотание пищи, которое может сочетаться с появлением болей, срыгивания и рвоты. Дисфагия является основной жалобой при заболеваниях пищевода
ДИСФАГИЯ Дисфагия – это затрудненное глотание пищи, которое может сочетаться с появлением болей, срыгивания и рвоты. Дисфагия является основной жалобой при заболеваниях пищевода
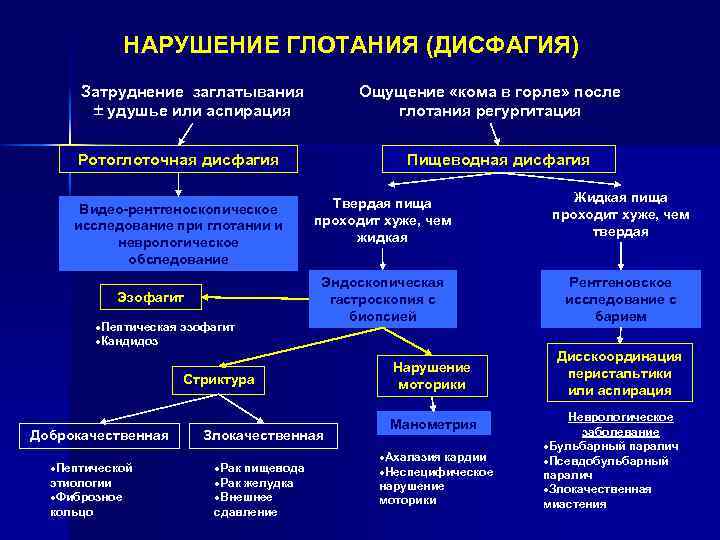 НАРУШЕНИЕ ГЛОТАНИЯ (ДИСФАГИЯ) Затруднение заглатывания удушье или аспирация Ощущение «кома в горле» после глотания регургитация Ротоглоточная дисфагия Видео-рентгеноскопическое исследование при глотании и неврологическое обследование Эзофагит ·Пептическая эзофагит ·Кандидоз Пищеводная дисфагия Твердая пища проходит хуже, чем жидкая Жидкая пища проходит хуже, чем твердая Эндоскопическая гастроскопия с биопсией Рентгеновское исследование с барием Стриктура Доброкачественная ·Пептической этиологии ·Фиброзное кольцо Злокачественная ·Рак пищевода ·Рак желудка ·Внешнее сдавление Нарушение моторики Манометрия ·Ахалазия кардии ·Неспецифическое нарушение моторики Дисскоординация перистальтики или аспирация Неврологическое заболевание ·Бульбарный паралич ·Псевдобульбарный паралич ·Злокачественная миастения
НАРУШЕНИЕ ГЛОТАНИЯ (ДИСФАГИЯ) Затруднение заглатывания удушье или аспирация Ощущение «кома в горле» после глотания регургитация Ротоглоточная дисфагия Видео-рентгеноскопическое исследование при глотании и неврологическое обследование Эзофагит ·Пептическая эзофагит ·Кандидоз Пищеводная дисфагия Твердая пища проходит хуже, чем жидкая Жидкая пища проходит хуже, чем твердая Эндоскопическая гастроскопия с биопсией Рентгеновское исследование с барием Стриктура Доброкачественная ·Пептической этиологии ·Фиброзное кольцо Злокачественная ·Рак пищевода ·Рак желудка ·Внешнее сдавление Нарушение моторики Манометрия ·Ахалазия кардии ·Неспецифическое нарушение моторики Дисскоординация перистальтики или аспирация Неврологическое заболевание ·Бульбарный паралич ·Псевдобульбарный паралич ·Злокачественная миастения
 ДИСФАГИЯ ОРОФАРИНГЕАЛЬНАЯ ЭЗОФАГЕАЛЬНАЯ Орофаренгиальная дисфагия или поперхивание - это затруднения проглатывания глотка, которое возникает при стриктурах и опухолях глотки, а также неврологической патологии.
ДИСФАГИЯ ОРОФАРИНГЕАЛЬНАЯ ЭЗОФАГЕАЛЬНАЯ Орофаренгиальная дисфагия или поперхивание - это затруднения проглатывания глотка, которое возникает при стриктурах и опухолях глотки, а также неврологической патологии.
 ДИСФАГИЯ ü ü ü Орофарингиальная дисфагия чаще является проявлением нейромышечной дисфункции вследствие поражения глотки и верхнего эзофагеального сфинктера при бульбарных и псевдобульбарных нарушениях, а также миастении. При осмотре у таких больных выявляются дизартрии и другая неврологическая патология. Следствием такой дисфагии могут быть поперхивания и аспирационные пневмонии.
ДИСФАГИЯ ü ü ü Орофарингиальная дисфагия чаще является проявлением нейромышечной дисфункции вследствие поражения глотки и верхнего эзофагеального сфинктера при бульбарных и псевдобульбарных нарушениях, а также миастении. При осмотре у таких больных выявляются дизартрии и другая неврологическая патология. Следствием такой дисфагии могут быть поперхивания и аспирационные пневмонии.
 ДИСФАГИЯ Эзофагеальная дисфагия возникает вследствие нарушения моторики и/или морфологических изменений пищевода вследствие функциональных или органических изменений, например, при доброкачественной или злокачественной опухоли. При эзофагеальной дисфагии пища «застревает» в горле и срыгивается
ДИСФАГИЯ Эзофагеальная дисфагия возникает вследствие нарушения моторики и/или морфологических изменений пищевода вследствие функциональных или органических изменений, например, при доброкачественной или злокачественной опухоли. При эзофагеальной дисфагии пища «застревает» в горле и срыгивается
 ДИСФАГИЯ ü ü Функциональное сужение пищевода вызывается спазмом мускулатуры чаще в области верхнего отверстия или в области кардии, реже в средней части Чаще эти состояния возникают при волнении. При функциональном кардиоспазме нарушение раскрытия кардиального отверстия обусловлено изменения иннервации вследствие дегенерации клеток нервных узлов и сплетений пищевода.
ДИСФАГИЯ ü ü Функциональное сужение пищевода вызывается спазмом мускулатуры чаще в области верхнего отверстия или в области кардии, реже в средней части Чаще эти состояния возникают при волнении. При функциональном кардиоспазме нарушение раскрытия кардиального отверстия обусловлено изменения иннервации вследствие дегенерации клеток нервных узлов и сплетений пищевода.
 ü ü В течении заболевания может наступать временное прекращение дисфагии и глотание становится нормальным. Может возникать также диффузный спазм пищевода, который может временно сниматься приемом нитроглицерина. В тяжелых случаях проводят балонную дилатацию места сужения или миотомию. Кардиоспазм может быть одним из проявлений невроза, в таких случаях он нередко сопровождается легко диагностируемыми изменениями личности больного и редко сопровождается похуданием.
ü ü В течении заболевания может наступать временное прекращение дисфагии и глотание становится нормальным. Может возникать также диффузный спазм пищевода, который может временно сниматься приемом нитроглицерина. В тяжелых случаях проводят балонную дилатацию места сужения или миотомию. Кардиоспазм может быть одним из проявлений невроза, в таких случаях он нередко сопровождается легко диагностируемыми изменениями личности больного и редко сопровождается похуданием.
 ПРИЧИНЫ СПАЗМА ПИЩЕВОДА ПРИ ОРГАНИЧЕСКОЙ ПАТОЛОГИИ : - опухоль, - язва, - дивертикулит, - рубцовые поражения после ожога, - инородное тело или результат рефлекторного влияния или сдавления извне вследствие опухоли средостения, - аневризмы аорты, - интоксикации стрихнином, - при инфекционных заболеваниях: бешенстве, столбняке.
ПРИЧИНЫ СПАЗМА ПИЩЕВОДА ПРИ ОРГАНИЧЕСКОЙ ПАТОЛОГИИ : - опухоль, - язва, - дивертикулит, - рубцовые поражения после ожога, - инородное тело или результат рефлекторного влияния или сдавления извне вследствие опухоли средостения, - аневризмы аорты, - интоксикации стрихнином, - при инфекционных заболеваниях: бешенстве, столбняке.
 СПАЗМ ПИЩЕВОДА ПРИ ОРГАНИЧЕСКОЙ ПАТОЛОГИИ ü ü ü При органических стенозах пищевода дисфагия постепенно усиливается: сначала она возникает при глотании твердой, а затем и жидкой пищи. Может наступить такой период, когда глотание становится невозможным. Практически всегда дисфагия органического происхождения сопровождается значительным похуданием больного.
СПАЗМ ПИЩЕВОДА ПРИ ОРГАНИЧЕСКОЙ ПАТОЛОГИИ ü ü ü При органических стенозах пищевода дисфагия постепенно усиливается: сначала она возникает при глотании твердой, а затем и жидкой пищи. Может наступить такой период, когда глотание становится невозможным. Практически всегда дисфагия органического происхождения сопровождается значительным похуданием больного.
 Жжение и боль в пищеводе встречаются при эзофагитах, ожогах и иногда при раке пищевода. ü При этом боль ощущается может на всем протяжении пищевода при еде, а может возникать спонтанно ночью, локализуясь в нижней трети грудины и верхней части эпигастральной области. ü Боли могут иррадиировать в межлопаточное пространство. ü
Жжение и боль в пищеводе встречаются при эзофагитах, ожогах и иногда при раке пищевода. ü При этом боль ощущается может на всем протяжении пищевода при еде, а может возникать спонтанно ночью, локализуясь в нижней трети грудины и верхней части эпигастральной области. ü Боли могут иррадиировать в межлопаточное пространство. ü
 ü ü Рвота и срыгивание пищи возникают при значительной степени сужения пищевода. Пища во время еды задерживается в расширенной части пищевода над местом сужения. Больные ощущают чувство тяжести и пекреполнения пищевода, достаточно иногда ощущая на каком уровне находится сужение, а затем через несколько минут наступает «фонтанирующая» рвота только что съденной пищей. При наличии большого дивертикула пища надолго задерживает в нем. Рвота может возникать в определенном положении и иногда имеет гнилостный запах. Рвотные массы могут содержать кровь при язвах пищевода, в том числе вследствие отравления, синдроме Мелори-Вейса (продольные разрывы слизистой пищевода), который чаще возникает при злоупотреблении алкоголем, варикозном расширении вен пищевода и раке пищевода.
ü ü Рвота и срыгивание пищи возникают при значительной степени сужения пищевода. Пища во время еды задерживается в расширенной части пищевода над местом сужения. Больные ощущают чувство тяжести и пекреполнения пищевода, достаточно иногда ощущая на каком уровне находится сужение, а затем через несколько минут наступает «фонтанирующая» рвота только что съденной пищей. При наличии большого дивертикула пища надолго задерживает в нем. Рвота может возникать в определенном положении и иногда имеет гнилостный запах. Рвотные массы могут содержать кровь при язвах пищевода, в том числе вследствие отравления, синдроме Мелори-Вейса (продольные разрывы слизистой пищевода), который чаще возникает при злоупотреблении алкоголем, варикозном расширении вен пищевода и раке пищевода.
 Изжога – ощущение жжения за грудиной, распространяющееся вверх к полости рта, чаще возникает в горизонтальном положении или наклоне туловища. Возникает при гастроэзофагеальном рефлюксе. Заболевания пищевода сопровождаются выраженным снижением массы тела больного, неврастеническими реакциями, снижением работоспособности, а после кровотечения – анемией.
Изжога – ощущение жжения за грудиной, распространяющееся вверх к полости рта, чаще возникает в горизонтальном положении или наклоне туловища. Возникает при гастроэзофагеальном рефлюксе. Заболевания пищевода сопровождаются выраженным снижением массы тела больного, неврастеническими реакциями, снижением работоспособности, а после кровотечения – анемией.
 При обследовании больных с заболеваниями пищевода наибольшее значение имеют эзофагоскопия и рентгеноскопия. ü Рентгеноскопия с глотком бария позволяет точно оценить следующее: - контуры и размеры пищевода, - его перистальтику и антиперистальтику, - определить наличие сужение и его локализацию, - обнаружить дивертикулы, - опухоли, - варикозное расширение вен пищевода, которое встречается при циррозах печени. ü
При обследовании больных с заболеваниями пищевода наибольшее значение имеют эзофагоскопия и рентгеноскопия. ü Рентгеноскопия с глотком бария позволяет точно оценить следующее: - контуры и размеры пищевода, - его перистальтику и антиперистальтику, - определить наличие сужение и его локализацию, - обнаружить дивертикулы, - опухоли, - варикозное расширение вен пищевода, которое встречается при циррозах печени. ü
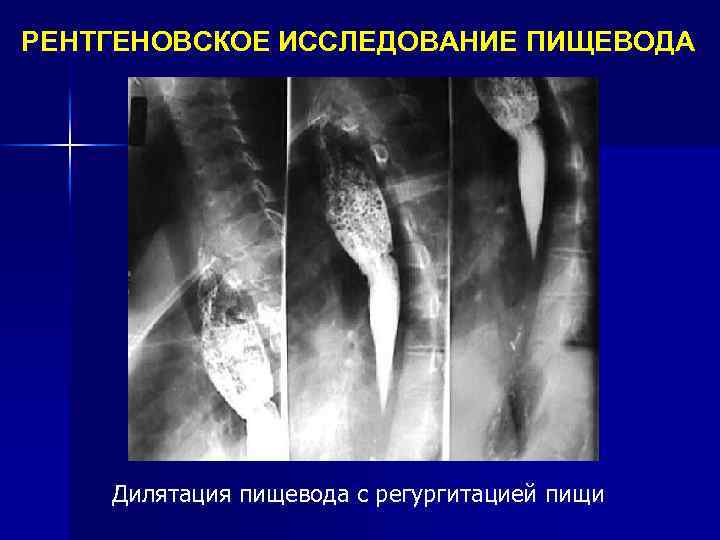 РЕНТГЕНОВСКОЕ ИССЛЕДОВАНИЕ ПИЩЕВОДА Дилятация пищевода с регургитацией пищи
РЕНТГЕНОВСКОЕ ИССЛЕДОВАНИЕ ПИЩЕВОДА Дилятация пищевода с регургитацией пищи
 ГАСТРОЭЗОФАГЕАЛЬНЫЙ РЕФЛЮКС (РЕФЛЮКС-ЭЗОФАГИТ) Рефлюкс-эзофагит – это воспаление слизистой оболочки дистального отдела пищевода, обусловленное рефлюксом кислого желудочного содержимого.
ГАСТРОЭЗОФАГЕАЛЬНЫЙ РЕФЛЮКС (РЕФЛЮКС-ЭЗОФАГИТ) Рефлюкс-эзофагит – это воспаление слизистой оболочки дистального отдела пищевода, обусловленное рефлюксом кислого желудочного содержимого.
 ГАСТРОЭЗОФАГЕАЛЬНЫЙ РЕФЛЮКС (РЕФЛЮКС-ЭЗОФАГИТ) Рефлюкс-эзофагит возникает при гипотонии нижнего сфинктера пищевода, сопровождающееся рефлюксом кислого содержимого из желудка, и повышение внутрибрюшного давления. Гастроэзофагеальный рефлюкс эпизодически возникает у 10 -14% взрослого населения
ГАСТРОЭЗОФАГЕАЛЬНЫЙ РЕФЛЮКС (РЕФЛЮКС-ЭЗОФАГИТ) Рефлюкс-эзофагит возникает при гипотонии нижнего сфинктера пищевода, сопровождающееся рефлюксом кислого содержимого из желудка, и повышение внутрибрюшного давления. Гастроэзофагеальный рефлюкс эпизодически возникает у 10 -14% взрослого населения
 ПРИЧИНЫ РЕФЛЮКС-ЭЗОФАГИТА 1. 2. 3. 4. 5. грыжа пищеводного отверстия диафрагмы ожирение злоупотребление алкоголем, жирной, жареной, острой пищей, острыми соусами, кофе, шоколадом курение врожденный дефект кардии – ахалазия кардии, неправильное положение ее выступа
ПРИЧИНЫ РЕФЛЮКС-ЭЗОФАГИТА 1. 2. 3. 4. 5. грыжа пищеводного отверстия диафрагмы ожирение злоупотребление алкоголем, жирной, жареной, острой пищей, острыми соусами, кофе, шоколадом курение врожденный дефект кардии – ахалазия кардии, неправильное положение ее выступа
 6. Прием лекарственных препаратов, способным расслаблять гладкую мускулатуру и снижать тонус нижнего сфинктера пищевода: – нитраты – антагонисты Ca-каналов – М-холинолитиков – агонисты бета 2 -адренорецепторов, эуфиллина и теофиллина – кофеин – нестероидные противовоспалительтные препараты – злоупотребление снотворными – прогестерон и др.
6. Прием лекарственных препаратов, способным расслаблять гладкую мускулатуру и снижать тонус нижнего сфинктера пищевода: – нитраты – антагонисты Ca-каналов – М-холинолитиков – агонисты бета 2 -адренорецепторов, эуфиллина и теофиллина – кофеин – нестероидные противовоспалительтные препараты – злоупотребление снотворными – прогестерон и др.
 КЛИНИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ ПРИ РЕФЛЮКС-ЭЗОФАГИТЕ ü ü ü изжога, кислая отрыжка, жжение за грудиной, которое купируется приемом антацидов, загрудинные боли, которые могут иррадиировать в спину, межлопаточное пространство, под левую лопатку, в ночное время могут быть саливация, синдром сонного обструктивного апноэ. Симптомы возникают после еды, при наклоне туловища в положении лежа, в том числе в ночное время.
КЛИНИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ ПРИ РЕФЛЮКС-ЭЗОФАГИТЕ ü ü ü изжога, кислая отрыжка, жжение за грудиной, которое купируется приемом антацидов, загрудинные боли, которые могут иррадиировать в спину, межлопаточное пространство, под левую лопатку, в ночное время могут быть саливация, синдром сонного обструктивного апноэ. Симптомы возникают после еды, при наклоне туловища в положении лежа, в том числе в ночное время.
 ИЗМЕНЕНИЯ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО, СТРАДАЮЩЕГО РЕФЛЮКС-ЭЗОФАГИТОМ 1. При рентгенографии пищевода в том числе в положении лежа наблюдается заброс бария из желудка в пищевод, иногда при обновременном наличии грыжи пищеводного отверстия диафрагмы. 2. Эзофагогастродуоденоскопия (ЭГДС) выявляет признаки эзофагита разной степени выраженности.
ИЗМЕНЕНИЯ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО, СТРАДАЮЩЕГО РЕФЛЮКС-ЭЗОФАГИТОМ 1. При рентгенографии пищевода в том числе в положении лежа наблюдается заброс бария из желудка в пищевод, иногда при обновременном наличии грыжи пищеводного отверстия диафрагмы. 2. Эзофагогастродуоденоскопия (ЭГДС) выявляет признаки эзофагита разной степени выраженности.
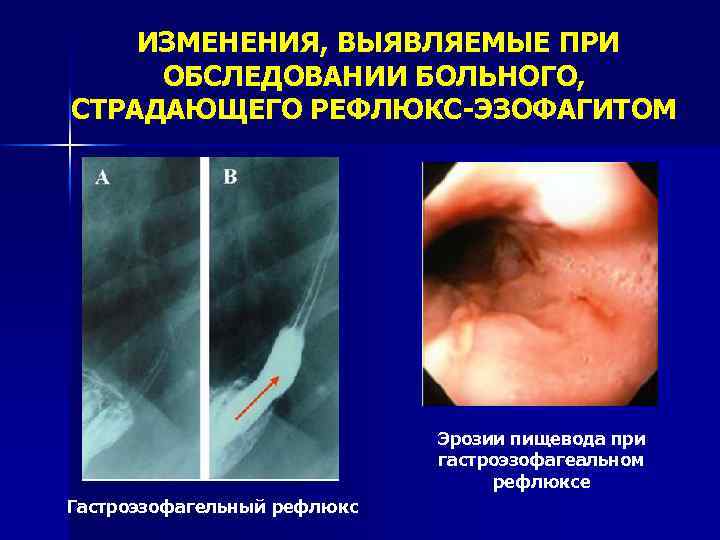 ИЗМЕНЕНИЯ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО, СТРАДАЮЩЕГО РЕФЛЮКС-ЭЗОФАГИТОМ Эрозии пищевода при гастроэзофагеальном рефлюксе Гастроэзофагельный рефлюкс
ИЗМЕНЕНИЯ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО, СТРАДАЮЩЕГО РЕФЛЮКС-ЭЗОФАГИТОМ Эрозии пищевода при гастроэзофагеальном рефлюксе Гастроэзофагельный рефлюкс
 ИЗМЕНЕНИЯ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО, СТРАДАЮЩЕГО РЕФЛЮКС-ЭЗОФАГИТОМ Во время проведения эзофагоскопии нередко определяется также величина рефлюкса. 3. РН-метрия пищевода показывает наличие кислого содержимого, имеющего р. Н < 4, 0
ИЗМЕНЕНИЯ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО, СТРАДАЮЩЕГО РЕФЛЮКС-ЭЗОФАГИТОМ Во время проведения эзофагоскопии нередко определяется также величина рефлюкса. 3. РН-метрия пищевода показывает наличие кислого содержимого, имеющего р. Н < 4, 0
 КЛАССИФИКАЦИЯ РЕФЛЮКСЭЗОФАГИТА K. SAVARY-MILLER (1994) 1 степень – эритема в дистальном отделе пищевода, линейные эрозии, захватывающие менее 10% поверхности слизистой оболочки дистальной части пищевода. 2 степень – сливающиеся эрозии, поражающие 1050% поверхности дистальной части пищевода. З степень – эрозии и язвы , поражающие более 50% поверхности дистальной части пищевода. 4 степень – глубокие, хронические язвы, стриктуры (стеноз) пищевода, цилиндрическая метаплазия слизистой пищевода (пищевод Баретта).
КЛАССИФИКАЦИЯ РЕФЛЮКСЭЗОФАГИТА K. SAVARY-MILLER (1994) 1 степень – эритема в дистальном отделе пищевода, линейные эрозии, захватывающие менее 10% поверхности слизистой оболочки дистальной части пищевода. 2 степень – сливающиеся эрозии, поражающие 1050% поверхности дистальной части пищевода. З степень – эрозии и язвы , поражающие более 50% поверхности дистальной части пищевода. 4 степень – глубокие, хронические язвы, стриктуры (стеноз) пищевода, цилиндрическая метаплазия слизистой пищевода (пищевод Баретта).
 ОСЛОЖНЕНИЯ РЕФЛЮКС-ЭЗОФАГИТА: ü ü пептические язвы пищевода с рецидивирующими кровотечениями или перфорацией в средостение, стриктура пищевода и развитие ахалазии кардии, пищевод Баретта является предраковым состоянием, легочная аспирация с развитием пневмонии (чаще при хроническом алкоголизме).
ОСЛОЖНЕНИЯ РЕФЛЮКС-ЭЗОФАГИТА: ü ü пептические язвы пищевода с рецидивирующими кровотечениями или перфорацией в средостение, стриктура пищевода и развитие ахалазии кардии, пищевод Баретта является предраковым состоянием, легочная аспирация с развитием пневмонии (чаще при хроническом алкоголизме).
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПРИ РЕФЛЮКС-ЭЗОФАГИТЕ: 1. Рак пищевода, который исключается только после морфологического исследования слизистой пищевода. 2. Дивертикул пищевода, который, как правило, быстро диагностируется при рентгенологическом исследованиии эзофагоскопии. 3. Поражение пищевода при системной склеродермии, возникает на стадии ярких клинических синдромов поражения кожи, суставов и почек.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПРИ РЕФЛЮКС-ЭЗОФАГИТЕ: 1. Рак пищевода, который исключается только после морфологического исследования слизистой пищевода. 2. Дивертикул пищевода, который, как правило, быстро диагностируется при рентгенологическом исследованиии эзофагоскопии. 3. Поражение пищевода при системной склеродермии, возникает на стадии ярких клинических синдромов поражения кожи, суставов и почек.
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПРИ РЕФЛЮКС-ЭЗОФАГИТЕ: 4. Кандидоз и актиномикоз пищевода легко диагностируются при осмотре микробиологическом исследовании. 5. Туберкулез и редко сифилиз диагностируются по данным морфологического исследования биоптата, в совокупности с другими симптомами заболевания. 6. Истерия, шизофрения и маниакальнодепрессивный психоз.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПРИ РЕФЛЮКС-ЭЗОФАГИТЕ: 4. Кандидоз и актиномикоз пищевода легко диагностируются при осмотре микробиологическом исследовании. 5. Туберкулез и редко сифилиз диагностируются по данным морфологического исследования биоптата, в совокупности с другими симптомами заболевания. 6. Истерия, шизофрения и маниакальнодепрессивный психоз.
 НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 1. Соблюдение диеты с исключением или значительным ограничением жирных, острых, жаренных продуктов, кофе, шоколада 2. Прием минеральной (без газов) или кипяченой воды перед каждой едой. 3. Уменьшить количество принимаемой пищи, не переедать, особенно вечером. Последний прием пищи не менее, чем за 3 часа до сна. Запрещается прием пищи перед сном и особенно ночью. 4. Ограничить прием алкоголя и курения.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 1. Соблюдение диеты с исключением или значительным ограничением жирных, острых, жаренных продуктов, кофе, шоколада 2. Прием минеральной (без газов) или кипяченой воды перед каждой едой. 3. Уменьшить количество принимаемой пищи, не переедать, особенно вечером. Последний прием пищи не менее, чем за 3 часа до сна. Запрещается прием пищи перед сном и особенно ночью. 4. Ограничить прием алкоголя и курения.
 НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 5. Не носить тугих поясов (ремней), тугой одежды. 6. При наличии ожирения – более активный образ жизни и уменьшение массы тела. 7. После еды в течение 30 -40 минут стараться быть в вертикальном положении, желательно походить. 8. Следить за регулярностью стула, профилактизировать запоры. 9. Спать с приподнятым головным концом кровати.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 5. Не носить тугих поясов (ремней), тугой одежды. 6. При наличии ожирения – более активный образ жизни и уменьшение массы тела. 7. После еды в течение 30 -40 минут стараться быть в вертикальном положении, желательно походить. 8. Следить за регулярностью стула, профилактизировать запоры. 9. Спать с приподнятым головным концом кровати.
 НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 10. Уменьшить или временно отменить после консультации с лечащим врачом лекарства, понижающие тонус нижнего сфинктера пищевода. 11. Уменьшение воздействия соляной кислоты приеме лекарств с целью профилактики или купирования симптомов:
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 10. Уменьшить или временно отменить после консультации с лечащим врачом лекарства, понижающие тонус нижнего сфинктера пищевода. 11. Уменьшение воздействия соляной кислоты приеме лекарств с целью профилактики или купирования симптомов:
 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: - антациды (например фосфалюгель, маалокс, топалкан по 1 -2 пакета 2 -3 раза в день, с приемом между едой в течение 712 дней) - антагонисты Н 2 - гистаминовых рецепторов (например, ранитидин, циметидин, фамотидин и др) с примом препаратов на ночь. 12. Прием блокаторов Н, К – АТФазы (например, омепразола).
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: - антациды (например фосфалюгель, маалокс, топалкан по 1 -2 пакета 2 -3 раза в день, с приемом между едой в течение 712 дней) - антагонисты Н 2 - гистаминовых рецепторов (например, ранитидин, циметидин, фамотидин и др) с примом препаратов на ночь. 12. Прием блокаторов Н, К – АТФазы (например, омепразола).
 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 13. Противовоспалительные препараты: - сукральфат (вентер) по 1 -2 табл за 20 -30 мин до еды 3 раза в день и на ночь в течение 2 -3 недель. - сложный порошок, состоящий из субнитрата висмута и жженой магнезии в пропорция по 0, 5 – 1 г, порошок размешивается в 30 -50 мл кипяченой воды. Взвесь принимается за 20 -30 минут до еды желательно маленькими глотками.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: 13. Противовоспалительные препараты: - сукральфат (вентер) по 1 -2 табл за 20 -30 мин до еды 3 раза в день и на ночь в течение 2 -3 недель. - сложный порошок, состоящий из субнитрата висмута и жженой магнезии в пропорция по 0, 5 – 1 г, порошок размешивается в 30 -50 мл кипяченой воды. Взвесь принимается за 20 -30 минут до еды желательно маленькими глотками.
 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: - лечение раствором серебра 0, 06% по 1 чайной ложке 3 раза в течение 7 -10 дней (быстро уменьшает явления воспаления), - сложный порошок, состоящий из белой глины 1 г, дерматола 30 мг и сульфата бария 10 -30 г. Порошок смешивается с кипяченой водой 30 -50 мл и маленькими глотками принимается до еды в течение 7 -10 дней, - отвары семени льна, овса, взбитый белок маленькими глотками назначается в перерывах между едой короткими курсами 7 -10 дней. Препараты назначаются в течение 2 -3 недель.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ РЕФЛЮКС-ЭЗОФАГИТА: - лечение раствором серебра 0, 06% по 1 чайной ложке 3 раза в течение 7 -10 дней (быстро уменьшает явления воспаления), - сложный порошок, состоящий из белой глины 1 г, дерматола 30 мг и сульфата бария 10 -30 г. Порошок смешивается с кипяченой водой 30 -50 мл и маленькими глотками принимается до еды в течение 7 -10 дней, - отвары семени льна, овса, взбитый белок маленькими глотками назначается в перерывах между едой короткими курсами 7 -10 дней. Препараты назначаются в течение 2 -3 недель.
 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Проводится достаточно редко. Оперативное лечение показано: - при стриктурах пищевода, - повторных кровотечениях, - пищеводе Баретта, - рецидивирующих аспирационных пневмониях.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Проводится достаточно редко. Оперативное лечение показано: - при стриктурах пищевода, - повторных кровотечениях, - пищеводе Баретта, - рецидивирующих аспирационных пневмониях.
 КАНДИДОЗНЫЙ ЭЗОФАГИТ Факторы риска кандидозного эзофагита: - синдром первичного иммуннодефицита, например у ВИЧинфицированных при лечении, - синдром вторичного иммунодефицита у больных сахарным диабетом, тяжелой патологией внутренних органов, на фоне длительного лечения глюкокортикостероидами, противоопухолевой терапии, лечения антибиотиками.
КАНДИДОЗНЫЙ ЭЗОФАГИТ Факторы риска кандидозного эзофагита: - синдром первичного иммуннодефицита, например у ВИЧинфицированных при лечении, - синдром вторичного иммунодефицита у больных сахарным диабетом, тяжелой патологией внутренних органов, на фоне длительного лечения глюкокортикостероидами, противоопухолевой терапии, лечения антибиотиками.
 КАНДИДОЗНЫЙ ЭЗОФАГИТ Основной синдром – одинофагия после приема горячей и холодной твердой и жидкой пищи. Диагноз устанавливают при эндоскопии и последующем бактериологическом исследовании. Лечение: нистатин, кетоконазол. Хорошие результаты дают амфотерицин В и дифлукан.
КАНДИДОЗНЫЙ ЭЗОФАГИТ Основной синдром – одинофагия после приема горячей и холодной твердой и жидкой пищи. Диагноз устанавливают при эндоскопии и последующем бактериологическом исследовании. Лечение: нистатин, кетоконазол. Хорошие результаты дают амфотерицин В и дифлукан.
 ДИВЕРТИКУЛЫ ПИЩЕВОДА Чаще возникают при синдромах первичной дисплазии соединительной ткани и нередко в таких случаях сочетаения с дивертикулями толстой кишки, грыжами. v Дивертикулы пищевода могут диагностироваться случайно и не иметь клинических проявлений. v Дивертикул Ценкера – грыжевое выпячивание слизистой оболочки, расположенное выше перстневидноглоточной области, которое при неполном опорожнении вызывает обструкцию пищевода. Диагностируется при осмотре глотки. Лечение – хирургическое. v
ДИВЕРТИКУЛЫ ПИЩЕВОДА Чаще возникают при синдромах первичной дисплазии соединительной ткани и нередко в таких случаях сочетаения с дивертикулями толстой кишки, грыжами. v Дивертикулы пищевода могут диагностироваться случайно и не иметь клинических проявлений. v Дивертикул Ценкера – грыжевое выпячивание слизистой оболочки, расположенное выше перстневидноглоточной области, которое при неполном опорожнении вызывает обструкцию пищевода. Диагностируется при осмотре глотки. Лечение – хирургическое. v
 Тракционные дивертикулы возникают вследствие поражения околопищеводной клетччатки чащ в средней и нижней части пищевода, могут быть результатом туберкулеза, лимфопролиферативного заболевания. v Наддиафрагмальные дивертикулы наблюдаются в дистальной части пищевода, чаще они небольших размеров и протекают бессимптомно. v
Тракционные дивертикулы возникают вследствие поражения околопищеводной клетччатки чащ в средней и нижней части пищевода, могут быть результатом туберкулеза, лимфопролиферативного заболевания. v Наддиафрагмальные дивертикулы наблюдаются в дистальной части пищевода, чаще они небольших размеров и протекают бессимптомно. v
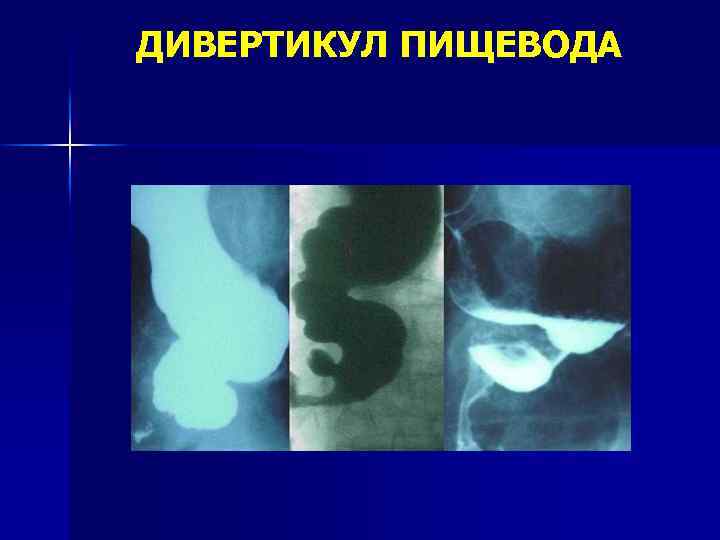 ДИВЕРТИКУЛ ПИЩЕВОДА
ДИВЕРТИКУЛ ПИЩЕВОДА
 РАЗРЫВЫ ПИЩЕВОДА v v Разрывы пищевода происходят в 75% случаев при рвоте, надсадном кашле или сильном напряжении. Синдром Мэллори-Вейсса – разрыв слизистой оболочки пищевода проявляется кровотечением после многократной рвоты, чаще у больных в состоянии алкогольного опьянения. Диагностируется при эзофагоскопии – обнаруживаются щелевидные разрывы слизистой. Назначаются спазмолитические, противорвотные средства и чаще вводится зонд Блэкмора. Синдром Бурхаве - спонтанный разрыв пищевода обычно выше места перехода пищевода в желудок. При ренггенологическом исследовании обнаруживается воздух в средостении. Проводится экстренное хирургическое вмешательство.
РАЗРЫВЫ ПИЩЕВОДА v v Разрывы пищевода происходят в 75% случаев при рвоте, надсадном кашле или сильном напряжении. Синдром Мэллори-Вейсса – разрыв слизистой оболочки пищевода проявляется кровотечением после многократной рвоты, чаще у больных в состоянии алкогольного опьянения. Диагностируется при эзофагоскопии – обнаруживаются щелевидные разрывы слизистой. Назначаются спазмолитические, противорвотные средства и чаще вводится зонд Блэкмора. Синдром Бурхаве - спонтанный разрыв пищевода обычно выше места перехода пищевода в желудок. При ренггенологическом исследовании обнаруживается воздух в средостении. Проводится экстренное хирургическое вмешательство.
 КАРЦИНОМА ПИЩЕВОДА Рак пищевода чаще плоскоклеточный, реже аденокарцинома чаще встречается у курящих мужчин. Наиболее распространенные факторы риска рака пищевода: • Курение увеличивает вероятность в 2 -4 раза. • Употребление алкоголя увеличивает вероятность в 12 раз. • Употребление горячей пищи, у ряда людей наблюдается привычка пить очень горячий чай и кофе. • Употребление большого количества маринованной пищи, нитрозоаминов, плесневых грибов и уменьшение в рационе содержания фруктов и овощей.
КАРЦИНОМА ПИЩЕВОДА Рак пищевода чаще плоскоклеточный, реже аденокарцинома чаще встречается у курящих мужчин. Наиболее распространенные факторы риска рака пищевода: • Курение увеличивает вероятность в 2 -4 раза. • Употребление алкоголя увеличивает вероятность в 12 раз. • Употребление горячей пищи, у ряда людей наблюдается привычка пить очень горячий чай и кофе. • Употребление большого количества маринованной пищи, нитрозоаминов, плесневых грибов и уменьшение в рационе содержания фруктов и овощей.
 Наиболее распространенные факторы риска рака пищевода: • • • Дефицит витаминов С и А. Токсикомания с употреблением наркотических веществ, смещанных с различными раздражителями ( известью и др. ). Ожог пищевода щелочами даже через много лет. Ахалазия кардия увеличивает на 10% риск. Пищевод Баретта увеличивает риск на 10%. У ряда больных наблюдается одновременное воздействие ряда неблагоприятных факторов.
Наиболее распространенные факторы риска рака пищевода: • • • Дефицит витаминов С и А. Токсикомания с употреблением наркотических веществ, смещанных с различными раздражителями ( известью и др. ). Ожог пищевода щелочами даже через много лет. Ахалазия кардия увеличивает на 10% риск. Пищевод Баретта увеличивает риск на 10%. У ряда больных наблюдается одновременное воздействие ряда неблагоприятных факторов.
 КЛИНИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ РАКА ПИЩЕВОДА. 1. Прогрессирующая дисфагия приеме сначала твердой, а затеи и жидкой пищи. 2. Боль при глотании или после еды, а затем постоянная боль, которая характерна для прорастания опухоли в средостение или бронхи (известны случаи, когда при кашле выделялась пища). 3. Прогрессирующие кахексия и интоксикация. 4. При метастазировании в ворота печени и по брюшине – гепатомегалия и асцит.
КЛИНИЧЕСКИЕ СИМПТОМЫ И СИНДРОМЫ РАКА ПИЩЕВОДА. 1. Прогрессирующая дисфагия приеме сначала твердой, а затеи и жидкой пищи. 2. Боль при глотании или после еды, а затем постоянная боль, которая характерна для прорастания опухоли в средостение или бронхи (известны случаи, когда при кашле выделялась пища). 3. Прогрессирующие кахексия и интоксикация. 4. При метастазировании в ворота печени и по брюшине – гепатомегалия и асцит.
 ДАННЫЕ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО С РАКОМ ПИЩЕВОДА. v v v При рентгенологическом исследовании выявляется неровность контуров пищевода с развитием стенозирования выходного отдела пищевода. При эзофагоскопии – наличие опухоли иногда с изъязвлением и кровотечением. При цитологическом исследовании и биопсии – морфологические признаки рака или аденокарциномы. Компьютерная томография проводится для диагностики метастазов в лимфатические узлы, бронхи и печень. Лечение и последующее наблюдение проводится онкологами.
ДАННЫЕ, ВЫЯВЛЯЕМЫЕ ПРИ ОБСЛЕДОВАНИИ БОЛЬНОГО С РАКОМ ПИЩЕВОДА. v v v При рентгенологическом исследовании выявляется неровность контуров пищевода с развитием стенозирования выходного отдела пищевода. При эзофагоскопии – наличие опухоли иногда с изъязвлением и кровотечением. При цитологическом исследовании и биопсии – морфологические признаки рака или аденокарциномы. Компьютерная томография проводится для диагностики метастазов в лимфатические узлы, бронхи и печень. Лечение и последующее наблюдение проводится онкологами.


