опз 06.05.17.ppt
- Количество слайдов: 105

Оппортунистические заболевания

n n n Основная причина вторичных поражений и летальных исходов у больных на поздних стадиях ВИЧ-инфекции Их развитие и течение определяют клиническую картину и тяжесть болезни От своевременной диагностики ОЗ зависят успех лечения, продолжительность и качество жизни больных, а также тактика профилактических мероприятий с целью предупреждения их распространения среди больных и медицинского персонала в отделениях, где находятся больные ВИЧинфекцией

Вторичные/оппортунистические поражения, выявляемые у больных ВИЧ-инфекцией в России Грибковые: Кандидоз Пневмоцистная пневмония Криптококкоз Руброфития Аспергиллез Бактериальные: Туберкулез Диссеминированные инфекции M. avium, М. kansassii и др. Бациллярный ангиоматоз Сальмонеллезная септицемия Протозойные: Токсоплазмоз Криптоспоридиоз Висцеральный лейшманиоз Вирусные: Инфекции, вызванные ВПГ 1 и ВПГ 2, вирусом H. zoster, вирусом папилломы человека, вирусом контагиозного моллюска Цитомегаловирусная инфекция Саркома Капоши Волосатая лейкоплакия Прогрессирующая многоочаговая лейкоэнцефалопатия Опухоли: Лимфомы (в т. ч. ходжкинские и неходжкинские – лимфома Беркитта), лимфосаркомы

Грибковые инфекции n Пневмоцистоз Кандидозы – эзофагит, висцеральный кандидоз, фунгемия (C. albicans, C. krusei и др. ). Почти у всех больных ВИЧ-инфекцией на разных стадиях болезни могут быть проявления кандидоза n Криптококкоз (Cryptococcus neoformans) – криптококковый менингит - у 10 -12% больных (в США) n
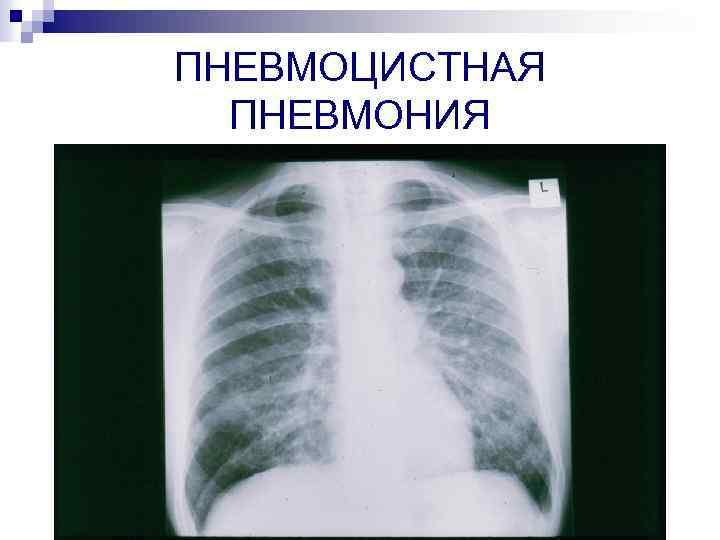
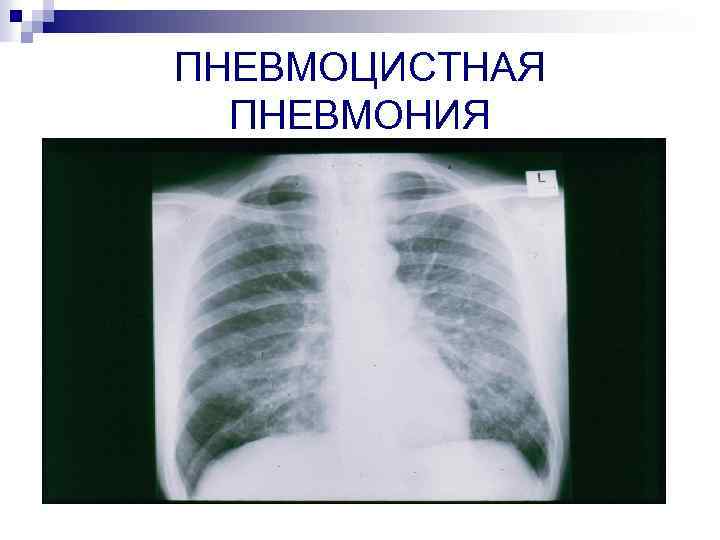
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ

ПНЕВМОЦИСТОЗ n Заболевание, вызываемое условно-патогенным возбудителем – Pneumocystis jieroveci, поражающее преимущественно лиц с иммунодефицитом.

Распространение n n n Повсеместно, у всех животных Широкое носительство среди людей (в 70 -80 -е годы в СССР – у 33% детей и у 23% взрослых; в 90 -е годы – у 68 -78% детей, у 75% взрослых). В Гомеле у 89% населения (как результат радиации). У 90% больных ВИЧ-инфекцией, у 80% персонала отделения для больных ВИЧинфекцией. У 3% больных – манифестные формы пневмоцистоза (данные на 1992 г. ).

Эпидемиология n n Первичный резервуар в природе - ? Заражение аэрогенным путем от больного или носителя (роль мед. персонала). Возможность трансплацентарной передачи (Рс выделена из плаценты при гибели плода). n Причина манифестации - ? - активация латентной инфекции? Люди заражаются в раннем детстве (до 7 мес. ), до 2 -4 лет заражены 6070% детей; новое заражение? Вспышки у детей и взрослых, семейное инфицирование; рецидивы у больных СПИДом -

Инкубационный период-? От 7 -10 до 20 -30 дн. чаще (нозокомиальные вспышки); n Может превышать 6 недель; n У детей наиболее часто – 2 -5 недели n

Клиника n n У взрослых продрома накладывается на проявления иммунодепресии Характерные признаки появляются через большой промежуток времени от начала болезни Иногда легочная симптоматика очень скудна При СПИДе ПП может сочетаться с другими ОЗ (ЦМВИ, туберкулез и др. )

Клинические признаки ПП ХАРАКТЕРНЫЕ Постепенное начало с одышки Сухой кашель В начале болезни крепитации в базальных отделах (или норма) Двусторонние интерстициальные изменения (в виде хлопьев снега - «ватное легкое» ) или норма Пневмоторакс n НЕ ХАРАКТЕРНЫЕ Острое начало с лихорадки Кашель с мокротой Влажные хрипы Очаговые тени Плеврит

Клиника у больных СПИДом Ведущий признак - ОДЫШКА (90 -100%); вначале при физ. нагрузке, в течение нескольких недель, чаще - месяцев нарастает и появляется в покое (до 50 и более в мин. ), носит экспираторный характер - ЛИХОРАДКА (у 60 -70%). Кривая ниже, чем у больных без ВИЧ; держится 15 -20 дней на фоне эффективной терапии - КАШЕЛЬ (у 50 -70%) сухой, навязчивый, особенно ночью, утром; в дальнейшем – постоянный, коклюшеподобный

Клиника у больных СПИДом Боль в грудной клетке отмечается реже. Может быть признаком пневмоторакса или пневмомедиастинита. Локализация в передней части грудной клетки. Имеет колющий характер. Усиливается при дыхании n Боль за грудиной – дифференциальный диагноз с патологией сердца n

Клиника у больных СПИДом n При осмотре в начале болезни – бледность, цианоз губ и носогубного треугольника, одышка при нагрузке. ЧД 20 -24 в мин. Постепенно нарастают цианоз, поверхностное дыхание (40 -60 в мин. ), беспокойство, жалобы на нехватку воздуха. Одышка носит экспираторный характер с наибольшим затруднением выдоха. Тахикардия, пульс частый, лабильный. Нарастают признаки сердечно-сосудистой недостаточности, возможен коллапс. В легких часто не удается выявить характерных изменений. Возможно перкуторно – укорочение звука, аускультативно – жесткое дыхание, рассеянные сухие хрипы, иногда двусторонняя крепитация в базальных отделах.

Возможна диссеминация Рс в другие органы n n n n Печень – гепатомегалия, повышение ферментов, гипоальбуминемия, коагулопатия Селезенка – спленомегалия, боль Глаза – снижение остроты зрения, «ватные пятна» на сетчатке Уши – боли, снижение слуха, средний отит/мастоидит Щитовидная железа – зоб, гипотироидизм, дисфагия Жкт – тошнота, рвота, диарея, острый живот, асцит Костный мозг - панцитопения
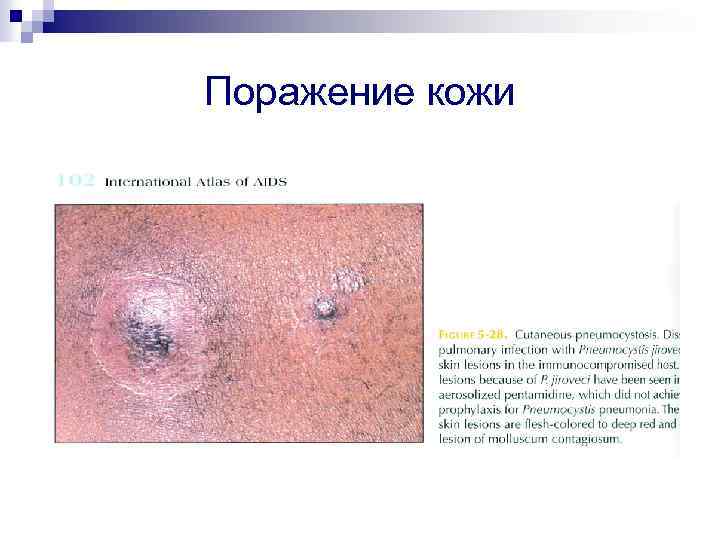
Поражение кожи

Лабораторные показатели n Специфических изменений нет n Изменения, характерные поздним стадиям ВИЧ-инфекции (анемия, лейкоцитопения и пр. ). ВСЕГДА повышена СОЭ (может быть выше 60 мм/час) Повышение суммарной активности ЛДГ (всегда) Диспротеинемия (увеличено общее содержание белка, снижение уровня альбуминов, увеличение кол-ва иммуноглобулинов) n n

Рентгенологическая картина n n Специфических изменений нет В 5 -30% случаев – норма Чаще – вначале – в прикорневых отделах понижение прозрачности и усиление интерстициального рисунка, затем – мелкоочаговые тени ( «ватные» легкие, «облаковидные» , «пушистые» инфильтраты, «хлопья снега» ) В 5 -20% случаев – атипичные признаки (асимметричные инфильтраты, др. локализация, узловые инфильтраты, в 7% - кистозные образования)
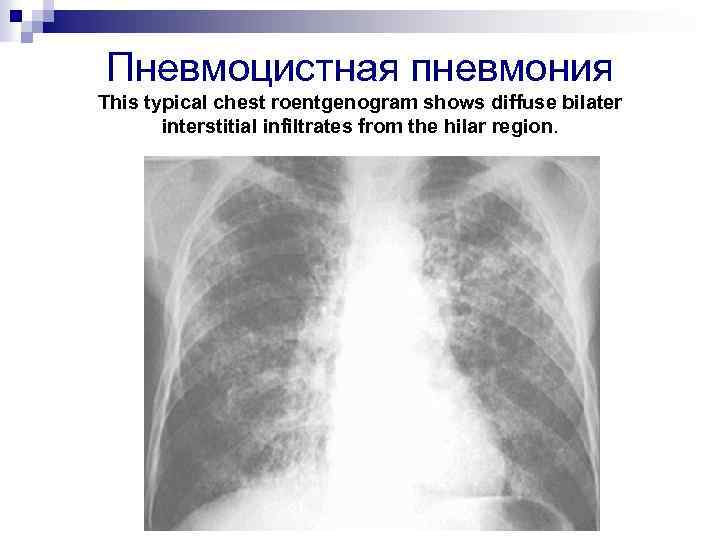
Пневмоцистная пневмония This typical chest roentgenogram shows diffuse bilater interstitial infiltrates from the hilar region.
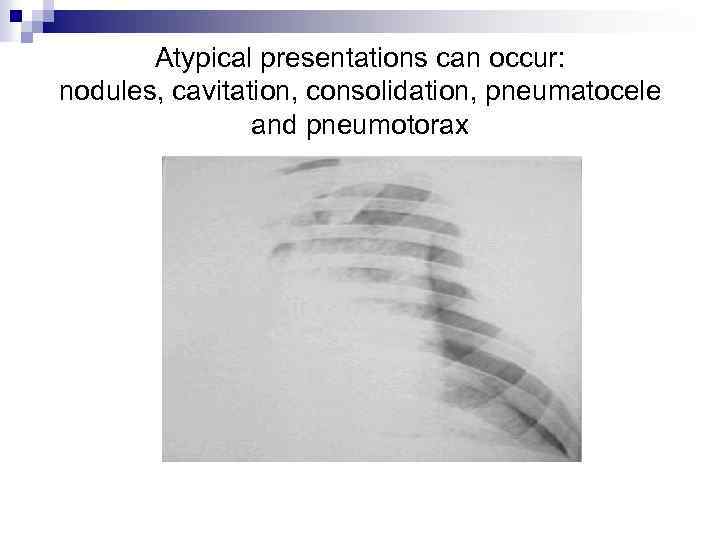
Аtypical presentations can occur: nodules, cavitation, consolidation, pneumatocele and pneumotorax
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ

Осложнения n n n Пневмоторакс. Спонтанный характер, отсутствие сообщения с бронхом Возможен сухой серповидный пневмоторакс в передневерхних отделах У детей – возможно сочетание пневмоторакса и пневмомедиастинита (постоянные боли) Образование полостей по типу кист или каверн при рецидивирующем, длительном течении болезни У детей - «шоковое» легкое с необратимой легочно-сердечной недостаточностью

Диагноз n - - Устанавливается с учетом комплекса клинических и лабораторных данных: Постепенное начало с одышки, в разгаре болезни сочетание выраженной дыхательной недостаточности и минимальных физикальных изменений Повышение суммарной активности ЛДГ и снижение РО 2 крови, всегда высокая СОЭ Интерстициальные изменения в легких (двусторонние) - могут отсутствовать - Уменьшение жизненной емкости легких, снижение диффузионной способности - Специфические лабораторные тесты имеют второстепенное значение, серологические методы не эффективны Терапия ex juvantibus -

Подтверждение диагноза? Обнаружение Рс n Мокрота, бронхиальный секрет, промывные воды из бронхов, или БАЛ, биоптаты легочной ткани (бронхоскопия, БАЛ, биопсия опасность осложнений!) n Наиболее доступный метод – исследование мокроты (ингаляции растворов для стимуляции секреции или кашлевых толчков). Эффективность метода – 40 -50%, чувствительность – 50 -60%. Однако отрицательный результат не является доказательством отсутствия ПП и наоборот (носительство).
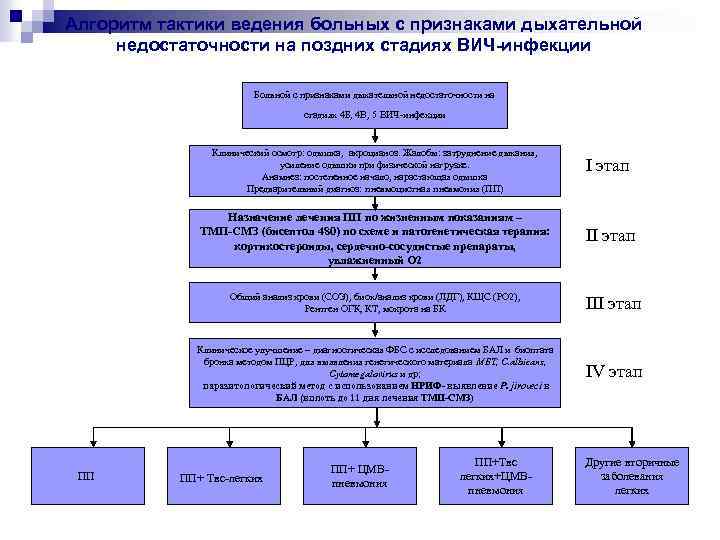
Алгоритм тактики ведения больных с признаками дыхательной недостаточности на поздних стадиях ВИЧ-инфекции Больной с признаками дыхательной недостаточности на стадиях 4 Б, 4 В, 5 ВИЧ-инфекции Клинический осмотр: одышка, акроцианоз. Жалобы: затруднение дыхания, усиление одышки при физической нагрузке. Анамнез: постепенное начало, нарастающая одышка Предварительный диагноз: пневмоцистная пневмония (ПП) I этап Назначение лечения ПП по жизненным показаниям – ТМП-СМЗ (бисептол 480) по схеме и патогенетическая терапия: кортикостероиды, сердечно-сосудистые препараты, увлажненный О 2 Общий анализ крови (СОЭ), биох/анализ крови (ЛДГ), КЩС (PО 2), Рентген ОГК, КТ, мокрота на БК III этап Клиническое улучшение – диагностическая ФБС с исследованием БАЛ и биоптата бронха методом ПЦР, для выявления генетического материала МБТ, C. albicans, Cytomegalovirus и др; паразитологический метод с использованием НРИФ- выявление P. jiroveci в БАЛ (вплоть до 11 дня лечения ТМП-СМЗ) ПП II этап IV этап ПП+ Твс-легких ПП+ ЦМВпневмония ПП+Твс легких+ЦМВпневмония Другие вторичные заболевания легких

Лечение n Основной курс (терапия первого ряда) Триметоприм-сульфаметоксазол (Бисептол 480) из расчета: Триметоприм 0, 02 г/кг в сутки Сульфаметоксазол 0, 08 г/кг в сутки Прием каждые 6 часов перорально или в/в (разовую дозу препарата – 1 ампула содержит 20 мг триметоприма – растворяют в 250 мл 5% глюкозы). Курс лечения 21 день, далее – поддерживающая терапия (вторичная профилактика) n Терапия второго ряда Триметоприм 0, 02 г/кг в сутки per os или в/в + Дапсон 0, 1 г/сут per os или Клиндамицин 1, 2 г/сут в/в или per os + Примахин 0, 03 г/сут per os Курс лечения 21 день, далее – поддерживающая терапия (вторичная профилактика)

Патогенетическая терапия n Коррекция дыхательной и сердечнососудистой недостаточности n Больным с дыхательной недостаточностью (р. О 2 ниже 70 мм рт. ст. ) показаны кортикостериоды: Преднизолон 0, 04 г 2 раза в сутки 5 дней, затем 1 раз в сутки 5 дней, далее 0, 02 г 1 раз в сутки

Профилактика Первичная – для профилактики развития ПП (при снижении CD 4 ниже 200 в мл) n Вторичная – для предупреждения рецидивов ПП Бисептол 480 2 табл. 3 раза в неделю n
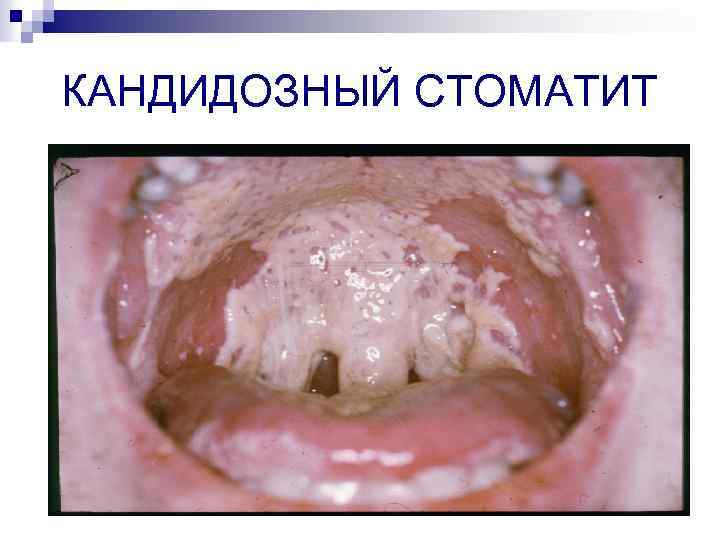
КАНДИДОЗНЫЙ СТОМАТИТ
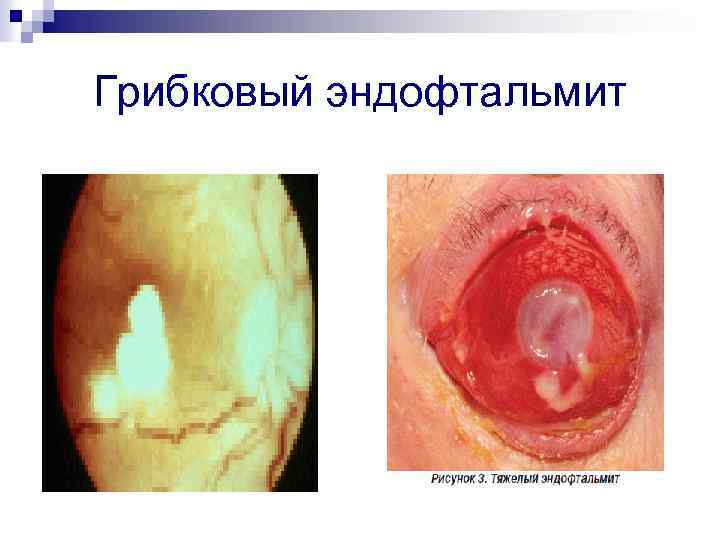
Грибковый эндофтальмит

Криптококковый менингит
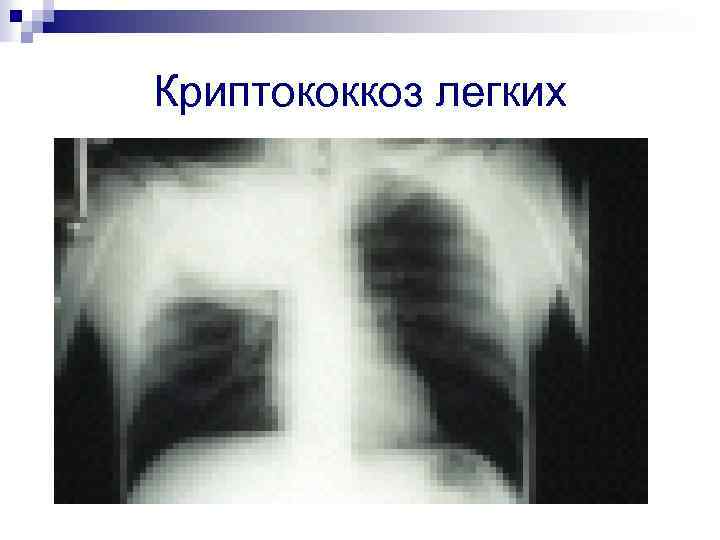
Криптококкоз легких
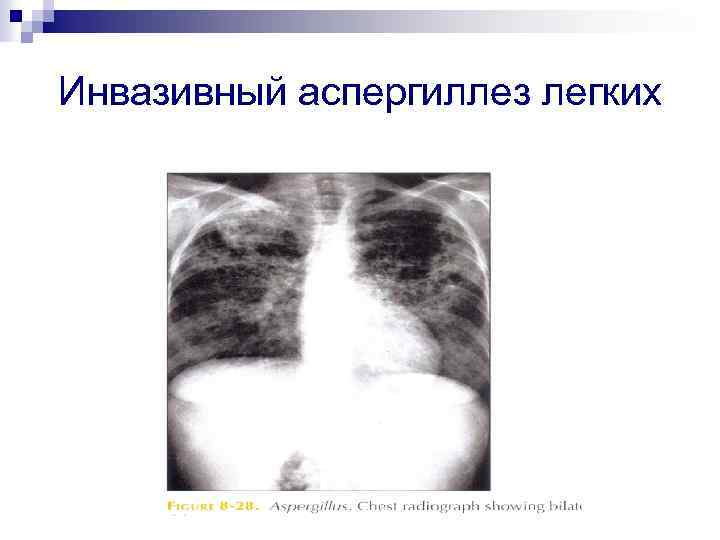
Инвазивный аспергиллез легких
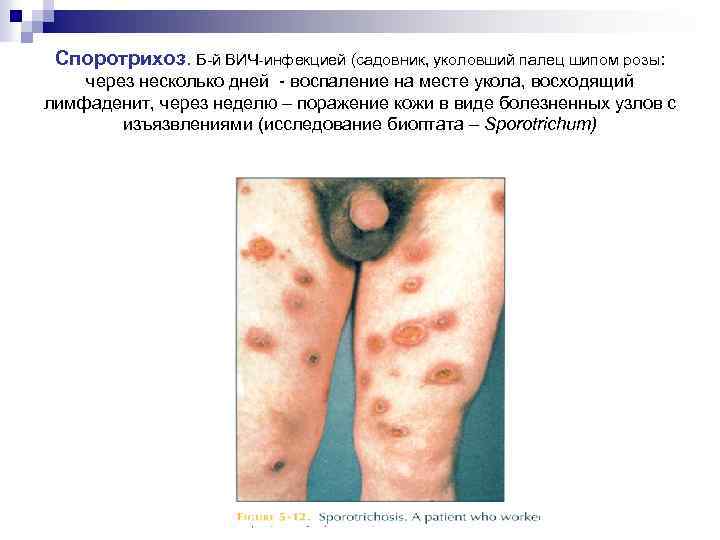
Споротрихоз. Б-й ВИЧ-инфекцией (садовник, уколовший палец шипом розы: через несколько дней - воспаление на месте укола, восходящий лимфаденит, через неделю – поражение кожи в виде болезненных узлов с изъязвлениями (исследование биоптата – Sporotrichum)
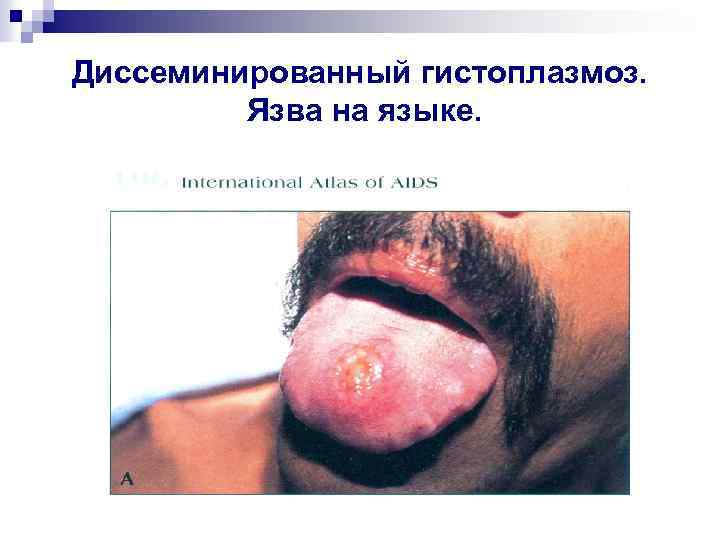
Диссеминированный гистоплазмоз. Язва на языке.

Бактериальные поражения n Туберкулез – самая актуальная инфекция (более 60% госпитализируемых больных СПИДом в России страдает туберкулезом). На поздних стадиях ВИЧ-инфекции туберкулез приобретает все черты ОЗ n n n Повторные бактериальные пневмонии Атипичные микобактериозы (M. avium complex) Бациллярный ангиоматоз (B. henselae, B. quintana
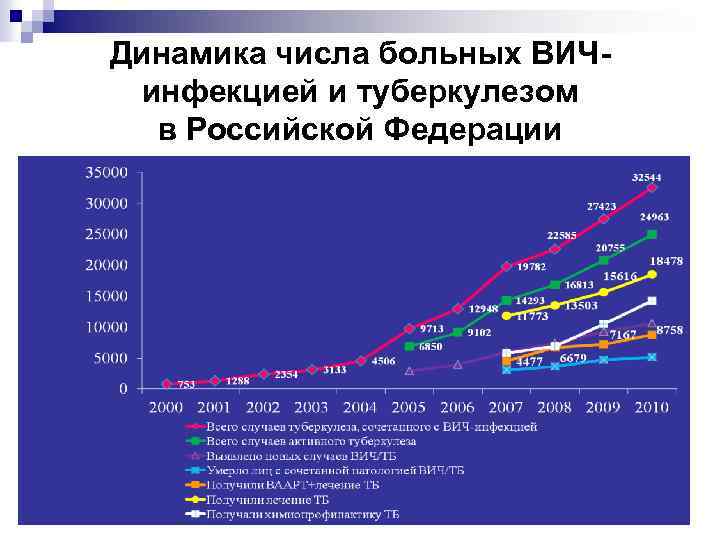
Динамика числа больных ВИЧинфекцией и туберкулезом в Российской Федерации
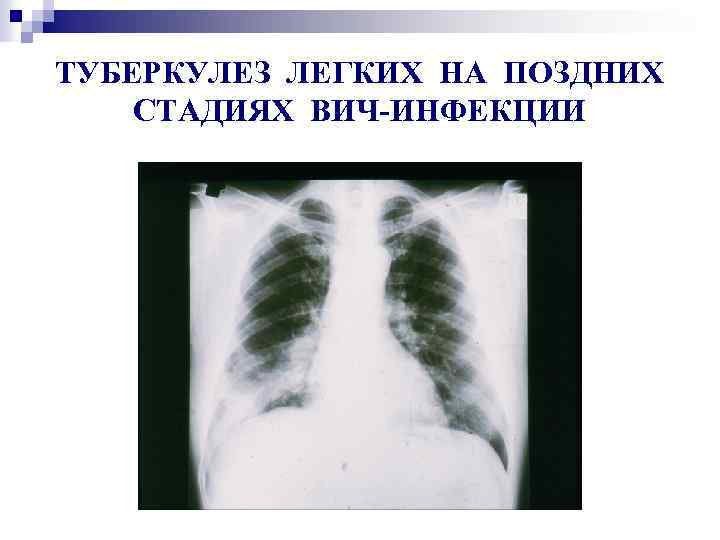
ТУБЕРКУЛЕЗ ЛЕГКИХ НА ПОЗДНИХ СТАДИЯХ ВИЧ-ИНФЕКЦИИ

n Помните ли ВЫ из курса инфекционных болезней БОЛЕЗНЬ КОШАЧЬИХ ЦАРАПИН? n А окопную или траншейную лихорадку? n А что такое БАЦИЛЛЯРНЫЙ АНГИОМАТОЗ? n А какие возбудители их вызывают?

Эпидемиология n Бартонеллы -возбудители траншейной или окопной лихорадки – широко распространены в природе. Их переносчиками являются, соответственно, кошачьи блохи и платяные вши n Единственным источником считается человек, т. к. до настоящего времени природный резервуар возбудителя не установлен. Кошки в своем окружении легко заражаются бартонеллами (после укусов блохами Cfenocephalides felis). В организме кошки B. henselae сохраняется более года без влияния на ее существование и является представителем нормальной микрофлоры полости рта. Бессимптомная бактериемия у кошек наблюдается длительно до 17 мес. (срок наблюдения) и прекращается после курса антибиотикотерапии Заражение человека происходит при тесном контакте с кошкой (при укусе, царапании, лизании) при повреждении кожи или конъюнктивы глаза. Блохи могут нападать и на человека, осуществляя трансмиссивную передачу болезни. Приблизительно у 90% заболевших в анамнезе есть указания на контакт с кошками В ряде случаев болезнь развивалась после контактов с белками, собаками, козами, после уколов клешнями крабов, колючей проволокой n n n

Патогенез Бациллярный ангиоматоз – генерализованная форма болезни кошачьих царапин n n Распространение возбудителя от места входных ворот происходит лимфогенным и гематогенным путями. Бартонеллы с помощью жгутиков сначала прикрепляются к поверхности, а затем и внедряются в эритроциты и эндотелиальные клетки сосудов и эндокарда и в дальнейшем стимулируют пролиферацию клеток эндотелия и рост мелких сосудов (капилляров), что приводит к развитию ангиоматоза Тяжелое поражение сосудистой ткани связано с видом возбудителя - B. quintana поражают и кроветворную ткань костного мозга
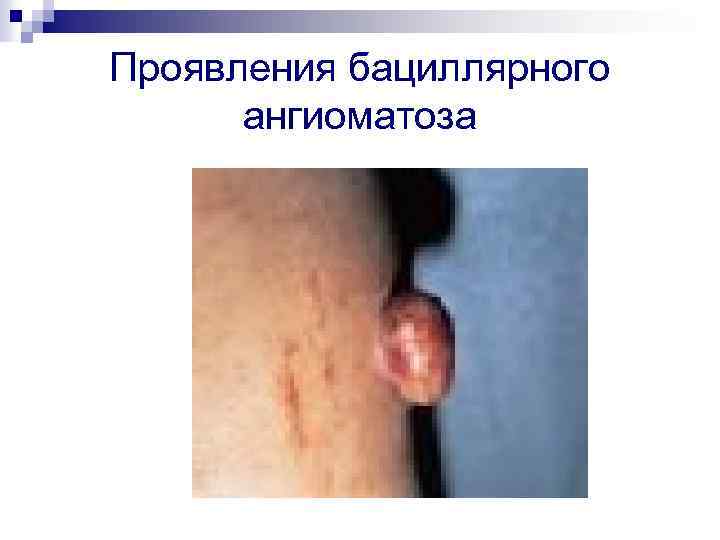
Проявления бациллярного ангиоматоза

Клиническая картина n n Инкубационный период при болезни кошачьих царапин длится от 3 до 20 дней (обычно 7 -14 дней). Типичные формы проявляются в развитии первичного аффекта и регионарного лимфаденита. Болезнь может протекать как в острой форме, так и в хронической. На месте уже зажившей ранки после укуса, укола или царапины появляется небольшая папула от 2 до 5 мм в диаметре с ободком гиперемии кожи, затем она превращается в везикулу или пустулу, а в дальнейшем – в небольшую язвочку (не всегда). Первичный аффект локализуется чаще на руках, реже – лице, шее, ногах. Общее состояние при этом остается удовлетворительным. В 40 - 75% случаев первичный аффект остается незамеченным (отсутствует – чаще у больных ВИЧ-инфекцией - или больной не обращает внимание).

Клиническая картина n Бациллярный ангиоматоз протекает с развитием лихорадки, выраженной интоксикацией. При всех формах характерно значительное повышение СОЭ, лейкоцитоз.
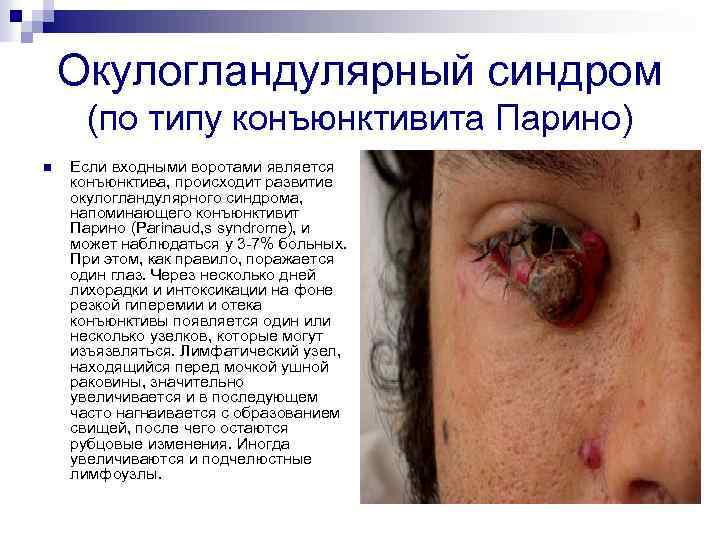
Окулогландулярный синдром (по типу конъюнктивита Парино) n Если входными воротами является конъюнктива, происходит развитие окулогландулярного синдрома, напоминающего конъюнктивит Парино (Parinaud, s syndrome), и может наблюдаться у 3 -7% больных. При этом, как правило, поражается один глаз. Через несколько дней лихорадки и интоксикации на фоне резкой гиперемии и отека конъюнктивы появляется один или несколько узелков, которые могут изъязвляться. Лимфатический узел, находящийся перед мочкой ушной раковины, значительно увеличивается и в последующем часто нагнаивается с образованием свищей, после чего остаются рубцовые изменения. Иногда увеличиваются и подчелюстные лимфоузлы.

Клиническая картина n n Если преобладает поражение поверхностно расположенных сосудов, развивается ангиоматоз кожи в виде беспорядочно расположенных на различных участках тела, конечностях, голове и лице одиночных или множественных безболезненных папул красного или пурпурного цвета размером от точечных до более крупных, которые в дальнейшем увеличиваются (до размеров лимфоузлов или небольших опухолей, напоминая гемангиомы) и могут возвышаться подобно грибам над кожей. Некоторые из них могут нагнаиваться и напоминать пиогенные гранулемы. Иногда развиваются поражения в виде бляшек с центром гиперкератоза или некроза. Многие сосудистые разрастания могут кровоточить из-за истончения поверхностного эпителия. Часто наблюдается сочетание поверхностного и более глубокого подкожных сосудистых поражений, а также поражение сосудов внутренних органов и костей, вплоть до выраженного остеолиза.
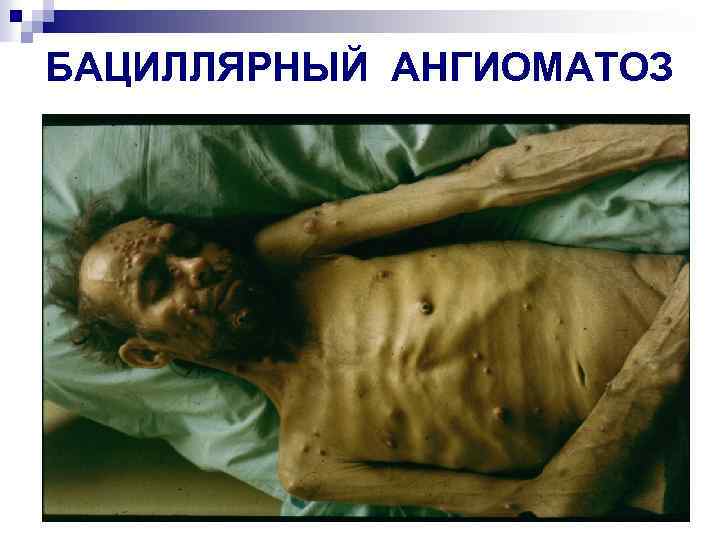
БАЦИЛЛЯРНЫЙ АНГИОМАТОЗ
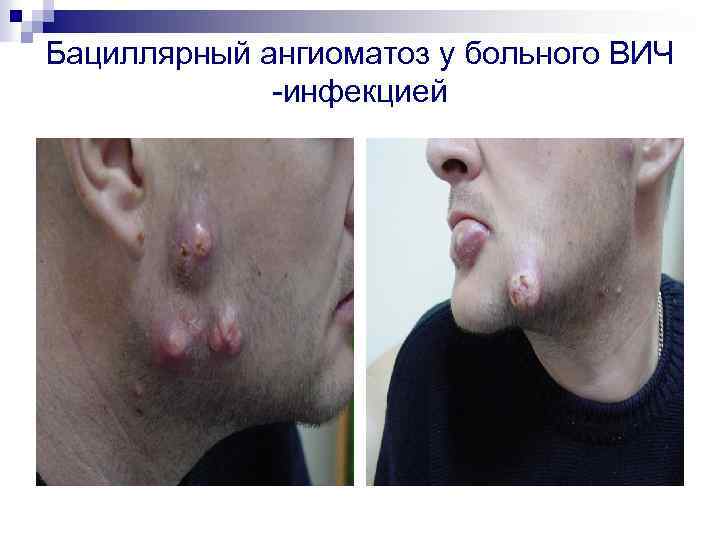
Бациллярный ангиоматоз у больного ВИЧ -инфекцией
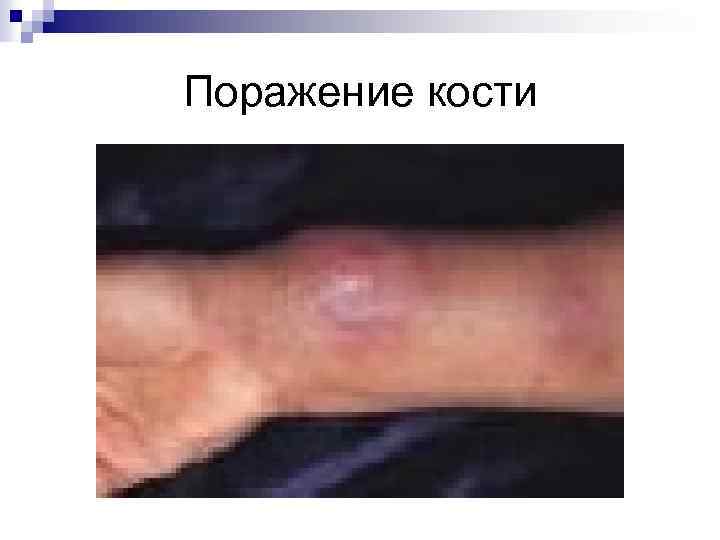
Поражение кости
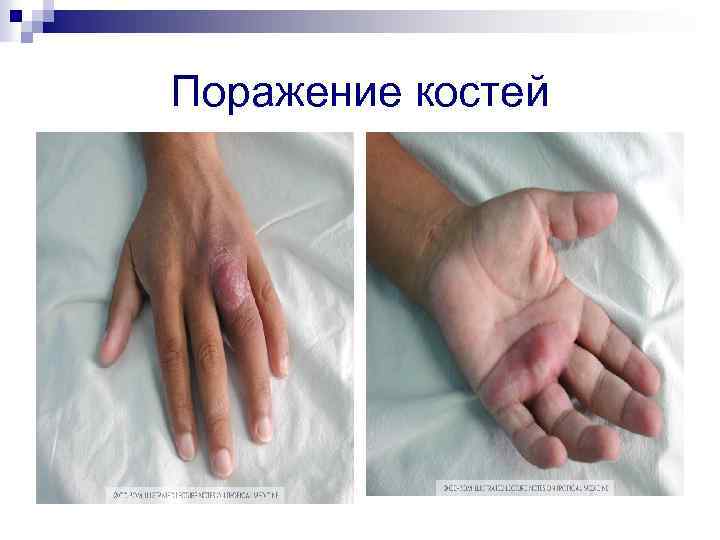
Поражение костей
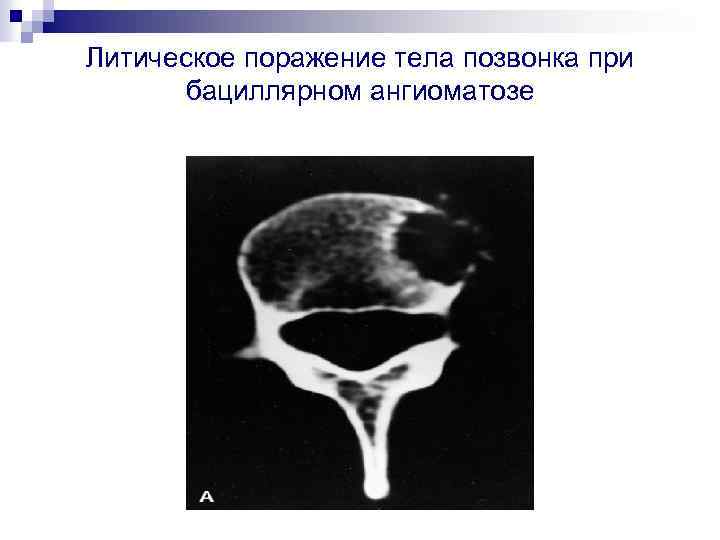
Литическое поражение тела позвонка при бациллярном ангиоматозе
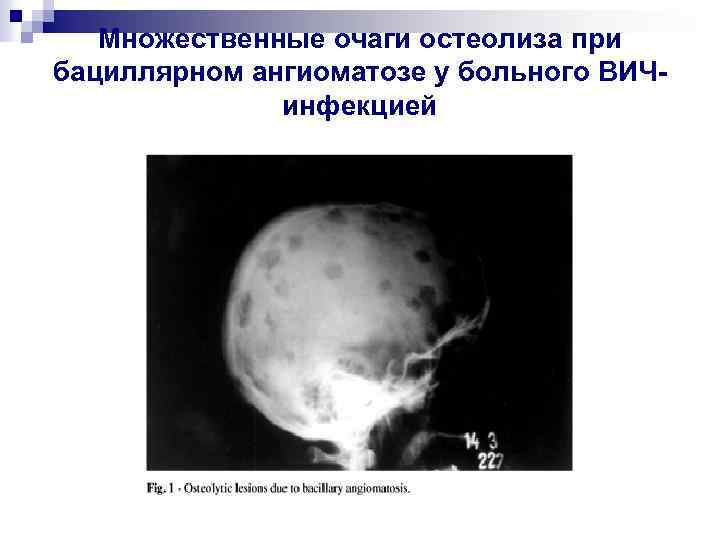
Множественные очаги остеолиза при бациллярном ангиоматозе у больного ВИЧинфекцией

n При поражении внутренних органов возможны самые различные клинические проявления и осложнения (например, закупорка просвета бронха, обструкция желчевыводящих путей, абсцессы печени, мозга).

Бацилярный пурпурный гепатит n n В самостоятельную форму заболевания выделяют бациллярный пурпурный гепатит (bacillary peliosis hepatitis), однако более правильно эту форму расценивать как вариант течения бациллярного ангиоматоза с преобладанием признаков поражения паренхимы печени. Поражение мелких сосудов печени приводит к формированию в них кистозных образований, переполненных кровью, которые сдавливают клетки печени. В результате развиваются застойные явления и нарушение функции печени. Среди жалоб фигурируют тошнота, диарея, вздутие живота на фоне лихорадки и озноба. При обследовании выявляют гепатоспленомегалию, анемию, тромбоцитопению, повышение печеночных ферментов в сыворотке крови, а гистологически в биоптатах печени - множественные расширенные капилляры и переполненные кровью кавернозные пространства в паренхиме

Бартонеллезный синдром с бактериемией В отдельную форму выделен также бартонеллезный (рохалимийный) синдром с бактериемией (B. quintana), который протекает в виде длительно протекающего заболевания, сопровождающегося недомоганием, потерей аппетита, снижением веса, рецидивами лихорадки. При этом развивается эндокардит и признаки сердечной недостаточности. Синдром проявляется постепенным (в течение нескольких месяцев и лет) развитием чувства быстрой утомляемости, появлением умеренной лихорадки, снижением веса до 6 -15 кг, иногда носовыми кровотечениями, сыпью на конечностях, кашлем. Возможно развитие желтухи, увеличение печени и селезенки, отеков. Отмечается тахикардия (до 100 в мин. ), сосудистая гипотония, систолический шум, нарушение ритма. Развивается анемия, умеренный лейкоцитоз, иногда тромбоцитопения. Эта форма заболевания чаще наблюдается у лиц, ведущих бродячий образ жизни и страдающих хроническим алкоголизмом. n
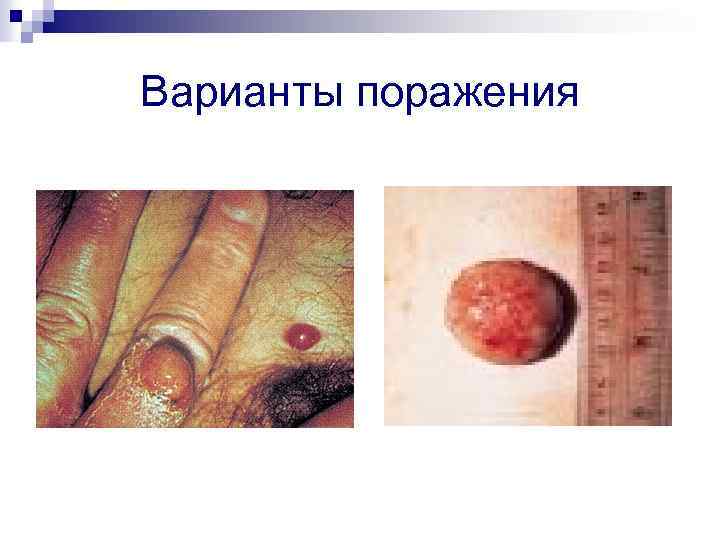
Варианты поражения
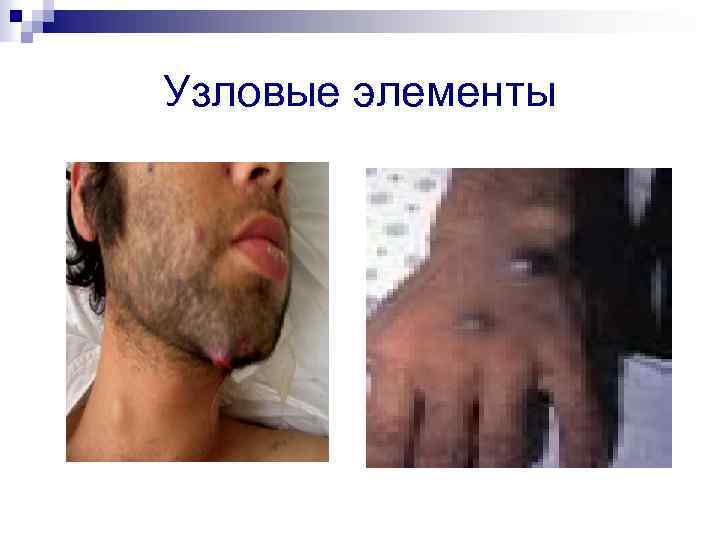
Узловые элементы
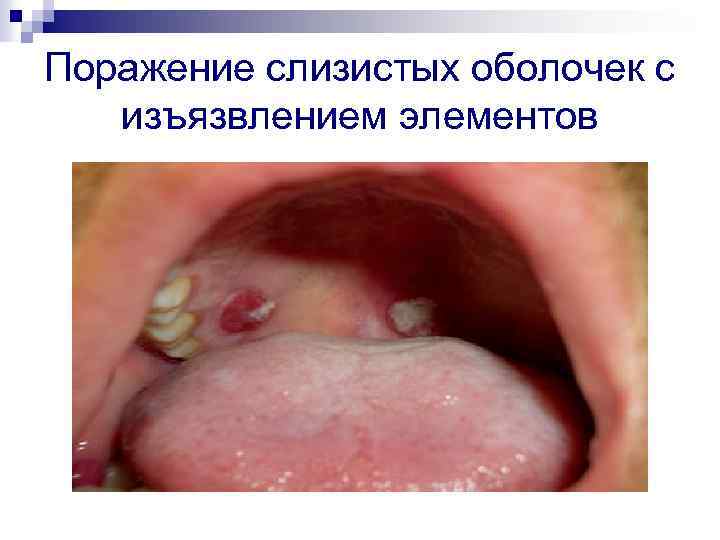
Поражение слизистых оболочек с изъязвлением элементов
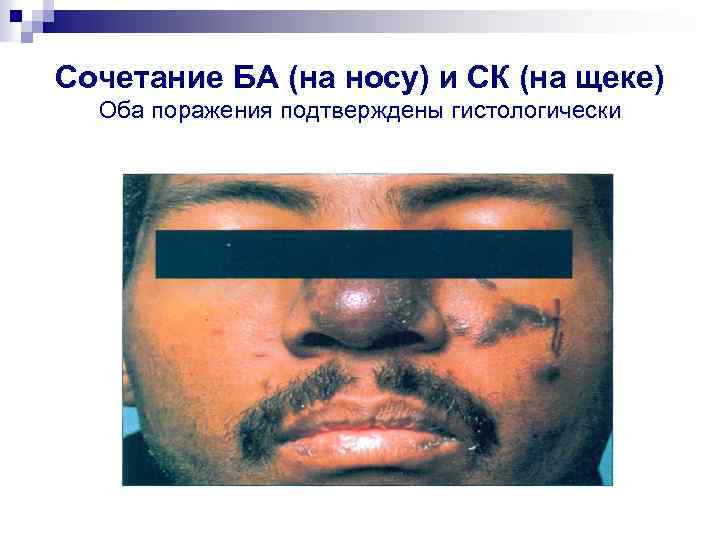
Сочетание БА (на носу) и СК (на щеке) Оба поражения подтверждены гистологически
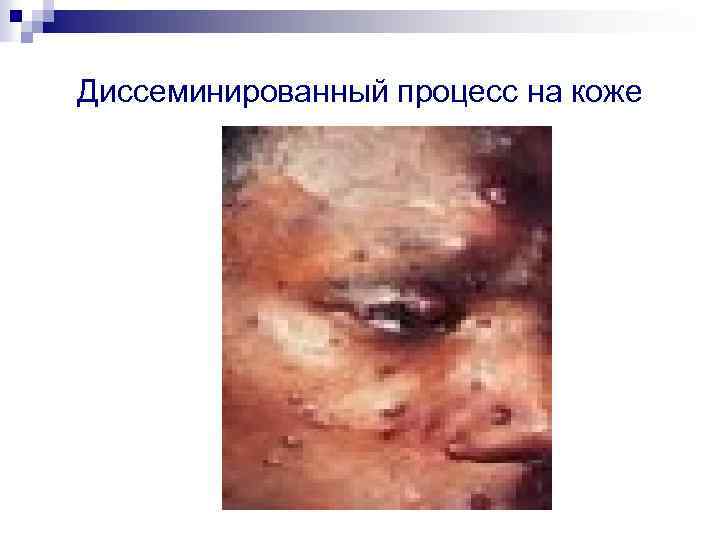
Диссеминированный процесс на коже
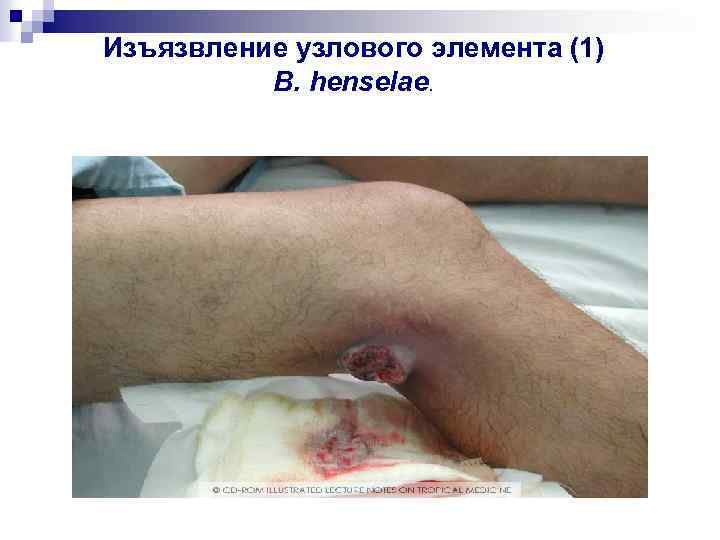
Изъязвление узлового элемента (1) B. henselae.
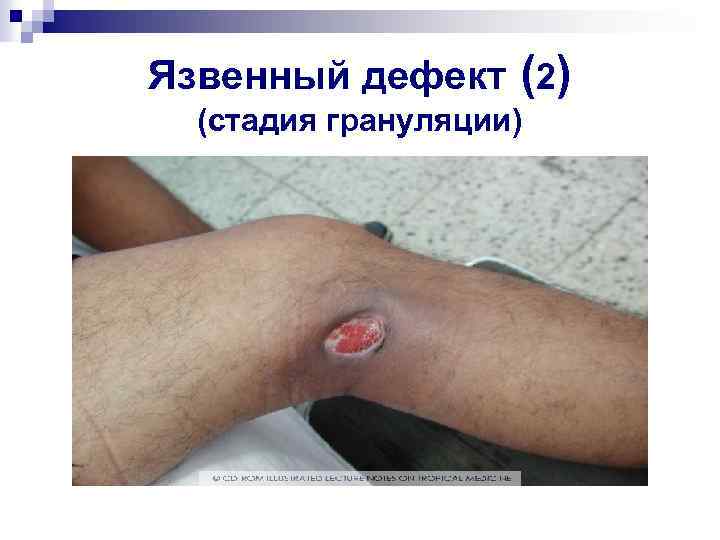
Язвенный дефект (2) (стадия грануляции)
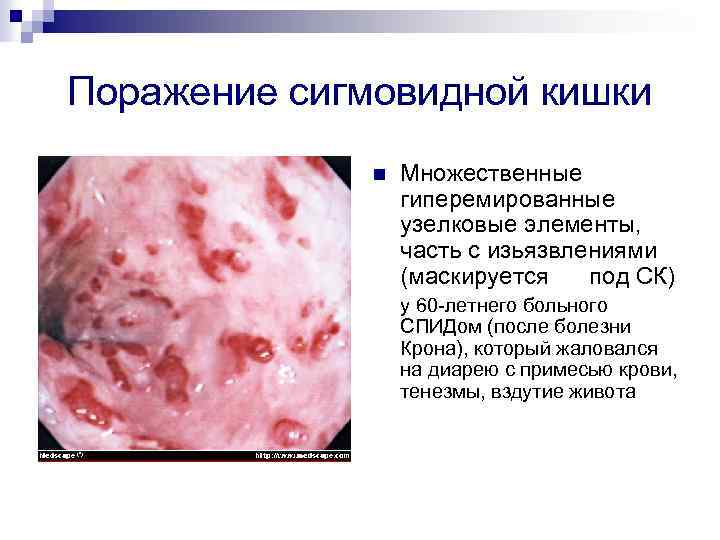
Поражение сигмовидной кишки n Множественные гиперемированные узелковые элементы, часть с изьязвлениями (маскируется под СК) у 60 -летнего больного СПИДом (после болезни Крона), который жаловался на диарею с примесью крови, тенезмы, вздутие живота

Диагностика n n Микробиологическое исследование крови Гистологически – исследованием ткани папулы или лимфатического узла с окрашиванием с применением серебра по Warthing-Starry для обнаружения скоплений бактерий. Гнездные скопления бартонелл обнаруживают в массивных периваскулярных эозинофильных инфильтратах. При электронной микроскопии отчетливо видны плеоморфные палочки с трехслойной грамотрицательной оболочкой. Используется серодиагностика (на поздних стадиях ВИЧ-инфекции эффективность низкая): для выявления антител в крови (и нарастания их титра) к специфическому антигену бартонелл (метод иммунофлюоресцирующих антител и иммуноферментный анализ). Разработаны молекулярно-генетические методы с использованием ПЦР.

Лечение n n n Эритромицин (при пероральном приеме 200 -500 мг 4 раза в день) К другим антибиотикам, дающим хороший эффект, относят доксициклин, тетрациклин, рокситромицин, норфлоксацин и цифроплоксацин Лечение должно длиться от нескольких недель до нескольких месяцев, так как бациллярный ангиоматоз склонен к рецидивированию, особенно у лиц с выраженным иммунодефицитом При поражении костей рекомендуется комбинированное применение фторхинолонов и рифампицина Больным ВИЧ-инфекцией, кроме антибиотиков, назначают противоретровирусную терапию (по показаниям)

Прогноз Эффект от лечения не всегда явно выражен, однако антибиотикотерапия быстро приводит к снижению количества возбудителя. n Клиническое улучшение происходит медленно, возможны рецидивы. n
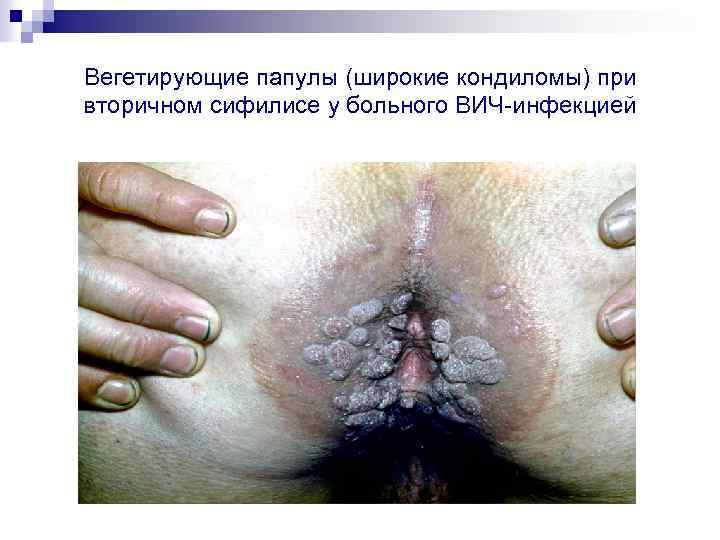
Вегетирующие папулы (широкие кондиломы) при вторичном сифилисе у больного ВИЧ-инфекцией

Простейшие n n n Токсоплазмы Кишечные кокцидии (криптоспоридии) Изоспоры Микроспоридии Лейшмании (ко-инфекция у 2 -7% больных СПИДом, 70% новых случаев висцерального лейшманиоза связаны с в/в употреблением наркотиков) Трипаносомы (в местах с эндемичным распространением американского трипаносомоза)

Церебральный токсоплазмоз Взгляд на проблему

токсоплазмоз n n Ни один из известных паразитов не распространен так широко, как T. gondii – токсоплазмы обнаружены на всех континентах и во всех географических зонах. Ни один из паразитов не поражает такое большое количество хозяев, как токсоплазма – она может жить и развиваться в сотнях видов птиц и млекопитающих, поражая в своих хозяевах самые разнообразные ткани и клетки. И при всем этом она ведет себя относительно безвредно, не оказывая на своего хозяина патогенного действия. К сожалению, это не относится к больным ВИЧ-инфекцией
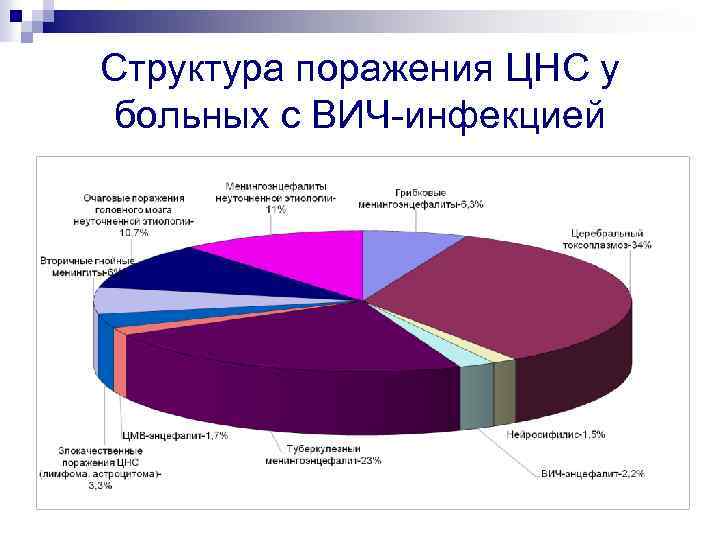
Структура поражения ЦНС у больных с ВИЧ-инфекцией

Распространение Антитела к T. g. обнаруживаются у 590% здоровых людей: 10 -50% взрослых в США и до 90% в Европе и Африке. n Общее число инфицированных в мире около 500 млн (что сопоставимо с распространением ВГВ) n

Кто виноват? n n Высокое инфицирование связано с традицией употребления мяса в сыром и полусыром виде (Германия, Франция). Только 1% домашних кошек (в возрасте 4 -5 мес. ) выделяют ооцисты (период выделения 2 -3 недели).

Пути передачи

Пути передачи n n n Употребление в пищу мяса промежуточных хозяев, загрязненной воды и пищи, пыли Внутриутробная передача (при заражении во время беременности) При пересадке органов, переливании крови, в/в введении наркотиков от больных с наличием токсоплазм в крови (в том числе и от больных ВИЧ-инфекцией)

Клиника n n n Наиболее частые клинические варианты – поражение мозга, глаз, легких, миокарда, костного мозга, лимфоузлов, печени, селезенки. Они почти всегда протекают на фоне генерализованного процесса (высокая температура тела, признаки сепсиса или септического шока с ДВС -синдромом, мультиорганные поражения и нарушения психики. Преобладание симптомов очагового энцефалита (поражение полушарий, мозжечка или ствола): гемипарез, афазия, дезориентация, судороги и др. Сочетание очаговых явлений с признаками энцефалопатии. Интоксикация.

Клинико-лабораторная диагностика ЦТ очень трудна: аналогичные симптомы при других ОЗ (ЦМВИ, лимфома мозга, поражение грибами, микобактериями, ПМЛ, саркома Капоши); - серологические методы неинформативны (Ig. M-Ат не более чем у 5% больных, Ig. G-Ат свидетельствуют о наличии латентной инфекции или ее активации); - более достоверно – наличие Аг/Ат в СМЖ, выделение тахизоитов из крови или СМЖ, определение ДНК (ПЦР) в крови или СМЖ

Церебральный токсоплазмоз Основы клинической диагностики: - Постепенное начало болезни - за несколько недельмесяцев до разгара - Головная боль, постепенное нарастание очаговых симптомов, возможны эпилептиформные припадки, судороги, психические расстройства (частогаллюцинации) и пр. - Симптомы интоксикации нарастают постепенно Большое значение в диагностике имеет МРТ (желательно исследование в динамике) n
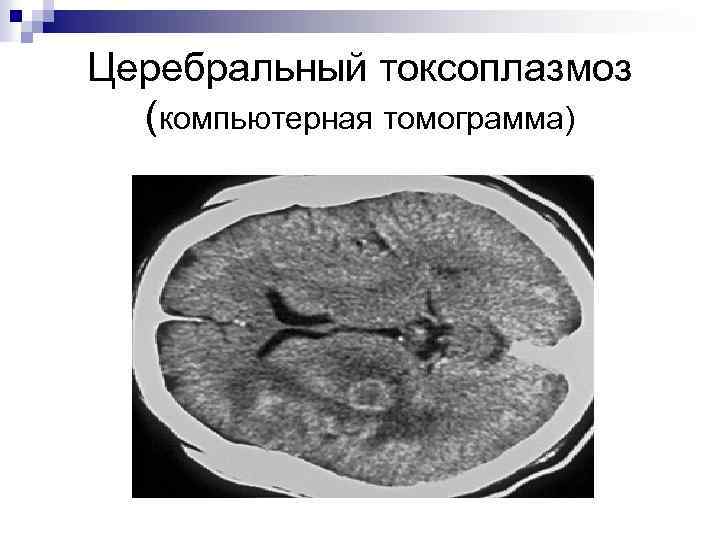
Церебральный токсоплазмоз (компьютерная томограмма)
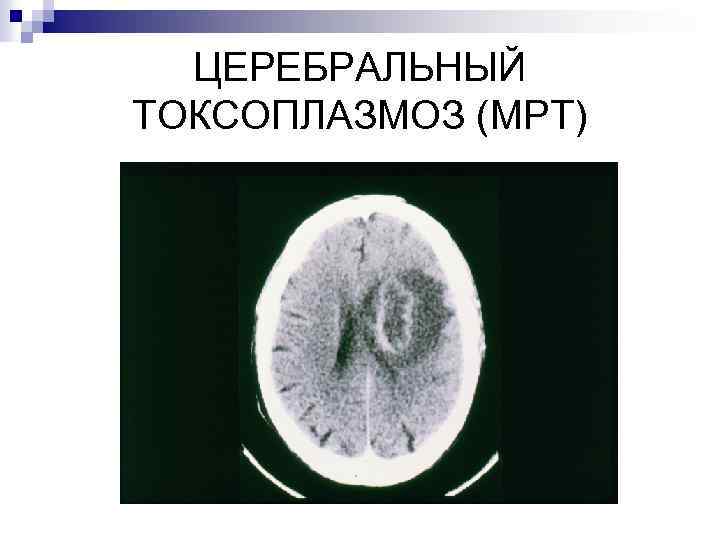
ЦЕРЕБРАЛЬНЫЙ ТОКСОПЛАЗМОЗ (МРТ)

Характерная картина ЦТ при МРТ (1 и 2). n Наличие множественных очагов повышенного МР-сигнала в режимах Т 2 и FLAR и пониженного в Т 1 режиме различной локализации (чаще базальные ганглии, граница серого и белого вещества). Очаги имели округлую форму с размытыми контурами, выражен перифокальный отек. При внутривенном контрастировании накапливается контраст по периферии очага.
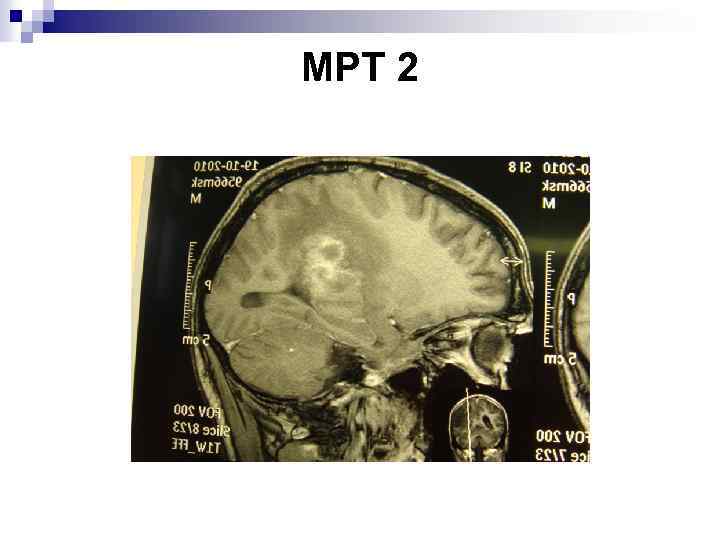
МРТ 2

Ликворологические изменения 25%- норма n 75%-повышение белка до 2, 0 гл, + реакция Панди n 55% - цитоз до 5 кл (норма) n 35% - умеренный цитоз до 50 кл n 10% - цитоз от 50 -180 кл n лимфоцитарный состав Снижения уровня глюкозы в ликворе выявлено не было n

Лабораторная диагностика n n n Определение в крови антител Ig G к T. gondii без определения их титров позволяет судить лишь об инфицировании, и не может быть рекомендовано в качестве подтверждающего диагноз болезни Клиническая чувствительность обнаружения Ig М в крови и Ig G в СМЖ очень низкая ДНК T. gondii в СМЖ (ПЦР) – диагностическая чувствительность - 30% при 100% специфичности

Серологические и ПЦР – методы исследования ликвора Обнаружение антител класса Ig. G в ликворе 37, 5% n Обнаружение ДНК T. gondii в ликворе - 42, 9%. n Клиническая специфичность обоих методов 100%

ИТОГИ наблюдения: диагностика n n n Наиболее характерные клинические признаки: постепенное нарастание с-мов, очаговые симптомы, гемипарезы, выраженная адинамия в сочетании с нарушениями психического статуса, интоксикацией, умеренными сдвигами в составе СМЖ Данные МРТ (чаще множественные очаги с перифокальным отеком и накоплением контраста по периферии) Диагн. значение - наличие специфических Ig. G в крови в высоких и средних титрах (РНИФ и ИФА при определении серологических маркеров токсоплазмоза у больных ВИЧ-инфекцией имеют сходные клинические чувствительность и специфичность) Обнаружение ДНК и спец. антител Ig. G в СМЖ (чувствительность данных маркеров низкая). За последние 5 лет отмечается снижение числа умерших больных от ЦТ на 30% в связи с улучшением качества диагностики и ранним началом этиотропного лечения (при малейшем подозрении на поражение головного мозга).
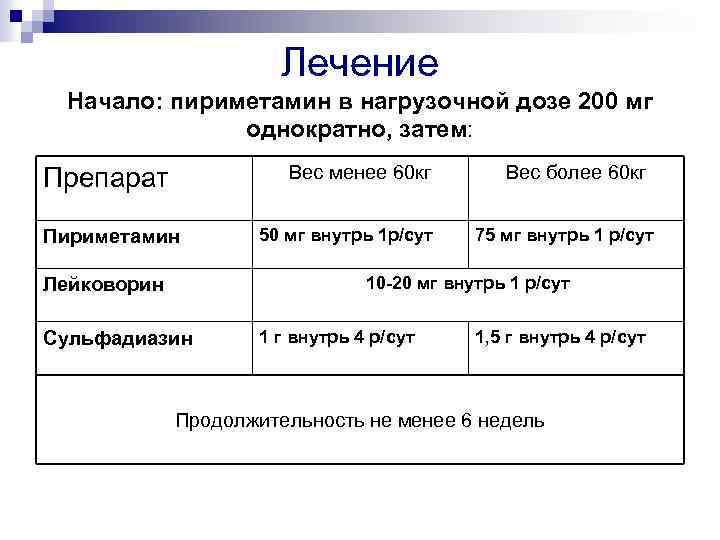
Лечение Начало: пириметамин в нагрузочной дозе 200 мг однократно, затем: Вес менее 60 кг Препарат Пириметамин 50 мг внутрь 1 р/сут Вес более 60 кг 75 мг внутрь 1 р/сут 10 -20 мг внутрь 1 р/сут Лейковорин Сульфадиазин 1 г внутрь 4 р/сут 1, 5 г внутрь 4 р/сут Продолжительность не менее 6 недель

Альтернативные схемы Фансидар (пириметамин 25 мг +сульфадоксин 500 мг) 2 табл 4 р/сут Бисептол (5 мг/кг ТМП + 25 мг/кг СМК) в/в или внутрь 2 р/сут Пириметамин (по схеме выбора) + клиндамицин 600 мг в/в или внутрь каждые 6 час. Пириметамин (по схеме выбора) + азитромицин 900 -1200 мг внутрь 1 р/сут Атоваквон 1500 мг 2 р/сут во время еды + пириметамин (по схеме выбора) Атоваквон 1500 мг 2 р/сут во время еды Лейковорин в любую схему Общий курс лечения не менее 6 недель

Поддерживающая терапия (отменяют при стабилизации числа CD 4 выше 200/мкл в течение 6 мес. ) - - Пириметамин 25 -50 мг/сут + сульфадиазин 0, 5 -1 г 4 р. /сут + фолиниевая кислота (25 мг/нед) или лейковорин Бисептол 2 т х 2 р 3 дня в неделю

Криптоспоридиоз

криптоспоридиоз n Криптоспоридиоз распространен на всех континентах (кроме Антарктиды) – связь с большим числом природных резервуаров, низкой инфицирующей дозой и высокой резистентностью К. к дезинфектантам n Кумулятивная заболеваемость – 1 -3% в развитых и 5 -10% в развивающихся странах. АТ обнаруживаются у 25 -65% n В США ежегодно регистрируют 400 -500 заболевших n В результате длительной хронической инвазии более 50% заболевших криптоспоридиозом больных ВИЧинфекцией умирают

криптоспоридиоз n n n Сохраняясь в окружающей среде, ооцисты способны к инфицированию до 18 мес. при температуре 4 С и до 1 нед. при минус 10 С. Погибают при нагревании (72 С) 1 мин. Ооцисты резистентны к дезинфектантам, особенно к хлорированию Малые размеры (4 -7 мкм) обеспечивают проходимость через фильтры Современные технологии не позволяют добиться очистки воды, что реализует водный путь распространения болезни Не существует ни одного достаточно эффективного препарата для действия на криптоспоридии.
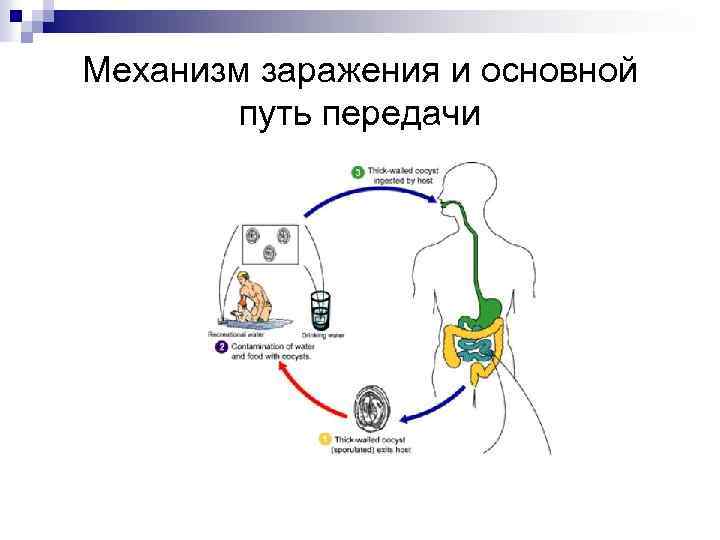
Механизм заражения и основной путь передачи

криптоспоридиоз n n Во время вспышек диарей на долю К. приходится 63% числа заболевших. Одна из причин диареи путешественников Механизмы передачи: основной – фекально-оральный; возможны –контактно-бытовой и половой (у мужчингомосексуалистов) Естественный источник – млекопитающие (с/х – телята, ягнята) и др. животные в местах проживания людей (грызуны)

Клиника n n n В основе клинических проявлений – острый диарейный синдром (через 2 -14 дней после заражения) по типу острого энтерита или гастроэнтерита. Тяжесть зависит от степени иммунодефицита. У лиц с нормальным иммунитетом - обильный (холероподобный) стул до 20 раз/сут. в течение 7 -10 дней (2 -26). При этом потеря жидкости составляет до 15 -17 л/сут. Умеренные боли, тошнота и рвота (50%), температура у 1/3 б-х (не выше 38 С). Реже – колит, примеси. Выздоровление. У ослабленных детей – длительное течение, иногда с летальным исходом

Варианты течения у больных ВИЧ-инфекцией n n Носительство – 4% - (не болезнь!) Диарея менее 2 месяцев (спонтанное выздоровление) – 29% Хроническая диарея – 60% Молниеносная (холероподобная) диарея с потерей веса более 2 кг/сут – 8% Хроническое и холероподобное течение - только у больных с CD 4 менее 100/мкл

клиника n n n У больных с иммунодефицитами (в т. ч. ВИЧ-инфекцией) - хронический характер, с короткими ремиссиями. Резкое снижение массы тела (слимсиндром). У некоторых больных из водных вспышек в США - стул до 90 раз/сут. У 15% боли в животе в правом подреберье, тошнота и рвота, желтуха. Диарея не всегда. Холецистит, реже – гепатит, склерозирующий холангит. Повышение билирубина, ЩФ, АЛТ, АСТ. У 38% из 82 (вспышка в г. Милуоки, США) – поражение ЖВС, 4 больным провели холецистэктомию (бескалькулезный холецистит, растяжение ж. ходов, утолщение стенок, отек фатерова соска). CD 4 – менее 50 кл/мкл Поражение легких чаще сочетается с поражением кишечника. Симптоматика неспецифична – кашель, затруднение дыхания, одышка, интерстициальные изменения На поздних стадиях ВИЧ-инфекции возможно сочетание кишечной и внекишечной локализации возбудителя Сочетание с другими вторичными поражениями (туберкулез и пр. ) Описан случай развития тяжелого течения болезни во время острой ВИЧинфекции.

В диагностике имеет значение: n n n Эпиданамнез (водные вспышки, группа риска). Острое начало, выраженная диарея. Признаки обезвоживания. При иммунодефиците – длительная диарея, не поддающаяся лечению. R-логическое исследование: деформация и утолщение складок кишечника, иногда видна атрофия ворсинок. При поражении ЖВС – ЩФ, др. ферменты.

Лабораторное подтверждение Обнаружение ооцист в фекалиях: - применение методов флотации, - окраска по Цилю-Нильсену, сафранином по Кестеру, азур-эозином по Гимзе-Романовскому, методы негативного окрашивания, - использование моноклональных антител с флюоресцентной меткой. - Консерванты позволяют сохранить нативный материал в течение года. Использование иммунологических методов (при эпид. исследованиях). n

ПРОБЛЕМА ЛЕЧЕНИЯ НЕ РЕШЕНА n n Диета, регидратация (солевые растворы) Нет ни одного достаточно эффективного этиотропного препарата (испробовано более 100) При ВИЧ-инфекции - назначение ВААРТ (может способствовать купированию болезни) в комплексе с патогенетическим лечением Вылечить персистирующий К. возможно только при восстановлении иммунитета (ВААРТ): при повышении числа CD 4 выше 100/мл симптомы болезни постепенно исчезают

Рекомендуемые схемы (университет им. Дж. Гопкинса) Эффективны не часто n n n Парамомицин (0, 5 г х 4 раза в сут. Или 1 г 2 р/сут. ); Нитазоксанид 500 мг 2 р/сут. Парамомицин 1 г 2 р/сут + азитромицин 600 мг 1 р/сут 4 нед. , затем только парамомицин 8 нед. Октреотид до 500 мг 3 р/сут п/к или в/в. Атоваквон 750 мг в форме суспензии внутрь 2 р/сут Лечение длительное, иногда пожизненное.

Рекомендации по пероральной регидратации (университет им. Дж. Гопкинса) n Na. CI 3, 5 г (3/4 чайной ложки), Na. HCO 3 2, 5 г (чайная ложка пищевой соды), KCI 1, 5 г (чашка апельсинового сока или 1 банан) на 1 л воды

Вирусные поражения n Цитомегаловирусная инфекция – n Саркома Капоши (ВПГ 8 типа) n Другие герпетические инфекции (вирусы n Прогрессирующая многоочаговая энцефалопатия (вирус полиомы типа JC) Рак шейки матки (ВПЧ) Волосатая лейкоплакия (ВЭБ) n n лидирует по частоте и летальности среди вирусных поражений простого герпеса 1 и 2 типов, Herpes Zoster, вирус Эпштейна-Барр(ВЭБ)


опз 06.05.17.ppt