Опорно-двигательная система.pptx
- Количество слайдов: 112
 Опорно-двигательная система
Опорно-двигательная система
 Лучевая анатомия черепа и головного мозга
Лучевая анатомия черепа и головного мозга
 Обзорная рентгенография Это основной и испытанный метод лучевого исследования черепа. Обычно ее выполняют в двух стандартных проекциях — прямой и боковой. В дополнение к ним иногда требуются аксиальные, полуаксиальные и прицельные рентгенограммы.
Обзорная рентгенография Это основной и испытанный метод лучевого исследования черепа. Обычно ее выполняют в двух стандартных проекциях — прямой и боковой. В дополнение к ним иногда требуются аксиальные, полуаксиальные и прицельные рентгенограммы.
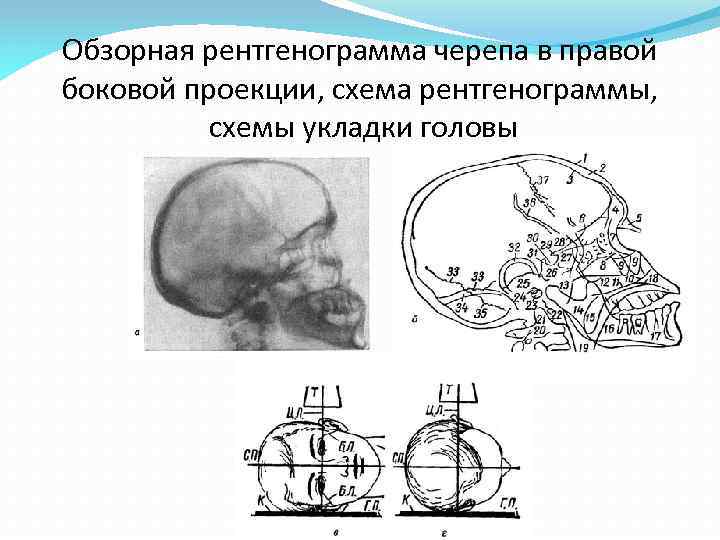 Обзорная рентгенограмма черепа в правой боковой проекции, схема рентгенограммы, схемы укладки головы
Обзорная рентгенограмма черепа в правой боковой проекции, схема рентгенограммы, схемы укладки головы
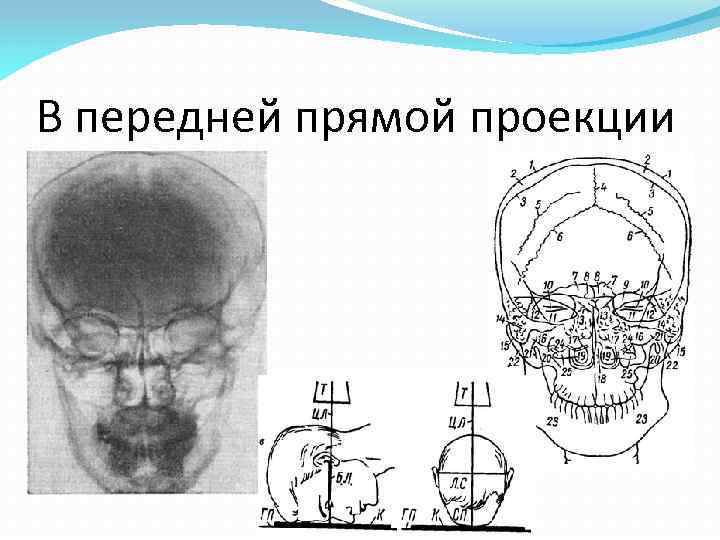 В передней прямой проекции
В передней прямой проекции
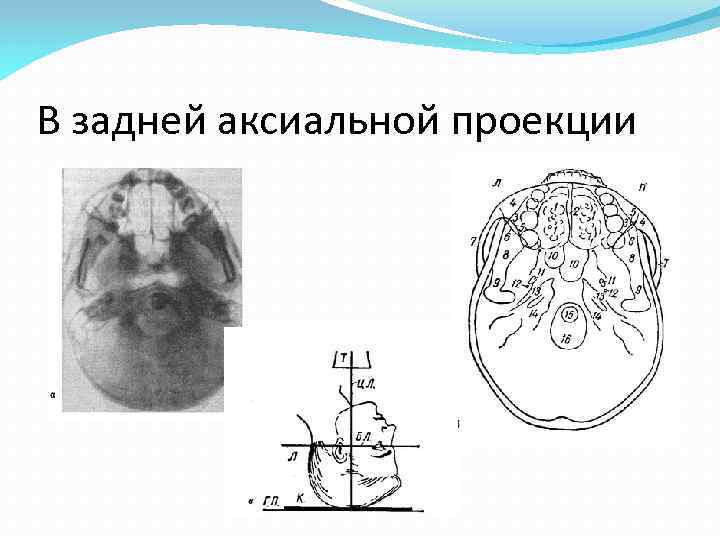 В задней аксиальной проекции
В задней аксиальной проекции
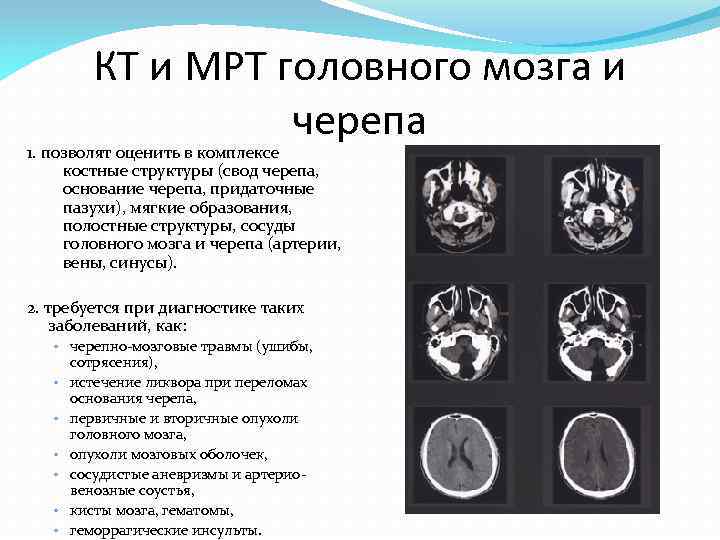 КТ и МРТ головного мозга и черепа 1. позволят оценить в комплексе костные структуры (свод черепа, основание черепа, придаточные пазухи), мягкие образования, полостные структуры, сосуды головного мозга и черепа (артерии, вены, синусы). 2. требуется при диагностике таких заболеваний, как: ◦ черепно мозговые травмы (ушибы, ◦ ◦ ◦ сотрясения), истечение ликвора при переломах основания черепа, первичные и вторичные опухоли головного мозга, опухоли мозговых оболочек, сосудистые аневризмы и артерио венозные соустья, кисты мозга, гематомы, геморрагические инсульты.
КТ и МРТ головного мозга и черепа 1. позволят оценить в комплексе костные структуры (свод черепа, основание черепа, придаточные пазухи), мягкие образования, полостные структуры, сосуды головного мозга и черепа (артерии, вены, синусы). 2. требуется при диагностике таких заболеваний, как: ◦ черепно мозговые травмы (ушибы, ◦ ◦ ◦ сотрясения), истечение ликвора при переломах основания черепа, первичные и вторичные опухоли головного мозга, опухоли мозговых оболочек, сосудистые аневризмы и артерио венозные соустья, кисты мозга, гематомы, геморрагические инсульты.
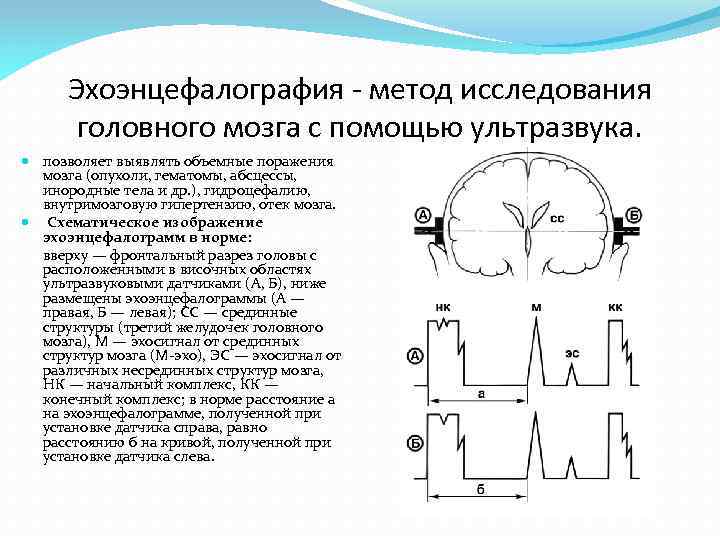 Эхоэнцефалография - метод исследования головного мозга с помощью ультразвука. позволяет выявлять объемные поражения мозга (опухоли, гематомы, абсцессы, инородные тела и др. ), гидроцефалию, внутримозговую гипертензию, отек мозга. Схематическое изображение эхоэнцефалограмм в норме: вверху — фронтальный разрез головы с расположенными в височных областях ультразвуковыми датчиками (А, Б), ниже размещены эхоэнцефалограммы (А — правая, Б — левая); СС — срединные структуры (третий желудочек головного мозга), М — эхосигнал от срединных структур мозга (М эхо), ЭС — эхосигнал от различных несрединных структур мозга, НК — начальный комплекс, КК — конечный комплекс; в норме расстояние а на эхоэнцефалограмме, полученной при установке датчика справа, равно расстоянию б на кривой, полученной при установке датчика слева.
Эхоэнцефалография - метод исследования головного мозга с помощью ультразвука. позволяет выявлять объемные поражения мозга (опухоли, гематомы, абсцессы, инородные тела и др. ), гидроцефалию, внутримозговую гипертензию, отек мозга. Схематическое изображение эхоэнцефалограмм в норме: вверху — фронтальный разрез головы с расположенными в височных областях ультразвуковыми датчиками (А, Б), ниже размещены эхоэнцефалограммы (А — правая, Б — левая); СС — срединные структуры (третий желудочек головного мозга), М — эхосигнал от срединных структур мозга (М эхо), ЭС — эхосигнал от различных несрединных структур мозга, НК — начальный комплекс, КК — конечный комплекс; в норме расстояние а на эхоэнцефалограмме, полученной при установке датчика справа, равно расстоянию б на кривой, полученной при установке датчика слева.
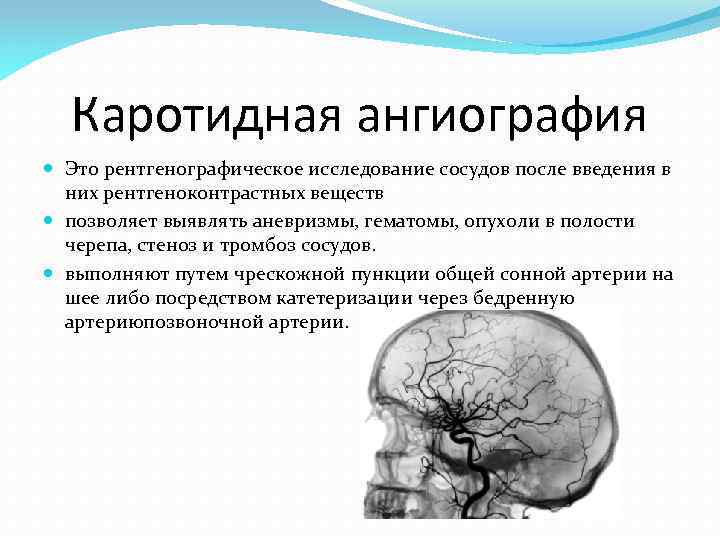 Каротидная ангиография Это рентгенографическое исследование сосудов после введения в них рентгеноконтрастных веществ позволяет выявлять аневризмы, гематомы, опухоли в полости черепа, стеноз и тромбоз сосудов. выполняют путем чрескожной пункции общей сонной артерии на шее либо посредством катетеризации через бедренную артериюпозвоночной артерии.
Каротидная ангиография Это рентгенографическое исследование сосудов после введения в них рентгеноконтрастных веществ позволяет выявлять аневризмы, гематомы, опухоли в полости черепа, стеноз и тромбоз сосудов. выполняют путем чрескожной пункции общей сонной артерии на шее либо посредством катетеризации через бедренную артериюпозвоночной артерии.
 Радионуклидная энцефалография метод исследования головного мозга с помощью введения в ликворные пространства радиофармацевтических препаратов. Основан на способности ряда радиоактивных соединений накапливаться в ткани опухоли и других патологических образованиях.
Радионуклидная энцефалография метод исследования головного мозга с помощью введения в ликворные пространства радиофармацевтических препаратов. Основан на способности ряда радиоактивных соединений накапливаться в ткани опухоли и других патологических образованиях.
 Позитронная эмиссионная томография Метод прижизненного изучения метаболической и функциональной активности тканей организма. В основе метода лежит феномен позитронной эмиссии, наблюдаемый во введённом в организм радиофармпрепарате при его распределении и накоплении в различных органах. Применение ПЭТ в неврологии позволяет решать следующие задачи: изучать активность определённых зон головного мозга при предъявлении различных стимулов; проводить раннюю диагностику заболеваний; осуществлять дифференциальную диагностику сходных по клиническим проявлениям патологических процессов; прогнозировать течение заболевания, оценивать эффективность про водимой терапии. Основные показания к использованию методики в неврологии таковы: цереброваскулярная патология; эпилепсия; болезнь Альцгеймера и другие формы деменции; дегенеративные заболевания головного мозга (болезнь Паркинсона. болезнь Гентингтона) ; демиелинизирующие заболевания; опухоли головного мозга.
Позитронная эмиссионная томография Метод прижизненного изучения метаболической и функциональной активности тканей организма. В основе метода лежит феномен позитронной эмиссии, наблюдаемый во введённом в организм радиофармпрепарате при его распределении и накоплении в различных органах. Применение ПЭТ в неврологии позволяет решать следующие задачи: изучать активность определённых зон головного мозга при предъявлении различных стимулов; проводить раннюю диагностику заболеваний; осуществлять дифференциальную диагностику сходных по клиническим проявлениям патологических процессов; прогнозировать течение заболевания, оценивать эффективность про водимой терапии. Основные показания к использованию методики в неврологии таковы: цереброваскулярная патология; эпилепсия; болезнь Альцгеймера и другие формы деменции; дегенеративные заболевания головного мозга (болезнь Паркинсона. болезнь Гентингтона) ; демиелинизирующие заболевания; опухоли головного мозга.
 Позитронная эмиссионная томография при эпилепсии - эпилептогенный очаг в виде гипометаболизма в зоне правой височной области.
Позитронная эмиссионная томография при эпилепсии - эпилептогенный очаг в виде гипометаболизма в зоне правой височной области.
 Травмы головного мозга
Травмы головного мозга
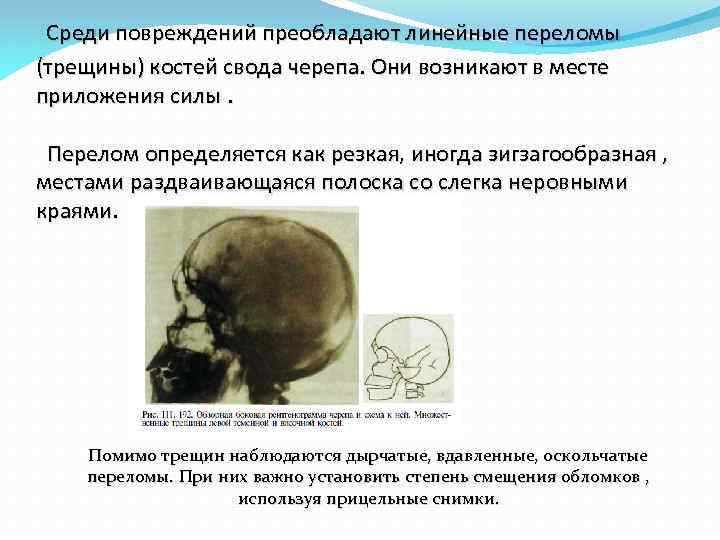 Среди повреждений преобладают линейные переломы (трещины) костей свода черепа. Они возникают в месте приложения силы. Перелом определяется как резкая, иногда зигзагообразная , местами раздваивающаяся полоска со слегка неровными краями. Помимо трещин наблюдаются дырчатые, вдавленные, оскольчатые переломы. При них важно установить степень смещения обломков , используя прицельные снимки.
Среди повреждений преобладают линейные переломы (трещины) костей свода черепа. Они возникают в месте приложения силы. Перелом определяется как резкая, иногда зигзагообразная , местами раздваивающаяся полоска со слегка неровными краями. Помимо трещин наблюдаются дырчатые, вдавленные, оскольчатые переломы. При них важно установить степень смещения обломков , используя прицельные снимки.
 • Диагностика любой травмы, а в особенности травмы головного мозга, должна быть проведена в сжатые сроки. Выполнение исследования не должно зависеть от состояния пациента. • Для диагностики травм головного мозга и костей черепа ведущим методом является компьютерная томография. • При помощи КТ можно определить не только незначительные переломы, но и небольшие внутримозговые или подоболочечные гематомы.
• Диагностика любой травмы, а в особенности травмы головного мозга, должна быть проведена в сжатые сроки. Выполнение исследования не должно зависеть от состояния пациента. • Для диагностики травм головного мозга и костей черепа ведущим методом является компьютерная томография. • При помощи КТ можно определить не только незначительные переломы, но и небольшие внутримозговые или подоболочечные гематомы.
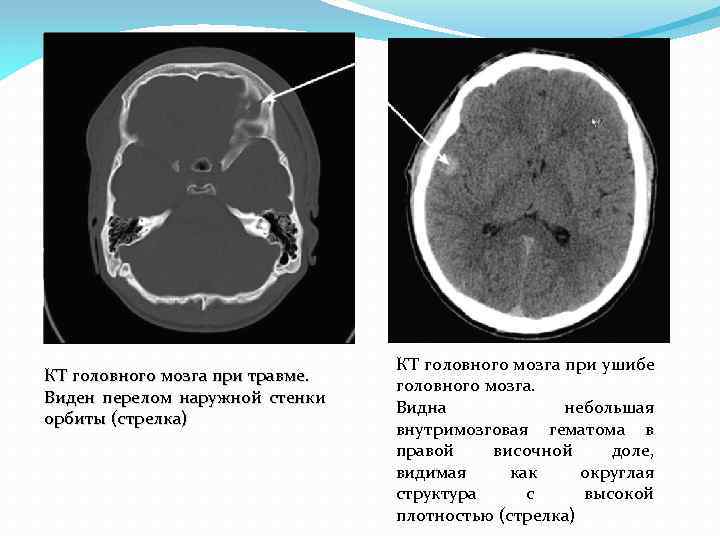 КТ головного мозга при травме. Виден перелом наружной стенки орбиты (стрелка) КТ головного мозга при ушибе головного мозга. Видна небольшая внутримозговая гематома в правой височной доле, видимая как округлая структура с высокой плотностью (стрелка)
КТ головного мозга при травме. Виден перелом наружной стенки орбиты (стрелка) КТ головного мозга при ушибе головного мозга. Видна небольшая внутримозговая гематома в правой височной доле, видимая как округлая структура с высокой плотностью (стрелка)
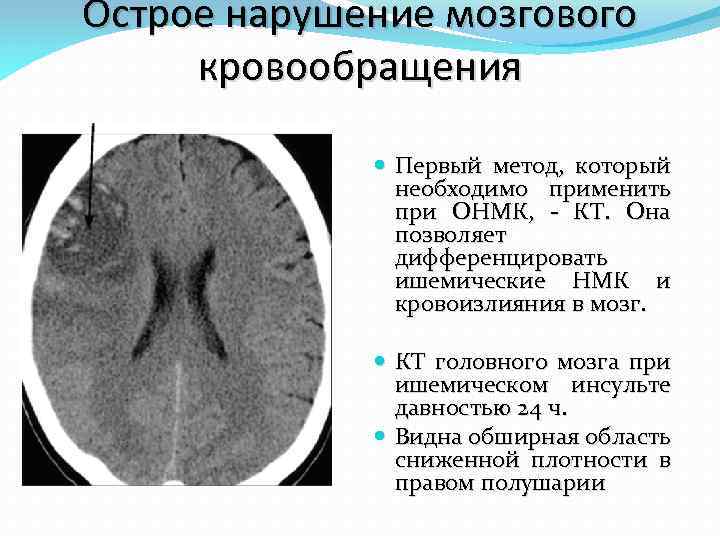 Острое нарушение мозгового кровообращения Первый метод, который необходимо применить при ОНМК, КТ. Она позволяет дифференцировать ишемические НМК и кровоизлияния в мозг. КТ головного мозга при ишемическом инсульте давностью 24 ч. Видна обширная область сниженной плотности в правом полушарии
Острое нарушение мозгового кровообращения Первый метод, который необходимо применить при ОНМК, КТ. Она позволяет дифференцировать ишемические НМК и кровоизлияния в мозг. КТ головного мозга при ишемическом инсульте давностью 24 ч. Видна обширная область сниженной плотности в правом полушарии
 Если существует клиническая необходимость определить зону поражения, то при ишемическом типе инсульта в первые часы желательно выполнить МРТ головного мозга при остром (давностью 12 ч) ишемическом инсульте в области подкорковых ядер слева (стрелка).
Если существует клиническая необходимость определить зону поражения, то при ишемическом типе инсульта в первые часы желательно выполнить МРТ головного мозга при остром (давностью 12 ч) ишемическом инсульте в области подкорковых ядер слева (стрелка).
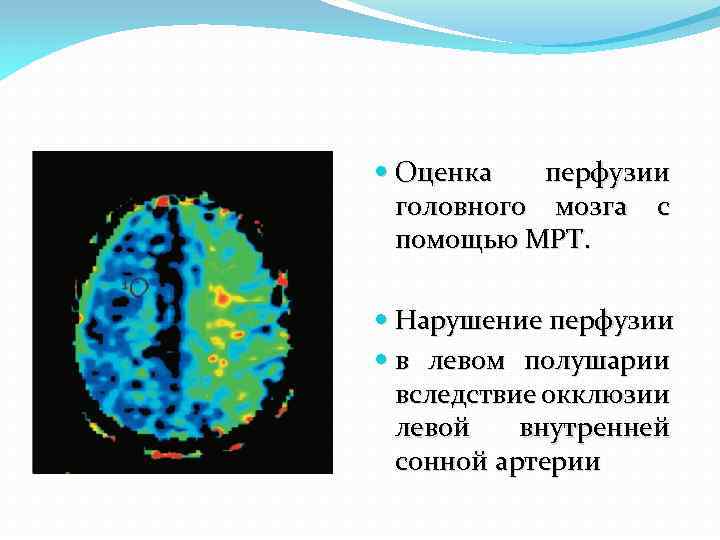 Оценка перфузии головного мозга с помощью МРТ. Нарушение перфузии в левом полушарии вследствие окклюзии левой внутренней сонной артерии
Оценка перфузии головного мозга с помощью МРТ. Нарушение перфузии в левом полушарии вследствие окклюзии левой внутренней сонной артерии
 ВНУТРИЧЕРЕПНЫЕ КРОВОИЗЛИЯНИЯ (ГЕМАТОМЫ) Гематомы локализуются внутри мозга (внутримозговые) или между оболочками мозга (субарахноидальные, субдуральные, эпидуральные). Ангиография вертебробазилярных сосудов пациента с аневризмой терминального отдела базилярной артерии (указана стрелкой). Слева представлена ангиограмма до операции, справа после эмболизации аневризмы микроспиралями.
ВНУТРИЧЕРЕПНЫЕ КРОВОИЗЛИЯНИЯ (ГЕМАТОМЫ) Гематомы локализуются внутри мозга (внутримозговые) или между оболочками мозга (субарахноидальные, субдуральные, эпидуральные). Ангиография вертебробазилярных сосудов пациента с аневризмой терминального отдела базилярной артерии (указана стрелкой). Слева представлена ангиограмма до операции, справа после эмболизации аневризмы микроспиралями.
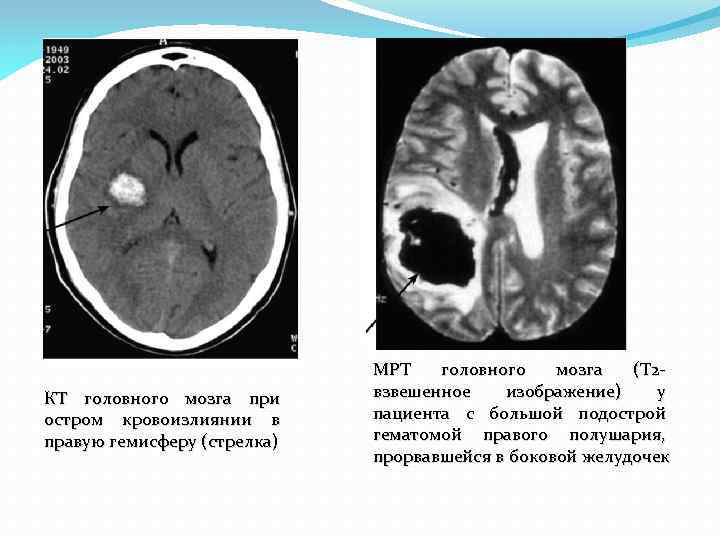 КТ головного мозга при остром кровоизлиянии в правую гемисферу (стрелка) МРТ головного мозга (Т 2 взвешенное изображение) у пациента с большой подострой гематомой правого полушария, прорвавшейся в боковой желудочек
КТ головного мозга при остром кровоизлиянии в правую гемисферу (стрелка) МРТ головного мозга (Т 2 взвешенное изображение) у пациента с большой подострой гематомой правого полушария, прорвавшейся в боковой желудочек
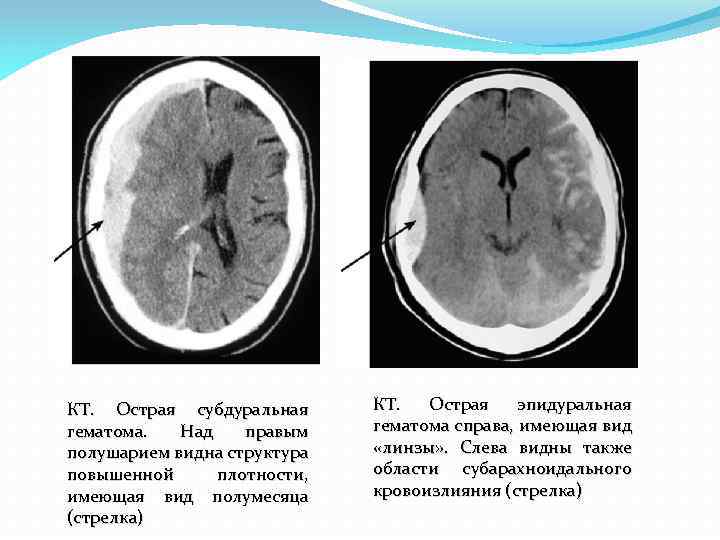 КТ. Острая субдуральная гематома. Над правым полушарием видна структура повышенной плотности, имеющая вид полумесяца (стрелка) КТ. Острая эпидуральная гематома справа, имеющая вид «линзы» . Слева видны также области субарахноидального кровоизлияния (стрелка)
КТ. Острая субдуральная гематома. Над правым полушарием видна структура повышенной плотности, имеющая вид полумесяца (стрелка) КТ. Острая эпидуральная гематома справа, имеющая вид «линзы» . Слева видны также области субарахноидального кровоизлияния (стрелка)
 Опухоли головного мозга
Опухоли головного мозга
 • Опухоли мозга делят на первичные и вторичные (метастазы). • При описании данных лучевого исследования (КТ, МРТ) врач рентгенолог должен предположить наличие опухоли, определить признаки злокачественности, точно описать топографию образования, размеры и особенность строения (солидная, кистозная, некротизированная, обызвествленная). • На практике важно определить топографию опухоли по отношению к намету мозжечка (супраили инфратенториальная) и к веществу мозга (внутримозговая и внемозговая (оболочечная) опухоль). • Основными методами диагностики опухолей являются КТ и МРТ.
• Опухоли мозга делят на первичные и вторичные (метастазы). • При описании данных лучевого исследования (КТ, МРТ) врач рентгенолог должен предположить наличие опухоли, определить признаки злокачественности, точно описать топографию образования, размеры и особенность строения (солидная, кистозная, некротизированная, обызвествленная). • На практике важно определить топографию опухоли по отношению к намету мозжечка (супраили инфратенториальная) и к веществу мозга (внутримозговая и внемозговая (оболочечная) опухоль). • Основными методами диагностики опухолей являются КТ и МРТ.
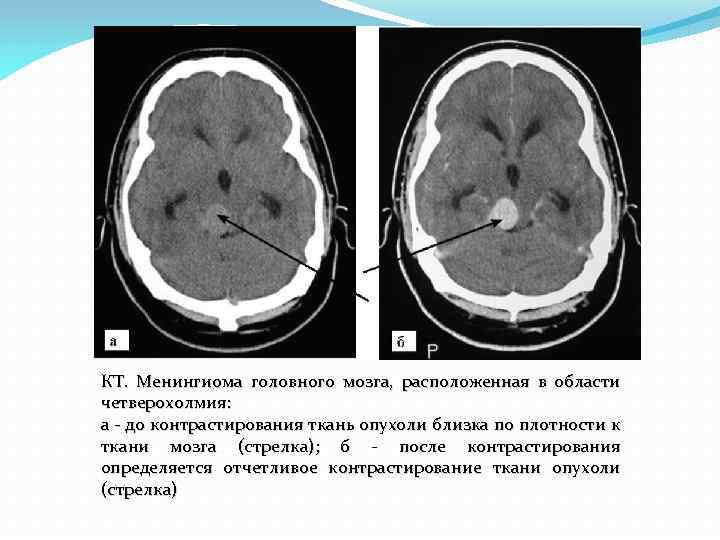 КТ. Менингиома головного мозга, расположенная в области четверохолмия: а до контрастирования ткань опухоли близка по плотности к ткани мозга (стрелка); б после контрастирования определяется отчетливое контрастирование ткани опухоли (стрелка)
КТ. Менингиома головного мозга, расположенная в области четверохолмия: а до контрастирования ткань опухоли близка по плотности к ткани мозга (стрелка); б после контрастирования определяется отчетливое контрастирование ткани опухоли (стрелка)
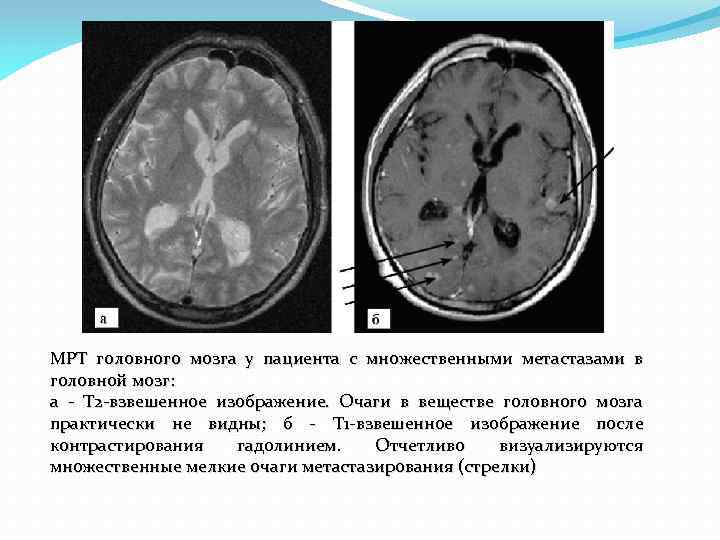 МРТ головного мозга у пациента с множественными метастазами в головной мозг: а Т 2 взвешенное изображение. Очаги в веществе головного мозга практически не видны; б Т 1 взвешенное изображение после контрастирования гадолинием. Отчетливо визуализируются множественные мелкие очаги метастазирования (стрелки)
МРТ головного мозга у пациента с множественными метастазами в головной мозг: а Т 2 взвешенное изображение. Очаги в веществе головного мозга практически не видны; б Т 1 взвешенное изображение после контрастирования гадолинием. Отчетливо визуализируются множественные мелкие очаги метастазирования (стрелки)
 Лучевая анатомия позвоночника и спинного мозга.
Лучевая анатомия позвоночника и спинного мозга.
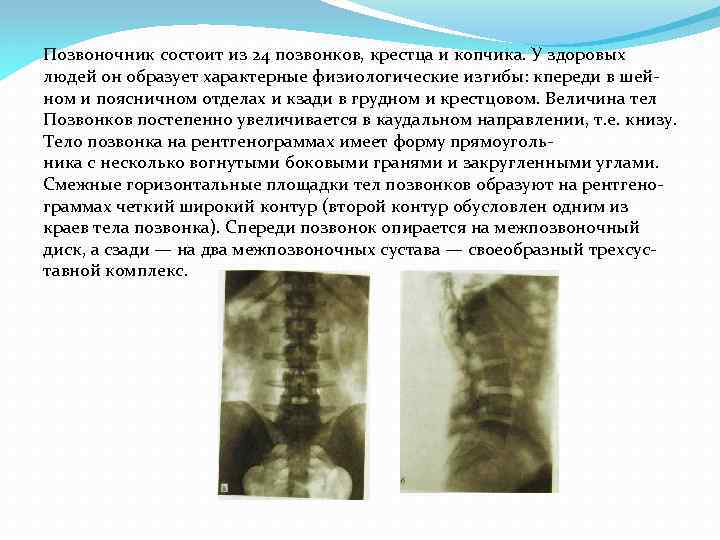 Позвоночник состоит из 24 позвонков, крестца и копчика. У здоровых людей он образует характерные физиологические изгибы: кпереди в шей ном и поясничном отделах и кзади в грудном и крестцовом. Величина тел Позвонков постепенно увеличивается в каудальном направлении, т. е. книзу. Тело позвонка на рентгенограммах имеет форму прямоуголь ника с несколько вогнутыми боковыми гранями и закругленными углами. Смежные горизонтальные площадки тел позвонков образуют на рентгено граммах четкий широкий контур (второй контур обусловлен одним из краев тела позвонка). Спереди позвонок опирается на межпозвоночный диск, а сзади — на два межпозвоночных сустава — своеобразный трехсус тавной комплекс.
Позвоночник состоит из 24 позвонков, крестца и копчика. У здоровых людей он образует характерные физиологические изгибы: кпереди в шей ном и поясничном отделах и кзади в грудном и крестцовом. Величина тел Позвонков постепенно увеличивается в каудальном направлении, т. е. книзу. Тело позвонка на рентгенограммах имеет форму прямоуголь ника с несколько вогнутыми боковыми гранями и закругленными углами. Смежные горизонтальные площадки тел позвонков образуют на рентгено граммах четкий широкий контур (второй контур обусловлен одним из краев тела позвонка). Спереди позвонок опирается на межпозвоночный диск, а сзади — на два межпозвоночных сустава — своеобразный трехсус тавной комплекс.
 Межпозвоночный диск состоит из студенистого ядра, расположенного преимущественно в его центральной и задней частях, фиброзного кольца, образованного фиброзно хрящевыми и по периферии коллагеновыми во локнами, и двух тонких гиалиновых пластинок, каждая из которых — верх няя и нижняя — плотно прилегает к горизонтальной площадке соответству ющего позвонка. По периферии гиалиновая пластинка окружена краевым костным кантом (лимбом) позвонка. Границы межпозвоночного диска примерно совпадают с краями горизонтальных площадок или немного вы ступают за них.
Межпозвоночный диск состоит из студенистого ядра, расположенного преимущественно в его центральной и задней частях, фиброзного кольца, образованного фиброзно хрящевыми и по периферии коллагеновыми во локнами, и двух тонких гиалиновых пластинок, каждая из которых — верх няя и нижняя — плотно прилегает к горизонтальной площадке соответству ющего позвонка. По периферии гиалиновая пластинка окружена краевым костным кантом (лимбом) позвонка. Границы межпозвоночного диска примерно совпадают с краями горизонтальных площадок или немного вы ступают за них.
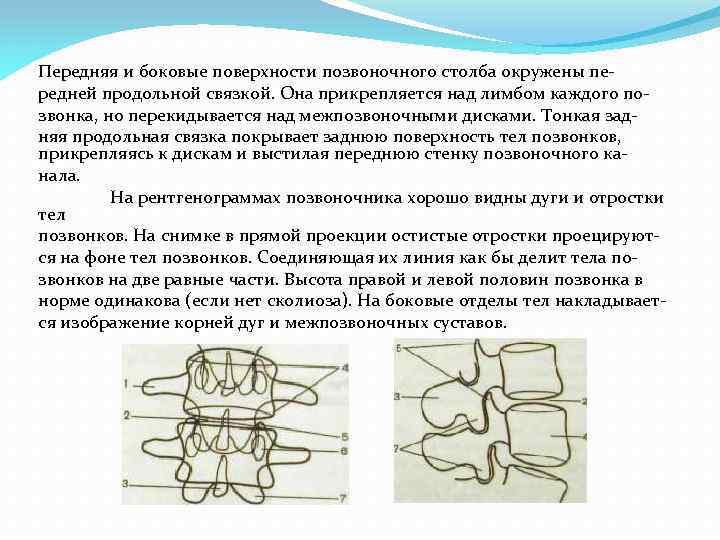 Передняя и боковые поверхности позвоночного столба окружены пе редней продольной связкой. Она прикрепляется над лимбом каждого по звонка, но перекидывается над межпозвоночными дисками. Тонкая зад няя продольная связка покрывает заднюю поверхность тел позвонков, прикрепляясь к дискам и выстилая переднюю стенку позвоночного ка нала. На рентгенограммах позвоночника хорошо видны дуги и отростки тел позвонков. На снимке в прямой проекции остистые отростки проецируют ся на фоне тел позвонков. Соединяющая их линия как бы делит тела по звонков на две равные части. Высота правой и левой половин позвонка в норме одинакова (если нет сколиоза). На боковые отделы тел накладывает ся изображение корней дуг и межпозвоночных суставов.
Передняя и боковые поверхности позвоночного столба окружены пе редней продольной связкой. Она прикрепляется над лимбом каждого по звонка, но перекидывается над межпозвоночными дисками. Тонкая зад няя продольная связка покрывает заднюю поверхность тел позвонков, прикрепляясь к дискам и выстилая переднюю стенку позвоночного ка нала. На рентгенограммах позвоночника хорошо видны дуги и отростки тел позвонков. На снимке в прямой проекции остистые отростки проецируют ся на фоне тел позвонков. Соединяющая их линия как бы делит тела по звонков на две равные части. Высота правой и левой половин позвонка в норме одинакова (если нет сколиоза). На боковые отделы тел накладывает ся изображение корней дуг и межпозвоночных суставов.
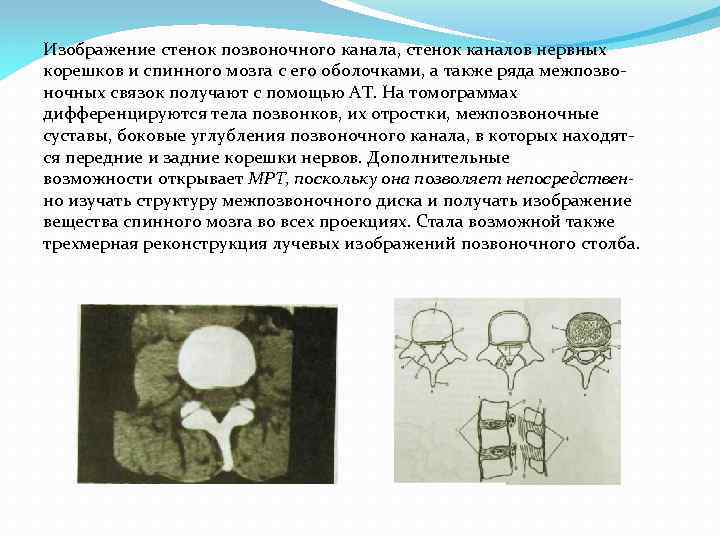 Изображение стенок позвоночного канала, стенок каналов нервных корешков и спинного мозга с его оболочками, а также ряда межпозво ночных связок получают с помощью АТ. На томограммах дифференцируются тела позвонков, их отростки, межпозвоночные суставы, боковые углубления позвоночного канала, в которых находят ся передние и задние корешки нервов. Дополнительные возможности открывает МРТ, поскольку она позволяет непосредственно изучать структуру межпозвоночного диска и получать изображение вещества спинного мозга во всех проекциях. Стала возможной также трехмерная реконструкция лучевых изображений позвоночного столба.
Изображение стенок позвоночного канала, стенок каналов нервных корешков и спинного мозга с его оболочками, а также ряда межпозво ночных связок получают с помощью АТ. На томограммах дифференцируются тела позвонков, их отростки, межпозвоночные суставы, боковые углубления позвоночного канала, в которых находят ся передние и задние корешки нервов. Дополнительные возможности открывает МРТ, поскольку она позволяет непосредственно изучать структуру межпозвоночного диска и получать изображение вещества спинного мозга во всех проекциях. Стала возможной также трехмерная реконструкция лучевых изображений позвоночного столба.
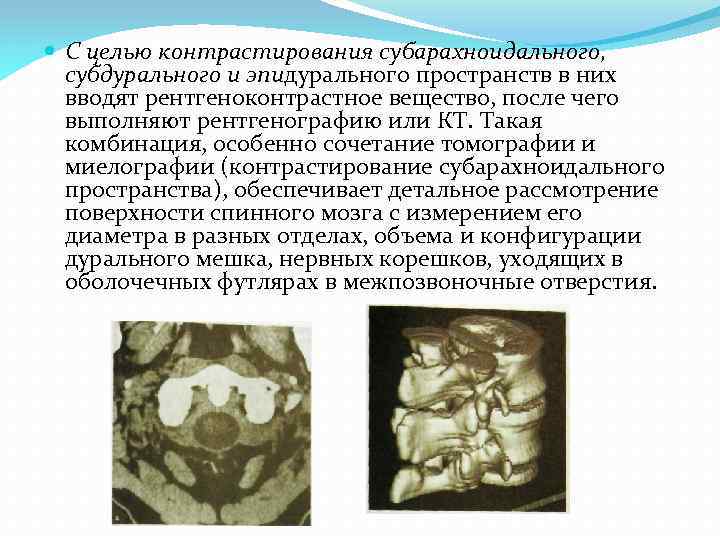 С целью контрастирования субарахноидального, субдурального и эпидурального пространств в них вводят рентгеноконтрастное вещество, после чего выполняют рентгенографию или КТ. Такая комбинация, особенно сочетание томографии и миелографии (контрастирование субарахноидального пространства), обеспечивает детальное рассмотрение поверхности спинного мозга с измерением его диаметра в разных отделах, объема и конфигурации дурального мешка, нервных корешков, уходящих в оболочечных футлярах в межпозвоночные отверстия.
С целью контрастирования субарахноидального, субдурального и эпидурального пространств в них вводят рентгеноконтрастное вещество, после чего выполняют рентгенографию или КТ. Такая комбинация, особенно сочетание томографии и миелографии (контрастирование субарахноидального пространства), обеспечивает детальное рассмотрение поверхности спинного мозга с измерением его диаметра в разных отделах, объема и конфигурации дурального мешка, нервных корешков, уходящих в оболочечных футлярах в межпозвоночные отверстия.
 Повреждения позвоночника и спинного мозга
Повреждения позвоночника и спинного мозга
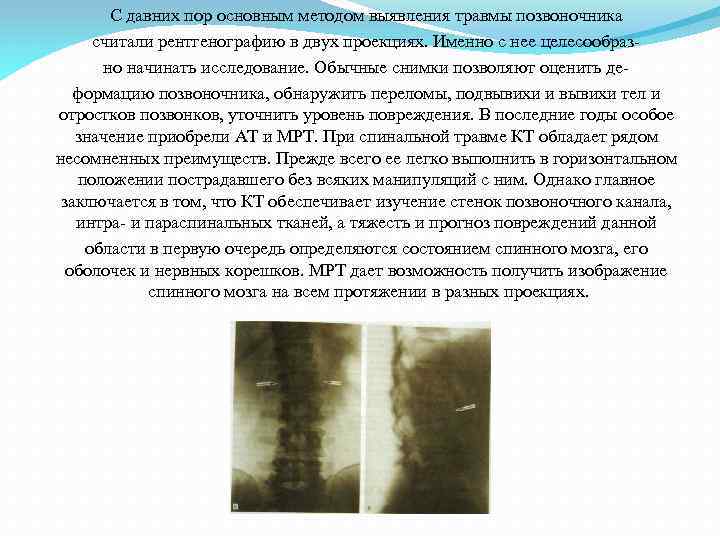 С давних пор основным методом выявления травмы позвоночника считали рентгенографию в двух проекциях. Именно с нее целесообразно начинать исследование. Обычные снимки позволяют оценить деформацию позвоночника, обнаружить переломы, подвывихи и вывихи тел и отростков позвонков, уточнить уровень повреждения. В последние годы особое значение приобрели AT и МРТ. При спинальной травме КТ обладает рядом несомненных преимуществ. Прежде всего ее легко выполнить в горизонтальном положении пострадавшего без всяких манипуляций с ним. Однако главное заключается в том, что КТ обеспечивает изучение стенок позвоночного канала, интра- и параспинальных тканей, а тяжесть и прогноз повреждений данной области в первую очередь определяются состоянием спинного мозга, его оболочек и нервных корешков. МРТ дает возможность получить изображение спинного мозга на всем протяжении в разных проекциях.
С давних пор основным методом выявления травмы позвоночника считали рентгенографию в двух проекциях. Именно с нее целесообразно начинать исследование. Обычные снимки позволяют оценить деформацию позвоночника, обнаружить переломы, подвывихи и вывихи тел и отростков позвонков, уточнить уровень повреждения. В последние годы особое значение приобрели AT и МРТ. При спинальной травме КТ обладает рядом несомненных преимуществ. Прежде всего ее легко выполнить в горизонтальном положении пострадавшего без всяких манипуляций с ним. Однако главное заключается в том, что КТ обеспечивает изучение стенок позвоночного канала, интра- и параспинальных тканей, а тяжесть и прогноз повреждений данной области в первую очередь определяются состоянием спинного мозга, его оболочек и нервных корешков. МРТ дает возможность получить изображение спинного мозга на всем протяжении в разных проекциях.
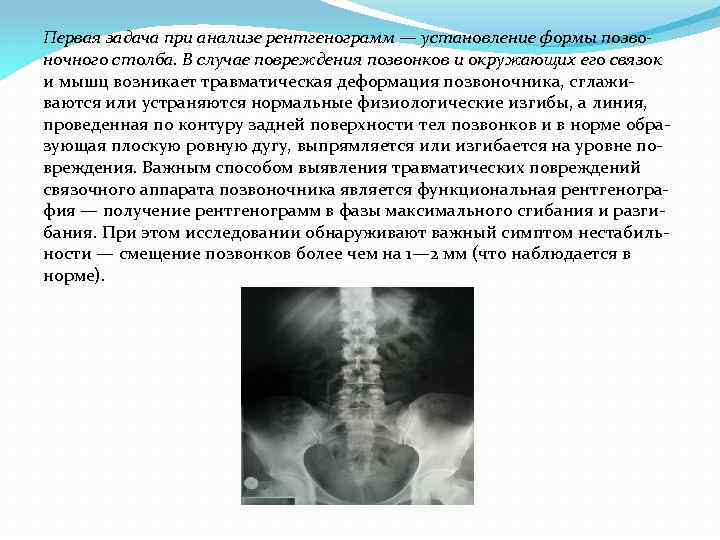 Первая задача при анализе рентгенограмм — установление формы позвоночного столба. В случае повреждения позвонков и окружающих его связок и мышц возникает травматическая деформация позвоночника, сглажи ваются или устраняются нормальные физиологические изгибы, а линия, проведенная по контуру задней поверхности тел позвонков и в норме обра зующая плоскую ровную дугу, выпрямляется или изгибается на уровне по вреждения. Важным способом выявления травматических повреждений связочного аппарата позвоночника является функциональная рентгеногра фия — получение рентгенограмм в фазы максимального сгибания и разги бания. При этом исследовании обнаруживают важный симптом нестабиль ности — смещение позвонков более чем на 1— 2 мм (что наблюдается в норме).
Первая задача при анализе рентгенограмм — установление формы позвоночного столба. В случае повреждения позвонков и окружающих его связок и мышц возникает травматическая деформация позвоночника, сглажи ваются или устраняются нормальные физиологические изгибы, а линия, проведенная по контуру задней поверхности тел позвонков и в норме обра зующая плоскую ровную дугу, выпрямляется или изгибается на уровне по вреждения. Важным способом выявления травматических повреждений связочного аппарата позвоночника является функциональная рентгеногра фия — получение рентгенограмм в фазы максимального сгибания и разги бания. При этом исследовании обнаруживают важный симптом нестабиль ности — смещение позвонков более чем на 1— 2 мм (что наблюдается в норме).
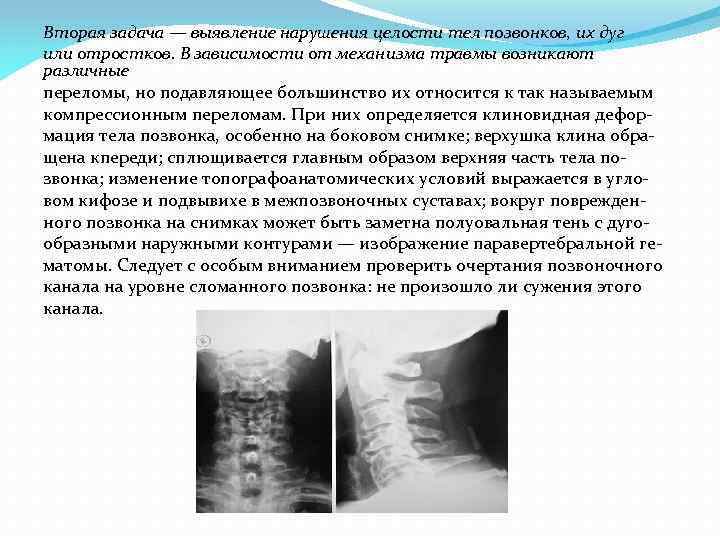 Вторая задача — выявление нарушения целости тел позвонков, их дуг или отростков. В зависимости от механизма травмы возникают различные переломы, но подавляющее большинство их относится к так называемым компрессионным переломам. При них определяется клиновидная дефор мация тела позвонка, особенно на боковом снимке; верхушка клина обра щена кпереди; сплющивается главным образом верхняя часть тела по звонка; изменение топографоанатомических условий выражается в угло вом кифозе и подвывихе в межпозвоночных суставах; вокруг поврежден ного позвонка на снимках может быть заметна полуовальная тень с дуго образными наружными контурами — изображение паравертебральной ге матомы. Следует с особым вниманием проверить очертания позвоночного канала на уровне сломанного позвонка: не произошло ли сужения этого канала.
Вторая задача — выявление нарушения целости тел позвонков, их дуг или отростков. В зависимости от механизма травмы возникают различные переломы, но подавляющее большинство их относится к так называемым компрессионным переломам. При них определяется клиновидная дефор мация тела позвонка, особенно на боковом снимке; верхушка клина обра щена кпереди; сплющивается главным образом верхняя часть тела по звонка; изменение топографоанатомических условий выражается в угло вом кифозе и подвывихе в межпозвоночных суставах; вокруг поврежден ного позвонка на снимках может быть заметна полуовальная тень с дуго образными наружными контурами — изображение паравертебральной ге матомы. Следует с особым вниманием проверить очертания позвоночного канала на уровне сломанного позвонка: не произошло ли сужения этого канала.
 Хотя обычные снимки — надежный инструмент диагностики, все же более полно раскрывает картину повреждения КТ. На томограммах яснее выделяются переломы тел, дуг и отростков и, что важнее всего, состояние стенок позвоночного канала. Отчетливо вырисовываются травматические грыжи межпозвоночных дисков, гематомы в эпидуральном и субарахнои дальном пространствах, смещения спинного мозга. Для более точного вы явления повреждения спинного мозга КТ проводят в сочетании с введени ем контрастного вещества в субарахноидальное пространство, т. е. с миело графией. При МРТ повреждение спинного мозга и интрамедуллярное кро воизлияние распознают и без миелографии. МРТ обеспечивает выявление травматической грыжи диска и эпидуральной гематомы, т. е. повреждений, для устранения которых необходимо оперативное вмешательство.
Хотя обычные снимки — надежный инструмент диагностики, все же более полно раскрывает картину повреждения КТ. На томограммах яснее выделяются переломы тел, дуг и отростков и, что важнее всего, состояние стенок позвоночного канала. Отчетливо вырисовываются травматические грыжи межпозвоночных дисков, гематомы в эпидуральном и субарахнои дальном пространствах, смещения спинного мозга. Для более точного вы явления повреждения спинного мозга КТ проводят в сочетании с введени ем контрастного вещества в субарахноидальное пространство, т. е. с миело графией. При МРТ повреждение спинного мозга и интрамедуллярное кро воизлияние распознают и без миелографии. МРТ обеспечивает выявление травматической грыжи диска и эпидуральной гематомы, т. е. повреждений, для устранения которых необходимо оперативное вмешательство.
 Лучевая анатомия скелета
Лучевая анатомия скелета
 Среди всего многообразия костей(у человека их более 200) принято выделять трубчатые(длинные: плечевая, кости предплечья, бедренная, кости голени; короткие: ключицы, фаланги, кости, пясти и плюсны ), губчатые( длинные : ребра, грудина; короткие: позвонки, кости запястья, плюсны и сесамовидные), плоские( кости черепа, таза, лопатки) и смешанные( кости основания черепа) кости. Положение , форма и величина всех костей четко отражается на рентгенограммах. На снимках видны преимущественно плотные части кости, т. е. костные балки и трабекулы. Мягкие ткани надкостница, эндост, костный мозг, сосуды и нервы, хрящ, синовиальная жидкость в физиологических условиях не дают структурного рентгеновского изображения, равно как окружающие кость фасции и мышцы. Частично все эти образования выделяются на сонограммах, компьютерных и магнитно резонансных томограммах. (Рис. 1 и 2)
Среди всего многообразия костей(у человека их более 200) принято выделять трубчатые(длинные: плечевая, кости предплечья, бедренная, кости голени; короткие: ключицы, фаланги, кости, пясти и плюсны ), губчатые( длинные : ребра, грудина; короткие: позвонки, кости запястья, плюсны и сесамовидные), плоские( кости черепа, таза, лопатки) и смешанные( кости основания черепа) кости. Положение , форма и величина всех костей четко отражается на рентгенограммах. На снимках видны преимущественно плотные части кости, т. е. костные балки и трабекулы. Мягкие ткани надкостница, эндост, костный мозг, сосуды и нервы, хрящ, синовиальная жидкость в физиологических условиях не дают структурного рентгеновского изображения, равно как окружающие кость фасции и мышцы. Частично все эти образования выделяются на сонограммах, компьютерных и магнитно резонансных томограммах. (Рис. 1 и 2)
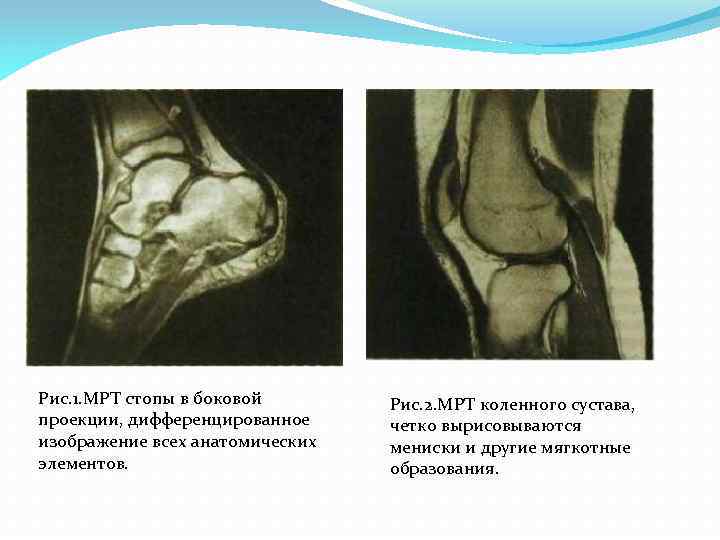 Рис. 1. МРТ стопы в боковой проекции, дифференцированное изображение всех анатомических элементов. Рис. 2. МРТ коленного сустава, четко вырисовываются мениски и другие мягкотные образования.
Рис. 1. МРТ стопы в боковой проекции, дифференцированное изображение всех анатомических элементов. Рис. 2. МРТ коленного сустава, четко вырисовываются мениски и другие мягкотные образования.
 Костные балки губчатого вещества состоят из большого числа тесно прилегающих друг к другу костных пластинок, которые образуют густую сеть, напоминающую губку( отсюда название губчатая кость). В корковом слое костные пластинки расположены очень плотно. Метафизы и эпифизы состоят преимущественно из губчатого вещества. Оно дает на рентгенограмме особый костный рисунок, составленный переплетенными костными балками. Эти костные балки и трабекулы располагаются в виде изогнутых пластинок, соединенных поперечными перекладинами, или имеют вид трубок, образующих ячеистую структуру. Соотношение костных балок и трабекул с костномозговыми пространствами определяют костную структуру. Она, с одной стороны, обусловлена генетическими факторами, а с другой в течение всей жизни человека находится в зависимости от характера функциональной нагрузки и во многом определяется условиями жизни, труда, спортивными нагрузками. На рентгенограммах трубчатых костей различают диафизы, метафизы, эпифезы и апофизы(Рис. 3)
Костные балки губчатого вещества состоят из большого числа тесно прилегающих друг к другу костных пластинок, которые образуют густую сеть, напоминающую губку( отсюда название губчатая кость). В корковом слое костные пластинки расположены очень плотно. Метафизы и эпифизы состоят преимущественно из губчатого вещества. Оно дает на рентгенограмме особый костный рисунок, составленный переплетенными костными балками. Эти костные балки и трабекулы располагаются в виде изогнутых пластинок, соединенных поперечными перекладинами, или имеют вид трубок, образующих ячеистую структуру. Соотношение костных балок и трабекул с костномозговыми пространствами определяют костную структуру. Она, с одной стороны, обусловлена генетическими факторами, а с другой в течение всей жизни человека находится в зависимости от характера функциональной нагрузки и во многом определяется условиями жизни, труда, спортивными нагрузками. На рентгенограммах трубчатых костей различают диафизы, метафизы, эпифезы и апофизы(Рис. 3)
 Рис. 3, образная рентгенограмма таза. 1 губчатое вещество подвздошной кости, 2 головка бедренной кости, 3 эпи метафизарный ростковый хрящ, 4 ядро окостенения большого вертела, 5 апофизарный ростковый хрящ, 6 кортикальный слой бедренной кости, 7 тень металлического экрана для защиты гонад от рентгеновского излучения.
Рис. 3, образная рентгенограмма таза. 1 губчатое вещество подвздошной кости, 2 головка бедренной кости, 3 эпи метафизарный ростковый хрящ, 4 ядро окостенения большого вертела, 5 апофизарный ростковый хрящ, 6 кортикальный слой бедренной кости, 7 тень металлического экрана для защиты гонад от рентгеновского излучения.
 Диафиз это тело кости. В нем на всем протяжении выделяется костномозговой канал. Он окружен костным компактным веществом, которое обуславливает интенсивную однородную тень по краям кости ее кортикальный слой, который постепенно истончается по направлению к метафизам. Наружный контур кортикального слоя резкий и четкий, в местах прикрепления связок и сухожилий мышц он неровный. Границей между метафизом и диафизом считают то место, где перестает различаться костномозговая полость. Эпифиз это суставной конец кости. В детском возрасте он отделяется от метафиза узкой поперечной светлой полоской росткового хряща, а после окончания роста кости в длину узкой поперечной темной полоской эпифизарного хряща. Апофиз это выступ костивблизи эпифиза, имеющий самостоятельное ядро окостенения; он служит местом прикрепления мышц. Суставной хрящ на рентгенограммах не дает тени. Вследствие этого между эпифизами, т. е. между суставной головкой одной кости и суставной впадины другой кости, определяется светлая полоса, называемая рентгеновской суставной щелью.
Диафиз это тело кости. В нем на всем протяжении выделяется костномозговой канал. Он окружен костным компактным веществом, которое обуславливает интенсивную однородную тень по краям кости ее кортикальный слой, который постепенно истончается по направлению к метафизам. Наружный контур кортикального слоя резкий и четкий, в местах прикрепления связок и сухожилий мышц он неровный. Границей между метафизом и диафизом считают то место, где перестает различаться костномозговая полость. Эпифиз это суставной конец кости. В детском возрасте он отделяется от метафиза узкой поперечной светлой полоской росткового хряща, а после окончания роста кости в длину узкой поперечной темной полоской эпифизарного хряща. Апофиз это выступ костивблизи эпифиза, имеющий самостоятельное ядро окостенения; он служит местом прикрепления мышц. Суставной хрящ на рентгенограммах не дает тени. Вследствие этого между эпифизами, т. е. между суставной головкой одной кости и суставной впадины другой кости, определяется светлая полоса, называемая рентгеновской суставной щелью.
 Рентгеновское изображение плоских костей существенно отличается от картины трубчатых костей. В своде черепа хорошо дифференцируется губчатое вещество, окаймленное тонкими и плотными наружной и внутренней пластинками. В костях таза выделяется структура губчатого вещества, покрытого по краям довольно выраженным кортикальным слоем. Смешанные кости в рентгеновском изображении имеют различную форму, которую можно правильно оценить, правильно производя снимки в разных проекциях. Особенностью КТ является изображение костей и суставов в аксиальной проекции. Кроме того возможно получение не только отображение костей, но и мягких тканей. Можно судить о положении, плотности и объеме мышц, сухожилий, связок, наличии в мягких тканях скоплений гноя, опухолевых разрастаний. Чрезвычайно эффективный метод исследования мышц и связочного аппарата конечностей сонография. С помощью этого метода можно выявить разрывы сухожилий, поражение их манжет, выпот суставе, пролифераьтивные изменения синовиальной оболочки и т. д. (Рис. 4)
Рентгеновское изображение плоских костей существенно отличается от картины трубчатых костей. В своде черепа хорошо дифференцируется губчатое вещество, окаймленное тонкими и плотными наружной и внутренней пластинками. В костях таза выделяется структура губчатого вещества, покрытого по краям довольно выраженным кортикальным слоем. Смешанные кости в рентгеновском изображении имеют различную форму, которую можно правильно оценить, правильно производя снимки в разных проекциях. Особенностью КТ является изображение костей и суставов в аксиальной проекции. Кроме того возможно получение не только отображение костей, но и мягких тканей. Можно судить о положении, плотности и объеме мышц, сухожилий, связок, наличии в мягких тканях скоплений гноя, опухолевых разрастаний. Чрезвычайно эффективный метод исследования мышц и связочного аппарата конечностей сонография. С помощью этого метода можно выявить разрывы сухожилий, поражение их манжет, выпот суставе, пролифераьтивные изменения синовиальной оболочки и т. д. (Рис. 4)
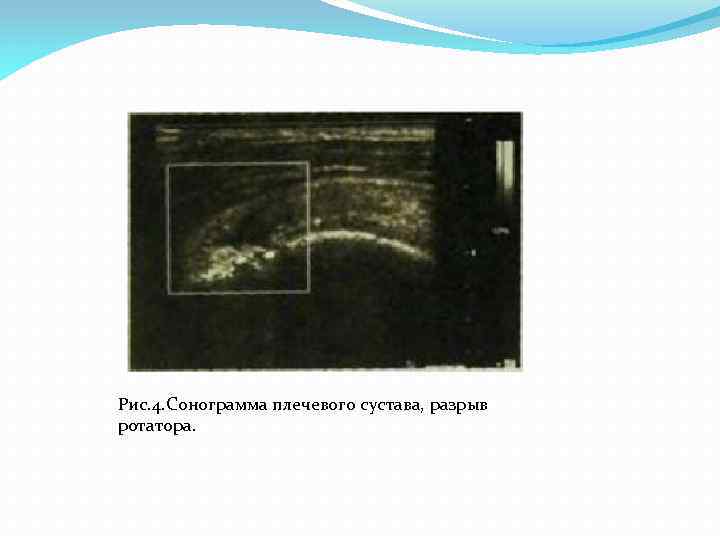 Рис. 4. Сонограмма плечевого сустава, разрыв ротатора.
Рис. 4. Сонограмма плечевого сустава, разрыв ротатора.
 Радионуклидная визуализация скелета(сцинтиграфия). Ее выполняют путем внутривеннного введения меченных технецием фосфатных соединений. Интенсивность и скорость включения РФП в костную ткань зависят от двух факторов величины кровотока и интенсивности обменных процессов в кости. Сцинтиграфия очень часто используется для дигностики опухолей а также их метастазов. (Рис. 5, 6) Рис. 5. Изображение скелета без патологии у больного раком почки
Радионуклидная визуализация скелета(сцинтиграфия). Ее выполняют путем внутривеннного введения меченных технецием фосфатных соединений. Интенсивность и скорость включения РФП в костную ткань зависят от двух факторов величины кровотока и интенсивности обменных процессов в кости. Сцинтиграфия очень часто используется для дигностики опухолей а также их метастазов. (Рис. 5, 6) Рис. 5. Изображение скелета без патологии у больного раком почки
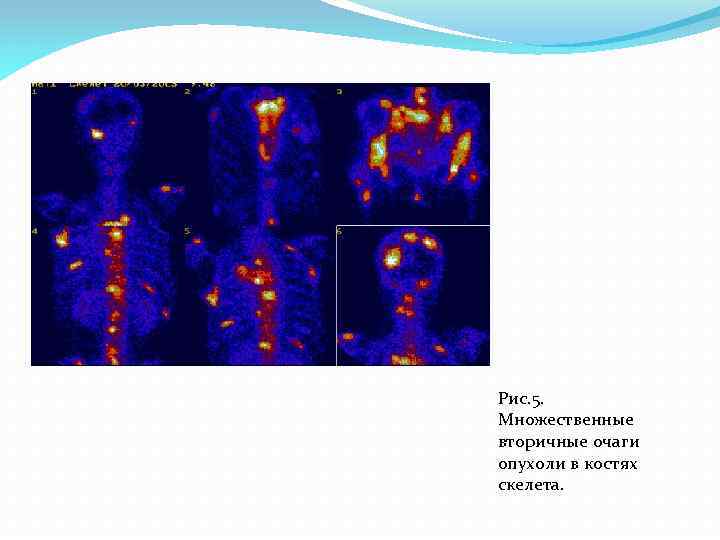 Рис. 5. Множественные вторичные очаги опухоли в костях скелета.
Рис. 5. Множественные вторичные очаги опухоли в костях скелета.
 У здорового человека РФП сравнительно равномерно и симметрично накапливается в скелете. Его концентрация выше в зонах роста костей и области суставных поверхностей. Кроме того, на синцитиграммах появляется тень почек и мочевого пузыря, так как около 50% РФП выводится в эти же сроки через мочевой тракт. Снижение концентрации РФП в костях наблюдается при аномалиях развития скелета и нарушениях обмена веществ. Отдельные участки слабого накопления обнаруживаются в области костных инфарктов и асептического некроза костной ткани. Локальное увеличение концентрации РФП в кости наблюдается при переломах, остеомиелитах, артритах, опухолях, но без учета анамнеза и клинической картины болезни расшифровать природу данного процесса невозможно.
У здорового человека РФП сравнительно равномерно и симметрично накапливается в скелете. Его концентрация выше в зонах роста костей и области суставных поверхностей. Кроме того, на синцитиграммах появляется тень почек и мочевого пузыря, так как около 50% РФП выводится в эти же сроки через мочевой тракт. Снижение концентрации РФП в костях наблюдается при аномалиях развития скелета и нарушениях обмена веществ. Отдельные участки слабого накопления обнаруживаются в области костных инфарктов и асептического некроза костной ткани. Локальное увеличение концентрации РФП в кости наблюдается при переломах, остеомиелитах, артритах, опухолях, но без учета анамнеза и клинической картины болезни расшифровать природу данного процесса невозможно.
 Лучевые симптомы и синдромы поражения скелета.
Лучевые симптомы и синдромы поражения скелета.
 Основные отклонения от нормы, наблюдаемые при рентгенологическом исследовании, можно сгруппировать следующим образом: 1) изменения положения, формы и величины костей; 2) изменения поверхности костей (их контуров на рентгенограммах); 3) изменения костной структуры; а) нарушение целости костных балок; 6) перестройка структуры кости; в) остеолиз н остеонекроз; г) деструкция и секвестрация костной ткани; 4) изменения рентгеновской суставной щели
Основные отклонения от нормы, наблюдаемые при рентгенологическом исследовании, можно сгруппировать следующим образом: 1) изменения положения, формы и величины костей; 2) изменения поверхности костей (их контуров на рентгенограммах); 3) изменения костной структуры; а) нарушение целости костных балок; 6) перестройка структуры кости; в) остеолиз н остеонекроз; г) деструкция и секвестрация костной ткани; 4) изменения рентгеновской суставной щели
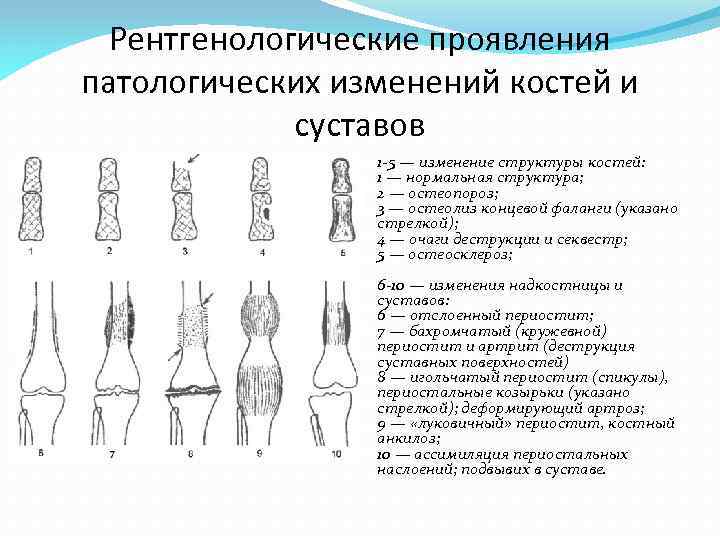 Рентгенологические проявления патологических изменений костей и суставов 1 -5 — изменение структуры костей: 1 — нормальная структура; 2 — остеопороз; 3 — остеолиз концевой фаланги (указано стрелкой); 4 — очаги деструкции и секвестр; 5 — остеосклероз; 6 -10 — изменения надкостницы и суставов: 6 — отслоенный периостит; 7 — бахромчатый (кружевной) периостит и артрит (деструкция суставных поверхностей) 8 — игольчатый периостит (спикулы), периостальные козырьки (указано стрелкой); деформирующий артроз; 9 — «луковичный» периостит, костный анкилоз; 10 — ассимиляция периостальных наслоений; подвывих в суставе.
Рентгенологические проявления патологических изменений костей и суставов 1 -5 — изменение структуры костей: 1 — нормальная структура; 2 — остеопороз; 3 — остеолиз концевой фаланги (указано стрелкой); 4 — очаги деструкции и секвестр; 5 — остеосклероз; 6 -10 — изменения надкостницы и суставов: 6 — отслоенный периостит; 7 — бахромчатый (кружевной) периостит и артрит (деструкция суставных поверхностей) 8 — игольчатый периостит (спикулы), периостальные козырьки (указано стрелкой); деформирующий артроз; 9 — «луковичный» периостит, костный анкилоз; 10 — ассимиляция периостальных наслоений; подвывих в суставе.
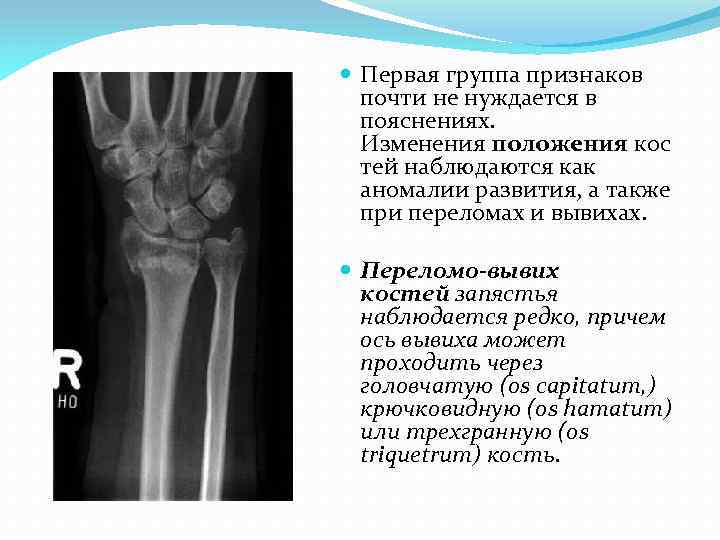 Первая группа признаков почти не нуждается в пояснениях. Изменения положения кос тей наблюдаются как аномалии развития, а также при переломах и вывихах. Переломо-вывих костей запястья наблюдается редко, причем ось вывиха может проходить через головчатую (os capitatum, ) крючковидную (os hamatum) или трехгранную (os triquetrum) кость.
Первая группа признаков почти не нуждается в пояснениях. Изменения положения кос тей наблюдаются как аномалии развития, а также при переломах и вывихах. Переломо-вывих костей запястья наблюдается редко, причем ось вывиха может проходить через головчатую (os capitatum, ) крючковидную (os hamatum) или трехгранную (os triquetrum) кость.
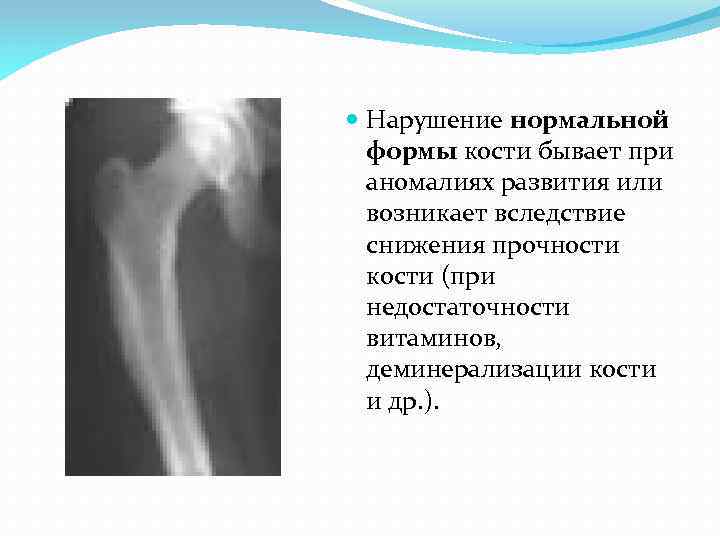 Нарушение нормальной формы кости бывает при аномалиях развития или возникает вследствие снижения прочности кости (при недостаточности витаминов, деминерализации кости и др. ).
Нарушение нормальной формы кости бывает при аномалиях развития или возникает вследствие снижения прочности кости (при недостаточности витаминов, деминерализации кости и др. ).
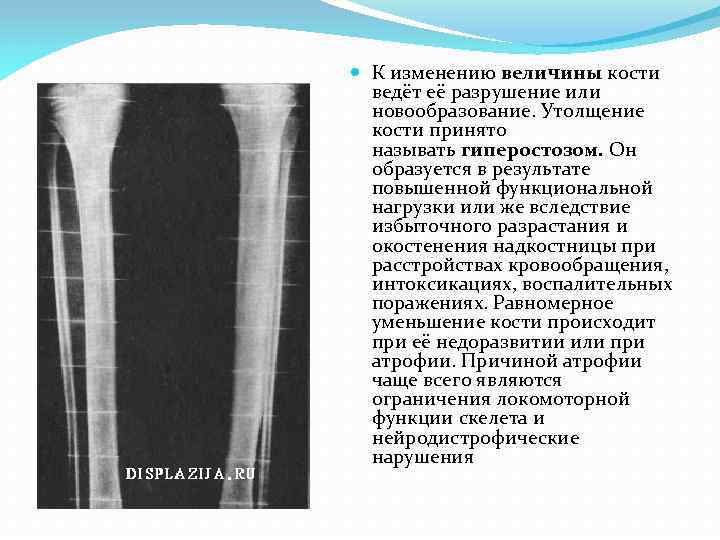 К изменению величины кости ведёт её разрушение или новообразование. Утолщение кости принято называть гиперостозом. Он образуется в результате повышенной функциональной нагрузки или же вследствие избыточного разрастания и окостенения надкостницы при расстройствах кровообращения, интоксикациях, воспалительных поражениях. Равномерное уменьшение кости происходит при её недоразвитии или при атрофии. Причиной атрофии чаще всего являются ограничения локомоторной функции скелета и нейродистрофические нарушения
К изменению величины кости ведёт её разрушение или новообразование. Утолщение кости принято называть гиперостозом. Он образуется в результате повышенной функциональной нагрузки или же вследствие избыточного разрастания и окостенения надкостницы при расстройствах кровообращения, интоксикациях, воспалительных поражениях. Равномерное уменьшение кости происходит при её недоразвитии или при атрофии. Причиной атрофии чаще всего являются ограничения локомоторной функции скелета и нейродистрофические нарушения
 Изменения наружной поверхности кости наблюдаются при деструкции коркового слоя воспалительного или опухолевого происхождения. Кроме того, на кости могут быть выступы, связанные с нарушением развития (экзостозы) или с воспалительным процессом (остеофиты). Но наиболее часто изменения контуров кости объясняются структурными изменениями надкостницы. Наблюдаются и изменения костей: периостальное новообразование кости, остеофиты (особенно фаланг пальцев), субпериостальная оссификация дистальных отделов длинных трубчатых костей, наиболее выраженная в местах прикрепления сухожилий и связок, акроостеолиз и остеопороз.
Изменения наружной поверхности кости наблюдаются при деструкции коркового слоя воспалительного или опухолевого происхождения. Кроме того, на кости могут быть выступы, связанные с нарушением развития (экзостозы) или с воспалительным процессом (остеофиты). Но наиболее часто изменения контуров кости объясняются структурными изменениями надкостницы. Наблюдаются и изменения костей: периостальное новообразование кости, остеофиты (особенно фаланг пальцев), субпериостальная оссификация дистальных отделов длинных трубчатых костей, наиболее выраженная в местах прикрепления сухожилий и связок, акроостеолиз и остеопороз.
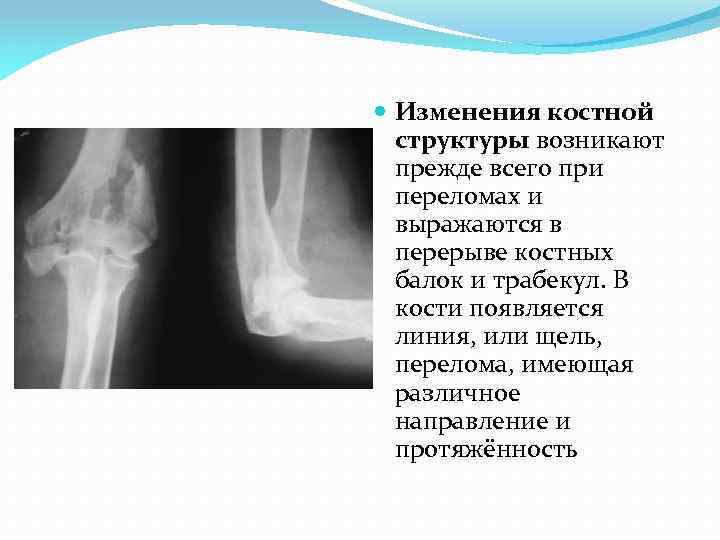 Изменения костной структуры возникают прежде всего при переломах и выражаются в перерыве костных балок и трабекул. В кости появляется линия, или щель, перелома, имеющая различное направление и протяжённость
Изменения костной структуры возникают прежде всего при переломах и выражаются в перерыве костных балок и трабекул. В кости появляется линия, или щель, перелома, имеющая различное направление и протяжённость
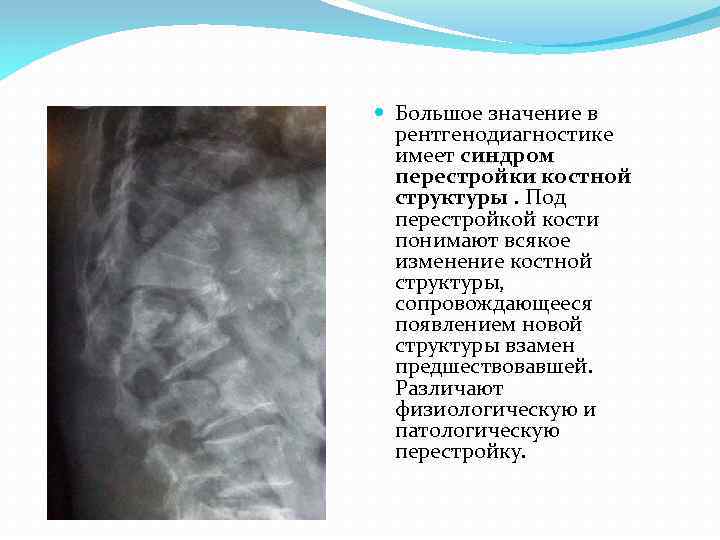 Большое значение в рентгенодиагностике имеет синдром перестройки костной структуры. Под перестройкой кости понимают всякое изменение костной структуры, сопровождающееся появлением новой структуры взамен предшествовавшей. Различают физиологическую и патологическую перестройку.
Большое значение в рентгенодиагностике имеет синдром перестройки костной структуры. Под перестройкой кости понимают всякое изменение костной структуры, сопровождающееся появлением новой структуры взамен предшествовавшей. Различают физиологическую и патологическую перестройку.
 Изменение рентгеновской суставной щели — признак поражения сустава. Равномерное сужение суставной щели чаше всего указывает на дистрофическое состояние суставных хрящей. Неравномерное сужение наблюдается при артритах и может сочетаться с разрушением замыкающих пластинок и субхондрального слоя сочленяющихся костей.
Изменение рентгеновской суставной щели — признак поражения сустава. Равномерное сужение суставной щели чаше всего указывает на дистрофическое состояние суставных хрящей. Неравномерное сужение наблюдается при артритах и может сочетаться с разрушением замыкающих пластинок и субхондрального слоя сочленяющихся костей.
 Рентгенодиагностика травм и заболеваний костей и суставов
Рентгенодиагностика травм и заболеваний костей и суставов
 Рентгеносемиотика травматических повреждений костей и суставов Перелом – повреждение кости с нарушением ее целостности в результате механического воздействия (травматические и патологические). Вывихи и подвывихи суставов – повреждение сустава с нарушением взаимоотношения суставных поверхностей (травматические и патологические).
Рентгеносемиотика травматических повреждений костей и суставов Перелом – повреждение кости с нарушением ее целостности в результате механического воздействия (травматические и патологические). Вывихи и подвывихи суставов – повреждение сустава с нарушением взаимоотношения суставных поверхностей (травматические и патологические).
 Классификация переломов: По этиологии: травматические (огнестрельные, неогнестрельые), патологические; По отношению к покровным тканям: открытые, закрытые; По характеру: неполные (краевые, линейные, дырчатые), полные (оскольчатые, двойные, многооскольчатые, раздробленные); По виду плоскости перелома: поперечные, продольные, косые, винтообразные, Т и У образные; По локализации: диафизарные, метафизарные, эпифизарные; внутри и внесуставные; Со смещением и без смещения отломков (смещение определяется по дистальному отломку); Виды смещения: поперечное (кпереди, кзади, кнутри, кнаружи), угловое, ротационное, с расхожденеим по длине с образованием диастаза, с захождением по длине, вколоченные переломы.
Классификация переломов: По этиологии: травматические (огнестрельные, неогнестрельые), патологические; По отношению к покровным тканям: открытые, закрытые; По характеру: неполные (краевые, линейные, дырчатые), полные (оскольчатые, двойные, многооскольчатые, раздробленные); По виду плоскости перелома: поперечные, продольные, косые, винтообразные, Т и У образные; По локализации: диафизарные, метафизарные, эпифизарные; внутри и внесуставные; Со смещением и без смещения отломков (смещение определяется по дистальному отломку); Виды смещения: поперечное (кпереди, кзади, кнутри, кнаружи), угловое, ротационное, с расхожденеим по длине с образованием диастаза, с захождением по длине, вколоченные переломы.
 Тактика рентгенологического исследования: 1. При поступлении пострадавшего в приемный покой; 2. Сразу после репозиции костей или вправления вывихов (подвывихов) и иммобилизации конечности гипсовой повязкой или металлоконструкцией; 3. Через 7– 14 дней для определения вторичного смещения отломков или суставных концов костей, образующих сустав; 4. В динамике для контроля эффективности лечения перелома/вывиха (подвывиха) (сроки рентгеновского исследования зависят от средней продолжительности консолидации костей данного сегмента, например, ключица, предплечье, кости кисти и стопы (кроме ладъевидной, таранной и пяточной) – 4 недели, плечевая кость – 2 месяца, большеберцовая, ладъевидная, таранная и пяточная кости – 3 месяца, бедренная кость – 4– 6 месяцев); 5. Перед снятием и после снятия иммобилизации.
Тактика рентгенологического исследования: 1. При поступлении пострадавшего в приемный покой; 2. Сразу после репозиции костей или вправления вывихов (подвывихов) и иммобилизации конечности гипсовой повязкой или металлоконструкцией; 3. Через 7– 14 дней для определения вторичного смещения отломков или суставных концов костей, образующих сустав; 4. В динамике для контроля эффективности лечения перелома/вывиха (подвывиха) (сроки рентгеновского исследования зависят от средней продолжительности консолидации костей данного сегмента, например, ключица, предплечье, кости кисти и стопы (кроме ладъевидной, таранной и пяточной) – 4 недели, плечевая кость – 2 месяца, большеберцовая, ладъевидная, таранная и пяточная кости – 3 месяца, бедренная кость – 4– 6 месяцев); 5. Перед снятием и после снятия иммобилизации.
 Рентгенологические признаки переломов: Линия перелома - нарушение целости костной ткани в виде прерывания структуры: Ш Свежий перелом – линия перелома имеет неровные, резкие края; Ш Несвежий перелом – через 7– 10 дней после травмы происходит резорбция краев костных отломков; Ш Застарелый перелом – через 2– 3 недели после травмы (остеопороз отломков кости, нечеткость краев костных отломков). Смещение отломков: Расхождение костных отломков – линия просветления; Ш Участки уплотнения костной структуры (вклинивание или захождение отломков). Ш Расхождение костных отломков – линия просветления; Ш Участки уплотнения костной структуры (вклинивание или захождение отломков). Деформация и перерыв коркового слоя. Ш
Рентгенологические признаки переломов: Линия перелома - нарушение целости костной ткани в виде прерывания структуры: Ш Свежий перелом – линия перелома имеет неровные, резкие края; Ш Несвежий перелом – через 7– 10 дней после травмы происходит резорбция краев костных отломков; Ш Застарелый перелом – через 2– 3 недели после травмы (остеопороз отломков кости, нечеткость краев костных отломков). Смещение отломков: Расхождение костных отломков – линия просветления; Ш Участки уплотнения костной структуры (вклинивание или захождение отломков). Ш Расхождение костных отломков – линия просветления; Ш Участки уплотнения костной структуры (вклинивание или захождение отломков). Деформация и перерыв коркового слоя. Ш
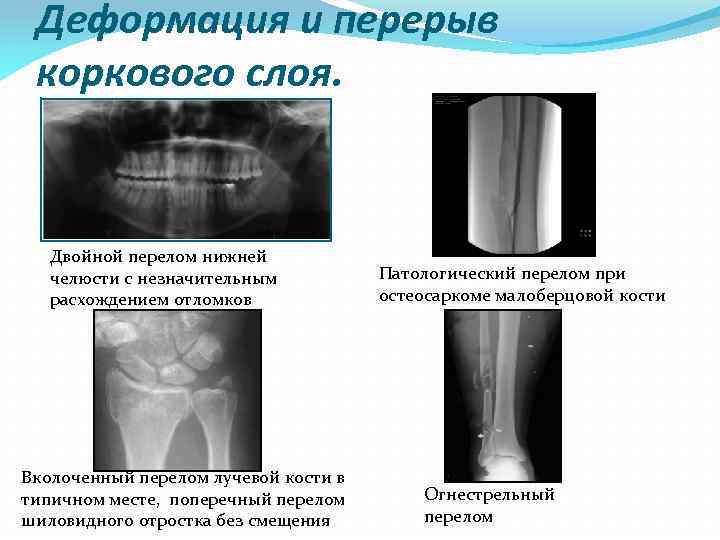 Деформация и перерыв коркового слоя. Двойной перелом нижней челюсти с незначительным расхождением отломков Вколоченный перелом лучевой кости в типичном месте, поперечный перелом шиловидного отростка без смещения Патологический перелом при остеосаркоме малоберцовой кости Огнестрельный перелом
Деформация и перерыв коркового слоя. Двойной перелом нижней челюсти с незначительным расхождением отломков Вколоченный перелом лучевой кости в типичном месте, поперечный перелом шиловидного отростка без смещения Патологический перелом при остеосаркоме малоберцовой кости Огнестрельный перелом
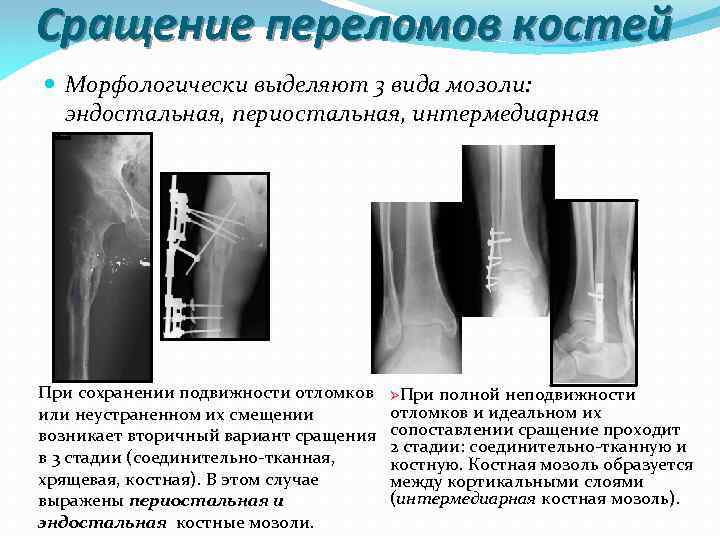 Сращение переломов костей Морфологически выделяют 3 вида мозоли: эндостальная, периостальная, интермедиарная При сохранении подвижности отломков или неустраненном их смещении возникает вторичный вариант сращения в 3 стадии (соединительно тканная, хрящевая, костная). В этом случае выражены периостальная и эндостальная костные мозоли. ØПри полной неподвижности отломков и идеальном их сопоставлении сращение проходит 2 стадии: соединительно тканную и костную. Костная мозоль образуется между кортикальными слоями (интермедиарная костная мозоль).
Сращение переломов костей Морфологически выделяют 3 вида мозоли: эндостальная, периостальная, интермедиарная При сохранении подвижности отломков или неустраненном их смещении возникает вторичный вариант сращения в 3 стадии (соединительно тканная, хрящевая, костная). В этом случае выражены периостальная и эндостальная костные мозоли. ØПри полной неподвижности отломков и идеальном их сопоставлении сращение проходит 2 стадии: соединительно тканную и костную. Костная мозоль образуется между кортикальными слоями (интермедиарная костная мозоль).
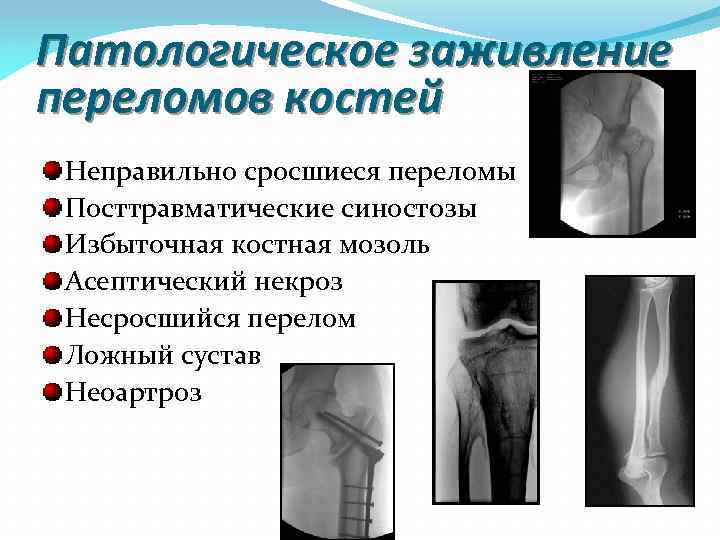 Патологическое заживление переломов костей Неправильно сросшиеся переломы Посттравматические синостозы Избыточная костная мозоль Асептический некроз Несросшийся перелом Ложный сустав Неоартроз
Патологическое заживление переломов костей Неправильно сросшиеся переломы Посттравматические синостозы Избыточная костная мозоль Асептический некроз Несросшийся перелом Ложный сустав Неоартроз
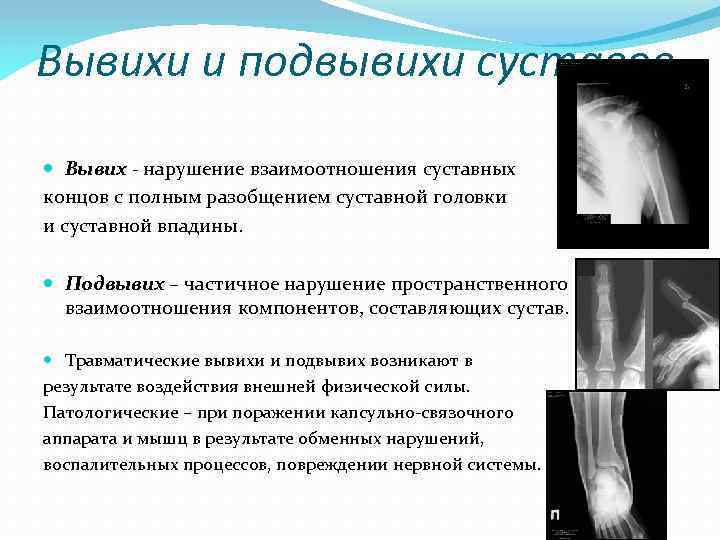 Вывихи и подвывихи суставов Вывих - нарушение взаимоотношения суставных концов с полным разобщением суставной головки и суставной впадины. Подвывих – частичное нарушение пространственного взаимоотношения компонентов, составляющих сустав. Травматические вывихи и подвывих возникают в результате воздействия внешней физической силы. Патологические – при поражении капсульно связочного аппарата и мышц в результате обменных нарушений, воспалительных процессов, повреждении нервной системы.
Вывихи и подвывихи суставов Вывих - нарушение взаимоотношения суставных концов с полным разобщением суставной головки и суставной впадины. Подвывих – частичное нарушение пространственного взаимоотношения компонентов, составляющих сустав. Травматические вывихи и подвывих возникают в результате воздействия внешней физической силы. Патологические – при поражении капсульно связочного аппарата и мышц в результате обменных нарушений, воспалительных процессов, повреждении нервной системы.
 Гематогенный остеомиелит типичный Рентгенологические признаки: Ø Рентгенологические симптомы появляются на 2 й недели после острого начала болезни; Ø Поражение метафиза, распространение на диафиз кости; Ø Локальный остеопороз; Ø Очаги деструкции костной ткани с периостальными наслоениями (линейными, слоистыми, бахромчатыми); Ø Свищи, корковые секвестры
Гематогенный остеомиелит типичный Рентгенологические признаки: Ø Рентгенологические симптомы появляются на 2 й недели после острого начала болезни; Ø Поражение метафиза, распространение на диафиз кости; Ø Локальный остеопороз; Ø Очаги деструкции костной ткани с периостальными наслоениями (линейными, слоистыми, бахромчатыми); Ø Свищи, корковые секвестры
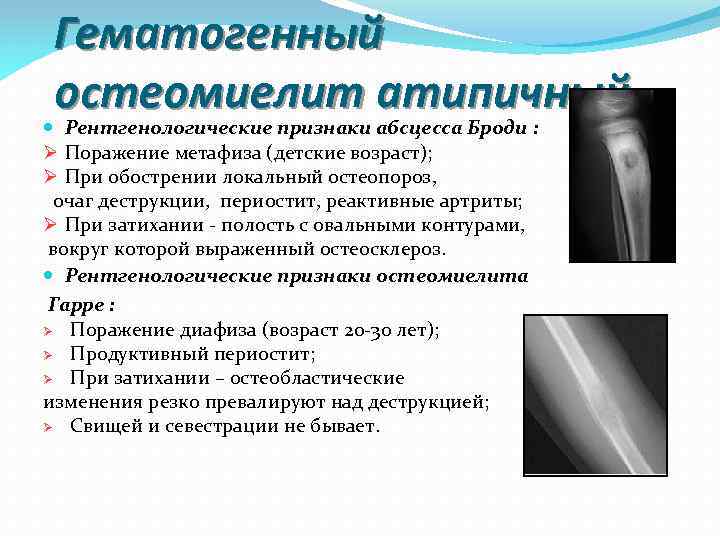 Гематогенный остеомиелит атипичный Рентгенологические признаки абсцесса Броди : Ø Поражение метафиза (детские возраст); Ø При обострении локальный остеопороз, очаг деструкции, периостит, реактивные артриты; Ø При затихании полость с овальными контурами, вокруг которой выраженный остеосклероз. Рентгенологические признаки остеомиелита Гарре : Ø Поражение диафиза (возраст 20 30 лет); Ø Продуктивный периостит; Ø При затихании – остеобластические изменения резко превалируют над деструкцией; Ø Свищей и севестрации не бывает.
Гематогенный остеомиелит атипичный Рентгенологические признаки абсцесса Броди : Ø Поражение метафиза (детские возраст); Ø При обострении локальный остеопороз, очаг деструкции, периостит, реактивные артриты; Ø При затихании полость с овальными контурами, вокруг которой выраженный остеосклероз. Рентгенологические признаки остеомиелита Гарре : Ø Поражение диафиза (возраст 20 30 лет); Ø Продуктивный периостит; Ø При затихании – остеобластические изменения резко превалируют над деструкцией; Ø Свищей и севестрации не бывает.
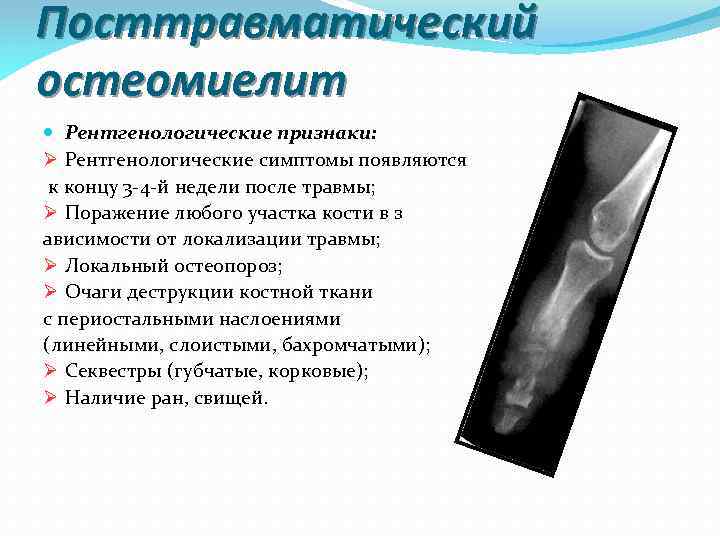 Посттравматический остеомиелит Рентгенологические признаки: Ø Рентгенологические симптомы появляются к концу 3 4 й недели после травмы; Ø Поражение любого участка кости в з ависимости от локализации травмы; Ø Локальный остеопороз; Ø Очаги деструкции костной ткани с периостальными наслоениями (линейными, слоистыми, бахромчатыми); Ø Секвестры (губчатые, корковые); Ø Наличие ран, свищей.
Посттравматический остеомиелит Рентгенологические признаки: Ø Рентгенологические симптомы появляются к концу 3 4 й недели после травмы; Ø Поражение любого участка кости в з ависимости от локализации травмы; Ø Локальный остеопороз; Ø Очаги деструкции костной ткани с периостальными наслоениями (линейными, слоистыми, бахромчатыми); Ø Секвестры (губчатые, корковые); Ø Наличие ран, свищей.
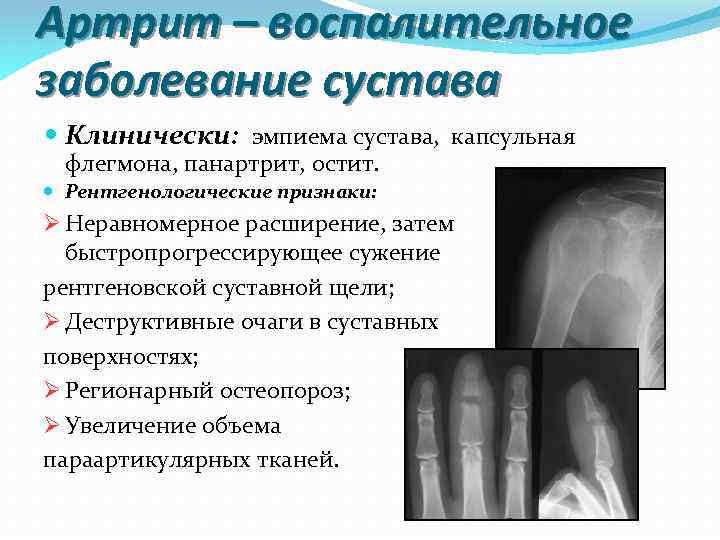 Артрит – воспалительное заболевание сустава Клинически: эмпиема сустава, капсульная флегмона, панартрит, остит. Рентгенологические признаки: Ø Неравномерное расширение, затем быстропрогрессирующее сужение рентгеновской суставной щели; Ø Деструктивные очаги в суставных поверхностях; Ø Регионарный остеопороз; Ø Увеличение объема параартикулярных тканей.
Артрит – воспалительное заболевание сустава Клинически: эмпиема сустава, капсульная флегмона, панартрит, остит. Рентгенологические признаки: Ø Неравномерное расширение, затем быстропрогрессирующее сужение рентгеновской суставной щели; Ø Деструктивные очаги в суставных поверхностях; Ø Регионарный остеопороз; Ø Увеличение объема параартикулярных тканей.
 Травматические повреждения костей и суставов
Травматические повреждения костей и суставов
 Травматические повреждения костей и суставов Вывих в суставе Перелом кости полный неполный
Травматические повреждения костей и суставов Вывих в суставе Перелом кости полный неполный
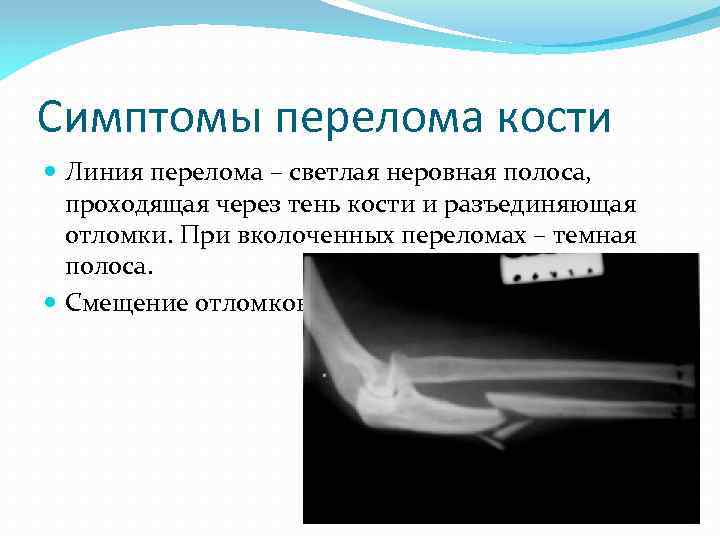 Симптомы перелома кости Линия перелома – светлая неровная полоса, проходящая через тень кости и разъединяющая отломки. При вколоченных переломах – темная полоса. Смещение отломков
Симптомы перелома кости Линия перелома – светлая неровная полоса, проходящая через тень кости и разъединяющая отломки. При вколоченных переломах – темная полоса. Смещение отломков
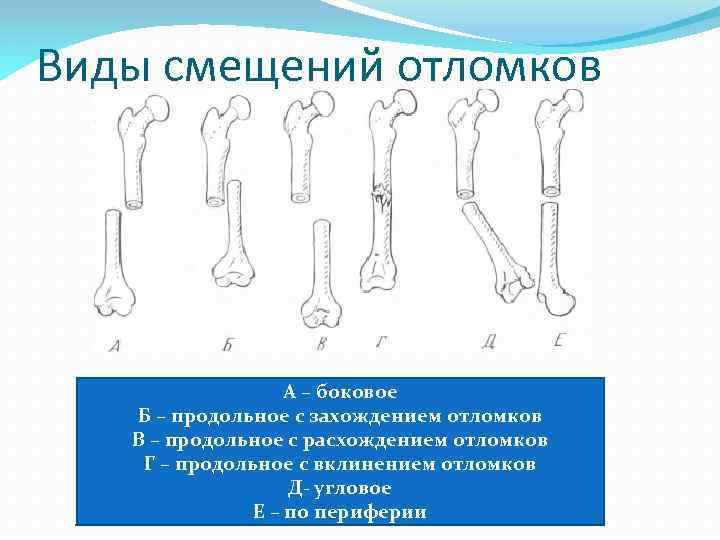 Виды смещений отломков А – боковое Б – продольное с захождением отломков В – продольное с расхождением отломков Г – продольное с вклинением отломков Д- угловое Е – по периферии
Виды смещений отломков А – боковое Б – продольное с захождением отломков В – продольное с расхождением отломков Г – продольное с вклинением отломков Д- угловое Е – по периферии
 Косвенные рентгенологические признаки • • • Деформация оси конечности Мелкие свободнолежащие костные осколки Тень припухлости в мягких тканях (гематома)
Косвенные рентгенологические признаки • • • Деформация оси конечности Мелкие свободнолежащие костные осколки Тень припухлости в мягких тканях (гематома)
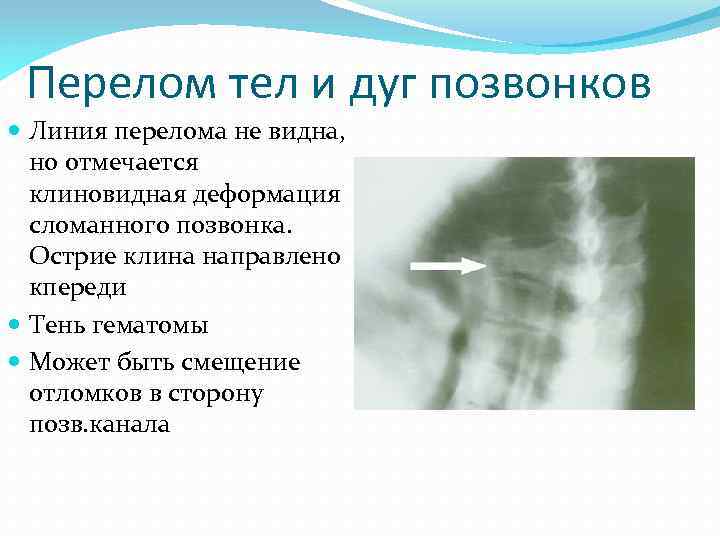 Перелом тел и дуг позвонков Линия перелома не видна, но отмечается клиновидная деформация сломанного позвонка. Острие клина направлено кпереди Тень гематомы Может быть смещение отломков в сторону позв. канала
Перелом тел и дуг позвонков Линия перелома не видна, но отмечается клиновидная деформация сломанного позвонка. Острие клина направлено кпереди Тень гематомы Может быть смещение отломков в сторону позв. канала
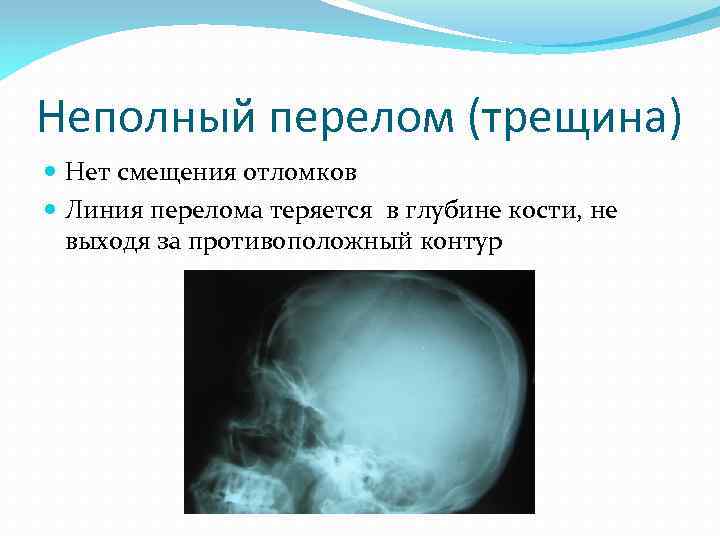 Неполный перелом (трещина) Нет смещения отломков Линия перелома теряется в глубине кости, не выходя за противоположный контур
Неполный перелом (трещина) Нет смещения отломков Линия перелома теряется в глубине кости, не выходя за противоположный контур
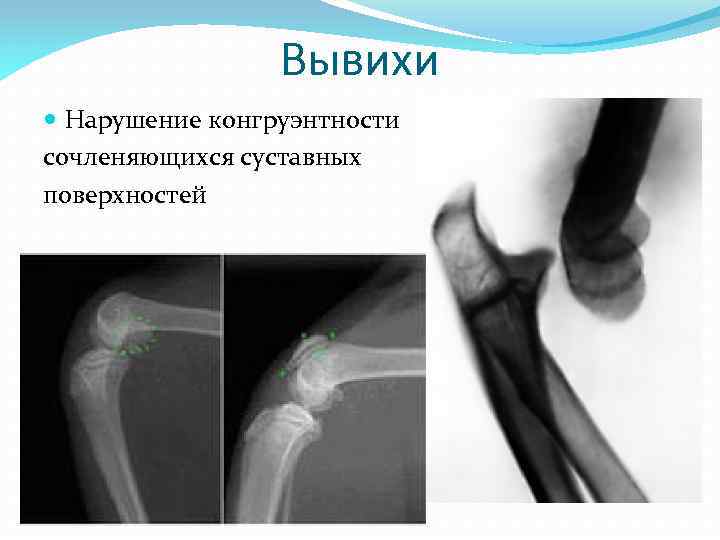 Вывихи Нарушение конгруэнтности сочленяющихся суставных поверхностей
Вывихи Нарушение конгруэнтности сочленяющихся суставных поверхностей
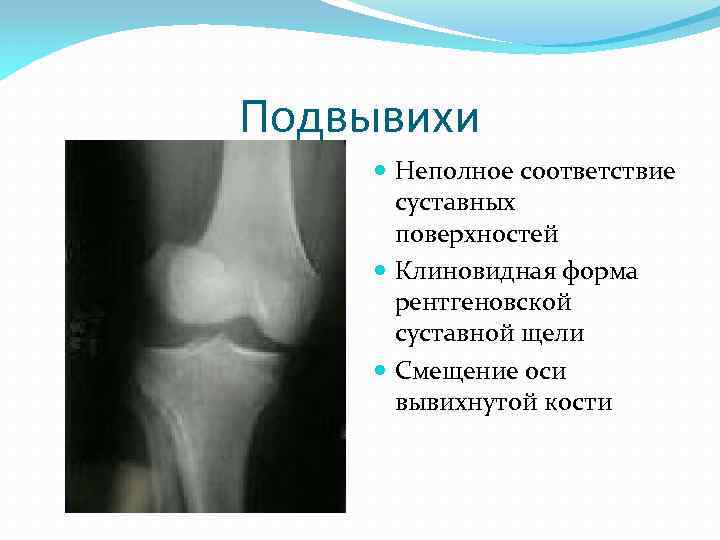 Подвывихи Неполное соответствие суставных поверхностей Клиновидная форма рентгеновской суставной щели Смещение оси вывихнутой кости
Подвывихи Неполное соответствие суставных поверхностей Клиновидная форма рентгеновской суставной щели Смещение оси вывихнутой кости
 Верхняя и нижняя челюсть.
Верхняя и нижняя челюсть.
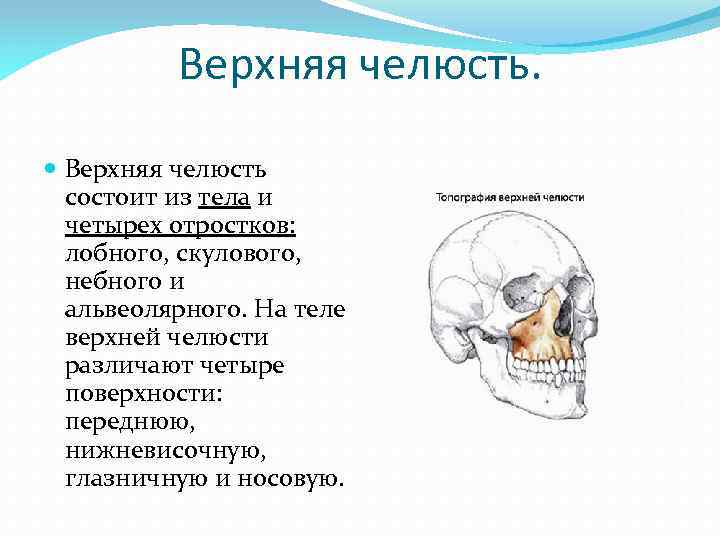 Верхняя челюсть. Верхняя челюсть состоит из тела и четырех отростков: лобного, скулового, небного и альвеолярного. На теле верхней челюсти различают четыре поверхности: переднюю, нижневисочную, глазничную и носовую.
Верхняя челюсть. Верхняя челюсть состоит из тела и четырех отростков: лобного, скулового, небного и альвеолярного. На теле верхней челюсти различают четыре поверхности: переднюю, нижневисочную, глазничную и носовую.

 На внутриротовых рентгенограммах переднего отдела верхней челюсти, кроме альвеолярного отростка и резцов, обычно видны нижняя часть полостей носа, часть носовой перего родки, нижние носовые раковины, носовые ходы, дно носовой полости и передняя носовая ость, межчелюстной шов и резцовое отверстие. Иногда прослеживаются мягкие ткани носа. Межчелюстной шов дает на рентгенограммах прямую узкую, иногда местами прерываю щуюся полоску просветления, которая при наличии в анамнезе травмы может приниматься за линию перелома или трещину. Резцовое отверстие расположено спереди по средней линии, наслаиваясь на межчелюстной шов или располагаясь несколько латеральнее его. На снимках центральных резцов оно появля ется между их верхушками или наслаивается на верхушки. Резцовое отверстие варьирует по раз меру, форме и видимости. В норме его диаметр составляет 3— 6 мм.
На внутриротовых рентгенограммах переднего отдела верхней челюсти, кроме альвеолярного отростка и резцов, обычно видны нижняя часть полостей носа, часть носовой перего родки, нижние носовые раковины, носовые ходы, дно носовой полости и передняя носовая ость, межчелюстной шов и резцовое отверстие. Иногда прослеживаются мягкие ткани носа. Межчелюстной шов дает на рентгенограммах прямую узкую, иногда местами прерываю щуюся полоску просветления, которая при наличии в анамнезе травмы может приниматься за линию перелома или трещину. Резцовое отверстие расположено спереди по средней линии, наслаиваясь на межчелюстной шов или располагаясь несколько латеральнее его. На снимках центральных резцов оно появля ется между их верхушками или наслаивается на верхушки. Резцовое отверстие варьирует по раз меру, форме и видимости. В норме его диаметр составляет 3— 6 мм.

 Нижняя челюсть. Нижняя челюсть является непарной и самой массивной костью лицевого скелета. В ниж ней челюсти выделяют горизонтальную часть, или тело, несущую зубы, и вертикальную часть, в виде двух ветвей, служащих для образования верхнечелюстного сустава и прикрепления же вательной мускулатуры, обе части нижней челюсти сходятся под углом. В челюсти различают также наружную и внутреннюю поверхности и основание.
Нижняя челюсть. Нижняя челюсть является непарной и самой массивной костью лицевого скелета. В ниж ней челюсти выделяют горизонтальную часть, или тело, несущую зубы, и вертикальную часть, в виде двух ветвей, служащих для образования верхнечелюстного сустава и прикрепления же вательной мускулатуры, обе части нижней челюсти сходятся под углом. В челюсти различают также наружную и внутреннюю поверхности и основание.

 Височно-нижнечелюстной сустав. В норме головка нижней челюсти имеет трабекулярный костный рисунок, окаймлена тон кой, но четко выявляющейся интенсивной кортикальной пластинкой. Ширина ее тени мак симальна у верхнепереднего полюса головки. Чаще всего суставная площадка занимает пере дние две трети овальной поверхности головки. Плотность тени костной ткани головки неоднородна, поскольку на нее наслаивается вертикальная полоска бугристости, к которой прикрепляются мышцы. Эта интенсивная полоса делит головку нижней челюсти на две неравные половины. Суставная впадина состоит из выпуклой верхней части тимпанической площадки височной кости и задней поверхности суставного бугорка. Тимпаническая площадка на рентгенограммах отображается только своими краями, а дно ее скрывается в массивной тени кортикальных струк тур, имеет вид интенсивной бесструктурной кортикальной кости. Суставной бугорок постро ен как трабекулярная структура и окаймлен тонкой кортикальной пластинкой. Кортикальные пластинки в пределах суставных площадок головок и впадин имеют толщину около 2 мм, чет кие контуры сустава.
Височно-нижнечелюстной сустав. В норме головка нижней челюсти имеет трабекулярный костный рисунок, окаймлена тон кой, но четко выявляющейся интенсивной кортикальной пластинкой. Ширина ее тени мак симальна у верхнепереднего полюса головки. Чаще всего суставная площадка занимает пере дние две трети овальной поверхности головки. Плотность тени костной ткани головки неоднородна, поскольку на нее наслаивается вертикальная полоска бугристости, к которой прикрепляются мышцы. Эта интенсивная полоса делит головку нижней челюсти на две неравные половины. Суставная впадина состоит из выпуклой верхней части тимпанической площадки височной кости и задней поверхности суставного бугорка. Тимпаническая площадка на рентгенограммах отображается только своими краями, а дно ее скрывается в массивной тени кортикальных струк тур, имеет вид интенсивной бесструктурной кортикальной кости. Суставной бугорок постро ен как трабекулярная структура и окаймлен тонкой кортикальной пластинкой. Кортикальные пластинки в пределах суставных площадок головок и впадин имеют толщину около 2 мм, чет кие контуры сустава.
 Важным предметом рентгенологическо го анализа является рентгеновская сустав ная щель. Она формируется, в незначитель ной степени, фиброзно хрящевым покры тием головки нижней челюсти и впадины и, в основном — внутрисуставным диском. Форма и размеры суставной щели в разных участках характеризуют положение внутрисуставного дис ка и внутрисуставные соотношения в сочленении. Ширину суставной щели между скатом суставного бугорка и передней поверхнос тью суставной головки обозначают как переднесуставную щель, между дном суставной ямки и верзхней поверхностью суставной головки — верхнесуставная щель. Между задней поверх ностью суставной головки и заднесуставным отростком — заднесуставная щель. Если провести касательную к заднему скату суставного бугорка, можно измерить высоту суставного бугорка, глубину и ширину суставной впадины
Важным предметом рентгенологическо го анализа является рентгеновская сустав ная щель. Она формируется, в незначитель ной степени, фиброзно хрящевым покры тием головки нижней челюсти и впадины и, в основном — внутрисуставным диском. Форма и размеры суставной щели в разных участках характеризуют положение внутрисуставного дис ка и внутрисуставные соотношения в сочленении. Ширину суставной щели между скатом суставного бугорка и передней поверхнос тью суставной головки обозначают как переднесуставную щель, между дном суставной ямки и верзхней поверхностью суставной головки — верхнесуставная щель. Между задней поверх ностью суставной головки и заднесуставным отростком — заднесуставная щель. Если провести касательную к заднему скату суставного бугорка, можно измерить высоту суставного бугорка, глубину и ширину суставной впадины
 Нормальная интерпозиция ВНЧС.
Нормальная интерпозиция ВНЧС.
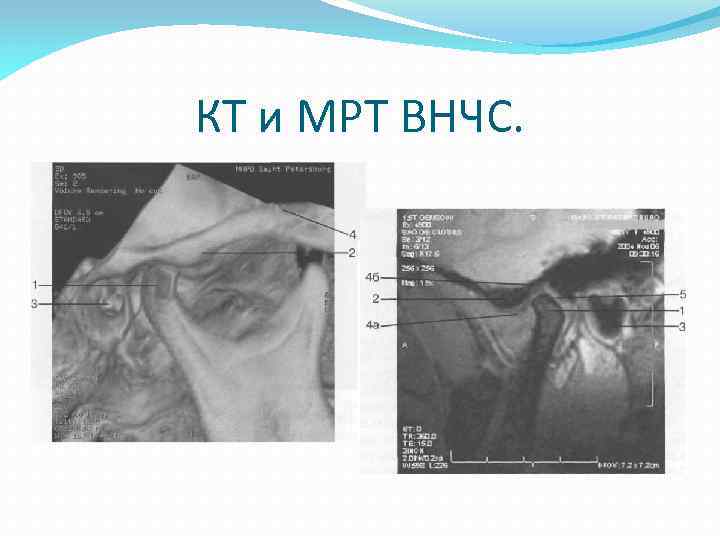 КТ и МРТ ВНЧС.
КТ и МРТ ВНЧС.
 Диагностика переломов нижней верхней челюсти и скуловой кости
Диагностика переломов нижней верхней челюсти и скуловой кости
 Переломы нижней челюсти Классификация переломов нижней челюсти по Б. Д. Кабакову и В. А. Малышеву: I. по локализации переломы тела челюсти а) с наличием зуба в линии перелома б) без наличия зуба в линии перелома переломы ветви нижней челюсти а) собственно ветви б) венечного отростка в) мыщелкового отростка II. по характеру перелома –без смещения отломков, со смещением отломков – линейный, оскольчатый.
Переломы нижней челюсти Классификация переломов нижней челюсти по Б. Д. Кабакову и В. А. Малышеву: I. по локализации переломы тела челюсти а) с наличием зуба в линии перелома б) без наличия зуба в линии перелома переломы ветви нижней челюсти а) собственно ветви б) венечного отростка в) мыщелкового отростка II. по характеру перелома –без смещения отломков, со смещением отломков – линейный, оскольчатый.
 Переломы нижней челюсти бывают одиночными, двойными и множественными, односторонними и двусторонними. Двойные переломы составляют более 40%, что обусловлено своеобразной формой кости (в виде «подковы» ) и двойной фиксацией ее к основанию черепа в области ВНЧС. Эти обстоятельства приводят к возникновению прямых и так называемых отраженных переломов
Переломы нижней челюсти бывают одиночными, двойными и множественными, односторонними и двусторонними. Двойные переломы составляют более 40%, что обусловлено своеобразной формой кости (в виде «подковы» ) и двойной фиксацией ее к основанию черепа в области ВНЧС. Эти обстоятельства приводят к возникновению прямых и так называемых отраженных переломов
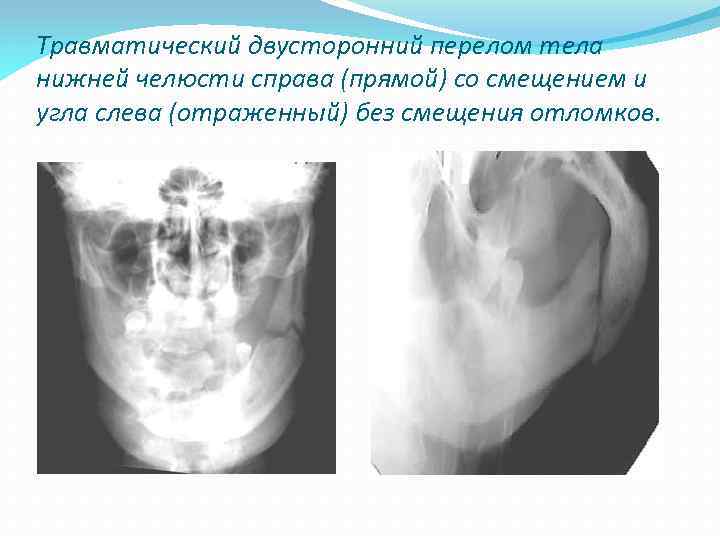 Травматический двусторонний перелом тела нижней челюсти справа (прямой) со смещением и угла слева (отраженный) без смещения отломков.
Травматический двусторонний перелом тела нижней челюсти справа (прямой) со смещением и угла слева (отраженный) без смещения отломков.
 Рентгенологические симптомы переломов костей – это линия перелома (просветления или затемнения) и смещение отломков. Линия перелома чаще располагается перпендикулярно или косо относительно длинной оси кости, однако встречаются продольные (в области ветви), Х образные, зигзагообразные и др. Линия затемнения встречается очень редко при вколоченных переломах головки мыщелка.
Рентгенологические симптомы переломов костей – это линия перелома (просветления или затемнения) и смещение отломков. Линия перелома чаще располагается перпендикулярно или косо относительно длинной оси кости, однако встречаются продольные (в области ветви), Х образные, зигзагообразные и др. Линия затемнения встречается очень редко при вколоченных переломах головки мыщелка.
 Рентгенологически наблюдаются следующие виды смещения отломков тела и ветви нижней челюсти: вдоль оси кости (с захождением и с расхождением), по ширине, по высоте, угловое и ротационное. Для мыщелкового отростка характерны смещения во фронтальной плоскости (кнутри и кнаружи), в сагиттальной плоскости (кпереди и кзади), а также смещения вдоль оси ветви (чаще с захождением) и ротационные. Около 75% переломов нижней челюсти являются открытыми, поскольку локализуются в пределах зубного ряда, и челюстно лицевому хирургу необходимо избрать тактику в отношении зубов в зоне травмы. Рентгенологический метод позволяет уточнить состояние зубов, их отношение к плоскости перелома, определить перспективы их сохранения
Рентгенологически наблюдаются следующие виды смещения отломков тела и ветви нижней челюсти: вдоль оси кости (с захождением и с расхождением), по ширине, по высоте, угловое и ротационное. Для мыщелкового отростка характерны смещения во фронтальной плоскости (кнутри и кнаружи), в сагиттальной плоскости (кпереди и кзади), а также смещения вдоль оси ветви (чаще с захождением) и ротационные. Около 75% переломов нижней челюсти являются открытыми, поскольку локализуются в пределах зубного ряда, и челюстно лицевому хирургу необходимо избрать тактику в отношении зубов в зоне травмы. Рентгенологический метод позволяет уточнить состояние зубов, их отношение к плоскости перелома, определить перспективы их сохранения
 Различают травматические и привычные рецидивирующие, односторонние и двусторонние, полные и неполные вывихи нижней челюсти. Чаще всего встречаются передние вывихи нижней челюсти. Вывихи в других направлениях (кзади, кнаружи, кнутри) обычно сопровождают переломы мыщелкового отростка. В норме у взрослого человека при открытом рте головка мыщелкового отростка останавливается на уровне вершины суставного бугорка, при подвывихе она смещена кпереди от него, касаясь его задней поверхностью, а при полном вывихе смещение головки достигает 1 см и более.
Различают травматические и привычные рецидивирующие, односторонние и двусторонние, полные и неполные вывихи нижней челюсти. Чаще всего встречаются передние вывихи нижней челюсти. Вывихи в других направлениях (кзади, кнаружи, кнутри) обычно сопровождают переломы мыщелкового отростка. В норме у взрослого человека при открытом рте головка мыщелкового отростка останавливается на уровне вершины суставного бугорка, при подвывихе она смещена кпереди от него, касаясь его задней поверхностью, а при полном вывихе смещение головки достигает 1 см и более.

 Травмы скуловой кости 1 группа. Переломы скуловой кости: без смещения, со смещением, с повреждением стенок верхнечелюстной пазухи. 2 группа. Переломы скуловой дуги: без смещения, со смещением. 3 группа. Одновременные переломы скуловой кости и дуги: без смещения, со смещением, с повреждением стенок верхнечелюстной пазухи. Переломы скуловой кости и дуги могут быть открытыми, закрытыми, линейными, оскольчатыми. Также переломы делят на свежие (до 10 суток после перелома) и застарелые (более 10 суток после травмы)
Травмы скуловой кости 1 группа. Переломы скуловой кости: без смещения, со смещением, с повреждением стенок верхнечелюстной пазухи. 2 группа. Переломы скуловой дуги: без смещения, со смещением. 3 группа. Одновременные переломы скуловой кости и дуги: без смещения, со смещением, с повреждением стенок верхнечелюстной пазухи. Переломы скуловой кости и дуги могут быть открытыми, закрытыми, линейными, оскольчатыми. Также переломы делят на свежие (до 10 суток после перелома) и застарелые (более 10 суток после травмы)
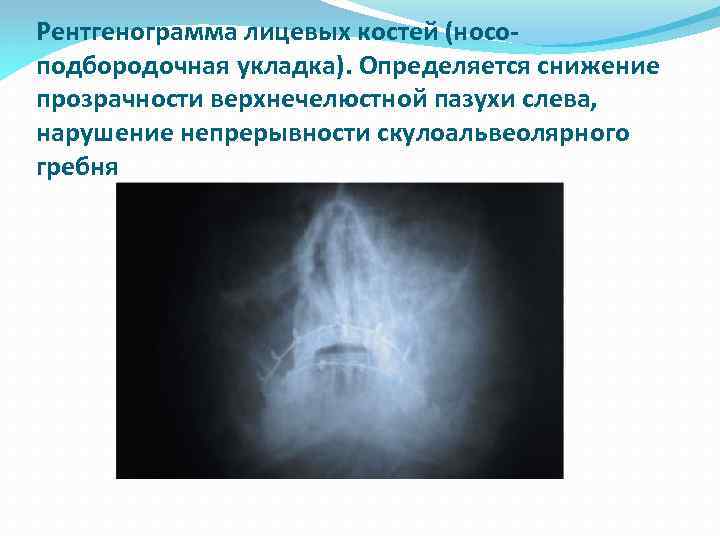 Рентгенограмма лицевых костей (носоподбородочная укладка). Определяется снижение прозрачности верхнечелюстной пазухи слева, нарушение непрерывности скулоальвеолярного гребня
Рентгенограмма лицевых костей (носоподбородочная укладка). Определяется снижение прозрачности верхнечелюстной пазухи слева, нарушение непрерывности скулоальвеолярного гребня
 Травмы верхней челюсти типы переломов: I. верхний (черепно лицевое разъединение) отрыв верхней челюсти с носовыми костями, скуловыми и крыловидными отростками основной кости (как правило, сопровождается нарушением целостности передней черепной ямки); II. средний (челюстно лицевое разъединение или суборбитальный перелом) отрыв верхней челюсти по переносице, медиальной и нижней стенкам орбиты, скулочелюстному шву к крыловидным отросткам; III. нижний проходит от основания грушевидного отверстия над альвеолярным отростком к крыловидным отросткам основной кости. Обычно повреждения верхней челюсти несимметричны.
Травмы верхней челюсти типы переломов: I. верхний (черепно лицевое разъединение) отрыв верхней челюсти с носовыми костями, скуловыми и крыловидными отростками основной кости (как правило, сопровождается нарушением целостности передней черепной ямки); II. средний (челюстно лицевое разъединение или суборбитальный перелом) отрыв верхней челюсти по переносице, медиальной и нижней стенкам орбиты, скулочелюстному шву к крыловидным отросткам; III. нижний проходит от основания грушевидного отверстия над альвеолярным отростком к крыловидным отросткам основной кости. Обычно повреждения верхней челюсти несимметричны.
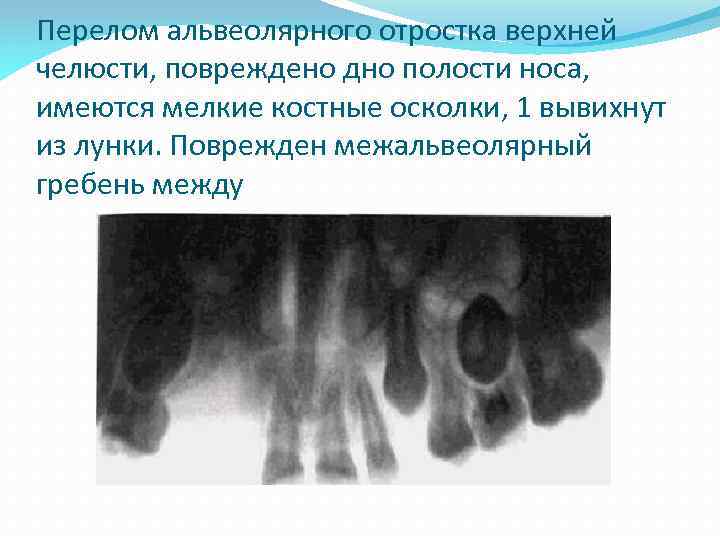 Перелом альвеолярного отростка верхней челюсти, повреждено дно полости носа, имеются мелкие костные осколки, 1 вывихнут из лунки. Поврежден межальвеолярный гребень между
Перелом альвеолярного отростка верхней челюсти, повреждено дно полости носа, имеются мелкие костные осколки, 1 вывихнут из лунки. Поврежден межальвеолярный гребень между
 Злокачественные опухоли нижней челюсти Осипов Арсений
Злокачественные опухоли нижней челюсти Осипов Арсений
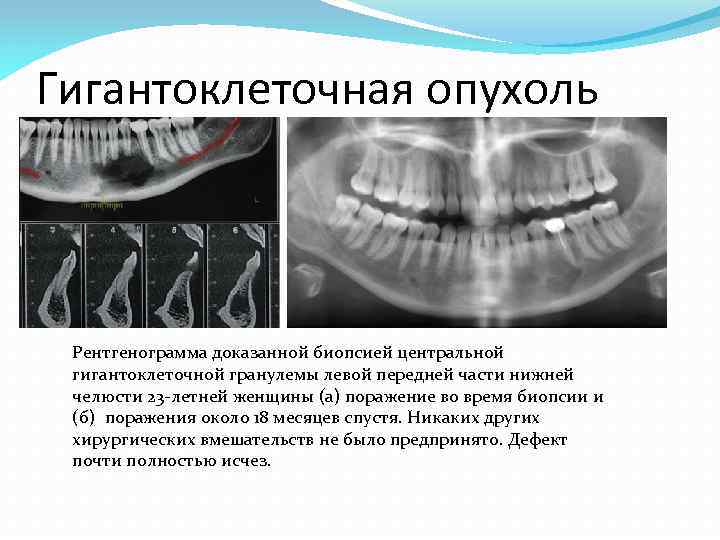 Гигантоклеточная опухоль Рентгенограмма доказанной биопсией центральной гигантоклеточной гранулемы левой передней части нижней челюсти 23 летней женщины (а) поражение во время биопсии и (б) поражения около 18 месяцев спустя. Никаких других хирургических вмешательств не было предпринято. Дефект почти полностью исчез.
Гигантоклеточная опухоль Рентгенограмма доказанной биопсией центральной гигантоклеточной гранулемы левой передней части нижней челюсти 23 летней женщины (а) поражение во время биопсии и (б) поражения около 18 месяцев спустя. Никаких других хирургических вмешательств не было предпринято. Дефект почти полностью исчез.
 Остеосаркома МРТ показывает рассеянные участки обызвествления накладывающиеся на левый третий моляр и левую ветвь нижней челюсти.
Остеосаркома МРТ показывает рассеянные участки обызвествления накладывающиеся на левый третий моляр и левую ветвь нижней челюсти.
 Остеосаркома КТ во фронтальной плоскости, показывает хорошо инкапсулированные юкстакортикальные массы в левом углу нижней челюсти с участками обызвествления КТ во фронтальной плоскости показывает эрозию пластинчатого вещества в области третьих моляров и передней части ветви с некоторым расширением интрамедуллярного пространства
Остеосаркома КТ во фронтальной плоскости, показывает хорошо инкапсулированные юкстакортикальные массы в левом углу нижней челюсти с участками обызвествления КТ во фронтальной плоскости показывает эрозию пластинчатого вещества в области третьих моляров и передней части ветви с некоторым расширением интрамедуллярного пространства
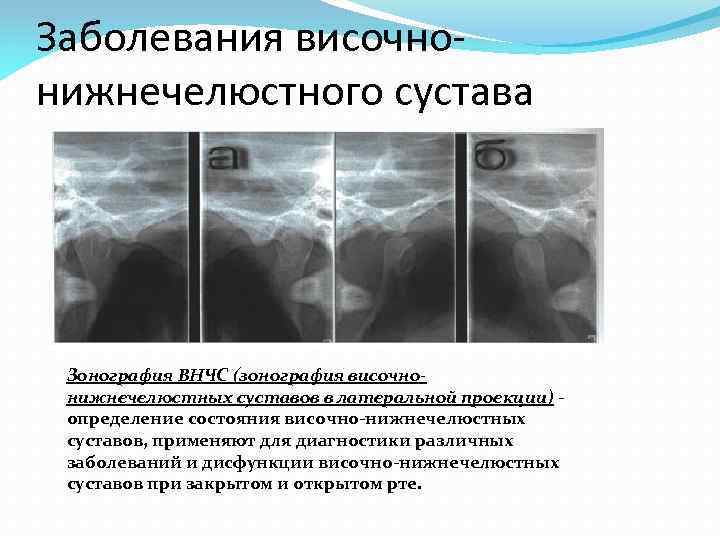 Заболевания височнонижнечелюстного сустава Зонография ВНЧС (зонография височнонижнечелюстных суставов в латеральной проекции) определение состояния височно-нижнечелюстных суставов, применяют для диагностики различных заболеваний и дисфункции височно-нижнечелюстных суставов при закрытом и открытом рте.
Заболевания височнонижнечелюстного сустава Зонография ВНЧС (зонография височнонижнечелюстных суставов в латеральной проекции) определение состояния височно-нижнечелюстных суставов, применяют для диагностики различных заболеваний и дисфункции височно-нижнечелюстных суставов при закрытом и открытом рте.
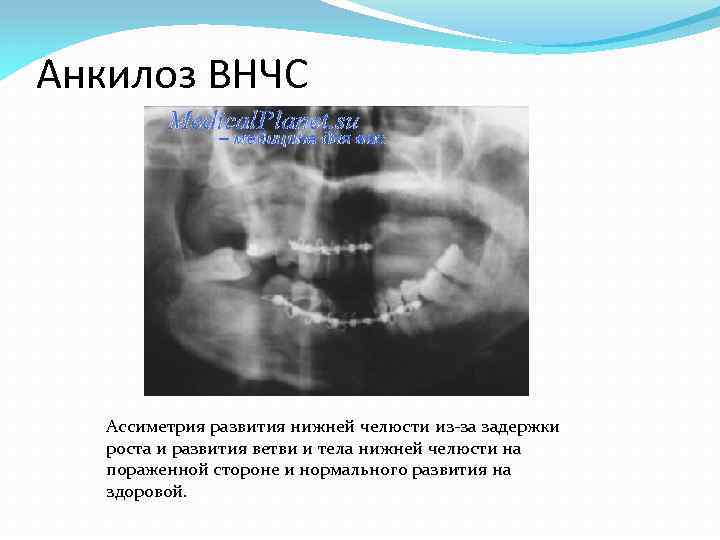 Анкилоз ВНЧС Ассиметрия развития нижней челюсти из за задержки роста и развития ветви и тела нижней челюсти на пораженной стороне и нормального развития на здоровой.
Анкилоз ВНЧС Ассиметрия развития нижней челюсти из за задержки роста и развития ветви и тела нижней челюсти на пораженной стороне и нормального развития на здоровой.
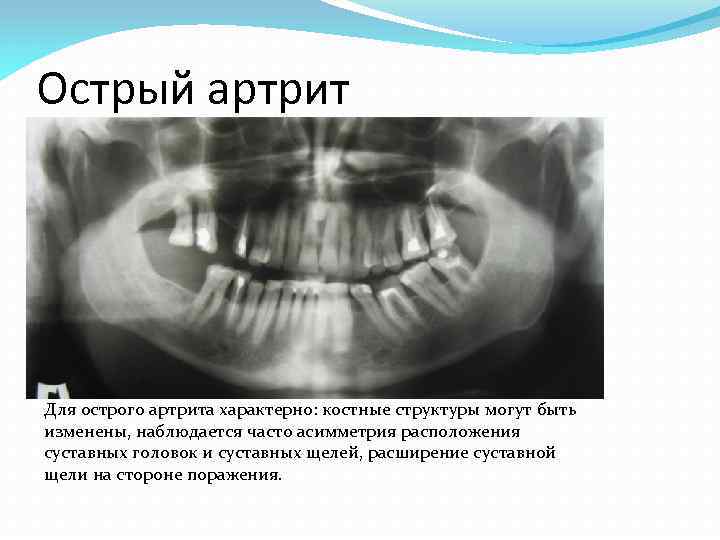 Острый артрит Для острого артрита характерно: костные структуры могут быть изменены, наблюдается часто асимметрия расположения суставных головок и суставных щелей, расширение суставной щели на стороне поражения.
Острый артрит Для острого артрита характерно: костные структуры могут быть изменены, наблюдается часто асимметрия расположения суставных головок и суставных щелей, расширение суставной щели на стороне поражения.
 Хронический артрит Для хронического артрита наиболее характерно: редко наблюдается асимметрия расположения суставных головок и суставных щелей, костные структуры изменены: эрозия, склероз, экзофиты, кортикальной пластинки суставной головки и суставного бугорка; деформация головки нижней челюсти;
Хронический артрит Для хронического артрита наиболее характерно: редко наблюдается асимметрия расположения суставных головок и суставных щелей, костные структуры изменены: эрозия, склероз, экзофиты, кортикальной пластинки суставной головки и суставного бугорка; деформация головки нижней челюсти;



