ОПН и ХПН NEW!!!!!.ppt
- Количество слайдов: 57
 ОПН и ХПН
ОПН и ХПН
 Острая почечная недостаточность • ОПН – быстрое (часы или дни) развитие снижения СКФ, сопровождающееся накоплением азотистых шлаков, водноэлектролитными и кислотно-основными нарушениями. • У 50% больны ОПН протекает с развитием олигурии (суточный диурез менее 400 мл)
Острая почечная недостаточность • ОПН – быстрое (часы или дни) развитие снижения СКФ, сопровождающееся накоплением азотистых шлаков, водноэлектролитными и кислотно-основными нарушениями. • У 50% больны ОПН протекает с развитием олигурии (суточный диурез менее 400 мл)
 Острая почечная недостаточность • ОПН разделяют на – Преренальную. ≈ 55% случаев. Возникает при ишемии почек без повреждения паренхимы(шоковая почка) – Ренальную. ≈ 40% случаев. Возникает при повреждении паренхимы почки. – Постренальную. ≈ 5% случаев. Возникает при обструкции мочевыводящих путей. • ОПН обратима, но ее развитие ухудшает прогноз относительно жизни.
Острая почечная недостаточность • ОПН разделяют на – Преренальную. ≈ 55% случаев. Возникает при ишемии почек без повреждения паренхимы(шоковая почка) – Ренальную. ≈ 40% случаев. Возникает при повреждении паренхимы почки. – Постренальную. ≈ 5% случаев. Возникает при обструкции мочевыводящих путей. • ОПН обратима, но ее развитие ухудшает прогноз относительно жизни.
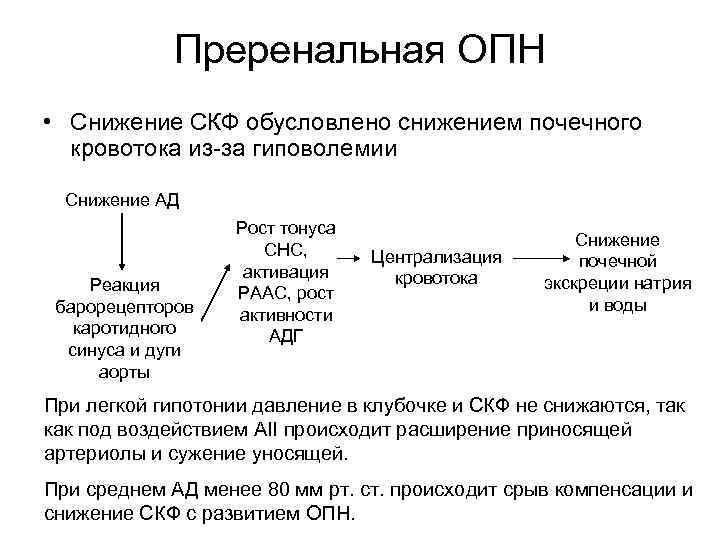 Преренальная ОПН • Снижение СКФ обусловлено снижением почечного кровотока из-за гиповолемии Снижение АД Реакция барорецепторов каротидного синуса и дуги аорты Рост тонуса СНС, активация РААС, рост активности АДГ Централизация кровотока Снижение почечной экскреции натрия и воды При легкой гипотонии давление в клубочке и СКФ не снижаются, так как под воздействием AII происходит расширение приносящей артериолы и сужение уносящей. При среднем АД менее 80 мм рт. ст. происходит срыв компенсации и снижение СКФ с развитием ОПН.
Преренальная ОПН • Снижение СКФ обусловлено снижением почечного кровотока из-за гиповолемии Снижение АД Реакция барорецепторов каротидного синуса и дуги аорты Рост тонуса СНС, активация РААС, рост активности АДГ Централизация кровотока Снижение почечной экскреции натрия и воды При легкой гипотонии давление в клубочке и СКФ не снижаются, так как под воздействием AII происходит расширение приносящей артериолы и сужение уносящей. При среднем АД менее 80 мм рт. ст. происходит срыв компенсации и снижение СКФ с развитием ОПН.
 Преренальная ОПН • Причины: – Кровотечения, ожоги, обезвоживание – Потеря жидкости через ЖКТ (рвота, диарея) или через зонды. – Почечная потеря (осмотический диурез при сахарном диабете) – Выход жидкости в «третье» пространство – асцит, перетонит. – Тяжелая гипоальбуминемия (этиология любая) – Снижение ФВ ЛЖ – Снижение ОПСС (сепсис анафилактический шок, альфа-блокада) – Цирроз печени (гепато-ренальный синдром) – Прием НПВС (при гиповолемии) – Прием и. АПФ (при исходно сниженном почечном кровотоке)
Преренальная ОПН • Причины: – Кровотечения, ожоги, обезвоживание – Потеря жидкости через ЖКТ (рвота, диарея) или через зонды. – Почечная потеря (осмотический диурез при сахарном диабете) – Выход жидкости в «третье» пространство – асцит, перетонит. – Тяжелая гипоальбуминемия (этиология любая) – Снижение ФВ ЛЖ – Снижение ОПСС (сепсис анафилактический шок, альфа-блокада) – Цирроз печени (гепато-ренальный синдром) – Прием НПВС (при гиповолемии) – Прием и. АПФ (при исходно сниженном почечном кровотоке)
 Ренальная ОПН • Окклюзия крупных почечных сосудов – Окклюзия артерии (атеросклеротическая бляшка, эмбол, расслаивающая аневризма, васкулит). – Окклюзия вены (тромбоз, сдавление) • Поражение микроциркуляторного русла. – Поражение клубочков (ГН, васкулит) • Токсическое поражение – – Рентгеноконтрастные препараты Аминогликозиды Цитостатики Органические растворители
Ренальная ОПН • Окклюзия крупных почечных сосудов – Окклюзия артерии (атеросклеротическая бляшка, эмбол, расслаивающая аневризма, васкулит). – Окклюзия вены (тромбоз, сдавление) • Поражение микроциркуляторного русла. – Поражение клубочков (ГН, васкулит) • Токсическое поражение – – Рентгеноконтрастные препараты Аминогликозиды Цитостатики Органические растворители
 Ренальная ОПН • Токсическое поражение – – – Парацетамол Миоглобин (рабдомиолиз) Гемоглобин (гемолиз) Мочевая кислота Парапротеины (миеломная болезнь) • Тубуло-интерстициальные повреждения – Бета-лактамы, НПВС, рифампицин, диуретики, каптоприл. – Острый пиелонефрит – ЛГМ, саркоидоз, лейкоз
Ренальная ОПН • Токсическое поражение – – – Парацетамол Миоглобин (рабдомиолиз) Гемоглобин (гемолиз) Мочевая кислота Парапротеины (миеломная болезнь) • Тубуло-интерстициальные повреждения – Бета-лактамы, НПВС, рифампицин, диуретики, каптоприл. – Острый пиелонефрит – ЛГМ, саркоидоз, лейкоз
 Постренальная ОПН • Обструкция шейки мочевого пузыря • Обструкция двух мочеточников • Блокирование фильтрации из-за повышения давления мочи
Постренальная ОПН • Обструкция шейки мочевого пузыря • Обструкция двух мочеточников • Блокирование фильтрации из-за повышения давления мочи
 Осложнения ОПН • Гиперволемия. Результат снижения экскреции натрия и воды. Клиническая картина варьирует от влажных хрипов до отека легких. • Гиперкалиемия. При олигурии уровень калия за 24 часа увеличивается на 0, 5 ммоль/л. Очень высокий уровень калия характерен для рабдомиолиза и гемолиза. Изменения на ЭКГ появляются при уровне калия выше 6, 0 ммоль/л
Осложнения ОПН • Гиперволемия. Результат снижения экскреции натрия и воды. Клиническая картина варьирует от влажных хрипов до отека легких. • Гиперкалиемия. При олигурии уровень калия за 24 часа увеличивается на 0, 5 ммоль/л. Очень высокий уровень калия характерен для рабдомиолиза и гемолиза. Изменения на ЭКГ появляются при уровне калия выше 6, 0 ммоль/л
 Осложнения ОПН • Гипокальциемия. Парастезия около рта, мышечные судороги, эпиприпадки, галлюцинации, удлинение QT. • Инфекции. 75% причин смерти у больных с ОПН. • Сердечно-сосудистые осложнения – аритмии, инфаркт миокарда, ТЭЛА. • Желудочно-кишечные кровотечения.
Осложнения ОПН • Гипокальциемия. Парастезия около рта, мышечные судороги, эпиприпадки, галлюцинации, удлинение QT. • Инфекции. 75% причин смерти у больных с ОПН. • Сердечно-сосудистые осложнения – аритмии, инфаркт миокарда, ТЭЛА. • Желудочно-кишечные кровотечения.
 Лечение ОПН I. Профилактика. I. III. Активная инфузионная терапия при травмах, ожогах, поносах, рвотах и в послеоперационном периоде. Расчет доз нефротоксических препаратов по СКФ Назначение НПВС и и. АПФ под контролем СКФ и ОЦК. Следует отметить, что преренальная ОПН проходит после коррекции уровня ОЦК, постренальная – после снятия блока. Лечения ишемической и токсической ОПН не существует.
Лечение ОПН I. Профилактика. I. III. Активная инфузионная терапия при травмах, ожогах, поносах, рвотах и в послеоперационном периоде. Расчет доз нефротоксических препаратов по СКФ Назначение НПВС и и. АПФ под контролем СКФ и ОЦК. Следует отметить, что преренальная ОПН проходит после коррекции уровня ОЦК, постренальная – после снятия блока. Лечения ишемической и токсической ОПН не существует.
 Лечение ОПН Состояние Мероприятия Гиперволемия Снижение потребления соли до 1 г/сут, диуретики (высокие дозы), диализ. Гипонатремия Снижение потребления воды (до 1 л/сут) Гиперкалиемия Снижение потребления калия, отмена калийсберегающих мочегонных, глюкоза 50% 50 мл в сочетании с 10 Ед короткого инсулина, бикарбонат натрия 50 -100 мл, глюконат кальция 10% 10 мл в течение 5 минут Общие мероприятия Снижение потребления белка до 0, 6 г/кг/сутки
Лечение ОПН Состояние Мероприятия Гиперволемия Снижение потребления соли до 1 г/сут, диуретики (высокие дозы), диализ. Гипонатремия Снижение потребления воды (до 1 л/сут) Гиперкалиемия Снижение потребления калия, отмена калийсберегающих мочегонных, глюкоза 50% 50 мл в сочетании с 10 Ед короткого инсулина, бикарбонат натрия 50 -100 мл, глюконат кальция 10% 10 мл в течение 5 минут Общие мероприятия Снижение потребления белка до 0, 6 г/кг/сутки
 Лечение ОПН • Показания к гемодиализу: – Клинические проявления уремии – Упорная гиперволемия – Тяжелая гиперкалиемия, ацидоз – Снижение СКФ менее 10 мл/мин
Лечение ОПН • Показания к гемодиализу: – Клинические проявления уремии – Упорная гиперволемия – Тяжелая гиперкалиемия, ацидоз – Снижение СКФ менее 10 мл/мин
 ХПН - неизбежный исход всех хронических поражений почек (за редким исключением). Предупреждение и торможение прогрессирования ХПН – центральная задача врача
ХПН - неизбежный исход всех хронических поражений почек (за редким исключением). Предупреждение и торможение прогрессирования ХПН – центральная задача врача
 Хроническая почечная недостаточность • Причины: – Болезни • сахарный диабет • Артериальная гипертония • Гломерулонефрит – Морфология – гибель части нефронов с распределением нагрузки на живые, что приведет к гипертрофии нефрона, появлению гиперфильтрации с повреждением и последующим склерозом клубочка.
Хроническая почечная недостаточность • Причины: – Болезни • сахарный диабет • Артериальная гипертония • Гломерулонефрит – Морфология – гибель части нефронов с распределением нагрузки на живые, что приведет к гипертрофии нефрона, появлению гиперфильтрации с повреждением и последующим склерозом клубочка.
 • Скорость прогрессирования ХПН в каждом отдельном случае постоянна, срок наступления терминальной стадии может быть предсказан по динамике показателя 1/Pcr • (величине, обратной концентрации креатинина плазмы крови)
• Скорость прогрессирования ХПН в каждом отдельном случае постоянна, срок наступления терминальной стадии может быть предсказан по динамике показателя 1/Pcr • (величине, обратной концентрации креатинина плазмы крови)
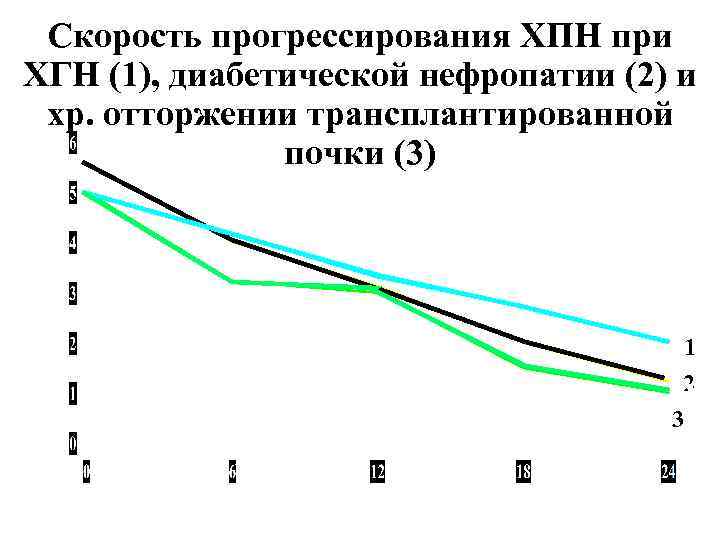 1 / Pcr Скорость прогрессирования ХПН при ХГН (1), диабетической нефропатии (2) и хр. отторжении трансплантированной почки (3) 1 1 2 3 3 месяцы
1 / Pcr Скорость прогрессирования ХПН при ХГН (1), диабетической нефропатии (2) и хр. отторжении трансплантированной почки (3) 1 1 2 3 3 месяцы
 • Патофизиологической сущностью ХПН в конечном счете является развитие гиперазотемии, расстройство водноэлектролитного баланса и КЩР, нарушение белкового, углеводного и липидного обмена, т. е. нарушение гомеостатической функции почек.
• Патофизиологической сущностью ХПН в конечном счете является развитие гиперазотемии, расстройство водноэлектролитного баланса и КЩР, нарушение белкового, углеводного и липидного обмена, т. е. нарушение гомеостатической функции почек.
 • При любом хроническом заболевании почек происходит постепенное уменьшение количества действующих нефронов, что отражает постоянно прогрессирующий фибропластический процесс, т. е. замещение соединительной тканью клубочков, атрофию канальцев и практически полное отсутствие регенерации. При этом на оставшиеся нефроны ложится большая нагрузка, что и обусловливает их гипертрофию.
• При любом хроническом заболевании почек происходит постепенное уменьшение количества действующих нефронов, что отражает постоянно прогрессирующий фибропластический процесс, т. е. замещение соединительной тканью клубочков, атрофию канальцев и практически полное отсутствие регенерации. При этом на оставшиеся нефроны ложится большая нагрузка, что и обусловливает их гипертрофию.
 • Гиперазотемия возникает лишь при гибели 64 -75 % функционирующих нефронов, одновременно отмечаются клинические признаки ХПН.
• Гиперазотемия возникает лишь при гибели 64 -75 % функционирующих нефронов, одновременно отмечаются клинические признаки ХПН.
 Хроническая почечная недостаточность • Тяжесть течения ХПН регламентируется количеством оставшихся живыми нефронов: – На ранних этапах (СКФ снижена до 35% от нормы) почки справляются со всеми своими функциями. Клинических проявлений нет. – При снижении СКФ более 35% от нормы появляется азотемия. Любое ухудшение самочувствия, инфекция, обезвоживание, нефротоксические вещества приводят к уремии. – При СКФ менее 20% от нормы развивается уремия.
Хроническая почечная недостаточность • Тяжесть течения ХПН регламентируется количеством оставшихся живыми нефронов: – На ранних этапах (СКФ снижена до 35% от нормы) почки справляются со всеми своими функциями. Клинических проявлений нет. – При снижении СКФ более 35% от нормы появляется азотемия. Любое ухудшение самочувствия, инфекция, обезвоживание, нефротоксические вещества приводят к уремии. – При СКФ менее 20% от нормы развивается уремия.
 СНИЖЕНИЕ МАССЫ ДЕЙСТВУЮЩИХ НЕРОНОВ (МДН) САМО ПО СЕБЕ ЯВЛЯЕТСЯ ПУСКОВЫМ ФАКТОРОМ НЕФРОСКЛЕРОЗА ДЕЙСТВИЕ ЭТОГО ФАКТОРА УСУГУБЛЯЕТСЯ СОПУТСТВУЮЩИМИ АРЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ И ПРОТЕИНУРИЕЙ Формирование порочных кругов:
СНИЖЕНИЕ МАССЫ ДЕЙСТВУЮЩИХ НЕРОНОВ (МДН) САМО ПО СЕБЕ ЯВЛЯЕТСЯ ПУСКОВЫМ ФАКТОРОМ НЕФРОСКЛЕРОЗА ДЕЙСТВИЕ ЭТОГО ФАКТОРА УСУГУБЛЯЕТСЯ СОПУТСТВУЮЩИМИ АРЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ И ПРОТЕИНУРИЕЙ Формирование порочных кругов:
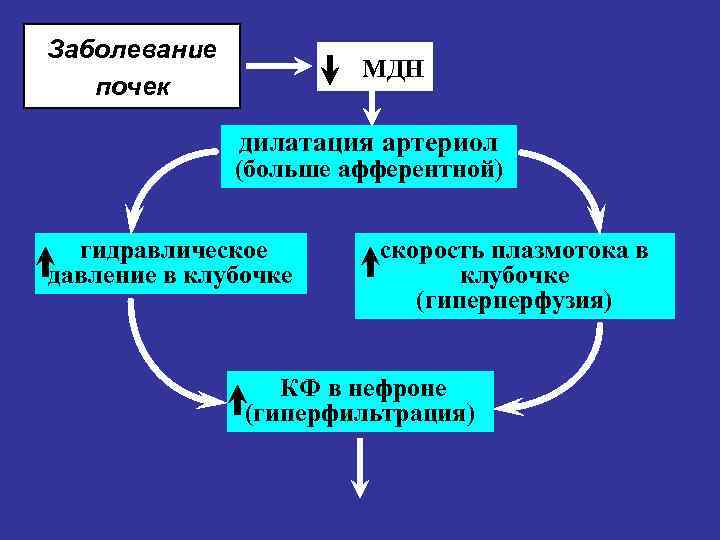 Заболевание почек МДН дилатация артериол (больше афферентной) гидравлическое давление в клубочке скорость плазмотока в клубочке (гиперперфузия) КФ в нефроне (гиперфильтрация)
Заболевание почек МДН дилатация артериол (больше афферентной) гидравлическое давление в клубочке скорость плазмотока в клубочке (гиперперфузия) КФ в нефроне (гиперфильтрация)
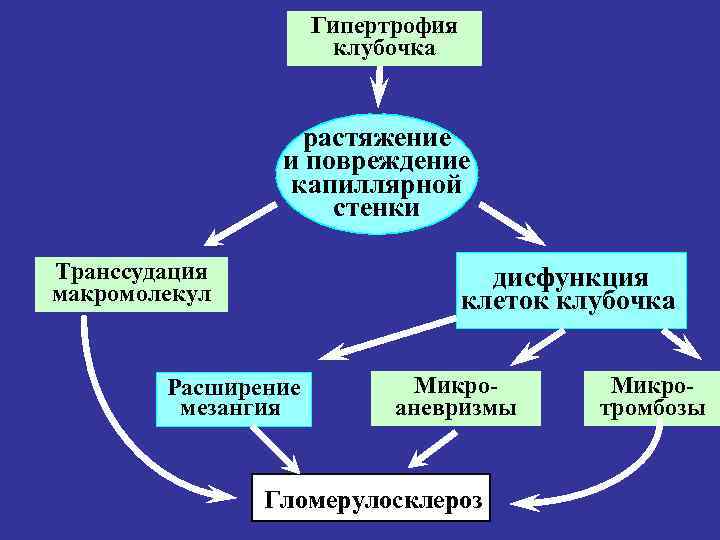 Гипертрофия клубочка растяжение и повреждение капиллярной стенки Транссудация макромолекул дисфункция клеток клубочка Расширение мезангия Микроаневризмы Гломерулосклероз Микротромбозы
Гипертрофия клубочка растяжение и повреждение капиллярной стенки Транссудация макромолекул дисфункция клеток клубочка Расширение мезангия Микроаневризмы Гломерулосклероз Микротромбозы
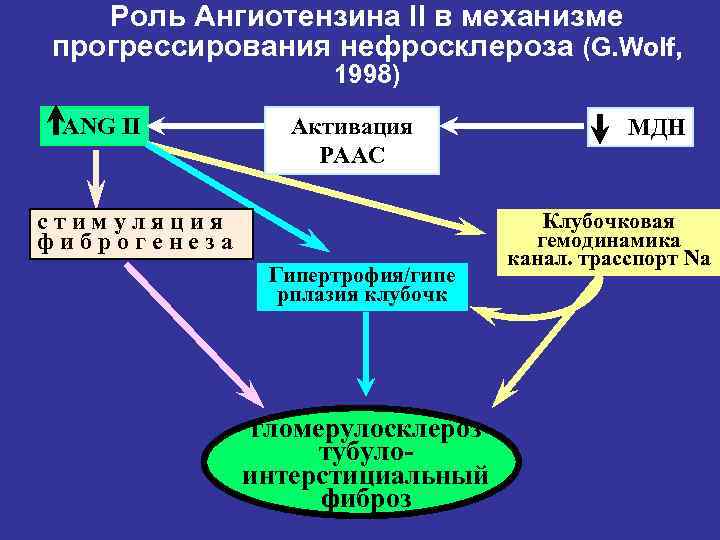 Роль Ангиотензина II в механизме прогрессирования нефросклероза (G. Wolf, 1998) ANG II Активация РААС стимуляция фиброгенеза Гипертрофия/гипе рплазия клубочк гломерулосклероз тубулоинтерстициальный фиброз МДН Клубочковая гемодинамика канал. трасспорт Na
Роль Ангиотензина II в механизме прогрессирования нефросклероза (G. Wolf, 1998) ANG II Активация РААС стимуляция фиброгенеза Гипертрофия/гипе рплазия клубочк гломерулосклероз тубулоинтерстициальный фиброз МДН Клубочковая гемодинамика канал. трасспорт Na
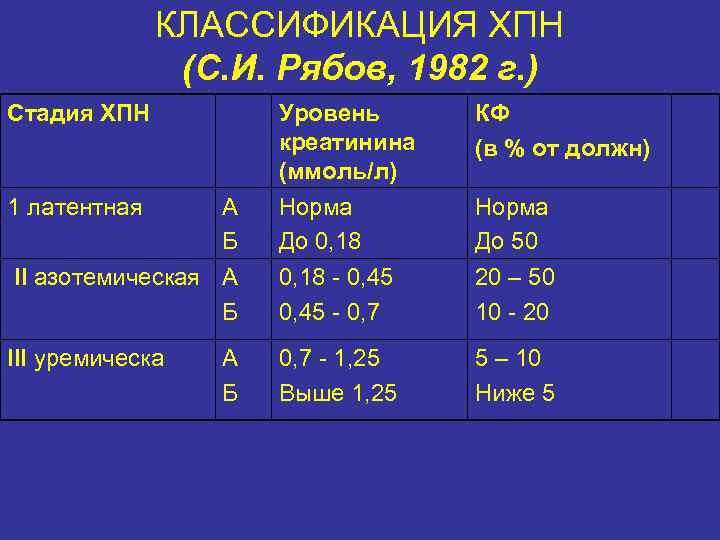 КЛАССИФИКАЦИЯ ХПН (С. И. Рябов, 1982 г. ) Стадия ХПН Уровень креатинина (ммоль/л) Норма До 0, 18 КФ (в % от должн) II азотемическая А Б 0, 18 - 0, 45 - 0, 7 20 – 50 10 - 20 III уремическа 0, 7 - 1, 25 Выше 1, 25 5 – 10 Ниже 5 1 латентная А Б Норма До 50
КЛАССИФИКАЦИЯ ХПН (С. И. Рябов, 1982 г. ) Стадия ХПН Уровень креатинина (ммоль/л) Норма До 0, 18 КФ (в % от должн) II азотемическая А Б 0, 18 - 0, 45 - 0, 7 20 – 50 10 - 20 III уремическа 0, 7 - 1, 25 Выше 1, 25 5 – 10 Ниже 5 1 латентная А Б Норма До 50
 КЛИНИКА ХПН • Течение ХПН может быть различным. Чаще встречается медленно прогрессирующее развитие, иногда с многолетним периодом относительной компенсации, за это время у больных наблюдаются периоды ухудшения и ремиссии.
КЛИНИКА ХПН • Течение ХПН может быть различным. Чаще встречается медленно прогрессирующее развитие, иногда с многолетним периодом относительной компенсации, за это время у больных наблюдаются периоды ухудшения и ремиссии.
 1. Нарушения водно-электролитного баланса и КЩР. Наиболее рано начинает страдать самая фундаментальная функция почек способность к адекватному выделению воды. При достижении состояния изостенурии для экскреции адекватного количества осмотических метаболитов почки должны выделять не менее 2 литров облигатной воды, что приводит к принудительной полиурии, одному из наиболее ранних симптомов ХПН.
1. Нарушения водно-электролитного баланса и КЩР. Наиболее рано начинает страдать самая фундаментальная функция почек способность к адекватному выделению воды. При достижении состояния изостенурии для экскреции адекватного количества осмотических метаболитов почки должны выделять не менее 2 литров облигатной воды, что приводит к принудительной полиурии, одному из наиболее ранних симптомов ХПН.
 2. Метаболизм белков, углеводов, жиров. Поражение проксимального отдела канальцев почек, осуществляющего метаболизм пептидов с молекулярным весом менее 60000, приводит к дефициту аминокислот, особенно незаменимых, в этот же разряд переводится гистидин. При неадекватном поступлении аминокислот с пищей (малобелковые диеты) прогрессируют белковая недостаточность, потеря мышечной массы, кахексия, нарушаются процессы репарации тканей
2. Метаболизм белков, углеводов, жиров. Поражение проксимального отдела канальцев почек, осуществляющего метаболизм пептидов с молекулярным весом менее 60000, приводит к дефициту аминокислот, особенно незаменимых, в этот же разряд переводится гистидин. При неадекватном поступлении аминокислот с пищей (малобелковые диеты) прогрессируют белковая недостаточность, потеря мышечной массы, кахексия, нарушаются процессы репарации тканей
 • 4. Изменения в системе крови. Наиболее яркими проявлениями изменений в системе крови у больных ХПН являются анемия и геморрагический диатез. Анемия, которая наблюдается у 80% больных с компенсированной ХПН и у 100% - с ТПН, обусловливается как прогрессивным снижением синтеза почками эритропоэтинов, так и изменениями самих эритроцитов
• 4. Изменения в системе крови. Наиболее яркими проявлениями изменений в системе крови у больных ХПН являются анемия и геморрагический диатез. Анемия, которая наблюдается у 80% больных с компенсированной ХПН и у 100% - с ТПН, обусловливается как прогрессивным снижением синтеза почками эритропоэтинов, так и изменениями самих эритроцитов
 • 5. Поражение нервной системы • прогрессирующая периферическая полинейропатия. • нижние конечности поражаются в большей степени, • синдром "беспокойных ног". • В дальнейшем присоединяются мышечная слабость, мышечные подергивания, тремор рук, судороги в икроножных мышцах. • В тяжелых случаях могут развиваться парезы конечностей.
• 5. Поражение нервной системы • прогрессирующая периферическая полинейропатия. • нижние конечности поражаются в большей степени, • синдром "беспокойных ног". • В дальнейшем присоединяются мышечная слабость, мышечные подергивания, тремор рук, судороги в икроножных мышцах. • В тяжелых случаях могут развиваться парезы конечностей.
 • Поражения сердечно-сосудистой системы и легких. • артериальная гипертензия, наблюдаемая у 50 -80% больных. У небольшой части из них развивается синдром злокачественной артериальной гипертонии с выраженной гиперренинемией, энцефалопатией, судорожными припадками, плазморрагиями в сетчатку и отеком соска зрительного нерва. • КМП • Перикардит
• Поражения сердечно-сосудистой системы и легких. • артериальная гипертензия, наблюдаемая у 50 -80% больных. У небольшой части из них развивается синдром злокачественной артериальной гипертонии с выраженной гиперренинемией, энцефалопатией, судорожными припадками, плазморрагиями в сетчатку и отеком соска зрительного нерва. • КМП • Перикардит
 7. Поражение органов пищеварения. • диспептический синдром наблюдается практически у всех больных ХПН, (кишечный уреолиз может увеличивать образование аммиака в 5 -6 раз), • эрозивно-язвенного гастроэнтероколита, нередко осложняющегося кровотечениями из различных отделов желудочно-кишечного тракта. • снижение аппетита, тошноту, рвоту. • Характерен уремический запах изо рта, обусловленный превращением мочевины слюны в аммиак, появление последнего часто сочетается с неприятными вкусовыми ощущениями. • Возможно развитие реактивного панкреатита, проявляющегося опоясывающими болями, задержкой газов и стула, гиперамилаземией. • Редко возникает уремический псевдоперитонит с характерным отсутствием гипертермии и сдвига лейкоцитарной формулы.
7. Поражение органов пищеварения. • диспептический синдром наблюдается практически у всех больных ХПН, (кишечный уреолиз может увеличивать образование аммиака в 5 -6 раз), • эрозивно-язвенного гастроэнтероколита, нередко осложняющегося кровотечениями из различных отделов желудочно-кишечного тракта. • снижение аппетита, тошноту, рвоту. • Характерен уремический запах изо рта, обусловленный превращением мочевины слюны в аммиак, появление последнего часто сочетается с неприятными вкусовыми ощущениями. • Возможно развитие реактивного панкреатита, проявляющегося опоясывающими болями, задержкой газов и стула, гиперамилаземией. • Редко возникает уремический псевдоперитонит с характерным отсутствием гипертермии и сдвига лейкоцитарной формулы.
 • 8. Нарушение иммунитета. • Инфекции являются одной из наиболее частых причин смерти больных ТПН. Наиболее частыми видами инфекционных осложнений в додиализную эру являлись пневмонии и колибациллярный сепсис;
• 8. Нарушение иммунитета. • Инфекции являются одной из наиболее частых причин смерти больных ТПН. Наиболее частыми видами инфекционных осложнений в додиализную эру являлись пневмонии и колибациллярный сепсис;
 Формула Кокрофта-Голта 88 х (140 -возраст. годы) х масса тела кг. • СКФ=----------------- 72 х креатинин сыворотки( мкмоль/л) Для женщин результат умножить на 0, 85
Формула Кокрофта-Голта 88 х (140 -возраст. годы) х масса тела кг. • СКФ=----------------- 72 х креатинин сыворотки( мкмоль/л) Для женщин результат умножить на 0, 85
 MDRD СКФ = 198×Cr-0. 858×A-0. 167×SUN-0. 293×UUN+0. 249 где СКФ - скорость клубочковой фильтрации (мл/мин/1, 73 м 2), Cr креатинин сыворотки (mg/d. L), А - возраст (годы), SUN - азот мочевины сыворотки (mg/d. L), UUN - азот мочевины мочи (mg/d. L). Для пациентов женского пола полученную величину надо умножить на 0, 822, а для пациентов негроидной расы на 1, 178. или КФ = 6, 09 * (сывороточный креатинин (ммоль/л))0, 999 * (возраст)-0, 176 * * (0, 762 для женщин) * (1, 18 для афроамериканцев) * * (мочевина сыворотки (ммоль/л))-0, 17 * (альбумин сыворотки (г/л))0, 318 Данное уравнение обеспечивает более точную оценку клубочковой фильтрации по сравнению с формулой Cockroft-Gaut и клиренсом эндогенного креатинина
MDRD СКФ = 198×Cr-0. 858×A-0. 167×SUN-0. 293×UUN+0. 249 где СКФ - скорость клубочковой фильтрации (мл/мин/1, 73 м 2), Cr креатинин сыворотки (mg/d. L), А - возраст (годы), SUN - азот мочевины сыворотки (mg/d. L), UUN - азот мочевины мочи (mg/d. L). Для пациентов женского пола полученную величину надо умножить на 0, 822, а для пациентов негроидной расы на 1, 178. или КФ = 6, 09 * (сывороточный креатинин (ммоль/л))0, 999 * (возраст)-0, 176 * * (0, 762 для женщин) * (1, 18 для афроамериканцев) * * (мочевина сыворотки (ммоль/л))-0, 17 * (альбумин сыворотки (г/л))0, 318 Данное уравнение обеспечивает более точную оценку клубочковой фильтрации по сравнению с формулой Cockroft-Gaut и клиренсом эндогенного креатинина
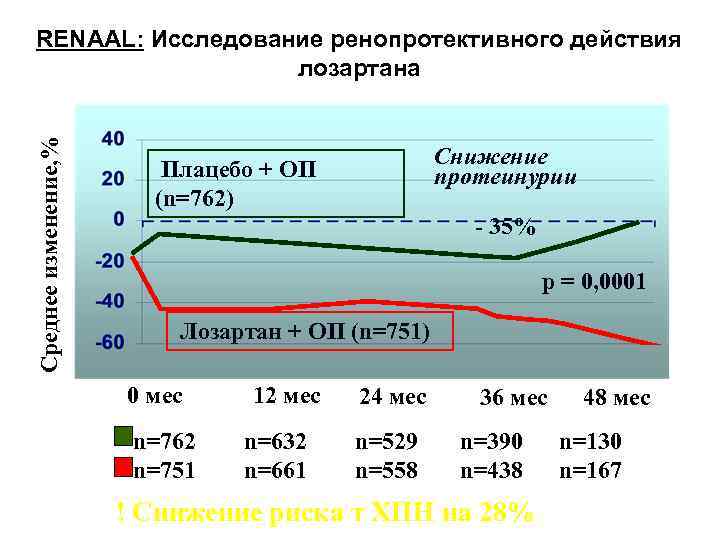 Cреднее изменение, % RENAAL: Исследование ренопротективного действия лозартана Снижение протеинурии Плацебо + ОП (n=762) - 35% р = 0, 0001 Лозартан + ОП (n=751) 0 мес n=762 n=751 12 мес n=632 n=661 24 мес n=529 n=558 36 мес n=390 n=438 ! Снижение риска т ХПН на 28% 48 мес n=130 n=167
Cреднее изменение, % RENAAL: Исследование ренопротективного действия лозартана Снижение протеинурии Плацебо + ОП (n=762) - 35% р = 0, 0001 Лозартан + ОП (n=751) 0 мес n=762 n=751 12 мес n=632 n=661 24 мес n=529 n=558 36 мес n=390 n=438 ! Снижение риска т ХПН на 28% 48 мес n=130 n=167
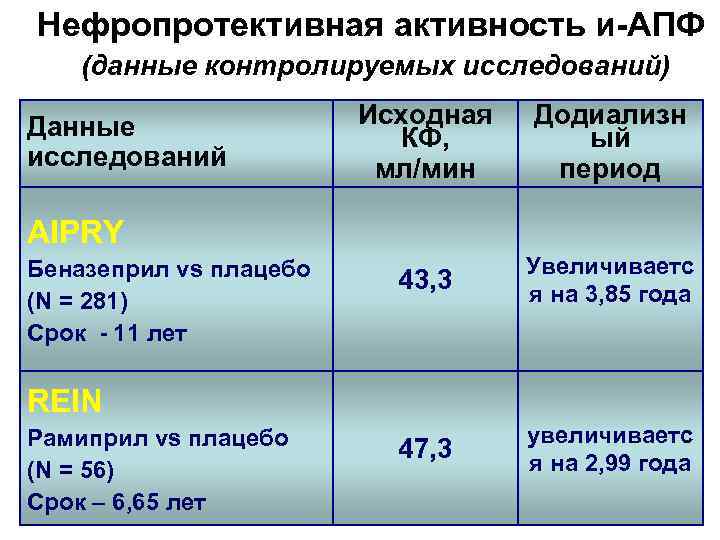 Нефропротективная активность и-АПФ (данные контролируемых исследований) Данные исследований Исходная КФ, мл/мин Додиализн ый период 43, 3 Увеличиваетс я на 3, 85 года 47, 3 увеличиваетс я на 2, 99 года AIPRY Беназеприл vs плацебо (N = 281) Срок - 11 лет REIN Рамиприл vs плацебо (N = 56) Срок – 6, 65 лет
Нефропротективная активность и-АПФ (данные контролируемых исследований) Данные исследований Исходная КФ, мл/мин Додиализн ый период 43, 3 Увеличиваетс я на 3, 85 года 47, 3 увеличиваетс я на 2, 99 года AIPRY Беназеприл vs плацебо (N = 281) Срок - 11 лет REIN Рамиприл vs плацебо (N = 56) Срок – 6, 65 лет
 Лечение ХПН • Гигиенические мероприятия. – Туалет кожных покровов (душ, нейтральное мыло, борьба с запорами). • Диета. – Уровень белка менее 0, 6 г/кг/сутки при СКФ 50 мл/мин. – При развитии кахексии – модульное питание • Борьба с артериальной гипертонией. – Целевой уровень АДсреднее 95 мм рт. ст. • Прием и. АПФ и статинов
Лечение ХПН • Гигиенические мероприятия. – Туалет кожных покровов (душ, нейтральное мыло, борьба с запорами). • Диета. – Уровень белка менее 0, 6 г/кг/сутки при СКФ 50 мл/мин. – При развитии кахексии – модульное питание • Борьба с артериальной гипертонией. – Целевой уровень АДсреднее 95 мм рт. ст. • Прием и. АПФ и статинов
 ПРИ НАСТУПЛЕНИИ ХПН ОСНОВНЫМИ ЗАДАЧАМИ ВРАЧА ЯВЛЯЮТСЯ: 1. При уровне КФ в диапазоне от 60 до 30 мл/мин. ТОРМОЖЕНИЕ ПРОГРЕССИРОВАНИЯ ХПН – • Назначение ингибиторов АПФ (блокаторов рецепторов к А II) – независимо от уровня АД • Устранение артериальной гипертонии (целевое АД 120/80 мм рт. ст. )
ПРИ НАСТУПЛЕНИИ ХПН ОСНОВНЫМИ ЗАДАЧАМИ ВРАЧА ЯВЛЯЮТСЯ: 1. При уровне КФ в диапазоне от 60 до 30 мл/мин. ТОРМОЖЕНИЕ ПРОГРЕССИРОВАНИЯ ХПН – • Назначение ингибиторов АПФ (блокаторов рецепторов к А II) – независимо от уровня АД • Устранение артериальной гипертонии (целевое АД 120/80 мм рт. ст. )
 ПО МЕРЕ ПРОГРЕССИРОВАНИЯ ХПН при уровне КФ в диапазоне от 30 до 15 мл/мин. ОСНОВНОЙ ЗАДАЧЕЙ ЯВЛЯЕТСЯ ПОДГОТОВКА К ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ
ПО МЕРЕ ПРОГРЕССИРОВАНИЯ ХПН при уровне КФ в диапазоне от 30 до 15 мл/мин. ОСНОВНОЙ ЗАДАЧЕЙ ЯВЛЯЕТСЯ ПОДГОТОВКА К ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ
 ПОДГОТОВКА К ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ ВКЛЮЧАЕТ: • Психологическую подготовку больного • Вакцинацию против гепатита В • Контроль гомеостаза кальция и фосфора • Контроль анемии • Контроль гиперпаратиреоза • Выбор вида диализа • Наложение диализного доступа
ПОДГОТОВКА К ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ ВКЛЮЧАЕТ: • Психологическую подготовку больного • Вакцинацию против гепатита В • Контроль гомеостаза кальция и фосфора • Контроль анемии • Контроль гиперпаратиреоза • Выбор вида диализа • Наложение диализного доступа
 Виды диализа. • При ОПН диализ (ранний) сочетают с медикаментозной терапией. Принято считать, что он показан всем больным как временная замена функции почек. • При ХПН диализ выбирают в терминальных стадиях, когда медикаментозная терапия не эффективна. • Выделяют перитонеальный и гемодиализ.
Виды диализа. • При ОПН диализ (ранний) сочетают с медикаментозной терапией. Принято считать, что он показан всем больным как временная замена функции почек. • При ХПН диализ выбирают в терминальных стадиях, когда медикаментозная терапия не эффективна. • Выделяют перитонеальный и гемодиализ.
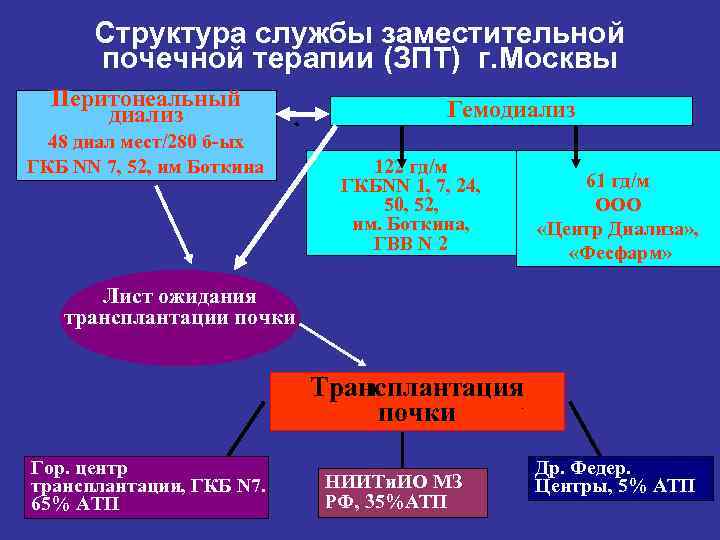 Структура службы заместительной почечной терапии (ЗПТ) г. Москвы Перитонеальный диализ 48 диал мест/280 б-ых ГКБ NN 7, 52, им Боткина Гемодиализ 122 гд/м ГКБNN 1, 7, 24, 50, 52, им. Боткина, ГВВ N 2 61 гд/м ООО «Центр Диализа» , «Фесфарм» Лист ожидания трансплантации почки Трансплантация почки Гор. центр трансплантации, ГКБ N 7. 65% АТП НИИТи. ИО МЗ РФ, 35%АТП Др. Федер. Центры, 5% АТП
Структура службы заместительной почечной терапии (ЗПТ) г. Москвы Перитонеальный диализ 48 диал мест/280 б-ых ГКБ NN 7, 52, им Боткина Гемодиализ 122 гд/м ГКБNN 1, 7, 24, 50, 52, им. Боткина, ГВВ N 2 61 гд/м ООО «Центр Диализа» , «Фесфарм» Лист ожидания трансплантации почки Трансплантация почки Гор. центр трансплантации, ГКБ N 7. 65% АТП НИИТи. ИО МЗ РФ, 35%АТП Др. Федер. Центры, 5% АТП
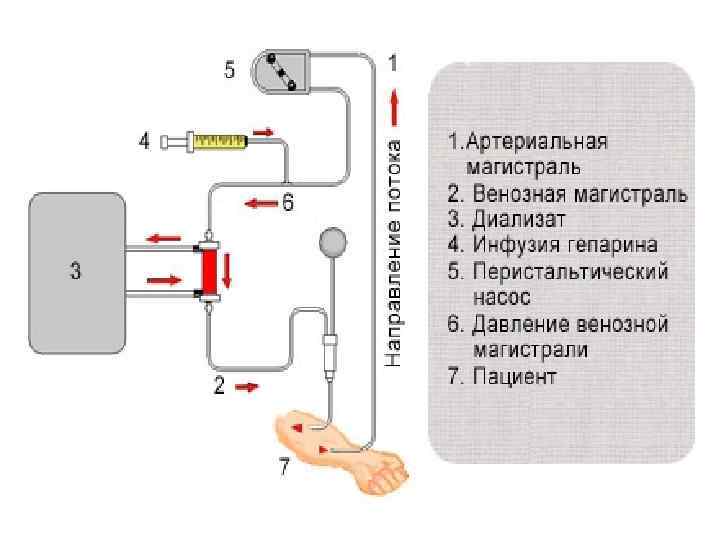
 Принципы гемодиализа. • Гемодиализ основан на обмене веществ через полупроницаемую мембрану. Мембрана омывается с одной стороны током крови, с другой диализирующим раствором. • Путем ультрафильтрации и диффузии происходит удаление токсинов и поступление нужных веществ. • Аппараты для гемодиализа состоят из 3 компонентов: – Устройство подачи крови – Устройство приготовления и подачи диализирующего раствора – Диализатор
Принципы гемодиализа. • Гемодиализ основан на обмене веществ через полупроницаемую мембрану. Мембрана омывается с одной стороны током крови, с другой диализирующим раствором. • Путем ультрафильтрации и диффузии происходит удаление токсинов и поступление нужных веществ. • Аппараты для гемодиализа состоят из 3 компонентов: – Устройство подачи крови – Устройство приготовления и подачи диализирующего раствора – Диализатор
 Принципы гемодиализа. • Кровь подается в диализатор роликовым насосом с скоростью 300 -450 мл/мин. • Ультрафильтрация (удаление воды) регулируют величиной отрицательного гидростатического давления на стороне диализирующего раствора и меняя тип мембран • Диализирующий раствор готовиться ex tempore и схож с составом плазмы. Он проходит мимо мембраны 1 раз в направлении, обратном току крови. • Состав диализирующего раствора можно менять в зависимости от электролитного состава плазмы. Чаще меняют концентрацию Калия. Меняя концентрацию натрия можно добиться удаления большего объема воды.
Принципы гемодиализа. • Кровь подается в диализатор роликовым насосом с скоростью 300 -450 мл/мин. • Ультрафильтрация (удаление воды) регулируют величиной отрицательного гидростатического давления на стороне диализирующего раствора и меняя тип мембран • Диализирующий раствор готовиться ex tempore и схож с составом плазмы. Он проходит мимо мембраны 1 раз в направлении, обратном току крови. • Состав диализирующего раствора можно менять в зависимости от электролитного состава плазмы. Чаще меняют концентрацию Калия. Меняя концентрацию натрия можно добиться удаления большего объема воды.
 Принципы гемодиализа. • Мембрана: – – Купрофан (целлофан + медь + алюминий) Ацетат целлюлозы (наименее проницаема) Полиакрилнитрил Полиметилметакрилат (наиболее проницаема) • Абсолютное большинство пациентов нуждается в 9 -12 часах диализа в неделю. При этом коэффициент выделения мочевины должен быть больше либо равен 65%.
Принципы гемодиализа. • Мембрана: – – Купрофан (целлофан + медь + алюминий) Ацетат целлюлозы (наименее проницаема) Полиакрилнитрил Полиметилметакрилат (наиболее проницаема) • Абсолютное большинство пациентов нуждается в 9 -12 часах диализа в неделю. При этом коэффициент выделения мочевины должен быть больше либо равен 65%.
 Осложнения гемодиализа. • Основная масса осложнений связана с сосудистым доступом. Гемодиализ эффективен только при скорости кровотока 300 -400 мл/мин. • Кровоток в вене заведомо медленнее необходимого уровня. • Многократная катетеризация артерии опасна. • Учитывая вышеописанное, накладывают фистулу из модифицированного тефлона. При пункции фистулы получают ток крови, достаточный для проведения процедуры гемодиализа. • В шунтах возможно развитие – Тромбозов – Аневризм – Присоединение инфекции • Что ведет к развитию сепсиса (преобладает St. aureus)
Осложнения гемодиализа. • Основная масса осложнений связана с сосудистым доступом. Гемодиализ эффективен только при скорости кровотока 300 -400 мл/мин. • Кровоток в вене заведомо медленнее необходимого уровня. • Многократная катетеризация артерии опасна. • Учитывая вышеописанное, накладывают фистулу из модифицированного тефлона. При пункции фистулы получают ток крови, достаточный для проведения процедуры гемодиализа. • В шунтах возможно развитие – Тромбозов – Аневризм – Присоединение инфекции • Что ведет к развитию сепсиса (преобладает St. aureus)
 Осложнения гемодиализа • Быстрое снижение осмоляльности плазмы вызывает развитие гипоосмоляльного синдрома – оглушенность, спутанность сознания, эпиприпадки. • Быстрое выведение калия ведет к развитию аритмий. • Диализная гипотония развивается при снижении ОЦК и элиминации катехоламинов. • Вирусоносительство и гепатиты C и B. • Инфицированность цитомегаловирусом. • Выработка цитокинов и ФНО в следствие контакта с мембраной приводит к развитию амилоидоза.
Осложнения гемодиализа • Быстрое снижение осмоляльности плазмы вызывает развитие гипоосмоляльного синдрома – оглушенность, спутанность сознания, эпиприпадки. • Быстрое выведение калия ведет к развитию аритмий. • Диализная гипотония развивается при снижении ОЦК и элиминации катехоламинов. • Вирусоносительство и гепатиты C и B. • Инфицированность цитомегаловирусом. • Выработка цитокинов и ФНО в следствие контакта с мембраной приводит к развитию амилоидоза.
 Перитонеальный диализ • ПД стал амбулаторной процедурой после изобретения катетера Тенкхоффа, который может оставаться в брюшной полости надолго. • ПД проводится 2 -3 раза в неделю (всего 30 -40 часов). • Диализирующий раствор пациента заливает в брюшную полость и удаляет через 4 -6 часов, заливая новую порцию. • При циклическом ПД специальный аппарат подает раствор в брюшную полость ночью. • ПД не требует катетеризации сосудов и проводится раствором с высокой концентрацией глюкозы. • ПД противопоказан при спаечной болезни в брюшной полости. • Основное осложнение – перитонит.
Перитонеальный диализ • ПД стал амбулаторной процедурой после изобретения катетера Тенкхоффа, который может оставаться в брюшной полости надолго. • ПД проводится 2 -3 раза в неделю (всего 30 -40 часов). • Диализирующий раствор пациента заливает в брюшную полость и удаляет через 4 -6 часов, заливая новую порцию. • При циклическом ПД специальный аппарат подает раствор в брюшную полость ночью. • ПД не требует катетеризации сосудов и проводится раствором с высокой концентрацией глюкозы. • ПД противопоказан при спаечной болезни в брюшной полости. • Основное осложнение – перитонит.
 НЕ УСТУПАЯ ПО ЭФФЕКТИВНОСТИ, ПЕРИТОНЕАЛЬНЫЙ ДИАЛИЗ, В СРАВНЕНИИ С ГЕМОДИАЛИЗОМ, ИМЕЕТ РЯД СУЩЕСТВЕННЫХ ЭКОНОМИЧЕСКИХ И МЕДИЦИНСКИХ ПРЕИМУЩЕСТВ. ЭТОТ ВИД ДИАЛИЗА РАССМАТРИВАЕТСЯ В НАСТОЯЩЕЕ ВРЕМЯ КАК МЕТОД ВЫБОРА НАЧАЛЬНОЙ ДИАЛИЗНОЙ ТЕРАПИИ
НЕ УСТУПАЯ ПО ЭФФЕКТИВНОСТИ, ПЕРИТОНЕАЛЬНЫЙ ДИАЛИЗ, В СРАВНЕНИИ С ГЕМОДИАЛИЗОМ, ИМЕЕТ РЯД СУЩЕСТВЕННЫХ ЭКОНОМИЧЕСКИХ И МЕДИЦИНСКИХ ПРЕИМУЩЕСТВ. ЭТОТ ВИД ДИАЛИЗА РАССМАТРИВАЕТСЯ В НАСТОЯЩЕЕ ВРЕМЯ КАК МЕТОД ВЫБОРА НАЧАЛЬНОЙ ДИАЛИЗНОЙ ТЕРАПИИ
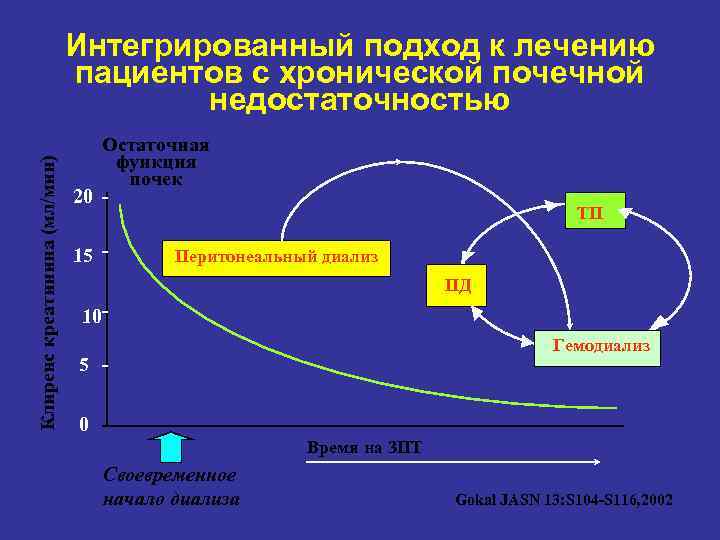 Клиренс креатинина (мл/мин) Интегрированный подход к лечению пациентов с хронической почечной недостаточностью 20 15 Остаточная функция почек ТП Перитонеальный диализ ПД 10 Гемодиализ 5 0 Время на ЗПТ Своевременное начало диализа Gokal JASN 13: S 104 -S 116, 2002
Клиренс креатинина (мл/мин) Интегрированный подход к лечению пациентов с хронической почечной недостаточностью 20 15 Остаточная функция почек ТП Перитонеальный диализ ПД 10 Гемодиализ 5 0 Время на ЗПТ Своевременное начало диализа Gokal JASN 13: S 104 -S 116, 2002
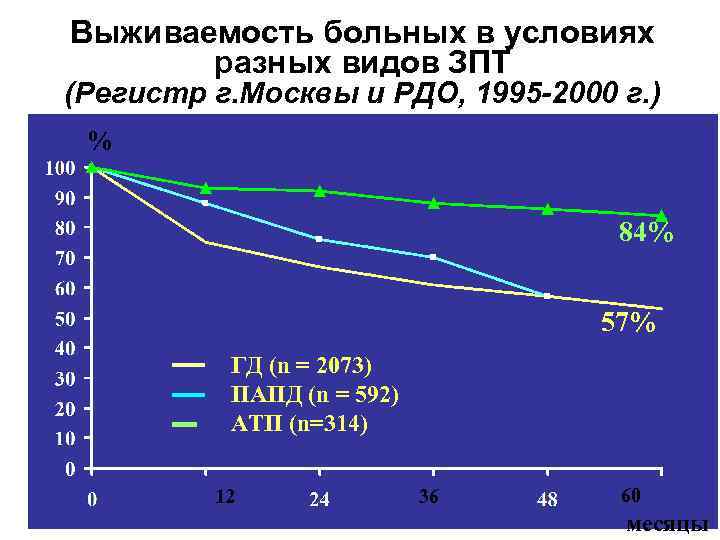 Выживаемость больных в условиях разных видов ЗПТ (Регистр г. Москвы и РДО, 1995 -2000 г. ) % 84% 57% ГД (n = 2073) ПАПД (n = 592) АТП (n=314) 12 36 60 месяцы
Выживаемость больных в условиях разных видов ЗПТ (Регистр г. Москвы и РДО, 1995 -2000 г. ) % 84% 57% ГД (n = 2073) ПАПД (n = 592) АТП (n=314) 12 36 60 месяцы
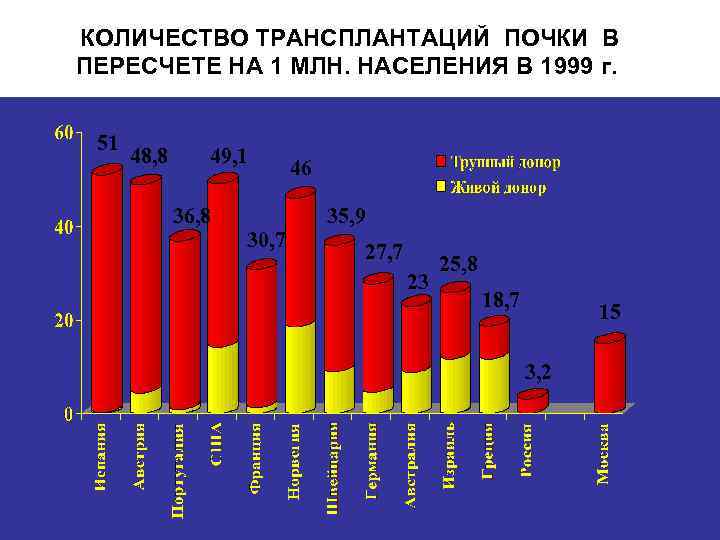 КОЛИЧЕСТВО ТРАНСПЛАНТАЦИЙ ПОЧКИ В ПЕРЕСЧЕТЕ НА 1 МЛН. НАСЕЛЕНИЯ В 1999 г. 51 48, 8 49, 1 36, 8 30, 7 46 35, 9 27, 7 23 25, 8 18, 7 15 3, 2
КОЛИЧЕСТВО ТРАНСПЛАНТАЦИЙ ПОЧКИ В ПЕРЕСЧЕТЕ НА 1 МЛН. НАСЕЛЕНИЯ В 1999 г. 51 48, 8 49, 1 36, 8 30, 7 46 35, 9 27, 7 23 25, 8 18, 7 15 3, 2
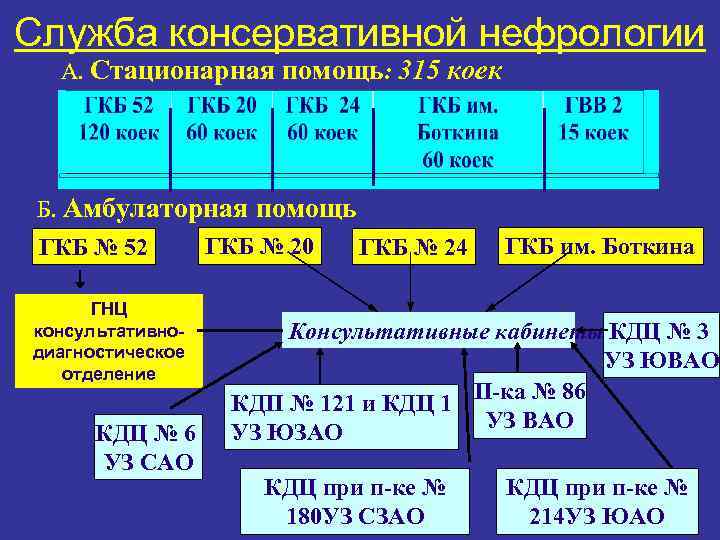 Служба консервативной нефрологии А. Стационарная помощь: 315 коек Б. Амбулаторная помощь ГКБ № 52 ГНЦ консультативнодиагностическое отделение КДЦ № 6 УЗ САО ГКБ № 20 ГКБ № 24 ГКБ им. Боткина Консультативные кабинеты КДЦ № 3 УЗ ЮВАО КДП № 121 и КДЦ 1 П-ка № 86 УЗ ВАО УЗ ЮЗАО КДЦ при п-ке № 180 УЗ СЗАО КДЦ при п-ке № 214 УЗ ЮАО
Служба консервативной нефрологии А. Стационарная помощь: 315 коек Б. Амбулаторная помощь ГКБ № 52 ГНЦ консультативнодиагностическое отделение КДЦ № 6 УЗ САО ГКБ № 20 ГКБ № 24 ГКБ им. Боткина Консультативные кабинеты КДЦ № 3 УЗ ЮВАО КДП № 121 и КДЦ 1 П-ка № 86 УЗ ВАО УЗ ЮЗАО КДЦ при п-ке № 180 УЗ СЗАО КДЦ при п-ке № 214 УЗ ЮАО