презент. омертвения, язвы, свищи.pptx
- Количество слайдов: 25
 ОМЕРТВЕНИЯ, ЯЗВЫ, СВИЩИ Преподаватель Заверуго О. Я.
ОМЕРТВЕНИЯ, ЯЗВЫ, СВИЩИ Преподаватель Заверуго О. Я.
 Некрозы Некроз — это гибель тканей, целых органов или их частей в живом организме. По этиологии все некрозы делят на две большие группы: прямые и непрямые. Прямые некрозы возникают непосредственно в области воздействия какого либо внешнего фактора. В развитии непрямых некрозов ведущее значение имеет сосудистый фактор, их иначе называют «циркуляторными» . К основным видам омертвений относятся сухой и влажный некрозы, гангрена, инфаркт, секвестр.
Некрозы Некроз — это гибель тканей, целых органов или их частей в живом организме. По этиологии все некрозы делят на две большие группы: прямые и непрямые. Прямые некрозы возникают непосредственно в области воздействия какого либо внешнего фактора. В развитии непрямых некрозов ведущее значение имеет сосудистый фактор, их иначе называют «циркуляторными» . К основным видам омертвений относятся сухой и влажный некрозы, гангрена, инфаркт, секвестр.
 Причины развития ПРЯМЫХ НЕКРОЗОВ Прямые некрозы возникают непосредственно в области воздействия какого либо внешнего фактора: механического (раны, сдавления), термического (ожоги, отморожения), химического (химические ожоги кислотами, , щелочами), электрического (электротравма) лучевого (лучевой ожог) инфекционно токсического (действие продуктов жизнедеятельности микроорганизмов). НЕПРЯМЫХ (ЦИРКУЛЯТОРНЫХ) НЕКРОЗОВ нарушения артериальной проходимости – острые: тромбоз, эмболия, хронические: облитерирующий эндартериит, блитерирующий атеросклероз нарушения венозного оттока – острые: тромбофлебит, флеботромбоз, повреждения магистральных вен и хронические: варикозная болезнь, посттромботическая болезнь нарушения микроциркуляции – диабетическая ангиопатия, ангиотрофоневроз нарушение лимфообращения лимфедема нарушение иннервации при травмах и заболеваниях спинного мозга
Причины развития ПРЯМЫХ НЕКРОЗОВ Прямые некрозы возникают непосредственно в области воздействия какого либо внешнего фактора: механического (раны, сдавления), термического (ожоги, отморожения), химического (химические ожоги кислотами, , щелочами), электрического (электротравма) лучевого (лучевой ожог) инфекционно токсического (действие продуктов жизнедеятельности микроорганизмов). НЕПРЯМЫХ (ЦИРКУЛЯТОРНЫХ) НЕКРОЗОВ нарушения артериальной проходимости – острые: тромбоз, эмболия, хронические: облитерирующий эндартериит, блитерирующий атеросклероз нарушения венозного оттока – острые: тромбофлебит, флеботромбоз, повреждения магистральных вен и хронические: варикозная болезнь, посттромботическая болезнь нарушения микроциркуляции – диабетическая ангиопатия, ангиотрофоневроз нарушение лимфообращения лимфедема нарушение иннервации при травмах и заболеваниях спинного мозга
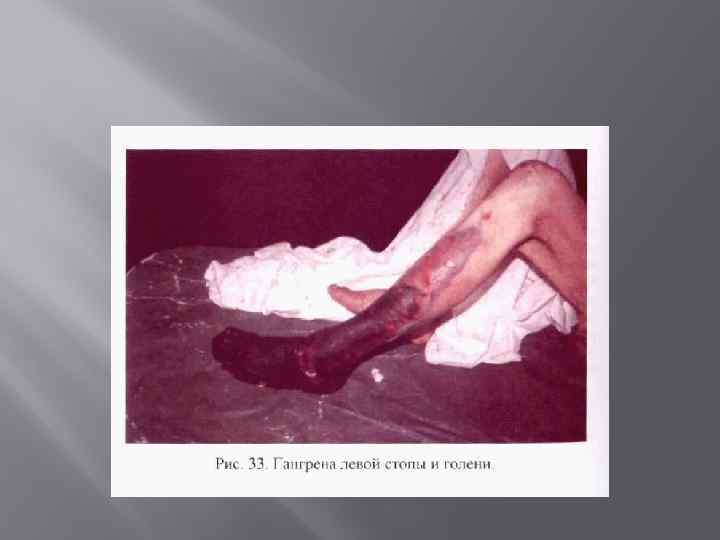
 Сухой некроз Сухой (коагуляциопный) некроз характеризуется постепенным подсыханием погибших тканей с уменьшением их объема (мумификация) и образованием четкой демаркационной линии, разделяющей погибшие ткани от нормальных, жизнеспособных. При этом не отмечается присоединения инфекции, воспалительная реакция практически отсутствует. Общая реакция организма не выражена, признаков интоксикации нет. Гангрена – некроз, развившийся в органах, сообщающихся с внешней средой.
Сухой некроз Сухой (коагуляциопный) некроз характеризуется постепенным подсыханием погибших тканей с уменьшением их объема (мумификация) и образованием четкой демаркационной линии, разделяющей погибшие ткани от нормальных, жизнеспособных. При этом не отмечается присоединения инфекции, воспалительная реакция практически отсутствует. Общая реакция организма не выражена, признаков интоксикации нет. Гангрена – некроз, развившийся в органах, сообщающихся с внешней средой.
 Лечение сухого некроза Задачами местного лечения сухого некроза являются профилактика развития инфекции и высушивание тканей. Для этого используют обработку кожи вокруг некроза антисептиками и применение повязок с этиловым спиртом, борной кислотой или хлоргексидином. Возможна обработка зоны некроза 1 % спиртовым раствором бриллиантового зеленого или 5 % раствором перманганата калия. Антибиотикотерапия для профилактики осложнений. После образования четкой демаркационной линии (обычно через 2 3 нед) проводят некрэктомию (резекцию фаланги, ампутацию пальца, стопы), при этом линия разреза проходит в зоне неизмененных тканей, но максимально близко к демаркационной линии.
Лечение сухого некроза Задачами местного лечения сухого некроза являются профилактика развития инфекции и высушивание тканей. Для этого используют обработку кожи вокруг некроза антисептиками и применение повязок с этиловым спиртом, борной кислотой или хлоргексидином. Возможна обработка зоны некроза 1 % спиртовым раствором бриллиантового зеленого или 5 % раствором перманганата калия. Антибиотикотерапия для профилактики осложнений. После образования четкой демаркационной линии (обычно через 2 3 нед) проводят некрэктомию (резекцию фаланги, ампутацию пальца, стопы), при этом линия разреза проходит в зоне неизмененных тканей, но максимально близко к демаркационной линии.
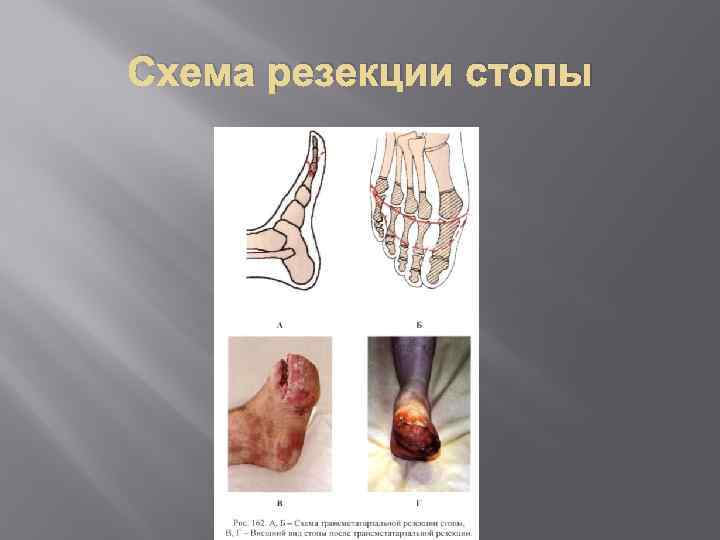 Схема резекции стопы
Схема резекции стопы
 Влажный некроз Влажный (колликвационный) некроз характеризуется развитием отека, воспаления, увеличения органа в объеме, при этом вокруг очагов некротизированных тканей выражена гиперемия, имеются пузыри с прозрачной или геморрагической жидкостью, из дефектов кожи отмечается истечение мутного экссудата. Четкой границы пораженных и интактных тканей нет: воспа ление и отек распространяются за пределы некротизированных тканей на значительное расстояние. Характерно присоединение гнойной или гнилостной инфекции. При влажном некрозе развивается тяжелая интоксикация (высокая лихорадка, озноб, тахикардия, одышка, головные боли, слабость, обильный пот, изменения в анализах крови воспалительного и токсического характера), которая при прогрессировании процесса может привести к нарушению функции органов и гибели пациента.
Влажный некроз Влажный (колликвационный) некроз характеризуется развитием отека, воспаления, увеличения органа в объеме, при этом вокруг очагов некротизированных тканей выражена гиперемия, имеются пузыри с прозрачной или геморрагической жидкостью, из дефектов кожи отмечается истечение мутного экссудата. Четкой границы пораженных и интактных тканей нет: воспа ление и отек распространяются за пределы некротизированных тканей на значительное расстояние. Характерно присоединение гнойной или гнилостной инфекции. При влажном некрозе развивается тяжелая интоксикация (высокая лихорадка, озноб, тахикардия, одышка, головные боли, слабость, обильный пот, изменения в анализах крови воспалительного и токсического характера), которая при прогрессировании процесса может привести к нарушению функции органов и гибели пациента.
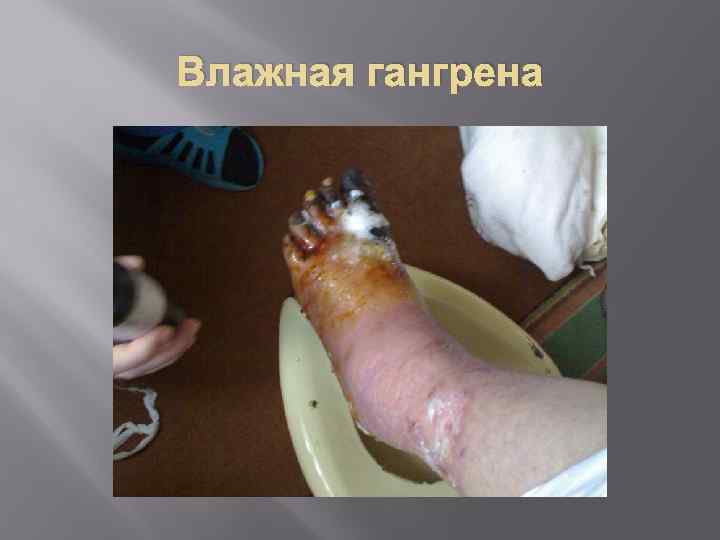 Влажная гангрена
Влажная гангрена
 Лечение На ранней стадии (1 2 дня) задачей лечения является попытка перевода влажного некроза в сухой. Если желаемого результата достичь не удается или процесс зашел слишком далеко, основной задачей становится радикальное удаление некротизированной части органа (конечности) в пределах заведомо здоровых тканей (высокая ампутация). Для того, чтобы перевести влажный некроз в сухой, местно используют промывание раны антисептиками (3 % раствор перекиси водорода), вскрытие затеков и карманов, дренирование их, повязки с растворами антисептиков. Обязательной является иммобилизация пораженной конечности. Кожные покровы обрабатывают антисептиками с дубящим действием (96° спирт, бриллиантовый зеленый). В общем лечении главным является проведение мощной дезинтоксикационной и антибактериальной терапии,
Лечение На ранней стадии (1 2 дня) задачей лечения является попытка перевода влажного некроза в сухой. Если желаемого результата достичь не удается или процесс зашел слишком далеко, основной задачей становится радикальное удаление некротизированной части органа (конечности) в пределах заведомо здоровых тканей (высокая ампутация). Для того, чтобы перевести влажный некроз в сухой, местно используют промывание раны антисептиками (3 % раствор перекиси водорода), вскрытие затеков и карманов, дренирование их, повязки с растворами антисептиков. Обязательной является иммобилизация пораженной конечности. Кожные покровы обрабатывают антисептиками с дубящим действием (96° спирт, бриллиантовый зеленый). В общем лечении главным является проведение мощной дезинтоксикационной и антибактериальной терапии,
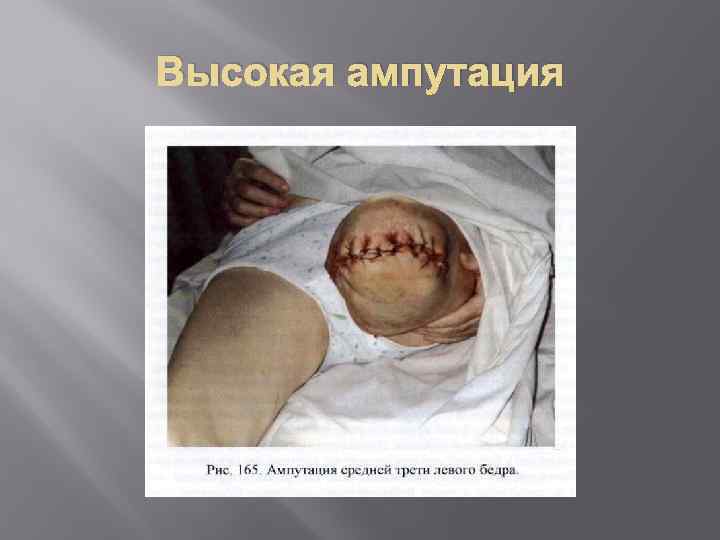 Высокая ампутация
Высокая ампутация
 Трофическая язва Трофическая язва — поверхностный дефект покровных тканей с возможным поражением глубже расположенных тканей, не имеющий тенденции к заживлению. Трофические язвы обычно образуются при хронических расстройствах кровообращения и иннервации. Трофическая язва всегда находится в центре трофических расстройств, покрыта вялыми грануляциями, на поверхности которых — фибрин, некротические ткани и патогенная микрофлора. Начиная с 2 мес. существования, любой дефект покровных тканей принято считать трофической язвой.
Трофическая язва Трофическая язва — поверхностный дефект покровных тканей с возможным поражением глубже расположенных тканей, не имеющий тенденции к заживлению. Трофические язвы обычно образуются при хронических расстройствах кровообращения и иннервации. Трофическая язва всегда находится в центре трофических расстройств, покрыта вялыми грануляциями, на поверхности которых — фибрин, некротические ткани и патогенная микрофлора. Начиная с 2 мес. существования, любой дефект покровных тканей принято считать трофической язвой.
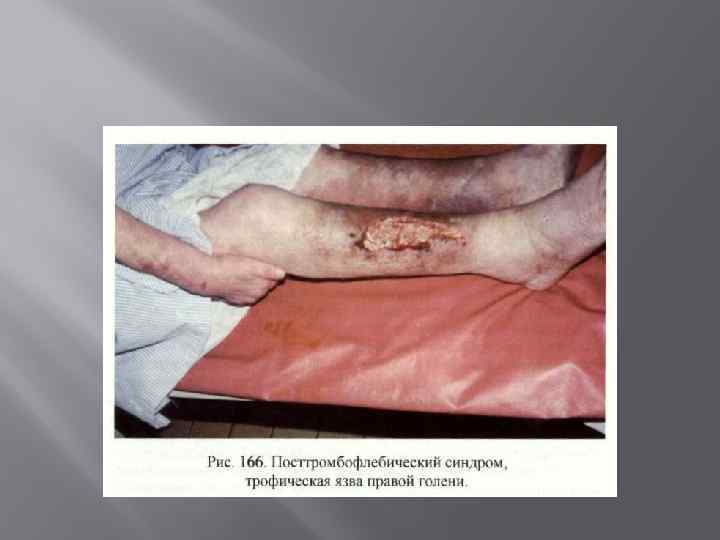
 Лечение Борьба с инфекцией осуществляется путем ежедневных перевязок, при которых обрабатывают спиртом или спиртовой настойкой йода кожу вокруг язвы, саму язвенную поверхность промывают 3 % раствором перекиси водорода и накладывают повязки с раствором антисептика (3 % раствором борной кислоты, водным раствором хлоргексидина, фурацилина). Для очищения язвенной поверхности от некротических тканей при перевязках, кроме обработки язвенной поверхности различными антисептиками, применяют некрэктомию и протеолитические ферменты (химопсин, химотрипсин). Возможно местное использование сорбентов. С успехом дополняет лечение физиотерапия (электрофорез с ферментами, синусоидальные модулированные токи, магнитотерапия, кварцевание).
Лечение Борьба с инфекцией осуществляется путем ежедневных перевязок, при которых обрабатывают спиртом или спиртовой настойкой йода кожу вокруг язвы, саму язвенную поверхность промывают 3 % раствором перекиси водорода и накладывают повязки с раствором антисептика (3 % раствором борной кислоты, водным раствором хлоргексидина, фурацилина). Для очищения язвенной поверхности от некротических тканей при перевязках, кроме обработки язвенной поверхности различными антисептиками, применяют некрэктомию и протеолитические ферменты (химопсин, химотрипсин). Возможно местное использование сорбентов. С успехом дополняет лечение физиотерапия (электрофорез с ферментами, синусоидальные модулированные токи, магнитотерапия, кварцевание).
 Лечение После очищения язвенной поверхности и уничтожения патогенной микрофлоры предпринимают попытки по закрытию дефекта. При небольших язвах этот процесс проходит самостоятельно. При этом проводят ежедневные перевязки с использованием влажно высыхающих повязок с антисептиками, репарантами (актовегин, солкосерила). При больших язвенных дефектах используется аутодермопластика. Общее лечение при трофических язвах направлено на причину их развития.
Лечение После очищения язвенной поверхности и уничтожения патогенной микрофлоры предпринимают попытки по закрытию дефекта. При небольших язвах этот процесс проходит самостоятельно. При этом проводят ежедневные перевязки с использованием влажно высыхающих повязок с антисептиками, репарантами (актовегин, солкосерила). При больших язвенных дефектах используется аутодермопластика. Общее лечение при трофических язвах направлено на причину их развития.
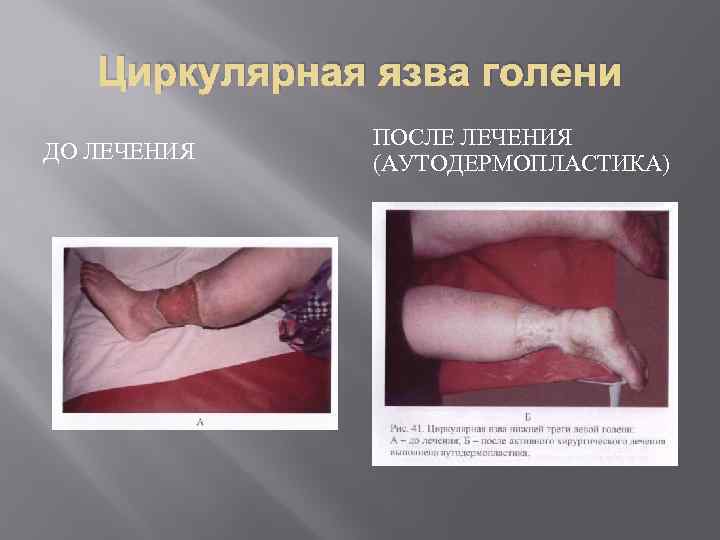 Циркулярная язва голени ДО ЛЕЧЕНИЯ ПОСЛЕ ЛЕЧЕНИЯ (АУТОДЕРМОПЛАСТИКА)
Циркулярная язва голени ДО ЛЕЧЕНИЯ ПОСЛЕ ЛЕЧЕНИЯ (АУТОДЕРМОПЛАСТИКА)
 Пролежни – это асептический некроз кожи и расположенных глубже тканей вследствие нарушения микроциркуляции из за их длительного сдавления. Наиболее часто пролежни возникают на крестце, в области лопаток, на затылке, на задней поверхности локтевого сустава, на пятках. Именно в этих областях довольно близко расположена костная ткань и возникает выраженное сдавление кожи и подкожной клетчатки.
Пролежни – это асептический некроз кожи и расположенных глубже тканей вследствие нарушения микроциркуляции из за их длительного сдавления. Наиболее часто пролежни возникают на крестце, в области лопаток, на затылке, на задней поверхности локтевого сустава, на пятках. Именно в этих областях довольно близко расположена костная ткань и возникает выраженное сдавление кожи и подкожной клетчатки.
 Клиника Стадии развития пролежней. 1. Стадия ишемии: ткани становятся бледными, нарушается чувствительность. 2. Стадия поверхностного некроза: появляется припухлость, гиперемия, в центре образуются участки некроза черного или коричневого цвета. 3. Стадия гнойного расплавления: присоединяется инфекция, прогрессируют воспалительные изменения, появляется гнойное отделяемое, процесс распространяется вглубь, вплоть до поражения мышц и костей.
Клиника Стадии развития пролежней. 1. Стадия ишемии: ткани становятся бледными, нарушается чувствительность. 2. Стадия поверхностного некроза: появляется припухлость, гиперемия, в центре образуются участки некроза черного или коричневого цвета. 3. Стадия гнойного расплавления: присоединяется инфекция, прогрессируют воспалительные изменения, появляется гнойное отделяемое, процесс распространяется вглубь, вплоть до поражения мышц и костей.
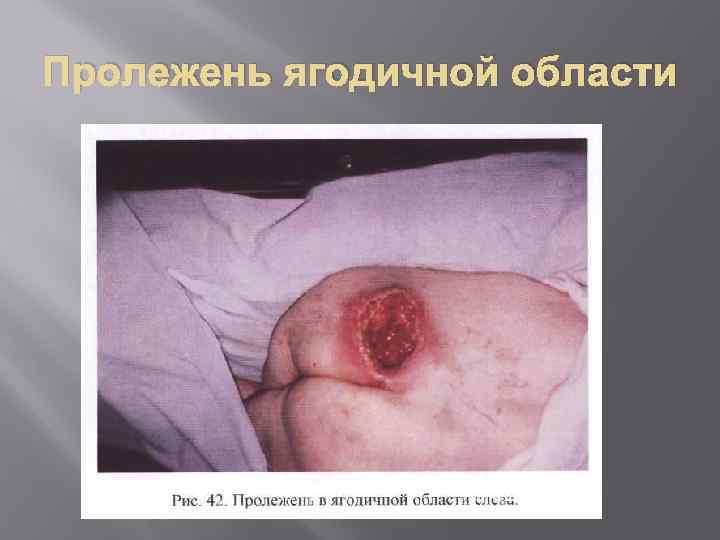 Пролежень ягодичной области
Пролежень ягодичной области
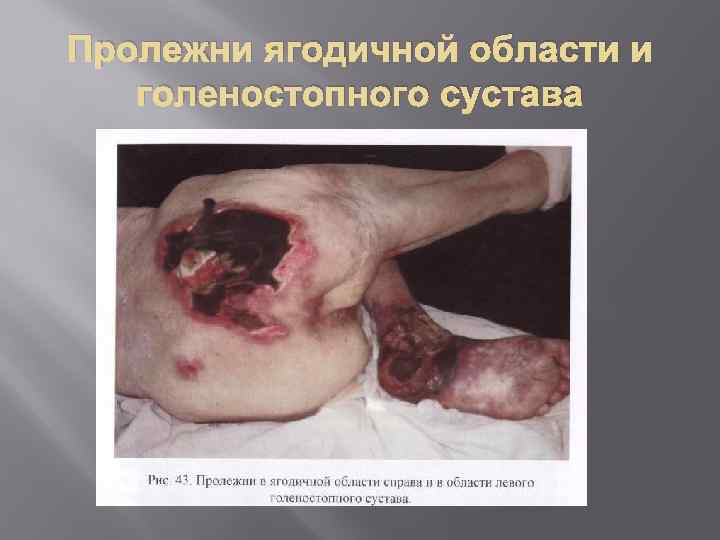 Пролежни ягодичной области и голеностопного сустава
Пролежни ягодичной области и голеностопного сустава
 Профилактика пролежней заключается в следующих мероприятиях: ранняя активизация (или изменение положения тела в постели каждые 2 часа) чистое сухое белье резиновые круги (подкладывают в области наиболее частых локализаций пролежней для изменения характера давления на ткани) противопролежневый матрац массаж обработка кожи антисептиками
Профилактика пролежней заключается в следующих мероприятиях: ранняя активизация (или изменение положения тела в постели каждые 2 часа) чистое сухое белье резиновые круги (подкладывают в области наиболее частых локализаций пролежней для изменения характера давления на ткани) противопролежневый матрац массаж обработка кожи антисептиками
 Лечение При лечении пролежней обязательно соблюдение всех мер, относящихся к профилактике, так как они в той или иной степени направлены на устранение этиологического фактора. Местная обработка пролежней определяется стадией процесса. Стадия ишемии – кожу обрабатывают камфарным спиртом, вызывающим расширение сосудов и улучшение кровотока в коже. Стадия поверхностного некроза – область поражения обрабатывают 5% р ром перманганата калия или 1% спиртовым раствором бриллиантового зеленого. Эти вещества оказывают дубящий эффект, создают струп, препятствующий присоединению инфекции. Стадия гнойного расплавления – лечение осуществляется по принципу гнойной раны.
Лечение При лечении пролежней обязательно соблюдение всех мер, относящихся к профилактике, так как они в той или иной степени направлены на устранение этиологического фактора. Местная обработка пролежней определяется стадией процесса. Стадия ишемии – кожу обрабатывают камфарным спиртом, вызывающим расширение сосудов и улучшение кровотока в коже. Стадия поверхностного некроза – область поражения обрабатывают 5% р ром перманганата калия или 1% спиртовым раствором бриллиантового зеленого. Эти вещества оказывают дубящий эффект, создают струп, препятствующий присоединению инфекции. Стадия гнойного расплавления – лечение осуществляется по принципу гнойной раны.
 Свищи Свищ — патологический ход в тканях, соединяющий орган, естественную или патологическую полость с внешней средой или органы (полости) между собой. Свищевой ход обычно выстлан эпителием или грануляциями. Если свищевой ход сообщается с внешней средой, свищ называют наружным, если соединяет внутренние органы или полости — внутренним. Свищи могут быть врожденными и приобретенными, могут образовываться самостоятельно, вследствие течения патологического процесса (свищи при остеомиелите, лигатурные свищи, свищ между желчным пузырем и желудком при длительном воспалительном процессе), а могут быть созданы искусственно (гастростома для кормления при ожоге пищевода, колостома при кишечной непроходимости). Характер отделяемого определяется содержимым полого органа или полости: слизь, гной, кровь, желчь, слюна, желудочное или кишечное содержимое, кал, моча и т. д.
Свищи Свищ — патологический ход в тканях, соединяющий орган, естественную или патологическую полость с внешней средой или органы (полости) между собой. Свищевой ход обычно выстлан эпителием или грануляциями. Если свищевой ход сообщается с внешней средой, свищ называют наружным, если соединяет внутренние органы или полости — внутренним. Свищи могут быть врожденными и приобретенными, могут образовываться самостоятельно, вследствие течения патологического процесса (свищи при остеомиелите, лигатурные свищи, свищ между желчным пузырем и желудком при длительном воспалительном процессе), а могут быть созданы искусственно (гастростома для кормления при ожоге пищевода, колостома при кишечной непроходимости). Характер отделяемого определяется содержимым полого органа или полости: слизь, гной, кровь, желчь, слюна, желудочное или кишечное содержимое, кал, моча и т. д.
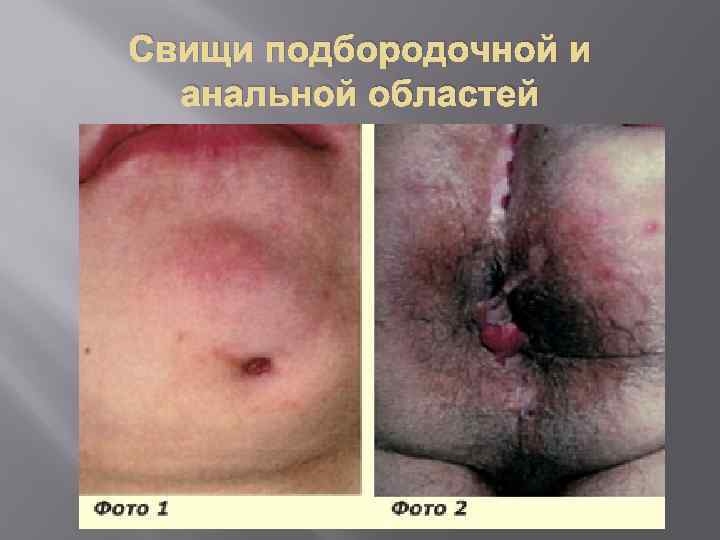 Свищи подбородочной и анальной областей
Свищи подбородочной и анальной областей
 Лечение Основой лечения является ликвидация патологического процесса и прекращение тока отделяемого. При наружном свище необходимы мероприятия по защите окружающей кожи от воздействия отделяемого свища: дренирование свища, применение защитных паст (цинковая, Лассара), применение обтураторов и т. д. Ликвидация свища – радикальная операция, выполняется только тогда, когда свищ сформирован, устранены местные (мацерация кожи, дерматит) и общие (абсцесс, флегмона, перитонит, сепсис) осложнения, состояние больного стабилизировано.
Лечение Основой лечения является ликвидация патологического процесса и прекращение тока отделяемого. При наружном свище необходимы мероприятия по защите окружающей кожи от воздействия отделяемого свища: дренирование свища, применение защитных паст (цинковая, Лассара), применение обтураторов и т. д. Ликвидация свища – радикальная операция, выполняется только тогда, когда свищ сформирован, устранены местные (мацерация кожи, дерматит) и общие (абсцесс, флегмона, перитонит, сепсис) осложнения, состояние больного стабилизировано.


