Lektsia_OKI_1_2.ppt
- Количество слайдов: 116

ОКИ бактериальной и вирусной этиологии Доцент кафедры, к. м. н. Мохова Ольга Геннадьевна

ОКИ – «детская инфекция» ЮРА - шигеллы, сальмонеллы, иерсинии НЯК, Болезнь Крона, б-нь Шенлейн. Генноха – иерсинии, кампилобактер Болезнь Крона, сахарный диабет 1 типа - ротавирусы

Структура ОКИ на современном этапе (А. В. Горелов с соавт. , 2005; В. Ф. Учайкин, 2004, Л. Н. Мазанкова, 2007) • 60 – 70% всех инфекционных диарей вызываются вирусами: - ротавирусы - 80% - норовирусная инфекция (Норфолк) - аденовирусы - астро – и саповирусы • бактериями - 12% • остаются нерасшифрованными – 28%.
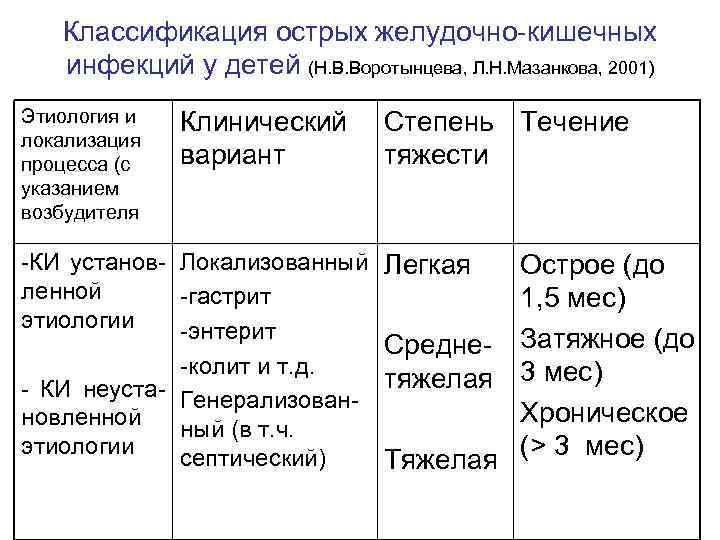
Классификация острых желудочно-кишечных инфекций у детей (Н. В. Воротынцева, Л. Н. Мазанкова, 2001) Этиология и локализация процесса (с указанием возбудителя Клинический вариант Степень Течение тяжести -КИ установ- Локализованный Легкая ленной -гастрит этиологии -энтерит Средне-колит и т. д. - КИ неуста- Генерализован- тяжелая новленной ный (в т. ч. этиологии септический) Тяжелая Острое (до 1, 5 мес) Затяжное (до 3 мес) Хроническое (> 3 мес)

• Инвазивный (экссудативный) тип диареи связан с развитием воспалительного процесса в слизистой кишки (чаще толстой) и обусловлен: 1. Нарушением всасывания воды и электролитов из просвета кишечника в результате: - усиления перистальтики и быстрой эвакуации химуса; - гиперосмолярности за счет осмотически активных продуктов воспаления и нарушенного пищеварения (белка и углеводов). 2. Повышение экссудации воды и электролитов через поврежденную воспалительным процессом слизистую кишечника.

ВОЗБУДИТЕЛИ: • • Шигеллы Сальмонеллы Эшерихии (ЭПЭ, ЭИЭ, ЭГЭ) Иерсинии Кампилобактер Стафилококк УПМ: клостридии, клебсиеллы, синегнойная палочка, энтеробактер, протей и др.

• Секреторный тип диареи связан с гиперсекрецией и нарушением всасывания воды и электролитов (хлора, калия и натрия) энтероцитами в результате активации системы аденилатциклазы (ц. АМФ) под действием секреторных агентов (бактериальных экзотоксинов, простагландинов, серотонина, кальцитонина и др. БАВ). • Характеризуется развитием водянистой диареи без явлений метеоризма.

ВОЗБУДИТЕЛИ: • • Холерные (Эль-Тор, Бенгал) вибрионы Энтеротоксигенные штаммы: эшерихий (ЭТЭ) кампилобактер сальмонелл иерсиний стафилококка УПМ: клебсиелла, клостридии, протей, синегнойная палочка и др.

ВОЗБУДИТЕЛИ: • Ротавирусы, астро-, калици-, торо • Респираторно-кишечные – корона-, адено- и реовирусы • Криптоспоридии • Смешанные варианты • Инвазивно-секреторный • Инвазивно - осмотический

ОКИ бактериальной этиологии • Возбудители – Гр (-) микроорганизмы • Инкубационный период – неск часов – 7 дней • Источник инфекции – больной или бактериовыделитель. Возбудители выделяются во внешнюю среду с испражнениями больных • Механизм передачи – фекальнооральный. • Пути инфицирования – контактнобытовой, пищевой, водный.

Шигеллез • Острое инфекционное заболевание, вызываемое бактериями рода шигелл, проявляющееся ОИТС и колитическим синдромом • Группа А (серовары 1 -10) – Sh. Disenteriae (Григорьева-Шига, Штутцер – Шмидта и Ларджа-Сакса) • Группа В (серовары 1 -6) - Sh. Flexneri • Группа С (серовары 1 -15) – Sh. Boydij • Группа Д - Sh. Sonnei

• Возрастная структура. Шигеллёзом болеют все возрастные категории. Дети – в основном старше 3 -х лет. Дети в возрасте до 1 года болеют редко. • Специфический иммунитет нестоек. • Сезонность: заболевания шигеллёзом регистрируют в течение всего года, но наибольший подъём заболеваемости совпадает с тёплым сезоном года (июль, август, сентябрь).

• Наиболее устойчивы к действию факторов внешней среды Ш. Зонне, наименее – Ш. гр А (Григорьева-Шига) • Пищевой путь инфицирования характерен для Ш. Зонне, контактный и водный – Ш. Флекснера, преимущественно контактный – Ш. Григорьева-Шига • Вспышки Ш. Зонне связаны с молочными продуктами, Ш. Флекснера – с водой

Токсины шигелл На тяжесть и особенности клинических проявлений шигеллезов влияет их способность продуцировать экзо- и эндотоксины • Экзотоксины (цитотоксины) : – Шига- или шигаподобные токсины 1 -2 типов оказывают вазотоксическое, нейротоксическое и энтеротоксическое действие (тяжелые неврологические нарушения, нейротоксикоз, ГУС) • Эндотоксины (белково-липидные комплексы): – Липид А (ЛПС) обеспечивает токсико-инфекционный синдром (лихорадочная реакция, симптомы интоксикации, падение АД, развитие лейкоцитоза, анемии)

Патогенез. • • При попадании в ЖКТ через рот шигеллы частично погибают под действием желудочного и кишечного соков, желчи и благодаря активации неспецифических факторов защиты (секреторного Ig. A, макрофагов, лизоцима и др. ), что сопровождается высвобождением эндотоксина и всасыванием его в кровь (фаза токсинемии → нейротоксикоза). Под действием экзо- и эндотоксинов шигелл происходят усиление проницаемости сосудистой стенки, нарушение иннервации и васкуляризации органов, развитие геморрагического синдрома (ДВС, ГУС). Размножение (колонизация) шигелл происходит преимущественно в эпителиоцитах слизистой оболочки дистального отдела толстой кишки Генерализация инфекции (бактериемия) для шигеллёза не характерна.

Классификация шигеллёза • По типу: • Типичные формы (с развитием колитического симптомо- комплекса) Атипичные формы: стёртая, диспептическая, гипертоксическая и бактерионосительство • По тяжести: Легкая Среднетяжелая Тяжелая: - с преобладанием симптомов интоксикации - с преобладанием местных явлений

Клиническая картина. • Заболевание начинается остро – ОИТС: с повышения температуры тела (3 -5 дней). Нарастают слабость, вялость, головная боль, м. б. судороги, явления менингизма, развитие нейротоксикоза. Аппетит снижен или отсутствует. В первые дни возможна рвота. • Характерно появление схваткообразных болей в животе, локализующихся в левой подвздошной области. Развиваются симптомы дистального колита: спазм и болезненность нижнего отдела толстой кишки (сигмовидной кишки), мучительные тянущие боли (тенезмы) и ложные болезненные позывы на дефекацию, сфинктерит и податливость ануса. • Стул жидкий, скудный, с примесью слизи и прожилок крови ( «ректальный плевок» ), каловые

Клиническая картина атипичных форм. • Стертая форма шигеллёза, выявляемая в очагах характеризуется отсутствием лихорадочной реакции и интоксикации и 1 -3 кратным разжиженным стулом без явлений гемоколита • Гипертоксическая форма. С первых часов развивается гипертемия, судороги, ИТШ с нарушением гемодинамики, сердечнососудистой недостаточности

• Диспепсическая форма наблюдается преимущественно у детей первого полугодия жизни. • Особенности течения у детей до 1 года: • Возможность не только острого, но и подострого и постепенного начала, особенно у детей первых месяцев • Преобладание распространенных форм поражения ЖКТ (энтероколит, гастроэнтероколит), редко развивается дистальный колит • Эквиваленты тенезмов: «сучение ножками» , плач, покраснение лица во время дефекации • Почти всегда податливость и зияние ануса, сфинктерит • Тяжесть обусловлена не нейротоксикозом, а гемодинамическими, водно-электролитными, белковыми нарушениями с формированием токсико-дистрофического синдрома • Гемоколит развивается реже чем у детей старшего возраста и чаще в более поздние сроки • Течение заболевание более длительное

• Субклиническая форма – при отсутствии клинических проявлений, нарастание титра АТ • Бактерионосительство • ОСЛОЖНЕНИЯ • Специфические: - выпадение слизистой прямой кишки - пробадение кишечника с развитием перитонита - кишечное кровотечение • Неспецифические: - пневмония - отит - пиодермия - стоматит и т. д.

• В анализах крови выявляют лейкоцитоз, нейтрофилёз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ. • Иммунитет типоспецифический нестойкий (3 -6 мес).

Сальмонеллёзы – острые инфекционные заболевания человека и животных с фекальнооральным путём передачи, вызываемое многочисленными сероварами характеризующиеся поражением кишечника и реже развитием тифоподобных и септических форм.

Этиология • В структуре сальмонелл различают два антигена: Η – жгутиковый и О – соматический. • По структуре О-Аг, согласно классификации Кауфмана-Уайта, сальмонеллы подразделяют на группы А, В, С, D, Ε и т. д. • Различают более 2000 сероваров. • Сальмонеллы устойчивы во внешней среде при низких температурах, в фекалиях (более 40 дней), длительно сохраняются в воде, почве, пищевых продуктах. • Чувствительны к обычным дезрастворам.
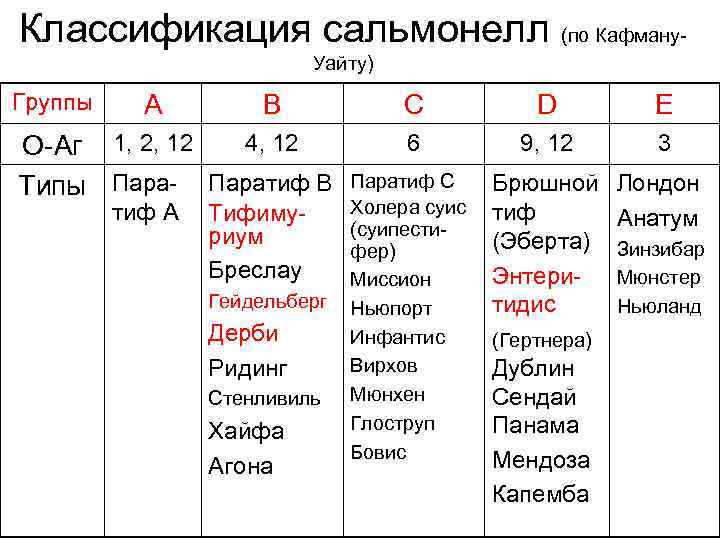
Классификация сальмонелл (по Кафману. Уайту) Группы A B 4, 12 О-Аг 1, 2, 12 Типы Пара- Паратиф В тиф А Тифимуриум Бреслау Гейдельберг Дерби Ридинг Стенливиль Хайфа Агона C D E 6 9, 12 3 Паратиф С Холера суис (суипестифер) Миссион Ньюпорт Инфантис Вирхов Мюнхен Глоструп Бовис Брюшной тиф (Эберта) Энтеритидис Лондон Анатум (Гертнера) Дублин Сендай Панама Мендоза Капемба Зинзибар Мюнстер Ньюланд

Эпидемиология. • Сальмонеллёзы относят к группе антропозоонозов. • Источник инфекции – кроме человека, различные животные. Особую опасность представляют водоплавающие птицы, индейки и куры. Возбудители сальмонеллёза контаминируют яйца птиц. • • Механизмы передачи • Возможен аэрогенный путь передачи

– У старших детей инфекция передаётся пищевым путём через инфицированные мясные и молочные продукты, овощи. – Контактно-бытовой путь имеет большое значение в детских коллективах особенно при внутрибольничных вспышках. – Описаны водные вспышки сальмонеллёза

Эпидемиология. • Возрастная структура. Сальмонеллёзом болеют дети всех возрастных групп, в т. ч. новорожденные. • Сезонность: Подъём заболеваемости регистрируют в летне-осенний период. • После перенесённой инфекции формируется нестойкий непродолжительный (6 -12 мес) типоспецифический иммунитет.

Патогенез. • • В верхних отделах ЖКТ под действием факторов неспецифической защиты происходят разрушение сальмонелл, высвобождение и всасывание в кровь эндотоксинов, что соответствует развитию интоксикации, или фазе токсемии. Фаза бактериемии и генерализации инфекции связана с распространением сальмонелл лимфогенным и гематогенным путями в другие органы и ткани с формированием гнойно-септических очагов.

Патогенез. • Далее происходят адгезия и колонизация сальмонелл к эпителиоцитам тонкой или толстой кишки (энтеральная фаза). • Благодаря инвазивности и цитотоксичности сальмонеллы проникают в эпителиоциты и размножаются в макрофагах и фолликулах мезентериальных лимфатических узлов. • Внутриклеточное паразитирование сальмонелл в эпителиоцитах кишечника определяет возможность их длительного персистирование в организме с формированием рецидивирующего течения сальмонеллёза или бактерионосительства.

Классификация сальмонеллёза • По типу: 1. Типичные формы: гастроинтестинальная (гастрит, энтерит, колит, г/энтерит, э/колит, г/э/колит) Атипичные формы: – Стёртая, бессимптомная, бактерионосительство – Генерализованные: септ ическая, тифоподобная – Респираторная (гриппоподобная)

Клиническая картина. • При гастроинтестинальной форме заболевание начинается остро, ОИТС - с подъёма температуры тела до 38 -40 °С, которая держится 1 -5 дней, иногда имеет волнообразный характер. Топика поражения ЖКТ (диспепсический синдром) • У старших детей заболевание может ограничиться развитием гастрита. • Для гастроэнтерита характерно наличие повторной рвоты, болей в животе и жидкого стула без примесей. • Гастроэнтероколит и энтероколит развиваются чаще у детей грудного возраста. Заболевание начинается остро, с подъёма температуры тела до фебрильных цифр. Стул жидкий, с примесью слизи, зелени ( «болотная тина» ), зловонный, возможно развитие гемоколита с 4 -6 дня. • Колитический вариант - шигеллезоподобный

Клиническая картина. • Абдоминальный синдром: локализация болей зависит от топики поражения кишечника • Довольно часто у больных отмечают увеличение печени (гепатомегалия) и селезёнки (спленомегалия). • В анализах крови выявляют лейкоцитоз, нейтрофилёз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ.

Клиническая картина. • Тифоподобная форма характеризуется длительной (до 10 -14 дней) лихорадкой. Преобладают проявления ОИТС, диспепсический синдром может отсутствовать или быть умеренным. Клинические симптомы сходны с брюшным тифом или паратифами. Характерен синдром гепатоспленомегалии. На передней брюшной стенке в некоторых случаях – розеолезная сыпь. • Септическая форма чаще встречается у детей первого года. Проявляется интоксикацией, длительной лихорадкой с ознобами, гепатолиенальным синдромом, диареей и множественными гнойными поражениями различных органов и тканей (менингит, остеомиелит, пневмония и т. д. ).

Клиническая картина. • Респираторная (гриппоподобная) форма отличается наличием интоксикации, повышенной температуры тела и симптомов поражения верхних дыхательных путей (гиперемии зева, одышки, хрипов в лёгких, сухого кашля). Изменений функций ЖКТ нет.

Внутрибольничный (нозокомиальный) сальмонеллёз вызван антибиотикорезистентными штаммами сальмонелл (С. тифимуриум Копенгаген), у детей раннего возраста протекает в тяжёлой форме, с симптомами выраженной интоксикации, бактериемией, развитием токсикосептической формы болезни и/или токсико-дистрофического синдрома.

Особенности течения сальмонеллёзов у детей до года • Заболевание чаще вызывается госпитальными «полирезистентными» штаммами S. typhimurium с контактно-бытовым путем передачи • Высокий процент тяжёлых форм • Начало подострое или постепенное с максимальным развитием основных проявлений болезни к 3 -7 дню • Сочетание выраженных симптомов интоксикации с симптомами распространенного поражения ЖКТ (гастроэнтероколит, энтероколит) • Более, чем в 70% случаев – развитие гемоколита • Развитие гепатолиенального синдрома • Характерно затяжное течение или развитие генерализованных форм на фоне иммунологической незрелости или ИДС • Часто осложняется развитием эксикоза II-III степени, и возникновением вторичных очагов инфекции и осложнений (пневмония, менингит, остеомиелит, ДВСсиндром, ИТШ).

Эшерихиозы - группа острых бактериальных инфекций преимущественно детей раннего возраста с фекально-оральным механизмом передачи, вызываемое многочисленными сероварами патогенной кишечной палочки с поражением различных отделов ЖКТ.

Этиология • Патогенные эшерихии ( «диареегенные» - ВОЗ) отличаются от непатогенных по антигенному строению и наличию факторов патогенности. • Возбудители эшерихиозов – E. coli относятся грамотрицательным микроорганизмам семейства Enterobacteriaceae. • Устойчивы во внешней среде, но быстро погибают при кипячении и воздействии дезинфицирующих средств. • Эшерихии имеют три антигена: О – соматический (термолабильный), Н – жгутиковый и К – капсульный.

Этиология • Согласно классификации ВОЗ (1981), все эшерихии, вызывающие заболевания человека, разделены на шесть подгрупп. • Энтеропатогенные эшерихии(ЭПЭ) , к которым относят серовары О 18, 026, О 41, О 44, О 55, О 86, О 111, 0125, 0127, 0128, О 142, О 158, О 408 и т. д. вызывающие заболевания у детей раннего возраста. • Энтеротоксигенные эшерихии (ЭТЭ)– серовары О 2, О 6, О 8, O 15, 020, 025, О 27, О 78, О 85, О 112, О 114, О 115 и т. д. которые обусловливают у детей и взрослых холероподобные заболевания. • Энтероинвазивные эшерихии (ЭИЭ)– серовары О 28, О 29, О 32, О 112, OI 24, О 129, О 135, О 136, О 143, О 144 и т. д. обладающие инвазивными свойствами и вызывающие шигеллезоподобные заболевания.

• Энтерогеморрагические эшерихии (ЭГЭ)– серовар О 157, вызывающий геморрагический колит, О 26, О 145 • Энтероагрегативные эшерихии (ЭАЭ) к которым относят серовары О 26 и О 111, обладающие шигоподобным токсином (веротоксином). • Диффузно-прикрепляющиеся (ДПЭ)– окончательно не дифференцированы

Патогенез • ЭПЭ - размножаются, образуя колониии в в эпителиоцитах, способствуя слущиванию микровирсинок - инвазивный тип диареи (инвазивно-осмотический или инвазивносекреторный) • ЭТЭ – эшерихии прикрепляются к поверхности энтероцитов, размножаются, но энтероциты не разрушаются. Выделяются энтеротоксин ( «холероподобный» ) → активация ц. АМФ → секреторный тип диареи • ЭИЭ – развивается инвазивный тип диареи • ЭГЭ - развивается инвазивный тип диареи

Клиническая картина ЭПЭ • • • Болеют преимущественно дети первого года жизни, находящиеся на раннем искусственном вскармливании. Заражение – преимущественно контактнобытовой путь (от матери) Инкубационный период – 2 -7 дней Начало заболевания – постепенное, реже острое. Температура тела нормальная или субфебрильная. Отмечаются вялость, слабость, снижение аппетита.

• Диспепсический синдром • Рвота и срыгивания – наиболее постоянный ранний симптом, появляющийся с 1 -го дня заболевания, нечастая, но упорная. • Отмечают метеоризм. • Стул «брызжущий» , обильный, желтого цвета с умеренным количеством слизи. Частота стула нарастает к 5– 7 -му дню болезни. • Выраженная потеря жидкости с рвотой и жидким стулом быстро приводит к развитию эксикоза I, II или III степени. • У детей старше года – путь инфицирования пищевой, протекает легче, характеризуется рвотой и диареей, тяжесть заболевания определяется степенью эксикоза

Клиническая картина ЭТЭ • Инкубационный период – от нескольких часов до 3 дней. • Особенность клинических проявлений – развитие « холероподобных» форм заболевания • У детей старшего возраста заболевание начинается остро. • Характерны упорная, неукротимая рвота, боли в эпигастральной области, жидкий стул без примесей. • Общеинфекционные симптомы выражены незначительно (Т нормальная или субфебрильная).

• У детей младшего возраста возникают повторная рвота, частый водянистый стул, возможно развитие эксикоза. • Температурная реакция не характерна.

Клиническая картина ЭИЭ • Инкубационный период – составляет в среднем 1– 3 дня. • Заболевание клинически напоминает острый шигеллёз, не отличается от легких и среднетяжелых форм. • Стул носит колитический характер: скудный, без каловых масс, со слизью, зеленью, возможно появление прожилок крови. • При пальпации живота определяется спазмированная болезненная сигмовидная кишка.

Клинически характеризуются явлениями гемоколита на фоне выраженного тосикоза. • Энтерогеморрагическая кишечная палочка О 157 является наиболее частой причиной развития гемолитико-уремического синдрома (ГУС).

Клиническая картина ЭГЭ • ЭГЭ – способность продуцировать экзотоксин – веротоксин ( «Шига-токсин» ), оказывающий повреждающее действие не только на кишечник, но и другие органы. • Источник инфекции- часто домашние животные • Может протекать в различных клинических вариантах – от стертых до тяжелых • Начало острое, боли в животе, повторная рвота, стул с патологическими примесями до «кровавого поноса» • ОИТС – Т – нормальная или субфебрильная • Энтерогеморрагическая кишечная палочка О 157 является наиболее частой причиной развития гемолитико-уремического синдрома (ГУС). • ГУС развивается на 3 -5 день болезни - триада симптомов: ОПН, гемолитическая анемия, трмбоцитопения

Вирусные диареи • До 90% всех нозокомиальных диарей вызывается вирусами • В структуре вирусных диарей – 80% ротавирусная инфекция • РНК- содержащий вирус • Группы А, В, С, Д, Е, F, G • Фекально-оральный механизм передачи (пищевой, водный), воздушно-капельный • Источник инфекции- больной, вирусоноситель • Max выделения вируса в первые 3 -6 дней • Болеют дети первых 3 лет жизни • Сезонность - зимне- весенняя

• Патогенез: поражение зрелых эпителиоцитов, молодые клеткиферментативно незрелые – дисахаридазная (лактазная недостаточность) • Острое начало - 3 симптома (DFV – синдром): лихорадка, рвота, диарея - в 90% случаев одновременно • Температура – от N до фебрильных, продолжительностью не более 3 дней
Кафедра детских инфекционных болезней РМАПО

• Поражение кишечника – гстроэнтерит или энтерит • Рвота - купируется чаще в течение 1 -2 суток • Стул водянистого характера (осмотическая диарея), диарея – 3 - 5 (до 7) дней • Метеоризм ( «трескучий» стул) – боли в животе • Тяжесть состояния связана с развитием кишечного токсикоза • Катаральный синдром (за 1 -2 сут до диспепсического синдрома) – ринит, покашливание, гиперемия • Формирование носительства до 1 -3 мес • Отсутствие воспалительных изменений в гемограмме

• Вероятно, что преобладание этой инфекции у маленьких детей связано со значительным числом рецепторов к ротавирусу, расположенных на клетках кишечника: их количество снижается к 2 -м годам • 90 % детей старше 2 -х лет имеют антитела к ротавирусу

НОРОВИРУСНАЯ инфекция • • Норовирусы относятся к семейству калицивирусов. Ведущую роль играют норовирусы 2 генотипа. болеют люди всех возрастных групп Вирус Norwalk особенно распространен во всем мире, провоцируя эпидемии в школах и в коллективах, на круизных теплоходах и в регионах, где заражена вода для питья или купания Осенне-зимняя сезонность (круглый год) Протекает легче ротавирусной инфекции Поражение ЖКТ – гастрит, гастроэнтерит ( рвота – в 100% случаев) Температура – только у 1/3 больных

• ДИАГНОСТИКА И ЛЕЧЕНИЕ ОКИ У ДЕТЕЙ

Принципы диагностики ОКИ. • 1 этап (предварительный диагноз). • Инфекционный характер диареи: - проявления ОИТС - возможно появление патологических примесей - положительная динамика на фоне терапии • Учитывают: - этиологическую структуру ОКИ в данной местности с учетом возраста ребенка; - сезон года;

- предполагаемый источник заражения: наличие случаев ОКИ в окружении больного; предполагаемая недоброкачественная пища, вода; пребывание в другом стационаре; - характерные для каждой инфекции клинические проявления болезни; - локализацию процесса в ЖКТ и его характер (предполагаемый патогенетический вариант);

Инвазивный тип диареи 1. Гематологические (лейкоцитоз с нейтрофильным палочкоядерным сдвигом, ускоренная СОЭ) и копрологические (лейкоциты, эритроциты) признаки воспаления. 2. Вовлечение в патологический процесс любого отдела ЖКТ. 3. При среднетяжелых и тяжелых формах – наличие любого варианта токсикоза (нейротоксикоз, токсикоз с эксикозом, ИТШ, ГУС, токсико – дистрофический синдром и др. )

Секреторный тип диареи: 1. Вовлечение в патологический процесс только тонкого отдела кишечника (энтерит или гастроэнтерит) – водянистая диарея без явлений метеоризма. 2. Отсутствие гематологических и копрологических признаков воспаления, отсутствие патологических примесей в стуле. 3. Гипотермия или умеренная лихорадка. 4. Быстро прогрессирующий токсикоз с эксикозом, вплоть до развития гиповолемического шока. 5. р. Н кала > 6

Осмотический тип диареи: 1. Наличие характерных клиникоэпидемиологических данных для вирусных диарей. 2. Вовлечение в патологический процесс только тонкого отдела кишечника (энтерит, гастроэнтерит) с явлениями метеоризма с 1 -х дней болезни. 3. Отсутствие гематологических и копрологических признаков воспаления. 4. Клинические проявления токсикоза с эксикозом I-II-III степени. 5. р. Н кала < 5

2 этап диагностики (окончательный диагноз) • Основывается на данных клинико-лабораторных методах исследования. • Учитывают данные: - клинических методов исследования (гемограмма, копрограмма); - бактериологические методы исследования: * УПМ ≥ 10 микроорганизмов в 1 грамме испражнений; - серологические методы – РНГА, РПГА (в парных сыворотках)с нарастанием титра АТ на 3 разведения. - иммуноферментный анализ, экспресс-метод: определение АГ в кале (ротавирусная диареи) - ПЦР

• Тяжесть заболевания: выраженности интоксикации и/или степени поражения ЖКТ. • Субклиническая форма • Стертая форма имеют минимальные клинические проявления со стороны ЖКТ (учащенный до 3 -4 раз в сутки кашицеобразный стул) при отсутствии явлений интоксикаций и нарушения самочувствия. • Легкая форма болезни характеризуется умеренной интоксикацией (температура не выше 38 -38, 5ºС) и умеренным диспепсическим синдромом (стул до 6 -7 раз в сутки без больших потерь жидкости).

• Среднетяжелая форма – наиболее часто встречающаяся проявляется выраженной интоксикацией (температура до 39 -39, 5ºС, головная боль, головокружение, вялость) и выраженным местным синдромом (боли в животе, метеоризм, стул до 10 -12 раз в сутки, токсикоз с эксикозом I или I-II). • Тяжелая форма - характеризуется выраженным местным синдромом (стул «без счета» или с очень большой потерей воды) и развитием целого ряда тяжелых синдромов, требующих неотложной терапии (эндотоксиновый шок, нейротоксикоз, токсикоз с эксикозом II или III степеней, острая почечная недостаточность, гемолитико-уремический синдром).

Лечение ОКИ Комплексное: • острый период (лечебное питание, патогенетическая, этиотропная терапия) • период реконвалесценции

Лечебное питание • Сохраняем грудное вскармливание, увеличив кратность кормления и пребывание у груди. • У детей, находящихся на искусственном вскармливании уменьшают объем питания в зависимости от степени тяжести заболевания (на 15 – 20% - при легкой форме и до 50 – 75% при среднетяжелой и тяжелой форме) и увеличивают кратность кормления. • Со второго дня заболевания V начинают увеличивать на 20 -30 мл и при легких формах восстанавливают к 3 -4 дню, при среднетяжелых – к 4 -5 дню, при тяжелых - к 6 -8 дню.

Терапия лактазной недостаточности • основа диетотерапии – исключение лактозы из рациона ребёнка • при естественном вскармливании добавление ферментов ( керулак, лактраза, лактазим и др. ), можно с заменой части грудного молока на безлактозную смесь (не более 1/3) • каши и овощные пюре готовят на воде или на той смеси, которая назначена ребёнку

Лечебное питание. • Низколактозные : Нутрилон низколактозный • Безлактозные : НАН безлактозный Нутрилон безлактозный Мамекс безлактозный Нутрилак безлактозный

• Кисломолочные смеси у детей до 1 года – 2 раза в день, > 8 мес – кефир • Дети старше года – стол 4 с исключением продуктов усиливающих перистальтику к-ка, секрецию желудочно-кишечного сока, бродильные процессы.

ЭТИОТРОПНАЯ ТЕРАПИЯ • Энтеросорбенты (препараты этио- патогенетической терапии): Показания: - все типы диареи - при легких и среднетяжелых формах независимо от типа диареи в качестве монотерапии и в сочетании с пробиотиками, иммунными препарами - в сочетании в антибактериальными препаратами в острой фазе заболевания

• Природные • На основе смектита: • Смекта, Неосмектин До 1 года – 1 пак в день, 1 -3 года – 2 пак в день, ≥ 3 лет – 3 пак в день • На основе лигнина: Полифепан Энтегнин (таблетированная форма полифепана) Фильтрум Лактофильтрум

• Химического происхождения: Энтеросгель (кремнийорганическая матрица) до 1 года- 1 ч. л. в 3 -4 приема, 1 -2 года – 12 ч. лх4 раза, 2 -7 лет – 1 ч. л. х3 -4 раза, 7 -14 лет – 1 д. л. х3 -4 раза, >14 лет – 1 ст. л х3 -4 раза • Энтеродез (поливинилпиралидон) 5% р-р до 1 года- 25 млх2 раза, 1 -3 года – 50 млх2 раза, 3 -6 лет – 50 млх3 раза, 6 -10 лет – 100 млх2 раза, 10 -14 лет – 100 млх3 раза Назначаются курсом до 5 дней.

Этиотропная терапия • Антибиотики или химиопрепараты показаны: 1. Больным с инвазивными ОКИ в острой фазе болезни • при тяжелых формах болезни – независимо от этиологии и возраста; • при среднетяжелых формах болезни: • детям до 2 лет; • больным из группы «риска» - ٭ независимо от возраста; • при явлениях геморрагического колита. • при легких формах болезни: • детям до года из «группы риска» ; • при явлениях геморрагического колита.

Антибиотики или химиопрепараты показаны (продолжение): 2. Больным холерой, брюшным тифом и амебной дизентерией – независимо от возраста больного и тяжести болезни. 3. Больным любого возраста с генерализованными (тифоподобными, септическими) формами ОКИ. Дети из группы риска: неблагоприятный преморбидный фон, с различными видами иммунодефицита, с неблагоприятным социальным анамнезом

Препараты стартовой терапии • Нитрофураны: - Нифуроксазид (эрцефурил, эрсефурил, энтерофурил) до 2, 5 лет – 0, 1 х 2 -3 раза в день, >2, 5 лет 0, 2 х3 раза в день, взрослые 0, 2 -0, 4 х2 -3 раза - Нифурател (макмирор) 10 -20 мг/кг/сут в 2 -3 приема, взрослые – по 0, 2 -0, 4 х 2 -3 раза в день • Аминогликозиды: - Гентамицина сульфат 10 мг/кг/сут в 3 приема - Канамицина сульфат 30 мг/кг/сут в 3 приема • Хинолоны - Налидиксовая кислота (невиграмон, неграм) 60/мг/кг/сут в 3 -4 приема

Препараты «резерва» • Современные аминогликозиды - Амикацин 20 -30 мг/кг/сут в 3 приема - Нетилмицин 10 -15 мг/кг/сут в 2 -3 приема • Азитромицин (сумамед) 10 мгкгсут • Рифампицин 15 -20 мг/кг/сут в 2 приема • Фторхинолоны (старше 12 лет по витальным показаниям) 25 мгкгсут в 2 приема - Норфлоксацин - Ципрофлоксацин

• Цефалоспорины III поколения цефтибутен (цедекс) 9 мгкгсут в 1 -2 приема вв или вм цефтазаидим (фортум) 30 -100 мгкгсут в 3 приема вв или вм цефотаксим (клафоран) 50 -100 мгкгсут в 3 приема вв или вм • Карбапенемы меропенем 10 -20 мгкгсут в 3 приема вв или вм имипенем (тиенам) 10 -20 мгкгсут в 3 приема вв или вм

Препараты «резерва» : • при тяжелых и генерализованных формах ОКИ – как «стартовые» ; • при среднетяжелых и тяжелых формах болезни – в случае неэффективности препаратов «стартовых» ; • при сочетании ОКИ с бактериальными осложнениями ОРВИ.

Не рекомендуют: • хлорамфеникол (левомицетин) – ! только при иерсиниозных инфекциях и брюшном тифе; • тетрациклины • ампициллин • аминогликозиды парентерально • фуразолидон (из-за устойчивости к нему возбудителей).

Пробиотики. • Показания: - при легких и среднетяжелых формах диарей инвазивного типа и других диареях (секреторных, осмотических) в качестве монотерапии ( в сочетании с энтеросорбентами); - в сочетании с антибактериальными препаратами в острой фазе болезни; - на 2 курс этиотропной терапии;

Пробиотики • Это препараты, в состав которых входят микробы – представители нормальной микрофлоры кишечника и их метаболиты, оказывающие при естественном способе введения благоприятные эффекты на физиологические функции и биохимические реакции организма хозяина через оптимизацию его микроэкологического статуса.

• Бифиформ ( в капсулах) с 2 лет - по 1 кап х 3 раза в день (можно с 1 года 1 капх2 раза) • Старше 5 лет – по 2 кап х 2 раза в день • Бифиформ «Малыш» в жевательных таблетках • Бифиформ «Малыш» саше в порошках, содержат лактобактерии GG (LGG), бифидобактерии lactis (Bb 12), витамины В 1 и В 6 • Порошки от 1 года до 3 по 1 пор 2 -3 раза в день, >3 лет 2 пор 2 -3 раза в день • Жевательные таблетки с 2 лет – по 1 -2 таб 2 -3 раза в день Курс – 5 -7 дней (+ еще 7 -10 дней уменьшив дозу в 2 раза)

• Линекс До 2 лет 1 кап 3 раза в день Старше 2 лет 1 -2 кап 3 раза в день • Аципол с 3 мес до 3 лет – 1 капх2 -3 раза в сутки, > 3 лет 1 капх2 -4 раза • Пробифор (в порошках) – высокодозный пробиотик содержит бифидобактерии bifidum, лактозу лечение 3 -5 дней • Споробактерин (флаконы) содержит bac. Subtillis штамм 534 1 -3 года 0, 5 мл 2 раза в день С 3 лет 1 мл 2 раза в день 7 -10 дней • Полибактерин (в таб) содержит 7 видов бифидо- и лактобактерий От 3 до 12 лет - 2 таб 2 раза в день, >12 лет – 2 таб х 3 раза в день

Бактериофаги. • ПОКАЗАНИЯ: - в сочетании с другими антибактериальными препаратами – при среднетяжелых формах ОКИ в острой фазе болезни (после купирования симптомов интоксикации); - при легких формах диареях инвазивного типа в качестве монотерапии; - на 2 курс этиотропной терапии; - при повторном бактериовыделении;

Бактериофаги. • Дизентерийный поливалентный бактериофаг • Сальмонеллезный поливалентный бактериофаг • Колипротейный бактериофаг • Стафилококковый бактериофаг • Интестифаг • Клебсиеллезный поливалентный бактериофаг и др.

Иммунотерапия. • ПОКАЗАНИЯ: • в острый п-д болезни – в сочетании с этиотропной терапией и патогенетической терапией, особенно детям из группы «риска» (с целью повышения пассивного иммунитета у детей с тяжелыми формами); - при других диареях (секреторных, осмотических) в качестве монотерапии ( в сочетании с энтеросорбентами и пробиотиками); • в период реконвалесценции, протекающем с повторным бактериовыделением и/или кишечными дисфункциями;

• КИП – содержит полный набор иммуноглобулинов Ig. G (50%), Ig. M и Ig. A (по 25%), высокий титр специфических АТ против целого ряда возбудителей ОКИ (эшерихий, шигелл, сальмонелл, синегнойной палочки, ротавирусов), оказывает иммуномодулирующее действие. • 1 -2 дозы 1 -2 раза в день в 10 мл воды до еды внутрь 7 -10 дней • Кипферон – состоит из КИП и виферона (рекомбинантный L 2 интерферон) • до 1 года – ½ св 2 раза в день, • 1 -3 года 1 св 2 раза в день, • Старше 3 лет – 1 св 3 раза в день В течение 4 -5 дней

• Лактоглобулины направленного действия, приготовлены из молозива коров, иммунизированных разным и антигенами (эшерихиозными, шигеллезными, сальмонеллезными, клебсиеллезными, протейными) • 1 доза разводится в 20 мл воды в 3 приема за 20 -30 мин до еды внутрь. • 7 дней – 3 раза в день, еще 7 дней – 2 раза в день.

Препараты этиотропной терапии вирусных диарей. • КИП • Кипферон • Индукторы интерферона: - Арбидол с 2 лет – 0, 05 4 раза в день, с 6 лет – 0, 1 4 раза в день - Циклоферон 4 -6 лет – 150 мг (1 т), 7 -11 лет – 300 мг, >12 лет – 450 мг 1 раз 1, 2, 4, 6, 8 дни заболевания - Анаферон с 6 мес в первые 2 часа 4 раза через 30 мин, затем еще 3 раза, со 2 дня 1 таб х3 раза в день в теч 5 -7 дней

• Проведение терапии в острый период ОКИ должно соответствовать принципу: одномоментно должно быть назначено не более 3 препаратов, эффект этиотропной терапии оценивается через 3 суток с последующей коррекции терапии

Кишечный токсикоз или токсикоз с эксикозом • Это патологическое состояние, являющееся результатом действия на макроорганизм токсических продуктов и сопровождающееся нарушениями микроциркуляции, водно-электролитного обмена и кислотно-основного резерва, развивающийся вследствие значительных потерь воды и электролитов с рвотой и жидким стулом при острых кишечных инфекциях.

• Гипертонический (вододефецитный) тип обезвоживания • моторное возбуждение больного, повышение сухожильных рефлексов, судороги • сухостью слизистых рта и кожи, резко выражена жажда • тенденция к гипертермии • длительная сохранность эластичность кожи, тургора мягких тканей • диурез сохранен • АД нормальное • Лабораторный маркер - содержание натрия в плазме крови повышено (Na > 150 ммоль/л). • При данном варианте дегидратации потеря воды превышает потери солей. • Чаще развивается в том случае, если в клинике преобладает выраженный диарейный синдром, особенно в сочетании с гипертермией и одышкой.

• Гипотонический (соледефицитный) тип дегидратации • резкая слабость, вялость • снижение тургора тканей, сухожильных рефлексов • незначительная сухость слизистых, кожи • отказ от питья • выражены гемодинамические нарушения (снижение АД) • тенденция к гипотермии • диурез резко снижен вплоть до олигоанурии • повышением гематокрита, относительное увеличением количества эритроцитов, лейкоцитов в результате сгущения крови • Лабораторный маркер - снижение содержания натрия в плазме (Na < 130 ммоль/л) • декомпенсированный метаболический ацидоз • при этом варианте обезвоживания потери солей превышают потери воды (упорная рвота)

• Изотонический тип дегидратации • При этом варианте дегидратации потери воды пропорциональны потерям солей. • Лабораторный маркер – нормальная концентрация Na при любой степени обезвоживания
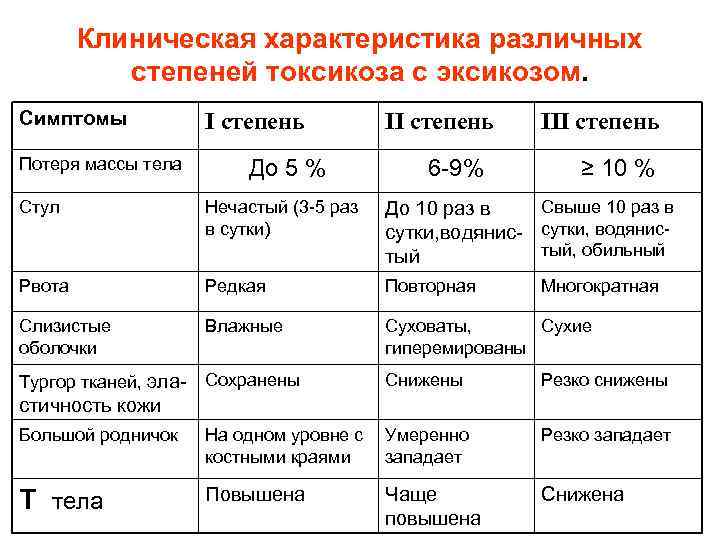
Клиническая характеристика различных степеней токсикоза с эксикозом. Симптомы Потеря массы тела I степень До 5 % II степень 6 -9% III степень ≥ 10 % Стул Нечастый (3 -5 раз в сутки) Свыше 10 раз в До 10 раз в сутки, водянис- сутки, водянистый, обильный тый Рвота Редкая Повторная Слизистые оболочки Влажные Суховаты, Сухие гиперемированы Тургор тканей, эла- Сохранены Снижены Резко снижены Большой родничок На одном уровне с костными краями Умеренно западает Резко западает Т тела Повышена Чаще повышена Снижена Многократная стичность кожи
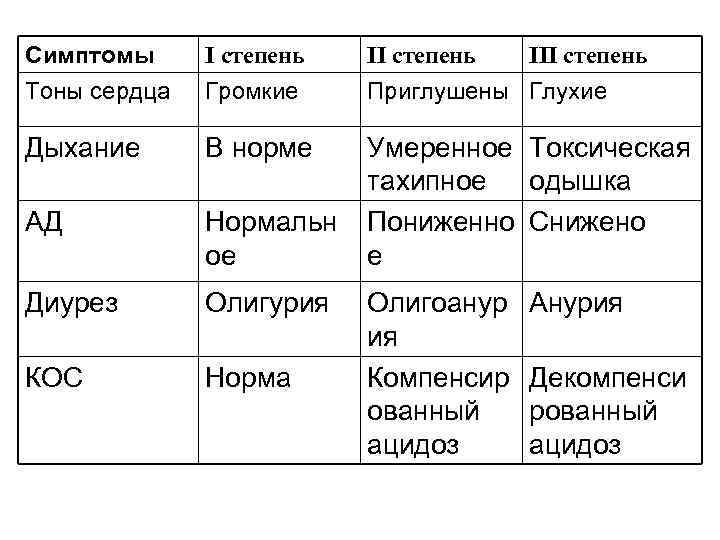
Симптомы Тоны сердца I степень II степень Громкие Приглушены Глухие Дыхание В норме АД Нормальн ое Умеренное Токсическая тахипное одышка Пониженно Снижено е Диурез Олигурия КОС Норма Олигоанур ия Компенсир ованный ацидоз III степень Анурия Декомпенси рованный ацидоз

Патогенетическая терапия • оральная регидратация • парентеральная регидратация • I этап (первые 6 часов от начала лечения) - направлен на ликвидацию водно-солевого дефицита. Количество необходимой жидкости на I этапе от 50 мл/кг до 90 мл/кг (при I и II степенях эксикоза соответственно). • II этап - поддерживающая терапия в количестве продолжающихся потерь жидкости. В среднем, объем жидкости, вводимой на этом этапе, 80 -100 мл/кг в сутки. Длительность регидратации – до прекращения потерь жидкости.

Патогенетическая терапия • Основной принцип – дробность введения жидкости. На первом этапе количество жидкости, рассчитанное на каждый час введения, выпаивается дробно по 1/2 чайной – 1 cтоловой ложке (в зависимости от возраста) через каждые 5 -10 минут. • У детей раннего возраста (до 3 лет) глюкозосолевые растворы целесоообразно сочетать с бессолевыми (чай, вода, рисовый отвар, отвар шиповника и др. ). Глюкозо-солевые ратсворы: регидрон, глюкосолан, оралит, гастролит.

Патогенетическая терапия • При проведении оральной регидратации в стационаре обязательны: • учет потерь жидкости со стулом и рвотными массами (взвешивать сухие и использованные пеленки; • измерение температуры и количества выделенной мочи (следить за диурезом обязательно!); • регулярное взвешивание ребенка.

Патогенетическая терапия • Показания для парентеральной регидратации: 1) тяжелые формы обезвоживания (III и II-III степени) с признаками гиповолемического шока; 2) при развитии инфекционно-токсического шока; 3) при сочетание эксикоза (любой степени) с тяжелой интоксикацией; 4) при наличии “неукротимой” рвоты, олигурии, анурии; 5) при наличии врожденного ил приобретенного нарушения всасывания глюкозы, проявляющегося в резком нарастании объема стула во время пероральной регидратации (встречается редко).

Парентеральная регидратация • Расчет необходимого объема жидкости на первые сутки: • Общий объем (мл) = ФП + Д (или по Дenis) • ФП - суточная физиологическая потребность в воде; • Д - дефицит жидкости, с которым ребенок поступает в стационар • ПП - патологические потери (со рвотой, жидким стулом, перспирацией);

• Физиологическая потребность: 3 мес 140 -160 мл/кг 6 мес 130 -150 мл/кг 1 год 120 -135 мл/кг 5 летдо 100 мл/кг 10 лет 70 -85 мл/кг >10 лет, взрослые - 30 -45 мл/кг • Расчет патологических потерь: • неучтенные потери со стулом и рвотой – 20 мл/кг в сутки; • на каждые 10 дыханий свыше возрастной нормы – 10 мл/кг в сутки; • на каждый градус выше 38˚С – 10 мл/кг в сутки.

• при эксикозе II степени – 50% в/в + 50% внутрь • при эксикозе III степени – 80% в/в + 20% внутрь • При II степени эксикоза: I этап (первые 6 часов) - вводится 50 % от рассчитанного объема для в/в введения • II этап - 50 % (за за вторые 6 часов – 25 % и последующие 12 часов – 25 %)

V ИТ = ФП + Д II ст. токсикоза с эксикозом 50% в/в 50% I этап 6 час 50% per os 50% II этап 18 час

• При эксикозе III степени (гиповолемический шок): • I период (фаза экстренной коррекции) – 1 -й час - 20 -40 мл/кг; • II период - со 2 -го по 8 -й час: 1/2 расчетного суточного объема жидкости, включая перелитый объем за I период; • III период - с 9 -го по 24 -й час: вводится остальная расчетная жидкость, а также дополнительно проводится коррекция продолжающихся потерь.

• Коллоидные растворы (альбумин, реополиглюкин, хаес-стерил, рефортан и др. ) при всех типах дегидратации любой степени тяжести не должны превышать 1/4 части расчетного количества инфузионной жидкости • Соотношение глюкозо-солевых растворов зависит от типа эксикоза и возраста ребенка: - до 1 года – физиологическое соотношение глю: солевым р-рам – 2: 1, старше 1 года – 1: 1

• Коррекция электролитных нарушений К, Na, Mg, Са • Коррекция кислотно-основных нарушений • При развитии инфекционнотоксического и/или гиповолемического шока вводят глюкокортикоиды • Коррекция ДВС-синдрома

• Скорость введения жидкости рассчитывается по формулам: V (капель в 1 минуту) = V инфузии (мл) 3 × t, где t – время в часах, а 3 – постоянный коэффициент • Контроль за проведением ИТ: - взвешивание больного - оптимальной прибавкой в весе к концу 1 -х суток следует считать 3 -6% от исходной массы - оценка гемодинамики (стабилизация АД, положительное ЦВД при наличии катетера в центральной вене, адекватный диурез) - устранение ацидоза - восстановление диуреза - контроль за уровнем электролитов плазмы, общим белком, мочевиной, остаточным азотом, глюкозой, гематокритом – ежедневно до выхода из эксикоза.

Симптоматическая терапия • Жаропонижающие средства • Противорвотные (реглан, церукал, мотилиум, домперон и др. ) • Купирование болевого синдрома (миотропные спазмолитики – но-шпа, папаверин; «пеногасители» , содержащие симетикон – метеоспазмил, эспумизан, симикол, симетон и др. )

Период реконвалесценции • Ферментотерапия: • Заместительную терапию (патогенетическую) следует назначать при наличии клинических и копрологических признаков нарушенного пищеварения. • Показаниями являются среднетяжелые и тяжелые формы ОКИ, протекающие по типу «инвазивной» и «осмотической» диареи с вовлечением в патологический процесс тонкого отдела к-ка, назначаются в период расширения диеты (появления аппетита) после разгрузки в питании. • Ферментными препаратами стартовой терпии при ОКИ является панкреатин или его аналоги (мезимфорте, пангрол, креон); Юниэнзим – 1 т х 2 раза в день

Иммунотерапия • Неспецифические иммуномодуляторы: - пентоксил – 0, 05 – 0, 1 3 раза 10 дней - метилурацил – 0, 05 – 0, 075 3 раза 10 -14 дней - лизоцим - 50 – 100 мг в сут в 10 мл воды 7 -10 дней

• Витаминотерапия – курсом до 1 мес • Фитотерапия – отвары ромашки, зверобоя, лапчатки, коры дуба и т. д. в качестве противовоспалительных и вяжущих средств. Курс – до 1 мес, меняя травы каждые 10 дней

Профилактика ОКИ • Санитарные нормы и правила по ОКИ • Приказ № 475 • Противоэпидемические мероприятия: - информация о случаях ОКИ (подается экстренное извещение) - в квартирных очагах наблюдение за всеми контактными в течение 7 дней (осмотр, Т, стулограмма) с 1 -кратным бак. обследованием:

- категорийные лица - дети, посещающие ДОУ - школы-интернаты, летние оздоровительные учреждения и др. - неорганизованные дети до 2 лет. После изоляции больного – текущая и заключительная дезинфекция В ДОУ карантин на 7 дней, в остальных коллективах – медицинское наблюдение

• Порядок выписки больных: дети, посещающие ДОУ, школыинтернаты, летние оздоровительные учреждения, дети из учреждений с круглосуточным пребыванием выписываются при клиническом выздоровлении и однократного отрицательного бактериологического исследования, проведенного через 1 -2 дня после окончания лечения (в т. ч. антибактериальной терапии) в стационаре или на дому.

• Диспансерное наблюдение после ОКИ осуществляется в течение 1 мес. • Бак. посев назначается индивидуально – по показаниям • Специфическая профилактика (вакцинация): - Ротарикс (Англия), Ротатек (США) - Шигеллвак (шигеллез Зонне) - Вакцина холерная сухая (Россия)

• Boil it (вскипяти это) • Cook it (свари это) • Peel it or (очисть это или) • Forget it (забудь про это). Спасибо за внимание.
Lektsia_OKI_1_2.ppt