Основы мед знаний для курсов.ppt
- Количество слайдов: 92
 Оказание первой помощи
Оказание первой помощи
 Первая медицинская помощь – это комплекс простейших медицинских мероприятий, проводимых на месте поражения или вблизи от него самим пострадавшим (самопомощь) или другим лицом (взаимопомощь) с использованием подручных средств оказания помощи.
Первая медицинская помощь – это комплекс простейших медицинских мероприятий, проводимых на месте поражения или вблизи от него самим пострадавшим (самопомощь) или другим лицом (взаимопомощь) с использованием подручных средств оказания помощи.
 Цель первой медицинской помощи - устранение дальнейшего воздействия поражающего фактора, последствий поражения, угрожающих жизни пострадавшего и предупреждение развития опасных для жизни осложнений.
Цель первой медицинской помощи - устранение дальнейшего воздействия поражающего фактора, последствий поражения, угрожающих жизни пострадавшего и предупреждение развития опасных для жизни осложнений.
 Оказывающий помощь должен знать: • основные признаки нарушения жизненно важных функций организма человека; • общие принципы оказания первой помощи и ее приемы применительно к характеру полученного пострадавшим повреждения; • основные способы переноски и эвакуации пострадавших.
Оказывающий помощь должен знать: • основные признаки нарушения жизненно важных функций организма человека; • общие принципы оказания первой помощи и ее приемы применительно к характеру полученного пострадавшим повреждения; • основные способы переноски и эвакуации пострадавших.
 Оказывающий помощь должен уметь: • оценивать состояние пострадавшего и определять, в какой помощи в первую очередь он нуждается; • обеспечивать свободную проходимость верхних дыхательных путей; • выполнять искусственное дыхание методом «изо рта в рот» ( «изо рта в нос» ) и закрытый массаж сердца и оценивать их эффективность; • проводить временную остановку кровотечения всеми доступными способами и средствами; • накладывать стерильную повязку на раны и ожоговые поверхности;
Оказывающий помощь должен уметь: • оценивать состояние пострадавшего и определять, в какой помощи в первую очередь он нуждается; • обеспечивать свободную проходимость верхних дыхательных путей; • выполнять искусственное дыхание методом «изо рта в рот» ( «изо рта в нос» ) и закрытый массаж сердца и оценивать их эффективность; • проводить временную остановку кровотечения всеми доступными способами и средствами; • накладывать стерильную повязку на раны и ожоговые поверхности;
 Оказывающий помощь должен уметь: • иммобилизовать (иммобилизация — создание неподвижности, покоя) поврежденную часть тела при ушибе, вывихе, переломе костей, обширном ожоге; • вводить обезболивающие средства с помощью шприца; • оказывать помощь при тепловом и солнечном ударах, утоплении, остром отравлении, рвоте, бессознательном состоянии; • транспортировать пострадавших с помощью подручных средств; • пользоваться аптечкой первой помощи.
Оказывающий помощь должен уметь: • иммобилизовать (иммобилизация — создание неподвижности, покоя) поврежденную часть тела при ушибе, вывихе, переломе костей, обширном ожоге; • вводить обезболивающие средства с помощью шприца; • оказывать помощь при тепловом и солнечном ударах, утоплении, остром отравлении, рвоте, бессознательном состоянии; • транспортировать пострадавших с помощью подручных средств; • пользоваться аптечкой первой помощи.
 Последовательность оказания первой помощи: 1. устранить воздействие на организм повреждающих факторов, угрожающих жизни и здоровью пострадавшего (освободить от действия электрического тока, вынести из зараженной атмосферы, погасить горящую одежду, извлечь из воды и т. д. ); 2. оценить состояние пострадавшего, определить характер и тяжесть травмы, наибольшую угрозу для жизни пострадавшего; 3. выполнить необходимые мероприятия по спасению пострадавшего до прибытия медицинского работника; 4. вызвать скорую медицинскую помощь или врача либо принять меры для транспортировки пострадавшего в ближайшее лечебное учреждение.
Последовательность оказания первой помощи: 1. устранить воздействие на организм повреждающих факторов, угрожающих жизни и здоровью пострадавшего (освободить от действия электрического тока, вынести из зараженной атмосферы, погасить горящую одежду, извлечь из воды и т. д. ); 2. оценить состояние пострадавшего, определить характер и тяжесть травмы, наибольшую угрозу для жизни пострадавшего; 3. выполнить необходимые мероприятия по спасению пострадавшего до прибытия медицинского работника; 4. вызвать скорую медицинскую помощь или врача либо принять меры для транспортировки пострадавшего в ближайшее лечебное учреждение.
 Оценка состояния пострадавшего: Важно уметь быстро и правильно оценить состояние пострадавшего. Сначала необходимо определить, жив пострадавший или нет. Необходимо уметь отличать потерю сознания от смерти.
Оценка состояния пострадавшего: Важно уметь быстро и правильно оценить состояние пострадавшего. Сначала необходимо определить, жив пострадавший или нет. Необходимо уметь отличать потерю сознания от смерти.
 Признаки жизни: 1. наличие сердцебиения и пульса крупных артерий (сонной, бедренной); 2. наличие самостоятельного дыхания, которое устанавливается по движению грудной клетки; 3. наличие реакции зрачка на свет. Если открытый глаз пострадавшего закрыть ладонью, а затем быстро отвести ладонь в сторону, то наблюдается сужение зрачка. Это свидетельствует о сохранении функций головного мозга; 4. наличие блестящей, влажной роговицы глаза.
Признаки жизни: 1. наличие сердцебиения и пульса крупных артерий (сонной, бедренной); 2. наличие самостоятельного дыхания, которое устанавливается по движению грудной клетки; 3. наличие реакции зрачка на свет. Если открытый глаз пострадавшего закрыть ладонью, а затем быстро отвести ладонь в сторону, то наблюдается сужение зрачка. Это свидетельствует о сохранении функций головного мозга; 4. наличие блестящей, влажной роговицы глаза.
 Признаки смерти: 1. отсутствие дыхания; 2. отсутствие сердечной деятельности; 3. отсутствие реакции зрачка на свет; 4. помутнение и высыхание роговицы глаза; 5. при сдавливании глаза пальцами с боков, зрачок суживается и напоминает “кошачий глаз”; 6. снижение температуры тела; 7. появление трупных пятен на коже; 8. наличие трупного окоченения (через 2 -3 часа после смерти).
Признаки смерти: 1. отсутствие дыхания; 2. отсутствие сердечной деятельности; 3. отсутствие реакции зрачка на свет; 4. помутнение и высыхание роговицы глаза; 5. при сдавливании глаза пальцами с боков, зрачок суживается и напоминает “кошачий глаз”; 6. снижение температуры тела; 7. появление трупных пятен на коже; 8. наличие трупного окоченения (через 2 -3 часа после смерти).
 Обязанности медика при подготовке к походу: • составление, закупка и упаковка походной аптечки; • изучение медицинской литературы по основным заболеваниям, с которыми можно столкнуться в походе; • выяснение наличия хронических заболеваний у членов туристской группы; • информирование руководителя группы о физических возможностях членов туристской группы, возможных проблемах в походе; • проведение обучения остальных участников похода методам оказания первой медицинской помощи, подготовка помощников медика.
Обязанности медика при подготовке к походу: • составление, закупка и упаковка походной аптечки; • изучение медицинской литературы по основным заболеваниям, с которыми можно столкнуться в походе; • выяснение наличия хронических заболеваний у членов туристской группы; • информирование руководителя группы о физических возможностях членов туристской группы, возможных проблемах в походе; • проведение обучения остальных участников похода методам оказания первой медицинской помощи, подготовка помощников медика.
 Поход – не место для лечения болезней! Сроки допуска к походам после перенесенных заболеваний
Поход – не место для лечения болезней! Сроки допуска к походам после перенесенных заболеваний
 Аптечка (ссылка) Требования к упаковке: 1. 2. 3. 4. жесткость. Аптечка должна иметь упаковку, сохраняющую форму и предохраняющую содержимое от деформации при переноске в рюкзаке и вне его. герметизация. Даже при попадании в воду аптечка должна сохранять герметичность. Многие медикаменты приходят в негодность при соприкосновении с водой. амортизация ударов. Рекомендуется сделать амортизирующие прокладки внутри упаковки всей аптечки и отдельных блоков лекарств. надписи на лекарствах. Должны быть указаны название лекарства, концентрация ( если это необходимо ), срок годности.
Аптечка (ссылка) Требования к упаковке: 1. 2. 3. 4. жесткость. Аптечка должна иметь упаковку, сохраняющую форму и предохраняющую содержимое от деформации при переноске в рюкзаке и вне его. герметизация. Даже при попадании в воду аптечка должна сохранять герметичность. Многие медикаменты приходят в негодность при соприкосновении с водой. амортизация ударов. Рекомендуется сделать амортизирующие прокладки внутри упаковки всей аптечки и отдельных блоков лекарств. надписи на лекарствах. Должны быть указаны название лекарства, концентрация ( если это необходимо ), срок годности.
 Аптечка Требования к упаковке (продолжение) 5. 6. 7. 8. 9. список с рекомендациями. Внутри аптечки на тот случай, если ей будет пользоваться человек, не обладающий достаточными знаниями, должен быть вложен список медикаментов с показаниями к применению, дозировкой и противопоказаниями. облегчение веса. Отдавайте предпочтение легким упаковкам лекарств. Самая тяжелая и неудобная упаковка - стекло. Старайтесь свести его количество к минимуму. изоляция стекла. Если в аптечке все же присутствуют лекарства в стеклянной упаковке, их нужно обклеить лейкопластырем. удобство переноски вне рюкзака. В ряде ситуаций может потребоваться переноска аптечки отдельно от рюкзака. На этот случай она должна быть оснащена лямкой или ручками для транспортировки. Лучше всего упаковывать ее в небольшой рюкзачок. яркая маркировка упаковки. По внешнему виду аптечка должна легко отличаться, например, от ремнабора. Традиционное обозначение - красный крест на упаковке (на верхней ее стороне).
Аптечка Требования к упаковке (продолжение) 5. 6. 7. 8. 9. список с рекомендациями. Внутри аптечки на тот случай, если ей будет пользоваться человек, не обладающий достаточными знаниями, должен быть вложен список медикаментов с показаниями к применению, дозировкой и противопоказаниями. облегчение веса. Отдавайте предпочтение легким упаковкам лекарств. Самая тяжелая и неудобная упаковка - стекло. Старайтесь свести его количество к минимуму. изоляция стекла. Если в аптечке все же присутствуют лекарства в стеклянной упаковке, их нужно обклеить лейкопластырем. удобство переноски вне рюкзака. В ряде ситуаций может потребоваться переноска аптечки отдельно от рюкзака. На этот случай она должна быть оснащена лямкой или ручками для транспортировки. Лучше всего упаковывать ее в небольшой рюкзачок. яркая маркировка упаковки. По внешнему виду аптечка должна легко отличаться, например, от ремнабора. Традиционное обозначение - красный крест на упаковке (на верхней ее стороне).
 Самой частой патологией, с которой вы можете столкнуться в походе: • травмы; • желудочно-кишечные расстройства; • простудные заболевания.
Самой частой патологией, с которой вы можете столкнуться в походе: • травмы; • желудочно-кишечные расстройства; • простудные заболевания.
 Классификация ран По характеру повреждения тканей 1. Колотые раны наносятся колющим оружием (штык, игла и др. ). Анатомической особенностью их является значительная глубина при небольшом повреждении покровов. При этих ранах всегда имеется опасность повреждения жизненно важных структур, расположенных в глубине тканей, в полостях (сосуды, нервы, полые и паренхиматозные органы). 2. Резаные раны наносят острым предметом. Они характеризуются небольшим количеством разрушенных клеток; окружающие ткани не повреждаются. Зияние раны позволяет произвести осмотр поврежденных тканей и создает хорошие условия для оттока отделяемого. При резаной ране имеются наиболее благоприятные условия для заживления, поэтому, обрабатывая любые свежие раны, их стремятся превратить в резаные. 3. Рубленые раны наносят тяжелым острым предметом (шашка, топор и др. ). Для таких ран характерны глубокое повреждение тканей, широкое зияние, ушиб и сотрясение окружающих тканей, снижающие их сопротивляемость и регенеративные способности.
Классификация ран По характеру повреждения тканей 1. Колотые раны наносятся колющим оружием (штык, игла и др. ). Анатомической особенностью их является значительная глубина при небольшом повреждении покровов. При этих ранах всегда имеется опасность повреждения жизненно важных структур, расположенных в глубине тканей, в полостях (сосуды, нервы, полые и паренхиматозные органы). 2. Резаные раны наносят острым предметом. Они характеризуются небольшим количеством разрушенных клеток; окружающие ткани не повреждаются. Зияние раны позволяет произвести осмотр поврежденных тканей и создает хорошие условия для оттока отделяемого. При резаной ране имеются наиболее благоприятные условия для заживления, поэтому, обрабатывая любые свежие раны, их стремятся превратить в резаные. 3. Рубленые раны наносят тяжелым острым предметом (шашка, топор и др. ). Для таких ран характерны глубокое повреждение тканей, широкое зияние, ушиб и сотрясение окружающих тканей, снижающие их сопротивляемость и регенеративные способности.
 Классификация ран 4. 5. 6. 7. Ушибленные и рваные раны являются следствием воздействия тупого предмета. Они характеризуются большим количеством размятых, ушибленных, пропитанных кровью тканей с нарушением их жизнеспособности. Ушибленные кровеносные сосуды нередко тромбируются. В ушибленных ранах создаются благоприятные условия для развития инфекции. Укушенные раны характеризуются не столько обширными и глубокими повреждениями, сколько тяжелой инфицированностью вирулентной флорой рта человека или животного. Течение этих ран чаще, чем других, осложняется развитием острой инфекции. Укушенные раны могут быть заражены вирусом бешенства. Отравленные раны - это такие раны, в которые попадает яд (при укусе змеи, скорпиона, проникновении отравляющих веществ) и др. Огнестрельные раны отличаются от всех остальных характером ранящего оружия (пуля, осколок); сложностью анатомической характеристики; особенностью повреждения тканей с зонами полного разрушения, некроза и молекулярного сотрясения; высокой степенью инфицированности; разнообразием характеристики (сквозные, слепые, касательные и др. ).
Классификация ран 4. 5. 6. 7. Ушибленные и рваные раны являются следствием воздействия тупого предмета. Они характеризуются большим количеством размятых, ушибленных, пропитанных кровью тканей с нарушением их жизнеспособности. Ушибленные кровеносные сосуды нередко тромбируются. В ушибленных ранах создаются благоприятные условия для развития инфекции. Укушенные раны характеризуются не столько обширными и глубокими повреждениями, сколько тяжелой инфицированностью вирулентной флорой рта человека или животного. Течение этих ран чаще, чем других, осложняется развитием острой инфекции. Укушенные раны могут быть заражены вирусом бешенства. Отравленные раны - это такие раны, в которые попадает яд (при укусе змеи, скорпиона, проникновении отравляющих веществ) и др. Огнестрельные раны отличаются от всех остальных характером ранящего оружия (пуля, осколок); сложностью анатомической характеристики; особенностью повреждения тканей с зонами полного разрушения, некроза и молекулярного сотрясения; высокой степенью инфицированности; разнообразием характеристики (сквозные, слепые, касательные и др. ).
 Классификация ран • • • По причине повреждения: операционные (преднамеренные) случайные. По инфицированности: асептические, свежеинфицированные гнойные. По отношению к полостям тела (полости черепа, груди, живота, суставов и др. ): проникающие непроникающие раны.
Классификация ран • • • По причине повреждения: операционные (преднамеренные) случайные. По инфицированности: асептические, свежеинфицированные гнойные. По отношению к полостям тела (полости черепа, груди, живота, суставов и др. ): проникающие непроникающие раны.
 При оказании неотложной помощи раненым решаются следующие задачи: • остановка кровотечения; • профилактика инфекции; • борьба с шоком; • своевременная транспортировка в лечебное учреждение.
При оказании неотложной помощи раненым решаются следующие задачи: • остановка кровотечения; • профилактика инфекции; • борьба с шоком; • своевременная транспортировка в лечебное учреждение.
 Алгоритм действий при оказании ПМП при различных видах ран. при обычных ранениях: 1. обнажить рану и оценить характер повреждения; 2. остановить наружное кровотечение; 3. удалить с поверхности раны обрывки одежды или другие свободно лежащие инородные тела. Фиксированные ранящие предметы не трогать; 4. окружность раны смазать раствором йода, спиртом, бриллиантовой зеленью. При этом следует избегать попадания антисептиков в глубину раны, т. к. это приводит к нарушению процесса заживления; 5. наложить первичную повязку, используя стерильный или внешне чистый перевязочный материал; 6. при локализации раны в области сустава или вблизи него произвести иммобилизацию конечности импровизированными шинами; 7. применить болеутоляющие средства; 8. решить вопрос о транспортировке раненого.
Алгоритм действий при оказании ПМП при различных видах ран. при обычных ранениях: 1. обнажить рану и оценить характер повреждения; 2. остановить наружное кровотечение; 3. удалить с поверхности раны обрывки одежды или другие свободно лежащие инородные тела. Фиксированные ранящие предметы не трогать; 4. окружность раны смазать раствором йода, спиртом, бриллиантовой зеленью. При этом следует избегать попадания антисептиков в глубину раны, т. к. это приводит к нарушению процесса заживления; 5. наложить первичную повязку, используя стерильный или внешне чистый перевязочный материал; 6. при локализации раны в области сустава или вблизи него произвести иммобилизацию конечности импровизированными шинами; 7. применить болеутоляющие средства; 8. решить вопрос о транспортировке раненого.
 1. 2. 3. 4. 5. 6. Алгоритм действий при оказании ПМП при различных видах ран. при особо загрязненных ранах: обнажить рану и оценить характер повреждения; при сильном кровотечении – остановить его; обильно промыть рану 3 % раствором перекиси водорода или розовым раствором марганцево-кислого калия, 0, 5% раствором хлоргексидина или фурациллина и осушить салфеткой; наложить первичную повязку; дать болеутоляющие средства; обеспечить доставку раненого в ближайшие часы в лечебное учреждение для решения вопроса о дальнейшем лечении и прививках против столбняка.
1. 2. 3. 4. 5. 6. Алгоритм действий при оказании ПМП при различных видах ран. при особо загрязненных ранах: обнажить рану и оценить характер повреждения; при сильном кровотечении – остановить его; обильно промыть рану 3 % раствором перекиси водорода или розовым раствором марганцево-кислого калия, 0, 5% раствором хлоргексидина или фурациллина и осушить салфеткой; наложить первичную повязку; дать болеутоляющие средства; обеспечить доставку раненого в ближайшие часы в лечебное учреждение для решения вопроса о дальнейшем лечении и прививках против столбняка.
 Алгоритм действий при оказании ПМП при различных видах ран. при укушенных ранах (причиненных домашними или дикими животными): 1. обнажить рану; 2. остановить наружное кровотечение; 3. обильно промыть рану мыльной водой с использованием хозяйственного мыла и высушить салфеткой; 4. наложить первичную повязку; 5. при наличии обширных, множественных ран конечностей обеспечить иммобилизацию; 6. применить болеутоляющие средства; 7. способствовать непременному обращению пострадавшего (даже при поверхностных ранах и ссадинах) в лечебное учреждение для решения вопроса о дальнейшем лечении и прививках от бешенства.
Алгоритм действий при оказании ПМП при различных видах ран. при укушенных ранах (причиненных домашними или дикими животными): 1. обнажить рану; 2. остановить наружное кровотечение; 3. обильно промыть рану мыльной водой с использованием хозяйственного мыла и высушить салфеткой; 4. наложить первичную повязку; 5. при наличии обширных, множественных ран конечностей обеспечить иммобилизацию; 6. применить болеутоляющие средства; 7. способствовать непременному обращению пострадавшего (даже при поверхностных ранах и ссадинах) в лечебное учреждение для решения вопроса о дальнейшем лечении и прививках от бешенства.
 Кровотечение — истечение крови из кровеносных сосудов при нарушении целости их стенки. По происхождению кровотечение бывают травматическими, вызванными повреждением сосудов, и нетравматическими, связанными с их разрушением каким-либо патологическим процессом или с повышенной проницаемостью сосудистой стенки. Наружным кровотечением называется истечение крови из раны или естественных отверстий тела (носа, рта). Когда кровь скапливается в полостях тела (плевральной, брюшной, сердечной), кровотечение называется внутренним. Наружное кровотечение может сочетаться с внутренним.
Кровотечение — истечение крови из кровеносных сосудов при нарушении целости их стенки. По происхождению кровотечение бывают травматическими, вызванными повреждением сосудов, и нетравматическими, связанными с их разрушением каким-либо патологическим процессом или с повышенной проницаемостью сосудистой стенки. Наружным кровотечением называется истечение крови из раны или естественных отверстий тела (носа, рта). Когда кровь скапливается в полостях тела (плевральной, брюшной, сердечной), кровотечение называется внутренним. Наружное кровотечение может сочетаться с внутренним.
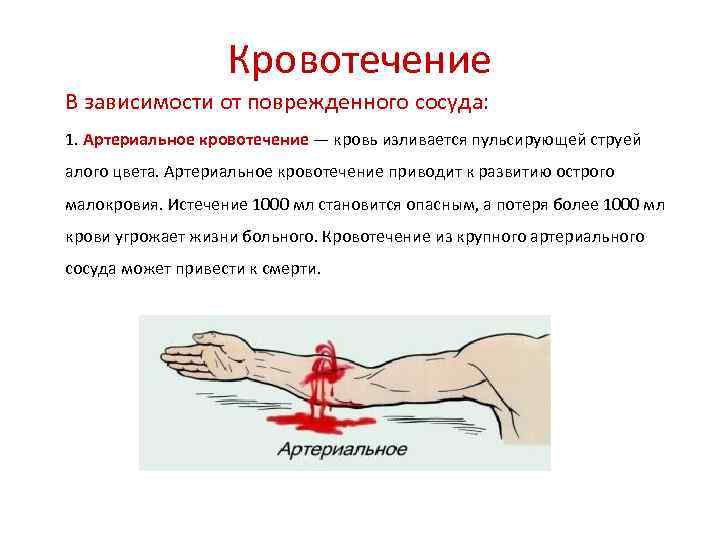 Кровотечение В зависимости от поврежденного сосуда: 1. Артериальное кровотечение — кровь изливается пульсирующей струей алого цвета. Артериальное кровотечение приводит к развитию острого малокровия. Истечение 1000 мл становится опасным, а потеря более 1000 мл крови угрожает жизни больного. Кровотечение из крупного артериального сосуда может привести к смерти.
Кровотечение В зависимости от поврежденного сосуда: 1. Артериальное кровотечение — кровь изливается пульсирующей струей алого цвета. Артериальное кровотечение приводит к развитию острого малокровия. Истечение 1000 мл становится опасным, а потеря более 1000 мл крови угрожает жизни больного. Кровотечение из крупного артериального сосуда может привести к смерти.
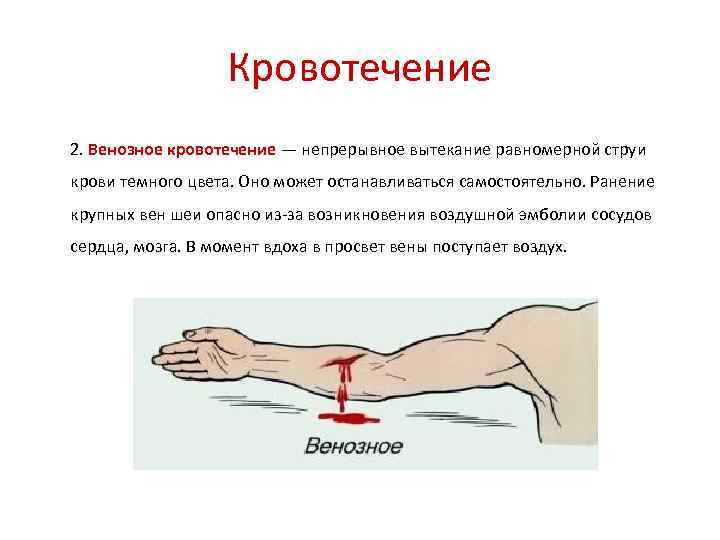 Кровотечение 2. Венозное кровотечение — непрерывное вытекание равномерной струи крови темного цвета. Оно может останавливаться самостоятельно. Ранение крупных вен шеи опасно из-за возникновения воздушной эмболии сосудов сердца, мозга. В момент вдоха в просвет вены поступает воздух.
Кровотечение 2. Венозное кровотечение — непрерывное вытекание равномерной струи крови темного цвета. Оно может останавливаться самостоятельно. Ранение крупных вен шеи опасно из-за возникновения воздушной эмболии сосудов сердца, мозга. В момент вдоха в просвет вены поступает воздух.
 Кровотечение 3. Капиллярное кровотечение — равномерное просачивание небольшого количества крови с поврежденной кожи или органов. Кровь истекает медленно, каплями. Капиллярное кровотечение останавливается самостоятельно.
Кровотечение 3. Капиллярное кровотечение — равномерное просачивание небольшого количества крови с поврежденной кожи или органов. Кровь истекает медленно, каплями. Капиллярное кровотечение останавливается самостоятельно.
 Кровотечение 4. Паренхиматозное кровотечение (из печени, селезенки, поджелудочной железы, легких, почек). Оно обычно смешанное — из поврежденных артерий и вен. Кровь истекает обильно, непрерывно.
Кровотечение 4. Паренхиматозное кровотечение (из печени, селезенки, поджелудочной железы, легких, почек). Оно обычно смешанное — из поврежденных артерий и вен. Кровь истекает обильно, непрерывно.
 Кровотечение На интенсивность кровотечения влияет калибр поврежденного сосуда. Синдром острой кровопотери развивается при массивном и быстром кровотечении (одномоментная потеря крови — 250 мл).
Кровотечение На интенсивность кровотечения влияет калибр поврежденного сосуда. Синдром острой кровопотери развивается при массивном и быстром кровотечении (одномоментная потеря крови — 250 мл).
 Оказание ПМП при разных видах кровотечения. Временная остановка кровотечения применяется при оказании первой медицинской помощи. • Пальцевое прижатие сосуда. • Максимальное сгибание конечности в суставах. • Наложение жгута. • Наложение зажима в ране. • Тампонада раны. • Давящая повязка. • Приподнятое положение конечности.
Оказание ПМП при разных видах кровотечения. Временная остановка кровотечения применяется при оказании первой медицинской помощи. • Пальцевое прижатие сосуда. • Максимальное сгибание конечности в суставах. • Наложение жгута. • Наложение зажима в ране. • Тампонада раны. • Давящая повязка. • Приподнятое положение конечности.
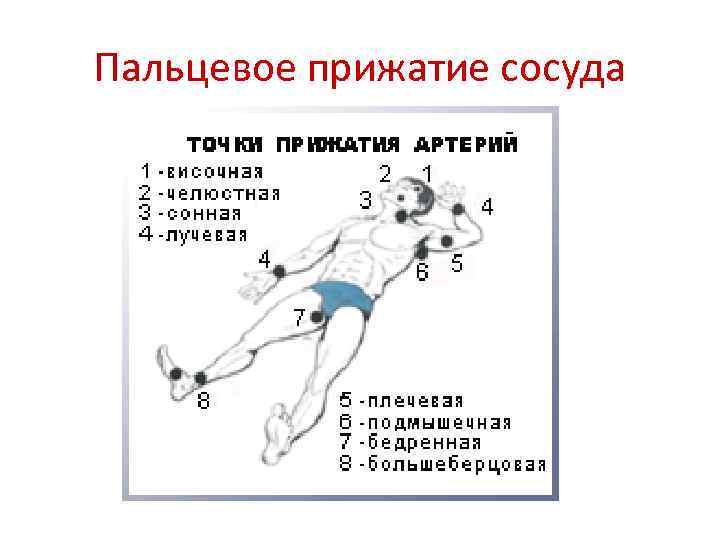 Пальцевое прижатие сосуда
Пальцевое прижатие сосуда
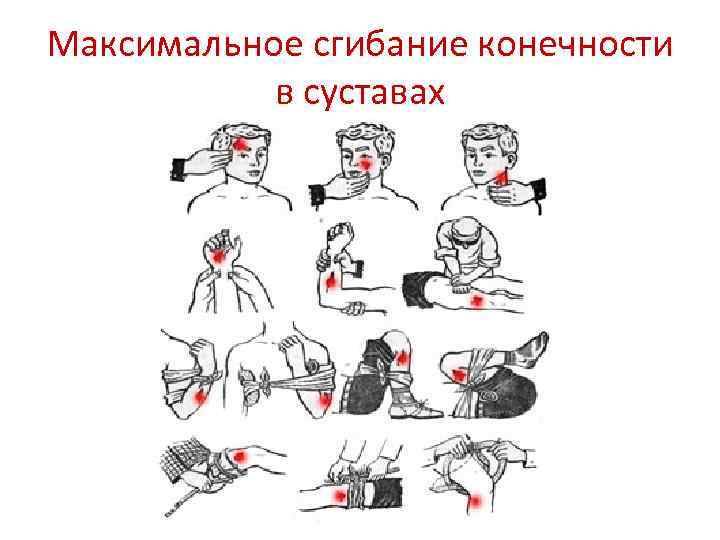 Максимальное сгибание конечности в суставах
Максимальное сгибание конечности в суставах
 Наложение жгута • После пальцевого прижатия сосуда надо наложить жгут. • При отсутствии жгута можно использовать подручные средства: ремень, веревку, платок, косынку и т. д. • Нельзя накладывать жгут на конечность при наличии лимфангита, тромбофлебита, септических состояний — это может привести к распространению инфекции. • Жгут накладывается поверх одежды, полотенца, косынки, платка и т. д. • Затягивать жгут нужно до прекращения кровотечения из раны и исчезновения периферического пульса. • Держать жгут на конечности следует не дольше 2 ч, а в холодное время года — не дольше 1 ч. • Время наложения жгута указывается в записке, которую прикрепляют к пострадавшему.
Наложение жгута • После пальцевого прижатия сосуда надо наложить жгут. • При отсутствии жгута можно использовать подручные средства: ремень, веревку, платок, косынку и т. д. • Нельзя накладывать жгут на конечность при наличии лимфангита, тромбофлебита, септических состояний — это может привести к распространению инфекции. • Жгут накладывается поверх одежды, полотенца, косынки, платка и т. д. • Затягивать жгут нужно до прекращения кровотечения из раны и исчезновения периферического пульса. • Держать жгут на конечности следует не дольше 2 ч, а в холодное время года — не дольше 1 ч. • Время наложения жгута указывается в записке, которую прикрепляют к пострадавшему.
 Правила наложения жгута Наложение жгута показано лишь при сильном кровотечении из артерий конечности. 1. Для предупреждения защемления кожи под жгут подкладывают полотенце, одежду раненого и т. д. 2. Конечность несколько поднимают вверх. 3. Жгут подводят под конечность, растягивают и несколько раз обертывают вокруг конечности до прекращения кровотечения. 4. Туры жгута должны ложиться рядом друг с другом, не ущемляя кожи. 5. Наиболее тугим должен быть первый тур, второй накладывают с меньшим натяжением, а остальные - с минимальным. 6. Концы жгута фиксируют при помощи цепочки и крючка поверх всех туров. При правильно наложенном жгуте артериальное кровотечение немедленно прекращается, конечность бледнеет, пульсация сосудов ниже наложенного жгута прекращается. 7. Жгут на конечности накладывается не более чем на 1, 5 -2 ч. 8. Если окончательная остановка кровотечения по каким-либо причинам затягивается, то необходимо на 15 -20 мин жгут снять (артериальное кровотечение в этот период предупреждают пальцевым прижатием артерии) и наложить вновь несколько выше или ниже.
Правила наложения жгута Наложение жгута показано лишь при сильном кровотечении из артерий конечности. 1. Для предупреждения защемления кожи под жгут подкладывают полотенце, одежду раненого и т. д. 2. Конечность несколько поднимают вверх. 3. Жгут подводят под конечность, растягивают и несколько раз обертывают вокруг конечности до прекращения кровотечения. 4. Туры жгута должны ложиться рядом друг с другом, не ущемляя кожи. 5. Наиболее тугим должен быть первый тур, второй накладывают с меньшим натяжением, а остальные - с минимальным. 6. Концы жгута фиксируют при помощи цепочки и крючка поверх всех туров. При правильно наложенном жгуте артериальное кровотечение немедленно прекращается, конечность бледнеет, пульсация сосудов ниже наложенного жгута прекращается. 7. Жгут на конечности накладывается не более чем на 1, 5 -2 ч. 8. Если окончательная остановка кровотечения по каким-либо причинам затягивается, то необходимо на 15 -20 мин жгут снять (артериальное кровотечение в этот период предупреждают пальцевым прижатием артерии) и наложить вновь несколько выше или ниже.
 Критический порог переносимости ишемии тканями составляет 8 -10 часов, после чего развивается гангрена.
Критический порог переносимости ишемии тканями составляет 8 -10 часов, после чего развивается гангрена.
 Поверхностные ранения лица и головы, ладонной поверхности кистей, стоп сопровождаются обильным кровотечением.
Поверхностные ранения лица и головы, ладонной поверхности кистей, стоп сопровождаются обильным кровотечением.
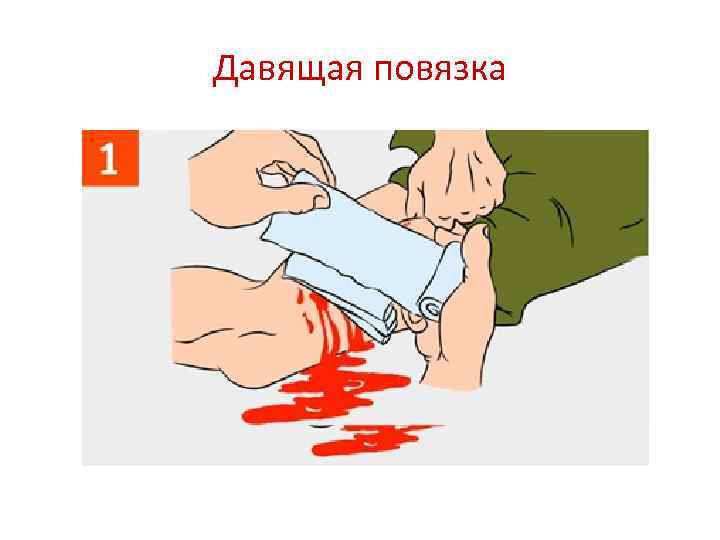 Давящая повязка
Давящая повязка
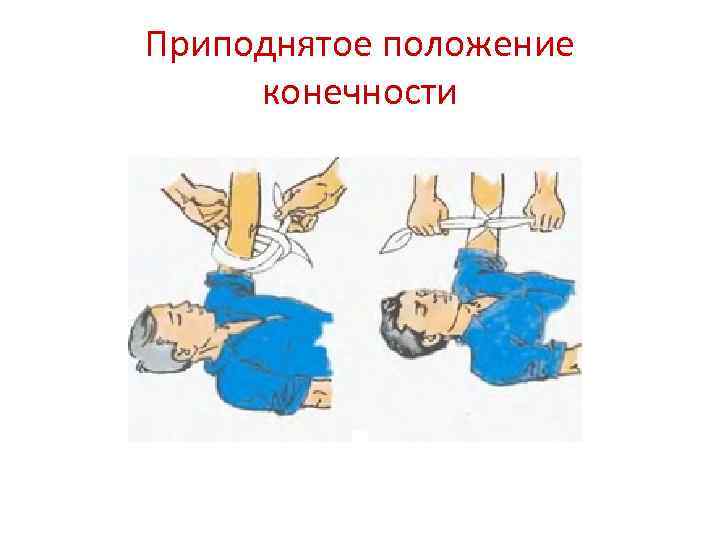 Приподнятое положение конечности
Приподнятое положение конечности
 Закрытые и открытые повреждения. Первая помощь при повреждении грудной клетки, живота и таза.
Закрытые и открытые повреждения. Первая помощь при повреждении грудной клетки, живота и таза.
 Закрытые повреждения головы К закрытым повреждениям головы относятся травмы черепа и головного мозга без нарушения целости кожных покровов. • Сотрясение мозга • Ушиб головного мозга • Сдавление головного мозга
Закрытые повреждения головы К закрытым повреждениям головы относятся травмы черепа и головного мозга без нарушения целости кожных покровов. • Сотрясение мозга • Ушиб головного мозга • Сдавление головного мозга
 Сотрясение головного мозга • • • Сотрясение головного мозга – это повреждение мозга без выраженных морфологических изменений в ткани мозга. Симптомы: кратковременной потерей сознания, ретроградная амнезия, рвота, головная боль, головокружение, шум в ушах. Чем длительнее была потеря сознания после травмы, тем тяжелее сотрясение мозга. Такие больные подлежат стационарному лечению для наблюдения (не пропустить ушиб мозга, гематому); постельный режим 1 -3 недели в зависимости от тяжести сотрясения.
Сотрясение головного мозга • • • Сотрясение головного мозга – это повреждение мозга без выраженных морфологических изменений в ткани мозга. Симптомы: кратковременной потерей сознания, ретроградная амнезия, рвота, головная боль, головокружение, шум в ушах. Чем длительнее была потеря сознания после травмы, тем тяжелее сотрясение мозга. Такие больные подлежат стационарному лечению для наблюдения (не пропустить ушиб мозга, гематому); постельный режим 1 -3 недели в зависимости от тяжести сотрясения.
 Ушиб головного мозга Ушиб мозга – локальное повреждение участка головного мозга с кровоизлиянием в ткань мозга, возможно травматическое размягчение самой ткани, разрушение ее. Симптомы: • потеря сознания продолжается от 1 до нескольких часов, • заторможенностью, • нарушение движений в конечностях, • афазия. При тяжелом ушибе: • сознание утрачивается на сутки и более; • наблюдаются параличи, • нарушение дыхания и сердечной деятельности, • отек мозга. Постельный режим 2 -4 недели в зависимости от тяжести состояния.
Ушиб головного мозга Ушиб мозга – локальное повреждение участка головного мозга с кровоизлиянием в ткань мозга, возможно травматическое размягчение самой ткани, разрушение ее. Симптомы: • потеря сознания продолжается от 1 до нескольких часов, • заторможенностью, • нарушение движений в конечностях, • афазия. При тяжелом ушибе: • сознание утрачивается на сутки и более; • наблюдаются параличи, • нарушение дыхания и сердечной деятельности, • отек мозга. Постельный режим 2 -4 недели в зависимости от тяжести состояния.
 Сдавление головного мозга возникает при вдавленных переломах свода черепа, нарастающей внутричерепной гематоме и выраженном отеке головного мозга после его ушиба. Симптомы: • потеря сознания, с его восстановлением наступает так называемый "светлый промежуток", который может длиться несколько часов или суток. • затем вновь нарастает головная боль, тошнота, рвота, угнетается сознание с повторной его утратой. • урежается пульс (брадикардия), артериальное давление остается нормальным или даже повышается, несмотря на тяжелое общее состояние больного. • На стороне гематомы расширяется зрачок, а на противоположной стороне определяются параличи. • Нарастание внутричерепной гематомы ведет к прогрессированию расстройств жизненно важных функций вследствие сдавления ствола головного мозга (дыхательного и сосудодвигательного центров). • Если вовремя не будет оказана экстренная хирургическая помощь, наступает смерть.
Сдавление головного мозга возникает при вдавленных переломах свода черепа, нарастающей внутричерепной гематоме и выраженном отеке головного мозга после его ушиба. Симптомы: • потеря сознания, с его восстановлением наступает так называемый "светлый промежуток", который может длиться несколько часов или суток. • затем вновь нарастает головная боль, тошнота, рвота, угнетается сознание с повторной его утратой. • урежается пульс (брадикардия), артериальное давление остается нормальным или даже повышается, несмотря на тяжелое общее состояние больного. • На стороне гематомы расширяется зрачок, а на противоположной стороне определяются параличи. • Нарастание внутричерепной гематомы ведет к прогрессированию расстройств жизненно важных функций вследствие сдавления ствола головного мозга (дыхательного и сосудодвигательного центров). • Если вовремя не будет оказана экстренная хирургическая помощь, наступает смерть.
 Закрытые повреждения грудной клетки Открытая травма грудной клетки, особенно с множественными переломами ребер, сопровождается повреждением легкого. Развивается пневмоторакс. Неотложная помощь заключается в пункции плевральной полости во II межреберье спереди.
Закрытые повреждения грудной клетки Открытая травма грудной клетки, особенно с множественными переломами ребер, сопровождается повреждением легкого. Развивается пневмоторакс. Неотложная помощь заключается в пункции плевральной полости во II межреберье спереди.
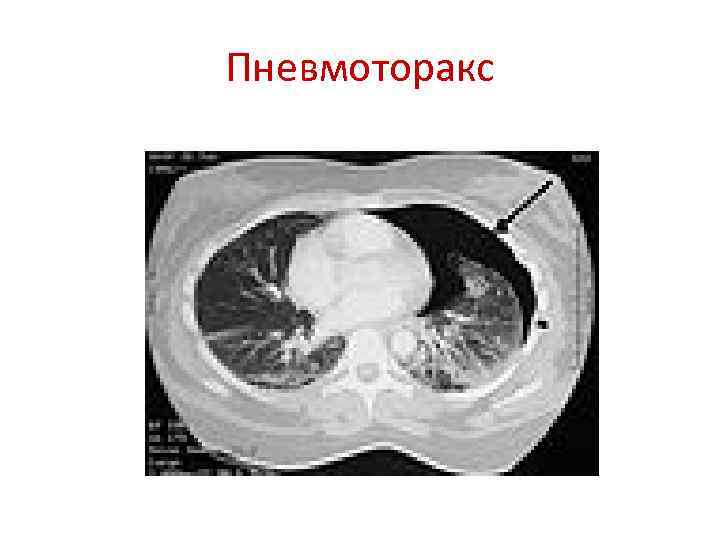 Пневмоторакс
Пневмоторакс
 Закрытая травма живота может сопровождаются повреждением внутренних органов. Повреждение паренхиматозных органов, сосудов брыжейки сопровождаются внутрибрюшным кровотечением; разрывы полых органов – поступлением их содержимого в брюшную полость с развитием перитонита.
Закрытая травма живота может сопровождаются повреждением внутренних органов. Повреждение паренхиматозных органов, сосудов брыжейки сопровождаются внутрибрюшным кровотечением; разрывы полых органов – поступлением их содержимого в брюшную полость с развитием перитонита.
 Внутрибрюшное кровотечение Симптомы: • слабость, • головокружение, • частый пульс, • снижение артериального давления. Иногда наблюдается подкапсульный разрыв селезенки, печени.
Внутрибрюшное кровотечение Симптомы: • слабость, • головокружение, • частый пульс, • снижение артериального давления. Иногда наблюдается подкапсульный разрыв селезенки, печени.
 Разрыв полых органов Разрыв желудка, кишечника, желчного пузыря, мочевого пузыря сопровождается излиянием в свободную брюшную полость агрессивного содержимого этих органов, вызывающего выраженное раздражение брюшины, развивается перитонит. Симптомы: • сильные боли в животе, • резкое напряжение мышц брюшной стенки, • положительный симптом Щеткина-Блюмберга. Требуется срочная госпитализация.
Разрыв полых органов Разрыв желудка, кишечника, желчного пузыря, мочевого пузыря сопровождается излиянием в свободную брюшную полость агрессивного содержимого этих органов, вызывающего выраженное раздражение брюшины, развивается перитонит. Симптомы: • сильные боли в животе, • резкое напряжение мышц брюшной стенки, • положительный симптом Щеткина-Блюмберга. Требуется срочная госпитализация.
 Синдром длительного сдавления — СДС Синонимы: травматический токсикоз, краш-синдром, синдром «освобождения» , турникетный шок. Синдром длительного сдавления — это сложный патологический комплекс, появляющийся вследствие длительного сдавления мягких тканей, чаще конечностей, или сдавления крупных сосудов.
Синдром длительного сдавления — СДС Синонимы: травматический токсикоз, краш-синдром, синдром «освобождения» , турникетный шок. Синдром длительного сдавления — это сложный патологический комплекс, появляющийся вследствие длительного сдавления мягких тканей, чаще конечностей, или сдавления крупных сосудов.
 СДС ДО ОСВОБОЖДЕНИЯ ОТ СДАВЛЕНИЯ (если конечность придавлена более 15 минут): 1. Обложите придавленные конечности пакетами со льдом, снегом, холодной водой. 2. Дайте обезболивающее, обильное теплое питьё. 3. Наложите жгуты выше места сдавления. 4. Туго забинтуйте поврежденные конечности, не снимая жгута. Если этого не сделать, то после освобождения от сдавления наступит отек конечности, исчезнет пульс у запястий и лодыжек, появится розовая или красная моча, резко ухудшится состояние.
СДС ДО ОСВОБОЖДЕНИЯ ОТ СДАВЛЕНИЯ (если конечность придавлена более 15 минут): 1. Обложите придавленные конечности пакетами со льдом, снегом, холодной водой. 2. Дайте обезболивающее, обильное теплое питьё. 3. Наложите жгуты выше места сдавления. 4. Туго забинтуйте поврежденные конечности, не снимая жгута. Если этого не сделать, то после освобождения от сдавления наступит отек конечности, исчезнет пульс у запястий и лодыжек, появится розовая или красная моча, резко ухудшится состояние.
 СДС ПОСЛЕ ОСВОБОЖДЕНИЯ ОТ СДАВЛЕНИЯ: 5. Сразу наложите жгуты (если они не были наложены) и туго забинтуйте конечности. Наложите шины. 6. Приложите холод к поврежденным конечностям. 7. Дайте обильное теплое питьё, обезболивающее. Нельзя освобождать сдавленные конечности до наложения защитных жгутов и приема пострадавшим большого количества жидкости!
СДС ПОСЛЕ ОСВОБОЖДЕНИЯ ОТ СДАВЛЕНИЯ: 5. Сразу наложите жгуты (если они не были наложены) и туго забинтуйте конечности. Наложите шины. 6. Приложите холод к поврежденным конечностям. 7. Дайте обильное теплое питьё, обезболивающее. Нельзя освобождать сдавленные конечности до наложения защитных жгутов и приема пострадавшим большого количества жидкости!
 ПОРАЖЕНИЯ ГЛАЗ СНЕЖНАЯ СЛЕПОТА - поражение глаз ультрафиолетовыми лучами. ПРИЗНАКИ: • раздражение от света, • частое моргание, • слезоточение, • боль в глазах, • "песок в глазах"; • все видится в розово-красных тонах; • временная потеря зрения. ДЕЙСТВИЯ: • укройтесь в темном месте, • наложите на лоб мокрую тряпку; • на глаза - непрозрачную повязку, примочки холодной водой или холодным настоем чая. ПРОФИЛАКТИКА: очки, козырек.
ПОРАЖЕНИЯ ГЛАЗ СНЕЖНАЯ СЛЕПОТА - поражение глаз ультрафиолетовыми лучами. ПРИЗНАКИ: • раздражение от света, • частое моргание, • слезоточение, • боль в глазах, • "песок в глазах"; • все видится в розово-красных тонах; • временная потеря зрения. ДЕЙСТВИЯ: • укройтесь в темном месте, • наложите на лоб мокрую тряпку; • на глаза - непрозрачную повязку, примочки холодной водой или холодным настоем чая. ПРОФИЛАКТИКА: очки, козырек.
 ПОРАЖЕНИЯ ГЛАЗ ТРАВМЫ ГЛАЗ ИЛИ ВЕК 1. Пострадавший должен находиться в положении "лежа". 2. Накройте глаз чистой салфеткой (носовым платком). 3. Зафиксируйте салфетку повязкой и обязательно прикройте этой же повязкой второй глаз для прекращения движения глазных яблок. Нельзя промывать водой колотые и резаные раны глаз и век!
ПОРАЖЕНИЯ ГЛАЗ ТРАВМЫ ГЛАЗ ИЛИ ВЕК 1. Пострадавший должен находиться в положении "лежа". 2. Накройте глаз чистой салфеткой (носовым платком). 3. Зафиксируйте салфетку повязкой и обязательно прикройте этой же повязкой второй глаз для прекращения движения глазных яблок. Нельзя промывать водой колотые и резаные раны глаз и век!
 Ожоги В зависимости от повреждающего фактора: • термические, • электрические • химические. По глубине поражения: • ожог I степени происходит покраснение кожи, появляется боль. • ожог II степени образуются пузыри, наполненные прозрачной жидкостью. • ожог III степени поражается не только кожа, по и подкожные ткани. • ожог IV степени наступает обугливание тканей.
Ожоги В зависимости от повреждающего фактора: • термические, • электрические • химические. По глубине поражения: • ожог I степени происходит покраснение кожи, появляется боль. • ожог II степени образуются пузыри, наполненные прозрачной жидкостью. • ожог III степени поражается не только кожа, по и подкожные ткани. • ожог IV степени наступает обугливание тканей.
 Ожог Площадь ожогов ориентировочно определяется с помощью: 1. правила девяток 2. правила ладоней. Площадь ладони взрослого человека составляет около 1 % площади тела. По правилу девяток крупные части тела составляют 9 или 18 % площади поверхности тела. Например, поверхность головы и шеи, поверхность руки составляют по 9 %, поверхность ноги, передняя поверхность туловища - по 18 %. Ожоги считаются тяжелыми, если общая поверхность повреждений составляет более 10 %.
Ожог Площадь ожогов ориентировочно определяется с помощью: 1. правила девяток 2. правила ладоней. Площадь ладони взрослого человека составляет около 1 % площади тела. По правилу девяток крупные части тела составляют 9 или 18 % площади поверхности тела. Например, поверхность головы и шеи, поверхность руки составляют по 9 %, поверхность ноги, передняя поверхность туловища - по 18 %. Ожоги считаются тяжелыми, если общая поверхность повреждений составляет более 10 %.
 Термический ожог 1. Прекращение повреждающего действия термического агента. • Горящую одежду надо либо сорвать, либо накинуть на нее одеяло. • Срезать (не снимать!) одежду и сбросить ее. • Для быстрого охлаждения кожи при термических ожогах лучше всего обливать ее холодной водой и (или) приложить лед, снег или иной холод на 15 -20 минут. Нельзя смазывать обожженную поверхность маслами и жирами, сдирать с обожженной поверхности остатки одежды, вскрывать ожоговые пузыри, отслаивать кожу! 2. Оказание собственно первой помощи. • Если целостность ожоговых пузырей нарушена, то обожженные места следует прикрыть сухой чистой тканью. • Поверх сухой ткани приложить полиэтиленовый мешок со льдом, снегом, холодной водой. Нельзя накладывать пластырь на обожженную поверхность, присыпать порошками, смазывать йодом, зеленкой, лосьонами, мазями. • При обширных ожогах используют чистые (желательно только что проглаженные) постельные простыни. • Пострадавшего следует укутать в одеяло, но не перегревать его. • Дать обезболивающие препараты (анальгин). • Чаще давать пить (небольшими порциями) холодную воду: в 1 литре воды растворить одну чайную ложку соли или питьевой соды. 3. Немедленная транспортировка в лечебное учреждение.
Термический ожог 1. Прекращение повреждающего действия термического агента. • Горящую одежду надо либо сорвать, либо накинуть на нее одеяло. • Срезать (не снимать!) одежду и сбросить ее. • Для быстрого охлаждения кожи при термических ожогах лучше всего обливать ее холодной водой и (или) приложить лед, снег или иной холод на 15 -20 минут. Нельзя смазывать обожженную поверхность маслами и жирами, сдирать с обожженной поверхности остатки одежды, вскрывать ожоговые пузыри, отслаивать кожу! 2. Оказание собственно первой помощи. • Если целостность ожоговых пузырей нарушена, то обожженные места следует прикрыть сухой чистой тканью. • Поверх сухой ткани приложить полиэтиленовый мешок со льдом, снегом, холодной водой. Нельзя накладывать пластырь на обожженную поверхность, присыпать порошками, смазывать йодом, зеленкой, лосьонами, мазями. • При обширных ожогах используют чистые (желательно только что проглаженные) постельные простыни. • Пострадавшего следует укутать в одеяло, но не перегревать его. • Дать обезболивающие препараты (анальгин). • Чаще давать пить (небольшими порциями) холодную воду: в 1 литре воды растворить одну чайную ложку соли или питьевой соды. 3. Немедленная транспортировка в лечебное учреждение.
 Химический ожог • Устраняют повреждающий агент, снимают одежду, пропитанную химическим веществом. • Обожженное место обильно промывают чистой холодной водой. • Не вскрывать пузыри, • Закрывают рану стерильной повязкой. • Срочно госпитализация пораженного. ВАЖНО! Фосфор, попадая на кожу, вспыхивает и вызывает двойной ожог - химический и термический. Необходимо немедленно опустить обожженное место в холодную воду на 10 -15 минут, палочкой удалить кусочки фосфора и наложить повязку. Негашеная известь, ни в коем случае нельзя допускать ее соприкосновения с влагой - произойдет бурная химическая реакция, что усилит травму. Удалить известь сухой тряпкой и обработать ожог растительным или животным маслом.
Химический ожог • Устраняют повреждающий агент, снимают одежду, пропитанную химическим веществом. • Обожженное место обильно промывают чистой холодной водой. • Не вскрывать пузыри, • Закрывают рану стерильной повязкой. • Срочно госпитализация пораженного. ВАЖНО! Фосфор, попадая на кожу, вспыхивает и вызывает двойной ожог - химический и термический. Необходимо немедленно опустить обожженное место в холодную воду на 10 -15 минут, палочкой удалить кусочки фосфора и наложить повязку. Негашеная известь, ни в коем случае нельзя допускать ее соприкосновения с влагой - произойдет бурная химическая реакция, что усилит травму. Удалить известь сухой тряпкой и обработать ожог растительным или животным маслом.
 Утопление В первую минуту после утопления в воде можно спасти более 90% пострадавших, через 6 -7 минут - лишь около 1 -3%.
Утопление В первую минуту после утопления в воде можно спасти более 90% пострадавших, через 6 -7 минут - лишь около 1 -3%.
 Утопление Недостаток кислорода может вызван рефлекторным спазмом гортани, который препятствует попаданию не только воздуха, но и воды в легкие- сухое утопление. При сухом утоплении пострадавший теряет сознание и сразу опускается на дно. Кожа пострадавшего имеет бледносинюшный оттенок
Утопление Недостаток кислорода может вызван рефлекторным спазмом гортани, который препятствует попаданию не только воздуха, но и воды в легкие- сухое утопление. При сухом утоплении пострадавший теряет сознание и сразу опускается на дно. Кожа пострадавшего имеет бледносинюшный оттенок
 Утопление При истинном утоплении, т. е. утоплении из -за попадания в дыхательные пути воды кожа пострадавшего синюшная. Также при истинном утоплении изо рта и носа пострадавшего выделяется пенистая жидкость.
Утопление При истинном утоплении, т. е. утоплении из -за попадания в дыхательные пути воды кожа пострадавшего синюшная. Также при истинном утоплении изо рта и носа пострадавшего выделяется пенистая жидкость.
 Утопление При утоплении в пресной воде вода быстро попадает в кровь пострадавшего. При этом разрушаются эритроциты, нарушается газообмен, образуется розовая пена. Иногда развивается отек легких.
Утопление При утоплении в пресной воде вода быстро попадает в кровь пострадавшего. При этом разрушаются эритроциты, нарушается газообмен, образуется розовая пена. Иногда развивается отек легких.
 Утопление При утоплении в морской воде кровь пострадавшего сгущается и часть крови из кровеносных сосудов проникает в альвеолы. Развивается отек легких. Возникает остановка сердца.
Утопление При утоплении в морской воде кровь пострадавшего сгущается и часть крови из кровеносных сосудов проникает в альвеолы. Развивается отек легких. Возникает остановка сердца.
 Утопление 1. Извлечь пострадавшего из воды. 2. быстро осмотреть его, обратив внимание на дыхание, сознание и наличие повреждений. Если тонущий человек находится в сознании, сохранено дыхание и прощупывается пульс, нужно : 1. согреть его и успокоить, 2. снять мокрую одежду, хорошо обтереть тело, переодеть в сухое белье, 3. перенести в теплое помещение, 4. дать чаю, кофе. Дополнительно можно произвести растирание тела и массаж верхних и нижних конечностей по направлению к сердцу, дать понюхать нашатырный спирт на ватке.
Утопление 1. Извлечь пострадавшего из воды. 2. быстро осмотреть его, обратив внимание на дыхание, сознание и наличие повреждений. Если тонущий человек находится в сознании, сохранено дыхание и прощупывается пульс, нужно : 1. согреть его и успокоить, 2. снять мокрую одежду, хорошо обтереть тело, переодеть в сухое белье, 3. перенести в теплое помещение, 4. дать чаю, кофе. Дополнительно можно произвести растирание тела и массаж верхних и нижних конечностей по направлению к сердцу, дать понюхать нашатырный спирт на ватке.
 Утопление • • В более тяжелых случаях (потеря сознания, остановка дыхания и резкое ослабление сердечной деятельности): расстегнуть одежду пострадавшего (раздевать не следует, чтобы не терять ни секунды времени); вытянуть его язык изо рта и указательным пальцем, обернутым в марлю, очистить полость рта от песка, ила, водорослей и др. ; удалить воду из верхних дыхательных путей и желудка, провести сердечно легочную реанимацию. Реанимацию следует продолжать 2 -3 часа (если не появились признаки биологической смерти) или до прибытия врачей. Пришедшего в сознание укройте, согрейте. Следите за его состоянием до прибытия врача. Нельзя оставлять пострадавшего без внимания (в любой момент может произойти повторная остановка сердца).
Утопление • • В более тяжелых случаях (потеря сознания, остановка дыхания и резкое ослабление сердечной деятельности): расстегнуть одежду пострадавшего (раздевать не следует, чтобы не терять ни секунды времени); вытянуть его язык изо рта и указательным пальцем, обернутым в марлю, очистить полость рта от песка, ила, водорослей и др. ; удалить воду из верхних дыхательных путей и желудка, провести сердечно легочную реанимацию. Реанимацию следует продолжать 2 -3 часа (если не появились признаки биологической смерти) или до прибытия врачей. Пришедшего в сознание укройте, согрейте. Следите за его состоянием до прибытия врача. Нельзя оставлять пострадавшего без внимания (в любой момент может произойти повторная остановка сердца).
 ЕСЛИ ВЫ ОКАЗАЛИСь В ПОЛЫНЬЕ… 1. Помоги себе сам, не суетись! Выбирайся на лед с той стороны, с которой свалился. Цепляйся за лед ножом, ключом, другими острыми предметами. 2. Старайся наваливаться и опираться на край полыньи не ладонями, а всей рукой, и затем - верхней половиной туловища, захватывая наибольшую площадь льда. 3. Постарайся забросить ногу на лед, а потом - ползти, переворачиваясь. 4. Не отжимая одежды (не раздеваясь), беги к ближайшему жилью, костру. ПОМНИТЕ! Нельзя выходить на лед одному и без страховки!
ЕСЛИ ВЫ ОКАЗАЛИСь В ПОЛЫНЬЕ… 1. Помоги себе сам, не суетись! Выбирайся на лед с той стороны, с которой свалился. Цепляйся за лед ножом, ключом, другими острыми предметами. 2. Старайся наваливаться и опираться на край полыньи не ладонями, а всей рукой, и затем - верхней половиной туловища, захватывая наибольшую площадь льда. 3. Постарайся забросить ногу на лед, а потом - ползти, переворачиваясь. 4. Не отжимая одежды (не раздеваясь), беги к ближайшему жилью, костру. ПОМНИТЕ! Нельзя выходить на лед одному и без страховки!
 Переохлаждение ПРИЗНАКИ: • • озноб, мышечная дрожь, заторможенность и апатия, бред и галлюцинации, неадекватное поведение, посинение или побледнение губ, снижение температуры тела.
Переохлаждение ПРИЗНАКИ: • • озноб, мышечная дрожь, заторможенность и апатия, бред и галлюцинации, неадекватное поведение, посинение или побледнение губ, снижение температуры тела.
 Переохлаждение ПЕРВАЯ ПОМОЩЬ: 1. Укройте пострадавшего, предложите теплое сладкое питье или пищу с большим содержанием сахара. 2. Доставьте в течение 1 часа в теплое помещение или укрытие. 3. В помещении - снимите одежду. Разотрите тело. 4. Поместите пострадавшего в ванну с водой 35 -40 o. С (терпит локоть). Можно лечь рядом или обложить его большим количеством теплых грелок (пластиковых бутылок). 5. После согревающей ванны обязательно укройте пострадавшего теплым одеялом или надень на него теплую сухую одежду. 6. Продолжайте давать теплое сладкое питье. 7. Обязательно вызовите врача.
Переохлаждение ПЕРВАЯ ПОМОЩЬ: 1. Укройте пострадавшего, предложите теплое сладкое питье или пищу с большим содержанием сахара. 2. Доставьте в течение 1 часа в теплое помещение или укрытие. 3. В помещении - снимите одежду. Разотрите тело. 4. Поместите пострадавшего в ванну с водой 35 -40 o. С (терпит локоть). Можно лечь рядом или обложить его большим количеством теплых грелок (пластиковых бутылок). 5. После согревающей ванны обязательно укройте пострадавшего теплым одеялом или надень на него теплую сухую одежду. 6. Продолжайте давать теплое сладкое питье. 7. Обязательно вызовите врача.
 При признаках собственного переохлаждения: • думай о самоспасении и не засыпай, двигайся; • используй бумагу, пластиковые пакеты и другие средства для утепления своей обуви и одежды; • ищи или строй убежище от холода.
При признаках собственного переохлаждения: • думай о самоспасении и не засыпай, двигайся; • используй бумагу, пластиковые пакеты и другие средства для утепления своей обуви и одежды; • ищи или строй убежище от холода.
 Отморожение В начальном периоде отморожения кожа поврежденного участка бледная, твердая, холодная, нечувствительная, нет пульса у запястий и лодыжек. Пострадавший ощущает онемение. По мере согревания появляется сильная боль, и развиваются видимые повреждения тканей, в зависимости от степени отморожения: I степень - кожа синюшная, с багровым оттенком; II степень - кожные пузыри, наполненные прозрачной жидкостью; III степень - кожа сине-багровая, появляется отек, пузыри наполняются кровянистой жидкостью, развивается некроз кожи; IV степень - омертвение кожи и подлежащих тканей на всю глубину, вплоть до костей, через неделю - влажная или сухая гангрена.
Отморожение В начальном периоде отморожения кожа поврежденного участка бледная, твердая, холодная, нечувствительная, нет пульса у запястий и лодыжек. Пострадавший ощущает онемение. По мере согревания появляется сильная боль, и развиваются видимые повреждения тканей, в зависимости от степени отморожения: I степень - кожа синюшная, с багровым оттенком; II степень - кожные пузыри, наполненные прозрачной жидкостью; III степень - кожа сине-багровая, появляется отек, пузыри наполняются кровянистой жидкостью, развивается некроз кожи; IV степень - омертвение кожи и подлежащих тканей на всю глубину, вплоть до костей, через неделю - влажная или сухая гангрена.
 Отморожение ПЕРВАЯ ПОМОЩЬ. 1. Доставьте пострадавшего в помещение с невысокой температурой. 2. Немедленно укрой поврежденные конечности от внешнего тепла охлажденной теплоизолирующей повязкой с большим количеством ваты или одеялами, одеждой. Нельзя ускорять внешнее согревание отмороженных частей. Тепло должно возникнуть внутри с восстановлением кровообращения. 3. Дайте обильное теплое питье. Заставьте двигаться. 4. Дайте 1 -2 таблетки анальгина и обязательно вызовите врача.
Отморожение ПЕРВАЯ ПОМОЩЬ. 1. Доставьте пострадавшего в помещение с невысокой температурой. 2. Немедленно укрой поврежденные конечности от внешнего тепла охлажденной теплоизолирующей повязкой с большим количеством ваты или одеялами, одеждой. Нельзя ускорять внешнее согревание отмороженных частей. Тепло должно возникнуть внутри с восстановлением кровообращения. 3. Дайте обильное теплое питье. Заставьте двигаться. 4. Дайте 1 -2 таблетки анальгина и обязательно вызовите врача.
 Тепловой удар Солнечные и тепловые удары наступают при перегреве организма. Признаки: • вялость, • слабость, • головная боль, • головокружение, • шум в ушах, • потемнение в глазах, • тошнота, • жажда, • сонливость, • возможны учащение дыхания и повышение температуры, • потеря сознания.
Тепловой удар Солнечные и тепловые удары наступают при перегреве организма. Признаки: • вялость, • слабость, • головная боль, • головокружение, • шум в ушах, • потемнение в глазах, • тошнота, • жажда, • сонливость, • возможны учащение дыхания и повышение температуры, • потеря сознания.
 Тепловой удар ПЕРВАЯ ПОМОЩЬ. 1. Пострадавшего укладывают в прохладное проветриваемое помещение (в тень, к распахнутому окну, люку), 2. освобождают шею и грудь от стесняющей одежды. 3. Принимают меры к охлаждению организма: прикладывают холодные компрессы к голове, шеи и на область груди, обтирают кожу мокрым полотенцем, смачивают одежду в холодной воде. 4. Пострадавшему предоставляют полный покой, дают пить минеральной или обычной воды. 5. Ни в коем случае нельзя давать пить алкогольные напитки. 6. При потере сознания или прекращении дыхательной деятельности необходимо производить искусственное дыхание. 7. Во всех случаях следует срочно вызвать врача.
Тепловой удар ПЕРВАЯ ПОМОЩЬ. 1. Пострадавшего укладывают в прохладное проветриваемое помещение (в тень, к распахнутому окну, люку), 2. освобождают шею и грудь от стесняющей одежды. 3. Принимают меры к охлаждению организма: прикладывают холодные компрессы к голове, шеи и на область груди, обтирают кожу мокрым полотенцем, смачивают одежду в холодной воде. 4. Пострадавшему предоставляют полный покой, дают пить минеральной или обычной воды. 5. Ни в коем случае нельзя давать пить алкогольные напитки. 6. При потере сознания или прекращении дыхательной деятельности необходимо производить искусственное дыхание. 7. Во всех случаях следует срочно вызвать врача.
 Обморок ОБМОРОК - это внезапная кратковременная потеря сознания, сопровождающаяся ослаблением деятельности сердца и дыхания. Возникает при быстро развивающемся малокровии головного мозга и продолжается от нескольких секунд до 5 -10 минут и более. ПРИЗНАКИ. • дурнота, • головокружение, • слабости, • потеря сознания, • побледнение и похолодание кожных покровов. Дыхание замедленное, поверхностное, слабый и редкий пульс (до 40 -50 ударов в минуту).
Обморок ОБМОРОК - это внезапная кратковременная потеря сознания, сопровождающаяся ослаблением деятельности сердца и дыхания. Возникает при быстро развивающемся малокровии головного мозга и продолжается от нескольких секунд до 5 -10 минут и более. ПРИЗНАКИ. • дурнота, • головокружение, • слабости, • потеря сознания, • побледнение и похолодание кожных покровов. Дыхание замедленное, поверхностное, слабый и редкий пульс (до 40 -50 ударов в минуту).
 Обморок ПЕРВАЯ ПОМОЩЬ. • уложить на спину так, чтобы голова была несколько опущена, а ноги приподняты. • освободить шею и грудь от стесняющей одежды. • тепло укройте пострадавшего, положите грелку к его ногам. Натрите нашатырным спиртом виски больного и поднесите к носу ватку, смоченную нашатырем, а лицо обрызгайте холодной водой. • при затянувшемся обмороке показано искусственное дыхание. • после прихода в сознание дайте ему горячий кофе.
Обморок ПЕРВАЯ ПОМОЩЬ. • уложить на спину так, чтобы голова была несколько опущена, а ноги приподняты. • освободить шею и грудь от стесняющей одежды. • тепло укройте пострадавшего, положите грелку к его ногам. Натрите нашатырным спиртом виски больного и поднесите к носу ватку, смоченную нашатырем, а лицо обрызгайте холодной водой. • при затянувшемся обмороке показано искусственное дыхание. • после прихода в сознание дайте ему горячий кофе.
 ОБЩИЕ ПРАВИЛА ТРАНСПОРТИРОВКИ ПОСТРАДАВШИХ ТОЛЬКО НА ЖИВОТЕ 1. В состоянии комы. 2. При частой рвоте. 3. В случаях ожогов спины и ягодиц. 4. При подозрении на повреждение спинного мозга, когда в наличии есть только брезентовые носилки.
ОБЩИЕ ПРАВИЛА ТРАНСПОРТИРОВКИ ПОСТРАДАВШИХ ТОЛЬКО НА ЖИВОТЕ 1. В состоянии комы. 2. При частой рвоте. 3. В случаях ожогов спины и ягодиц. 4. При подозрении на повреждение спинного мозга, когда в наличии есть только брезентовые носилки.
 ТОЛЬКО НА СПИНЕ (с приподнятыми или согнутыми в коленях ногами) 1. При проникающих ранениях брюшной полости. 2. При большой кровопотере или подозрении на внутреннее кровотечение. 3. При переломах нижних конечностей.
ТОЛЬКО НА СПИНЕ (с приподнятыми или согнутыми в коленях ногами) 1. При проникающих ранениях брюшной полости. 2. При большой кровопотере или подозрении на внутреннее кровотечение. 3. При переломах нижних конечностей.
 В ПОЗЕ "ЛЯГУШКИ" (с подложенным под колени валиком или на вакуумном матрасе) 1. При подозрении на перелом костей таза. 2. При подозрении на перелом верхней трети бедренной кости, костей тазобедренного сустава. 3. При подозрении на повреждение позвоночника, спинного мозга. При травмах позвоночника, таза - переносить только на твердых носилках, на щите, двери.
В ПОЗЕ "ЛЯГУШКИ" (с подложенным под колени валиком или на вакуумном матрасе) 1. При подозрении на перелом костей таза. 2. При подозрении на перелом верхней трети бедренной кости, костей тазобедренного сустава. 3. При подозрении на повреждение позвоночника, спинного мозга. При травмах позвоночника, таза - переносить только на твердых носилках, на щите, двери.
 ТОЛЬКО СИДЯ ИЛИ ПОЛУСИДЯ 1. При проникающих ранениях грудной клетки. 2. При ранениях шеи. 3. При затрудненном дыхании после утопления. 4. При переломах рук.
ТОЛЬКО СИДЯ ИЛИ ПОЛУСИДЯ 1. При проникающих ранениях грудной клетки. 2. При ранениях шеи. 3. При затрудненном дыхании после утопления. 4. При переломах рук.
 Растяжение РАСТЯЖЕНИЕ - повреждение мягких тканей (связок, мышц, сухожилий, нервов) под влиянием силы, не нарушающей их целости. ПРИЗНАКИ: • появление внезапных сильных болей, • припухлости, • нарушение движений в суставах, • кровоизлияние в мягкие ткани. При ощупывании места растяжения проявляется болезненность.
Растяжение РАСТЯЖЕНИЕ - повреждение мягких тканей (связок, мышц, сухожилий, нервов) под влиянием силы, не нарушающей их целости. ПРИЗНАКИ: • появление внезапных сильных болей, • припухлости, • нарушение движений в суставах, • кровоизлияние в мягкие ткани. При ощупывании места растяжения проявляется болезненность.
 Растяжение ПЕРВАЯ ПОМОЩЬ предусматривает обеспечение покоя пострадавшему, иммобилизация раненого сустава. Для этой цели при небольшой опухоли можно применить эластичный бинт. При любом растяжении необходимо обратиться за помощью к врачу - травматологу, так как при таком повреждении не исключается трещина кости.
Растяжение ПЕРВАЯ ПОМОЩЬ предусматривает обеспечение покоя пострадавшему, иммобилизация раненого сустава. Для этой цели при небольшой опухоли можно применить эластичный бинт. При любом растяжении необходимо обратиться за помощью к врачу - травматологу, так как при таком повреждении не исключается трещина кости.
 Вывих ВЫВИХ - это смещение суставных концов костей, частично или полностью нарушающее их взаимное соприкосновение. ПРИЗНАКИ: - появление интенсивной боли в области пораженного сустава; - нарушение функции конечности, проявляющееся в невозможности производить активные движения; - вынужденное положение конечности и деформация формы сустава; - смещение суставной головки с запустеванием суставной капсулы и пружинящая фиксация конечности при ее ненормальном положении.
Вывих ВЫВИХ - это смещение суставных концов костей, частично или полностью нарушающее их взаимное соприкосновение. ПРИЗНАКИ: - появление интенсивной боли в области пораженного сустава; - нарушение функции конечности, проявляющееся в невозможности производить активные движения; - вынужденное положение конечности и деформация формы сустава; - смещение суставной головки с запустеванием суставной капсулы и пружинящая фиксация конечности при ее ненормальном положении.
 Вывих ПЕРВАЯ ПОМОЩЬ: • в фиксации поврежденной конечности, • даче обезболивающего препарата и • направлении пострадавшего в лечебное учреждение. Фиксация конечности осуществляется повязкой или подвешиванием ее на косынке. При вывихах суставов нижней конечности пострадавший должен быть доставлен в лечебное учреждение в лежачем положении (на носилках), При оказании первой помощи в неясных случаях, когда не представилось возможным отличить вывих от перелома, с пострадавшим следует поступать так, будто у него явный перелом костей.
Вывих ПЕРВАЯ ПОМОЩЬ: • в фиксации поврежденной конечности, • даче обезболивающего препарата и • направлении пострадавшего в лечебное учреждение. Фиксация конечности осуществляется повязкой или подвешиванием ее на косынке. При вывихах суставов нижней конечности пострадавший должен быть доставлен в лечебное учреждение в лежачем положении (на носилках), При оказании первой помощи в неясных случаях, когда не представилось возможным отличить вывих от перелома, с пострадавшим следует поступать так, будто у него явный перелом костей.
 Перелом ПЕРЕЛОМ - это нарушение целости кости, вызванное насилием или патологическим процессом. Открытые переломы характеризуются наличием в области перелома раны. Закрытые характеризуются отсутствием нарушения целости покровов (кожи или слизистой оболочки). Перелом может сопровождаться осложнениями: • повреждением острыми концами отломков кости крупных кровеносных сосудов; • повреждением нервных стволов, вызывающим шок или паралич; • инфицированием раны и развитием флегмоны, возникновением остеомиелита или общей гнойной инфекции; • повреждением внутренних органов (мозга, легких, печени, почек, селезенки и др. ).
Перелом ПЕРЕЛОМ - это нарушение целости кости, вызванное насилием или патологическим процессом. Открытые переломы характеризуются наличием в области перелома раны. Закрытые характеризуются отсутствием нарушения целости покровов (кожи или слизистой оболочки). Перелом может сопровождаться осложнениями: • повреждением острыми концами отломков кости крупных кровеносных сосудов; • повреждением нервных стволов, вызывающим шок или паралич; • инфицированием раны и развитием флегмоны, возникновением остеомиелита или общей гнойной инфекции; • повреждением внутренних органов (мозга, легких, печени, почек, селезенки и др. ).
 Перелом ПРИЗНАКИ: • сильные боли, • деформация и нарушение двигательной функции конечности, • укорочение конечности, • своеобразный костный хруст. При переломах черепа будут наблюдаться: • тошнота, рвота, • нарушение сознания, • замедление пульса, • признаки сотрясения (ушиба) головного мозга, • кровотечение из носа и ушей.
Перелом ПРИЗНАКИ: • сильные боли, • деформация и нарушение двигательной функции конечности, • укорочение конечности, • своеобразный костный хруст. При переломах черепа будут наблюдаться: • тошнота, рвота, • нарушение сознания, • замедление пульса, • признаки сотрясения (ушиба) головного мозга, • кровотечение из носа и ушей.
 Переломы таза всегда сопровождаются значительной кровопотерей и в 30% случаях развитием травматического шока. Возникают нарушения мочеиспускания и дефекации, появляется кровь в моче и кале. Переломы позвоночника - одна из самых серьезных травм, нередко заканчивающаяся смертельным исходом. Очень опасны травмы шейного отдела позвоночника, приводящие к серьезным нарушением сердечно-сосудистой и дыхательной систем. При повреждении спинного мозга и его корешков нарушается его проводимость, наступает паралич.
Переломы таза всегда сопровождаются значительной кровопотерей и в 30% случаях развитием травматического шока. Возникают нарушения мочеиспускания и дефекации, появляется кровь в моче и кале. Переломы позвоночника - одна из самых серьезных травм, нередко заканчивающаяся смертельным исходом. Очень опасны травмы шейного отдела позвоночника, приводящие к серьезным нарушением сердечно-сосудистой и дыхательной систем. При повреждении спинного мозга и его корешков нарушается его проводимость, наступает паралич.
 Перелом ПЕРВАЯ ПОМОЩЬ: • Обеспечение неподвижности отломков кости (транспортной иммобилизации) поврежденной конечности шинами или имеющимися под рукой палками, дощечками и т. п. • Если под рукой нет никаких предметов для иммобилизации, то следует прибинтовать поврежденную руку к туловищу, поврежденную ногу - к здоровой. • При переломе позвоночника пострадавший транспортируется на щите. • При открытом переломе, сопровождающимся обильным кровотечением, накладывается давящая асептическая повязка и, по показаниям, кровоостанавливающий жгут. При этом следует учитывать, что наложение жгута ограничивается минимально возможным сроком. • Пораженному даются обезболивающие препараты: баралгин, седелгин, анальгин, амидопирин, димедрол, дозировка в зависимости от возраста пострадавшего.
Перелом ПЕРВАЯ ПОМОЩЬ: • Обеспечение неподвижности отломков кости (транспортной иммобилизации) поврежденной конечности шинами или имеющимися под рукой палками, дощечками и т. п. • Если под рукой нет никаких предметов для иммобилизации, то следует прибинтовать поврежденную руку к туловищу, поврежденную ногу - к здоровой. • При переломе позвоночника пострадавший транспортируется на щите. • При открытом переломе, сопровождающимся обильным кровотечением, накладывается давящая асептическая повязка и, по показаниям, кровоостанавливающий жгут. При этом следует учитывать, что наложение жгута ограничивается минимально возможным сроком. • Пораженному даются обезболивающие препараты: баралгин, седелгин, анальгин, амидопирин, димедрол, дозировка в зависимости от возраста пострадавшего.
 Правила иммобилизации • шина накладывается так, чтобы она фиксировала не менее 2 -х суставов, расположенных по соседству с поврежденной костью (при переломе плеча, бедра - 3 -х суставов; • шина накладывается на одежду; • длину шины следует отмерить по здоровой конечности; • шина накладывается в функционально-физиологическом положении конечности; • в местах костных выступов подкладывается слой ваты или марли; • шина должна надежно фиксировать область перелома и ближайшие суставы;
Правила иммобилизации • шина накладывается так, чтобы она фиксировала не менее 2 -х суставов, расположенных по соседству с поврежденной костью (при переломе плеча, бедра - 3 -х суставов; • шина накладывается на одежду; • длину шины следует отмерить по здоровой конечности; • шина накладывается в функционально-физиологическом положении конечности; • в местах костных выступов подкладывается слой ваты или марли; • шина должна надежно фиксировать область перелома и ближайшие суставы;
 Сердечно - легочная реанимация (СЛР) Показания к проведению СЛР: • остановка кровообращения и остановка дыхания, • предагональное, агональное состояния, • клиническая смерть. Отказ от применения реанимационных мероприятий или их прекращение допустимы только при констатации биологической смерти или признании этих мер абсолютно бесперспективными. Следует помнить, что необратимые изменения возникают в мозге спустя 3 -4 мин. с момента остановки кровообращения, поэтому огромное значение имеет раннее начало реанимационных мероприятий. Вызов помощи и диагностику следует проводить параллельно с началом реанимационных действий!
Сердечно - легочная реанимация (СЛР) Показания к проведению СЛР: • остановка кровообращения и остановка дыхания, • предагональное, агональное состояния, • клиническая смерть. Отказ от применения реанимационных мероприятий или их прекращение допустимы только при констатации биологической смерти или признании этих мер абсолютно бесперспективными. Следует помнить, что необратимые изменения возникают в мозге спустя 3 -4 мин. с момента остановки кровообращения, поэтому огромное значение имеет раннее начало реанимационных мероприятий. Вызов помощи и диагностику следует проводить параллельно с началом реанимационных действий!
 СЛР включает в себя три этапа (ABC): • Обеспечение проходимости дыхательных путей (Airway). • Проведение искусственного дыхания (Breathing). • Проведение непрямого массажа сердца (Circulation).
СЛР включает в себя три этапа (ABC): • Обеспечение проходимости дыхательных путей (Airway). • Проведение искусственного дыхания (Breathing). • Проведение непрямого массажа сердца (Circulation).
 этап А – ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ • • Пострадавшего следует ровно уложить на спину, на твёрдую плоскую поверхность. Затем нужно удалить изо рта видимые инородные тела (сгустки крови, рвотные массы). Далее необходимо выполнить тройной приём Сафара: запрокинуть голову, выдвинуть нижнюю челюсть и приоткрыть рот. Если имеются сведения о травме шейного отдела позвоночника, необходимо выполнить приём «только выдвижение нижней челюсти» . Для этого ладони рук располагаются на скулах, а пальцами нужно выдвинуть нижнюю челюсть, расположив их на углах последней. Если у пострадавшего без сознания после обеспечения проходимости дыхательных путей восстанавливается дыхание и есть признаки кровообращения, ему необходимо придать восстановительное положение (повернуть пострадавшего на бок и, положив голову таким образом, чтобы жидкость могла свободно вытекать изо рта). Чтобы убедиться в наличии дыхания у пострадавшего, можно, расположив ухо около рта и носа, одновременно наблюдать за экскурсией его грудной клетки. Проводить оценку дыхания следует быстро, не БОЛЕЕ 10 СЕК. Если дыхание отсутствует, следует начать этап В СЛР - проведение искусственного дыхания.
этап А – ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ • • Пострадавшего следует ровно уложить на спину, на твёрдую плоскую поверхность. Затем нужно удалить изо рта видимые инородные тела (сгустки крови, рвотные массы). Далее необходимо выполнить тройной приём Сафара: запрокинуть голову, выдвинуть нижнюю челюсть и приоткрыть рот. Если имеются сведения о травме шейного отдела позвоночника, необходимо выполнить приём «только выдвижение нижней челюсти» . Для этого ладони рук располагаются на скулах, а пальцами нужно выдвинуть нижнюю челюсть, расположив их на углах последней. Если у пострадавшего без сознания после обеспечения проходимости дыхательных путей восстанавливается дыхание и есть признаки кровообращения, ему необходимо придать восстановительное положение (повернуть пострадавшего на бок и, положив голову таким образом, чтобы жидкость могла свободно вытекать изо рта). Чтобы убедиться в наличии дыхания у пострадавшего, можно, расположив ухо около рта и носа, одновременно наблюдать за экскурсией его грудной клетки. Проводить оценку дыхания следует быстро, не БОЛЕЕ 10 СЕК. Если дыхание отсутствует, следует начать этап В СЛР - проведение искусственного дыхания.
 Этап В – ПРОВЕДЕНИЕ ИСКУССТВЕННОГО ДЫХАНИЯ. • • Наиболее эффективным является дыхание «изо рта в рот» , проводят его сразу же после обеспечения проходимости дыхательных путей. Для этого двумя пальцами руки, фиксирующей голову в запрокинутом положении, следует закрыть носовые ходы, для обеспечения герметичности, сделать глубокий вдох, охватить своими губами рот пострадавшего и выполнить медленный выдох в пострадавшего. Данную процедуру следует повторять с частотой 10 -12 дыхательных циклов в минуту. Основным критерием эффективности данной процедуры являются экскурсии грудной клетки без раздувания эпигастральной области. Если экскурсий грудной клетки не наблюдается, следует повторно очистить дыхательные пути, а также убедиться в отсутствии обструкции (например, инородным телом) на уровне гортани. Чтобы начинать третий этап СЛР необходимо убедиться в отсутствии у пострадавшего сердцебиения. Для этого не рекомендуется непрофессиональным спасателям определять пульс на сонных артериях, а лучше руководствоваться косвенными признаками (дыханием, кашлем, движениями пострадавшего) в ответ на искусственное дыхание. Убедившись в отсутствии у пациента сердечной деятельности, необходимо приступать к этапу С СЛР.
Этап В – ПРОВЕДЕНИЕ ИСКУССТВЕННОГО ДЫХАНИЯ. • • Наиболее эффективным является дыхание «изо рта в рот» , проводят его сразу же после обеспечения проходимости дыхательных путей. Для этого двумя пальцами руки, фиксирующей голову в запрокинутом положении, следует закрыть носовые ходы, для обеспечения герметичности, сделать глубокий вдох, охватить своими губами рот пострадавшего и выполнить медленный выдох в пострадавшего. Данную процедуру следует повторять с частотой 10 -12 дыхательных циклов в минуту. Основным критерием эффективности данной процедуры являются экскурсии грудной клетки без раздувания эпигастральной области. Если экскурсий грудной клетки не наблюдается, следует повторно очистить дыхательные пути, а также убедиться в отсутствии обструкции (например, инородным телом) на уровне гортани. Чтобы начинать третий этап СЛР необходимо убедиться в отсутствии у пострадавшего сердцебиения. Для этого не рекомендуется непрофессиональным спасателям определять пульс на сонных артериях, а лучше руководствоваться косвенными признаками (дыханием, кашлем, движениями пострадавшего) в ответ на искусственное дыхание. Убедившись в отсутствии у пациента сердечной деятельности, необходимо приступать к этапу С СЛР.
 Этап С – ПРОВЕДЕНИЕ НЕПРЯМОГО МАССАЖА СЕРДЦА • Пострадавший должен находиться в горизонтальном положении на спине, на твёрдом и ровном основании. • Голова его не должна быть выше уровня груди, ноги должны быть приподняты. • Положение рук спасателя – на грудине пострадавшего (два поперечных пальца от основания мечевидного отростка вверх), далее обе кисти рук параллельны другу, одна на другой ( «в замке» ) располагаются в нижней трети грудины. • На догоспитальном этапе, перед началом компрессий грудной клетки следует провести 2 -3 интенсивных вдувания воздуха в лёгкие пострадавшего и нанести удар кулаком в область проекции сердца (прекардиальный удар). • Далее необходимо начинать компрессионные сжатия грудной клетки с частотой 100 в минуту на глубину 4 -5 см. • Отношения компрессий к дыханию должно быть 15: 2 (т. е. после 15 -ти компрессий необходимо 2 вдувания),
Этап С – ПРОВЕДЕНИЕ НЕПРЯМОГО МАССАЖА СЕРДЦА • Пострадавший должен находиться в горизонтальном положении на спине, на твёрдом и ровном основании. • Голова его не должна быть выше уровня груди, ноги должны быть приподняты. • Положение рук спасателя – на грудине пострадавшего (два поперечных пальца от основания мечевидного отростка вверх), далее обе кисти рук параллельны другу, одна на другой ( «в замке» ) располагаются в нижней трети грудины. • На догоспитальном этапе, перед началом компрессий грудной клетки следует провести 2 -3 интенсивных вдувания воздуха в лёгкие пострадавшего и нанести удар кулаком в область проекции сердца (прекардиальный удар). • Далее необходимо начинать компрессионные сжатия грудной клетки с частотой 100 в минуту на глубину 4 -5 см. • Отношения компрессий к дыханию должно быть 15: 2 (т. е. после 15 -ти компрессий необходимо 2 вдувания),
 Этап С – ПРОВЕДЕНИЕ НЕПРЯМОГО МАССАЖА СЕРДЦА Правила при проведении непрямого массажа сердца 1. Первое нажатие на грудную клетку проведите плавно, постарайтесь определить её эластичность. Не делайте толчкообразных движений, это верный путь сломать грудную клетку. 2. Старайтесь работать руками, полностью выпрямленными в локтевых суставах, перпендикулярно расположенными по отношению к грудной клетке, с использованием не силы рук, а массы туловища. Это даёт экономию сил и увеличивает эффективность массажа. 3. Если всё делается правильно, должен появиться пульс на сонных и бедренных артериях.
Этап С – ПРОВЕДЕНИЕ НЕПРЯМОГО МАССАЖА СЕРДЦА Правила при проведении непрямого массажа сердца 1. Первое нажатие на грудную клетку проведите плавно, постарайтесь определить её эластичность. Не делайте толчкообразных движений, это верный путь сломать грудную клетку. 2. Старайтесь работать руками, полностью выпрямленными в локтевых суставах, перпендикулярно расположенными по отношению к грудной клетке, с использованием не силы рук, а массы туловища. Это даёт экономию сил и увеличивает эффективность массажа. 3. Если всё делается правильно, должен появиться пульс на сонных и бедренных артериях.


