НЕОТЛ_СОСТ_декабрь_2012_1.ppt
- Количество слайдов: 60

Оказание неотложной помощи раненым и больным в РА доцент Головёнкин С. Е.

Поражение боевыми отравляющими веществами и медицинская помощь при этих состояниях доцент Головёнкин С. Е.

Задолжники по терапии на 28. 12. 2012 года на кафедре внутренних болезней № 1, 4 курс: 406 - Воскресенская Г. О. (12 занятий) 408 - Юхновец Ю. А. (5 занятий) 401 - Демко В. (5 занятий) 411 - Ситникова М. А. (18 занятий) 411 - Калиниченко В. В. ( 10 занятий) 411 - Гордиенко С. С. (12 занятий) 413 - Бардашова А. А. нет зачета 413 - Деревяга Ю. В. нет зачета 413 - Каменева Е. И. нет зачета 413 - Морозоа Н. Д. нет зачета 413 - Савинкова О. А. нет зачета

Задолжники по эндокринологии на 28. 12. 2012 года на кафедре внутренних болезней № 1, 4 курс: 410 - Ерчукова К. И. (3 нб, не сдан зачет, история болезни) 410 - Ситникова М. А. (5 нб, не отработаны) 408 - Юхновец Ю. А. (3 нб, не сдан зачет, история болезни) 407 - Гершман С. А. (не сдан зачет, история болезни) 407 -Черпанов С. З. (не сдан зачет, история болезни) 407 - Гулиев У. И. (не сдан зачет, история болезни) 407 - Серова Д. С. (не сдан зачет, история болезни) 406 - Бодня Л. В. (2 нб, не сдан зачет, история болезни) 406 - Воскресенская Г. О. (не сдан зачет, история болезни) 406 - Грицан И. В. (не сдан зачет, история болезни) 406 - Караева А. Б. (не сдан зачет, история болезни) 412 - Зенков А. В. (2 нб, не сдан зачет, история болезни) 412 - Делгер-оол А. Ш. (5 нб, не сдан зачет, история болезни) 401 - Ярмомедова А. В. (4 нб, нет зачета) 404 - Веренич Д. А. (не явка, нет истории болезни) 404 - Григорян СЮ. (не зачет, нет истории болезни) 404 - Клименков Р. И. (не явка, нет истории болезни) 404 - Увганова В. В. (не зачет) 404 - Судыхзазе В. Т. (не зачет) 404 - Фишер Е. Ю. (не зачет, нет истории болезни)

Задолжники по лекциям на 28. 12. 2012 года на кафедре внутренних болезней № 1, 4 курс: 402 -Каленская А. В-13 лекций 402 -Саидов Ш. - 7 лекций 403 -Казерская С. К. -9 лекций 403 -Тихонова А. Д. - 9 лекций 403 -Сухоносова А. В. - 12 лекций 403 -Черных А. Н. - 10 лекций 404 -Клименков Р. - 11 лекций 404 - Негамова- 8 лекций 404 - Верич Д. А. -7 лекций 406 - Воскресенская Г. О. - 12 лекций 406 - Бобня- 8 лекций 409 - Зазекало Е. С. - 10 лекций 409 - Сергеев Д. Ю. - 10 лекций 411 -Калиниченко В. - 11 лекций 412 -Пущин Н. В. - 16 лекций 413 -Колышко И. А. - 15 лекций

Рейтинговая оценка в проведении переводного экзамена 4 курсе (кафедра внутренних болезней № 1) I этап. Результаты текущей успеваемости с оценкой каждого раздела – в баллах Терапия (средняя итоговая оценка, включая УИРС) - 10 баллов. Эндокринология - 5 баллов. ВПТ - 5 баллов. Неотложные состояния - 5 баллов. Посещение лекций - 5 баллов. Оценка посещения лекций: 100 - 85% посещения - отлично; 84 - 70 % посещения - хорошо; 69 - 50 % посещений - удовлетворительно менее 50 % - неудовлетворительно. Всего максимально 30 баллов. При получении на I этапе: 30 -27 баллов (100 -90 %) - отлично 26 -24 балла (89 - 80 %) - хорошо 23 -21 балл (79 - 70 %) - удовлетворительно

Рейтинговая оценка в проведении переводного экзамена 4 курсе (кафедра внутренних болезней № 1) П этап. Проведение компьютерного тестового экзамена. III этап. Оценка практических навыков. (Оценивается преподавателем во время обучения на цикле терапии). IV этап. Собеседование проводится в сессию по экзаменационным билетам.

Рейтинговая оценка в проведении переводного экзамена 4 курсе (кафедра внутренних болезней № 1) / продолжение / IV этап. Собеседование. При собеседовании студент получает билет, который включает: Задачу с 4 вопросами, с оценкой каждого вопроса максимально 5 баллов. (За правильно решенную задачу студент может набрать максимально 20 балов). Второй вопрос включает одно из «знаний» из «книжки практических навыков» и «одно неотложное состояние» с максимально возможной оценкой 5 баллов. Третий вопрос включает одно из «умений» из «книжки практических навыков» с максимально возможной оценкой 5 баллов. При собеседовании будет проведена защита истории болезни с максимальной оценкой 10 баллов

Рейтинговая оценка в проведении переводного экзамена 4 курсе (кафедра внутренних болезней № 1) / продолжение / IV этап. Собеседование. Таким образом, за IV этап студент может получить максимально 40 баллов. Оценка на IV этапе: 40 -36 баллов (100 -90 %) - отлично 35 - 32 балла (89 - 80 %) - хорошо 31 - 28 баллов (79 - 70 %) - удовлетворительно менее 28 баллов (менее 70 %) неудовлетворительно

Рейтинговая оценка в проведении переводного экзамена 4 курсе (кафедра внутренних болезней № 1) / продолжение / Формула расчета итоговой рейтинговой оценки: (У× 25%) + (Т× 20%) + (П× 20%) + (С× 35%) R = ------------------------------100 % У - текущая успеваемость Т - тестовый контроль (на компьютере) П - практические навыки С – собеседование В зачетку выставляется оценка: «отлично» - при итоговой рейтинговой оценке 4, 75 -5, 0 «хорошо» - при итоговой рейтинговой оценке 3, 75 -4, 74 «удовлетворительно» - при итоговой рейтинговой оценке 2, 5 -3, 74

Пример экзаменационного билета Билет №_____ 1. Ситуационная задача. Пациент Р. 64 лет находится на лечении в кардиологическом отделении с диагнозом: ИБС, стенокардия III функционального класса. Внезапно он почувствовал перебои в работе сердца, одышку при небольшой физической нагрузке, появились выраженная слабость и дискомфорт в области сердца. На ЭКГ зубцы Р отсутствуют, на протяжении всего сердечного цикла беспорядочные волны f, комплексы QRS нерегулярны, продолжительность их 0, 09 сек. , ЧСС 100 -128 уд/мин. - Какое нарушение ритма возникло у данного пациента? - Какие методы применяются для купирования данного нарушения ритма? - Какие лекарственные препараты применяются для купирования данного нарушения ритма? - Выписать рецепт на один из лекарственных препаратов.

Пример экзаменационного билета Билет №_____ 2. «Знания» практических навыков. - Интерпретируйте ЭКГ. - Изложить алгоритм оказания помощи при первичной реакции на облучение 3. «Умения» практических навыков. Измерить АД на руках и ногах пациента. 4. Защита истории болезни.

Эталон ответа на экзаменационный билет (вопрос 1) Билет №_____ 1. Ситуационная задача. Пациент Р. 64 лет находится на лечении в кардиологическом отделении с диагнозом: ИБС, стенокардия III функционального класса. Внезапно он почувствовал перебои в работе сердца, одышку при небольшой физической нагрузке, появились выраженная слабость и дискомфорт в области сердца. На ЭКГ зубцы Р отсутствуют, на протяжении всего сердечного цикла беспорядочные волны f, комплексы QRS нерегулярны, продолжительность их 0, 09 сек. , ЧСС 100 -128 уд/мин. - Какое нарушение ритма возникло у данного пациента? - Какие методы применяются для купирования данного нарушения ритма? - Какие лекарственные препараты и в каких дозах применяются для купирования данного нарушения ритма? - Выписать рецепт на один из лекарственных препаратов. Эталон ответа: 1. Фибрилляция предсердий. 2. Медикаментозная или инструментальная кардиоверсия (восстановление ритма). 3. Верапамл (изиптин) 5 -10 мг(с целью урежения ритма) при ЧСС более 150 Новокаинамид 10% 10 мл, кордарон 300 -450 мг, пропафенон 1 -2 мг/кг, 4. Rp. Sol. Novocainamidi 10%-10 ml. . S. Ввводить в/в медленно
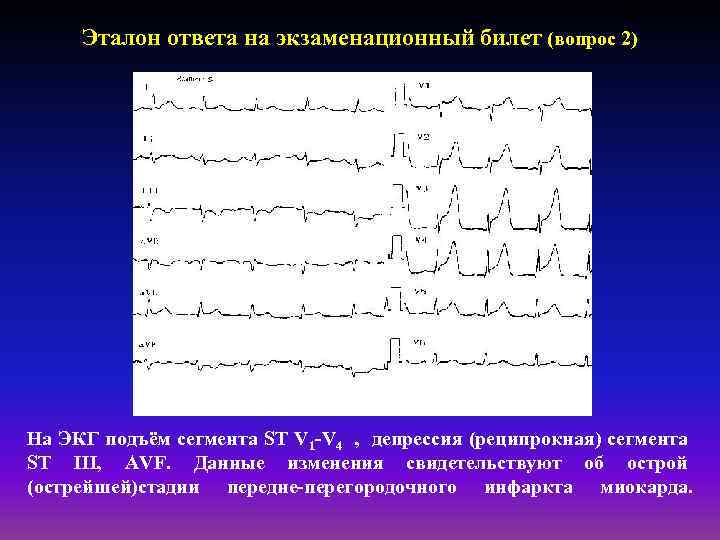
Эталон ответа на экзаменационный билет (вопрос 2) На ЭКГ подъём сегмента ST V 1 -V 4 , депрессия (реципрокная) сегмента ST III, AVF. Данные изменения свидетельствуют об острой (острейшей)стадии передне-перегородочного инфаркта миокарда.

Эталон ответа на экзаменационный билет (вопрос 2) Лечение первичной реакции на облучение Период первичной реакции Легкая степень тяжести: Купирование диспепсических расстройств: Этаперазин 0, 006 1 т 3 р/д Диметпрамид 0, 02 1 т 4 р/д Аминазин 0, 025 1 т 3 р/д Аэрон 1 т 3 р/д

Эталон ответа на экзаменационный билет (вопрос 2) Лечение первичной реакции на облучение Период первичной реакции Средняя и тяжёлая степени тяжести: Купирование диспепсических расстройств: Аминазин 2, 5% - 2 мл в/м Этаперазин 0, 6% - 1 мл в/м Атропин 0, 1% - 1 мл п/к Церукал 2 мл – в/в медленно Дроперидол 0, 25% - 1 мл в/м Коррекция водно-электролитного баланса: Na. Cl 0, 9% - 400 -800 мл в/в капельно Дезинтоксикационная терапия: Гемодез – 250 -450 мл в/в капельно Полидез – 250 -450 мл в/в капельно Реополиглюкин – 250 -450 мл в/в капельно

Эталон ответа на экзаменационный билет (вопрос 3 -1) Измерить АД на руках и ногах пациента. 1. Положение больного • Сидя в удобной позе; рука на столе. • Манжета накладывается на плечо на уровне сердца, нижний край ее на 2 см выше локтевого сгиба. 2. Обстоятельства • Исключается употребление кофе и крепкого чая в течение 1 часа перед исследованием. • Не курить 50 минут. • Исключается применение симпатомиметиков, включая назальные и глазные капли. • • Измерение проводится в покое после 5 -минутного отдыха. В случае, если процедуре измерения АД предшествовала значительная физическая или эмоциональная нагрузка, период отдыха следует продлить до 15 -50 минут.

Эталон ответа на экзаменационный билет (вопрос 3 -1) Измерить АД на руках и ногах пациента. 3. Требования к оснащению • Манжета. Желательно выбрать соответствующий размер манжеты (резиновая часть должна быть не менее 2/3 длины предплечья и не менее 3/4 окружности руки). • Столбик ртути или стрелка тонометра перед началом измерения должны находиться на нуле. 4. Кратность измерения • Для оценки уровня АД на каждой руке следует выполнить не менее трех измерений с интервалом не менее минуты, при разнице 8 и более мм рт. ст. производятся 2 дополнительных измерения. За конечное (регистрируемое) значение принимается среднее из двух последних измерений. • Для диагностики заболевания должно быть выполнено не менее двух измерений с разницей не менее недели.

Эталон ответа на экзаменационный билет (вопрос 3 -2) 5. Техника измерения Быстро накачать воздух в манжету до уровня давления на 20 мм рт. ст. превышающего систолическое (по исчезновению пульса). АД измеряется с точностью до 2 -х мм рт. ст. Снижать давление в манжете на 2 мм рт. ст. в секунду. Аускультацию тонов Короткова производят над плечевой артерией. Уровень давления, при котором появляется 1 тон, соответствует систолическому АД (1 -я фаза тонов Короткова). Уровень давления, при котором происходит исчезновение тонов (5 фаза тонов Короткова) принимают за диастолическое давление. У детей и при некоторых патологических состояниях у взрослых невозможно определить 5 фазу, тогда следует попытаться определить 4 -ую фазу тонов Короткова, которая характеризуется значительным ослаблением тонов.

Эталон ответа на экзаменационный билет (вопрос 3 -2) Если тоны очень слабы, то следует поднять руку и выполнить несколько сжимающих движений кистью; затем измерение повторяют. Не следует сильно сдавливать артерию мембраной фонендоскопа. При первичном осмотре пациента следует измерить давление на обеих руках. В дальнейшем измерения делаются на той руке, где АД выше. Измерение АД на ногах желательно проводить с помощью широкой манжеты (той же, что и для лиц с ожирением), фонендоскоп располагают в подколенной ямке. В норме артериальное давление на нижних конечностях на 15 -20 мм рт. ст. выше, чем на верхних.

Список неотложных состояний и вопросов на экзамене 1. Внезапная остановка сердца. 2. Наджелудочковая пароксизмальная тахикардия. 3. Желудочковая пароксизмальная тахикардия. 4. Фибрилляция предсердий. 5. Трепетание предсердий. 6. Кардиогенный шок. 7. Отек легких. 8. Ангинозный статус. 9. Гипертонический криз. 10. Гипогликемическое состояние. 11. Диабетический кетоацидоз. 12. Острая надпочечниковая недостаточность. 13. Тиреотоксический криз. 14. Отравление фосфороорганическими веществами. 15. Купирование первичной реакции на облучение.

ВНЕЗАПНАЯ ОСТАНОВКА СЕРДЦА Под внезапной остановкой сердца понимают прекращение кровообращения, обусловленное нарушениями сердечной деятельности. Различают 2 вида остановки сердца: • асистолия • фибрилляция желудочков Фибрилляция желудочков - некоординированные сокращения волокон миокарда (95% от всех случаев остановки сердца). Асистолия - полное прекращение сокращений сердца.

ПРИЧИНЫ ВНЕЗАПНОЙ ОСТАНОВКИ СЕРДЦА 1. Инфаркт миокарда 2. Передозировка медикаментов (сердечные гликозиды, мочегонные, симпатомиметики и др. ) 3. Инфекционно-токсические поражения миокарда 4. Травмы (электрическая, механическая и др. )

Клиника: потеря сознания, судороги, отсутствие пульса на сонных артериях. Отсутствие сердечных тонов. Остановка дыхания. Расширение зрачков. Внезапная остановка сердца требует проведения немедленных реанимационных мероприятий. Они должны начинаться в течение 4 -5 минут

НЕОТЛОЖНАЯ ПОМОЩЬ (1) 1. Короткий удар кулаком по нижней трети грудины. При отсутствии эффекта повторить ещё раз. 2. При неэффективности начать закрытый массаж сердца. Чаще всего проводится непрямой (наружный) массаж сердца. Больной находится на твёрдой поверхности (пол, щит). Давление производится на нижнюю часть грудины. Темп массажа - 60 движений в минуту (на один вдох- 5 -6 нажатий грудной клетки). 3. Параллельно закрытому массажу сердца проводится искуственное дыхание: аппаратом типа Амбу, через воздуховод.

НЕОТЛОЖНАЯ ПОМОЩЬ (2) 4. Катетеризировать центральную или крупную периферическую вену. 5. Адреналин 1 мг. в/в каждые 3 -5 мин. проведения реанимационных мероприятий. 6. При фибрилляции желудочков дефибрилляция 200 Дж, (при неэффективности через 3 -5 мин. 300 Дж, при неэффективности далее через 3 -5 мин. неоднократно 360 Дж)

ПРИЗНАКИ ЭФФЕКТИВНОВСТИ РЕАНИМАЦИООНЫХ МЕРОПРИЯТИЙ 1. Появление пульса на сонных артериях 2. Сужение зрачков 3. Появление самостоятельных дыхательных движений

ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ Клиника: Внезапно возникающее сердцебиение, слабость, одышка. Частота сердечных сокращений 160 -240 в минуту. Могут быть боли в области сердца. АД снижается. Появляется бледность кожных покровов, цианоз. ЭКГ - основной метод дифференциальной диагностики. При наджелудочковой пароксизмальной тахикардии все зубцы сердечного цикла на ЭКГ могут присутствовать, но зубец Р может изменяться аналогично наджелудочковой экстрасистолии, может быть положительным или отрицательным, наслаиваться на зубец Т или на комплекс QRS, может находиться между QRS и зубцом T. При желудочковой пароксизмальной тахикардии QRS уширен (более 0, 12 сек. ).

Неотложная помощь при наджелудочковой пароксизмальной тахикардии: - вагусные пробы: массаж каротидного синуса, проба Вальсальвы, Ашнера-Даньини, натуживание, искусственно вызванная рвота; - лекарственная терапия - препараты выбора: АТФ - 1 -2 мл в/в струйно или финоптин 5 -10 мг в/в на 5 -10 мл физраствора или глюкозы; ритмилен 150 мг, кордарон 450 мг, новокаинамид 10% - 5 -10 мл в/в; - учащенная чреспищеводная стимуляция; - электроимпульсная терапия (кардиоверсия)

Неотложная помощь при желудочковой пароксизмальной тахикардии: если позволяет уровень АД и состояние больного в/в ввести лидокаин или тримекаин в дозе 100 -200 мг струйно или новокаинамид 10% - 5 -10 мл в/в, или кордарон 450 мг в/в; или пропафенон 1 мг/кг в/в - ввести препараты калия в/в в виде поляризующей смеси или панангин; - если имеется аритмический коллапс провести неотложную ЭИТ

Неотложная помощь при фибрилляции предсердий: • • Верапамил или дилтиазем 5 -10 мг за 15 -30 сек. в 20 мл 5% глюкозы или физраствора. Эффект не более 30%, но ЧСС снижается, после чего эффективность других препаратов увеличивается. Новокаинамид 10% -5 -15 мл в/в медленно, под контролем АД (можно с мезатоном 1% 1 мл). Кордарон в/в капельно 450 мг, суточная доза 1, 2 -1, 8 г. или в табл. по 0, 2 30 мг/кг в первый день однократно, при отсутствии эффекта на второй день 15 мг/кг однократно. При купировании фибрилляции предсердий осуществляют переход на поддерживаемую дозу - 1 -2 табл. в день 5 -7 дней в неделю. При отсутствии эффекта дать однократно 0, 4 хинидина или 0, 25 новокаинамида. Хинидин в суточной дозе 1, 4 -1, 8 в сутки по схеме 0, 4 затем 0, 2 через 2 часа (частый ЭКГ-контроль или мониторное наблюдение за ритмом). Одновременно давать верапамил или анаприлин по 40 мг 3 раза в день. Ритмилен 150 мг в/в медленно. Пропафенон 0, 5 мг/кг - 2 мг/кг в 200 мл 5% глюкозы за 1 -3 часа с контролем АД и функции внутрисердечной проводимости. Электрическая дефибрилляция. Эффект лучше на фоне кордаронотерапии

Противопоказания для купирования фибрилляции предсердий: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. Фибрилляци предсердий при полной А-В блокаде (синдром Фредерика) или А-В блокаде высокой степени. Больные с частыми пароксизмами фибрилляции предсердий на фоне применения высоких доз антиаритмических препаратов. СССУ типа тахи-брадикардия (если решено купировать, то без В-блокаторов и антагонистов Са). Значительное расширение камер сердца в особенности левого предсердия (зубец Р до пароксизма более 0, 12 -0, 14 сек. , размер полости левого предсердия более 4, 5 см). Хроническая СН III ст. (при СН II Б вначале ликвидировать СН, затем купировать аритмию). Легочное сердце. Дилатационная миокардиопатия. Тромбоэмболии в анамнезе. Нелеченный тяжелый тиреотоксикоз ( вначале лечение тиреотоксикоза, затем снятие аритмии). Резковыраженный митральный стеноз ( вначале комиссуротомия, затем восстановление синусового ритма). Гликозидная интоксикация (снять интоксикацию, нормализовать уровень К+ крови, затем купировать аритмию). Гипокалиемия (антиаритмическая терапия после или на фоне нормализации уровня К+ крови). Возраст пациента более 65 лет (относительное противопоказание). Давность аритмий более 2 лет (восстановить синусовый ритм можно, но имеется большая вероятность нормализационной тромбоэмболии, т. к. наличие тромбов в предсердиях чрезвычайно велико).

Неотложная помощь при трепетании предсердий: 1. Чреспищеводная стимуляция левого предсердия. 2. ЭИТ. 3. 3. Лекарственная терапия

Неотложная помощь при отеке легких: 1. Независимо от наличия или отсутствия болей в сердце - в/в наркотики, лучше морфин 1% - 1 мл. 2. В/в капельно нитропруссид натрия 50 мг на 200 мл 5% глюкозы, под контролем АД или изосорбид динитрат (изокет) 10 мг (10 мл) на 200 мл 5% глюкозы (физраствора), или нитроглицерин амп. 1% спиртового р-ра 1 -2 мл (10 -20 мг), или амп. по 5 -10 мг в 5 - 10 мл физраствора, глюкозы (нитро, перлинганит) на 200 мл 5% р-ра глюкозы или физраствора. Эти препараты вводятся в/в капельно, 5 -6 капель в минуту под контролем АД (не снижать менее 90 мм. рт. ст. ). При отсутствии жидкого нитроглицерина (изокета) или нитропруссида можно давать нитроглицерин под язык 0, 5 мг через 5 минут под контролем АД. 3. Ввести в/в 60 -120 мг лазикса. 4. Ингаляция кислорода. 5. Пеногашение: ингаляция кислорода через 40 -70% р-р спирта; ингаляция 0, 6 -1 мл 10% р -ра антифомсилана; в/в 10 мл 33% р-ра спирта. 6. При отсутствии эффекта у пациентов с низким АД: искусственная вентиляция легких с повышением давления в конце выдоха;

Поражение боевыми отравляющими веществами и медицинская помощь при этих состояниях доцент Головёнкин С. Е.

Токсикологическая классификация отравляющих веществ (основана на общности клинических проявлений при поражении ОВ) • нервно-паралитического действия (зарин, зоман) • кожно-нарывного действия (иприт (сернистый), азотистый иприт, люизит); • удушающего действия (фосген, дифосген, хлорпикрин); • общеядовитого действия (синильная кислота, хлорциан); • психохимического действия — «Би-Зет» (BZ), LSD-25 (ДЛК); • раздражающего действия (адамсит, дифенилхлорарсин и др. ) • слезоточивого действия (CS, хлорацетофенон, бромбензилцианид и др. )

По боевому назначению отравляющие вещества делятся на три группы: смертельно действующие — зарин, зоман, иприты, люизит, синильная кислота, хлорциан; временно выводящие из строя — «Би-Зет» (BZ); раздражающие (применяемые для ослабления боеспособности войск) — «Си-Эс» (CS), хлорацетофенон, бромбензилцианид, адамсит, дифенилхлорарсин.

По скорости развития поражающего действия: ОВ быстрого действия — картина отравления полностью развертывается в течение первого часа после воздействия ОВ боевых концентраций (ОВ нервно-паралитического, кожно-нарывного действия, общетоксического действия и др. ); ОВ замедленного действия — отчетливая картина поражения возникает после первого часа воздействия (иприт, фосген).

В зависимости от длительности сохранения поражающего действия: стойкие отравляющие вещества: жидкие ОВ с высокой температурой кипения, медленно испаряются и следовательно сохраняют поражающее действие многие дни и месяцы (ОВ нервно-паралитического, кожно-нарывного действия); нестойкие отравляющие вещества: жидкие ОВ с низкой температурой кипения, медленно испаряются и следовательно сохраняют поражающее действие в течение короткого срока — от десятков минут до 1— 2 ч (удушающие ОВ, ОВ общеядовитого действия. ).

ОТРАВЛЯЮЩИЕ ВЕЩЕСТВА НЕРВНО-ПАРАЛИТИЧЕСКОГО ДЕЙСТВИЯ Состоящие на вооружении (зарин, зоман) Бытовые (инсектициды, применяющиеся в быту и сельском хозяйстве (например, хлорофос, метафос, карбофос, фталофос и др. )) Зарин – бесцветная жидкость, практически без запаха, t кипения 152 С, хорошо растворяется в жирах, органических растворителях, воде. Обладает значительной летучестью и сравнительно небольшой стойкостью на местности. Проникает через кожные покровы в капельножидком и парообразном состоянии. Зоман - бесцветная жидкость, практически без запаха, t кипения 200 С, хорошо растворяется в жирах, органических растворителях, в воде растворяется умеренно. Хорошо проникает через кожные покровы в капельно-жидком и парообразном состоянии.

Патогенез Фосфорорганические отравляющие вещества (ФОВ) являются ядами нервно-паралитического действия, вызывающими поражение различных отделов нервной системы, в результате чего происходит нарушение дыхания, кровообращения, расстройство зрения, органов пищеварения, а в тяжелых случаях — судороги и параличи. В основе механизма токсического действия ФОВ лежит избирательное действие на холинореактивные структуры. Вследствие ингибиции фермента ацетилхолинэстеразы происходит накопление ацетилхолина в синапсах и перевозбуждение М- и Н- холинореактивных систем на периферии и в центральной нервной системе. Перевозбуждение Мхолинореактивных систем обозначается как мускариноподобное действие, которое клинически выражается как перевозбуждение парасимпатической нервной системы. Перевозбуждение Н-холинореактивных систем обозначается как никотиноподобный эффект, который проявляется перевозбуждением симпатических ганглиев и мионевральных синапсов поперечнополосатой мускулатуры.

Мускариноподобное действие: Глаза – миоз, спазм аккомодации, ухудшение зрения вдаль Легкие – бронхоспазм, одышка, удушье, бронхорея Сердце – брадикардия ЖКТ – саливация, тошнота, рвота, гиперсекреция, спазмы, тенезмы, понос Никотиноподобное действие: Мускулатура – скованность, общая слабость мышц и дыхательной мускулатуры Симпатические ганглии – тахикардия, АД, бледность Центральное действие: Головная боль, головокружение, возбуждение, бессонница Тремор мышц Тонико-клонические судороги Кома Угнетение дыхательного и сосудодвигательного центров

Клиника поражений ФОВ Легкая степень характеризуется возникновением симптомов поражения спустя 30— 60 мин после вдыхания паров и проявляется беспокойством, страхом, тревогой, бессонницей, головной болью, болями в глазницах, затруднением дыхания, болями в области груди, ухудшением зрения ( «сетка» или «туман» перед глазами), тошнотой, болями в животе. Объективно отмечается: • резкое сужение зрачков (миоз) и отсутствие реакции на свет, • влажность кожных покровов, • мышечные фибрилляции отдельных групп мышц, • слюнотечение, • эмоциональная лабильность, • некоторое учащение дыхания, • умеренная тахикардия и гипертензия. В зависимости от преобладания клинической симптоматики принято выделять различные клинические формы: • миотическую (превалируют нарушения зрения), • диспноэтическую (преобладают расстройства дыхания), • невротическую (преобладают расстройства центральной нервной системы), • кардиальную, • гастральную. Практическое выздоровление наступает через 3— 5 дней. Активность холинэстеразы может быть снижена до 50 % от нормы.

Клиника поражений ФОВ Средняя степень характеризуется более быстрым развитием симптомов интоксикации (минуты—десятки минут после вдыхания паров). Наряду с симптомами, характерными для легкой степени поражения, появляется выраженный бронхоспазм. - Лицо пострадавшего синеет. - Отмечается кашель с отделением вязкой слизистой мокроты. - Бронхорея и бронхоспазм ухудшают бронхиальную проходимость, еще более усиливая одышку. - Появляется гипоксия. Нередко ведущими могут быть психические расстройства: • оглушенность, • сопор, • делирий. В зависимости от преобладания клинической картины выделяют бронхоспастическую и психоневротическую клинические формы. Активность холинэстеразы снижается до 20— 30 % от нормы. Определяются нейтрофильный лейкоцитоз и лимфопения. Выздоровление наступает через 2— 3 нед. Возможные осложнения: пневмонии, астеническое состояние, миокардиодистрофия, интоксикационный психоз и др.

Клиника поражений ФОВ Тяжелая степень характеризуется быстрым развитием грозных симптомов отравления. Кроме ранее перечисленного характерным признаком этой формы отравления являются судороги — вначале клонические, а в последующем тонические. Они возникают приступообразно и могут продолжаться в течение нескольких часов. В период судорог: • Сознание утрачивается. • Кожные покровы синюшные, покрытые холодным липким потом. • Зрачки точечные, без реакции на свет. • Изо рта выделяется большое количество слюны и слизи. • Дыхание нерегулярное, судорожное, шумное. • Тоны сердца глухие. • Артериальное давление неустойчиво.
Клиника поражений ФОВ При крайне тяжелой степени поражения возможна остановка дыхания и сердечной деятельности. Активность холинэстеразы уменьшается до 20 % от нормы и ниже. Возможны осложнения: • пневмонии, • полиневриты, • парезы и параличи, • затяжное астеническое состояние, • неврозы, • психозы и др.

ОСОБЕННОСТИ КЛИНИКИ, СВЯЗАННЫЕ С ПУТЯМИ ПРОНИКНОВЕНИЯ ОТРАВЛЯЮЩИХ ВЕЩЕСТВ В ОРГАНИЗМ Клиника ингаляционного отравления развивается быстро, скрытый период практически отсутствует. При поступлении через кожные покровы в месте попадания ОВ наблюдаются фибриллярные мышечные подергивания. Симптомы общего отравления возникают после скрытого периода в течение от нескольких минут до нескольких часов. Миоз даже при тяжелых поражениях может отсутствовать или развивается поздно, судороги выражены слабее. Доминируют симптомы, свидетельствующие об угнетении центральной нервной системы. При попадании ФОВ в желудок с водой или пищей возникают резкие боли в животе, тошнота, рвота и понос. При средней и тяжелой формах поражений появляются общие симптомы отравления. При попадании ФОВ на раневую поверхность возникают мышечные подергивания в области раны. Симптомы общего отравления развиваются быстро, поражение протекает тяжело.

Принципы лечения Важнейшим требованием к оказанию помощи пораженным ФОВ является ее ургентность, обусловленная быстротой развития отравления. Оказание медицинской помощи при поражениях ФОВ производится в такой последовательности: • прекращение дальнейшего поступления яда; • применение специфических противоядий (антидотов); • восстановление и поддержание жизненно важных функций (дыхания и кровообращения); • симптоматическое лечение.

Наиболее эффективно раннее применение антидотов: 1) холинолитиков (атропин, метамизил, бензацин и др. ) – ХЛ вступают в соединение с М-холинореактивными системами синапсов, блокируют их и препятствуют воздействию избыточно накопившегося ацетилхолина (хорошо снимают мускариноподобное действие ФОВ); 2) реактиваторов холинэстеразы (дипироксим, карбоксим) – РХЭ связывают ФОВ в организме отщепляя молекулу ФОВ от холинэстеразы, в результате чего они восстанавливают (реактивируют активность фермента).

Первая помощь: • включает надевание противогаза, • вынос (вывоз) пострадавшего из очага поражения, • введение антидота с помощью шприц-тюбика, • дегазацию участков кожи и прилегающих участков обмундирования жидкостью из индивидуального противохимического пакета (ИПП), • проведение искусственного дыхания по показаниям. Доврачебная помощь дополняет мероприятия первой помощи • Повторное введение антидота (по показаниям), • Введение сердечно-сосудистых и противосудорожных средств, • Проведение оксигенотерапии, • Дополнительная дегазация открытых участков кожи и обмундирования.

Первая врачебная помощь проводится в сокращенном объеме по неотложным • • показаниям: санация носоглотки и полости рта от слизи и рвотных масс; внутримышечное (при тяжелой степени — внутривенное) введение антидотов: 1) Атропина 0, 1 % раствор вводится до 2 мл при легкой степени, до 2— 4 мл при средней и до 4— 6 мл и более при тяжелой степени до снятия симптомов интоксикации с последующей легкой переатропинизацией. 2) Дипироксима 15 % раствор вводится внутримышечно по 1 мл при легкой степени до 450— 600 мг в сутки, при средней по 2 мл до 900— 1200 мг в сутки, при тяжелой и крайне тяжелой степени внутривенно по 2— 3 мл до 1800— 2400 мг в сутки. Реактиваторы холинэстеразы вводятся в первые 2— 3 сут; • • • для снятия судорожного синдрома применяют внутримышечно 0, 5— 1, 0 мл 3 % раствора феназепама, 2— 4 мл 0, 5 % раствора сибазона, 5 мл 5 % раствора барбамила; при явлениях гипоксии проводят кислородные ингаляции, выраженная двигательная недостаточность устраняется проведением ИВЛ; делириозные проявления, психозы купируются внутримышечным введением аминазина или тизерцина (2, 5 % раствора 1 -2 мл); В случае попадания ОВ с пищей проводят зондовое промывание желудка с последующей дачей адсорбента (30— 50 г активированного угля). При попадании ФОВ в глаза необходимо промыть их водой или 2 % раствором гидрокарбоната натрия.

Квалифицированная терапевтическая помощь состоит из неотложных и отсроченных мероприятий. Неотложные мероприятия включают: • проведение полной санитарной обработки со сменой обмундирования; • повторное применение атропина — 0, 1 % раствор по 1— 3 мл внутримышечно или внутривенно, поддерживая явления легкой переатропинизации в течение 1— 3 сут. На курс — от 8 до 50 мл атропина и более в зависимости от степени тяжести поражения; • продолжение введения реактиваторов холинэстеразы в ранее указанных дозировках в зависимости от степени тяжести поражения до истечения 2— 3 сут; • при возникновении судорог или их рецидивов введение внутримышечно или внутривенно противосудорожных средств (2— 4 мл 0, 5 % раствора сибазона, 10— 20 мл 20 % раствора оксибутирата натрия, 15— 20 мл 1 % раствора тиопентала натрия, 0, 5— 1 мл 3 % раствора феназепама); • при выраженной дыхательной недостаточности — санация ротоглотки и трахеобронхиального дерева; • при явлениях гипоксии — проведение оксигенотерапии, а при угнетении дыхания — ИВЛ ручным или аппаратным методом; • при делириозных проявлениях — применение сибазона, аминазина, тизерцина; • при бронхоспазме — введение бронходилятаторов 10 мл 2, 4 % раствора эуфиллина внутривенно, 0, 5— 1 мл 5 % раствора эфедрина гидрохлорида подкожно; • при сердечной недостаточности — введение сердечных гликозидов 0, 5 мл 0, 05 % раствора строфантина или 1, 0 мл 0, 06 % раствора коргликона; • при артериальной гипотонии — 1, 0 мл 1 % раствора мезатона внутримышечно повторно; • при угрозе отека мозга — проведение дегидратационной терапии (введение салуретиков).

Квалифицированная терапевтическая помощь Отсроченные мероприятия включают: • назначение десенсибилизирующих средств: глкокортикоидов, димедрола, пипольфена; • продолжение дезинтоксикационной и симптоматической терапии; • профилактическое введение антибиотиков (при тяжелой степени). Дальнейшая тактика: После оказания помощи основная часть легкопораженных остается в омедб (омо). Легкопораженные с невротической формой, со стойкими функциональными нарушениями сердечно-сосудистой и дыхательной систем после оказания помощи эвакуируются в ВПГЛР. Пораженные средней степени тяжести эвакуируются в ВПТГ. Тяжелопораженные, как правило, в течение 1— 2 сут нетранспортабельны, в последующем эвакуируются в терапевтические госпитали (ВПТГ, ВПНГ).

Специализированная терапевтическаяя помощь осуществляется в госпиталях базы фронта (ВПТГ, ВПНГ, ВПГЛР) и госпиталях центра терапевтами, реаниматологами, невропатологами, терапевтами-токсикологами, пульмонологами, кардиологами. Неотложные мероприятия специализированной медицинской помощи включают: • при острой дыхательной недостаточности − интубацию трахеи (противопоказаны деполяризующие миорелаксанты), аспирацию слизи и рвотных масс из трахеобронхального дерева, оксигенотерапию, ИВЛ (при длительной ИВЛ — наложение трахеостомы); • при острой сосудистой недостаточности — трансфузионную терапию (полиглюкин, гемодез), применение возопрессорных средств (эфедрин, допамин и др. ), использование глюкокортикоидных гормональных препаратов в больших дозах; • при острой сердечной недостаточности — введение поляризующей смеси, сердечных гликозидов в сочетании с препаратами калия, при остановке сердца — прямой массаж сердца; • поддержание кислотно-основного и водно-электролитного баланса.

Отсроченные мероприятия специализированной медицинской помощи включают: проведение антидотной, дезинтоксикационной и десенсибилизирующей терапии (введение атропина в соответствующих дозах, антигистаминных препаратов, препаратов кальция и калия, изотонического раствора хлорида натрия, кровезамещающих жидкостей, обильное питье); при выраженном астеническом синдроме назначение общеукрепляющего лечения (растворы глюкозы с витаминами внутривенно, витамины группы В, аскорбиновая кислота, пантотеновая кислота, рутин внутрь), тонизирующих, седативных и снотворных средств, АТФ, пирацетама, этомерзола и др. ; при пневмониях — назначение антибиотиков (с учетом чувствительности микрофлоры) и сульфаниламидов, отхаркивающих, сердечно-сосудистых средств, кислорода; при развитии астматического бронхита и рецидивирующего бронхоспазма — назначение атропина, эфедрина, димедрола, а также ингаляций эфедрина, эуфиллина, беротека; при нейроциркуляторной дистонии — назначение препаратов валерианы, брома, ландыша, седативных средств; в случаях коронарного ангиоспазма — курсовое применение коронаролитических средств (нитроглицерин внутривенно), при резком болевом синдроме — инъекции анальгетиков, наркотиков; при гастроинтестинальном синдроме — проведение диетического лечения, по показаниям назначают соляную кислоту, при выраженных болях — атропин, папаверин, новокаин;

Отравление фосфорорганическими веществами в быту Фосфорорганические вещества (ФОВ) применяются как инсектициды в быту, сельском хозяйстве (например, хлорофос, метафос, карбофос, фталофос и др. ). Лечение: 1. Общая детоксикация и предотвращение всасывания отравляющего вещества. 2. Антидотная терапия 3. Симптоматическая терапия.

Лечение отравления ФОВ 1. Общая детоксикация и предотвращение всасывания отравляющего вещества. • Пострадавший выводится из зараженного помещения. • Удалить вещество, попавшее на кожу (обрабатывается щелочными растворами – 2% р-ром соды). • Промывают желудок, дают активированный уголь (если было попадание внутрь). • При попадании в глаза – промыть их струей чистой воды и закапать 30% р-р сульфацил-натрия (альбуцида).

Лечение отравления ФОВ 2. Антидотная терапия Холинолитики Атропин — основное средство при отравлении фосфорорганическими веществами. Начальная доза 1 мг в/в, затем по 2 мг каждые 15 мин до появления симптомов атропинизации (прекращение бронхореи и слюнотечения, гиперемия лица, мидриаз). На протяжении суток введение атропина при необходимости повторяют; общая доза обычно составляет около 40 мг. В тяжелых случаях может потребоваться более длительное лечение и применение высоких доз (до 0, 5— 1, 5 г/сут). На мышечные проявления атропин не действует. Реактиваторы ацелилхолинэстеразы. Дипироксим 15% р-р 1 мл в/м (150 мг)

Лечение отравления ФОВ 3. Симптоматическая терапия • Дезинтоксикационная терапия (кровезаменители, физ. раствор в/в. . ) • Предупреждение возникновения и ликвидация возникшей дыхательной недостаточности: - оксигенотерапия, - туалет полости рта, интубация для эвакуации большого количества секрета из трахеи и крупных бронхов, ИВЛ (при коме). • Коррекция гемодинамических расстройств (при ↑ АД – пентамин 5% 0, 5 - 1 мл. ) • При психомоторном возбуждении: - реланиум (седуксен) 2 – 4 мл в/венно, - аминазин 2, 5% раствор 2 – 4 мл в/венно; - оксибутират натрия 20% 40 – 60 мл.

НЕОТЛ_СОСТ_декабрь_2012_1.ppt