CЛР Зори Украины 02.08.2012.ppt
- Количество слайдов: 95

Оказание неотложной помощи при внезапной остановке кровообращения

Раптова зупинка кровообігу (РЗК) Визначення: РЗК, стан, що виникає внаслідок неадекватного забезпечення кровообігу, викликаного зниженням серцевого викиду, що приводить до порушень функції органів-мишеней (серце, мозок, нирки)

Ознаки зупинки кровообігу Основні ознаки: • відсутність пульсу на магістральних судинах (сонна, стегнова, плечова) • відсутність самостійного дихання • розширення зіниць Додаткові ознаки: • відсутність свідомості • блідість чи ціаноз шкіри • атонія, арефлексія, адинамія • неприродне положення тіла хворого • Оцінка стану хворого має проводитися на протязі не більше 10 -15 с.

Причини раптової зупинки серця Первинна зупинка серця внаслідок: – інфаркт міокарду – порушення серцевого ритму (блокада, фібриляція тощо) – поранення серця – ураження електричним струмом – подразнення рефлексогенних зон – інсульт

Причини раптової зупинки серця Вторинна зупинка серця (внаслідок нижче переліченого) – – – – порушення дихання (гіпоксія, асфіксія) крововтрата зневоднення отруєння анафілактичний шок та інші види шоків травми переохолодження перегрів

Причини зупинки кровообігу Більшість настає внаслідок порушень: • Прохідності дихальних шляхів • Дихання • Кровообігу
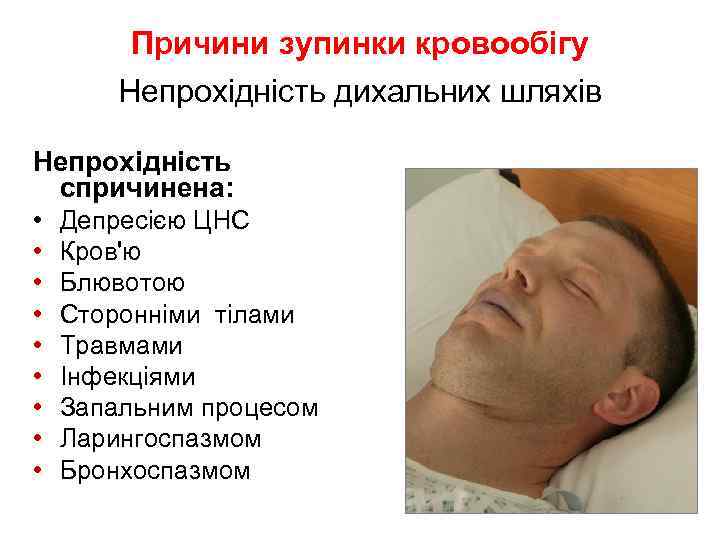
Причини зупинки кровообігу Непрохідність дихальних шляхів Непрохідність спричинена: • • • Депресією ЦНС Кров'ю Блювотою Сторонніми тілами Травмами Інфекціями Запальним процесом Ларингоспазмом Бронхоспазмом

Причини зупинки кровообігу Порушення дихання • Порушення стимуляції дихання – Депресія ЦНС • Порушення механіки дихання – Слабкість м'язів – Ушкодження нервів – Рестрикційні порушення грудної клітки – Біль зламаних ребер • Легеневі порушення – пневмоторакс – гемоторакс – інфекції – загострення ХОЗЛ – астма – легенева емболія – ARDS

Причини зупинки кровообігу Порушення кровообігу Первинні • • Гострі коронарні синдроми Порушення ритму Гіпертонія Вади клапанів Ліки Спадкові хвороби серця Електролітні порушення та порушення кислотно-лугової рівноваги • Ураження струмом Вторинні • • • Асфіксія Гіпоксія Втрата крові Гіпотермія Септичний шок

Актуальність питання • В Україні щороку понад 15 млн осіб потребують екстреної медичної допомоги • Несвоєчасне і низькоякісне надання екстреної медичної допомоги хворому або постраждалому може бути причиною стійкої втрати здоров’я чи смерті людини • Смертність населення працездатного віку від нещасних випадків, травм та отруєнь перевищує аналогічні показники в розвинених країнах світу в 10 разів
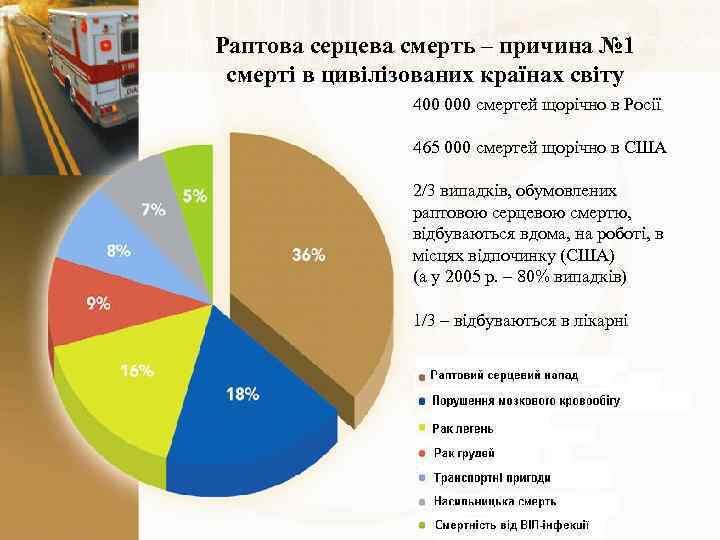
Раптова серцева смерть – причина № 1 смерті в цивілізованих країнах світу 400 000 смертей щорічно в Росії 465 000 смертей щорічно в США 2/3 випадків, обумовлених раптовою серцевою смертю, відбуваються вдома, на роботі, в місцях відпочинку (США) (а у 2005 р. – 80% випадків) 1/3 – відбуваються в лікарні

Що ми втрачаємо? • Біля 20% активних, працездатних людей, які вмерли від раптової серцевої смерті (РСС), не мають явного кардіологічного захворювання • У США щохвилини раптово вмирає одна людина

Що маємо робити? • Відпрацювання дій при наданні допомоги при раптовій зупинці кровообігу • Підготовка команд рятівників на робочих місцях • Забезпечення команд-рятівників необхідним обладнанням (автоматичні зовнішні дефібрилятори)

Що маємо на сьогодні? • Basic Life Suport Базові Pеанімаційні Заходи • Advanced Life Support Універсальний алгоритм дій • Пропозиції по ALS та BLS 2010 року

Basic Life Suport Базові Pеанімаційні Заходи/ BLS

Ланцюг виживання -заходи, які призводять до благополучного кінцевого результату після РЗК, можна представити як певний ланцюг - „ланцюг виживання”. Витривалість цілого ланцюга залежить від витривалості його найслабшого елементу; тому однаково міцними повинні бути всі чотири елементи ланцюга, які його творять:

Елементи ланцюга виживання • вчасне розпізнавання стану загрози для життя та повідомлення рятувальних служб, • вчасна серцево-легенева реанімація (СЛР), • вчасна дефібриляція, • післяреанімаційне лікування.
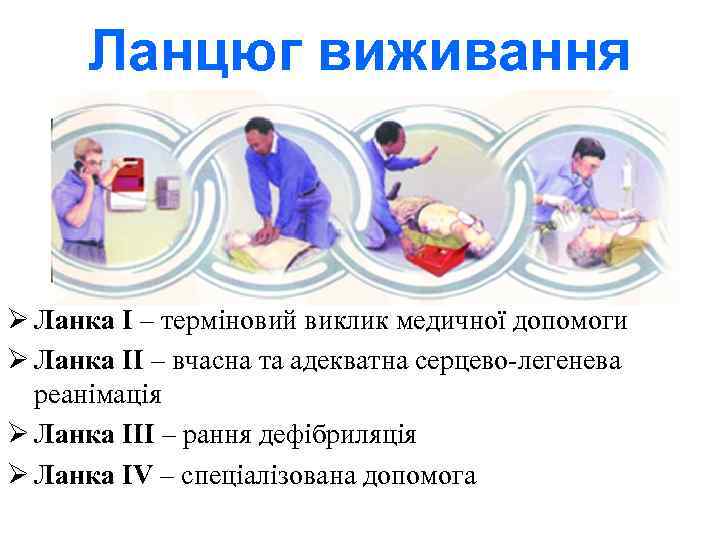
Ланцюг виживання Ø Ланка I – терміновий виклик медичної допомоги Ø Ланка II – вчасна та адекватна серцево-легенева реанімація Ø Ланка IIІ – рання дефібриляція Ø Ланка IV – спеціалізована допомога
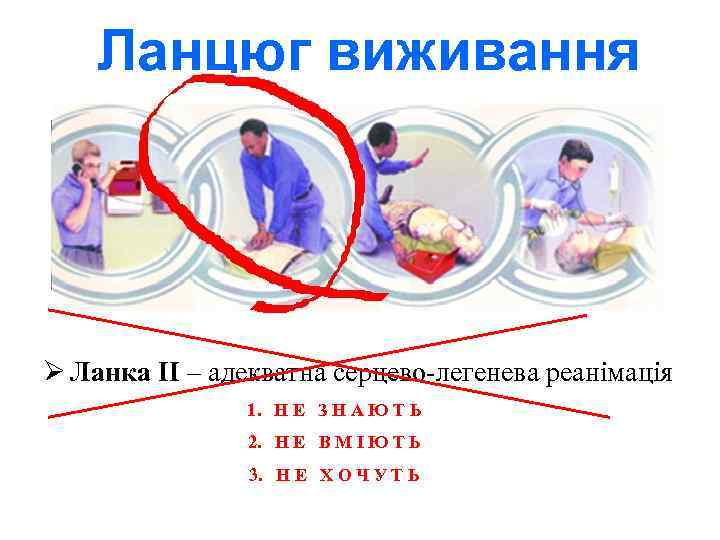
Ланцюг виживання Ø Ланка II – адекватна серцево-легенева реанімація 1. Н Е З Н А Ю Т Ь 2. Н Е В М І Ю Т Ь 3. Н Е Х О Ч У Т Ь
Ланцюг виживання Ø Ланка IIІ – рання дефібриляція Н Е М АЄ Г Р О Ш Е Й

Ланцюг виживання Ø Ланка IV – спеціалізована допомога НЕ ПРОВОДИТЬСЯ, БО ПАЦІЄНТ НЕ ДОЖИВАЄ

Базові реанімаційні заходи у дорослих осіб, що виконуються домедичними рятувальниками Базові реанімаційні заходи означають, що при цьому не використовується ніяке інше обладнання крім засобів особистої безпеки 1) Зупинка кровообігу розпізнається, якщо потерпілий не реагує і не дихає правильно. 2) Рятувальників необхідно вчити розміщувати долоні на середині грудної клітки, щоб вони не втрачали час на методи з ідентифікацією реберної дуги. 3) Кожен рятувальний вдих необхідно виконувати впродовж 1 секунди, а не 2 секунд. 4) Співвідношення натискань грудної клітки до вентиляції у дорослих осіб з РЗК - це 30 : 2. Це саме співвідношення застосовується у дітей, якщо процедури виконуються домедичним рятувальником. 5) У дорослих осіб необхідно пропустити два початкові штучні вдихи та виконати 30 натискань грудної клітки негайно після підтвердження зупинки кровообігу.
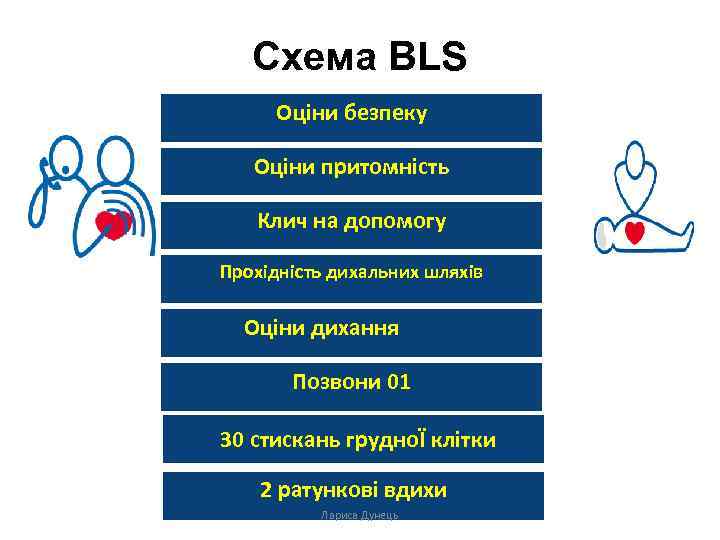
Схема BLS Оціни безпеку Оціни притомність Клич на допомогу Прохідність дихальних шляхів Оціни дихання Позвони 01 30 стискань грудноЇ клітки 2 ратункові вдихи Лариса Дунець

Послідовність BLS у дорослих осіб Базові реанімаційні заходи включають наступну послідовність дій: 1. Переконайся, що потерпілий, усі свідки події і ти сам перебуваєте у безпеці. 2. Перевір реакцію потерпілого. Делікатно потряси його за плечі і голосно запитай: „Чи все добре? ”
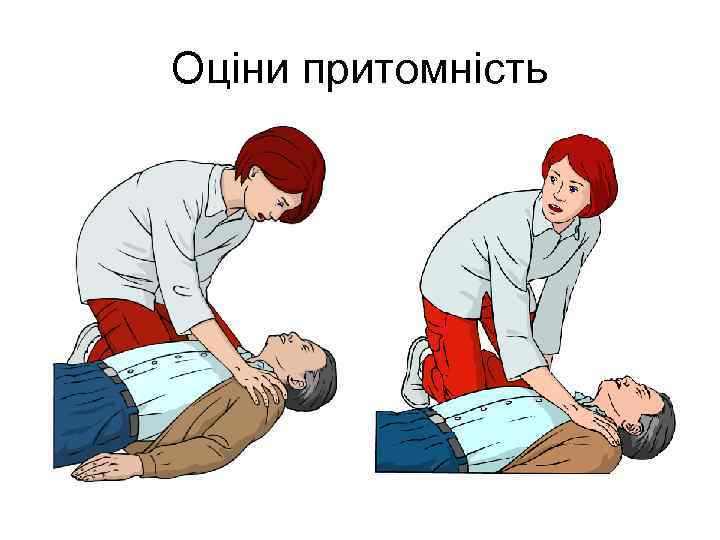
Оціни притомність

Утримуючи прохідність дихальних шляхів, за допомогою зору, слуху та дотику, оціни, чи правильне дихання • Оціни візуально рухи грудної клітки. • Вслухайся у дихальні шуми біля рота потерпілого. • Постарайся відчути рух повітря на своїй щоці. На оцінку зором, слухом та дотиком признач не більше 10 секунд.

Забезпеч прохідність дихальних шляхів З’ясуй ознаки життя • Реакція пацієнта • Забезпеч прохідність дихальних шляхів • Оціни дихання і пульс (не більше 10 секунд) … щоб підтвердити зупинку кровообігу
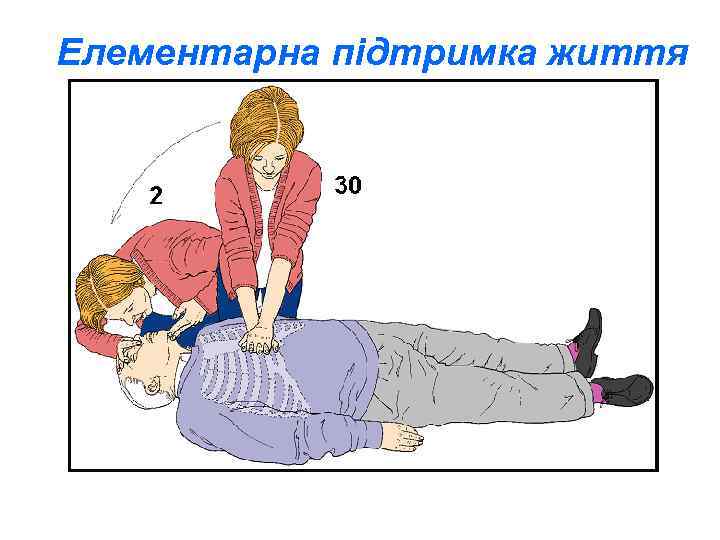
Елементарна підтримка життя

Якщо реагує: • Залиш потерпілого у позиції, в якій ти його застав, - якщо йому не загрожує ніяка небезпека. • Спробуй дізнатися якомога більше про стан потерпілого та виклич допомогу, якщо буде потрібна. • Регулярно оцінюй стан потерпілого.

Якщо не реагує: • Голосно поклич на допомогу. • Поверни потерпілого на спину, а потім віднови прохідність дихальних шляхів, виконуючи відгинання голови і піднесення щелепи: • Поклади свою руку на чоло потерпілому і делікатно відігни його голову назад. • Кінчики пальців поклади на щелепі потерпілого і підніми з метою відновлення прохідності дихальних шляхів.
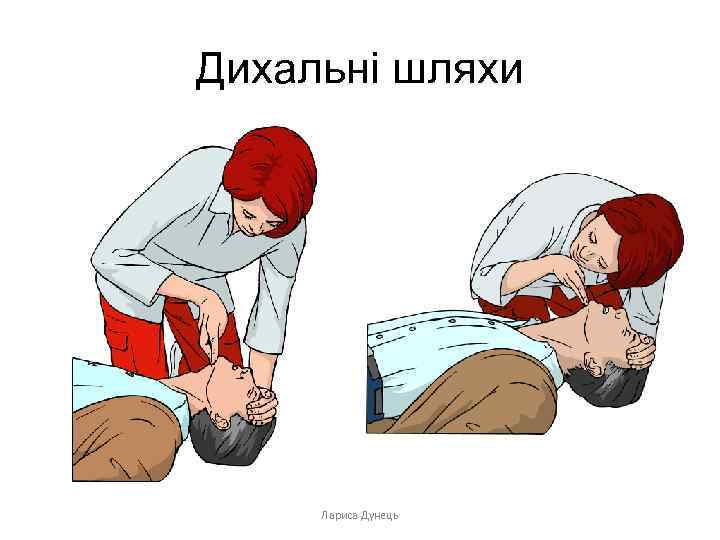
Дихальні шляхи Лариса Дунець

Якщо дихання правильне: • Поклади потерпілого в безпечній позиції • Вишли когось або сам йди по допомогу або виклич каретку невідкладної допомоги. • Регулярно перевіряй дихання.

Безпечна позиція Лариса Дунець

Якщо дихання неправильне: • Попроси когось, щоб задзвонив по каретку невідкладної допомоги або, якщо ти один, задзвони сам; може виникнути необхідність залишити потерпілого. Розпочни натискання грудної клітки згідно із поданим нижче описом: • Стань на коліна біля потерпілого. • Поклади зап’ястя однієї руки на середину грудної клітки потерпілого. • Зап’ястя другої руки поклади на тильний стороні першої руки. • Сплети пальці обох долоней та переконайся, що не натискатимеш на ребра потерпілого. Не натискай на надчеревну ділянку, ні на нижню частину грудини. • Нахилися над потерпілим, випрямлені плечі постав перпендикулярно над грудиною і натискай на глибину 4 -5 см. • Після кожного натискання звільни натиск на грудну клітку, не відриваючи долонь від грудини; повторюй натискання з частотою прибл. 100/хв. (трохи менше, ніж 2 натиски/секунду). • Тривалість натискання і звільнення натиску (релаксації) на грудину повинна бути однакова.

Поєднай натискання грудної клітки зі штучним диханням: • • • Після виконання 30 натискань віднови прохідність дихальних шляхів виконуючи відгинання голови та піднімання щелепи. Повільно вдмухуй повітря до вуст потерпілого впродовж 1 секунди, одночасно спостерігаючи, чи грудна клітка піднімається, як при нормальному диханні; такий рятувальний вдих - ефективний. Виконай 2 ефективні штучні вдихи Продовжуй виконувати натискання грудної клітки та рятувальні вдихи у співвідношенні 30 : 2. Перерви свої дії з метою оцінки стану потерпілого, тільки якщо він почне правильно дихати; в іншому випадку не переривай реанімації. Якщо на місці події діють більше одного рятувальника, для запобігання виснаженню вони повинні змінюватися при виконанні СЛР кожні 2 хвилини.
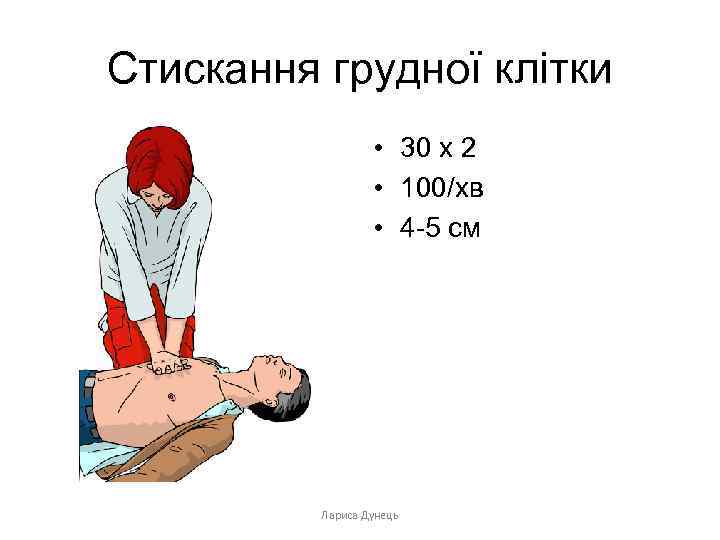
Стискання грудної клітки • 30 х 2 • 100/хв • 4 -5 см Лариса Дунець
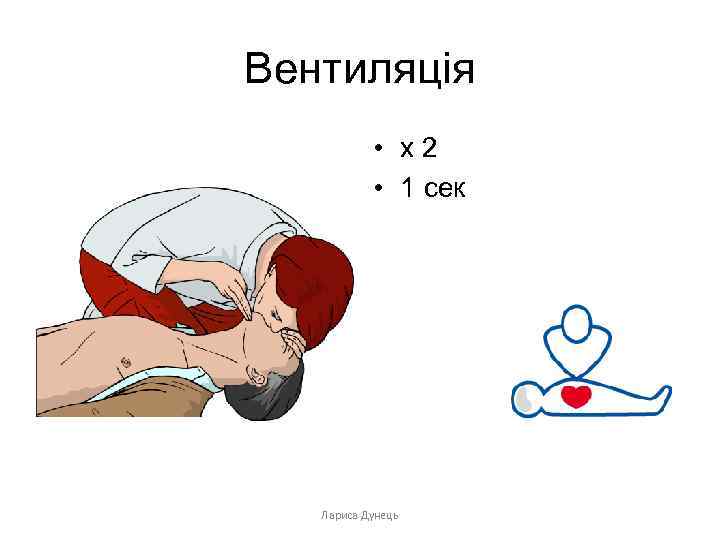
Вентиляція • х 2 • 1 сек Лариса Дунець

СЛР, обмежена виключно до натискань грудної клітки: • Якщо не хочеш або не можеш виконувати рятувальних вдихів, роби тільки натискання грудної клітки. • Якщо виконуєш виключно натискання грудної клітки, роби це без перерв із частотою 100 натискань на хвилину. • Перерви свої дії для перевірки стану потерпілого, тільки якщо він почне правильно дихати. В іншому випадку не припиняй реанімації.

Продовжуй реанімацію до моменту, коли: • прибудуть і почнуть діяти кваліфіковані медичні служби; • потерпілий почне правильно дихати; • виснажишся.

Схема BLS - AED Оціни безпеку Оціни притомність Клич на допомогу Прохідність дихальних шляхів Оціни дихання Подзвони 103 Включи AED Поступай згідно з голосовими командами Лариса Дунець
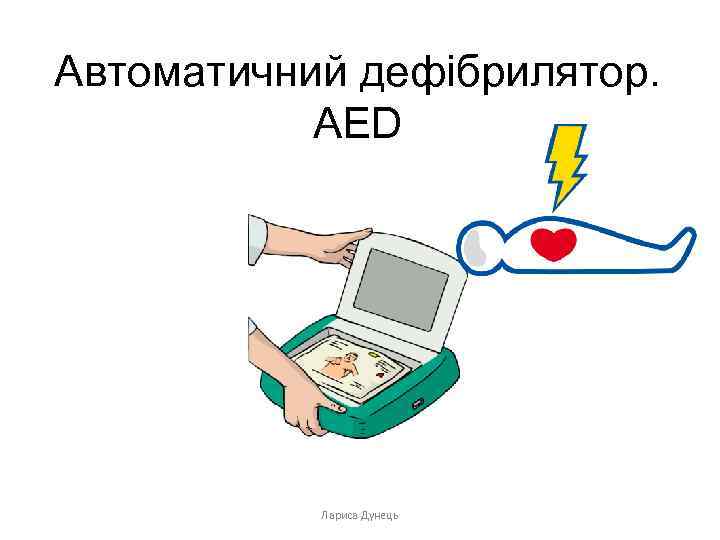
Автоматичний дефібрилятор. AED Лариса Дунець
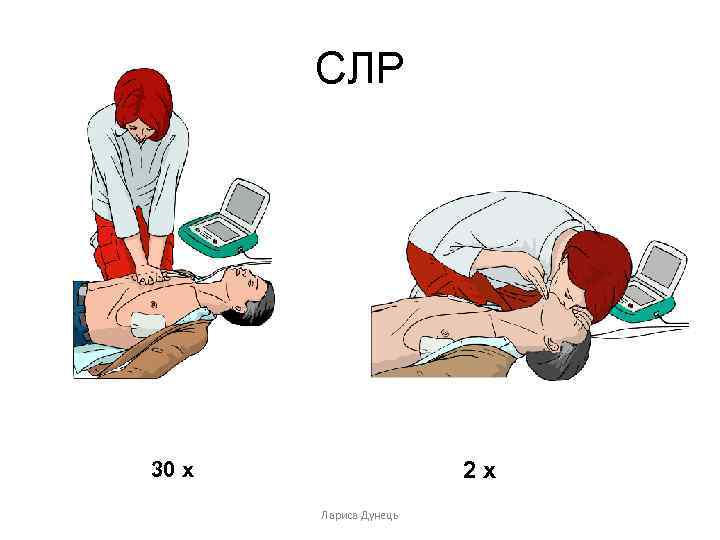
СЛР 2 х 30 х Лариса Дунець

Висновок: • Кожна доросла людина повинна вміти діагностувати стан клінічної смерті і проводити реанімаційні заходи! • При настанні клінічної смерті реанімація повинна бути розпочата якнайшвидше

Підсумки: • BLS „купує час” • Покращує виживання • Застосування AED, на 49 -70% збільшує виживання • Нескладна методика проведення
Чому медичний персонал не проводить адекватної реанімації? 1. В інституті у нас було 2 чи 3 заняття, і один тренажер на всіх. 2. Навіщо мені вчити “реанімацію”? У нас такого не було і не буде. В мене 20 -річний стаж – я знаю ВСЕ. 3. Я не буду до хворого торкатися, і дихати в нього не буду, бо не хочу заразитися.

П Р О Т Е: Всі лікарі, всіх спеціальностей, фельдшери та сестри медичні лікарень, поліклінік, амбулаторій, тощо повинні вміти надавати невідкладну медичну допомогу, та проводити серцево-легеневу реанімацію (СЛР)

Правові аспекти в медицині Ненадання допомоги особі, яка перебуває в небезпечному для життя стані, карається згідно з статтею 136 Кримінального Кодексу України позбавленням волі на строк від 2 -х до 5 -ти років

Advanced Life Support (ALS) Універсальний алгоритм дій

Цілі • • • Зрозуміти: Роль алгоритму ALS Лікування VF/VT без пульсу Лікування ритмів не-VF/VT Покази до прекордіального поштовху Потенційно зворотні причини РЗК
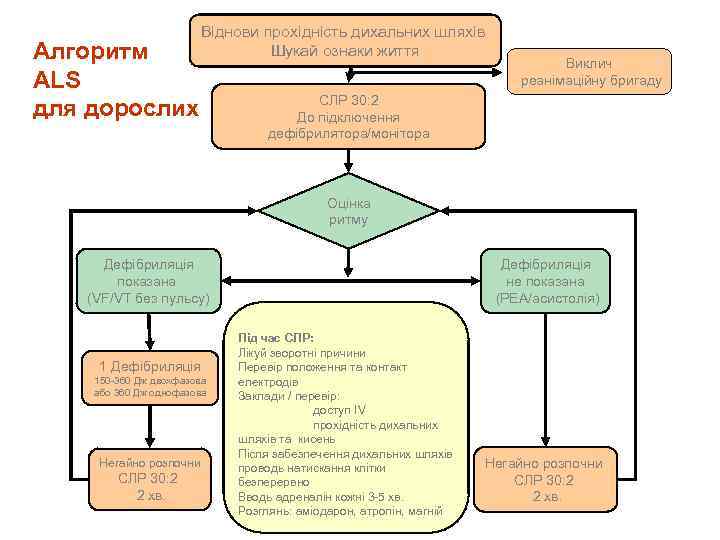
Алгоритм ALS для дорослих Віднови прохідність дихальних шляхів Шукай ознаки життя Виклич реанімаційну бригаду СЛР 30: 2 До підключення дефібрилятора/монітора Оцінка ритму Дефібриляція показана (VF/VT без пульсу) 1 Дефібриляція 150 -360 Дж двохфазова або 360 Дж однофазова Негайно розпочни СЛР 30: 2 2 хв. Дефібриляція не показана (PEA/асистолія) Під час СЛР: Лікуй зворотні причини Перевір положення та контакт електродів Заклади / перевір: доступ IV прохідність дихальних шляхів та кисень Після забезпечення дихальних шляхів проводь натискання клітки безперервно Вводь адреналін кожні 3 -5 хв. Розглянь: аміодарон, атропін, магній Негайно розпочни СЛР 30: 2 2 хв.

Udrożnij drogi Віднови прохідність oddechowe дихальних шляхів Poszukaj oznak krążenia Шукай ознаки життя • Оціни реакцію пацієнта • Віднови прохідність дихальних шляхів • Оціни, чи дихання правильне – Увага на агонічне дихання • Оціни кровообіг • Розпочни моніторування … щоб підтвердити зупинку кровообігу
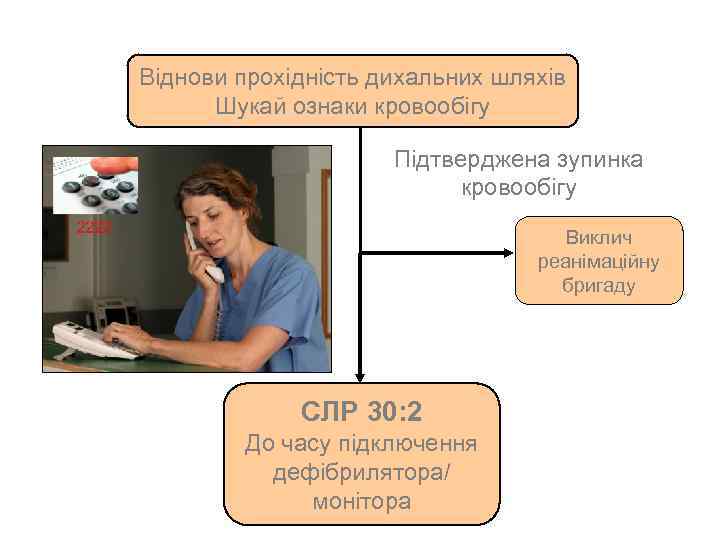
Віднови прохідність дихальних шляхів Шукай ознаки кровообігу Підтверджена зупинка кровообігу Виклич реанімаційну бригаду СЛР 30: 2 До часу підключення дефібрилятора/ монітора
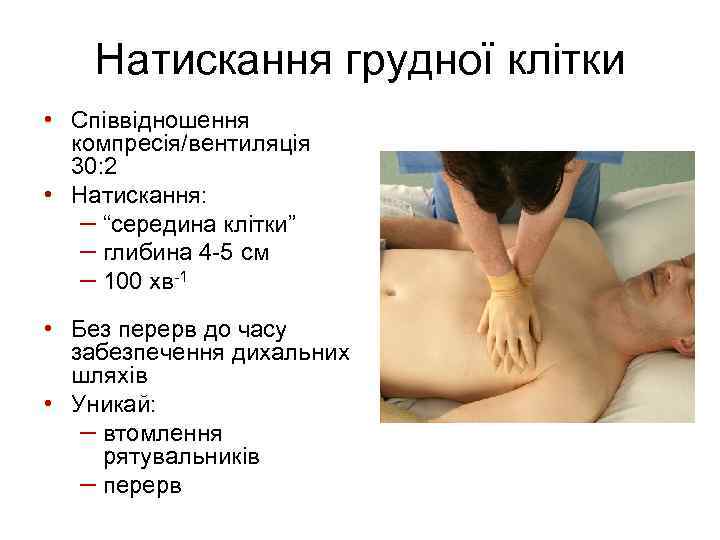
Натискання грудної клітки • Співвідношення компресія/вентиляція 30: 2 • Натискання: – “середина клітки” – глибина 4 -5 см – 100 хв-1 • Без перерв до часу забезпечення дихальних шляхів • Уникай: – втомлення рятувальників – перерв
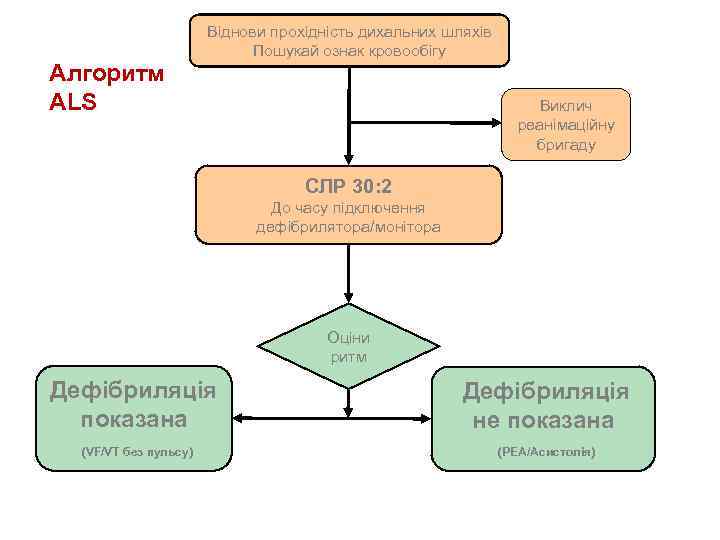
Віднови прохідність дихальних шляхів Пошукай ознак кровообігу Алгоритм ALS Виклич реанімаційну бригаду СЛР 30: 2 До часу підключення дефібрилятора/монітора Оціни ритм Дефібриляція показана Дефібриляція не показана (VF/VT без пульсу) (PEA/Асистолія)
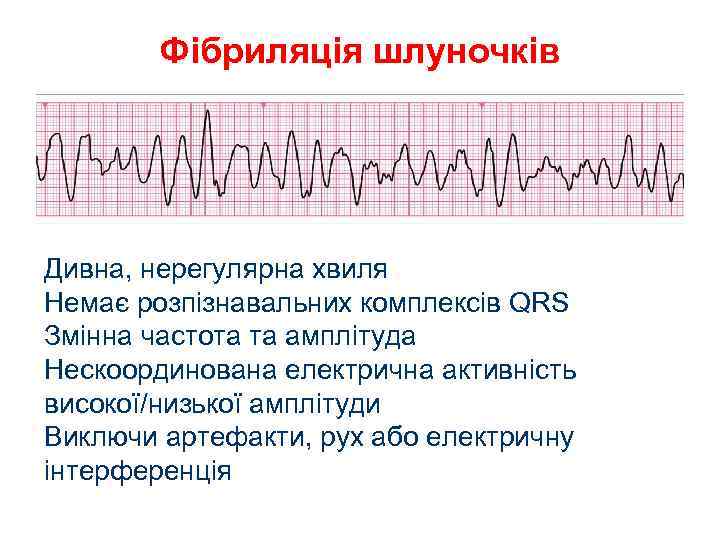
Фібриляція шлуночків Дивна, нерегулярна хвиля Немає розпізнавальних комплексів QRS Змінна частота та амплітуда Нескоординована електрична активність високої/низької амплітуди Виключи артефакти, рух або електричну інтерференція

В розвитку фібриляції шлуночків виділяють чотири стадії А – тріпотіння шлуночків, що продовжуються дві секунди, при якому проходять координовані скорочення, а на ЕКГ реєструються високоамплітудні ритмічні хвилі з частотою 250 -300 в одну хвилину.

Б – судомна стадія, що продовжуються 1 хв. , при якій проходять хаотичні некоординовані скорочення окремих ділянок міокарда з появою на ЕКГ високоамплітудних хвиль з частотою до 600 в одну хвилину.

В – стадія миготіння шлуночків (дрібнохвильова ФШ) тривалістю близько 3 хв. . Хаотичне збудження окремих груп кардіоміоцитів проявляється на ЕКГ хаотичними низькоамплітудними хвилями з частотою понад 1000 в 1 хв.

Г – атонічна стадія – затухаючі збудження окремих ділянок міокарду, на ЕКГ наростає тривалість та знижується амплітуда хвиль при їх частоті менше 400 в 1 хв. .

Механізми ФШ наступні: підвищення автоматизму в одній або кількох ділянках міокарду, повторний вхід хвилі збудження (ріентрі) та поєднання цих механізмів. Через 15 -30 сек. від початку ФШ хворий втрачає свідомість, через 40 -50 сек. розвиваються характерні судоми – одночасне тонічне скорочення скелетних м’язів. Розширюються зіниці, досягаючи максимального розміру через півтори хвилини. Шумне і часте дихання припиняється на другій хвилині клінічної смерті. Таким чином, час, відпущений на проведення реанімації з значними шансами на успіх мізерний – трохи більше хвилини (цей період відповідає великохвильовій фібриляції: тріпотіння та судомна стадії фібриляції). В цей період необхідне проведення електричної дефібриляції. Електричний розряд при кардіоверсії викликає короткочасну асистолію та повну деполяризацію міокарду, що дає можливість власним центрам автоматизму відновити гемодинамічно значиму електричну активність. В цьому полягає ціль дефібриляції.
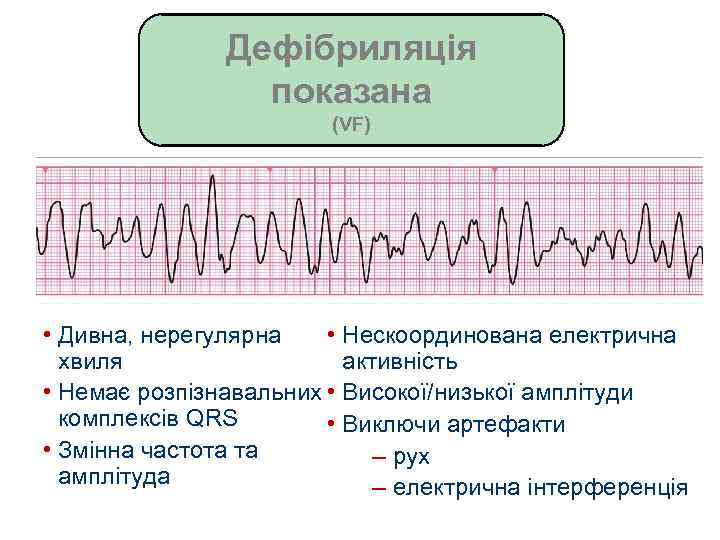
Дефібриляція показана (VF) • Дивна, нерегулярна • Нескоординована електрична хвиля активність • Немає розпізнавальних • Високої/низької амплітуди комплексів QRS • Виключи артефакти • Змінна частота та – рух амплітуда – електрична інтерференція
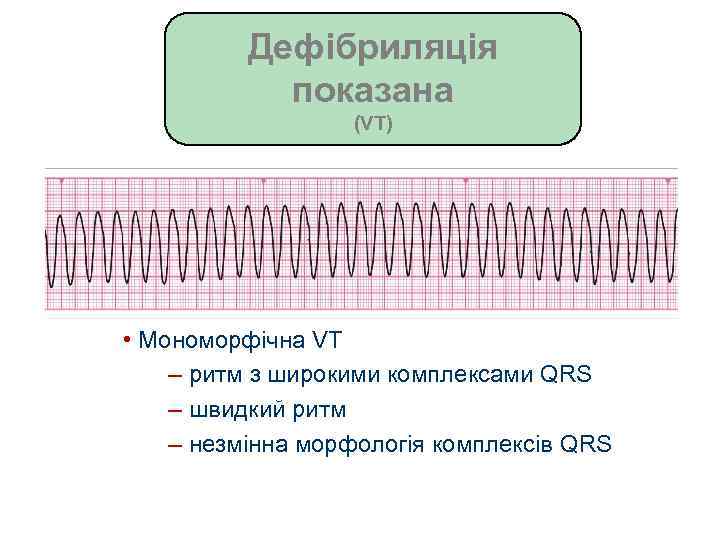
Дефібриляція показана (VT) • Мономорфічна VT – ритм з широкими комплексами QRS – швидкий ритм – незмінна морфологія комплексів QRS
Прекардіальний поштовх – Негайне лікування поміченої та моніторованої зупинки кровообігу у механізмі VF/VT – Виконай, якщо дефібрилятор недоступний відразу
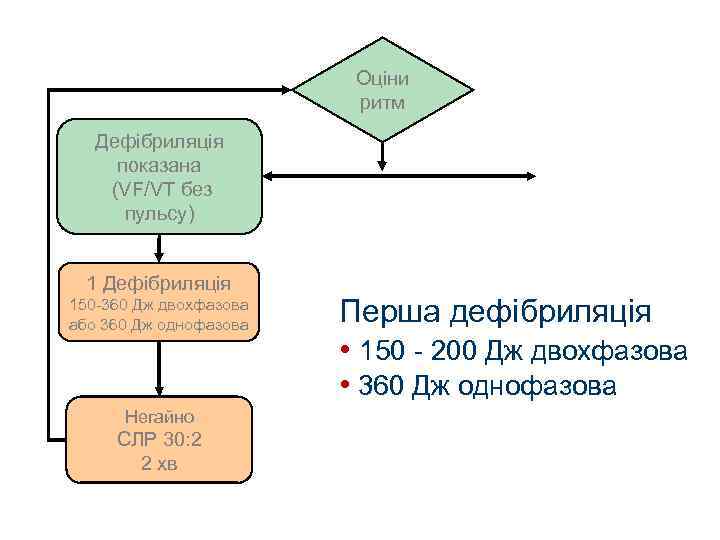
Оціни ритм Дефібриляція показана (VF/VT без пульсу) 1 Дефібриляція 150 -360 Дж двохфазова або 360 Дж однофазова Негайно СЛР 30: 2 2 хв Перша дефібриляція • 150 - 200 Дж двохфазова • 360 Дж однофазова

Енергії дефібриляції • В залежності від рекомендацій виробника • Перевір обладнання, яке використовуєш в місці праці • Якщо не маєш певності, застосуй енергію 200 Дж (не затримуй дефібриляції) • Енергії для дефібриляторів на цьому курсі…
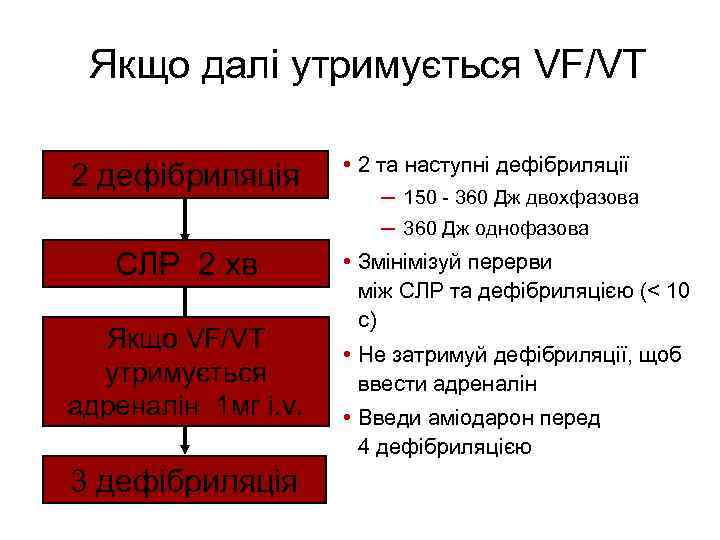
Якщо далі утримується VF/VT 2 дефібриляція СЛР 2 хв Якщо VF/VT утримується адреналін 1 мг i. v. 3 дефібриляція • 2 та наступні дефібриляції – 150 - 360 Дж двохфазова – 360 Дж однофазова • Змінімізуй перерви між СЛР та дефібриляцією (< 10 с) • Не затримуй дефібриляції, щоб ввести адреналін • Введи аміодарон перед 4 дефібриляцією

Після виконання дефібриляції • Продовжуй СЛР наступні 2 хв. – перерви СЛР, тільки якщо пацієнт має ознаки кровообігу Після 2 хвилин оціни ритм: • Якщо є організована електрична активність, перевір ознаки кровообігу: – якщо досягнено ROSC, розпочни післяреанімаційне лікування – якщо не досягнено ROSC, перейди до алгоритму для ритмів не VF/VT • Якщо настала асистолія, перейди до алгоритму для ритмів не - VF/VT
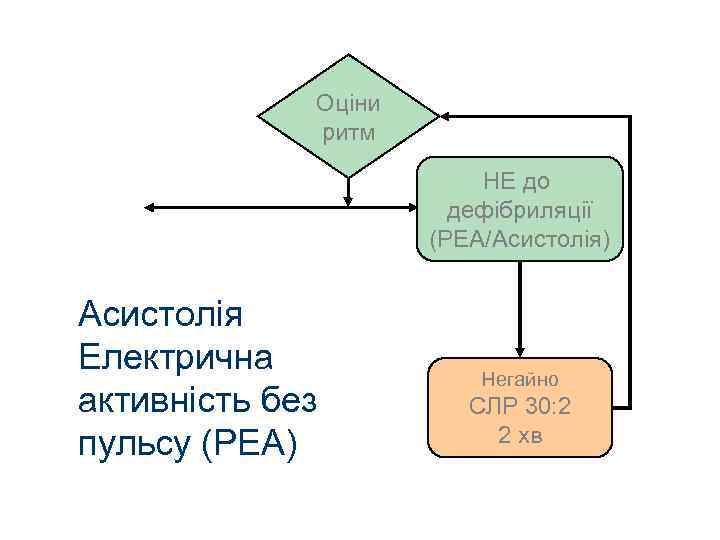
Оціни ритм НЕ до дефібриляції (PEA/Асистолія) Асистолія Електрична активність без пульсу (PEA) Негайно СЛР 30: 2 2 хв
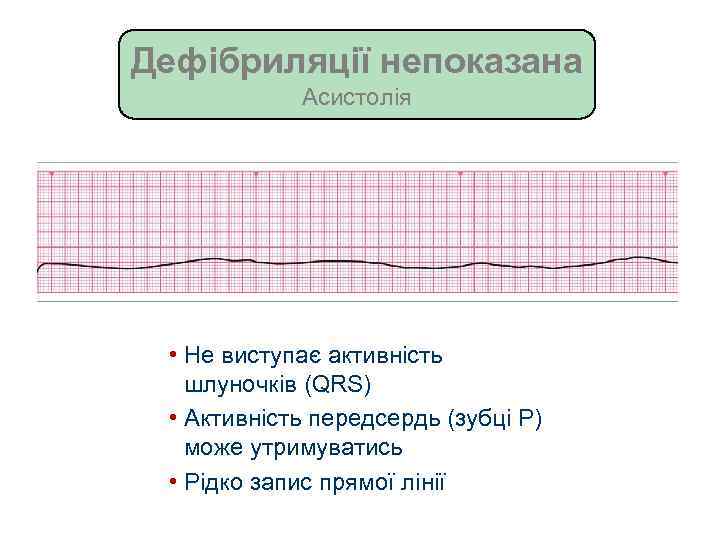
Дефібриляції непоказана Асистолія • Не виступає активність шлуночків (QRS) • Активність передсердь (зубці P) може утримуватись • Рідко запис прямої лінії

Асистолія Під час СЛР: • перевір підключення електродів • адреналін 1 мг i. v. кожні 3 -5 хв. • атропін 3 мг i. v.
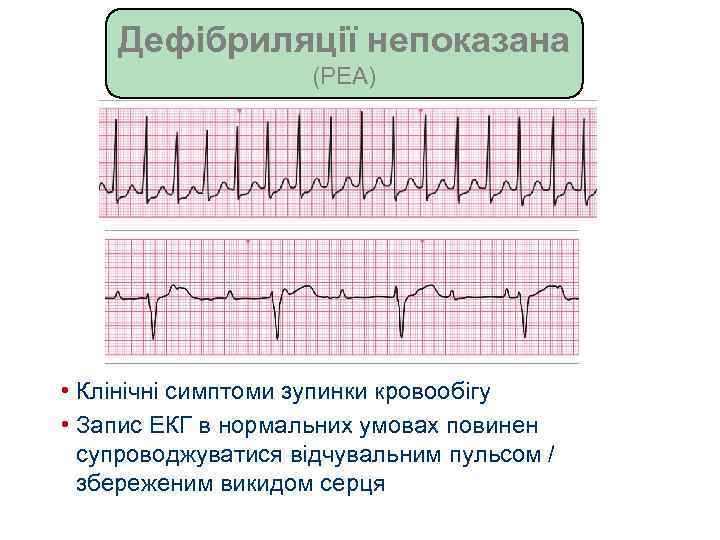
Дефібриляції непоказана (PEA) • Клінічні симптоми зупинки кровообігу • Запис ЕКГ в нормальних умовах повинен супроводжуватися відчувальним пульсом / збереженим викидом серця

Електрична активність без пульсу • Виключи / лікуй виліковні причини • Адреналін 1 мг i. v. кожні 3 -5 хв. • Атропін 3 мг, якщо PEA з частотою < 60/хв

Під час СЛР: • Лікуй зворотні причини • Перевір положення та контакт • • електродів Заклади /перевір: доступ IV прохідність дихальних шляхів та кисень Після забезпечення дихальних шляхів провадь натискання клітки безперервно Вводь адреналін кожні 3 -5 хв. Розглянь: аміодарон, атропін, магній

Потенційно зворотні причини РЗК: • Гіпоксія • Гіповолемія • Гіпо/гіперкаліємія та метаболічні порушення • Гіпотермія • Пневмоторакс • Тампонада перикарду • Токсини • Тромбемболія (коронарна або легенева)

Дихальні шляхи та вентиляція • Забезпеч прохідність дихальних шляхів: – інтубаційна трубка – Надгортанні пристрої для відновлення прохідності дихальних шляхів, напр. , LMA • Після забезпечення прохідності дихальних шляхів, якщо це можливо, не переривай натискань грудної клітки під час вентиляції • Уникай гіпервентиляції
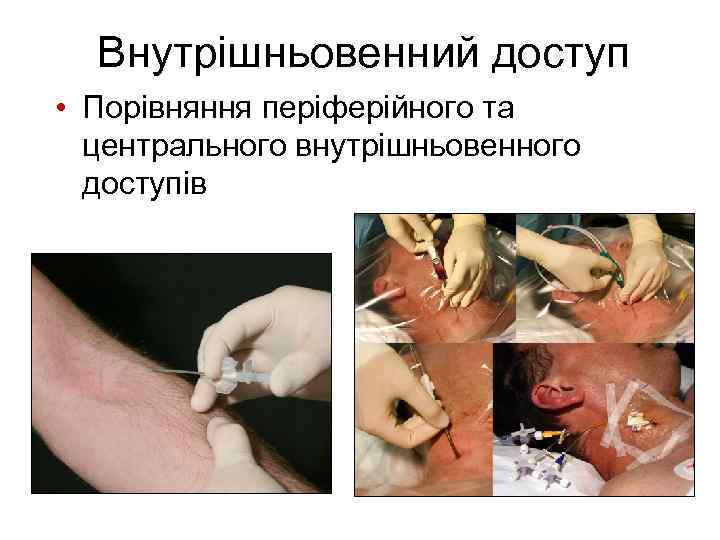
Внутрішньовенний доступ • Порівняння періферійного та центрального внутрішньовенного доступів

Ліки, що використовуються при лікуванні раптової зупинки кровообігу • • • Адреналін Атропін Аміодарон Магній Тромболітичні препарати Бікарбонат натрія
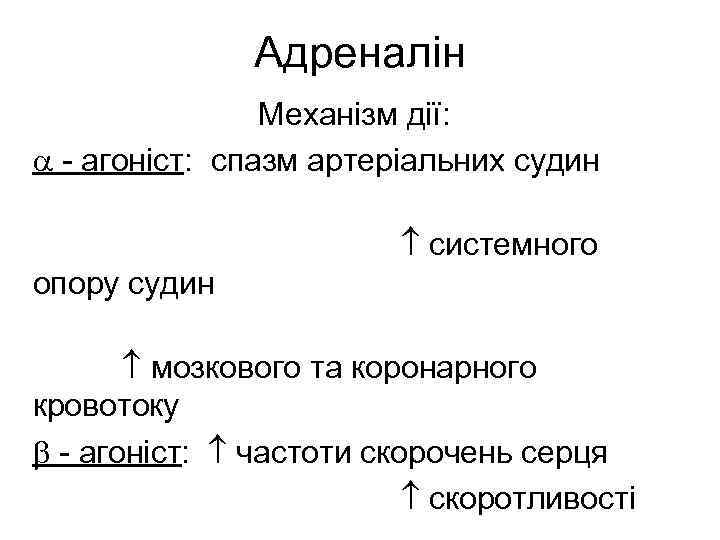
Адреналін Механізм дії: - агоніст: спазм артеріальних судин системного опору судин мозкового та коронарного кровотоку - агоніст: частоти скорочень серця скоротливості

Адреналін Покази: • Під час зупинки кровообігу – VF/VT – введи перед 3 дефібриляцією – Не-VF/VT – введи якнайшвидше – Вводь кожні 3 -5 хвилин (кожний другий цикл) – 1 мг i. v. • Обережно застосовуй після досягнення ROSC

Аміодарон Механізм дії: • Подовжує час тривання функціонального потенціалу • Подовжує відрізок QT • Лагідний інотропно-від'ємний ефект – може спричинити гіпотензію

Аміодарон Покази : • • Резистентні на дефібриляцію VF/VT 300 мг i. v. Введи перед 4 дефібриляцією Якщо не доступний, введи лідокаїн, 100 мг i. v.

Атропін Механізм дії: • Блокує дію блукаючого нерву • Збільшує автоматизм синусового вузла • Прискорює передсердно-шлуночкову провідність

Магній Гіпомагніємія часто співіснує з гіпокаліємією Механізм дії: • Депресійний вплив на нервову систему та працю міокарду • Фізіологічний блокатор кальцієвих каналів

Магній • • • Покази: VF / VT з співіснуючою гіпомагніємією Torsade de pointes Фібриляція шлуночків Отруєння дігоксином Дози: – зупинка кровообігу 2 г (8 ммоль) i. v. у болюсі – В період перед та після зупинки кровообігу 2 г (8 ммоль) i. v. впродовж 10 хвилин

Тромболітичні препарати Механізм дії: • Розчиняють тромб • Покращують мозкову перфузію • Важлива роль в лікуванні тромбу в коронарних судинах та легеневої тромбемболії

Тромболітичні препарати Покази: • Зупинка кровообігу, з високою ймовірністю тромбемболією легеневої артерії • Може минути 60 хвилин до появи ефекту завтосування Дозування: – Тенектеплаза 500 -600 мкг/кг i. v. впродовж 10 sek. – Альтеплаза (rt-PA) 10 мг i. v. впродовж 1 -2 хв. , далі в/в інфузія 90 мг впродовж 2 годин

ВИСНОВКИ • Алгоритм ALS дає стандартну інформацію про реанімаційні процедури у дорослих пацієнтів під час РЗК. • Вибір лікування залежить від ритму серця в перебігу РЗК. • Якщо є можливість, треба негайно забезпечити прохідність дихальних шляхів, щоб проводити натискання грудної клітки без перерв. • Якість натискання грудної клітки та вентиляції – важливий фактор, що визначає результат реанімації. • Необхідно шукати зворотні причини зупинки кровообігу та вчасно їх лікувати. • Керівник реанімаційної бригади відіграє важливу роль в її роботі.

Що змінилось за останні роки? • 13– 17 ноября 2010 года в Чикаго прошла очередная итоговая годичная конференция Американской ассоциации сердца (АНА). • Были обсуждены и приняты новые подробные рекомендации по сердечно-легочной реанимации и неотложной кардиологической помощи (AHA 2010, Guidelines for CRP and ECC). • Этот подробный документ включил в себя 17 разделов, из которых особо следует отметить новые и расширенные разделы: этические вопросы, лечение и ведение больных после успешной реанимации, образование врачей, внедрение рекомендаций и создание специализированных команд, а также совместный с рекомендациями Американского Красного Креста раздел оказания первой медицинской помощи. • Не менее значимы и остальные специализированные вопросы, отражающие основы помощи взрослым, детям и новорожденным, специальные ситуации и наиболее частые причины реанимации — острые коронарные синдромы (ОКС) и инсульт. Важность знания данных новых положений с учетом успешного опыта неотложной помощи в США и начатой сейчас реорганизации неотложной помощи в Украине трудно переоценить.

Найважливіші зміни в Рекомендаціях-2010 року Європейської ради реанімації, в порівнянні з 2005 роком • • • Зміни, що стосуються: Проведення реанімаційних заходів у дорослих. Проведення електротерапії (проведення дефібриляції, кардіверсї, кардіостимуляції), Початкове лікування гострих коронарних синдромів, Проведення реанімаційних заходів у дітей, Проведення реанімаційних заходів у новонароджених безпосередньо після народження, Принципів проведення навчання.

Найважливіші зміни в Рекомендаціях-2010 року Європейської ради реанімації, в порівнянні з 2005 роком Зміни, що стосуються базових реанімаційних заходів: - зміна послідовності А-В-С на конценпцію С-А-В - натискання на грудну клітину на глибину 5 см. - частота компресій 100 на 1 хв. - співвідношення компресій та штучного дихання 30: 2. -дозволяється застосовувати пристрої, які дозволяють отримувати зворотню інформацію Решта змін, що стосуються лікування РЗК, додаються окремим документом

Організація по забезпеченню медичним обладнанням та відпрацюванню протоколів надання невідкладної медичної допомоги

Інформація щодо надання медичної допомоги при раптовій зупинці кровообігу

Оснащення медичного пункту На оснащенні медичного пункту є дефібрилятор та реанімаційна валіза.

Дякую за увагу

CЛР Зори Украины 02.08.2012.ppt