lektsia_po_neotlozhke.pptx
- Количество слайдов: 66

Оказание неотложной доврачебной и первой врачебной помощи

Стенокардия – синдром, проявляющийся периодически повторяющимися болями в грудной клетке (связанными с ишемией миокарда).

В основе развития болей лежит несоответствие между потребностью миокарда в кислороде и его доставкой с коронарным кровотоком.

Типичный приступ стенокардии (ангинальная боль) характеризуется возникновением болей при физической нагрузке, после психоэмоционального неапряжения.


В год стенокардию фиксируют у 0, 2 - 0, 6% населения с преобладанием ее у мужчин в возрасте 55 - 64 лет, Она возникает у 30000 - 40000 взрослых на 1 млн. населения в год. До инфаркта миокарда стабильная стенокардия отмечается у 20% пациентов, после инфаркта миокарда - у 50%.

Атипичные проявления стенокардии • - приступ одышки; • - нарушения сердечного ритма; • - проявление изжоги; • - проявление болей в зоне иррадиации типичных ангинальных болей; • - внезапные приступы слабости в левой руке и онемение 4 -5 пальцев левой кисти.

Стенокардия: - впервые возникшая - 1 месяц; - стабильная (стенокардия напряжения)- 60 дней, стенокардия покоя -4 фкл; - нестабильная стенокардия (прединфарктное состояние); - стенокардия Принцметалла (спонтанная стенокардия)
Инфаркт миокарда – патологическое состояние, обусловленное гибелью части кардиомиоцитов (некроз) в результате их неадекватного кровоснабжения.

Диагноз ИМ • клиническая картина, • характерные изменения ЭКГ, • наличие в крови биомаркеров некроза миокарда и токсикорезорбционного синдрома, • данные эхокардиографии.

Клиническая картина ИМ • Типичная форма • Астматическая форма • Аритмическая форма • Церебральная форма • Абдоминальная форма • Бессимптомная форма

Острый коронарный синдром Комплекс клинических признаков и симптомов, позволяющих подозревать ОИМ или нестабильную стенокардию. Диагноз используется на догоспитальном и госпитальном (раннем) этапе для начала лечения до установки окончательного диагноза.

Неотложная помощь при ОКС Стенокардия • Положение больного лежа с приподнятым головным концом. • Нитроглицерин 0, 5 мг (1 таблетка) или нитроспрей 0, 4 мг (1 доза) аэрозольно через каждые 2 -3 минуты, но не более 3 -х доз; аспирин 300 мг (не покрытый оболочкой) - разжевать.

Через 10 -15 минут произвести оценку болевого синдрома и, если боли уменьшились, но полностью не купировались, рекомендуется ввести ненаркотический аналгетик с десенсибилизирующим препаратом.

Неотложная помощь при ОКС Инфаркт миокарда • 1 -3 пункты – помощь как при стенокардии, затем: • Гепарин 5 тысяч ЕД в/в • Кислородотерапия • В-адреноблокаторы: пропранолол (анаприлин, обзидан) – 40 -80 мг; атенолол -50 -100 мг per os • При брадикардии – атропин 0, 1% -0, 5 -1 мл в/в

Противопоказания к назначению Вблокаторов • ЧСС < 50 и систолическое АД < 90 мм рт. ст. ; • - тяжелая левожелудочковая недостаточность; • - тяжелый бронхообструктивный синдром (в том числе - в анамнезе); • - выраженная ишемия нижних конечностей

Гипертонические кризы Повышение АД до высоких для данного индивидуума цифр, сопровождающиеся усугублением имеющихся симптоматики гипертонической болезни или появлением ее новых признаков.

Осложнения ГК • Церебральная форма • Кардиальная (астматическая) форма • Коронарная форма • Абдоминальная форма

Классификация ГК по типам системной гемодинамики: • Гиперкинетический тип ГК. Повышение уровня АД за счет увеличения УОС при нормальном или несколько пониженном ОПСС. • Гипокинетический тип ГК. Повышение уровня АД за счет резкого увеличения ОПСС на фоне сниженного УОС. Характерен для I-II стадии ГБ. • Эукинетический тип ГК. Повышение уровня АД на фоне нормального или несколько увеличенного УОС и умеренно повышенного ОПСС.

Неотложная помощь при ГК • В-адреноблокаторы: пропранолол 40 -80 мг внутрь; атенолол 50 -100 мг внутрь, атенолол 50 -100 мг внутрь. • Антагонисты кальция: нифедипин (коринфар, кордиамин) 10 -20 мг внутрь (сублингвально), повторная доза через 2030 минут. Максимальная суточная доза 120 мг. • ИАПФ: каптоприл, капотен внутрь 75 -150 мг/сут. Противопоказания: беременность, двусторонний стеноз почечных артерий.

- Клонидин ( клофелин, гемитон) внутрь 0, 075 мг (0, 15 -0, 3 мг/сут); - Физиотенз 0, 2 – 0, 4 мг внутрь. Противопоказания: тяжелая сердечная недостаточность, брадикардия, АВ блокада II- III степени.

Особенности лечения ГБ у отдельных групп пациентов • При развитии нестабильной стенокардии и ИМ – Вадреноблокаторы, при невозможности - их использования, появлением признаков сердечной недостаточности – нитроглицерин и ИАПФ. • При острой левожелудочковой недостаточности - нитроглицерин, ИАПФ, диуретики. • При расслаивающей аневризме аорты – нитроглицерин, В- адреноблокаторы до снижения уровня АД 100 -120/80 мм рт. ст. • У лиц пожилого возраста - с осторожностью В – адреноблокаторы и нитроглицерин (ухудшение мозгового кровотока, функции почек) • При сахарном диабете – ИАПФ, клонидин, диуретики в малых дозах.

Обморок. Коллапс Обморок (синкопе, синкопальное состояние) – характеризуется кратковременной потерей сознания и нарушением постурального тонуса (с невозможностью стоять), расстройством сердечнососудистой и дыхательной деятельности.

Классификация • Неврогенные синкопе (рефлекторные, ортостатические, психогенные, ассоциативные, дисциркуляторные, дезадаптационные) • Соматогенные (кардиогенные, анемические, гипогликемические, респираторные) • Экстремальные ( гипоксические , интоксикационные, медикаментозные, гипербарические) • Полифакторные

Клиническая картина • Предсинкопальное состояние • Собственно обморок • Постсинкопальный период

Коллапс - остро развивающаяся сосудистая недостаточность, характеризующаяся падением сосудистого тонуса и относительным уменьшением ОЦК. Клинически – быстрое ухудшение состояния, головокружение, потеря сознания (обморок). Кожные покровы бледные, легкий акроцианоз, холодный пот, синусовая тахикардия, поверхностное, учащенное дыхание
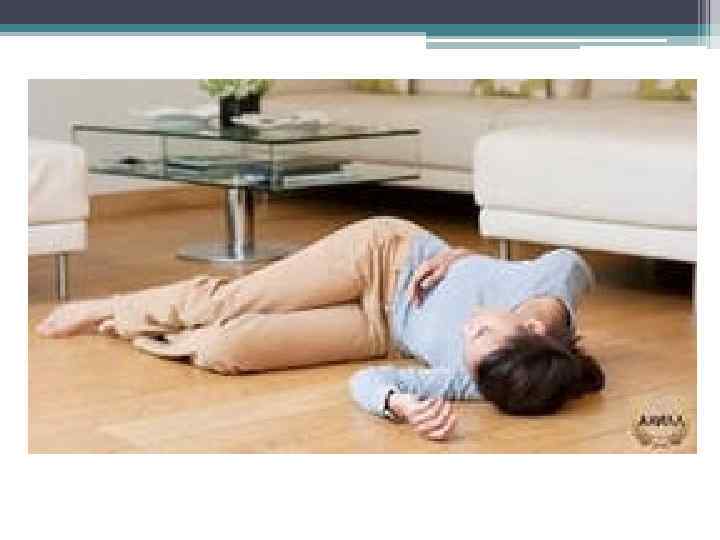

Неотложная помощь • Больному следует придать горизонтальное положение с приподнятым головным концом; • 2) Обеспечить свободное дыхание, расстегнуть воротник, пояс; • 3) Сбрызнуть лицо холодной водой, похлопать по щекам; • 4)Дать вдыхать нашатырный спирт; • 5)Показано введение кофеина 20% - 1 мл в/м. При выраженной брадикардии 0, 5 -1 мл 0, 1% раствора атропина подкожно или в/в.

Бронхиальная астма Хроническое воспалительное заболевание дыхательных путей, которое характеризуется обратимой (спонтанно или под воздействием лечения бронходилататорами) обструкцией и феном гиперреактивности бронхов.

Формы обструкции дыхательных путей: • Острая (бронхоконстрикция, отек слизистой оболочки дыхательных путей) • Хроническая (продукция вязкого бронхиального секрета и ремоделирование бронхов)
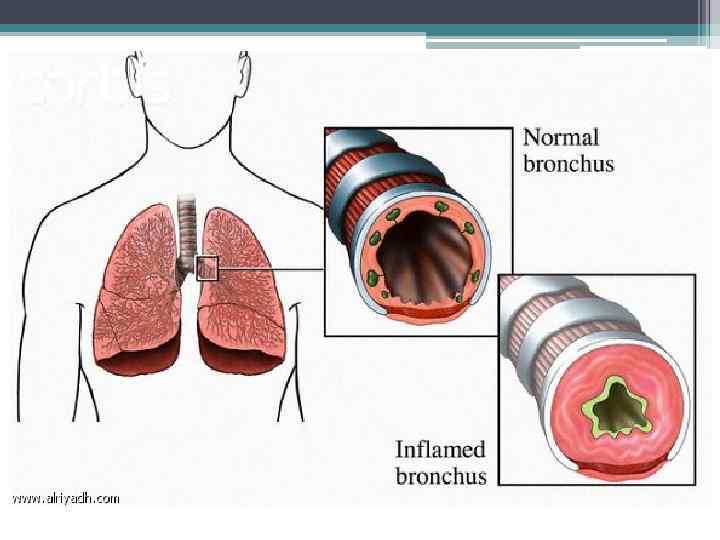

Клиника Удлиненный вдох, сухие, преимущественно экспираторные хрипы, одышка. При тяжелом обострении – участки ослабленного дыхания, «немое» легкое, цианоз, выраженная одышка, сонливость, тахикардия, парадоксальный пульс.


3 периода бронхоспазма: • Период предвестников: (головная боль, сенная лихорадка, затруднение дыхания и пр. ) • Период разгара (кашель с трудноотделяемой мокротой, затем отхождение мокроты прекращается, одышка экспираторного характера, сердцебиение, аритмия) • Период обратного развития (улучшается отхождение мокроты, уменьшается одышка, укорачивается выдох, нормализуется аускультативная картина в легких)

Неотложная помощь • Селективные В-адреномиметики (чсс не > 130 в 1 мин): • сальбутамол –дозированный аэрозоль 100200 мг (1 -2 вдоха), при отсутствии эффекта через 5 минут еще 1 -2 вдоха. Суточная доза 6 -10 разовых ингаляционных доз. • Фенотерол (Беротек) – дозированный аэрозоль 100 -200 мг (1 -2 вдоха) до 3 -х раз в сутки • Ипратропия бромид (Атровент) – антихолинэргическуое средство. Дозированный аэрозоль 40 -80 мкг

Если В-адреномиметики не дают положительного эффекта в течении 15 -20 минут, добавляют Ипратропия бромид (Атровент)или комбинированные средства: • Ипратропия бромид (Атровент) + фенотерол = (беродуал)- дозированный аэрозоль 100 -200 vru (1 -2 вдоха) 1 -3 раза в сутки. • Формотерол+ будесонид (симбикорт турбухалер)1 -2 ингаляции до 2 -х раз в сутки.

• Если на фоне повторных ингаляций клинический эффект отсутствует (через 30 -45 минут от начала лечения), следует перейти к введению эуфиллина. Болюс 3 -5 мг/кг в/в в течении 20 минут, затем – 0, 6 мг/кг/час, 10 -15 мл 2, 4% раствора в/в медленно, затем: физ. раствор 400, 0 + эуфиллин 2, 4% -10 мл со скоростью 1 -1, 5 мл/мин (20 -30 капель/мин).

Анафилактический шок – вид аллергической реакции немедленного типа, развивающейся при повторном попадании аллергена в организм.

Патогенез АШ(3 стадии) • 1)Иммунологическая – образование антител и соединение с повторно поступающим или персистирующим в организме аллергеном. • • 2)Патохимическая или стадия образования медиаторов. Ее суть в образовании БАВ (медиаторов) под воздействием иммунокомплексов. Активация тучных клеток (базофилов) приводит к их дегрануляции и освобождению гистамина, серотонина, гепарина и т. д. • • 3)Патофизиологическая или стадия клинических проявлений. •

Анафилактоидные реакции • Вызываются прямым воздействием некоторых веществ на тучные клетки (или путем активации системы комплемента) и освобождением БАВ.

Клинические варианты АШ • Типичный • Гемодинамический • Асфиктический • Церебральная форма • Абдоминальный

По типу течения различают : • молниеносную форму; • - острую доброкачественную форму (интервал от введения аллергена 30 -60 минут); • - затяжную форму (интервал от введения аллергена – несколько часов); • - рецидивирующую; • -абортивную.

Неотложная помощь. • 1. Прекращение введения всех потенциальных аллергенов. • 2. Обеспечение проходимости дыхательных путей. • 3. При гипотензии - приподнять ноги пациента. • 4. Если необходимо – СЛР.

5. Адреналин: при в/м пути введения – обкалывание места иньекции: 1 мл 0, 1% р-ра в 9 мл физ. р-ра (не более 10 мл этого раствора). В/в взрослые: развести 1 мл 0, 1% раствора в 19 мл физ. рра; болюсы по 1 мл этого раствора (50 мкг ) до достижения АД 90/60 мм. рт. ст. Затем инфузия в физ растворе по потребности. Дети: 1 мкг/кг (0, 1 мл этого раствора – 5 мкг)

6. Антигистаминные средства (при АД более 90/60 мм. рт. ст. ) 7. Стероиды: первоначально -2 мг/кг по преднизолону, общая доза – до 1 гр. 8. Инфузионная терапия – кристаллоиды 1 л. 9. Эуфиллин (см) 10. Посиндромная терапия.

Сердечно-легочная реанимация (СЛР) • Установление факта остановки сердечной деятельности • Закрытый массаж сердца и искусственная вентиляция легких • Медикаментозное лечение

Интоксикация местными анестетиками (ИМА) • Когда ЧСС снижается до 30 ударов в минуту (у неатлета), вводится адреналин порциями по 0, 3 -0, 5 мл/в/в, до повышения ЧСС до 60 в минуту или более. • При остановке сердечной деятельности – СЛР. • В/в: интралипид 20% - 1, 5 мл/кг (100 мл на 70 кг; 50 мл – ребенку 35 кг)

Декомпенсированные формы сахарного диабета • Сахарный диабет (СД) – это хроническое заболевание, характеризующееся синдромом хронической гипергликемии.

Классификация СД. • 1. СД I типа (деструкция β клеток поджелудочной железы, ведущая к абсолютной инсулиновой недостаточности) • А) аутоиммунный • Б) идиопатический • 2. СД II типа (от преимущественной резистентности к инсулину с относительной инсулиновой недостаточностью до преимущественного сахарного диабета с инсулиновой резистентностью или без нее)

Классификация СД (продолжение) • 3. Другие специфические дефекты βклеточной дисфункции (генетические дефекты, болезни (панкреатит, кистозный фиброз, опухоли и др. ), диабет индуцированный лекарствами, инфекции. ) • 4. Генетические синдромы, иногда сочетающиеся с диабетом (синдром Дауна) • 5. Гестационный СД.

Декомпенсация СД может проявиться в виде развития четырех коматозных состояний: • Кетоацидотическая диабетическая кома • Гиперосмолярная некетоацидотическая кома. • Гипогликемическая кома • Лактацидотическая кома

Кетоацидотическая диабетическая кома. • В патогенезе кетоацидоза ведущая роль принадлежит инсулиновой недостаточности. Клиника: • Стадия умеренного кетоацидоза – полиурия, жажда, сухость во рту, выраженная слабость и шум в ушах. Нарастает сонливость, вялость, апатия. Могут появиться тошнота и рвота (иногда – с примесью крови). Появляется специфический запах изо рта (прелых фруктов).

Клиника (продолжение): • Стадия прекомы – нарастает вышеописанная симптоматика, сознание угнетается до сопора, развивается шумное глубокое дыхание (Куссмауля), появляется специфическая розовая окраска кожи (рубероз). Снижается тургор кожи, она становится сухой и шершавой. Язык сухой, малинового цвета, часто обложен бурым налетом. Артериальное давление снижено, пульс частый и слабый. • Стадия комы – сознание угнетено до комы, исчезают сухожильные рефлексы.

Помощь на догоспитальном этапе: • Если диагноз достоверно не установлен (при помощи глюкометра и тест – полосок на кетоацетонурию) показана регидратация: Na. Cl 0, 9% в/в капельно со скоростью 1 л/час. • При отсутствии сомнений в диагнозе: 20 ЕД простого инсулина в/м.

Гиперосмолярная некетоацидотическая кома. • На фоне гипергликемии и гиперосмолярности плазмы. Отсутствует кетоацидоз. Характеризуется более медленным развитием, чем кетоацидотическая, более выраженной дегидратацией, очень высокой гипергликемией (до 100 -150 ммоль/л), частым развитием неврологической симптоматики. Развивается, преимущественно у пожилых больных СД II типа легкой и средней степени тяжести, получавшими диетотерапию и лечение пероральными сахароснижающими препаратами.

Помощь на догоспитальном этапе: • Если диагноз достоверно не установлен (при помощи глюкометра и тест – полосок на кетоацетонурию) показана регидратация: Na. Cl 0, 9% в/в капельно со скоростью 1 л/час. • Инсулин не вводить!

Гипогликемическая кома • Возникает при погрешностях при проведении инсулинотерапии или передозировке пероральных сахароснижающих препаратов, нарушении режима питания, физической нагрузке, приеме алкоголя. Клиника: А) С-м реактивной активации автономной нервной системы – психомоторное возбуждение, агрессивность, сердцебиение, тремор, повышенное АД, бледность кожных покровов, расширение зрачков, ощущение сильного голода, тошнота, слюнотечение, профузная потливость.
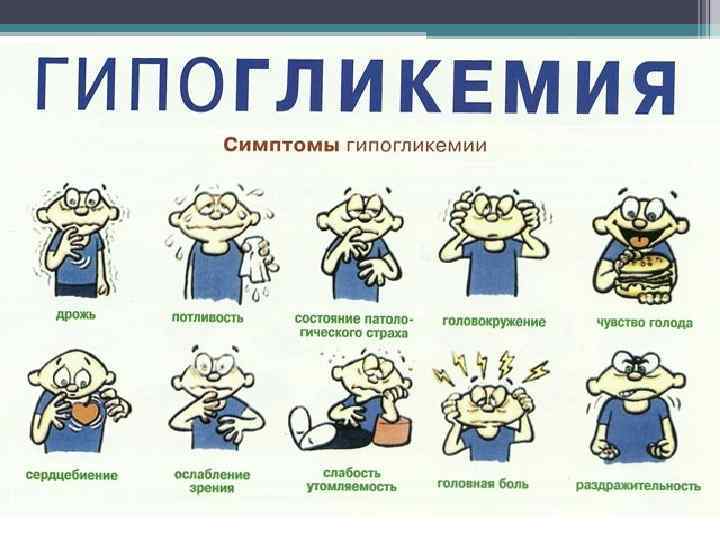

Клиника (продолжение): Б) С-м нейрогликопении – головная боль, головокружение, слабость, нарушение координации движений и дезориентация в окружающей обстановке, неадекватное поведение, транзиторные нарушения зрения и речи, парестезии, спутанность сознания, судороги и кома. По степени тяжести: ▫ Легкая гипогликемия – протекает без потери сознания, не требует посторонней помощи для купирования. ▫ Тяжелая гипогликемия – протекает с потерей сознания либо не может быть купирована больным без посторонней помощи.

Лечение гипогликемии Легкая гипогликемия (не требующая помощи другого лица) • Прием 1 -2 ХЕ быстро усваиваемых углеводов: сахар (3 -5 кусков, лучше растворить), или мед или варенье (1 -1, 5 столовых ложки), или 200 мл сладкого фруктового сока, или 200 мл лимонада, или 4 -5 больших таблеток глюкозы (по 3 -4 г) Тяжелая гипогликемия (потребовавшая помощи другого лица, с потерей сознания или без нее) • Пациента уложить на бок, освободить полость рта от остатков пищи. При потере сознания нельзя вливать в полость рта сладкие растворы (опасность асфиксии!) • В/в струйно 40 -100 мл 40 % глюкозы, до полного восстановления сознания • Альтернатива – 1 мл р-ра глюкагона п/к или в/м (вводится родственником больного)

Лактацидотическая кома • Лактацидоз – патологическое состояние, развивающееся при увеличении продукции и (или) снижении выделения лактата, проявляющееся выраженным метаболическим синдромом и тяжелой сердечно-сосудистой недостаточностью. • При СД чаще всего связан с приемом метформина. Развивается быстро (часы). Клинико-диспептические явления, миалгии. Диагноз на догоспитальном этапе не может быть точно установлен.
Помповая инсулинотерапия
lektsia_po_neotlozhke.pptx