Одонтогенные инфекции. Роль микроорганизмов в развитии















































одонтогенные инфекции.ppt
- Количество слайдов: 56
 Одонтогенные инфекции. Роль микроорганизмов в развитии гингивита и пародонтита.
Одонтогенные инфекции. Роль микроорганизмов в развитии гингивита и пародонтита.
 Одонтогенные инфекции (инфекции полости рта) : Ш истинно одонтогенные, связанные с поражением тканей зуба (кариес, пульпит) Ш пародонтальные, связанные с поражением периодонта (периодонтит) и десны (гингивит, перикоронит), окружающих тканей (надкостницы, костной, мягких тканей лица и шеи, верхнечелюстного синуса, лимфоузлов); Ш неодонтогенные, связанные с поражением слизистых оболочек (стоматит) и воспалением больших слюнных желез.
Одонтогенные инфекции (инфекции полости рта) : Ш истинно одонтогенные, связанные с поражением тканей зуба (кариес, пульпит) Ш пародонтальные, связанные с поражением периодонта (периодонтит) и десны (гингивит, перикоронит), окружающих тканей (надкостницы, костной, мягких тканей лица и шеи, верхнечелюстного синуса, лимфоузлов); Ш неодонтогенные, связанные с поражением слизистых оболочек (стоматит) и воспалением больших слюнных желез.
 Согласно современной Международной анатомической и гистологической номенклатуре ВОЗ, структуры, которые окружают зуб и обеспечивают его соединение с челюстными костями, в совокупности называются периодонтом. В связи с этим, воспалительное заболевание, поражающее эти структуры, согласно номенклатуре ВОЗ, называется периодонтитом.
Согласно современной Международной анатомической и гистологической номенклатуре ВОЗ, структуры, которые окружают зуб и обеспечивают его соединение с челюстными костями, в совокупности называются периодонтом. В связи с этим, воспалительное заболевание, поражающее эти структуры, согласно номенклатуре ВОЗ, называется периодонтитом.
 Между тем, среди стоматологов России принято вышеперечисленную совокупность структур, называть «пародонтом» , и соответственно процесс, связанный с воспалением, - пародонтитом.
Между тем, среди стоматологов России принято вышеперечисленную совокупность структур, называть «пародонтом» , и соответственно процесс, связанный с воспалением, - пародонтитом.
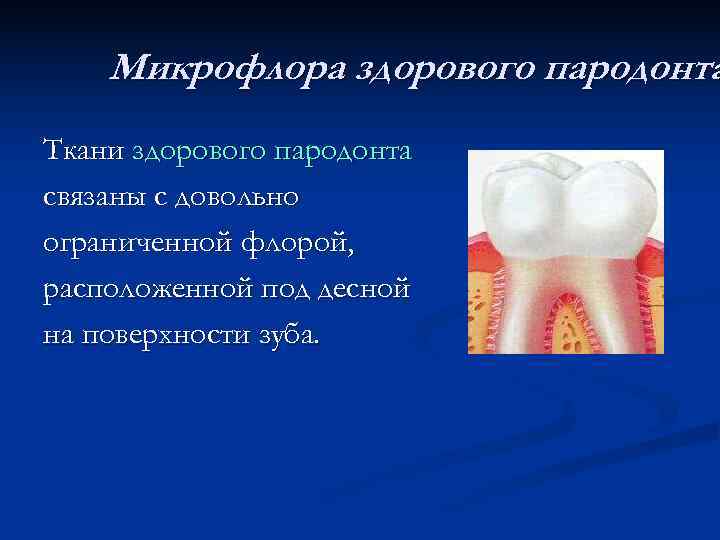
 Микрофлора здорового пародонта Ткани здорового пародонта связаны с довольно ограниченной флорой, расположенной под десной на поверхности зуба.
Микрофлора здорового пародонта Ткани здорового пародонта связаны с довольно ограниченной флорой, расположенной под десной на поверхности зуба.
 Микроорганизмы пародонта составляют слой толщиной от 1 до 20 клеток. Микрофлора пародонта состоит в основном из факультативно анаэробных: v кокков: стрептококки (S. sangius, S. mitis), микрококки, стафилококки (St. epidermidis), пептострептококки, нейссерии; v палочек: актиномицеты (A. isrelii, A. naeslundii, A viscosus, A. оdontolyticus), Rochia dentocariosae, пропионебактерии, бактероиды (Prevotella melaninogenicus), порфиромонады (Porphyromonas gingivalis), превотелла (Prevotella intermedia), .
Микроорганизмы пародонта составляют слой толщиной от 1 до 20 клеток. Микрофлора пародонта состоит в основном из факультативно анаэробных: v кокков: стрептококки (S. sangius, S. mitis), микрококки, стафилококки (St. epidermidis), пептострептококки, нейссерии; v палочек: актиномицеты (A. isrelii, A. naeslundii, A viscosus, A. оdontolyticus), Rochia dentocariosae, пропионебактерии, бактероиды (Prevotella melaninogenicus), порфиромонады (Porphyromonas gingivalis), превотелла (Prevotella intermedia), .
 Воспалительные заболевания пародонта В отечественной стоматологии классифицируются: n Гингивит – экссудативное или экссудативно- пролиферативное воспаление десны, протекающее без нарушения целостности зубодесневого прикрепления; n Пародонтит – воспаление тканей пародонта, характеризующееся деструкцией связочного аппарата периодонта и альвеолярной кости. n Пародонтоз – дегенеративный процесс, распространяющийся на все структуры пародонта.
Воспалительные заболевания пародонта В отечественной стоматологии классифицируются: n Гингивит – экссудативное или экссудативно- пролиферативное воспаление десны, протекающее без нарушения целостности зубодесневого прикрепления; n Пародонтит – воспаление тканей пародонта, характеризующееся деструкцией связочного аппарата периодонта и альвеолярной кости. n Пародонтоз – дегенеративный процесс, распространяющийся на все структуры пародонта.
 Этиология и патогенез воспалительных заболеваний пародонта окончательно не установлены. Сначала ХХ века до 60 -х годов в центре внимания стояли вопросы общих заболеваний. В 60 - 70 годы на первое место была представлена проблема зубной бляшки и ее роли в развитии воспалительных изменений в пародонте. В настоящее время клинически и экспериментально установлено: без бляшки нет пародонтита
Этиология и патогенез воспалительных заболеваний пародонта окончательно не установлены. Сначала ХХ века до 60 -х годов в центре внимания стояли вопросы общих заболеваний. В 60 - 70 годы на первое место была представлена проблема зубной бляшки и ее роли в развитии воспалительных изменений в пародонте. В настоящее время клинически и экспериментально установлено: без бляшки нет пародонтита
 Причинные факторы воспалительных заболеваний пародонта подразделяют на: n первичные (зубная бляшка и вызванные ее воспалительные реакции пародонта); n вторичные (местные и системные факторы, позволяющие реализоваться составляющим первичного комплекса).
Причинные факторы воспалительных заболеваний пародонта подразделяют на: n первичные (зубная бляшка и вызванные ее воспалительные реакции пародонта); n вторичные (местные и системные факторы, позволяющие реализоваться составляющим первичного комплекса).
 Гипотеза о неспецифическом инфицировании налетом: Воспалительные заболевания пародонта - следствие неспецифического инфицирования микроорганизмами зубной бляшки. Считали, что пародонтит развивается из-за увеличения количества бактерий зубной бляшки.
Гипотеза о неспецифическом инфицировании налетом: Воспалительные заболевания пародонта - следствие неспецифического инфицирования микроорганизмами зубной бляшки. Считали, что пародонтит развивается из-за увеличения количества бактерий зубной бляшки.
 Гипотеза специфичной микрофлоры зубной бляшки (1975 - 1983) Благодаря исследованиям Slots F. (1979), Loesche W. (1992) в полости рта были обнаружены новые микроорганизмы и признано существование пародонтопатогенных бактерий. Теория оппортунистических инфекций (1985) Специфические бактерии имеются в полости рта.
Гипотеза специфичной микрофлоры зубной бляшки (1975 - 1983) Благодаря исследованиям Slots F. (1979), Loesche W. (1992) в полости рта были обнаружены новые микроорганизмы и признано существование пародонтопатогенных бактерий. Теория оппортунистических инфекций (1985) Специфические бактерии имеются в полости рта.
 Сегодня считают, что при пародонтите специфичность бактерий стимулируется экзогенным или эндогенным влиянием, при этом находящиеся в зубной бляшке микроорганизмы развиваются и вытесняют другие бактерии. Воспалительные заболевания пародонта рассматривают как оппортунистическую инфекцию, зависящую не только от присутствия патогенных бактерий, но и от среды способствующей их размножению (локальные изменения РН, анаэробная ниша, изменения резистентности организма и др. )
Сегодня считают, что при пародонтите специфичность бактерий стимулируется экзогенным или эндогенным влиянием, при этом находящиеся в зубной бляшке микроорганизмы развиваются и вытесняют другие бактерии. Воспалительные заболевания пародонта рассматривают как оппортунистическую инфекцию, зависящую не только от присутствия патогенных бактерий, но и от среды способствующей их размножению (локальные изменения РН, анаэробная ниша, изменения резистентности организма и др. )
 За возникновение и развитие воспалительных заболеваний пародонта наиболее ответственны микроорганизмы: Actinobacillus actinomycetem comitans входит в состав нормальной микрофлоры полости рта. Факторы патогенности: o капсула (компоненты ингибируют синтез ДНК и коллагена); o лейкотоксин (вызывающий гибель нейтрофилов); o бактериоцин (губительно действует микроорганизмы).
За возникновение и развитие воспалительных заболеваний пародонта наиболее ответственны микроорганизмы: Actinobacillus actinomycetem comitans входит в состав нормальной микрофлоры полости рта. Факторы патогенности: o капсула (компоненты ингибируют синтез ДНК и коллагена); o лейкотоксин (вызывающий гибель нейтрофилов); o бактериоцин (губительно действует микроорганизмы).
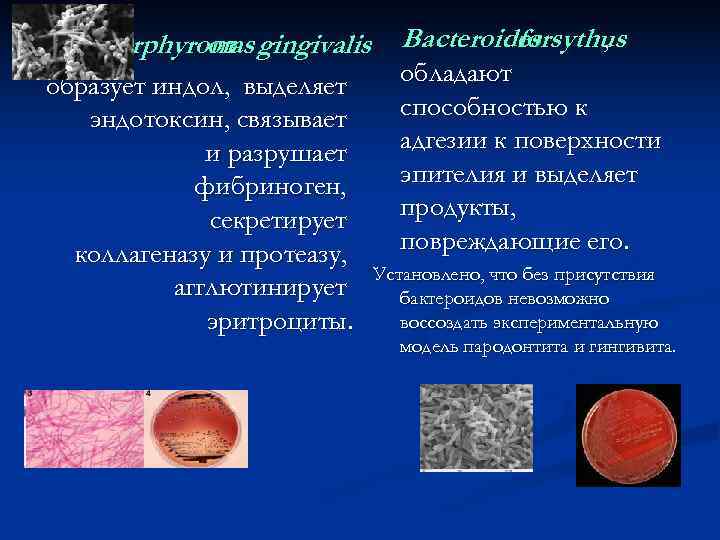
 Porphyromas gingivalis Bacteroides on forsythus , образует индол, выделяет обладают эндотоксин, связывает способностью к и разрушает адгезии к поверхности фибриноген, эпителия и выделяет секретирует продукты, коллагеназу и протеазу, повреждающие его. Установлено, что без присутствия агглютинирует бактероидов невозможно эритроциты. воссоздать экспериментальную модель пародонтита и гингивита.
Porphyromas gingivalis Bacteroides on forsythus , образует индол, выделяет обладают эндотоксин, связывает способностью к и разрушает адгезии к поверхности фибриноген, эпителия и выделяет секретирует продукты, коллагеназу и протеазу, повреждающие его. Установлено, что без присутствия агглютинирует бактероидов невозможно эритроциты. воссоздать экспериментальную модель пародонтита и гингивита.
 Privatella intermedia , Prevotella melanogenica продуцируют фосфолипазу А, нарушающую целостность мембран эпителиальных клеток, вызывает их гибель.
Privatella intermedia , Prevotella melanogenica продуцируют фосфолипазу А, нарушающую целостность мембран эпителиальных клеток, вызывает их гибель.
 Пептострептококки обладают высокими адгезивными свойствами по отношению к эпителию и эмали зуба, агрегируют с другими бактериями полости рта, и образуют с ними ассоциации. Fusobacterium nucleatum образуют индол, секретирует фосфолипазу А, лейкоцитин, оказывает цитотоксическое действие на различные клетки.
Пептострептококки обладают высокими адгезивными свойствами по отношению к эпителию и эмали зуба, агрегируют с другими бактериями полости рта, и образуют с ними ассоциации. Fusobacterium nucleatum образуют индол, секретирует фосфолипазу А, лейкоцитин, оказывает цитотоксическое действие на различные клетки.
 Treponema denticola выделяет белок, активирующий – колагеназу, увеличивает проницаемость эпителия. Eikenella carrodens повышает проницаемость мембран – клеток эпителия.
Treponema denticola выделяет белок, активирующий – колагеназу, увеличивает проницаемость эпителия. Eikenella carrodens повышает проницаемость мембран – клеток эпителия.
 Veillonella parvulaсодержит ферменты, нейтрализующие кислые продукты метаболизма других бактерий, является антагонистом кариесогенных стрептококков. Самостоятельно обычно не вызывает развитие патологических процессов, но может входить в состав смешанных групп патогенов либо вызывать вторичные инфекции.
Veillonella parvulaсодержит ферменты, нейтрализующие кислые продукты метаболизма других бактерий, является антагонистом кариесогенных стрептококков. Самостоятельно обычно не вызывает развитие патологических процессов, но может входить в состав смешанных групп патогенов либо вызывать вторичные инфекции.
 Основные виды актиномицетов (Actinomyces viscosus , A. odontolyticus naeslundii israeli при ферментации , A. ) углеводов образуют кислые продукты, проявляющие агрессивность по отношению к твердым тканям зубов. Увеличение числа актиномицетов (особенно A. viscosus) в наддесневой зубной бляшке приводит к развитию острого гингивита. A. viscosus выделяют из зубных камней и пришеечных кариозных поражений, провоцируют выход лизосомальных протеаз из полиморфонуклеаров. .
Основные виды актиномицетов (Actinomyces viscosus , A. odontolyticus naeslundii israeli при ферментации , A. ) углеводов образуют кислые продукты, проявляющие агрессивность по отношению к твердым тканям зубов. Увеличение числа актиномицетов (особенно A. viscosus) в наддесневой зубной бляшке приводит к развитию острого гингивита. A. viscosus выделяют из зубных камней и пришеечных кариозных поражений, провоцируют выход лизосомальных протеаз из полиморфонуклеаров. .
 Гингивит - воспаление десны, обусловлено неблагоприятным воздействием местных и общих факторов, протекающее без нарушения целостности зубнодесневого прикрепления и проявлений деструктивных процессов в других отделах пародонта.
Гингивит - воспаление десны, обусловлено неблагоприятным воздействием местных и общих факторов, протекающее без нарушения целостности зубнодесневого прикрепления и проявлений деструктивных процессов в других отделах пародонта.
 Гингивит. n инфекционным, n травматическим, n аллергическим
Гингивит. n инфекционным, n травматическим, n аллергическим
 Причины возникновения гингивита: n воздействие микроорганизмов n иммунопатологические реакции n ускоренная гибель эпителия десны, без адекватной регенерации.
Причины возникновения гингивита: n воздействие микроорганизмов n иммунопатологические реакции n ускоренная гибель эпителия десны, без адекватной регенерации.
 Инфекционный гингивит часто вызывают микроорганизмы из зубного налета: ь спирохеты (Treponema vinsentii); ь Prevotella intermedia, Prevotella orallis, Pevotella melaninogenicus; ь фузибактерии (F. nucleatum); ь Porphyromonas gingivalis
Инфекционный гингивит часто вызывают микроорганизмы из зубного налета: ь спирохеты (Treponema vinsentii); ь Prevotella intermedia, Prevotella orallis, Pevotella melaninogenicus; ь фузибактерии (F. nucleatum); ь Porphyromonas gingivalis
 До появления клинических симптомов гингивита наблюдается изменения состава микрофлоры: n увеличение грамотрицательной флоры n смена кокковой флоры палочковидными формами. На ранних стадиях гингивита в бляшке, расположенной по краю десны выявлено превалирование различных видов актиномицетов.
До появления клинических симптомов гингивита наблюдается изменения состава микрофлоры: n увеличение грамотрицательной флоры n смена кокковой флоры палочковидными формами. На ранних стадиях гингивита в бляшке, расположенной по краю десны выявлено превалирование различных видов актиномицетов.
 При длительном гингивите поддесневая флора характеризуется: o увеличением количества грамотрицательных палочек: фузобактерии, бактероиды, гемофильные палочки, кампилобактер и др. ; o грамположительные факультативно- анаэробные палочки, представлены в основном актиномицетами (Actinomyces naeslundii, A. viscosus, A. israelii); o низким содержанием грамположительных факультативно-анаэробных стрептококков.
При длительном гингивите поддесневая флора характеризуется: o увеличением количества грамотрицательных палочек: фузобактерии, бактероиды, гемофильные палочки, кампилобактер и др. ; o грамположительные факультативно- анаэробные палочки, представлены в основном актиномицетами (Actinomyces naeslundii, A. viscosus, A. israelii); o низким содержанием грамположительных факультативно-анаэробных стрептококков.
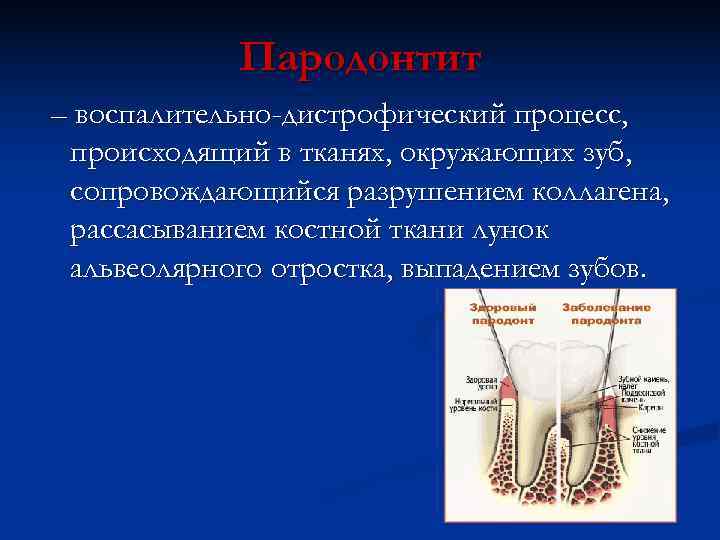
 Пародонтит – воспалительно-дистрофический процесс, происходящий в тканях, окружающих зуб, сопровождающийся разрушением коллагена, рассасыванием костной ткани лунок альвеолярного отростка, выпадением зубов.
Пародонтит – воспалительно-дистрофический процесс, происходящий в тканях, окружающих зуб, сопровождающийся разрушением коллагена, рассасыванием костной ткани лунок альвеолярного отростка, выпадением зубов.
 Образование зубных бляшек служит пусковым воспаления тканей, окружающих зубы. Различают наддесневую и поддесневую зубную бляшку. Первая состоит преимущественно из грамположительных микроорганизмов, вторая – из грамотрицательных.
Образование зубных бляшек служит пусковым воспаления тканей, окружающих зубы. Различают наддесневую и поддесневую зубную бляшку. Первая состоит преимущественно из грамположительных микроорганизмов, вторая – из грамотрицательных.
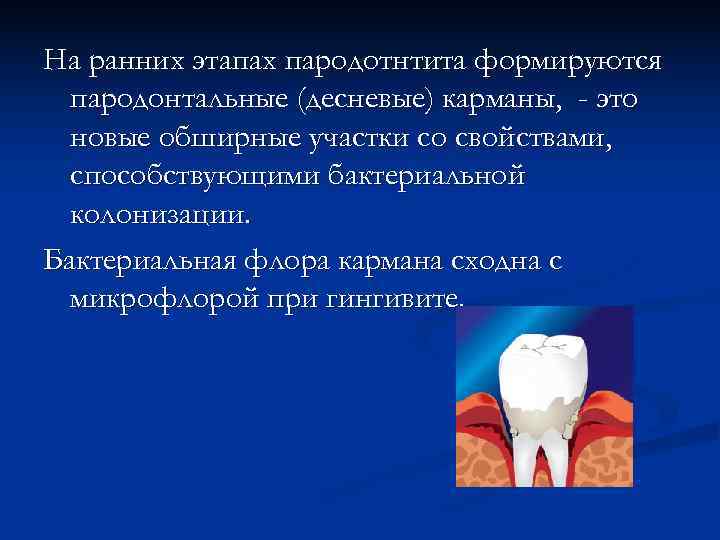
 На ранних этапах пародотнтита формируются пародонтальные (десневые) карманы, - это новые обширные участки со свойствами, способствующими бактериальной колонизации. Бактериальная флора кармана сходна с микрофлорой при гингивите.
На ранних этапах пародотнтита формируются пародонтальные (десневые) карманы, - это новые обширные участки со свойствами, способствующими бактериальной колонизации. Бактериальная флора кармана сходна с микрофлорой при гингивите.
 При развивающемся пародонтите преобладает грамотрицательная анаэробная флора: бактероиды фузибактерии. При выраженном пародонтите обычно обнаруживается большое количество спирохет и специфические микроорганизмы: n Аctinobacillus actinomycetemcomitans, n Porphyromonas gingivalis, n Prevotella intermedia, Prevotella melanogenica, n Peptostreptococcus micros, n Fusobacterium nucleatum, n Selenomonas species.
При развивающемся пародонтите преобладает грамотрицательная анаэробная флора: бактероиды фузибактерии. При выраженном пародонтите обычно обнаруживается большое количество спирохет и специфические микроорганизмы: n Аctinobacillus actinomycetemcomitans, n Porphyromonas gingivalis, n Prevotella intermedia, Prevotella melanogenica, n Peptostreptococcus micros, n Fusobacterium nucleatum, n Selenomonas species.
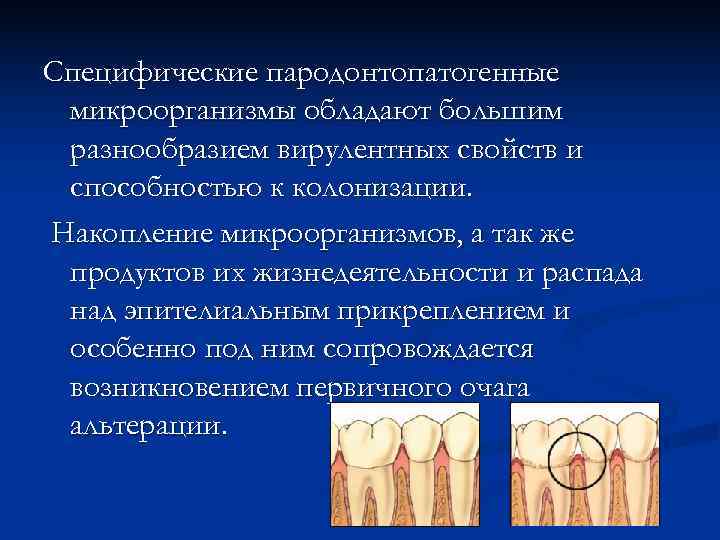
 Специфические пародонтопатогенные микроорганизмы обладают большим разнообразием вирулентных свойств и способностью к колонизации. Накопление микроорганизмов, а так же продуктов их жизнедеятельности и распада над эпителиальным прикреплением и особенно под ним сопровождается возникновением первичного очага альтерации.
Специфические пародонтопатогенные микроорганизмы обладают большим разнообразием вирулентных свойств и способностью к колонизации. Накопление микроорганизмов, а так же продуктов их жизнедеятельности и распада над эпителиальным прикреплением и особенно под ним сопровождается возникновением первичного очага альтерации.
 Бактерии парадонтальных карманов выделяют токсические продукты: n сероводород, n индол, n пропионат, n бутират. ЛПС бактерий запускают метаболический взрыв в фагоцитах, выделение активных галагено – и кислородосодержащих радикалов, поддерживающих воспаление и вызывающих гибель клеток десневого эпителия.
Бактерии парадонтальных карманов выделяют токсические продукты: n сероводород, n индол, n пропионат, n бутират. ЛПС бактерий запускают метаболический взрыв в фагоцитах, выделение активных галагено – и кислородосодержащих радикалов, поддерживающих воспаление и вызывающих гибель клеток десневого эпителия.
 Особую роль в развитии пародонтита играют ферменты, выделяемые патогенными бактериями (фосфатазы, аминопептидазы, гиалуронидазу, протеиназы, хондроитинсульфатазы, фибринолизин и коллагеназу). Протеиназы разрушают белки, в том числе и Ig G и M и особенно Ig А, обеспечивающие местную иммунную защиту.
Особую роль в развитии пародонтита играют ферменты, выделяемые патогенными бактериями (фосфатазы, аминопептидазы, гиалуронидазу, протеиназы, хондроитинсульфатазы, фибринолизин и коллагеназу). Протеиназы разрушают белки, в том числе и Ig G и M и особенно Ig А, обеспечивающие местную иммунную защиту.
 В ответ на распознавание компонентов бактерий фагоцитирующими и антигенпредставляющими клетками, а так же вследствии первичного повреждения тканевых компонентов выделяются просеринэстераза, тромбин, кинины, фибриноген, активные фракции комплемента, хемокины и др. медиаторы воспаления. Под действием этих факторов в соединительной основе десны происходит разрушение протеогликанов, накапливаются урановые кислоты, аминосахара и полипептиды. Нарастает осмотическое давление, формируется отек и набухание клеток. Развивается местный ацидоз. Перекисное окисление липидов приводит к разрушению клеточных мембран.
В ответ на распознавание компонентов бактерий фагоцитирующими и антигенпредставляющими клетками, а так же вследствии первичного повреждения тканевых компонентов выделяются просеринэстераза, тромбин, кинины, фибриноген, активные фракции комплемента, хемокины и др. медиаторы воспаления. Под действием этих факторов в соединительной основе десны происходит разрушение протеогликанов, накапливаются урановые кислоты, аминосахара и полипептиды. Нарастает осмотическое давление, формируется отек и набухание клеток. Развивается местный ацидоз. Перекисное окисление липидов приводит к разрушению клеточных мембран.
 В дальнейшем отек ткани и воспалительная инфильтрация нарастает, что приводит к разрушению эпителиального крепления, коллагеновых волокон десны и круговой связки зуба. Одновременно в результате бактериального воздействия и воспалительных явлений происходит резорбция альвеолярной кости.
В дальнейшем отек ткани и воспалительная инфильтрация нарастает, что приводит к разрушению эпителиального крепления, коллагеновых волокон десны и круговой связки зуба. Одновременно в результате бактериального воздействия и воспалительных явлений происходит резорбция альвеолярной кости.
 Пульпит - это острый или хронический воспалительный процесс, протекающий в коронковой или корневой пульпе.
Пульпит - это острый или хронический воспалительный процесс, протекающий в коронковой или корневой пульпе.
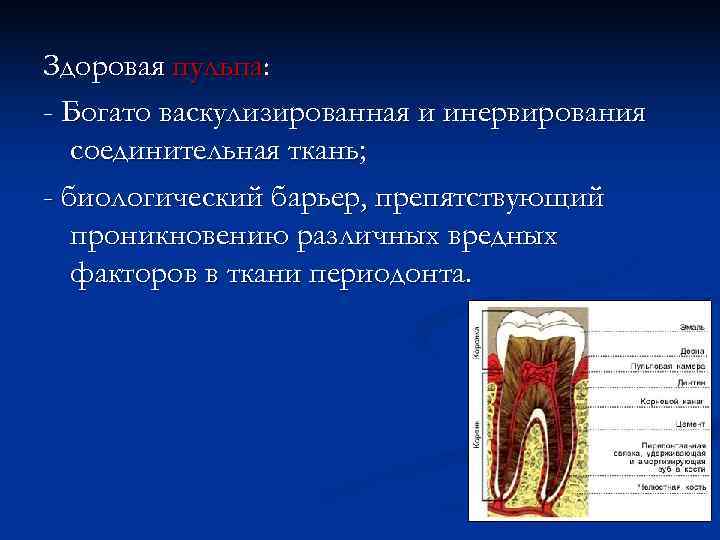
 Здоровая пульпа: - Богато васкулизированная и инервирования соединительная ткань; - биологический барьер, препятствующий проникновению различных вредных факторов в ткани периодонта.
Здоровая пульпа: - Богато васкулизированная и инервирования соединительная ткань; - биологический барьер, препятствующий проникновению различных вредных факторов в ткани периодонта.
 Причины пульпита : n Бактериальное инфицирование; n Воздействие химических агентов; n Термическая травма; n Механическая травма
Причины пульпита : n Бактериальное инфицирование; n Воздействие химических агентов; n Термическая травма; n Механическая травма
 При бактериальном инфицировании проникновение микроорганизмов возможно : Ш из кариозной полости, Ш из запломбированной полости (при нарушении краевого прилегания пломбы, при неполном удалении измененного дентина), Ш гематогенное инфицирование (грипп, остиомиелит), Ш ретроградное инфицирование (при расположении корня зуба в очаге гнойного воспаления, например при пародонтите )
При бактериальном инфицировании проникновение микроорганизмов возможно : Ш из кариозной полости, Ш из запломбированной полости (при нарушении краевого прилегания пломбы, при неполном удалении измененного дентина), Ш гематогенное инфицирование (грипп, остиомиелит), Ш ретроградное инфицирование (при расположении корня зуба в очаге гнойного воспаления, например при пародонтите )
 Острый пульпит носит сначала очаговый характер и протекает как серозное воспаление. При этом обнаруживают зеленящие и негемолитические стрептококки группы Д (S. milleri), стрептококки без группового антигена, лактобактерии.
Острый пульпит носит сначала очаговый характер и протекает как серозное воспаление. При этом обнаруживают зеленящие и негемолитические стрептококки группы Д (S. milleri), стрептококки без группового антигена, лактобактерии.
 Без лечения острый серозный пульпит переходит в гнойный пульпит, при котором выделяют стафилококки (St. aureus), обладающие факторами вирулентности, и β-гемолитические стрептококки группы F и G (S. ecvisinillis, S. anginosus).
Без лечения острый серозный пульпит переходит в гнойный пульпит, при котором выделяют стафилококки (St. aureus), обладающие факторами вирулентности, и β-гемолитические стрептококки группы F и G (S. ecvisinillis, S. anginosus).
 Ш Острый пульпит переходит в хронический, а при некрозе ткани - в гангренозный пульпит. При этих формах пульпита из некротизированной пульпы в большом количестве высевают анаэробные бактерии: Ш Пептострептококки (Peptococcus anaerobius), Ш β-гемолитические стрептококки группы F и G (S. ecvisinillis, S. anginosus), Ш бактероиды (Porphyromonas gingivalis, Prevotella melaninodenica), Ш спирохеты, Ш актиномицеты, Ш патогенные стафилококки. Могут также присоединиться гнилостные бактерии - палочки протея, клостридии, бациллы.
Ш Острый пульпит переходит в хронический, а при некрозе ткани - в гангренозный пульпит. При этих формах пульпита из некротизированной пульпы в большом количестве высевают анаэробные бактерии: Ш Пептострептококки (Peptococcus anaerobius), Ш β-гемолитические стрептококки группы F и G (S. ecvisinillis, S. anginosus), Ш бактероиды (Porphyromonas gingivalis, Prevotella melaninodenica), Ш спирохеты, Ш актиномицеты, Ш патогенные стафилококки. Могут также присоединиться гнилостные бактерии - палочки протея, клостридии, бациллы.
 Периодонтит – воспаление тканей периодонта, характеризующиеся деструкцией связочного аппарата периодонта.
Периодонтит – воспаление тканей периодонта, характеризующиеся деструкцией связочного аппарата периодонта.
 По происхождению периодонтиты подразделяют: 1. Инфекционный *Интрадентальный (внутризубной) – инфицирование через корневой канал(апикальный периодонтит); * Экстрадентальный (внезубной) – инфицирование через: десневой карман (маргинальный), окружающих тканей, кровь (гематогенный), лимфу (лимфогенный) 2. Травматический *Острый *Хронический 3. Медикаментозный
По происхождению периодонтиты подразделяют: 1. Инфекционный *Интрадентальный (внутризубной) – инфицирование через корневой канал(апикальный периодонтит); * Экстрадентальный (внезубной) – инфицирование через: десневой карман (маргинальный), окружающих тканей, кровь (гематогенный), лимфу (лимфогенный) 2. Травматический *Острый *Хронический 3. Медикаментозный
 Серозное воспаление периодонта обусловлено действием токсических продуктов (образующихся при разрушении Г- бактерий), поступающих из очага воспаления, локализованного в пульпе или десневом кармане. Гнойный периодонтит возникает после проникновения микробов в ткани пародонта.
Серозное воспаление периодонта обусловлено действием токсических продуктов (образующихся при разрушении Г- бактерий), поступающих из очага воспаления, локализованного в пульпе или десневом кармане. Гнойный периодонтит возникает после проникновения микробов в ткани пародонта.
 Характерной особенностью гнойного периодонтита является преобладание стрептококковой флоры над стафилококковой. В начальной стадии воспаления это зеленящие и негемолитические стрептококки без группового антигена(S. sangius, S. milleri). Если воспаление связано с проникновением микробов через отверстие корневого канала, то микробный состав определяется флорой гнойного или гангренозного пульпита.
Характерной особенностью гнойного периодонтита является преобладание стрептококковой флоры над стафилококковой. В начальной стадии воспаления это зеленящие и негемолитические стрептококки без группового антигена(S. sangius, S. milleri). Если воспаление связано с проникновением микробов через отверстие корневого канала, то микробный состав определяется флорой гнойного или гангренозного пульпита.
 При переходе острого периодонтита в хронический, начинают преобладать пептострептококки (Peptostreptococcus micros), к которым присоединяются другие стрептококки с групповым и без группового антигена.
При переходе острого периодонтита в хронический, начинают преобладать пептострептококки (Peptostreptococcus micros), к которым присоединяются другие стрептококки с групповым и без группового антигена.
 При апикальных периодантитах обнаруживают: ь актиномицеты (Аctinobacillus actinomycetem comitans), ь бактероиды( Porphyromonas gingivalis, Bacteroides forsythus), ь фузобактери (Fusobacterium nucleatum), ь спирохеты (Treponemma denticola), ь клостридии.
При апикальных периодантитах обнаруживают: ь актиномицеты (Аctinobacillus actinomycetem comitans), ь бактероиды( Porphyromonas gingivalis, Bacteroides forsythus), ь фузобактери (Fusobacterium nucleatum), ь спирохеты (Treponemma denticola), ь клостридии.
 Абсцессы, флегмоны и фасциитаы челюстно-лицевой области Воспалительные заболевания, вызываемые микроорганизмами - резидентами, поражают любые ткани челюстно-лицевой области: слизистую оболочку, жировую клетчатку, мышцы и фасции, связочный аппарат и кости.
Абсцессы, флегмоны и фасциитаы челюстно-лицевой области Воспалительные заболевания, вызываемые микроорганизмами - резидентами, поражают любые ткани челюстно-лицевой области: слизистую оболочку, жировую клетчатку, мышцы и фасции, связочный аппарат и кости.
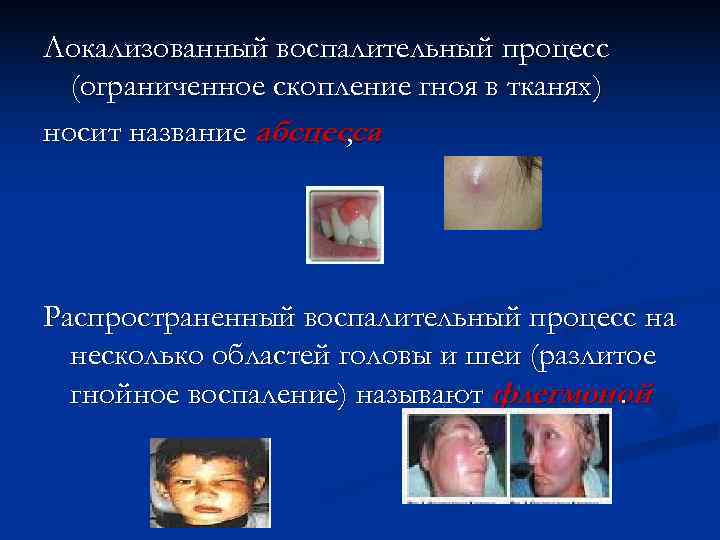
 Локализованный воспалительный процесс (ограниченное скопление гноя в тканях) носит название абсцесса , Распространенный воспалительный процесс на несколько областей головы и шеи (разлитое гнойное воспаление) называют флегмоной.
Локализованный воспалительный процесс (ограниченное скопление гноя в тканях) носит название абсцесса , Распространенный воспалительный процесс на несколько областей головы и шеи (разлитое гнойное воспаление) называют флегмоной.
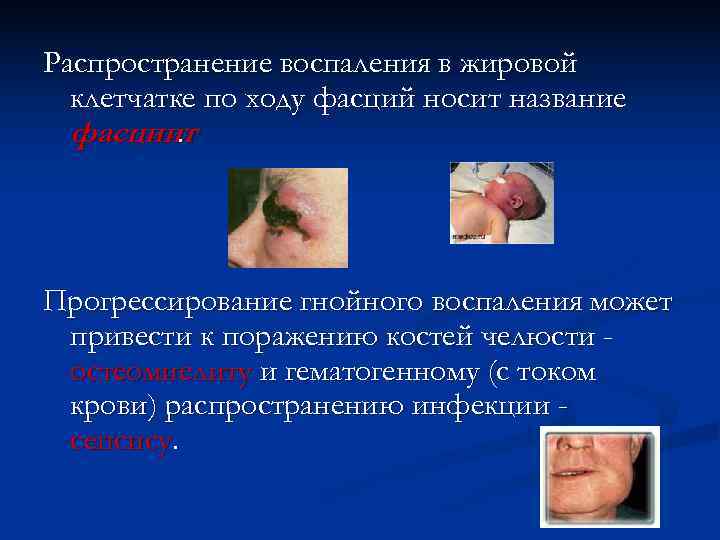
 Распространение воспаления в жировой клетчатке по ходу фасций носит название фасциит. Прогрессирование гнойного воспаления может привести к поражению костей челюсти - остеомиелиту и гематогенному (с током крови) распространению инфекции - сепсису.
Распространение воспаления в жировой клетчатке по ходу фасций носит название фасциит. Прогрессирование гнойного воспаления может привести к поражению костей челюсти - остеомиелиту и гематогенному (с током крови) распространению инфекции - сепсису.
 Условия для выхода микрофлоры за приделы свойственной им ниши: n Местные : ь Травма, ь экстракция зуба, ь стаз крови в капиллярах, ь некроз ткани, ь дефицит местных защитных факторов n Общие: ь соматические заболевания, ь снижение факторов резистентности ь иммунодефициты
Условия для выхода микрофлоры за приделы свойственной им ниши: n Местные : ь Травма, ь экстракция зуба, ь стаз крови в капиллярах, ь некроз ткани, ь дефицит местных защитных факторов n Общие: ь соматические заболевания, ь снижение факторов резистентности ь иммунодефициты
 При воспалительных заболеваниях челюстно- лицевой области часто выделяют ассоциации 3 – 5 и более видов облигатно-анаэробных бактерий, или их сочетание с факультативными анаэробами (стафилококки, стрептококки) или аэробами (синегнойная палочка, нейсерии).
При воспалительных заболеваниях челюстно- лицевой области часто выделяют ассоциации 3 – 5 и более видов облигатно-анаэробных бактерий, или их сочетание с факультативными анаэробами (стафилококки, стрептококки) или аэробами (синегнойная палочка, нейсерии).
 При абсцессах выделяют: n Peptococcus, n Bacteroides, n Enterobacteriaceae, n Veilonella, n Streptococcus, n Staphylococcus, n Eikinella У детей превалируют бактерии рода Streptococcus, Staphylococcus
При абсцессах выделяют: n Peptococcus, n Bacteroides, n Enterobacteriaceae, n Veilonella, n Streptococcus, n Staphylococcus, n Eikinella У детей превалируют бактерии рода Streptococcus, Staphylococcus
 При флегмонах: n Fusibacterium (F. nucleatum), n Bacteroides, n Peptostreptococcus, n Streptococcus, n Actinomyces, n St. aureus – при тяжелом течении
При флегмонах: n Fusibacterium (F. nucleatum), n Bacteroides, n Peptostreptococcus, n Streptococcus, n Actinomyces, n St. aureus – при тяжелом течении
 При фасциитах: n Fusibacterium (F. nucleatum), n Пигментированные Bacteroides (Porphiromonas, Prevotella), n Peptostreptococcus, n Actinomyces, n Streptococcus.
При фасциитах: n Fusibacterium (F. nucleatum), n Пигментированные Bacteroides (Porphiromonas, Prevotella), n Peptostreptococcus, n Actinomyces, n Streptococcus.
 При остеомиелитах: Чаще всего : n St. aureus, n Streptococcus, n Prevotella niger, n Peptostreptococcus, n Bacteroides. Реже выделяют: n Actinomyces isrellii, n Treponema pallidum. При травматических остеомиелитах выделяют: St. аureus, Pseudomonas aeruginosa, Enterobacteriaceae.
При остеомиелитах: Чаще всего : n St. aureus, n Streptococcus, n Prevotella niger, n Peptostreptococcus, n Bacteroides. Реже выделяют: n Actinomyces isrellii, n Treponema pallidum. При травматических остеомиелитах выделяют: St. аureus, Pseudomonas aeruginosa, Enterobacteriaceae.

