Обструктивные заболевания легких.pptx
- Количество слайдов: 105

ОБСТРУКТИВНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ. БРОНХИАЛЬНАЯ АСТМА И ХОБЛ В ПРАКТИКЕ УЧАСТКОВОГО ВРАЧА-ТЕРАПЕВТА. Профессор Масуев К. А.

GINA– ОСНОВНОЙ ДОКУМЕНТ, ОПРЕДЕЛЯЮЩИЙ СТРАТЕГИЮ И ТАКТИКУ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ GINA 2006, 2010, 2011, 2013….
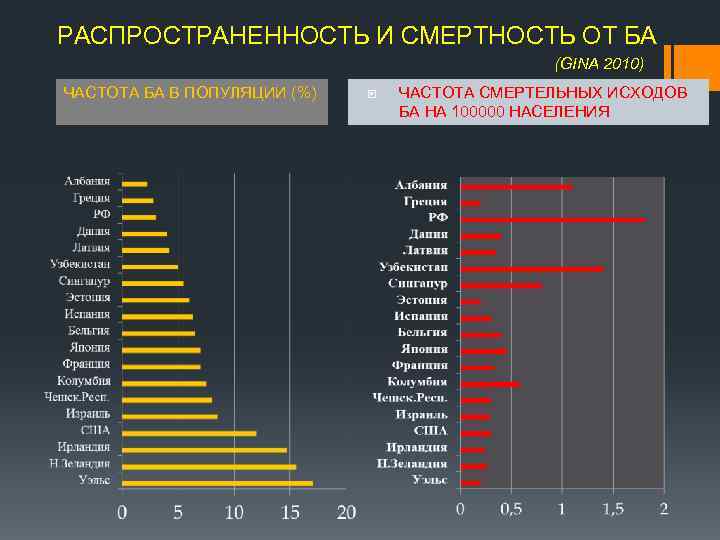
РАСПРОСТРАНЕННОСТЬ И СМЕРТНОСТЬ ОТ БА (GINA 2010) ЧАСТОТА БА В ПОПУЛЯЦИИ (%) ЧАСТОТА СМЕРТЕЛЬНЫХ ИСХОДОВ БА НА 100000 НАСЕЛЕНИЯ
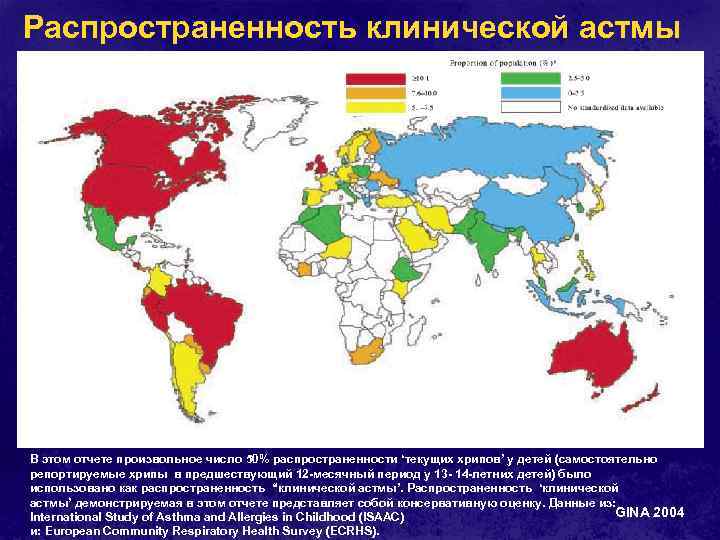
Распространенность клинической астмы В этом отчете произвольное число 50% распространенности ‘текущих хрипов’ у детей (самостоятельно репортируемые хрипы в предшествующий 12 -месячный период у 13 - 14 -летних детей) было использовано как распространенность “клинической астмы’. Распространенность ‘клинической астмы’ демонстрируемая в этом отчете представляет собой консервативную оценку. Данные из: GINA 2004 International Study of Asthma and Allergies in Childhood (ISAAC) и: European Community Respiratory Health Survey (ECRHS).

БРЕМЯ БРОНХИАЛЬНОЙ АСТМЫ ~334 миллионов людей в мире страдают бронхиальной астмой 2 22 миллиона пациентов стали инвалидами по причине бронхиальной астмы2 Данные недоступны 1. World Health Organization. Global surveillance, prevention and control of chronic respiratory diseases: A comprehensive approach, 2007 2. Institute for Health Metrics and Evaluation. Global burden of disease, 2011 Available from: http: //www. healthdata. org/search-gbd-

ОПРЕДЕЛЕНИЕ БА – гетерогенное заболевание, преимущественно связанное с хроническим воспалением в дыхательных путях, в патогенезе которого задействованы различные клеточные элементы, включающие тучные клетки, эозинофилы, Т-лимфоциты, а также многочисленные медиаторы воспаления. Хроническое воспаление ассоциируется с развитием бронхиальной гиперреактивности, что ведет к повторным эпизодам свистящих хрипов, одышки, удушья, ощущениям сдавления грудной клетки и кашля, особенно в ночное время или ранние утренние часы. Эти эпизоды обычно сопровождаются распространенной обструкцией дыхательных путей, которая в подавляющем большинстве случаев обратима спонтанно или под влиянием лечения.

ЭТИОЛОГИЯ БА является многофакторным заболеванием, характеризующимся сложными взаимодействиями многочисленных факторов, включающих генетические, климатические особенности, загрязненность окружающей среды, социально-экономический уровень, расовую принадлежность и др.

• Факторы риска БА можно разделить на обуславливающие ее развитие и/или провоцирующие обострения.

ВЫДЕЛЯЮТ ТАК НАЗЫВАЕМЫЕ ФАКТОРЫ МАКРООРГАНИЗМА (ВНУТРЕННИЕ ФАКТОРЫ): ГЕНЕТИЧЕСКИЕ: • гены, предрасполагающие к атопии; • гены, предрасполагающие к бронхиальной гиперреактивности; • ожирение; • пол (мужской в детском возрасте, женский - у взрослых);

ФАКТОРЫ ОКРУЖАЮЩЕЙ СРЕДЫ (ВНЕШНИЕ ФАКТОРЫ): АЛЛЕРГЕНЫ: • аллергены помещений (домашние клещи), шерсть домашних животных (собак, кошек, мышей), аллергены тараканов, грибы (плесневые, дрожжевые); • наружные аллергены (пыльца, грибы - плесневые дрожжевые) • • инфекции (преимущественно вирусные); • • профессиональные сенсибилизаторы; • • табакокурение: активное; • пассивное; • • загрязнение воздуха внутри и снаружи помещений; • • особенности питания.

ПАТОГЕНЕЗ • БА является воспалительным заболеванием дыхательных путей, в развитии которого участвует ряд воспалительных клеток и множество медиаторов воспаления, что приводит к характерным патофизиологическим изменениям.

• Различные сочетания и сложные взаимоотношения указанных выше этиологических факторов у предрасположенных лиц обусловливают развитие хронического воспаления в дыхательных путях, сопровождающегося бронхиальной гиперреактивностью и астматическими симптомами.

• Несмотря на разнообразие клинических проявлений БА и особенностей патофизиологических механизмов, хроническое воспаление дыхательных путей является фундаментальной характеристикой заболевания. • Воспалительный процесс в дыхательных путях персистирует даже в ситуациях, когда симптомы заболевания эпизодические, а связь между тяжестью астмы и интенсивностью воспаления далеко не всегда отчетливая. • Воспалительные процессы наблюдаются во всех отделах респираторного тракта, включая верхние дыхательные пути, нос, но более выражены в бронхах среднего калибра. • Воспаление дыхательных путей присутствует при всех клинических формах БА – аллергической, неаллергической и аспириновой.

• При БА наблюдается воспаление, характерное для аллергических заболеваний, с наличием активированных тучных клеток, увеличенным количеством активированных эозинофилов, повышенным количеством неизмененных естественных Т-киллеров и Th-2 лимфоцитов, которые продуцируют медиаторы, обусловливающие развитие клинических проявлений заболевания. Структурные клетки дыхательных путей также продуцируют воспалительные медиаторы, что способствует персистенции воспаления. Известно, что более 100 различных воспалительных медиаторов вовлечены в развитие комплекса воспалительных процессов в дыхательных путях у больных БА.

КРИТЕРИИ ДИАГНОСТИКИ БА. • Типичными симптомами являются свистящие хрипы, затруднение дыхания, скованности в грудной клетке и кашель • • Обычно имеется более одного из этих симптомов • • Симптомы имеют волнообразный характер и меняются по интенсивности • • Они часто возникают или ухудшаются в ночное время и пробуждении, значительно ухудшаются при вирусных инфекциях • • Характерно провоцирование симптомов физическими нагрузками, смехом, воздействием аллергенов, вдыханием холодного воздуха

ДОКАЗАТЕЛЬСТВА ВАРИАБЕЛЬНОЙ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ • • Как минимум однажды зафиксировано снижение ОФВ 1/ФЖЕЛ (менее 0, 7 у взрослых и менее 0, 85 у детей); • Имеется задокументированное подтверждение значительной вариабельности легочной функции. Например: o Прирост ОФВ 1 на 12% и 200 мл после применения бронходилататора o Среднесуточная вариабельность ПСВ более 10% o Увеличение ОФВ 1 на 12% и 200 мл от исходного после 4 недель базисной противовоспалительной терапии • Чем больше вариабельность показателей, том большая вероятность наличия диагноза • Обратимость бронхиальной обструкции может отсутствовать во время тяжелых обострений и вирусных инфекций •

• Типичные для БА жалобы включают эпизоды одышки, свистящего дыхания, кашля (с мокротой или без таковой) и ощущение стеснения грудной клетки (приступы удушья). • Кашлевой вариант БА • Астма физического напряжения.

ПРИ ПОСТАНОВКЕ ДИАГНОЗА БА ВАЖНОЕ МЕСТО ЗАНИМАЕТ ТЩАТЕЛЬНО СОБРАННЫЙ АНАМНЕЗ, ВКЛЮЧАЮЩИЙ ОТВЕТЫ НА ТАКИЕ ВОПРОСЫ: • Был ли у пациента эпизод (эпизоды) свистящего дыхания? • Бывает ли у пациента мучительный ночной кашель? • Бывают ли у пациента свистящее дыхание и/или кашель через 5 -10 минут после физической нагрузки? • Бывают ли у пациента развитие свистящего дыхания, сдавления в грудной клетке или кашля после контакта с аэроаллергенами или поллютантами?
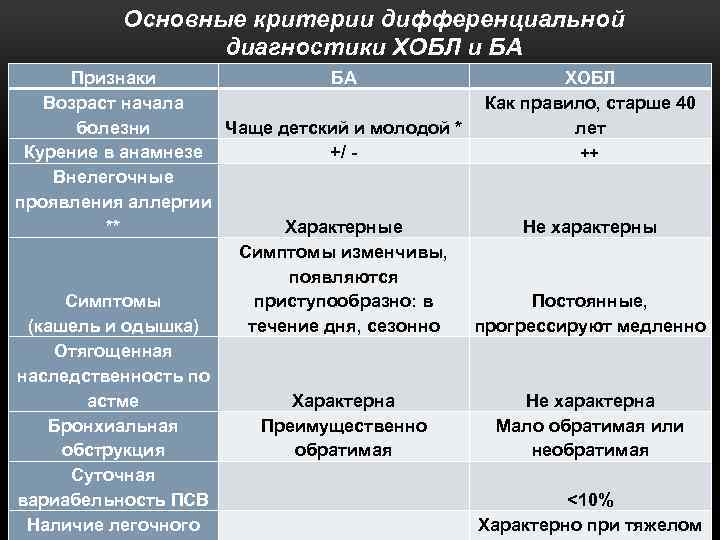
Основные критерии дифференциальной диагностики ХОБЛ и БА Признаки БА ХОБЛ Возраст начала Как правило, старше 40 болезни Чаще детский и молодой * лет ++ Курение в анамнезе +/ Внелегочные проявления аллергии ** Характерные Не характерны Симптомы изменчивы, появляются приступообразно: в Симптомы Постоянные, (кашель и одышка) течение дня, сезонно прогрессируют медленно Отягощенная наследственность по астме Характерна Не характерна Бронхиальная Преимущественно Мало обратимая или обструкция обратимая необратимая Суточная вариабельность ПСВ <10% Наличие легочного Характерно при тяжелом

КЛАССИФИКАЦИЯ БА. • По этиологии (по возможности), степени тяжести, уровню контроля. Выделение аллергической (атопической, экзогенной) и неаллергической (эндогенной) БА нецелесообразно, так как причиной БА редко является единственный специфический аллерген (GINA 2014).

СТУПЕНЬ 1: ИНТЕРМИТТИРУЮЩАЯ БРОНХИАЛЬНАЯ АСТМА • Симптомы реже 1 раза в неделю • Короткие обострения • Ночные симптомы не чаще двух раз в месяц • ОФВ 1 или ПСВ ≥ 80% от должного • Разброс ПСВ или ОФВ 1 < 20% • СТУПЕНЬ 2: ЛЕГКАЯ ПЕРСИСТИРУЮЩАЯ БРОНХИАЛЬНАЯ АСТМА • Симптомы чаще 1 раза в неделю, но реже 1 раза в день • Обострения могут снижать физическую активность и нарушать сон • Ночные симптомы чаще двух раз в месяц • ОФВ 1 или ПСВ ≥ 80% от должного

• СТУПЕНЬ 3: Персистирующая бронхиальная астма ср. тяжести • Ежедневные симптомы • Обострения могут приводить к ограничению физической активности и нарушению сна • Ночные симптомы чаще 1 раза в неделю • Ежедневное использование ингаляционных β 2 агонистов короткого действия • ОФВ 1 или ПСВ 60— 80% от должного • Разброс ПСВ или ОФВ 1 > 30% • СТУПЕНЬ 4: Тяжелая персистирующая бронхиальная астма • Ежедневные симптомы • Частые обострения • Частые ночные симптомы • Ограничение физической активности • ОФВ 1 или ПСВ ≤ 60% от должного
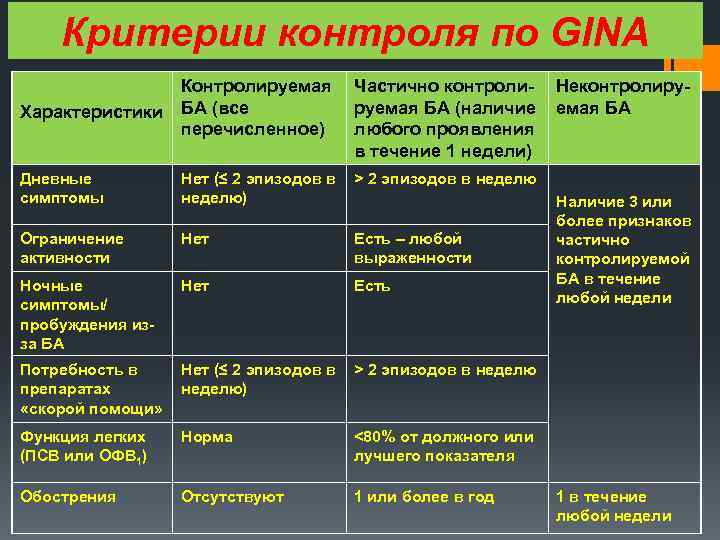
Критерии контроля по GINA Характеристики Контролируемая БА (все перечисленное) Частично контролируемая БА (наличие любого проявления в течение 1 недели) Дневные симптомы Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Ограничение активности Нет Есть – любой выраженности Ночные симптомы/ пробуждения изза БА Нет Есть Потребность в препаратах «скорой помощи» Нет (≤ 2 эпизодов в неделю) > 2 эпизодов в неделю Функция легких (ПСВ или ОФВ 1) Норма <80% от должного или лучшего показателя Обострения Отсутствуют 1 или более в год Неконтролируемая БА Наличие 3 или более признаков частично контролируемой БА в течение любой недели 1 в течение любой недели


МЕНЕЕ 19 БАЛЛОВ – ПОЛНОЕ ОТСУТСТВИЕ КОНТРОЛЯ НАД АСТМОЙ
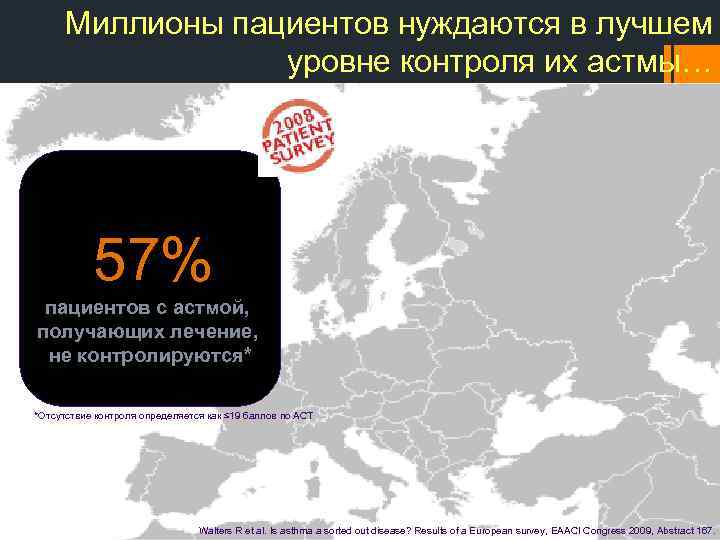
Миллионы пациентов нуждаются в лучшем уровне контроля их астмы… 57% пациентов с астмой, получающих лечение, не контролируются* *Отсутствие контроля определяется как ≤ 19 баллов по АСТ Walters R et al. Is asthma a sorted out disease? Results of a European survey, EAACI Congress 2009, Abstract 167.
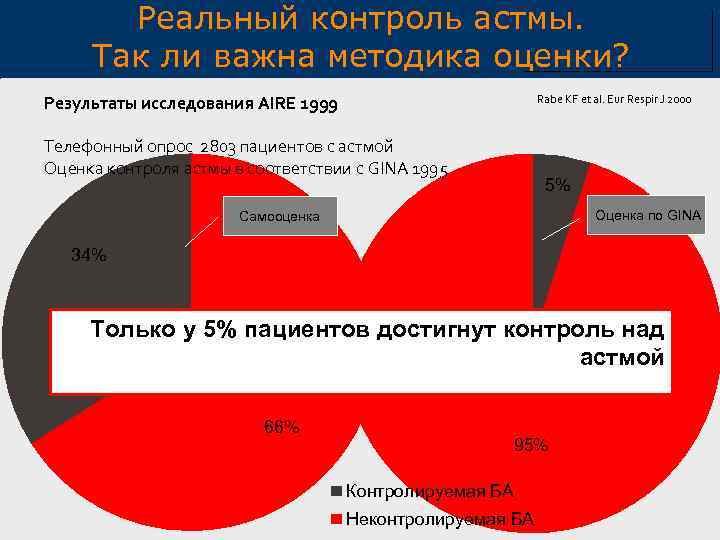
Реальный контроль астмы. Так ли важна методика оценки? Результаты исследования AIRE 1999 Rabe KF et al. Eur Respir J 2000 Телефонный опрос 2803 пациентов с астмой Оценка контроля астмы в соответствии с GINA 1995 5% Оценка по GINA Самооценка 34% Только у 5% пациентов достигнут контроль над астмой 66% 95% Контролируемая БА Неконтролируемая БА
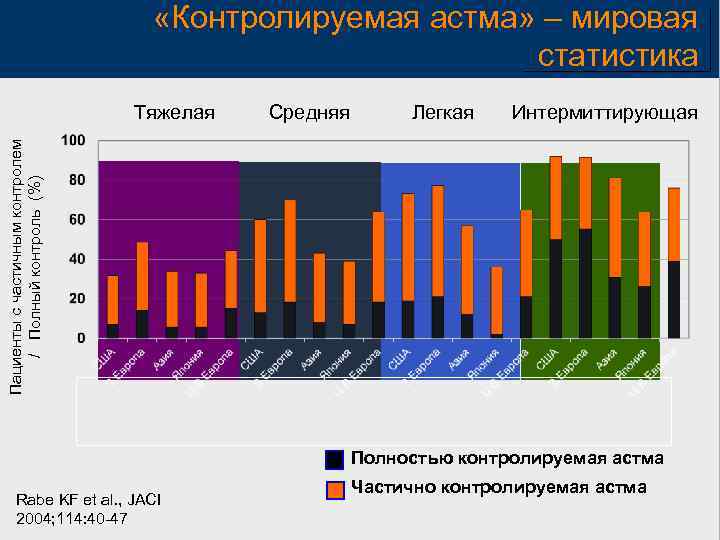
«Контролируемая астма» – мировая статистика Средняя Легкая Интермиттирующая Пациенты с частичным контролем / Полный контроль (%) Тяжелая Полностью контролируемая астма Rabe KF et al. , JACI 2004; 114: 40 -47 Частично контролируемая астма
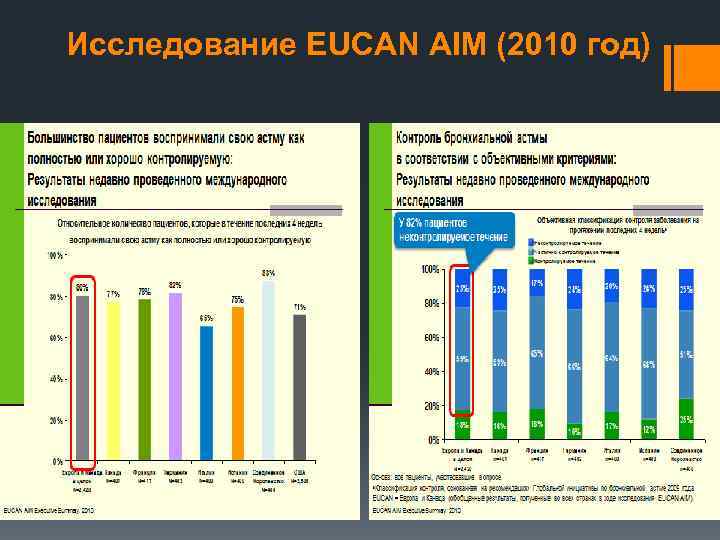
Исследование EUCAN AIM (2010 год)

§ «В нашей стране доля больных с хорошо контролируемой астмой не превышает 4%, а у 61% больных отмечена хотя бы одна госпитализация по поводу обострения бронхиальной астмы в течение года» А. Г. Чучалин, А. Н. Цой, В. В. Архипов Пульмонология #2, 2007 www. pulmonology. ru

ЛЕКАРСТВЕННАЯ ТЕРАПИЯ (GINA 2012) § ЦЕЛЬЮ ЛЕЧЕНИЯ БА ЯВЛЯЕТСЯ ДОСТИЖЕНИЕ КОНТРОЛЯ НАД КЛИНИЧЕСКИМИ ПРОЯВЛЕНИЯМИ ЗАБОЛЕВАНИЯ § ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ БА ДЕЛЯТ НА: - препараты для неотложной помощи - препараты, контролирующие течение заболевания (поддерживающая терапия)

ПРЕПАРАТЫ, ДЛЯ ПОДДЕРЖИВАЮЩЕЙ ТЕРАПИИ § …Препараты для поддерживающей терапии принимают ежедневно и длительно, т. к. благодаря своему противовоспалительному действию они обеспечивают контроль над клиническими проявлениями БА § …К этой группе препаратов относятся: ИГКС и СГКС, антилейкотриеновые препараты, ингаляционные b 2 -агонисты ДД в комбинации с ИГКС, теофиллин замедленного высвобождения, кромоны и антитела к Ig. E

Мониторирование уровня контроля БА § В процессе лечения необходима непрерывная циклическая оценка и коррекция терапии в соответствии с уровнем контроля над БА. § Если текущая терапия не обеспечивает контроля над БА, необходимо увеличивать объем терапии – переходить на более высокую ступень. § Если контроль над БА поддерживается в течение 3 мес. и более, возможно уменьшение объема поддерживающей терапии
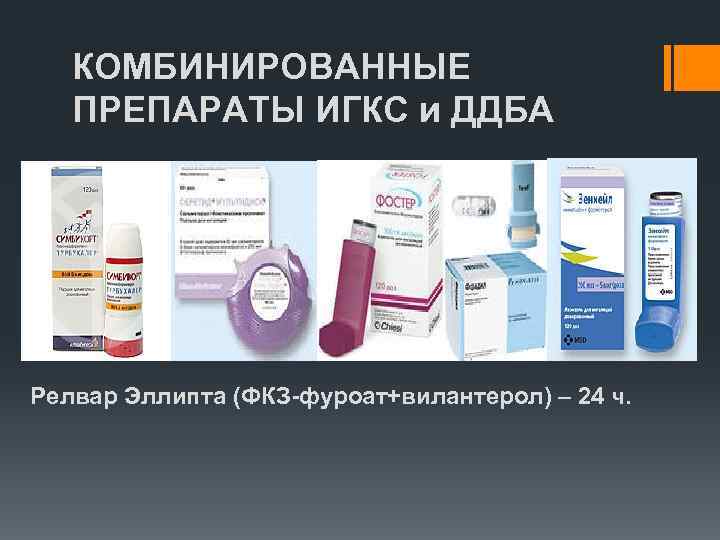
КОМБИНИРОВАННЫЕ ПРЕПАРАТЫ ИГКС и ДДБА § СЕРЕТИД – ФЛЮТИКАЗОНА ПРОПИОНАТ +САЛЬМЕТЕРОЛ (125, 250, 500/25, 50 мкг) СИМБИКОР Релвар Эллипта Т СЕРЕТИД ФОСТЕР ФОРАДИЛ КОМБИ Релвар Эллипта (ФКЗ-фуроат+вилантерол) – 24 ч.
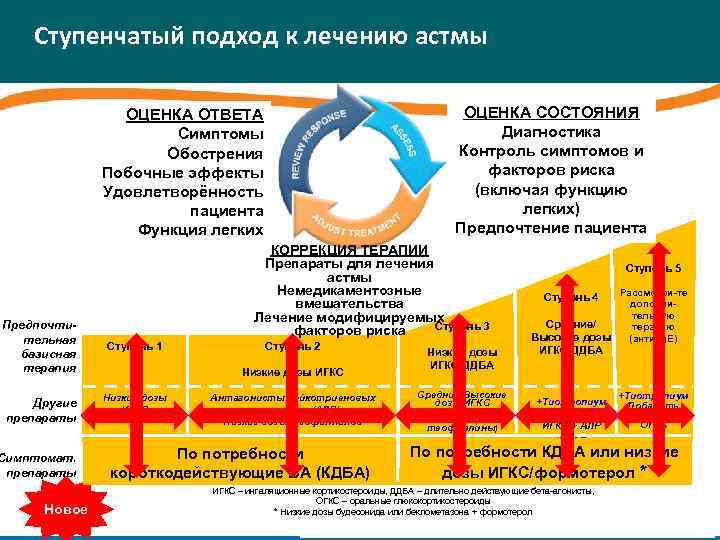
Ступенчатый подход к лечению астмы ОЦЕНКА СОСТОЯНИЯ Диагностика Контроль симптомов и факторов риска (включая функцию легких) Предпочтение пациента ОЦЕНКА ОТВЕТА Симптомы Обострения Побочные эффекты Удовлетворённость пациента Функция легких Предпочтительная базисная терапия Другие препараты Симптомат. препараты Новое КОРРЕКЦИЯ ТЕРАПИИ Препараты для лечения астмы Немедикаментозные вмешательства Лечение модифицируемых Ступень 3 факторов риска Ступень 1 Ступень 2 Низкие дозы ИГКС Антагонисты лейкотриеновых рецепторов (АЛР) Низкие дозы теофиллинов По потребности короткодействующие БА (КДБА) Низкие дозы ИГКС/ДДБА Средние/Высокие дозы ИГКС Низкие дозы ИГКС+АЛР (или + теофиллины) Ступень 5 Рассмотри-те дополнительную Средние/ терапию Высокие дозы (анти-Ig. E) Ступень 4 ИГКС/ДДБА +Тиотропиум Высокие дозы ИГКС + АЛР (или + теофиллины) +Тиотропиум Добавить низкие дозы ОГКС По потребности КДБА или низкие дозы ИГКС/формотерол * ИГКС – ингаляционные кортикостероиды, ДДБА – длительно действующие бета-агонисты, ОГКС – оральные глюкокортикостероиды * Низкие дозы будесонида или беклометазона + формотерол GINA, www. ginasthma. org
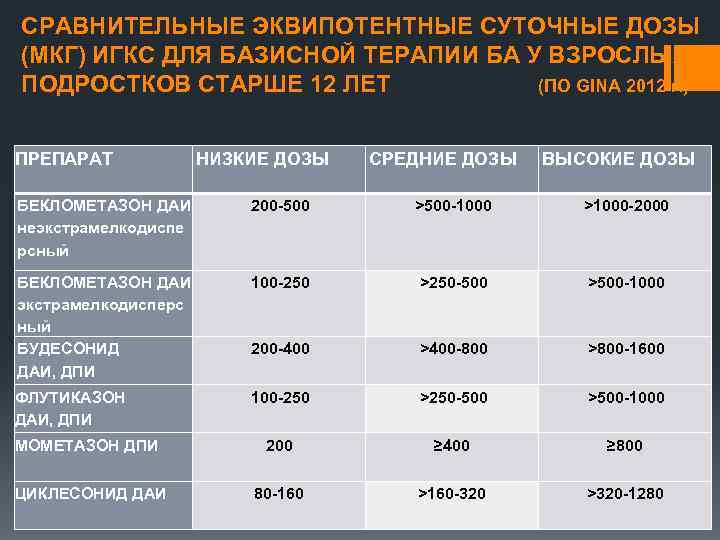
СРАВНИТЕЛЬНЫЕ ЭКВИПОТЕНТНЫЕ СУТОЧНЫЕ ДОЗЫ (МКГ) ИГКС ДЛЯ БАЗИСНОЙ ТЕРАПИИ БА У ВЗРОСЛЫХ И ПОДРОСТКОВ СТАРШЕ 12 ЛЕТ (ПО GINA 2012 г. ) ПРЕПАРАТ НИЗКИЕ ДОЗЫ СРЕДНИЕ ДОЗЫ ВЫСОКИЕ ДОЗЫ БЕКЛОМЕТАЗОН ДАИ неэкстрамелкодиспе рсный 200 -500 >500 -1000 >1000 -2000 БЕКЛОМЕТАЗОН ДАИ экстрамелкодисперс ный БУДЕСОНИД ДАИ, ДПИ 100 -250 >250 -500 >500 -1000 200 -400 >400 -800 >800 -1600 ФЛУТИКАЗОН ДАИ, ДПИ 100 -250 >250 -500 >500 -1000 МОМЕТАЗОН ДПИ 200 ≥ 400 ≥ 800 ЦИКЛЕСОНИД ДАИ 80 -160 >160 -320 >320 -1280
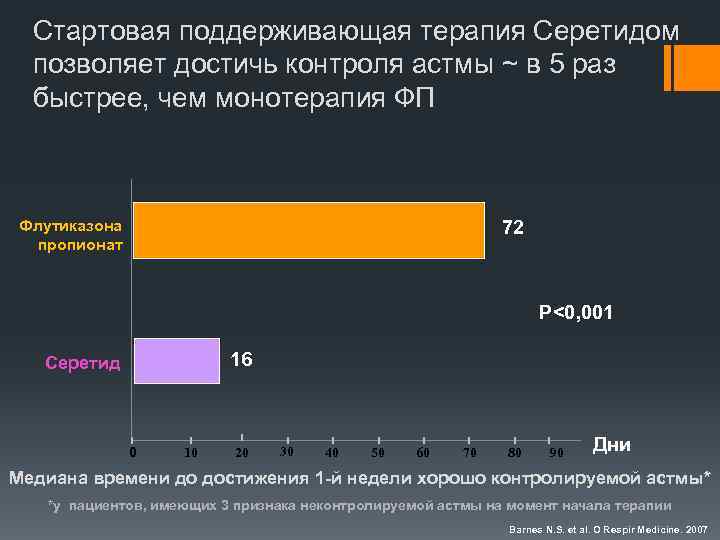
Стартовая поддерживающая терапия Серетидом позволяет достичь контроля астмы ~ в 5 раз быстрее, чем монотерапия ФП 72 Флутиказона пропионат P<0, 001 16 Серетид 0 10 20 30 40 50 60 70 80 90 Дни Медиана времени до достижения 1 -й недели хорошо контролируемой астмы* *у пациентов, имеющих 3 признака неконтролируемой астмы на момент начала терапии Barnes N. S. et al. О Respir Medicine. 2007

СТРАТЕГИИ ТЕРАПИИ БА § Концепция, направленная на достижение контроля с помощью регулярной поддерживающей терапии § Концепция, ориентированная на появление симптомов (использование одного ингалятора для поддерживающей терапии и по требованию)

Показания к использованию Тиотропия при БА v. При неконтролируемой тяжелой БА (прием ИГКС/ДДБА) v. При неконтролируемой БА (прием ИГКС) v. При сочетании БА и ХОБЛ v. У больных с генотипом В 2 -АР В 16 Arg/Arg #### v. У больных пожилого возраста v. При ночной астме v. При наличии ССЗ v. При хронических вирусных инфекциях

Современные взгляды на диагностику и лечение ХОБЛ

Российское респираторное общество Федеральные клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких 2013

ХОБЛ 2014: Определение v v v ХОБЛ – заболевание, характеризующееся нарушением вентиляционной функции по обструктивному типу, частично обратимому, которое обычно прогрессирует и связано с повышенным хроническим воспалительным ответом легких на действие патогенных частиц или газов. У ряда пациентов обострения и сопутствующие заболевания могут влиять на общую тяжесть ХОБЛ. Традиционно ХОБЛ объединяет хронический бронхит и эмфизему легких. (Федеральные клинические рекомендации по диагностике и лечению ХОБЛ. М. , 2013)

Распространенность ХОБЛ Гонконг - 6, 8% Швеция - 6, 7% Испания - 6, 4% Эфиопия - 9, 5% РОССИЯ Минздрав: 1% РРО: 7 % Норвегия - 4, 5% США - 5, 1 -6, 4% Германия - 4 -7% Индонезия - 19% Adams, 1994; Bakke, 1991; Ball, 1998; Lundback, 1991; Mengesha, 1998; Woo, 1988

n n ХОБЛ является 4 -й лидирующей причиной смерти в мире (ВОЗ) Ежегодно от ХОБЛ умирает около 2, 75 млн человек (4, 8% всех причин смерти) В Европе летальность от ХОБЛ значительно варьирует: от 0, 20 на 100, 000 населения в Греции, Швеции, Исландии и Норвегии, до 80 на 100, 000 в Украине и Румынии. В период от 1990 до 2000 гг. летальность от сердечнососудистых заболеваний в целом и от инсульта снизились на 19, 9% и 6, 9% соответственно, в то же время летальность от ХОБЛ выросла на 25, 5%. Особенно выраженный рост смертности от ХОБЛ отмечается среди женщин.


Причины развития и прогрессирования ХОБЛ n n Главной причиной ХОБЛ является курение. 2006 г. – в мире курит около 1, 1 млрд. человек. В последние годы выявлена прямая взаимосвязь между развитием ХОБЛ и использованием биоорганического топлива в быту (солома, дерево, кизяк, навоз, уголь).

v Генетика ХОБЛ Единственный документированный генетический фактор риска, ассоциированный с развитием ХОБЛ –дефицит α 1 -антитрипсина Гены, кодирующие: v матриксные металлопротеиназы (ММР): ММР-9, ММР-2; v Трансформирующий фактор роста-β(ТФР-β); v Супероксиддисмутазу; v Фактор некроза опухоли-α(ФНО-α) рассматриваются в настоящее время в качестве генов кандидатов, связанных с развитием ХОБЛ
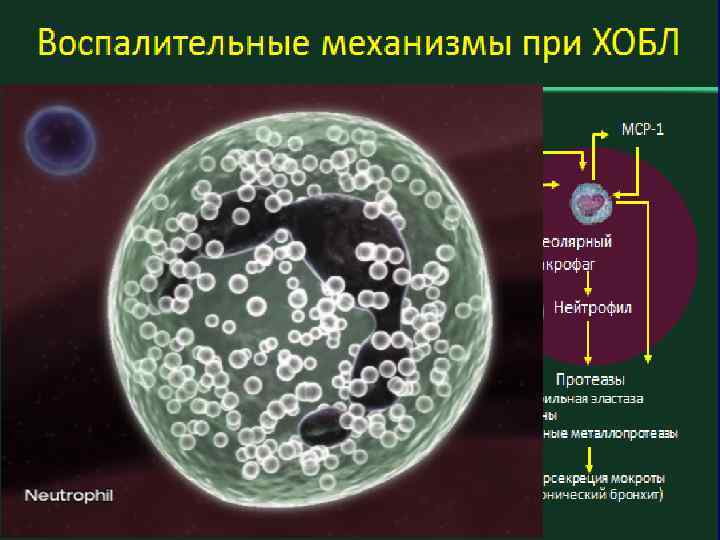
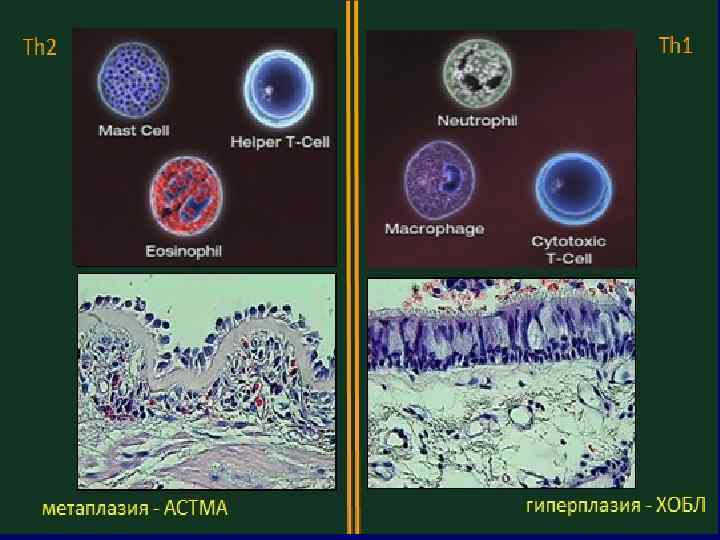

КЛИНИЧЕСКАЯ КАРТИНА ХОБЛ

Российское респираторное общество Федеральные клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких 2013

Кто он – больной ХОБЛ? v v v v Курильщик Среднего или пожилого возраста Имеющий хронический кашель с мокротой, особенно по утрам Регулярно переносящий сезонные обострения бронхита Страдающий одышкой Пациенты, как правило не считают себя больными Несвоевременно обращаются к врачу, пытаются сами лечиться «народными средствами»

Основные направления диагностики Выявление факторов риска q Мониторирование респираторной функции легких – изучение и оценка ФВД (спирография и плетизмография) q Оценка данных рентгенологического обследования (рентгенография и МСКТ) q Физическое (физикальное) обследование. q Оценка результатов инструментальных и лабораторных методов исследования q
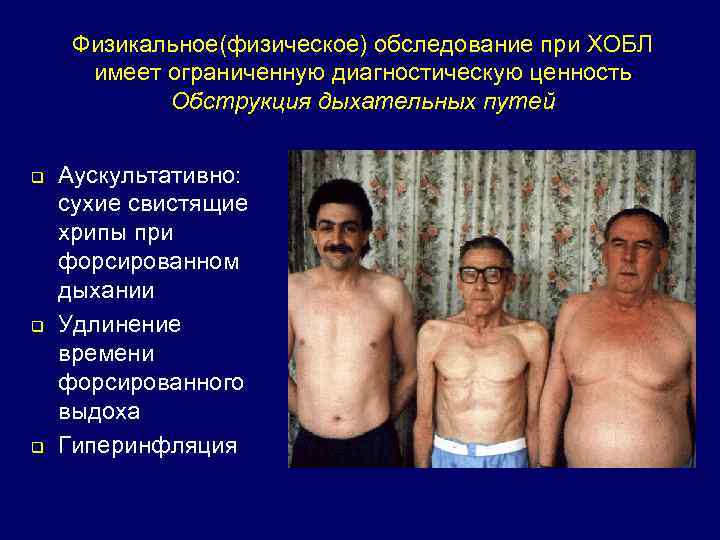
Физикальное(физическое) обследование при ХОБЛ имеет ограниченную диагностическую ценность Обструкция дыхательных путей q q q Аускультативно: сухие свистящие хрипы при форсированном дыхании Удлинение времени форсированного выдоха Гиперинфляция

n Диагноз ХОБЛ всегда должен быть подтвержден данными спирометрии – постбронходилатационные значения ОФВ 1/ФЖЕЛ < 70% - обязательный признак ХОБЛ, который существует на всех стадиях заболевания.

v v Спирометрия является основным методом диагностики и документирования изменений легочной функции при ХОБЛ. На показателях спирометрии построена классификация ХОБЛ по степени выраженности обструктивных нарушений вентиляции. Она позволяет исключить другие заболевания со сходными симптомами. Спирометрия является предпочтительным начальным исследованием для оценки наличия и тяжести обструкции дыхательных путей

ЛАБОРАТОРНЫЕ МЕТОДЫ ДИАГНОСТИКИ v v К числу обязательно выполняемым относятся исследования клинического анализа крови и цитологии мокроты. При выраженной эмфиземе и молодом возрасте пациента следует определить альфа-1 -антитрипсин.

v v При обострении заболевания наиболее часто встречается нейтрофильный лейкоцитоз с палочкоядерным сдвигом и увеличение СОЭ. Наличие лейкоцитоза служит дополнительным аргументом в пользу инфекционного фактора как причины обострения ХОБЛ.

Глобальная стратегия диагностики, лечения и профилактики ХОБЛ Определение обострения ХОБЛ Обострение ХОБЛ – это острое состояние, которое: §характеризуется ухудшением респираторных симптомов у пациента, выходящими за пределы обычных колебаний день ото дня; §требует терапии. GOLD, 2011, 2014 коррекции плановой медикаментозной

Классификация по тяжести и частоте обострений Частота обострений в исходном состоянии КЛАССИФИКАЦИЯ ОБОСТРЕНИЙ Умеренное Требует лечения оральными или Нечасто обостряющийся В предыдущем году у пациента было 1 парентеральными глюкокортикостероидами пациент обострение Тяжелое Приводит к госпитализации или смерти ЧАСТОТА ОБОСТРЕНИЙ В ИСХОДНОМ СОСТОЯНИИ Нечасто В предыдущем году у пациента было 1 обостряющийся Часто обостряющийся обострение В предыдущем году у пациента было 2 и более пациент обострения Часто обостряющийся В предыдущем году у пациента было 2 и более пациент обострения Wedzicha JA et al. Poster. European Respiratory Society Annual Congress 2011, Amsterdam, The Netherlands; 24 -28 September 2011
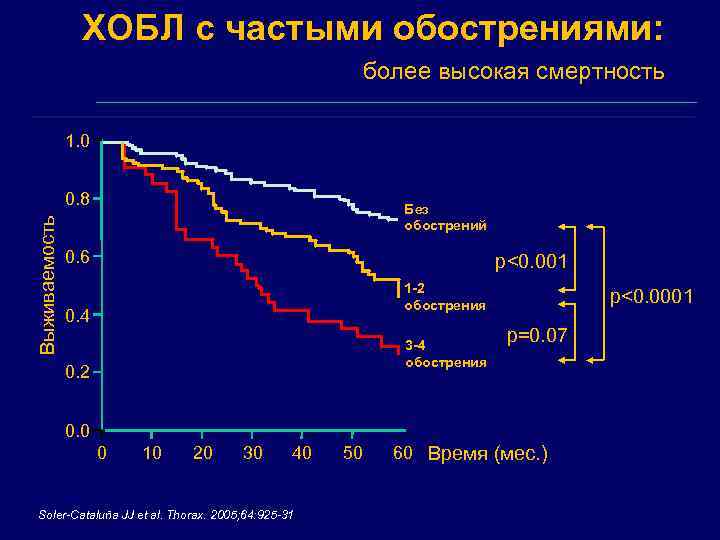
ХОБЛ с частыми обострениями: более высокая смертность 1. 0 Выживаемость 0. 8 Без обострений 0. 6 p<0. 001 1 -2 обострения 0. 4 3 -4 обострения 0. 2 p<0. 0001 p=0. 07 0. 0 0 10 20 30 40 Soler-Cataluña JJ et al. Thorax. 2005; 64: 925 -31 50 60 Время (мес. )
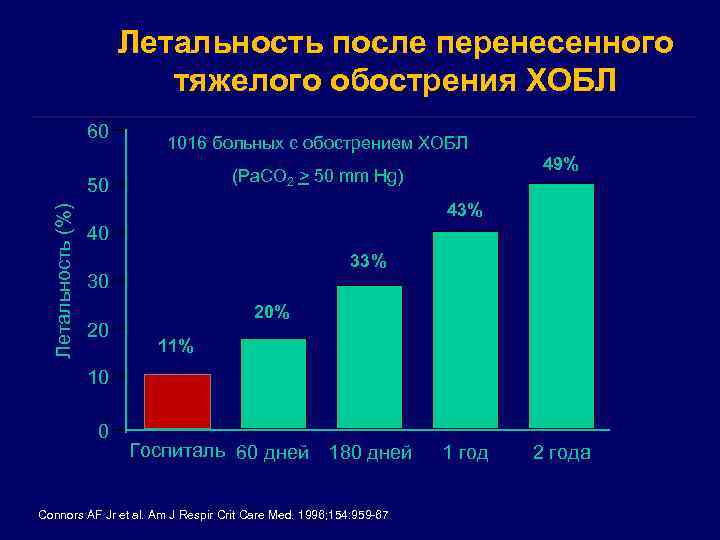
Летальность после перенесенного тяжелого обострения ХОБЛ 60 1016 больных с обострением ХОБЛ 50 Летальность (%) 49% (Pa. CO 2 > 50 mm Hg) 43% 40 33% 30 20 20% 11% 10 0 Госпиталь 60 дней 180 дней Connors AF Jr et al. Am J Respir Crit Care Med. 1996; 154: 959 -67 1 год 2 года
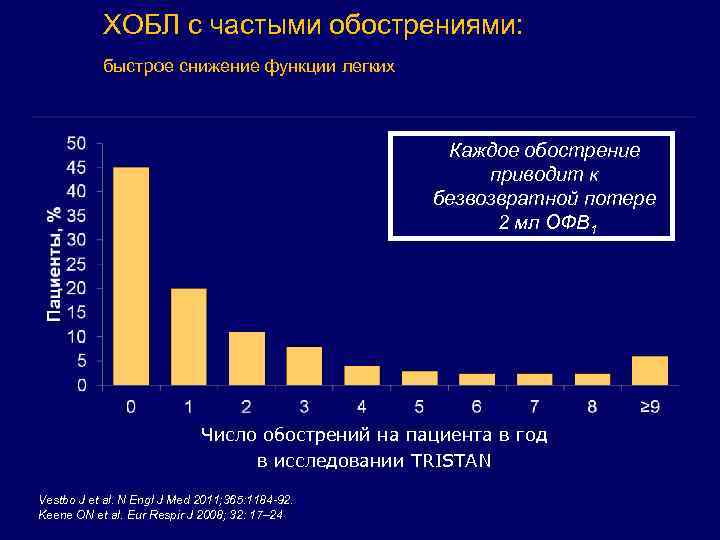
ХОБЛ с частыми обострениями: быстрое снижение функции легких Каждое обострение приводит к безвозвратной потере 2 мл ОФВ 1 Число обострений на пациента в год в исследовании TRISTAN Vestbo J et al. N Engl J Med 2011; 365: 1184 -92. Keene ON et al. Eur Respir J 2008; 32: 17– 24

ХОБЛ и динамика ОФВ 1 § § Снижение ОФВ 1 у больных ХОБЛ происходит разными темпами. Средняя ежегодная потеря составляет 33 ± 59 мл. За три года наблюдения 2163 больных ХОБЛ в исследовании ECLIPSE: 38% больных ОФВ 1 снизился >40 мл/год § 31% больных ОФВ 1 снизился на 21 -40 мл/год § 23% больных ОФВ 1 изменился на +/- 20 мл/год § 8% больных ОФВ 1 увеличился >20 мл/год §степень снижения ОФВ 1 не зависела от возраста и стажа курения § Vestbo J et al. N Engl J Med 2011; 365: 1184 -92. Kohansal R et al. Am J Respir Crit Care Med Vol 180. pp 3– 10, 2009

Диагностика ХОБЛ n n Комитет экспертов в программе GOLD 2011 отказался от применения термина «Стадии» , так как этот показатель основан только на значении ОФВ 1 и был недостаточно адекватен для характеристики тяжести заболевания. Доказательств для реального существования стадий ХОБЛ (перехода одной стадии в другую при современной терапии) не существует n GOLD Strategy Document 2011 (http: //www. goldcopd. org/)

Новые подходы к оценке тяжести ХОБЛ (GOLD 2011) Тяжесть больных ХОБЛ базируется на: n n 1. Оценке симптомов 2. Оценке риска обострений 3. Оценке спирометрических показателей 4. Наличие сопутствующих заболеваний
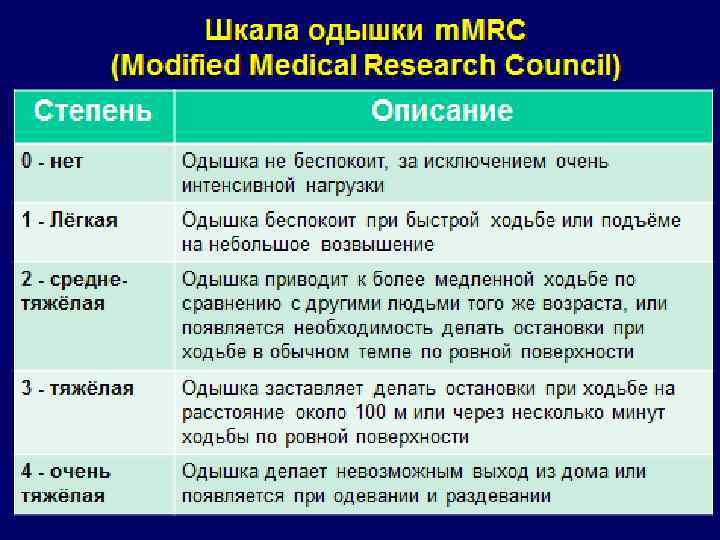


Спирометрическая классификация ХОБЛ: n Постбронходилятационноеотношение. ОФВ 1/ФЖЕЛ < 0, 7(70%)подтверждает наличие не полностью обратимого ограничения воздушного потока. GOLD 1: Легкая – ОФВ 1 80% от долж. GOLD 2: Ср. тяжести 50% ≤ОФВ 1 < 80% от долж. GOLD 3: Тяжёлая 30% ≤ОФВ 1 < 50%от долж. GOLD 4: Крайне тяжёлая ОФВ 1 <30% от долж.

Глобальная стратегия диагностики, лечения и профилактики ХОБЛ Оценка риска обострений проводится на основании наличия в анамнезе обострений и результатов спирометрии: § Предикторами высокого риска являются 2 или более обострения за прошедший год или § ОФВ 1<50% от должного значения.
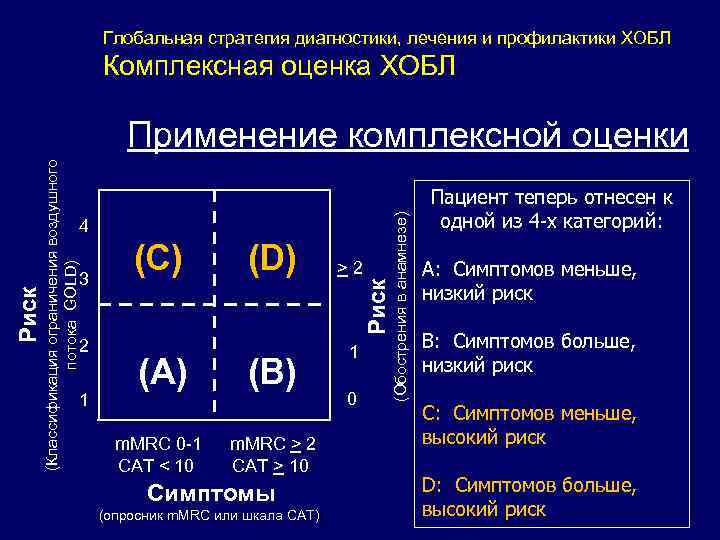
Глобальная стратегия диагностики, лечения и профилактики ХОБЛ Комплексная оценка ХОБЛ 3 2 1 (C) (D) > 2 Риск 4 (A) m. MRC 0 -1 CAT < 10 (B) m. MRC > 2 CAT > 10 Симптомы (опросник m. MRC или шкала CAT)) 1 0 (Обострения в анамнезе) (Классификация ограничения воздушного потока GOLD) Применение комплексной оценки Пациент теперь отнесен к одной из 4 -х категорий: A: Симптомов меньше, низкий риск B: Симптомов больше, низкий риск C: Симптомов меньше, высокий риск D: Симптомов больше, высокий риск
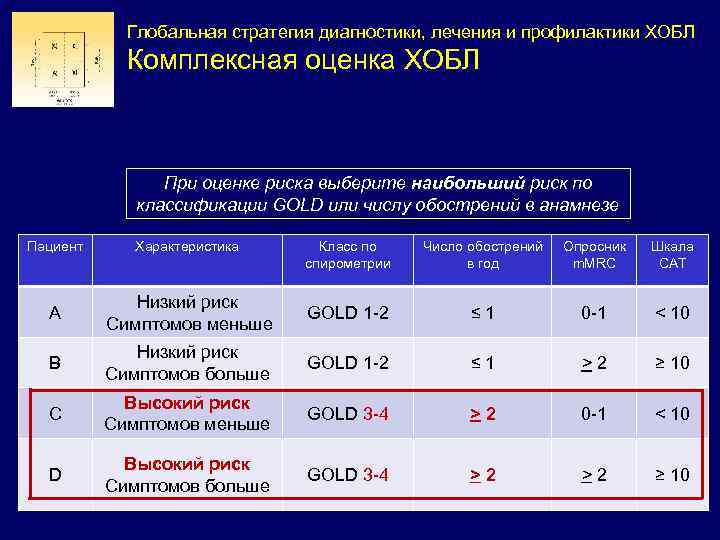
Глобальная стратегия диагностики, лечения и профилактики ХОБЛ Комплексная оценка ХОБЛ При оценке риска выберите наибольший риск по классификации GOLD или числу обострений в анамнезе Пациент Характеристика Класс по спирометрии Число обострений в год Опросник m. MRC Шкала CAT A Низкий риск Симптомов меньше GOLD 1 -2 ≤ 1 0 -1 < 10 B Низкий риск Симптомов больше GOLD 1 -2 ≤ 1 > 2 ≥ 10 C Высокий риск Симптомов меньше GOLD 3 -4 >2 0 -1 < 10 D Высокий риск Симптомов больше GOLD 3 -4 >2 > 2 ≥ 10

Формулировка диагноза ХОБЛ Хроническая обструктивная болезнь лёгких Ø С низким (высоким) индексом симптомов Ø С низким (высоким) риском обострений Ø С определённой (I –IV)степенью тяжести нарушения бронхиальной проходимости Ø С перечислением сопутствующих заболеваний

Клинические фенотипы ХОБЛ Фенотип – одна характерная черта болезни или комбинация таких черт, характеризующая различия между пациентами с ХОБЛ, т. к. относится к клинически значимым проявлениям (исходам) заболевания : Ô симптомы Ô обострения Ô ответ на терапию Ô скорость прогрессирования заболевания и смерти Han КМ et al. Chronic Obstructive Pulmonary Disease Phenotypes/. Am J Respir Crit Care Med Vol 182. pp 598– 604, 2010
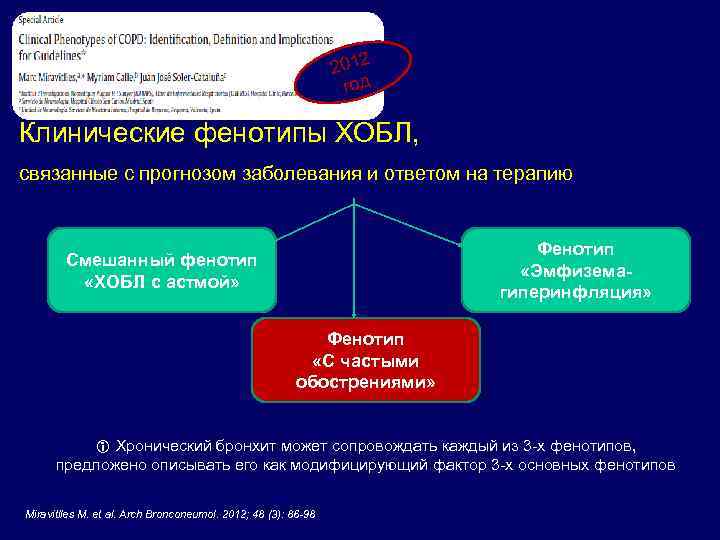
2012 год Клинические фенотипы ХОБЛ, связанные с прогнозом заболевания и ответом на терапию Фенотип «Эмфиземагиперинфляция» Смешанный фенотип «ХОБЛ с астмой» Фенотип «С частыми обострениями» Хронический бронхит может сопровождать каждый из 3 -х фенотипов, предложено описывать его как модифицирующий фактор 3 -х основных фенотипов Miravitlles M. et al. Arch Bronconeumol. 2012; 48 (3): 86 -98

Клинические фенотипы ХОБЛ q q ХОБЛ – гетерогенное заболевание. Определенная часть больных может хорошо отвечать на терапию, если лечение соответствует клинической форме заболевания. Персонализированный подбор терапии с учетом фенотипа позволит сделать лечение более эффективным. Изучение фенотипа заболевания позволяет выявить проблемные категории больных, которые требуют особого внимания врача.
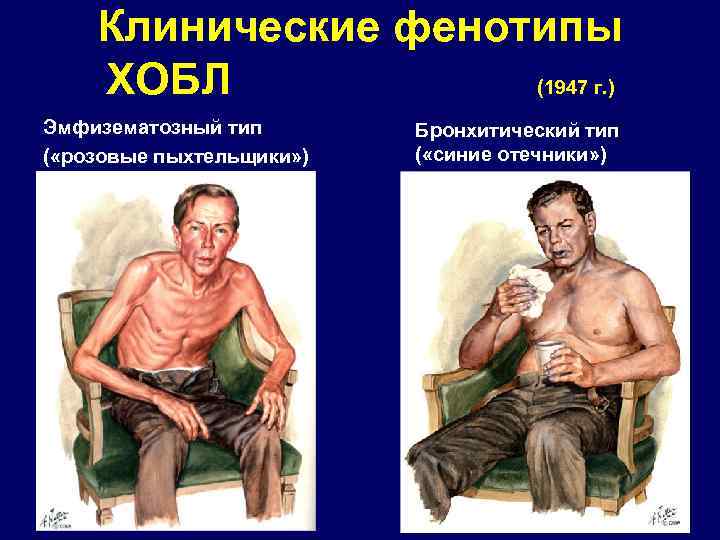
Клинические фенотипы ХОБЛ (1947 г. ) Эмфизематозный тип ( «розовые пыхтельщики» ) Бронхитический тип ( «синие отечники» )

ФЕНОТИПЫ ХОБЛ q q q q q • Эмфизематозный • Бронхитический • Смешанный • С частыми обострениями • Сочетанный с астмой • ХОБЛ у женщин • Быстро прогрессирующий • С выраженным системным воспалением • ХОБЛ у молодых • ……. .

СОВРЕМЕННЫЕ РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ХОБЛ GOLD 2014 Федеральные клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких, 2013
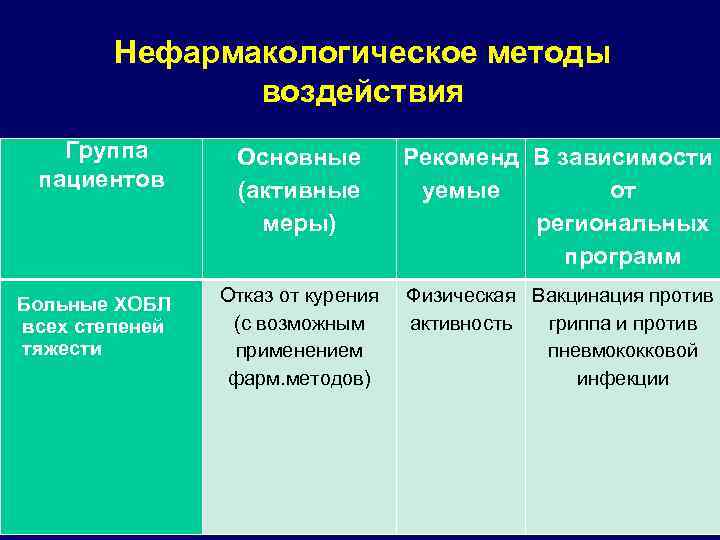
Нефармакологическое методы воздействия Группа пациентов Больные ХОБЛ всех степеней тяжести Основные (активные меры) Рекоменд В зависимости уемые от региональных программ Отказ от курения Физическая Вакцинация против (с возможным активность гриппа и против применением пневмококковой фарм. методов) инфекции

Глобальная стратегия диагностики, лечения и профилактики ХОБЛ Методы лечения: препараты для лечения ХОБЛ Бета 2 -агонисты Короткодействующие бета 2 -агонисты (КДБА) Длительно действующие бета 2 -агонисты (ДДБА) Антихолинергические средства (АХС) Короткодействующие антихолинергические средства Длительно действующие антихолинергические средства (ДДАХ) Комбинация КДБА + АХС в одном ингаляторе Метилксантины Ингаляционные кортикостероиды Комбинация ДДБА + кортикостероида в одном ингаляторе Системные кортикостероиды Ингибиторы фосфодиэстеразы (ФДЭ) 4 типа Включены в GOLD в 2010 г.

Принципы медикаментозной терапии больных ХОБЛ стабильного течения в соответствии Класс препаратов Бронходи лататоры Применение препаратов • • • Бронхолитические препараты являются основными средствами в лечении ХОБЛ. Ингаляционная терапия предпочтительнее. Препараты назначаются либо «по потребности» , либо систематически. Преимущество отдается длительно действующим бронходилататорам. Тиотропия бромид, обладая 24 -часовым действием, уменьшает частоту обострений и госпитализаций, улучшает симптомы и КЖ улучшает эффективность легочной реабилитации Формотерол и салметерол достоверно улучшают ОФВ 1 и другие легочные объемы, КЖ, снижают выраженность симптомов и частоту обострений, не влияя на смертность и падение легочной функции. Ультра длительно действующий бронходилататор индакатерол позволяет значительно увеличить ОФВ 1, уменьшить выраженность одышки, частоту обострений и повысить КЖ.

Комбинации бронходила таторов • Комбинации длительно действующих бронходилататоров повышают эффективность лечения, снижают риск побочных эффектов и оказывают большее влияние на ОФВ 1, чем каждый из препаратов в отдельности. Ингаляцион ные глюкокорти костероиды (и. ГКС) • Положительно влияют на симптоматику заболевания, функцию легких, качество жизни, уменьшают частоту обострений, не оказывая влияния на постепенное снижение ОФВ 1, не снижают общую смертность.

Комбинации и. ГКС с длительнодей ствующими бронходилата торами Ингибиторы фосфодиэсте разы 4 типа Метилксанти ны • Комбинированная терапия ИГКС и длительно действующими β 2 -агонистами может снижать смертность у больных ХОБЛ. • Комбинированная терапия ИГКС и длительно действующими β 2 -агонистами повышает риск развития пневмонии, но не имеет других побочных явлений. • Добавление к комбинации длительно действующего β 2 -агониста с и. ГКС тиотропия бромида улучшает функцию легких, КЖ и способны предотвратить повторные обострения. • Рофлумиласт снижает частоту среднетяжелых и тяжелых обострений у пациентов с бронхитическим вариантом ХОБЛ тяжелого и крайне-тяжелого течения и обострениями в анамнезе. • При ХОБЛ теофиллин оказывает умеренный бронхолитический эффект по сравнению с плацебо. • Теофиллин в низких дозах уменьшает количество обострений у больных ХОБЛ, но не увеличивает постбронходилатационную функцию легких.

Беродуал при бронхообструкции l Безопасный клинический профиль - не обладает кардиотоксическим (аритмогенным) действием. l Не развивается тахифилаксия. l Нет влияния на смертность пожилых пациентов, в отличие от β 2 -агонистов.

Беродуал при бронхообструкции l Обладает противовоспалительным действием (снижает высвобождение медиаторов воспаления). l Комбинация β 2 -агониста и АХ более эффективна по сравнению с моно- препаратами. l Эффективен при сочетании бронхиальной астмы и ХОБЛ.

РЕАЛЬНАЯ ЛЕЧЕБНАЯ ПАРАДИГМА ХОБЛ 1. Базисная регулярная терапия пролонгированными бронходилататорами является «патогенетической терапией» , воздействующей на структурную абнормальность ХОБЛ. 2. Холинолитик M 3 ACh. R (ТИОТРОПИЯ БРОМИД) является единственно обоснованным препаратом с противовоспалительной и антифиброзной активностью, воздействующей на абнормальность ХОБЛ.

Способ доставки аэрозоля влияет на конечный результат лечения не меньше, чем само лекарство! Самый доступный по стоимости ингалятор может стать самым дорогим при неправильном использовании!

Новое средство доставки – СПИРИВА - РЕСПИМАТ
n Бретарис Дженуэйр (Аклидиния бромид) – М 3 - холинолитик

НОВЫЙ ПРЕПАРАТ ХОЛИНОЛИТИК ДЛИТЕЛЬНОГО ДЕЙСТВИЯ – ГЛИКОПИРРОНИЯ БРОМИД

ТЕРАПИЯ ОБОСТРЕНИЙ
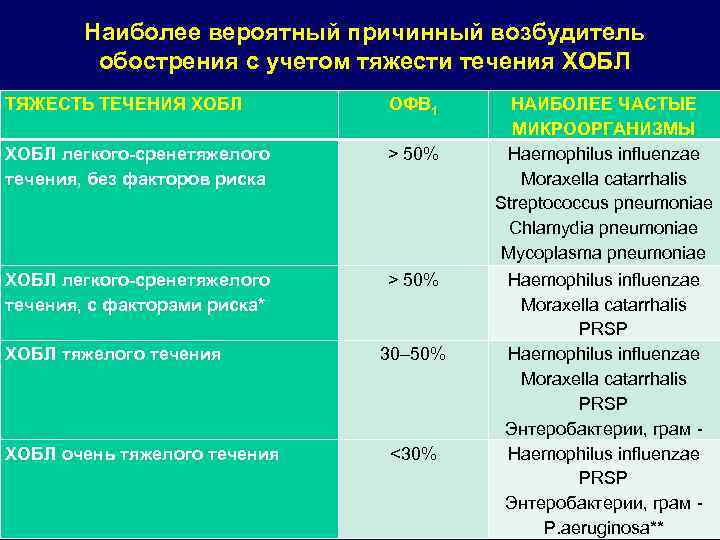
Наиболее вероятный причинный возбудитель обострения с учетом тяжести течения ХОБЛ ТЯЖЕСТЬ ТЕЧЕНИЯ ХОБЛ ОФВ 1 ХОБЛ легкого-сренетяжелого течения, без факторов риска > 50% ХОБЛ легкого-сренетяжелого течения, c факторами риска* > 50% ХОБЛ тяжелого течения ХОБЛ очень тяжелого течения 30– 50% <30% НАИБОЛЕЕ ЧАСТЫЕ МИКРООРГАНИЗМЫ Haemophilus influenzae Moraxella catarrhalis Streptococcus pneumoniae Chlamydia pneumoniae Mycoplasma pneumoniae Haemophilus influenzae Moraxella catarrhalis PRSP Энтеробактерии, грам Haemophilus influenzae PRSP Энтеробактерии, грам P. aeruginosa**

ИНГАЛЯЦИОННЫЕ БРОНХОДИЛАТАТОРЫ n Комбинированная терапия 2 агонист/ипратропиум с помощью небулайзера является оптимальной стратегией ведения больных с обострением ХОБЛ, особенно при лечении ХОБЛ с тяжелыми обострениями.

Глюкокортикостероиды q q При обострении ХОБЛ, требовавших госпитализации пациентов в стационар, системные ГКС сокращают время наступления ремиссии, улучшают функцию легких (ОФВ 1) и уменьшают гипоксемию (Pa. O 2), а также могут уменьшить риск раннего рецидива и неудачи лечения, снизить длительность пребывания в стационаре. Рекомендуется курс терапии пероральным преднизолоном в дозе 30 -40 мг/сут в течение 5 -14 дней. Больные с обострением ХОБЛ и эозинофилией крови > 2% имеют наилучший ответ на системные ГКС. Более безопасной альтернативой системным ГКС при обострении ХОБЛ являются ингаляционные, особенно небулизированные ГКС.

Антибактериальная терапия q q Выбор наиболее подходящих антибиотиков для терапии обострения ХОБЛ зависит от тяжести ХОБЛ, факторов риска неблагоприятного исхода терапии (пожилой возраст, низкие значения ОФВ 1, предшествующие частые обострения и сопутствующие заболевания, предшествующая антибактериальная терапия). При легких и среднетяжелых обострениях ХОБЛ, без факторов риска, рекомендуется назначение современных макролидов (азитромицин, кларитромицин), цефалоспоринов (цефиксим и др. ). В качестве препаратов 1 -й линии для больных с тяжелыми обострениями ХОБЛ и с факторами риска рекомендованы либо амоксициллин/клавуланат (АМК), либо респираторные фторхинолоны (левофлоксацин или моксифлоксацин). При высоком риске инфекции P. aeruginosa ципрофлоксацин и другие препараты с антисинегнойной активностью.

Кислородотерапия q q q Гипоксемия – реальная угроза для жизни больного, поэтому кислородотерапия является приоритетным направлением терапии острой дыхательной недостаточности (ОДН) на фоне ХОБЛ. Целью кислородотерапии является достижение Ра. О 2 в пределах 55 -65 мм рт. ст. и Sa. O 2 88 -92%. При ОДН у больных ХОБЛ для доставки О 2 чаще всего используются носовые канюли или маска Вентури (более предпочтительна) с потоком О 2 1 – 2 л/мин.

Даксас – блокатор 4 ФДЭ

ПОКАЗАНИЯ К ПРИМЕНЕНИЮ РОФЛУМИЛАСТА n Препарат Даксас применяется в качестве поддерживающей терапии при лечении ХОБЛ тяжелого течения (постбронходилатационный объем форсированного выдоха за первую секунду (ОФВ 1) должен составлять менее 50% от рассчитанного должного показателя) у взрослых пациентов с частыми обострениями в анамнезе.

ЧТО ТАКОЕ ДАКСАС®? Кому показан? Даксас® показан для поддерживающей терапии при тяжелой степени ХОБЛ, связанной с хроническим бронхитом у взрослых пациентов с частыми обострениями в анамнезе, в качестве дополнения к терапии бронходилататором Как принимается? Даксас® предназначен для приема внутрь 1 раз в день, независимо от приема пищи Какой результат? Даксас® уменьшает частоту обострений и улучшает функцию легких в целевой популяции пациентов при добавлении к поддерживающей терапии бронходилататорами Daxas® European Sm. PC. Available at www. Daxas. com 10 0

НОВОЕ В ЛЕЧЕНИИ ХОБЛ УЛЬТРА-LAВA n n n n ИНДАКАТЕРОЛ КАРМОТЕРОЛ МИЛВЕТЕРОЛ ВИЛАНТЕРОЛ BI-1744 -CL LAS 100977 UK-503, 590

НОВОЕ В ЛЕЧЕНИИ ХОБЛ v v Испытание BLAZE (Novartis) – оценка эффективности и безопасности экспериментального препарата QVA 149 (индакатерола малеат 110 мкг/ гликопиррония бромид 50 мкг) по сравнению с тиотропиумом 18 мкг (tiotropium) либо с плацебо. Результаты исследования свидетельствуют о том, что препарат QVA 149 улучшил симптомы затрудненного дыхания при использовании один раз в день. Клиническое исследование SPARK препарата QVA 149 показало значительное облегчение дыхания у тяжелых больных ХОБЛ

n Кобинированное бронхолитическое средство (бета 2 адреномиметик длительного действия + м-холиноблокатор)

ПЕРСПЕКТИВНЫЕ КОМБИНАЦИИ b 2 – AГОНИСТ ДЛИТ. Д-Я + M 3 – ХОЛИНОЛИТИК + ДЛИТ. Д-Я + ИГКС

МИНЗДРАВ В ПОСЛЕДНИЙ РАЗ ПРЕДУПРЕЖДАЕТ…. .
Обструктивные заболевания легких.pptx