OAK_Internam.pptx
- Количество слайдов: 55
Общий анализ крови АСС. КАФЕДРЫ ОБЩЕЙ ВРАЧЕБНОЙ ПРАКТИКИ (СЕМЕЙНОЙ МЕДИЦИНЫ) С КУРСОМ ГЕРИАТРИИ И ФИЗИОТЕРАПИИ ГБУ РОСТГМУ, К. М. Н. ШНЮКОВА Т. В.

Система крови В понятие система крови входят кровь, органы кроветворения (костный мозг, тимус, селезенка, лимфоидная ткань) и кроверазрушения (селезенка, печень, костный мозг), а также аппарат их регуляции. В норме у взрослых кровь составляет 6 -8% (в среднем 7, 5%) массы тела. У женщин крови приблизительно на 1, 0 -1, 5 л меньше, чем у мужчин. Количество циркулирующей крови соответствует 60 -70 мл/кг массы тела. Клеточные элементы составляют около 40% объема крови, плазма – 60%.
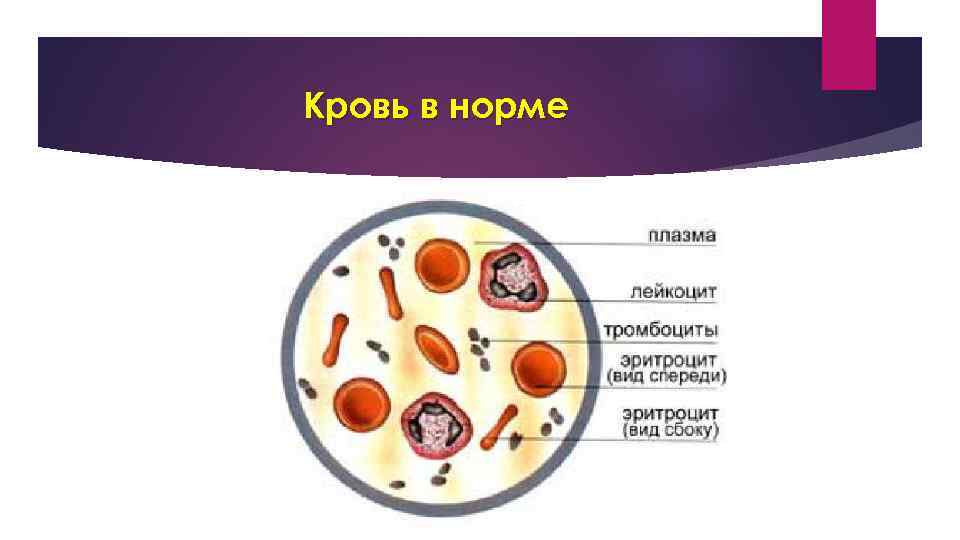
Кровь в норме
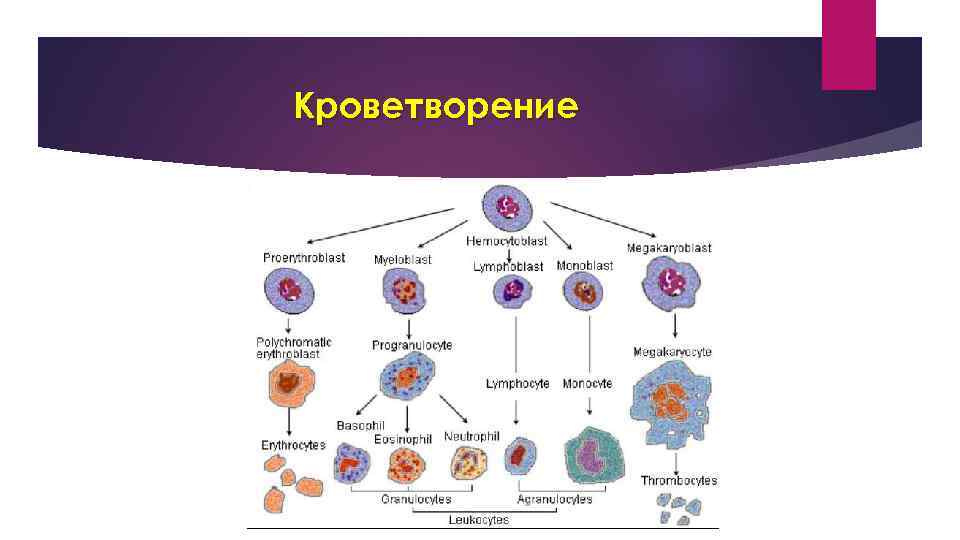
Кроветворение
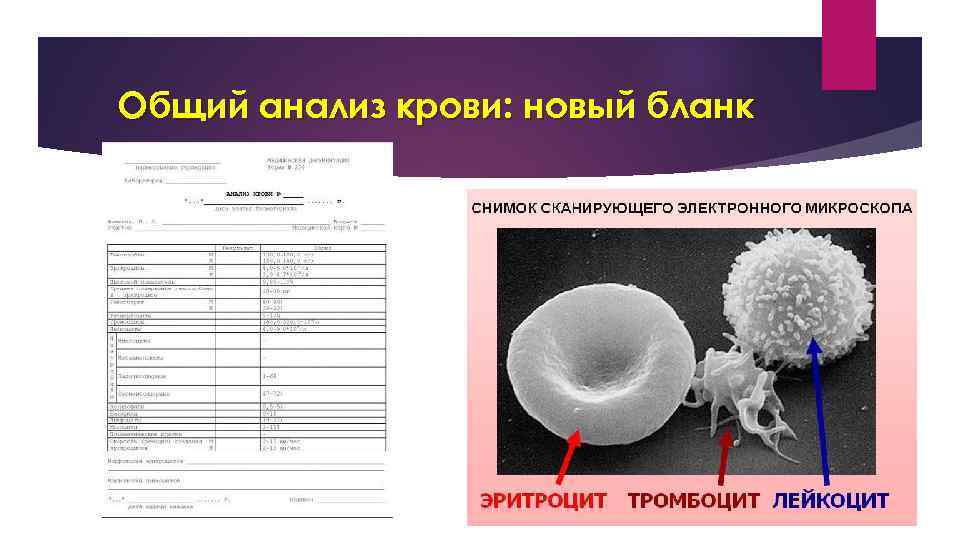
Общий анализ крови: новый бланк

Общий анализ крови: старый бланк, первая сторона Ж 3, 9 -5, 0*10 в 12/л 0, 86 -1, 05 М 4, 0 -5, 5*10 в 12/л Ж 120 -140 г/л М 130 -150 г/л 180 -320*10 в 9/л 150 -400*10 в 9/л 0, 1 -0, 5%

Эритроциты: повышение количества Повышение содержания эритроцитов – эритроцитоз – встречается при истинной полицитемии (эритремия, болезнь Вакеза) и при симптоматических (абсолютных и относительных эритроцитозах).

Абсолютный эритроцитоз характеризуется повышенным эритропоэзом и увеличением объема циркулирующих эритроцитов. Встречается: 1 а. При тканевой генерализованной гипоксии: с артериальной гипоксемией (у жителей высокогорья, при высотной болезни, заболеваниях легких, врожденных пороках сердца синего типа), курении (карбоксигемоглобинемия); без артериальной гипоксемии (гемоглобинопатии с повышенным сродством к кислороду). 1 б. При некоторых опухолях, продуцирующих эритропоэтин-подобные субстанции (гипернефрома, опухоли надпочечников, гепатома, гемангиобластома мозжечка, лейомиома матки), 1 в. При локальной ишемии почек (поликистоз, гидронефроз, стеноз почечных артерий). В крови при абсолютных эритроцитозах определяется повышение уровня эритроцитов, гемоглобина, замедление СОЭ (дифференцировать с начальной стадией эритремии).

Относительные эритроцитозы (гемоконцентрационные) – уменьшение объема плазмы и относительное преобладание клеточного состава в единице объема крови. Причина – повышенная потеря жидкости: 1. с рвотой (инфекции, интоксикации, лучевая болезнь, гестозы, язвенная болезнь желудка и 12 -перстной кишки, передозировка рвотных средств), 2. с диареей (инфекции, интоксикации, передозировка слабительных), 3. через кожу (ожоговая болезнь, гипергидроз при тяжелых инфекциях, при интенсивной нагрузке – марафон, работа в горячем цеху), 4. с мочой (несахарное мочеизнурение, передозировка мочегонных). Кроме того, к относительному эритроцитозу может привести артериальная гипертония, неврастения, стресс-эритроцитоз (синдром Гайсбёка). В крови при относительных эритроцитозах определяется панцитоз и замедление СОЭ (дифференцировать с развернутой стадией эритремии).
Эритроциты: снижение количества Снижение содержания эритроцитов – эритропения – обычно сопровождается снижением количества гемоглобина (анемией).
Гемоглобин: норма и снижение В норме содержание гемоглобина в крови 120 -140 г/л у женщин и 130 -160 г/л у мужчин. Снижение уровня гемоглобина называется анемией. Ситуации, при которых гемоглобин крови составляет от 110 до 120 г/л у женщин и от 110 до 130 г/л, являются промежуточными между нормой и анемией. По степени тяжести, в зависимости от содержания гемоглобина различают: легкую анемию (гемоглобин от 90 до 110 г/л), средней тяжести (от 90 до 70 г/л), тяжелую (менее 70 г/л).
Гемоглобин: повышение Гипергемоглобинемия – повышение уровня гемоглобина более 140 г/л у женщин и более 160 г/л у мужчин.

Содержание гемоглобина в эритроцитах Цветовой показатель (ЦП) – это отношение количества гемоглобина, умноженного на 3, к первым трем цифрам эритроцитов (в норме 0, 86 -1, 05). СГЭ, или МСН – среднее содержание гемоглобина в одном эритроците. СГЭ = гемоглобин в г/л разделить на первые три цифры эритроцитов. СГЭ в норме 27, 0 -33, 3 пг (не более 36% от массы эритроцита). СГЭ = ЦП умножить на 3.

Ретикулоциты: повышение количества Ретикулоцитоз – повышение количества ретикулоцитов более 0, 5%. Причины: Гемолитические анемии; Острая потеря крови; Опухолевые метастазы в головной мозг; Восстановление ранее поврежденного эритропоэза, например, ретикулоцитарный криз после начала лечения витамином В 12.
Ретикулоциты: снижение количества Ретикулопения – снижение количества ретикулоцитов более 1, 0%. Причина – угнетение эритропоэза (образования эритроцитов в костном мозге): Дефицит витамина В 12 и/или фолиевой кислоты; Аплазия костного мозга, в том числе в резульатате ионизирующегоизлечения или приема цитостатиков.

Тромбоциты Норма тромбоцитов 180 -320 * 10 в 9/л при ручном подсчете и 150 -400 * 10 в 9/л – на геманализаторе.

Тромбоцитоз Повышение содержания тромбоцитов выше нормы – тромбоцитоз. Обычно это бывает связано с повышением продукции тромбоцитов в костном мозге либо с понижением интенсивности их распада, главным образом, в селезенке. Причины тромбоцитозов: I. Реактивные (кровопотеря, предменструальный синдром). II. Системные: v 1. метастазы в кости, реже – рак без метастазов, v 2. спленэктомия, v 3. первая стадия ДВС-синдрома, v 4. сепсис, тяжелые гнойные процессы, v 5. активный туберкулез, v 6. хронический миелолейкоз в развернутую стадию, v 7. истинная полицитемия в развернутую стадию.

Тромбоцитопения – снижение количества тромбоцитов ниже 180 х10 в 9/л. Наблюдается при: апластической анемии, острой и хронической лучевой болезни, В 12 - и фолиеводефицитной анемиях, болезни и синдроме Верльгофа, в терминальной стадии лейкозов.
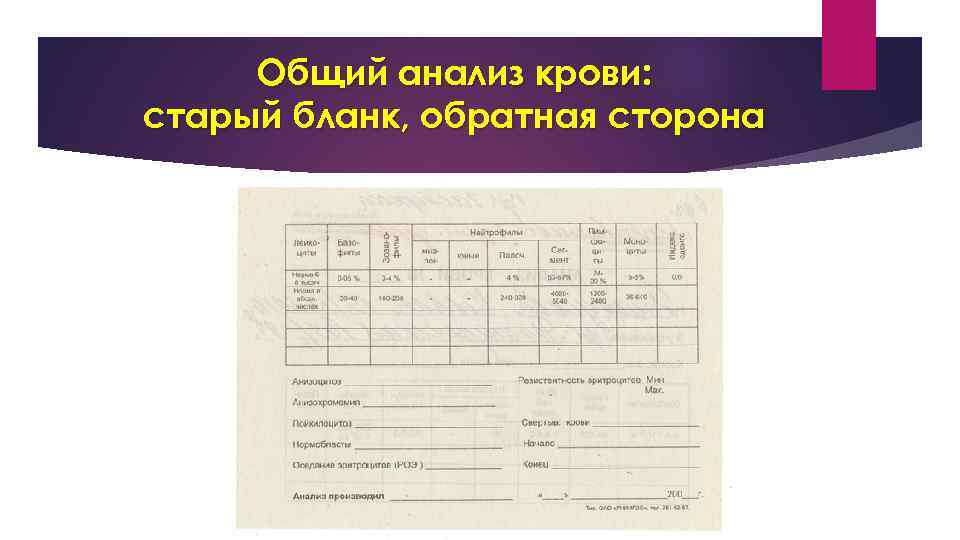
Общий анализ крови: старый бланк, обратная сторона
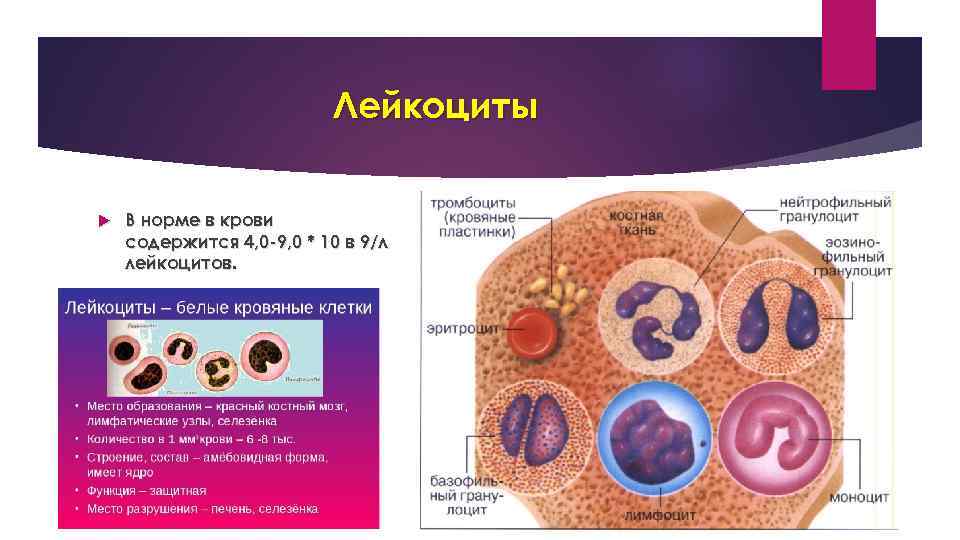
Лейкоциты В норме в крови содержится 4, 0 -9, 0 * 10 в 9/л лейкоцитов.
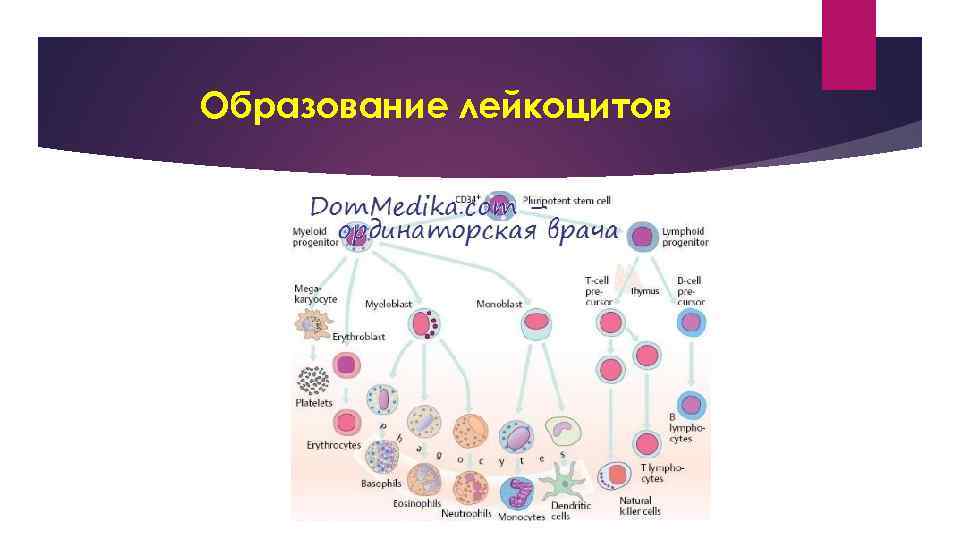
Образование лейкоцитов
Лейкоцитоз – увеличение количества лейкоцитов в периферической крови более 8, 5 -9, 0*10 в 9/л. При значительном увеличении количества лейкоцитов – более 40, 0 -50, 0*10 в 9/л говорят о гиперлейкоцитозе. В основе этого феномена лежит либо более быстрый выход зрелых лейкоцитов из костного мозга, либо повышенная (или извращенная) функция кроветворных органов. Лейкоцитоз может быть физиологическим и патологическим.

Физиологический лейкоцитоз бывает: пищевой – перераспределительный (обусловлен поступлением лейкоцитов из депо). При этом количество лейкоцитов в ОАК повышается на 1 -3*10 9/л и редко выходит за верхний предел нормы. Большое количество лейкоцитов скапливается в подслизистой оболочке тонкой кишки и обеспечивает защитную функцию; миогенный – при тяжелой мышечной работе – носит как перераспределительный, так и истинный характер (вследствие усиления костномозгового кроветворения). Число лейкоцитов может возрастать в 3 -5 раз. Огромное их количество скапливается в мышцах; эмоциональный лейкоцитоз и лейкоцитоз при болевом раздражении являются перераспределительными и редко достигают высоких цифр; овуляторный лейкоцитоз характеризуется незначительным лейкоцитозом при одновременной эозинофилопении; при беременности лейкоцитоз носит в основном местный характер – большое количество лейкоцитов скапливается в подслизистой основе матки. Его физиологический смысл состоит не только в предупреждении проникновения инфекции в организм роженицы, но и в стимуляции сократительной функции матки; во время родов – нейтрофильный лейкоцитоз уже в первые часы родов достигает высоких цифр – до 30*10 9/л и более, послеродовый лейкоцитоз сохраняется на протяжении 3 -5 дней и носит перераспределительный характер – поступление лейкоцитов из депо крови и костномозгового резерва.

Патологический лейкоцитоз развивается при ряде заболеваний – воспалительных, опухолевых. Помимо оценки количества лейкоцитов крайне важны данные о лейкоцитарной формуле, т. е. необходимо анализировать, за счет каких клеточных элементов повышено общее количество лейкоцитов. Чаще всего наблюдается нейтрофильный лейкоцитоз, но может быть повышение и других клеточных форм. При гиперлейкоцитозе (повышении уровня лейкоцитов более 40 -50*10 в 9/л) всегда следует заподозрить одну из форм гемобластозов, но тогда чаще всего в лейкоцитарной формуле будут преобладать незрелые формы лейкоцитов.

Лейкопения – уменьшение в крови количества лейкоцитов менее 4, 0*10 в 9/л. Встречается только при патологических состояниях. Патогенез лейкопений разнообразен. Они могут возникать вследствие: угнетения лейкопоэтической функции костного мозга (нарушения образования лейкоцитов), угнетения созревания лейкоцитов, нарушения выхода лейкоцитов в кровь, аутоиммунных механизмов (разрушения собственных лейкоцитов циркулирующими иммунными комплексами), нарушений процессов регуляции лейкопоэза и других механизмов.

По этиологии различают различные формы лейкопений: 1. инфекционные – брюшной тиф, грипп, корь, краснуха, ветряная оспа, туберкулез, сифилис, хрониосепсис, бруцеллез, малярия; 2. токсические производственные – воздействие бензола, нефтепродуктов, фтористого водорода, тринитротолуола; 3. токсические медикаментозные – амидопирин, сульфаниламиды, тиоурацил, препараты золота, ртути, мышьяка, висмута, цитостатические средства, противоопухолевые антибиотики; 4. радиационные – ионизирующая радиация; 5. лейкопении при нарушениях питания – алиментарная дистрофия, белковая и витаминная недостаточность; 6. лейкопении при заболеваниях системы крови – пернициозная анемия, апластическая анемия, алейкемические формы лейкозов; 7. лейкопении при гиперспленизме; 8. лейкопении при некоторых коллагенозах – системная красная волчанка.
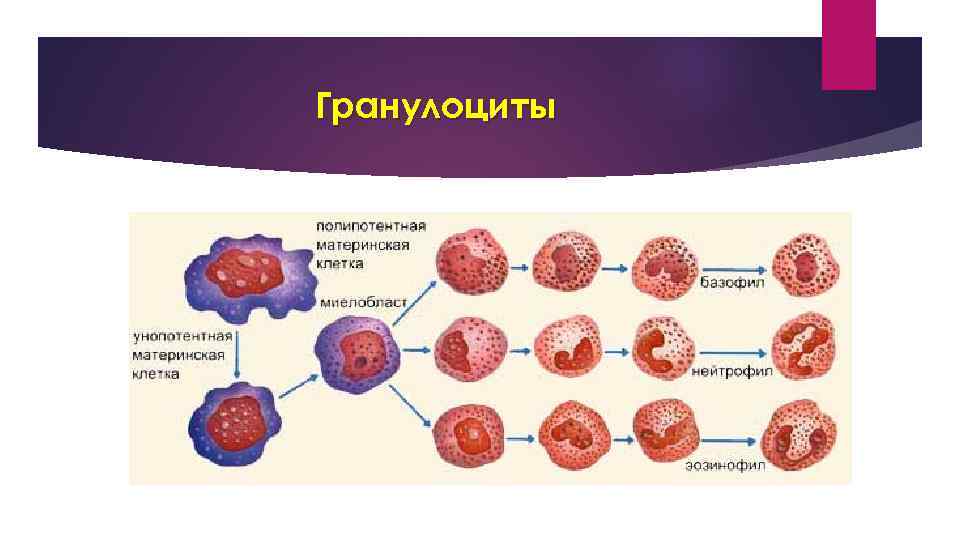
Гранулоциты

Нейтрофилы: увеличение количества Нейтрофилез – состояние, при котором абсолютное количество нейтрофилов превышает 10 000/мкл. Если при этом увеличивается более 6% количество палочкоядерных нейтрофилов и особенно если появляются юные формы, говорят о сдвиге лейкоцитарной формулы влево.

Этиология нейтрофилеза 1. физическая нагрузка, стресс; 2. инфекции, особенно бактериальные: в мазках крови увеличено количество незрелых нейтрофилов ( «сдвиг влево» ), токсическая зернистость; 3. ожоги; 4. некроз тканей (инфаркт миокарда, легкого, почки); 5. хронические воспалительные процессы (подагра, васкулит); 6. лекарственные препараты (глюкокортикоиды, адреналин, литий); 7. цитокины (Г-КСФ и ГМ-КСФ); 8. миелопролиферативные заболевания; 9. метаболические нарушения (кетоацидоз, уремия); 10. другие: злокачественные новообразования, острое кровоизлияние или гемолиз, спленэктомия.

Механизмы и клинические формы нейтрофилеза Основные механизмы нейтрофилеза Усиление продукции нейтрофилов Клинические формы Идиопатическая форма Прием глюкокортикоидов Воспалительные процессы различной природы Миелопролиферативные заболевания Усиление мобилизационной функции костного Последствия приема глюкокортикоидов мозга Острые инфекции Воспаление Перераспределение в пуле нейтрофилов между Последствия приема лекарственных средств: адреналин, костным мозгом и кровью глюкокортикоиды, НПВС Стресс, возбуждение, энергичные движения Дефекты хемотаксиса

Лейкемоидная реакция нейтрофильного типа – состояние, характеризующееся резким увеличением числа лейкоцитов (выше 50 000/мкл) с повышением уровня зрелых и (или) незрелых нейтрофилов. Этиология: 1. инфекция (тяжелая, хроническая), особенно у детей; 2. выраженный гемолиз; 3. злокачественные новообразования (особенно карциномы молочной железы, легкого, почки); 4. цитокины (например, Г-КСФ, ГМ-КСФ).
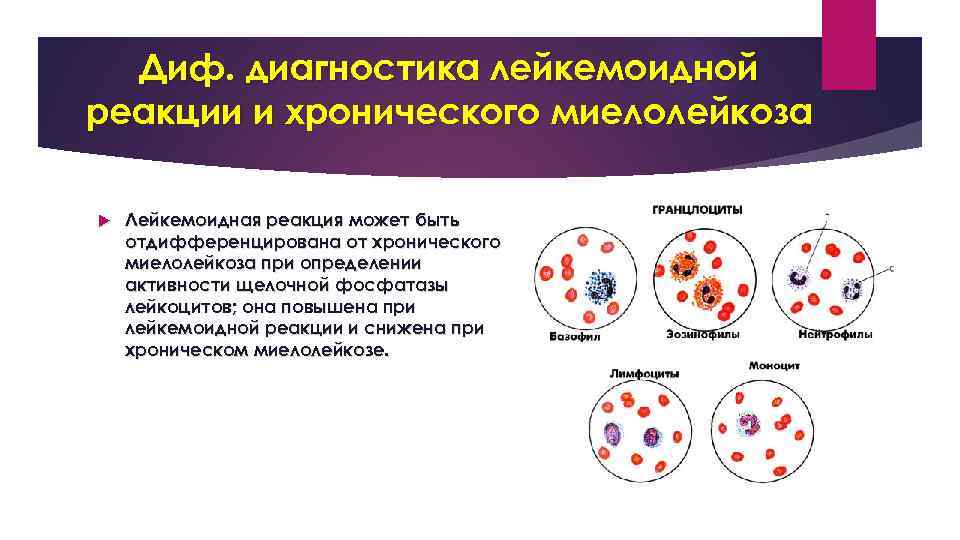
Диф. диагностика лейкемоидной реакции и хронического миелолейкоза Лейкемоидная реакция может быть отдифференцирована от хронического миелолейкоза при определении активности щелочной фосфатазы лейкоцитов; она повышена при лейкемоидной реакции и снижена при хроническом миелолейкозе.

Лейкоэритробластная реакция Сходна с лейкемоидной реакцией, отличаясь от нее наличием в мазках крови ядерных эритроидных клеток. Этиология: 1. миелофтиз – инвазия костного мозга опухолью, фиброзом, гранулематозными процессами; в мазках обнаруживают каплевидные эритроциты; 2. кровотечение или гемолиз (редко, в тяжелых случаях).

Нейтропения – состояние, характеризующееся снижением числа нейтрофилов менее 2500/мкл (при числе нейтрофилов менее 1000/мкл высок риск бактериальной инфекции). Этиология: 1. медикаменты: фенитоин, карбамазепин, индометацин, хлорамфеникол, пенициллины, сульфониламиды, цефалоспорины, пропилтиоурацил, фенотиазины, каптоприл, метилдопа, прокаинамид, хлорпропамид, тиазиды, циметидин, аллопуринол, колхицин, этанол, пеницилламин, химиотерапевтические и иммунодепрессивные препараты; 2. инфекции – вирусная (грипп, гепатит, инфекционный мононуклеоз, ВИЧ), бактериальная (тиф, милиарный туберкулез, молниеносный сепсис), малярия; 3. нарушения питания – недостаточность витамина В 12, фолиевой кислоты; 4. доброкачественная – незначительная нейтропения характерна для лиц негроидной расы и не связана с риском инфекции; 5. гематологическая – циклическая нейтропения (через 21 день, сопровождается рецидивирующими инфекциями), лейкоз, миелодисплазия, апластическая анемия, инфильтрация костного мозга; 6. гиперспленизм (синдром Фелти, застойная спленомегалия, болезнь Гоше); 7. аутоиммунная – идиопатическая, системная красная волчанка, лимфома (можно выявить антинуклеарные антитела).

Основные механизмы нейтропении и клинические формы Основные механизмы нейтропении Снижение продукции нейтрофилов Клинические формы Болезни крови: генетические нарушения у детей, апластическая анемия, синдром Чедиака-Хигаси. Медикаментозное лечение: алкилирующие средства (хлорамбуцил, циклофосфан), антиметаболиты (метотрексат, 6 -меркаптопурин, некоторые антибиотики (левомицетин), сульфамиды, фенотиазин, транквилизаторы, НПВС и др. Опухоли, миелофиброз. Недостаточность питания, особенно при алкоголизме. Инфекции: туберкулез, бруцеллез, туляремия, корь, малярия, инфекционный мононуклеоз, вирусный гепатит, лейшманиоз. Разрушение нейтрофилов в Выработка антител к нейтрофилам: аутоиммунные нарушения, воздействие периферической крови некоторых лекарственных препаратов.

Ведение лихорадящего больного с нейтропенией Обычно проводят эмпирическое лечение антибиотиками широкого спектра действия при инфекциях, связанных со скрытыми очагами (околоносовые пазухи, полость рта, аноректальная область). Направленное лечение возможно после получения результатов посевов крови и других культуральных исследований. Продолжительная нейтропения (14 дней) повышает риск диссеминации грибковых инфекций, что может потребовать антимикотической химиотерапии (флуконазол, амфотерицин В и др. ). Применялись трансфузии гранулоцитов (эффект сомнителен). Продолжительность нейтропении, вызванной химиотерапией, может быть укорочена при лечении цитокинами Г-КСФ или ГМКСФ.

Плазматические клетки – активные В-лимфоциты, способные продуцировать антитела (белки). В норме при подсчете на 100 клеток их нет. Появление их до 3% свидетельствует об инфекционном заболевании (корь, краснуха, холера, дизентерия, малярия, брюшной тиф), может встречаться при анемии. Гиперпродукция плазматических клеток возможна при раздражении лимфоузлов. Патогномонична усиленная выработка плазматических клеток для множественной миеломы, хронического лимфолейкоза (особенно В-клеточного на поздних стадиях), макроглобулинемии Вальденстрема, болезни тяжелых цепей.

Эозинофилы В норме их 1 -5% при нормальном количестве лейкоцитов. Эозинофилия – состояние, при котором абсолютное количество эозинофилов превышает 500/мкл. Причины: 1. инфекция (скарлатина, гонорея), 2. глистная инвазия (личиночная форма, тканевое прохождение паразитов), 3. аллергические реакции, 4. хронические инфекции (туберкулез), 5. аутоиммунная патология, 6. кожные поражения (экзема, псориаз, грибковые поражения – микозы, атопический дерматит), 7. некоторые опухоли (лимфосаркомы, хронический миелолейкоз, иногда – лимфогранулематоз, рак любой локализации), 8. лекарственная эозинофилия (антибиотики, сульфаниламиды, салицилаты, эуфиллин, витамины группы В, преднизолон. Исчезает после отмены лекарства через 2 -3 недели), 9. системные васкулиты (при эндокардите Лёффлера, узелковом периартериите, ревматоидном артрите), 10. ваготония, 11. иммунодефициты (синдром Вискотта-Олдрича, дефекты хемотаксиса нейтрофилов), 12. семейная эозинофилия.

Формы эозинофилий Эозинофилии бывают тканевые и периферической крови, протекают параллельно или по отдельности. Если эозинофилов 15% и более при нормальном уровне лейкоцитов, то это большие эозинофилии (Кассирский). Гиперэозинофильный миелопролиферативный синдром – такой диагноз ставится при невыясненной причине эозинофилии. Может быть переходной стадией к эозинофильному лейкозу.

Схема обследования больного с эозинофилией 1. Расспрос (аллергические реакции, прием медикаментов, район пребывания, питание, санитарные навыки, контакт с домашними животными, профессиональные вредности). 2. Паразитологическое исследование (анализ кала, дуоденальное зондирование, антитела к гельминтам). 3. Исключение опухолей (онкопрограмма). 4. Исключение иммунодефицитных состояний (уровень Ig. E, гистамина, серотонина). 5. Исключение васкулита. Пункты 1 -3 являются обязательными, остальные – дополнительными (применяются при неинформативности обязательных пунктов).
Эозинопения – состояние, при котором абсолютное количество эозинофилов менее 50/мкл. Этиология: 1. острые стрессовые заболевания; 2. глюкокортикоидная терапия. В обоих случаях предполагают угнетение эозинофилопоэза глюкокортикоидами (эндо- или экзогенными).

Базофилы Базофилов в периферической крови или нет совсем, или количество их не превышает 1% от нормального количества лейкоцитов. Базофилия – состояние, при котором абсолютное количество базофилов превышает 100/мкл. Этиология: 1. аллергии; 2. миелопролиферативные заболевания (особенно хронический миелолейкоз); 3. хронические воспалительные заболевания (редко).
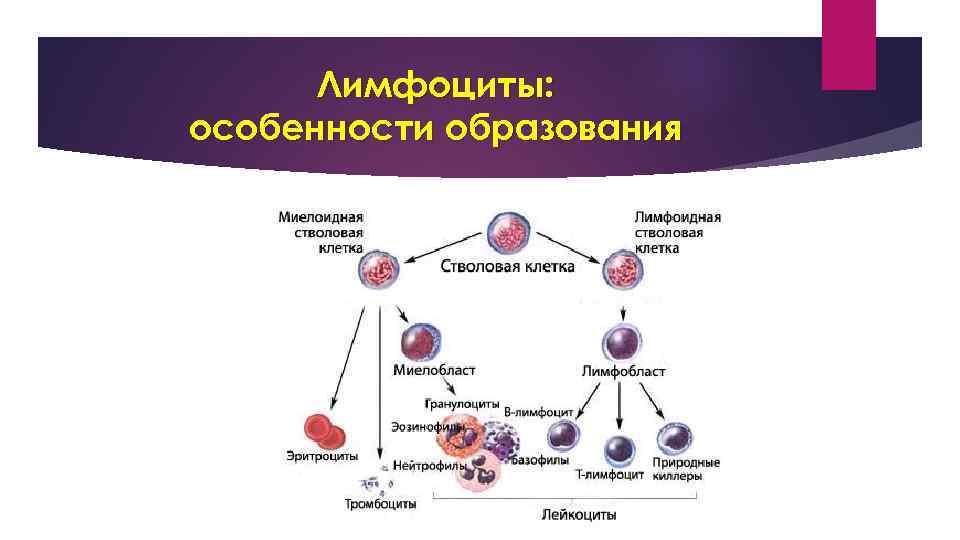
Лимфоциты: особенности образования

Лимфоциты Лимфоцитоз – состояние, при котором абсолютное количество лимфоцитов превышает 5000/мкл (по данным других авторов, выше 40% от нормального количества лейкоцитов или более 2, 5 х109/л). Этиология: 1. инфекционная – инфекционный мононуклеоз, гепатит, сифилис, цитомегаловирусная инфекция, краснуха, свинка, малярия, коклюш, туберкулез, бруцеллез, брюшной и возвратный тифы, лейшманиоз; 2. эндокринная – тиреотоксикоз, микседема, недостаточность надпочечников; 3. неопластическая — хронический лимфолейкоз (может встречаться значительный лимфоцитоз (более 50 -60%) в сочетании с гиперлейкоцитозом). При уменьшении числа нейтрофилов обнаруживается относительный лимфоцитоз.

Лимфопения – состояние, при котором абсолютное количество лимфоцитов менее 1000/мкл (по данным других авторов, при уменьшении процентного содержания лимфоцитов ниже 18% и абсолютного числа их ниже 1, 2 х10 в 9/л). Относительная лимфопения чаще всего отмечается у больных с нейтрофильным лейкоцитозом. Этиология абсолютной лимфопении: 1) острые стрессовые заболевания – инфаркт миокарда, пневмония, сепсис; 2) глюкокортикоидная терапия; 3) лимфомы; 4) иммунодефицитные синдромы: атаксия-телеангиэктазия (синдром Луи-Бар), синдромы Вискотта-Олдрича, Ди Георге; 5) иммуносупрессивная терапия антилимфоцитарным глобулином, циклофосфамидом; 6) лучевая терапия (особенно при лимфомах); 7) интестинальная лимфангиэктазия (потеря лимфы); 8) хронические заболевания – застойная сердечная недостаточность, уремия, системная красная волчанка, метастазы опухолей; 9) гипо- или аплазия костного мозга (в том числе при милиарном туберкулезе).

Моноциты Моноцитоз – состояние, характеризующееся абсолютным количеством моноцитов более 800/мкл (по данным других авторов, увеличение числа моноцитов выше 8% или более 0, 6 х09/л). В основе его механизма лежит раздражение моноцитарно-макрофагальной системы в ответ на действие инфекционных или токсических агентов. Этиология: 1. инфекционная – подострый бактериальный эндокардит, туберкулез, бруцеллез, корь, оспа, краснуха, свинка, скарлатина, ветряная оспа, некоторые формы туберкулеза, инфекционный мононуклеоз, малярия, протозойные заболевания, риккетсиозы (пятнистая лихорадка Скалистых гор), лейшманиоз; 2. гранулематозные заболевания – саркоидоз, болезнь Крона; 3. диффузные болезни соединительной ткани – ревматоидный артрит, системная красная волчанка, узелковый периартериит, полимиозит, височный артериит; 4. гематологическая – лейкозы, лимфомы, миелопролиферативный и миелодиспластический синдромы, гемолитическая анемия, хроническая идиопатическая нейтропения; 5. злокачественные новообразования.

Моноцитопения – состояние, при котором абсолютное количество моноцитов меньше 100/мкл (по данным других авторов, уменьшение количества моноцитов ниже 4% или 0, 2 х09/л). Этиология: 1) острые стрессовые заболевания (разгар острых инфекций, сепсис, тяжелое течение туберкулеза); 2) глюкокортикоидная терапия; 3) апластическая анемия; 4) лейкозы (особенно волосато-клеточный лейкоз); 5) химиотерапевтические и иммунодепрессивные средства.

СОЭ Зависит от вязкости плазмы (соотношение низко- и высокомолекулярных белков, их заряд), концентрации и свойств клеток, способности тромбоцитов к агрегации. Норма СОЭ: женщины – 3 -15 мм/ч, мужчины – 2 -12 мм/ч. У новорожденного СОЭ 1 -2 мм/ч. С возрастом СОЭ увеличивается: старше 60 лет у женщин до 25 -30 мм/ч, у мужчин до 20 мм/ч. В глубокой старости возможно увеличение СОЭ до 50 -60 мм/ч. Наибольшее влияние на величину СОЭ оказывает содержание фибриногена: при повышении его выше 4, 0 г/л СОЭ неизбежно повышается. СОЭ – косвенное отражение функции иммунной системы. Это малочувствительный показатель, т. к. может быть нормальным при тяжелом заболевании.

Физиологическое увеличение СОЭ Причины: 1. интенсивный загар, 2. принятие ванны, 3. грязевые процедуры, 4. обильное белковое питание, 5. менструация, 6. беременность: 3 -4 месяц – до 30 мм/ч, 6 месяцев – до 60 мм/ч. 7. ятрогенные причины: гемотрансфузии, вакцинации, сода, сера, физиологические растворы, глюкоза внутривенно.

Причины увеличения СОЭ до 60 -80 мм/ч при полном или почти полном отсутствии клиники: 1. начальные стадии парапротеинемических гемобластозов (множественная миелома, макроглобулинемия Вальденстрема, болезни тяжелых цепей), 2. доброкачественная моноклональная гаммапатия, 3. амилоидоз.

Самые частые причины увеличения СОЭ тонзиллит, гайморит, зубные гранулемы, пиелонефрит, флебиты при варикозной болезни.

Изменения скорости оседания эритроцитов при различных патологических состояниях Изменения СОЭ Патологические состояния Механизм изменений Ускорение Гнойное воспаление, Уменьшение заряда туберкулез, сифилис, поверхности эритроцитов ревматизм, миеломная болезнь Анемия, гидремия, гипопротеинемия, кровотечение Уменьшение вязкости крови Анафилаксия, аллергические состояния Увеличение заряда Потери жидкости при поносах, поверхности эритроцитов Замедление рвоте; полицитемия Увеличение вязкости крови

Схема обследования больного с увеличением СОЭ 1. Физикальное обследование: v размеры, форма, консистенция, болезненость лимфоузлов; v пальпация и УЗИ почек; v динамика аускультативных данных и размеров сердца (инфекционный эндокардит); v размеры селезенки; 2. Лабораторное и инструментальное обследование: v рентгенография легких, v общий анализ крови (с обязательным подсчетом тромбоцитов, ретикулоцитов), v общий белок, v электрофорез и иммуноэлектрофорез белка; v исследование мочи.

Список литературы Воробьев, П. А. Анемический синдром в клинической практике / П. А. Воробьев // М. – 2001. – 165 с. Гематология. Новейший справочник / Под ред. К. М. Абдулкадырова. – М. – 2004. – 927 с. Инструкция по переливанию крови и ее компонентов. – М. – 1990. – С. 3 -5. Исследование системы крови в клинической практике / под ред. Г. И. Козинца, В. А. Макарова. – М. : Триада Х, 1998. Кузник, Б. И. Физиология и патология системы крови / Б. И. Кузник. – Чита: Поиск, 2000. Основы клинической гематологии / Под ред. В. Г. Радченко – СПб, 2003. – 302 с.

Спасибо за внимание!
OAK_Internam.pptx