1-2 хирургия мягких тканей.ppt
- Количество слайдов: 132

ОБЩИЕ ВОПРОСЫ ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ

Инфекция (от латин. Infectio- вношу что-либо, заражаю) это состояние зараженности, сложный эволюционно сложившийся биологический процесс взаимодействия между организмом и патогенным микробом - возбудителем

Инфекционный процесс l — это проникновение патогенных микробов в организм и реакция тканей на внедрившиеся микроорганизмы и их токсины

Патогенность микроорганизмов в биологических тканях обусловлена ИНФЕКЦИОННОСТЬЮ ТОКСИЧНОСТЬЮ ВИРУЛЕНТНОСТЬЮ т. е. возможностью роста в поврежденных или здоровых тканях живого организма т. е. способностью образовывать яды и выделять их с продуктами своего метаболизма т. е. способностью размножаться в живом организме и оказывать на него болезнетворное действие

Хирургическая инфекция – вид хирургической патологии, объединяющий группу заболеваний, вызываемых микроорганизмами и приводящих к воспалительно – некротическим изменениям в тканях и органах

Структура хирургической патологии Хирургическая инфекция: - заболевания покровных тканей; - инфекция случайных ран; - заболевания внутренних органов и полостей; - инфекция операционных ран; - общая гнойная инфекция. 2. Травма 3. Приобретенные дегенеративные заболевания: 1. 25% 15% 20% - морфологические; - дисфункциональные; - метаболические. 4. 5. 6. 7. Опухоли Нарушения кровоснабжения Паразитозы Аномалии развития 15% 10% 5% 5%

Этапы развития раневой инфекции Проникновение в рану инфекта, т. е. инфицирование раны Микробное загрязнение первичное вторичное Инфекционный процесс (инфекция острая или хроническая) аэробная анаэробная общая специфическая Раневая микрофлора монокультура ассоциация микробов Инфекционный процесс (дремлющая инфекция)
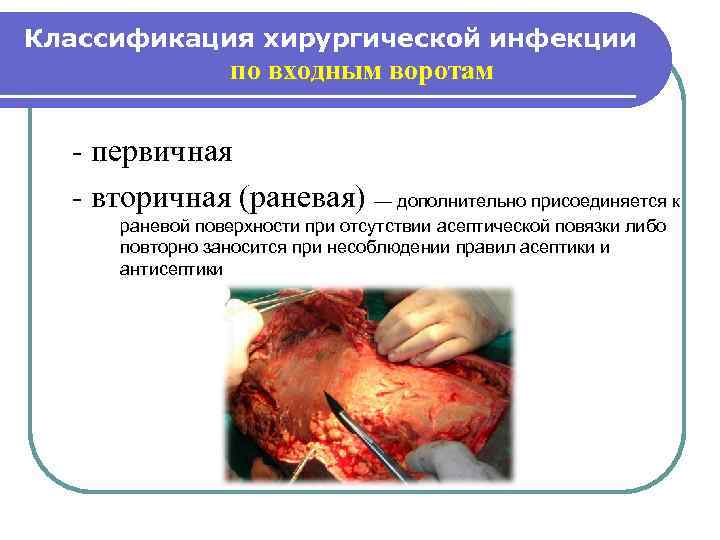
Классификация хирургической инфекции по входным воротам - первичная - вторичная (раневая) — дополнительно присоединяется к раневой поверхности при отсутствии асептической повязки либо повторно заносится при несоблюдении правил асептики и антисептики

Развитие раневой инфекции зависит от: l Вирулентности микроорганизмов l Состояние раны и организма l Характера и степени повреждения тканей l Степени обсемененности раневой поверхности (контаминации)
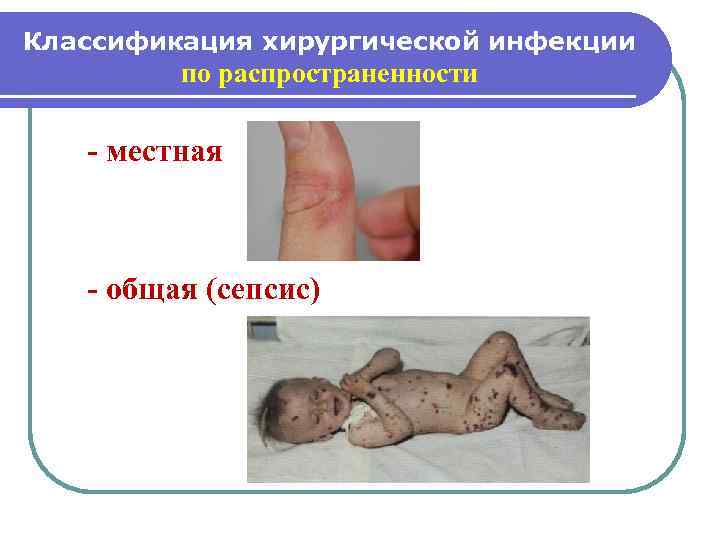
Классификация хирургической инфекции по распространенности - местная - общая (сепсис)

Условия, способствующие развитию хирургической инфекции: - раны кожи, слизистых и внутренних органов; - повреждения грануляций; - снижение барьерной и защитной функций (иммунобиологическая неполноценность) физиологической системы соединительной ткани; - нарушение нейрогуморальной регуляции; - гипо- и авитаминозы; - алиментарное истощение; - тяжелые кровопотери; - дисбактериоз; - наличие мертвых тканей и инородных предметов; - задержка продуктов тканевого распада (эксудата); - массивность, вирулентность, патогенность микробного загрязнения

Классификация хирургической инфекции по виду возбудителя - неспецифическая (гнойная) - специфическая - анаэробная

Классификация возбудителей хирургической инфекции (51 штамм) Аэробы I. l l l Грамположительные кокки (стафилококки, стрептококки, пневмококки) Грамотрицательные кокки (гонококк Нейссера) Грамположительные бесспоровые палочки (коринебактерия дифтерии) Грамположительные спорообразующие палочки (сибиреязвенные бактерии) Грамотрицательные палочки – энтеробактерии (сальмонеллы, кишечная палочка, протеи, клебсиеллы–энтеробактеры, псевдомонас)

продолжение Анаэробы II. Клостридии – грамположительные спорообразующие палочки, токсинообразователи (Cl. tetani, Cl. perfringens, Cl. novyi, Cl. septicum) l l Бактероиды – грамотрицательные бесспоровые палочки (Bacteroides fragilis, B. melaninogenius) Кокки – грамположительные энтерококки (пептострептококки)

продолжение Микобактерии и акттиномицеты Микобатерии туберкулеза – кислотоустойчивые грамположительные палочки l Микобактерии проказы l Актиномицеты IV. Извитые бактерии (спирохеты) (treponema pallidum) V. Грибки – возбудители глубоких и поверхностных микозов VI. Вирусы III.
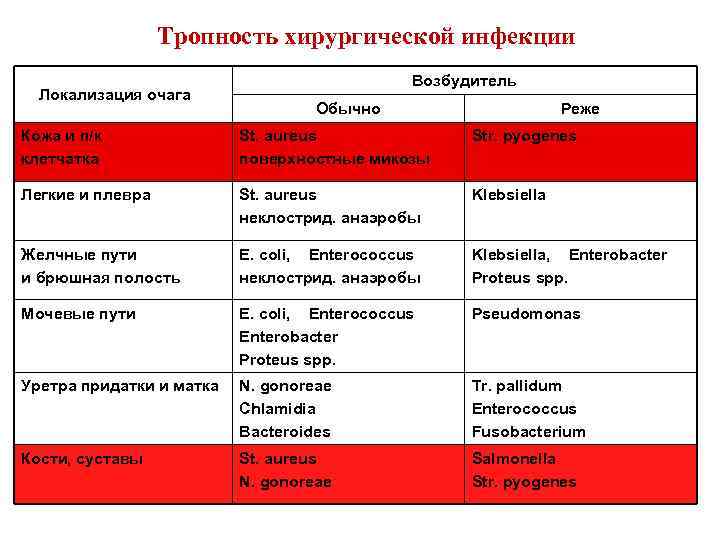
Тропность хирургической инфекции Локализация очага Возбудитель Обычно Реже Кожа и п/к клетчатка St. aureus поверхностные микозы Str. pyogenes Легкие и плевра St. aureus неклострид. анаэробы Klebsiella Желчные пути и брюшная полость E. coli, Enterococcus неклострид. анаэробы Klebsiella, Enterobacter Proteus spp. Мочевые пути E. coli, Enterococcus Enterobacter Proteus spp. Pseudomonas Уретра придатки и матка N. gonoreae Chlamidia Bacteroides Tr. pallidum Enterococcus Fusobacterium Кости, суставы St. aureus N. gonoreae Salmonella Str. pyogenes

Ассоциации микробов Раневая инфекция развивается быстрее, когда в ассоциации микробов отсутствуют антагонисты или происходит взаимное усиление вирулентности бактерий При острых флегмонозных процессах встречаются следующие ассоциации микробов: 1) Clostridium perfringens в сочетании с Bacillus sporogenes и Streptococcus haemolyticus; 2) Гемолитический стрептококк + актиномицеты с гемолитическими свойствами и золотистый стафилококк; 3) Палочка некроза в сочетании с гемолитическим стрептококком и палочкой синего гноя. При хронических и гнойно-некротических процессах встречаются следующие ассоциации микробов: 1) Зеленящий стрептококк в сочетании с белым стафилококком, протеем и кишечной палочкой; 2) Белый стафилококк + протей вульгарный и диплострептококк; 3) Стрептококки + стафилококки и синегнойная палочка

Классификация хирургической инфекции по клиническому течению - острая (гнойная, гнилостная, анаэробная, специфическая) - хроническая (неспецифическая, специфическая)
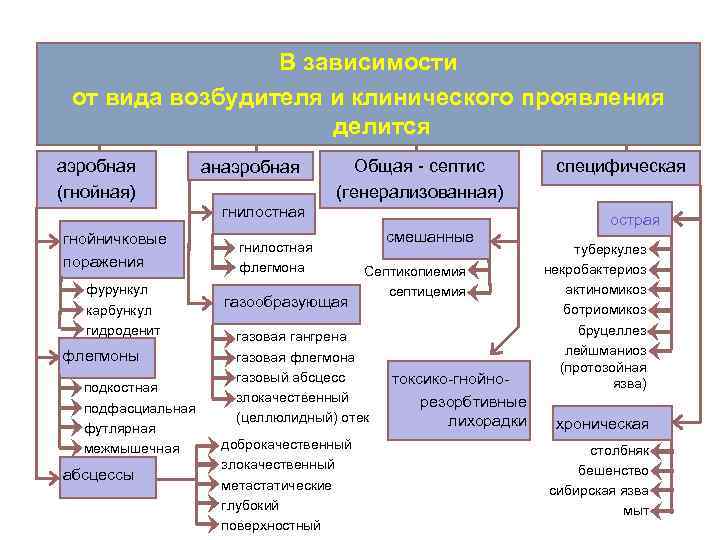
В зависимости от вида возбудителя и клинического проявления делится аэробная (гнойная) анаэробная Общая - септис (генерализованная) гнилостная гнойничковые поражения фурункул карбункул гидроденит флегмоны подкостная подфасциальная футлярная межмышечная абсцессы гнилостная флегмона газообразующая смешанные Септикопиемия септицемия газовая гангрена газовая флегмона газовый абсцесс злокачественный (целлюлидный) отек доброкачественный злокачественный метастатические глубокий поверхностный токсико-гнойнорезорбтивные лихорадки специфическая острая туберкулез некробактериоз актиномикоз ботриомикоз бруцеллез лейшманиоз (протозойная язва) хроническая столбняк бешенство сибирская язва мыт

Классификация хирургической инфекции по анатомической локализации (септикогенность) - заболевания кожи и п/к клетчатки - заболевания клетчаточных пространств - заболевания паренхиматозных органов - заболевания серозных полостей - заболевания кисти и пальцев - заболевания костей и суставов - заболевания сосудов

Диагностика гнойного процесса l Клиническая картина l Лабораторные исследования l УЗИ, КТ и ЯМРТ l Диагностическая пункция?
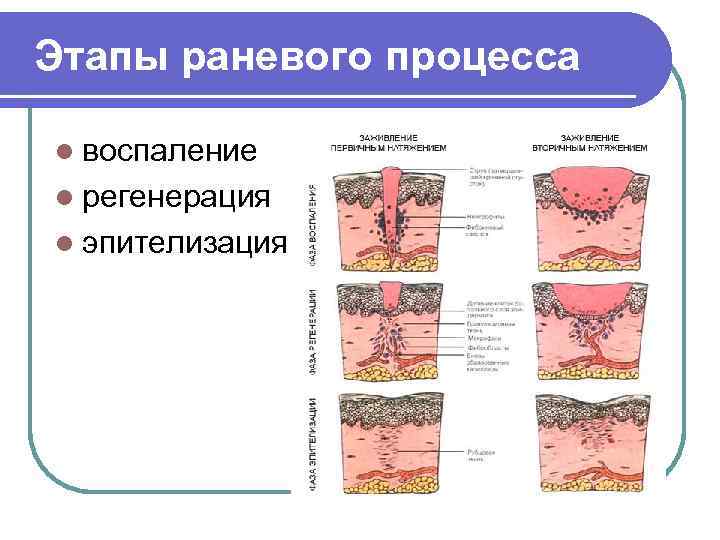
Этапы раневого процесса l воспаление l регенерация l эпителизация

Клиническая характеристика инфекции кожи и мягких тканей Оценка состояния мягких тканей Воспаление 2. Инфильтрация 3. Жизнеспособность 1.

Диагностика гнойного процесса Реакция организма на внедрение бактерий зависит от вида, вирулентности и массивности бактерий, а главным образом -- от анатомо-физиологических особенностей очага, где развивается воспалительный процесс, и от состояния организма (возраста, питания, сопротивляемости, восприимчивости). Воспалительная реакция проявляется местными признаками: l краснота (rubor); l отек (tumor); l боль (dolor); l повышение температуры (calor); l нарушение функции (functio laesa).

Патологоанатомические изменения 1. Накопление метаболитов, токсинов, местная гипоксия, ацидоз приводят к развитию реактивной гиперемии, местному повышению температуры. 2. Под воздействием гистамина, серотонина происходит повышение проницаемости сосудов в очаге воспаления, резко возрастает экссудация, образуется серозный отек; возникает пульсирующая боль за счет сдавления рецепторного аппарата. 3. Реактивная гиперемия в дальнейшем сменяется застойной гиперемией на фоне нарастающего отека, стазов крови, микротромбозов. Образуются участки некробиоза – некроз клеток, очаговый некроз. 4. К очагам некроза происходит миграция лейкоцитов, макрофагов –фагоцитоз; следствием этого процесса является распад лейкоцитов, тканей, освобождение и активация ферментов (эластаз, коллагеназы, лизосомальных ферментов, протеаз). Происходит протеолиз. 5. Наступает отторжение (секвестрация) участков мертвых тканей –начинается абсцедирование. 6. Вокруг воспалительного очага формируется вал грануляционной ткани – (пиогенная капсула), в центре которого некротические ткани фрагментируются, скапливается гной. Формируется абсцесс, либо развивается флегмона.

Определение площади раневой поверхности Формула измерения: S = (L - 4) х К - С, где S - площадь раны, L - периметр раны (см), измеренный курвиметром, К - коэффициент регрессии (для ран, приближающихся по форме к квадрату, = 1, 013, для ран с неправильными контурами = 0, 62), С - константа (для ран, приближающихся по форме к квадрату, = 1, 29, для ран с неправильными контурами = 1, 016). Площадь кожных покровов человека составляет около 17 тыс см 2.

Стадии течения раневой инфекции 1 -я фаза - гнойная рана. Превалирует воспалительная реакция тканей на повреждающие факторы (гиперемия, отек, боль), характерно гнойное отделяемое, связанное с развитием соответствующей микрофлоры в мягких тканях раны. l 2 -я фаза - фаза регенерации. Снижается микробная инвазия (менее 103 микробов в 1 г ткани), возрастает количество клеток молодой соединительной ткани В ране ускоряются репаративные процессы. l
УЗИ при инфекционных процессах мягких тканей
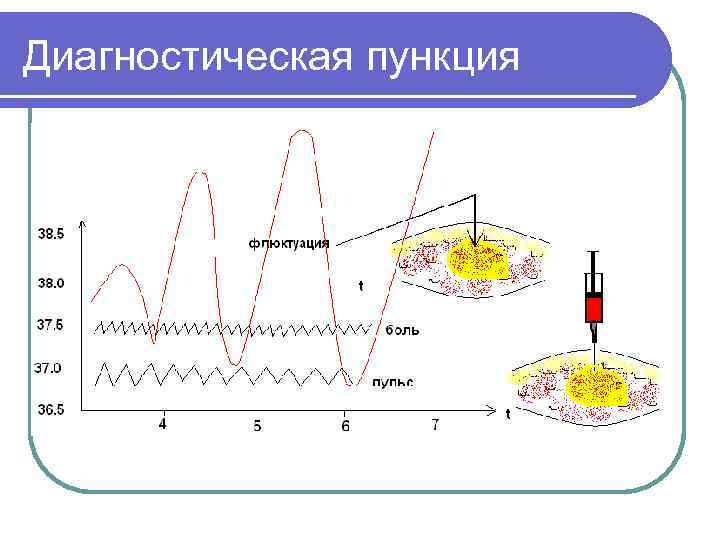
Диагностическая пункция

В зависимости от вида микробной флоры гной имеет различную консистенцию, запах и цвет. При стафилококковой инфекции гной желтоватого цвета, густой, без запаха l При стрептококковой — жидкий, слизистый, светлый l Синегнойная палочка дает синеватый или зеленый цвет гноя сладковатого запаха l Кишечная палочка — коричневый гной с запахом фекалий l
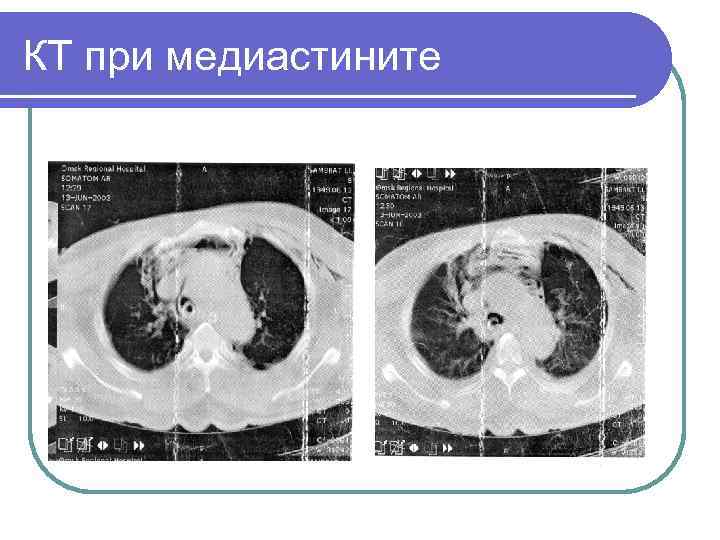
КТ при медиастините

Клиническое течение хирургической инфекции l Серозно-инфильтративная – в принципе явление обратимое, подлежит консервативному лечению l Гнойно-некротическая – явление условно обратимое, требующее оперативного лечения

Классификация тяжести токсикоза Легкий токсикоз: общее состояние удовлетворительное, субъективноумеренный дискомфорт, субфебрильная температура, лейкоцитоз 8– 10 х10*9/л, СОЭ – 15 – 20 мм/час. Токсикоз средней тяжести: общее состояние средней тяжести, субъективно-выраженный дискомфорт, температура высокая, интерметирующая, тахикардия до 100 ударов в минуту, лейкоцитоз 11– 16 х10*9/л, сдвиг формулы белой крови влево, токсическая зернистость нейтрофилов +, ++; СОЭ – 21 – 40 мм/час. Тяжелый токсикоз: общее состояние тяжелое или крайне тяжелое, тяжелый дискомфорт, температура высокая, гектическая лихорадка с ознобами, выраженная тахикардия, пульс 100 – 130 ударов в мин. , лейкоцитоз 17 – 30 х10*9/л, выраженный сдвиг формулы крови влево, анэозинофилия, токсическая зернистость нейтрофилов ++, +++, СОЭ 40 мм/час, диспротеинемия, гипопротеинемия, анемия, билирубинемия

Диагностика и лечение очагов инфекции Местное лечение 1. Пункция и бакисследование гноя 2. Неотложная хирургическая обработка 3. Иммобилизация, перевязки, дренирование Общее лечение 1. Антибактериальная терапия (прицельная) 2. Противовоспалительная и десенсибилизирующая терапия 3. Дезинтоксикационная терапия 4. Коррекция метаболизма 5. Репарантная терапия

Задачи лечения на этапе воспаления l дренирование раны с целью удаления гноя, некротических тканей и токсинов l борьба с инфекцией
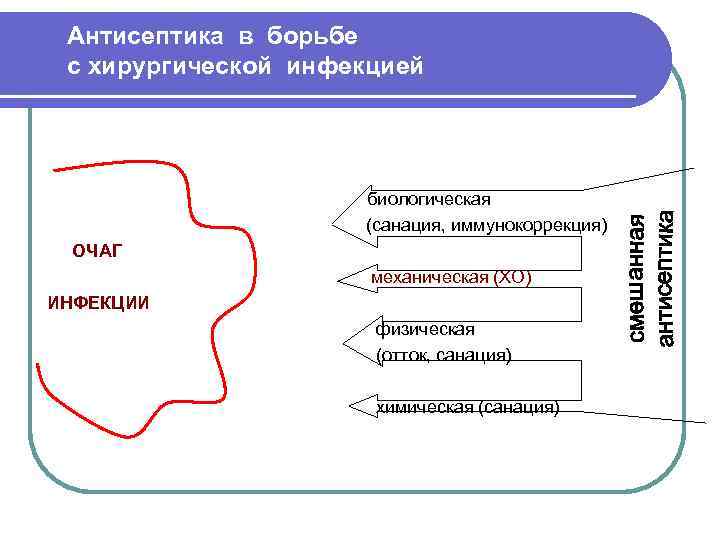
Антисептика в борьбе с хирургической инфекцией биологическая (санация, иммунокоррекция) ОЧАГ механическая (ХО) ИНФЕКЦИИ физическая (отток, санация) химическая (санация)
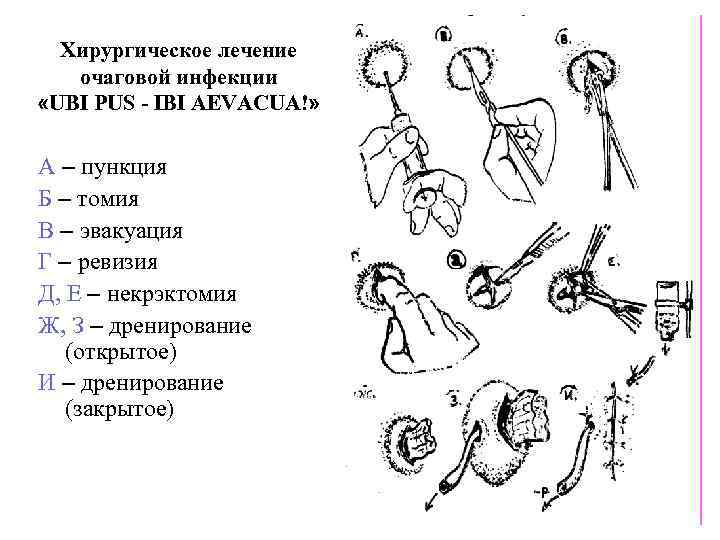
Хирургическое лечение очаговой инфекции «UBI PUS - IBI AEVACUA!» А – пункция Б – томия В – эвакуация Г – ревизия Д, Е – некрэктомия Ж, З – дренирование (открытое) И – дренирование (закрытое)
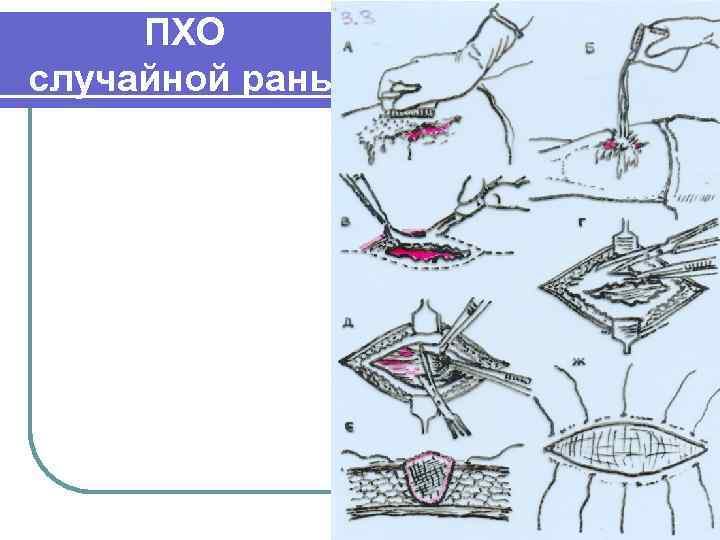
ПХО случайной раны
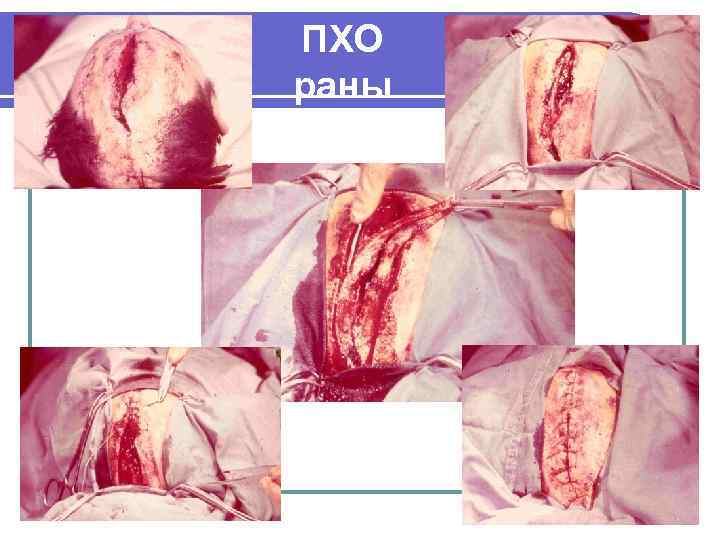
ПХО раны

Дренирование раны l активное (с применением приспособлений для аспирации) l пассивное (дренажные трубки, резиновые полоски, марлевые салфетки и турунды, смоченные водно -солевыми растворами антисептиков)
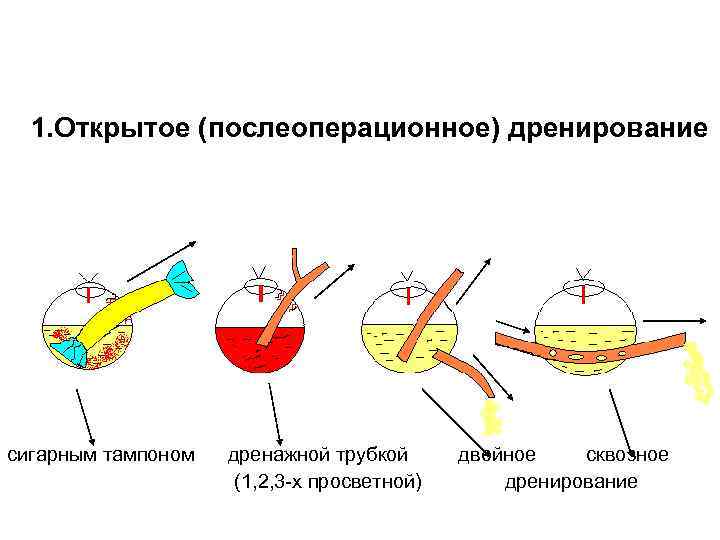
Техника дренирования полостей 1. Открытое (послеоперационное) дренирование сигарным тампоном дренажной трубкой двойное сквозное (1, 2, 3 -х просветной) дренирование
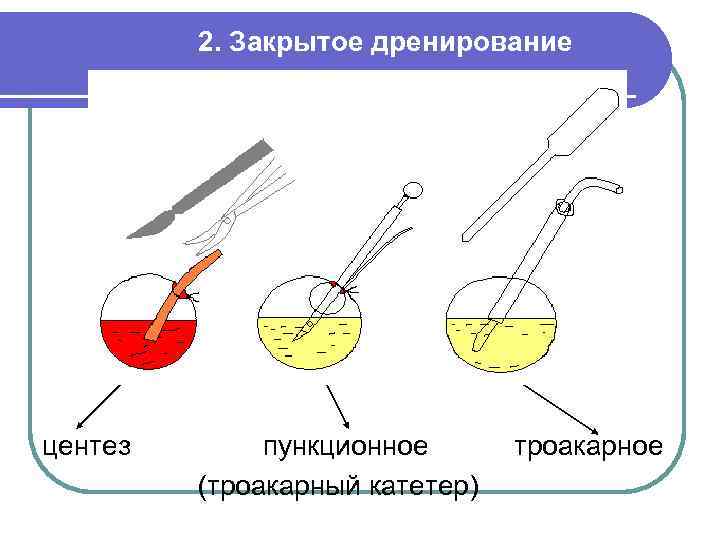
2. Закрытое дренирование центез пункционное троакарное (троакарный катетер)
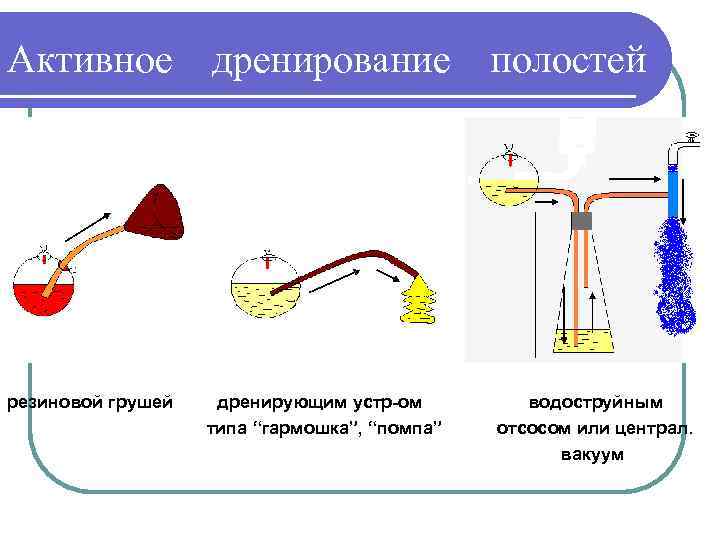
Активное дренирование полостей резиновой грушей дренирующим устр-ом типа “гармошка”, “помпа” водоструйным отсосом или централ. вакуум
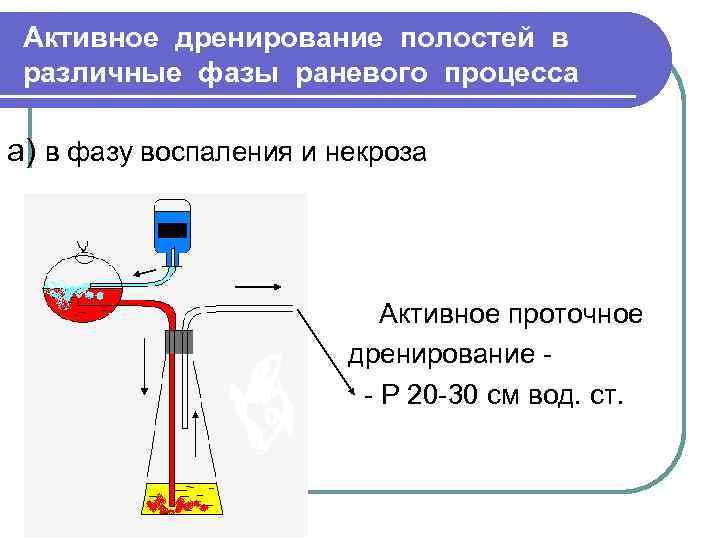
Активное дренирование полостей в различные фазы раневого процесса а) в фазу воспаления и некроза Активное проточное дренирование - Р 20 -30 см вод. ст.

Требования к антисептикам для ран § § § высокая бактерицидная активность; широкий спектр действия на бактерии, вирусы, грибки, микобактерии, споры; индеферентность к тканям организма; продолжительность местного действия; отсутствие побочных кумулятивных эффектов; простота приготовления и дешевизна.

Классификация антисептиков 1. Местного действия: ü ü ü ü ü 2. галлоиды Сl и I содержащие; спирты этиловый и изопропиловый; окислители – перекись водорода и KMn. O 4; соли металлов Ag, Zn, Сu; кислоты и щелочи; фенолы и альдегиды; красители; ПАВы; газы – окись этилена, озон. Общего действия: ü ü нитрофураны; сульфаниламиды; нитроимидазолы; хинолоны.

Биоантисептики антибиотики широкого спектра (1 очереди) резерва (2 очереди); ü вакцины и анатоксины; ü гетерологичные лечебные сыворотки; ü бактериофаги; ü иммуностимуляторы неспецифические; ü препараты крови – гипериммунные СЗП, иммуноглобулины; ü протеолитические ферменты. ü

Антисептика – пути применения 1. Поверхностная ü ü ü 2. припудриванием, апликацией, смазыванием, промыванием (ванночки), орошением. Местная глубокая ü ü блокады, регионарная под жгутом, регионарная перфузия, электро- и фонофорез.

продолжение 3. Полостная ü ü ü 4. болюсы через иглу или дренаж, проточно-промывная (диализ), перорально. Общая ü ü ü внутримышечно, внутривенно, внутриартериально, эндолимфатически, лимфотропно.
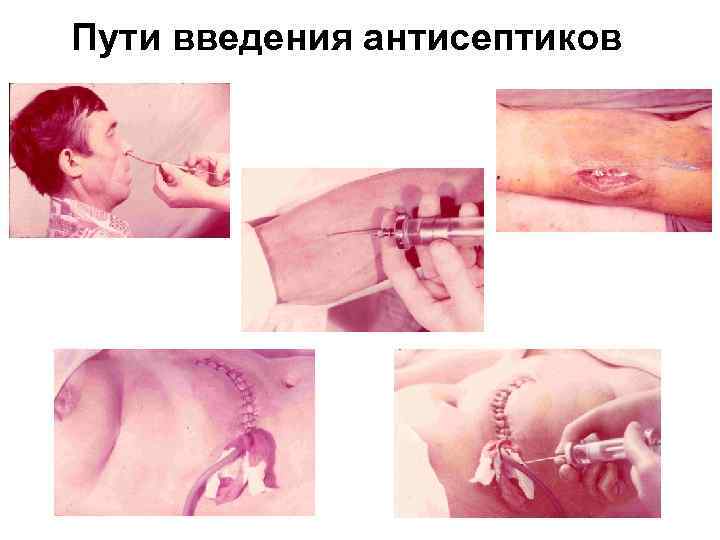
Пути введения антисептиков

Гипертонические растворы: Наиболее часто применяется хирургами 10 % раствор хлорида натрия (так называемый гипертонический раствор). другие гипертонические растворы: 3 -5% раствор борной кислоты, 20% р-р сахара, 30% р-р мочевины Гипертонические растворы призваны обеспечить отток раневого отделяемого. Однако установлено, что их осмотическая активность длиться не более 4 -8 ч. после чего они разбавляются раневым секретом, и отток прекращается. Поэтому в последнее время хирурги отказываются от гипертонического раствора.

Растворы антисептиков Широко применяются р-ры фурациллина, перекиси водорода, борной кислоты и др. Установлено, что эти антисептики не обладают досточной антибактериальной активностью в отношении наиболее частых возбудителей хирургической инфекции. Из новых антисептиков следует выделить: йодопирон-препарат, содержащий йод, используют для обработки рук хирургов (0, 1%) и обработки ран (0, 5 -1%); диоксидин 0, 1 -1%, р-р гипохлорид натрия. Пронтосан - последнее поколение

Мази Патогенетически обоснованно применение новых гидрофильных водорастворимых мазей - Левосин, левомиколь, мафенидацетат. Такие мази содержат в своем составе антибиотики, легко переходящие из состава мазей в рану. Осмотическая активность этих мазей превышает действие гипертонического раствора в 10 -15 раз, и длится в течении 2024 часов, поэтому достаточно одной перевязки в сутки для эффективного действия на рану.

Энзимотерапия (ферментотерапия): Для скорейшего удаления омертвевших тканей используют некролитические препараты. Широко используются протеолитические ферменты - трипсин, химопсин, химотрипсин, террилитин. Эти препараты вызывают лизис некротизированных тканей и ускоряют заживление ран. Однако, эти ферменты имеют и недостатки: в ране ферменты сохраняют свою активность не более 4 -6 часов. Поэтому для эффективного лечения гнойных ран повязки надо менять 4 -5 раз в сутки, что практически невозможно. Устранить такой недостаток ферментов возможно включением их в мази. Так, мазь "Ируксол" (Югославия) содержит фермент пентидазу и антисептик хлорамфеникол. Длительность действия ферментов можно увеличить путем их иммобилизации в перевязочные материалы. Так, трипсин, иммобилизованный на салфетках действует в течение 24 -48 часов. Поэтому одна перевязка в сутки полностью обеспечивает лечебный эффект.

Лечение гипертермического синдрома 1. 2. 3. Внутримышечное введение: ретаболила (100 мг), аминазина 2, 5 – 2 мл), дипразина (пипольфена – 2, 5% – 1 – 2 мл), амидопирина (4%– 5 мл), анальгина (50%– 1– 2 мл) Внутривенное введение: 10– 20% раствора глюкозы – 1000 – 2000 мл, охлажденной до 4– 80; физиологического раствора хлорида натрия – 1000 – 2000 мл, охлажденного до 4 -80 ; седуксена 0, 5% раствор 2 мл с 20 мл 40% расвора глюкозы. Физическое охлаждение: обдувание вентилятором; пузырь со льдом на область крупных сосудов, к затылку; промывание желудка охлажденной до 10 -150 водой; сифонные клизмы охлажденной водой; гипотермия путем экстракорпорального охлаждения крови.

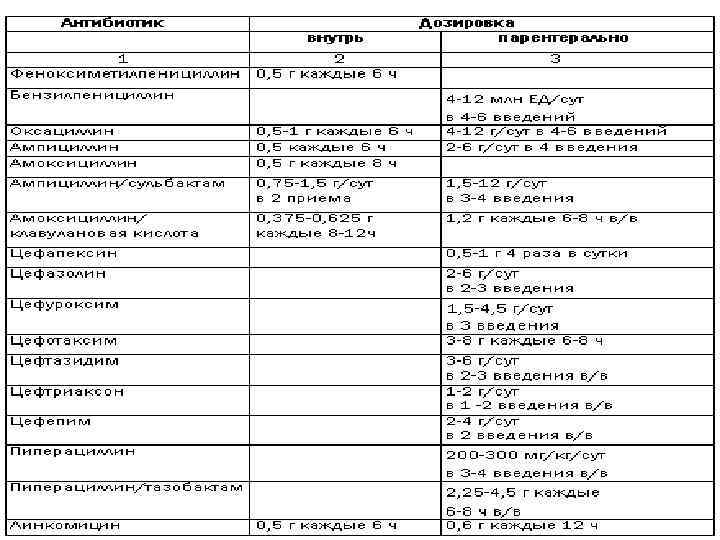
Принципы назначения антибактериальной терапии (рекомендация ВОЗ) 1. Предпочтительно назначать не местную, а общую антибактериальную терапию, за исключением воспалительных процессов в области глаза. 2. Назначать препараты, узко направленные на определенный вид патогенной микрофлоры. Продолжительные применения препаратов широкого спектра приводят к суперинфекции и развитию резистентных штаммов. 3. Выбор препарата зависит: от вида и чувствительности микрофлоры, спектра действия препарата, токсичности препарата, путей его выведения из организма. 4. При прочих равных условиях выбор препарата зависит от его стоимости. 5. Антибактериальную терапию следует прекращать как только позволит клиническое состояние больного. Продолжительная терапия приводит к иммуносупресии, дисбактериозу, сенсибилизации организма.

Раннее начало эмпирической антибактериальной терапии l целесообразно проводить препаратами из группы карбапенемов (имипенем, меропенем по 3 г/сут) или сульперазон 2 -3 г/сут.

Коррекция антибактериальной терапии Под контролем бактериологических посевов назначают (аэробная микрофлора): l амоксициллин/клавулановая кислота 1, 2 г три раза в сутки, внутривенно, l цефалоспорины III-IV поколения - цефепим 1 -2 г два раза в сутки, внутривенно, l цефоперазон 2 г два раза в сутки, внутривенно, l амикацин по 500 мг 2 -3 раза в сутки С учётом динамики раневого процесса возможен переход на фторхинолоны в комбинации с метронидазолом (1, 5 г) или клиндамицином (9001200 мг) в сутки.
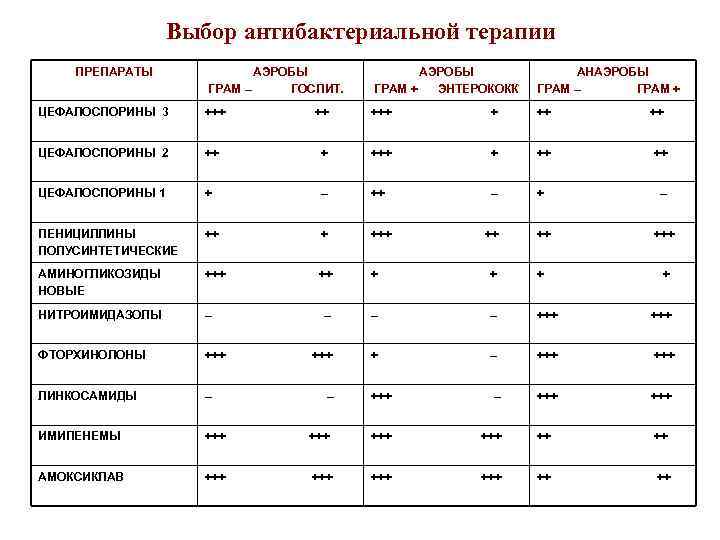
Выбор антибактериальной терапии ПРЕПАРАТЫ АЭРОБЫ ГРАМ – ГОСПИТ. АЭРОБЫ ГРАМ + ЭНТЕРОКОКК АНАЭРОБЫ ГРАМ – ГРАМ + ЦЕФАЛОСПОРИНЫ 3 +++ ++ ++ ЦЕФАЛОСПОРИНЫ 2 ++ ++ ЦЕФАЛОСПОРИНЫ 1 + – + – ПЕНИЦИЛЛИНЫ ПОЛУСИНТЕТИЧЕСКИЕ ++ ++ +++ АМИНОГЛИКОЗИДЫ НОВЫЕ +++ ++ + + НИТРОИМИДАЗОЛЫ – – +++ ФТОРХИНОЛОНЫ +++ + – +++ ЛИНКОСАМИДЫ – +++ ИМИПЕНЕМЫ +++ АМОКСИКЛАВ +++ – +++ +++ +++ ++ ++

Физические методы лечения В первой фазе раневого процесса применяют • кварцевание ран • ультразвуковую кавитацию гнойных полостей УВЧ • гипербарическая оксигенация
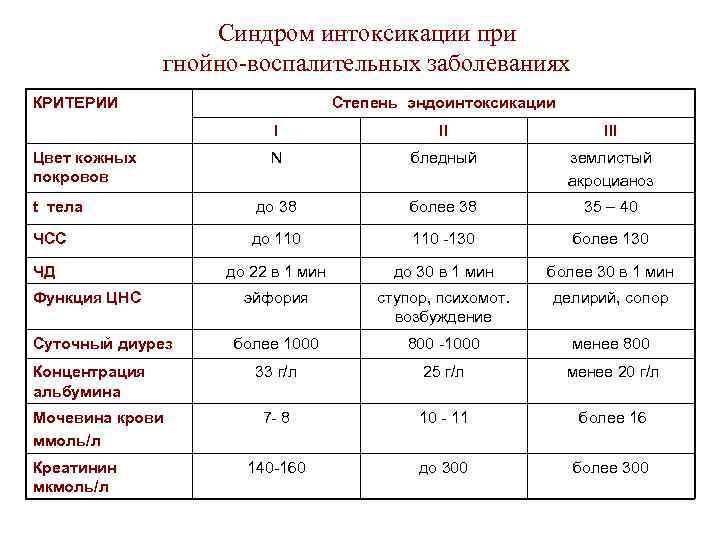
Синдром интоксикации при гнойно-воспалительных заболеваниях КРИТЕРИИ Степень эндоинтоксикации I II III N бледный землистый акроцианоз t тела до 38 более 38 35 – 40 ЧСС до 110 -130 более 130 до 22 в 1 мин до 30 в 1 мин более 30 в 1 мин эйфория ступор, психомот. возбуждение делирий, сопор более 1000 800 -1000 менее 800 33 г/л 25 г/л менее 20 г/л 7 - 8 10 - 11 более 16 140 -160 до 300 более 300 Цвет кожных покровов ЧД Функция ЦНС Суточный диурез Концентрация альбумина Мочевина крови ммоль/л Креатинин мкмоль/л

Инфузионная терапия Необходима для коррекции водноэлектролитных потерь при обширном поражении инфекцией мягких тканей, зависит также от площади раневой поверхности. Назначают коллоидные, кристаллоидные, электролитные растворы из расчета: [50 -70 мл/(кгхсут)]

РЕГЕНЕРАЦИЯ l Этап характеризуется полным очищением раны и выполнение полости раны грануляциями (ткань ярко-розового цвета с зернистой структурой). Она вначале выполняет дно раны, а затем заполняет всю полость раны. На этом этапе ее рост следует остановить.
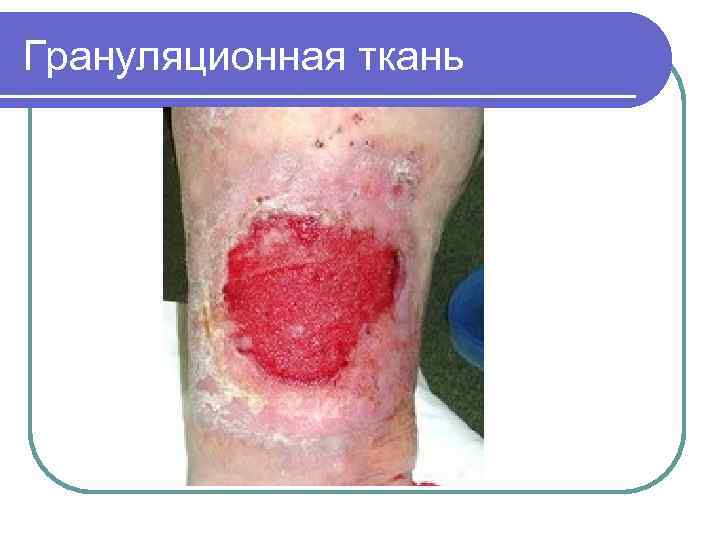
Грануляционная ткань

Задачи этапа l противовоспалительное лечение l защита грануляций от повреждения l стимуляция регенерации

Этим задачам отвечают мази: метилурациловая, троксевазиновая - для стимуляции регенерации; мази на жировой основе - для защиты грануляций от повреждения; водорасворимые мази - противовоспалительное действие и защита ран от вторичного инфицирования. l препараты растительного происхождения - сок алоэ, облепиховое и шиповниковое масло, каланхоэ. l применение лазера - в этой фазе раневого процесса используют низкоэнергетические (терапевтические) лазеры, обладающие стимулирующим действием. l
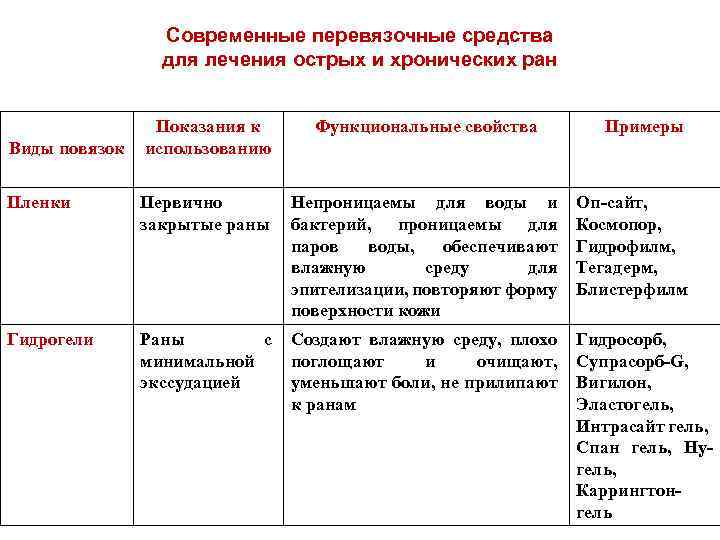
Современные перевязочные средства для лечения острых и хронических ран Показания к использованию Функциональные свойства Пленки Первично закрытые раны Непроницаемы для воды и бактерий, проницаемы для паров воды, обеспечивают влажную среду для эпителизации, повторяют форму поверхности кожи Оп-сайт, Космопор, Гидрофилм, Тегадерм, Блистерфилм Гидрогели Раны с минимальной экссудацией Создают влажную среду, плохо поглощают и очищают, уменьшают боли, не прилипают к ранам Гидросорб, Супрасорб-G, Вигилон, Эластогель, Интрасайт гель, Спан гель, Нугель, Каррингтонгель Виды повязок Примеры
Современные перевязочные средства для лечения острых и хронических ран Гидроколлоиды Раны со средней экссудацией Суперпоглотители Губчатые повязки Раны с выраженной экссудацией Гидроколл, Супрасорб-Н, Дуодерм, Рестор, Интрасайт Хорошо проницаемы, легко моделируются на ранах сложной конфигурации, не прилипают к ране, защищают грануляции, но требуют вторичного покрытия Атравматические сетчатые повязки Абсорбируют жидкость, очищают рану, стимулируют грануляции и эпителизацию, хорошо держатся без прилипания к ране Воскопран, Атрауман Ag, Бранолинд-Н, Гразолинд, Адаптик, Инадин Абсорбируют жидкость, способствуют быстрому очищению раны, стимулируют процессы пролиферации, обладают низкой адгезией Тендер. Вет Абсорбируют жидкость, стимулируют грануляции, способствуют профилактике мацерации кожи Пема. Фом, Сюспур -дерм, Алливин, Тиелле

Время наложения повязок Тип повязки Время Tender-wet 12 – 24 часа Sorbalgon до 24 часов Syspur-derm I фаза – 1 сутки II-III фаза – 1 недели Hydrosorb II – III фаза – 7 -14 суток Hydrocll II – III фаза – 3 -8 суток

МЕСТНАЯ хирургическая инфекция мягких тканей

Актуальность темы l В структуре первичной обращаемости 70% пациентов составляют больных с инфекцией мягких тканей l В структуре летальности в первую тройку причин смерти входит хирургический сепсис l Затраты на лечение пациента с осложненной хирургической инфекцией достигают сотен тысяч рублей

Классификация по DH Ahrenholz l 1 уровень – поражение кожи l 2 уровень – поражение подкожной клетчатки l 3 уровень - поражение поверхностной фасции l 4 уровень – поражение мышц и глубоких фасций

1 уровень - кожа l Фурункул – острое инфекционновоспалительное заболевание волосяного фолликула с сальной железой /St. aureus/ l Рожистое воспаление – очаговое серозное или серозногеморрагическое воспаление кожи, сопровождающееся лихорадкой, интоксикацией. /Str. Pyogenes/
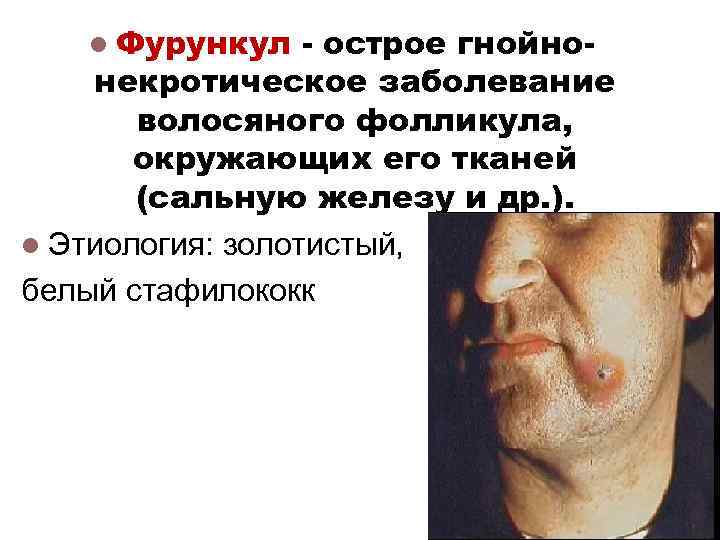
l Фурункул - острое гнойнонекротическое заболевание волосяного фолликула, окружающих его тканей (сальную железу и др. ). l Этиология: золотистый, белый стафилококк

Развитие фурункула

l Фурункулез - множественное воспаление волосяных фолликулов l Локализация: фурункулы могут возникать на любом участке тела, исключая кожу ладоней рук, подошв стоп.
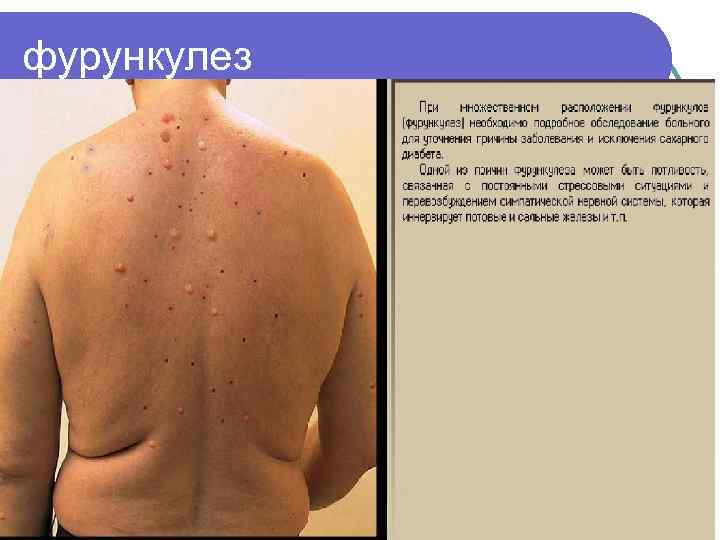
фурункулез

Клиника и диагностика Жалобы на зуд и покалывание в области созревающего фурункула, в толще кожи возникает воспалительный инфильтрат диаметром 2 -3 см, ' конусообразно выступающий над ее поверхностью, через 1 -2 дня гиперемия и болезненность кожи. l На верхушке инфильтрата (устьев волосяного фолликула) небольшое количество гноя. l Разрешение: подсыхание с образованием корочки либо прорыв наружу с отхождением гноя, заживление раны с образованием белесоватого чуть втянутого рубца. Острое течение фурункула с обычной локализацией на конечностях может осложняться регионарным лимфангоитом, лимфаденитом. l Признаки генерализации инфекционного процесса (недомогание, озноб, высокая температура) редки. l

Фурункулы опасной локализации l l l l Фурункулы лица, носо-губного треугольника, носа, наружного слухового прохода (в 1/3 случаев злокачественное течение) Злокачественное течение фурункула лица: быстрое ухудшение состояния больного; высокая температура тела; отек лица на стороне поражения; ригидность затылочных мышц - следствие раздражения мозговых оболочек; нарушение зрения - поражение хиазмы зрительных нервов; опасность септицемии, метастазирования инфекции во внутренние органы (печень, легкие и др. ).

Лечение l l l Лечение одиночных фурункулов на туловище, конечностях зависит от формы и стадии гнойно-воспалительного процесса, сопутствующих осложнений. Местное лечение: туалет кожи в зоне воспаления (70° спирт, 2% салициловый спирт), обработка фурункула 1% раствором бриллиантовой зелени, йодным раствором. На стадии инфильтративного воспаления фурункула ("созревание") местные аппликации водорастворимых мазей, сеансы УВЧ, сухого тепла (соллюкс, лампа Минина). Применение согревающих компрессов противопоказано. В стадии гнойно-некротического расплавления стержня антибиотикотерапия и наложение повязки со средствами, способствующими отторжению некротических масс, эвакуации гноя (мази на гидрофильной основе, влажно-высыхающие повязки с растворами антисептиков). Недопустимы попытки ускорения отторжения гнойнонекротических масс путем "выдавливания" фурункула (возможно осторожное удаление сформировавшегося некротического стержня пинцетом).

Абсцедирование фурункула - показание к неотложному хирургическому лечению (вскрытию и дренированию гнойного очага). l Больных с фурункулом лица ВОП направляет на госпитализацию в хирургический стационар даже при отсутствии признаков злокачественного течения. l
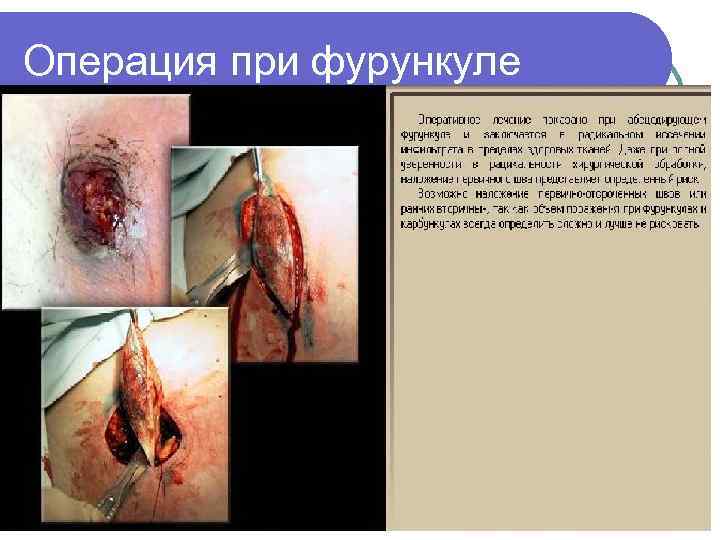
Операция при фурункуле

Рожистое воспаление - «Огонь святого Антония» l Острая инфекция кожи, сопровождающаяся вовлечением в процесс кожных лимфатических сосудов l Вызывается стрептококком l Проявляется участком гиперемии кожного покрова с возвышающимися четкими границами, болью, гипертермией l

Классификация l l l l l Первичная Вторичная Рецидивирующая Эритематозно-буллезная Эритематозно- геморрагическая Буллезно-геморрагическая Флегмонозная Гангренозная

По тяжести течения l Легкое l Средней тяжести l Тяжелое

Описание тяжелой формы рожи (Гиппократ 4 – 3 век до нашей эры) l …начала сильно болеть нога от большого пальца. В тот же день он слег, озноб с дрожью и тошнотой, несколько в жару, ночью бредил. На другой день по всей ноге … опухоль красноватая и с напряжением, маленькие черные фликтены, острая лихорадка, безумствовал… На следующий день после того, как начал болеть, он умер.
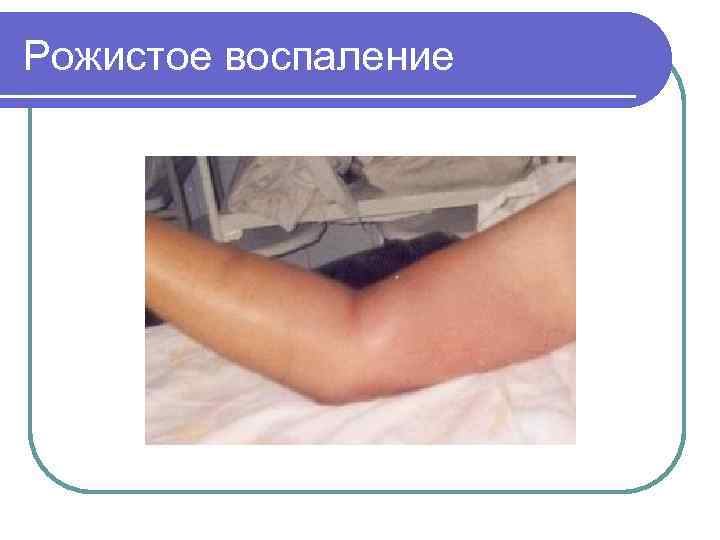
Рожистое воспаление
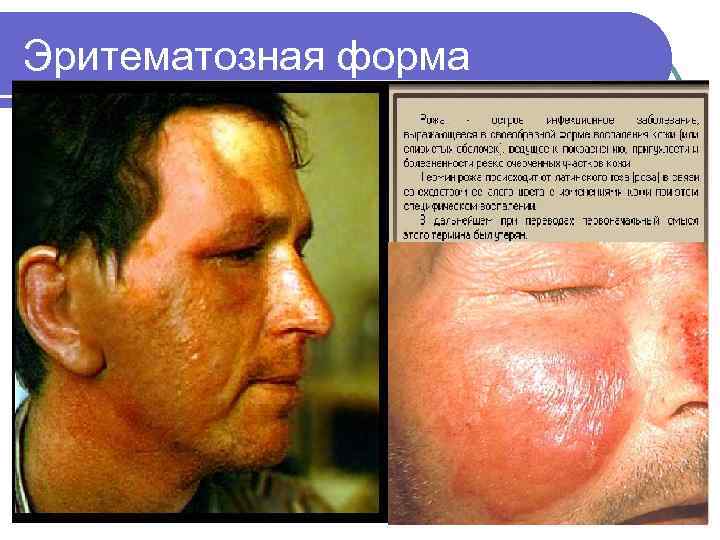
Эритематозная форма
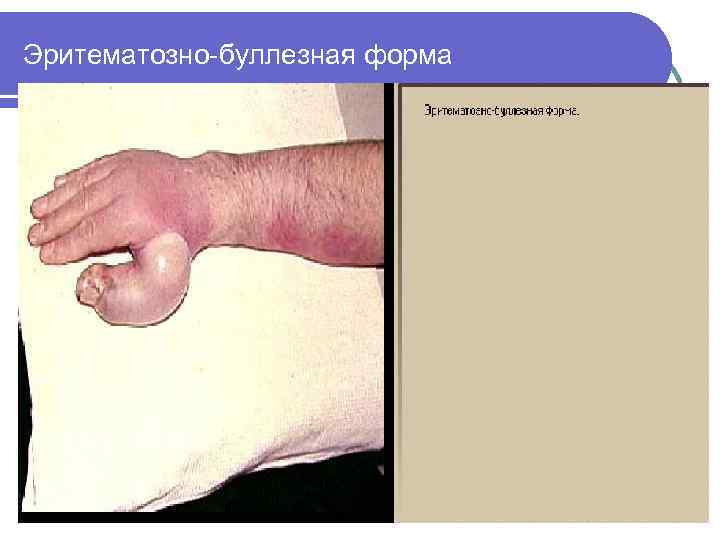
Эритематозно-буллезная форма
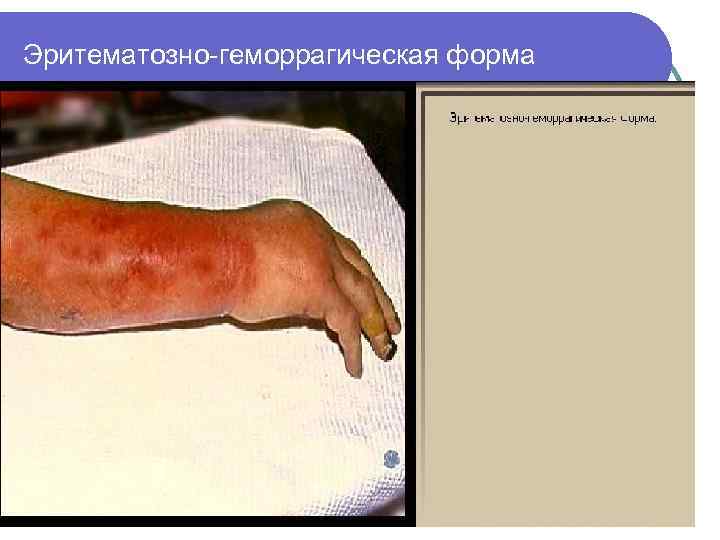
Эритематозно-геморрагическая форма
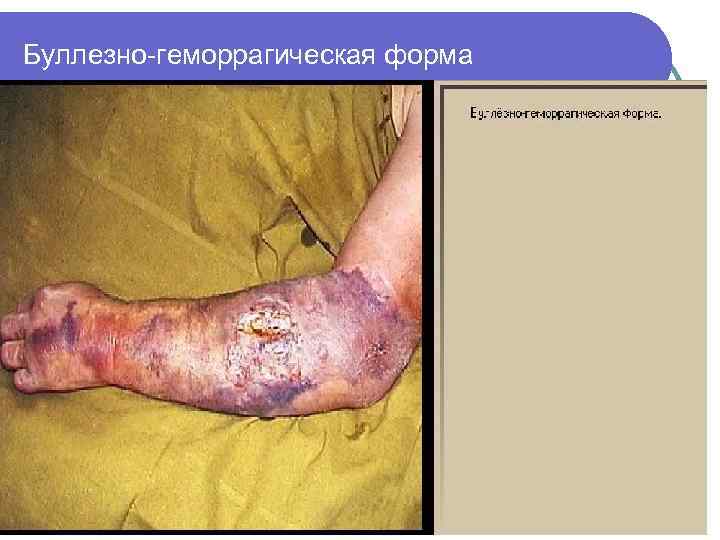
Буллезно-геморрагическая форма

Лечение рожи: 1. общее l Антибиотики (ß-лактамы) l Антиагреганты (аспирин) l Глюкокортикоиды +/l Мочегонные l Инфузионная терапия l Детоксикация l Анальгетики

Лечение рожи: 2. местное l Обработка 1% раствором йода l Возвышенное положение больного места l Покой l Исключение контакта с водой l УФ облучение

2 уровень – п/к клетчатка Карбункул – воспаление нескольких волосяных фолликулов с переходом воспаления на п/к клетчатку до поверхностной фасции /St. aureus/ l Гидраденит – воспаление потовых желез /St. aureus/ l Абсцесс – ограниченное скопление гноя в тканях и органах l Целлюлит – неограниченное воспаление п/к клетчатки и клетчаточных пространств l

l Карбункул - острое гнойнонекротическое воспаление нескольких волосяных мешочков и сальных желез, сопровождающееся обширным очагом некроза кожи и подкожной клетчатки. Этиология l неполноценное питание, l переохлаждение, l болезни обмена веществ (ожирение, диабет).

Клиника и диагностика l l l Начало: появление небольшого воспалительного инфильтрата, быстро увеличивающегося, очень болезненного; кожа в зоне поражения напряжена, имеет цианотичный оттенок. Через несколько образующихся отверстий выделяется небольшое количество густого гноя желтого или зеленовато -серого цвета. Поверхность карбункула приобретает вид решета, при самопроизвольном течении образование большого дефекта кожи, через который отторгаются некротизированные ткани. Симптомы общей интоксикации: головная боль, бессонница, потеря аппетита, тошнота, рвота, гиперпирексия. Признаки интоксикации выражены при значительных размерах карбункула, при локализации его на лице. После очищения рана заполняется грануляциями, формируется рубец, окруженный зоной пигментации. воспалительная инфильтрация до конца 4 -5 недели.
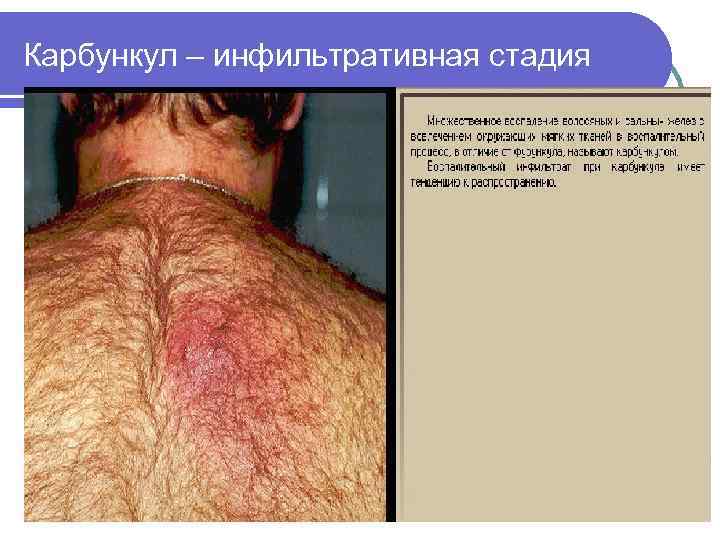
Карбункул – инфильтративная стадия
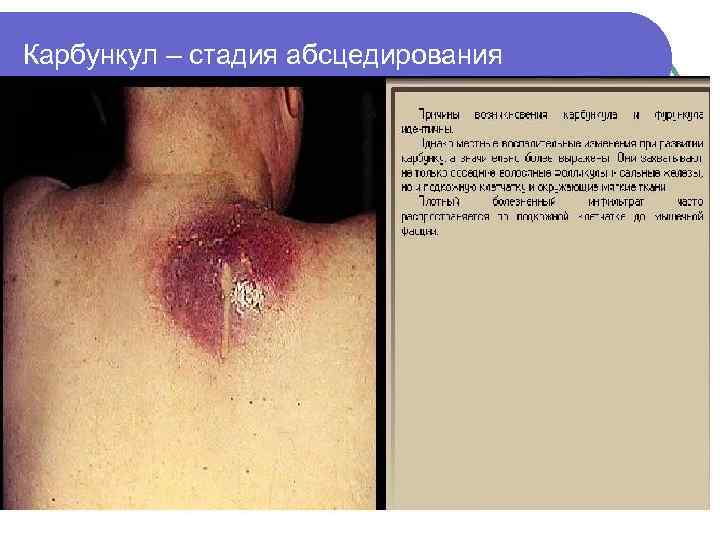
Карбункул – стадия абсцедирования

ТАКТИКА ВОП Лечение заболевших карбункулом проводят в условиях хирургического стационара, ВОП направляет пациента на госпитализацию в неотложном порядке.
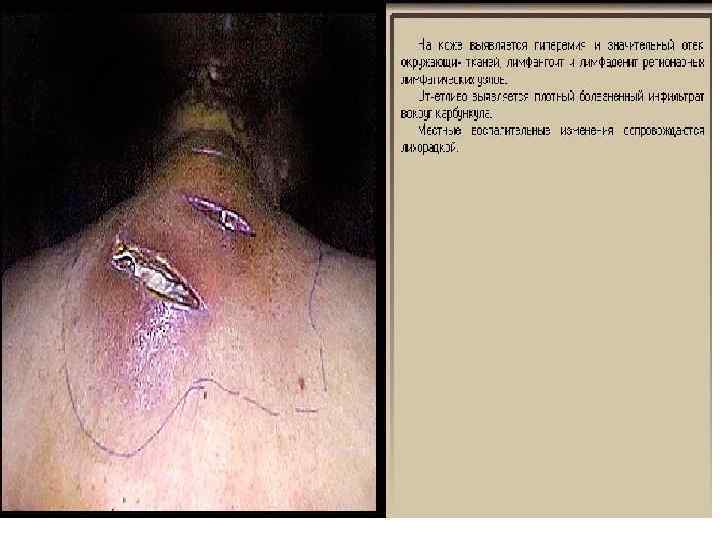
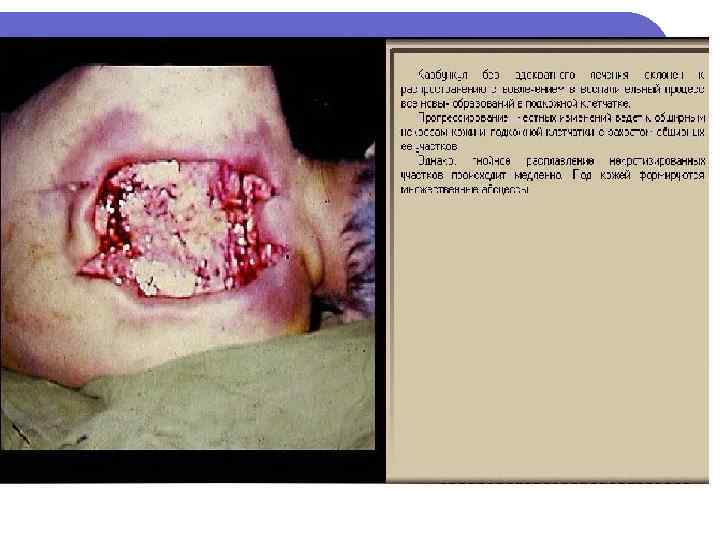
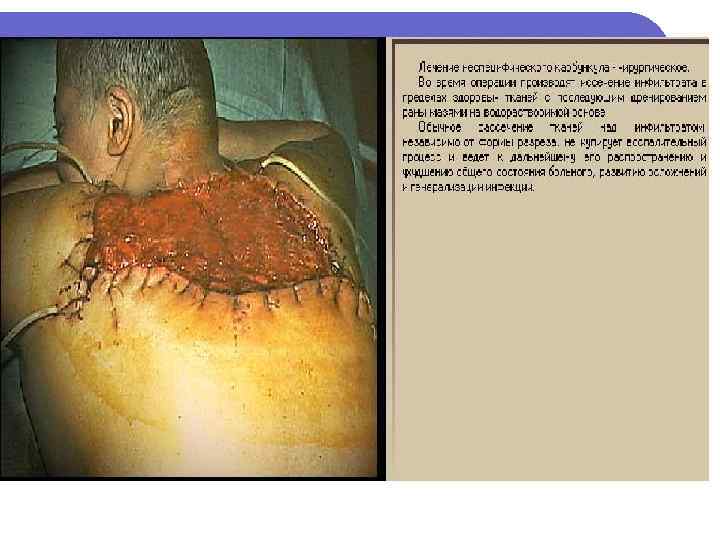
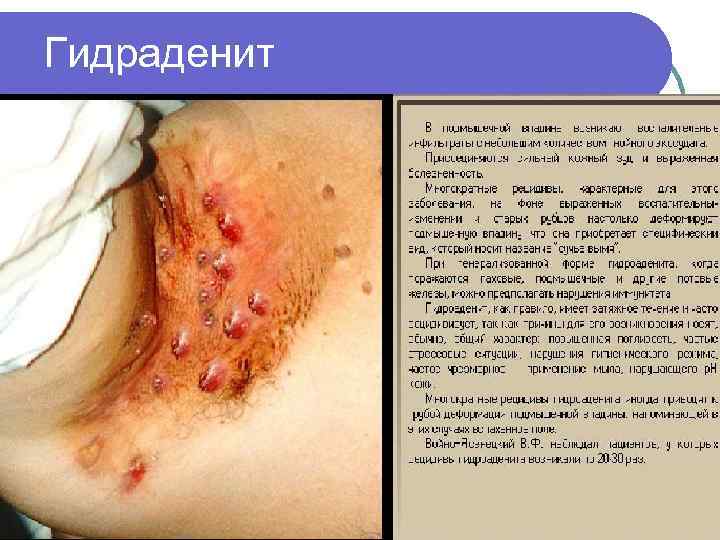
Гидраденит
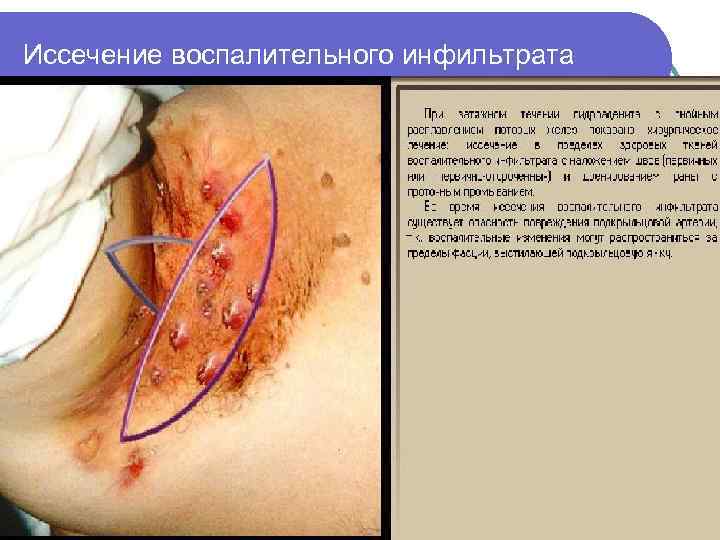
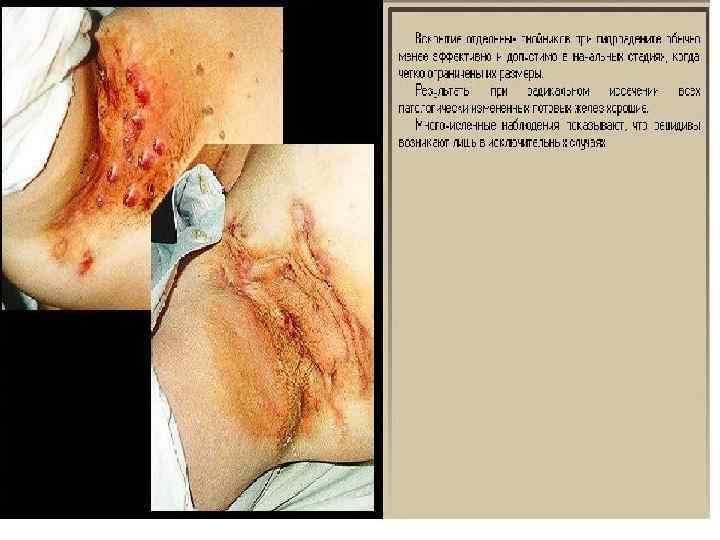
Иссечение воспалительного инфильтрата
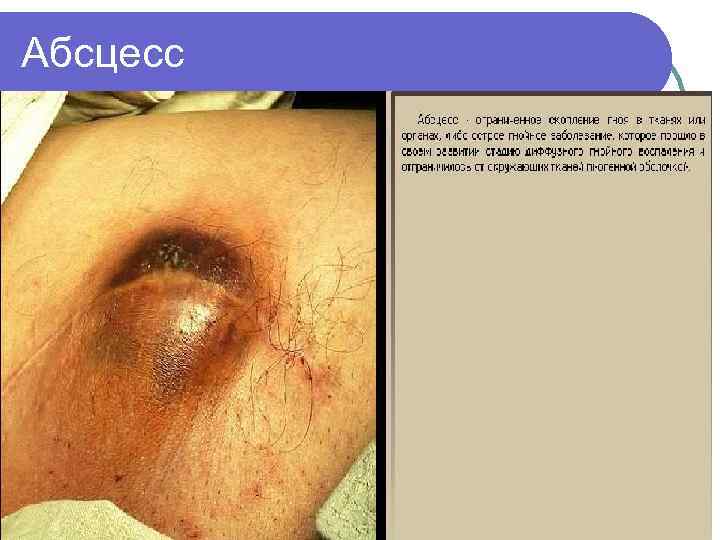
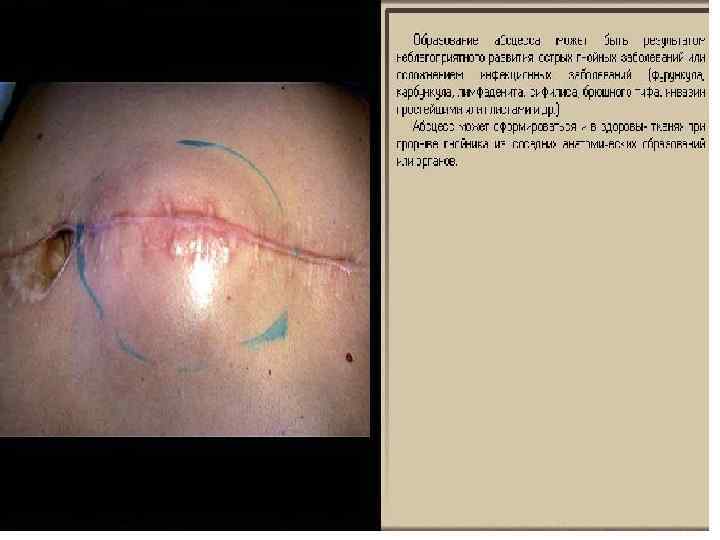
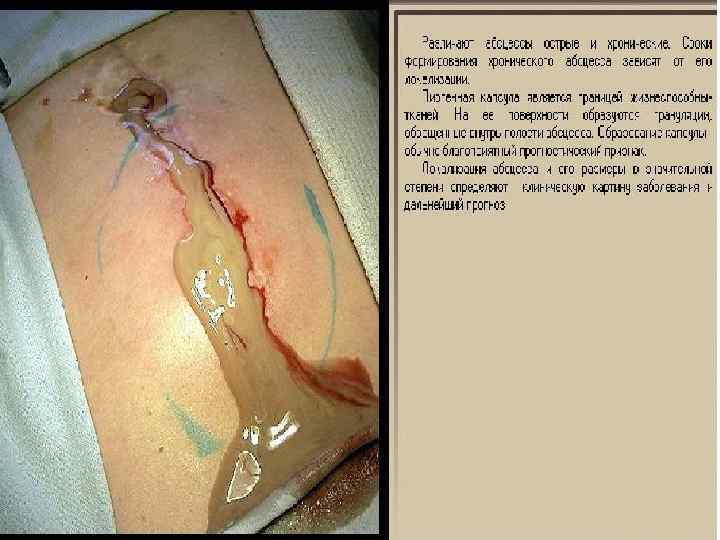
Абсцесс
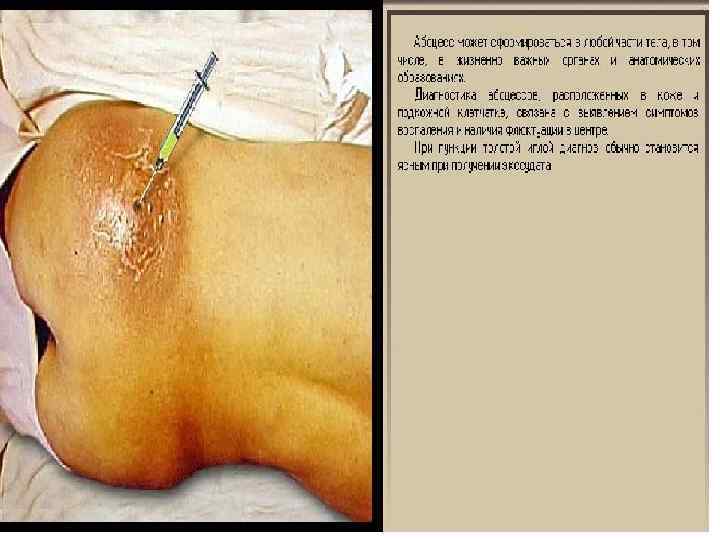
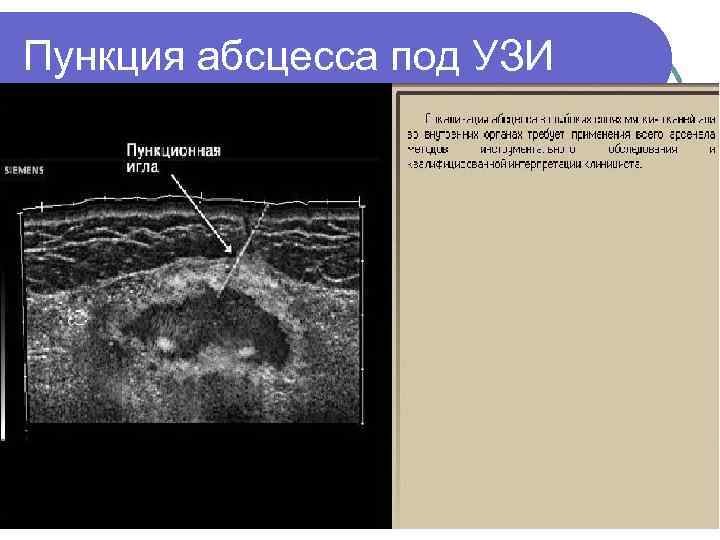
Пункция абсцесса под УЗИ
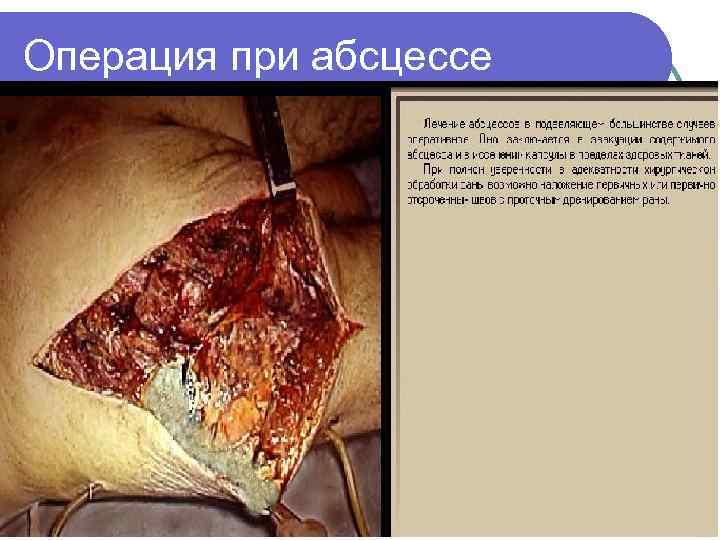
Операция при абсцессе
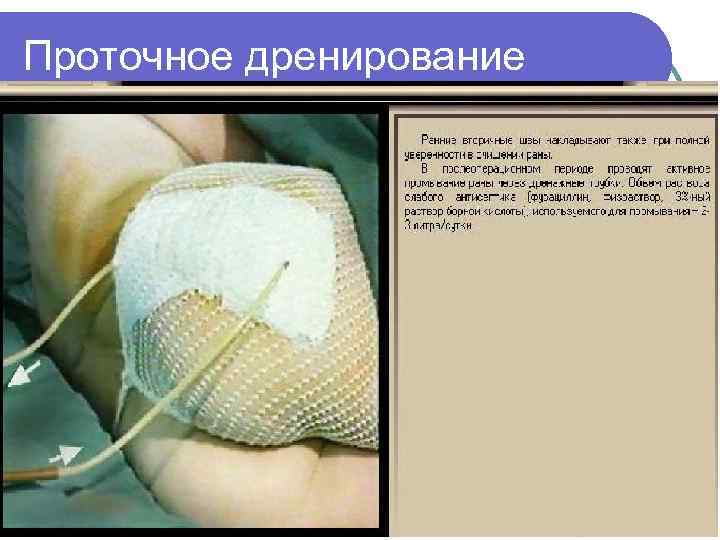
Проточное дренирование
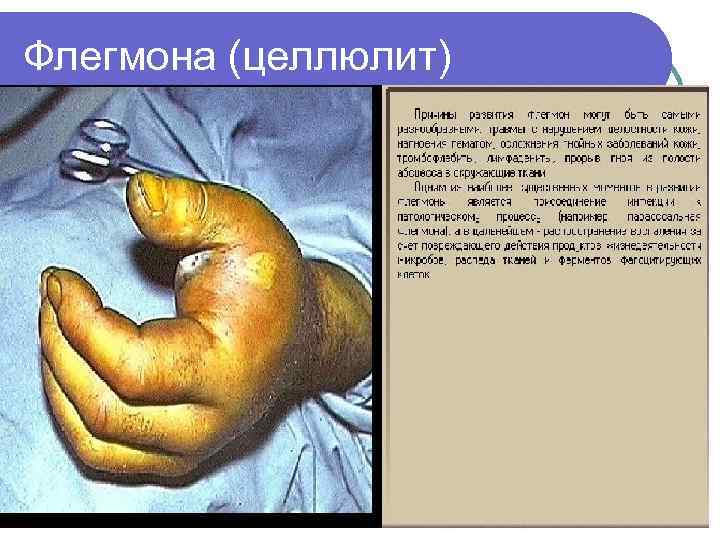
Флегмона (целлюлит)
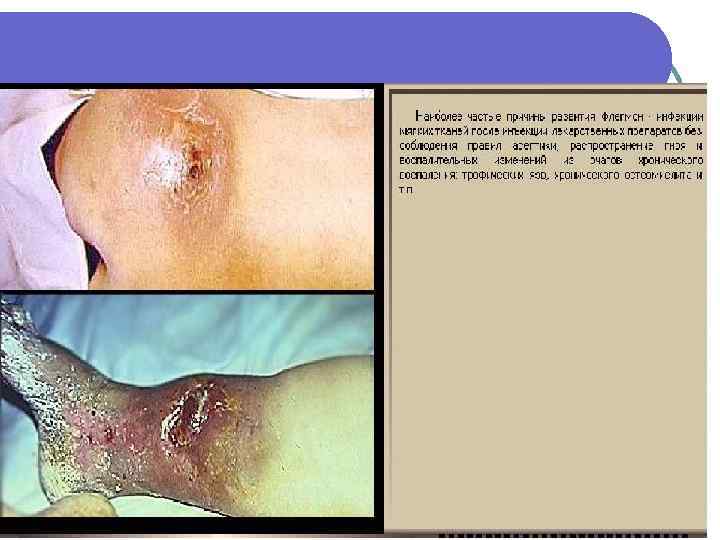
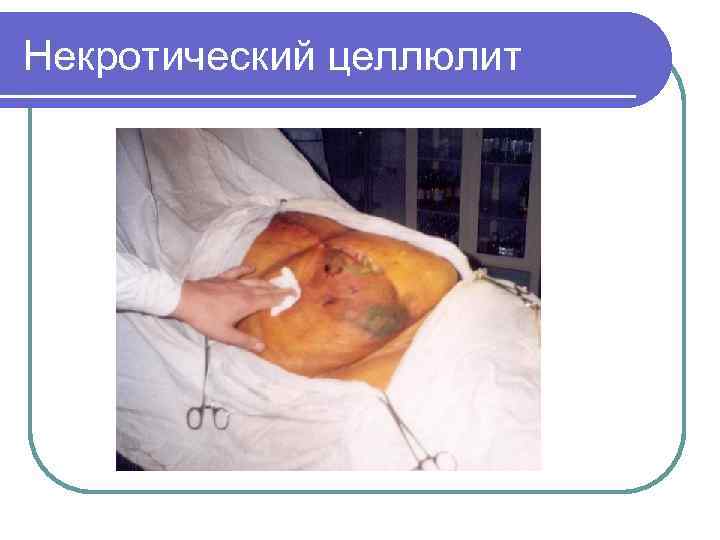
Некротический целлюлит
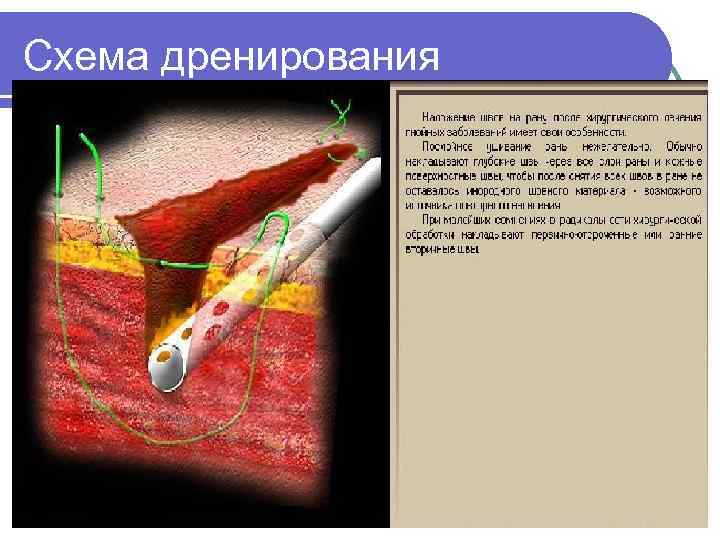
Схема дренирования
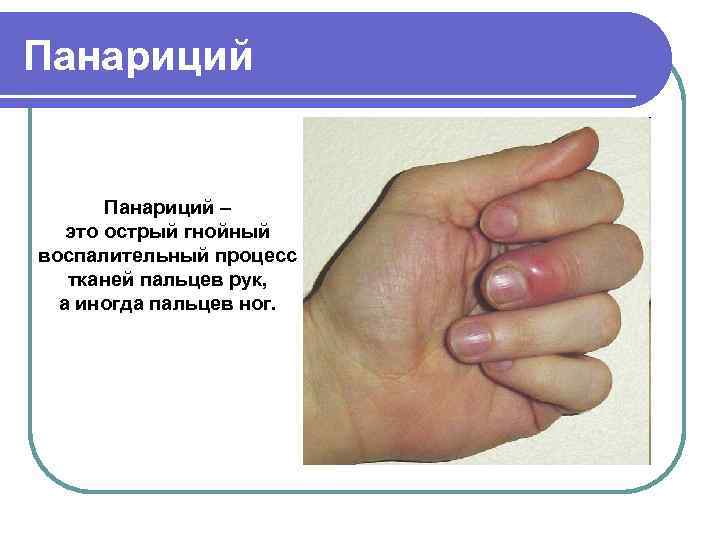
Панариций – это острый гнойный воспалительный процесс тканей пальцев рук, а иногда пальцев ног.

По В. К. Гостищеву выделяется 12 видов панарициев: 1 — подногтевой панариций; 2 — паронихия; 3, 4 — паронихии с прорывом гноя под ноготь; 5 — кожный панариций; 6 — подкожный панариций; 7 — подкожный панариций в виде «запонки» ; 8 — сухожильный панариций; 9 — суставной панариций; 10 — костный панариций (секвестрация диафиза средней фаланги пальца); 11 — секвестрация концевой фаланги; 12 — пандактилит.

Кожный панариций Кожный – развивается на тыльной стороне пальца. Под эпидермисом накапливается гной, образуется пузырь с мутным иногда кровянистым содержимым. Кожа вокруг пузыря становится ярко- красной или приобретает красноватый оттенок. Боль не сильная, иногда чувство жжения. Если пузырь становится больше в размере, это говорит о том что болезнь прогрессирует и перешла на более глубокие ткани. Лечение. l тщательный туалет кожи (обработка спиртом, бензином или йодом). l эпидермис над пузырем прокалывают остроконечными ножницами и полностью иссекают. l при обнаружении точечного отверстия, идущего в подкожную клетчатку - дополнительный разрез под проводниковой анестезией. l при отсутствии проводникового подкожного скопления гноя на раневую поверхность накладывают повязку с раствором антисептика. l в ходе перевязок УФ-облучение раны.

Подкожный панариций l Клиника и диагностика. l стадия серозного воспаления: умеренная боль, чувство жжения и распирания. l гнойно-некротическая стадия: пульсирующая сильная боль, припухлость и ограничение подвижности суставов пальцев. Нарастающая боль - бессонные ночи. l Локализация воспалительного очага наибольшая болезненность при пальпации пуговчатым зондом.

l l l Лечение стадия серозного воспаления: горячие водные или спиртовые ванночки до трех раз в сутки по 20 минут. В промежутках накладывают спиртовые компрессы. Конечность иммобилизируют на косынке. стадия гнойно-некротического воспаления: оперативное лечение под проводниковым обезболиванием по Лукашевичу. вскрытие гнойно-некротического очага и удаление экссудата, промывание полости раствором антисептика, сквозное дренирование, повязки с антибактериальными мазями на гидрофильной основе. первая перевязка на следующий день. антибактериальная терапия (цефалоспорины, аминогликозиды)

Ногтевой панариций l l Клиника и диагностика Возникает после колотой раны или занозы под ногтем. Сильные пульсирующие боли, усиливающиеся при давлении на ноготь, под которым наблюдается скопление гноя. Лечение Обезболивание по Лукашевичу. При нахождении занозы или гнойника у края ногтя - клиновидное иссечение ногтя, удаление занозы, санация гнойника. ограниченное скопление гноя в центре ногтя - трепанация остроконечным скальпелем, расширение отверстия остроконечными ножницами. обширное скопление гноя, нагноение ногтевых гематом - удаление ногтя, повязка с антисептиком на гидрофильной основе (левомеколь, левосин, левонорсин).

Паронихий Клиника и диагностика l гиперемия, припухлость, болезненность при пальпации околоногтевого валика, гной может проникнуть под ноготь и отслоить его в боковой или проксимальной части. Лечение l Инфильтративная стадия воспаления: ванночки со спиртом по 20 минут 2 -3 раза в день с наложением полуспиртовых компрессов на палец. l стадия нагноения - операция. Обезболивание по Лукашевичу. Резекция 3 мм основания пластинки. Обработка раневой поверхности 3% раствором перекиси водорода, повязка с антисептиком на гидрофильной основе. Ежедневная перевязка.

Остеомиелит - гнойное воспаление компактной и губчатой части кости (остит) костного мозга (остеомиелит) и надкостницы (периостит). Этиология: l l l эндогенный (гематогенный) занос патогенных микроорганизмов из первичного очага; проникновение инфекции при открытых переломах. Клиника острого гематогенного остеомиелита период предвестников: общее недомогание, головная боль, ломота в суставах и мышцах. резкий озноб, гиперпирексия (39° С и выше), общая слабость на фоне имеющегося источника инфицирования (фурункул, панариций, пневмония). локализованная болезненность в очаге поражения рвущего, сверлящего характера. При расположении патологического очага вблизи сустава полусогнутое положение конечности вследствие рефлекторного сокращения мышц. скопление гноя под отслоенной надкостницей и в окружающих мягких тканях.

l l l l Травматический остеомиелит - гнойновоспалительное осложнение открытых, огнестрельных, переломов. По локализации огнестрельного остеомиелита на первом месте стоит бедро, голень, стопа, плечо. Переломы длинных трубчатых костей осложняются остеомиелитом вдвое чаще, чем мелких и плоских. Различают острый и хронический посттравматический остеомиелит. Клиническая картина: острый процесс возникает через 2 -3 недели после травмы, протекает бурно местно: некротический налет, отечность раны, потускнение тканей и грануляций, гнилостно-гнойный характер отделяемого; выступающая кость, лишена надкостницы, тускло-серого вида, вовлечение ближайших групп мышц с образованием по ходу фасциальных влагалищ обширных гнойных затеков. Общие симптомы: лихорадка (39 -40°С), нарастающая слабость, бессонница. Верификация диагноза: рентгенография костей (патогномоничен линейный периостит) Неотложные мероприятия Больных в острой стадии или при обострении хронического остеомиелита ВОП направляет на стационарное лечение.

Заключение l Своевременная диагностика, адекватная хирургическая обработка и достаточное дренирование местного инфекционного процесса позволяет получить хорошие непосредственные и отдаленные результаты, как функциональные, так и косметические.

1-2 хирургия мягких тканей.ppt