Презентация Microsoft Office PowerPoint.ppt
- Количество слайдов: 94

ОБЩИЕ ПРИНЦИПЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ Дети цветы жизни. Сохраним их для будущего!!!
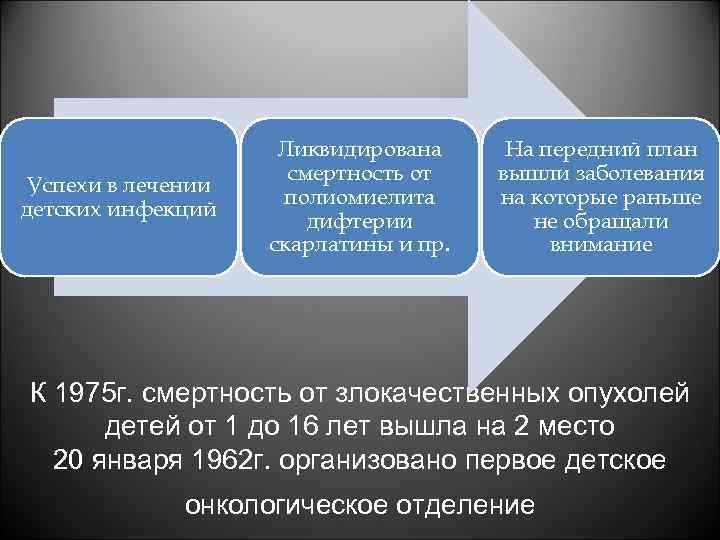
Успехи в лечении детских инфекций Ликвидирована смертность от полиомиелита дифтерии скарлатины и пр. На передний план вышли заболевания на которые раньше не обращали внимание К 1975 г. смертность от злокачественных опухолей детей от 1 до 16 лет вышла на 2 место 20 января 1962 г. организовано первое детское онкологическое отделение
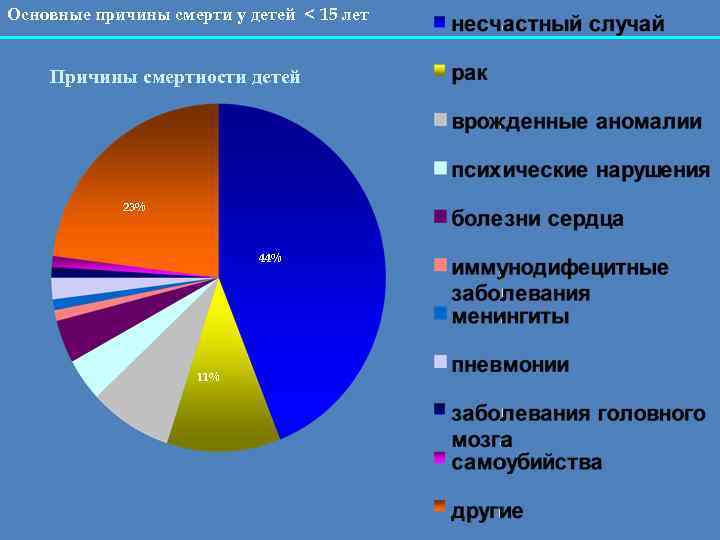
Основные причины смерти у детей < 15 лет Причины смертности детей 23% 44% 11%

• Эпидемиология в детской онкологии в меньшей степени (в отличие от взрослой) рассматривает связь возникновения опухолей с географическими и другими факторами внешней среды. • Это связано с относительной редкостью заболевания (на целый регион с миллионным населением приходится 42 ребенка со злокачественными опухолями)
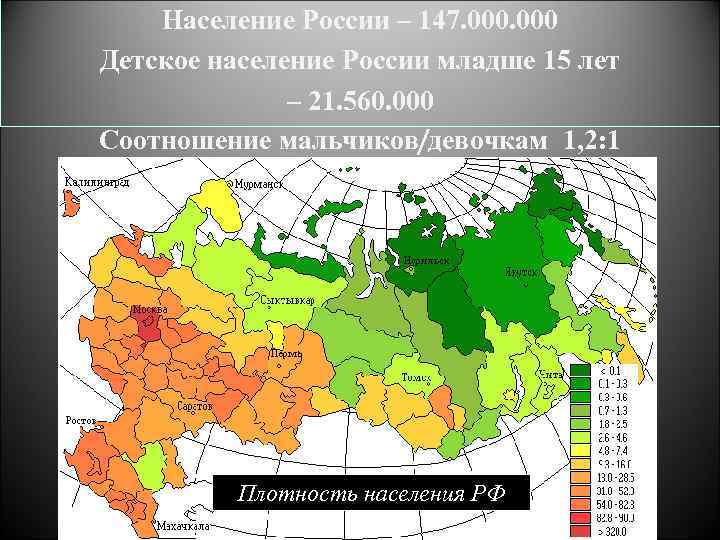
Население России – 147. 000 Детское население России младше 15 лет – 21. 560. 000 Соотношение мальчиков/девочкам 1, 2: 1 Плотность населения РФ

Эпидемиология опухолей у детей – это эпидемиология их родителей Врожденные семейные факторы. Пол и возраст Вакцинация матери во время беременности. Вирусные Акушерская инфекции патология и пороки развития

Для объяснения происхождения опухолей у детей используются теории принятые в общей онкологии, но имеются и гипотезы специально для детской онкологии • Теория Конгейма (персистирующие эмбриональные зачатки из-за нарушений эмбриогенеза) • Теория Фишер-Вазельса (возникновение опухолевого роста связаны с получением мощных физиологических или патологических импульсов роста) • Вирусный канцерогенез • Иммунологический контроль • Трансплацентарные воздействия
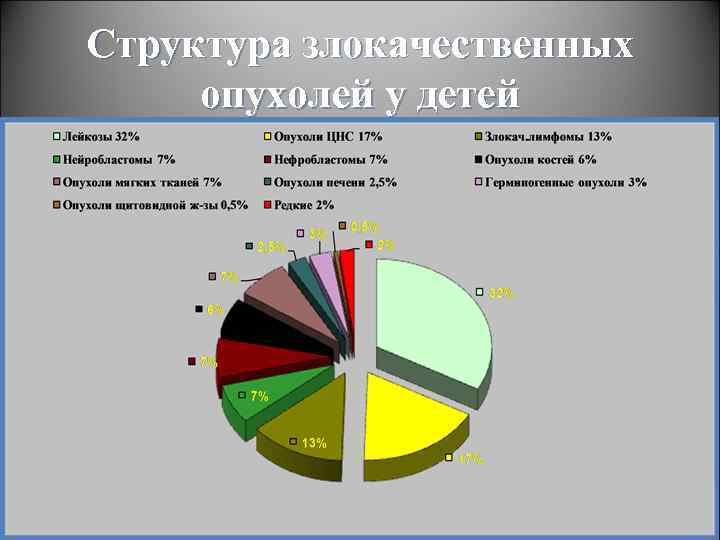
Структура злокачественных опухолей у детей

Структура заболеваемости опухолями у детей представляет обратную картину заболеваемости новообразованиями у взрослых Рак (опухоли эпителиальной природы), составляющий у взрослых подавляющее большинство случаев заболевания, у детей встречается значительно реже, не чаще чем в 5 -6%, тогда как саркомы – почти в 84% наблюдений.

Сравнительная структура злокачественных опухолей у детей и взрослых дети • Рак (эпител. опухоль) менее 1% • Лейкозы и лимфомы 45 -55% • Саркомы (из соединительной и вспомогательной ткани: мышечной, костной жировой) 25 -30% • Опухоли ЦНС 17 -20% • Другие редкие опухоли взрослые Рак (эпител. опухоль) 80 -85% Лейкозы и лимфомы 6 -7% Саркомы (из соединительной и вспомогательной ткани: мышечной, костной жировой) менее 1% Опухоли ЦНС 10 -15% Другие редкие опухоли
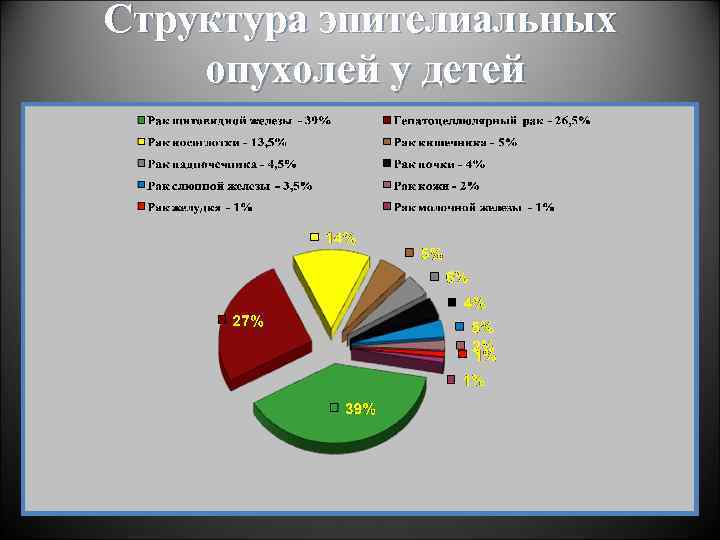
Структура эпителиальных опухолей у детей
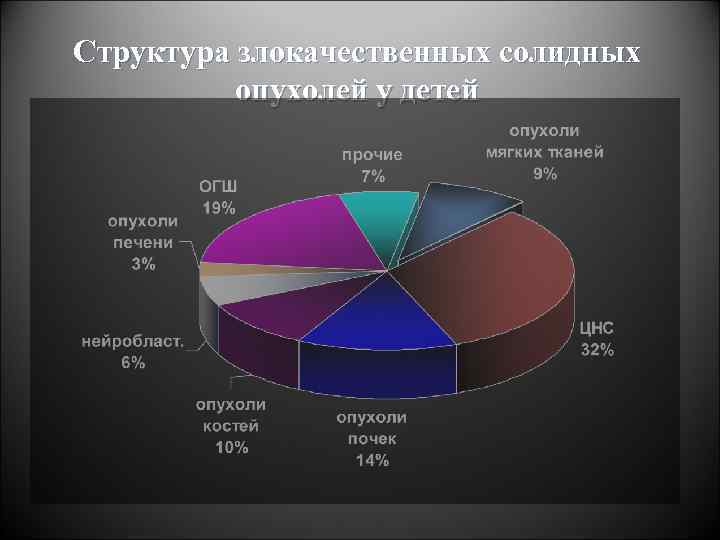
Структура злокачественных солидных опухолей у детей

Особенности связанные с диагностикой у ребенка со злокачественной опухолью с которыми встречается практический врач Трудности сбора анамнеза Относительно малое число визуально наблюдаемых опухолей Большая часть расположена в труднодоступных для прямого исследования областях Диагностика затруднена в связи с тем что большая часть скрывается под «масками» Преобладание общих симптомов над местными делает клиническую картину одинаковой Почти во всех случаях при дополнительном исследовании необходим наркоз
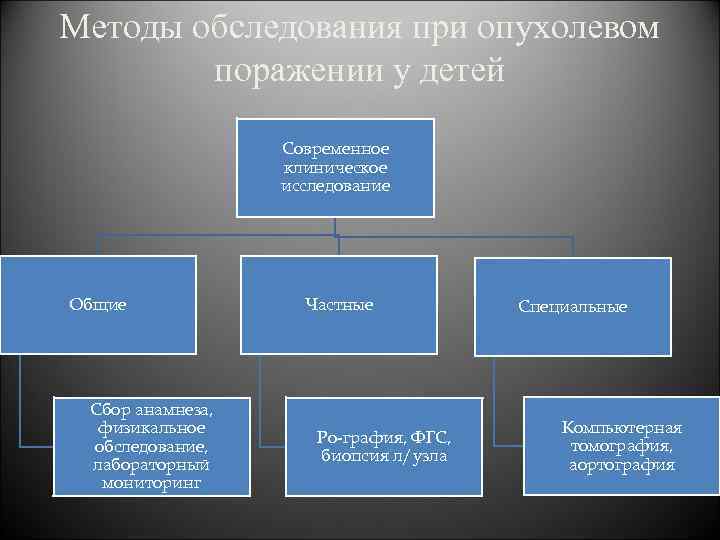
Методы обследования при опухолевом поражении у детей Современное клиническое исследование Общие Сбор анамнеза, физикальное обследование, лабораторный мониторинг Частные Ро-графия, ФГС, биопсия л/узла Специальные Компьютерная томография, аортография
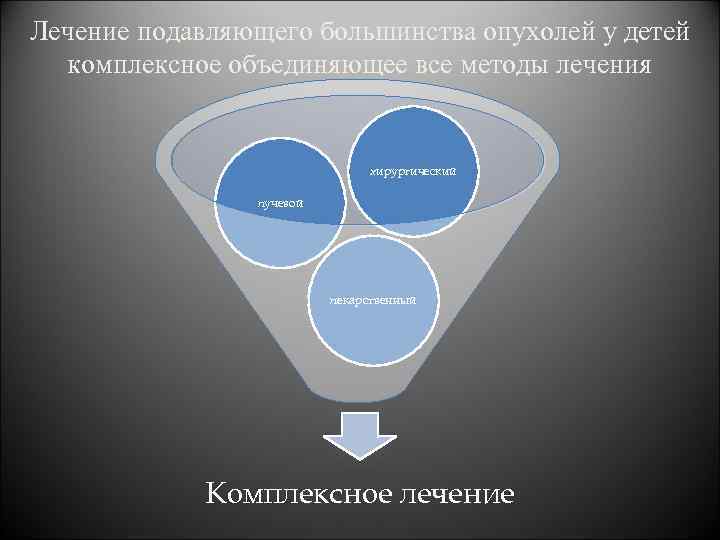
Лечение подавляющего большинства опухолей у детей комплексное объединяющее все методы лечения хирургический лучевой лекарственный Комплексное лечение

Особенности лечения при опухолевом поражении у детей Анатомо-физиологические взаимоотношения у детей при многих опухолях требуют изменения обычных планов хирургического вмешательства • Сочетание опухолей с врожденными пороками развития затрудняет хирургическое вмешательство В педиатрической клинике нередко приходится проводить «большие операции у маленьких детей» • Необходимо учитывать высокую чувствительность злокачественных опухолей у детей к ионизирующему облучению

Особенности лечения при опухолевом поражении у детей Облучение у детей может вызывать серьезные последствия т. к. радиолог имеет дело с бурно растущим и в то же время не до конца сформированным организмом • Высока чувствительность почти у всех злокачественных новообразований у детей к противоопухолевым препаратам Необходимо помнить, что почти у 6% вылечившихся детей, могут возникать вторые опухоли. Эти образования связывают с облучением, химиотерапией а также генетическими нарушениями
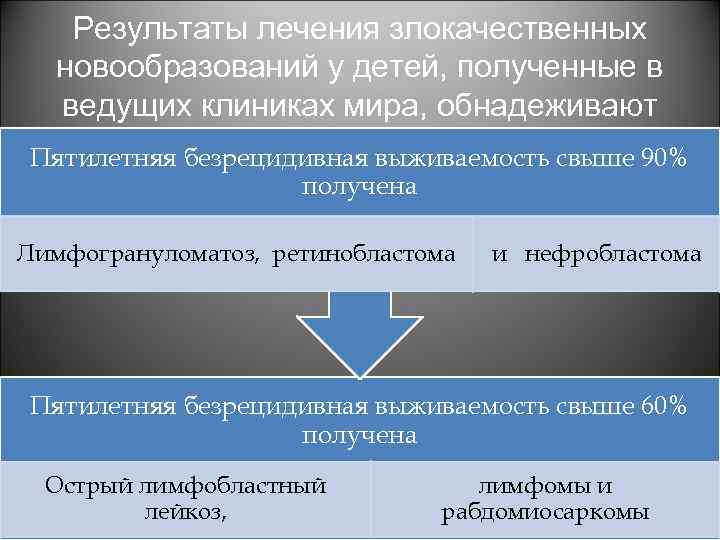
Результаты лечения злокачественных новообразований у детей, полученные в ведущих клиниках мира, обнадеживают Пятилетняя безрецидивная выживаемость свыше 90% получена Лимфогрануломатоз, ретинобластома и нефробластома Пятилетняя безрецидивная выживаемость свыше 60% получена Острый лимфобластный лейкоз, лимфомы и рабдомиосаркомы

При своевременном и рациональном лечении(при отсутствии метастазов) получены следующие результаты 5 -летней безрецидивной выживаемости Лимфогрануломатоз-95% Злокачественные лимфомы -70% Ретинобластома -95% Нефробластома -95% Рабдомисаркома -68% Опухоли мозга -60% Остеогенная саркома-60% Саркома Юинга-60%
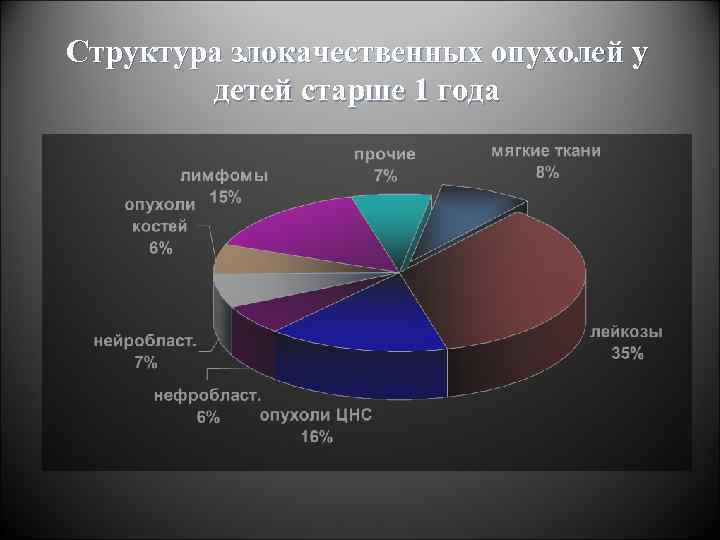
Структура злокачественных опухолей у детей старше 1 года

лимфаденопатия дифдиагностика • Лимфаденопатия – любое изменение лимфоузла по размеру, и/или консистенции, и/или количеству – наиболее часто встречающееся патологическое состояние в клинической практике педиатра • Сложность дифференциальной диагностики лимфаденопатий у детей обусловлена неспецифичностью их клинических признаков при большом разнообразии заболеваний, протекающих с увеличением лимфатических узлов

ЛИМФАТИЧЕСКИЕ УЗЛЫ ВЫПОЛНЯЮТ • Дренажная и барьерная функции • Лимфоцитопоэз, образование антител • синтезируют факторы, способствующие размножению лимфоцитов • депонируют лимфу • участвуют в образовании плазматических клеток и выработке иммуноглобулинов • перераспределяют форменные элементы и жидкость в лимфе и крови • перерабатывают и обезвреживают чужеродную генетическую информацию • перерабатывают белки, жиры и витамины

ЛИМФАТИЧЕСКИЙ УЗЕЛ – основной орган иммунитета В первый год жизни ЛАП редка из-за слабой барьерной функции В 2 - 8 лет – наиболее часто ЛАП После 8 лет – частота ЛАП уменьшается из-за стабилизации и окончательной организации барьерной функции лимфоузлов и иммунной системы
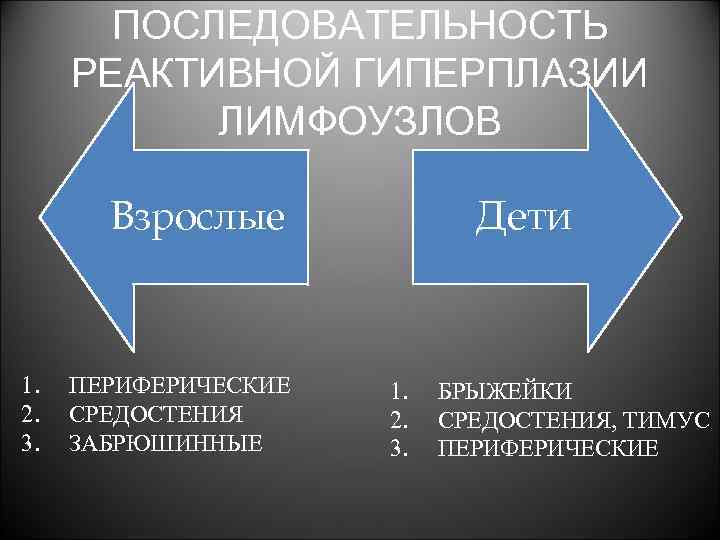
ПОСЛЕДОВАТЕЛЬНОСТЬ РЕАКТИВНОЙ ГИПЕРПЛАЗИИ ЛИМФОУЗЛОВ Дети Взрослые 1. 2. 3. ПЕРИФЕРИЧЕСКИЕ СРЕДОСТЕНИЯ ЗАБРЮШИННЫЕ 1. 2. 3. БРЫЖЕЙКИ СРЕДОСТЕНИЯ, ТИМУС ПЕРИФЕРИЧЕСКИЕ

Дети в отличие от взрослых реагируют на минимальные стимулы лимфоидной гиперплазией. До 30 лет - 80% доброкачественных лимфаденопатий Старше 50 лет Старше 50 лет – 40% доброкачественных лимфаденопатий

Увеличение лимфоузлов может быть обусловлено • Увеличением числа лимфоцитов и макрофагов в процессе иммунного ответа • Инфильтрацией воспалительными клетками при инфекциях • Пролиферацией in situ злокачественных лимфоцитов и макрофагов • Инфильтрацией метастатическими злокачественными клетками • Инфильтрацией макрофагами, нагруженными продуктами метаболизма при различных болезнях накопления
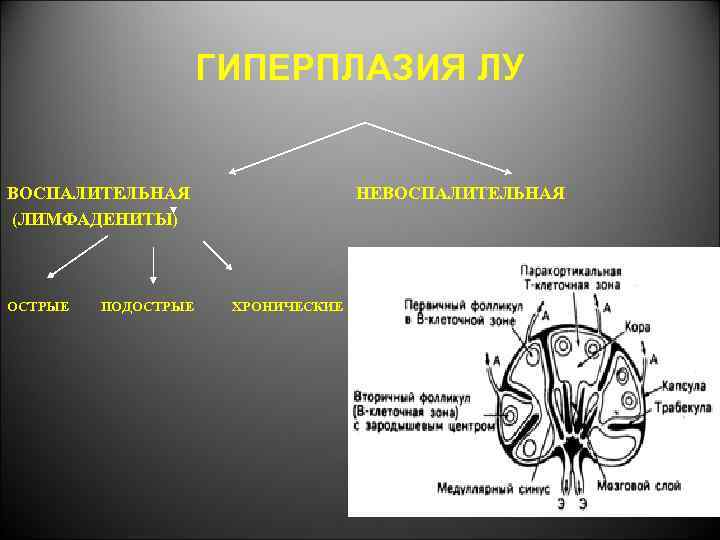
ГИПЕРПЛАЗИЯ ЛУ ВОСПАЛИТЕЛЬНАЯ (ЛИМФАДЕНИТЫ) ОСТРЫЕ ПОДОСТРЫЕ НЕВОСПАЛИТЕЛЬНАЯ ХРОНИЧЕСКИЕ

ЛИМФАДЕНИТЫ • • • БАКТЕРИАЛЬНЫЕ золотистый стафилококк В-гемолитический стрептококк ВИРУСНЫЕ инфекционный мононуклеоз инфекционный лимфоцитоз: краснуха корь и др. аденотропные вирусы грипп эпидемический гепатит цитомегаловирус БОЛЕЗНЬ «КОШАЧЬЕЙ ЦАРАПИНЫ» ГРАНУЛЕМАТОЗНЫЕ ЭПИТЕЛИОИДНОКЛЕТОЧНЫЕ ЛИМФАДЕНИТЫ микобактерии туберкулеза нетуберкулезные бруцеллез (микрококки) сифилис (спирохеты) туляремия (пастереллы) болезнь Николо-Фавна (хламидии) Саркоидоз Бенье-Бека-Шаумана ГРИБКОВЫЕ

• • • РЕАКТИВНЫЕ НЕВОСПАЛИТЕЛЬНЫЕ ГИПЕРПЛАЗИИ ЛИМФОУЗЛОВ ПСЕВДОМОНОНУКЛЕОЗ РЕАКТИВНЫЕ ГИПЕРПЛАЗИИ ПРИ ЭНДОКРИННЫХ ЗАБОЛЕВАНИЯХ -» -» ПРИ КОЛЛАГЕНОВЫХ ЗАБОЛЕВАНИЯХ ПИГМЕНТНЫЕ ГИПЕРПЛАЗИИ антракотический пигмент гемосидер. при обширных кровоизлияниях врожденные иммунные интоксикации при многократных переливаниях крови В-12 дефиц. анемии талассемии анемия при ревм. тромбоцитопениях эритремии КУМУЛЯТИВНЫЕ РЕТИКУЛЕЗЫ тезаурисмозы энзимные дефекты ЛИПОМЕЛАНОТИЧЕСКИЕ ПРИ ДЕРМАТОЗАХ экзема нейродермит себорейный дерматит эксфолиативный дерматит псориаз ОПУХОЛЕПОДОБНАЯ И ИММУНОБЛАСТНАЯ ЛИМФАДЕНОПАТИЯ ВРОЖДЕННЫЕ ЗАБОЛЕВАНИЯ ЛИМФАТИЧЕСКОЙ ТКАНИ РЕАКТИВНЫЕ ГИПЕРПЛАЗИИ ПРИ ОПУХОЛИ

• Локальная лимфаденопатия - увеличение одного лимфоузла в одной из областей (mts, реактивный в ответ на местный инфекционно-воспалительный процесс) • Регионарная лимфаденопатия – увеличение нескольких лимфоузлов одной или двух смежных областей (мононуклеоз, острый тонзиллит, стоматит, отиты, рожистое воспаление, панариции, воспалительный процесс гениталий)
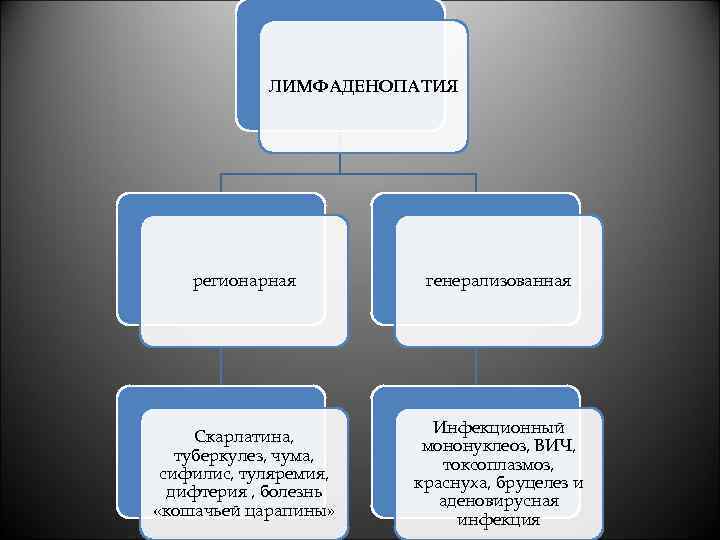
ЛИМФАДЕНОПАТИЯ регионарная генерализованная Скарлатина, туберкулез, чума, сифилис, туляремия, дифтерия , болезнь «кошачьей царапины» Инфекционный мононуклеоз, ВИЧ, токсоплазмоз, краснуха, бруцелез и аденовирусная инфекция
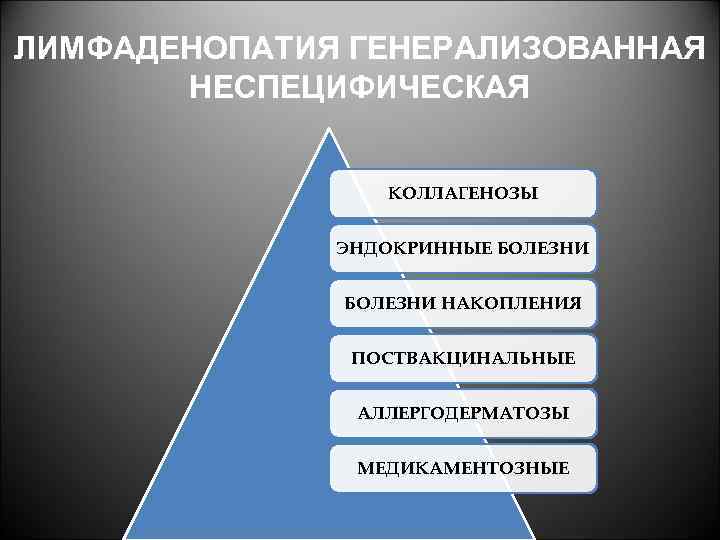
ЛИМФАДЕНОПАТИЯ ГЕНЕРАЛИЗОВАННАЯ НЕСПЕЦИФИЧЕСКАЯ КОЛЛАГЕНОЗЫ ЭНДОКРИННЫЕ БОЛЕЗНИ НАКОПЛЕНИЯ ПОСТВАКЦИНАЛЬНЫЕ АЛЛЕРГОДЕРМАТОЗЫ МЕДИКАМЕНТОЗНЫЕ
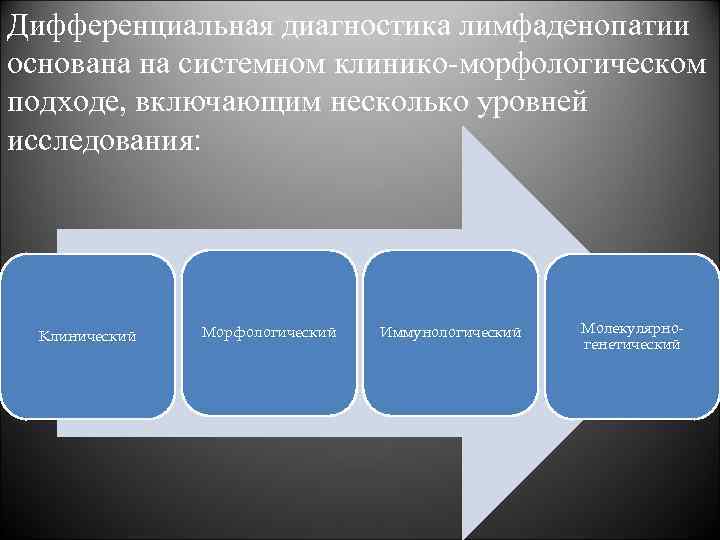
Дифференциальная диагностика лимфаденопатии основана на системном клинико-морфологическом подходе, включающим несколько уровней исследования: Клинический Морфологический Иммунологический Молекулярногенетический

Основные ориентиры для дифференциальной диагностики лимфаденопатий • Возраст больного • Анамнез: эпидемиологический, семейный, контакт с животными, наличие общих симптомов, прием лекарственных средств, аллергический анамнез и др. . • Характер лимфаденопатии (локализация, распространенность, размеры, консистенция, болезненность, подвижность и др. ) • Наличие других клинических признаков (спленомегалия, лихорадка, кожные высыпания, суставной синдром, поражение легких и т. д. ) • Показатели периферической крови. Общий анализ крови может помочь в диагностике лейкозов , лейкемизированных лимфом, инфекционного мононуклеоза, цитомегаловирусной инфекции , гнойного воспаления , а также аутоиммунных заболеваний, осложненных цитопенией(например, СКВ).

• Увеличение ЛУ с одной стороны, болезненность, флуктуация, гиперемия кожи - при остром бактериальном лимфадените • Наличие плотного безболезненного ЛУ должно наводить на мысль о злокачественном заболевании. • Во время осмотра пациента необходимо обратить внимание на состояние кожных покровов (наличие следов укусов, кожно-геморрагического синдрома, воспалительных элементов, проявлений себореи и атопического дерматита). • Важным является осмотр ЛОР-органов с целью выявления очагов инфекции. • Кроме того, необходимо определить размеры печени и селезенки для выявления гепатоспленомегалии.
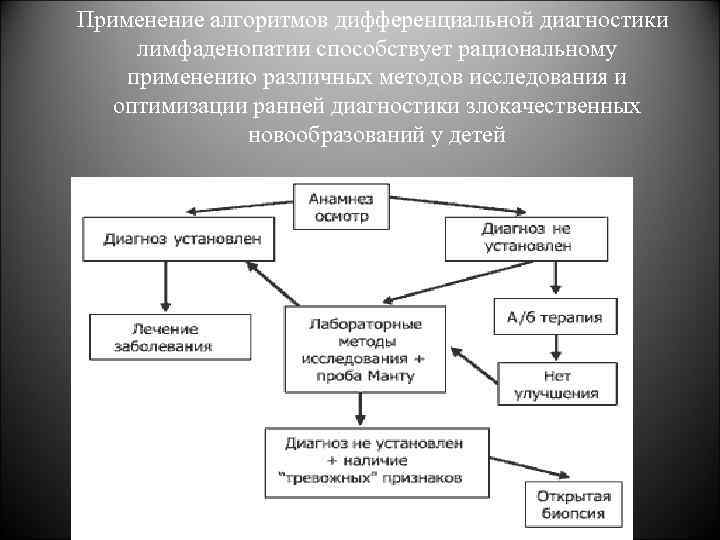
Применение алгоритмов дифференциальной диагностики лимфаденопатии способствует рациональному применению различных методов исследования и оптимизации ранней диагностики злокачественных новообразований у детей

• Если анамнестические данные и данные физикального осмотра пациента не позволяют выявить причину ЛАП, таким пациентам может быть проведен курс антибактериальной терапии. Параллельно с антибактериальной терапией проводится лабораторное обследование. Препаратами выбора являются антибиотики воздействующие на наиболее частых возбудителей лимфаденитов (β-гемолитический стрептококк группы А и Staph. aureus), такие как аминопенициллины и цефалоспорины I поколения. Препаратами второго ряда являются макролиды.

Рекомендуемый объем обследования пациента с ЛАП (Нидл Л. , Камат Д. , 2004) • • • Общий анализ крови с подсчетом лейкоцитарной формулы. Обязательное исследование мазка периферической крови. СОЭ. Уровень мочевой кислоты, ЛДГ и трансаминаз в биохимическом анализе крови. Специфические серологические тесты на ЭБВ, ЦМВ, токсоплазмоз, ВИЧ. Кожные пробы на туберкулез. Рентгенография органов грудной клетки, КТ органов грудной клетки (по показаниям). УЗИ или КТ органов брюшной полости (по показаниям). Открытая биопсия ЛУ.

• Общий анализ крови с подсчетом лейкоцитарной формулы, исследование мазка периферической крови (а не только использование гематологических анализаторов), СОЭ, уровень лактатдегидрогеназы (ЛДГ), трансаминаз и мочевой кислоты в биохимическом анализе крови являются базисными параметрами для выявления системных заболеваний, таких как злокачественные опухоли и аутоиммунные заболевания. Повышение уровня лейкоцитов в общем анализе крови или, напротив, панцитопения могут являться проявлением инфекционного процесса. Наличие атипичных лимфоцитов при оценке мазка периферической крови может свидетельствовать о течении инфекционного мононуклеоза; вместе с тем, сочетание атипичных лимфоцитов с панцитопенией или повышенным уровнем лейкоцитов указывает на лейкоз. Ускорение СОЭ является неспецифическим маркером воспалительных и опухолевых процессов. Повышение уровня мочевой кислоты и ЛДГ характерно для лимфопролиферативных заболеваний, таких как лимфомы и лейкозы. Повышение уровня трансаминаз в биохимическом анализе крови свидетельствует о течении гепатита. Рентгенография органов грудной клетки показана больным с неустановленной причиной лимфаденопатии, поскольку даже при отсутствии симптомов возможно поражение внутригрудных ЛУ. Кроме того, рентгенография органов грудной клетки рекомендована всем пациентам с пальпируемыми надключичными ЛУ. При подозрении на микобактериальную этиологию лимфаденопатии необходима постановка кожных проб.

• Большинство детей не нуждаются в дополнительном обследовании. Проведение общего анализа крови, определение СОЭ, рентгенография и УЗИ могут оказать помощь в постановке диагноза. По показаниям проводятся компьютерная томография, выполняются кожные тесты на наличие инфицирования Mycobacterium tuberculosis и специфические реакции с целью выявления других возбудителей (цитомегаловирус, токсоплазмоз и др. ). • При необходимости возможно проведение пункционной биопсии с последующим цитологическим исследованием и посевом полученного аспирата.

• Пункция ЛУ с аспирацией содержимого может быть проведена при наличии признаков воспаления и флюктуации, при этом полученный материал необходимо отправить на бактериологическое исследование.

Показанием к открытой биопсии ЛУ является: • размеры ЛУ больше 2, 5 см и проведенное обследование не позволило определить диагноз; • заболевание персистирует или прогрессирует, несмотря на предпринимаемую антибактериальную терапию (Самочатова Е. В. , 2004) существует еще целый ряд «тревожных» признаков, которые по отдельности или в сочетании могут ускорить принятие решения врачом о проведении открытой биопсии ЛУ

• в группе пациентов, которым открытая биопсия была проведена, большинство гистологических диагнозов звучит как реактивная гиперплазия. • У ряда больных даже проведение открытой биопсии не позволяет поставить окончательный диагноз, и в таких случаях требуется дальнейшее тщательное длительное наблюдение за пациентом и рассмотрение вопроса о необходимости повторной биопсии. • При наличии подозрения на онкогематологическое заболевание может потребоваться проведение пункции костного мозга с дальнейшей оценкой миелограммы для исключения лейкоза.
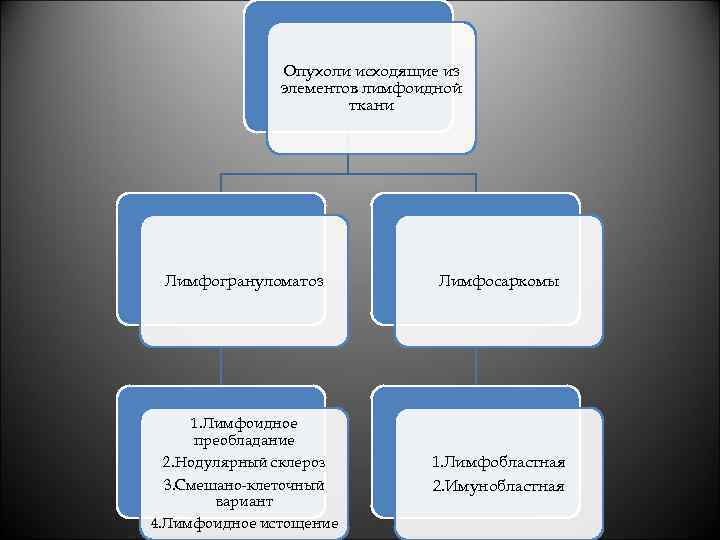
Опухоли исходящие из элементов лимфоидной ткани Лимфогрануломатоз Лимфосаркомы 1. Лимфоидное преобладание 2. Нодулярный склероз 3. Смешано-клеточный вариант 4. Лимфоидное истощение 1. Лимфобластная 2. Имунобластная
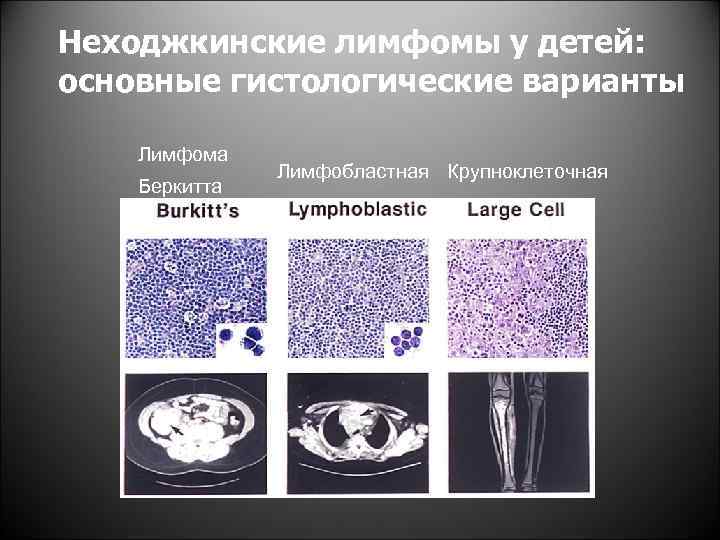
Неходжкинские лимфомы у детей: основные гистологические варианты Лимфома Беркитта Лимфобластная Крупноклеточная

Подчелюстной л/у
Прорастание кожи
Синдром впв

Лимфостаз
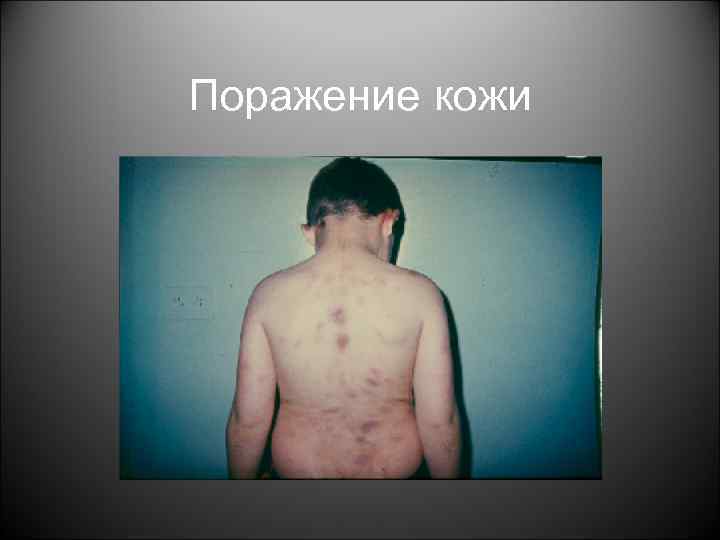
Поражение кожи
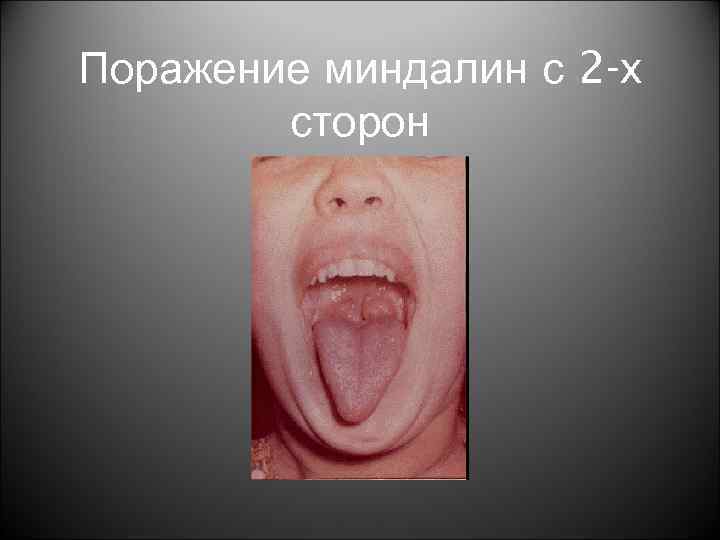
Поражение миндалин с 2 -х сторон

Принципы лечения При всех случаях используется ХТ Применяемые препараты и дозы зависят от иммунологического типа группы риска Лучевая терапия применяется только при определенных показаниях Обязательна профилактика нейролейкоза Обязательно исследование остаточной ткани на активность опухоли Важная роль сопутствующей терапии

Доброкачественные пигментные невусы у детей • Эпидермальный невус • Сложный невус • Дермальный невус
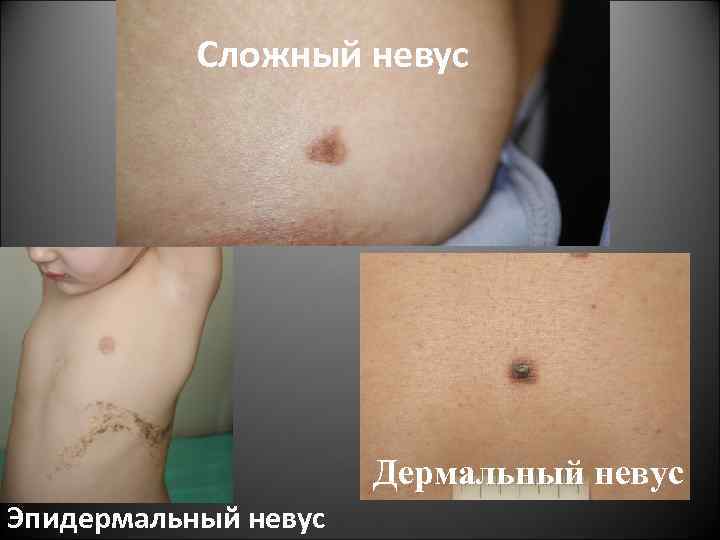
Сложный невус Дермальный невус Эпидермальный невус

Требует наблюдения у врача онколога • Гало невус • Голубой невус • Спитц невус • Диспластический невус • Невус Ота • Множественные диспластические невусы • Врожденный гигантский пигментный невус
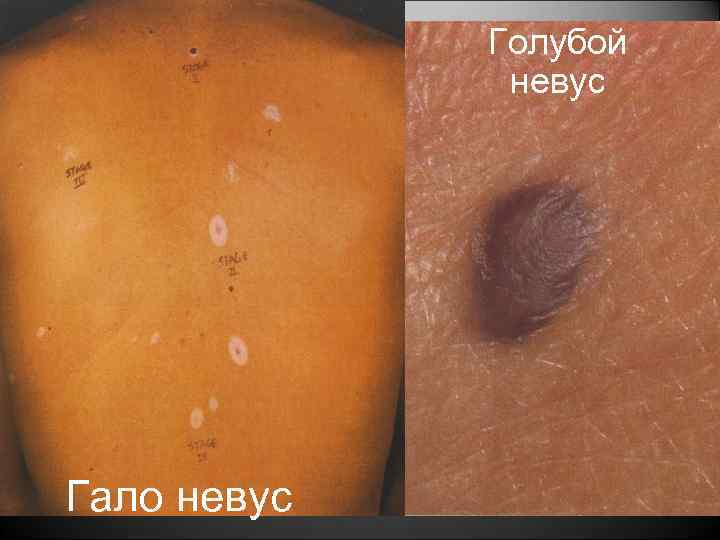
Голубой невус Гало невус
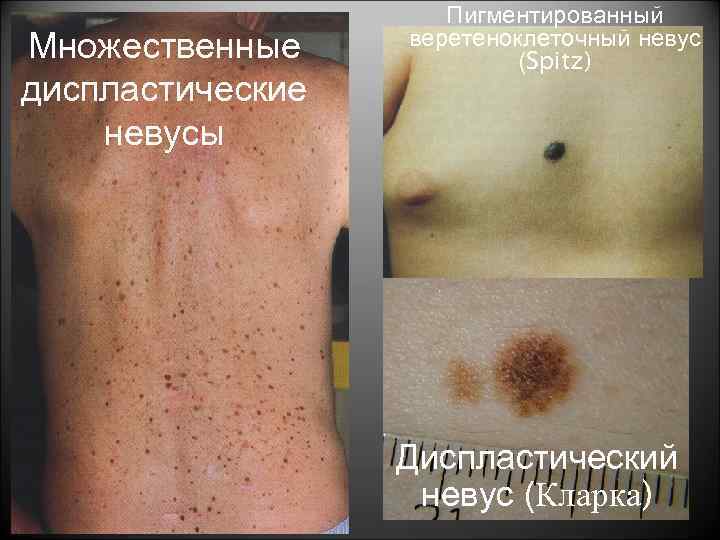
Множественные диспластические невусы Пигментированный веретеноклеточный невус (Spitz) Диспластический невус (Кларка)
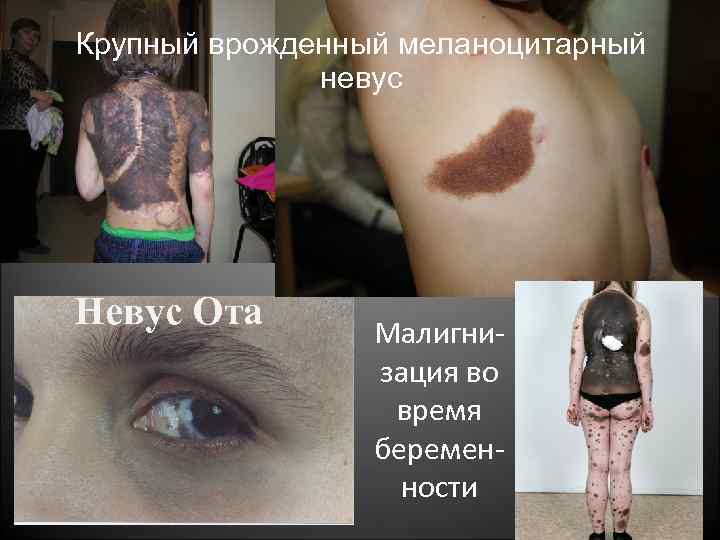
Крупный врожденный меланоцитарный невус Невус Ота Малигнизация во время беременности
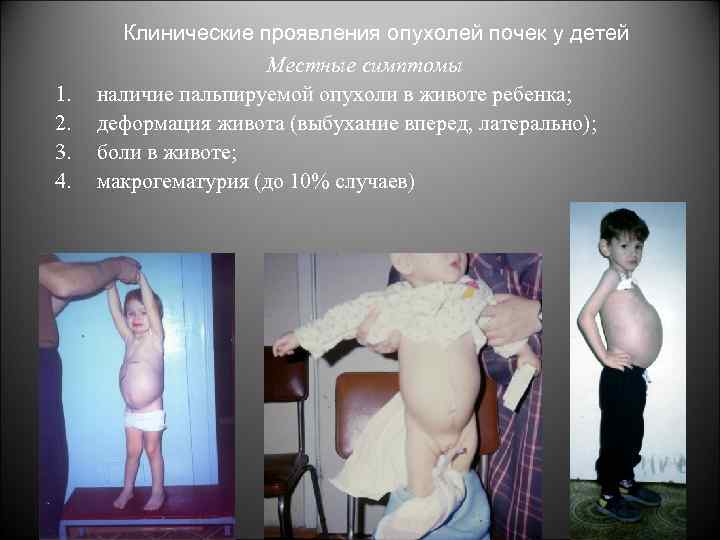
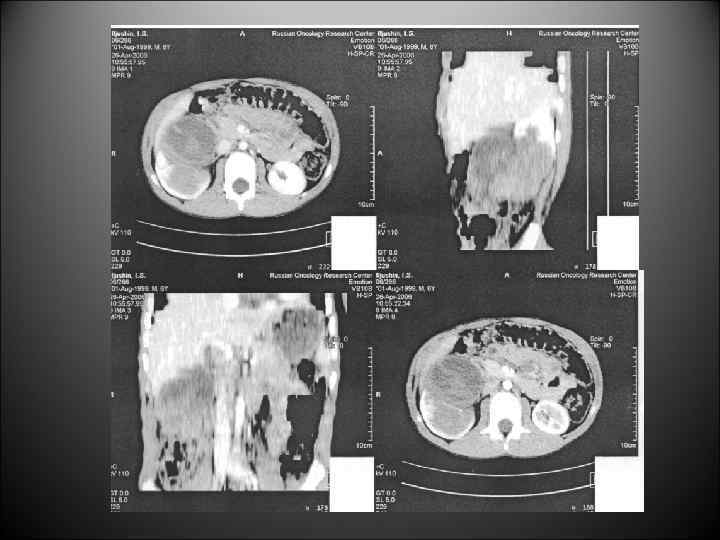
1. 2. 3. 4. Клинические проявления опухолей почек у детей Местные симптомы наличие пальпируемой опухоли в животе ребенка; деформация живота (выбухание вперед, латерально); боли в животе; макрогематурия (до 10% случаев)
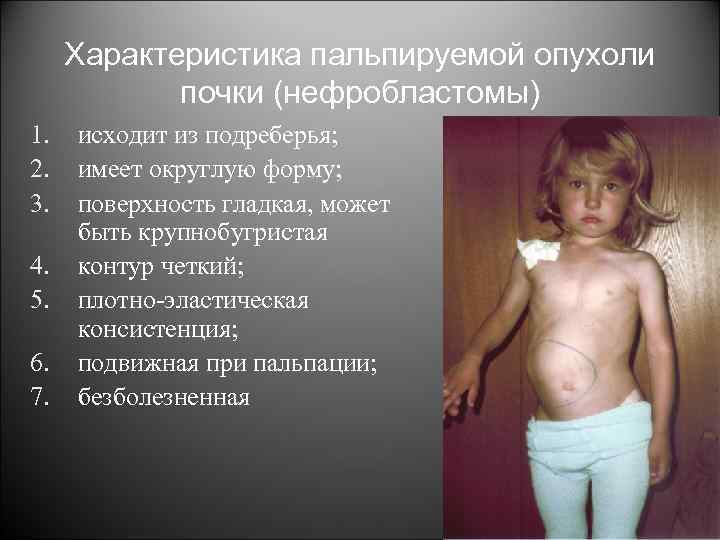
Характеристика пальпируемой опухоли почки (нефробластомы) 1. 2. 3. 4. 5. 6. 7. исходит из подреберья; имеет округлую форму; поверхность гладкая, может быть крупнобугристая контур четкий; плотно-эластическая консистенция; подвижная при пальпации; безболезненная

Диагностика нефробластомы • УЗИ брюшной полости с использованием допплерографии определение топики локализации опухолевого процесса, взаимоотношение с прилежащими органами и тканями, магистральными сосудами • РКТ брюшной полости - детализация патологического процесса, оценка распространености • Прицельная биопсия под контролем УЗИ или РКТ • Абдоминальная ангиография - уточнение объема поражения органа, что особенно важно для планирования органосохранных операций • МРТ - используется при диагностически сложных случаях • РКТ или рентгенологическое исследование грудной клетки в 4 стандартных проекциях • Радионуклеидное исследование почек, забрюшинных лимфатических узлов

Клиническая классификация нефробластомы (рабочая, принятая в НИИ ДОГ) I стадия III стадия IV стадия Опухоль локализуется внутри почки и не прорастает ее капсулу Опухоль выходит за пределы почки, но не прорастает собственную капсулу. Метастазы отсутствуют. - опухоль прорастает собственную капсулу, околопочечную клетчатку или поясничные мышцы и прилежащие органы; - имеется поражение регионарных лимфатических узлов; - разрыв опухоли до или во время операции - опухолевый тромб нижней полой вены. Наличие отдаленных гематогенных метастазов в легкие, кости, мозг Двусторонняя опухоль Va - поражение одного из полюсов обеих почек Vb - поражение одной почки с вовлечением ворот и одного из полюсов второй почки Vc - поражение обеих почек с вовлечением в процесс ворот (тотальное или субтотальное)

Международная классификация нефробластомы по ТNM Т - первичная опухоль ТХ — недостаточно данных для оценки первичной опухоли. ТО — нет признаков первичной опухоли. Т 1 — опухоль одной почки до 80 см 2 (включая почку) Т 2 — опухоль одной почки более 80 см 2 (включая почку) ТЗ — опухоль одной почки с разрывом до лечения Т 4 — двусторонняя опухоль N - регионарные лимфоузлы NX— недостаточно данных для оценки состояния лимфоузлов. N 0 — метастазов в регионарных лимфоузлах нет. N 1 — метастазы в регионарных лимфоузлах. М -отдаленные метастазы МХ— недостаточно данных для оценки отдаленных метастазов. МО - метастазов нет. М 1 — есть отдаленные метастазы

Лечение I стадии заболевания CSI (T 1 N 0 M 0) Предоперационная химиотерапия - винкристин - 1, 5 мг/м 2 1, 8 дни в/в струйно - дактиномицин - 1000 мкг/м 2 1 день в/в капельно Операция органосохраняющие операции или нефрэктомия Поддерживающая терапия винкристин + дактиномицин (3 курса) интервал между курсами 21 день

Показания к органосохраняющему лечению Ø небольшие размеры опухоли (I стадия), имеющей капсулу, располагающейся в паренхиме почки Øили экстраренальный рост опухоли при II стадии Ø отсутствие прорастания опухоли в почечную лоханку Ø отсутствие связи между опухолью и магистральными сосудами Ø удовлетворительная функция контрлатеральной почки
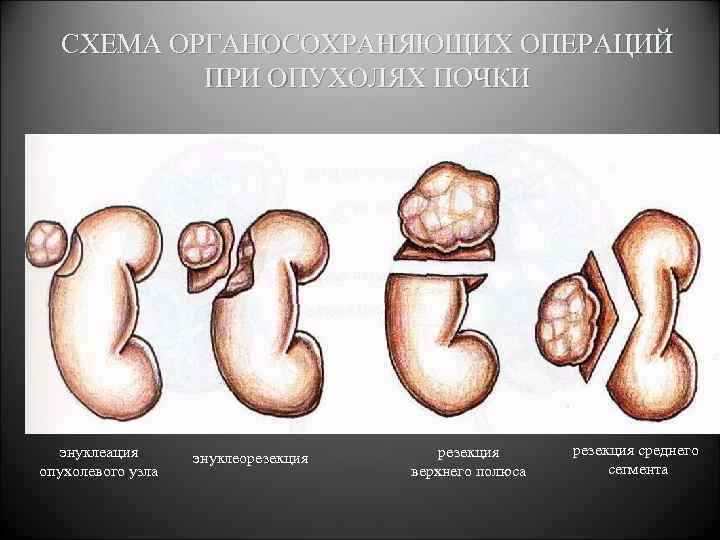
СХЕМА ОРГАНОСОХРАНЯЮЩИХ ОПЕРАЦИЙ ПРИ ОПУХОЛЯХ ПОЧКИ энуклеация опухолевого узла энуклеорезекция верхнего полюса резекция среднего сегмента
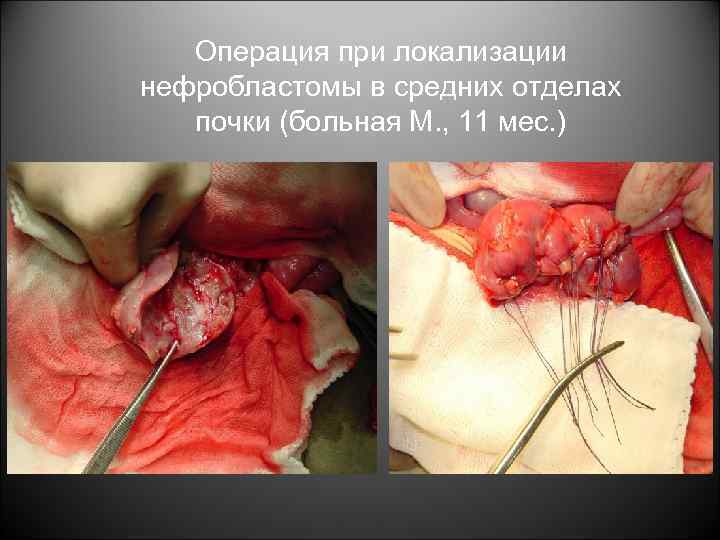
Операция при локализации нефробластомы в средних отделах почки (больная М. , 11 мес. )
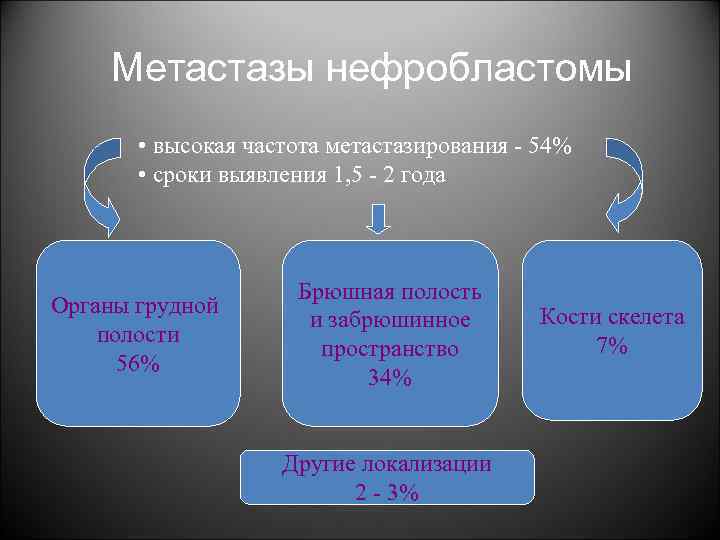
Метастазы нефробластомы • высокая частота метастазирования - 54% • сроки выявления 1, 5 - 2 года Органы грудной полости 56% Брюшная полость и забрюшинное пространство 34% Другие локализации 2 - 3% Кости скелета 7%
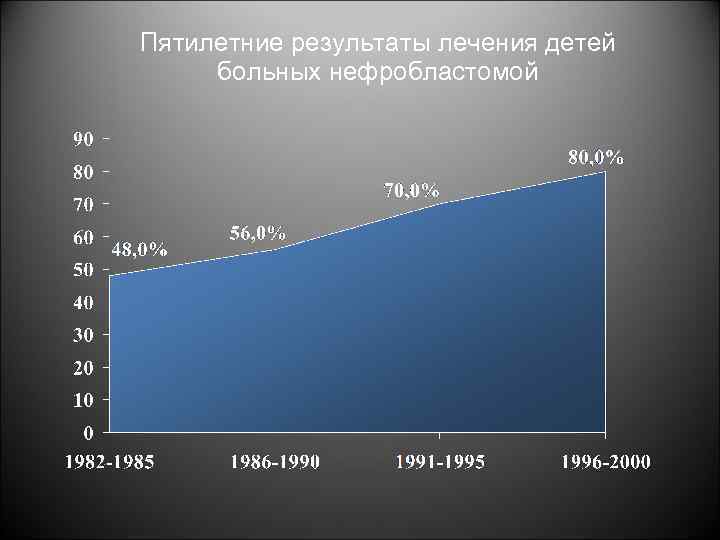
Пятилетние результаты лечения детей больных нефробластомой

Общая 5 -летняя выживаемость детей больных нефробластомой I стадия 95 -98% II стадия 85 -92% III стадия более 70% IV стадия 45 -50%

Опухоли костей
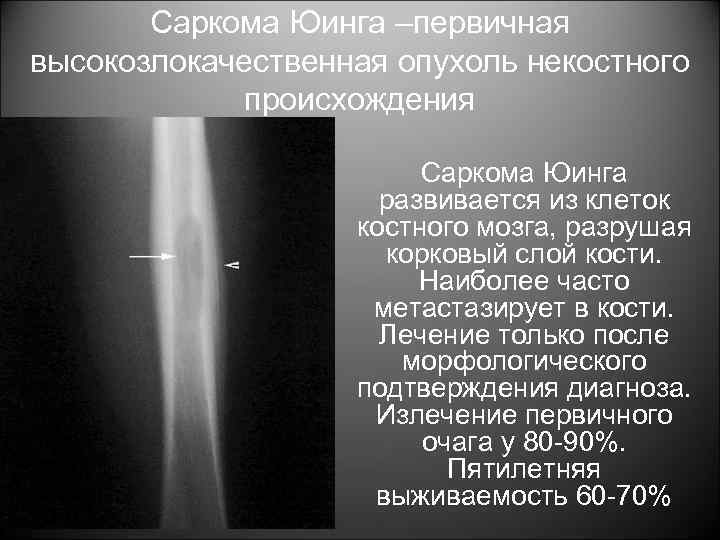
Саркома Юинга –первичная высокозлокачественная опухоль некостного происхождения Саркома Юинга развивается из клеток костного мозга, разрушая корковый слой кости. Наиболее часто метастазирует в кости. Лечение только после морфологического подтверждения диагноза. Излечение первичного очага у 80 -90%. Пятилетняя выживаемость 60 -70%
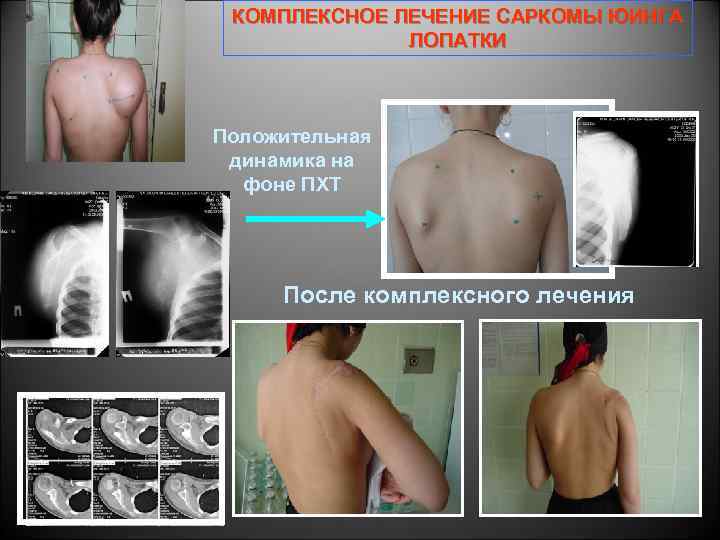
КОМПЛЕКСНОЕ ЛЕЧЕНИЕ САРКОМЫ ЮИНГА ЛОПАТКИ Положительная динамика на фоне ПХТ После комплексного лечения
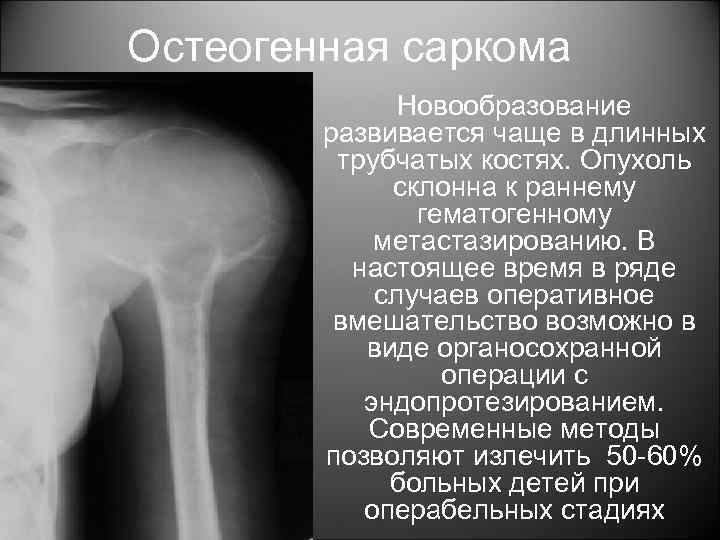
Остеогенная саркома Новообразование развивается чаще в длинных трубчатых костях. Опухоль склонна к раннему гематогенному метастазированию. В настоящее время в ряде случаев оперативное вмешательство возможно в виде органосохранной операции с эндопротезированием. Современные методы позволяют излечить 50 -60% больных детей при операбельных стадиях

• Наиболее частая злокачественная опухоль печени у детей • Составляет 1% всех опухолей в педиатрии • Ежегодно отмечается тенденция к увеличению количества больных • Большинство гепатобластом встречается в течение первых 3 лет жизни ребенка • Всего у 30% пациентов опухоли первично резектабельны (Austina M. T. , 2006; Brown J. , 2006; Czauderna P. , 2006; Herzog C. E. , 2000)
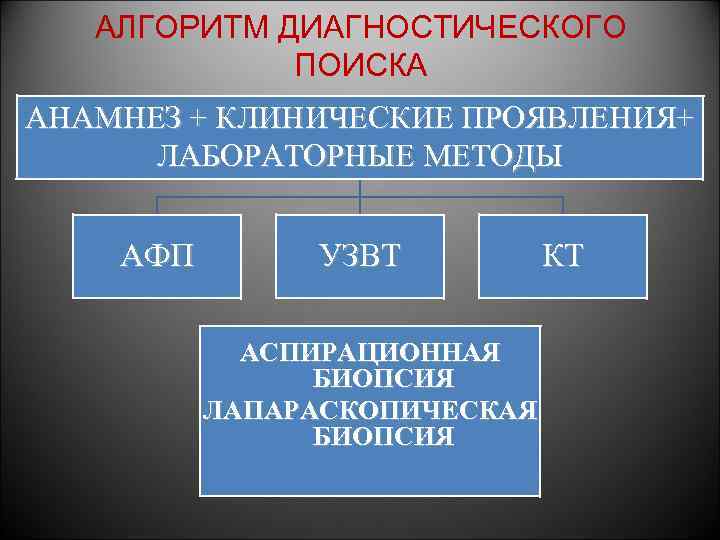
АЛГОРИТМ ДИАГНОСТИЧЕСКОГО ПОИСКА АНАМНЕЗ + КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ+ ЛАБОРАТОРНЫЕ МЕТОДЫ АФП УЗВТ АСПИРАЦИОННАЯ БИОПСИЯ ЛАПАРАСКОПИЧЕСКАЯ БИОПСИЯ КТ
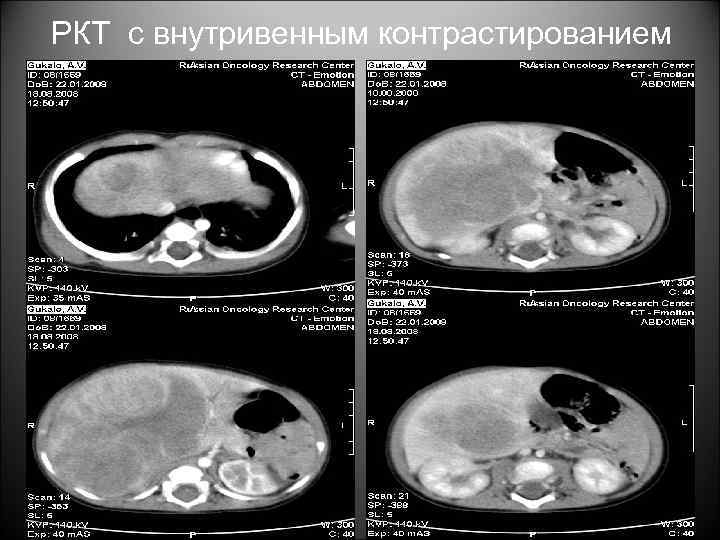
РКТ с внутривенным контрастированием

Лечение гепатобластомы • Неоадьювантная полихимиотерапия • Хирургическое лечение • Адьювантная химиотерапия

Общая выживаемость 75 – 95% Неоадъювантная полихимиотерапия: • позволяет в 70 – 85% случаев выполнить радикальное хирургическое вмешательство • снижает биологическую активность опухоли • увеличивает выживаемость пациентов (Керимов П. А. , 2004; Malogolowkin M. H. , 2006; Pimpalwar A. P. , 2002; Schnater J. M. , 2002)

Определение группы риска • Распространенность опухоли (PRETEXT) • Морфология опухоли (фетальный, недифференцированный мелкоклеточный вариант) • Уровень АФП < 100 нг/мл § § Группы риска Очень низкого риска Низкого риска Промежуточного риска Высокого риска

PRETEXT или POST-TEXT (после ПХТ) I – 3 соприкасающихся свободных сектора II – 2 соприкасающихся свободных сектора III – 1/(2 несоприкасающихся) свободный сектор IV – нет свободных секторов ПРИ ЛЮБОЙ КАТЕГОРИИ PRETEX: V – поражение НПВ или трех печеночных вен P – поражение портальной вены или ее ветвей C – поражение хвостатой доли печени E – врастание в соседние органы и структуры M – отдаленные метастазы

PRETEXT I Группы риска Очень низкий (АФП > 100 нг/мл) PRETEX I Резекция (фетальный вариант) Низкий (не фетальный вариант, не недифференцированная мелкоклеточная ГБ) Резекция 2 курса DDP/DOXO/CARBO Резекция Промежуточный (недифференцированная мелкоклеточная ГБ) 6 курсов DDP/DOXO/CARBO

PRETEXT II Группы риска (АФП > 100 нг/мл) PRETEXT II 2 курса DDP/DOXO/CARBO Низкий Резекция (не фетальный вариант, не недифференцированная мелкоклеточная ГБ) 2 курса DDP/DOXO/CARBO Промежуточный 2 курса DDP/DOXO/CARBO (недифференцированная мелкоклеточная ГБ) Резекция 4 курса DDP/DOXO/CARBO

PRETEXT III Группа риска (АФП > 100 нг/мл) PRETEXT III 2 курса DDP/DOXO/CARBO Промежуточный (НМГ) Оценка эффекта ДА НЕТ 2 курса DDP/DOXO/CARBO Резекция, трансплантация 2/4 курса DDP/DOXO/CARBO - суммарно 6 курсов

ВЫСОКИЙ РИСК • АФП < 100 нг/мл (любой PRETEXT) • PRETEХT IV • Любой PRETEХT (M)
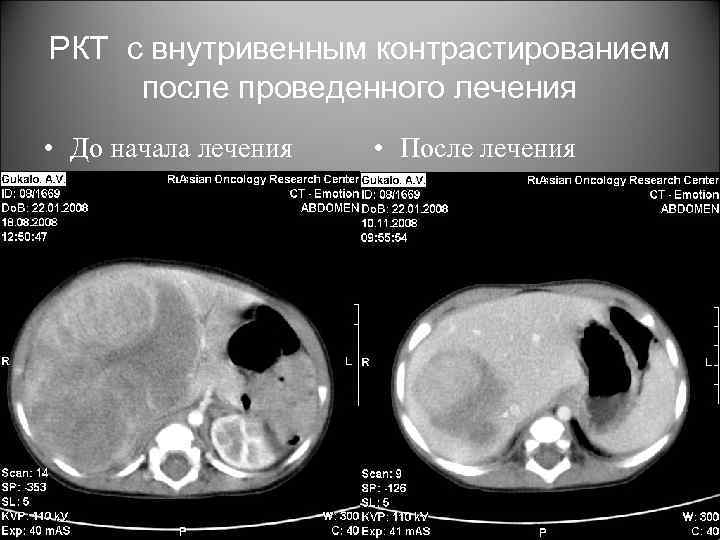
РКТ с внутривенным контрастированием после проведенного лечения • До начала лечения • После лечения

Необходимо планировать только радикальное хирургическое вмешательство с выполнением лимфодиссекции в области гепато-дуоденальной связки и общей печеночной артерии • SIOPEL (Сhildhood liver tumor study group of SIOP) из 757 оперированных детей рецидив у 56 (7, 4%) • Послеоперационная летальность – менее 5% (Schnater J. M. , 2002; Orkin S. H. , 2009; Semeraro M. , 2009)
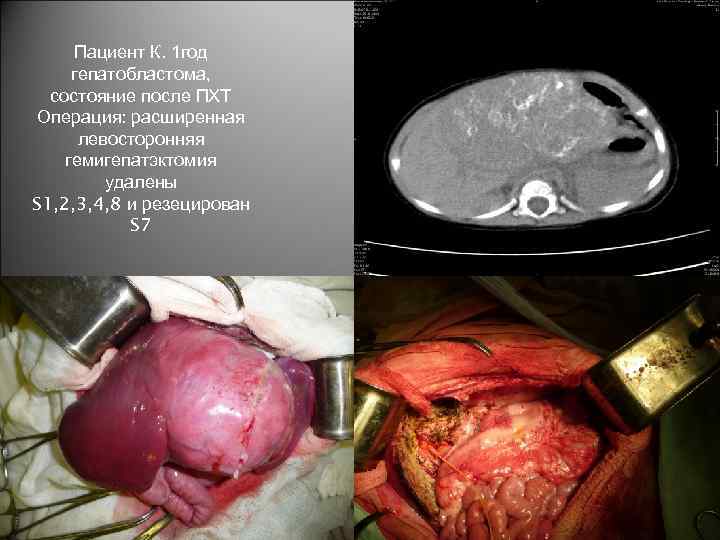
Пациент К. 1 год гепатобластома, состояние после ПХТ Операция: расширенная левосторонняя гемигепатэктомия удалены S 1, 2, 3, 4, 8 и резецирован S 7
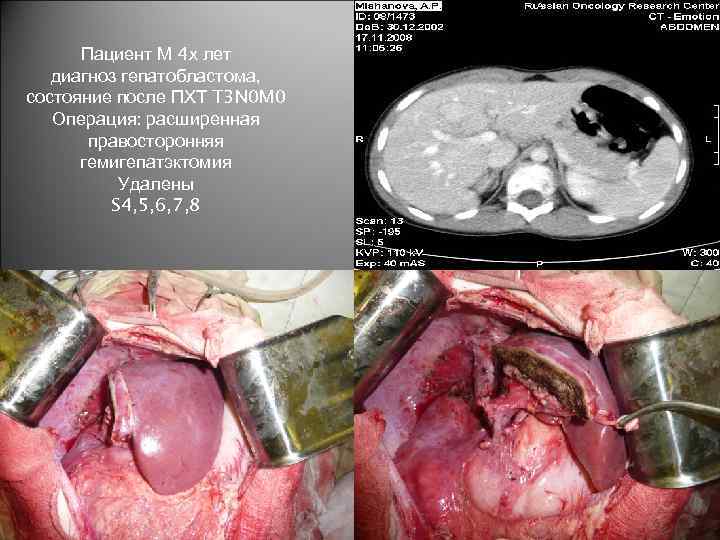
Пациент М 4 х лет диагноз гепатобластома, состояние после ПХТ T 3 N 0 M 0 Операция: расширенная правосторонняя гемигепатэктомия Удалены S 4, 5, 6, 7, 8

Полихимиотерапия при гепатобластоме приводит к максимальному сокращению опухоли, позволяет существенно увеличить возможность проведения радикального хирургического вмешательства, включая атипичные резекции, что суммарно определяет благоприятный прогноз

1. Нерезектабельность после ПХТ 2. Мультифокальное поражение 3. Центральная локализация (вовлеченность ворот печени и печеночных вен) 4. Нерадикальность резекции 5. Местный рецидив заболевания 6. Функциональная неспособность ремнанта

Презентация Microsoft Office PowerPoint.ppt