Ингаляционная анестезия.ppt
- Количество слайдов: 80

Общее обезболивание или наркоз - это состояние, характеризующееся временным выключением сознания, болевой чувствительности и рефлексов, а также расслаблением скелетных мышц, вызванное воздействием наркотических веществ на ЦНС.

Желаемые эффекты анестезии - седация; - амнезия; - анальгезия; - обездвижимость в ответ на болевую стимуляцию; - мышечная релаксация.

Теории наркоза В настоящее время нет теории наркоза, четко определяющей механизм наркотического действия анестезирующих веществ. В хронологическом порядке основные теории могут быть представлены в следующем виде: 1. Коагуляционная теория Клода Бернара (1875); 2. Липоидная теория Мейера и Овертона (1899 – 1901); 3. Теория «удушения нервных клеток Ферворна» (1912); 4. Адсорбционная теория (пограничного напряжения) предложена Траубе (1904 – 1913) и поддержана Варбургом (1914 – 1918); 5. Теория водных микрокристаллов Полинга (1961). В последние годы широкое распространение получила мембранная теория механизма действия общих анестетиков на субклеточном молекулярном уровне. Она объясняет развитие наркоза влиянием анестетиков на механизмы поляризации и деполяризации клеточных мембран.

В 1920 году Гведел разделил наркоз на четыре стадии. Эта классификация является основной и в настоящее время. I-аналгезия; II-возбуждение; III- хирургическая стадия, подразделяющаяся на 4 уровня; IV- пробуждение.

Стадия аналгезии (I) Больной в сознании, но заторможен, дремлет, на вопросы отвечает односложно. отсутствует поверхностная болевая чувствительность, но тактильная и тепловая чувствительность сохранена. В этот период возможно выполнение кратковременных вмешательств (вскрытие флегмон, гнойников, диагностические исследования). Стадия кратковременная, длится 3 -4 мин. Стадия возбуждения (II) В этой стадии происходит торможение центров коры головного мозга, в то время как подкорковые центры находятся в состоянии возбуждения: сознание отсутствует, выражено двигательное и речевое возбуждение, больные кричат, пытаются встать с операционного стола, кожные покровы гиперемированы, пульс частый, артериальное давление повышено, зрачок широкий, но реагирует на свет, отмечается слезотечение, часто появляются кашель, усиление бронхиальной секреции, возможна рвота, Хирургические манипуляции на фоне возбуждения проводить нельзя. В этот период необходимо продолжать насыщение организма наркотическим средством для углубления наркоза. Длительность стадии зависит от состояния больного, опыта анестезиолога. Возбуждение обычно длится 7 -15 мин.

Хирургическая стадия (III). С наступлением этой стадии наркоза больной успокаивается, дыхание становится ровным, частота пульса и артериальное давление приближаются к исходному уровню. В этот период возможно проведение оперативных вмешательств.

В зависимости от глубины наркоза различают 4 уровня III стадии наркоза. -Первый уровень (III, 1) - больной спокоен, -дыхание ровное, - артериальное давление -пульс достигают исходных величин. -зрачок начинает сужаться, реакция на свет сохранена. -плавное движение глазных яблок, эксцентричное их распо ложение. - сохраняются роговичный и глоточно гортанный рефлексы. - мышечный тонус сохранен, поэтому проведение полостных операций затруднено. -Второй уровень (III, 2) -движение глазных яблок прекращается, они располагаются в центральном положении. -зрачки начинают постепенно расширяться, реакция зрачка на свет ослабевает. - роговичный и глоточно гортанный рефлексы ослабевают и к концу второго уровня исчезают. - дыхание спокойное, ровное. - артериальное давление и пульс нормальные. - начинается понижение мышечного тонуса, что позволяет осуществлять брюшно полостные операции. Обычно наркоз проводят на уровне III, 1 - III, 2.

Третий уровень (III, 3) - это уровень глубокого наркоза. -зрачки расширены, реагируют только на сильный световой раздражитель, - роговичный рефлекс отсутствует. - полное расслабление скелетных мышц, включая межреберные. - дыхание становится поверхностным, диафрагмальным. - в результате расслабления мышц нижней челюсти, последняя может отвисать, в таких случаях корень языка западает и закрывает вход в гортань, что приводит к остановке дыхания. Для предупреждения этого осложнения необходимо вывести нижнюю челюсть вперед и поддерживать ее в таком положении. - пульс на этом уровне учащен, малого наполнения. - артериальное давление снижается. Необходимо знать, что проведение наркоза на этом уровне опасно для жизни больного. Четвертый уровень (III, 4) - максимальное расширение зрачка без реакции его на свет, - роговица тусклая, сухая. - дыхание поверхностное, осуществляется за счет движений диафрагмы вследствие наступившего паралича межреберных мышц. - пульс нитевидный, частый, - артериальное давление низкое или совсем не определяется Углублять наркоз до четвертого уровня опасно для жизни больного, так как может наступить остановка дыхания и кровообращения

Стадия пробуждения (IV). - как только прекращается подача наркотических веществ, концентрация анестетика в крови уменьшается, больной в обратном порядке проходит все стадии наркоза и наступает пробуждение.
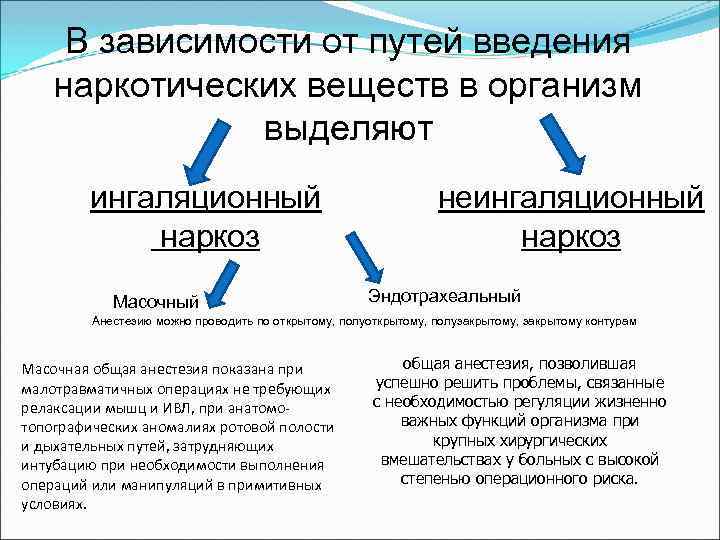
В зависимости от путей введения наркотических веществ в организм выделяют ингаляционный наркоз Масочный неингаляционный наркоз Эндотрахеальный Анестезию можно проводить по открытому, полузакрытому, закрытому контурам Масочная общая анестезия показана при малотравматичных операциях не требующих релаксации мышц и ИВЛ, при анатомотопографических аномалиях ротовой полости и дыхательных путей, затрудняющих интубацию при необходимости выполнения операций или манипуляций в примитивных условиях. общая анестезия, позволившая успешно решить проблемы, связанные с необходимостью регуляции жизненно важных функций организма при крупных хирургических вмешательствах у больных с высокой степенью операционного риска.

Ингаляционная анестезия Ингаляционная общая анестезия наиболее распространенный вид анестезии. Она достигается введением в организм летучих или газообразных наркотических веществ. Соответственно ингаляционным можно назвать только тот метод, когда больной вдыхает наркотическое средство при сохраненном спонтанном дыхании. Если же ингаляционный анестетик вводят в легкие принудительно, то это инсуфляционный метод (метод вдувания). В связи с отсутствием принципиальной разницы в механизме развития общей анестезии при этих методах их объединяют под общим названием «ингаляционная анестезия» .

История ингаляционной анестезии Диэтиловый эфир синтезировал в 8 веке н. э. арабский философ Jabir ibn Hayyam, в Европе был получен в 13 веке алхимиком Raymond Lully - Закись азота синтезировал в 1773 г. английский священник Joseph Priestley - Были известны анестетические и анальгетические свойства этих веществ, однако на протяжении нескольких столетий использовался только время от времени в качестве терапевтического лекарства (при болезненных заболеваниях) -

История ингаляционной анестезии - В 1844 г. американский дантист Horace Wells испытал воздействие закиси азота при удалении зуба - В 1846 г. американский дантист William Thomas Green Morton впервые произвел публичную демонстрацию эфирного наркоза при операции удаления гемангиомы на шее хирургом John Collins Warren
16 октября 1846 г.

Эра фторированных анестетиков - Вскоре после второй мировой войны началось - производство галогенизированных анестетиков В 1954 г. был синтезирован fluroxene первый галогенизированный ингаляционный анестетик В 1956 г. появился галотан В 1960 г. появился метоксифлюран В 1963 -1965 г. г. были синтезирован энфлюран и изофлюран В 1992 г. началось клиническое использование десфлюрана В 1994 г. в клиническую практику внедрен севофлюран. Ксенон был впервые экспериментально применен в 50 -е годы 20 века, однако до сих пор не пользуется популярностью из-за чрезвычайно высокой стоимости

ФАЗЫ ТЕЧЕНИЯ АНЕСТЕЗИИ - - ИНДУКЦИЯ - ПОДДЕРЖАНИЕ - ПРОБУЖДЕНИЕ
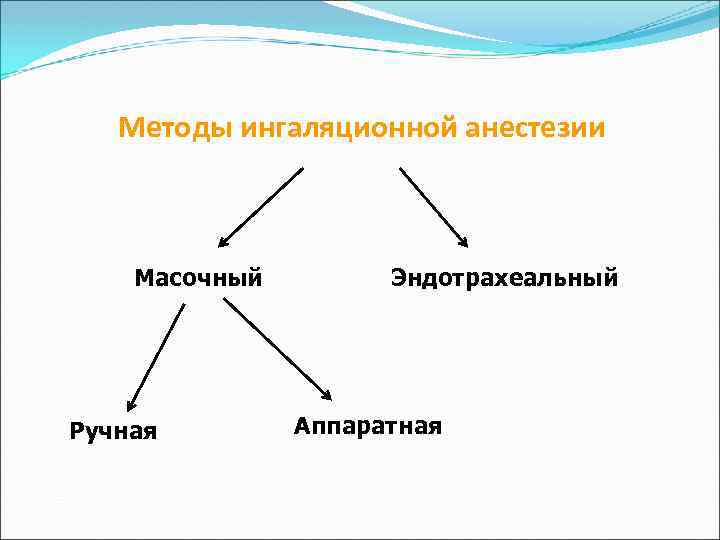
Методы ингаляционной анестезии Масочный Ручная Эндотрахеальный Аппаратная

На заре анестезиологии для индукции и поддержания общей анестезии использовались только ингаляционные анестетики — закись азота, эфир и хлороформ. Техника проведения анестезии Наркоз открытым способом – с помощью простой маски, больной дышит атмосферным воздухом вместе с анестетиком и выдох делает в атмосферу (в настоящее время не применяется) Преимущества - нет сопротивления дыханию и накопления углекислоты; Недостатки - загрязнение воздуха в операционной; опасность взрыва; значительный расход наркотического вещества невозможна точная дозировка анестетика трудно предупредить развитие гипоксии осложнения, связанные с аспирацией слизи, рвотных масс

Масочная ручная анестезия

Масочная аппаратная анестезия Техника проведения анестезии Наркоз полуоткрытым способом – с помощью наркозного аппарата, больной вдыхает не воздух, а кислород вместе с ингаляционным анестетиком из наркозного аппарата, выдох происходит в атмосферу (в настоящее время применяется редко) Преимущества -Позволяет дозировать ингаляционный анестетик, -Позволяет применять кислород, газообразные наркотические вещества, химический поглотитель углекислоты, -Использовать различные контуры -Уменьшать влаго- и теплоотдачу (при реверсивной системе), -Проводить вспомогательную вентиляцию легких Недостатки - - - Любой ингаляционный анестетик Относительно медленная индукция (чувство удушья, горечи, кашель); Проблемы стадии возбуждения (перед этой стадией – короткая стадия анальгезии – рауш-наркоз) Угроза развития обструкции дыхательных путей При пробуждении –стадия возбуждения, рвота Загрязнение воздуха операционной
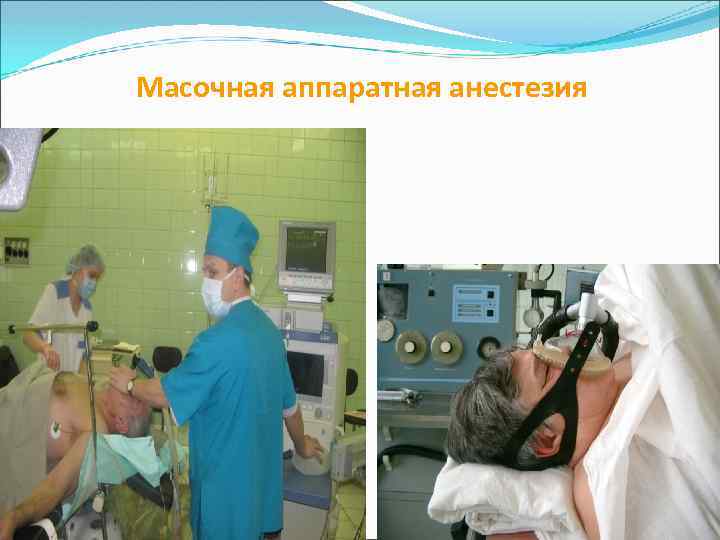
Масочная аппаратная анестезия

Эндотрахеальный (интубационный) способ наркоза Наркотические препараты и кислород подаются через интубационную трубку прямо в трахею, минуя полость рта и нос

Техника проведения анестезии Наркоз по полузакрытому и закрытому способам – с помощью наркозного аппарата, больной вдыхает вместе с кислородом ингаляционный анестетик, выдох производится в систему аппарата, либо в систему дополнительной вытяжки Любой ингаляционный анестетик 1. С малым потоком газонаркотической смеси (полузакрытый контур), необходим адсорбент 2. С большим потоком газонаркотической смеси (адсорбент не нужен.
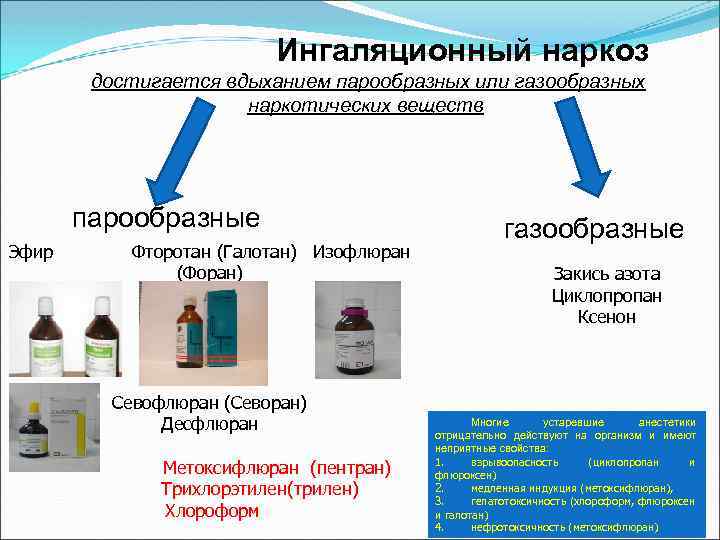
Ингаляционный наркоз достигается вдыханием парообразных или газообразных наркотических веществ парообразные Эфир Фторотан (Галотан) Изофлюран (Форан) Севофлюран (Севоран) Десфлюран Метоксифлюран (пентран) Трихлорэтилен(трилен) Хлороформ газообразные Закись азота Циклопропан Ксенон Многие устаревшие анестетики отрицательно действуют на организм и имеют неприятные свойства: 1. взрывоопасность (циклопропан и флюроксен) 2. медленная индукция (метоксифлюран), 3. гепатотоксичность (хлороформ, флюроксен и галотан) 4. нефротоксичность (метоксифлюран)

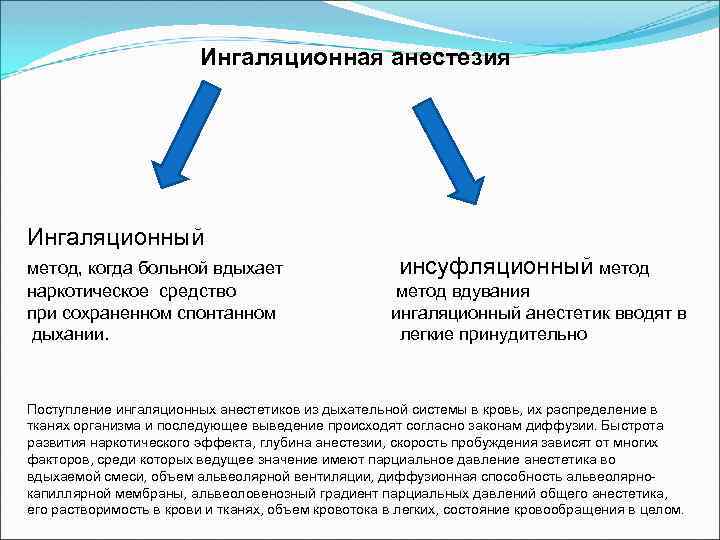
Ингаляционная анестезия Ингаляционный метод, когда больной вдыхает наркотическое средство при сохраненном спонтанном дыхании. инсуфляционный метод вдувания ингаляционный анестетик вводят в легкие принудительно Поступление ингаляционных анестетиков из дыхательной системы в кровь, их распределение в тканях организма и последующее выведение происходят согласно законам диффузии. Быстрота развития наркотического эффекта, глубина анестезии, скорость пробуждения зависят от многих факторов, среди которых ведущее значение имеют парциальное давление анестетика во вдыхаемой смеси, объем альвеолярной вентиляции, диффузионная способность альвеолярно капиллярной мембраны, альвеоловенозный градиент парциальных давлений общего анестетика, его растворимость в крови и тканях, объем кровотока в легких, состояние кровообращения в целом.

Как сравнивать силу действия ингаляционных анестетиков? Для сравнительной оценки силы действия ингаляционных анестетиков применяют показатель минимальной альвеолярной концентрации (МАК). Это концентрация газа (при давлении 1 атм. ) которая предотвращает двигательный ответ на болевой стимул (хирургический разрез) у 50% больных. У большинства ингаляционных анестетиков кривые МАК «доза—эффект» параллельны. Расчеты МАК показывают, что альвеолярная концентрация прямо пропорциональна парциальному давлению анестетика в зоне действия и распределению в органах и тканях. Значения МАК позволяют установить взаимосвязь между дозой общего анестетика и его наркотическим эффектом на основании определения концентрации ингаляционного анестетика в альвеолярном воздухе.
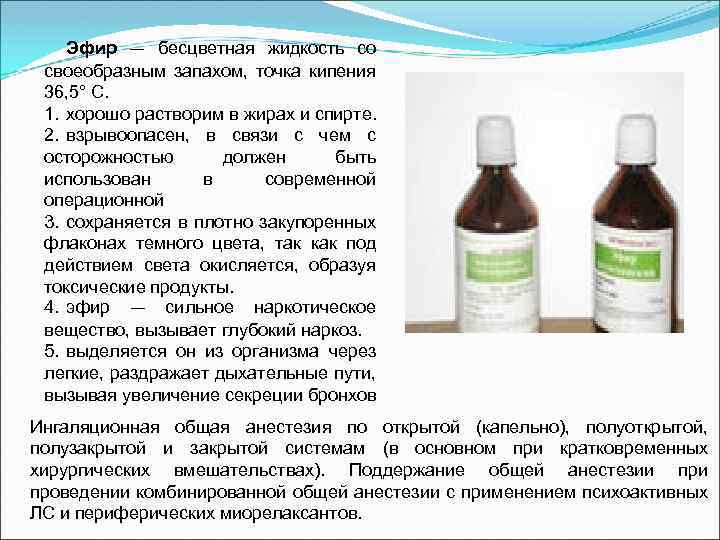
Эфир — бесцветная жидкость со своеобразным запахом, точка кипения 36, 5° С. 1. хорошо растворим в жирах и спирте. 2. взрывоопасен, в связи с чем с осторожностью должен быть использован в современной операционной 3. сохраняется в плотно закупоренных флаконах темного цвета, так как под действием света окисляется, образуя токсические продукты. 4. эфир — сильное наркотическое вещество, вызывает глубокий наркоз. 5. выделяется он из организма через легкие, раздражает дыхательные пути, вызывая увеличение секреции бронхов Ингаляционная общая анестезия по открытой (капельно), полуоткрытой, полузакрытой и закрытой системам (в основном при кратковременных хирургических вмешательствах). Поддержание общей анестезии проведении комбинированной общей анестезии с применением психоактивных ЛС и периферических миорелаксантов.

1. оказывает анальгезирующее и миорелаксирующее действие, обладает большой широтой терапевтического действия. Общая анестезия применении эфира относительно безопасна, легко управляема. 2. Скелетная мускулатура хорошо расслабляется. 3. Оказывает прямое отрицательное инотропное действие (снижение сократимости миокарда компенсируется повышением концентрации катехоламинов в крови). 4. Вызывает временное (до 24 ч) снижение функции печени и почек, 5. снижает перистальтику кишечника (стимуляция симпатоадреналовой системы), 6. уменьшает ОЦК и плазмы (примерно на 10%). 7. Период вводной анестезии продолжителен (12 20 мин). Пробуждение наступает через 20 40 мин после прекращения подачи эфира, а полностью угнетение сознания проходит через несколько часов. Противопоказания: 1. гиперчувствительность, 2. острые заболевания дыхательных путей, 3. внутричерепная гипертензия, 4. артериальная гипертензия; 5. ХСН, печеночная и/или почечная недостаточность, 6. кахексия, 7. сахарный диабет, 8. ацидоз. 9. Необходимость проведения в ходе хирургического вмешательства электрокоагуляции или использования электроножа. Побочные действия: 1. Кашель, 2. психомоторное возбуждение, 3. повышение АД, 4. тахикардия, 5. гиперсекреция бронхиальных желез; 6. тошнота и рвота.

Передозировка. 1. головная боль, 2. тошнота, 3. боль в пояснице, 4. возбуждение, 5. неадекватное поведение; затем астения, сонливость, потеря сознания. 6. дыхание редкое и поверхностное, цианоз, акроцианоз, тахикардия, нитевидный пульс, выраженный мидриаз, снижение АД, остановка сердца. При хронической интоксикации (медперсонал) снижение аппетита, тошнота (редко рвота), запоры, апатия, бледность кожных покровов, головная боль, головокружение, непереносимость этанола. Лечение. Немедленное прекращение подачи эфира, удаление пострадавшего из зоны действия токсичного соединения на свежий воздух или в хорошо проветриваемое помещение. Ингаляции увлажденного кислорода, щелочные масляные ингаляции, при упорном кашле этилморфин, кодеин. В/в вводят 20 30 мл 40% раствора декстрозы с 5 мл 5% раствора аскорбиновой кислоты, аналептики, при необходимости седативные ЛС. При угнетении дыхания ИВЛ (нужно учитывать возможность развития токсического отека легких), при остановке сердца непрямой массаж сердца. При случайном попадании эфира в ЖКТ вызывать рвоту, промыть желудок (8 10 л воды или 2% раствора натрия гидрокарбоната), дать выпить мелкоистолченный активированный уголь (2 3 ст. ложки), после чего вызвать повторную рвоту, а через 10 15 мин дать солевое слабительное. В дальнейшем симптоматическое лечение. Взаимодействие: Усиливает действие недеполяризующих миорелаксантов, анксиолитиков, антипсихотических, седативных и снотворных ЛС.

Закись азота (N 2 O, "веселящий газ") — единственное неорганическое соединение из применяющихся в клинический практике ингаляционных анететиков 1. закись азота бесцветна 2. не имеет запаха 3. не воспламеняется и не взрывается, но поддерживает горение подобно кислороду. 4. при комнатной температуре и атмосферном давлении закись азота является газом 5. относительно недорогой ингаляционный анестетик. 1. вызывает депрессию миокарда, на практике артериальное давление, сердечный выброс и ЧСС не изменяются или немного увеличиваются вследствие повышения концентрации катехоламинов 2. вызывает сужение легочной артерии, что увеличивает легочное сосудистое сопротивление (ЛСС) и приводит к повышению давления в правом предсердии. 3. повышает концентрацию эндогенных катехоламинов, ее использование увеличивает риск возникновения аритмий 4. увеличивает частоту дыхания (т. е. вызывает тахипноэ) и снижает дыхательный объем в результате стимуляции ЦНС 5. увеличивает мозговой кровоток, вызывая некоторое повышение внутричерепного давления 6. увеличивает потребление кислорода головным мозгом 7. не вызывает заметной миорелаксации 8. уменьшает почечный кровоток вследствие повышения почечного сос дистого сопротивления. Это снижает скорость клубочковой фильтрации и диурез.

Фторотан (флюотан, наркотан). Бесцветная жидкость с сладковатым запахом, температура кипения 50, 2° С 1. Хорошо растворим в жирах. 2. Хранится в темных флаконах, невзрывоопасен. 3. обладает мощным наркотическим эффектом: введение в наркоз очень быстрое (3— 4 мин) 4. стадия возбуждения отсутствует или выражена слабо, пробуждение наступает быстро 5. Переход одной стадии наркоза в другую быстрый, в связи с чем возможна передозировка анестетика 6. Воздействуя на организм, фторотан угнетает сердечно сосудистую деятельность, приводит к урежению сердцебиений и снижению артериального давления 7. Препарат токсичен для печени 8. не раздражает дыхательные пути, расширяет бронхи, в связи с чем может быть использован у больных с заболеваниями органов дыхания 9. повышает чувствительность сердечной мышцы к адреналину и норадреналину.

Изофлуран (форан) Устойчивая бесцветная жидкость, без добавления химического стабилизатора с резким эфирным запахом. Не воспламеняется и не взрывается. Температура кипения + 48, 5 °C. 1. угнетает дыхания 2. бронходилатирующее действие, но более слабое, чем галотан. 3. вызывает расширение коронарных артерий, что теоретически способствует снижению кровотока в стенозированных артериях. 4. увеличивает ЧСС и снижает АД рекомендуется для управляемой гипотонии. В отличие от галотана, при совместном использовании изофлурана и адреналина, как правило не возникает желудочковых аритмий. 5. увеличивает мозговой кровоток и внутричерепное давление (ВЧД). Снижает потребление кислорода мозгом, обеспечивает его защиту от ишемии. 6. снижает потребность в недеполяризующих миорелаксантах.

Севофлуран (севоран) Средство для ингаляционной общей анестезии, представляющее собой галогензамещённый, фторзамещённый эфир. 1. не оказывает раздражающего действия на дыхательные пути, что делает севофлуран средством выбора для ингаляционной индукции анестезии у детей и взрослых. 2. вызывает угнетение дыхания и устраняет бронхоспазм 3. не оказывает раздражающего действия на верхние дыхательные пути. 4. незначительно угнетает сократимость миокарда. 5. вызывает незначительное увеличение мозгового кровотока и внутричерепного давления (ВЧД) 6. вызывает миорелаксацию и снижает потребность в недеполяризующих миорелаксантах. Кроме того, севофлуран вызывает миорелаксацию достаточную для интубации трахеи, особенно у детей, что нередко используется в детской анестезиологии.

Печень: под воздействием севофлурана кровоток в портальной вене снижается, а в печёночной артерии увеличивается. В результате общий кровоток в печени и доставка кислорода остаются на достаточном уровне. 8. незначительно снижает почечный кровоток. В процессе метаболизма препарата образуются ионы фтора, которые являются потенциально нефротоксичными. . Противопоказания к использованию севофлурана: • подтвержденная или подозреваемая генетическая предрасположенность к развитию злокачественной гипертермии; • повышенная чувствительность к севофлурану или другим галогенизированным препаратам; • тяжёлая гиповолемия; и и почек.

Какими свойствами должен обладать идеальный ингаляционный анестетик? У идеального ингаляционного анестетика должна быть предсказуема быстрота действия. Он должен обеспечивать миорелаксацию, стабильную гемодинамику, не вызывать злокачественную гипертермию или другие клинически значимые побочные эффекты (такие, например, как тошнота и рвота). Он должен быть невзрывоопасен, не должен подвергаться трансформации внутри организма. Концентрация в зоне действия должна рассчитываться легко.

Преимущества комбинированной эндотрахеальной анестезии создаются оптимальные условия для ИВЛ; уменьшается токсическое влияние наркотических веществ за счет сокращения их общей дозы; расслабление мышц с помощью релаксантов; обеспечивается проходимость дыхательных путей при любом положении пациента и снижается вероятность асфиксии; уменьшается мертвое пространство.

Недостатки метода относительная сложность и возможная травматичность. Показания: все сложные и травматичные операции. Противопоказания: случаи, связанные с невозможностью интубации трахеи.

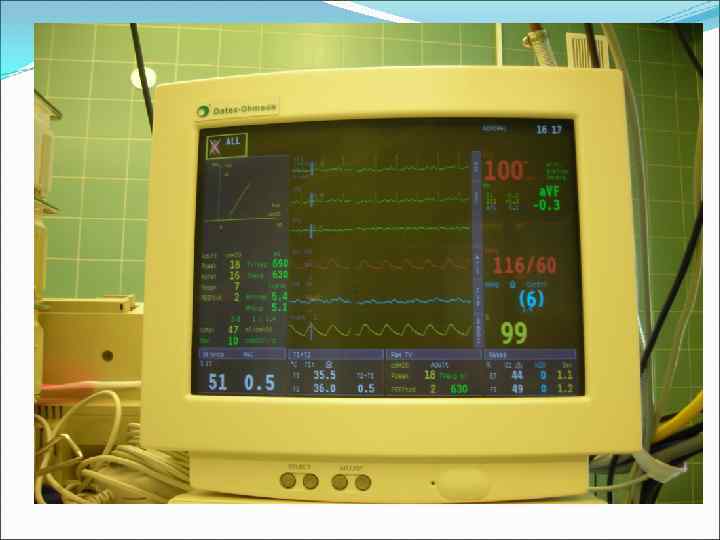
Требования к аппаратуре при эндотрахеальной анестезии • Использование циркуляционного контура, контроль за состоянием абсорбера и своевременная его замена ▫ Et. CO 2 на вдохе больше 6 mm Hg ▫ Изменение цвета абсорбера • Герметичность дыхательного контура ▫ При нарушении герметичности за счет поступающего атмосферного воздуха снижается концентрация О 2 и ингаляционного анестетика на вдохе • Испарители анестетиков должны иметь механизм термобарокомпенсации и обеспечивать корректное дозирование анестетика в широком диапазоне потоков газа (от 0. 2 до 15 л/мин)

Требования к мониторингу при проведении эндотрахеальной анестезии 1. Мониторинг концентрации кислорода на вдохе и выдохе 2. Мониторинг концентрации углекислого газа на вдохе и выдохе 3. Мониторинг концентрации ингаляционного анестетика на вдохе и выдохе • Также постоянно мониторируется параметры вентиляции (частота дыхания, дыхательный объем, минутный объем вентиляции легких, давление в дыхательных путях) • Традиционный мониторинг АД, ЧСС, ЭКГ, Sa. O 2 • По показаниям р. Н и газы крови • При отсутствии возможности газового мониторинга на вдохе и выдохе – не рекомендуется проводить низкопотоковую анестезию по соображениям безопасности

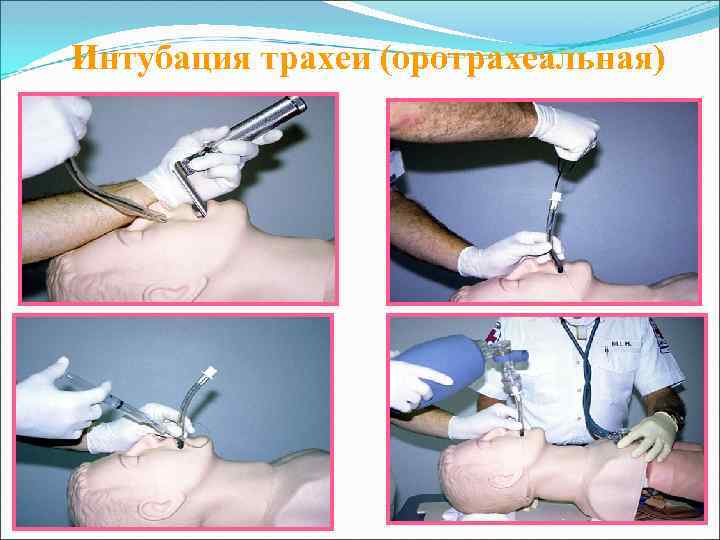
Интубация трахеи (оротрахеальная)

Интубация трахеи (назотрахеальная)

Раздельная интубация бронха
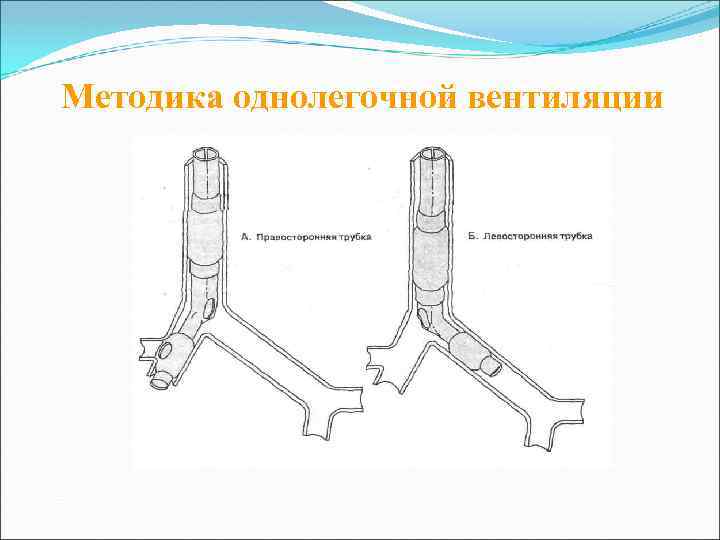
Методика однолегочной вентиляции

Прогнозирование трудной интубации ограниченное открывание рта; снижение подвижности шейного отдела позвоночника; короткая или длинная шея; выступающие вперед резцы; акромегалический язык; отсутствие передних зубов;
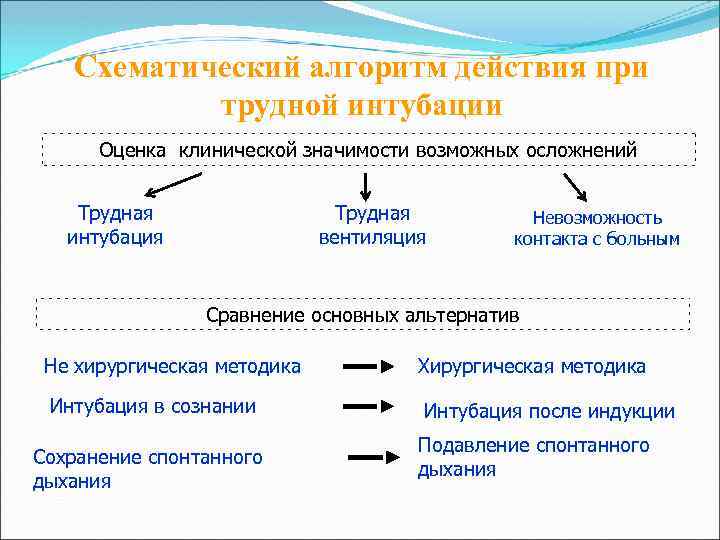
Схематический алгоритм действия при трудной интубации Оценка клинической значимости возможных осложнений Трудная интубация Трудная вентиляция Невозможность контакта с больным Сравнение основных альтернатив Не хирургическая методика Хирургическая методика Интубация в сознании Интубация после индукции Сохранение спонтанного дыхания Подавление спонтанного дыхания
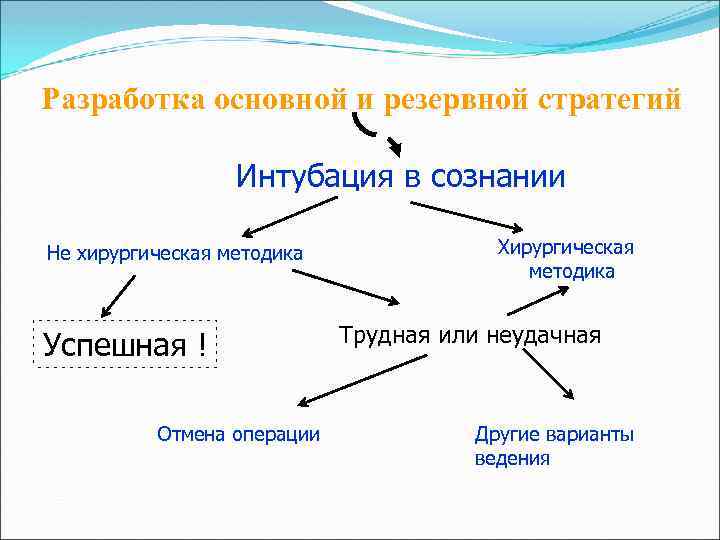
Разработка основной и резервной стратегий Интубация в сознании Не хирургическая методика Успешная ! Отмена операции Хирургическая методика Трудная или неудачная Другие варианты ведения
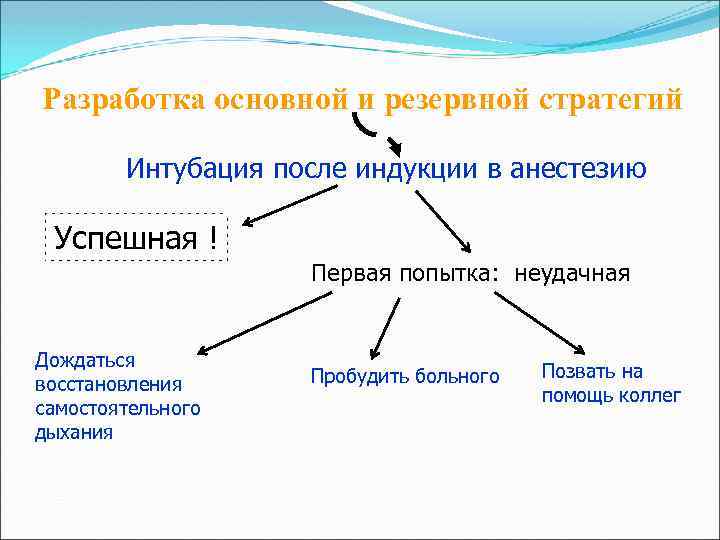
Разработка основной и резервной стратегий Интубация после индукции в анестезию Успешная ! Первая попытка: неудачная Дождаться восстановления самостоятельного дыхания Пробудить больного Позвать на помощь коллег
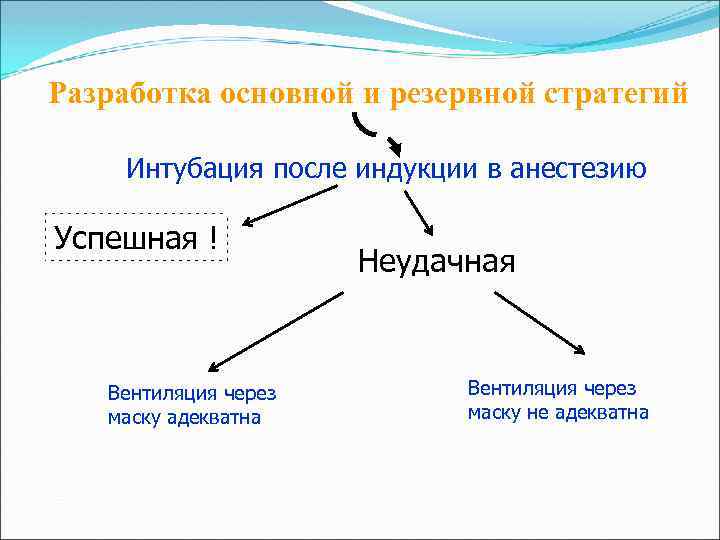
Разработка основной и резервной стратегий Интубация после индукции в анестезию Успешная ! Вентиляция через маску адекватна Неудачная Вентиляция через маску не адекватна
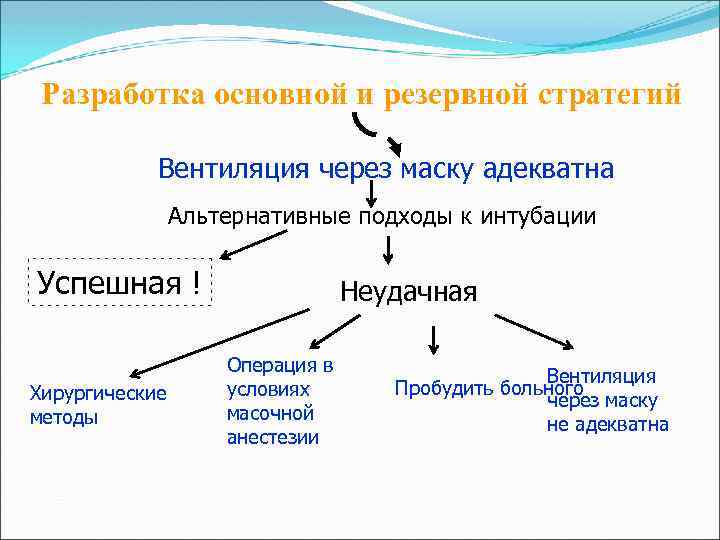
Разработка основной и резервной стратегий Вентиляция через маску адекватна Альтернативные подходы к интубации Успешная ! Хирургические методы Неудачная Операция в условиях масочной анестезии Вентиляция Пробудить больного через маску не адекватна
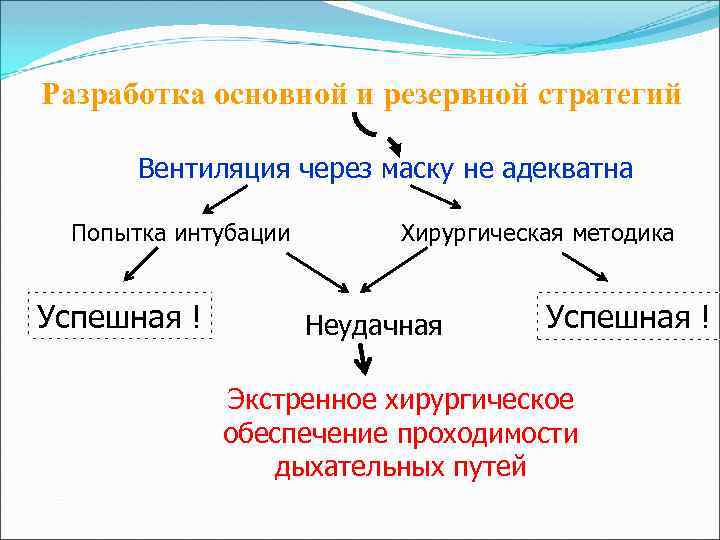
Разработка основной и резервной стратегий Вентиляция через маску не адекватна Попытка интубации Успешная ! Хирургическая методика Неудачная Успешная ! Экстренное хирургическое обеспечение проходимости дыхательных путей

Осложнения интубации трахеи Травма дыхательных путей: - повреждение зубов, губ, слизистой оболочки; - боли в горле; - вывих нижней челюсти; - повреждение заглоточного пространства. • Физиологические реакции на манипуляции: - артериальная гипертония, тахикардия; - повышение внутричерепного давления; - повышение внутриглазного давления; - ларингоспазм.

Осложнения интубации трахеи Повреждение эндотрахеальной трубки: - перфорация манжетки; • Нарушение функции интубационной трубки: - воспламенение; - обструкция; • Во время пребывания трубки в трахеи: - неправильное положение; - непреднамеренная экстубация; - интубация бронха; - расположение манжетки в гортани.

Ларингеальные маски-воздуховоды, альтернатива интубации трахеи

Мышечные релаксанты и миоплегия Интубация трахеи – одно из основных показание к введению мышечных релаксантов; Миоплегия должна сочетаться с введением седативных и анальгетических препаратов; Поддержание миоплегии осуществляется болюсным и/или инфузионным введением мышечных релаксантов

История открытия миорелаксантов: 1745 г. - Condimine (первая экспериментальная работа, посвященная кураре); 1781 г. - Fontana (кураре не оказывает непосредственного влияния на нервы, но устраняет возбудимость поперечнополосатой мускулатуры) 1942 г. - H. Griffith, G. Johnson (использование тубокурарина (Интокострин) при аппендэктомии)

Отечественные исследования: М. С. Григорьев, М. Н. Аничков «Кураре и курареподобные препараты в хирургии» , 1957 В. М. Виноградов, П. К. Дьяченко «Основы клинической анестезиологии» , 1961 «Частная анестезиология» , 1962 И. С. Жоров «Общее обезболивание» , 1963 Е. А. Дамир, Г. В. Гуляев «Основы практической анестезиологии» , 1967

Требования к «идеальному» миорелаксанту • вызывать быструю, стабильную и хорошо прогнозируемую нервно-мышечную блокаду; • быть хорошо управляемым, не обладать кумулятивным действием; • не влиять на основные витальные функции организма (гемодинамику, паренхиматозные органы, эндокринную систему), вегетативную нервную систему; • быть «органонезависимым» и прежде всего не зависеть от функции печени и почек; • не вызывать реакций непереносимости (посредством гистаминолиберации или иными путями); • не взаимодействовать непрогнозируемым образом с препаратами общей и регионарной анестезии; • быть удобным в хранении и применении.

Механизм действия миорелаксантов НМС состоит из двигательного нейрона и мышечной клетки, разделенных узкой синаптической щелью; НМП реализуется в результате высвобождения из нервной терминали АЦХ, стимулирующего ацетилхолиновые H-рецепторы на поверхности мышечной клетки; АЦХ –рецептор –ионный канал белковой природы, состоящий из пяти субъединиц (2 x α, βδε(γ)); Для активации одного АЦХ-рецептора и открытия ионного канала необходимо связывание двух молекул АЦХ с двумя альфасубъединицами белкового комплекса; В результате открытия ионного канала ионы Na+ в большом количестве входят в мышечную клетку, в обратном направлении в меньшем количестве выходят ионы K+; АЦХ разрушается в синаптической щели АЦХ-эстеразой на составные части, которые участвуют в синтезе новых молекл медиатора; НМФ подвержена влиянию различных веществ, что проявляется как ослаблением, так и усилением НМП.
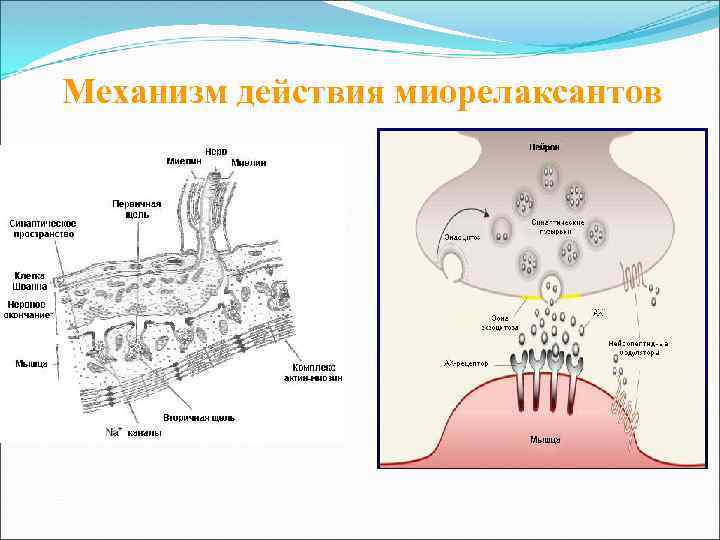
Механизм действия миорелаксантов
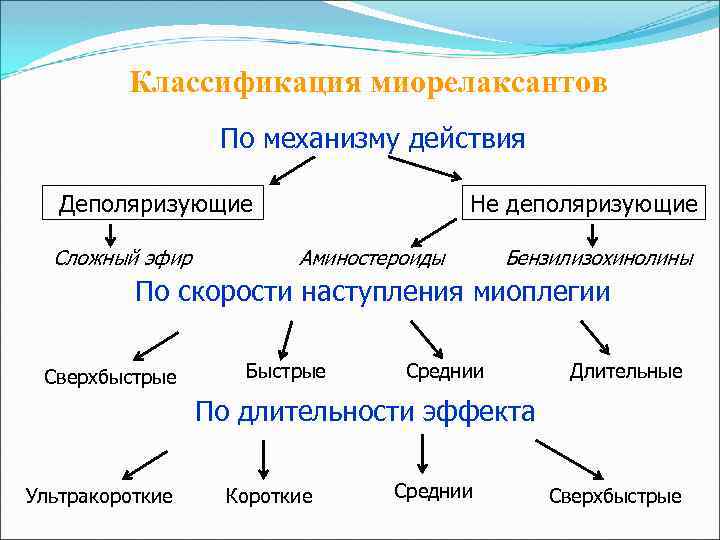
Классификация миорелаксантов По механизму действия Деполяризующие Сложный эфир Не деполяризующие Аминостероиды Бензилизохинолины По скорости наступления миоплегии Сверхбыстрые Быстрые Среднии Длительные По длительности эффекта Ультракороткие Короткие Среднии Сверхбыстрые
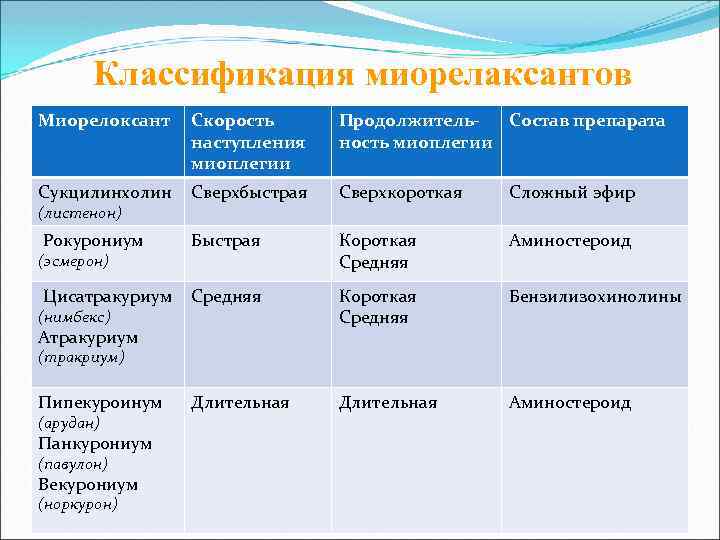
Классификация миорелаксантов Миорелоксант Скорость наступления миоплегии Продолжитель. Состав препарата ность миоплегии Сукцилинхолин Сверхбыстрая Сверхкороткая Сложный эфир Рокурониум Быстрая Короткая Средняя Аминостероид Цисатракуриум Средняя Короткая Средняя Бензилизохинолины Длительная Аминостероид (листенон) (эсмерон) (нимбекс) Атракуриум (тракриум) Пипекуроинум (арудан) Панкурониум (павулон) Векурониум (норкурон)

Механизм действия миорелаксантов Деполяризующие – изменяют расположения ионов калия натрия и хлора и создают деполяризацию более стойкую и длительную, чем ацетилхолин. В это время невозможен переход возбуждения с нерва на мышцу. Недеполяризующие – расслабляют мышцы благодаря тому, что тормозят действие ацетилхолина, а следовательно, и процесс деполяризации в нервно-мышечном синапсе

Клинические особенности деполяризующих миорелаксантов: 1. 2. 3. 4. Полная нервно-мышечной блокады за 30 -40 секунд (вводная анестезия (интубация трахеи) Короткая продолжительность блока (4 -6 мин. ) (использование при кратковременных манипуляциях) Первая фаза блока сопровождается миофасцикуляциями (около 40 секунд) - послеоперационные миалгии, электролитные нарушения из-за высвобождения большого количества калия из миофибрилл. Профилактика – прекураризация (предшествующее введение небольших доз недеполяризующих миорелаксантов). Повышают внутриглазное давление (противопоказаны при ранениях глаза, нежелательны при глаукоме)

Клинические особенности деполяризующих миорелаксантов (продолжение): 5. 6. 7. 8. Учащают сердечный ритм и умеренно повышают артериальное давление, редко - урежение сердечного ритма и артериальная гипотония Синдром злокачественной гипертермии Непредсказуемое увеличение продолжительности деполяризующего блока при измененной структуре псевдохолинэстеразы или ее недостатке в плазме (1: 3000). Гистаминолиберация и высокая частота анафилактических реакций.

Недеполяризующие миорелаксанты вызывают однофазный блок: Нет мышечных фасцикуляций Действие развивается медленно (за 30 сек-5 мин) Большая продолжительность блока (15 -60 минут) Блок ослабляется после введения антихолинэстеразных препаратов (антидоты), возможно развитие рекураризации Продолжительность нейромышечного блока и восстановление нейромышечной передачи зависят от функции почек и печени Возможна кумуляция (удлинением блока после повторного введения препарата) Одиночная и тетаническая электростимуляция приводит к постепенному снижению амплитуды ответа. После залпа тетанических стимулов усиливается ответ на одиночный импульс (посттетаническое облегчение)

Наиболее широко используемые миорелаксанты • Сукцинилхолин Листенон, Дитилин (Италия) • Панкуроний бромин Павулон (Нидерланды) • Векуроний бромид Норкурон (Нидерланды) • Пипекуроний бромид Ардуан (Венгрия) • Атракуриума бесилат Тракриум (Великобритания) • Мивакуриума хлорид Мивакрон (Великобритания) • Рокурониума бромид Эсмерон (Нидерланды) • Цисатракуриума бесилат Нимбекс (Великобритания) • Org 9487 Рапакурониум (Нидерланды)

Медикаменты и заболевания, увеличивающие продолжительность НМБ Медикаменты 1. Ингаляционные анестетики 2. Антибиотики (аминогликозиды, полимиксины, тетрациклины) 3. Местные анестетики и антиаритмики (новокаинамид, хинидин, антагонисты кальция). 4. Фуросемид. 5. Антихолинэстеразные средства. Заболевания и состояния 1. Миастения. 2. Миотония. 3. Водно электролитные нарушения, ацидоз. 4. Субкомпенсаци и декомпенсация функций почек, печени. 5. Гипотония. 6. Гипотермия
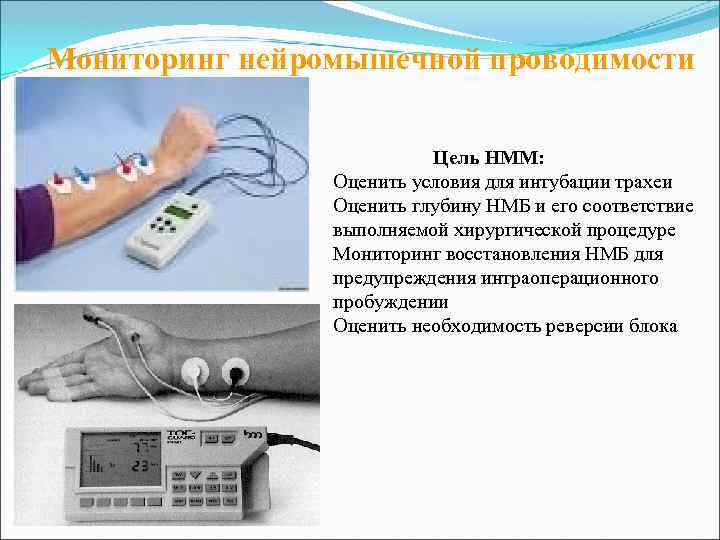
Мониторинг нейромышечной проводимости Цель НММ: Оценить условия для интубации трахеи Оценить глубину НМБ и его соответствие выполняемой хирургической процедуре Мониторинг восстановления НМБ для предупреждения интраоперационного пробуждении Оценить необходимость реверсии блока

Побочные эффекты миорелаксантов Сердечно-сосудистая система Синусовая брадикардия, узловой ритм, желудочковая аритмия Электролитные нарушения Гиперкалиемия с высоким риском остановки сердца Повышение Внутриглазного, внутрибрюшного, внутричерепного давление Мышечная система Спазм жевательных мышц, миалгии Длительный НМБ Нарушение активности ПХ-эстеразы Развитие II фазы НМБ Нейромышечные нарушения Миотония Злокачественная гипертермия Аллергические проявления Гистаминвысобождающий эффект Анафилактоидные и анафилактические реакции

Антихолинэстеразные препараты Восстановление нейромышечной проводимости после миорелаксантов Предварительное введение атропина. Через 5 -10 мин. вводят один из препаратов: - Прозерин - Неостегмин (для тракриума) - Эндрофониум - Сугаммадекс - Брайдан (для эсмерона) Экстубацию следует проводить тогда, когда восстановится спонтанное дыхание и трубка начнет мешать больному

Злокачественная гипотермия Это наследуемый синдром, проявляющий себя во время общей анестезии или сразу же после неё в виде острого гиперметаболизма скелетной мускулатуры с повышенным потреблением кислорода, накоплением лактата и продукцией большого количества СО 2 и тепла.

Формы течения злокачественной гипертермии 1. Молниеносная (классическая) 2. Прогредиентная (медленно текущая) 3. Абортивная (легкая с неполными клиническими проявлениями)

Летальность при ЗГ С внедрением ДАНТРОЛЕНА летальность от молниеносной формы ЗГ за 10 лет снизилась с 70% до 5% !!!

Поддерживающая терапия (24 -48 часа) Адекватное мониторное наблюдение (включая термометрию) Дантролен 1 мг/кг каждые 6 часов Развернутый биохимический мониторинг

Способы анестезии у пациентов с ЗГ: 1. 2. 3. 4. Индукция барбитуратами и анестезия с закисью азота, опиоидами, бензодиазепинами и недеполяризующими миорелаксантами Инфузия пропофола Регионарная анестезия Местная анестезия на фоне седации После операции все больные, предрасположенные к ЗГ, должны наблюдаться реаниматологом в течение 3 -4 часов вне зависимости от тяжести и объема операции

Подготовка наркозно-дыхательного аппарата (для больного с ЗГ): Снять все испарители Заменить все доступные пластиковые и резиновые детали контура аппарата 3. Заменить адсорбер на новый 4. Использовать только новые трубки и маски 5. Провентилировать аппарат чистым кислородом при потоке 10 л/мин в течение 10 минут 1. 2.
Ингаляционная анестезия.ppt