липиды.ppt
- Количество слайдов: 104

Обмен липидов

n ЛИПИДЫ - органические вещества, нерастворимые в воде n БИОЛОГИЧЕСКАЯ РОЛЬ – энергетическая, пластическая, сигнальная
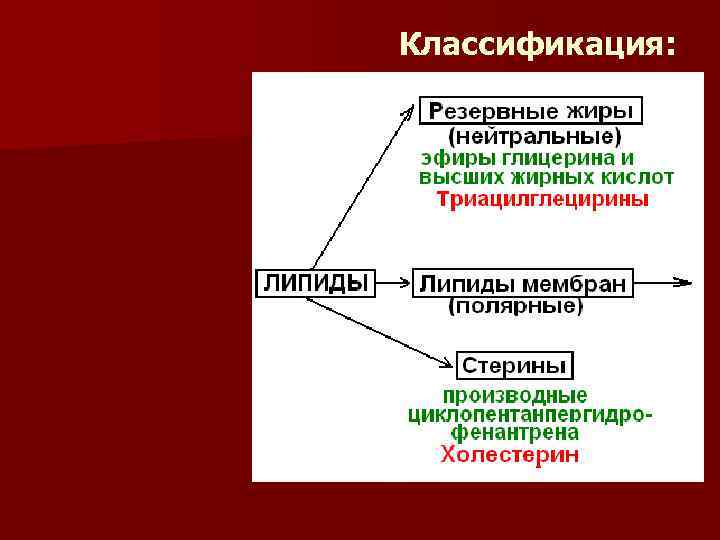
Классификация:

Триацилглицериды – абсолютно гидрофобные липиды, в составе содержат насыщенные жирные кислоты, запасаются в жировых клетках – адипоцитах и используются при голодании как источник энергии n
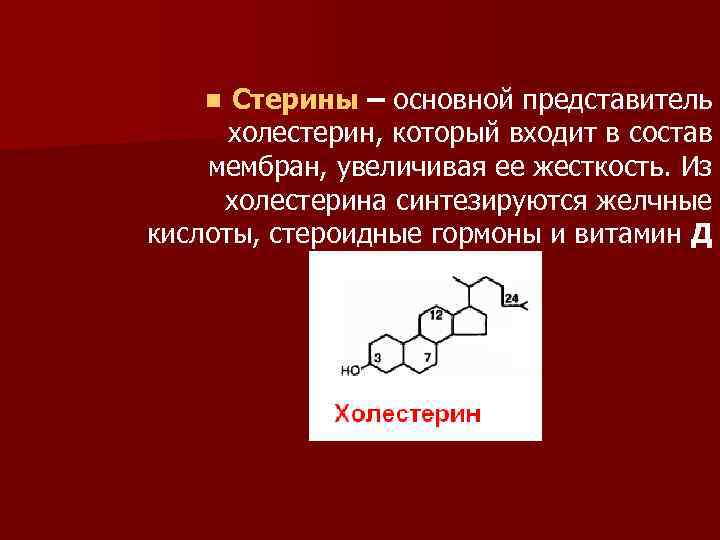
Стерины – основной представитель холестерин, который входит в состав мембран, увеличивая ее жесткость. Из холестерина синтезируются желчные кислоты, стероидные гормоны и витамин Д n


n Глицеринсодержащие фосфолипиды – являются полярными липидами, в составе содержат ненасыщенные жирные кислоты, входят в состав клеточных мембран
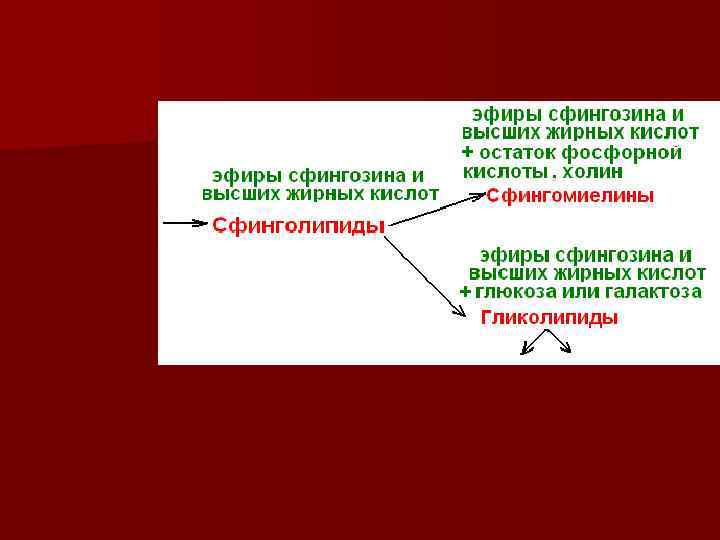

Сфингомиелины - являются полярными липидами, основными компонентами миелина, входят в состав мембран клеток мозга и нервной ткани n
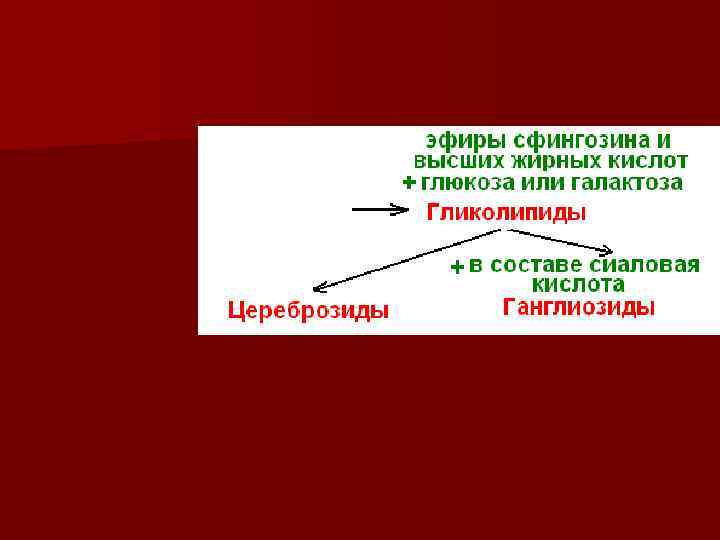

Цереброзиды - входят в состав мембран клеток нервной ткани n Ганглиозиды – содержатся в основном в ганглиозных клетках нервной ткани, а также в плазматических мембранах других клеток, где участвуют в межклеточных контактов, выполняя роль рецепторов n

Жирные кислоты n Свободные жирные кислоты характерные для организма человека встречаются в очень небольшом количестве n В основном они находятся в составе других липидов n При этом они связаны с другими компонентами липидов сложноэфирной связью (эстерифицированы)


Кислота называется жирной, если число углеродных атомов в ее молекуле больше четырех n Преобладают длинноцепочечные жирные кислоты (число атомов углерода 16 и выше) n Количество углеродных атомов и двойных связей обозначается двойным индексом n Например: С 18: 1 (9 -10), 18 – число атомов углерода и 1 – количество двойных связей, в скобках указывается местоположение двойных связей (по номерам углеродных атомов) n

Жирные кислоты, встречающиеся в организме: n С 16: 0 - пальмитиновая n С 18: 0 - стеариновая n С 18: 1 – олеиновая (9: 10) n С 18: 2 – линолевая (9 -10, 12 -13) n С 18: 3 - линоленовая (9 -10, 12 -13, 15 -16) n С 20: 4 - арахидоновая (5 -6, 8 -9, 12 -13, 15 -16)

n Большинство жирных кислот синтезируется в организме человека n Не синтезируются полиеновые кислоты (линолевая и линоленовая) и должны поступать с пищей n Эти кислоты называют незаменимыми или эссенциальными.
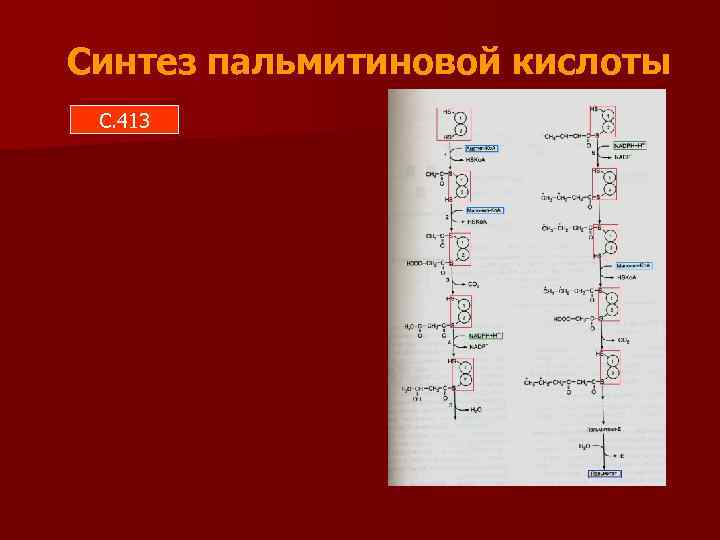
Синтез пальмитиновой кислоты С. 413

Синтез пальмитиновой кислоты катализируется ферментным комплексом – синтазой жирных кислот (пальмитоилсинтетазой) n Процесс синтеза пальмитиновой кислоты цикличный n Субстратами синтеза пальмитиновой кислоты являются Ацетил-Ко. А, а затем Малонил. Ко. А n В синтезе пальмитиновой кислоты используется НАДФН n

Регуляция синтеза пальмитиновой кислоты n Ключевым ферментом синтеза пальмитиновой кислоты является ацетил-Ко. Акарбоксилаза n Фермент регулируется механизмами ассоциации/диссоциации комплексов субединиц и фосфорилированием/дефосфорилирова нием n Ингибиторы фермента – глюкагон, адреналин, пальмитоил-Ко. А n Активаторы фермента – инсулин, цитрат

Переваривание жиров n Переваривание экзогенного жира обязательно требует предварительного эмульгирования n Эмульгаторы – вещества амфифильной природы Общее в строении эмульгаторов: наличие гидрофильных и гидрофобных участков Гидрофильным участком молекула эмульгатора растворяется в воде, гидрофобным - в жире Благодаря этому создается большая площадь контакта жира с водной фазой, в которой находится фермент переваривающий жир n

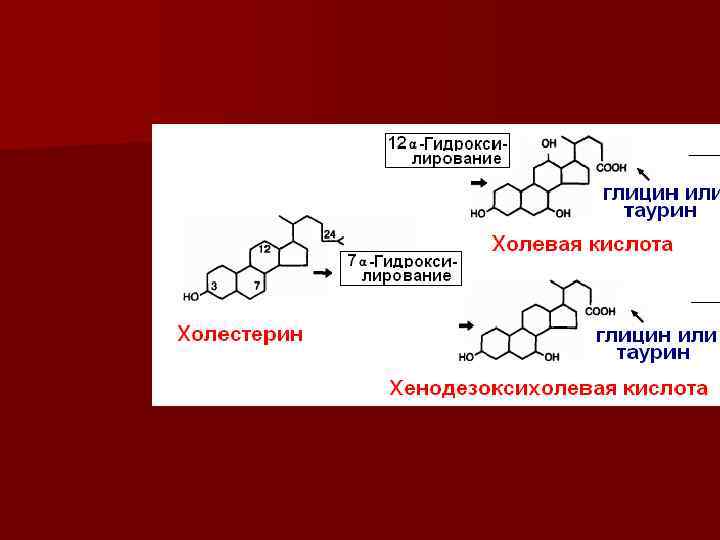
В организме человека эмульгаторами являются ЖЕЛЧНЫЕ КИСЛОТЫ n Это вещества стероидной природы n Синтезируются в печени из холестерина путем окисления по монооксигеназному пути (свободнорадикальное окисление) в две первичные желчные кислоты: ХОЛЕВУЮ и ХЕНОДЕЗОКСИХОЛЕВУЮ, которые затем связываются с аминокислотными остатками глицина и таурина n Гидрофобным компонентом всех желчных кислот является производное холестерина n Гидрофильным компонентом – функциональные группы: гидроксильная, карбоксильная, сульфидная n

n Переваривание жиров – гидролиз сложноэфирных связей жиров панкреатической липазой преимущественно в положении 1 и 3 n Основное место переваривания кишечник

При поступлении пищи в кишечник, слизистая секретирует в кровь гормон холецистокинин n Холецистокинин действует на желчный пузырь, стимулируя секрецию желчных кислот n Холецистокинин действует на поджелудочную железу, стимулируя секрецию пищеварительных ферментов n Другие клетки кишечника, при поступлении кислого содержимого из желудка, выделяют секретин – гормон, стимулирующий секрецию бикарбоната в сок поджелудочной железы n
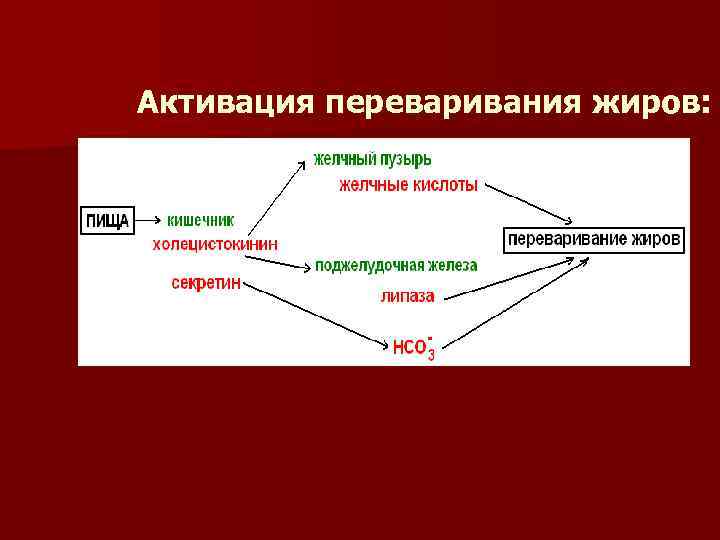
Активация переваривания жиров:
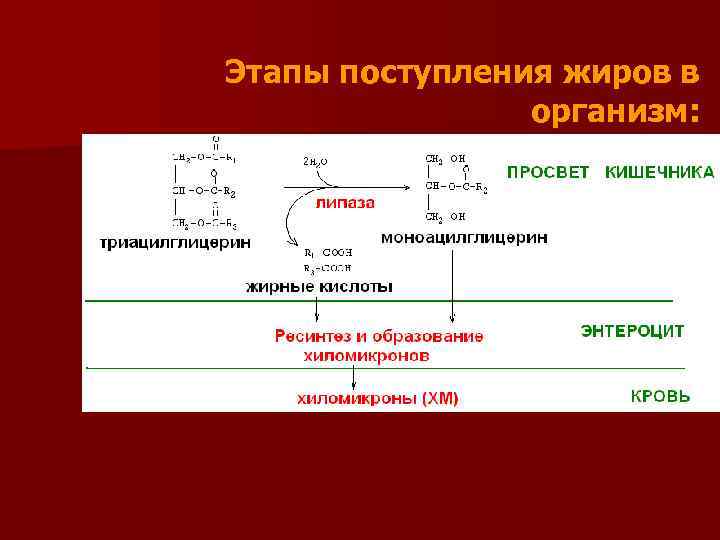
Этапы поступления жиров в организм:

В энтероцитах снова образуются триацилглицерины, так называемый РЕСИНТЕЗ жира n Значение ресинтеза - образование жиров, близких по составу к жирам организма n Из ресинтезированного жира, других липидов и апобелков формируются липопротеиновые частицы, а именно хиломикроны n Желчные кислоты по системе воротной вены возвращаются в печень, и могут снова поступать в желчь, этот процесс называется рециркуляцией желчных кислот n
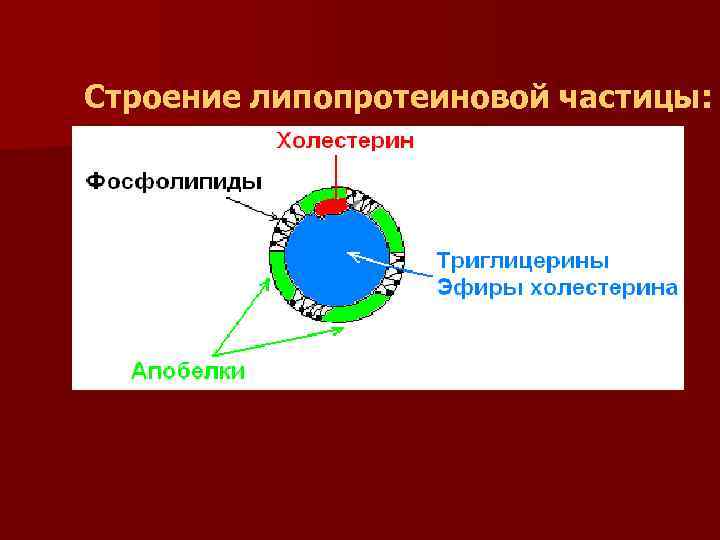
Строение липопротеиновой частицы:

n Липопротеины - это сферические частицы, в которых можно выделить гидрофобную сердцевину, состоящую из триглицеридов (ТГ) и эфиров холестерина (ЭХС) и амфифильную оболочку, в составе которой – фосфолипиды и белки

n Биологическая роль липопротеинов – межорганный транспорт липидов в организме n Белки оболочки липопротеинов называются апобелками

ФУНКЦИИ АПОБЕЛКОВ Апобелки выполняют функцию эмульгаторов, то есть растворяют жиры в плазме крови n Некоторые из апобелков являются регуляторами активности ферментов липидного обмена n Некоторые из апобелков могут обладать собственной ферментативной активностью n Апобелки выступают в качестве лигандов клеточных рецепторов для липопротеинов n Многие апобелки осуществляют транспорт липидов из одного липопротеина в другой n

Липопротеины отличаются друг от друга по соотношению компонентов n У разных липопротеинов наблюдается различное соотношение липидов и белка в составе частицы, поэтому различна и плотность n Липопротеины разделяют по плотности методом ультрацентрифугирования n

Разделение липопротеинов сыворотки крови:
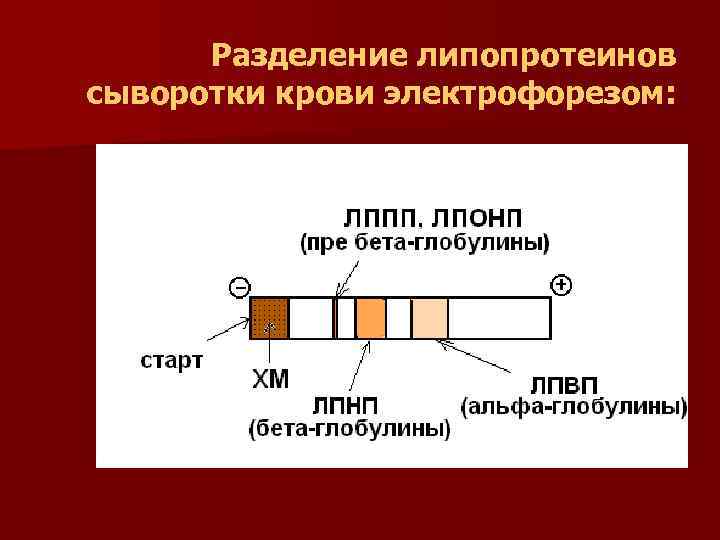
Разделение липопротеинов сыворотки крови электрофорезом:

Хиломикроны (ХМ) - образуются в клетках кишечника n Биологическая роль: перенос экзогенного жира из кишечника в ткани (в основном - в жировую ткань) и экзогенного ХС в печень n n Строение: Триацилглицерины - 85% массы хиломикрона n фосфолипидов - 3% массы, апобелков - 2%, два из которых – апо. А и апо. В 48 n n синтезируются на рибосомах энтероцита n холестерин и его эфиры - 5%.

Путем экзоцитоза ХМ поступают в лимфу n Попадают в большой круг кровообращения, минуя печень n После употребления в пищу жира в крови наблюдается повышенное содержание ХМ n Сыворотку в этом случае называют хилезной, она мутная до молочного цвета n

n В кровеносном русле происходит перенос на ХМ ещё двух апобелков: апо С и апо Е n апо. А и апо. В 48 –выполняют транспортную роль (растворяют жир в плазме) n апо С – активирует липопротеинлипазу n апо Е – выполняет роль лиганда для рецепторов печени n Стенки капилляров жировой, мышечной и других клеток содержат фермент – липопротеинлипазу (ЛПЛ) n ЛПЛ гидролизует триацилглицерины хиломикрона (ЛПЛ эндотелия напоминает по механизму действия панкриатическую липазу, вследствие чего жирные кислоты и глицерин поступают в перефирические ткани) n Остатки ХМ, содержащие экзогенный ХС и белки следуют в печень

Липопротеины очень низкой плотности (ЛПОНП) - образуются в печени n Биологическая роль: транспорт эндогенного жира, синтезированного в печени из избытка углеводов, в жировую ткань n Строение: n эндогенные триацилглицерины 55% n эфиры холестерина и холестерина – 17% n Фосфолипидов -18% белковая часть -10%, представлена апо. В 100 n n

Из печени ЛПОНП поступают в кровь, где к ним присоединяются белки апо Е и апо. С n Апо. С - активатор липопротеинлипазы капилляров, которая расщепляет триглицериды, образуя глицерин и жирные кислоты, поступающие в ткань n Затем ЛПОНП теряет апо. С, превращаясь в ЛППП - липопротеины промежуточной плотности n ЛППП, теряя апо. Е, превращаются в липопротеины низкой плотности (ЛПНП). n
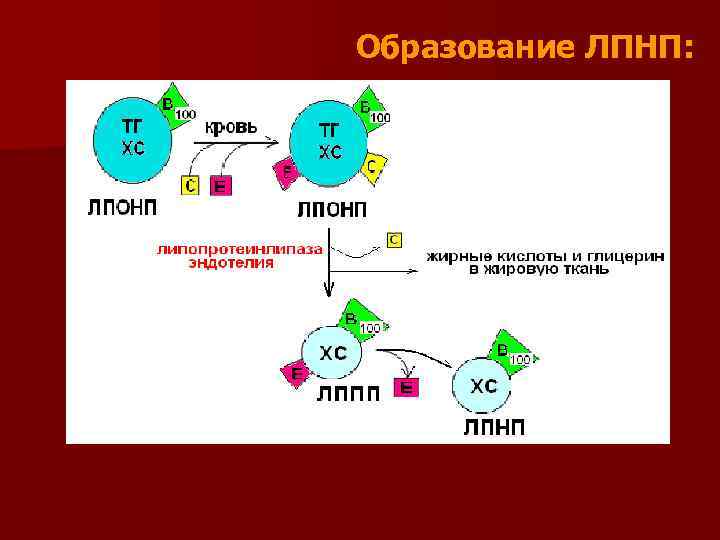
Образование ЛПНП:

Липопротеины низкой плотности n Липопротеины низкой плотности(ЛПНП) - образуются в кровеносном русле из ЛПОНП через стадию образования ЛППП n Биологическая роль: транспорт эндогенного холестерина в ткани Строение: n эндогенные триацилглицерины 7% эфиры холестерина и холестерина – 50% n Фосфолипидов -21% n белковая часть -22% n n

Почти во всех клетках имеются рецепторы для апо. В 100 n апо. В 100 – выполняет роль лиганда, взаимодействуя с рецепторами ЛПНП тканей n ЛПНП фиксируются на поверхности клеток, при этом наблюдается переход холестерина в клеточные мембраны. n

При генетическом дефекте рецепторов к апо. B 100 развивается наследственная гиперхолестеринемия, приводящая к раннему атеросклерозу n В этом случае у гомозиготных детей уже в возрасте 57 лет наблюдаются множественные инфаркты миокарда n У гетерозигот острые инфаркты миокарда отмечаются в 30 -40 -летнем возрасте n

Липопротеины высокой плотности Липопротеины Высокой Плотности (ЛПВП) образуются в печени n Биологическая роль: транспорт холестерина из тканей в печень и фосфолипидов из печени в ткани, то есть удаление холестерина из тканей n Строение: n эндогенные триацилглицерины 3% эфиры холестерина и холестерина – 20% n Фосфолипидов -27% n белковая часть -50% n n n В кровеносном русле к ЛПВП присоединяется белокфермент лецитинхолестеринацилтрансфераза (ЛХАТ)
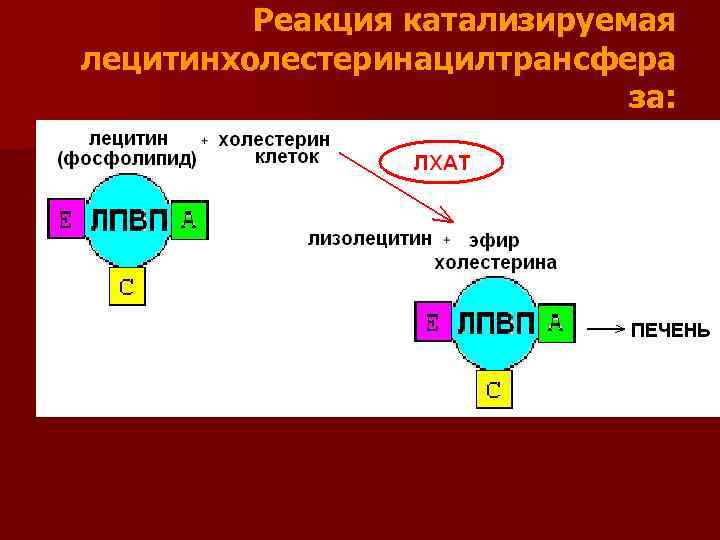
Реакция катализируемая лецитинхолестеринацилтрансфера за:

Реакция катализируемая ЛХАТ - переноса жирной кислоты на холестерин образует эфир холестерина n Образующийся эфир холестерина является очень гидрофобным веществом и сразу переходит в ядро ЛПВП n Так при контакте с мембранами клеток ЛПВП удаляют из них избыток холестерина n Дальше ЛПВП идут в печень, там разрушаются, и избыток холестерина удаляется из организма n

n Нарушение соотношения между количеством ЛПНП, ЛПОНП и ЛПВП может вызывать задержку холестерина в тканях n Это приводит к атеросклерозу n ЛПНП называют атерогенными липопротеидами, а ЛПВП антиатерогенными липопротеидами n При наследственном дефиците ЛПВП наблюдаются ранние формы атеросклероза

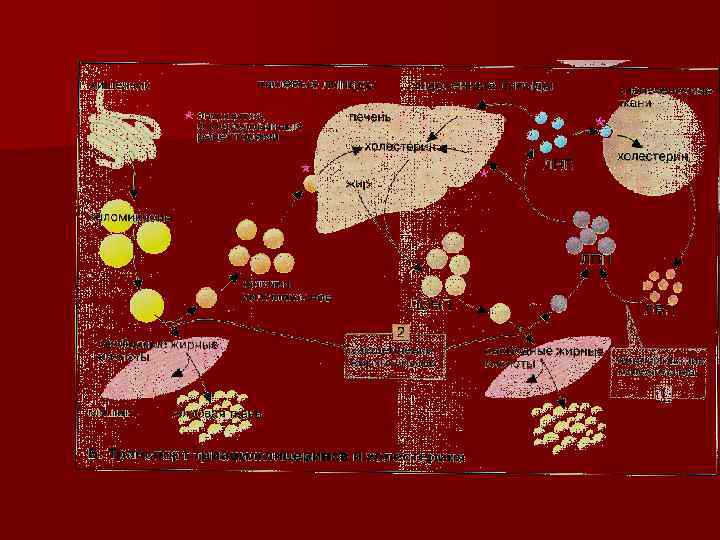

ФОСФОЛИПИДЫ как источники внутриклеточных мессенджеров n Основу мембран составляют ФОСФОЛИПИДЫ n Состоят из четырех компонентов: спирт глицерин n жирные кислоты, одна из которых, чаще всего арахидоновая n фосфат n аминоспирт n
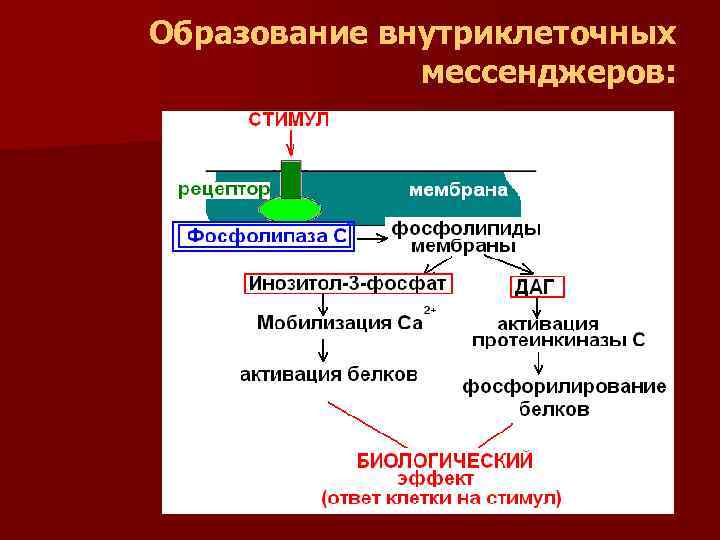
Образование внутриклеточных мессенджеров:

В ответ на стимул, через рецепторный механизм, в клеточной мембране активируется фермент фосфолипаза С n Субстратом для этого фермента являются фосфолипиды клеточной мембраны n В результате образуются внутриклеточные мессенджеры - инозитол-3 -фосфат и диацилглицерол n
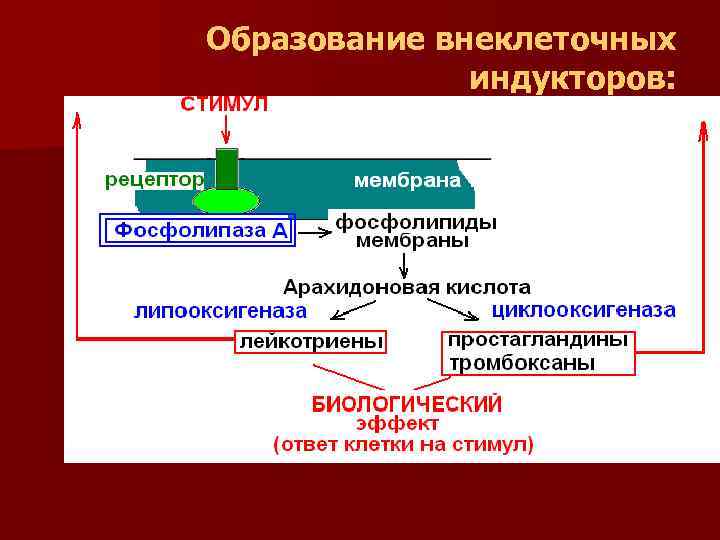
Образование внеклеточных индукторов:

В ответ на на стимул, через рецепторный механизм, в клеточной мембране активируется фермент фосфолипаза А n Субстратом для этого фермента являются фосфолипиды клеточной мембраны n В результате нарушения диэфирной связи образуется арахидоновая кислота n арахидоновая кислота служит субстратом для таких ферментов, как циклооксигеназа и липооксигеназа n В результате образуются внеклеточные индукторы, относящиеся к классу эйкозаноидов – тромбоксаны, простогландины, лейкотриены n

n Липогенез – синтез жира, осуществляемый в жировой ткани и печени

Основные этапы липогенеза: n Для синтеза нейтрального жира необходим глицерин в активной форме глицерол-3 -фосфат (глицеринкиназа) n Для синтеза нейтрального жира необходимы жирные кислоты в активной форме– Ацил-Ко. А (ацил-Ко. Асинтаза) n Следующий этап - образование фосфатидной кислоты
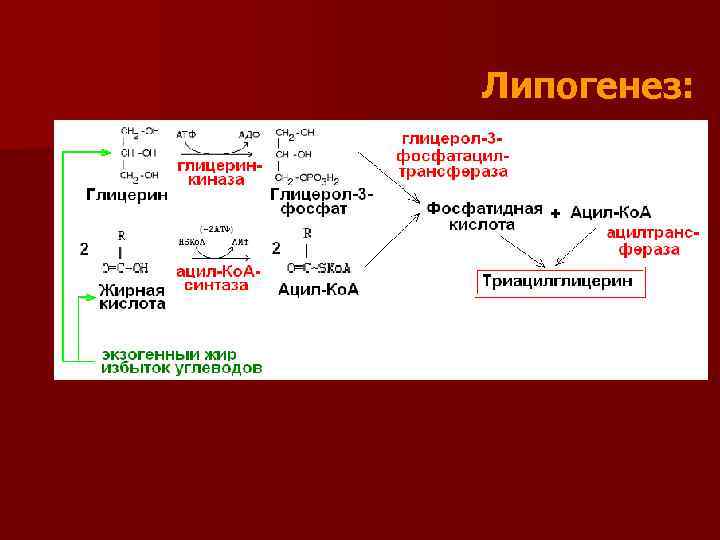
Липогенез:

n Ключевой фермент липогенеза – глицерол-3 фосфатацилтрансфераза

ГОРМОНАЛЬНАЯ РЕГУЛЯЦИЯ СИНТЕЗА ЖИРА n Инсулин стимулирует синтез жира n Инсулин стимулирует биосинтез ферментов, катализирующих образование ацил-Ко. А и триацилглицеринов

ЖИРОВАЯ ИНФИЛЬТРАЦИЯ ПЕЧЕНИ n жировой гепатоз развивается в следствие дисбаланса между синтезом триацилглицеридов и фофолипидов в сторону увеличения синтеза нейтрального жира в печени

Причины развития ЖИРОВОЙ ИНФИЛЬТРАЦИИ ПЕЧЕНИ Увеличение поступления жира в печень: а) перегрузка печени пищевым жиром и углеводами; б) обеднение печени гликогеном, приводящее к мобилизации жира из депо; в) повышение секреции соматотропного гормона гипофизом, мобилизующего жир из депо

Затруднение удаления (выхода) жира из печени: а) недостаточно белка для синтеза специализированных белков для формирования транспортной формы ЛОНП; б) преобладание из двух конкурентных путей синтеза липидов (триацилглицеридов и фосфолипидов) именно триацилглицеридов в связи с недостаточностью липотропных факторов

Участие липотропных факторов в липогенезе:

ЛИПОЛИЗ Катаболизм жира идет в три этапа: 1. Гидролиз жира до глицерина и жирных кислот (липолиз) 2. Превращение глицерина в ацетил-Ко. А 3. Общий путь – цикл трикарбоновых кислот

n Липолиз происходит в ходе мышечной работы и при голодании n В результате образуется глицерин и жирные кислоты, которые выступают как источники энергии

Продукты липолиза - глицерин и жирные кислоты (ЖК) выходят из жировой клетки, попадают в кровь и поступают в клетки других тканей n Глицерин как вещество гидрофильное растворяется в плазме крови n ЖК - гидрофобные вещества. Поэтому для транспорта в кровяном русле для них необходимы переносчики n Транспорт ЖК обеспечивают белки плазмы крови альбумины, образующие с ними комплексы n

n ЖК, находящиеся в комплексе с альбуминами, обозначаются термином НЕЭСТЕРИФИЦИРОВАННЫЕ ЖИРНЫЕ КИСЛОТЫ (НЭЖК) n Уровень НЭЖК в крови – показатель степени мобилизации жира: чем больше в плазме крови НЭЖК, тем интенсивнее идет липолиз

Окисление глицерина:

n Ацил-Ко. А не может проходить через мембрану митохондрий n Поэтому имеется специальный механизм транспорта ЖК из цитоплазмы в митохондрию при участии вещества – КАРНИТИНА n Во внутренней мембране митохондрий есть специальный транспортный белок, обеспечивающий перенос n Благодаря этому ацилкарнитин легко проникает через мембрану митохондрий
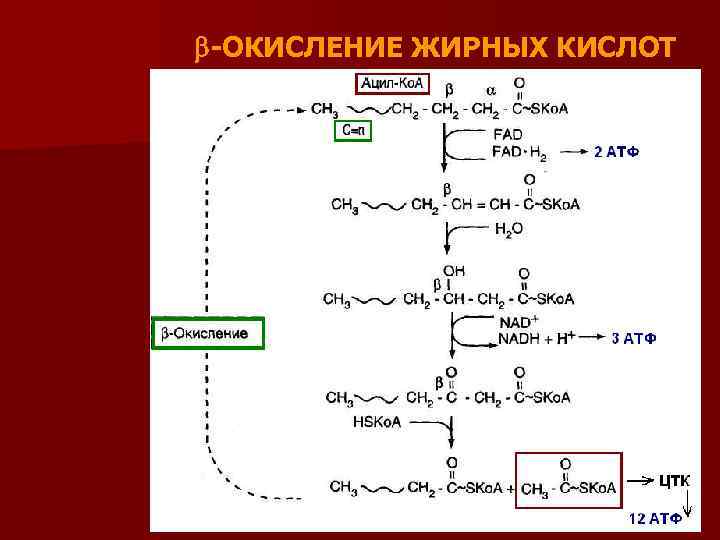
-ОКИСЛЕНИЕ ЖИРНЫХ КИСЛОТ

Процесс -окисления является циклическим n За каждый оборот цикла от ЖК отщепляется 2 углеродных атома в виде ацетильного остатка n Укороченный на 2 углеродных атома ацил. Ко. А снова подвергается окислению (вступает в новый цикл реакций -окисления) n Образующийся Ацетил-Ко. А может дальше вступить в цикл трикарбоновых кислот n

ГОРМОНАЛЬНАЯ РЕГУЛЯЦИЯ ЛИПИДНОГО ОБМЕНА Гормоны прямого действия (адреналин, соматотропный гормон гипофиза, инсулин) n Гормоны косвенного действия (глюкокортикостероиды, половые гормоны, лептин) n

АДРЕНАЛИН n Мембраны адипоцитов содержат адренорецепторы двух типов ( и ) n Активация -адренорецептора связано с торможением липолиза n -адренорецептор связан с эффектом, вызывающим стимуляцию липолиза n В целом у человека преобладают адренорецепторы, поэтому суммарное действие адреналина приводит к активации липолиза

СОМАТОТРОПНЫЙ ГОРМОН n стимулирует липолиз

ИНСУЛИН n угнетает липолиз n активирует липогенез

глюкокортикостероиды оказывают двоякое действие: n на фоне мышечной работы глюкокортикоиды стимулируют липолиз n в состоянии покоя глюкокортикоиды ингибируют липолиз n при развитии опухоли коры надпочечников или при введении высоких доз препаратов глюкокортикостероидов, наблюдается рост жировых запасов на лице и в верхней части туловища (синдром Иценко-Кушинга) n

ПОЛОВЫЕ ГОРМОНЫ n активация липолиза

n ЛЕПТИН (от лат. Leptos – тонкий, худой) гормон жировой ткани n ЛЕПТИН по химической природе – полипептид, синтезируется в адипоцитах n Рецепторы к ЛЕПТИНУ расположены в гипоталамусе и в тканях репродуктивной системы n ЛЕПТИН снижает выработку нейропептида Y, который вызывает повышение аппетита и усиливает синтез жира n ЛЕПТИН также стимулирует выработку разобщающих белков бурого жира n Суммарный эффект лептина: снижение аппетита и усиление липолиза

Концентрация ЛЕПТИНА в крови пропорциональна количеству жировых клеток n Можно считать, что ЛЕПТИН передает в головной мозг информацию о количестве жира в организме n ЛЕПТИН также усиливает репродуктивную функцию человека n В настоящее время ведутся работы над созданием рекомбинантного ЛЕПТИНА для лечения ожирения. n

Образование кетоновых тел: При интенсивном липолизе образуется избыток Ацетил-Ко. А (бета-окисление) n Может сложиться ситуация, при которой для поступления Ацетил-Ко. А в ЦТК будет не достаточное количество оксалоацетата (метаболит углеводного обмена, первая реакция ЦТК) n Избыток Ацетил-Ко. А приводит к взаимодействию этих молекул друг с другом и образованию кетоновых тел n

Образование кетоновых тел:

Кетоновые тела синтезируются в печени, легко проходят через митохондриальные и клеточные мембраны и поступают в кровь n Кровью они транспортируются во все другие ткани n Используются только ацетоацетат и бетагидроксибутират n Бета-гидроксибутират превращается в ацетоацетат, а ацетоацетат вступает в реакцию с промежуточным продуктом ЦТК сукцинил-Ко. А n

n. В норме процессы синтеза и использования кетоновых тел уравновешены, поэтому концентрация кетоновых тел в крови и в тканях обычно очень низка, и составляет 0. 12 - 0. 30 ммоль/л

n При общем или углеводном голодании может нарушаться баланс между образованием и утилизацией кетоновых тел n На 3 -й день голодания концентрация кетоновых тел в крови будет примерно 2 - 3 ммоль/л, при дальнейшем голодании - гораздо более высокой n Это состояние называют ГИПЕРКЕТОНЕМИЯ

Похожая ситуация характерна для САХАРНОГО ДИАБЕТА n При сахарном диабете инсулинзависимые клетки испытывают сильнейшее углеводное голодание n Наблюдается активация липолиза n Повышается образование кетоновых тел n При тяжелых формах сахарного диабета концентрация кетоновых тел в крови может достигать опасных для жизни значений: до 20 ммоль/л n

Все кетоновые тела являются органическими кислотами n Их накопление приводит к сдвигу p. H в кислую сторону, с развитием КЕТОАЦИДОЗА n Увеличение концентрации ацетоацетата приводит к ускоренному образованию ацетона n Ацетон - токсичное вещество (органический растворитель), растворяется в липидных компонентах клеточных мембран и дезорганизует их n Страдают все ткани организма, а больше всего клетки нервной ткани n Появление кетоновых тел в моче - КЕТОНУРИЯ n

Нарушения липидного обмена n стеаторея, появление в кале липидов. В зависимости от этиологии различают три группы стеаторей:

n панкреатогенная стеаторея обусловлена дефицитом панкреатической липазы n Это приводит к снижению интенсивности процессов гидролитического расщепления в кишечнике триацилглицеридов до глицерина и ЖК n Наблюдается обычно при панкреатинах, гипоплазии поджелудочной железы, наследственном дефиците липазы

n гепатогенная стеаторея связана с нарушением поступления желчи в 12 перстную кишку n В связи с этим жиры не эмульгируются и намного хуже подвергаются гидролизу липазой n Помимо этого в кале отсутствуют желчные пигменты n Наблюдается при закупорке или сужении желчных путей, гепатитах и циррозе;

n энтерогенная стеаторея обусловлена снижением метаболической активности слизистой оболочки тонкого отдела, где происходит синтез собственных липидов организма n Наблюдается при наследственном дефиците ферментов синтеза липидов, воспалении слизистой оболочки и обширной резекции тонкого отдела кишечника

n Гиперлипопротеинемии обусловлены замедленным распадом липопротеидного комплекса (недостаточность фермента липопротеинлипазы) или нарушением метаболизма транспортных форм
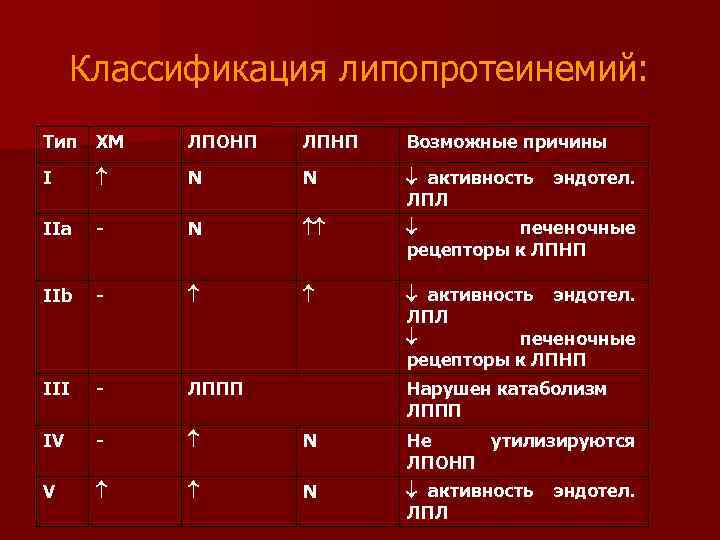
Классификация липопротеинемий: Тип ХМ ЛПОНП ЛПНП Возможные причины I N N активность ЛПЛ IIa - N печеночные рецепторы к ЛПНП IIb - активность эндотел. ЛПЛ печеночные рецепторы к ЛПНП III - ЛППП IV - N Не утилизируются ЛПОНП V N активность ЛПЛ эндотел. Нарушен катаболизм ЛППП эндотел.
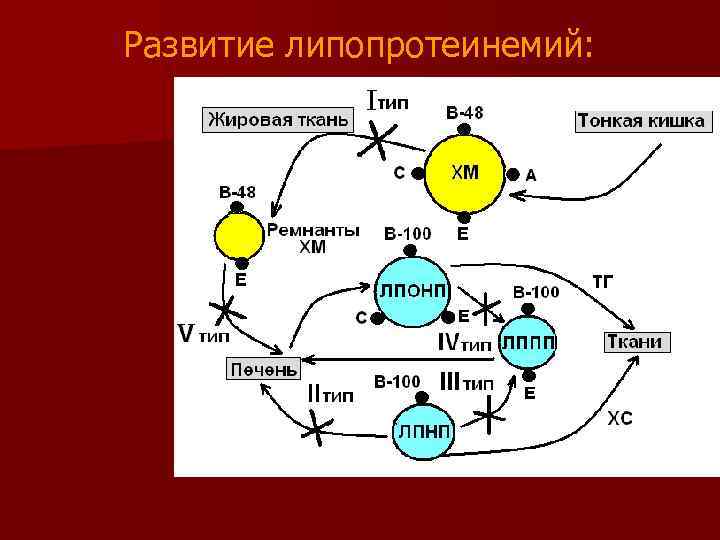
Развитие липопротеинемий:

n Гиперлипопротеинемия в комплексе с гиперхолестеролемией (повышенное содержание в крови холестерола) являются главной причиной атеросклероза

n Нарушение липидного обмена влечет за собой накопление липидов нескольких видах ткани:

n Артериальная стенка – накопление холестерина и связанные с этим клеточная пролиферация и фиброз являются морфологической основой атеросклероза n Атеросклероз является общей причиной ИБС, нарушений мозгового кровообращения, перемежающей хромоты и нарушений кровотока в жизненно важных органах и тканях

n Желчный пузырь – образование желчных камней n Как правило камни холестериновой природы

n Печень – накопление ТГ (триглициринов) ведет к жировой инфильтрации печени

ЛЕЧЕНИЕ: n Средства, снижающие уровень липидов в плазме крови (гиполипидемические средства)
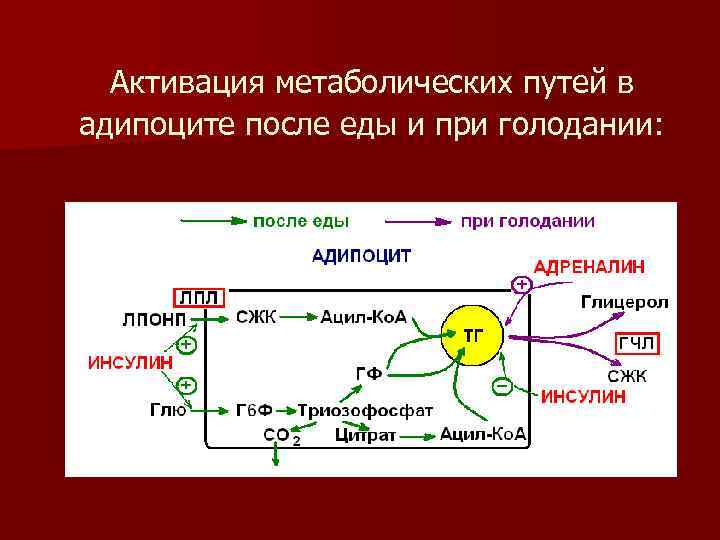
Активация метаболических путей в адипоците после еды и при голодании:
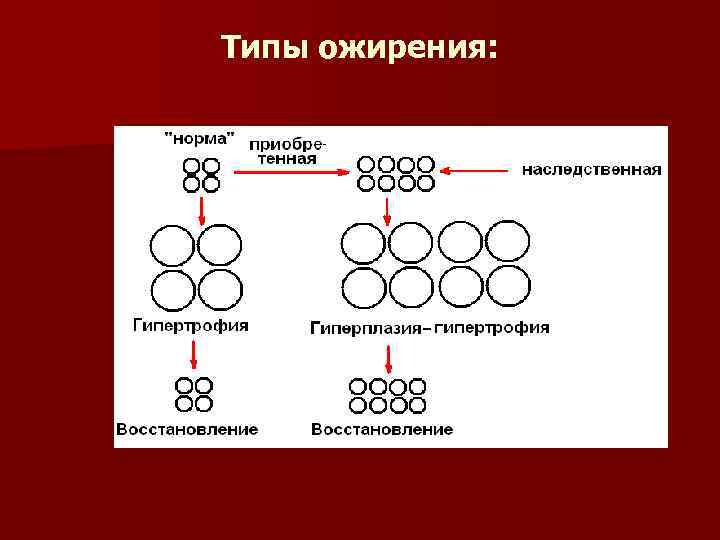
Типы ожирения:

n Количество адипоцитов закладывается в неонатальном периоде? n Происходит ли митотическое деление адипоцитов при усиленном питании?

МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ ПРИ ОЖИРЕНИИ n Развивается нарушение толерантности к n Наблюдается гиперлипопротеинемия, как за счет триацилглицеринов, так и за счет холестерина Развивается инсулинорезистентность жировых клеток Наблюдается гиперинсулинемия Повышаетсчя секреция глюкокортикоидов Наблюдается меньшее колебание гормона роста в плазме крови n n глюкозе

После снижения массы тела все метаболические сдвиги нормализуются n В настоящее время установлено, что адипоциты разных жировых депо могут различаться по размерам и реакциям на гормоны n У мужчин жир откладывается в основном на животе и верхней части туловища n У женщин – в нижней части (ягодичнобедренное ожирение) n Известно, что метаболические последствия ожирения более тесно связаны с ожирением верхней половины тела - абдоминальным ожирением n
липиды.ppt