Обезболивание.ppt
- Количество слайдов: 42

ОБЕЗБОЛИВАНИЕ

История обезболивания Боль как ответная реакция на операционную травму долгое время препятствовала развитию хирургии. Любое оперативное вмешательство являлось пыткой длю пациента, вызывало страх и ужас, а зачастую приводило к смерти на операционном столе от болевого шока. Известный русский хирург Н. И. Пирогов рассказывал об одном из таких случаев: «Оперированный страшно мучился, кричал и рвался. Во время отпиливания кости вдруг крик перестал, лицо страшно побледнело , глаза выпятились из орбит, зрачки расширились, все тело окоченело и смерть непосредственно последовала за этими явлениями «.

По описанию Н. И. Пирогова, это не что иное, как операционный, или болевой шок со смертельным исходом. Что же происходит в организме при тяжелой болевой травме?
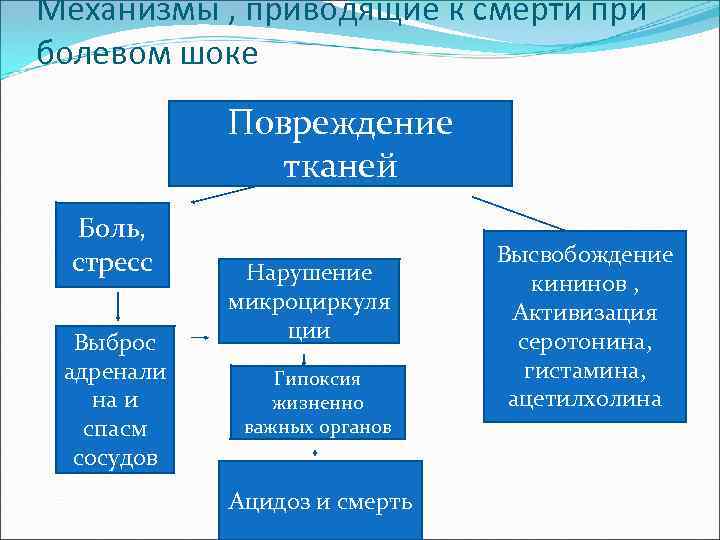
Механизмы , приводящие к смерти при болевом шоке Повреждение тканей Боль, стресс Выброс адренали на и спасм сосудов Нарушение микроциркуля ции Гипоксия жизненно важных органов Ацидоз и смерть Высвобождение кининов , Активизация серотонина, гистамина, ацетилхолина

Понятно , что надо снять пусковой механизм развития болевого шока- боль. Над этой проблемой человечество работало веками. Еще Амбруаз Паре с этой целью применял сдавление нервных стволов наложением жгута и охлаждением тканей. Сама процедура до наступления обезболивания была мучительной для пациента. Следует отметить, что местное охлаждение не потеряло своего значения до настоящего времени(орошение хлорэтилом с целью достижения местного обезболивания).

Развитие местного обезболивания подтолкнуло введение в мед. Практику шприца(Вуд, Правец) и открытие местноанестезирующего действия кокаина. В 1884 г. Холстед использовал кокаин для блокады нервных стволов при удалении зубов, а А. И. Лукашевич – для анестезии пальцев. За рубежом аналогичный способ двумя годами позже предложил Оберст. До сих пор этот метод обезболивания называют методом Оберста- Лукашевича

Истоки общего обезболивания начинаются с обнаружения обезболивающих свойств эфира Парацельсом в 1549 г. Эфир первоначально был открыт Люллиусом в Испании в 1200 г. В 1730 г. Флобениус осуществил синтез эфира. Однако общепринятой датой рождения анестезиологии считают 16 октября 1846 г. , когда амер. зубной врач Мортон публично дал эфирный наркоз при удалении опухоли подчелюстной железы. Мортону и химику Джексону , работавшему вместе с ним и подсказавшему использовать обезболивающее действие эфира, была присуждена премия Парижской академии наук. Открытие эфирного наркоза послужило толчком к бурному развитию анестезиологии.

В 1847 г. Н. И. Пирогов опубликовал монографию по эфирному наркозу, использовал его при оказании помощи раненым, предложил ректальный наркоз. В 1799 г. анг. химик Деви описал обезболивающее действие закиси азота, а в 1845 г. ам. врач Уэллс использовал ее при экстракции зубов. В 1845 г. Симпсон сообщил о наркотическом действии хлороформа, а Людвиг применил хлорэтил для кратковременного наркоза(рауш- наркоз).

Наркозу предшествует специальная подготовка — премедикация цель : — снизить эмоциональное напряжение, тревогу, вызванные ожиданием операции и наркоза, затормозить нежелательные реакции Варианты премедикация обычно включают назначение на ночь снотворных, успокаивающих, антигистаминных препаратов, иногда транквилизаторов и нейролептиков.

За 40— 50 минут до операции еще в палате вводят внутривенно анальгетики (промедол), атропин, по показаниям — психотропные и антигистаминные средства. При подготовке к наркозу желудок должен быть пустым, кишечник очищен, искусственные челюсти вынуты, мочевой пузырь опорожнен. У женщин снимают лак с ногтей, косметику с лица, так как это мешает наблюдению

Обезболивание- Это совокупность мероприятий направленных на искусственное торможение ЦНС или утраты болевой чувствительности в отдельных участках тела , сопровождается выключением болевых ощущений.

Способы обезболивания делятся на: ØОбщие(торможение ЦНС) ØМестные(утрата болевой чувствительности в отдельных участках тела)

Общее обезболивание — это управляемая медикаментозная токсическая кома. Состояние, характеризующееся временным выключением сознания, болевой чувствительности, рефлексов и расслаблением скелетных мышц, вызванное воздействием наркотических веществ на ЦНС.

Классификация: I. По факторам влияющим на ЦНС: § фармакологический § электро-наркоз § гипно-наркоз

II По способу воздействия и способу введения препаратов: § ингаляционный(масочный , эндотрахеальный, эндобрахеальн ый) § неингаляционный( в/в , в/м)

IIIпо кол-ву используемых препаратов: § мононаркоз § смешанный наркоз § комбинированный

IVпо применению препаратов на разных этапах операции различают: § водный наркоз(кратковременно быстро наступает , помогает миновать стадию возбуждения) § поддерживающий главный или основной(применяется на всем протяжении обезболивания) § базестный или поверхостный( анестетик , который позволяет уменьшить дозу основного

Ингаляционный наркоз достигается при помощи легко испаряющихся (летучих) жидкостей — фторотана, севорана или газообразных наркотических веществ — закиси азота.

При эндотрахеальном методе наркоза наркотическое вещество поступает из наркозного аппарата в организм через трубку, введенную в трахею. Он обеспечивает свободную проходимость дыхательных путей и может использоваться при операциях на шее, лице, голове, исключает возможность аспирации рвотных масс, крови; уменьшает количество применяемого наркотического вещества

Выделяют определенные стадии, характеризующие глубину наркоза: I — аналгезия, II — возбуждение, III — хирургическая стадия, подразделяющаяся на 4 уровня: Øуровень движения глазных яблок Øначало утраты роговичного рефлекса Ø расширение зрачка Ø уровень диафрагмального дыхания IV- пробуждение.

Стадия аналгезии(I). Больной в сознании, но заторможен, дремлет, на вопросы отвечает односложно. Отсутствует поверхностная болевая чувствительность, но тактильная и тепловая чувствительность сохранена. В этот период возможно выполнение кратковременных вмешательств (вскрытие флегмон, гнойников, диагностические исследования). Стадия кратковременная, длится 3– 4 мин.

Стадия возбуждения (II). На сегодня потеряла свою значимость, так как современные препараты для анестезии, позволяют преодолевать практически мгновенно эту стадию.

Хирургическая стадия (III) имеет 4 уровня. С наступлением этой стадии наркоза больной успокаивается, дыхание становится ровным, частота пульса и артериальное давление приближаются к исходному уровню. В этот период возможно проведение оперативных вмешательств различных объемов и длительности.

Стадия пробуждения (IV). Как только прекращается подача наркотических веществ, концентрация анестезирующего средства в крови уменьшается, больной в обратном порядке проходит все стадии наркозами наступает пробуждение

Осложнения o. Гипоксия, асфексия o. Ляринго- и бронхоспазм o. Угнетение дых. центра o. Остановка сердца

Внутривенный наркоз. Преимуществами внутривенной общей анестезии являются быстрое введение в наркоз, отсутствие возбуждения, приятное для больного засыпание. Препараты: барбитураты, гиксинал, оксибутуран –натрия , кетамин.

Нейролепто анальгезия Это особое состояние при котором сознание заторможено , но сохранено Это состояние за счет комбинированного действия дробпиредола, фентанина. Для современного наркоза используют миорелоксанты или курареподобные препараты. Различают короткого и длительного применения

Местное обезболивание — это обратимая и намеренно вызванная потеря болевой чувствительности в определенной части тела при полном сохранении сознания. . Местное обезболивание используется для проведения хирургических манипуляций и небольших операций, а также для лечения болевых синдромов.

Преимуществами местной анестезии: vсохранение сознания, т. е. возможность контакта с пациентом; vотсутствие специальной предоперационной подготовки; vпростота и доступность выполнения; vотсутствие дорогостоящей аппаратуры для выполнения.

Отрицательные свойства анальгезии: vвозможные аллергические реакции v. Невозможность точной дозировки v. После введения препарата не возможно прекратить действие препарата быстро

Виды терминальной анестезии: q. Анестезия смазывания q. Анестезия орошением q. Местная инфильтрационная анестезия тугим ползучим инфильтратом по Вишневскому

Терминальная анестезия Развивается, когда анестетик непосредственно контактирует с нервными окончаниями, проникая через кожу или слизистые оболочки. Иногда применяют метод охлаждения для достижения терминальной анестезии за счет быстрого испарения с поверхности кожи летучих жидкостей

Проводниковая анестезия: ØЭпидуральная ØСубдуральная

Проводниковая анестезия развивается вследствие блокады анестетиком проводящих нервных стволов, сплетений или корешков спинного мозга. Этот метод называется проводниковой или регионарной анестезией. При проводниковой анестезии утрачивается болевая чувствительность в зоне (регионе) иннервации проводящих путей нервной системы.

Проводниковая анестезия по Оберсту—Лукашевичу

При спинномозговой анестезии анестетик вводится в субарахноидальное пространство, а при перидуральной (эпидуральной) — в перидуральное пространство.

Новокаиновые блокады- Это введение низкоконцентрированного анестетика по ходу нервных стволов или в область нервных ганглиев или в клетчатое пространство.

Блокады применяют при некоторых заболеваниях и травмах для уменьшения боли, профилактики шока и улучшения состояния больного. Осуществлять новокаиновые блокады надо при строгом соблюдении правил асептики в положении больного, удобном для выполнения блокады. После блокады больной в течение 2 ч должен находиться в постели.

Различают блокады: o. Футлярные o. Межреберные o. Шейная o. Внутритазовая o. Паранефральная

Футлярную новокаиновую блокаду поперечного сечения конечности проводят при значительных повреждениях тканей конечности, а также перед снятием длительно находившегося на конечности жгута с целью профилактики «турникетного» шока и синдрома длительного сдавления.

Шейная вагосимпатическая блокада проводится при травмах грудной клетки с повреждением органов грудной полости. Раствор новокаина вводят через точку, расположенную по заднему краю середины грудиноключично-сесцевидной (кивательной) мышцы.
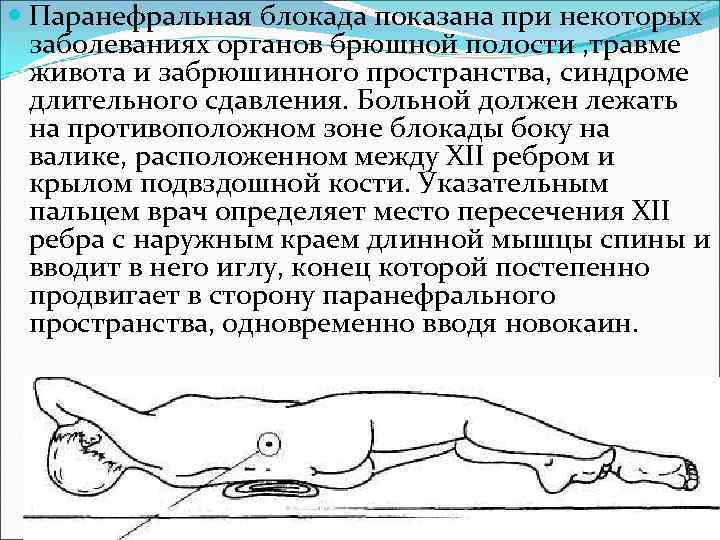
Паранефральная блокада показана при некоторых заболеваниях органов брюшной полости , травме живота и забрюшинного пространства, синдроме длительного сдавления. Больной должен лежать на противоположном зоне блокады боку на валике, расположенном между XII ребром и крылом подвздошной кости. Указательным пальцем врач определяет место пересечения XII ребра с наружным краем длинной мышцы спины и вводит в него иглу, конец которой постепенно продвигает в сторону паранефрального пространства, одновременно вводя новокаин.
Обезболивание.ppt