662ce9ad0c7455a5a86aead281ee9971.ppt
- Количество слайдов: 34

«О порядках оказания медицинской помощи при заболеваниях органов кровообращения» . В. В. Мелешенко, главный врач ГБУ «Курганский областной кардиологический диспансер» , главный специалист кардиолог Департамента здравоохранения Курганской области

n Госпитальная летальность пациентов с ОКСп. ST в национальных регистрах стран Европейского Общества Кардиологов варьирует от 4% до 12%

Вопросы классификации и учета острого коронарного синдрома и острого инфаркта миокарда. Выбор тактики – принципиально: n ОИМ с подъемом сегмента ST n ОИМ без подъема сегмента ST n Учитывать в диагнозе? !
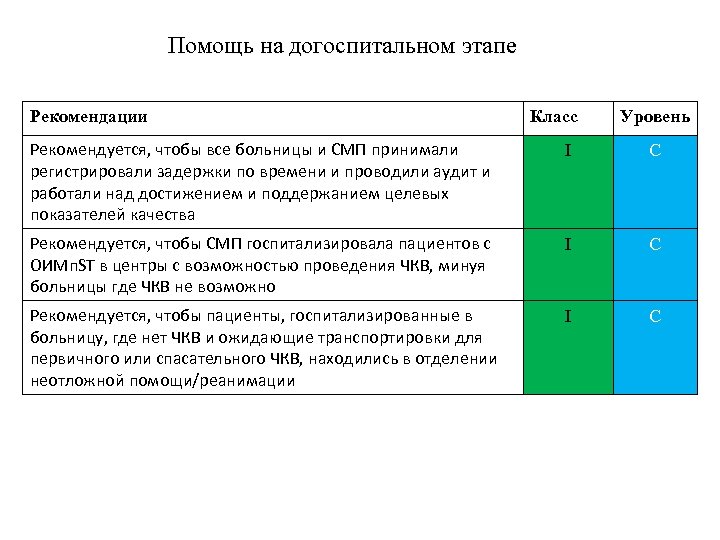
Помощь на догоспитальном этапе Рекомендации Класс Уровень Рекомендуется, чтобы все больницы и СМП принимали регистрировали задержки по времени и проводили аудит и работали над достижением и поддержанием целевых показателей качества I С Рекомендуется, чтобы СМП госпитализировала пациентов с ОИМп. ST в центры с возможностью проведения ЧКВ, минуя больницы где ЧКВ не возможно I С Рекомендуется, чтобы пациенты, госпитализированные в больницу, где нет ЧКВ и ожидающие транспортировки для первичного или спасательного ЧКВ, находились в отделении неотложной помощи/реанимации I C

Новые/пересмотренные концепции 2017 Временный лимит для открытия инфаркт связанной артерии • 0 -12 ч (Класс I) • 12 -48 ч (Класс IIa) • >48 часов (Класс III) ЭКГ • Срочная ангиография рекомендуется при наличии ПБЛНПГ и ПБПНПГ при условии наличия симптомов ишемии
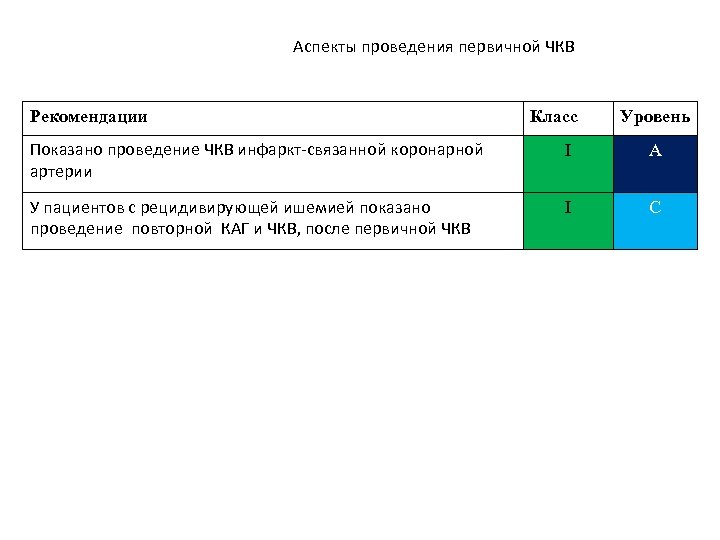
Аспекты проведения первичной ЧКВ Рекомендации Класс Уровень Показано проведение ЧКВ инфаркт-связанной коронарной артерии I A У пациентов с рецидивирующей ишемией показано проведение повторной КАГ и ЧКВ, после первичной ЧКВ I С
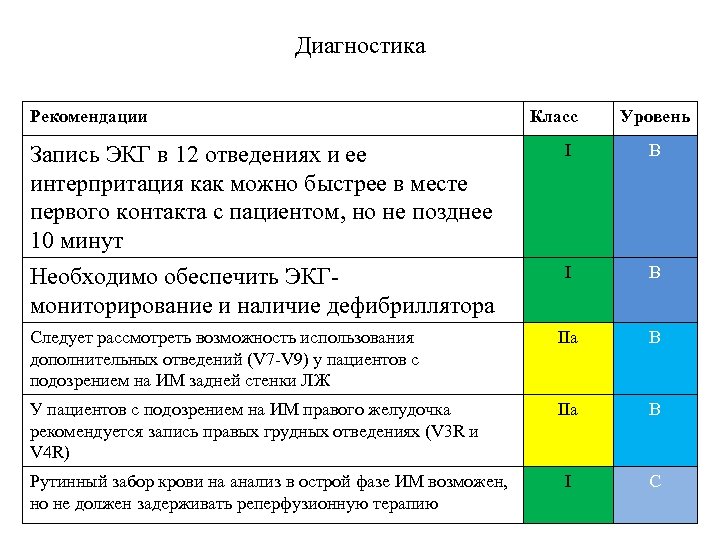
Диагностика Рекомендации Класс Уровень Запись ЭКГ в 12 отведениях и ее интерпритация как можно быстрее в месте первого контакта с пациентом, но не позднее 10 минут I В Необходимо обеспечить ЭКГмониторирование и наличие дефибриллятора I В Следует рассмотреть возможность использования дополнительных отведений (V 7 -V 9) у пациентов с подозрением на ИМ задней стенки ЛЖ IIa B У пациентов с подозрением на ИМ правого желудочка рекомендуется запись правых грудных отведениях (V 3 R и V 4 R) IIa B I C Рутинный забор крови на анализ в острой фазе ИМ возможен, но не должен задерживать реперфузионную терапию

Новые/пересмотренные концепции 2017 MINOCA и индикаторы качества Выбор стратегии • Четкое определение первого медицинского контакта (ПМК) • Определение “время 0” для выбора реперфузионной терапии-начинается со времени установки диагноза ОКСп. ST • Максимальное время задержки от диагностики ОКСп. ST до начала проведения тромболизиса <10 минут (при невозможности проведения ЧКВ в первые 120 минут) • Определение времени от установки диагноза до проведения проводника в ИСА ≤ 120 минут • Рекомендуется использовать термин “дверь-проводник”

Схемы маршрутизации – скорейшая доставка больного в специализированные отделения. Время «Симптом – баллон» = 444 минуты. Консультации через ТЦМК!!! Информировать больного о тактике!
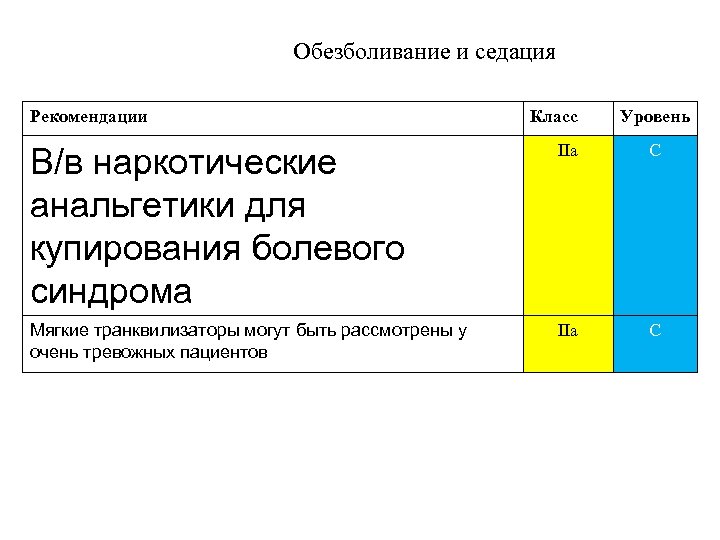
Обезболивание и седация Рекомендации Класс Уровень В/в наркотические анальгетики для купирования болевого синдрома IIa C Мягкие транквилизаторы могут быть рассмотрены у очень тревожных пациентов IIa C
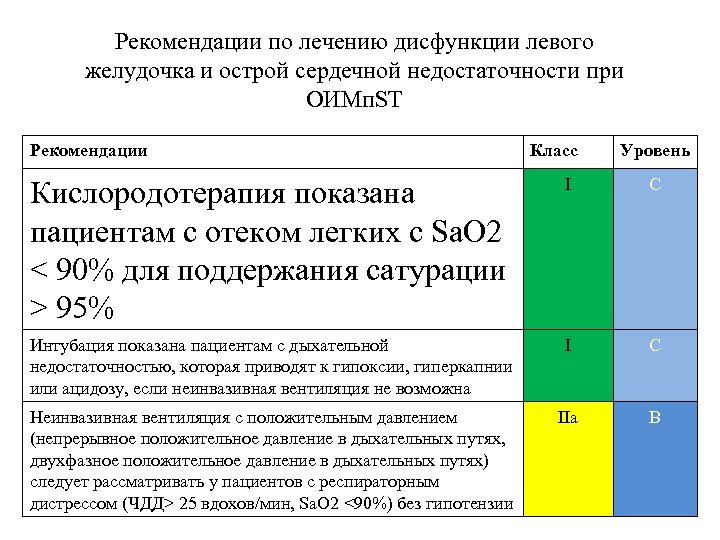
Рекомендации по лечению дисфункции левого желудочка и острой сердечной недостаточности при ОИМп. ST Рекомендации Класс Уровень Кислородотерапия показана пациентам с отеком легких с Sa. O 2 < 90% для поддержания сатурации > 95% I С Интубация показана пациентам с дыхательной недостаточностью, которая приводят к гипоксии, гиперкапнии или ацидозу, если неинвазивная вентиляция не возможна I С Неинвазивная вентиляция с положительным давлением (непрерывное положительное давление в дыхательных путях, двухфазное положительное давление в дыхательных путях) следует рассматривать у пациентов с респираторным дистрессом (ЧДД> 25 вдохов/мин, Sa. O 2 <90%) без гипотензии IIa В
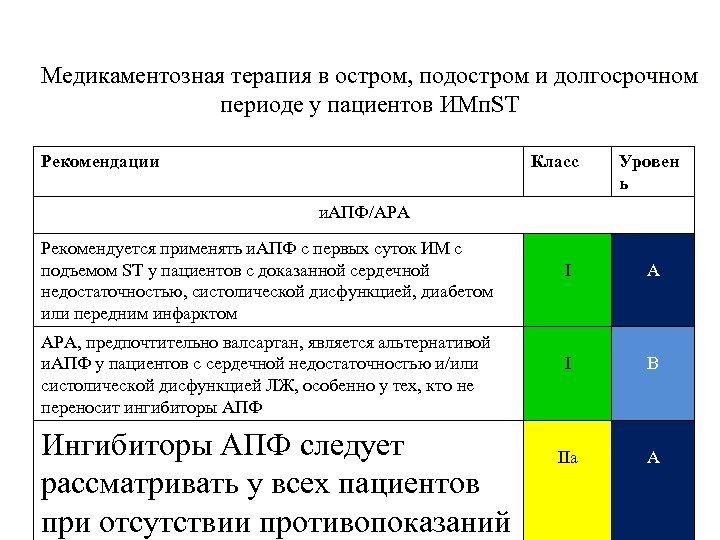
Медикаментозная терапия в остром, подостром и долгосрочном периоде у пациентов ИМп. ST Рекомендации Класс Уровен ь и. АПФ/АРА Рекомендуется применять и. АПФ с первых суток ИМ с подъемом ST у пациентов с доказанной сердечной недостаточностью, систолической дисфункцией, диабетом или передним инфарктом АРА, предпочтительно валсартан, является альтернативой и. АПФ у пациентов с сердечной недостаточностью и/или систолической дисфункцией ЛЖ, особенно у тех, кто не переносит ингибиторы АПФ Ингибиторы АПФ следует рассматривать у всех пациентов при отсутствии противопоказаний I А I В IIа А
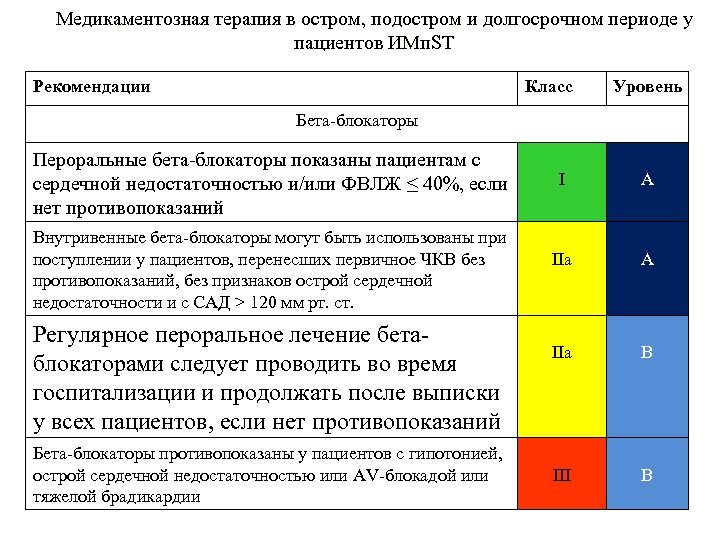
Медикаментозная терапия в остром, подостром и долгосрочном периоде у пациентов ИМп. ST Рекомендации Класс Уровень Бета-блокаторы Пероральные бета-блокаторы показаны пациентам с сердечной недостаточностью и/или ФВЛЖ ≤ 40%, если нет противопоказаний Внутривенные бета-блокаторы могут быть использованы при поступлении у пациентов, перенесших первичное ЧКВ без противопоказаний, без признаков острой сердечной недостаточности и с САД > 120 мм рт. ст. Регулярное пероральное лечение бетаблокаторами следует проводить во время госпитализации и продолжать после выписки у всех пациентов, если нет противопоказаний Бета-блокаторы противопоказаны у пациентов с гипотонией, острой сердечной недостаточностью или AV-блокадой или тяжелой брадикардии I А IIa А IIа В III В
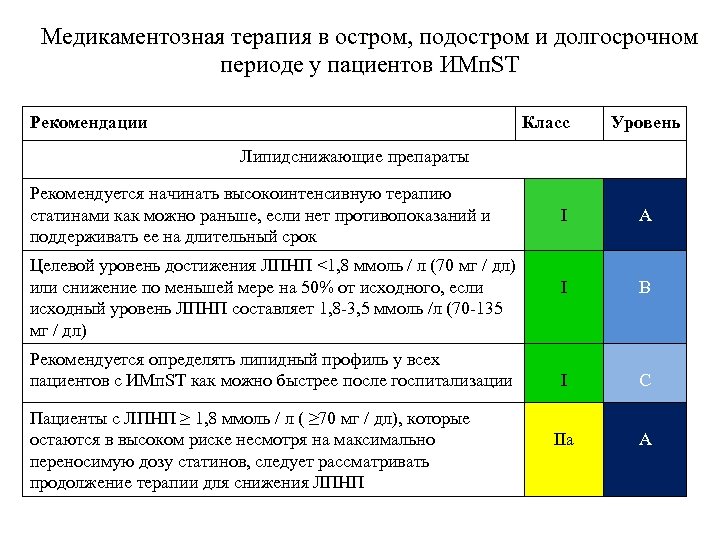
Медикаментозная терапия в остром, подостром и долгосрочном периоде у пациентов ИМп. ST Рекомендации Класс Уровень Липидснижающие препараты Рекомендуется начинать высокоинтенсивную терапию статинами как можно раньше, если нет противопоказаний и поддерживать ее на длительный срок Целевой уровень достижения ЛПНП <1, 8 ммоль / л (70 мг / дл) или снижение по меньшей мере на 50% от исходного, если исходный уровень ЛПНП составляет 1, 8 -3, 5 ммоль /л (70 -135 мг / дл) Рекомендуется определять липидный профиль у всех пациентов с ИМп. ST как можно быстрее после госпитализации Пациенты с ЛПНП ≥ 1, 8 ммоль / л ( ≥ 70 мг / дл), которые остаются в высоком риске несмотря на максимально переносимую дозу статинов, следует рассматривать продолжение терапии для снижения ЛПНП I А I В I С IIа А

Остановка сердечной деятельности Рекомендации Указывается, что весь медицинский и парамедицинский персонал, оказывающие помощь пациентам с подозрением на ИМ, должен иметь доступ к дефибриллятору и обучаться базовым реанимационным мероприятиям Класс I Уровень С
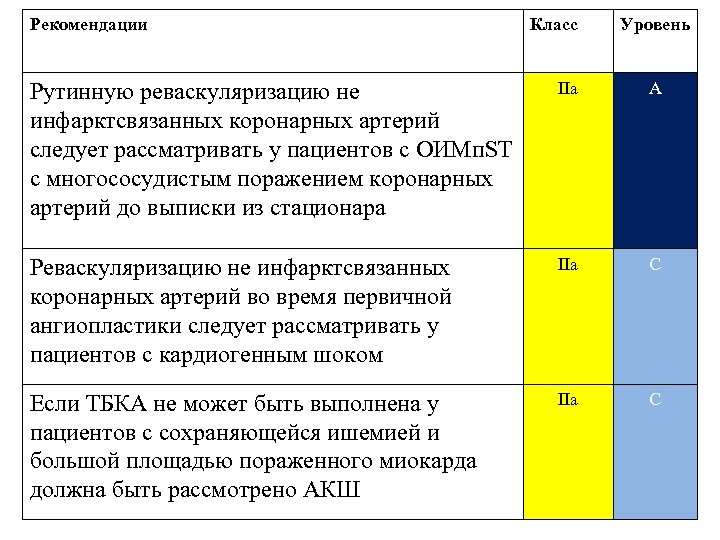
Рекомендации Класс Уровень Рутинную реваскуляризацию не инфарктсвязанных коронарных артерий следует рассматривать у пациентов с ОИМп. ST с многососудистым поражением коронарных артерий до выписки из стационара IIa A Реваскуляризацию не инфарктсвязанных коронарных артерий во время первичной ангиопластики следует рассматривать у пациентов с кардиогенным шоком IIa C Если ТБКА не может быть выполнена у пациентов с сохраняющейся ишемией и большой площадью пораженного миокарда должна быть рассмотрено АКШ IIa C

ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ БЕЗ ПОДЪЕМА СЕГМЕНТА ST

ЭКГ • преходящая элевация сегмента ST • стойкая или преходящая депрессия сегмента ST • инверсия зубца Т • сглаженность зубцов Т или псевдонормализация зубцов Т • изменения на ЭКГ могут отсутствовать

Определение высокочувствительного тропонинового теста, должно проведено в 0 и 1 ч после поступления. Дополнительное тестирование после 3 -6 I ч проводится, если первые два измерения тропонина не являются окончательными B

Рекомендации ESC и ACC/AHA – как руководства по определению тактики ведения таких пациентов Острый коронарный синдром без стойких подъёмов ST 2015 год Реваскуляризация миокарда 2014 год Острый коронарный синдром без подъёмов ST 2014 год 2014 AHA/ACC Guideline for the Management of Patients With Non–ST-Elevation Acute Coronary Syndromes http: //content. onlinejacc. org/ on 10/12/2014 M Roffy et al. Eur Heart J 2015; doi: http: //dx. doi. org/10. 1093/eurheartj/ehv 320) 2014 ESC/EACTS Guidelines in Myocardial Revascularisation doi: 10. 1093/eurheartj/ehu 278

Частые причины для повышения тропонина • • • Тахиаритмии Сердечная недостаточность Гипертонический криз Очень тяжелое внесердечное заболевание (например, шок, тяжелый сепсис, тяжелые ожоги) Миокардит (включая вовлечение миокарда при эндокардите и перикардите) Стресс-индуцированная кардиомиопатия (тако-тсубо) Структурная болезнь сердца (например, аортальный стеноз) Расслоение аорты Тромбоэмболия легочных артерий, легочная гипертензия. Почечная недостаточность с поражением сердца
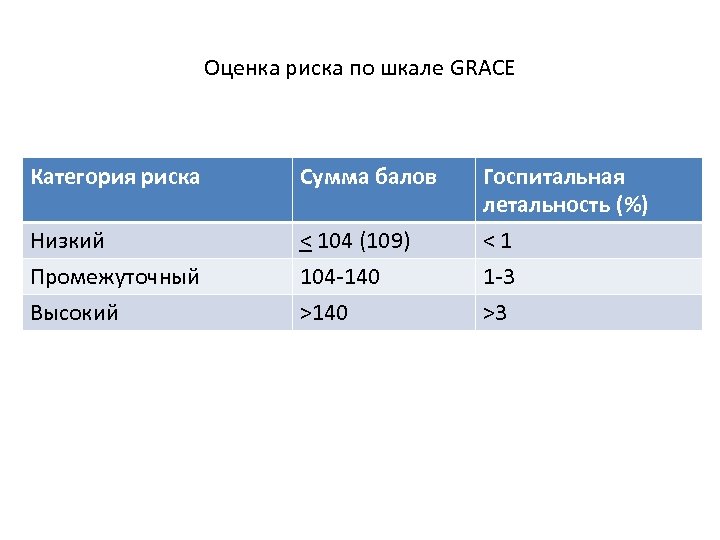
Оценка риска по шкале GRACE Категория риска Сумма балов Низкий Промежуточный Высокий < 104 (109) 104 -140 >140 Госпитальная летальность (%) <1 1 -3 >3

Европейские рекомендации лечения ОКС без подъема сегмента ST 2015 Инвазивная стратегия (в пределах 72 часов от поступления) показана больным с одним и более критерием промж -высокого риска ( GRACE 109 -140, сахарный диабет, почечная недостаточность, недавняя ЧКВ, КШ, СН) или рецидивирующими симптомами Неотложная (ургентная) ангиография (< 2 часов) рекомендуется у больных с очень высоким ишемическим риском (рефрактерная стенокардия, сочетание с сердечной недостаточностью, угрожающие жизни желудочковые аритмии или гемодинамическая нестабильность) Ранняя инвазивная стратегия (< 24 часов) рекомендуется больным с индексом риска GRACE > 140 или с ≥ 1 первичным критерием высокого риска(тропонин, ST) I А I А

Реабилитация после ЧКВ. • Акцент на антиагрегантную терапию!!!!

ГБУ «Курганский областной кардиологический диспансер» • Наблюдение трудоспособных в течение года после ОИМ • Больные после АКШ, ЭКС пожизненно, ЧКВ – по усмотрению кардиолога. • Наблюдение по месту жительства- не забывать физический, психологический, социальный аспекты – см. рекомендации. • Приказ 1344 н содержит достаточно подробный перечень действий по Д наблюдению.

Направления в поликлинику ОКД.







Благодарю за внимание.
662ce9ad0c7455a5a86aead281ee9971.ppt