Пневмония у детей.ppt
- Количество слайдов: 57

Ø Пневмония - воспалительное заболевание паренхимы легких, клинически проявляющееся дыхательными расстройствами, лихорадкой, интоксикацией, физикальным данным при наличии инфильтративных изменений на рентгенограмме

Классификация по МКБ-10 Ø Ø Ø Ø Ø Ø Коды МКБ 10: J 18 ПНЕВМОНИЯ БЕЗ УТОЧНЕНИЯ ВОЗБУДИТЕЛЯ J 14 ПНЕВМОНИЯ, ВЫЗВАННАЯ HAEMOPHILUS INFLUENZAE J 15. 6 ПНЕВМОНИЯ, ВЫЗВАННАЯ ДРУГИМИ АЭРОБНЫМИ ГРАМОТРИЦАТЕЛЬНЫМИ БАКТЕРИЯМИ J 15 БАКТЕРИАЛЬНАЯ ПНЕВМОНИЯ, НЕ КЛАССИФИЦИРОВАННАЯ В ДРУГИХ РУБРИКАХ J 13 ПНЕВМОНИЯ, ВЫЗВАННАЯ STREPTOCOCCUS PNEUMONIAE J 15. 9 БАКТЕРИАЛЬНАЯ ПНЕВМОНИЯ НЕУТОЧНЕННАЯ J 15. 0 ПНЕВМОНИЯ, ВЫЗВАННАЯ KLEBSIELLA PNEUMONIAE J 21 ОСТРЫЙ БРОНХИОЛИТ J 15. 1 ПНЕВМОНИЯ, ВЫЗВАННАЯ PSEUDOMONAS J 22 ОСТРАЯ РЕСПИРАТОРНАЯ ИНФЕКЦИЯ НИЖНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ НЕУТОЧНЕННАЯ J 15. 2 ПНЕВМОНИЯ, ВЫЗВАННАЯ СТАФИЛОКОККОМ J 15. 4 ПНЕВМОНИЯ, ВЫЗВАННАЯ ДРУГИМИ СТРЕПТОКОККАМИ J 15. 5 ПНЕВМОНИЯ, ВЫЗВАННАЯ ESCHERICHIA COLI J 15. 7 ПНЕВМОНИЯ, ВЫЗВАННАЯ MYCOPLASMA PNEUMONIAЕ J 15. 8 ДРУГИЕ БАКТЕРИАЛЬНЫЕ ПНЕВМОНИИ J 16. 0 ПНЕВМОНИЯ, ВЫЗВАННАЯ ХЛАМИДИЯМИ J 17. 2 ПНЕВМОНИЯ ПРИ МИКОЗАХ J 18. 1 ДОЛЕВАЯ ПНЕВМОНИЯ НЕУТОЧНЕННАЯ

По возникновению: Ø Внебольничная (домашняя) Ø Внутрибольничная (нозокомиальная) Ø Аспирационные пневмонии Ø Пневмонии у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия) Ø Ø По течению: Острое -4 -6 недель; Затяжное -свыше 6 -8 недель (без тенденции к обратному развитию) сегментарной или лобарной тени, обычно с уменьшением объема. Обязательно исключение инородного тела. По тяжести: Нетяжелая, очень тяжелая

Этиология Вирусы: Грипп, РС-вирус, парагрипп 1, 2. 3, серотипов. Ø Бактерии: пневмококк, гемофильная палочка, стафилококк, синегнойная палочка и тд. Ø Хламидии Ø Миокоплазма Ø УПФ Ø Грибы Ø Возбудитель не обнаружен — 30 -50, 0% Ø

Анатомо-физиологические особенности (1) Ø На момент рождения ребенка легкие представляют орган в целом подготовленный к функции дыхания Развитие органов после рождения: удлинения и увеличения количества бронхиальных ветвей альвеолярных ходов Ø альвеол Ø У недоношенного ребенка: незрелость анатомических структур легкого Ø Незрелость системы сурфактанта и антиоксидантной системы. Ø Ø

Анатомо - физиологические особенности (2) Ø В мелких бронхах и бронхиолах преобладают бокаловидные клетки (вязкий секрет - затрудняет его эвакуацию). Ø Имеется богатая микроциркуляторная сеть, способствующая воспалению (склонность к отеку)

Анатомо-физиологические особенности (3) Ø Относительно короткие трахея и крупные бронхи, узость просвета мелких бронхов Ø Рыхлость межальвеолярных соединений Ø Слабость эластического каркаса Ø Горизонтальное стояние диафрагмы

Неблагоприятный преморбидный фон Ø Перинатальное поражение ЦНС; Ø Врожденный порок сердца, кардит, миокардиты. Ø Неблагоприятный преморбидный фон Ø Хронические обструктивные заболевания легких (астма, муковисцидоз, ВПРЛ, БЭ); Ø Иммунодефицитное состояние;

Ø Ø Ø Ø Внебольничные пневмонии: пневмококк 80— 90 %, гемофильная палочка 5— 10 %. У детей старше 4 лет и подростков - микоплазма, хламидий. Внутрибольничные (госпитальные) пневмонии: аутогенные или госпитальные штаммы. Антибиотикорезистентные Суперинфекция Аспирационная (поражение ЦНС, тяжелая травма, заболевание ЖКТ). Осложнение – деструкция легочной ткани, плеврит, формирование бронхоэктазии, септический шок, поражение других органов.

Критерии для диагноза Гипертермия длительная ( более 5 дней) Ø Выраженные симптомы общей интоксикации Ø Дыхательная недостаточность с втяжением нижней части грудной клетки Ø Ассиметричное локальные физикальные изменения в легких Ø Инфильтративные тени на рентгенограмме Ø Воспалительная реакция крови Ø

Учащенное или затрудненное дыхание: Ø До 2 мес. > 60 в минуту; Ø 2 -12 мес. > 50 в минуту; Ø 1 - 5 лет > 40 в минуту; Ø Старше 5 лет более 28 в минуту

Ø Пневмония пневмококковая. Остается наиболее частой у детей 6 мес — 4 лет. Из 83 серотипов пневмококка 20— 25 обусловливают более 95 % всех случаев пневмонии. Высокий уровень материнского иммунитета к пневмококку дети теряют к концу первого года жизни!! Критерии: Ø Начало острейшее, с температурой до 40— 41 °С Ø Кашель с «ржавой» мокротой Ø Выраженный лейкоцитоз со сдвигом влево, высокое СОЭ. Ø «Классическими» являются крупозная (лобарная) инфильтрация Ø Покраснение щеки на стороне поражения, боли на стороне поражения (сухой плеврит). Ø Часто наблюдаются герпес, Ø Картина острого живота.

Пневмония стрептококковая. Довольно редкая форма, вызываемая стрептококком группы А. Инфицирование - лимфогенно (из очага в зеве). Клиническая картина: отличается появлением множественных крупных очагов в обоих легких, гнойного выпота в плевральных полостях.

Пневмония гемофилюсная. Ø Заболевание встречается у детей до 3 лет, чаще в зонах теплого климата. Ø Начало острое, фебрильная температура, токсикоз; Ø Характерные особенности: отсутствие лейкоцитоза и повышения СОЭ!. Ø Деструкция наблюдается часто.

Пневмония стафилококковая. внутрибольничная при иммунодефиците при гемабластозах Характерна: при аэрогенном пути заражения в легких участки некротизации. при гематогенном пути заражения (сепсис) формирование полостей деструкции. Особенности: очень тяжелое течение длительная лихорадка тяжелый токсикоз адинамия, сочетающаяся с раздражительностью полная анорексия, рвота при попытке кормления Физикально выявляется массивный участок поражения, часто с плевритом. Характерны нейтрофильный лейкоцитоз (20— 40 • 109/л) и повышенная СОЭ (до 60 мм/ч). Рентгенологически выявляется плотный, обычно лобарный, инфильтрат с плевритом, последний при пункции дает сливкообразный гной. На 2— 3 -й неделе в легких образуются полости, часто пиопневмоторакс. Анемизация и дистрофия. Ø Ø Ø

Пневмония, вызванная клебсиеллами. Ø Инфицирование происходит обычно в стационаре через предметы ухода Ø Пневмония протекает тяжело Ø Выраженный токсикоз Ø Быстрое развитие ДВС-синдрома Ø Присутствует кишечный синдром Ø Пневмосклероз

Пневмонии псевдомонадные. Ø Ø Ø Ø Pseudomonas aeruginosa (синегнойная палочка) инфицирует в стационарах; Болеют чаще: дети с муковисцидозом, ожоговые больные, больные после операции пульмоэктомии. Характерно: субфебрилитет, умеренная интоксикация. Среднеинтенсивные очаговые или сливные тени, симметричные тени в обоих легких, нагнаивающиеся с образованием множества мелких полостей Частый пневмоторакс с развитием интерстициальной эмфиземы и скоплением воздуха в средостении, под кожей, над диафрагмой. Пиопневмоторакс возникает часто, гной жидкий, зеленоватого цвета (старое название возбудителя — синегнойная палочка), часто с примесью крови и гнилостным запахом. Нейтропения и увеличение СОЭ. Резистентна к антибактериальной терапии.

Пневмония микоплазменная Ø Ø Ø Ø Ø Пневмонии, вызванные М. pneumoniae, учащаются в осеннее время среди школьников, реже — дошкольников. начало постепенное чаще присутствуют поражения верхних дыхательных путей ( «сухой катар» , покраснение конъюнктив, кашель) Стойкий субфебрилитет без выраженной интоксикации Тахикардия и одышка непостоянны. Характерно скудные мелкопузырчатые влажные хрипы, односторонние. Рентгенологически выявляют скудную негомогенную инфильтрацию, более плотную у корня. Лейкоцитоз обычно отсутствует СОЭ нормальная или умеренная Диагноз подтверждается реакцией ИФА и ПЦР.

Показания к госпитализации ранний возраст ребенка тяжелая дыхательная недостаточность выраженные симптомы общей интоксикации неэффективное амбулаторное лечение в течение 3 дней абсцедирование, многодолевые поражения, социальные показания (плохое жилищно-бытовые условие, многодетность) Ø лейкопения менее 4, 0 или лейкоцитоз более 20, 0 +1000/мкл Ø нестабильная гемодинамика Ø Ø Ø

План обследования больного Ø Рентгенография грудной клетки (одна проекция) - Для определения объема и характера Ø Ø Ø Ø воспаления в легких, в динамике через 2 недели после лечения при долевых, полисегментарных поражениях, ателектазе легких Общий анализ мокроты Бак. посев мокроты с определением анбибиотикограммы Общий анализ крови (Er, Hb, L, лейкоформула, СОЭ, тромбоциты) Общий анализ мочи ЭКГ Соскоб - Приказ МЗРК № от (приказ № 466/472 от 16. 11. 1993 М. О. РК Консультация: отоларинголог - Для выявления и санации очагов хронической инфекции Невролог – по показаниям Диетолог и гастроэнтеролог – по показаниям Биохимические анализы крови Определение времени свертываемости капиллярной крови – для диагностики ДВС – синдрома – по показаниям Копрограмма - Оценка ферментативных процессов

Лечение Ø Ø Ø Ø Патогенетическая тактика: Антибактерильная терапия Мукосекретолитики Бронхолитическая терапия Оксигенотерапия Антиоксидантная терапия (по показаниям) Ингибиторы протеолиза (по показаниям Кинезотерапия Дезинтоксикационная Витаминотерапия Лечение фоновой патологии (по показаниям) Физиопроцедуры Иммуномодулирующие препараты (по показаниям)
Проблемы АБ терапии на современном этапе Ø Ø Ø Рост резистентности флоры Увеличение частоты хронических и рецидивирующих инфекционных заболеваний НЕ разрабатываются принципиально новые АБ препараты Изменение спектра возбудителей инфекций, в том числе и на фоне неадекватной антибиотикотерапии Увеличение числа пациентов с нарушением иммунного статуса Неоправданное применение системных антибиотиков

Резистентность – главная проблема пути преодоления Ø Ø Создание новых антибиотиков Разработка ингибиторов, уменьшающих действие антибиотикорезистентных ферментов бактерий (пример: включение в препараты клавулановой кислоты) Увеличение разовой и суточной дозы существующих антибиотиков Разработка новых форм доставки существующих субстанций Разработка способов доставки АБ непосредственно к микроорганизмам (напр. проникновение антибиотика в и) биоплёнки, заполненные вязким секретом полост

Тиамфеникол. Немного истории… Ø Ø Ø Амфениколы (Левомицетин) были первыми антибиотиками широкого спектра. Принципиальным механизмом их действия является подавление протеинового синтеза бактерий. Первым открытым амфенолом был хлорамфеникол (САF), независимо выделенный в Венесуэле и в США. САF оказывается активным для многих патогенных штаммов, как грамположительных, так и грамотрицательных и для наиболее важных анаэробных микроорганизмов Первыми побочными действиями отметили глоссит, стоматит, тошнота, рвота, диарея. Затем появились более тяжелые случаи: медуллярная аплазия (у пациентов, страдающих печеночной или почечной недостаточностью). Несколько лет спустя появился тиамфеникол (ТАF), происходящий от САF с заменой нитрогруппы (NO 2) на метилсульфоновую группу (CH 3 -SO 2)
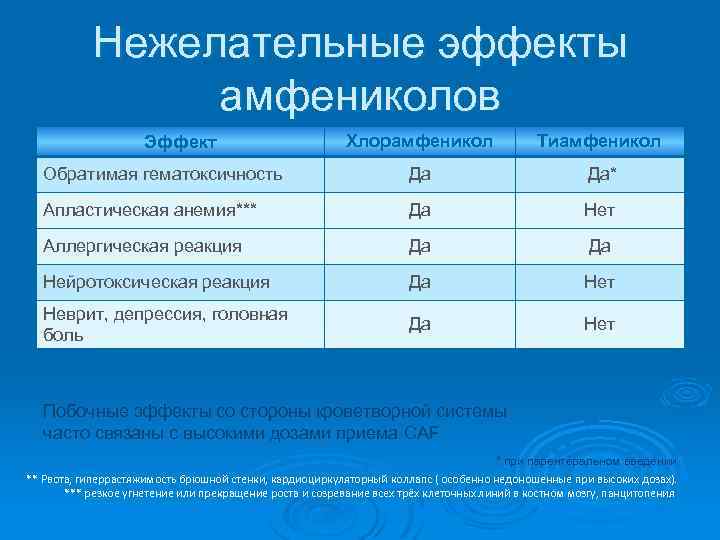
Нежелательные эффекты амфениколов Хлорамфеникол Тиамфеникол Обратимая гематоксичность Да Да* Апластическая анемия*** Да Нет Аллергическая реакция Да Да Нейротоксическая реакция Да Нет Неврит, депрессия, головная боль Да Нет Эффект Побочные эффекты со стороны кроветворной системы часто связаны с высокими дозами приема CAF * при парентеральном введении ** Рвота, гиперрастяжимость брюшной стенки, кардиоциркуляторный коллапс ( особенно недоношенные при высоких дозах). *** резкое угнетение или прекращение роста и созревание всех трёх клеточных линий в костном мозгу, панцитопения
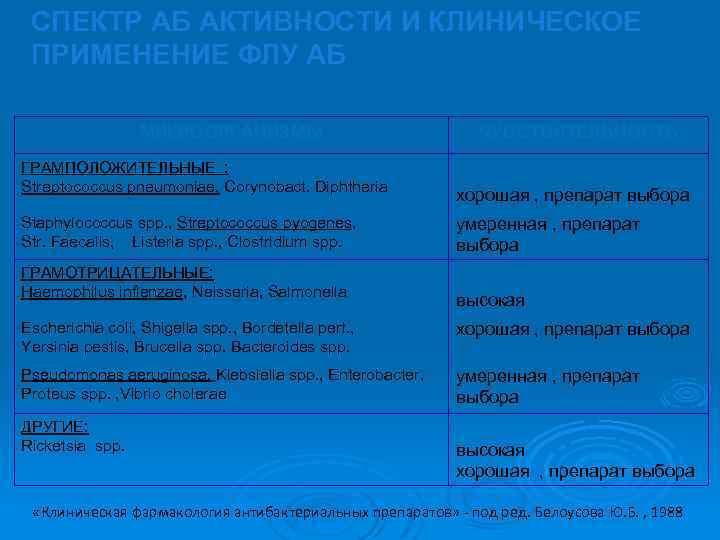
СПЕКТР АБ АКТИВНОСТИ И КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ ФЛУ АБ МИКРООРГАНИЗМЫ ГРАМПОЛОЖИТЕЛЬНЫЕ : Streptococcus pneumoniae, Corynobact. Diphtheria Staphylococcus spp. , Streptococcus pyogenes, Str. Faecalis, Listeria spp. , Clostridium spp. ГРАМОТРИЦАТЕЛЬНЫЕ: Haemophilus inflenzae, Neisseria, Salmonella ЧУВСТВИТЕЛЬНОСТЬ хорошая , препарат выбора умеренная , препарат выбора высокая Escherichia coli, Shigella spp. , Bordetella pert. , Yersinia pestis, Brucella spp. Bacteroides spp. хорошая , препарат выбора Pseudomonas aeruginosa, Klebsiella spp. , Enterobacter, Proteus spp. , Vibrio cholerae умеренная , препарат выбора ДРУГИЕ: Ricketsia spp. высокая хорошая , препарат выбора «Клиническая фармакология антибактериальных препаратов» - под ред. Белоусова Ю. Б. , 1988

Основные показания Флуимуцила-аб ИТ: инфекции верхних и нижних отделов дыхательных путей Основные ЛОР - показания для ФЛУИМУЦИЛА® – антибиотика ИТ Риносинуситы - 41, 2% Ø Тонзиллофарингиты – 33, 5% Ø Отиты - 22, 6% Ø Ларингиты - 2, 5% Ø Основные инфекции верхних отделов Одобрен для местного лечения риносинуситов Дыхательн ых путей Основные показания для ФЛУИМУЦИЛА® – антибиотика ИТ при ИНДП Ø Острый и хронически бронхит Ø Затяжная пневмония Ø Бронхиолит Ø Муковисцидоз и др.

Преимущества видов антибактериальной терапии Системная Топическая Ø Уменьшение сроков болезни/обострения Ø Непосредственное Ø Эффективность в случае развития осложнений Ø Оптимальная концентрация ØЭрадикация возбудителей, профилактика орбитальных осложнений Ø Отсутствие системного воздействие в очаге инфекции лекарственного препарата в очаге воздействия Ø Меньший риск селекции резистентных штаммов Единственным аб препаратом, рекомендованным в России для ØБольшой выбор ОНП (околоносовых пазух) является введения в полость тиамфеникола глицинат ацетилцистеинат (ТГА) препаратов

Биопленки при заболеваниях ЛОР- органов Заболевания • • • Хронический риносинусит Хронический средний отит Экссудативный отит Аденоидит Хронический тонзиллит Инфекции, связанные с хирургическими устройствами Бактерии • • S. aureus S. epidermidis H. influenzae S. pneumoniae P. aeruginosa K. pneumoniae M. catarrhalis M. tuberculosis Формирование биопленок - ведущая причина затяжного и хронического течения заболеваний респираторного тракта!

Этапы формирование биопленки 1. 2. 3. 4. 5. Адгезия – прикрепление бактерий к поверхности слизистой оболочки Фиксация – необратимое прикрепление за счет полимеров бактерий Созревание – внеклеточный матрикс удерживает колонию, бактерии начинают делиться Рост – образование зрелой биопленки, бактерии в которой защищены Дисперсия – выброс бактерий, которые могут образовать новую колонию
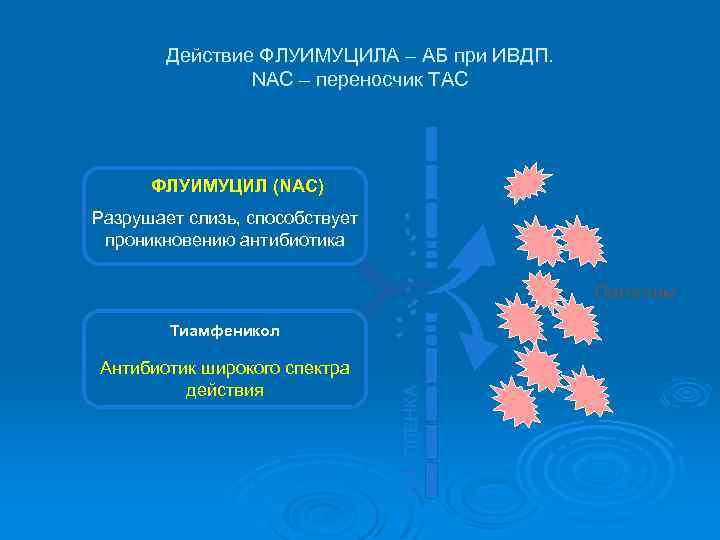
Действие ФЛУИМУЦИЛА – АБ при ИВДП. NAC – переносчик TAC ФЛУИМУЦИЛ (NAC) Разрушает слизь, способствует проникновению антибиотика Патогены Антибиотик широкого спектра действия БИОПЛЕНКА Тиамфеникол

Резистентность бактерий в биопленке Ø Антибиотики плохо проникают внутрь биопленки Ø Антибиотики редко способны достичь самых глубоких слоев биопленки Ø Для воздействия на бактерию в биопленке может требоваться концентрация антибиотика в 10 -100 раз выше, чем для планктонной формы

Спектр возможностей Флу-АБ при ИВДП Задачи терапии Острые ИВДП • • • Проникновение АБ в очаг воспаления Эрадикация возбудителя (восстановление стерильности придаточных пазух носа) Предупреждение развития хронического синусита Профилактика орбитальных и внутричерепных осложнений Быстрое обратное развитие симптомов заболевания Хронические ИВДП • • • Разрушение биопленки и стимуляция проникновения АБ в очаг воспаления Уменьшение частоты повторов заболевания Снижение приема системных АБ (проблема резистентности)

Схемы использования флуимуцил-АБ при инфекциях респираторного тракта и уха (не более 10 дней) Местное применение (для взрослых растворяют в 4 мл воды 500 мг сухого вещества, для детей – 250 мг) Ø Ингаляции: взрослым – по 500 мг 1 раз или по 250 мг 1 -2 раза в сутки; детям до 3 лет – по 125 мг 1 -2 раза в сутки Ø Эндобронхиальное введение: через бронхоскоп, интубационную трубку, трахеостому – по 1 -2 мл раствора (500 мг в 1 -2 мл воды) 1 раз в день Ø Капли в ухо по 4 -5 капель раствора 2 -3 р в день (для взрослых растворяют в 4 мл воды для инъекций – 500 мг сухого вещества, для детей – 250 мг) Ø Промывание полостей: от 250 мг до 500 мг на 1 процедуру. Системное применение. Ø В/м взрослым по 500 мг 2 -3 раза в день Ø Детям: до 2 -12 лет – по 125 -250 мг 2 -3 раза в день

Применение Флуимуцилантибиотик ИТ у детей Ø Ингаляционно - доза 25 мг/кг (но не более 500 мг) – 1 раз в день - при инфекциях НДП с помощью небулайзера, при синусите с помощью компрессионных небулайзеров /специального ингалятора (Pari Sinus)
Преимущества ингаляционного пути введения Ø Поступление лекарственного вещества непосредственно в пораженный орган Ø Cоздание высокой концентрации препарата в дыхательных путях Ø Быстрота наступления эффекта Ø Минимум побочных эффектов

КЛАССИФИКАЦИЯ НЕБУЛАЙЗЕРОВ НЕБУЛАЙЗЕР – это ингалятор продуцирующий высокодисперсный аэрозоль Основные типы небулайзеров Компрессорные (струйные) CN - 231 Ультразвуковые UN - 231 UN - 233

Компактный ультразвуковой ингалятор с меш-технологией

Размеры частиц лекарственного вещества в аэрозоле небулайзеров варьируют от 0, 5 до 10 мкм У ультразвуковых – 5 мкм и более У компрессорных и МЕШ небулайзеров преобладающий размер частиц аэрозоля менее 5 мкм БЫСТРО. ЛЕГКО. КАЧЕСТВЕННО.

ВОЗДЕЙСТВИЕ НА ОРГАНЫ ДЫХАНИЯ Размеры частиц лекарственного вещества в аэрозоле небулайзеров варьируют от 0, 5 до 10 мкм У ультразвуковых – 5 мкм и более У компрессорных и МЕШ небулайзеров преобладающий размер частиц аэрозоля менее 5 мкм
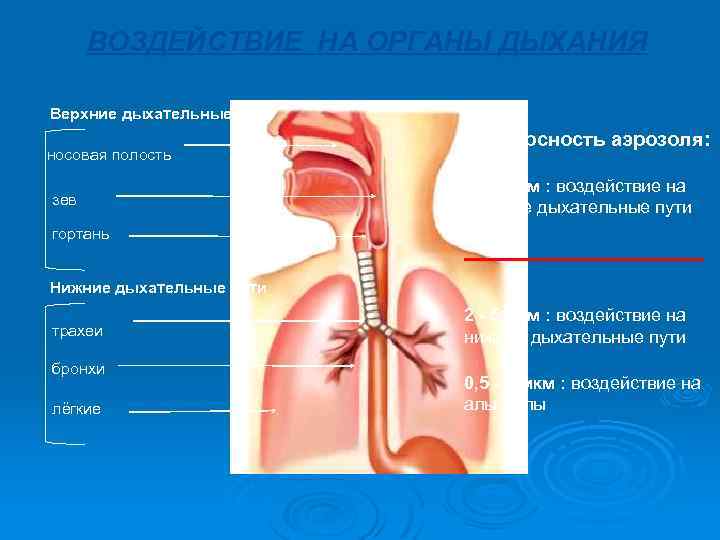
ВОЗДЕЙСТВИЕ НА ОРГАНЫ ДЫХАНИЯ Верхние дыхательные пути носовая полость зев гортань Дисперсность аэрозоля: 5 - 9 мкм : воздействие на верхние дыхательные пути ______ Нижние дыхательные пути трахеи бронхи лёгкие 2 - 5 мкм : воздействие на нижние дыхательные пути 0, 5 - 2 мкм : воздействие на альвеолы

МЕШ-НЕБУЛАЙЗЕРЫ (мембранные, электронно-сетчатые небулайзеры) Разновидность ультразвуковых приборов, которые с помощью низкочастотного ультразвука проводят жидкость через мембрану с очень маленькими отверстиями БЫСТРО. ЛЕГКО. КАЧЕСТВЕННО.

ФУНКЦИОНАЛЬНЫЕ ВОЗМОЖНОСТИ ü Компактный ингалятор с МЕШ – Технологией ü Ингалятор легкий - всего 98 граммов - и компактный ( размеры 55, 6× 42× 109, 2 мм) свободно поместится в сумку, работает от двух пальчиковых батареек (портативность), прибор всегда будет под рукой ü Управление одной кнопкой – простота использования ü Бесшумен в работе – возможность проводить ингаляцию в любом месте ü Возможность ингаляции под любым углом в течение 10 секунд без контакта с сеткой ü Удобство хранения и переноски – сумочка в комплекте ü Доступная цена по сравнению с конкурентами БЫСТРО. ЛЕГКО. КАЧЕСТВЕННО.
ВОЗМОЖНОСТЬ АВТОНОМНОЙ РАБОТЫ УДОБНО использова ть дома и НОСИТЬ С СОБОЙ Работа от СПЕЦИАЛЬ НОГО сетевого адаптера Приобретаетс я отдельно Работа от батареек Работа от перезаряжае мых элементов Приобретают ся отдельно БЫСТРО. ЛЕГКО. КАЧЕСТВЕННО. В в комплекте с прибором срок службы: 4 дня (по 20 мин. /день)

Клиническая тактика: Легкие формы пневмонии лечатся амбулаторно! Ø Ø Ø Антибиотиками первого выбора: амоксициллин и макролиды, Альтернативными - амоксициллин/клавуланат, цефуроксим аксетил. У детей со склонностью к аллергическим реакциям - макролиды (рулид, рокситромицин, клацид, макропен, эритроан). Тяжелые формы лечатся в условиях стационара с использованием парентерального введения антибиотиков. Эмпирически: амоксиклав, сульбактам, уназин парентерально. Ø Альтернативные цефалоспорины II и III поколений или цефазолин в комбинации с аминогликозидами. Ø Препаратами выбора при атипичных формах являются современные макролиды. Ø При нозокомиальной пневмонии эффективны ингибиторозащищенные пенициллины, линкомицин, клиндамицин, метронидазол, карбапенемы (меропенем разрешен к применению у детей в возрасте от 3 мес), при пневмоцистной инфекции - котримоксазол. Ø Антиботики по чувствительности. Ø Замена на альтернативный препарат проводится на основании бактериологических данных или эмпирически при отсутствии эффекта от препарата первого выбора в течение 36 -48 ч. При тяжелых формах обязательно внутривенное введение препаратов. Ø

ПРОЦЕДУРА ИНГАЛЯЦИИ ДЛЯ ПРОФИЛАКТИКИ ЗАБОЛЕВАНИЙ ДЫХАТЕЛЬНЫХ ПУТЕЙ АЭРОЗОЛЯМИ ВОДНЫХ РАСТВОРОВ расположите прибор на расстоянии 2 см. от лица и вдыхайте аэрозоль через рот ПРОЦЕДУРА ИНГАЛЯЦИИ примите удобное положение, возьмите насадку в рот и начните процедуру ингаляции; дыхание должно быть ровное, дышите медленно и глубоко, чтобы аэрозоль глубоко проникал в дыхательные пути БЫСТРО. ЛЕГКО. КАЧЕСТВЕННО.

Клиническая тактика - продолжение При пневмонии, вызванной грамотрицательной микрофлорой - фторхинолоны (ципрофлоксацин, офлоксацин с 14 лет), ингибиторозащищенные пенициллины, метронидазол, линкосамиды, карбапенемы. Ø При грибковой этиологии назначают противогрибковые препараты. Ø Вентиляционные пневмонии. Цефалоспорины III поколения и аминогликозиды являются альтернативными препаратами. При выборе антибиотика учитывается предшествующая терапия. Ø Если проведение ИВЛ начато с 3 -4 -х суток пребывания в стационаре, выбор антибиотика определяется алгоритмом его назначения при нозокомиальных пневмониях. Ø При поздних ВП назначают ингибиторозащищенные антисинегнойные пенициллины (тикарциллин/клавуланат, пиперациллин/тазобактам) или цефалоспорины III-IV поколений с антисинегнойной активностью (цефтазидим, цефоперазон, цефепим) с аминогликозидами (нетилмицин, амикацин). Альтернативными препаратами являются карбапенемы (имипенем, меропенем). Ø Пневмонии детей с иммунодефицитом. Для эмпирической терапии у лиц с бактериальной природой пневмонии используют цефалоспорины III-IV поколений или ванкомицин в сочетании с аминогликозидами (нетилмицин, амикацин). Ø При пневмоцистной этиологии пневмонии применяется котримоксазол в высоких дозах. Ø При грибковой инфекции - противогрибковые препараты (флуконазол, амфотерицин В). Ø При герпетической инфекции - ацикловир, при цитомегаловирусной инфекции – ганцикловир , виферон. Ø Длительность терапии составляет не менее 3 нед, при протозойной и грибковой пневмониях - 4 -6 нед и более. Ø

ОБЩИЕ ПОДХОДЬК ВЫБОРУ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПНЕВМОНИЙ 1. 2. 3. 4. 5. 6. 7. Эмпирический – первые 3 дня заболевания (анамнез, предшествующая терапия) По чувствительности Бак посев из всех локусов. Экспресс метод диагностики: бактериоскопия мазка мокроты. Начальная антибактериальная терапия должна быть ориентирована на клиника- рентгенологические особенности течения заболевания и конкретную эпидемическую ситуацию. Знание этиологической структуры современных пневмоний Инфекционный контроль.

Оценка эффективности антибактериального лечения полная эффективность: падение температуры тела ниже 38 °С через 12— 48 ч от начала терапии (при наличии плеврита через 72 ч), даже при сохранении размеров поражения. Ø частичная эффективность: сохранения лихорадки свыше указанных сроков, при уменьшении инфильтративных изменений в легких. Ø Полная неэффективность регистрируется при нарастании изменений в легких и (или) плевре — увеличение объема и цитоза экссудата, снижение р. Н. Ø Нельзя антипиретики. Ø

Пути введения и длительность терапии антибиотиками. Легкое течение – перорально Тяжелое – парентерально (В/М, ВВ/) Периферический катетер при комбинированной терапии Ø Катетеризация центральных вен - редко! Ø Длительность терапии 5 -7 дней при легком течении. Ø Step down ( ровамицин) Ø При осложненном течении продолжительность курса определяется сроком наступления эффекта и санации полостей деструкции. Ø Ø Ø

В тяжелых случаях: Ø оральную гидратацию больного пневмонией проводят с использованием любых жидкостей (морс, отвар, чай и др. ). Ø Половину суточной потребности, равной 100— 120 мл/кг, восполняют глюкозосолевыми растворами (регидрон, оралит с 90 ммоль/л натрия). Ø Объем внутривенных инфузий не должен превышать 20— 30 мл/кг в сутки (антибиотики, щелочь, сердечные средства) из-за опасности развития отека легкого (шоковое легкое). Ø

Коррекцию ацидоза и гипокалиемии Ø Ø Ø Ø Оральная регидратация. Сердечные средства: корглюкон, дигоксин или строфантин — вводят при выраженной тахикардии, сердечной недостаточности. При нарушении микроциркуляции вводят внутривенно реополиглюкин в дозе 10— 15 мл/кг, внутривенно или подкожно — гепарин (200— 300 ЕД/кг при гипер- и 50— 100 ЕД/кг при гипокоагуляции в сутки), дозу делят на 3— 4 введения. ДВС-синдром требует введения свежезамороженной плазмы, борьбы с ацидозом, микроциркуляторными нарушениями. При бактериальном шоке показаны плазмаферез, введение больших доз кортикостероидов, Дыхательная недостаточность: О 2 терапия. В тяжелых случаях ИВЛ. Вспомогательная вентиляция обычно необходима при пневмоцистозе и обширных сливных пневмониях с плевральными осложнениями.

Другие виды лечения: Ø Ø Ø Гладкое течение пневмонии – антибиотики, мукосекретолитики, симптоматическое. Эффективность иммуномодулирующих, десенсибилизирующих не доказана. Назначение средств неспецифической иммунотерапии (кровь, плазма, иммуноглобулин) оправдано лишь у больных с гнойными процессами, сопровождающимися гипопротеинемией и при врожденном иммунодефиците. Лечение инфекционной анемии у больного пневмонией с помощью инфузий эритроцитной массы неэффективно и нецелесообразно. Применение средств специфической иммунотерапии (иммуноглобулин, плазма с высокими титрами антител к отдельным возбудителям) оправдано при четком установлении этиологического диагноза; Применение антипротеаз показано в первые дни болезни детям с тяжелыми формами. Их вводят внутривенно (трасилола 5000— 10 000 ЕД в сутки) в первые 2— 4 дня болезни. После опорожнения гнойника их применение нецелесообразно.

Критерии эффективности лечения Ликвидация: Ø симптомов ДН Ø Общей интоксикации Ø Кашля Ø Восстановление экскурсии легких Ø Локальных физикальных данных в легких Ø Рентгенологическая положительная динамика Ø Положительная динамика в гемограмме

Детей с гладким течением большинства неосложненных пневмоний можно лечить на дому либо выписывать из стационара по достижении эффекта. Ø При осложненных формах детей выписывают после наступления эффекта даже при наличии остаточных плевральных наложений, сухих булл, повышенной СОЭ, но дальнейшее наблюдение осуществляют в том же стационаре до полного выздоровления. Ø В случае выраженной астенизации желательно пребывание в санатории или дома на щадящем режиме. Ø Занятия спортом, спортивные соревнования разрешают через 4 — 6 нед. после рассасывания патологических очагов в легких. Ø

Основными задачами ингаляционной терапии 1. 2. 3. 4. 5. 6. 7. Уменьшение бронхоспазма Улучшение дренажной функции дыхательных путей Санация верхних дыхательных путей и бронхиального дерева Уменьшение отека слизистой Уменьшение активности воспалительного процесса Улучшение микроциркуляции Протекция слизистой оболочки от действия производственных аэрозолей и поллютантов

Спасибо за внимание!
Пневмония у детей.ppt