Новое законодательство.ppt
- Количество слайдов: 127
 «О новом законодательстве в сфере здравоохранения» Заведующий кафедрой общественного здоровья и здравоохранения ИГМУ д. м. н. , проф. Г. М. Гайдаров
«О новом законодательстве в сфере здравоохранения» Заведующий кафедрой общественного здоровья и здравоохранения ИГМУ д. м. н. , проф. Г. М. Гайдаров
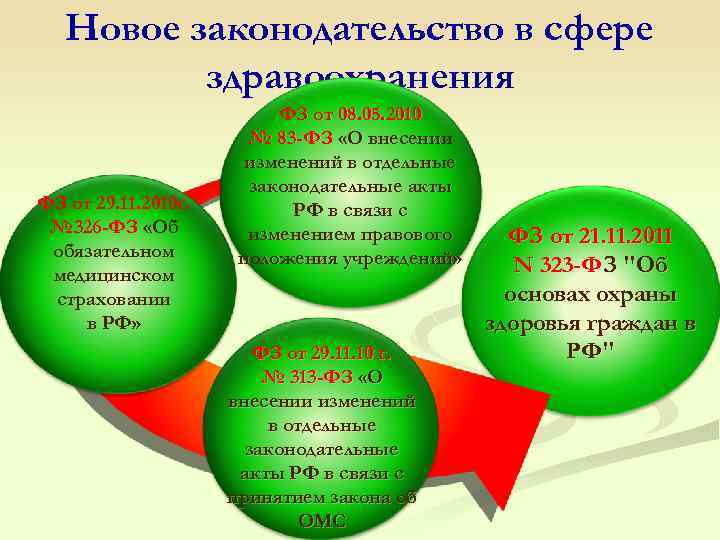 Новое законодательство в сфере здравоохранения ФЗ от 29. 11. 2010 г. № 326 -ФЗ «Об обязательном медицинском страховании в РФ» ФЗ от 08. 05. 2010 № 83 -ФЗ «О внесении изменений в отдельные законодательные акты РФ в связи с изменением правового положения учреждений» ФЗ от 29. 11. 10 г. № 313 -ФЗ «О внесении изменений в отдельные законодательные акты РФ в связи с принятием закона об ОМС ФЗ от 21. 11. 2011 N 323 -ФЗ "Об основах охраны здоровья граждан в РФ"
Новое законодательство в сфере здравоохранения ФЗ от 29. 11. 2010 г. № 326 -ФЗ «Об обязательном медицинском страховании в РФ» ФЗ от 08. 05. 2010 № 83 -ФЗ «О внесении изменений в отдельные законодательные акты РФ в связи с изменением правового положения учреждений» ФЗ от 29. 11. 10 г. № 313 -ФЗ «О внесении изменений в отдельные законодательные акты РФ в связи с принятием закона об ОМС ФЗ от 21. 11. 2011 N 323 -ФЗ "Об основах охраны здоровья граждан в РФ"
 Федеральный закон от 21. 11. 2011 N 323 -ФЗ "Об основах охраны здоровья граждан в РФ" Принят Государственной Думой 1 ноября 2011 года Одобрен Советом Федерации 9 ноября 2011 года
Федеральный закон от 21. 11. 2011 N 323 -ФЗ "Об основах охраны здоровья граждан в РФ" Принят Государственной Думой 1 ноября 2011 года Одобрен Советом Федерации 9 ноября 2011 года
 Закон «Об основах охраны здоровья граждан в РФ» Это основополагающий закон в сфере здравоохранения, который определяет организацию работы системы здравоохранения и системы оказания медицинской помощи Закон состоит из 14 глав и 101 статьи Закон: - Устанавливает правовые основы регулирования системы здравоохранения - Конкретизирует права граждан на охрану здоровья - Закрепляет дефинитный аппарат: в предыдущих законах отсутствовало определение ключевых понятий (медицинская помощь, здоровье, медицинская услуга и т. д. ), что в юридической практике вызывало неоднозначность или двойное трактование. В законе «Об основах охраны здоровья граждан РФ» дано определение всех ключевых понятий и терминов.
Закон «Об основах охраны здоровья граждан в РФ» Это основополагающий закон в сфере здравоохранения, который определяет организацию работы системы здравоохранения и системы оказания медицинской помощи Закон состоит из 14 глав и 101 статьи Закон: - Устанавливает правовые основы регулирования системы здравоохранения - Конкретизирует права граждан на охрану здоровья - Закрепляет дефинитный аппарат: в предыдущих законах отсутствовало определение ключевых понятий (медицинская помощь, здоровье, медицинская услуга и т. д. ), что в юридической практике вызывало неоднозначность или двойное трактование. В законе «Об основах охраны здоровья граждан РФ» дано определение всех ключевых понятий и терминов.
 Основные новации закона • Право выбора пациентом медицинского учреждения и врача (за исключением неотложной помощи). • Единые для всех регионов стандарты лечения и требования к качеству медицинских услуг. • Недопустимость отказа в медицинской помощи. • Дано понятие орфанных (редких) заболеваний, дорогостоящее медикаментозное лечение которых будет оплачиваться за счет региональных источников и федерального бюджета • Вводится "неделя тишины" при прерывании беременности. Аборт может быть сделан не ранее семи дней после обращения женщины в медучреждение. • Закреплено право граждан на криоконсервацию и хранение половых клеток и тканей репродуктивных органов. • Узаконено и регламентировано суррогатное материнство.
Основные новации закона • Право выбора пациентом медицинского учреждения и врача (за исключением неотложной помощи). • Единые для всех регионов стандарты лечения и требования к качеству медицинских услуг. • Недопустимость отказа в медицинской помощи. • Дано понятие орфанных (редких) заболеваний, дорогостоящее медикаментозное лечение которых будет оплачиваться за счет региональных источников и федерального бюджета • Вводится "неделя тишины" при прерывании беременности. Аборт может быть сделан не ранее семи дней после обращения женщины в медучреждение. • Закреплено право граждан на криоконсервацию и хранение половых клеток и тканей репродуктивных органов. • Узаконено и регламентировано суррогатное материнство.
 Глава 1. Общие положения. Статья 1. Предмет регулирования настоящего Федерального закона - настоящий Федеральный закон регулирует отношения, возникающие в сфере охраны здоровья граждан в РФ Статья 2. Основные понятия, используемые в настоящем ФЗ Всего дано трактование 21 понятию. Например: здоровье - состояние физического, психического и социального благополучия человека, при котором отсутствуют заболевания, а также расстройства функций органов и систем организма; Другие понятия: охрана здоровья граждан , медицинская помощь, медицинская услуга, медицинское вмешательство , профилактика, диагностика, лечение, пациент, медицинская деятельность, медицинская организация, фармацевтическая организация, медицинский работник, фармацевтический работник, лечащий врач, заболевание, основное заболевание, сопутствующее заболевание, тяжесть заболевания, качество медицинской помощи. Статья 3. Законодательство в сфере охраны здоровья (перечислены другие нормативно-правовые акты в сфере здравоохранения)
Глава 1. Общие положения. Статья 1. Предмет регулирования настоящего Федерального закона - настоящий Федеральный закон регулирует отношения, возникающие в сфере охраны здоровья граждан в РФ Статья 2. Основные понятия, используемые в настоящем ФЗ Всего дано трактование 21 понятию. Например: здоровье - состояние физического, психического и социального благополучия человека, при котором отсутствуют заболевания, а также расстройства функций органов и систем организма; Другие понятия: охрана здоровья граждан , медицинская помощь, медицинская услуга, медицинское вмешательство , профилактика, диагностика, лечение, пациент, медицинская деятельность, медицинская организация, фармацевтическая организация, медицинский работник, фармацевтический работник, лечащий врач, заболевание, основное заболевание, сопутствующее заболевание, тяжесть заболевания, качество медицинской помощи. Статья 3. Законодательство в сфере охраны здоровья (перечислены другие нормативно-правовые акты в сфере здравоохранения)
 Недопустимость отказа в оказании медицинской помощи 1. Отказ в оказании медицинской помощи в соответствии с программой государственных гарантий бесплатного оказания гражданам медицинской помощи и взимание платы за ее оказание медицинской организацией, участвующей в реализации этой программы, и медицинскими работниками такой медицинской организации не допускаются. 2. Медицинская помощь в экстренной форме оказывается медицинской организацией и медицинским работником гражданину безотлагательно и бесплатно. Отказ в ее оказании не допускается. 3. За нарушение предусмотренных частями 1 и 2 настоящей статьи требований медицинские организации и медицинские работники несут ответственность в соответствии с законодательством Российской Федерации.
Недопустимость отказа в оказании медицинской помощи 1. Отказ в оказании медицинской помощи в соответствии с программой государственных гарантий бесплатного оказания гражданам медицинской помощи и взимание платы за ее оказание медицинской организацией, участвующей в реализации этой программы, и медицинскими работниками такой медицинской организации не допускаются. 2. Медицинская помощь в экстренной форме оказывается медицинской организацией и медицинским работником гражданину безотлагательно и бесплатно. Отказ в ее оказании не допускается. 3. За нарушение предусмотренных частями 1 и 2 настоящей статьи требований медицинские организации и медицинские работники несут ответственность в соответствии с законодательством Российской Федерации.
 Соблюдение врачебной тайны 1. Сведения о факте обращения гражданина за оказанием мед. помощи, состоянии его здоровья и диагнозе, иные сведения, полученные при его медицинском обследовании и лечении, составляют врачебную тайну. 2. Не допускается разглашение сведений, составляющих врачебную тайну, в том числе после смерти человека за исключением случаев, установленных частями 3 и 4 настоящей статьи. 3. С письменного согласия гражданина или его законного представителя допускается разглашение сведений другим гражданам. 4. Предоставление сведений, составляющих врачебную тайну, без согласия гражданина или его законного представителя допускается: ü в целях проведения медицинского обследования и лечения гражданина, который в результате своего состояния не способен выразить свою волю; ü при угрозе распространения инфекционных заболеваний ü по запросу органов дознания и следствия ü в случае оказания медицинской помощи несовершеннолетнему; ü в целях проведения военно-врачебной экспертизы по запросам военных комиссариатов; ü в целях расследования несчастного случая на производстве и профессионального заболевания ü при обмене информацией между лечебными учреждениями
Соблюдение врачебной тайны 1. Сведения о факте обращения гражданина за оказанием мед. помощи, состоянии его здоровья и диагнозе, иные сведения, полученные при его медицинском обследовании и лечении, составляют врачебную тайну. 2. Не допускается разглашение сведений, составляющих врачебную тайну, в том числе после смерти человека за исключением случаев, установленных частями 3 и 4 настоящей статьи. 3. С письменного согласия гражданина или его законного представителя допускается разглашение сведений другим гражданам. 4. Предоставление сведений, составляющих врачебную тайну, без согласия гражданина или его законного представителя допускается: ü в целях проведения медицинского обследования и лечения гражданина, который в результате своего состояния не способен выразить свою волю; ü при угрозе распространения инфекционных заболеваний ü по запросу органов дознания и следствия ü в случае оказания медицинской помощи несовершеннолетнему; ü в целях проведения военно-врачебной экспертизы по запросам военных комиссариатов; ü в целях расследования несчастного случая на производстве и профессионального заболевания ü при обмене информацией между лечебными учреждениями
 Право на медицинскую помощь. 1. Каждый имеет право на медицинскую помощь в гарантированном объеме, оказываемую без взимания платы в соответствии с программой госгарантий, а также на получение платных медицинских услуг и иных услуг, в том числе в соответствии с договором добровольного медицинского страхования. 2. Пациент имеет право на: ü выбор врача и выбор медицинской организации ü профилактику, диагностику, лечение, медицинскую реабилитацию в медицинских организациях в санитарно-гигиенических условиях ü получение консультаций врачей-специалистов; ü облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными методами и лекарственными препаратами; ü получение информации о своих правах и обязанностях, состоянии своего здоровья ü получение лечебного питания в случае нахождения в стационаре ü защиту сведений, составляющих врачебную тайну; ü отказ от медицинского вмешательства; ü возмещение вреда, причиненного здоровью при оказании ему медицинской помощи; ü допуск к нему адвоката или законного представителя для защиты прав; ü допуск к нему священнослужителя, а при нахождении в стационарных условиях - на предоставление условий для отправления религиозных обрядов.
Право на медицинскую помощь. 1. Каждый имеет право на медицинскую помощь в гарантированном объеме, оказываемую без взимания платы в соответствии с программой госгарантий, а также на получение платных медицинских услуг и иных услуг, в том числе в соответствии с договором добровольного медицинского страхования. 2. Пациент имеет право на: ü выбор врача и выбор медицинской организации ü профилактику, диагностику, лечение, медицинскую реабилитацию в медицинских организациях в санитарно-гигиенических условиях ü получение консультаций врачей-специалистов; ü облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными методами и лекарственными препаратами; ü получение информации о своих правах и обязанностях, состоянии своего здоровья ü получение лечебного питания в случае нахождения в стационаре ü защиту сведений, составляющих врачебную тайну; ü отказ от медицинского вмешательства; ü возмещение вреда, причиненного здоровью при оказании ему медицинской помощи; ü допуск к нему адвоката или законного представителя для защиты прав; ü допуск к нему священнослужителя, а при нахождении в стационарных условиях - на предоставление условий для отправления религиозных обрядов.
 Медицинское вмешательство без согласия гражданина 1) если медицинское вмешательство необходимо по экстренным показаниям для устранения угрозы жизни человека и если его состояние не позволяет выразить свою волю или отсутствуют законные представители; 2) в отношении лиц, страдающих заболеваниями, представляющими опасность для окружающих; 3) в отношении лиц, страдающих тяжелыми психическими расстройствами; 4) в отношении лиц, совершивших общественно опасные деяния (преступления); 5) при проведении судебно-медицинской экспертизы и (или) судебнопсихиатрической экспертизы. Обязанности граждан в сфере охраны здоровья 1. Граждане обязаны заботиться о сохранении своего здоровья. 2. Граждане обязаны проходить медицинские осмотры, а граждане, страдающие заболеваниями, представляющими опасность для окружающих обязаны проходить медицинское обследование и лечение. 3. Граждане, находящиеся на лечении, обязаны соблюдать режим лечения, в том числе определенный на период их временной нетрудоспособности, и правила поведения пациента в медицинских организациях. Данная статья не носит карательный характер, но впервые закрепляет принцип ответственного отношения граждан к своему здоровью
Медицинское вмешательство без согласия гражданина 1) если медицинское вмешательство необходимо по экстренным показаниям для устранения угрозы жизни человека и если его состояние не позволяет выразить свою волю или отсутствуют законные представители; 2) в отношении лиц, страдающих заболеваниями, представляющими опасность для окружающих; 3) в отношении лиц, страдающих тяжелыми психическими расстройствами; 4) в отношении лиц, совершивших общественно опасные деяния (преступления); 5) при проведении судебно-медицинской экспертизы и (или) судебнопсихиатрической экспертизы. Обязанности граждан в сфере охраны здоровья 1. Граждане обязаны заботиться о сохранении своего здоровья. 2. Граждане обязаны проходить медицинские осмотры, а граждане, страдающие заболеваниями, представляющими опасность для окружающих обязаны проходить медицинское обследование и лечение. 3. Граждане, находящиеся на лечении, обязаны соблюдать режим лечения, в том числе определенный на период их временной нетрудоспособности, и правила поведения пациента в медицинских организациях. Данная статья не носит карательный характер, но впервые закрепляет принцип ответственного отношения граждан к своему здоровью
 Новации 5 статьи 1. Определены виды (первичная медико – санитарная, специализированная, скорая и паллиативная), условия и формы (вне медицинской организации, амбулаторно, стационарно) оказания медицинской помощи 2. Определены критерии высокотехнологичной помощи (включает в себя применение новых сложных и уникальных, а также ресурсоемких методов лечения с доказанной эффективностью, в том числе клеточных технологий, роботизированной техники, информационных технологий и методов генной инженерии) и порядок ее финансирования. Это позволит увеличить объемы помощи и решить спорные вопросы оплаты. 3. Впервые на законном уровне введено понятие медицинской эвакуации – комплекс мероприятий по транспортировке с применением лечебных мероприятий 4. Конкретизированы понятия медицинской реабилитации и санаторнокурортного лечения, их цели и предназначение. 5. Впервые введено понятие паллиативной помощи - комплекс медицинских вмешательств, направленных на избавление от боли и облегчение других тяжелых проявлений заболевания, в целях улучшения качества жизни неизлечимо больных граждан.
Новации 5 статьи 1. Определены виды (первичная медико – санитарная, специализированная, скорая и паллиативная), условия и формы (вне медицинской организации, амбулаторно, стационарно) оказания медицинской помощи 2. Определены критерии высокотехнологичной помощи (включает в себя применение новых сложных и уникальных, а также ресурсоемких методов лечения с доказанной эффективностью, в том числе клеточных технологий, роботизированной техники, информационных технологий и методов генной инженерии) и порядок ее финансирования. Это позволит увеличить объемы помощи и решить спорные вопросы оплаты. 3. Впервые на законном уровне введено понятие медицинской эвакуации – комплекс мероприятий по транспортировке с применением лечебных мероприятий 4. Конкретизированы понятия медицинской реабилитации и санаторнокурортного лечения, их цели и предназначение. 5. Впервые введено понятие паллиативной помощи - комплекс медицинских вмешательств, направленных на избавление от боли и облегчение других тяжелых проявлений заболевания, в целях улучшения качества жизни неизлечимо больных граждан.
 Порядки оказания медицинской помощи и стандарты медицинской помощи Порядок оказания медпомощи разрабатывается по отдельным ее видам, профилям, заболеваниям или состояниям и включает в себя: 1) этапы оказания медпомощи; 2) правила организации деятельности медицинской организации, врача; 3) стандарт оснащения медицинской организации; 4) рекомендуемые штатные нормативы медицинской организации; 5) иные положения исходя из особенностей оказания медицинской помощи. Стандарт медпомощи разрабатывается в соответствии с номенклатурой медицинских услуг и включает в себя усредненные показатели частоты и кратности применения: 1) медицинских услуг; 2) лекарственных препаратов (с указанием средних доз; 3) медицинских изделий, имплантируемых в организм; 4) компонентов крови; 5) видов лечебного питания; 6) иного исходя из особенностей заболевания (состояния).
Порядки оказания медицинской помощи и стандарты медицинской помощи Порядок оказания медпомощи разрабатывается по отдельным ее видам, профилям, заболеваниям или состояниям и включает в себя: 1) этапы оказания медпомощи; 2) правила организации деятельности медицинской организации, врача; 3) стандарт оснащения медицинской организации; 4) рекомендуемые штатные нормативы медицинской организации; 5) иные положения исходя из особенностей оказания медицинской помощи. Стандарт медпомощи разрабатывается в соответствии с номенклатурой медицинских услуг и включает в себя усредненные показатели частоты и кратности применения: 1) медицинских услуг; 2) лекарственных препаратов (с указанием средних доз; 3) медицинских изделий, имплантируемых в организм; 4) компонентов крови; 5) видов лечебного питания; 6) иного исходя из особенностей заболевания (состояния).
 Медицинская помощь гражданам, страдающим редкими (орфанными) заболеваниями (впервые прописана в законе!!!) 1. Редкими (орфанными) заболеваниями являются заболевания, которые имеют распространенность не более 10 случаев на 100 тысяч населения. 2. Перечень редких (орфанных) заболеваний формируется уполномоченным федеральным органом исполнительной власти на основании статистических данных и размещается на его официальном сайте в сети "Интернет". 3. В целях обеспечения граждан, страдающих орфанными заболеваниями, лекарственными препаратами осуществляется ведение Федерального регистра 4. Ведение Федерального регистра осуществляется уполномоченным федеральным органом исполнительной власти. 5. Органы госвласти субъектов осуществляют ведение регионального сегмента регистра и своевременное представление сведений в уполномоченный федеральный орган исполнительной власти.
Медицинская помощь гражданам, страдающим редкими (орфанными) заболеваниями (впервые прописана в законе!!!) 1. Редкими (орфанными) заболеваниями являются заболевания, которые имеют распространенность не более 10 случаев на 100 тысяч населения. 2. Перечень редких (орфанных) заболеваний формируется уполномоченным федеральным органом исполнительной власти на основании статистических данных и размещается на его официальном сайте в сети "Интернет". 3. В целях обеспечения граждан, страдающих орфанными заболеваниями, лекарственными препаратами осуществляется ведение Федерального регистра 4. Ведение Федерального регистра осуществляется уполномоченным федеральным органом исполнительной власти. 5. Органы госвласти субъектов осуществляют ведение регионального сегмента регистра и своевременное представление сведений в уполномоченный федеральный орган исполнительной власти.
 Запрет эвтаназии Медицинским работникам запрещается осуществление эвтаназии, то есть ускорение по просьбе пациента его смерти какими-либо действиями (бездействием) или средствами, в том числе прекращение искусственных мероприятий по поддержанию жизни пациента. Донорство органов и тканей человека и их трансплантация 1. Трансплантация (пересадка) органов и тканей человека от живого донора или трупа может быть применена только в случае, если другие методы лечения не могут обеспечить сохранение жизни пациента. 2. Органы и ткани для трансплантации (пересадки) могут быть изъяты у трупа после констатации смерти. 3. Изъятие органов и тканей для трансплантации (пересадки) у трупа не допускается, если медицинская организация на момент изъятия поставлена в известность о том, что данное лицо при жизни либо иные лица, заявили о своем несогласии на изъятие его органов и тканей после смерти для трансплантации (пересадки). 4. В Российской Федерации осуществляется учет донорских органов и тканей, а также лиц, нуждающихся в лечении методом трансплантации (пересадки) органов и тканей.
Запрет эвтаназии Медицинским работникам запрещается осуществление эвтаназии, то есть ускорение по просьбе пациента его смерти какими-либо действиями (бездействием) или средствами, в том числе прекращение искусственных мероприятий по поддержанию жизни пациента. Донорство органов и тканей человека и их трансплантация 1. Трансплантация (пересадка) органов и тканей человека от живого донора или трупа может быть применена только в случае, если другие методы лечения не могут обеспечить сохранение жизни пациента. 2. Органы и ткани для трансплантации (пересадки) могут быть изъяты у трупа после констатации смерти. 3. Изъятие органов и тканей для трансплантации (пересадки) у трупа не допускается, если медицинская организация на момент изъятия поставлена в известность о том, что данное лицо при жизни либо иные лица, заявили о своем несогласии на изъятие его органов и тканей после смерти для трансплантации (пересадки). 4. В Российской Федерации осуществляется учет донорских органов и тканей, а также лиц, нуждающихся в лечении методом трансплантации (пересадки) органов и тканей.
 Применение репродуктивных технологий – данная статья существенное новшество закона!!! 1. Вспомогательные репродуктивные технологии – это методы лечения бесплодия, применении которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне материнского организма (в том числе с использованием донорских и (или) криоконсер-вированных половых клеток, эмбрионов, а также суррогатного материнства 2. При использовании вспомогательных репродуктивных технологий выбор пола будущего ребенка не допускается, за исключением случаев возможности наследования заболеваний, связанных с полом. 3. Граждане имеют право на криоконсервацию и хранение своих половых клеток, тканей репродуктивных органов и эмбрионов 4. Быть донорами половых клеток имеют право граждане в возрасте от восемнадцати до тридцати пяти лет, физически и психически здоровые, прошедшие медико-генетическое обследование. 5. Суррогатной матерью может быть женщина в возрасте от двадцати до тридцати пяти лет, имеющая не менее одного здорового собственного ребенка, получившая медицинское заключение об удовлетворительном состоянии здоровья, давшая согласие на медицинское вмешательство. Суррогатная мать не может быть одновременно донором яйцеклетки.
Применение репродуктивных технологий – данная статья существенное новшество закона!!! 1. Вспомогательные репродуктивные технологии – это методы лечения бесплодия, применении которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне материнского организма (в том числе с использованием донорских и (или) криоконсер-вированных половых клеток, эмбрионов, а также суррогатного материнства 2. При использовании вспомогательных репродуктивных технологий выбор пола будущего ребенка не допускается, за исключением случаев возможности наследования заболеваний, связанных с полом. 3. Граждане имеют право на криоконсервацию и хранение своих половых клеток, тканей репродуктивных органов и эмбрионов 4. Быть донорами половых клеток имеют право граждане в возрасте от восемнадцати до тридцати пяти лет, физически и психически здоровые, прошедшие медико-генетическое обследование. 5. Суррогатной матерью может быть женщина в возрасте от двадцати до тридцати пяти лет, имеющая не менее одного здорового собственного ребенка, получившая медицинское заключение об удовлетворительном состоянии здоровья, давшая согласие на медицинское вмешательство. Суррогатная мать не может быть одновременно донором яйцеклетки.
 Искусственное прерывание беременности 1. Искусственное прерывание беременности проводится по желанию женщины при наличии информированного добровольного согласия. 2. Искусственное прерывание беременности по желанию женщины проводится при сроке беременности до двенадцати недель. 3. Искусственное прерывание беременности проводится: 1) не ранее 48 часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности: а) при сроке беременности четвертая - седьмая недели; б) при сроке беременности одиннадцатая - двенадцатая недели, но не позднее окончания двенадцатой недели беременности; 2) не ранее семи дней (неделя тишины) с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности восьмая - десятая недели беременности. 4. Искусственное прерывание беременности по социальным показаниям проводится при сроке беременности до двадцати двух недель, а при наличии медицинских показаний - независимо от срока беременности. 5. Искусственное прерывание беременности у совершеннолетней, признанной в установленном законом порядке недееспособной, возможно по решению суда, принимаемому по заявлению ее законного представителя и с участием совершеннолетней.
Искусственное прерывание беременности 1. Искусственное прерывание беременности проводится по желанию женщины при наличии информированного добровольного согласия. 2. Искусственное прерывание беременности по желанию женщины проводится при сроке беременности до двенадцати недель. 3. Искусственное прерывание беременности проводится: 1) не ранее 48 часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности: а) при сроке беременности четвертая - седьмая недели; б) при сроке беременности одиннадцатая - двенадцатая недели, но не позднее окончания двенадцатой недели беременности; 2) не ранее семи дней (неделя тишины) с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности восьмая - десятая недели беременности. 4. Искусственное прерывание беременности по социальным показаниям проводится при сроке беременности до двадцати двух недель, а при наличии медицинских показаний - независимо от срока беременности. 5. Искусственное прерывание беременности у совершеннолетней, признанной в установленном законом порядке недееспособной, возможно по решению суда, принимаемому по заявлению ее законного представителя и с участием совершеннолетней.
 Определение момента смерти человека и прекращения реанимационных мероприятий 1. Моментом смерти человека является момент смерти его мозга или его биологической смерти (необратимой гибели человека). 2. Диагноз смерти мозга устанавливается консилиумом. В составе консилиума должны присутствовать анестезиолог-реаниматолог и невролог, имеющие опыт работы в отделении реанимации не менее пяти лет. В состав консилиума не включаются специалисты, участвующие в трансплантации 3. Биологическая смерть человека устанавливается на основании наличия ранних и (или) поздних трупных изменений. 4. Реанимационные мероприятия прекращаются в случае признания их абсолютно бесперспективными, а именно: 1) при констатации смерти человека на основании смерти головного мозга; 2) при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций, в течение тридцати минут; 3) при отсутствии у новорожденного сердцебиения по истечении десяти минут с начала проведения реанимационных мероприятий. 5. Реанимационные мероприятия не проводятся: 1) при состоянии клинической смерти на фоне неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью; 2) при наличии признаков биологической смерти человека.
Определение момента смерти человека и прекращения реанимационных мероприятий 1. Моментом смерти человека является момент смерти его мозга или его биологической смерти (необратимой гибели человека). 2. Диагноз смерти мозга устанавливается консилиумом. В составе консилиума должны присутствовать анестезиолог-реаниматолог и невролог, имеющие опыт работы в отделении реанимации не менее пяти лет. В состав консилиума не включаются специалисты, участвующие в трансплантации 3. Биологическая смерть человека устанавливается на основании наличия ранних и (или) поздних трупных изменений. 4. Реанимационные мероприятия прекращаются в случае признания их абсолютно бесперспективными, а именно: 1) при констатации смерти человека на основании смерти головного мозга; 2) при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций, в течение тридцати минут; 3) при отсутствии у новорожденного сердцебиения по истечении десяти минут с начала проведения реанимационных мероприятий. 5. Реанимационные мероприятия не проводятся: 1) при состоянии клинической смерти на фоне неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью; 2) при наличии признаков биологической смерти человека.
 Ограничения, налагаемые на медицинских и фармацевтических работников Медицинские и фармацевтические работники не вправе: 1) принимать подарки, денежные средства, в том числе на оплату развлечений, отдыха, и принимать участие в развлекательных мероприятиях, проводимых за счет средств компании, представителя компании; 2) получать от компании, представителя компании образцы лекарственных препаратов, медицинских изделий для вручения пациентам; 3) заключать с компанией, представителем компании соглашения о назначении или рекомендации пациентам лекарственных препаратов, медицинских изделий; 4) предоставлять пациентам недостоверную, неполную или искаженную информацию о наличии лекарственных препаратов, в том числе скрывать информацию о наличии лекарственных препаратов и медицинских изделий, имеющих более низкую цену 5) осуществлять прием представителей фармацевтических компаний, производителей или продавцов медицинских изделий 6) выписывать лекарственные препараты, медицинские изделия на бланках, содержащих информацию рекламного характера, а также на рецептурных бланках, на которых заранее напечатано наименование лекарственного препарата, медицинского изделия.
Ограничения, налагаемые на медицинских и фармацевтических работников Медицинские и фармацевтические работники не вправе: 1) принимать подарки, денежные средства, в том числе на оплату развлечений, отдыха, и принимать участие в развлекательных мероприятиях, проводимых за счет средств компании, представителя компании; 2) получать от компании, представителя компании образцы лекарственных препаратов, медицинских изделий для вручения пациентам; 3) заключать с компанией, представителем компании соглашения о назначении или рекомендации пациентам лекарственных препаратов, медицинских изделий; 4) предоставлять пациентам недостоверную, неполную или искаженную информацию о наличии лекарственных препаратов, в том числе скрывать информацию о наличии лекарственных препаратов и медицинских изделий, имеющих более низкую цену 5) осуществлять прием представителей фармацевтических компаний, производителей или продавцов медицинских изделий 6) выписывать лекарственные препараты, медицинские изделия на бланках, содержащих информацию рекламного характера, а также на рецептурных бланках, на которых заранее напечатано наименование лекарственного препарата, медицинского изделия.
 Глава 14. Заключительные положения • Статья 99. Признание не действующими на территории Российской Федерации отдельных законодательных актов Союза ССР и утратившими силу отдельных законодательных актов РСФСР и Российской Федерации (их отдельных положений) • Статья 100. Заключительные положения • Статья 101. Порядок вступления в силу настоящего Федерального закона
Глава 14. Заключительные положения • Статья 99. Признание не действующими на территории Российской Федерации отдельных законодательных актов Союза ССР и утратившими силу отдельных законодательных актов РСФСР и Российской Федерации (их отдельных положений) • Статья 100. Заключительные положения • Статья 101. Порядок вступления в силу настоящего Федерального закона
 Федеральный закон от 29. 11. 2010 года № 326 «Об обязательном медицинском страховании в Российской Федерации» Принят Государственной Думой 19 ноября 2010 года Одобрен Советом Федерации 24 ноября 2010 года
Федеральный закон от 29. 11. 2010 года № 326 «Об обязательном медицинском страховании в Российской Федерации» Принят Государственной Думой 19 ноября 2010 года Одобрен Советом Федерации 24 ноября 2010 года
 Основные положения закон 1. В отличие от ранее действующего закона принятый Федеральный закон № 326 -ФЗ не регулирует деятельность по организации добровольного медицинского страхования. 2. Устанавливается единый страховщик – Федеральный фонд ОМС, с 2012 года в Федеральный фонд ОМС будут перечисляться все страховые взносы и платежи на ОМС. 3. Права и обязанности застрахованных лиц по ОМС: 1) бесплатное оказание медицинской помощи в медицинских организациях, в рамках Программ ОМС, в т. ч. в рамках Базовой программы ОМС на территории всей Российской Федерации; 2) выбор и замену страховой медицинской организации (далее СМО); 3) выбор медицинской организации из участвующих в реализации территориальной программы ОМС; 4) выбор врача путем подачи заявления на имя руководителя медицинской организации лично или через своего представителя.
Основные положения закон 1. В отличие от ранее действующего закона принятый Федеральный закон № 326 -ФЗ не регулирует деятельность по организации добровольного медицинского страхования. 2. Устанавливается единый страховщик – Федеральный фонд ОМС, с 2012 года в Федеральный фонд ОМС будут перечисляться все страховые взносы и платежи на ОМС. 3. Права и обязанности застрахованных лиц по ОМС: 1) бесплатное оказание медицинской помощи в медицинских организациях, в рамках Программ ОМС, в т. ч. в рамках Базовой программы ОМС на территории всей Российской Федерации; 2) выбор и замену страховой медицинской организации (далее СМО); 3) выбор медицинской организации из участвующих в реализации территориальной программы ОМС; 4) выбор врача путем подачи заявления на имя руководителя медицинской организации лично или через своего представителя.
 Основные положения закон 4. Заключение договоров обязательного медицинского страхования работающих (неработающих) граждан между Страхователем (работодателем, органом исполнительной власти субъекта РФ) и Страховой медицинской организацией федеральным законом не предусматривается. 5. С 1 мая 2011 года до введения на территориях субъектов РФ универсальной электронной карты гражданина (до 1 января 2014 г. ) всем гражданам выдается полис ОМС единого образца (их изготовление организуется только Федеральным фондом ОМС). 6. Застрахованное лицо имеет право на замену СМО, в которой ранее был застрахован, один раз в течение календарного года, не позднее 1 ноября.
Основные положения закон 4. Заключение договоров обязательного медицинского страхования работающих (неработающих) граждан между Страхователем (работодателем, органом исполнительной власти субъекта РФ) и Страховой медицинской организацией федеральным законом не предусматривается. 5. С 1 мая 2011 года до введения на территориях субъектов РФ универсальной электронной карты гражданина (до 1 января 2014 г. ) всем гражданам выдается полис ОМС единого образца (их изготовление организуется только Федеральным фондом ОМС). 6. Застрахованное лицо имеет право на замену СМО, в которой ранее был застрахован, один раз в течение календарного года, не позднее 1 ноября.
 Основные положения закон 6. Федеральным законом устанавливаются требования к размеру страхового взноса на ОМС неработающего населения. Размер и порядок расчета тарифа страхового взноса на ОМС неработающего населения будет устанавливаться Федеральным Законом. 7. С 2012 года в доходную часть бюджетов ТФОМС включены субвенции из бюджета ФФОМС. 8. Переход к полному тарифу осуществляется поэтапно в 20122014 годах. 9. Предусматривается, что скорая медицинская помощь будет включена в базовую программу обязательного медицинского страхования с января 2013 года, а высокотехнологичная медицинская помощь – с января 2015 года. 10. Персонифицированный учет сведений о застрахованных лицах предполагает ведение Федеральным фондом ОМС Единого регистра застрахованных лиц на территории РФ.
Основные положения закон 6. Федеральным законом устанавливаются требования к размеру страхового взноса на ОМС неработающего населения. Размер и порядок расчета тарифа страхового взноса на ОМС неработающего населения будет устанавливаться Федеральным Законом. 7. С 2012 года в доходную часть бюджетов ТФОМС включены субвенции из бюджета ФФОМС. 8. Переход к полному тарифу осуществляется поэтапно в 20122014 годах. 9. Предусматривается, что скорая медицинская помощь будет включена в базовую программу обязательного медицинского страхования с января 2013 года, а высокотехнологичная медицинская помощь – с января 2015 года. 10. Персонифицированный учет сведений о застрахованных лицах предполагает ведение Федеральным фондом ОМС Единого регистра застрахованных лиц на территории РФ.
 Основные новации закона 1. Субъекты обязательного медицинского страхования: - Застрахованные лица - Страхователи - Федеральный Фонд обязательного медицинского страхования – единый страховщик 2. Участники обязательного медицинского страхования: - Территориальные фонды обязательного медицинского страхования - Страховые медицинские организации - Медицинские организации
Основные новации закона 1. Субъекты обязательного медицинского страхования: - Застрахованные лица - Страхователи - Федеральный Фонд обязательного медицинского страхования – единый страховщик 2. Участники обязательного медицинского страхования: - Территориальные фонды обязательного медицинского страхования - Страховые медицинские организации - Медицинские организации
 Основные новации закона 3. Уведомительный характер участия страховой медицинской организации в обязательном медицинском страховании на территории субъекта РФ: üОтменяется право работодателя и органов гос. власти на отбор страховых медицинских организаций üСМО обязана направить уведомление в тер. фонд до 1 сентября предшествующего году в котором СМО намерена осуществлять свою деятельность üМинимальный уставной капитал СМО – 60 млн. рублей üТерриториальный фонд обязан вести публичный реестр СМО в соответствии с правилами ОМС
Основные новации закона 3. Уведомительный характер участия страховой медицинской организации в обязательном медицинском страховании на территории субъекта РФ: üОтменяется право работодателя и органов гос. власти на отбор страховых медицинских организаций üСМО обязана направить уведомление в тер. фонд до 1 сентября предшествующего году в котором СМО намерена осуществлять свою деятельность üМинимальный уставной капитал СМО – 60 млн. рублей üТерриториальный фонд обязан вести публичный реестр СМО в соответствии с правилами ОМС
 Основные новации закона 4. Свободное вхождение в систему ОМС для медицинских организаций любой формы собственности и индивидуальных предпринимателей, занимающихся частной медицинской деятельностью ü направление уведомления в территориальный фонд до 1 сентября года, предшествующего году, в котором планируется осуществлять деятельность ü ведение территориальным фондом публичного реестра медицинских организаций (наименование, адрес, перечень услуг, оказываемых в рамках ТП ОМС) ü не имеет права на выход из ТП ОМС в течение года, в котором осуществляется деятельность (исключение: ликвидация, банкротство и иные случаи, предусмотренные законодательством) ü заключение с 01. 2011 г. типового договора на оказание и оплату медицинской помощи по обязательному медицинскому страхованию, утвержденного МЗСР России по согласованию с Минфином России
Основные новации закона 4. Свободное вхождение в систему ОМС для медицинских организаций любой формы собственности и индивидуальных предпринимателей, занимающихся частной медицинской деятельностью ü направление уведомления в территориальный фонд до 1 сентября года, предшествующего году, в котором планируется осуществлять деятельность ü ведение территориальным фондом публичного реестра медицинских организаций (наименование, адрес, перечень услуг, оказываемых в рамках ТП ОМС) ü не имеет права на выход из ТП ОМС в течение года, в котором осуществляется деятельность (исключение: ликвидация, банкротство и иные случаи, предусмотренные законодательством) ü заключение с 01. 2011 г. типового договора на оказание и оплату медицинской помощи по обязательному медицинскому страхованию, утвержденного МЗСР России по согласованию с Минфином России
 Основные новации закона 5. Выбор гражданином страховой медицинской организации и ее замена на чаще 1 раза в год путем подачи заявления до 1 ноября: !!!!Исключение: смена места жительства или прекращение действия у СМО договора с территориальным фондом 6. Выбор гражданином врача и медицинской организации из участвующих в реализации ТП ОМС.
Основные новации закона 5. Выбор гражданином страховой медицинской организации и ее замена на чаще 1 раза в год путем подачи заявления до 1 ноября: !!!!Исключение: смена места жительства или прекращение действия у СМО договора с территориальным фондом 6. Выбор гражданином врача и медицинской организации из участвующих в реализации ТП ОМС.
 Основные новации закона 7. Единые Правила обязательного медицинского страхования на всей территории РФ, утверждаемые Министерством здравоохранения и социального развития Российской Федерации: ü порядок выбора (замены) страховой медицинской организации застрахованным лицом ü единые требования к полисам ОМС ü порядок выдачи полиса застрахованному лицу ü порядок ведения реестра СМО, участвующих в ОМС ü порядок ведения реестра медицинских организаций, участвующих в ОМС ü порядок оплаты медицинской помощи по ОМС
Основные новации закона 7. Единые Правила обязательного медицинского страхования на всей территории РФ, утверждаемые Министерством здравоохранения и социального развития Российской Федерации: ü порядок выбора (замены) страховой медицинской организации застрахованным лицом ü единые требования к полисам ОМС ü порядок выдачи полиса застрахованному лицу ü порядок ведения реестра СМО, участвующих в ОМС ü порядок ведения реестра медицинских организаций, участвующих в ОМС ü порядок оплаты медицинской помощи по ОМС
 Основные новации закона 8. Введение полиса единого образца, не требующего замены при смене страховой медицинской организации и места жительства, действующего на всей территории Российской Федерации üвыдача полисов единого образца с 1 мая 2011 года üсохранение действия полисов, выданных со сроком действия до 31. 12. 2010 г. и более, до замены их на полисы единого образца üединые требования к полису устанавливаются Правилами ОМС ü изготовление организуется Федеральным фондом обязательного медицинского страхования üвыдача временного свидетельства на период изготовления полиса единого образца в случаях и в порядке, определяемых Правилами ОМС üфедеральное электронное приложение в универсальной электронной карте в соответствии с Федеральным законом от 27. 07. 2010 № 210 -ФЗ «Об организации предоставления государственных и муниципальных услуг»
Основные новации закона 8. Введение полиса единого образца, не требующего замены при смене страховой медицинской организации и места жительства, действующего на всей территории Российской Федерации üвыдача полисов единого образца с 1 мая 2011 года üсохранение действия полисов, выданных со сроком действия до 31. 12. 2010 г. и более, до замены их на полисы единого образца üединые требования к полису устанавливаются Правилами ОМС ü изготовление организуется Федеральным фондом обязательного медицинского страхования üвыдача временного свидетельства на период изготовления полиса единого образца в случаях и в порядке, определяемых Правилами ОМС üфедеральное электронное приложение в универсальной электронной карте в соответствии с Федеральным законом от 27. 07. 2010 № 210 -ФЗ «Об организации предоставления государственных и муниципальных услуг»
 Основные новации закона 9. Ведение персонифицированного учета обязательного медицинского страхования Цели персонифицированного учета: üсоздание условий для обеспечения застрахованных лиц на бесплатное оказание медицинской помощи надлежащего качества и в соответствующего объема в рамках программ ОМС; üСоздание условий для осуществления контроля за использованием средств ОМС; üопределение потребности в объемах медицинской помощи в целях разработки программ ОМС.
Основные новации закона 9. Ведение персонифицированного учета обязательного медицинского страхования Цели персонифицированного учета: üсоздание условий для обеспечения застрахованных лиц на бесплатное оказание медицинской помощи надлежащего качества и в соответствующего объема в рамках программ ОМС; üСоздание условий для осуществления контроля за использованием средств ОМС; üопределение потребности в объемах медицинской помощи в целях разработки программ ОМС.
 Основные новации закона Персонифицированный учет сведений о застрахованных лицах - сбор, обработка, передача и хранение следующих сведений о застрахованных 1. фамилия, имя, отчество; 2. пол; 3. дата рождения; 4. место рождения; 5. гражданство; 6. данные документа, удостоверяющего личность; 7. место жительства; 8. место регистрации; 9. дата регистрации; 10. страховой номер индивидуального лицевого счета (СНИЛС), 11. номер полиса обязательного медицинского страхования 12. данные о страховой медицинской организации, выбранной застрахованным лицом; 13. дата регистрации в качестве застрахованного лица; 14. статус застрахованного лица (работающий, неработающий). Федеральный фонд ведет центральный сегмент единого регистра застрахованных лиц, территориальные фонды – региональные сегменты.
Основные новации закона Персонифицированный учет сведений о застрахованных лицах - сбор, обработка, передача и хранение следующих сведений о застрахованных 1. фамилия, имя, отчество; 2. пол; 3. дата рождения; 4. место рождения; 5. гражданство; 6. данные документа, удостоверяющего личность; 7. место жительства; 8. место регистрации; 9. дата регистрации; 10. страховой номер индивидуального лицевого счета (СНИЛС), 11. номер полиса обязательного медицинского страхования 12. данные о страховой медицинской организации, выбранной застрахованным лицом; 13. дата регистрации в качестве застрахованного лица; 14. статус застрахованного лица (работающий, неработающий). Федеральный фонд ведет центральный сегмент единого регистра застрахованных лиц, территориальные фонды – региональные сегменты.
 Персонифицированный учет сведений о медпомощи, оказанной застрахованным лицам - сбор, передача и хранение следующих сведений 1. номер полиса обязательного медицинского страхования 2. медицинская организация, оказавшая соответствующие услуги; 3. виды оказанной медицинской помощи; 4. условия оказания медицинской помощи; 5. сроки оказания медицинской помощи; 6. объемы оказанной медицинской помощи; 7. стоимость оказанной медицинской помощи; 8. диагноз; 9. профиль оказания медицинской помощи; 10. медицинские услуги, оказанные застрахованному лицу, и примененные лекарственные препараты; 11. примененные медико-экономических стандарты; 12. специальность медицинского работника, оказавшего медицинскую помощь; 13. результат обращения за медицинской помощью; 14. результаты проведенного контроля объемов, сроков, качества и условий предоставления медицинской помощи. Медорганизации предоставляют сведения о медицинской помощи, оказанной застрахованным лицам, (за исключением п. 14) в территориальный фонд и СМО в соответствии с порядком ведения персонифицированного учета.
Персонифицированный учет сведений о медпомощи, оказанной застрахованным лицам - сбор, передача и хранение следующих сведений 1. номер полиса обязательного медицинского страхования 2. медицинская организация, оказавшая соответствующие услуги; 3. виды оказанной медицинской помощи; 4. условия оказания медицинской помощи; 5. сроки оказания медицинской помощи; 6. объемы оказанной медицинской помощи; 7. стоимость оказанной медицинской помощи; 8. диагноз; 9. профиль оказания медицинской помощи; 10. медицинские услуги, оказанные застрахованному лицу, и примененные лекарственные препараты; 11. примененные медико-экономических стандарты; 12. специальность медицинского работника, оказавшего медицинскую помощь; 13. результат обращения за медицинской помощью; 14. результаты проведенного контроля объемов, сроков, качества и условий предоставления медицинской помощи. Медорганизации предоставляют сведения о медицинской помощи, оказанной застрахованным лицам, (за исключением п. 14) в территориальный фонд и СМО в соответствии с порядком ведения персонифицированного учета.
 Основные новации закона 10. Устанавливается единый порядок контроля объемов, сроков, качества и условий предоставления медицинской помощи. Порядок контроля устанавливается Федеральным фондом. Осуществляется путем проведения: üмедико-экономического контроля (установление соответствия сведений об объемах оказанной мед. помощи застрахованным лицам на основании предоставленных к оплате мед. организацией реестров счетов условиям договоров на оказание и оплату мед. помощи); üмедико-экономической экспертизы (установление соответствия фактических сроков оказания медицинской помощи, объема предъявленных к оплате медицинских услуг записям в первичной медицинской документации и учетно-отчетной документации медицинской организации); üэкспертизы качества медицинской помощи (выявление нарушений в оказании мед. помощи, в том числе оценка правильности выбора технологии, степени достижения запланированного результата). Экспертиза качества проводится экспертом качества медицинской помощи, включенным в территориальный реестр экспертов.
Основные новации закона 10. Устанавливается единый порядок контроля объемов, сроков, качества и условий предоставления медицинской помощи. Порядок контроля устанавливается Федеральным фондом. Осуществляется путем проведения: üмедико-экономического контроля (установление соответствия сведений об объемах оказанной мед. помощи застрахованным лицам на основании предоставленных к оплате мед. организацией реестров счетов условиям договоров на оказание и оплату мед. помощи); üмедико-экономической экспертизы (установление соответствия фактических сроков оказания медицинской помощи, объема предъявленных к оплате медицинских услуг записям в первичной медицинской документации и учетно-отчетной документации медицинской организации); üэкспертизы качества медицинской помощи (выявление нарушений в оказании мед. помощи, в том числе оценка правильности выбора технологии, степени достижения запланированного результата). Экспертиза качества проводится экспертом качества медицинской помощи, включенным в территориальный реестр экспертов.
 Основные новации закона 11. Единый порядок применения санкций за нарушения, выявленные при проведении контроля объемов, сроков, качества и условий предоставления медицинской помощи ü Перечень оснований для отказа в оплате медицинской помощи либо уменьшению оплаты медицинской помощи устанавливается Федеральным фондом (приложение к Порядку организации и проведения контроля). ü Перечень санкций, применяемых к медицинским организациям, определяется в Порядке оплаты медицинской помощи в составе Правил ОМС, утверждаемых МЗСР. ü Типовой договор на оказание и оплату медицинской помощи по ОМС, утверждаемый МЗСР.
Основные новации закона 11. Единый порядок применения санкций за нарушения, выявленные при проведении контроля объемов, сроков, качества и условий предоставления медицинской помощи ü Перечень оснований для отказа в оплате медицинской помощи либо уменьшению оплаты медицинской помощи устанавливается Федеральным фондом (приложение к Порядку организации и проведения контроля). ü Перечень санкций, применяемых к медицинским организациям, определяется в Порядке оплаты медицинской помощи в составе Правил ОМС, утверждаемых МЗСР. ü Типовой договор на оказание и оплату медицинской помощи по ОМС, утверждаемый МЗСР.
 Основные новации закона 12. Обжалование медицинской организацией заключений страховой медицинской организации: üв течение 15 рабочих дней со дня получения актов СМО üнаправление претензии в территориальный фонд üв течение 30 рабочих дней территориальный фонд организует проведение повторных медикоэкономического контроля, медико-экономической экспертизы и экспертизы качества медицинской помощи üпри несогласии медицинской организации с решением территориального фонда – обжалование этого решения в судебном порядке
Основные новации закона 12. Обжалование медицинской организацией заключений страховой медицинской организации: üв течение 15 рабочих дней со дня получения актов СМО üнаправление претензии в территориальный фонд üв течение 30 рабочих дней территориальный фонд организует проведение повторных медикоэкономического контроля, медико-экономической экспертизы и экспертизы качества медицинской помощи üпри несогласии медицинской организации с решением территориального фонда – обжалование этого решения в судебном порядке
 Основные новации закона 13. Структура тарифа на оплату медицинской помощи в рамках ТПОМС с 2013 года будет включать в себя расходы: q на заработную плату, начисления на оплату труда, прочие выплаты, q приобретение лекарственных средств, расходных материалов, продуктов питания, мягкого инвентаря, медицинского инструментария, реактивов и химикатов, прочих материальных запасов, q расходы на оплату стоимости лабораторных и инструментальных исследований, проводимых в других учреждениях (при отсутствии в медицинской организации лаборатории и диагностического оборудования), q расходы на оплату услуг связи, транспортных услуг, коммунальных услуг, работ и услуг по содержанию имущества, q расходы на арендную плату за пользование имуществом, q оплату программного обеспечения и прочих услуг, q социальное обеспечение работников медицинских организаций, установленное законодательством Российской Федерации, q расходы на приобретение оборудования стоимостью до 100 000 руб. Таким образом с 1 января 2013 года произойдет смена многоканального финансирования на одноканальное.
Основные новации закона 13. Структура тарифа на оплату медицинской помощи в рамках ТПОМС с 2013 года будет включать в себя расходы: q на заработную плату, начисления на оплату труда, прочие выплаты, q приобретение лекарственных средств, расходных материалов, продуктов питания, мягкого инвентаря, медицинского инструментария, реактивов и химикатов, прочих материальных запасов, q расходы на оплату стоимости лабораторных и инструментальных исследований, проводимых в других учреждениях (при отсутствии в медицинской организации лаборатории и диагностического оборудования), q расходы на оплату услуг связи, транспортных услуг, коммунальных услуг, работ и услуг по содержанию имущества, q расходы на арендную плату за пользование имуществом, q оплату программного обеспечения и прочих услуг, q социальное обеспечение работников медицинских организаций, установленное законодательством Российской Федерации, q расходы на приобретение оборудования стоимостью до 100 000 руб. Таким образом с 1 января 2013 года произойдет смена многоканального финансирования на одноканальное.
 Многоканальное финансирование Данная модель финансирования наблюдается в России на протяжении последних 20 лет, изменяется лишь удельный вес того или иного источника финансирования. При этом бюджетное финансирование осуществляется из бюджетов разных уровней (федерального, субъектового), по разным целевым статьям и различными способами. Кроме того велика доля доходов учреждений от оказанных платных услуг. Долевое соотношение государственных источников финансирования
Многоканальное финансирование Данная модель финансирования наблюдается в России на протяжении последних 20 лет, изменяется лишь удельный вес того или иного источника финансирования. При этом бюджетное финансирование осуществляется из бюджетов разных уровней (федерального, субъектового), по разным целевым статьям и различными способами. Кроме того велика доля доходов учреждений от оказанных платных услуг. Долевое соотношение государственных источников финансирования
 Недостатки многоканального финансирования q Не позволяет внедрять аутсорсинг в системе ОМС, т. к. покупка услуг в рамках аутсорсинга должна осуществляться за счет бюджетных средств q Препятствует государственно – частному партнерству, т. к. инвестору невозможно окупить даже свои минимальные затраты в рамках 5 статей q Создает сложности при реструктуризации сети учреждений путем создания межмуниципальных центров (даже при оказании медицинской помощи в рамках ОМС, затраты на оснащение и содержание центров должны нести мун. образования из своего бюджета, при том, что только часть пациентов является жителями данного муниципального образования)
Недостатки многоканального финансирования q Не позволяет внедрять аутсорсинг в системе ОМС, т. к. покупка услуг в рамках аутсорсинга должна осуществляться за счет бюджетных средств q Препятствует государственно – частному партнерству, т. к. инвестору невозможно окупить даже свои минимальные затраты в рамках 5 статей q Создает сложности при реструктуризации сети учреждений путем создания межмуниципальных центров (даже при оказании медицинской помощи в рамках ОМС, затраты на оснащение и содержание центров должны нести мун. образования из своего бюджета, при том, что только часть пациентов является жителями данного муниципального образования)
 Недостатки многоканального финансирования q Приводит к различиям в уровне финансирования по аналогичным статьям расходов за счет различных источников (затраты на питание пациентов и мягкий инвентарь в расчете на услугу могут существенно различаться при оказании помощи за счет средств бюджета и ОМС q Создает сложности в межтерриториальных расчетах (разный состав и уровень тарифов) q Препятствует обеспечению этапности оказания медицинской помощи учреждениями разных систем финансирования (скорая за счет бюджета, а первичная за счет ОМС) q Создает сложности во взаиморасчетах медицинских учреждений при внедрении эффективных способов оплаты медицинской помощи
Недостатки многоканального финансирования q Приводит к различиям в уровне финансирования по аналогичным статьям расходов за счет различных источников (затраты на питание пациентов и мягкий инвентарь в расчете на услугу могут существенно различаться при оказании помощи за счет средств бюджета и ОМС q Создает сложности в межтерриториальных расчетах (разный состав и уровень тарифов) q Препятствует обеспечению этапности оказания медицинской помощи учреждениями разных систем финансирования (скорая за счет бюджета, а первичная за счет ОМС) q Создает сложности во взаиморасчетах медицинских учреждений при внедрении эффективных способов оплаты медицинской помощи
 Одноканальное финансирование здравоохранения ü Одноканальное финансирование – это финансирование здравоохранения из одного источника через систему ОМС. Одноканальное финансирование предполагает на переходном этапе сочетание бюджетного финансирования из средств ОМС с преобладающей долей средств ОМС. ü При одноканальном финансировании в состав тарифа на оказание медицинской помощи, дополнительно к 5 -и статьям расходов, финансируемым ранее из средств ОМС, включаются расходы на оплату коммунальных платежей, а также средства на содержание учреждений здравоохранения, без расходов на капитальный ремонт и приобретение оборудования.
Одноканальное финансирование здравоохранения ü Одноканальное финансирование – это финансирование здравоохранения из одного источника через систему ОМС. Одноканальное финансирование предполагает на переходном этапе сочетание бюджетного финансирования из средств ОМС с преобладающей долей средств ОМС. ü При одноканальном финансировании в состав тарифа на оказание медицинской помощи, дополнительно к 5 -и статьям расходов, финансируемым ранее из средств ОМС, включаются расходы на оплату коммунальных платежей, а также средства на содержание учреждений здравоохранения, без расходов на капитальный ремонт и приобретение оборудования.
 Одноканальное финансирование Увеличение числа статей, финансируемых за счет ОМС Увеличение видов медицинской помощи, включенных в систему ОМС
Одноканальное финансирование Увеличение числа статей, финансируемых за счет ОМС Увеличение видов медицинской помощи, включенных в систему ОМС
 ФИНАНСИРОВАНИЕ РАСХОДОВ МЕДИЦИНСКИХ УЧРЕЖДЕНИЙ ЗА СЧЕТ СРЕДСТВ ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ По базовой программе ОМС Оплачиваемые за счет средств ОМС статьи расходов ЛПУ: оплата труда (210), медикаменты, перевязочные средства, продукты питания, мягкий инвентарь, медицинский инструментарий, реактивы, химикаты, химпосуда и прочие материальные запасы (340), оплата услуг по размещению услуг немедицинского характера (аутсорсинг) (226). При одноканальном финансировании 1. Расширение тарифа по ОМС: – услуги связи; – транспортные услуги; – коммунальные услуги; – арендная плата за пользование имуществом; – приобретение программного обеспечения; – приобретение оборудования стоимостью до 100 тыс. рублей за единицу. 2. Расширение видов медицинской помощи, оплачиваемых за счет средств ОМС.
ФИНАНСИРОВАНИЕ РАСХОДОВ МЕДИЦИНСКИХ УЧРЕЖДЕНИЙ ЗА СЧЕТ СРЕДСТВ ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ По базовой программе ОМС Оплачиваемые за счет средств ОМС статьи расходов ЛПУ: оплата труда (210), медикаменты, перевязочные средства, продукты питания, мягкий инвентарь, медицинский инструментарий, реактивы, химикаты, химпосуда и прочие материальные запасы (340), оплата услуг по размещению услуг немедицинского характера (аутсорсинг) (226). При одноканальном финансировании 1. Расширение тарифа по ОМС: – услуги связи; – транспортные услуги; – коммунальные услуги; – арендная плата за пользование имуществом; – приобретение программного обеспечения; – приобретение оборудования стоимостью до 100 тыс. рублей за единицу. 2. Расширение видов медицинской помощи, оплачиваемых за счет средств ОМС.
 Условия для перехода на одноканальное финансирование 1. Включение дополнительных видов медицинской помощи, не входящих в базовую программу ОМС 2. Внедрение эффективных способов оплаты медицинской помощи 3. Реализация региональных программ модернизации здравоохранения 4. Изменение типа учреждений здравоохранения 5. Изменение подчинения учреждений здравоохранения
Условия для перехода на одноканальное финансирование 1. Включение дополнительных видов медицинской помощи, не входящих в базовую программу ОМС 2. Внедрение эффективных способов оплаты медицинской помощи 3. Реализация региональных программ модернизации здравоохранения 4. Изменение типа учреждений здравоохранения 5. Изменение подчинения учреждений здравоохранения
 Условие № 1 - Включение дополнительных видов медицинской помощи, не входящих в базовую программу ОМС Высокотехнологичная помощь Скорая помощь Территориальная программа ОМС Санаиторно-курортная помощь Медицинская помощь при социально-значимых заболеваниях 44
Условие № 1 - Включение дополнительных видов медицинской помощи, не входящих в базовую программу ОМС Высокотехнологичная помощь Скорая помощь Территориальная программа ОМС Санаиторно-курортная помощь Медицинская помощь при социально-значимых заболеваниях 44
 Условие № 2 - Мероприятия, обеспечивающие эффективное управление ресурсами системы ОМС Внедрение эффективных способов оплаты медицинской помощи Переход на федеральные стандарты оказания медицинской помощи Переход на систему оплаты труда медицинских работников, ориентированную на результат Внедрение механизмов аутсорсинга 45
Условие № 2 - Мероприятия, обеспечивающие эффективное управление ресурсами системы ОМС Внедрение эффективных способов оплаты медицинской помощи Переход на федеральные стандарты оказания медицинской помощи Переход на систему оплаты труда медицинских работников, ориентированную на результат Внедрение механизмов аутсорсинга 45
 Способы оплаты медицинской помощи по законченному случаю на основе подушевого финансового обеспечения амбулаторной медицинской помощи с учетом половозрастной структуры прикрепленного населения по средней стоимости стационарного лечения пациента в профильном отделении больничного учреждения Эффекти вные способы оплаты по клинико-статистической группе болезней по единице объема оказанной медицинской помощи 46
Способы оплаты медицинской помощи по законченному случаю на основе подушевого финансового обеспечения амбулаторной медицинской помощи с учетом половозрастной структуры прикрепленного населения по средней стоимости стационарного лечения пациента в профильном отделении больничного учреждения Эффекти вные способы оплаты по клинико-статистической группе болезней по единице объема оказанной медицинской помощи 46
 Оптимизация оплаты медицинской помощи в системе ОМС Иркутской области • С 1 сентября 2009 года в Иркутской области началась подготовка к переходу на одноканальное финансирование • Для оплаты первичной медико – санитарной помощи в амбулаторно – поликлинических учреждениях здравоохранения введен подушевой норматив • Для оплаты стационарной медицинской помощи был внедрен способ оплаты по законченному случаю • Оба способа действуют в настоящее время и помогли решить большинство вышеизложенных проблем 47
Оптимизация оплаты медицинской помощи в системе ОМС Иркутской области • С 1 сентября 2009 года в Иркутской области началась подготовка к переходу на одноканальное финансирование • Для оплаты первичной медико – санитарной помощи в амбулаторно – поликлинических учреждениях здравоохранения введен подушевой норматив • Для оплаты стационарной медицинской помощи был внедрен способ оплаты по законченному случаю • Оба способа действуют в настоящее время и помогли решить большинство вышеизложенных проблем 47
 Оплата первичной медико – санитарной помощи в амбулаторно поликлинических учреждениях здравоохранения Преимущества подушевого финансирования (на одного прикрепленного к медицинскому учреждению застрахованного по ОМС гражданина): 1. Возможность прогнозирования общего объема финансирования медицинской помощи; 2. Рациональное использование и контроль за целевым расходованием ресурсов: - оптимизация общих расходов на медицинскую помощь; - контроль за общими расходами вне системы ПМСП; 3. Формирование экономической заинтересованности медицинских работников путем косвенного влияния на доход (через организацию оптимальной системы оплаты труда). Введение оплаты по подушевому нормативу предполагает наличие: 1. Персонифицированного учета прикрепленных к МУ граждан (базы данных потребителей услуг – пациентов); 2. Персонифицированного учета медицинских работников (базы данных производителей медицинских услуг – персонала МУ); 3. Персонифицированного учета объемов оказанной медицинской помощи конкретному пациенту в системе ОМС на основе сформированного Реестра медицинских услуг с их стоимостью. 48
Оплата первичной медико – санитарной помощи в амбулаторно поликлинических учреждениях здравоохранения Преимущества подушевого финансирования (на одного прикрепленного к медицинскому учреждению застрахованного по ОМС гражданина): 1. Возможность прогнозирования общего объема финансирования медицинской помощи; 2. Рациональное использование и контроль за целевым расходованием ресурсов: - оптимизация общих расходов на медицинскую помощь; - контроль за общими расходами вне системы ПМСП; 3. Формирование экономической заинтересованности медицинских работников путем косвенного влияния на доход (через организацию оптимальной системы оплаты труда). Введение оплаты по подушевому нормативу предполагает наличие: 1. Персонифицированного учета прикрепленных к МУ граждан (базы данных потребителей услуг – пациентов); 2. Персонифицированного учета медицинских работников (базы данных производителей медицинских услуг – персонала МУ); 3. Персонифицированного учета объемов оказанной медицинской помощи конкретному пациенту в системе ОМС на основе сформированного Реестра медицинских услуг с их стоимостью. 48
 Оплата стационарной медицинской помощи üПо стоимости законченного случая лечения с учетом усреднения лечебно-диагностических услуг (путем формирования затрат на 1 койко-день). Стационарная медицинская помощь оплачивается за фактическое количество законченных случаев лечения в целом по стационару в пределах утвержденных муниципальных заказов -заданий. Например, средняя длительность законченного случая – 12 дней. Если фактическая длительность госпитализации 10 или 14 дней – оплата законченного случая – за 12 дней. При досрочной выписке больного (менее 50% нормативной длительности пребывания, а при производстве абортов менее 2 -х дней), при невыполнении стандартов лечения, самовольном уходе пациентов до завершения лечения, оплата осуществляется по фактическим дням пребывания в стационаре, исходя из 49 расчета стоимости 1 койко-дня. ü ü
Оплата стационарной медицинской помощи üПо стоимости законченного случая лечения с учетом усреднения лечебно-диагностических услуг (путем формирования затрат на 1 койко-день). Стационарная медицинская помощь оплачивается за фактическое количество законченных случаев лечения в целом по стационару в пределах утвержденных муниципальных заказов -заданий. Например, средняя длительность законченного случая – 12 дней. Если фактическая длительность госпитализации 10 или 14 дней – оплата законченного случая – за 12 дней. При досрочной выписке больного (менее 50% нормативной длительности пребывания, а при производстве абортов менее 2 -х дней), при невыполнении стандартов лечения, самовольном уходе пациентов до завершения лечения, оплата осуществляется по фактическим дням пребывания в стационаре, исходя из 49 расчета стоимости 1 койко-дня. ü ü
 Система фондодержания Это метод подушевой оплаты амбулаторнополиклинического звена за каждого прикрепленного человека, при котором в нормативе его финансирования предусматривается оплата не только собственной деятельности, но и услуг других медицинских организаций, оказываемых прикрепившемуся населению. Фондодержатель – учреждение, оказывающее первичную медико-санитарную помощь (самостоятельное юридическое лицо независимо от формы собственности), получившее эти средства. Заинтересовано в рациональном использовании финансовых средств, т. к часть экономии может использовать на свое экономическое и социальное развитие, материальное стимулирование персонала.
Система фондодержания Это метод подушевой оплаты амбулаторнополиклинического звена за каждого прикрепленного человека, при котором в нормативе его финансирования предусматривается оплата не только собственной деятельности, но и услуг других медицинских организаций, оказываемых прикрепившемуся населению. Фондодержатель – учреждение, оказывающее первичную медико-санитарную помощь (самостоятельное юридическое лицо независимо от формы собственности), получившее эти средства. Заинтересовано в рациональном использовании финансовых средств, т. к часть экономии может использовать на свое экономическое и социальное развитие, материальное стимулирование персонала.
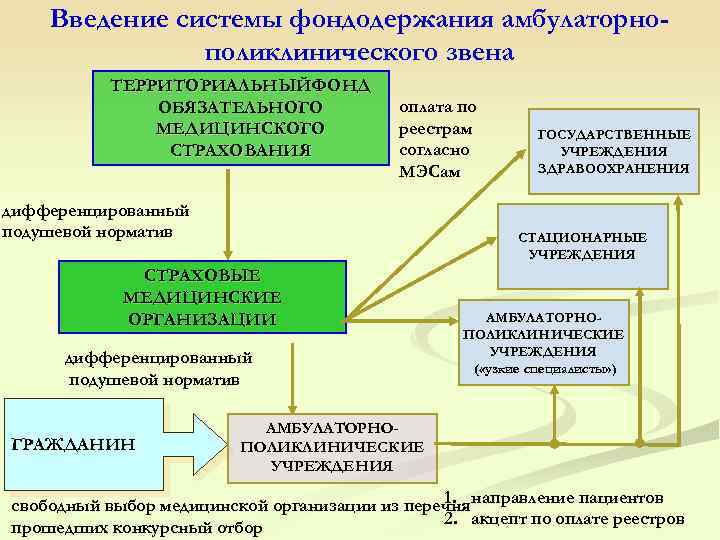 Введение системы фондодержания амбулаторнополиклинического звена ТЕРРИТОРИАЛЬНЫЙФОНД ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ оплата по реестрам согласно МЭСам дифференцированный подушевой норматив СТАЦИОНАРНЫЕ УЧРЕЖДЕНИЯ СТРАХОВЫЕ МЕДИЦИНСКИЕ ОРГАНИЗАЦИИ дифференцированный подушевой норматив ГРАЖДАНИН ГОСУДАРСТВЕННЫЕ УЧРЕЖДЕНИЯ ЗДРАВООХРАНЕНИЯ АМБУЛАТОРНОПОЛИКЛИНИЧЕСКИЕ УЧРЕЖДЕНИЯ ( «узкие специалисты» ) АМБУЛАТОРНОПОЛИКЛИНИЧЕСКИЕ УЧРЕЖДЕНИЯ 1. свободный выбор медицинской организации из перечня направление пациентов 2. акцепт по оплате реестров прошедших конкурсный отбор
Введение системы фондодержания амбулаторнополиклинического звена ТЕРРИТОРИАЛЬНЫЙФОНД ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ оплата по реестрам согласно МЭСам дифференцированный подушевой норматив СТАЦИОНАРНЫЕ УЧРЕЖДЕНИЯ СТРАХОВЫЕ МЕДИЦИНСКИЕ ОРГАНИЗАЦИИ дифференцированный подушевой норматив ГРАЖДАНИН ГОСУДАРСТВЕННЫЕ УЧРЕЖДЕНИЯ ЗДРАВООХРАНЕНИЯ АМБУЛАТОРНОПОЛИКЛИНИЧЕСКИЕ УЧРЕЖДЕНИЯ ( «узкие специалисты» ) АМБУЛАТОРНОПОЛИКЛИНИЧЕСКИЕ УЧРЕЖДЕНИЯ 1. свободный выбор медицинской организации из перечня направление пациентов 2. акцепт по оплате реестров прошедших конкурсный отбор
 Цель и задачи системы фондодержания Цель – повышение качества первичной медико-санитарной помощи и эффективности финансово-организационной модели областного здравоохранения и системы ОМС Задачи: повысить ответственность работников амбулаторнополиклинических учреждений за состояние здоровья прикрепившегося населения обеспечить сдерживание затратного механизма оказания медицинской помощи стимулировать профилактическую направленность деятельности первичного звена обеспечить предсказуемость затрат (обеспечивая соответствие оплачиваемых объемов и структуры медицинской помощи финансовым ресурсам, запланированным Программой ОМС) и более эффективное использование ресурсов ОМС. ü ü
Цель и задачи системы фондодержания Цель – повышение качества первичной медико-санитарной помощи и эффективности финансово-организационной модели областного здравоохранения и системы ОМС Задачи: повысить ответственность работников амбулаторнополиклинических учреждений за состояние здоровья прикрепившегося населения обеспечить сдерживание затратного механизма оказания медицинской помощи стимулировать профилактическую направленность деятельности первичного звена обеспечить предсказуемость затрат (обеспечивая соответствие оплачиваемых объемов и структуры медицинской помощи финансовым ресурсам, запланированным Программой ОМС) и более эффективное использование ресурсов ОМС. ü ü
 Механизм повышения эффективности деятельности амбулаторного звена ü Сохранение здоровья населения путем снижения тяжести и частоты обострений у хронических больных и уменьшении индекса потребления медицинских услуг; увеличение объема собственной деятельности и сокращение необоснованных направлений к узким специалистам и в стационар; повышение эффективности использования выделенных ресурсов – обоснованность выбора методов диагностики и лечения больных в амбулаторных условиях, развитие стационарозамещающих технологий. ü ü
Механизм повышения эффективности деятельности амбулаторного звена ü Сохранение здоровья населения путем снижения тяжести и частоты обострений у хронических больных и уменьшении индекса потребления медицинских услуг; увеличение объема собственной деятельности и сокращение необоснованных направлений к узким специалистам и в стационар; повышение эффективности использования выделенных ресурсов – обоснованность выбора методов диагностики и лечения больных в амбулаторных условиях, развитие стационарозамещающих технологий. ü ü
 Условие № 3 - реализация региональных программ модернизации здравоохранения на 2011 – 2012 годы Цель – улучшение качества и обеспечение доступности медицинской помощи населению субъекта Российской Федерации 1. УКРЕПЛЕНИЕ МАТЕРИАЛЬНО-ТЕХНИЧЕСКОЙ БАЗЫ МЕДИЦИНСКИХ УЧРЕЖДЕНИЙ ЗАДАЧИ ПРОГРАММЫ 2. ВНЕДРЕНИЕ СОВРЕМЕННЫХ ИНФОРМАЦИОННЫХ СИСТЕМ В ЗДРАВООХРАНЕНИЕ 3. ВНЕДРЕНИЕ СТАНДАРТОВ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ Федеральный фонд обязательного медицинского страхования Источники финансирования Территориальный фонд обязательного медицинского страхования Консолидированный бюджет субъекта РФ 54
Условие № 3 - реализация региональных программ модернизации здравоохранения на 2011 – 2012 годы Цель – улучшение качества и обеспечение доступности медицинской помощи населению субъекта Российской Федерации 1. УКРЕПЛЕНИЕ МАТЕРИАЛЬНО-ТЕХНИЧЕСКОЙ БАЗЫ МЕДИЦИНСКИХ УЧРЕЖДЕНИЙ ЗАДАЧИ ПРОГРАММЫ 2. ВНЕДРЕНИЕ СОВРЕМЕННЫХ ИНФОРМАЦИОННЫХ СИСТЕМ В ЗДРАВООХРАНЕНИЕ 3. ВНЕДРЕНИЕ СТАНДАРТОВ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ Федеральный фонд обязательного медицинского страхования Источники финансирования Территориальный фонд обязательного медицинского страхования Консолидированный бюджет субъекта РФ 54
 Финансовое обеспечение программ модернизации здравоохранения за счет средств ОМС ФОМС Субсидии на выполнение программы в 1. УКРЕПЛЕНИЕ МАТЕРИАЛЬНОТЕХНИЧЕСКОЙ БАЗЫ УЧРЕЖДЕНИЙ ЗДРАВООХРАНЕНИЯ ва тва редст Средс С С ФОМ ро ор о догов овом с нс фина н ении ОМС фина ени ОМС еч е обесп МО) обес С МО С (через джета д ета тва бю Средс С Ср д С М М ТФО части базовой программы ОМС е ны т же д бю ерты меж нсф тра Субъект Российской Федерации ТФОМС 2. ВНЕДРЕНИЕ СОВРЕМЕННЫХ ИНФОРМАЦИОННЫХ СИСТЕМ В ЗДРАВООХРАНЕНИЕ 3. ВНЕДРЕНИЕ СТАНДАРТОВ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ЛПУ, работающие в системе ОМС 55
Финансовое обеспечение программ модернизации здравоохранения за счет средств ОМС ФОМС Субсидии на выполнение программы в 1. УКРЕПЛЕНИЕ МАТЕРИАЛЬНОТЕХНИЧЕСКОЙ БАЗЫ УЧРЕЖДЕНИЙ ЗДРАВООХРАНЕНИЯ ва тва редст Средс С С ФОМ ро ор о догов овом с нс фина н ении ОМС фина ени ОМС еч е обесп МО) обес С МО С (через джета д ета тва бю Средс С Ср д С М М ТФО части базовой программы ОМС е ны т же д бю ерты меж нсф тра Субъект Российской Федерации ТФОМС 2. ВНЕДРЕНИЕ СОВРЕМЕННЫХ ИНФОРМАЦИОННЫХ СИСТЕМ В ЗДРАВООХРАНЕНИЕ 3. ВНЕДРЕНИЕ СТАНДАРТОВ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ЛПУ, работающие в системе ОМС 55
 Реализация региональных программ модернизации здравоохранения на 2011 – 2012 годы Подготовка к переходу на одноканальное финансирование в 2013 году – одно из направлений модернизации здравоохранения субъектов Российской Федерации в 2011 – 2012 годах 1. Поэтапный переход к 2013 году к включению в тарифы на оплату медицинской помощи за счет ОМС расходов на оплату услуг связи, транспортных услуг, коммунальных услуг, работ и услуг по содержанию имущества, расходов на арендную плату за пользование имуществом, оплату программного обеспечения и прочих услуг, приобретение оборудования стоимостью до 100 тысяч рублей за единицу. 2. Финансирование медицинских учреждений на основе эффективных способов оплаты медицинской помощи, ориентированных на результаты их деятельности (законченный случай лечения в стационарных условиях, подушевое финансирование амбулаторной медицинской помощи). 56
Реализация региональных программ модернизации здравоохранения на 2011 – 2012 годы Подготовка к переходу на одноканальное финансирование в 2013 году – одно из направлений модернизации здравоохранения субъектов Российской Федерации в 2011 – 2012 годах 1. Поэтапный переход к 2013 году к включению в тарифы на оплату медицинской помощи за счет ОМС расходов на оплату услуг связи, транспортных услуг, коммунальных услуг, работ и услуг по содержанию имущества, расходов на арендную плату за пользование имуществом, оплату программного обеспечения и прочих услуг, приобретение оборудования стоимостью до 100 тысяч рублей за единицу. 2. Финансирование медицинских учреждений на основе эффективных способов оплаты медицинской помощи, ориентированных на результаты их деятельности (законченный случай лечения в стационарных условиях, подушевое финансирование амбулаторной медицинской помощи). 56
 Условие№ 4 - изменение подчинения учреждений здравоохранения Статья 16 закона «Об основах охраны здоровья граждан РФ» гласит: 1. К полномочиям органов государственной власти субъектов Российской Федерации в сфере охраны здоровья относятся: организация оказания населению субъекта Российской Федерации первичной медико-санитарной помощи, специализированной, в том числе высокотехнологичной, скорой, в том числе скорой специализированной, и паллиативной медицинской помощи в медицинских организациях субъекта Российской Федерации; 2. Отдельные указанные в части 1 настоящей статьи полномочия органов государственной власти субъектов Российской Федерации в сфере охраны здоровья могут быть переданы ими для осуществления органам местного самоуправления в соответствии с Федеральным законом от 6 октября 1999 года № 184 -ФЗ «Об общих принципах организации законодательных (представительных) и исполнительных органов государственной власти субъектов Российской Федерации» . В этом случае оказание медицинской помощи гражданам осуществляется медицинскими организациями муниципальной системы здравоохранения.
Условие№ 4 - изменение подчинения учреждений здравоохранения Статья 16 закона «Об основах охраны здоровья граждан РФ» гласит: 1. К полномочиям органов государственной власти субъектов Российской Федерации в сфере охраны здоровья относятся: организация оказания населению субъекта Российской Федерации первичной медико-санитарной помощи, специализированной, в том числе высокотехнологичной, скорой, в том числе скорой специализированной, и паллиативной медицинской помощи в медицинских организациях субъекта Российской Федерации; 2. Отдельные указанные в части 1 настоящей статьи полномочия органов государственной власти субъектов Российской Федерации в сфере охраны здоровья могут быть переданы ими для осуществления органам местного самоуправления в соответствии с Федеральным законом от 6 октября 1999 года № 184 -ФЗ «Об общих принципах организации законодательных (представительных) и исполнительных органов государственной власти субъектов Российской Федерации» . В этом случае оказание медицинской помощи гражданам осуществляется медицинскими организациями муниципальной системы здравоохранения.
 Федеральным законом от 29 ноября 2010 года № 313 -ФЗ внесены изменения в: ü Федеральный закон от 6 октября 1999 года № 184 -ФЗ «Об общих принципах организации законодательных (представительных) и исполнительных органов государственной власти субъектов РФ» Федеральный закон от 6 октября 2003 года № 131 -ФЗ «Об общих принципах организации местного самоуправления в Российской Федерации» С 1 января 2012 года в соответствии с подпунктом 21 пункта 2 статьи 26. 3 Федерального закона от 6 октября 1999 года № 184 -ФЗ к полномочиям органов государственной власти субъектов Российской Федерации относятся вопросы организации оказания медицинской помощи на территории субъекта Российской Федерации в соответствии с территориальной программой государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи. за органами местного самоуправления закрепляются полномочия по созданию условий для оказания медицинской помощи. Отдельные полномочия органов государственной власти субъектов РФ в сфере охраны здоровья могут быть переданы ими для осуществления органам местного самоуправления. В этом случае оказание медицинской помощи гражданам осуществляется медицинскими организациями муниципальной системы здравоохранения. ü ü
Федеральным законом от 29 ноября 2010 года № 313 -ФЗ внесены изменения в: ü Федеральный закон от 6 октября 1999 года № 184 -ФЗ «Об общих принципах организации законодательных (представительных) и исполнительных органов государственной власти субъектов РФ» Федеральный закон от 6 октября 2003 года № 131 -ФЗ «Об общих принципах организации местного самоуправления в Российской Федерации» С 1 января 2012 года в соответствии с подпунктом 21 пункта 2 статьи 26. 3 Федерального закона от 6 октября 1999 года № 184 -ФЗ к полномочиям органов государственной власти субъектов Российской Федерации относятся вопросы организации оказания медицинской помощи на территории субъекта Российской Федерации в соответствии с территориальной программой государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи. за органами местного самоуправления закрепляются полномочия по созданию условий для оказания медицинской помощи. Отдельные полномочия органов государственной власти субъектов РФ в сфере охраны здоровья могут быть переданы ими для осуществления органам местного самоуправления. В этом случае оказание медицинской помощи гражданам осуществляется медицинскими организациями муниципальной системы здравоохранения. ü ü
 Создание условий ü сохранение земельных участков, зданий, сооружений, помещений, иного муниципального имущества, находящегося в оперативном управлении или в пользовании на ином законном основании учреждений здравоохранения по состоянию на 1 января 2011 года; содействие в подготовке кадров для учреждений здравоохранения; безвозмездная передача в собственность Иркутской области муниципального имущества (включая здания, сооружения, помещения, земельные участки) для размещения и осуществления деятельности учреждений здравоохранения; создание и развитие социально-бытовой инфраструктуры для работников учреждений здравоохранения; предоставление жилья работникам учреждений здравоохранения; ü ü
Создание условий ü сохранение земельных участков, зданий, сооружений, помещений, иного муниципального имущества, находящегося в оперативном управлении или в пользовании на ином законном основании учреждений здравоохранения по состоянию на 1 января 2011 года; содействие в подготовке кадров для учреждений здравоохранения; безвозмездная передача в собственность Иркутской области муниципального имущества (включая здания, сооружения, помещения, земельные участки) для размещения и осуществления деятельности учреждений здравоохранения; создание и развитие социально-бытовой инфраструктуры для работников учреждений здравоохранения; предоставление жилья работникам учреждений здравоохранения; ü ü
 ü Создание условий сохранение мер социальной поддержки работников учреждений здравоохранения, предусмотренных муниципальными правовыми актами по состоянию на 1 января 2011 года; содействие учреждениям здравоохранения в поддержании состояния зданий, сооружений, помещений, коммунальной инфраструктуры в соответствии с установленными законодательством требованиями и условиями, а также в благоустройстве и озеленении территории; создание условий для оказания не только медицинской, но и лекарственной помощи населению в соответствии с территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи содействие в реализации на территории муниципального района (городского округа) профилактических и противоэпидемических мер и мероприятий. разработка, финансирование и реализация муниципальных целевых программ в области здравоохранения ü ü
ü Создание условий сохранение мер социальной поддержки работников учреждений здравоохранения, предусмотренных муниципальными правовыми актами по состоянию на 1 января 2011 года; содействие учреждениям здравоохранения в поддержании состояния зданий, сооружений, помещений, коммунальной инфраструктуры в соответствии с установленными законодательством требованиями и условиями, а также в благоустройстве и озеленении территории; создание условий для оказания не только медицинской, но и лекарственной помощи населению в соответствии с территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи содействие в реализации на территории муниципального района (городского округа) профилактических и противоэпидемических мер и мероприятий. разработка, финансирование и реализация муниципальных целевых программ в области здравоохранения ü ü
 Условие № 5 – изменение типа учреждений здравоохранения С 1 января 2011 года, с момента начала реализации Федерального закона от 08. 05. 2010 года № 83 «О внесении изменений в отдельные законодательные акты Российской Федерации в связи с совершенствованием правового положения государственных (муниципальных) учреждений» все учреждения здравоохранения были разделены на 3 категории: Автономные Бюджетные Казенные Решение о том, какие учреждения станут казенными, а какие бюджетными учреждениями нового типа, принимают федеральные и региональные органы государственной власти и органы местного самоуправления, т. е. учредитель. ü ü ü
Условие № 5 – изменение типа учреждений здравоохранения С 1 января 2011 года, с момента начала реализации Федерального закона от 08. 05. 2010 года № 83 «О внесении изменений в отдельные законодательные акты Российской Федерации в связи с совершенствованием правового положения государственных (муниципальных) учреждений» все учреждения здравоохранения были разделены на 3 категории: Автономные Бюджетные Казенные Решение о том, какие учреждения станут казенными, а какие бюджетными учреждениями нового типа, принимают федеральные и региональные органы государственной власти и органы местного самоуправления, т. е. учредитель. ü ü ü
 Бюджетные учреждения üБюджетное учреждение - некоммерческая организация, созданная Российской Федерацией, регионом или муниципалитетом для выполнения работ, оказания услуг в целях обеспечения реализации соответственно государственных или муниципальных полномочий. Бюджетное учреждение в обязательном порядке получает от учредителя задание на оказание услуг (выполнение работ), бюджетное учреждение не вправе отказаться от выполнения задания. Вместо финансирования по смете БУ будут финансироваться путем предоставления им субсидий на: - выполнение задания; - содержание недвижимого и особо ценного движимого имущества и уплату налогов, объектом налогообложения по которым выступает соответствующее имущество. Кроме того, предусмотрена возможность предоставления бюджетным учреждениям субсидий на иные цели. Учредитель может профинансировать необходимые расходы учреждений, не относящиеся к выполнению задания и содержанию имущества, например на капитальный ремонт здания. ü ü ü
Бюджетные учреждения üБюджетное учреждение - некоммерческая организация, созданная Российской Федерацией, регионом или муниципалитетом для выполнения работ, оказания услуг в целях обеспечения реализации соответственно государственных или муниципальных полномочий. Бюджетное учреждение в обязательном порядке получает от учредителя задание на оказание услуг (выполнение работ), бюджетное учреждение не вправе отказаться от выполнения задания. Вместо финансирования по смете БУ будут финансироваться путем предоставления им субсидий на: - выполнение задания; - содержание недвижимого и особо ценного движимого имущества и уплату налогов, объектом налогообложения по которым выступает соответствующее имущество. Кроме того, предусмотрена возможность предоставления бюджетным учреждениям субсидий на иные цели. Учредитель может профинансировать необходимые расходы учреждений, не относящиеся к выполнению задания и содержанию имущества, например на капитальный ремонт здания. ü ü ü
 Казенные учреждения ü Казенным учреждением признается государственное (муниципальное) учреждение, осуществляющее оказание государственных услуг, выполнение работ или исполнение государственных функций в целях обеспечения реализации предусмотренных законодательством РФ полномочий органов государственной власти или органов местного самоуправления Финансовое обеспечение деятельности казенного учреждения производится за счет средств соответствующего бюджета на основании бюджетной сметы. Со сменой статуса права тех бюджетных учреждений, которые изменят. тип и станут казенными, Законом N 83 -ФЗ будут ограничены. Основное ограничение касается зачисления в бюджет доходов КУ, полученных от платных услуг. К таким учреждениям отнесены все учреждения, которые оказывают специализированные услуги, работы и функции и почти не имеют доходов, получаемых от оказания платных услуг. Результатом перехода учреждения в казенное учреждение может стать сокращение его внебюджетных доходов, поскольку Закон N 83 -ФЗ лишает эти организации всякого стимула зарабатывать путем оказания дополнительных платных услуг. ü ü
Казенные учреждения ü Казенным учреждением признается государственное (муниципальное) учреждение, осуществляющее оказание государственных услуг, выполнение работ или исполнение государственных функций в целях обеспечения реализации предусмотренных законодательством РФ полномочий органов государственной власти или органов местного самоуправления Финансовое обеспечение деятельности казенного учреждения производится за счет средств соответствующего бюджета на основании бюджетной сметы. Со сменой статуса права тех бюджетных учреждений, которые изменят. тип и станут казенными, Законом N 83 -ФЗ будут ограничены. Основное ограничение касается зачисления в бюджет доходов КУ, полученных от платных услуг. К таким учреждениям отнесены все учреждения, которые оказывают специализированные услуги, работы и функции и почти не имеют доходов, получаемых от оказания платных услуг. Результатом перехода учреждения в казенное учреждение может стать сокращение его внебюджетных доходов, поскольку Закон N 83 -ФЗ лишает эти организации всякого стимула зарабатывать путем оказания дополнительных платных услуг. ü ü
 Автономные учреждения üАвтономное учреждение - некоммерческая организация, созданная для выполнения работ, оказания услуг в целях обеспечения реализации соответственно государственных или муниципальных полномочий, предусмотренных законодательством РФ Как и бюджетные учреждения, автономные учреждения будут не вправе отказаться от выполнения задания учредителя. Как и в случае с бюджетным учреждением, платные услуги, которые АУ оказывает в рамках или сверх выполнения задания учредителя, должны быть прямо предусмотрены в его уставе и соответствовать уставным целям его деятельности. В отличие от казенных учреждений и бюджетных учреждений нового типа, правовой статус которых еще не получил практической отработки, АУ в Российской Федерации на всех уровнях власти создаются и действуют уже несколько лет. Сложившаяся практика работы АУ в регионах и муниципальных образованиях РФ позволяет сделать вывод о том, что перевод бюджетных учреждений в автономные в большинстве случаев создает явные выгоды и преимущества как для самого учреждения (в лице его сотрудников), так и для его учредителя. ü ü
Автономные учреждения üАвтономное учреждение - некоммерческая организация, созданная для выполнения работ, оказания услуг в целях обеспечения реализации соответственно государственных или муниципальных полномочий, предусмотренных законодательством РФ Как и бюджетные учреждения, автономные учреждения будут не вправе отказаться от выполнения задания учредителя. Как и в случае с бюджетным учреждением, платные услуги, которые АУ оказывает в рамках или сверх выполнения задания учредителя, должны быть прямо предусмотрены в его уставе и соответствовать уставным целям его деятельности. В отличие от казенных учреждений и бюджетных учреждений нового типа, правовой статус которых еще не получил практической отработки, АУ в Российской Федерации на всех уровнях власти создаются и действуют уже несколько лет. Сложившаяся практика работы АУ в регионах и муниципальных образованиях РФ позволяет сделать вывод о том, что перевод бюджетных учреждений в автономные в большинстве случаев создает явные выгоды и преимущества как для самого учреждения (в лице его сотрудников), так и для его учредителя. ü ü
 Федеральный закон № 83 от 23. 04. 2010 г. «О внесении изменений в отдельные законодательные акты РФ в связи с совершенствованием правового положения государственных (муниципальных) учреждений» : Распределение учреждений здравоохранения по типу ГОСУДАРСТВЕННЫЕ УЧРЕЖДЕНИЯ 61 Бюджетные 49 Казенные 11 Автономные 1
Федеральный закон № 83 от 23. 04. 2010 г. «О внесении изменений в отдельные законодательные акты РФ в связи с совершенствованием правового положения государственных (муниципальных) учреждений» : Распределение учреждений здравоохранения по типу ГОСУДАРСТВЕННЫЕ УЧРЕЖДЕНИЯ 61 Бюджетные 49 Казенные 11 Автономные 1
 Федеральный закон № 83 от 23. 04. 2010 г. «О внесении изменений в отдельные законодательные акты РФ в связи с совершенствованием правового положения государственных (муниципальных) учреждений» : Распределение учреждений здравоохранения по типу МУНИЦИПАЛЬНЫЕ УЧРЕЖДЕНИЯ 127 Бюджетные 104 Казенные 3 Автономные 20
Федеральный закон № 83 от 23. 04. 2010 г. «О внесении изменений в отдельные законодательные акты РФ в связи с совершенствованием правового положения государственных (муниципальных) учреждений» : Распределение учреждений здравоохранения по типу МУНИЦИПАЛЬНЫЕ УЧРЕЖДЕНИЯ 127 Бюджетные 104 Казенные 3 Автономные 20
 Переход на одноканальное финансирование Цель – повысить эффективность использования средств в здравоохранении. Задачи: 1. Повышение эффективности управления ресурсами учреждений здравоохранения за счет снижения неэффективных расходов 2. Минимизация административных расходов учреждений здравоохранения 3. Повышение эффективности использования всех источников финансирования 4. Обеспечение зависимости уровня оплаты труда медицинского персонала от объемов и качества оказания медицинской помощи 5. Формирование новой системы финансирования учреждений здравоохранения (по полному тарифу) 6. Осуществление полноценного страхования граждан
Переход на одноканальное финансирование Цель – повысить эффективность использования средств в здравоохранении. Задачи: 1. Повышение эффективности управления ресурсами учреждений здравоохранения за счет снижения неэффективных расходов 2. Минимизация административных расходов учреждений здравоохранения 3. Повышение эффективности использования всех источников финансирования 4. Обеспечение зависимости уровня оплаты труда медицинского персонала от объемов и качества оказания медицинской помощи 5. Формирование новой системы финансирования учреждений здравоохранения (по полному тарифу) 6. Осуществление полноценного страхования граждан
 ü Особенности одноканального финансирования финансирование учреждения по смете заменяется финансированием за непосредственные результаты деятельности (за объемы оказанных услуг); появляется возможность размещения государственного (муниципального) заказа в любых учреждениях здравоохранения (муниципальных и государственных) для решения проблем межрайонных центров или медицинских округов, независимо от территориального расположения учреждений; руководителю дается большая свобода в расходовании средств (отсутствие казначейского исполнения), но одновременно появляется большая ответственность; контроль качества со стороны страховых организаций приобретает действенные формы, так контролируются все аспекты, влияющие на качество; появляется возможность точного учета финансирования в разрезе конкретных классов болезней и отдельных диагнозов. ü ü
ü Особенности одноканального финансирования финансирование учреждения по смете заменяется финансированием за непосредственные результаты деятельности (за объемы оказанных услуг); появляется возможность размещения государственного (муниципального) заказа в любых учреждениях здравоохранения (муниципальных и государственных) для решения проблем межрайонных центров или медицинских округов, независимо от территориального расположения учреждений; руководителю дается большая свобода в расходовании средств (отсутствие казначейского исполнения), но одновременно появляется большая ответственность; контроль качества со стороны страховых организаций приобретает действенные формы, так контролируются все аспекты, влияющие на качество; появляется возможность точного учета финансирования в разрезе конкретных классов болезней и отдельных диагнозов. ü ü
 Пилотный проект перехода на одноканальное финансирование В рамках пилотного проекта в 2007 – 2009 годах в 25 субъектах РФ было внедрено одноканальное финансирование, что позволило выявить ряд существенных проблем: 1. Несоответствие размера тарифов фактическим расходам лечебных учреждений 2. Недополоучение финансовых средств, необходимых ЛПУ на текущие расходы, из-за невыполнения объемов медицинской помощи и как следствие – возникновение кредиторской задолженности по расходам, связанных с содержанием медицинских учреждений 3. В рамках действующего тарифа реализации территориальных программ ОМС затруднительно приобретение дорогостоящего оборудования, проведения капитальных ремонтов 4. Снижение ответственности органов исполнительной власти по содержанию учреждений здравоохранения
Пилотный проект перехода на одноканальное финансирование В рамках пилотного проекта в 2007 – 2009 годах в 25 субъектах РФ было внедрено одноканальное финансирование, что позволило выявить ряд существенных проблем: 1. Несоответствие размера тарифов фактическим расходам лечебных учреждений 2. Недополоучение финансовых средств, необходимых ЛПУ на текущие расходы, из-за невыполнения объемов медицинской помощи и как следствие – возникновение кредиторской задолженности по расходам, связанных с содержанием медицинских учреждений 3. В рамках действующего тарифа реализации территориальных программ ОМС затруднительно приобретение дорогостоящего оборудования, проведения капитальных ремонтов 4. Снижение ответственности органов исполнительной власти по содержанию учреждений здравоохранения
 Пилотный проект перехода на одноканальное финансирование 5. При передаче бюджетных средств по дополнительным статьям проявилось нежелание руководителей муниципальных образований передавать их своевременно и в полном объеме 6. Отсутствие должного контроля за использованием средств ОМС 7. Неготовность отдельных руководителей взять на себя полную ответственность за деятельность учреждения (отсутствие умения проводить финансовый анализ в рыночных условиях, неумение планирования, создания эффективных организационных структур и видения перспектив развития своего учреждения) 8. Отсутствие достаточного числа подготовленных менеджеров и экономистов здравоохранения, ориентированных на работу в изменившихся финансовых условиях)
Пилотный проект перехода на одноканальное финансирование 5. При передаче бюджетных средств по дополнительным статьям проявилось нежелание руководителей муниципальных образований передавать их своевременно и в полном объеме 6. Отсутствие должного контроля за использованием средств ОМС 7. Неготовность отдельных руководителей взять на себя полную ответственность за деятельность учреждения (отсутствие умения проводить финансовый анализ в рыночных условиях, неумение планирования, создания эффективных организационных структур и видения перспектив развития своего учреждения) 8. Отсутствие достаточного числа подготовленных менеджеров и экономистов здравоохранения, ориентированных на работу в изменившихся финансовых условиях)
 Нормативно-правовые акты, принимаемые на уровне субъектов РФ и закрепляющие переход на одноканальное финансирование Закон субъекта РФ «О бюджете субъекта Российской Федерации» Закон субъекта РФ «О бюджете территориального фонда обязательного медицинского страхования субъекта Российской Федерации» Территориальные программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи Генеральное тарифное соглашение, утверждающее расширенный тариф на оплату медицинских услуг в системе ОМС и дополнительные виды медицинской помощи, оплачиваемые через систему ОМС, ранее финансируемые за счет средств бюджетов всех уровней Порядок перевода учреждений здравоохранения на одноканальное финансирование, в том числе их подготовку к указанному переводу Перечень учреждений здравоохранения, участвующих во внедрении одноканального финансирования Единый справочник тарифов по ОМС - тарификатор Программы модернизации здравоохранения субъектов Российской Федерации 71
Нормативно-правовые акты, принимаемые на уровне субъектов РФ и закрепляющие переход на одноканальное финансирование Закон субъекта РФ «О бюджете субъекта Российской Федерации» Закон субъекта РФ «О бюджете территориального фонда обязательного медицинского страхования субъекта Российской Федерации» Территориальные программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи Генеральное тарифное соглашение, утверждающее расширенный тариф на оплату медицинских услуг в системе ОМС и дополнительные виды медицинской помощи, оплачиваемые через систему ОМС, ранее финансируемые за счет средств бюджетов всех уровней Порядок перевода учреждений здравоохранения на одноканальное финансирование, в том числе их подготовку к указанному переводу Перечень учреждений здравоохранения, участвующих во внедрении одноканального финансирования Единый справочник тарифов по ОМС - тарификатор Программы модернизации здравоохранения субъектов Российской Федерации 71
 Постановление Правительства РФ от 5 мая 2012 года № 462 «О порядке распределения, предоставления и расходования субвенций из бюджета ФФОМС» Данным Постановлением утверждена методика, согласно которой размер субвенций зависит от: 1. Общего размера субвенции, установленного в бюджете ФФОМС на соответствующий финансовый год 2. Численности застрахованного по ОМС населения в субъекте РФ 3. Норматива финансового обеспечения базовой программы ОМС, установленного в программе госгарантий на год, на который рассчитывается субвенция 4. Коэффициента дифференциации для соответствующего субъекта РФ, который в свою очередь зависит от районного коэффициента к заработной плате) Минус данной методики в том, что она не учитывает климатические особенности регионов, а следовательно продолжительность отопительных сезонов.
Постановление Правительства РФ от 5 мая 2012 года № 462 «О порядке распределения, предоставления и расходования субвенций из бюджета ФФОМС» Данным Постановлением утверждена методика, согласно которой размер субвенций зависит от: 1. Общего размера субвенции, установленного в бюджете ФФОМС на соответствующий финансовый год 2. Численности застрахованного по ОМС населения в субъекте РФ 3. Норматива финансового обеспечения базовой программы ОМС, установленного в программе госгарантий на год, на который рассчитывается субвенция 4. Коэффициента дифференциации для соответствующего субъекта РФ, который в свою очередь зависит от районного коэффициента к заработной плате) Минус данной методики в том, что она не учитывает климатические особенности регионов, а следовательно продолжительность отопительных сезонов.
 Преимущества одноканального финансирования 1. Повышение конкурентности государственных и муниципальных учреждений. 2. Повышение публичности деятельности через создание наблюдательных советов. 3. Повышение ответственности руководителей учреждений за результаты. 4. Возможность осуществления без конкурса государственных и муниципальных закупок при необходимости. 5. Оптимизация ресурсов. 6. Право выбора системы оплаты труда. 7. Возможность привлечения кредитов.
Преимущества одноканального финансирования 1. Повышение конкурентности государственных и муниципальных учреждений. 2. Повышение публичности деятельности через создание наблюдательных советов. 3. Повышение ответственности руководителей учреждений за результаты. 4. Возможность осуществления без конкурса государственных и муниципальных закупок при необходимости. 5. Оптимизация ресурсов. 6. Право выбора системы оплаты труда. 7. Возможность привлечения кредитов.
 Нерешенные вопросы при переходе на одноканальное финансирование 1. Кто и за счет каких средств будет содержать дорогостоящее оборудование, купленное в рамках программы модернизации? 2. Кто будет финансировать социальную поддержку медицинских работников (проезд к месту отдыха, коммунальные платежи) 3. Как увязать внесения изменений в федеральное законодательство в части оплаты медицинской помощи за счет средств ОМС и утверждение бюджетов фондов ОМС и бюджетов субъектов РФ? 4. Как будет оплачиваться скорая помощь, если услуга будет оказана незастрахованному пациенту?
Нерешенные вопросы при переходе на одноканальное финансирование 1. Кто и за счет каких средств будет содержать дорогостоящее оборудование, купленное в рамках программы модернизации? 2. Кто будет финансировать социальную поддержку медицинских работников (проезд к месту отдыха, коммунальные платежи) 3. Как увязать внесения изменений в федеральное законодательство в части оплаты медицинской помощи за счет средств ОМС и утверждение бюджетов фондов ОМС и бюджетов субъектов РФ? 4. Как будет оплачиваться скорая помощь, если услуга будет оказана незастрахованному пациенту?
 Статья 50 ФЗ «Об ОМС в РФ» С целью повышения качества и доступности медицинской помощи гражданам Российской Федерации на 2011 – 2012 годы разрабатываются региональные программы модернизации здравоохранения, призванные решить 3 ключевые задачи 1 задача • Укрепление материально-технической базы 2 задача • Внедрение современных информационных систем 3 задача • Внедрение стандартов оказания медицинской помощи
Статья 50 ФЗ «Об ОМС в РФ» С целью повышения качества и доступности медицинской помощи гражданам Российской Федерации на 2011 – 2012 годы разрабатываются региональные программы модернизации здравоохранения, призванные решить 3 ключевые задачи 1 задача • Укрепление материально-технической базы 2 задача • Внедрение современных информационных систем 3 задача • Внедрение стандартов оказания медицинской помощи
 Приоритеты программы модернизации здравоохранения Иркутской области 1. Снижение смертности трудоспособного населения от предотвратимых причин смерти - болезни органов кровообращения, травмы, последствия ДТП, онкологические заболевания, самоубийства, заболевания желудочно–кишечного тракта, органов дыхания и инфекционных заболеваний. 2. Повышение доступности медицинской помощи – реструктуризация сети ЛПУ, развитие медико–социальной помощи, медицины катастроф 3. Совершенствование оказания медицинской помощи женщинам и детям – педиатрия, неонатология, акушерство и гинекология 4. Совершенствование оказания медицинской помощи при социально–значимых и инфекционных заболеваниях – фтизиатрическая, наркологическая и инфекционная службы. 76
Приоритеты программы модернизации здравоохранения Иркутской области 1. Снижение смертности трудоспособного населения от предотвратимых причин смерти - болезни органов кровообращения, травмы, последствия ДТП, онкологические заболевания, самоубийства, заболевания желудочно–кишечного тракта, органов дыхания и инфекционных заболеваний. 2. Повышение доступности медицинской помощи – реструктуризация сети ЛПУ, развитие медико–социальной помощи, медицины катастроф 3. Совершенствование оказания медицинской помощи женщинам и детям – педиатрия, неонатология, акушерство и гинекология 4. Совершенствование оказания медицинской помощи при социально–значимых и инфекционных заболеваниях – фтизиатрическая, наркологическая и инфекционная службы. 76
 Финансирование – 12 768 млн. руб. Финансирование в 2011 году – 6371, 6 млн. руб. 662, 6 744, 0 27, 4 430, 8 2 716 Финансирование в 2012 году – 6396, 4 млн. руб. 0 488 417 25 27 220 879 1 565 4364 222, 8 Завершение строительства - 11% Завершение строительства - 0 Капитальный ремонт - 7% Капитальный ремонт - 8% Оснащение оборудованием - 25% Оснащение оборудованием - 6, 5% Информатизация - 3, 5% Внедрение федеральных стандартов - 43% Внедрение федеральных стандартов - 68% Диспансеризация 14 -летних подростков - 0, 5% Обучение врачей и средних мед. работников - 0, 03 Обучение врачей и средних мед. работников - 0, 02% Повышение доступности амбулаторной медицинской помощи - 10% Повышение доступности амбулаторной медицинской помощи - 13, 5%
Финансирование – 12 768 млн. руб. Финансирование в 2011 году – 6371, 6 млн. руб. 662, 6 744, 0 27, 4 430, 8 2 716 Финансирование в 2012 году – 6396, 4 млн. руб. 0 488 417 25 27 220 879 1 565 4364 222, 8 Завершение строительства - 11% Завершение строительства - 0 Капитальный ремонт - 7% Капитальный ремонт - 8% Оснащение оборудованием - 25% Оснащение оборудованием - 6, 5% Информатизация - 3, 5% Внедрение федеральных стандартов - 43% Внедрение федеральных стандартов - 68% Диспансеризация 14 -летних подростков - 0, 5% Обучение врачей и средних мед. работников - 0, 03 Обучение врачей и средних мед. работников - 0, 02% Повышение доступности амбулаторной медицинской помощи - 10% Повышение доступности амбулаторной медицинской помощи - 13, 5%
 Рейтинг Иркутской области по объемам финансирования в разрезе субъектов РФ Общее место – 9 место – 8451 млн. руб. По материально – технической базе – 18 место – 3348 млн. руб. По информатизации – 9 место – 422 млн. руб. По стандартам медицинской помощи – 3 место – 4681 млн. руб. 78
Рейтинг Иркутской области по объемам финансирования в разрезе субъектов РФ Общее место – 9 место – 8451 млн. руб. По материально – технической базе – 18 место – 3348 млн. руб. По информатизации – 9 место – 422 млн. руб. По стандартам медицинской помощи – 3 место – 4681 млн. руб. 78
 Укрепление материально-технической базы медицинских учреждений v. Проведение капитального ремонта для 87 объектов 46 муниципальных учреждений здравоохранения (29% от всех объектов) и 36 объектов 17 областных государственных учреждений здравоохранения (30% от всех объектов). v. Завершение строительства 2 социально – значимых объектов – Областной онкологический диспансер и перинатальный центр города Ангарска (3 по величине перинат. центр в регионе) 79
Укрепление материально-технической базы медицинских учреждений v. Проведение капитального ремонта для 87 объектов 46 муниципальных учреждений здравоохранения (29% от всех объектов) и 36 объектов 17 областных государственных учреждений здравоохранения (30% от всех объектов). v. Завершение строительства 2 социально – значимых объектов – Областной онкологический диспансер и перинатальный центр города Ангарска (3 по величине перинат. центр в регионе) 79
 Регионализация сети ЛПУ Иркутской области на межмуниципальном (межрайонном) уровне • Министерством здравоохранения Иркутской области было проведено медико-экономическое зонирование территории с выделением 7 межмуниципальных региональных медицинских центров в городах Саянск, Иркутск, Ангарск, Братск, • Нижнеудинск, Черемхово, Усть-Ордынский. • Для каждого межмуниципального центра разработана своя схема маршрутизации пациентов, определена численность и характер закрепленного населения и особенности заболеваемости • Всего создаваемые 7 межмуниципальных центров повысят доступность квалифицированной и специализированной медицинской помощи 2, 37 млн. жителей Иркутской области (94, 8%) • Для 6 районов области, где проживает 129, 6 тыс. человек (5, 2%) медицинская помощь в будет оказываться с помощью 80 сан. авиации и воздушного транспорта
Регионализация сети ЛПУ Иркутской области на межмуниципальном (межрайонном) уровне • Министерством здравоохранения Иркутской области было проведено медико-экономическое зонирование территории с выделением 7 межмуниципальных региональных медицинских центров в городах Саянск, Иркутск, Ангарск, Братск, • Нижнеудинск, Черемхово, Усть-Ордынский. • Для каждого межмуниципального центра разработана своя схема маршрутизации пациентов, определена численность и характер закрепленного населения и особенности заболеваемости • Всего создаваемые 7 межмуниципальных центров повысят доступность квалифицированной и специализированной медицинской помощи 2, 37 млн. жителей Иркутской области (94, 8%) • Для 6 районов области, где проживает 129, 6 тыс. человек (5, 2%) медицинская помощь в будет оказываться с помощью 80 сан. авиации и воздушного транспорта
 Создание межмуниципальных центров Формирование на территории региона межмуниципальных медицинских центров стало возможным благодаря вступлению в силу ФЗ от 29. 11. 2010 года № 313 «О внесении изменений в отдельные законодательные акты РФ в связи с принятием Федерального Закона «Об обязательном медицинском страховании в РФ» В соответствии с законом с 1 января 2012 года происходит передача полномочий по организации оказания медицинской помощи от органов местного самоуправления на уровень субъекта РФ Полномочиями муниципальных образований станет создание условий для оказания медицинской помощи населению на территории муниципального района (муниципальные медицинские программы, кадровые программы, строительство и выделение жилья молодым специалистам, ремонт подъездных путей к учреждениям) Благодаря принятию закона стало возможно: vреализация программы модернизации vперенаправление потока больных между МУЗ vполучение федеральных квот на ВМП для МУЗ
Создание межмуниципальных центров Формирование на территории региона межмуниципальных медицинских центров стало возможным благодаря вступлению в силу ФЗ от 29. 11. 2010 года № 313 «О внесении изменений в отдельные законодательные акты РФ в связи с принятием Федерального Закона «Об обязательном медицинском страховании в РФ» В соответствии с законом с 1 января 2012 года происходит передача полномочий по организации оказания медицинской помощи от органов местного самоуправления на уровень субъекта РФ Полномочиями муниципальных образований станет создание условий для оказания медицинской помощи населению на территории муниципального района (муниципальные медицинские программы, кадровые программы, строительство и выделение жилья молодым специалистам, ремонт подъездных путей к учреждениям) Благодаря принятию закона стало возможно: vреализация программы модернизации vперенаправление потока больных между МУЗ vполучение федеральных квот на ВМП для МУЗ
 Зоны обслуживания межмуниципальных центров
Зоны обслуживания межмуниципальных центров
 Профили опорных городов и межмуниципальных центров
Профили опорных городов и межмуниципальных центров
 Регионализация сети ЛПУ Иркутской области на межмуниципальном (межрайонном) уровне Главные критерии зонирования: üхарактер расселения населения üсредний радиус обслуживания (в км и часах) üтранспортная доступность üпривычное тяготение населения района к определенному городу как месту оказания медицинской помощи üсложившееся территориальное распределение и состояние лечебно-диагностических мощностей 84
Регионализация сети ЛПУ Иркутской области на межмуниципальном (межрайонном) уровне Главные критерии зонирования: üхарактер расселения населения üсредний радиус обслуживания (в км и часах) üтранспортная доступность üпривычное тяготение населения района к определенному городу как месту оказания медицинской помощи üсложившееся территориальное распределение и состояние лечебно-диагностических мощностей 84
 Северный (Братский) межмуниципальный специализированный медицинский центр 10. торакальная хирургия, 11. инфекционные болезни, 12. пульмонология, 13. гастроэнтерология, 14. для беременных и рожениц, 15. стоматология (амбулаторная), 16. педиатрия, 17. онкология (амбулаторная). Население центра – 569, 7 тыс. человек, из них: дети – 107, 7 тыс. чел. , женщины фертильного возраста – 145, 6 тыс. чел. Профили коек: 1. ПСО (кардиология, неврология), 2. сосудистая хирургия, 3. травматология, 4. нейрохирургия, 5. офтальмология, 6. урология, 7. проктология, 8. эндокринология, 9. ревматология, г. Усть – Илимск – опорный город для жителей Усть-Илимского района по профилям: - Педиатрия - Травматология - Фтизиатрия Зона обслуживания центра: - Чунский район - 130 км - г. Братск - Братский р-он – 64 км. - Нижнеилимский район - 236 км - г. Усть-Илимск – 148 км -Усть – Илимский район 242 км
Северный (Братский) межмуниципальный специализированный медицинский центр 10. торакальная хирургия, 11. инфекционные болезни, 12. пульмонология, 13. гастроэнтерология, 14. для беременных и рожениц, 15. стоматология (амбулаторная), 16. педиатрия, 17. онкология (амбулаторная). Население центра – 569, 7 тыс. человек, из них: дети – 107, 7 тыс. чел. , женщины фертильного возраста – 145, 6 тыс. чел. Профили коек: 1. ПСО (кардиология, неврология), 2. сосудистая хирургия, 3. травматология, 4. нейрохирургия, 5. офтальмология, 6. урология, 7. проктология, 8. эндокринология, 9. ревматология, г. Усть – Илимск – опорный город для жителей Усть-Илимского района по профилям: - Педиатрия - Травматология - Фтизиатрия Зона обслуживания центра: - Чунский район - 130 км - г. Братск - Братский р-он – 64 км. - Нижнеилимский район - 236 км - г. Усть-Илимск – 148 км -Усть – Илимский район 242 км
 Братский межмуниципальный специализированный медицинский центр Чунский район Братский межмуниципальный медицинский центр одним из Усть – Илимский первых начал свою работу в 2011 район году. В кратчайшие сроки были Нижнеилимский отлажены схемы маршрутизации пациентов район На сегодняшний день все пациенты проживающие на территории центра получают помощь в г. Братске, в т. ч. с БРАТСК помощью телемедицинской связи с областным центром и только в самых крайних случаях направляются в г. Иркутск 86
Братский межмуниципальный специализированный медицинский центр Чунский район Братский межмуниципальный медицинский центр одним из Усть – Илимский первых начал свою работу в 2011 район году. В кратчайшие сроки были Нижнеилимский отлажены схемы маршрутизации пациентов район На сегодняшний день все пациенты проживающие на территории центра получают помощь в г. Братске, в т. ч. с БРАТСК помощью телемедицинской связи с областным центром и только в самых крайних случаях направляются в г. Иркутск 86
 Ангарский межмуниципальный специализированный медицинский центр Профили коек: 1. ПСО 2. травматология 3. нейрохирургия 4. офтальмология 5. урология 6. педиатрия 7. детская онкология (амбулаторная) 8. стоматология (амбулаторная) 9. проктология 10. пульмонология 11. гастроэнтерология 12. для беременных и рожениц 13. нефрология. Население – 392, 0 тыс. чел. , Дети – 75, 5 тыс. чел. , Женщины фертильного возраста – 107, 7 тыс. чел. Зона обслуживания: - Ангарский район (20 км) - г. Усолье-Сибирское (30 км) - 87 Усольский район (40 км)
Ангарский межмуниципальный специализированный медицинский центр Профили коек: 1. ПСО 2. травматология 3. нейрохирургия 4. офтальмология 5. урология 6. педиатрия 7. детская онкология (амбулаторная) 8. стоматология (амбулаторная) 9. проктология 10. пульмонология 11. гастроэнтерология 12. для беременных и рожениц 13. нефрология. Население – 392, 0 тыс. чел. , Дети – 75, 5 тыс. чел. , Женщины фертильного возраста – 107, 7 тыс. чел. Зона обслуживания: - Ангарский район (20 км) - г. Усолье-Сибирское (30 км) - 87 Усольский район (40 км)
 Иркутский межмуниципальный специализированный медицинский центр Зона обслуживания -Слюдянский район (113 км) -Шелеховский район (20 км) -Иркутский район (10 км) Жители из отдаленных, труднодоступных территорий: Катанга, Бодайбо, Мама, Киренск, Казачинско-Ленский р-н, Усть-Кут – для оказания неотложной специализированной помощи будут доставляться в Иркутск санавиацией Население – 756, 3 тыс. чел. Дети – 153, 1 тыс. чел. Женщины фертильного возраста – 221, 3 тыс. чел. 88
Иркутский межмуниципальный специализированный медицинский центр Зона обслуживания -Слюдянский район (113 км) -Шелеховский район (20 км) -Иркутский район (10 км) Жители из отдаленных, труднодоступных территорий: Катанга, Бодайбо, Мама, Киренск, Казачинско-Ленский р-н, Усть-Кут – для оказания неотложной специализированной помощи будут доставляться в Иркутск санавиацией Население – 756, 3 тыс. чел. Дети – 153, 1 тыс. чел. Женщины фертильного возраста – 221, 3 тыс. чел. 88
 Нижнеудинский межмуниципальный специализированный медицинский центр Профили коек: 1. ПСО (кардиология, неврология) 2. травматология. Население – 161, 3 тыс. чел. , Дети – 35, 8 тыс. чел. , Женщины фертильного возраста – 41, 4 тыс. чел. ТАЙШЕТ Нижнеудинск Зона обслуживания: - Тайшетский район (50 км) - Нижнеудинский район (157 км) 89
Нижнеудинский межмуниципальный специализированный медицинский центр Профили коек: 1. ПСО (кардиология, неврология) 2. травматология. Население – 161, 3 тыс. чел. , Дети – 35, 8 тыс. чел. , Женщины фертильного возраста – 41, 4 тыс. чел. ТАЙШЕТ Нижнеудинск Зона обслуживания: - Тайшетский район (50 км) - Нижнеудинский район (157 км) 89
 Саянский межмуниципальный специализированный медицинский центр ПРОФИЛИ КОЕК: 1. ПСО (кардиология, неврология) 2. ревматология 3. аллергология 4. для беременных и рожениц 5. урология 6. педиатрия 7. стоматология детская (амбулаторная). Население – 318, 3 тыс. чел. Дети – 78, 9 тыс. чел. Женщины фертильного возраста – 89, 1 тыс. чел. 90
Саянский межмуниципальный специализированный медицинский центр ПРОФИЛИ КОЕК: 1. ПСО (кардиология, неврология) 2. ревматология 3. аллергология 4. для беременных и рожениц 5. урология 6. педиатрия 7. стоматология детская (амбулаторная). Население – 318, 3 тыс. чел. Дети – 78, 9 тыс. чел. Женщины фертильного возраста – 89, 1 тыс. чел. 90
 Саянский межмуниципальный специализированный медицинский центр Зона обслуживания: - г. Тулун – 150 км. -Тулунский район – 190 км - Куйтунский район - 49 км - Заларинский район - 75 км - г. Зима – 20 км - Зиминский район - 55 км - Балаганский район - 100 км - Нукутский район - 95 км г. Тулун – опорный город для жителей Тулунского района по профилям: травматология, педиатрия, акушерство и гин.
Саянский межмуниципальный специализированный медицинский центр Зона обслуживания: - г. Тулун – 150 км. -Тулунский район – 190 км - Куйтунский район - 49 км - Заларинский район - 75 км - г. Зима – 20 км - Зиминский район - 55 км - Балаганский район - 100 км - Нукутский район - 95 км г. Тулун – опорный город для жителей Тулунского района по профилям: травматология, педиатрия, акушерство и гин.
 Усть-Ордынский межмуниципальный специализированный медицинский центр Профили коек: 1. Травматология 2. проктология 3. офтальмология (амбулаторная) 4. для беременных и рожениц 5. урология (амбулаторная) 6. педиатрия 7. стоматология детская (амбулаторная) 92 Население – 121, 3 тыс. чел. , Дети – 34, 1 тыс. чел. , Женщины фертильного возраста – 32, 4 тыс. чел.
Усть-Ордынский межмуниципальный специализированный медицинский центр Профили коек: 1. Травматология 2. проктология 3. офтальмология (амбулаторная) 4. для беременных и рожениц 5. урология (амбулаторная) 6. педиатрия 7. стоматология детская (амбулаторная) 92 Население – 121, 3 тыс. чел. , Дети – 34, 1 тыс. чел. , Женщины фертильного возраста – 32, 4 тыс. чел.
 Усть-Ордынский межмуниципальный специализированный медицинский центр Зона обслуживания - Качугский р-н - 188 км - Ольхонский р-н - 136 км - Баяндаевский р-н - 61 км - Эхирит-Бул. р-н – 20 км - Боханский р-н - 110 км 93 - Осинский район - 80 км
Усть-Ордынский межмуниципальный специализированный медицинский центр Зона обслуживания - Качугский р-н - 188 км - Ольхонский р-н - 136 км - Баяндаевский р-н - 61 км - Эхирит-Бул. р-н – 20 км - Боханский р-н - 110 км 93 - Осинский район - 80 км
 Черемховский межмуниципальный специализированный медицинский центр Профили: 1. Травматология 2. офтальмология 3. урология (амбулаторная) 4. эндокринология 5. стоматология (амбулаторная) 6. педиатрия. Население – 123, 5 тыс. чел. , Дети и подростки – 31, 2 тыс. чел. , Женщины фертильного возраста – 32, 5 тыс. 94 чел. Зона обслуживания -Черемхово, - Свирск (20 км), - Черемховский район (50 км) - Аларский район (45 км)
Черемховский межмуниципальный специализированный медицинский центр Профили: 1. Травматология 2. офтальмология 3. урология (амбулаторная) 4. эндокринология 5. стоматология (амбулаторная) 6. педиатрия. Население – 123, 5 тыс. чел. , Дети и подростки – 31, 2 тыс. чел. , Женщины фертильного возраста – 32, 5 тыс. 94 чел. Зона обслуживания -Черемхово, - Свирск (20 км), - Черемховский район (50 км) - Аларский район (45 км)
 Маршрутизация пациентов Определение вида транспортировки Областные и федеральные учреждения Межмуниципальный центр ГБ Пациенты Врачебная амбулатория, РБ ФАП III этап – специализированная медицинская помощь II этап – диагностика, лечение, реабилитация ЦРБ, IV этап – диагностика, лечение, ВМП, рекомендации по реабилитации ОВП I этап – скрининг, реабилитация, контроль за лечением
Маршрутизация пациентов Определение вида транспортировки Областные и федеральные учреждения Межмуниципальный центр ГБ Пациенты Врачебная амбулатория, РБ ФАП III этап – специализированная медицинская помощь II этап – диагностика, лечение, реабилитация ЦРБ, IV этап – диагностика, лечение, ВМП, рекомендации по реабилитации ОВП I этап – скрининг, реабилитация, контроль за лечением
 Медицинская помощь оказывается в соответствии с порядками медицинской помощи Порядок оказания медицинской помощи определяет мероприятия организационного характера, направленные на своевременное обеспечение оказания гражданам медицинской помощи надлежащего качества и в полном объеме по отдельным видам и профилям медицинской помощи. Порядок оказания медицинской помощи включает в себя: 1) этапы оказания медицинской помощи; 2) правила об организации деятельности медицинской организации (ее структурного подразделения, врача) в части оказания медицинской помощи; 3) стандарт оснащения медицинской организации, ее структурных подразделений, для оказания медицинской помощи; 4) рекомендуемые штатные нормативы медицинской организации, ее структурных подразделений, для оказания медицинской помощи. 96
Медицинская помощь оказывается в соответствии с порядками медицинской помощи Порядок оказания медицинской помощи определяет мероприятия организационного характера, направленные на своевременное обеспечение оказания гражданам медицинской помощи надлежащего качества и в полном объеме по отдельным видам и профилям медицинской помощи. Порядок оказания медицинской помощи включает в себя: 1) этапы оказания медицинской помощи; 2) правила об организации деятельности медицинской организации (ее структурного подразделения, врача) в части оказания медицинской помощи; 3) стандарт оснащения медицинской организации, ее структурных подразделений, для оказания медицинской помощи; 4) рекомендуемые штатные нормативы медицинской организации, ее структурных подразделений, для оказания медицинской помощи. 96
 Карта – схема сети учреждений по профилю «кардионеврология» с указанием маршрутизации для оказания медицинской помощи
Карта – схема сети учреждений по профилю «кардионеврология» с указанием маршрутизации для оказания медицинской помощи
 Ожидаемые результаты Заболеваемость ИБС (на 100 000) 651. 2 617. 4 596. 2 660 Заболеваемость инфарктом (на 100 000) 133. 6121. 7 140 104. 1 640 120 620 2010 г. 600 2013 г. 2016 г. 2010 г. 100 2013 г. 580 Смертность от инфаркта (на 100 000) 46. 8 39. 4 2016 г. 80 Пятилетняя выживаемость лиц, перенесших острый инфаркт (%) 29 33 50 31. 2 38 40 30 30 20 2010 г. 40 20 10 2013 г. 2016 г. 0 2010 г. 10 2013 г. 2016 г. 0
Ожидаемые результаты Заболеваемость ИБС (на 100 000) 651. 2 617. 4 596. 2 660 Заболеваемость инфарктом (на 100 000) 133. 6121. 7 140 104. 1 640 120 620 2010 г. 600 2013 г. 2016 г. 2010 г. 100 2013 г. 580 Смертность от инфаркта (на 100 000) 46. 8 39. 4 2016 г. 80 Пятилетняя выживаемость лиц, перенесших острый инфаркт (%) 29 33 50 31. 2 38 40 30 30 20 2010 г. 40 20 10 2013 г. 2016 г. 0 2010 г. 10 2013 г. 2016 г. 0
 Ожидаемые результаты Заболеваемость гипертонической болезнью (на 100 000) 841. 3 806. 2 2010 г. 2013 г. 2016 г. 893. 4 900 880 860 840 820 800 780 Смертность от ОНМК (на 100 000) 139. 9 124. 7 106. 8 Заболеваемость ОНМК (на 100 000) 256. 8 231. 4 202. 6 300 2010 г. 100 2013 г. Смертность населения в трудоспособном возрасте от болезней системы кровообращения (на 100 000) 211. 6 201. 1 150 50 2013 г. 2016 г. 0 215 210 205 200 195 190 185 192. 5 100 2010 г. 0 2016 г. 2010 г. 2013 г. 2016 г.
Ожидаемые результаты Заболеваемость гипертонической болезнью (на 100 000) 841. 3 806. 2 2010 г. 2013 г. 2016 г. 893. 4 900 880 860 840 820 800 780 Смертность от ОНМК (на 100 000) 139. 9 124. 7 106. 8 Заболеваемость ОНМК (на 100 000) 256. 8 231. 4 202. 6 300 2010 г. 100 2013 г. Смертность населения в трудоспособном возрасте от болезней системы кровообращения (на 100 000) 211. 6 201. 1 150 50 2013 г. 2016 г. 0 215 210 205 200 195 190 185 192. 5 100 2010 г. 0 2016 г. 2010 г. 2013 г. 2016 г.
 Карта – схема сети учреждений по профилю «травматология» с указанием маршрутизации для оказания медицинской помощи
Карта – схема сети учреждений по профилю «травматология» с указанием маршрутизации для оказания медицинской помощи
 Ожидаемые результаты Смертность от внешних причин (на 100 000) Первичная заболеваемость от ДТП (на 100 000) 203. 2 194. 1 205 160. 7 178. 2 195 2010 г. 2016 г. 22. 3 2010 г. 175 Смертность от ДТП (на 100 000) 164 2013 г. 2016 г. 19. 8 20. 1 14. 5 20 20 10. 1 15 5 2016 г. 0 15 10 10 2013 г. 159 Смертность от ДТП в трудоспособном возрасте (на 100 000) 25 17. 2 2010 г. 174 169 185 2013 г. 164. 3 171. 2 2010 г. 5 2013 г. 2016 г. 0
Ожидаемые результаты Смертность от внешних причин (на 100 000) Первичная заболеваемость от ДТП (на 100 000) 203. 2 194. 1 205 160. 7 178. 2 195 2010 г. 2016 г. 22. 3 2010 г. 175 Смертность от ДТП (на 100 000) 164 2013 г. 2016 г. 19. 8 20. 1 14. 5 20 20 10. 1 15 5 2016 г. 0 15 10 10 2013 г. 159 Смертность от ДТП в трудоспособном возрасте (на 100 000) 25 17. 2 2010 г. 174 169 185 2013 г. 164. 3 171. 2 2010 г. 5 2013 г. 2016 г. 0
 Карта – схема сети учреждений по профилю «педиатрия» с указанием маршрутизации для оказания медицинской помощи
Карта – схема сети учреждений по профилю «педиатрия» с указанием маршрутизации для оказания медицинской помощи
 Ожидаемые результаты Младенческая смертность (на 1000) 9. 8 2010 г. 2013 г. 8. 9 7. 3 10 8 6 4 2 0 2016 г. 2010 г. Смертность на дому (%) 24 Мертворождаемость (на 1000) 4. 6 4 3. 2 5 19 2013 г. 2016 г. Доля детей 1 и 2 групп здоровья (%) 64 71 78 13 2010 г. 2013 г. 2016 г. 25 20 15 10 5 0 4 3 2 1 0 80 60 40 2010 г. 20 2013 г. 2016 г. 0
Ожидаемые результаты Младенческая смертность (на 1000) 9. 8 2010 г. 2013 г. 8. 9 7. 3 10 8 6 4 2 0 2016 г. 2010 г. Смертность на дому (%) 24 Мертворождаемость (на 1000) 4. 6 4 3. 2 5 19 2013 г. 2016 г. Доля детей 1 и 2 групп здоровья (%) 64 71 78 13 2010 г. 2013 г. 2016 г. 25 20 15 10 5 0 4 3 2 1 0 80 60 40 2010 г. 20 2013 г. 2016 г. 0
 Карта – схема сети учреждений по профилю «акушерство и неонатология» с указанием маршрутизации для оказания медицинской помощи Родильные дома I уровень - ФАПЫ
Карта – схема сети учреждений по профилю «акушерство и неонатология» с указанием маршрутизации для оказания медицинской помощи Родильные дома I уровень - ФАПЫ
 Ожидаемые результаты Аборты (на 1000 женщин фертильного возраста) 38. 7 31. 6 Удельный вес беременных, поступивших под наблюдение до 12 недель беременности (%) 91. 2 40 22. 4 80. 985. 6 30 20 2010 г. 10 2013 г. 0 2016 г. Материнская смертность (на 100 000) 5. 4 2010 г. 2. 7 6 2013 г. 79 2016 г. Выживаемость среди детей с экстремально низкой массой тела при рождении (менее 1000 грамм) (%) 86 77 4 2010 г. 2 2013 г. 2016 г. 0 89 84 81 5. 4 94 2010 г. 2013 г. 2016 г. 86 84 82 80 78 76 74
Ожидаемые результаты Аборты (на 1000 женщин фертильного возраста) 38. 7 31. 6 Удельный вес беременных, поступивших под наблюдение до 12 недель беременности (%) 91. 2 40 22. 4 80. 985. 6 30 20 2010 г. 10 2013 г. 0 2016 г. Материнская смертность (на 100 000) 5. 4 2010 г. 2. 7 6 2013 г. 79 2016 г. Выживаемость среди детей с экстремально низкой массой тела при рождении (менее 1000 грамм) (%) 86 77 4 2010 г. 2 2013 г. 2016 г. 0 89 84 81 5. 4 94 2010 г. 2013 г. 2016 г. 86 84 82 80 78 76 74
 Социально–значимая медицинская помощь Оказывается в филиалах или самостоятельных специализированных областных учреждениях здравоохранения, расположенных в муниципальных образованиях Иркутской области с закрепленными зонами. 1. Фтизиатрическая 2. Онкологическая 3. Венерологическая 4. Психонаркологическая В рамках программы модернизации, за счет средств областного бюджета планируется оптимизировать и структурировать сеть, путем внедрения четкой маршрутизации пациентов, открытия первичных кабинетов каждом муниципальном образовании, повышением укомплектованности кадрами. 106
Социально–значимая медицинская помощь Оказывается в филиалах или самостоятельных специализированных областных учреждениях здравоохранения, расположенных в муниципальных образованиях Иркутской области с закрепленными зонами. 1. Фтизиатрическая 2. Онкологическая 3. Венерологическая 4. Психонаркологическая В рамках программы модернизации, за счет средств областного бюджета планируется оптимизировать и структурировать сеть, путем внедрения четкой маршрутизации пациентов, открытия первичных кабинетов каждом муниципальном образовании, повышением укомплектованности кадрами. 106
 Карта – схема сети учреждений по профилю «психонаркология» с указанием маршрутизации для оказания медицинской помощи 107
Карта – схема сети учреждений по профилю «психонаркология» с указанием маршрутизации для оказания медицинской помощи 107
 Ожидаемые результаты Первичная заболеваемость наркоманиями среди взрослых (на 100 000) 22. 8 20. 4 17. 5 25 2010 г. 2013 г. 2016 г. 20 15 10 5 0 Первичная заболеваемость алкоголизмом среди взрослых (на 100 000) 185. 4 171. 2 Первичная заболеваемость наркоманиями среди детей и подростков (на 100 000) 15. 9 10. 6 2010 г. 2013 г. 2016 г. Первичная заболеваемость алкоголизмом среди детей и подростков(на 100 000) 17 11. 6 20 7. 4 195 15 185 158. 7 10 175 2010 г. 165 2013 г. 2016 г. 20 6. 1 15 10 5 0 155 2010 г. 5 2013 г. 2016 г. 0
Ожидаемые результаты Первичная заболеваемость наркоманиями среди взрослых (на 100 000) 22. 8 20. 4 17. 5 25 2010 г. 2013 г. 2016 г. 20 15 10 5 0 Первичная заболеваемость алкоголизмом среди взрослых (на 100 000) 185. 4 171. 2 Первичная заболеваемость наркоманиями среди детей и подростков (на 100 000) 15. 9 10. 6 2010 г. 2013 г. 2016 г. Первичная заболеваемость алкоголизмом среди детей и подростков(на 100 000) 17 11. 6 20 7. 4 195 15 185 158. 7 10 175 2010 г. 165 2013 г. 2016 г. 20 6. 1 15 10 5 0 155 2010 г. 5 2013 г. 2016 г. 0
 Карта – схема сети учреждений по профилю «фтизиатрия» с указанием маршрутизации для оказания медицинской помощи 109
Карта – схема сети учреждений по профилю «фтизиатрия» с указанием маршрутизации для оказания медицинской помощи 109
 Ожидаемые результаты Первичная заболеваемость (на 100 000) Охват всеми видами профосмотров (%) 133. 9 122. 8 108. 3 2010 г. 2013 г. 140 120 100 80 60 40 2016 г. Доля больных с запущенными формами (%) 4. 5 4 5 2. 5 4 70 75 71 63 66 2010 г. 2013 г. 2016 г. 2 1 2013 г. 2016 г. 0 61 Смертность от туберкулеза (на 100 000) 42. 5 38. 7 30. 4 50 3 2010 г. 76 2010 г. 2013 г. 2016 г. 40 30 20 10 0
Ожидаемые результаты Первичная заболеваемость (на 100 000) Охват всеми видами профосмотров (%) 133. 9 122. 8 108. 3 2010 г. 2013 г. 140 120 100 80 60 40 2016 г. Доля больных с запущенными формами (%) 4. 5 4 5 2. 5 4 70 75 71 63 66 2010 г. 2013 г. 2016 г. 2 1 2013 г. 2016 г. 0 61 Смертность от туберкулеза (на 100 000) 42. 5 38. 7 30. 4 50 3 2010 г. 76 2010 г. 2013 г. 2016 г. 40 30 20 10 0
 Карта – схема сети учреждений по профилю «онкология» с указанием маршрутизации для оказания медицинской помощи 111
Карта – схема сети учреждений по профилю «онкология» с указанием маршрутизации для оказания медицинской помощи 111
 Ожидаемые результаты Ранняя диагностика (%) 86 86 81 84 77 82 2010 г. 2013 г. Запущенность (%) 38. 7 31. 6 22. 4 40 30 80 78 76 74 2016 г. 20 2010 г. Смертность (на 100 000) 5. 4 2013 г. 2016 г. 2013 г. 0 2016 г. Смертность в трудоспособном возрасте (на 100 000) 91. 2 6 5 4 3 2 1 0 2. 7 2010 г. 10 80. 9 85. 6 94 89 84 2010 г. 2013 г. 2016 г. 79
Ожидаемые результаты Ранняя диагностика (%) 86 86 81 84 77 82 2010 г. 2013 г. Запущенность (%) 38. 7 31. 6 22. 4 40 30 80 78 76 74 2016 г. 20 2010 г. Смертность (на 100 000) 5. 4 2013 г. 2016 г. 2013 г. 0 2016 г. Смертность в трудоспособном возрасте (на 100 000) 91. 2 6 5 4 3 2 1 0 2. 7 2010 г. 10 80. 9 85. 6 94 89 84 2010 г. 2013 г. 2016 г. 79
 Оснащение оборудованием Приобретение оборудования будет осуществляться по 10 порядкам оказания медицинской помощи Акушерство и гинекология Неонатология Педиатрия Травматология Сосудистые нарушения Кардиология Урология и детская урология Онкология и детская онкология ü ü ü ü
Оснащение оборудованием Приобретение оборудования будет осуществляться по 10 порядкам оказания медицинской помощи Акушерство и гинекология Неонатология Педиатрия Травматология Сосудистые нарушения Кардиология Урология и детская урология Онкология и детская онкология ü ü ü ü
 Приобретение оборудования Всего закуплено 1999 единиц оборудования на сумму 1 982 млн. рублей В том числе: 7 компьютерных томографов – увеличение существующей базы на 115% 75 аппаратов УЗИ – увеличение базы на 19% 754 единицы анестезиологического оборудования – увеличение базы на 14% 113 – эндоскопического – увеличение базы на 23% 252 - для функциональной диагностики – увеличение базы на 11% 82 лабораторного – увеличение базы на 6% 63 рентгено-радиологического – увеличение базы на 12% ü ü ü ü
Приобретение оборудования Всего закуплено 1999 единиц оборудования на сумму 1 982 млн. рублей В том числе: 7 компьютерных томографов – увеличение существующей базы на 115% 75 аппаратов УЗИ – увеличение базы на 19% 754 единицы анестезиологического оборудования – увеличение базы на 14% 113 – эндоскопического – увеличение базы на 23% 252 - для функциональной диагностики – увеличение базы на 11% 82 лабораторного – увеличение базы на 6% 63 рентгено-радиологического – увеличение базы на 12% ü ü ü ü
 Внедрение современных информационных систем в здравоохранение Цель - обеспечение эффективной информационной поддержки системы здравоохранения, граждан в рамках процессов управления медицинской помощью и ее непосредственного оказания. Мероприятия: 1. 1. Персонифицированный учет оказания медицинских услуг, возможность ведения электронной медицинской карты. В рамках указанного мероприятия предполагается приобретение: - персональных компьютеров с установленными операционными системами (Windows, Office), принтеров, серверов, локальновычислительных сетей 1. 2. Запись к врачу в электронном виде Предполагается приобретение сенсорных терминалов 1. 3. Обмен телемедицинскими данными, внедрение систем электронного документооборота В рамках указанного мероприятия предполагается приобретение: – программных продуктов Vip. Net c криптопровайдером – абонентских телемедицинских пунктов для 34 учреждений 115 здравоохранения
Внедрение современных информационных систем в здравоохранение Цель - обеспечение эффективной информационной поддержки системы здравоохранения, граждан в рамках процессов управления медицинской помощью и ее непосредственного оказания. Мероприятия: 1. 1. Персонифицированный учет оказания медицинских услуг, возможность ведения электронной медицинской карты. В рамках указанного мероприятия предполагается приобретение: - персональных компьютеров с установленными операционными системами (Windows, Office), принтеров, серверов, локальновычислительных сетей 1. 2. Запись к врачу в электронном виде Предполагается приобретение сенсорных терминалов 1. 3. Обмен телемедицинскими данными, внедрение систем электронного документооборота В рамках указанного мероприятия предполагается приобретение: – программных продуктов Vip. Net c криптопровайдером – абонентских телемедицинских пунктов для 34 учреждений 115 здравоохранения
 Внедрение современных информационных систем в здравоохранение 2. Создание и развитие информационно-аналитических систем (в их числе электронные библиотеки, информационные сети медработников и экспертные системы); 3. Внедрение технологий персонального мониторинга здоровья пациентов в первую очередь для отслеживания состояния здоровья больных сахарным диабетом и сосудистыми заболеваниями. 4. Создание регионального портала посвященного популяризации здорового образ жизни с информацией о государственной политике в области охраны здоровья населения 5. Создание и внедрение Интернет сайтов и порталов лечебнопрофилактических учреждений здравоохранения и аптек с виртуальной приемной руководителя и разделами по предоставляемым услугам, льготам, наличию лекарств, постановке в очередь на лечение, вакансиям. 6. Внедрение на основе созданных региональных медицинских информационных ресурсов системы оценки деятельности медицинских работников и контроля качества услуг в сфере охраны здоровья.
Внедрение современных информационных систем в здравоохранение 2. Создание и развитие информационно-аналитических систем (в их числе электронные библиотеки, информационные сети медработников и экспертные системы); 3. Внедрение технологий персонального мониторинга здоровья пациентов в первую очередь для отслеживания состояния здоровья больных сахарным диабетом и сосудистыми заболеваниями. 4. Создание регионального портала посвященного популяризации здорового образ жизни с информацией о государственной политике в области охраны здоровья населения 5. Создание и внедрение Интернет сайтов и порталов лечебнопрофилактических учреждений здравоохранения и аптек с виртуальной приемной руководителя и разделами по предоставляемым услугам, льготам, наличию лекарств, постановке в очередь на лечение, вакансиям. 6. Внедрение на основе созданных региональных медицинских информационных ресурсов системы оценки деятельности медицинских работников и контроля качества услуг в сфере охраны здоровья.
 Раздел «Внедрение стандартов» Диспансеризация 14 летних подростков Внедрение федеральных стандартов Задача № 3 Повышение доступности амбулаторной помощи Обучение врачей и среднего мед. персонала
Раздел «Внедрение стандартов» Диспансеризация 14 летних подростков Внедрение федеральных стандартов Задача № 3 Повышение доступности амбулаторной помощи Обучение врачей и среднего мед. персонала
 Внедрение федеральных стандартов оказания медицинской помощи (задача № 3) 1 ЭТАП: выбраны 11 наиболее приоритетных классов заболеваний, которые имеют значительное влияние на формирование показателя смертности населения и госпитальную (внутрибольничную) летальность 2 ЭТАП: выбраны нозологии (31), лидирующие в структуре госпитализации по экстренным показаниям и обуславливающие максимальный процент летальности по данному классу заболеваний 3 ЭТАП: оценка отклонения фактической оплаты от расчетной (нормативной) определены суммы, необходимые для 100% выполнения федеральных стандартов по данным нозологиям Повышение стоимости стандартов на 1 законченный случай лечения острый и повторный инфаркт миокарда - в 5 раз, инсульт – в 4 раза; врожденные аномалии системы кровообращения, нестабильная стенокардия – в 3 раза не более 80% ст. «Зараб. плата» не менее 20% ст. «Медикаменты» повышение качества лечения; своевременность диагностики и профилактика внутрибольничных118 осложнений; рост заработной платы
Внедрение федеральных стандартов оказания медицинской помощи (задача № 3) 1 ЭТАП: выбраны 11 наиболее приоритетных классов заболеваний, которые имеют значительное влияние на формирование показателя смертности населения и госпитальную (внутрибольничную) летальность 2 ЭТАП: выбраны нозологии (31), лидирующие в структуре госпитализации по экстренным показаниям и обуславливающие максимальный процент летальности по данному классу заболеваний 3 ЭТАП: оценка отклонения фактической оплаты от расчетной (нормативной) определены суммы, необходимые для 100% выполнения федеральных стандартов по данным нозологиям Повышение стоимости стандартов на 1 законченный случай лечения острый и повторный инфаркт миокарда - в 5 раз, инсульт – в 4 раза; врожденные аномалии системы кровообращения, нестабильная стенокардия – в 3 раза не более 80% ст. «Зараб. плата» не менее 20% ст. «Медикаменты» повышение качества лечения; своевременность диагностики и профилактика внутрибольничных118 осложнений; рост заработной платы
 Нозоологии для внедрения федеральных стандартов Болезни системы кровообращения 1. нестабильная стенокардия 2. острый и повторный инфаркт миокарда 3. инсульт (все виды) Новообразования 4. рак молочной железы 5. рак трахеи, бронхов, легкого 6. рак желудка 7. рак пищевода 8. рак ободочной кишки 9. рак прямой кишки 10. рак полости рта, глотки и гортани 11. меланома кожи 12. рак костей 13. рак центральной нервной системы 14. рак шейки и тела матки, яичников 15. рак предстательной железы 16. рак мочевого пузыря 17. рак щитовидной железы 18. лейкемии Болезни органов дыхания 19. Пневмонии 20. бронхиальная астма Болезни органов пищеварения 21. язвенная болезнь желудка и ДПК 22. Перитонит 23. острый панкреатит Травмы 24. перелом черепа и лицевых костей 25. внутричерепная травма Болезни мочеполовой системы 26. мочекаменная болезнь Болезни нервной системы 27. энцефалит, миелит, энцефаломиелит Болезни эндокринной системы 28. сахарный диабет Инфекционные и паразитарные болезни 29. Септицемия Отдельные состояния, возникающие у детей в перинатальный период 30. врожденные аномалии системы кровообращения 31. синдром дыхательных расстройств у новорожденных
Нозоологии для внедрения федеральных стандартов Болезни системы кровообращения 1. нестабильная стенокардия 2. острый и повторный инфаркт миокарда 3. инсульт (все виды) Новообразования 4. рак молочной железы 5. рак трахеи, бронхов, легкого 6. рак желудка 7. рак пищевода 8. рак ободочной кишки 9. рак прямой кишки 10. рак полости рта, глотки и гортани 11. меланома кожи 12. рак костей 13. рак центральной нервной системы 14. рак шейки и тела матки, яичников 15. рак предстательной железы 16. рак мочевого пузыря 17. рак щитовидной железы 18. лейкемии Болезни органов дыхания 19. Пневмонии 20. бронхиальная астма Болезни органов пищеварения 21. язвенная болезнь желудка и ДПК 22. Перитонит 23. острый панкреатит Травмы 24. перелом черепа и лицевых костей 25. внутричерепная травма Болезни мочеполовой системы 26. мочекаменная болезнь Болезни нервной системы 27. энцефалит, миелит, энцефаломиелит Болезни эндокринной системы 28. сахарный диабет Инфекционные и паразитарные болезни 29. Септицемия Отдельные состояния, возникающие у детей в перинатальный период 30. врожденные аномалии системы кровообращения 31. синдром дыхательных расстройств у новорожденных
 Стандарт медицинской помощи определяет совокупность медицинских услуг, лекарственных препаратов для медицинского применения, медицинских изделий и иных компонентов, применяемых при оказании медицинской помощи пациенту при определенном заболевании или состоянии определенной степени тяжести. Стандарт медицинской помощи включает в себя: 1) перечень диагностических и лечебных медицинских услуг с указанием количества и частоты их предоставления; 2) перечень медицинских изделий; 3) перечень компонентов крови с указанием количества и частоты их предоставления; 4) перечень видов лечебного питания, включая специализированные продукты лечебного питания, с указанием количества и частоты их предоставления; 5) комплекс выстроенных в определенной последовательности медицинских услуг при конкретном заболевании или состоянии в зависимости от вида оказываемой медицинской помощи, условий и формы ее оказания. Стандарт медицинской помощи разрабатывается с учетом номенклатуры медицинских услуг, утверждаемой уполномоченным федеральным органом исполнительной власти. 120
Стандарт медицинской помощи определяет совокупность медицинских услуг, лекарственных препаратов для медицинского применения, медицинских изделий и иных компонентов, применяемых при оказании медицинской помощи пациенту при определенном заболевании или состоянии определенной степени тяжести. Стандарт медицинской помощи включает в себя: 1) перечень диагностических и лечебных медицинских услуг с указанием количества и частоты их предоставления; 2) перечень медицинских изделий; 3) перечень компонентов крови с указанием количества и частоты их предоставления; 4) перечень видов лечебного питания, включая специализированные продукты лечебного питания, с указанием количества и частоты их предоставления; 5) комплекс выстроенных в определенной последовательности медицинских услуг при конкретном заболевании или состоянии в зависимости от вида оказываемой медицинской помощи, условий и формы ее оказания. Стандарт медицинской помощи разрабатывается с учетом номенклатуры медицинских услуг, утверждаемой уполномоченным федеральным органом исполнительной власти. 120
 Повышение доступности амбулаторной медицинской помощи (задача № 3) Дополнительное финансирование за оказанную амбулаторную медицинскую помощь --1195 млн. руб. медицинскую помощь 1195 млн. руб. не менее 70% (836, 5 млн. руб. ) не более 30% (358, 5 млн. руб. ) ст. «Заработная плата» ст. «Медикаменты» Критерии оценки деятельности специалистов с высшим и средним мед. образованием, оказывающим амб. мед. помощь Денежные выплаты стимулирующего характера врачам-специалистам и средним медицинским работникам ü повышение доступности и качества амбулаторной помощи ü рост заработной платы медицинских работников
Повышение доступности амбулаторной медицинской помощи (задача № 3) Дополнительное финансирование за оказанную амбулаторную медицинскую помощь --1195 млн. руб. медицинскую помощь 1195 млн. руб. не менее 70% (836, 5 млн. руб. ) не более 30% (358, 5 млн. руб. ) ст. «Заработная плата» ст. «Медикаменты» Критерии оценки деятельности специалистов с высшим и средним мед. образованием, оказывающим амб. мед. помощь Денежные выплаты стимулирующего характера врачам-специалистам и средним медицинским работникам ü повышение доступности и качества амбулаторной помощи ü рост заработной платы медицинских работников
 Проведение диспансеризации 14 -летних подростков ü В 2011– 2012 гг. планируется проведение диспансеризации подростков 14 -ти лет для уточнения состояния здоровья, профилактики и ранней диагностики репродуктивных нарушений. ü Запланирован осмотр каждого ребенка 11 -ю специалистами (педиатр, хирург, ортопед, детский эндокринолог, гинеколог, уролог-андролог, невролог, психиатр, детский стоматолог, офтальмолог, отоларинголог) и проведение скрининговых функциональных и лабораторных исследований Расчет производился на основании: 1. Установленной численности подростков – 26 400 человек в год (данные обл. стата) 2. Стоимости одного случая диспансеризации – 2 377 руб. на 1 человека (утверждена приказом МЗ и СР РФ № 114 -н, от 27. 02. 2010 г. ) Таким образом ежегодно на проведение диспансеризации 14 летних подростков потребуется 62, 5 млн. руб. По итогам 2 лет это составит – 125 млн. руб.
Проведение диспансеризации 14 -летних подростков ü В 2011– 2012 гг. планируется проведение диспансеризации подростков 14 -ти лет для уточнения состояния здоровья, профилактики и ранней диагностики репродуктивных нарушений. ü Запланирован осмотр каждого ребенка 11 -ю специалистами (педиатр, хирург, ортопед, детский эндокринолог, гинеколог, уролог-андролог, невролог, психиатр, детский стоматолог, офтальмолог, отоларинголог) и проведение скрининговых функциональных и лабораторных исследований Расчет производился на основании: 1. Установленной численности подростков – 26 400 человек в год (данные обл. стата) 2. Стоимости одного случая диспансеризации – 2 377 руб. на 1 человека (утверждена приказом МЗ и СР РФ № 114 -н, от 27. 02. 2010 г. ) Таким образом ежегодно на проведение диспансеризации 14 летних подростков потребуется 62, 5 млн. руб. По итогам 2 лет это составит – 125 млн. руб.
 Обеспечение укомплектованности медицинских организаций врачами-специалистами и специалистами со средним медицинским образованием (обучение). • В рамках программы модернизации предполагается дополнительное обучение (помимо основного повышения квалификации 1 раз в 5 лет) специалистов с высшим и средним мед. образованием • На 2011 и 2012 годы запланировано обучение 1001 врача (12% от всех врачей области) по 38 специальностям и 650 средних медицинских работников по 11 специальностям • Стоит учесть что с 2013 году в РФ будет внедрена новая система непрерывного мед. образования, согласно которой все специалисты будут вновь переучены
Обеспечение укомплектованности медицинских организаций врачами-специалистами и специалистами со средним медицинским образованием (обучение). • В рамках программы модернизации предполагается дополнительное обучение (помимо основного повышения квалификации 1 раз в 5 лет) специалистов с высшим и средним мед. образованием • На 2011 и 2012 годы запланировано обучение 1001 врача (12% от всех врачей области) по 38 специальностям и 650 средних медицинских работников по 11 специальностям • Стоит учесть что с 2013 году в РФ будет внедрена новая система непрерывного мед. образования, согласно которой все специалисты будут вновь переучены
 Ожидаемые результаты программы Значение за Значение Показатель и единица измерения 2009/2010 гг. за 2011 г. за 2012 г. 1. 1. Младенческая смертность на 1000 род. живыми 9, 9 8, 0 1. 2. Смертность населения в трудоспособном возрасте на 100 000 трудосп. населения 1. 3. Смертность населения в трудоспособном возрасте от болезней системы кровообращений на 100 000 трудосп. населения 1. 4. Смертность населения в трудоспособном возрасте от злокачественных новообразований на 100 000 трудосп. населения 1. 5. Смертность населения в трудоспособном возрасте от травм на 100 000 трудосп. населения 1. 6. Пятилетняя выживаемость больных со злокачественными новообразованиями с момента установления диагноза, % 1. 7. Пятилетняя выживаемость лиц, перенесших острый инфаркт миокарда, % 1. 8. Удовлетворенность населения медицинской помощью в % от всего населения 124 7, 9 7, 5 7, 03 211, 6 205, 4 201, 1 68, 9 67, 8 66, 8 19, 8 17, 0 14, 0 46, 6 48 50, 6 н/д 32 33 31, 4 35 40
Ожидаемые результаты программы Значение за Значение Показатель и единица измерения 2009/2010 гг. за 2011 г. за 2012 г. 1. 1. Младенческая смертность на 1000 род. живыми 9, 9 8, 0 1. 2. Смертность населения в трудоспособном возрасте на 100 000 трудосп. населения 1. 3. Смертность населения в трудоспособном возрасте от болезней системы кровообращений на 100 000 трудосп. населения 1. 4. Смертность населения в трудоспособном возрасте от злокачественных новообразований на 100 000 трудосп. населения 1. 5. Смертность населения в трудоспособном возрасте от травм на 100 000 трудосп. населения 1. 6. Пятилетняя выживаемость больных со злокачественными новообразованиями с момента установления диагноза, % 1. 7. Пятилетняя выживаемость лиц, перенесших острый инфаркт миокарда, % 1. 8. Удовлетворенность населения медицинской помощью в % от всего населения 124 7, 9 7, 5 7, 03 211, 6 205, 4 201, 1 68, 9 67, 8 66, 8 19, 8 17, 0 14, 0 46, 6 48 50, 6 н/д 32 33 31, 4 35 40
 Ожидаемые результаты программы Показатель 2009 г. 2011 г. Среднегодовая занятость койки 334 330 Размер страховых взносов на неработающее 1211 1213 населения (дни) Размер дефицита ТПГГ, % 34 33 Фондовооруженность учреждений 648949, 8 860619 здравоохранения (рублей на одного врача) Фондооснащенность учреждений здравоохранения (рублей на один квадратный метр площади зданий 10663, 2 13415, 6 и сооружений) Количество зданий учреждений здравоохранения, прошедших капитальный ремонт из числа 6 17 нуждающихся в нем, % Количество учреждений здравоохранения, материально-техническое оснащение которых 30 35 приведено в соответствие с порядками (единицы) Количество пациентов, у которых ведутся 1 30 электронные карты, % 125 2012 г. 330 1857 28 1099568 16757, 8 28 76 60
Ожидаемые результаты программы Показатель 2009 г. 2011 г. Среднегодовая занятость койки 334 330 Размер страховых взносов на неработающее 1211 1213 населения (дни) Размер дефицита ТПГГ, % 34 33 Фондовооруженность учреждений 648949, 8 860619 здравоохранения (рублей на одного врача) Фондооснащенность учреждений здравоохранения (рублей на один квадратный метр площади зданий 10663, 2 13415, 6 и сооружений) Количество зданий учреждений здравоохранения, прошедших капитальный ремонт из числа 6 17 нуждающихся в нем, % Количество учреждений здравоохранения, материально-техническое оснащение которых 30 35 приведено в соответствие с порядками (единицы) Количество пациентов, у которых ведутся 1 30 электронные карты, % 125 2012 г. 330 1857 28 1099568 16757, 8 28 76 60
 Ожидаемые результаты программы Показатель Доля учреждений здравоохранения, осуществляющих автоматизированную запись на прием к врачу с использованием сети Интернет и терминалов Доля учреждений здравоохранения, использующих электронный документооборот Доля врачей-специалистов, оказывающих амбулаторную медицинскую помощь, которым были осуществлены денежные выплаты стимулирующего характера Доля среднего медицинского персонала, работающего с врачами-специалистами, либо оказывающего амбулаторную медицинскую помощь самостоятельно, которым были осуществлены денежные выплаты стимулирующего характера 126 2009 г. 2011 г. 2012 г. 1 25 50 15 25 50 н/д 62 62 н/д 55 56
Ожидаемые результаты программы Показатель Доля учреждений здравоохранения, осуществляющих автоматизированную запись на прием к врачу с использованием сети Интернет и терминалов Доля учреждений здравоохранения, использующих электронный документооборот Доля врачей-специалистов, оказывающих амбулаторную медицинскую помощь, которым были осуществлены денежные выплаты стимулирующего характера Доля среднего медицинского персонала, работающего с врачами-специалистами, либо оказывающего амбулаторную медицинскую помощь самостоятельно, которым были осуществлены денежные выплаты стимулирующего характера 126 2009 г. 2011 г. 2012 г. 1 25 50 15 25 50 н/д 62 62 н/д 55 56
 Благодарю за внимание!
Благодарю за внимание!


