Клиника РДС.ppt
- Количество слайдов: 41
 Ø КЛИНИКА РДС У НОВОРОЖДЕННЫХ И ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ Ø Профессор Сулима Е. Г. Ø Кафедра неонатологии Киевской медицинской академии последипломного образования им. П, Л, Шупика
Ø КЛИНИКА РДС У НОВОРОЖДЕННЫХ И ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ Ø Профессор Сулима Е. Г. Ø Кафедра неонатологии Киевской медицинской академии последипломного образования им. П, Л, Шупика
 Ø Несмотря на значительные успехи в выхаживании и лечении детей родившихся преждевременно, ведущей причиной их потери остаются дыхательные расстройства, в частности респираторный дистресс синдром (РДС), который развивается у 20 -40% недоношеных новорожденных, а у детей с гестационным возрастом менее 28 недель - достигает 80%
Ø Несмотря на значительные успехи в выхаживании и лечении детей родившихся преждевременно, ведущей причиной их потери остаются дыхательные расстройства, в частности респираторный дистресс синдром (РДС), который развивается у 20 -40% недоношеных новорожденных, а у детей с гестационным возрастом менее 28 недель - достигает 80%
 Ø Использование в последние годы современных технологий интенсивной терапии (новых методов искусственной вентиляции легких, экзогенного сурфактанта), дали возможность снизить летальность при РДС, однако он еще остается частой причиной смерти недоношенных новорожденных, развития у них таких осложнений, как синдром «утечки воздуха» , пери-, интравентрикулярных кровоизлияний, бронхолегочной дисплазии, ретролентарной фиброплазии, обуславливая высокую инвалидизацию детей, перенесших это заболевание.
Ø Использование в последние годы современных технологий интенсивной терапии (новых методов искусственной вентиляции легких, экзогенного сурфактанта), дали возможность снизить летальность при РДС, однако он еще остается частой причиной смерти недоношенных новорожденных, развития у них таких осложнений, как синдром «утечки воздуха» , пери-, интравентрикулярных кровоизлияний, бронхолегочной дисплазии, ретролентарной фиброплазии, обуславливая высокую инвалидизацию детей, перенесших это заболевание.
 Наиболее распространенные заболевания бронхолегочной системы: Ø Ø Неинфекционной этиологии респираторный дистресс-синдром (болезнь гиалиновых мембран) синдром аспирации мекония транзиторное тахипное пороки развития (атрезии хоан, диафраграмальные грыжи, гипоплазии легких, трахеопищеводные свищи и др. ) Инфекционные риниты, эпиглотиты, трахеобронхиты, бронхопневмонии, очаговые пневмонии, плевриты и др.
Наиболее распространенные заболевания бронхолегочной системы: Ø Ø Неинфекционной этиологии респираторный дистресс-синдром (болезнь гиалиновых мембран) синдром аспирации мекония транзиторное тахипное пороки развития (атрезии хоан, диафраграмальные грыжи, гипоплазии легких, трахеопищеводные свищи и др. ) Инфекционные риниты, эпиглотиты, трахеобронхиты, бронхопневмонии, очаговые пневмонии, плевриты и др.
 Міжнародна класифікація хвороб Р. 22 Синдром респіраторного (дистрес) розладу у новонародженого Виключено: дихальну недостатність у новонародженого (Р 28. 5) Ø Ø Ø Р 22. 0 Синдром дихального розладу у новонародженого Хвороба гіалінових мембран Р 22. 1 Транзиторне тахіпное у новонародженого Р 22. 8 Інші дихальні розлади у новонародженого Р 22. 9 Дихальний розлад у новонародженого, неуточнений
Міжнародна класифікація хвороб Р. 22 Синдром респіраторного (дистрес) розладу у новонародженого Виключено: дихальну недостатність у новонародженого (Р 28. 5) Ø Ø Ø Р 22. 0 Синдром дихального розладу у новонародженого Хвороба гіалінових мембран Р 22. 1 Транзиторне тахіпное у новонародженого Р 22. 8 Інші дихальні розлади у новонародженого Р 22. 9 Дихальний розлад у новонародженого, неуточнений
 Как отдельная нозологическая форма заболевания бронхолегочной системы у новорожденных выделяют респираторный дистресс-синдром (болезнь гиалиновых мембран), которая в МКБ -10 находится под рубрикой Р. 22. 0. Ø В основе респираторного дистресссиндрома (РДС) лежит дефицит сурфактанта в совокупности с гипоксией (инфекцией), возможным образованием в легких гиалиновых мембран, с дыхательной недостаточностью разной степени Ø
Как отдельная нозологическая форма заболевания бронхолегочной системы у новорожденных выделяют респираторный дистресс-синдром (болезнь гиалиновых мембран), которая в МКБ -10 находится под рубрикой Р. 22. 0. Ø В основе респираторного дистресссиндрома (РДС) лежит дефицит сурфактанта в совокупности с гипоксией (инфекцией), возможным образованием в легких гиалиновых мембран, с дыхательной недостаточностью разной степени Ø
 Ø Отсутствует единое мнение в трактовке респираторного дистресс синдрома, как нозологической формы заболевания. В МКБ 10 РДС определен под заголовком как «болезнь гиалиновых мембран» , однако многие исследователи под диагнозом РДС подразумевают более широкий диапазон патологических изменений в бронхолегочной системе новорожденных (Н. П. Шабалов, 1995, Г. М. Дементьева, 2002), да и подтвердить наличие гиалиновых мембран в легких новорожденного достаточно затруднительно как при жизни так и посмертно (П. Й Дудаш 2000).
Ø Отсутствует единое мнение в трактовке респираторного дистресс синдрома, как нозологической формы заболевания. В МКБ 10 РДС определен под заголовком как «болезнь гиалиновых мембран» , однако многие исследователи под диагнозом РДС подразумевают более широкий диапазон патологических изменений в бронхолегочной системе новорожденных (Н. П. Шабалов, 1995, Г. М. Дементьева, 2002), да и подтвердить наличие гиалиновых мембран в легких новорожденного достаточно затруднительно как при жизни так и посмертно (П. Й Дудаш 2000).
 Ø Среди основных органов и систем, обеспечивающих адаптацию новорожденного к позаутробному существованию, бронхолегочная система наиболее уязвима. Работами отечественных исследователей последних лет установлено, что среди так называемых синдромов «дезадаптации» раннего неонатального периода у новорожденных дыхательные расстройства составляют 60 -70% (Д. О. Добрянський 2002, О. Г. Суліма 2001, Л. И. Шевченко 2003, Н. М. Басараба 2003)
Ø Среди основных органов и систем, обеспечивающих адаптацию новорожденного к позаутробному существованию, бронхолегочная система наиболее уязвима. Работами отечественных исследователей последних лет установлено, что среди так называемых синдромов «дезадаптации» раннего неонатального периода у новорожденных дыхательные расстройства составляют 60 -70% (Д. О. Добрянський 2002, О. Г. Суліма 2001, Л. И. Шевченко 2003, Н. М. Басараба 2003)
 Ø В отечественной литературе наиболее значимой работой, посвященной епидемиологии РДС у новорожденных, являются исследования Т. М. Плеханової (1993), согласно данных которой тяжелые формы РДС у детей с ГВ ‹ 32 недель составили 88. 2%, при ГВ 32 – 34 недели – 67. 2%, а у более зрелых детей с ГВ 35 -37% - только 40%.
Ø В отечественной литературе наиболее значимой работой, посвященной епидемиологии РДС у новорожденных, являются исследования Т. М. Плеханової (1993), согласно данных которой тяжелые формы РДС у детей с ГВ ‹ 32 недель составили 88. 2%, при ГВ 32 – 34 недели – 67. 2%, а у более зрелых детей с ГВ 35 -37% - только 40%.
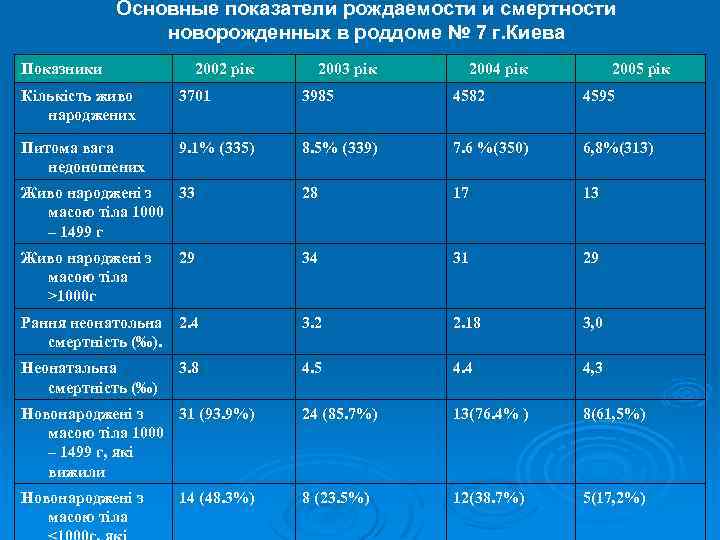 Основные показатели рождаемости и смертности новорожденных в роддоме № 7 г. Киева Показники 2002 рік 2003 рік 2004 рік 2005 рік Кількість живо народжених 3701 3985 4582 4595 Питома вага недоношених 9. 1% (335) 8. 5% (339) 7. 6 %(350) 6, 8%(313) Живо народжені з 33 масою тіла 1000 – 1499 г 28 17 13 Живо народжені з масою тіла >1000 г 29 34 31 29 Рання неонатольна смертність (‰). 2. 4 3. 2 2. 18 3, 0 Неонатальна смертність (‰) 3. 8 4. 5 4. 4 4, 3 Новонароджені з 31 (93. 9%) масою тіла 1000 – 1499 г, які вижили 24 (85. 7%) 13(76. 4% ) 8(61, 5%) Новонароджені з масою тіла 8 (23. 5%) 12(38. 7%) 5(17, 2%) 14 (48. 3%)
Основные показатели рождаемости и смертности новорожденных в роддоме № 7 г. Киева Показники 2002 рік 2003 рік 2004 рік 2005 рік Кількість живо народжених 3701 3985 4582 4595 Питома вага недоношених 9. 1% (335) 8. 5% (339) 7. 6 %(350) 6, 8%(313) Живо народжені з 33 масою тіла 1000 – 1499 г 28 17 13 Живо народжені з масою тіла >1000 г 29 34 31 29 Рання неонатольна смертність (‰). 2. 4 3. 2 2. 18 3, 0 Неонатальна смертність (‰) 3. 8 4. 5 4. 4 4, 3 Новонароджені з 31 (93. 9%) масою тіла 1000 – 1499 г, які вижили 24 (85. 7%) 13(76. 4% ) 8(61, 5%) Новонароджені з масою тіла 8 (23. 5%) 12(38. 7%) 5(17, 2%) 14 (48. 3%)
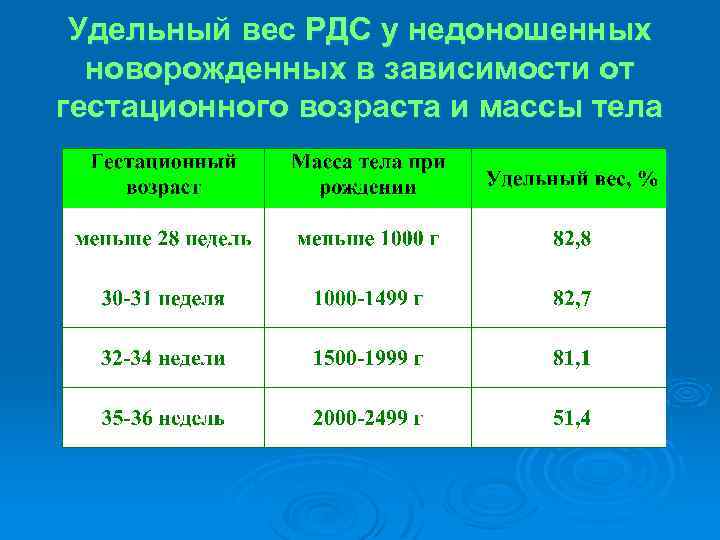 Удельный вес РДС у недоношенных новорожденных в зависимости от гестационного возраста и массы тела
Удельный вес РДС у недоношенных новорожденных в зависимости от гестационного возраста и массы тела
 Основные причины возникновения РДС Ø дефицит сурфактанта в легких Ø сниженное количество альвеол, дыхательной поверхности (высокий комплайс легких) Ø незрелость сосудов легких Ø наличие асфиксии Ø повышенная податливость стенок грудной клетки
Основные причины возникновения РДС Ø дефицит сурфактанта в легких Ø сниженное количество альвеол, дыхательной поверхности (высокий комплайс легких) Ø незрелость сосудов легких Ø наличие асфиксии Ø повышенная податливость стенок грудной клетки
 Факторы, которые способствуют развитию РДС у недоношенных детей Ø Ø Ø Ø недоношенность мальчик диабет у матери артериальная гипотензия у матери оперативные роды (кесарево сечение) многоплодная беременность (ІІ ребенок из двойни) изоимунная несовместисть матери и плода кровотечение во время беременности Ø (преждевременная отслойка плаценты, при нормальном, низком и центральном предлежании) Ø предыдущие случаи рождения детей с РДС Ø эндокринная патология у матери (транзиторная гипофункция надпочечников, щитовидной железы) Ø
Факторы, которые способствуют развитию РДС у недоношенных детей Ø Ø Ø Ø недоношенность мальчик диабет у матери артериальная гипотензия у матери оперативные роды (кесарево сечение) многоплодная беременность (ІІ ребенок из двойни) изоимунная несовместисть матери и плода кровотечение во время беременности Ø (преждевременная отслойка плаценты, при нормальном, низком и центральном предлежании) Ø предыдущие случаи рождения детей с РДС Ø эндокринная патология у матери (транзиторная гипофункция надпочечников, щитовидной железы) Ø
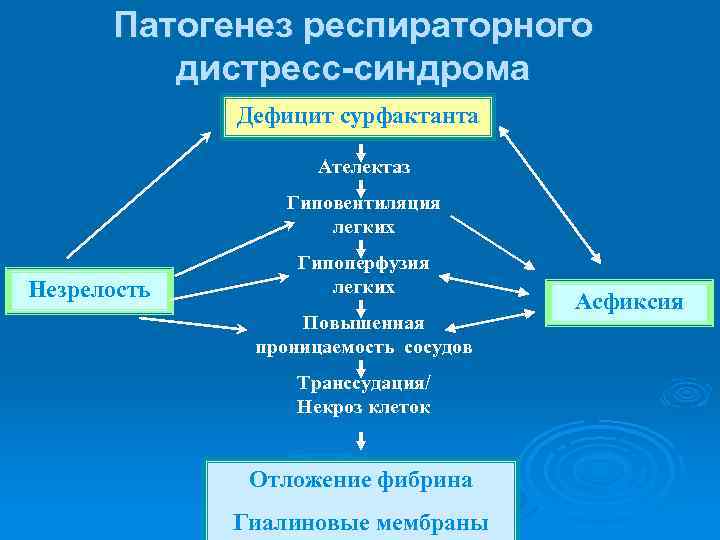 Патогенез респираторного дистресс-синдрома Дефицит сурфактанта Ателектаз Гиповентиляция легких Незрелость Гипоперфузия легких Повышенная проницаемость сосудов Транссудация/ Некроз клеток Отложение фибрина Гиалиновые мембраны Асфиксия
Патогенез респираторного дистресс-синдрома Дефицит сурфактанта Ателектаз Гиповентиляция легких Незрелость Гипоперфузия легких Повышенная проницаемость сосудов Транссудация/ Некроз клеток Отложение фибрина Гиалиновые мембраны Асфиксия
 Классификация респираторного дистресс-синдрома по патогенетическим причинам РДС І типа - дефицит сурфактанта обусловлен незрелостью легких РДС ІІ типа (взрослого) - недостаточность сурфактанта обусловлена другими причинами (генетические нарушения, гиперинсулинимизм, усиленный распад сурфактанта)
Классификация респираторного дистресс-синдрома по патогенетическим причинам РДС І типа - дефицит сурфактанта обусловлен незрелостью легких РДС ІІ типа (взрослого) - недостаточность сурфактанта обусловлена другими причинами (генетические нарушения, гиперинсулинимизм, усиленный распад сурфактанта)
 Ø Гиалиновые мембраны бывают только у новорожденных, родившихся живыми, они являются маркером, но не основным признаком РДС Ø Гиалиновые мембраны формируются на передней поверхности альвеол. Гистологически у них определяют белки, гликоген, гликопротеиды, жиры, фрагменты клеток и ядер. Различают 4 стадии формирования гиалиновых мембран: .
Ø Гиалиновые мембраны бывают только у новорожденных, родившихся живыми, они являются маркером, но не основным признаком РДС Ø Гиалиновые мембраны формируются на передней поверхности альвеол. Гистологически у них определяют белки, гликоген, гликопротеиды, жиры, фрагменты клеток и ядер. Различают 4 стадии формирования гиалиновых мембран: .
 Стадии формирования гиалиновых мембран Ø домембранозная Ø ранняя мембранозная Ø восстановительная
Стадии формирования гиалиновых мембран Ø домембранозная Ø ранняя мембранозная Ø восстановительная
 Ø 1 стадия длится около 2 часов. Бронхиальный и альвеолярный эпителий отслаивается от базальной мембраны, интерстициальная ткань и базальная мембрана отекают, происходит вакуолизация эпителия, ендотелиоцитов. В просвете альвеолярных путей появляется отечная жидкость.
Ø 1 стадия длится около 2 часов. Бронхиальный и альвеолярный эпителий отслаивается от базальной мембраны, интерстициальная ткань и базальная мембрана отекают, происходит вакуолизация эпителия, ендотелиоцитов. В просвете альвеолярных путей появляется отечная жидкость.
 Ø 2 стадия развивается после 2 -ох часов жизни ребенка. На поверхности отслоившегося эпителия появляется розовое аморфное вещество. На пораженных участках эпителия возникают тонкие фрагменторованные гиалиновые мембраны. В каппилярах легких нарастают признаки застоя, могут формироваться тромбы, увеличивается количество отечной жидкости, через 5 -10 часов на поверхности эпителия альвеолярных путей образуются розовые мембраны. .
Ø 2 стадия развивается после 2 -ох часов жизни ребенка. На поверхности отслоившегося эпителия появляется розовое аморфное вещество. На пораженных участках эпителия возникают тонкие фрагменторованные гиалиновые мембраны. В каппилярах легких нарастают признаки застоя, могут формироваться тромбы, увеличивается количество отечной жидкости, через 5 -10 часов на поверхности эпителия альвеолярных путей образуются розовые мембраны. .
 Ø 3 стадия. Спустя 10 часов имеет место классическая картина полностью сформованных гиалинових мембран, которые выстилают значнительную часть эпителиальной поверхнсти альвеол. Выраженный отек интерстициальной ткани легких.
Ø 3 стадия. Спустя 10 часов имеет место классическая картина полностью сформованных гиалинових мембран, которые выстилают значнительную часть эпителиальной поверхнсти альвеол. Выраженный отек интерстициальной ткани легких.
 4 стадия – это стадия восстановительных процессов. Она начинается после 24 -36 часов жизни ребенка, даже если образование новых мембран и поражение клеток продолжается. Наличие восстановительных процессов подтверждается пролиферативной активностью неполностью дифференцированных клеток эпителия. Ø После 5 -7 дня жизни гиалиновые мембраны в альвеолах исчезают, газообмен в легких восстанавливается. При отсутствии положительных изменений следует заподозрить формирование бронхолегочной дисплазии или воспалительных процессов в легких. Ø
4 стадия – это стадия восстановительных процессов. Она начинается после 24 -36 часов жизни ребенка, даже если образование новых мембран и поражение клеток продолжается. Наличие восстановительных процессов подтверждается пролиферативной активностью неполностью дифференцированных клеток эпителия. Ø После 5 -7 дня жизни гиалиновые мембраны в альвеолах исчезают, газообмен в легких восстанавливается. При отсутствии положительных изменений следует заподозрить формирование бронхолегочной дисплазии или воспалительных процессов в легких. Ø
 Основные клинические проявления РДС у глубоконедоношенных (<1500) новорожденных: Ø 1/ зависимость ребенка от кислорода (Fi. O 2 > 0. 4) сразу после рождения или на протяжении первых 6 – 10 часов жизни; Ø 2/ наличие дыхательных расстройств (ДР) различной степени, которые оцениваем по клиническим проявлениям, данным пульсоксиметрии и газов крови в соответствии с классификацией, разработанной О. Г. Сулімою з співавт. (2004). Ø
Основные клинические проявления РДС у глубоконедоношенных (<1500) новорожденных: Ø 1/ зависимость ребенка от кислорода (Fi. O 2 > 0. 4) сразу после рождения или на протяжении первых 6 – 10 часов жизни; Ø 2/ наличие дыхательных расстройств (ДР) различной степени, которые оцениваем по клиническим проявлениям, данным пульсоксиметрии и газов крови в соответствии с классификацией, разработанной О. Г. Сулімою з співавт. (2004). Ø
 Ø Выделяем І, ІІ, и ІІІ-ю степень ДР. Ø Для І-ой степеня ДР характерно: Ра. О 2 – 70 – 61 мм рт. ст. , Ра. СО 2 – 41 – 50 мм рт. ст. , Sp. O 2 – 93%, ЧД – 60 -65 в мин, незначительные втяжения податливых мест грудной клетки, раздувание крыльев носа, акроцианоз, появляющийся после физической нагрузки (крик, осмотр врача), который исчезает после вдыхания 40% воздушно-кислородной смеси.
Ø Выделяем І, ІІ, и ІІІ-ю степень ДР. Ø Для І-ой степеня ДР характерно: Ра. О 2 – 70 – 61 мм рт. ст. , Ра. СО 2 – 41 – 50 мм рт. ст. , Sp. O 2 – 93%, ЧД – 60 -65 в мин, незначительные втяжения податливых мест грудной клетки, раздувание крыльев носа, акроцианоз, появляющийся после физической нагрузки (крик, осмотр врача), который исчезает после вдыхания 40% воздушно-кислородной смеси.
 Ø Для ІІ-ой степени ДР характерно; Ø Ра. О 2 - 60 – 51 мм рт. ст. , Ра. СО 2 - 51 – 60 мм рт. ст. , Sp. O 2 – 90 – 91%, ЧД – 65 – 70 в 1 мин, ретракции, раздувание крыльев носа, цианоз тотальный, исчезающий после вдыхания 40% воздушно- кислородной смеси, экспираторный стон (гранты) – слышны только при аускультации легких.
Ø Для ІІ-ой степени ДР характерно; Ø Ра. О 2 - 60 – 51 мм рт. ст. , Ра. СО 2 - 51 – 60 мм рт. ст. , Sp. O 2 – 90 – 91%, ЧД – 65 – 70 в 1 мин, ретракции, раздувание крыльев носа, цианоз тотальный, исчезающий после вдыхания 40% воздушно- кислородной смеси, экспираторный стон (гранты) – слышны только при аускультации легких.
 Ø ІІІ степень ДР. : Ра. О 2 < 50 мм рт. ст. , Ра. СО 2 > 60 мм рт. ст. , Sp. O 2 – < 90%, ЧД >70 в 1 мин. , ретракции выражены в покое, симптом „качелей”, цианоз (тотальный даже при вдыхании 100% воздушно-кислородной смеси), экспираторные стоны (гранты) слышны на расстоянии, без аускультации, ослабленное дыхание преимущественно в заднее-нижних отделах легких, влажные разнокалиберные и крепитирующие хрипы, нарушения ритма дыхания, появление симптома «качелей» ;
Ø ІІІ степень ДР. : Ра. О 2 < 50 мм рт. ст. , Ра. СО 2 > 60 мм рт. ст. , Sp. O 2 – < 90%, ЧД >70 в 1 мин. , ретракции выражены в покое, симптом „качелей”, цианоз (тотальный даже при вдыхании 100% воздушно-кислородной смеси), экспираторные стоны (гранты) слышны на расстоянии, без аускультации, ослабленное дыхание преимущественно в заднее-нижних отделах легких, влажные разнокалиберные и крепитирующие хрипы, нарушения ритма дыхания, появление симптома «качелей» ;
 Ø 3/ наличие и нарастание гипоксемии, метаболического или смешанного ацидоза, нарушений гемокардиодинамики (преимущественно гипотония, тахикардия); Ø 4/ развитие полиорганной недостаточности при тяжелой форме РДС.
Ø 3/ наличие и нарастание гипоксемии, метаболического или смешанного ацидоза, нарушений гемокардиодинамики (преимущественно гипотония, тахикардия); Ø 4/ развитие полиорганной недостаточности при тяжелой форме РДС.
 За характером клинических проявлений выделяем 2 типа РДС. Ø Первый, так званный „классический”, который имеет четко выраженную периодичность, с развитием клинической динамики в течение 5 – 7 дней; Ø в первые сутки жизни – постепенное нарастание ДР, ІІ – ІІІ сутки – разгар заболевания , V – VІІ сутки – улучшение. Ø При отсутствии улучшения на V - VІІ сутки следует предположить переход РДС в бронхолегочную дисплазию или развитие вентилятор - ассоциированной пневмонии Ø
За характером клинических проявлений выделяем 2 типа РДС. Ø Первый, так званный „классический”, который имеет четко выраженную периодичность, с развитием клинической динамики в течение 5 – 7 дней; Ø в первые сутки жизни – постепенное нарастание ДР, ІІ – ІІІ сутки – разгар заболевания , V – VІІ сутки – улучшение. Ø При отсутствии улучшения на V - VІІ сутки следует предположить переход РДС в бронхолегочную дисплазию или развитие вентилятор - ассоциированной пневмонии Ø
 Выделяем 2 формы „типичного” РДС - среднетяжелую и тяжелую. Ø Средне-тяжелая форма РДС, развивается через 6 – 10 часов после рождения ребенка, ДР за клиническими и биохимическими показателями не превышают ІІ-ой степени, «респираторная поддержка» обеспечивается вдыханием О 2 или с помощью СД ППД. Ø Тяжелая форма РДС у новорожденных развивается в первые 4 – 6 часов жизни, характеризуется ДР ІІІ степени, для поддержания адекватного газообмена необходима ИВЛ с использованием к концу 1 -х суток «жестких параметров» , введение экзогенного сурфактанта (Сукрима, Куросурфа). Ø
Выделяем 2 формы „типичного” РДС - среднетяжелую и тяжелую. Ø Средне-тяжелая форма РДС, развивается через 6 – 10 часов после рождения ребенка, ДР за клиническими и биохимическими показателями не превышают ІІ-ой степени, «респираторная поддержка» обеспечивается вдыханием О 2 или с помощью СД ППД. Ø Тяжелая форма РДС у новорожденных развивается в первые 4 – 6 часов жизни, характеризуется ДР ІІІ степени, для поддержания адекватного газообмена необходима ИВЛ с использованием к концу 1 -х суток «жестких параметров» , введение экзогенного сурфактанта (Сукрима, Куросурфа). Ø
 Ø ІІ тип - тяжелая „молниеносная” форма РДС развивается у недоношенных новорожденных, перенесших тяжелую острую интранатальную гипоксию. При ней отсутствует четкое распределение на стадии, ДР проявляются сразу после рождения, для обеспечения адекватных параметров газообмена необходимо использовать „жесткие” режимы ИВЛ, осложняется гипотонией, снижением диуреза, отеками, метаболическими нарушениями – развитием некомпенсированного смешанного или метаболического ацидоза, гипогипергликемии, гипонатриемии, гипопротеинемии, гипокальциемии.
Ø ІІ тип - тяжелая „молниеносная” форма РДС развивается у недоношенных новорожденных, перенесших тяжелую острую интранатальную гипоксию. При ней отсутствует четкое распределение на стадии, ДР проявляются сразу после рождения, для обеспечения адекватных параметров газообмена необходимо использовать „жесткие” режимы ИВЛ, осложняется гипотонией, снижением диуреза, отеками, метаболическими нарушениями – развитием некомпенсированного смешанного или метаболического ацидоза, гипогипергликемии, гипонатриемии, гипопротеинемии, гипокальциемии.
 Основные принципы профилактики РДС у новорожденных: 1/ устранение факторов, замедляющих внутриутробное созревание сурфактанта; Ø 2/ медикаментозная активация созревания сурфактанта плода; Ø 3/ устранение факторов, способствующих в постнатальном периоде нарушению синтеза сурфактанта, интенсивному его разрушению, повреждению Ø
Основные принципы профилактики РДС у новорожденных: 1/ устранение факторов, замедляющих внутриутробное созревание сурфактанта; Ø 2/ медикаментозная активация созревания сурфактанта плода; Ø 3/ устранение факторов, способствующих в постнатальном периоде нарушению синтеза сурфактанта, интенсивному его разрушению, повреждению Ø
 Основным методом профилактики РДС у новорожденных является борьба с невынашиванием, профилактика хронической внутриутробной и острой интранатальной гипоксии плода при преждевременных родах, тяжелая гипоксия снижает интенсивность метаболических процессов в пневмоцитах ІІго типа, вследствие чего угнетается синтез сурфактанта, уменьшается его секреция в полость альвеол. Ø К средствам тормозящим синтез сурфактанта относят инсулин, андрогены, фенобарбитал, наличие гипотиреоза у матери, Ø
Основным методом профилактики РДС у новорожденных является борьба с невынашиванием, профилактика хронической внутриутробной и острой интранатальной гипоксии плода при преждевременных родах, тяжелая гипоксия снижает интенсивность метаболических процессов в пневмоцитах ІІго типа, вследствие чего угнетается синтез сурфактанта, уменьшается его секреция в полость альвеол. Ø К средствам тормозящим синтез сурфактанта относят инсулин, андрогены, фенобарбитал, наличие гипотиреоза у матери, Ø
 Медикаментозные средства профилактики РДС у новорожденных глюкокортикоиды Ø амброксола гидрохлорид (мукосольван) Ø эуфиллин Ø этимизол Ø лактин Ø антиоксиданты совместно с фосфолипидами (эссенциале, липостабил) Ø наиболее часто используют бетаметазон (дексаметазон) по 12 мг в сутки 2 дня или мукосольван по 1000 мг в сутки 3 -5 дней Ø
Медикаментозные средства профилактики РДС у новорожденных глюкокортикоиды Ø амброксола гидрохлорид (мукосольван) Ø эуфиллин Ø этимизол Ø лактин Ø антиоксиданты совместно с фосфолипидами (эссенциале, липостабил) Ø наиболее часто используют бетаметазон (дексаметазон) по 12 мг в сутки 2 дня или мукосольван по 1000 мг в сутки 3 -5 дней Ø
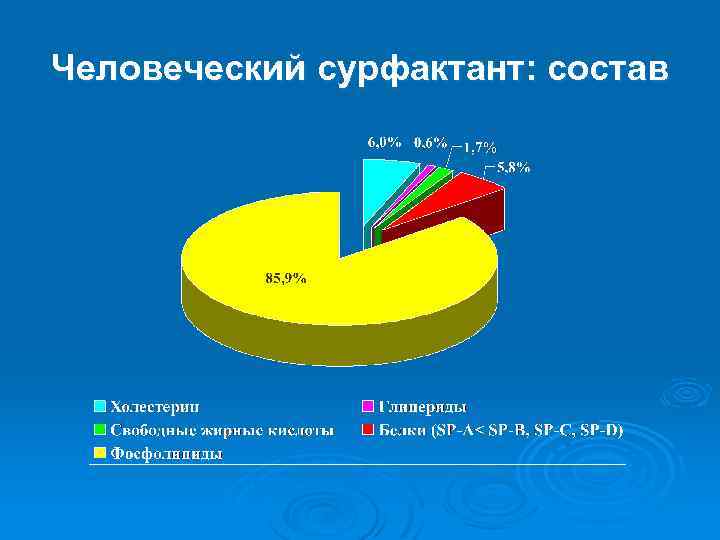 Человеческий сурфактант: состав
Человеческий сурфактант: состав
 Основные функции сурфактанта : препятствует спадению альвеол на выдохе, Ø защищает эпителий легких от повреждений и способствует мукоцилиарному клиренсу, Ø обладает бактерицидной активностью и стимулирует макрофагальную реакцию в легких, Ø участвует в регуляции микроциркуляции в легких и проницаемости стенок альвеол, препятствует развитию отека легких Ø
Основные функции сурфактанта : препятствует спадению альвеол на выдохе, Ø защищает эпителий легких от повреждений и способствует мукоцилиарному клиренсу, Ø обладает бактерицидной активностью и стимулирует макрофагальную реакцию в легких, Ø участвует в регуляции микроциркуляции в легких и проницаемости стенок альвеол, препятствует развитию отека легких Ø
 В нашей стране для профилактики РДС у новорожденных используют дексаметазон по 12 мг в сутки 2 дня, хотя некоторые исследователи отдают предпочтение бетаметазону. Ø Использование в антенатальном периоде глюкокортикоидов для профилактики РДС; Ø - уменьшает риск развития этого заболевания; Ø - снижает частоту развития внутрижелудочковых кровоизлияний, бронхолегочной дисплазии, язвеннонекротического энтероколита; Ø
В нашей стране для профилактики РДС у новорожденных используют дексаметазон по 12 мг в сутки 2 дня, хотя некоторые исследователи отдают предпочтение бетаметазону. Ø Использование в антенатальном периоде глюкокортикоидов для профилактики РДС; Ø - уменьшает риск развития этого заболевания; Ø - снижает частоту развития внутрижелудочковых кровоизлияний, бронхолегочной дисплазии, язвеннонекротического энтероколита; Ø
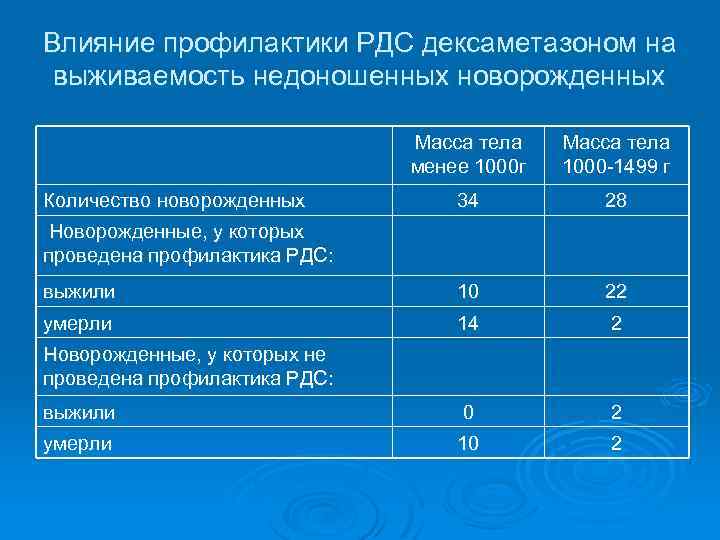 Влияние профилактики РДС дексаметазоном на выживаемость недоношенных новорожденных Масса тела менее 1000 г Масса тела 1000 -1499 г 34 28 выжили 10 22 умерли 14 2 выжили 0 2 умерли 10 2 Количество новорожденных Новорожденные, у которых проведена профилактика РДС: Новорожденные, у которых не проведена профилактика РДС:
Влияние профилактики РДС дексаметазоном на выживаемость недоношенных новорожденных Масса тела менее 1000 г Масса тела 1000 -1499 г 34 28 выжили 10 22 умерли 14 2 выжили 0 2 умерли 10 2 Количество новорожденных Новорожденные, у которых проведена профилактика РДС: Новорожденные, у которых не проведена профилактика РДС:
 К факторам, способствующим повышенному разрушению сурфактанта и повреждению легких у новорожденных, особенно в первые часы его жизни относят: Ø 1/ наличие гипотермии, снижение температуры тела ниже 36. 5ºС; доказано, что при снижении температуры у новорожденного до 36. 2ºС синтез сурфактанта замедляется, а при температуре меньше 36. 0ºС – прекращается; Ø 2/ наличие гипоксии и ацидоза; за данными А. С. Емельянова с соавт. (2000) гипоксия и ацидоз тормозят синтез сурфактанта, а при р. Н крови ниже 7. 16 – 7. 20 его синтез прекращается; Ø 3/ снижается синтез сурфактанта при наличии у новорожденного гиповолемии, гипотензии, недостаточного белково-энергетического обеспечения. Ø
К факторам, способствующим повышенному разрушению сурфактанта и повреждению легких у новорожденных, особенно в первые часы его жизни относят: Ø 1/ наличие гипотермии, снижение температуры тела ниже 36. 5ºС; доказано, что при снижении температуры у новорожденного до 36. 2ºС синтез сурфактанта замедляется, а при температуре меньше 36. 0ºС – прекращается; Ø 2/ наличие гипоксии и ацидоза; за данными А. С. Емельянова с соавт. (2000) гипоксия и ацидоз тормозят синтез сурфактанта, а при р. Н крови ниже 7. 16 – 7. 20 его синтез прекращается; Ø 3/ снижается синтез сурфактанта при наличии у новорожденного гиповолемии, гипотензии, недостаточного белково-энергетического обеспечения. Ø
 Лечение 1. Первичная реанимация в родзале. 2. Обеспечение оптимальной (36. 5 -37. 5ºС) температуры тела (соблюдение «тепловой цепочки» ). Ø 3. Обеспечение адекватного газообмена - предупреждение с первых минут жизни развития гипоксии, гиперкапнии, ацидоза. В зависимости от основных показателей газообмена следует использовать оксигенотерапию, а при необходимости – самостоятельное дыхание с постоянным положительным давлением на выдохе (СДППД), искусственную вентиляцию легких (ИВЛ) Ø Ø
Лечение 1. Первичная реанимация в родзале. 2. Обеспечение оптимальной (36. 5 -37. 5ºС) температуры тела (соблюдение «тепловой цепочки» ). Ø 3. Обеспечение адекватного газообмена - предупреждение с первых минут жизни развития гипоксии, гиперкапнии, ацидоза. В зависимости от основных показателей газообмена следует использовать оксигенотерапию, а при необходимости – самостоятельное дыхание с постоянным положительным давлением на выдохе (СДППД), искусственную вентиляцию легких (ИВЛ) Ø Ø
 4. Раннее (в первые 2 -4 часа жизни) введение экзогенного сурфактанта, с последующим его повторным введением при необходимости использовать «жесткие режимы» ИВЛ для поддержания газообмена. Ø 5. Поддержание адекватной гемокардиодинамики. Ø 6. Коррекция метаболических нарушений. Ø 7. При тяжелых формах РДС использовать антибиотики, отдавая предпочтение цефалоспоринам ІІ- ІІІ поколения, аминогликозидам. Ø 8. По возможности обеспечить физиологические потребности в нутриентах. Ø
4. Раннее (в первые 2 -4 часа жизни) введение экзогенного сурфактанта, с последующим его повторным введением при необходимости использовать «жесткие режимы» ИВЛ для поддержания газообмена. Ø 5. Поддержание адекватной гемокардиодинамики. Ø 6. Коррекция метаболических нарушений. Ø 7. При тяжелых формах РДС использовать антибиотики, отдавая предпочтение цефалоспоринам ІІ- ІІІ поколения, аминогликозидам. Ø 8. По возможности обеспечить физиологические потребности в нутриентах. Ø
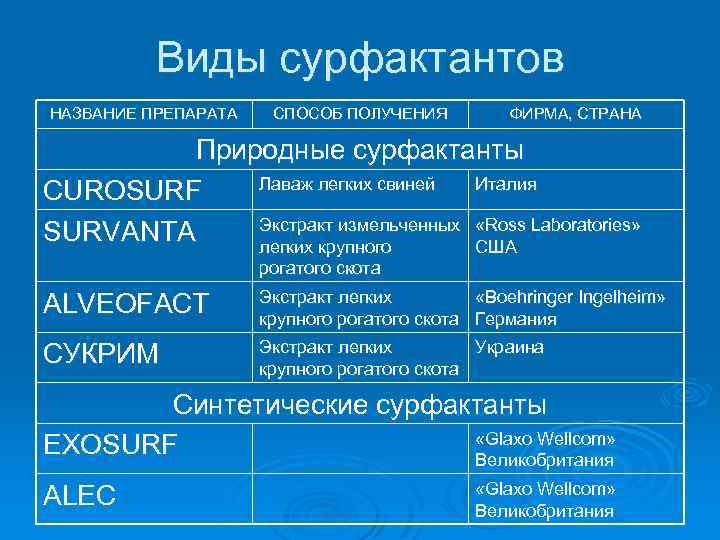 Виды сурфактантов НАЗВАНИЕ ПРЕПАРАТА СПОСОБ ПОЛУЧЕНИЯ ФИРМА, СТРАНА Природные сурфактанты Лаваж легких свиней Италия CUROSURF Экстракт измельченных «Ross Laboratories» SURVANTA легких крупного США рогатого скота ALVEOFACT Экстракт легких «Boehringer Ingelheim» крупного рогатого скота Германия СУКРИМ Экстракт легких Украина крупного рогатого скота Синтетические сурфактанты «Glaxo Wellcom» EXOSURF Великобритания ALEC «Glaxo Wellcom» Великобритания
Виды сурфактантов НАЗВАНИЕ ПРЕПАРАТА СПОСОБ ПОЛУЧЕНИЯ ФИРМА, СТРАНА Природные сурфактанты Лаваж легких свиней Италия CUROSURF Экстракт измельченных «Ross Laboratories» SURVANTA легких крупного США рогатого скота ALVEOFACT Экстракт легких «Boehringer Ingelheim» крупного рогатого скота Германия СУКРИМ Экстракт легких Украина крупного рогатого скота Синтетические сурфактанты «Glaxo Wellcom» EXOSURF Великобритания ALEC «Glaxo Wellcom» Великобритания
 Спасибо за внимание!
Спасибо за внимание!


