опухоли.ppt
- Количество слайдов: 94

НОВООБРАЗОВАНИЯ ОРГАНА ЗРЕНИЯ И ЕГО ПРИДАТКОВ САМАРКИНА ТАТЬЯНА МИХАЙЛОВНА, ЗАВЕДУЮЩАЯ 4 ОТДЕЛЕНИЕМ ГУЗ «РКОБ»

К ПРИДАТКАМ ГЛАЗА ОТНОСЯТСЯ: ВЕКИ; БУЛЬБАРНАЯ КОНЪЮНКТИВА; ЭКСТРАОКУЛЯРНЫЕ МЫШЦЫ; ОРГАНЫ СЛЕЗООТВЕДЕНИЯ; СЛЕЗНАЯ ЖЕЛЕЗА

ОПУХОЛИ ПОДРАЗДЕЛЯЮТ: 1. ДОБРОКАЧЕСТВЕННЫЕ 2. ПРЕДРАКОВЫЕ 3. ЗЛОКАЧЕСТВЕННЫЕ

ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ • РАСТУТ МЕДЛЕННО; • НЕ ОЗЛОКАЧЕСТВЛЯЮТСЯ; • ИМЕЮТ КАПСУЛУ; • РОСТ РЕСНИЦ; • НЕ МЕТАСТАЗИРУЮТ.

ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ • БЫСТРО РАСТУТ; • МЕТАСТАЗИРУЮТ; • НЕ ИМЕЮТ КАПСУЛЫ; • ИНФИЛЬТРАТИВНЫЙ РОСТ; • НАРУШАЕТСЯ РОСТ РЕСНИЦ.

ПО МОРФОЛОГИИ ОПУХОЛИ ВЕК ДЕЛЯТ: I. ЭПИТЕЛИАЛЬНЫЕ; II. ПИГМЕНТНЫЕ ИЛИ МЕЛАНОГЕННЫЕ; III. МЕЗИНХИМАЛЬНЫЕ. ЧАЩЕ ВОЗНИКАЮТ У ПОЖИЛЫХ ЛЮДЕЙ. ПРОВОЦИРУЮТ ИХ ТРАВМЫ, ПОПАДАНИЕ ПЕСКА, ПЫЛИ, ПОВЫШЕННАЯ ИНСОЛЯЦИЯ

ДИАГНОСТИКА ОПУХОЛЕЙ ВИЗОМЕТРИЯ; ПЕРИМЕТРИЯ; ТОНОМЕТРИЯ; УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА; РАДИОИЗОТОПНАЯ ДИАГНОСТИКА; ОПТИЧЕСКАЯ КОГЕРЕНТНАЯ КОМПЬЮТЕРНАЯ ТОНОГРАФИЯ (ОКТ) КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ; РЕНТГЕНОГРАФИЯ; МРТ; ТИАБ; ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЯ

ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ 1. Хирургическое лечение опухолей век и конъюнктивы иссечение в пределах здоровых тканей - иссечение в пределах здоровых тканей (3 мм) - предварительная обработка операционного поля раствором формалина, спирта, митомицина С - после удаления опухоли обязательна смена инструментов 2. Хирургическое лечение орбитальных опухолей * В орбите – субпериостальное, наружное и внутреннее хирургическое пространства - орбитотомия (наднадкостничная и поднадкостничная) - экзентрация орбиты 3. Лазерная хирургия опухолей кожи век и конъюнктивы - лазерное испарение (доброкачественные рыхлые новообразования менее 7 мм) - лазерная эксцизия (плотные, злокачественные опухоли, диаметр более 7 мм)

ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ 4. Криодеструкция опухолей кожи век и конъюнктивы 5. Брахитерапия (офтальмоаппликаторы со стронцием и рутением) при опухолях век, конъюнктивы и орбиты 6. Протонотерапия (УМПП) при опухолях век, конъюнктивы и орбиты – незначительное рассеивание (дозные поля) 7. Наружная лучевая терапия ( короткодистационная гамма-терапия 60 Co) 8. Химиотерапия (адъювантная – увеличение времени рецидива и уменьшение частоты рецидивов; и неадъюватная – предоперационное лечение)
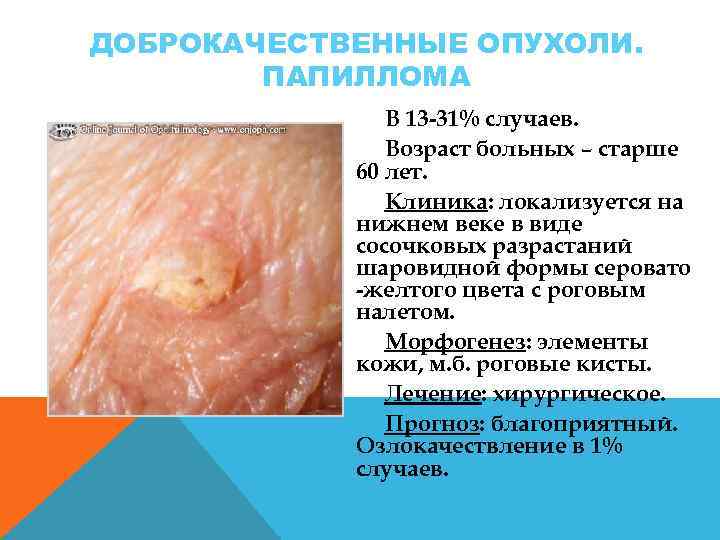
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ. ПАПИЛЛОМА В 13 31% случаев. Возраст больных – старше 60 лет. Клиника: локализуется на нижнем веке в виде сосочковых разрастаний шаровидной формы серовато желтого цвета с роговым налетом. Морфогенез: элементы кожи, м. б. роговые кисты. Лечение: хирургическое. Прогноз: благоприятный. Озлокачествление в 1% случаев.

СЕБОРЕЙНАЯ КЕРАТОМА Ш Старше 50 лет; Ш Локализация – по ресничному краю или на интермаргинальном пространстве чаще нижнего века Клиника: Образование неправильной формы серого цвета, плоское или слегка выступающее с четкими достаточно ровными границами. Поверхность сухая, шероховатая. М. б. представлена одиночными или множественными пятнами. Лечение: лазериспарение или криодеструкция. Прогноз: благоприятный.

СЕНИЛЬНЫЙ КЕРАТОЗ Ø Часто расценивают как предрак кожи. Ø После 60— 65 лет. Ø В участках, подвергающихся частой инсоляции. Клиника. множественные плоские ровные участки белого цвета, покрытые множеством чешуек. Микроскопия. Атрофия или истончение эпидермиса, могут быть элементы воспаления. В глубоких его слоях присутствуют атипичные кератиноциты. Лечение. Криодеструкция или лазериспарение. Прогноз после лечения хороший. При отсутствии лечения до 20 % случаев озлокачествляются.
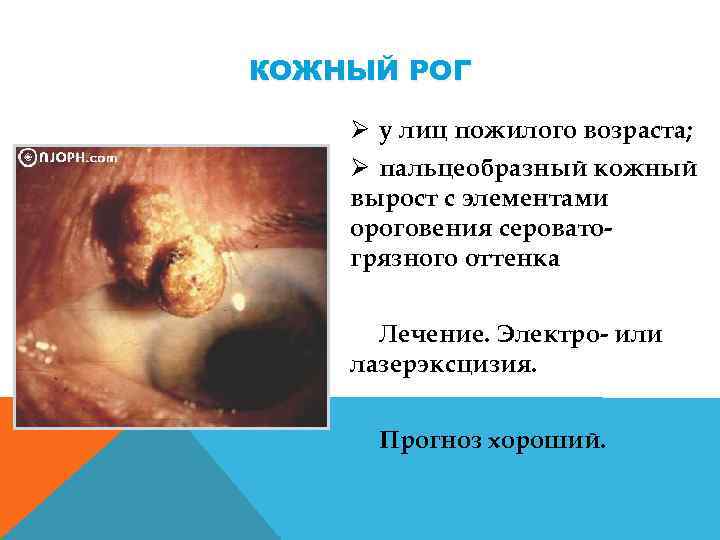
КОЖНЫЙ РОГ Ø у лиц пожилого возраста; Ø пальцеобразный кожный вырост с элементами ороговения серовато грязного оттенка Лечение. Электро или лазерэксцизия. Прогноз хороший.
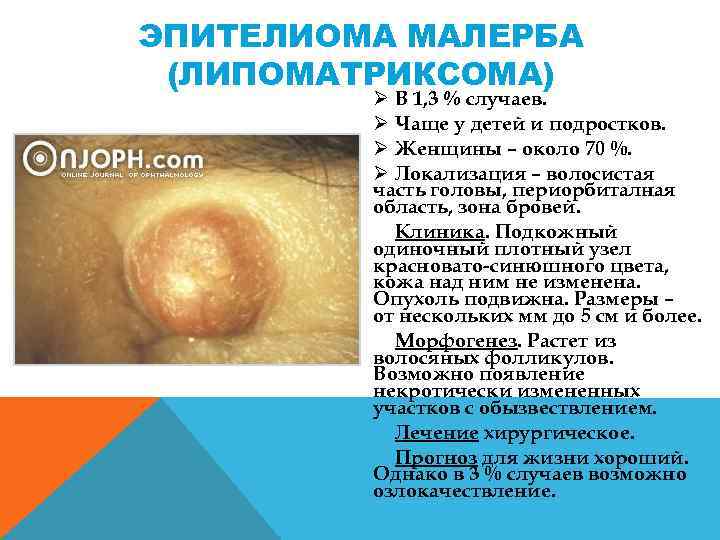
ЭПИТЕЛИОМА МАЛЕРБА (ЛИПОМАТРИКСОМА) Ø В 1, 3 % случаев. Ø Чаще у детей и подростков. Ø Женщины – около 70 %. Ø Локализация – волосистая часть головы, периорбиталная область, зона бровей. Клиника. Подкожный одиночный плотный узел красновато синюшного цвета, кожа над ним не изменена. Опухоль подвижна. Размеры – от нескольких мм до 5 см и более. Морфогенез. Растет из волосяных фолликулов. Возможно появление некротически измененных участков с обызвествлением. Лечение хирургическое. Прогноз для жизни хороший. Однако в 3 % случаев возможно озлокачествление.

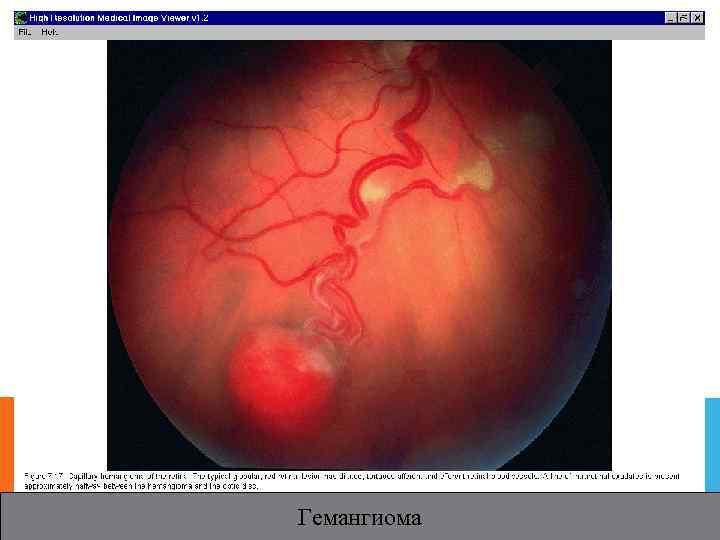
СОСУДИСТЫЕ ОПУХОЛИ Среди опухолей мягкотканной природы занимают 49, 23 %. Они представлены гемангиомами: Ø капиллярными Ø кавернозными Ø рацемозными.
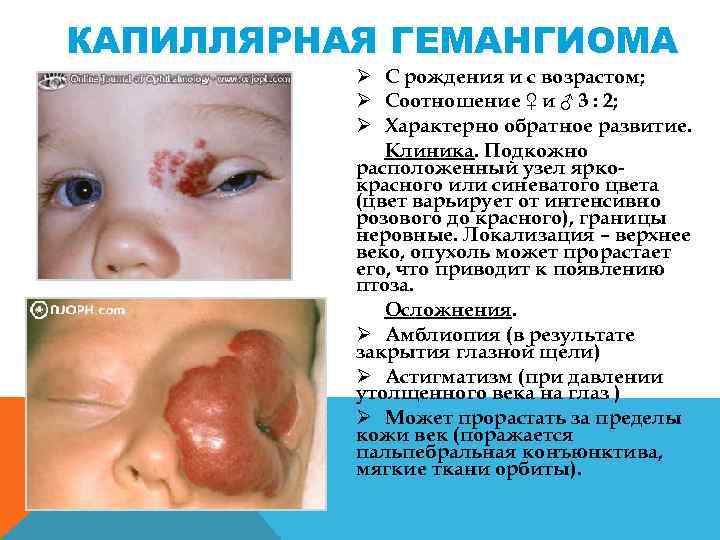
КАПИЛЛЯРНАЯ ГЕМАНГИОМА Ø С рождения и с возрастом; Ø Соотношение ♀ и ♂ 3 : 2; Ø Характерно обратное развитие. Клиника. Подкожно расположенный узел ярко красного или синеватого цвета (цвет варьирует от интенсивно розового до красного), границы неровные. Локализация – верхнее веко, опухоль может прорастает его, что приводит к появлению птоза. Осложнения. Ø Амблиопия (в результате закрытия глазной щели) Ø Астигматизм (при давлении утолщенного века на глаз ) Ø Может прорастать за пределы кожи век (поражается пальпебральная конъюнктива, мягкие ткани орбиты).

КАПИЛЛЯРНАЯ ГЕМАНГИОМА Диагноз несложен из за характерной клинической картины. В случаях распространения в орбиту необходима КТ. Микроскопия. Опухоль представлена капиллярными щелями и стволиками, заполненными кровью. Лечение с помощью криодеструкции. Ø При маленьких опухолях наконечник диаметром 2 мм t = 60— 90 с, зависит от толщины опухоли. На месте опухоли формируется тонкий нежный рубец. Ø При узловой форме – погружная диатермокоагуляция игольчатым электродом, вводится подкожно. Коагуляциz поэтапная. При необходимости операцию повтторяют. Ø При опухолях больших размеров – поэтапная погружная диатермокоагуляция. Прогноз для зрения зависит от степени распространения. Вовлечение в опухолевый процесс мягких тканей орбиты – синдром экзофтальма со снижением остроты зрения. Прогноз для жизни хороший.

КАВЕРНОЗНАЯ ГЕМАНГИОМА Ø В области век крайне редко; Ø Как правило у взрослых; Ø В толще век подвижный, тестоватой консистенции узел. Кожа над ним синюшного оттенка. Лечение оперативное. Прогноз для зрения и жизни хороший.

РАЦЕМОЗНАЯ ГЕМАНГИОМА Ø Встречается редко в виде венозной, артериальной или смешанной формы. Клиника. В первые месяцы жизни. Мало чем отличается от капиллярной. Уточненный диагноз возможен только после гистологического исследования Лечение: 1. Венозная гемангиома — иссечение. 2. Артериальная и смешанная форма – обязательно лигирование приводящих и отводящих сосудов. Для их выявления перед операцией необходимо контрастное исследование сосудов. Прогноз для зрения и жизни благоприятный, однако возможен косметический недостаток.
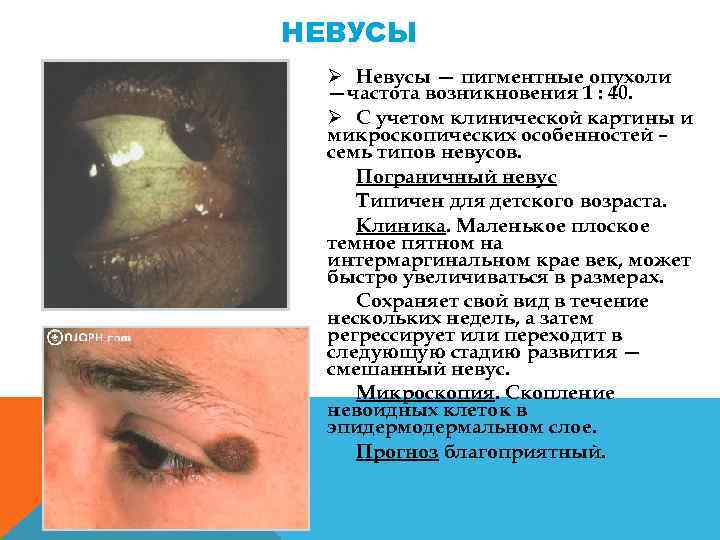
НЕВУСЫ Ø Невусы — пигментные опухоли —частота возникновения 1 : 40. Ø С учетом клинической картины и микроскопических особенностей – семь типов невусов. Пограничный невус Типичен для детского возраста. Клиника. Маленькое плоское темное пятном на интермаргинальном крае век, может быстро увеличиваться в размерах. Сохраняет свой вид в течение нескольких недель, а затем регрессирует или переходит в следующую стадию развития — смешанный невус. Микроскопия. Скопление невоидных клеток в эпидермодермальном слое. Прогноз благоприятный.
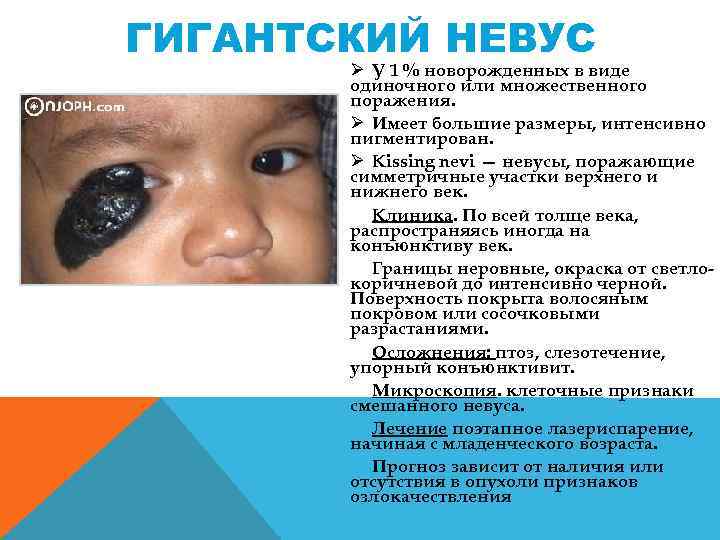
ГИГАНТСКИЙ НЕВУС Ø У 1 % новорожденных в виде одиночного или множественного поражения. Ø Имеет большие размеры, интенсивно пигментирован. Ø Kissing nevi — невусы, поражающие симметричные участки верхнего и нижнего век. Клиника. По всей толще века, распространяясь иногда на конъюнктиву век. Границы неровные, окраска от светло коричневой до интенсивно черной. Поверхность покрыта волосяным покровом или сосочковыми разрастаниями. Осложнения: птоз, слезотечение, упорный конъюнктивит. Микроскопия. клеточные признаки смешанного невуса. Лечение поэтапное лазериспарение, начиная с младенческого возраста. Прогноз зависит от наличия или отсутствия в опухоли признаков озлокачествления
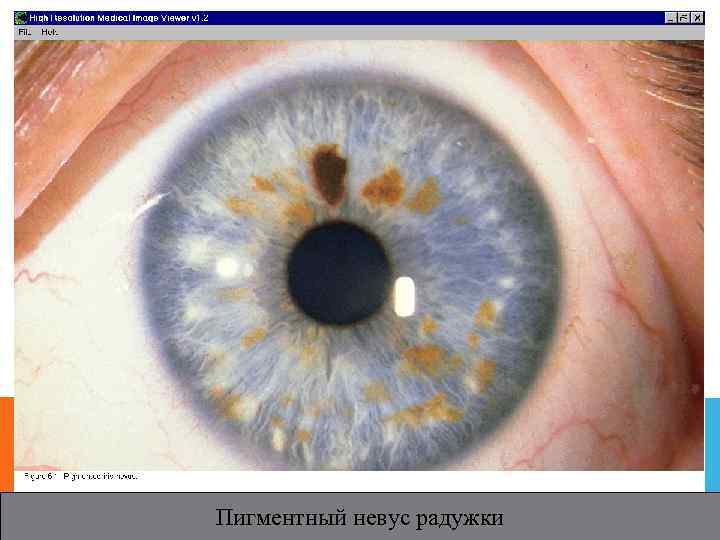
Пигментный невус радужки
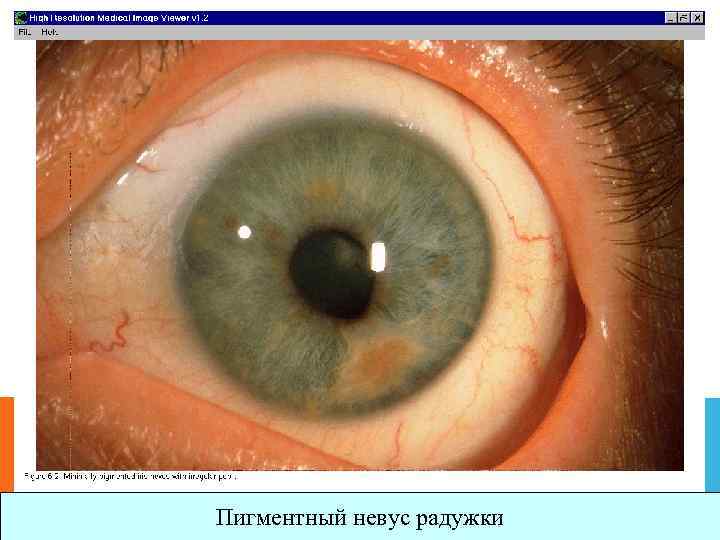
Пигментный невус радужки
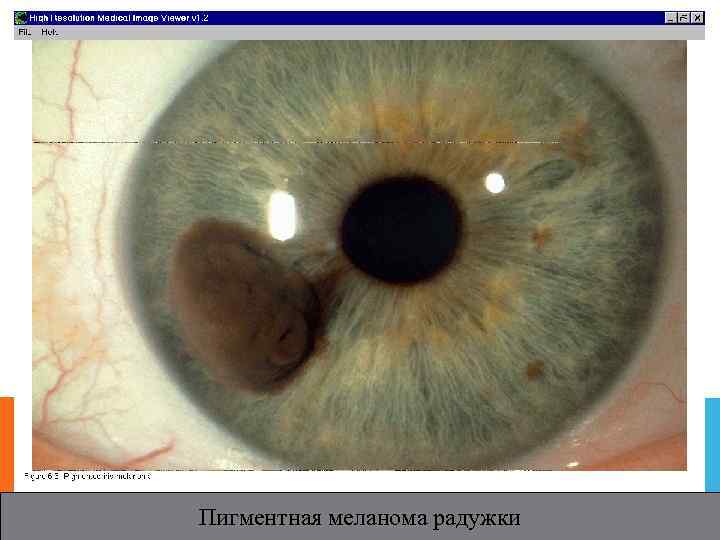
Пигментная меланома радужки
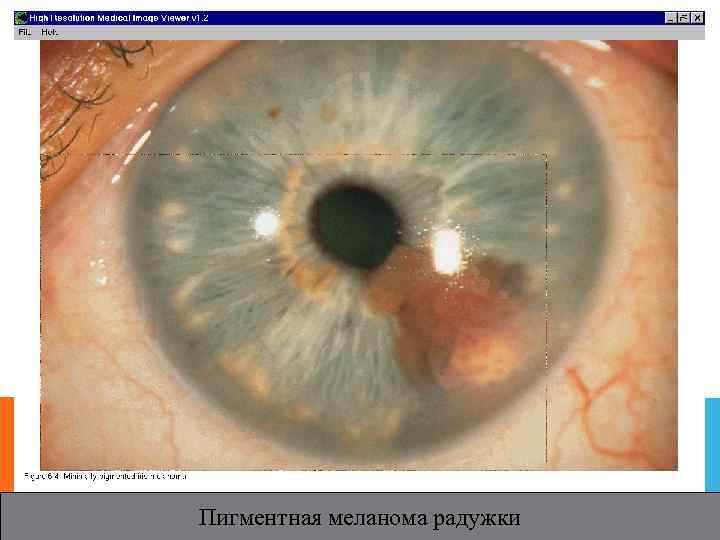
Пигментная меланома радужки

НЕВУСЫ Ø Внутридермальный невус — чаще у взрослых. Клетки невуса расположены в дерме, эпидермис истончен и атрофичен. Опухоль растет годами, не малигнизируется. Ø Смешанный невус –встречается у старших детей и молодых. Представлен слегка проминирующим пигментированным пятном. Размеры варьируют от нескольких мм до нескольких см. На поверхности могут быть папилломатозные разрастания и волосяной покров. Чаще на наружной или внутренней поверхности века. Ø Ювенильный невус (доброкачественная ювенильная меланома) – у детей и молодых лиц в виде розовато оранжевого, хорошо отграниченного узелка, на поверхности которого не бывает волосяного покрова. Опухоль увеличивается в размерах достаточно медленно. Ø Невус Ота плоские пятна красноватого или пурпурного цвета, расположенные обычно по ходу ветвей тройничного нерва. Сопровождается меланозом конъюнктивы, склеры и хориоидеи. Ø Голубой невус – в виде одиночного узла, размеры которого не более 10 мм, который имеет голубоватый или серовато аспидный оттенок за счет расположения пигментированных элементов глубоко в дерме. Лечение – полная электроэксцизия опухоли. Прогноз хороший

НЕВУСЫ Ø Внутридермальный невус — чаще у взрослых. Клетки невуса расположены в дерме, эпидермис истончен и атрофичен. Опухоль растет годами, не малигнизируется. Ø Смешанный невус –встречается у старших детей и молодых. Представлен слегка проминирующим пигментированным пятном. Размеры варьируют от нескольких мм до нескольких см. На поверхности могут быть папилломатозные разрастания и волосяной покров. Чаще на наружной или внутренней поверхности века. Ø Ювенильный невус (доброкачественная ювенильная меланома) – у детей и молодых лиц в виде розовато оранжевого, хорошо отграниченного узелка, на поверхности которого не бывает волосяного покрова. Опухоль увеличивается в размерах достаточно медленно. Ø Невус Ота плоские пятна красноватого или пурпурного цвета, расположенные обычно по ходу ветвей тройничного нерва. Сопровождается меланозом конъюнктивы, склеры и хориоидеи. Ø Голубой невус – в виде одиночного узла, размеры которого не более 10 мм, который имеет голубоватый или серовато аспидный оттенок за счет расположения пигментированных элементов глубоко в дерме. Лечение – полная электроэксцизия опухоли. Прогноз хороший

ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ Наибольшая группа – раки. В зависимости от источника: Ø базально клеточный рак; Ø сквамозно клеточный рак; Ø аденокарцинома мейбомиевой железы. Этиология: - избыточное ультрафиолетовое облучение, особенно у лиц с чувствительной кожей; - наличие незаживающих язвенных поражений; - влияние человеческого папилломатозного вируса.
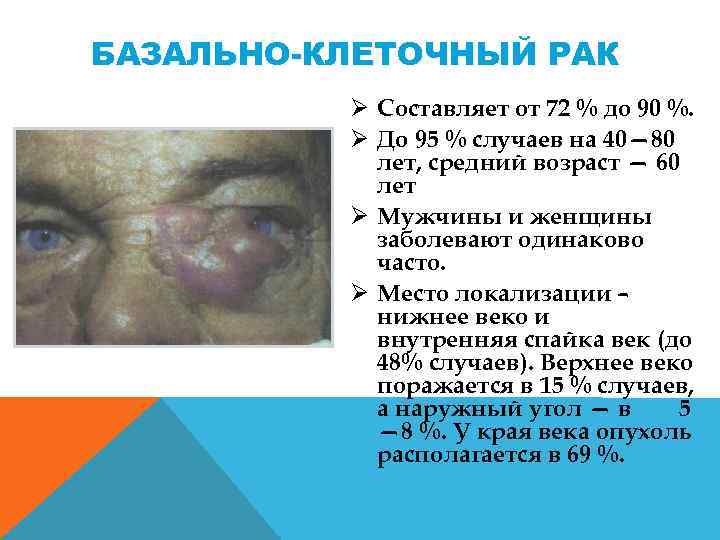
БАЗАЛЬНО-КЛЕТОЧНЫЙ РАК Ø Составляет от 72 % до 90 %. Ø До 95 % случаев на 40— 80 лет, средний возраст — 60 лет Ø Мужчины и женщины заболевают одинаково часто. Ø Место локализации – нижнее веко и внутренняя спайка век (до 48% случаев). Верхнее веко поражается в 15 % случаев, а наружный угол — в 5 — 8 %. У края века опухоль располагается в 69 %.
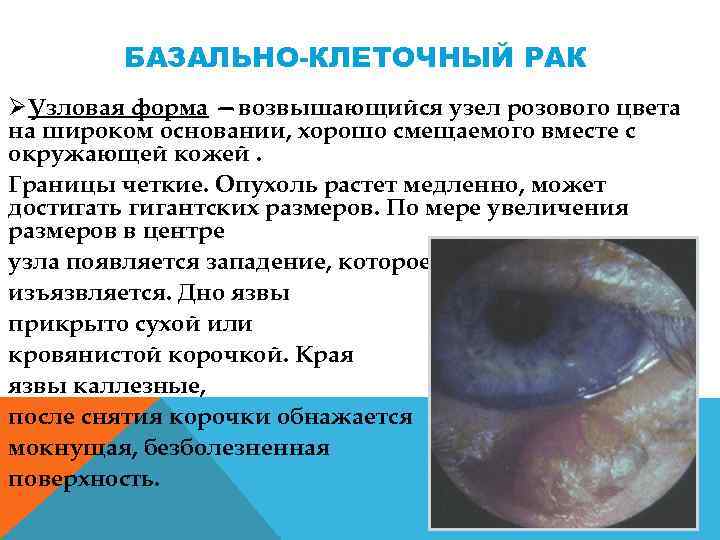
БАЗАЛЬНО-КЛЕТОЧНЫЙ РАК ØУзловая форма —возвышающийся узел розового цвета на широком основании, хорошо смещаемого вместе с окружающей кожей. Границы четкие. Опухоль растет медленно, может достигать гигантских размеров. По мере увеличения размеров в центре узла появляется западение, которое изъязвляется. Дно язвы прикрыто сухой или кровянистой корочкой. Края язвы каллезные, после снятия корочки обнажается мокнущая, безболезненная поверхность.

БАЗАЛЬНО-КЛЕТОЧНЫЙ РАК Ø Разъедающе язвенная форма начало с маленькой безболезненной язвочки со слегка приподнятыми в виде вала краями. По мере роста края наползают на окружающие здоровые ткани, площадь язвы увеличивается, покрывается сухой или геморрагической коркой, легко кровоточит; приподнятые края язвы приобретают жемчужный оттенок.
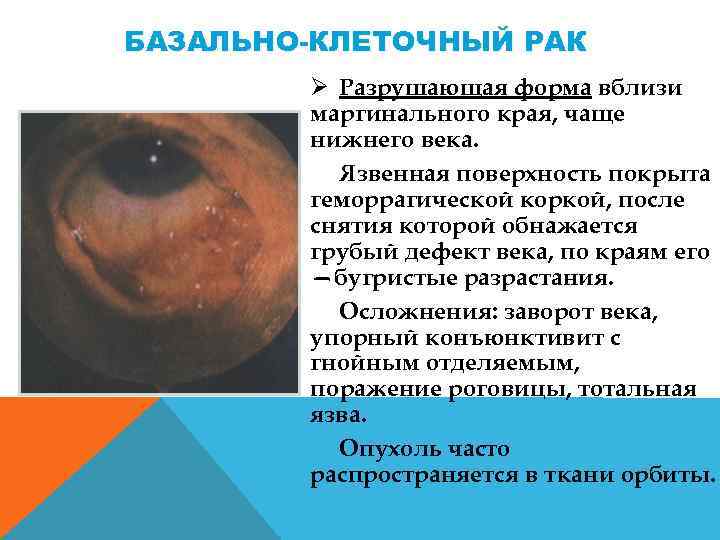
БАЗАЛЬНО-КЛЕТОЧНЫЙ РАК Ø Разрушающая форма вблизи маргинального края, чаще нижнего века. Язвенная поверхность покрыта геморрагической коркой, после снятия которой обнажается грубый дефект века, по краям его —бугристые разрастания. Осложнения: заворот века, упорный конъюнктивит с гнойным отделяемым, поражение роговицы, тотальная язва. Опухоль часто распространяется в ткани орбиты.
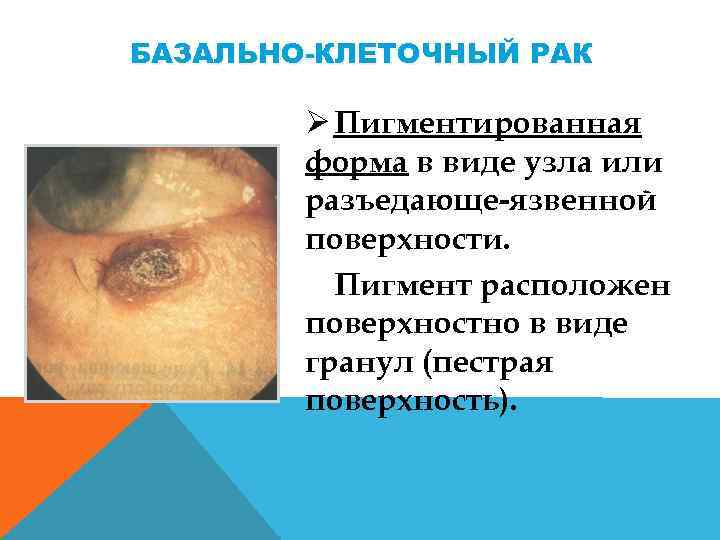
БАЗАЛЬНО-КЛЕТОЧНЫЙ РАК Ø Пигментированная форма в виде узла или разъедающе язвенной поверхности. Пигмент расположен поверхностно в виде гранул (пестрая поверхность).

АДЕНОКАРЦИНОМА МЕЙБОМИЕВОЙ ЖЕЛЕЗЫ Менее 1 % от всех опухолей век. Среди злокачественных опухолей в 5 %. Женщины страдают чаще мужчин (2 : 1). Клиника. Узел желтоватого цвета под кожей, чаще верхнего века. Растет быстро, распространяется на хрящ, пальпебральную конъюнктиву и своды. Может распространяться в слезные канальцы, слезоотводящие пути и полость носа Микроскопия. Имеет атипичную железистую структуру, признаки рака сальной железы. Лечение. 1. Опухоли небольших размеров – лучевые методы лечения. Метастазы следует облучать. 2. При прорастании опухоли в ткани орбиты– экзентерации орбиты. Прогноз и для зрения, и для жизни неблагоприятный
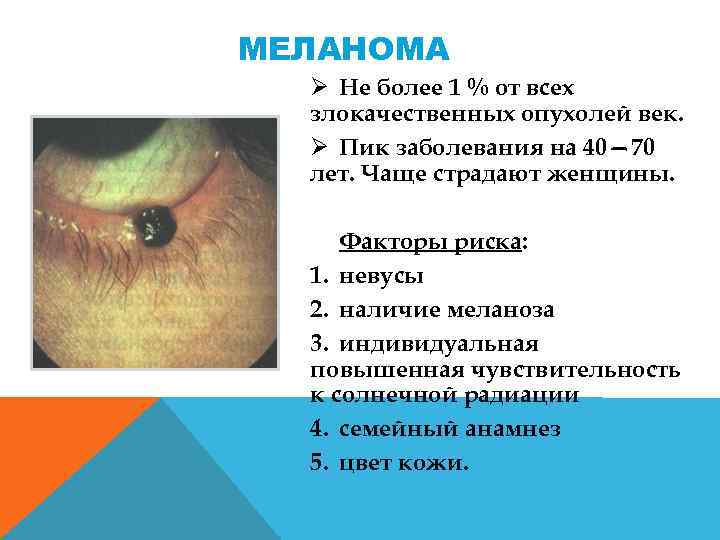
МЕЛАНОМА Ø Не более 1 % от всех злокачественных опухолей век. Ø Пик заболевания на 40— 70 лет. Чаще страдают женщины. Факторы риска: 1. невусы 2. наличие меланоза 3. индивидуальная повышенная чувствительность к солнечной радиации 4. семейный анамнез 5. цвет кожи.

Клиника. Ø Плоский очаг с неровными нечеткими краями. Ø Цвет от светло коричневого до черного, по поверхности — гнездная более интенсивная пигментация Ø в зонах, доступных инсоляции (нижнее веко, область латеральной и медиальной спаек). Ø Быстро увеличивается, легко изъязвляется, наблюдаются спонтанные кровотечения. Ø Опухоль рано распространяется на слизистую оболочку век, сводов, слезное мясцо, бульварную конъюнктиву, в ткани орбиты. Ø Метастазирует в регионарные лимфатические узлы, кожу, печень и легкие.
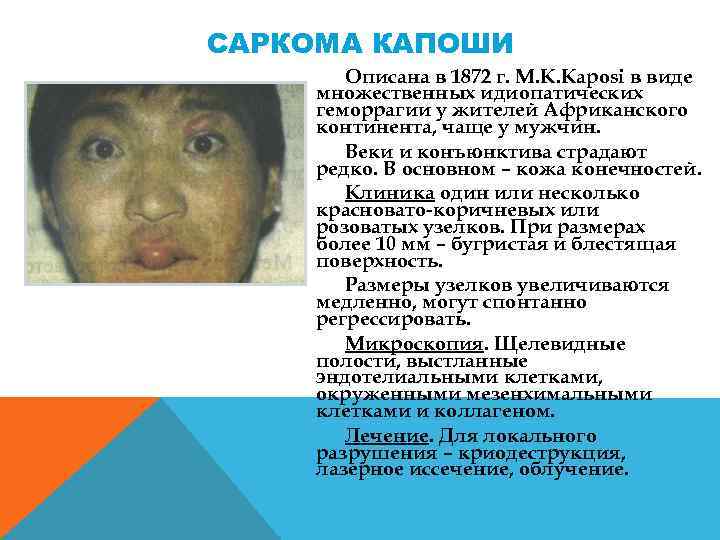
САРКОМА КАПОШИ Описана в 1872 г. M. K. Kaposi в виде множественных идиопатических геморрагии у жителей Африканского континента, чаще у мужчин. Веки и конъюнктива страдают редко. В основном – кожа конечностей. Клиника один или несколько красновато коричневых или розоватых узелков. При размерах более 10 мм – бугристая и блестящая поверхность. Размеры узелков увеличиваются медленно, могут спонтанно регрессировать. Микроскопия. Щелевидные полости, выстланные эндотелиальными клетками, окруженными мезенхимальными клетками и коллагеном. Лечение. Для локального разрушения – криодеструкция, лазерное иссечение, облучение.
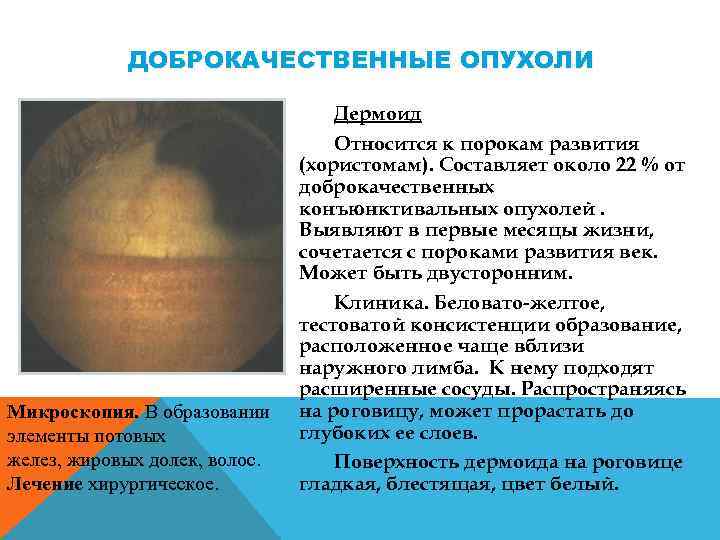
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ Микроскопия. В образовании элементы потовых желез, жировых долек, волос. Лечение хирургическое. Дермоид Относится к порокам развития (хористомам). Составляет около 22 % от доброкачественных конъюнктивальных опухолей. Выявляют в первые месяцы жизни, сочетается с пороками развития век. Может быть двусторонним. Клиника. Беловато желтое, тестоватой консистенции образование, расположенное чаще вблизи наружного лимба. К нему подходят расширенные сосуды. Распространяясь на роговицу, может прорастать до глубоких ее слоев. Поверхность дермоида на роговице гладкая, блестящая, цвет белый.
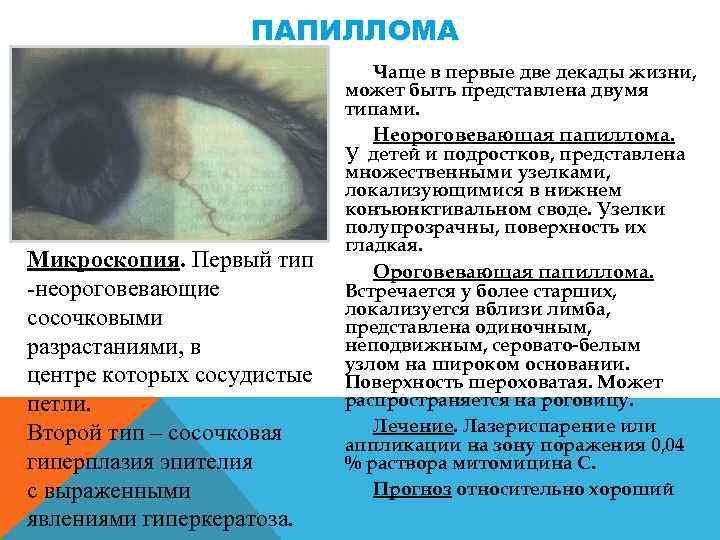
ПАПИЛЛОМА Чаще в первые две декады жизни, может быть представлена двумя типами. Неороговевающая папиллома. Микроскопия. Первый тип -неороговевающие сосочковыми разрастаниями, в центре которых сосудистые петли. Второй тип – сосочковая гиперплазия эпителия с выраженными явлениями гиперкератоза. У детей и подростков, представлена множественными узелками, локализующимися в нижнем конъюнктивальном своде. Узелки полупрозрачны, поверхность их гладкая. Ороговевающая папиллома. Встречается у более старших, локализуется вблизи лимба, представлена одиночным, неподвижным, серовато белым узлом на широком основании. Поверхность шероховатая. Может распространяется на роговицу. Лечение. Лазериспарение или аппликации на зону поражения 0, 04 % раствора митомицина С. Прогноз относительно хороший
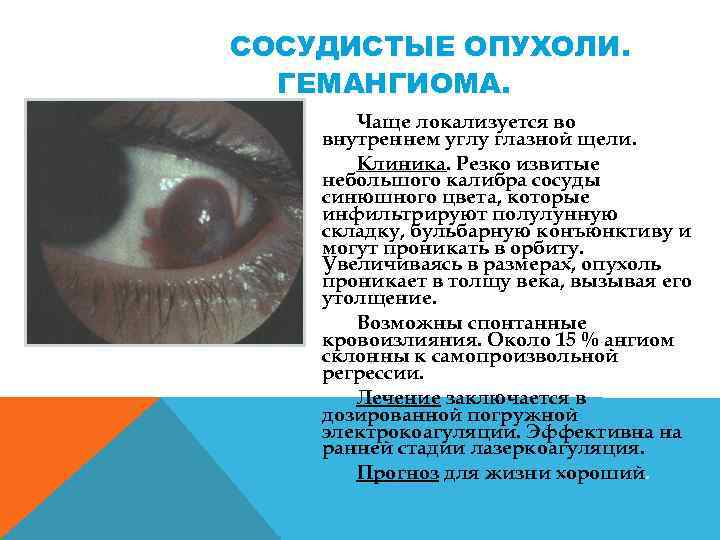
СОСУДИСТЫЕ ОПУХОЛИ ГЕМАНГИОМА. Чаще локализуется во внутреннем углу глазной щели. Клиника. Резко извитые небольшого калибра сосуды синюшного цвета, которые инфильтрируют полулунную складку, бульбарную конъюнктиву и могут проникать в орбиту. Увеличиваясь в размерах, опухоль проникает в толщу века, вызывая его утолщение. Возможны спонтанные кровоизлияния. Около 15 % ангиом склонны к самопроизвольной регрессии. Лечение заключается в дозированной погружной электрокоагуляции. Эффективна на ранней стадии лазеркоагуляция. Прогноз для жизни хороший.
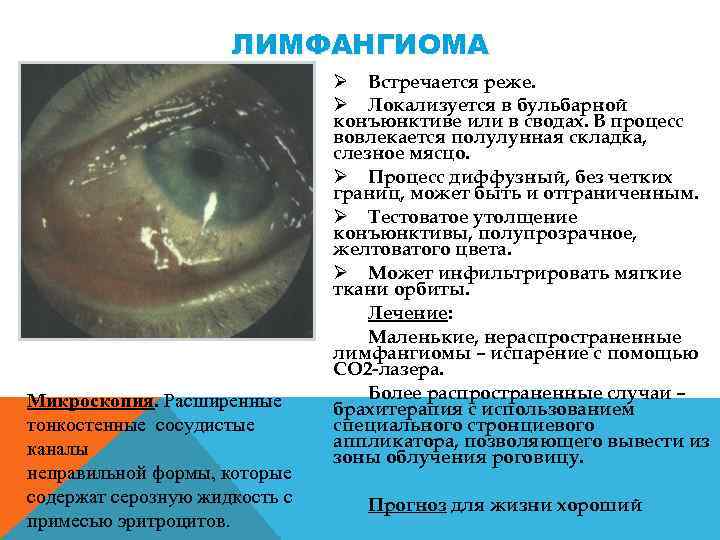
ЛИМФАНГИОМА Микроскопия. Расширенные тонкостенные сосудистые каналы неправильной формы, которые содержат серозную жидкость с примесью эритроцитов. Ø Встречается реже. Ø Локализуется в бульбарной конъюнктиве или в сводах. В процесс вовлекается полулунная складка, слезное мясцо. Ø Процесс диффузный, без четких границ, может быть и отграниченным. Ø Тестоватое утолщение конъюнктивы, полупрозрачное, желтоватого цвета. Ø Может инфильтрировать мягкие ткани орбиты. Лечение: Маленькие, нераспространенные лимфангиомы – испарение с помощью СО 2 лазера. Более распространенные случаи – брахитерапия с использованием специального стронциевого аппликатора, позволяющего вывести из зоны облучения роговицу. Прогноз для жизни хороший

ПИГМЕНТНЫЕ НОВООБРАЗОВАНИЯ (НЕВУСЫ) Составляют 21— 23 % от доброкачественных новообразований Чаще впервые выявляется в детском возрасте, реже на 2— 3 й декаде жизни. По клиническому течению: Ø стационарные Ø прогрессирующие Ø голубой невус Ø первичный приобретенный меланоз.
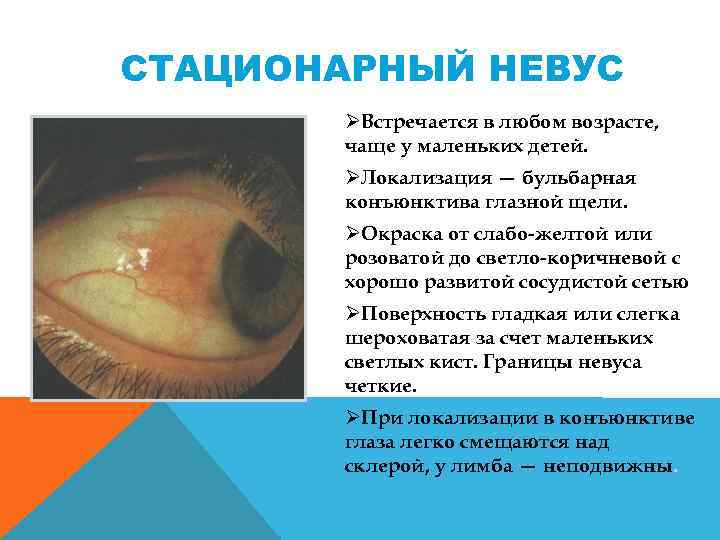
СТАЦИОНАРНЫЙ НЕВУС ØВстречается в любом возрасте, чаще у маленьких детей. ØЛокализация — бульбарная конъюнктива глазной щели. ØОкраска от слабо желтой или розоватой до светло коричневой с хорошо развитой сосудистой сетью ØПоверхность гладкая или слегка шероховатая за счет маленьких светлых кист. Границы невуса четкие. ØПри локализации в конъюнктиве глаза легко смещаются над склерой, у лимба — неподвижны.
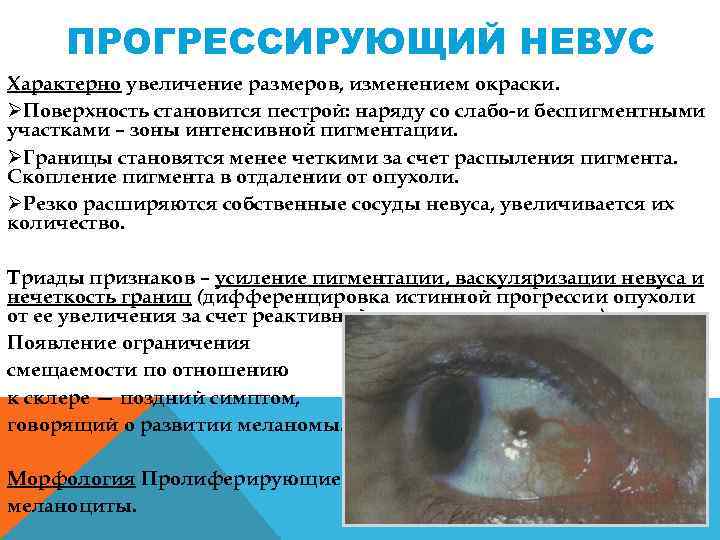
ПРОГРЕССИРУЮЩИЙ НЕВУС Характерно увеличение размеров, изменением окраски. ØПоверхность становится пестрой: наряду со слабо и беспигментными участками – зоны интенсивной пигментации. ØГраницы становятся менее четкими за счет распыления пигмента. Скопление пигмента в отдалении от опухоли. ØРезко расширяются собственные сосуды невуса, увеличивается их количество. Триады признаков – усиление пигментации, васкуляризации невуса и нечеткость границ (дифференцировка истинной прогрессии опухоли от ее увеличения за счет реактивной гиперплазии эпителия). Появление ограничения смещаемости по отношению к склере — поздний симптом, говорящий о развитии меланомы. Морфология Пролиферирующие меланоциты.
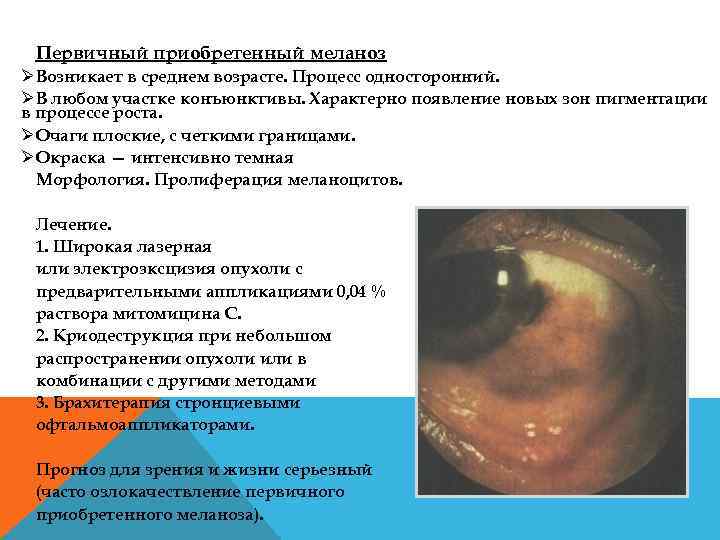
Первичный приобретенный меланоз ØВозникает в среднем возрасте. Процесс односторонний. ØВ любом участке конъюнктивы. Характерно появление новых зон пигментации в процессе роста. ØОчаги плоские, с четкими границами. ØОкраска — интенсивно темная Морфология. Пролиферация меланоцитов. Лечение. 1. Широкая лазерная или электроэксцизия опухоли с предварительными аппликациями 0, 04 % раствора митомицина С. 2. Криодеструкция при небольшом распространении опухоли или в комбинации с другими методами 3. Брахитерапия стронциевыми офтальмоаппликаторами. Прогноз для зрения и жизни серьезный (часто озлокачествление первичного приобретенного меланоза).
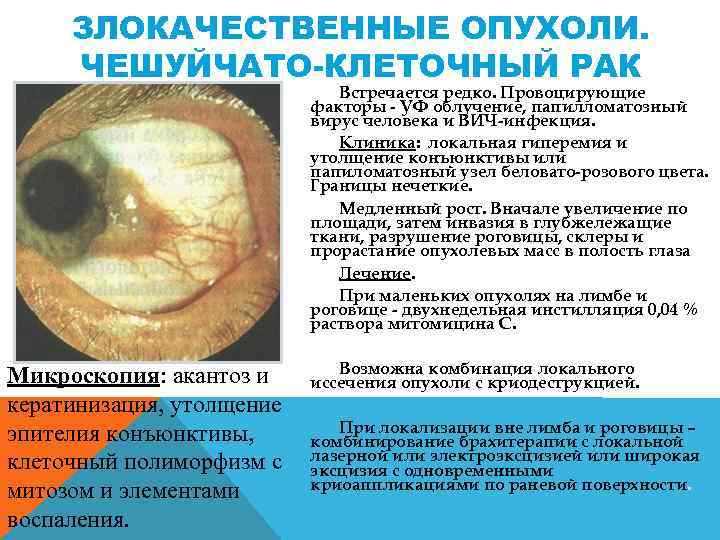
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ. ЧЕШУЙЧАТО-КЛЕТОЧНЫЙ РАК Встречается редко. Провоцирующие факторы УФ облучение, папилломатозный вирус человека и ВИЧ инфекция. Клиника: локальная гиперемия и утолщение конъюнктивы или папиломатозный узел беловато розового цвета. Границы нечеткие. Медленный рост. Вначале увеличение по площади, затем инвазия в глубжележащие ткани, разрушение роговицы, склеры и прорастание опухолевых масс в полость глаза Лечение. При маленьких опухолях на лимбе и роговице двухнедельная инстилляция 0, 04 % раствора митомицина С. Микроскопия: акантоз и кератинизация, утолщение эпителия конъюнктивы, клеточный полиморфизм с митозом и элементами воспаления. Возможна комбинация локального иссечения опухоли с криодеструкцией. При локализации вне лимба и роговицы – комбинирование брахитерапии с локальной лазерной или электроэксцизией или широкая эксцизия с одновременными криоаппликациями по раневой поверхности.

МЕЛАНОМА Составляет около 2 % от всех злокачественных опухолей органа зрения. Мужчины страдают несколько чаще женщин. Клиника. В любом отделе конъюнктивы, до 70% на конъюнктиве глаза. Наряду с интенсивно пигментированной опухолью встречаются беспигментные формы. Меланома: узловая поверхностно распространенная Характерно быстрое увеличение опухоли в размерах.
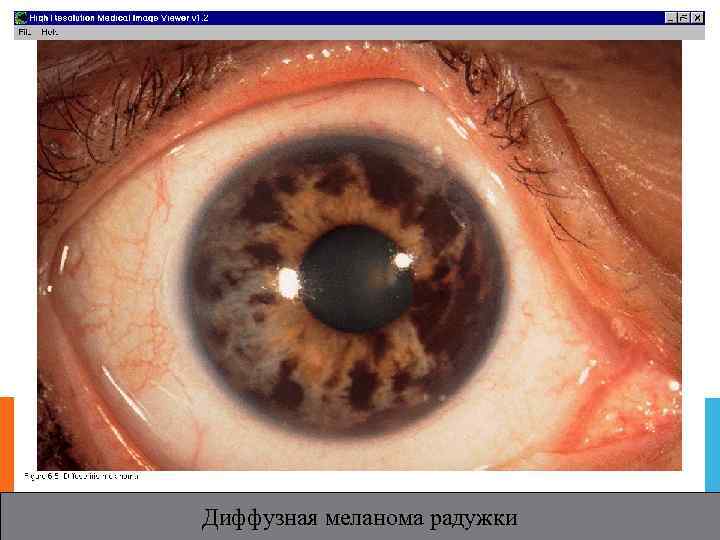
Диффузная меланома радужки
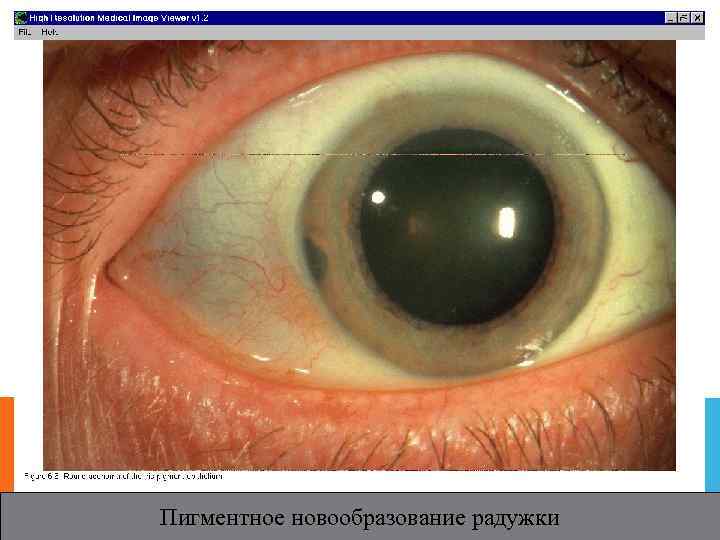
Пигментное новообразование радужки
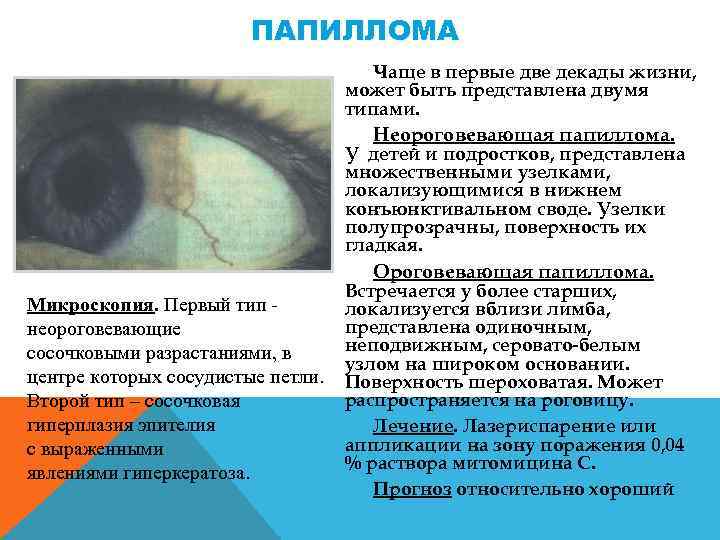
ПАПИЛЛОМА Чаще в первые две декады жизни, может быть представлена двумя типами. Неороговевающая папиллома. У детей и подростков, представлена множественными узелками, локализующимися в нижнем конъюнктивальном своде. Узелки полупрозрачны, поверхность их гладкая. Ороговевающая папиллома. Микроскопия. Первый тип неороговевающие сосочковыми разрастаниями, в центре которых сосудистые петли. Второй тип – сосочковая гиперплазия эпителия с выраженными явлениями гиперкератоза. Встречается у более старших, локализуется вблизи лимба, представлена одиночным, неподвижным, серовато белым узлом на широком основании. Поверхность шероховатая. Может распространяется на роговицу. Лечение. Лазериспарение или аппликации на зону поражения 0, 04 % раствора митомицина С. Прогноз относительно хороший
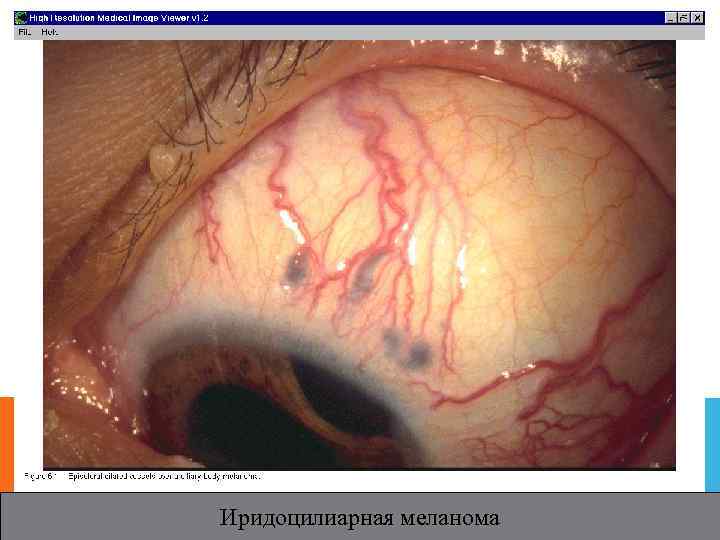
Иридоцилиарная меланома
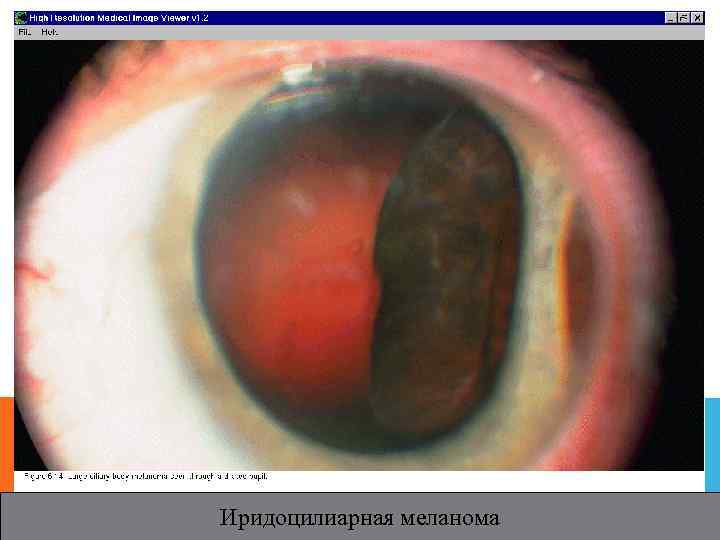
Иридоцилиарная меланома
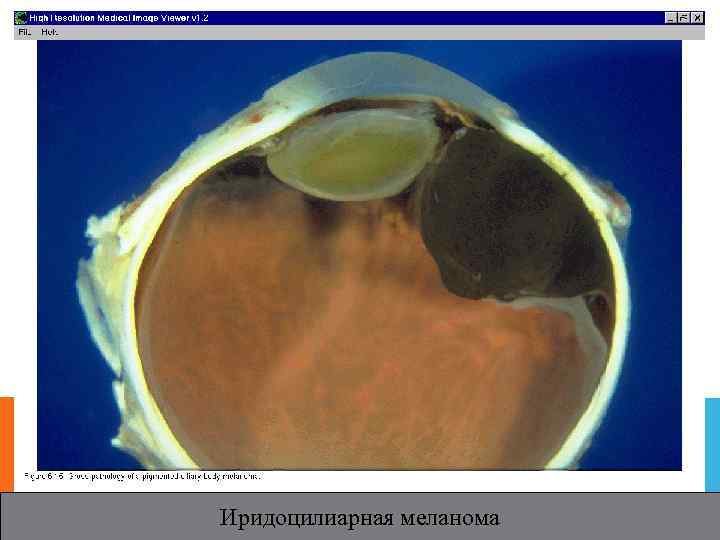
Иридоцилиарная меланома
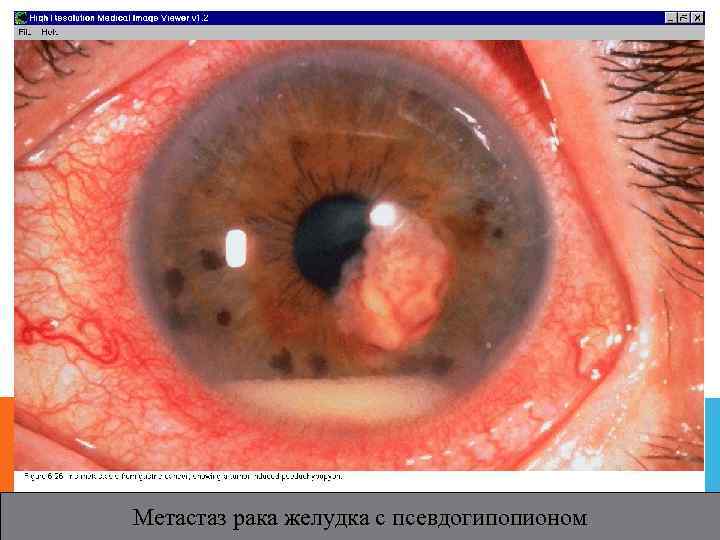
Метастаз рака желудка с псевдогипопионом
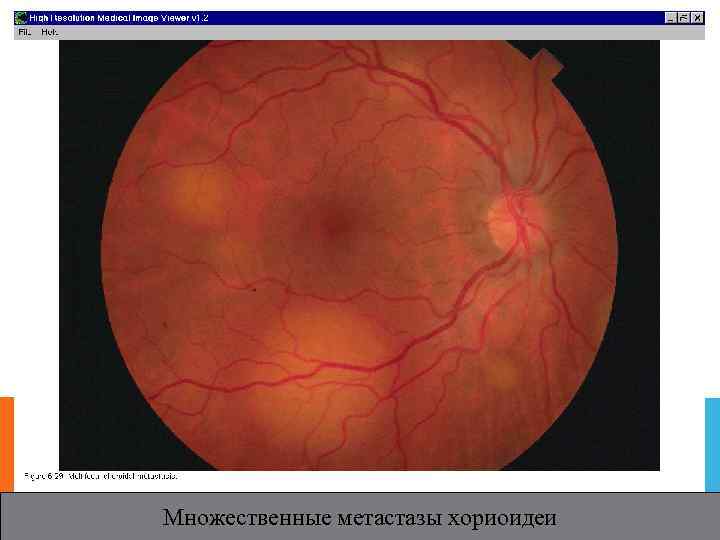
Множественные метастазы хориоидеи
Ретинобластома
Гемангиома
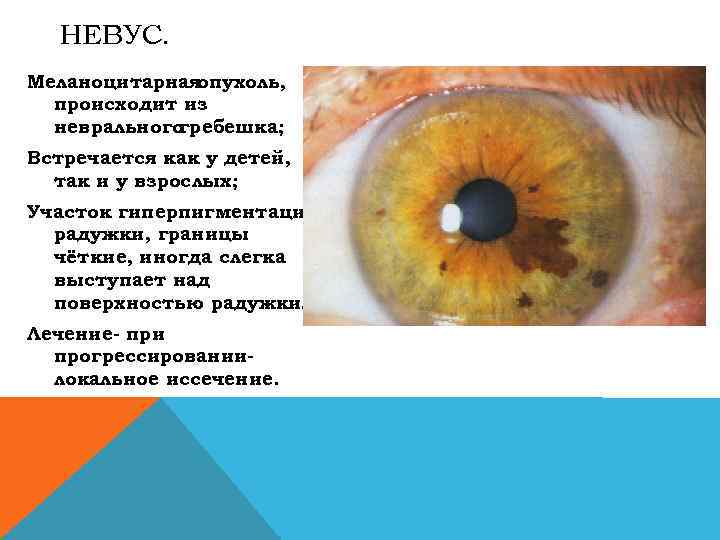
НЕВУС. Меланоцитарная опухоль, происходит из неврального гребешка; Встречается как у детей, так и у взрослых; Участок гиперпигментации радужки, границы чёткие, иногда слегка выступает над поверхностью радужки; Лечение- при прогрессированиилокальное иссечение.
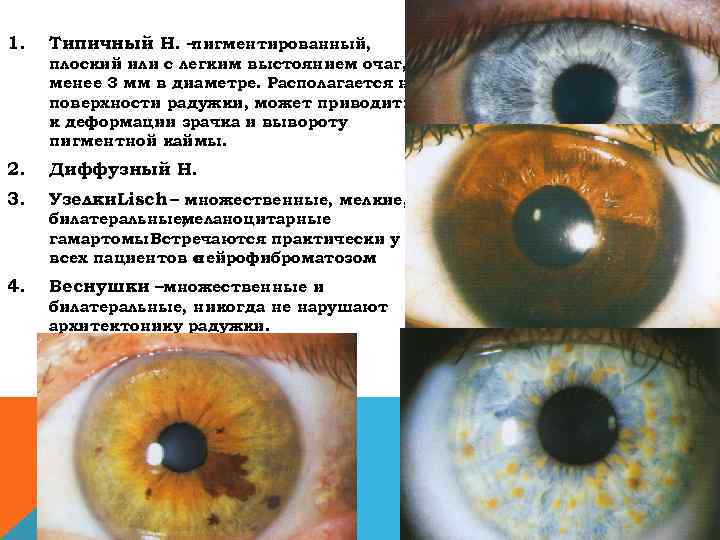
1. Типичный Н. – пигментированный, плоский или с легким выстоянием очаг, менее 3 мм в диаметре. Располагается на поверхности радужки, может приводить к деформации зрачка и вывороту пигментной каймы. 2. Диффузный Н. 3. Узелки. Lisch – множественные, мелкие, билатеральные, меланоцитарные гамартомы Встречаются практически у. всех пациентов с нейрофиброматозом. 4. Веснушки –множественные и билатеральные, никогда не нарушают архитектонику радужки.
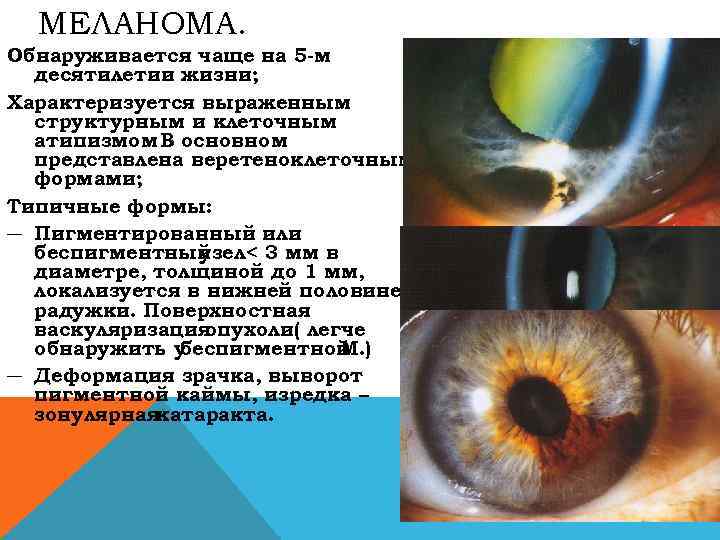
МЕЛАНОМА. Обнаруживается чаще на 5 -м десятилетии жизни; Характеризуется выраженным структурным и клеточным атипизмом В основном. представлена веретеноклеточными формами; Типичные формы: ― Пигментированный или беспигментный узел < 3 мм в диаметре, толщиной до 1 мм, локализуется в нижней половине радужки. Поверхностная васкуляризация опухоли( легче обнаружить у беспигментной М. ) ― Деформация зрачка, выворот пигментной каймы, изредка – зонулярнаякатаракта.
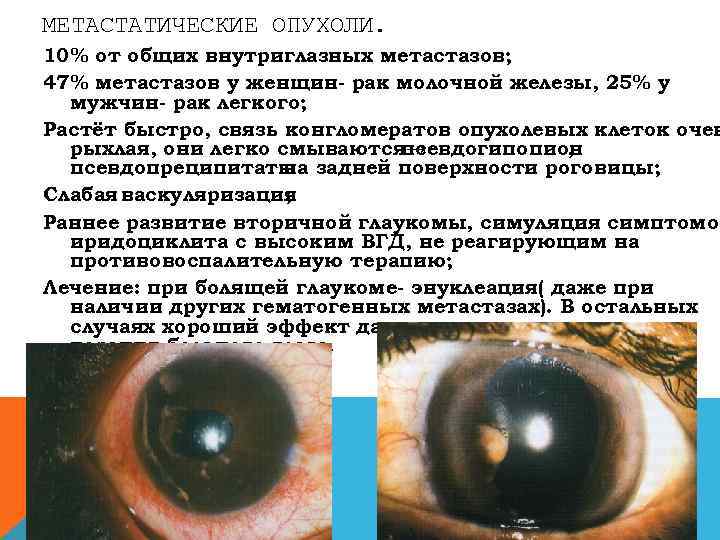
МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ. 10% от общих внутриглазных метастазов; 47% метастазов у женщин- рак молочной железы, 25% у мужчин- рак легкого; Растёт быстро, связь конгломератов опухолевых клеток очен рыхлая, они легко смываются→ псевдогипопион , псевдопреципитаты задней поверхности роговицы; на Слабая васкуляризация ; Раннее развитие вторичной глаукомы, симуляция симптомов иридоциклита с высоким ВГД, не реагирующим на противовоспалительную терапию; Лечение: при болящей глаукоме- энуклеация( даже при наличии других гематогенных метастазах). В остальных случаях хороший эффект дает дистационная гамматерапия больного глаза.
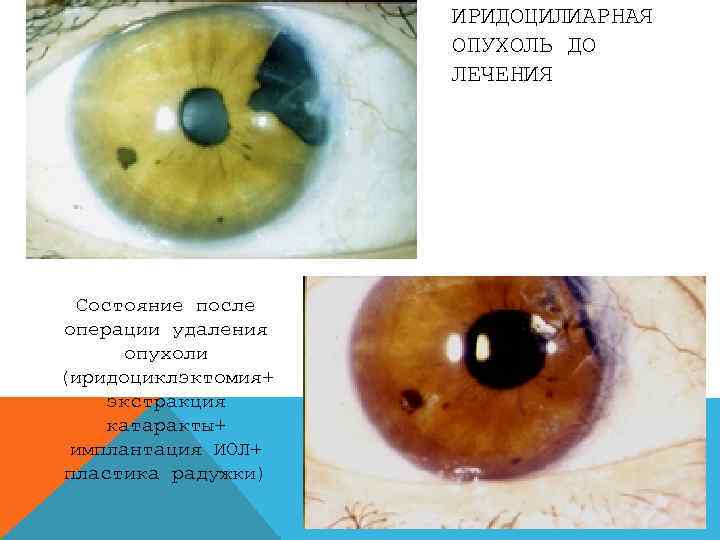
ИРИДОЦИЛИАРНАЯ ОПУХОЛЬ ДО ЛЕЧЕНИЯ Состояние после операции удаления опухоли (иридоциклэктомия+ экстракция катаракты+ имплантация ИОЛ+ пластика радужки)
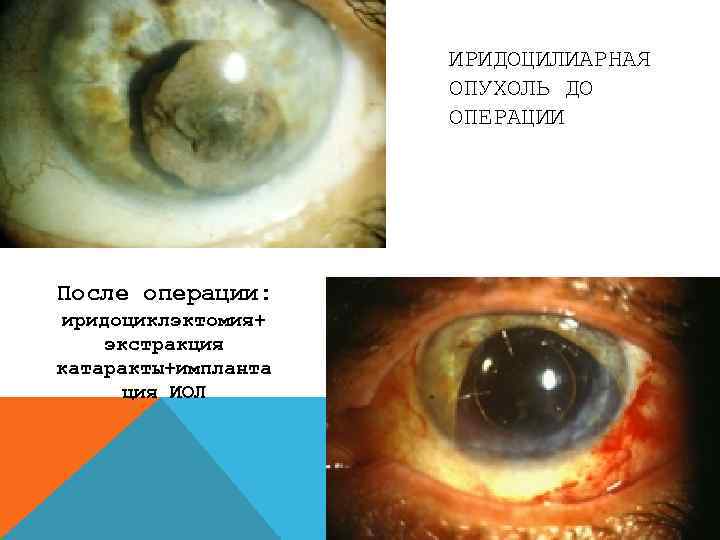
ИРИДОЦИЛИАРНАЯ ОПУХОЛЬ ДО ОПЕРАЦИИ После операции: иридоциклэктомия+ экстракция катаракты+импланта ция ИОЛ
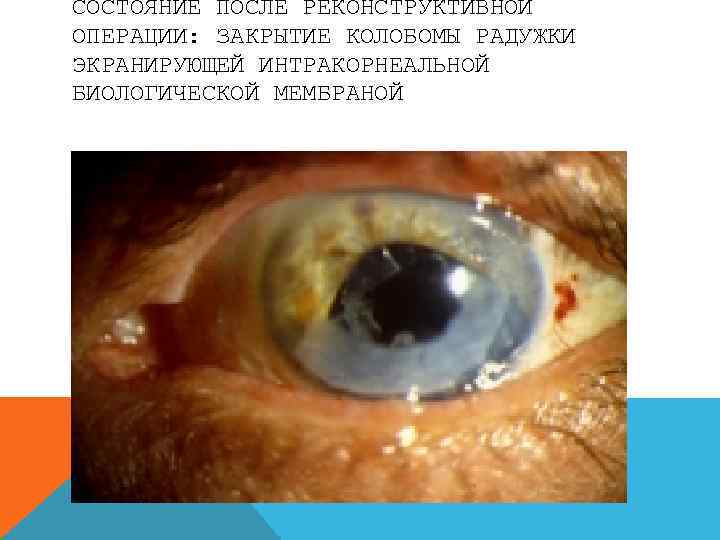
СОСТОЯНИЕ ПОСЛЕ РЕКОНСТРУКТИВНОЙ ОПЕРАЦИИ: ЗАКРЫТИЕ КОЛОБОМЫ РАДУЖКИ ЭКРАНИРУЮЩЕЙ ИНТРАКОРНЕАЛЬНОЙ БИОЛОГИЧЕСКОЙ МЕМБРАНОЙ
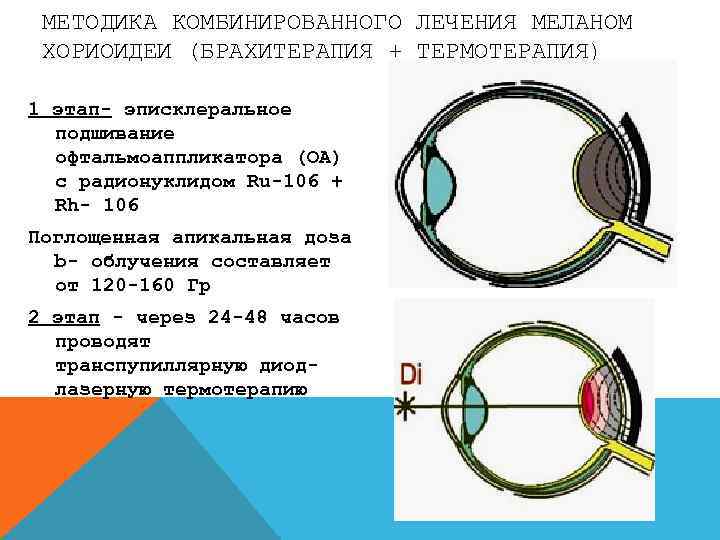
МЕТОДИКА КОМБИНИРОВАННОГО ЛЕЧЕНИЯ МЕЛАНОМ ХОРИОИДЕИ (БРАХИТЕРАПИЯ + ТЕРМОТЕРАПИЯ) 1 этап- эписклеральное подшивание офтальмоаппликатора (ОА) с радионуклидом Ru-106 + Rh- 106 Поглощенная апикальная доза b- облучения составляет от 120 -160 Гр 2 этап - через 24 -48 часов проводят транспупиллярную диодлазерную термотерапию

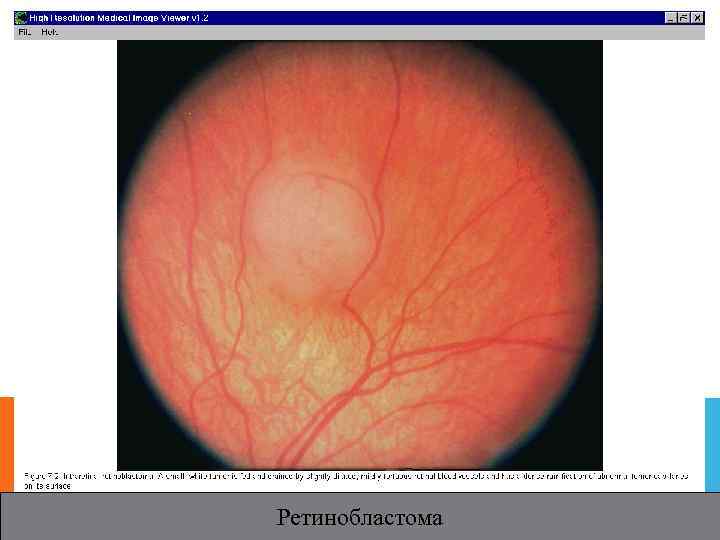
РЕТИНОБЛАСТОМА. Наиболее распространенная первичная злокачественная опухоль у детей. Встречается редко (1: 20000), 3% от всех злокачественных опухолей детского возраста. До 90 -95% случаев диагностируются у детей до 5 лет; Наследуемая герминальная мутация в гене Rb 1 обнаружена у 65 -70% больных с ретинобластомой; передается по аутосомно- доминантному типу. Является результатом злокачественной трансформации клеток сетчатки, возникающей перед окончательной их дифференцировкой. Обнаружение Р. до 10 мес свидетельствует о ее врожденном характере, после 30 мес расценивают как спорадическую; Может быть наследственной (40%): двухсторонняя и мультифокальная форма. Имеется предрасположенность к развитию других неглазных форм злокачественных опухолей (остеосаркома, пинеалобластома – билатеральная Р. В сочетании с интракраниальной опухолью примитивного нейроэктодермального происхождения). Ненаследственная форма(60%): односторонняя, не несет риска развития вторичных злокачественных опухолей.
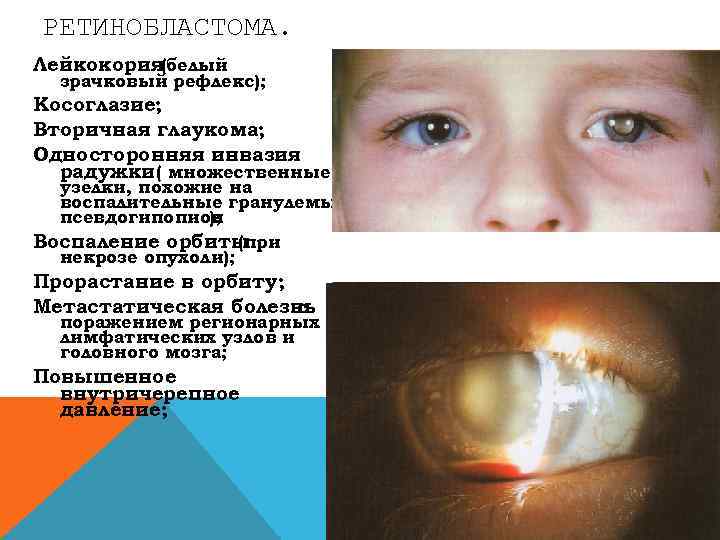
РЕТИНОБЛАСТОМА. Лейкокория(белый зрачковый рефлекс); Косоглазие; Вторичная глаукома; Односторонняя инвазия радужки( множественные узелки, похожие на воспалительные гранулемы, псевдогипопион ); Воспаление орбиты (при некрозе опухоли); Прорастание в орбиту; Метастатическая болезнь с поражением регионарных лимфатических узлов и головного мозга; Повышенное внутричерепное давление;
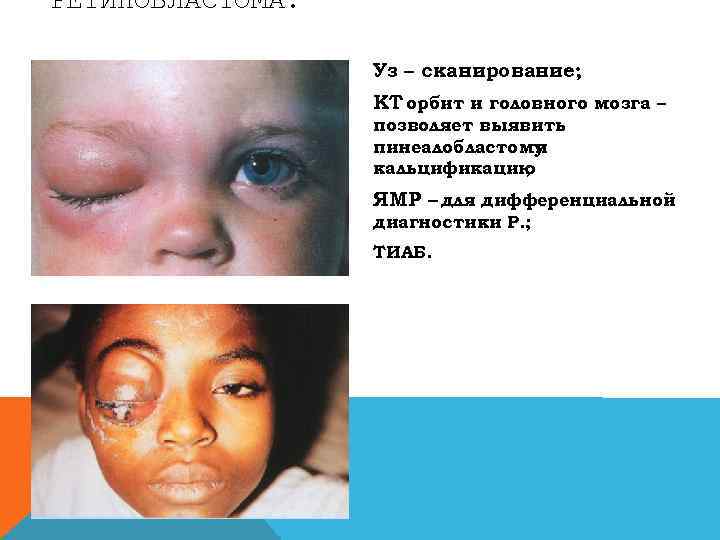
РЕТИНОБЛАСТОМА. Уз – сканирование; КТ орбит и головного мозга – позволяет выявить пинеалобластому и кальцификацию ; ЯМР – для дифференциальной диагностики Р. ; ТИАБ.

ОПУХОЛИ ОРБИТЫ Доброкачественные опухоли (первичные) в 80, 3% случаев. Ø сосудистые опухоли (25 %), среди них преобладают кавернозные гемангиомы (69 %) Ø 1. 2. 3. 4. нейрогенные опухоли (около 16 %): Невриномой Нейрофибромой Первичной менингиомой орбиты Опухолями зрительного нерва. Ø эпителиального происхождения – в слезной железе (плеоморфная аденома), частота не превышает 5 % Ø редкие мягкотканные опухоли (тератома, фиброма, липома, мезенхимома, миксома, хондрома, лейомиома) не превышают 7 % Ø врожденные новообразования (дермоидные и эпидермоидные кисты) в 9, 5 % случаев.
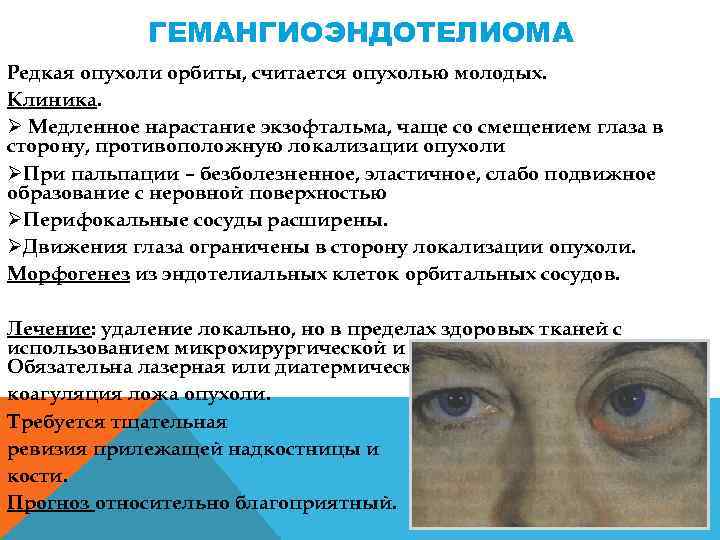
ГЕМАНГИОЭНДОТЕЛИОМА Редкая опухоли орбиты, считается опухолью молодых. Клиника. Ø Медленное нарастание экзофтальма, чаще со смещением глаза в сторону, противоположную локализации опухоли ØПри пальпации – безболезненное, эластичное, слабо подвижное образование с неровной поверхностью ØПерифокальные сосуды расширены. ØДвижения глаза ограничены в сторону локализации опухоли. Морфогенез из эндотелиальных клеток орбитальных сосудов. Лечение: удаление локально, но в пределах здоровых тканей с использованием микрохирургической и лазерной техники. Обязательна лазерная или диатермическая коагуляция ложа опухоли. Требуется тщательная ревизия прилежащей надкостницы и кости. Прогноз относительно благоприятный.

НЕЙРОГЕННЫЕ ОПУХОЛИ Ø Производные единого зародышевого пласта нейроэктодермы. Ø Составляют 20 % от доброкачественных опухолей орбиты. Ø Опухоли зрительного нерва составляют среди них 43 % (чаще – менингиомы. )

Морфогенез из арахноидальных ворсинок между твердой и паутинной оболочками. Пораженный зрительный нерв увеличивается в диаметре в 4— 6 раз, может достигать в поперечнике до 50 мм. Лечение 1. Хирургическое в пределах здоровых тканей эффективно в случаях ограничения опухоли оболочками зрительного нерва, когда на КТ видны участки непораженного зрительного нерва в дистальном отделе. 2. Наружное облучение. Прогноз для зрения неблагоприятный. При росте опухоли вдоль ствола зрительного нерва имеется угроза распространения ее в полость черепа и поражения зрительного перекреста. Прогноз для жизни благоприятный при ограничении опухоли полостью орбиты.

ГЛИОМА ЗРИТЕЛЬНОГО НЕРВА Развивается в первую декаду жизни в 65 % случаев. Женщины заболевают несколько чаще (3 : 2). В 20— 58 % случаев сочетается с сис. нейрофиброматозом У 26 % больных распространяется в орбиту из зрительного перекреста и сопровождается билатеральной симптоматикой. Клиника характеризуется крайне медленным, но неуклонно прогрессирующим снижением остроты зрения. Ø У детей до 5 лет первым признак косоглазие, нистагм. Ø Экзофтальм стационарный, безболезненный, появляется позднее и медленно нарастает, может быть осевым или со смещением. Репозиция глаза всегда резко затруднена. Ø На глазном дне – застойный диск или атрофия зрительного нерва. Сосуды на диске и вблизи него расширены, полнокровны. М. б. кровоизлияния около диска за счет непроходимости ЦВС. Ø Никогда не прорастает твердую оболочку головного мозга, но по стволу зрительного нерва через хиазму может распространятся на контралатеральный зрительный нерв. Интракраниальное распространение сопровождается нарушением функций гипоталамуса, гипофиза, повышением внутричерепного давления.

Морфогенез астроциты, олигодендроциты и макроглиея. Лечение. При сохранении зрения и возможности наблюдения за больным лучевая терапия. Также она показана и в случаях невозможности радикального хирургического лечения или отказе больного или его родственников от операции. Хирургическое лечение при ограничении опухоли орбитальным отрезком зрительного нерва в случаях резкого или быстропрогрессирующего снижения зрения. Вопрос сохранения глаза решается до операции. При злокачественном варианте глиомы лечение бесперспективно. Прогноз для зрения всегда плохой. Прогноз для жизни при поражении ЗП смертность достигает 20 %. При распространении в гипоталамус и III желудочек смертность увеличивается до 55 %. При наличии глиобластомы продолжительность жизни с момента появления первых симптомов не превышает 6— 9 мес.
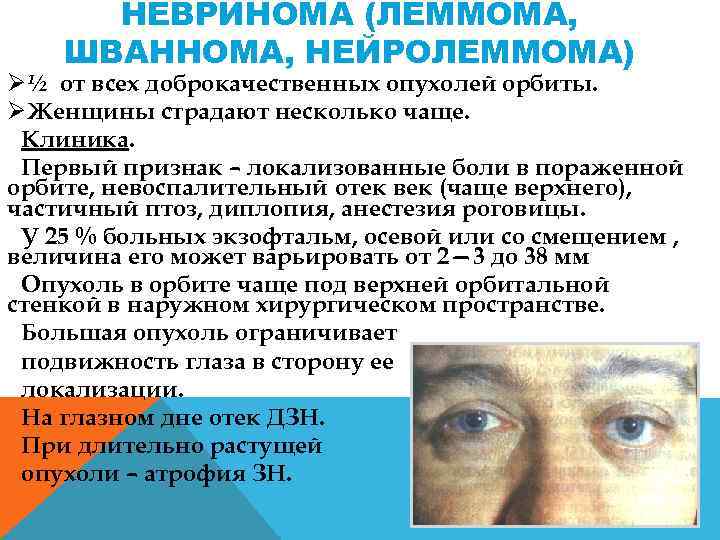
НЕВРИНОМА (ЛЕММОМА, ШВАННОМА, НЕЙРОЛЕММОМА) ؽ от всех доброкачественных опухолей орбиты. ØЖенщины страдают несколько чаще. Клиника. Первый признак – локализованные боли в пораженной орбите, невоспалительный отек век (чаще верхнего), частичный птоз, диплопия, анестезия роговицы. У 25 % больных экзофтальм, осевой или со смещением , величина его может варьировать от 2— 3 до 38 мм Опухоль в орбите чаще под верхней орбитальной стенкой в наружном хирургическом пространстве. Большая опухоль ограничивает подвижность глаза в сторону ее локализации. На глазном дне отек ДЗН. При длительно растущей опухоли – атрофия ЗН.
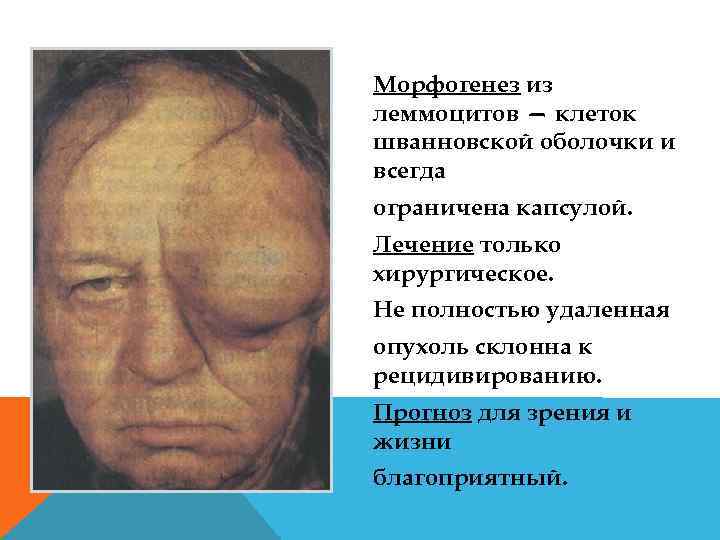
Морфогенез из леммоцитов — клеток шванновской оболочки и всегда ограничена капсулой. Лечение только хирургическое. Не полностью удаленная опухоль склонна к рецидивированию. Прогноз для зрения и жизни благоприятный.
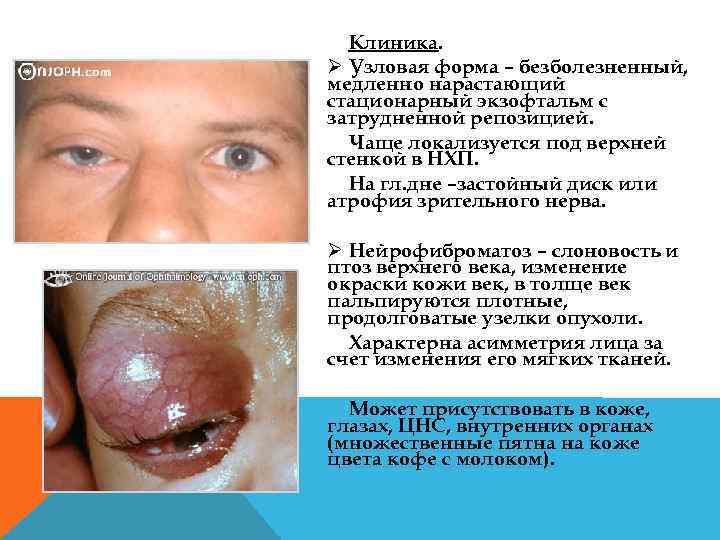
Клиника. Ø Узловая форма – безболезненный, медленно нарастающий стационарный экзофтальм с затрудненной репозицией. Чаще локализуется под верхней стенкой в НХП. На гл. дне –застойный диск или атрофия зрительного нерва. Ø Нейрофиброматоз – слоновость и птоз верхнего века, изменение окраски кожи век, в толще век пальпируются плотные, продолговатые узелки опухоли. Характерна асимметрия лица за счет изменения его мягких тканей. Может присутствовать в коже, глазах, ЦНС, внутренних органах (множественные пятна на коже цвета кофе с молоком).
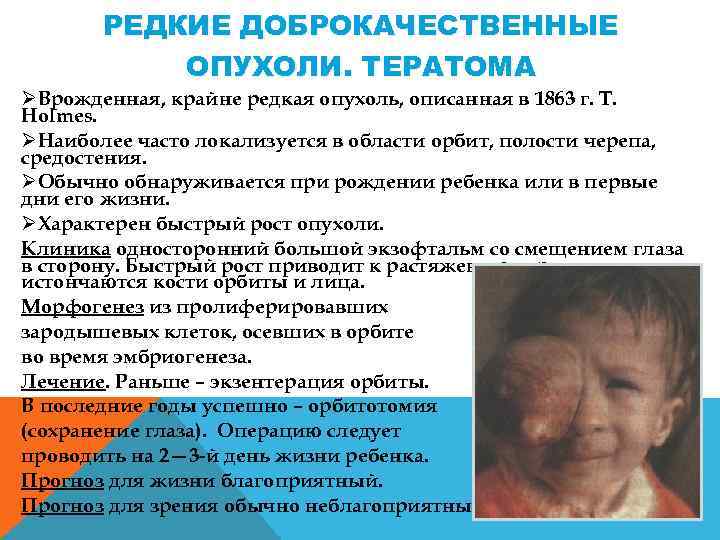
РЕДКИЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ. ТЕРАТОМА ØВрожденная, крайне редкая опухоль, описанная в 1863 г. Т. Holmes. ØНаиболее часто локализуется в области орбит, полости черепа, средостения. ØОбычно обнаруживается при рождении ребенка или в первые дни его жизни. ØХарактерен быстрый рост опухоли. Клиника односторонний большой экзофтальм со смещением глаза в сторону. Быстрый рост приводит к растяжению верхнего века, истончаются кости орбиты и лица. Морфогенез из пролиферировавших зародышевых клеток, осевших в орбите во время эмбриогенеза. Лечение. Раньше – экзентерация орбиты. В последние годы успешно – орбитотомия (сохранение глаза). Операцию следует проводить на 2— 3 й день жизни ребенка. Прогноз для жизни благоприятный. Прогноз для зрения обычно неблагоприятный.
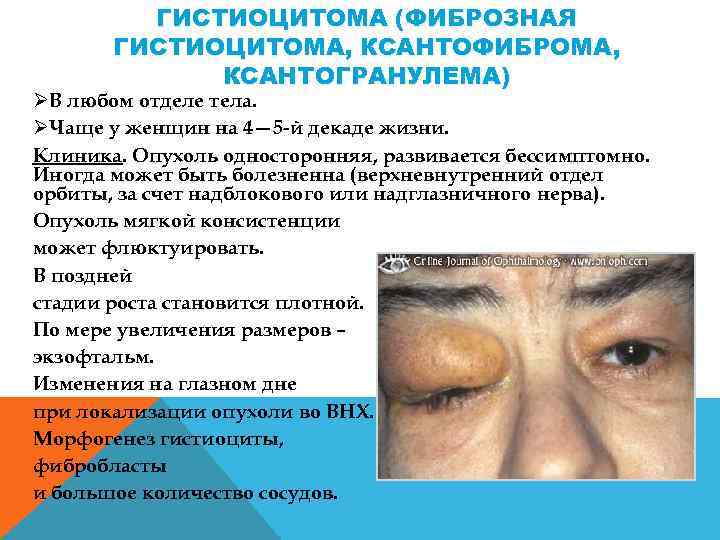
ГИСТИОЦИТОМА (ФИБРОЗНАЯ ГИСТИОЦИТОМА, КСАНТОФИБРОМА, КСАНТОГРАНУЛЕМА) ØВ любом отделе тела. ØЧаще у женщин на 4— 5 й декаде жизни. Клиника. Опухоль односторонняя, развивается бессимптомно. Иногда может быть болезненна (верхневнутренний отдел орбиты, за счет надблокового или надглазничного нерва). Опухоль мягкой консистенции может флюктуировать. В поздней стадии роста становится плотной. По мере увеличения размеров – экзофтальм. Изменения на глазном дне при локализации опухоли во ВНХ. Морфогенез гистиоциты, фибробласты и большое количество сосудов.

Лечение хирургическое (орбитотомия). При больших опухолях, разрушающих глаз и окружающие ткани – экзентерация орбиты. Лучевая терапия неэффективна. Прогноз. Характерны множественные рецидивы. С каждым рецидивом увеличиваются признаки атипичного роста. При инфильтративном росте возможно распространение в полость черепа. Прогноз для жизни при доброкачественной гистиоцитоме благоприятный, прогноз для зрения зависит от размеров опухоли.

МЕЗЕНХИМОМА (АНГИОФИБРОЛИПОМА, АНГИОЛИПОМА, ОСТЕОФИБРОМА) Термин «мезенхимома» предложил в 1949 г. A. Stout, позднее (1967) он описал мезенхимому орбиты. В орбите в 0, 37 % случаев. Диагностируется у взрослых, но может встречаться и у детей до 10 лет Клиника. Растет инфильтративно – экзофтальм + признаки нарушения функций экстраокулярных мышц. Сдавление верхней глазной вены —хемоз. Морфогенез многокомпонентна, состоит из жировой, фиброзной, сосудистой тканей. Лечение хирургическое (тщательно удалять всю опухолевую ткань). Прогноз для жизни благоприятный. Способна к рецидивированию. Случаев метастазирования не описано.
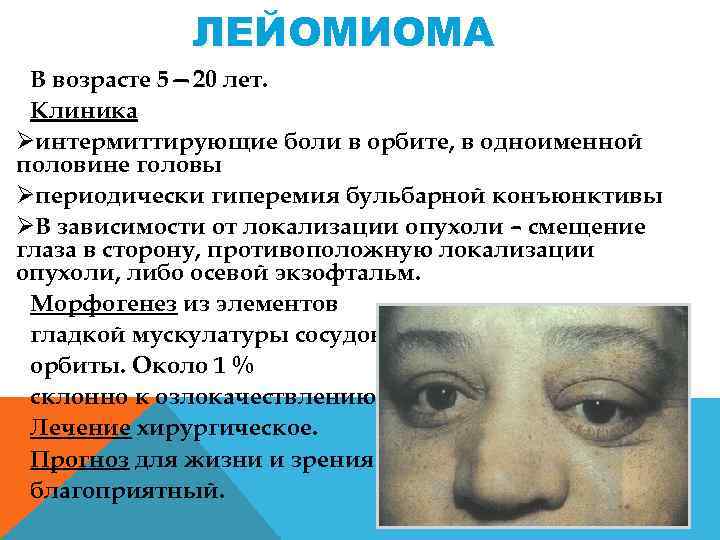
ЛЕЙОМИОМА В возрасте 5— 20 лет. Клиника Øинтермиттирующие боли в орбите, в одноименной половине головы Øпериодически гиперемия бульбарной конъюнктивы ØВ зависимости от локализации опухоли – смещение глаза в сторону, противоположную локализации опухоли, либо осевой экзофтальм. Морфогенез из элементов гладкой мускулатуры сосудов орбиты. Около 1 % склонно к озлокачествлению. Лечение хирургическое. Прогноз для жизни и зрения благоприятный.

ВРОЖДЕННЫЕ КИСТОВИДНЫЕ ОБРАЗОВАНИЯ ДЕРМОИДНАЯ КИСТА В 60 % случаев – у детей в возрасте до 5 лет. Распределение по полу равномерное. Рост крайне медленный, в пубертатном периоде и во время беременности могут наблюдаться случаи быстрого увеличения. Клиника. ØМесто локализации — области костных швов, чаще верхневнутренний квадрант орбиты. ØЖалобы больных на появление безболезненного отека верхнего века соответственно расположению кисты. Может быть небольшой птоз. Кожа века в этой зоне слегка растянута, окраска ее не изменена. ØПри пальпации – эластичное, безболезненное, неподвижное образование с углублением костного края орбиты. ØЭкзофтальм, ограничение функций экстраокулярных мышц, диплопия. Увеличение экзофтальма до 7— 14 мм сопровождается постоянными распирающими болями в орбите. ØНарушение зрения за счет деформации глаза и в результате развивающейся первичной АЗН.
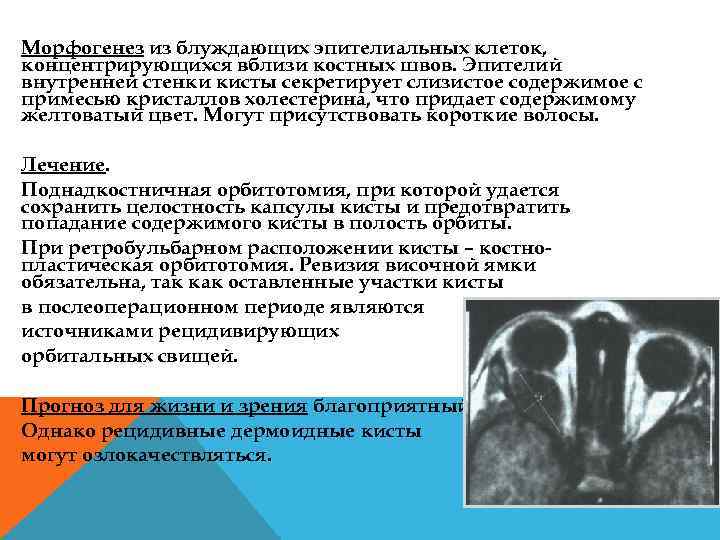
Морфогенез из блуждающих эпителиальных клеток, концентрирующихся вблизи костных швов. Эпителий внутренней стенки кисты секретирует слизистое содержимое с примесью кристаллов холестерина, что придает содержимому желтоватый цвет. Могут присутствовать короткие волосы. Лечение. Поднадкостничная орбитотомия, при которой удается сохранить целостность капсулы кисты и предотвратить попадание содержимого кисты в полость орбиты. При ретробульбарном расположении кисты – костно пластическая орбитотомия. Ревизия височной ямки обязательна, так как оставленные участки кисты в послеоперационном периоде являются источниками рецидивирующих орбитальных свищей. Прогноз для жизни и зрения благоприятный. Однако рецидивные дермоидные кисты могут озлокачествляться.

ОПУХОЛИ СЛЕЗНОЙ ЖЕЛЕЗЫ Ø Составляют 7, 5 % от новообразований орбиты Ø Доброкачественный вариант – плеоморфная аденома (смешанная опухоль). Плеоморфная аденома среди всех опухолей слезной железы составляет 50 %. Женщины заболевают почти в 2 раза чаще. Возраст заболевших — от 13 до 70 лет, более чем 70 % случаев приходится на возраст 20— 29 лет.

ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ РАК СЛЕЗНОЙ ЖЕЛЕЗЫ ØСреди всех злокачественных опухолей человека не превышают 0, 1 % ØБолее чем в 60 % рак в плеоморфной аденоме и первичный аденокистозный рак слезной железы ØВ 2 раза чаще развиваются у женщин в любом возрасте.

Растет быстро. Анамнез заболевания не превышает 2 лет, ускоренное нарастание всех симптомов в течение нескольких месяцев (но не более 6 мес). Клиника. Ø Первый симптом –боль, дискомфорт, слезотечение в пораженной орбите Ø Неравномерное опущение верхнего века. Верхняя переходная складка становится мельче. Ø Экзофтальм со смещением глаза книзу и кнутри, иногда только книзу Ø Движения ограничены в сторону локализации опухоли, репозиция резко затруднена. Ø Миопический астигматизм (в результате механической деформации глаза) Ø Поверхность опухоли бугристая Ø Практически не смещаема по отношению к подлежащим тканям.
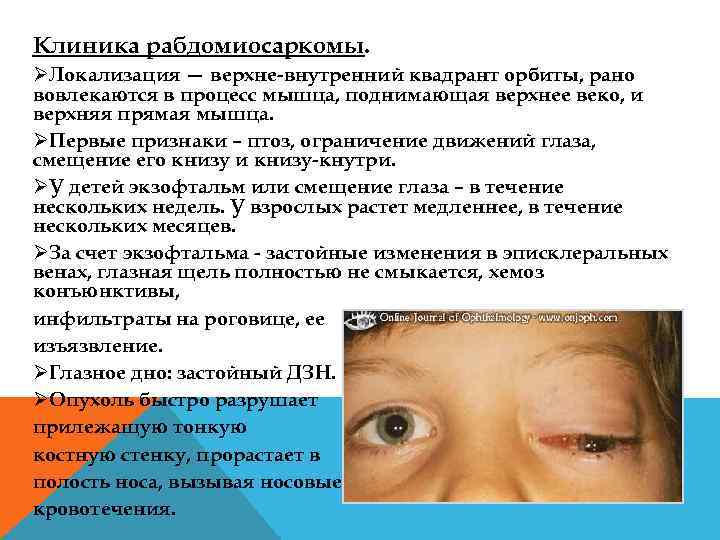
Клиника рабдомиосаркомы. ØЛокализация — верхне внутренний квадрант орбиты, рано вовлекаются в процесс мышца, поднимающая верхнее веко, и верхняя прямая мышца. ØПервые признаки – птоз, ограничение движений глаза, смещение его книзу и книзу кнутри. ØУ детей экзофтальм или смещение глаза – в течение нескольких недель. У взрослых растет медленнее, в течение нескольких месяцев. ØЗа счет экзофтальма застойные изменения в эписклеральных венах, глазная щель полностью не смыкается, хемоз конъюнктивы, инфильтраты на роговице, ее изъязвление. ØГлазное дно: застойный ДЗН. ØОпухоль быстро разрушает прилежащую тонкую костную стенку, прорастает в полость носа, вызывая носовые кровотечения.
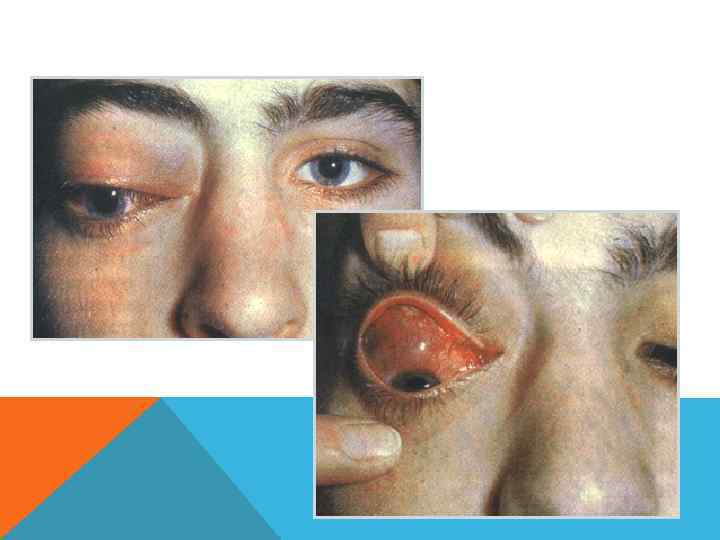
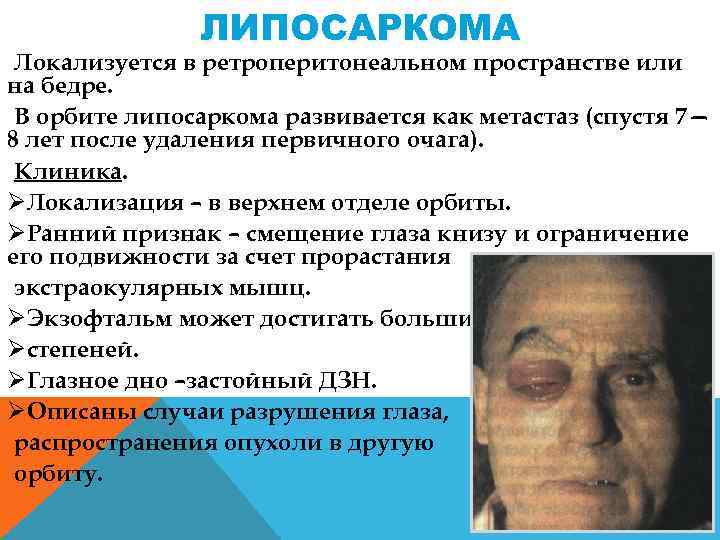
ЛИПОСАРКОМА Локализуется в ретроперитонеальном пространстве или на бедре. В орбите липосаркома развивается как метастаз (спустя 7— 8 лет после удаления первичного очага). Клиника. ØЛокализация – в верхнем отделе орбиты. ØРанний признак – смещение глаза книзу и ограничение его подвижности за счет прорастания экстраокулярных мышц. ØЭкзофтальм может достигать больших Øстепеней. ØГлазное дно –застойный ДЗН. ØОписаны случаи разрушения глаза, распространения опухоли в другую орбиту.

МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ Ø В 34 % случаев злокачественных опухолей орбиты Ø Более 1/3 больных с метастазами в орбиту госпитализируются с диагнозом первичной опухоли. Ø В связи с увеличением продолжительности жизни больных со злокачественными опухолями следует ожидать повышения частоты метастатического поражения орбиты. Ø Источником метастазирования в орбиту может быть опухоль любой локализации и любого генеза. Ø Почти в 2, 5 раза чаще страдают женщины. Ø Интервал между первичным диагнозом и появлением метастаза в орбите колеблется от 2— 3 мес до нескольких лет. Клиника. Общие признаки метастаза в орбиту — экзофтальм, диплопия, косоглазие, отек век и хемоз. Появление болей, повышение офтальмотонуса зависят от быстроты увеличения опухоли и ее локализации. Часто в раннем периоде отмечается изолированное поражение одной из ЭО мышц. Наиболее часто в орбиту метастазирует рак молочной железы. В большинстве случаев он предшествует появлению других метастазов. У 1/3 больных метастаз одиночен. Опухоль локализуется в наружном хирургическом пространстве в 70 % случаев.
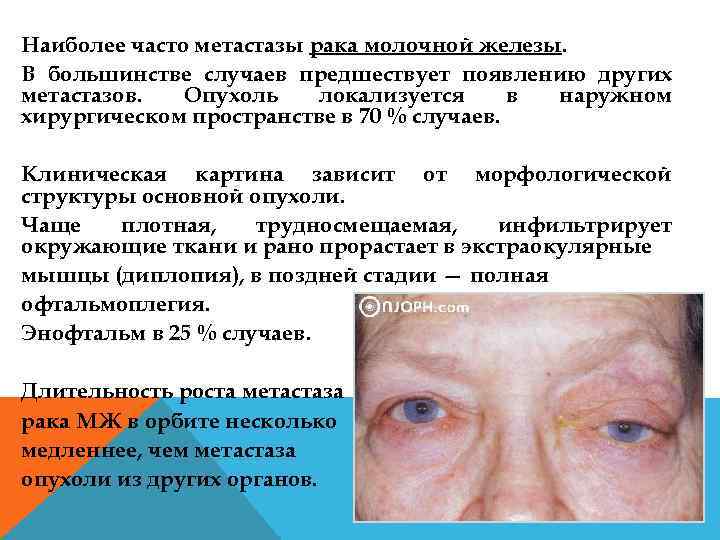
Наиболее часто метастазы рака молочной железы. В большинстве случаев предшествует появлению других метастазов. Опухоль локализуется в наружном хирургическом пространстве в 70 % случаев. Клиническая картина зависит от морфологической структуры основной опухоли. Чаще плотная, трудносмещаемая, инфильтрирует окружающие ткани и рано прорастает в экстраокулярные мышцы (диплопия), в поздней стадии — полная офтальмоплегия. Энофтальм в 25 % случаев. Длительность роста метастаза рака МЖ в орбите несколько медленнее, чем метастаза опухоли из других органов.

Метастаз рака легкого встречается чаще у мужчин, занимает третье место по частоте метастазирования в орбиту у мужчин после 65— 70 лет Клинические признаки роста опухоли в орбите появляются до или одновременно с манифестацией роста основного узла. Метастаз растет быстро, сопровождается всеми симптомами быстрорастущей злокачественной опухоли с болевым симптомом. Локализация – преимущественно пристеночно. Начало: экзофтальм, диплопия, птоз, снижение зрения. В эписклеральных венах – застойная инъекция. Опухоль способна разрушать подлежащую стенку.

Лечение. При одиночном метастазе в орбите – наружное облучение орбиты в комбинации с химиотерапией и/или гормонотерапией.
опухоли.ppt